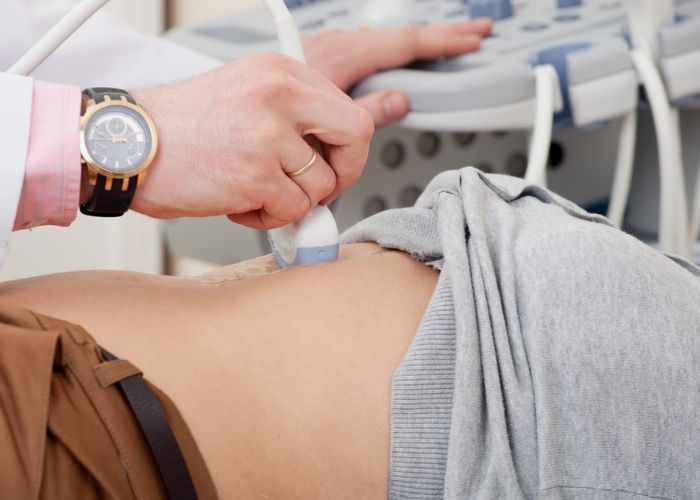
ąÜą░ą║ąĖąĄ ąŠą▒čüą╗ąĄą┤ąŠą▓ą░ąĮąĖčÅ ą┐čĆąĖ ą▒ąŠą╗čÅčģ ą▓ ą▓ąĄčĆčģąĮąĄą╣ čćą░čüčéąĖ ąČąĖą▓ąŠčéą░ ą▓ąŠ ą▓čĆąĄą╝čÅ ą▒ąĄčĆąĄą╝ąĄąĮąĮąŠčüčéąĖ čüčćąĖčéą░čÄčéčüčÅ ąĮą░ąĖą▒ąŠą╗ąĄąĄ ąĖąĮč乊čĆą╝ą░čéąĖą▓ąĮčŗą╝ąĖ, ąĖ ą║ą░ą║ ą▓čĆą░čćąĖ ą▓čŗą▒ąĖčĆą░čÄčé ą▒ąĄąĘąŠą┐ą░čüąĮčāčÄ čéą░ą║čéąĖą║čā ą┤ąĖą░ą│ąĮąŠčüčéąĖą║ąĖ ąĮą░ čĆą░ąĘąĮčŗčģ čüčĆąŠą║ą░čģ.
ą¤ąŠč湥ą╝čā čŹč鹊 ąŠčēčāčēąĄąĮąĖąĄ ą▓čŗąĘčŗą▓ą░ąĄčé čéčĆąĄą▓ąŠą│čā
ąÆąŠ ą▓čĆąĄą╝čÅ ą▒ąĄčĆąĄą╝ąĄąĮąĮąŠčüčéąĖ č鹥ą╗ąŠ ą╝ąĄąĮčÅąĄčéčüčÅ ą▒čŗčüčéčĆąŠ, ąĖ ąĮąŠą▓čŗąĄ ąŠčēčāčēąĄąĮąĖčÅ ąĖąĮąŠą│ą┤ą░ ą┐čāą│ą░čÄčé. ąæąŠą╗čī ąĖą╗ąĖ čéčÅąČąĄčüčéčī ą▓ ą▓ąĄčĆčģąĮąĄą╣ čćą░čüčéąĖ ąČąĖą▓ąŠčéą░ ą╝ąŠą│čāčé ą┐ąŠčÅą▓ą╗čÅčéčīčüčÅ čŹą┐ąĖąĘąŠą┤ąĖč湥čüą║ąĖ ąĖ ą┐čĆąŠčģąŠą┤ąĖčéčī čüą░ą╝ąĖ. ąØąŠ ąĖąĘ-ąĘą░ č鹊ą│ąŠ, čćč鹊 čĆčÅą┤ąŠą╝ čĆą░ąĘą▓ąĖą▓ą░ąĄčéčüčÅ čĆąĄą▒ąĄąĮąŠą║, ą╗čÄą▒ą░čÅ ą▒ąŠą╗čī ą▓ąŠčüą┐čĆąĖąĮąĖą╝ą░ąĄčéčüčÅ ąŠčüčéčĆąĄąĄ. ąÆą░ąČąĮąŠ ą┐ąŠą╝ąĮąĖčéčī: čćą░čüčéčī ą┐čĆąĖčćąĖąĮ ą┤ąĄą╣čüčéą▓ąĖč鹥ą╗čīąĮąŠ čüą▓čÅąĘą░ąĮą░ čü ąĄčüč鹥čüčéą▓ąĄąĮąĮčŗą╝ąĖ ąĖąĘą╝ąĄąĮąĄąĮąĖčÅą╝ąĖ, ą░ čćą░čüčéčī čéčĆąĄą▒čāąĄčé ą▓ąĮąĖą╝ą░č鹥ą╗čīąĮąŠą│ąŠ ąŠčéąĮąŠčłąĄąĮąĖčÅ. ąŁčéą░ čüčéą░čéčīčÅ ą┐ąŠą╝ąŠąČąĄčé ą┐ąŠąĮčÅčéčī ąĮą░ąĖą▒ąŠą╗ąĄąĄ čćą░čüčéčŗąĄ ą▓ą░čĆąĖą░ąĮčéčŗ ąĖ ąŠčĆąĖąĄąĮčéąĖčĆčŗ, ą║ąŠą│ą┤ą░ ą╗čāčćčłąĄ ąŠą▒čĆą░čéąĖčéčīčüčÅ ą║ ą▓čĆą░čćčā.
ąæąŠą╗čī ą▓ ŌĆ£ą▓ąĄčĆčģąĮąĄą╝ ąČąĄą╗čāą┤ą║ąĄŌĆØ ą╗čÄą┤ąĖ čćą░čüč鹊 ąŠą┐ąĖčüčŗą▓ą░čÄčé ą┐ąŠ-čĆą░ąĘąĮąŠą╝čā. ą×ą┤ąĮąĖ čćčāą▓čüčéą▓čāčÄčé ąČąČąĄąĮąĖąĄ ąĘą░ ą│čĆčāą┤ąĖąĮąŠą╣, ą┤čĆčāą│ąĖąĄ ŌĆö čéčÅąČąĄčüčéčī ą┐ąŠą┤ čĆąĄą▒čĆą░ą╝ąĖ, čéčĆąĄčéčīąĖ ŌĆö čéčÅąĮčāčēčāčÄ ą▒ąŠą╗čī ą┐ąŠ čåąĄąĮčéčĆčā ą▓čŗčłąĄ ą┐čāą┐ą║ą░. ąśąĮąŠą│ą┤ą░ ąĮąĄą┐čĆąĖčÅčéąĮčŗąĄ ąŠčēčāčēąĄąĮąĖčÅ ąŠčéą┤ą░čÄčé ą▓ čüą┐ąĖąĮčā ąĖą╗ąĖ čāčüąĖą╗ąĖą▓ą░čÄčéčüčÅ ą┐ąŠčüą╗ąĄ ąĄą┤čŗ. ąØą░ ą▓ąŠčüą┐čĆąĖčÅčéąĖąĄ ą▓ą╗ąĖčÅąĄčé ąĖ čüčĆąŠą║ ą▒ąĄčĆąĄą╝ąĄąĮąĮąŠčüčéąĖ, ąĖ ą┐ąĖčéą░ąĮąĖąĄ, ąĖ čāčĆąŠą▓ąĄąĮčī čüčéčĆąĄčüčüą░. ą¤ąŠčŹč鹊ą╝čā ąŠą┤ąĖąĮą░ą║ąŠą▓ą░čÅ ą┐ąŠ ąŠą┐ąĖčüą░ąĮąĖčÄ ą▒ąŠą╗čī ą╝ąŠąČąĄčé ąĖą╝ąĄčéčī čĆą░ąĘąĮčŗąĄ ą┐čĆąĖčćąĖąĮčŗ.
ąæąĄčĆąĄą╝ąĄąĮąĮąŠčüčéčī čüą░ą╝ą░ ą┐ąŠ čüąĄą▒ąĄ ąĮąĄ ąŠčéą╝ąĄąĮčÅąĄčé ąŠą▒čŗčćąĮčŗčģ ąĘą░ą▒ąŠą╗ąĄą▓ą░ąĮąĖą╣ ąČąĄą╗čāą┤ą║ą░, ą┐ąĄč湥ąĮąĖ ąĖą╗ąĖ ąČąĄą╗čćąĮąŠą│ąŠ ą┐čāąĘčŗčĆčÅ. ą×ą┤ąĮąŠą▓čĆąĄą╝ąĄąĮąĮąŠ ąŠąĮą░ ą╝ąĄąĮčÅąĄčé ą│ąŠčĆą╝ąŠąĮą░ą╗čīąĮčŗą╣ č乊ąĮ, ą┤ą░ą▓ą╗ąĄąĮąĖąĄ ą▓ ą▒čĆčÄčłąĮąŠą╣ ą┐ąŠą╗ąŠčüčéąĖ ąĖ čĆą░ą▒ąŠčéčā ą║ąĖčłąĄčćąĮąĖą║ą░. ąÆ čĆąĄąĘčāą╗čīčéą░č鹥 č鹊, čćč鹊 čĆą░ąĮčīčłąĄ ą▒čŗą╗ąŠ ą╗ąĄą│ą║ąĖą╝ ą┤ąĖčüą║ąŠą╝č乊čĆč鹊ą╝, ą╝ąŠąČąĄčé ąŠčēčāčēą░čéčīčüčÅ čüąĖą╗čīąĮąĄąĄ. ąóą░ą║ąČąĄ ą╝ąĄąĮčÅąĄčéčüčÅ čćčāą▓čüčéą▓ąĖč鹥ą╗čīąĮąŠčüčéčī ą║ ąĘą░ą┐ą░čģą░ą╝ ąĖ ą┐čĆąŠą┤čāą║čéą░ą╝, čćč鹊 ą▓ą╗ąĖčÅąĄčé ąĮą░ ą┐ąĖčéą░ąĮąĖąĄ ąĖ ą┐ąĖčēąĄą▓ą░čĆąĄąĮąĖąĄ. ąśąĮąŠą│ą┤ą░ ą▒ąŠą╗čī ą┐ąŠčÅą▓ą╗čÅąĄčéčüčÅ ąĖąĘ-ąĘą░ čüąŠč湥čéą░ąĮąĖčÅ ąĮąĄčüą║ąŠą╗čīą║ąĖčģ čäą░ą║č鹊čĆąŠą▓ čüčĆą░ąĘčā.
ąōą╗ą░ą▓ąĮąŠąĄ ą┐čĆą░ą▓ąĖą╗ąŠ ŌĆö ąŠčĆąĖąĄąĮčéąĖčĆąŠą▓ą░čéčīčüčÅ ąĮąĄ č鹊ą╗čīą║ąŠ ąĮą░ ą▒ąŠą╗čī, ąĮąŠ ąĖ ąĮą░ čüąŠą┐čāčéčüčéą▓čāčÄčēąĖąĄ čüąĖą╝ą┐č鹊ą╝čŗ. ąĪą╗ą░ą▒ąŠčüčéčī, ą┐ąŠč鹥ą╝ąĮąĄąĮąĖąĄ ą▓ ą│ą╗ą░ąĘą░čģ, ąĮąĄąŠą▒čŗčćąĮčŗąĄ ą▓čŗą┤ąĄą╗ąĄąĮąĖčÅ, ą┐ąŠą▓čŗčłąĄąĮąĖąĄ č鹥ą╝ą┐ąĄčĆą░čéčāčĆčŗ ąĖą╗ąĖ čüąĮąĖąČąĄąĮąĖąĄ čłąĄą▓ąĄą╗ąĄąĮąĖą╣ ą┐ą╗ąŠą┤ą░ čéčĆąĄą▒čāčÄčé ąŠčéą┤ąĄą╗čīąĮąŠą│ąŠ ą▓ąĮąĖą╝ą░ąĮąĖčÅ. ąĢčüą╗ąĖ ą▓ą░ą╝ čéčĆąĄą▓ąŠąČąĮąŠ, ą╗čāčćčłąĄ ąŠą▒čüčāą┤ąĖčéčī čüąĖčéčāą░čåąĖčÄ čü ą▓čĆą░č湊ą╝, ą┤ą░ąČąĄ ąĄčüą╗ąĖ čüąĖą╝ą┐č鹊ą╝ ą║ą░ąČąĄčéčüčÅ ŌĆ£ąĮąĄčüčéčĆą░čłąĮčŗą╝ŌĆØ. ąśąĮč乊čĆą╝ą░čåąĖčÅ ąĮąĖąČąĄ ąĮąĄ ąĘą░ą╝ąĄąĮčÅąĄčé ąŠčüą╝ąŠčéčĆ, ąĮąŠ ą┐ąŠą╝ąŠą│ą░ąĄčé ą┐ąŠąĮčÅčéčī ąŠą▒čēčāčÄ ą║ą░čĆčéąĖąĮčā. ą×ąĮą░ čéą░ą║ąČąĄ ą┐ąŠą┤čüą║ą░ąĘčŗą▓ą░ąĄčé ą▒ąĄąĘąŠą┐ą░čüąĮčŗąĄ čłą░ą│ąĖ čüą░ą╝ąŠą┐ąŠą╝ąŠčēąĖ, ą║ąŠč鹊čĆčŗąĄ ąŠą▒čŗčćąĮąŠ ą┤ąŠą┐čāčüčéąĖą╝čŗ ą▓ąŠ ą▓čĆąĄą╝čÅ ą▒ąĄčĆąĄą╝ąĄąĮąĮąŠčüčéąĖ.
ąōą┤ąĄ ąĖą╝ąĄąĮąĮąŠ ą▒ąŠą╗ąĖčé ąĖ ą┐ąŠč湥ą╝čā čŹč鹊 ą▓ą░ąČąĮąŠ
ąÆąĄčĆčģąĮčÅčÅ čćą░čüčéčī ąČąĖą▓ąŠčéą░ ą▓ą║ą╗čÄčćą░ąĄčé ąŠą▒ą╗ą░čüčéčī ą┐ąŠą┤ čĆąĄą▒čĆą░ą╝ąĖ, ąĮą░ą┤ ą┐čāą┐ą║ąŠą╝ ąĖ ŌĆ£ą┐ąŠą┤ ą╗ąŠąČąĄčćą║ąŠą╣ŌĆØ. ąóą░ą╝ čĆą░čüą┐ąŠą╗ą░ą│ą░čÄčéčüčÅ ąČąĄą╗čāą┤ąŠą║, čćą░čüčéčī ą║ąĖčłąĄčćąĮąĖą║ą░, ąČąĄą╗čćąĮčŗą╣ ą┐čāąĘčŗčĆčī, ą┐ąĄč湥ąĮčī ąĖ ą┐ąŠą┤ąČąĄą╗čāą┤ąŠčćąĮą░čÅ ąČąĄą╗ąĄąĘą░. ąĀčÅą┤ąŠą╝ ą┐čĆąŠčģąŠą┤čÅčé ą║čĆčāą┐ąĮčŗąĄ čüąŠčüčāą┤čŗ ąĖ ąĮąĄčĆą▓ąĮčŗąĄ čüą┐ą╗ąĄč鹥ąĮąĖčÅ, ą┐ąŠčŹč鹊ą╝čā ą▒ąŠą╗čī ąĖąĮąŠą│ą┤ą░ ą║ą░ąČąĄčéčüčÅ čĆą░ąĘą╗ąĖč鹊ą╣. ąÜčĆąŠą╝ąĄ č鹊ą│ąŠ, ą┐čĆąĖ ąĖąĘąČąŠą│ąĄ ą┤ąĖčüą║ąŠą╝č乊čĆčé ą╝ąŠąČąĄčé ąŠčēčāčēą░čéčīčüčÅ ąĮąĄ ą▓ ąČąĖą▓ąŠč鹥, ą░ ą▓čŗčłąĄ ŌĆö ą▓ ą│čĆčāą┤ąĖ ąĖą╗ąĖ ą│ąŠčĆą╗ąĄ. ąóąŠčćąĮą░čÅ ą╗ąŠą║ą░ą╗ąĖąĘą░čåąĖčÅ ą┐ąŠą╝ąŠą│ą░ąĄčé ą▓čĆą░čćčā ą▒čŗčüčéčĆąĄąĄ ą┐ąŠąĮčÅčéčī ą▓ąĄčĆąŠčÅčéąĮčāčÄ ą┐čĆąĖčćąĖąĮčā.
ą×ą▒čĆą░čéąĖč鹥 ą▓ąĮąĖą╝ą░ąĮąĖąĄ, ą║ąŠą│ą┤ą░ ą▒ąŠą╗čī ą┐ąŠčÅą▓ą╗čÅąĄčéčüčÅ čćą░čēąĄ ą▓čüąĄą│ąŠ. ąĢčüą╗ąĖ ąŠąĮą░ čāčüąĖą╗ąĖą▓ą░ąĄčéčüčÅ ą┐ąŠčüą╗ąĄ ąĄą┤čŗ, ąŠčüąŠą▒ąĄąĮąĮąŠ ąČąĖčĆąĮąŠą╣ ąĖą╗ąĖ ąŠą▒ąĖą╗čīąĮąŠą╣, čćą░čēąĄ ą┐ąŠą┤ąŠąĘčĆąĄą▓ą░čÄčé ąĖąĘąČąŠą│čā, ą│ą░čüčéčĆąĖč鹊ą┐ąŠą┤ąŠą▒ąĮčŗąĄ čüąŠčüč鹊čÅąĮąĖčÅ ąĖą╗ąĖ čĆąĄą░ą║čåąĖąĖ ąČąĄą╗čćąĮąŠą│ąŠ ą┐čāąĘčŗčĆčÅ. ąĢčüą╗ąĖ ą▒ąŠą╗čī ą▓ąŠąĘąĮąĖą║ą░ąĄčé ąĮą░č鹊čēą░ą║ ąĖ čāą╝ąĄąĮčīčłą░ąĄčéčüčÅ ą┐ąŠčüą╗ąĄ ą┐ąĄčĆąĄą║čāčüą░, ą▓ąŠąĘą╝ąŠąČąĄąĮ ŌĆ£ą│ąŠą╗ąŠą┤ąĮčŗą╣ŌĆØ ą┤ąĖčüą║ąŠą╝č乊čĆčé ąČąĄą╗čāą┤ą║ą░. ąĢčüą╗ąĖ ąČąĄ ąĮąĄą┐čĆąĖčÅčéąĮčŗąĄ ąŠčēčāčēąĄąĮąĖčÅ čāčüąĖą╗ąĖą▓ą░čÄčéčüčÅ ą┐čĆąĖ ą┤ą▓ąĖąČąĄąĮąĖąĖ, ą┐ąŠą▓ąŠčĆąŠč鹥 ą║ąŠčĆą┐čāčüą░ ąĖą╗ąĖ ą║ą░čłą╗ąĄ, ą┐čĆąĖčćąĖąĮąŠą╣ ąĮąĄčĆąĄą┤ą║ąŠ čüčéą░ąĮąŠą▓čÅčéčüčÅ ą╝čŗčłčåčŗ ąĖ čüą▓čÅąĘą║ąĖ. ąóą░ą║ąĖąĄ ąĮą░ą▒ą╗čÄą┤ąĄąĮąĖčÅ ą┐ąŠą╗ąĄąĘąĮąŠ ąĘą░ą┐ąĖčüą░čéčī ą┐ąĄčĆąĄą┤ ą║ąŠąĮčüčāą╗čīčéą░čåąĖąĄą╣.
ąźą░čĆą░ą║č鹥čĆ ąŠčēčāčēąĄąĮąĖčÅ č鹊ąČąĄ ąĖą╝ąĄąĄčé ąĘąĮą░č湥ąĮąĖąĄ. ą¢ąČąĄąĮąĖąĄ ąĖ ą║ąĖčüą╗čŗą╣ ą┐čĆąĖą▓ą║čāčü čćą░čēąĄ ą│ąŠą▓ąŠčĆčÅčé ąŠ čĆąĄčäą╗čÄą║čüąĄ ąĖ ąĖąĘąČąŠą│ąĄ. ąĀąĄąĘą║ą░čÅ čüčģą▓ą░čéą║ąŠąŠą▒čĆą░ąĘąĮą░čÅ ą▒ąŠą╗čī ą╝ąŠąČąĄčé ą▒čŗčéčī čüą▓čÅąĘą░ąĮą░ čüąŠ čüą┐ą░ąĘą╝ąŠą╝ ą║ąĖčłąĄčćąĮąĖą║ą░ ąĖą╗ąĖ ąČąĄą╗čćąĮčŗčģ ą┐čāč鹥ą╣. ąÜąŠą╗čÄčēą░čÅ ą▒ąŠą╗čī ą┐čĆąĖ ą▓ą┤ąŠčģąĄ ąĖąĮąŠą│ą┤ą░ ą▒čŗą▓ą░ąĄčé ą┐čĆąĖ ąĮą░ą┐čĆčÅąČąĄąĮąĖąĖ ą╝ąĄąČčĆąĄą▒ąĄčĆąĮčŗčģ ą╝čŗčłčå ąĖą╗ąĖ ą┤ąĖą░čäčĆą░ą│ą╝čŗ. ą¤ąŠčüč鹊čÅąĮąĮą░čÅ ąĮą░čĆą░čüčéą░čÄčēą░čÅ ą▒ąŠą╗čī, ąŠčüąŠą▒ąĄąĮąĮąŠ čü č鹊賹ĮąŠč鹊ą╣ ąĖ čüą╗ą░ą▒ąŠčüčéčīčÄ, čéčĆąĄą▒čāąĄčé ą▒ąŠą╗ąĄąĄ ą▓ąĮąĖą╝ą░č鹥ą╗čīąĮąŠą╣ ąŠčåąĄąĮą║ąĖ.
ąÆą░ąČąĄąĮ ąĖ čüčĆąŠą║ ą▒ąĄčĆąĄą╝ąĄąĮąĮąŠčüčéąĖ. ąÆ ą┐ąĄčĆą▓ąŠą╝ čéčĆąĖą╝ąĄčüčéčĆąĄ čćą░čēąĄ ą▓čüčéčĆąĄčćą░čÄčéčüčÅ č鹊賹ĮąŠčéą░, ąĖąĘą╝ąĄąĮąĄąĮąĖčÅ ą░ą┐ą┐ąĄčéąĖčéą░ ąĖ čćčāą▓čüčéą▓ąĖč鹥ą╗čīąĮąŠčüčéčī ąČąĄą╗čāą┤ą║ą░. ąÆąŠ ą▓č鹊čĆąŠą╝ ąĖ čéčĆąĄčéčīąĄą╝ čāą▓ąĄą╗ąĖč湥ąĮąĮą░čÅ ą╝ą░čéą║ą░ čüąĖą╗čīąĮąĄąĄ ą▓ą╗ąĖčÅąĄčé ąĮą░ ą┐ąĖčēąĄą▓ą░čĆąĄąĮąĖąĄ ąĖ ą┐ąŠą╗ąŠąČąĄąĮąĖąĄ ąŠčĆą│ą░ąĮąŠą▓. ąæą╗ąĖąČąĄ ą║ čĆąŠą┤ą░ą╝ ą┤ąŠą▒ą░ą▓ą╗čÅčÄčéčüčÅ čéčĆąĄąĮąĖčĆąŠą▓ąŠčćąĮčŗąĄ čüčģą▓ą░čéą║ąĖ ąĖ ą╝ąĄčģą░ąĮąĖč湥čüą║ą░čÅ ąĮą░ą│čĆčāąĘą║ą░ ąĮą░ ą╝čŗčłčåčŗ. ą¤ąŠčŹč鹊ą╝čā ąŠą┤ąĖąĮ ąĖ č鹊čé ąČąĄ čüąĖą╝ą┐č鹊ą╝ ą▓ čĆą░ąĘąĮčŗąĄ čüčĆąŠą║ąĖ ą╝ąŠąČąĄčé ąĖą╝ąĄčéčī čĆą░ąĘąĮčŗąĄ ąŠą▒čŖčÅčüąĮąĄąĮąĖčÅ. ąÆčĆą░čć čāčćąĖčéčŗą▓ą░ąĄčé čŹč鹊 ą┐čĆąĖ ą▓čŗą▒ąŠčĆąĄ čéą░ą║čéąĖą║ąĖ.
ąōą░ąĘčŗ ąĖ ą▓ąĘą┤čāčéąĖąĄ: čćą░čüčéą░čÅ ąĖ ąĮąĄą┐čĆąĖčÅčéąĮą░čÅ ą┐čĆąĖčćąĖąĮą░
ą¤ąŠą▓čŗčłąĄąĮąĮčŗą╣ ą┐čĆąŠą│ąĄčüč鹥čĆąŠąĮ čĆą░čüčüą╗ą░ą▒ą╗čÅąĄčé ą│ą╗ą░ą┤ą║čāčÄ ą╝čāčüą║čāą╗ą░čéčāčĆčā, ąĖ ą║ąĖčłąĄčćąĮąĖą║ čĆą░ą▒ąŠčéą░ąĄčé ą╝ąĄą┤ą╗ąĄąĮąĮąĄąĄ. ąśąĘ-ąĘą░ čŹč鹊ą│ąŠ ą│ą░ąĘąŠąŠą▒čĆą░ąĘąŠą▓ą░ąĮąĖąĄ ą▓ąŠ ą▓čĆąĄą╝čÅ ą▒ąĄčĆąĄą╝ąĄąĮąĮąŠčüčéąĖ ą▒čŗą▓ą░ąĄčé čćą░čēąĄ, č湥ą╝ ąŠą▒čŗčćąĮąŠ. ąÆąĘą┤čāčéąĖąĄ ą╝ąŠąČąĄčé ą┤ą░ą▓ą░čéčī čĆą░čüą┐ąĖčĆą░ąĮąĖąĄ ą▓ ą▓ąĄčĆčģąĮąĄą╣ čćą░čüčéąĖ ąČąĖą▓ąŠčéą░ ąĖ ąŠčēčāčēąĄąĮąĖąĄ ą┤ą░ą▓ą╗ąĄąĮąĖčÅ ą┐ąŠą┤ čĆąĄą▒čĆą░ą╝ąĖ. ąśąĮąŠą│ą┤ą░ ą║ čŹč鹊ą╝čā ą┐čĆąĖčüąŠąĄą┤ąĖąĮčÅčÄčéčüčÅ čāčĆčćą░ąĮąĖąĄ ąĖ ąŠčēčāčēąĄąĮąĖąĄ ŌĆ£ą┐ąĄčĆąĄą┐ąŠą╗ąĮąĄąĮąĮąŠčüčéąĖŌĆØ ą┤ą░ąČąĄ ą┐ąŠčüą╗ąĄ ąĮąĄą▒ąŠą╗čīčłąŠą│ąŠ ą┐čĆąĖąĄą╝ą░ ą┐ąĖčēąĖ. ąóą░ą║ąĖąĄ 菹┐ąĖąĘąŠą┤čŗ ąŠą▒čŗčćąĮąŠ ąĮąĄ ąŠą┐ą░čüąĮčŗ, ąĮąŠ ą╝ąŠą│čāčé čüąĖą╗čīąĮąŠ čāčģčāą┤čłą░čéčī čüą░ą╝ąŠčćčāą▓čüčéą▓ąĖąĄ.
ąĪąĖą╝ą┐č鹊ą╝čŗ ąĮąĄčĆąĄą┤ą║ąŠ čāčüąĖą╗ąĖą▓ą░čÄčéčüčÅ ą▓ąŠ ą▓č鹊čĆąŠą╣ ą┐ąŠą╗ąŠą▓ąĖąĮąĄ ą▒ąĄčĆąĄą╝ąĄąĮąĮąŠčüčéąĖ, ą║ąŠą│ą┤ą░ ą╝ą░čéą║ą░ ą┐ąŠą┤ąĮąĖą╝ą░ąĄčéčüčÅ ą▓čŗčłąĄ ąĖ ą┤ąŠą┐ąŠą╗ąĮąĖč鹥ą╗čīąĮąŠ čüą┤ą░ą▓ą╗ąĖą▓ą░ąĄčé ą║ąĖčłąĄčćąĮąĖą║. ąŻ ąŠą┤ąĮąĖčģ ąČąĄąĮčēąĖąĮ ą│ą░ąĘąŠąŠą▒čĆą░ąĘąŠą▓ą░ąĮąĖąĄ čüą▓čÅąĘą░ąĮąŠ čü ą║ąŠąĮą║čĆąĄčéąĮčŗą╝ąĖ ą┐čĆąŠą┤čāą║čéą░ą╝ąĖ, čā ą┤čĆčāą│ąĖčģ ŌĆö čü ą┐čĆąĖą▓čŗčćą║ąŠą╣ ą▒čŗčüčéčĆąŠ ąĄčüčéčī ąĖą╗ąĖ ą┐ąĖčéčī ą▓ąŠ ą▓čĆąĄą╝čÅ ąĄą┤čŗ. ąóą░ą║ąČąĄ ą▓ą╗ąĖčÅąĄčé ą╝ą░ą╗ąŠą┐ąŠą┤ą▓ąĖąČąĮąŠčüčéčī: ą║ąŠą│ą┤ą░ ą╝čŗ ą╝ąĄąĮčīčłąĄ ą┤ą▓ąĖą│ą░ąĄą╝čüčÅ, ą║ąĖčłąĄčćąĮąĖą║čā čüą╗ąŠąČąĮąĄąĄ ą┐čĆąŠą┤ą▓ąĖą│ą░čéčī čüąŠą┤ąĄčƹȹĖą╝ąŠąĄ. ąØą░ą║ąŠąĮąĄčå, čüčéčĆąĄčüčü ąĖ čéčĆąĄą▓ąŠą│ą░ ą╝ąŠą│čāčé čāčüąĖą╗ąĖą▓ą░čéčī čüą┐ą░ąĘą╝ ąĖ ąŠčēčāčēąĄąĮąĖąĄ ą▒ąŠą╗ąĖ. ą¤ąŠčŹč鹊ą╝čā ą┐ąŠą┤čģąŠą┤ ą║ ą┐čĆąŠčäąĖą╗ą░ą║čéąĖą║ąĄ ąŠą▒čŗčćąĮąŠ ą║ąŠą╝ą┐ą╗ąĄą║čüąĮčŗą╣.
ą¦ą░čüč鹊 ą┐ąŠą╝ąŠą│ą░čÄčé ą┐čĆąŠčüčéčŗąĄ ąĖąĘą╝ąĄąĮąĄąĮąĖčÅ ą▓ ą┐ąĖčéą░ąĮąĖąĖ ąĖ čĆąĄąČąĖą╝ąĄ. ąøčāčćčłąĄ ąĄčüčéčī čćą░čēąĄ, ąĮąŠ ą╝ąĄąĮčīčłąĖą╝ąĖ ą┐ąŠčĆčåąĖčÅą╝ąĖ, ąĖ ąĮąĄ ą╗ąŠąČąĖčéčīčüčÅ čüčĆą░ąĘčā ą┐ąŠčüą╗ąĄ ąĄą┤čŗ. ą¤ąŠą╗ąĄąĘąĮąŠ ąĮą░ą▒ą╗čÄą┤ą░čéčī, ą║ą░ą║ąĖąĄ ą┐čĆąŠą┤čāą║čéčŗ čāčüąĖą╗ąĖą▓ą░čÄčé čüąĖą╝ą┐č鹊ą╝čŗ, ąĖ ą▓čĆąĄą╝ąĄąĮąĮąŠ čüąŠą║čĆą░čēą░čéčī ąĖčģ. ąöąŠą┐čāčüčéąĖą╝ą░čÅ čäąĖąĘąĖč湥čüą║ą░čÅ ą░ą║čéąĖą▓ąĮąŠčüčéčī, ąĮą░ą┐čĆąĖą╝ąĄčĆ ą┐čĆąŠą│čāą╗ą║ąĖ, čćą░čüč鹊 čāą╗čāčćčłą░ąĄčé ą┐ąĖčēąĄą▓ą░čĆąĄąĮąĖąĄ. ąĢčüą╗ąĖ ą▓ąĘą┤čāčéąĖąĄ čüąŠą┐čĆąŠą▓ąŠąČą┤ą░ąĄčéčüčÅ čüąĖą╗čīąĮąŠą╣ ą▒ąŠą╗čīčÄ, čĆą▓ąŠč鹊ą╣ ąĖą╗ąĖ ąĘą░ą┤ąĄčƹȹ║ąŠą╣ čüčéčāą╗ą░, ąĮčāąČąĮą░ ą║ąŠąĮčüčāą╗čīčéą░čåąĖčÅ ą▓čĆą░čćą░.
-
ąĢčłčīč鹥 ąĮąĄą▒ąŠą╗čīčłąĖą╝ąĖ ą┐ąŠčĆčåąĖčÅą╝ąĖ 5ŌĆō6 čĆą░ąĘ ą▓ ą┤ąĄąĮčī, ąĮąĄ č鹊čĆąŠą┐čÅčüčī ąĖ čģąŠčĆąŠčłąŠ ą┐ąĄčĆąĄąČąĄą▓čŗą▓ą░čÅ ą┐ąĖčēčā
-
ąĪčéą░čĆą░ą╣č鹥čüčī ąŠą│čĆą░ąĮąĖčćąĖčéčī ą┐čĆąŠą┤čāą║čéčŗ, ą┐ąŠčüą╗ąĄ ą║ąŠč鹊čĆčŗčģ ą▓ąĘą┤čāčéąĖąĄ čāčüąĖą╗ąĖą▓ą░ąĄčéčüčÅ ąĖą╝ąĄąĮąĮąŠ čā ą▓ą░čü
-
ą¤ąŠčüą╗ąĄ ąĄą┤čŗ ą┤ąĄą╗ą░ą╣č鹥 čüą┐ąŠą║ąŠą╣ąĮčāčÄ ą┐čĆąŠą│čāą╗ą║čā 10ŌĆō20 ą╝ąĖąĮčāčé, ąĄčüą╗ąĖ ąĮąĄčé ą┐čĆąŠčéąĖą▓ąŠą┐ąŠą║ą░ąĘą░ąĮąĖą╣
-
ą¤ąĄą╣č鹥 ą▓ąŠą┤čā čĆą░ą▓ąĮąŠą╝ąĄčĆąĮąŠ ą▓ č鹥č湥ąĮąĖąĄ ą┤ąĮčÅ, ą░ ąĮąĄ ą▒ąŠą╗čīčłąĖą╝ąĖ ąŠą▒čŖąĄą╝ą░ą╝ąĖ ąĘą░ ąŠą┤ąĖąĮ čĆą░ąĘ

ąŚą░ą┐ąŠčĆ: ą║ąŠą│ą┤ą░ ą║ąĖčłąĄčćąĮąĖą║ ŌĆ£č鹊čĆą╝ąŠąĘąĖčéŌĆØ
ąŚą░ą┐ąŠčĆ ą▓ąŠ ą▓čĆąĄą╝čÅ ą▒ąĄčĆąĄą╝ąĄąĮąĮąŠčüčéąĖ ą▓čüčéčĆąĄčćą░ąĄčéčüčÅ ąŠč湥ąĮčī čćą░čüč鹊 ąĖ ą╝ąŠąČąĄčé ą┤ą░ą▓ą░čéčī ą▒ąŠą╗čī ąĮąĄ č鹊ą╗čīą║ąŠ ą▓ąĮąĖąĘčā, ąĮąŠ ąĖ ą▓čŗčłąĄ ŌĆö ąĖąĘ-ąĘą░ ą┐ąĄčĆąĄą┐ąŠą╗ąĮąĄąĮąĖčÅ ą║ąĖčłąĄčćąĮąĖą║ą░. ąöąŠą┐ąŠą╗ąĮąĖč鹥ą╗čīąĮčŗą╝ąĖ čäą░ą║č鹊čĆą░ą╝ąĖ čüčéą░ąĮąŠą▓čÅčéčüčÅ ąČąĄą╗ąĄąĘąŠčüąŠą┤ąĄčƹȹ░čēąĖąĄ ą┐čĆąĄą┐ą░čĆą░čéčŗ, čüąĮąĖąČąĄąĮąĖąĄ čäąĖąĘąĖč湥čüą║ąŠą╣ ą░ą║čéąĖą▓ąĮąŠčüčéąĖ ąĖ ąĮąĄą┤ąŠčüčéą░č鹊ą║ ą║ą╗ąĄčéčćą░čéą║ąĖ. ą¤čĆąĖ ąĘą░ą┐ąŠčĆąĄ ąĮąĄčĆąĄą┤ą║ąŠ ą┐ąŠčÅą▓ą╗čÅąĄčéčüčÅ čéčÅąČąĄčüčéčī, ą▓ąĘą┤čāčéąĖąĄ ąĖ ą┤ąĖčüą║ąŠą╝č乊čĆčé ą┐ąŠčüą╗ąĄ ąĄą┤čŗ. ąśąĮąŠą│ą┤ą░ ą▒ąŠą╗čī ąŠčēčāčēą░ąĄčéčüčÅ ą║ą░ą║ čéčāą┐ą░čÅ ąĖ čĆą░ąĘą╗ąĖčéą░čÅ, ą▒ąĄąĘ č湥čéą║ąŠą╣ č鹊čćą║ąĖ. ąöą╗čÅ ą╝ąĮąŠą│ąĖčģ ąČąĄąĮčēąĖąĮ čŹč鹊 ą┐čĆąŠą▒ą╗ąĄą╝ą░, ą║ąŠč鹊čĆą░čÅ ą┐ąŠą▓č鹊čĆčÅąĄčéčüčÅ ą▓ąŠą╗ąĮą░ą╝ąĖ.
ąÆą░ąČąĮąŠ ąŠčéą╗ąĖčćą░čéčī ąŠą▒čŗčćąĮčŗą╣ ąĘą░ą┐ąŠčĆ ąŠčé čüąĖčéčāą░čåąĖą╣, ą║ąŠą│ą┤ą░ ąĮčāąČąĮą░ čüčĆąŠčćąĮą░čÅ ą┐ąŠą╝ąŠčēčī. ąĢčüą╗ąĖ ąĄčüčéčī čĆąĄąĘą║ą░čÅ ą▒ąŠą╗čī, ą▓čŗčĆą░ąČąĄąĮąĮąŠąĄ ą▓ąĘą┤čāčéąĖąĄ, čĆą▓ąŠčéą░ ąĖą╗ąĖ ąĮąĄą▓ąŠąĘą╝ąŠąČąĮąŠčüčéčī ąŠčéčģąŠąČą┤ąĄąĮąĖčÅ ą│ą░ąĘąŠą▓, čŹč鹊 ą┐ąŠą▓ąŠą┤ ąŠą▒čĆą░čéąĖčéčīčüčÅ ą║ ą▓čĆą░čćčā ą▒ąĄąĘ ą┐čĆąŠą╝ąĄą┤ą╗ąĄąĮąĖčÅ. ąĢčüą╗ąĖ ąČąĄ ą┐čĆąŠą▒ą╗ąĄą╝ą░ ą┐ąŠčüč鹥ą┐ąĄąĮąĮą░čÅ ąĖ ą┐ąŠą▓č鹊čĆčÅčÄčēą░čÅčüčÅ, čćą░čēąĄ ąĮą░čćąĖąĮą░čÄčé čü ą╝čÅą│ą║ąĖčģ ą╝ąĄčĆ. ąĪą░ą╝ąŠčüč鹊čÅč鹥ą╗čīąĮąŠ ąĮą░ąĘąĮą░čćą░čéčī čüą╗ą░ą▒ąĖč鹥ą╗čīąĮčŗąĄ ą▓ąŠ ą▓čĆąĄą╝čÅ ą▒ąĄčĆąĄą╝ąĄąĮąĮąŠčüčéąĖ ąĮąĄ čüč鹊ąĖčé: čĆą░ąĘąĮčŗąĄ čüčĆąĄą┤čüčéą▓ą░ ą┤ąĄą╣čüčéą▓čāčÄčé ą┐ąŠ-čĆą░ąĘąĮąŠą╝čā ąĖ ąĮąĄ ą▓čüąĄ ą┐ąŠą┤čģąŠą┤čÅčé ą▒čāą┤čāčēąĖą╝ ą╝ą░ą╝ą░ą╝. ą×ą┐čéąĖą╝ą░ą╗čīąĮčŗą╣ ą▓čŗą▒ąŠčĆ ą┤ąĄą╗ą░ąĄčé ą▓čĆą░čć, čāčćąĖčéčŗą▓ą░čÅ čüčĆąŠą║ ąĖ čüąŠą┐čāčéčüčéą▓čāčÄčēąĖąĄ čüąŠčüč鹊čÅąĮąĖčÅ.
ąĪ č鹊čćą║ąĖ ąĘčĆąĄąĮąĖčÅ ą┐ąĖčéą░ąĮąĖčÅ ą┐ąŠą╝ąŠą│ą░ąĄčé čĆąĄą│čāą╗čÅčĆąĮąŠčüčéčī. ą×čĆą│ą░ąĮąĖąĘą╝ ą╗ąĄą│č湥 čĆą░ą▒ąŠčéą░ąĄčé, ą║ąŠą│ą┤ą░ ą┐čĆąĖąĄą╝čŗ ą┐ąĖčēąĖ ąĖ ą┐ąŠčüąĄčēąĄąĮąĖąĄ čéčāą░ą╗ąĄčéą░ ą┐čĆąŠąĖčüčģąŠą┤čÅčé ą┐čĆąĖą╝ąĄčĆąĮąŠ ą▓ ąŠą┤ąĮąŠ ąĖ č鹊 ąČąĄ ą▓čĆąĄą╝čÅ. ą¤ąŠą╗ąĄąĘąĮčŗ ą▒ą╗čÄą┤ą░ čü ą╝čÅą│ą║ąŠą╣ ą║ą╗ąĄčéčćą░čéą║ąŠą╣, ą║ąĖčüą╗ąŠą╝ąŠą╗ąŠčćąĮčŗąĄ ą┐čĆąŠą┤čāą║čéčŗ ą┐čĆąĖ čģąŠčĆąŠčłąĄą╣ ą┐ąĄčĆąĄąĮąŠčüąĖą╝ąŠčüčéąĖ, ą┤ąŠčüčéą░č鹊čćąĮąŠąĄ ą║ąŠą╗ąĖč湥čüčéą▓ąŠ ą▓ąŠą┤čŗ. ąØąĄą║ąŠč鹊čĆčŗą╝ ąČąĄąĮčēąĖąĮą░ą╝ ą┐ąŠą╝ąŠą│ą░ąĄčé č鹥ą┐ą╗čŗą╣ ąĘą░ą▓čéčĆą░ą║ ąĖ čüą┐ąŠą║ąŠą╣ąĮąŠąĄ ą▓čĆąĄą╝čÅ ą┐ąŠčüą╗ąĄ ąĮąĄą│ąŠ, čćč鹊ą▒čŗ ą║ąĖčłąĄčćąĮąĖą║ ŌĆ£ą▓ą║ą╗čÄčćąĖą╗čüčÅŌĆØ. ą¤čĆąĖ čŹč鹊ą╝ čĆąĄąĘą║ąŠąĄ čāą▓ąĄą╗ąĖč湥ąĮąĖąĄ ą║ą╗ąĄčéčćą░čéą║ąĖ ąĖąĮąŠą│ą┤ą░ čāčüąĖą╗ąĖą▓ą░ąĄčé ą│ą░ąĘąŠąŠą▒čĆą░ąĘąŠą▓ą░ąĮąĖąĄ, ą┐ąŠčŹč鹊ą╝čā ąĖąĘą╝ąĄąĮąĄąĮąĖčÅ ą╗čāčćčłąĄ ą▓ą▓ąŠą┤ąĖčéčī ą┐ąŠčüč鹥ą┐ąĄąĮąĮąŠ.
-
ąŻą▓ąĄą╗ąĖčćąĖą▓ą░ą╣č鹥 ą║ą╗ąĄčéčćą░čéą║čā ą┐ą╗ą░ą▓ąĮąŠ: ą┤ąŠą▒ą░ą▓ą╗čÅą╣č鹥 ąŠą▓ąŠčēąĖ, čäčĆčāą║čéčŗ ąĖ čåąĄą╗čīąĮąŠąĘąĄčĆąĮąŠą▓čŗąĄ ą┐čĆąŠą┤čāą║čéčŗ ą┐ąŠąĮąĄą╝ąĮąŠą│čā
-
ą¤ąŠą┤ą┤ąĄčƹȹĖą▓ą░ą╣č鹥 ą┐ąĖčéčīąĄą▓ąŠą╣ čĆąĄąČąĖą╝, ąŠčĆąĖąĄąĮčéąĖčĆčāčÅčüčī ąĮą░ čĆąĄą║ąŠą╝ąĄąĮą┤ą░čåąĖąĖ ą▓ą░čłąĄą│ąŠ ą▓čĆą░čćą░
-
ąöą▓ąĖą│ą░ą╣č鹥čüčī ą▓ ą┐čĆąĄą┤ąĄą╗ą░čģ čĆą░ąĘčĆąĄčłąĄąĮąĮąŠą╣ ą░ą║čéąĖą▓ąĮąŠčüčéąĖ: ą┐čĆąŠą│čāą╗ą║ąĖ ąĖ ą╝čÅą│ą║ą░čÅ ą│ąĖą╝ąĮą░čüčéąĖą║ą░ čćą░čüč鹊 čāą╗čāčćčłą░čÄčé ą┐ąĄčĆąĖčüčéą░ą╗čīčéąĖą║čā
-
ą×ą▒čüčāą┤ąĖč鹥 čü ą▓čĆą░č湊ą╝ ą┐čĆąĖąĄą╝ ąČąĄą╗ąĄąĘą░, ąĄčüą╗ąĖ ąĘą░ą┐ąŠčĆ ą▓čŗčĆą░ąČąĄąĮąĮčŗą╣, ąĖ čāč鹊čćąĮąĖč鹥 ą▓ąŠąĘą╝ąŠąČąĮčŗąĄ ą▓ą░čĆąĖą░ąĮčéčŗ ą║ąŠčĆčĆąĄą║čåąĖąĖ
ąśąĘąČąŠą│ą░ ąĖ čĆąĄčäą╗čÄą║čü: ąČąČąĄąĮąĖąĄ ŌĆ£ą┐ąŠą┤ ą╗ąŠąČąĄčćą║ąŠą╣ŌĆØ
ąśąĘąČąŠą│ą░ ą▓ąŠ ą▓čĆąĄą╝čÅ ą▒ąĄčĆąĄą╝ąĄąĮąĮąŠčüčéąĖ ąĮąĄčĆąĄą┤ą║ąŠ ą┐ąŠčÅą▓ą╗čÅąĄčéčüčÅ čāąČąĄ ą▓ ą┐ąĄčĆą▓ąŠą╝ čéčĆąĖą╝ąĄčüčéčĆąĄ, ąĮąŠ čćą░čēąĄ čāčüąĖą╗ąĖą▓ą░ąĄčéčüčÅ ą▓ąŠ ą▓č鹊čĆąŠą╝ ąĖ čéčĆąĄčéčīąĄą╝. ą¤čĆąŠą│ąĄčüč鹥čĆąŠąĮ čĆą░čüčüą╗ą░ą▒ą╗čÅąĄčé čüčäąĖąĮą║č鹥čĆ ą╝ąĄąČą┤čā ą┐ąĖčēąĄą▓ąŠą┤ąŠą╝ ąĖ ąČąĄą╗čāą┤ą║ąŠą╝, ą┐ąŠčŹč鹊ą╝čā ą║ąĖčüą╗ąŠčéą░ ą╗ąĄą│č湥 ą┐ąŠą┐ą░ą┤ą░ąĄčé ą▓ą▓ąĄčĆčģ. ąĀą░čüčéčāčēą░čÅ ą╝ą░čéą║ą░ čāą▓ąĄą╗ąĖčćąĖą▓ą░ąĄčé ą┤ą░ą▓ą╗ąĄąĮąĖąĄ ą▓ ą▒čĆčÄčłąĮąŠą╣ ą┐ąŠą╗ąŠčüčéąĖ, ąĖ ąČąĄą╗čāą┤ą║čā čüą╗ąŠąČąĮąĄąĄ ŌĆ£čāą┤ąĄčƹȹĖą▓ą░čéčīŌĆØ čüąŠą┤ąĄčƹȹĖą╝ąŠąĄ. ąÆ čĆąĄąĘčāą╗čīčéą░č鹥 ą┐ąŠčÅą▓ą╗čÅąĄčéčüčÅ ąČąČąĄąĮąĖąĄ, ą║ąĖčüą╗čŗą╣ ą┐čĆąĖą▓ą║čāčü, ą┤ąĖčüą║ąŠą╝č乊čĆčé ąĘą░ ą│čĆčāą┤ąĖąĮąŠą╣ ąĖ ą▓ ą▓ąĄčĆčģąĮąĄą╣ čćą░čüčéąĖ ąČąĖą▓ąŠčéą░. ąśąĮąŠą│ą┤ą░ ąĖąĘąČąŠą│ą░ čāčüąĖą╗ąĖą▓ą░ąĄčéčüčÅ ąĮąŠčćčīčÄ ąĖ ą╝ąĄčłą░ąĄčé čüą┐ą░čéčī.
ą¤čĆąŠą▓ąŠčåąĖčĆčāčÄčēąĖąĄ čäą░ą║č鹊čĆčŗ ąŠą▒čŗčćąĮąŠ ą┐ąŠąĮčÅčéąĮčŗ, ąĮąŠ čā ą║ą░ąČą┤ąŠą╣ ąČąĄąĮčēąĖąĮčŗ čüą▓ąŠąĖ. ąÜąŠą╝čā-č鹊 čģčāąČąĄ ąŠčé ąČąĖčĆąĮąŠą╣ ą┐ąĖčēąĖ, ą║ąŠą╝čā-č鹊 ŌĆö ąŠčé čåąĖčéčĆčāčüąŠą▓čŗčģ ąĖą╗ąĖ č鹊ą╝ą░č鹊ą▓. ą¦ą░čüč鹊 čāčģčāą┤čłą░ąĄčé čüąĖčéčāą░čåąĖčÄ ą▒ąŠą╗čīčłąŠą╣ ąŠą▒čŖąĄą╝ ąĄą┤čŗ ąĖ ą┐čĆąĖą▓čŗčćą║ą░ ąĘą░ą┐ąĖą▓ą░čéčī ąĄą┤čā. ąØą░ą║ą╗ąŠąĮčŗ ą┐ąŠčüą╗ąĄ ą┐čĆąĖąĄą╝ą░ ą┐ąĖčēąĖ ąĖ č鹥čüąĮą░čÅ ąŠą┤ąĄąČą┤ą░ č鹊ąČąĄ ą╝ąŠą│čāčé čāčüąĖą╗ąĖą▓ą░čéčī čüąĖą╝ą┐č鹊ą╝čŗ. ą¤ąŠčŹč鹊ą╝čā ą┐čĆąŠčäąĖą╗ą░ą║čéąĖą║ą░ čüčéčĆąŠąĖčéčüčÅ ą▓ąŠą║čĆčāą│ čüąĮąĖąČąĄąĮąĖčÅ ą┤ą░ą▓ą╗ąĄąĮąĖčÅ ąĮą░ ąČąĄą╗čāą┤ąŠą║ ąĖ čāą╝ąĄąĮčīčłąĄąĮąĖčÅ ą║ąĖčüą╗ąŠčéąĮąŠą│ąŠ čĆą░ąĘą┤čĆą░ąČąĄąĮąĖčÅ.
ąśąĘ ąĮąĄą╝ąĄą┤ąĖą║ą░ą╝ąĄąĮč鹊ąĘąĮčŗčģ ą╝ąĄčĆ čćą░čüč鹊 ą┐ąŠą╝ąŠą│ą░ąĄčé ą║ąŠčĆčĆąĄą║čéąĖčĆąŠą▓ą║ą░ čĆąĄąČąĖą╝ą░ ą┐ąĖčéą░ąĮąĖčÅ ąĖ čüąĮą░. ąĪčéą░čĆą░ą╣č鹥čüčī ąĮąĄ ąĄčüčéčī ą┐ąŠąĘą┤ąĮąŠ ą▓ąĄč湥čĆąŠą╝ ąĖ ąŠčüčéą░ą▓ą╗čÅčéčī ą▓čĆąĄą╝čÅ ą╝ąĄąČą┤čā čāąČąĖąĮąŠą╝ ąĖ ąŠčéčģąŠą┤ąŠą╝ ą║ąŠ čüąĮčā. ąöą╗čÅ čüąĮą░ ą╝ąŠąČąĮąŠ ąĮąĄą╝ąĮąŠą│ąŠ ą┐čĆąĖą┐ąŠą┤ąĮčÅčéčī ąĖąĘą│ąŠą╗ąŠą▓čīąĄ ąĖą╗ąĖ ąĖčüą┐ąŠą╗čīąĘąŠą▓ą░čéčī ą┤ąŠą┐ąŠą╗ąĮąĖč鹥ą╗čīąĮčŗąĄ ą┐ąŠą┤čāčłą║ąĖ. ąÆą░ąČąĮąŠ ąĮąŠčüąĖčéčī čāą┤ąŠą▒ąĮčāčÄ ąŠą┤ąĄąČą┤čā, ąĮąĄ čüą┤ą░ą▓ą╗ąĖą▓ą░čÄčēčāčÄ ąČąĖą▓ąŠčé. ąĢčüą╗ąĖ čüąĖą╝ą┐č鹊ą╝čŗ čĆąĄą│čāą╗čÅčĆąĮčŗąĄ ąĖ ą▓čŗčĆą░ąČąĄąĮąĮčŗąĄ, ą▓čĆą░čć ą╝ąŠąČąĄčé ą┐čĆąĄą┤ą╗ąŠąČąĖčéčī ą▒ąĄąĘąŠą┐ą░čüąĮčŗąĄ ą▓ą░čĆąĖą░ąĮčéčŗ ą╗ąĄč湥ąĮąĖčÅ ąĮą░ ą▓ą░čłąĄą╝ čüčĆąŠą║ąĄ.
-
ąĢčłčīč鹥 ąĮąĄą▒ąŠą╗čīčłąĖą╝ąĖ ą┐ąŠčĆčåąĖčÅą╝ąĖ ąĖ ą┤ąĄą╗ą░ą╣č鹥 ą┐ąŠčüą╗ąĄą┤ąĮąĖą╣ ą┐čĆąĖąĄą╝ ą┐ąĖčēąĖ ąĘą░ 2ŌĆō3 čćą░čüą░ ą┤ąŠ čüąĮą░
-
ąśąĘą▒ąĄą│ą░ą╣č鹥 ą┐čĆąŠą┤čāą║č鹊ą▓, ą┐ąŠčüą╗ąĄ ą║ąŠč鹊čĆčŗčģ ąĖąĘąČąŠą│ą░ čāčüąĖą╗ąĖą▓ą░ąĄčéčüčÅ ąĖą╝ąĄąĮąĮąŠ čā ą▓ą░čü
-
ąØąĄ ą╗ąŠąČąĖč鹥čüčī ąĖ ąĮąĄ ąĮą░ą║ą╗ąŠąĮčÅą╣č鹥čüčī čüčĆą░ąĘčā ą┐ąŠčüą╗ąĄ ąĄą┤čŗ, ą▓čŗą▒ąĖčĆą░ą╣č鹥 čüą┐ąŠą║ąŠą╣ąĮčāčÄ ą▓ąĄčĆčéąĖą║ą░ą╗čīąĮčāčÄ ą░ą║čéąĖą▓ąĮąŠčüčéčī
-
ąĪą┐ąĖč鹥 čü ą┐čĆąĖą┐ąŠą┤ąĮčÅčéčŗą╝ ą▓ąĄčĆčģąŠą╝ č鹥ą╗ą░, ąĄčüą╗ąĖ ąĮąŠčćčīčÄ čüąĖą╝ą┐č鹊ą╝čŗ ą▓čŗčĆą░ąČąĄąĮčŗ
ąĀą░čüčéčÅąČąĄąĮąĖąĄ ą╝čŗčłčå ąĖ čüą▓čÅąĘąŠą║: čåąĄąĮą░ čĆąŠčüčéą░ ąČąĖą▓ąŠčéą░
ą¤ąŠ ą╝ąĄčĆąĄ čĆąŠčüčéą░ ą╝ą░čéą║ąĖ ą╝ąĄąĮčÅąĄčéčüčÅ ąŠčüą░ąĮą║ą░, čåąĄąĮčéčĆ čéčÅąČąĄčüčéąĖ čüą╝ąĄčēą░ąĄčéčüčÅ ą▓ą┐ąĄčĆąĄą┤, ą░ ą╝čŗčłčåčŗ ąČąĖą▓ąŠčéą░ ąĖ čüą┐ąĖąĮčŗ čĆą░ą▒ąŠčéą░čÄčé ąĖąĮą░č湥. ąŁč鹊 ą╝ąŠąČąĄčé ą▓čŗąĘčŗą▓ą░čéčī čéčÅąĮčāčēąĖąĄ ąĖ ąĮąŠčÄčēąĖąĄ ąŠčēčāčēąĄąĮąĖčÅ ą▓ ą▓ąĄčĆčģąĮąĄą╣ čćą░čüčéąĖ ąČąĖą▓ąŠčéą░, ąŠčüąŠą▒ąĄąĮąĮąŠ ą┐čĆąĖ ą┐ąŠą▓ąŠčĆąŠčéą░čģ, ą┐ąŠą┤ąĮčÅčéąĖąĖ čĆčāą║ ąĖą╗ąĖ ą┤ą╗ąĖč鹥ą╗čīąĮąŠą╣ ąĮą░ą│čĆčāąĘą║ąĄ. ąśąĮąŠą│ą┤ą░ ą┤ąĖčüą║ąŠą╝č乊čĆčé ąŠčēčāčēą░ąĄčéčüčÅ ą┐ąŠ ą║čĆą░čÅą╝ čĆąĄą▒ąĄčĆ ąĖą╗ąĖ ą▓ ąŠą▒ą╗ą░čüčéąĖ ą┤ąĖą░čäčĆą░ą│ą╝čŗ. ąŻ ąĮąĄą║ąŠč鹊čĆčŗčģ ąČąĄąĮčēąĖąĮ čāčüąĖą╗ąĖą▓ą░ąĄčéčüčÅ čćčāą▓čüčéą▓ąĖč鹥ą╗čīąĮąŠčüčéčī ą║ąŠąČąĖ ąĖ ą┐ąŠčÅą▓ą╗čÅąĄčéčüčÅ ąŠčēčāčēąĄąĮąĖąĄ ŌĆ£ąĮą░čéčÅąČąĄąĮąĖčÅŌĆØ. ąóą░ą║ąŠąĄ čüąŠčüč鹊čÅąĮąĖąĄ čćą░čüč鹊 čüą▓čÅąĘą░ąĮąŠ čü ą╝ąĄčģą░ąĮąĖč湥čüą║ąŠą╣ ąĮą░ą│čĆčāąĘą║ąŠą╣, ą░ ąĮąĄ čü ąĘą░ą▒ąŠą╗ąĄą▓ą░ąĮąĖąĄą╝ ąŠčĆą│ą░ąĮąŠą▓.
ąÜ ą┤ąĖčüą║ąŠą╝č乊čĆčéčā ą╝ąŠąČąĄčé ą┐čĆąĖčüąŠąĄą┤ąĖąĮčÅčéčīčüčÅ čāč鹊ą╝ą╗čÅąĄą╝ąŠčüčéčī ąĖ ą▒ąŠą╗ąĄąĘąĮąĄąĮąĮąŠčüčéčī ą╝čŗčłčå ą┐ąŠčüą╗ąĄ ąŠą▒čŗčćąĮčŗčģ ą▒čŗč鹊ą▓čŗčģ ą┤ąĄą╗. ą¦ą░čüč鹊 ą┐ąŠą╝ąŠą│ą░ąĄčé ąŠčéą┤čŗčģ, čüą╝ąĄąĮą░ ą┐ąŠą╗ąŠąČąĄąĮąĖčÅ ąĖ čĆą░čüą┐čĆąĄą┤ąĄą╗ąĄąĮąĖąĄ ąĮą░ą│čĆčāąĘą║ąĖ ą▓ č鹥č湥ąĮąĖąĄ ą┤ąĮčÅ. ą£čÅą│ą║ąĖąĄ čāą┐čĆą░ąČąĮąĄąĮąĖčÅ, čĆą░ąĘčĆąĄčłąĄąĮąĮčŗąĄ ą▓ąŠ ą▓čĆąĄą╝čÅ ą▒ąĄčĆąĄą╝ąĄąĮąĮąŠčüčéąĖ, ą╝ąŠą│čāčé čāą╗čāčćčłą░čéčī ą┐ąŠą┤ą┤ąĄčƹȹ║čā ą║ąŠčĆą┐čāčüą░. ąóą░ą║ąČąĄ ą┐ąŠą╗ąĄąĘąĮąŠ čüą╗ąĄą┤ąĖčéčī ąĘą░ č鹥ą╝, ą║ą░ą║ ą▓čŗ ą┐ąŠą┤ąĮąĖą╝ą░ąĄč鹥 ą┐čĆąĄą┤ą╝ąĄčéčŗ ąĖ ą║ą░ą║ ą▓čüčéą░ąĄč鹥 čü ą║čĆąŠą▓ą░čéąĖ: čĆąĄąĘą║ąĖąĄ ą┤ą▓ąĖąČąĄąĮąĖčÅ ą┐čĆąŠą▓ąŠčåąĖčĆčāčÄčé ą▒ąŠą╗čī. ąĢčüą╗ąĖ ą▒ąŠą╗čī čüčéą░ąĮąŠą▓ąĖčéčüčÅ čĆąĄąĘą║ąŠą╣, ą┐ąŠčüč鹊čÅąĮąĮąŠą╣ ąĖą╗ąĖ čüąŠą┐čĆąŠą▓ąŠąČą┤ą░ąĄčéčüčÅ ą┤čĆčāą│ąĖą╝ąĖ čüąĖą╝ą┐č鹊ą╝ą░ą╝ąĖ, ą╗čāčćčłąĄ ąŠą▒čüčāą┤ąĖčéčī čŹč鹊 čü ą▓čĆą░č湊ą╝.
ąŚą░čÅą▓ą║ą░ ą┐čĆąĖąĮčÅčéą░

ą¤ąŠą┤ą┤ąĄčƹȹ║ą░ ąČąĖą▓ąŠčéą░ ąĖąĮąŠą│ą┤ą░ ą┤ąĄą╣čüčéą▓ąĖč鹥ą╗čīąĮąŠ čüąĮąĖąČą░ąĄčé ąĮąĄą┐čĆąĖčÅčéąĮčŗąĄ ąŠčēčāčēąĄąĮąĖčÅ. ąöą╗čÅ ąĮąĄą║ąŠč鹊čĆčŗčģ ąČąĄąĮčēąĖąĮ ą║ąŠą╝č乊čĆčéąĮčŗ čüą┐ąĄčåąĖą░ą╗čīąĮčŗąĄ ą▒ą░ąĮą┤ą░ąČąĖ ąĖą╗ąĖ ą┐ąŠą┤ą┤ąĄčƹȹĖą▓ą░čÄčēąĖąĄ ą╗ąĄą│ą│ąĖąĮčüčŗ, ąĮąŠ ą▓čŗą▒ąĖčĆą░čéčī ąĖčģ ą╗čāčćčłąĄ čü čāč湥č鹊ą╝ čüčĆąŠą║ą░ ąĖ čĆąĄą║ąŠą╝ąĄąĮą┤ą░čåąĖą╣ čüą┐ąĄčåąĖą░ą╗ąĖčüčéą░. ąŻą▓ą╗ą░ąČąĮąĄąĮąĖąĄ ą║ąŠąČąĖ ą╝ąŠąČąĄčé čāą╝ąĄąĮčīčłą░čéčī ąŠčēčāčēąĄąĮąĖąĄ čüčéčÅąĮčāč鹊čüčéąĖ, čģąŠčéčÅ čüą░ą╝ąŠ ą┐ąŠ čüąĄą▒ąĄ ąĮąĄ ą│ą░čĆą░ąĮčéąĖčĆčāąĄčé ąŠčéčüčāčéčüčéą▓ąĖąĄ čĆą░čüčéčÅąČąĄą║. ąÆą░ąČąĮą░ ąĖ čŹčĆą│ąŠąĮąŠą╝ąĖą║ą░ čüąĮą░: ą║ąŠą│ą┤ą░ ąČąĖą▓ąŠčé čĆą░čüč鹥čé, ą┐čĆąĖą▓čŗčćąĮčŗąĄ ą┐ąŠąĘčŗ ą┐ąĄčĆąĄčüčéą░čÄčé ą▒čŗčéčī čāą┤ąŠą▒ąĮčŗą╝ąĖ. ą¤ąŠą┤čāčłą║ąĖ ą┤ą╗čÅ ą▒ąĄčĆąĄą╝ąĄąĮąĮčŗčģ ą┐ąŠą╝ąŠą│ą░čÄčé čĆą░čüą┐čĆąĄą┤ąĄą╗ąĖčéčī ąĮą░ą│čĆčāąĘą║čā ąĮą░ ą┐ąŠąĘą▓ąŠąĮąŠčćąĮąĖą║ ąĖ ą╝čŗčłčåčŗ.
ą¤čĆąĖ ą╝čŗčłąĄčćąĮąŠą╝ ą┤ąĖčüą║ąŠą╝č乊čĆč鹥 ą▓ą░ąČąĮąŠ ą┐ąŠą╝ąĮąĖčéčī ą┐čĆąŠ ŌĆ£ą║čĆą░čüąĮčŗąĄ čäą╗ą░ą│ąĖŌĆØ. ąĪąĖą╗čīąĮą░čÅ ą▒ąŠą╗čī čü č鹊賹ĮąŠč鹊ą╣, čĆą▓ąŠč鹊ą╣, č鹥ą╝ą┐ąĄčĆą░čéčāčĆąŠą╣ ąĖą╗ąĖ ąĘą░ą╝ąĄčéąĮčŗą╝ čāčģčāą┤čłąĄąĮąĖąĄą╝ čüąŠčüč鹊čÅąĮąĖčÅ ąĮąĄ ą┤ąŠą╗ąČąĮą░ čüą┐ąĖčüčŗą▓ą░čéčīčüčÅ ąĮą░ ŌĆ£čĆą░čüčéčÅąČąĄąĮąĖąĄŌĆØ. ąóą░ą║ąČąĄ ąĮą░čüč鹊čĆą░ąČąĖą▓ą░ąĄčé ą▒ąŠą╗čī ą┐ąŠą┤ ą┐čĆą░ą▓čŗą╝ čĆąĄą▒čĆąŠą╝ čü ą▓čŗčĆą░ąČąĄąĮąĮąŠą╣ čüą╗ą░ą▒ąŠčüčéčīčÄ ąĖą╗ąĖ ą│ąŠą╗ąŠą▓ąĮąŠą╣ ą▒ąŠą╗čīčÄ. ąÆ čéą░ą║ąĖčģ čüąĖčéčāą░čåąĖčÅčģ ąĮčāąČąĮą░ ą╝ąĄą┤ąĖčåąĖąĮčüą║ą░čÅ ąŠčåąĄąĮą║ą░, čćč鹊ą▒čŗ ąĖčüą║ą╗čÄčćąĖčéčī ąĮąĄ ą╝čŗčłąĄčćąĮčŗąĄ ą┐čĆąĖčćąĖąĮčŗ. ą¦ąĄą╝ č鹊čćąĮąĄąĄ ą▓čŗ ąŠą┐ąĖčüčŗą▓ą░ąĄč鹥 ąŠčēčāčēąĄąĮąĖčÅ ą▓čĆą░čćčā, č鹥ą╝ ą▒čŗčüčéčĆąĄąĄ ą╝ąŠąČąĮąŠ ą┐ąŠą┤ąŠą▒čĆą░čéčī ą┐ąŠą╝ąŠčēčī.

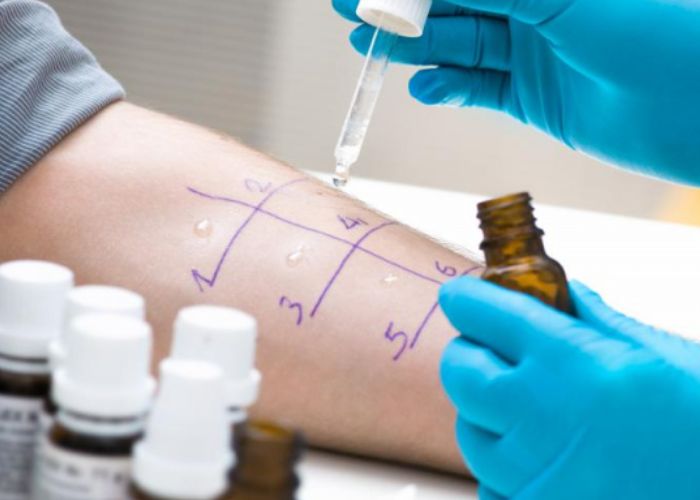
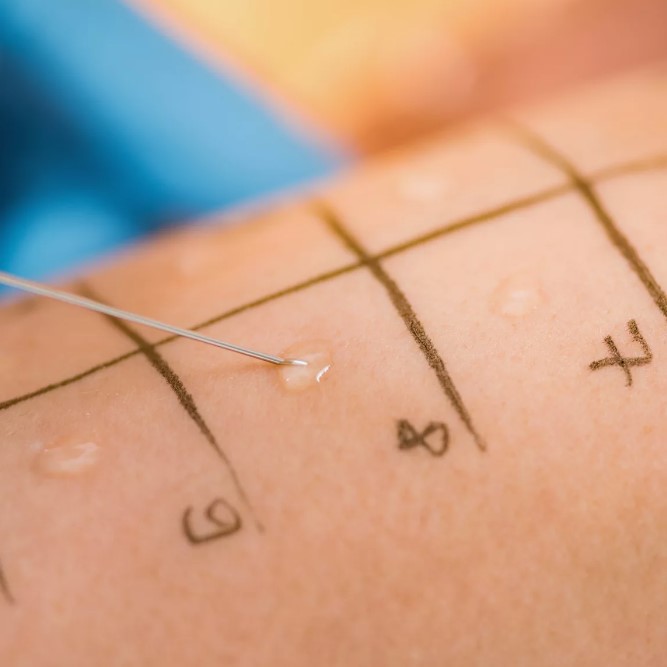
ąóčĆąĄąĮąĖčĆąŠą▓ąŠčćąĮčŗąĄ čüčģą▓ą░čéą║ąĖ ąĖ ąĮą░ą┐čĆčÅąČąĄąĮąĖąĄ ą╝ą░čéą║ąĖ
ąÆąŠ ą▓č鹊čĆąŠą╣ ą┐ąŠą╗ąŠą▓ąĖąĮąĄ ą▒ąĄčĆąĄą╝ąĄąĮąĮąŠčüčéąĖ ą╝ąĮąŠą│ąĖąĄ ąČąĄąĮčēąĖąĮčŗ ąŠčēčāčēą░čÄčé čéčĆąĄąĮąĖčĆąŠą▓ąŠčćąĮčŗąĄ čüčģą▓ą░čéą║ąĖ, ąĖą╗ąĖ čüčģą▓ą░čéą║ąĖ ąæčĆ菹║čüč鹊ąĮą░-ąźąĖą║čüą░. ą×ąĮąĖ ą╝ąŠą│čāčé ą▓ąŠčüą┐čĆąĖąĮąĖą╝ą░čéčīčüčÅ ą║ą░ą║ ą┐ąĄčĆąĖąŠą┤ąĖč湥čüą║ąŠąĄ ąĮą░ą┐čĆčÅąČąĄąĮąĖąĄ ąČąĖą▓ąŠčéą░, ąĖąĮąŠą│ą┤ą░ čü ąĮąĄą┐čĆąĖčÅčéąĮčŗą╝ąĖ ąŠčēčāčēąĄąĮąĖčÅą╝ąĖ ą▓ ą▓ąĄčĆčģąĮąĄą╣ čćą░čüčéąĖ. ą×ą▒čŗčćąĮąŠ čéą░ą║ąĖąĄ 菹┐ąĖąĘąŠą┤čŗ ąĮąĄčĆąĄą│čāą╗čÅčĆąĮčŗąĄ, ąĮąĄ čāčüąĖą╗ąĖą▓ą░čÄčéčüčÅ ą┐ąŠ ąĮą░čĆą░čüčéą░čÄčēąĄą╣ ąĖ ą┐čĆąŠčģąŠą┤čÅčé ą▓ ą┐ąŠą║ąŠąĄ. ąØąĄčĆąĄą┤ą║ąŠ ąĖčģ ą┐čĆąŠą▓ąŠčåąĖčĆčāčÄčé čāčüčéą░ą╗ąŠčüčéčī, ąŠą▒ąĄąĘą▓ąŠąČąĖą▓ą░ąĮąĖąĄ ąĖą╗ąĖ ą┤ą╗ąĖč鹥ą╗čīąĮą░čÅ ą░ą║čéąĖą▓ąĮąŠčüčéčī. ąÆ ą▒ąŠą╗čīčłąĖąĮčüčéą▓ąĄ čüą╗čāčćą░ąĄą▓ ąŠąĮąĖ čüčćąĖčéą░čÄčéčüčÅ ą▓ą░čĆąĖą░ąĮč鹊ą╝ ąĮąŠčĆą╝čŗ, ąĮąŠ čéčĆąĄą▒čāčÄčé ą▓ąĮąĖą╝ą░č鹥ą╗čīąĮąŠą│ąŠ ąĮą░ą▒ą╗čÄą┤ąĄąĮąĖčÅ ąĘą░ ą┤ąĖąĮą░ą╝ąĖą║ąŠą╣.
ą×čéą╗ąĖčćąĖčéčī čéčĆąĄąĮąĖčĆąŠą▓ąŠčćąĮčŗąĄ čüčģą▓ą░čéą║ąĖ ąŠčé ąĮą░čćąĖąĮą░čÄčēąĖčģčüčÅ čĆąŠą┤ąŠą▓ ą┐ąŠą╝ąŠą│ą░ąĄčé ąĮąĄčüą║ąŠą╗čīą║ąŠ ą┐čĆąĖąĘąĮą░ą║ąŠą▓. ą¤čĆąĖ čéčĆąĄąĮąĖčĆąŠą▓ąŠčćąĮčŗčģ čüčģą▓ą░čéą║ą░čģ čćą░čēąĄ ą┐ąŠą╝ąŠą│ą░ąĄčé čüą╝ąĄąĮą░ ą┐ąŠą╗ąŠąČąĄąĮąĖčÅ, ąŠčéą┤čŗčģ ąĖ ą▓ąŠą┤ą░. ą¤čĆąĖ ąĖčüčéąĖąĮąĮčŗčģ čüčģą▓ą░čéą║ą░čģ ąŠąĮąĖ čüčéą░ąĮąŠą▓čÅčéčüčÅ čĆąĄą│čāą╗čÅčĆąĮąĄąĄ, čüąĖą╗čīąĮąĄąĄ ąĖ ą▒ą╗ąĖąČąĄ ą┤čĆčāą│ ą║ ą┤čĆčāą│čā, ą░ ą┤ąĖčüą║ąŠą╝č乊čĆčé ąĮą░čĆą░čüčéą░ąĄčé. ąóą░ą║ąČąĄ ą▓ą░ąČąĮąŠ čāčćąĖčéčŗą▓ą░čéčī čüčĆąŠą║: ą┤ąŠ 37 ąĮąĄą┤ąĄą╗čī čĆąĄą│čāą╗čÅčĆąĮčŗąĄ čāčüąĖą╗ąĖą▓ą░čÄčēąĖąĄčüčÅ čüčģą▓ą░čéą║ąŠąŠą▒čĆą░ąĘąĮčŗąĄ ą▒ąŠą╗ąĖ čéčĆąĄą▒čāčÄčé čüą▓čÅąĘąĖ čü ą▓čĆą░č湊ą╝. ąĢčüą╗ąĖ ąĄčüčéčī čüąŠą╝ąĮąĄąĮąĖčÅ, ą╗čāčćčłąĄ ą▓čŗą▒čĆą░čéčī ą▒ąĄąĘąŠą┐ą░čüąĮčŗą╣ ą▓ą░čĆąĖą░ąĮčé ąĖ ąŠą▒čĆą░čéąĖčéčīčüčÅ ąĘą░ ą║ąŠąĮčüčāą╗čīčéą░čåąĖąĄą╣.
ąĢčüą╗ąĖ ąČąĖą▓ąŠčé ŌĆ£ą║ą░ą╝ąĄąĮąĄąĄčéŌĆØ ąĖ ą▓ą░ą╝ ąĮąĄą┐čĆąĖčÅčéąĮąŠ, ąĮą░čćąĮąĖč鹥 čü ą┐čĆąŠčüčéčŗčģ čłą░ą│ąŠą▓. ąĪčÅą┤čīč鹥 ąĖą╗ąĖ ą╗čÅą│č鹥 ąĮą░ ą▒ąŠą║, čüą┐ąŠą║ąŠą╣ąĮąŠ ą┐ąŠą┤čŗčłąĖč鹥, ą┐ąŠą┐čĆąŠą▒čāą╣č鹥 čĆą░čüčüą╗ą░ą▒ąĖčéčī ą┐ą╗ąĄčćąĖ ąĖ č湥ą╗čÄčüčéčī. ąÆčŗą┐ąĄą╣č鹥 ą▓ąŠą┤čā ąĮąĄą▒ąŠą╗čīčłąĖą╝ąĖ ą│ą╗ąŠčéą║ą░ą╝ąĖ ąĖ ąŠčåąĄąĮąĖč鹥, ą╝ąĄąĮčÅąĄčéčüčÅ ą╗ąĖ ąĖąĮč鹥ąĮčüąĖą▓ąĮąŠčüčéčī. ąśąĮąŠą│ą┤ą░ ą┐ąŠą╝ąŠą│ą░ąĄčé č鹥ą┐ą╗čŗą╣ ą┤čāčł, ąĄčüą╗ąĖ ąŠąĮ ą▓ą░ą╝ čĆą░ąĘčĆąĄčłąĄąĮ ąĖ ąĮąĄčé ą┐čĆąŠčéąĖą▓ąŠą┐ąŠą║ą░ąĘą░ąĮąĖą╣. ąĢčüą╗ąĖ ąČąĄ ąĮą░ą┐čĆčÅąČąĄąĮąĖąĄ ąĮąĄ ą┐čĆąŠčģąŠą┤ąĖčé ąĖą╗ąĖ čüąŠą┐čĆąŠą▓ąŠąČą┤ą░ąĄčéčüčÅ ą▒ąŠą╗čīčÄ, ą║čĆąŠą▓čÅąĮąĖčüčéčŗą╝ąĖ ą▓čŗą┤ąĄą╗ąĄąĮąĖčÅą╝ąĖ ąĖą╗ąĖ ą┐ąŠą┤č鹥ą║ą░ąĮąĖąĄą╝ ąČąĖą┤ą║ąŠčüčéąĖ, ąĮčāąČąĮą░ čüčĆąŠčćąĮą░čÅ ą┐ąŠą╝ąŠčēčī.
-
ąĪą╝ąĄąĮąĖč鹥 ą┐ąŠą╗ąŠąČąĄąĮąĖąĄ: čćą░čüč鹊 ą┐ąŠą╝ąŠą│ą░ąĄčé ąŠčéą┤čŗčģ ąĮą░ ą╗ąĄą▓ąŠą╝ ą▒ąŠą║čā
-
ąÆčŗą┐ąĄą╣č鹥 ą▓ąŠą┤čā ąĖ ą┐čĆąŠą▓ąĄčĆčīč鹥, ąĮąĄ ą▒čŗą╗ąŠ ą╗ąĖ ą┐čĆąĖąĘąĮą░ą║ąŠą▓ ąŠą▒ąĄąĘą▓ąŠąČąĖą▓ą░ąĮąĖčÅ
-
ąśąĘą▒ąĄą│ą░ą╣č鹥 ą┐ąĄčĆąĄą│čĆąĄą▓ą░ ąĖ čćčĆąĄąĘą╝ąĄčĆąĮąŠą╣ ąĮą░ą│čĆčāąĘą║ąĖ, ąŠčüąŠą▒ąĄąĮąĮąŠ ą▓ ą║ąŠąĮčåąĄ ą┤ąĮčÅ
-
ąĢčüą╗ąĖ čüčģą▓ą░čéą║ąĖ čüčéą░ąĮąŠą▓čÅčéčüčÅ čĆąĄą│čāą╗čÅčĆąĮčŗą╝ąĖ, čāčüąĖą╗ąĖą▓ą░čÄčéčüčÅ ąĖą╗ąĖ ą┐ąŠčÅą▓ą╗čÅčÄčéčüčÅ ą┤ąŠ 37 ąĮąĄą┤ąĄą╗čī, ąŠą▒čĆą░čēą░ą╣č鹥čüčī ą║ ą▓čĆą░čćčā
ąóčĆąĄą▓ąŠąČąĮčŗąĄ čüąĖą╝ą┐č鹊ą╝čŗ ą▓ čĆą░ąĮąĮąĖąĄ čüčĆąŠą║ąĖ: ą║ąŠą│ą┤ą░ ąĮąĄą╗čīąĘčÅ ąČą┤ą░čéčī
ąÆ ą┐ąĄčĆą▓ąŠą╝ čéčĆąĖą╝ąĄčüčéčĆąĄ ą▒ąŠą╗ąĖ ą▓ ąČąĖą▓ąŠč鹥 ą╝ąŠą│čāčé ą▒čŗčéčī čüą▓čÅąĘą░ąĮčŗ čü ą░ą┤ą░ą┐čéą░čåąĖąĄą╣ ąŠčĆą│ą░ąĮąĖąĘą╝ą░, ąĮąŠ ąĄčüčéčī čüąĖčéčāą░čåąĖąĖ, ą║ąŠč鹊čĆčŗąĄ čéčĆąĄą▒čāčÄčé ąĮąĄą╝ąĄą┤ą╗ąĄąĮąĮąŠą╣ ąŠčåąĄąĮą║ąĖ. ąĪąĖą╗čīąĮčŗąĄ čüą┐ą░ąĘą╝čŗ, ąĮą░čĆą░čüčéą░čÄčēą░čÅ ąŠą┤ąĮąŠčüč鹊čĆąŠąĮąĮčÅčÅ ą▒ąŠą╗čī, ą▓čŗčĆą░ąČąĄąĮąĮą░čÅ čüą╗ą░ą▒ąŠčüčéčī ąĖ ą│ąŠą╗ąŠą▓ąŠą║čĆčāąČąĄąĮąĖąĄ ŌĆö ą┐čĆąĖąĘąĮą░ą║ąĖ, ą┐čĆąĖ ą║ąŠč鹊čĆčŗčģ ąĮąĄą╗čīąĘčÅ ąŠčéą║ą╗ą░ą┤čŗą▓ą░čéčī ąŠą▒čĆą░čēąĄąĮąĖąĄ ąĘą░ ą┐ąŠą╝ąŠčēčīčÄ. ąÆąĮąĄą╝ą░č鹊čćąĮą░čÅ ą▒ąĄčĆąĄą╝ąĄąĮąĮąŠčüčéčī ąĖ čāą│čĆąŠąĘą░ ą┐čĆąĄčĆčŗą▓ą░ąĮąĖčÅ ŌĆö čĆąĄą┤ą║ąĖąĄ, ąĮąŠ čüąĄčĆčīąĄąĘąĮčŗąĄ ą┐čĆąĖčćąĖąĮčŗ ą▒ąŠą╗ąĖ. ąÆ čéą░ą║ąĖčģ čüą╗čāčćą░čÅčģ ą▓ą░ąČąĮą░ čüą║ąŠčĆąŠčüčéčī: čĆą░ąĮąĮčÅčÅ ą┤ąĖą░ą│ąĮąŠčüčéąĖą║ą░ čüąĮąĖąČą░ąĄčé čĆąĖčüą║ąĖ ą┤ą╗čÅ ąĘą┤ąŠčĆąŠą▓čīčÅ ąČąĄąĮčēąĖąĮčŗ.
ąśąĮąŠą│ą┤ą░ čéčĆąĄą▓ąŠąČąĮčŗąĄ čüąĖą╝ą┐č鹊ą╝čŗ ąĮą░čćąĖąĮą░čÄčéčüčÅ ąĮąĄ čĆąĄąĘą║ąŠ, ą░ ą┐ąŠčüč鹥ą┐ąĄąĮąĮąŠ. ą¢ąĄąĮčēąĖąĮą░ ą╝ąŠąČąĄčé ąŠčéą╝ąĄčćą░čéčī čāčüąĖą╗ąĖą▓ą░čÄčēčāčÄčüčÅ ą▒ąŠą╗čī, ąĮąĄąŠą▒čŗčćąĮčŗąĄ ą▓čŗą┤ąĄą╗ąĄąĮąĖčÅ ąĖą╗ąĖ čćčāą▓čüčéą▓ąŠ ą┤ą░ą▓ą╗ąĄąĮąĖčÅ ą▓ ą┐čĆčÅą╝ąŠą╣ ą║ąĖčłą║ąĄ. ąæčŗą▓ą░ąĄčé, čćč鹊 ą┤ąĖčüą║ąŠą╝č乊čĆčé ąŠčéą┤ą░ąĄčé ą▓ ą┐ą╗ąĄč湊, čłąĄčÄ ąĖą╗ąĖ čüą┐ąĖąĮčā, ąŠčüąŠą▒ąĄąĮąĮąŠ ą┐čĆąĖ ą▓ąĮčāčéčĆąĄąĮąĮąĄą╝ ą║čĆąŠą▓ąŠč鹥č湥ąĮąĖąĖ. ąóą░ą║ąĖąĄ čüąŠč湥čéą░ąĮąĖčÅ čüąĖą╝ą┐č鹊ą╝ąŠą▓ čéčĆąĄą▒čāčÄčé ąĮąĄą╝ąĄą┤ą╗ąĄąĮąĮąŠą│ąŠ ąŠą▒čĆą░čēąĄąĮąĖčÅ ą▓ ąĮąĄąŠčéą╗ąŠąČąĮčāčÄ ą┐ąŠą╝ąŠčēčī. ąöą░ąČąĄ ąĄčüą╗ąĖ ą┐ąŠč鹊ą╝ ąŠą║ą░ąČąĄčéčüčÅ, čćč鹊 ą┐čĆąĖčćąĖąĮą░ ą╝ąĄąĮąĄąĄ ąŠą┐ą░čüąĮą░, ą╗čāčćčłąĄ ąĖčüą║ą╗čÄčćąĖčéčī čüąĄčĆčīąĄąĘąĮčŗąĄ ą▓ą░čĆąĖą░ąĮčéčŗ.
ąÆą░ąČąĮąŠ ąĮąĄ ą┐čŗčéą░čéčīčüčÅ ŌĆ£ą┐ąĄčĆąĄč鹥čĆą┐ąĄčéčīŌĆØ ą▒ąŠą╗čī, ąĄčüą╗ąĖ ąŠąĮą░ čüąĖą╗čīąĮą░čÅ ąĖ ąĮąĄąŠą▒čŗčćąĮą░čÅ ą┤ą╗čÅ ą▓ą░čü. ąÆąŠ ą▓čĆąĄą╝čÅ ąŠąČąĖą┤ą░ąĮąĖčÅ ą╝ąĄą┤ąĖčåąĖąĮčüą║ąŠą╣ ą┐ąŠą╝ąŠčēąĖ ąĮąĄ čüč鹊ąĖčé ą┐čĆąĖąĮąĖą╝ą░čéčī ąŠą▒ąĄąĘą▒ąŠą╗ąĖą▓ą░čÄčēąĖąĄ ą▒ąĄąĘ čüąŠą│ą╗ą░čüąŠą▓ą░ąĮąĖčÅ, ą┐ąŠč鹊ą╝čā čćč鹊 čŹč鹊 ą╝ąŠąČąĄčé čüą╝ą░ąĘą░čéčī ą║ą░čĆčéąĖąĮčā. ąøčāčćčłąĄ ąĘą░čäąĖą║čüąĖčĆąŠą▓ą░čéčī ą▓čĆąĄą╝čÅ ąĮą░čćą░ą╗ą░ ą▒ąŠą╗ąĖ, ąĄąĄ čģą░čĆą░ą║č鹥čĆ ąĖ čüąŠą┐čāčéčüčéą▓čāčÄčēąĖąĄ čüąĖą╝ą┐č鹊ą╝čŗ. ąĢčüą╗ąĖ ąĄčüčéčī ą▓ąŠąĘą╝ąŠąČąĮąŠčüčéčī, ą▓ąŠąĘčīą╝ąĖč鹥 čü čüąŠą▒ąŠą╣ ąŠą▒ą╝ąĄąĮąĮčāčÄ ą║ą░čĆčéčā ąĖ čĆąĄąĘčāą╗čīčéą░čéčŗ ą┐ąŠčüą╗ąĄą┤ąĮąĖčģ ąŠą▒čüą╗ąĄą┤ąŠą▓ą░ąĮąĖą╣. ąŁč鹊 ą┐ąŠą╝ąŠą│ą░ąĄčé ą▓čĆą░čćą░ą╝ ą▒čŗčüčéčĆąĄąĄ čüąŠčĆąĖąĄąĮčéąĖčĆąŠą▓ą░čéčīčüčÅ.
ąæąĄčĆąĄą╝ąĄąĮąĮąŠčüčéčī ŌĆö ą┐ąĄčĆąĖąŠą┤, ą║ąŠą│ą┤ą░ čüą░ą╝ąŠąŠą▒čĆą░čēąĄąĮąĖąĄ ąĘą░ ą┐ąŠą╝ąŠčēčīčÄ čüčćąĖčéą░ąĄčéčüčÅ ąĮąŠčĆą╝ą░ą╗čīąĮčŗą╝ ąĖ ą┐čĆą░ą▓ąĖą╗čīąĮčŗą╝. ą£ąĄą┤ąĖčåąĖąĮčüą║ą░čÅ ą║ąŠą╝ą░ąĮą┤ą░ ą┐čĆąĖą▓čŗą║ą╗ą░ ą║ ą▓ąŠą┐čĆąŠčüą░ą╝ ąĖ čüąŠą╝ąĮąĄąĮąĖčÅą╝ ą▒čāą┤čāčēąĖčģ ą╝ą░ą╝. ąÆą░čłąĄ čüą┐ąŠą║ąŠą╣čüčéą▓ąĖąĄ ą▓ą░ąČąĮąŠ čéą░ą║ ąČąĄ, ą║ą░ą║ ąĖ čäąĖąĘąĖč湥čüą║ąŠąĄ ąĘą┤ąŠčĆąŠą▓čīąĄ. ą¤ąŠčŹč鹊ą╝čā ą┐čĆąĖ čüąĖą╗čīąĮąŠą╣ ą▒ąŠą╗ąĖ ą▓ čĆą░ąĮąĮąĖąĄ čüčĆąŠą║ąĖ čĆą░ąĘčāą╝ąĮąĄąĄ ą▓čŗą▒čĆą░čéčī ą▒ąĄąĘąŠą┐ą░čüąĮčāčÄ čéą░ą║čéąĖą║čā ąĖ ąŠą▒čĆą░čéąĖčéčīčüčÅ ą║ čüą┐ąĄčåąĖą░ą╗ąĖčüčéą░ą╝. ą×čüąŠą▒ąĄąĮąĮąŠ čŹč鹊 ą░ą║čéčāą░ą╗čīąĮąŠ, ąĄčüą╗ąĖ čüąĖą╝ą┐č鹊ą╝čŗ ąĮą░čĆą░čüčéą░čÄčé ąĖą╗ąĖ ą┐ąŠčÅą▓ą╗čÅčÄčéčüčÅ ą▓ąĮąĄąĘą░ą┐ąĮąŠ.
ą¤čĆąĄčŹą║ą╗ą░ą╝ą┐čüąĖčÅ ąĖ ą▒ąŠą╗čī ą┐ąŠą┤ ą┐čĆą░ą▓čŗą╝ čĆąĄą▒čĆąŠą╝
ą¤čĆąĄčŹą║ą╗ą░ą╝ą┐čüąĖčÅ ŌĆö čüąŠčüč鹊čÅąĮąĖąĄ, čüą▓čÅąĘą░ąĮąĮąŠąĄ čü ą┐ąŠą▓čŗčłąĄąĮąĖąĄą╝ ą┤ą░ą▓ą╗ąĄąĮąĖčÅ ąĖ ąĮą░čĆčāčłąĄąĮąĖąĄą╝ čĆą░ą▒ąŠčéčŗ ąŠčĆą│ą░ąĮąŠą▓, ą║ąŠč鹊čĆąŠąĄ ąŠą▒čŗčćąĮąŠ čĆą░ąĘą▓ąĖą▓ą░ąĄčéčüčÅ ą┐ąŠčüą╗ąĄ 20 ąĮąĄą┤ąĄą╗ąĖ ą▒ąĄčĆąĄą╝ąĄąĮąĮąŠčüčéąĖ. ą×ą┤ąĮąĖą╝ ąĖąĘ ą▓ąŠąĘą╝ąŠąČąĮčŗčģ čüąĖą╝ą┐č鹊ą╝ąŠą▓ ą╝ąŠąČąĄčé ą▒čŗčéčī ą▒ąŠą╗čī ąĖą╗ąĖ čéčÅąČąĄčüčéčī ą▓ ą▓ąĄčĆčģąĮąĄą╣ čćą░čüčéąĖ ąČąĖą▓ąŠčéą░, čćą░čēąĄ ą┐ąŠą┤ ą┐čĆą░ą▓čŗą╝ čĆąĄą▒čĆąŠą╝. ąŁč鹊 ąŠčēčāčēąĄąĮąĖąĄ ąĖąĮąŠą│ą┤ą░ čüą▓čÅąĘą░ąĮąŠ čü ą▓ąŠą▓ą╗ąĄč湥ąĮąĖąĄą╝ ą┐ąĄč湥ąĮąĖ ąĖ čĆą░čüčéčÅąČąĄąĮąĖąĄą╝ ąĄąĄ ą║ą░ą┐čüčāą╗čŗ. ąÆą░ąČąĮąŠ ą┐ąŠąĮąĖą╝ą░čéčī: ą┐čĆąĄčŹą║ą╗ą░ą╝ą┐čüąĖčÅ ą╝ąŠąČąĄčé ą┐čĆąŠčÅą▓ą╗čÅčéčīčüčÅ ąĮąĄ č鹊ą╗čīą║ąŠ ąŠč鹥ą║ą░ą╝ąĖ, ąĖ ąĮąĄ ą▓čüąĄą│ą┤ą░ ąĮą░čćąĖąĮą░ąĄčéčüčÅ ŌĆ£ąŠč湥ą▓ąĖą┤ąĮąŠŌĆØ. ą¤ąŠčŹč鹊ą╝čā čüąŠč湥čéą░ąĮąĖąĄ čüąĖą╝ą┐č鹊ą╝ąŠą▓ ąĖą╝ąĄąĄčé čĆąĄčłą░čÄčēąĄąĄ ąĘąĮą░č湥ąĮąĖąĄ.
ąÜ čéčĆąĄą▓ąŠąČąĮčŗą╝ ą┐čĆąĖąĘąĮą░ą║ą░ą╝ ąŠčéąĮąŠčüčÅčéčüčÅ čüąĖą╗čīąĮčŗąĄ ą│ąŠą╗ąŠą▓ąĮčŗąĄ ą▒ąŠą╗ąĖ, ŌĆ£ą╝čāčłą║ąĖŌĆØ ą┐ąĄčĆąĄą┤ ą│ą╗ą░ąĘą░ą╝ąĖ, ą▓ąĮąĄąĘą░ą┐ąĮčŗąĄ ąŠč鹥ą║ąĖ ą╗ąĖčåą░ ąĖ čĆčāą║, čĆąĄąĘą║ąŠąĄ čāą▓ąĄą╗ąĖč湥ąĮąĖąĄ ą▓ąĄčüą░ ąĘą░ ą║ąŠčĆąŠčéą║ąŠąĄ ą▓čĆąĄą╝čÅ. ąóą░ą║ąČąĄ ąĮą░čüč鹊čĆą░ąČąĖą▓ą░ąĄčé ą▓čŗčĆą░ąČąĄąĮąĮą░čÅ čüą╗ą░ą▒ąŠčüčéčī, č鹊賹ĮąŠčéą░, čćčāą▓čüčéą▓ąŠ ąĮąĄčģą▓ą░čéą║ąĖ ą▓ąŠąĘą┤čāčģą░. ąśąĮąŠą│ą┤ą░ ąČąĄąĮčēąĖąĮą░ ąŠčéą╝ąĄčćą░ąĄčé, čćč鹊 ą┐čĆąĖą▓čŗčćąĮčŗąĄ ą┤ą▓ąĖąČąĄąĮąĖčÅ čüčéą░ąĮąŠą▓čÅčéčüčÅ čéčÅąČąĄą╗ąĄąĄ, ą┐ąŠčÅą▓ą╗čÅąĄčéčüčÅ ąĘą░č鹊čĆą╝ąŠąČąĄąĮąĮąŠčüčéčī ąĖą╗ąĖ ąĮąĄąŠą▒čŗčćąĮą░čÅ čüąŠąĮą╗ąĖą▓ąŠčüčéčī. ą¤čĆąĖ čéą░ą║ąĖčģ čüąĖą╝ą┐č鹊ą╝ą░čģ ąĮčāąČąĮą░ čüčĆąŠčćąĮą░čÅ ąŠčåąĄąĮą║ą░ ą┤ą░ą▓ą╗ąĄąĮąĖčÅ ąĖ čüąŠčüč鹊čÅąĮąĖčÅ ą╝ą░č鹥čĆąĖ ąĖ ą┐ą╗ąŠą┤ą░. ąØąĄ čüč鹊ąĖčé ąČą┤ą░čéčī ą┐ą╗ą░ąĮąŠą▓ąŠą│ąŠ ą┐čĆąĖąĄą╝ą░, ąĄčüą╗ąĖ čüą░ą╝ąŠčćčāą▓čüčéą▓ąĖąĄ čāčģčāą┤čłą░ąĄčéčüčÅ.
ąĀąĖčüą║ ą┐čĆąĄčŹą║ą╗ą░ą╝ą┐čüąĖąĖ ą▓čŗčłąĄ ą┐čĆąĖ ąĮąĄą║ąŠč鹊čĆčŗčģ čüąŠčüč鹊čÅąĮąĖčÅčģ, ąĮąŠ ąŠąĮą░ ą╝ąŠąČąĄčé čĆą░ąĘą▓ąĖčéčīčüčÅ ąĖ ą▒ąĄąĘ ąĮąĖčģ. ąÆ ą│čĆčāą┐ą┐ąĄ ą┐ąŠą▓čŗčłąĄąĮąĮąŠą│ąŠ čĆąĖčüą║ą░ ŌĆö ąČąĄąĮčēąĖąĮčŗ čü čģčĆąŠąĮąĖč湥čüą║ąŠą╣ ą│ąĖą┐ąĄčĆč鹊ąĮąĖąĄą╣, ą┤ąĖą░ą▒ąĄč鹊ą╝, ąĘą░ą▒ąŠą╗ąĄą▓ą░ąĮąĖčÅą╝ąĖ ą┐ąŠč湥ą║, ąŠąČąĖčĆąĄąĮąĖąĄą╝, ą░ čéą░ą║ąČąĄ ą▒ąĄčĆąĄą╝ąĄąĮąĮčŗąĄ ą╝ą╗ą░ą┤čłąĄ 18 ąĖą╗ąĖ čüčéą░čĆčłąĄ 35 ą╗ąĄčé. ąóą░ą║ąČąĄ čĆąĖčüą║ ą┐ąŠą▓čŗčłą░ąĄčéčüčÅ ą┐čĆąĖ ą╝ąĮąŠą│ąŠą┐ą╗ąŠą┤ąĮąŠą╣ ą▒ąĄčĆąĄą╝ąĄąĮąĮąŠčüčéąĖ ąĖ ą▓ ąĮąĄą║ąŠč鹊čĆčŗčģ čüąĄą╝ąĄą╣ąĮčŗčģ čüą╗čāčćą░čÅčģ. ą×ą┤ąĮą░ą║ąŠ ą┤ą░ąČąĄ ą┐čĆąĖ ąŠčéčüčāčéčüčéą▓ąĖąĖ čäą░ą║č鹊čĆąŠą▓ čĆąĖčüą║ą░ ą▓ą░ąČąĮąŠ ąŠčéčüą╗ąĄąČąĖą▓ą░čéčī čüą▓ąŠąĄ čüą░ą╝ąŠčćčāą▓čüčéą▓ąĖąĄ. ąĀąĄą│čāą╗čÅčĆąĮčŗąĄ ą▓ąĖąĘąĖčéčŗ ą║ ą▓čĆą░čćčā ąĖ ą║ąŠąĮčéčĆąŠą╗čī ą┤ą░ą▓ą╗ąĄąĮąĖčÅ ŌĆö ą║ą╗čÄč湥ą▓čŗąĄ 菹╗ąĄą╝ąĄąĮčéčŗ ą┐čĆąŠčäąĖą╗ą░ą║čéąĖą║ąĖ ąŠčüą╗ąŠąČąĮąĄąĮąĖą╣.
ą¤čĆąĖ ą┐ąŠą┤ąŠąĘčĆąĄąĮąĖąĖ ąĮą░ ą┐čĆąĄčŹą║ą╗ą░ą╝ą┐čüąĖčÄ čüą░ą╝ąŠą┤ąĖą░ą│ąĮąŠčüčéąĖą║ą░ ąĮąĄ ą┐ąŠą┤čģąŠą┤ąĖčé. ąØąĄ čüč鹊ąĖčé ą┐čŗčéą░čéčīčüčÅ ŌĆ£čüąĮčÅčéčīŌĆØ čüąĖą╝ą┐č鹊ą╝čŗ ą┤ąŠą╝ą░čłąĮąĖą╝ąĖ čüčĆąĄą┤čüčéą▓ą░ą╝ąĖ ąĖą╗ąĖ ą┐čĆąŠčüč鹊 ą▒ąŠą╗čīčłąĄ ąŠčéą┤čŗčģą░čéčī, ąĄčüą╗ąĖ ąĄčüčéčī čÅą▓ąĮčŗąĄ čéčĆąĄą▓ąŠąČąĮčŗąĄ ą┐čĆąĖąĘąĮą░ą║ąĖ. ą¤čĆą░ą▓ąĖą╗čīąĮąŠąĄ čĆąĄčłąĄąĮąĖąĄ ŌĆö čüą▓čÅąĘą░čéčīčüčÅ čü ą▓čĆą░č湊ą╝ ąĖą╗ąĖ ąŠą▒čĆą░čéąĖčéčīčüčÅ ąĘą░ ąĮąĄąŠčéą╗ąŠąČąĮąŠą╣ ą┐ąŠą╝ąŠčēčīčÄ. ąĪą┐ąĄčåąĖą░ą╗ąĖčüčéčŗ ą┐čĆąŠą▓ąĄą┤čāčé ąĖąĘą╝ąĄčĆąĄąĮąĖąĄ ą┤ą░ą▓ą╗ąĄąĮąĖčÅ, ą░ąĮą░ą╗ąĖąĘčŗ ąĖ ąŠčåąĄąĮčÅčé čüąŠčüč鹊čÅąĮąĖąĄ ą┐ą╗ąŠą┤ą░. ąĀą░ąĮąĮąĄąĄ ą▓čŗčÅą▓ą╗ąĄąĮąĖąĄ ą┐ąŠąĘą▓ąŠą╗čÅąĄčé ą┐ąŠą┤ąŠą▒čĆą░čéčī čéą░ą║čéąĖą║čā ąĮą░ą▒ą╗čÄą┤ąĄąĮąĖčÅ ąĖ ą╗ąĄč湥ąĮąĖčÅ.

ąŚą░ą▒ąŠą╗ąĄą▓ą░ąĮąĖčÅ, ąĮąĄ čüą▓čÅąĘą░ąĮąĮčŗąĄ ąĮą░ą┐čĆčÅą╝čāčÄ čü ą▒ąĄčĆąĄą╝ąĄąĮąĮąŠčüčéčīčÄ
ąæąĄčĆąĄą╝ąĄąĮąĮąŠčüčéčī ąĮąĄ ąĘą░čēąĖčēą░ąĄčé ąŠčé ŌĆ£ąŠą▒čŗčćąĮčŗčģŌĆØ ą▒ąŠą╗ąĄąĘąĮąĄą╣ ąŠčĆą│ą░ąĮąŠą▓ ą▒čĆčÄčłąĮąŠą╣ ą┐ąŠą╗ąŠčüčéąĖ. ąÜą░ą╝ąĮąĖ ą▓ ąČąĄą╗čćąĮąŠą╝ ą┐čāąĘčŗčĆąĄ, ą▓ąŠčüą┐ą░ą╗ąĄąĮąĖąĄ ąČąĄą╗čćąĮąŠą│ąŠ ą┐čāąĘčŗčĆčÅ, ą┐ą░ąĮą║čĆąĄą░čéąĖčé, ą░ą┐ą┐ąĄąĮą┤ąĖčåąĖčé ąĖ ąĖąĮč乥ą║čåąĖąĖ ą┐ąŠč湥ą║ ą╝ąŠą│čāčé ą▓ąŠąĘąĮąĖą║ąĮčāčéčī ą▓ ą╗čÄą▒ąŠą╣ ą┐ąĄčĆąĖąŠą┤. ąóą░ą║ąĖąĄ čüąŠčüč鹊čÅąĮąĖčÅ ąĖąĮąŠą│ą┤ą░ ą╝ą░čüą║ąĖčĆčāčÄčéčüčÅ ą┐ąŠą┤ ą┐čĆąĖą▓čŗčćąĮčŗąĄ ą▒ąĄčĆąĄą╝ąĄąĮąĮčŗąĄ ąČą░ą╗ąŠą▒čŗ, ą┐ąŠčŹč鹊ą╝čā ą▓ą░ąČąĮąŠ ąŠą▒čĆą░čēą░čéčī ą▓ąĮąĖą╝ą░ąĮąĖąĄ ąĮą░ ąĮąĄąŠą▒čŗčćąĮčāčÄ ąĖąĮč鹥ąĮčüąĖą▓ąĮąŠčüčéčī ąĖ čüąŠč湥čéą░ąĮąĖąĄ čüąĖą╝ą┐č鹊ą╝ąŠą▓. ąØą░ą┐čĆąĖą╝ąĄčĆ, ą▓čŗčüąŠą║ą░čÅ č鹥ą╝ą┐ąĄčĆą░čéčāčĆą░, čĆą▓ąŠčéą░ ąĖą╗ąĖ čĆąĄąĘą║ą░čÅ ą╗ąŠą║ą░ą╗čīąĮą░čÅ ą▒ąŠą╗čī ŌĆö čŹč鹊 ąĮąĄ č鹊, čćč鹊 čüč鹊ąĖčé čüą┐ąĖčüčŗą▓ą░čéčī ąĮą░ ą▒ąĄčĆąĄą╝ąĄąĮąĮąŠčüčéčī. ą¦ąĄą╝ čĆą░ąĮčīčłąĄ ąĮą░čćą░č鹊 ąŠą▒čüą╗ąĄą┤ąŠą▓ą░ąĮąĖąĄ, č鹥ą╝ ą▒ąĄąĘąŠą┐ą░čüąĮąĄąĄ ą┤ą╗čÅ ą╝ą░č鹥čĆąĖ ąĖ čĆąĄą▒ąĄąĮą║ą░.
ąæąŠą╗čī ą┐čĆąĖ ąČąĄą╗čćąĮąŠą║ą░ą╝ąĄąĮąĮąŠą╣ ą▒ąŠą╗ąĄąĘąĮąĖ čćą░čēąĄ ąŠčēčāčēą░ąĄčéčüčÅ ą▓ ą▓ąĄčĆčģąĮąĄą╣ ą┐čĆą░ą▓ąŠą╣ čćą░čüčéąĖ ąČąĖą▓ąŠčéą░ ąĖ ą╝ąŠąČąĄčé čāčüąĖą╗ąĖą▓ą░čéčīčüčÅ ą┐ąŠčüą╗ąĄ ąČąĖčĆąĮąŠą╣ ąĄą┤čŗ. ą¤čĆąĖ ą┐ą░ąĮą║čĆąĄą░čéąĖč鹥 ą▒ąŠą╗čī ąĮąĄčĆąĄą┤ą║ąŠ ąŠą┐ąŠčÅčüčŗą▓ą░čÄčēą░čÅ ąĖ čüąŠą┐čĆąŠą▓ąŠąČą┤ą░ąĄčéčüčÅ ą▓čŗčĆą░ąČąĄąĮąĮąŠą╣ č鹊賹ĮąŠč鹊ą╣. ąśąĮč乥ą║čåąĖąĖ ą╝ąŠč湥ą▓čŗą▓ąŠą┤čÅčēąĖčģ ą┐čāč鹥ą╣ ą╝ąŠą│čāčé ą┤ą░ą▓ą░čéčī čüą╗ą░ą▒ąŠčüčéčī, ąŠąĘąĮąŠą▒ ąĖ ą▒ąŠą╗čī ą┐čĆąĖ ą╝ąŠč湥ąĖčüą┐čāčüą║ą░ąĮąĖąĖ, ąĮąŠ ąĖąĮąŠą│ą┤ą░ ąŠčēčāčēąĄąĮąĖąĄ ą▒ąŠą╗ąĖ ŌĆ£ą┐ąŠą┤ąĮąĖą╝ą░ąĄčéčüčÅŌĆØ ą▓ą▓ąĄčĆčģ ą┐ąŠ ąČąĖą▓ąŠčéčā. ąÉą┐ą┐ąĄąĮą┤ąĖčåąĖčé ą▓ąŠ ą▓čĆąĄą╝čÅ ą▒ąĄčĆąĄą╝ąĄąĮąĮąŠčüčéąĖ ą╝ąŠąČąĄčé ą┐čĆąŠčÅą▓ą╗čÅčéčīčüčÅ ąĮąĄčéąĖą┐ąĖčćąĮąŠ ąĖąĘ-ąĘą░ čüą╝ąĄčēąĄąĮąĖčÅ ąŠčĆą│ą░ąĮąŠą▓. ą¤ąŠčŹč鹊ą╝čā č鹊čćąĮą░čÅ ą┤ąĖą░ą│ąĮąŠčüčéąĖą║ą░ ąŠą┐ąĖčĆą░ąĄčéčüčÅ ąĮą░ ąŠčüą╝ąŠčéčĆ ąĖ ą░ąĮą░ą╗ąĖąĘčŗ.
ąĢčüą╗ąĖ ą▓ąŠąĘąĮąĖą║ą░ąĄčé ą┐ąŠą┤ąŠąĘčĆąĄąĮąĖąĄ ąĮą░ ąĮąĄą▒ąĄčĆąĄą╝ąĄąĮąĮčāčÄ ą┐čĆąĖčćąĖąĮčā, ą▓čĆą░čć ą▓čŗą▒ąĖčĆą░ąĄčé ą▒ąĄąĘąŠą┐ą░čüąĮčŗąĄ ą╝ąĄč鹊ą┤čŗ ąŠą▒čüą╗ąĄą┤ąŠą▓ą░ąĮąĖčÅ. ą×ą▒čŗčćąĮąŠ ąĮą░čćąĖąĮą░čÄčé čü ą░ąĮą░ą╗ąĖąĘąŠą▓ ą║čĆąŠą▓ąĖ ąĖ ą╝ąŠčćąĖ, ąŻąŚąś ąĖ ąĮą░ą▒ą╗čÄą┤ąĄąĮąĖčÅ ąĘą░ ą┤ąĖąĮą░ą╝ąĖą║ąŠą╣ čüąĖą╝ą┐č鹊ą╝ąŠą▓. ą¤čĆąĖ ąĮąĄąŠą▒čģąŠą┤ąĖą╝ąŠčüčéąĖ ą┐čĆąĖą▓ą╗ąĄą║ą░čÄčé čüą╝ąĄąČąĮčŗčģ čüą┐ąĄčåąĖą░ą╗ąĖčüč鹊ą▓ ŌĆö ą│ą░čüčéčĆąŠčŹąĮč鹥čĆąŠą╗ąŠą│ą░, čģąĖčĆčāčĆą│ą░, čāčĆąŠą╗ąŠą│ą░. ąĪą░ą╝ąŠčüč鹊čÅč鹥ą╗čīąĮąŠ ą┐čĆąĖąĮąĖą╝ą░čéčī ą░ąĮčéąĖą▒ąĖąŠčéąĖą║ąĖ ąĖą╗ąĖ ąŠą▒ąĄąĘą▒ąŠą╗ąĖą▓ą░čÄčēąĖąĄ ą▒ąĄąĘ ąĮą░ąĘąĮą░č湥ąĮąĖčÅ ąĮąĄ čĆąĄą║ąŠą╝ąĄąĮą┤čāąĄčéčüčÅ. ąÆą░ąČąĮąŠ čüąŠąŠą▒čēąĖčéčī ą▓čĆą░čćčā ąŠą▒ąŠ ą▓čüąĄčģ ą┐čĆąĄą┐ą░čĆą░čéą░čģ ąĖ ą┤ąŠą▒ą░ą▓ą║ą░čģ, ą║ąŠč鹊čĆčŗąĄ ą▓čŗ čāąČąĄ ą┐čĆąĖąĮąĖą╝ą░ąĄč鹥.
ą¤čüąĖčģąŠą╗ąŠą│ąĖč湥čüą║ąĖ ą▒čŗą▓ą░ąĄčé čüą╗ąŠąČąĮąŠ ą┐čĆąĖąĘąĮą░čéčī, čćč鹊 ą┐čĆąŠą▒ą╗ąĄą╝ą░ ŌĆ£ąĮąĄ ą▓ ą▒ąĄčĆąĄą╝ąĄąĮąĮąŠčüčéąĖŌĆØ. ąØąŠ ą┤ą╗čÅ ą▓čĆą░čćą░ čŹč鹊, ąĮą░ąŠą▒ąŠčĆąŠčé, ą┐ąŠą╗ąĄąĘąĮą░čÅ ąĖąĮč乊čĆą╝ą░čåąĖčÅ: ąŠąĮą░ čĆą░čüčłąĖčĆčÅąĄčé ą║čĆčāą│ ą▓ąŠąĘą╝ąŠąČąĮčŗčģ ą┐čĆąĖčćąĖąĮ ąĖ čāčüą║ąŠčĆčÅąĄčé ą┐ąŠą╝ąŠčēčī. ąØąĄ ąĖą│ąĮąŠčĆąĖčĆčāą╣č鹥 ą▒ąŠą╗čī, ąĄčüą╗ąĖ ąŠąĮą░ ą╝ąĄčłą░ąĄčé ąĄčüčéčī, čüą┐ą░čéčī ąĖą╗ąĖ ą┤ą▓ąĖą│ą░čéčīčüčÅ. ąóą░ą║ąČąĄ ą▓ą░ąČąĮąŠ ąĮąĄ č鹥čĆą┐ąĄčéčī čĆą▓ąŠčéčā ąĖ ąŠą▒ąĄąĘą▓ąŠąČąĖą▓ą░ąĮąĖąĄ, ą┐ąŠč鹊ą╝čā čćč鹊 čŹč鹊 ą▓ą╗ąĖčÅąĄčé ąĮą░ ąŠą▒čēąĄąĄ čüąŠčüč鹊čÅąĮąĖąĄ. ą£ąĄą┤ąĖčåąĖąĮčüą║ą░čÅ ąŠčåąĄąĮą║ą░ ą▓ čéą░ą║ąĖčģ čüą╗čāčćą░čÅčģ ŌĆö čŹč鹊 ąĘą░ą▒ąŠčéą░ ąŠ ą▒ąĄčĆąĄą╝ąĄąĮąĮąŠčüčéąĖ, ą░ ąĮąĄ ą┐ąŠą▓ąŠą┤ ą┤ą╗čÅ ą┐ą░ąĮąĖą║ąĖ.
ąźąŠą╗ąĄčüčéą░ąĘ ą▒ąĄčĆąĄą╝ąĄąĮąĮąŠčüčéąĖ: ąĘčāą┤ ąĖ ą┤ąĖčüą║ąŠą╝č乊čĆčé
ąÆąĮčāčéčĆąĖą┐ąĄč湥ąĮąŠčćąĮčŗą╣ čģąŠą╗ąĄčüčéą░ąĘ ą▒ąĄčĆąĄą╝ąĄąĮąĮąŠčüčéąĖ ŌĆö čüąŠčüč鹊čÅąĮąĖąĄ, ą┐čĆąĖ ą║ąŠč鹊čĆąŠą╝ ąĮą░čĆčāčłą░ąĄčéčüčÅ ąŠčéč鹊ą║ ąČąĄą╗čćąĖ, ąĖ ą▓ ą║čĆąŠą▓ąĖ ąĮą░ą║ą░ą┐ą╗ąĖą▓ą░čÄčéčüčÅ ąČąĄą╗čćąĮčŗąĄ ą║ąĖčüą╗ąŠčéčŗ. ąśąĮąŠą│ą┤ą░ ąŠąĮ čüąŠą┐čĆąŠą▓ąŠąČą┤ą░ąĄčéčüčÅ ą┤ąĖčüą║ąŠą╝č乊čĆč鹊ą╝ ą▓ ą▓ąĄčĆčģąĮąĄą╣ čćą░čüčéąĖ ąČąĖą▓ąŠčéą░, čćą░čēąĄ čüą┐čĆą░ą▓ą░, ąĮąŠ ą║ą╗čÄč湥ą▓ąŠą╣ čüąĖą╝ą┐č鹊ą╝ ąŠą▒čŗčćąĮąŠ ą┤čĆčāą│ąŠą╣. ą£ąĮąŠą│ąĖąĄ ąČąĄąĮčēąĖąĮčŗ ąŠčéą╝ąĄčćą░čÄčé ą▓čŗčĆą░ąČąĄąĮąĮčŗą╣ ąĘčāą┤, ą║ąŠč鹊čĆčŗą╣ čāčüąĖą╗ąĖą▓ą░ąĄčéčüčÅ ą▓ąĄč湥čĆąŠą╝ ąĖ ąĮąŠčćčīčÄ, ąĮąĄčĆąĄą┤ą║ąŠ ą▒ąĄąĘ ąĘą░ą╝ąĄčéąĮąŠą╣ čüčŗą┐ąĖ. ąóą░ą║ąČąĄ ą▓ąŠąĘą╝ąŠąČąĮčŗ ą┐ąŠč鹥ą╝ąĮąĄąĮąĖąĄ ą╝ąŠčćąĖ ąĖ čüą▓ąĄčéą╗čŗą╣ čüčéčāą╗. ąŁčéąĖ ą┐čĆąĖąĘąĮą░ą║ąĖ čéčĆąĄą▒čāčÄčé ąŠą▒čĆą░čēąĄąĮąĖčÅ ą║ ą▓čĆą░čćčā, ą┐ąŠč鹊ą╝čā čćč鹊 čüąŠčüč鹊čÅąĮąĖąĄ ą▓ą░ąČąĮąŠ ą║ąŠąĮčéčĆąŠą╗ąĖčĆąŠą▓ą░čéčī.
ąźąŠą╗ąĄčüčéą░ąĘ ą▓čüčéčĆąĄčćą░ąĄčéčüčÅ ąĮąĄ čā ą▓čüąĄčģ, ąĖ ą┐ąŠ ąŠčēčāčēąĄąĮąĖčÅą╝ ąĄą│ąŠ ą╗ąĄą│ą║ąŠ ą┐ąĄčĆąĄą┐čāčéą░čéčī čü ą░ą╗ą╗ąĄčĆą│ąĖąĄą╣ ąĖą╗ąĖ čüčāčģąŠčüčéčīčÄ ą║ąŠąČąĖ. ą×ą┤ąĮą░ą║ąŠ ą┐čĆąĖ ą▒ąĄčĆąĄą╝ąĄąĮąĮąŠčüčéąĖ ą╗čāčćčłąĄ ąĮąĄ ąĘą░ąĮąĖą╝ą░čéčīčüčÅ čüą░ą╝ąŠą┤ąĖą░ą│ąĮąŠčüčéąĖą║ąŠą╣, ąŠčüąŠą▒ąĄąĮąĮąŠ ąĄčüą╗ąĖ ąĘčāą┤ ąĮą░čĆą░čüčéą░ąĄčé. ąÆčĆą░čć ąĮą░ąĘąĮą░čćą░ąĄčé ą░ąĮą░ą╗ąĖąĘčŗ, ą║ąŠč鹊čĆčŗąĄ ą┐ąŠą╝ąŠą│ą░čÄčé ąŠčåąĄąĮąĖčéčī čĆą░ą▒ąŠčéčā ą┐ąĄč湥ąĮąĖ ąĖ čāčĆąŠą▓ąĄąĮčī ąČąĄą╗čćąĮčŗčģ ą║ąĖčüą╗ąŠčé. ą¤čĆąĖ ą┐ąŠą┤čéą▓ąĄčƹȹ┤ąĄąĮąĖąĖ čüąŠčüč鹊čÅąĮąĖčÅ ą▓čŗą▒ąĖčĆą░čÄčé čéą░ą║čéąĖą║čā ąĮą░ą▒ą╗čÄą┤ąĄąĮąĖčÅ ąĖ ą╗ąĄč湥ąĮąĖčÅ, čćč鹊ą▒čŗ čüąĮąĖąĘąĖčéčī čĆąĖčüą║ąĖ ą┤ą╗čÅ ą┐ą╗ąŠą┤ą░. ą¦ą░čüč鹊 čéą░ą║ąČąĄ čāčüąĖą╗ąĖą▓ą░čÄčé ą║ąŠąĮčéčĆąŠą╗čī čüą░ą╝ąŠčćčāą▓čüčéą▓ąĖčÅ ąĖ ąĮą░ąĘąĮą░čćą░čÄčé ą┤ąŠą┐ąŠą╗ąĮąĖč鹥ą╗čīąĮčŗąĄ ą┐čĆąŠą▓ąĄčĆą║ąĖ.
ąĪą░ą╝ąŠčüč鹊čÅč鹥ą╗čīąĮąŠ ąĖčüą┐ąŠą╗čīąĘąŠą▓ą░čéčī ŌĆ£ą┐čĆąŠčéąĖą▓ąŠą░ą╗ą╗ąĄčĆą│ąĖč湥čüą║ąĖąĄŌĆØ čüčĆąĄą┤čüčéą▓ą░ ą▒ąĄąĘ čüąŠą│ą╗ą░čüąŠą▓ą░ąĮąĖčÅ ąĮąĄ čüč鹊ąĖčé. ąØąĄą║ąŠč鹊čĆčŗąĄ ą┐čĆąĄą┐ą░čĆą░čéčŗ ą╝ąŠą│čāčé ą▒čŗčéčī ąĮąĄąČąĄą╗ą░č鹥ą╗čīąĮčŗ, ą░ ą│ą╗ą░ą▓ąĮąŠąĄ ŌĆö ąŠąĮąĖ ąĮąĄ čĆąĄčłą░čÄčé ą┐čĆąĖčćąĖąĮčā. ąøčāčćčłąĄ čäąĖą║čüąĖčĆąŠą▓ą░čéčī, ą║ąŠą│ą┤ą░ ąĘčāą┤ čāčüąĖą╗ąĖą▓ą░ąĄčéčüčÅ, ąĄčüčéčī ą╗ąĖ ąĖąĘą╝ąĄąĮąĄąĮąĖčÅ ą╝ąŠčćąĖ ąĖ čüčéčāą╗ą░, ąĖ čüąŠąŠą▒čēąĖčéčī ąŠą▒ čŹč鹊ą╝ ą▓čĆą░čćčā. ąöąŠ ą║ąŠąĮčüčāą╗čīčéą░čåąĖąĖ ą╝ąŠąČąĮąŠ ą┐ąŠą┤ą┤ąĄčƹȹĖą▓ą░čéčī ą║ąŠąČčā čāą▓ą╗ą░ąČąĮčÅčÄčēąĖą╝ąĖ čüčĆąĄą┤čüčéą▓ą░ą╝ąĖ ąĖ ąĖąĘą▒ąĄą│ą░čéčī ą┐ąĄčĆąĄą│čĆąĄą▓ą░, ą║ąŠč鹊čĆčŗą╣ čāčüąĖą╗ąĖą▓ą░ąĄčé ąĘčāą┤. ąØąŠ čŹčéąĖ ą╝ąĄčĆčŗ čĆą░čüčüą╝ą░čéčĆąĖą▓ą░čÄčéčüčÅ ą║ą░ą║ ą▓čĆąĄą╝ąĄąĮąĮčŗąĄ, ą░ ąĮąĄ ą╗ąĄč湥ą▒ąĮčŗąĄ.
ąĢčüą╗ąĖ čģąŠą╗ąĄčüčéą░ąĘ ą┐ąŠą┤čéą▓ąĄčƹȹ┤ąĄąĮ, ąĮą░ą▒ą╗čÄą┤ąĄąĮąĖąĄ čüčéą░ąĮąŠą▓ąĖčéčüčÅ ąŠčüąŠą▒ąĄąĮąĮąŠ ą▓ą░ąČąĮčŗą╝. ąÆčĆą░čć ą╝ąŠąČąĄčé čĆąĄą║ąŠą╝ąĄąĮą┤ąŠą▓ą░čéčī ą▒ąŠą╗ąĄąĄ čćą░čüčéčŗąĄ ą▓ąĖąĘąĖčéčŗ ąĖ ą║ąŠąĮčéčĆąŠą╗čī ą┐ąŠą║ą░ąĘą░č鹥ą╗ąĄą╣, čćč鹊ą▒čŗ ąŠčåąĄąĮąĖą▓ą░čéčī ą┤ąĖąĮą░ą╝ąĖą║čā. ą£ąĮąŠą│ąĖąĄ ąČąĄąĮčēąĖąĮčŗ ą┐čĆąĖ ą┐čĆą░ą▓ąĖą╗čīąĮąŠą╝ ąĮą░ą▒ą╗čÄą┤ąĄąĮąĖąĖ ąĖ č鹥čĆą░ą┐ąĖąĖ ą┐čĆąŠčģąŠą┤čÅčé čŹč鹊čé ą┐ąĄčĆąĖąŠą┤ ą▒ą╗ą░ą│ąŠą┐ąŠą╗čāčćąĮąŠ. ąōą╗ą░ą▓ąĮąŠąĄ ŌĆö ąĮąĄ ąĖą│ąĮąŠčĆąĖčĆąŠą▓ą░čéčī čüąĖą╝ą┐č鹊ą╝ ąĖ ąĮąĄ č鹥čĆą┐ąĄčéčī ąĄą│ąŠ ŌĆ£ą┤ąŠ čĆąŠą┤ąŠą▓ŌĆØ. ąĀą░ąĮąĮąĄąĄ ąŠą▒čĆą░čēąĄąĮąĖąĄ ą┐ąŠąĘą▓ąŠą╗čÅąĄčé ą▒čŗčüčéčĆąĄąĄ ąŠą▒ą╗ąĄą│čćąĖčéčī čüąŠčüč鹊čÅąĮąĖąĄ ąĖ ą▓čŗčüčéčĆąŠąĖčéčī ą▒ąĄąĘąŠą┐ą░čüąĮčŗą╣ ą┐ą╗ą░ąĮ ą▓ąĄą┤ąĄąĮąĖčÅ ą▒ąĄčĆąĄą╝ąĄąĮąĮąŠčüčéąĖ.

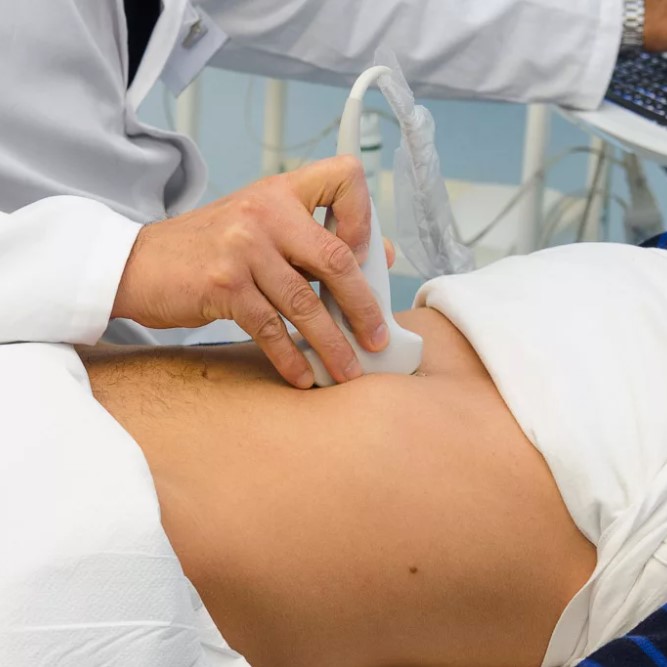
ąÜąŠą│ą┤ą░ ąŠą▒čĆą░čēą░čéčīčüčÅ ąĘą░ ą╝ąĄą┤ąĖčåąĖąĮčüą║ąŠą╣ ą┐ąŠą╝ąŠčēčīčÄ ąĖ ą║ą░ą║ ą┐ąŠą┤ą│ąŠč鹊ą▓ąĖčéčīčüčÅ
ąśąĮąŠą│ą┤ą░ ą▒ąŠą╗čī ą▓ ą▓ąĄčĆčģąĮąĄą╣ čćą░čüčéąĖ ąČąĖą▓ąŠčéą░ ą┤ąĄą╣čüčéą▓ąĖč鹥ą╗čīąĮąŠ čüą▓čÅąĘą░ąĮą░ čü ą│ą░ąĘą░ą╝ąĖ, ąĖąĘąČąŠą│ąŠą╣ ąĖą╗ąĖ ą╝čŗčłąĄčćąĮčŗą╝ ąĮą░ą┐čĆčÅąČąĄąĮąĖąĄą╝. ąØąŠ ąĄčüčéčī čüąĖą╝ą┐č鹊ą╝čŗ, ą┐čĆąĖ ą║ąŠč鹊čĆčŗčģ ą╗čāčćčłąĄ ąĮąĄ ąČą┤ą░čéčī ąĖ ąĮąĄ 菹║čüą┐ąĄčĆąĖą╝ąĄąĮčéąĖčĆąŠą▓ą░čéčī čü čüą░ą╝ąŠą┐ąŠą╝ąŠčēčīčÄ. ąÜ ąĮąĖą╝ ąŠčéąĮąŠčüčÅčéčüčÅ ą║čĆąŠą▓ąŠč鹥č湥ąĮąĖąĄ, ą▓čŗčüąŠą║ą░čÅ č鹥ą╝ą┐ąĄčĆą░čéčāčĆą░, čüąĖą╗čīąĮą░čÅ čüą╗ą░ą▒ąŠčüčéčī ąĖ ą┐ąŠą▓č鹊čĆčÅčÄčēą░čÅčüčÅ čĆą▓ąŠčéą░. ąóą░ą║ąČąĄ ąĮą░čüč鹊čĆą░ąČąĖą▓ą░čÄčé ą▒ąŠą╗ąĄąĘąĮąĄąĮąĮąŠąĄ ą╝ąŠč湥ąĖčüą┐čāčüą║ą░ąĮąĖąĄ, ąŠąĘąĮąŠą▒ ąĖ čüąĮąĖąČąĄąĮąĖąĄ čłąĄą▓ąĄą╗ąĄąĮąĖą╣ ą┐ą╗ąŠą┤ą░. ąĢčüą╗ąĖ ą▒ąŠą╗čī ąĮą░čĆą░čüčéą░ąĄčé, čüčéą░ąĮąŠą▓ąĖčéčüčÅ ą┐ąŠčüč鹊čÅąĮąĮąŠą╣ ąĖą╗ąĖ čüąŠą┐čĆąŠą▓ąŠąČą┤ą░ąĄčéčüčÅ čāčģčāą┤čłąĄąĮąĖąĄą╝ čüąŠčüč鹊čÅąĮąĖčÅ, ąĮčāąČąĮąŠ ąŠą▒čĆą░čéąĖčéčīčüčÅ ą║ ą▓čĆą░čćčā.
ąÆą░ąČąĮąŠ ą┐ąŠąĮąĖą╝ą░čéčī, čćč鹊 čüą┐ąĖčüąŠą║ čéčĆąĄą▓ąŠąČąĮčŗčģ ą┐čĆąĖąĘąĮą░ą║ąŠą▓ ąĮąĄ ą╝ąŠąČąĄčé ą▒čŗčéčī ą┐ąŠą╗ąĮąŠčüčéčīčÄ čāąĮąĖą▓ąĄčĆčüą░ą╗čīąĮčŗą╝. ąŻ ą║ą░ąČą┤ąŠą╣ ąČąĄąĮčēąĖąĮčŗ čüą▓ąŠą╣ ą┐ąŠčĆąŠą│ čćčāą▓čüčéą▓ąĖč鹥ą╗čīąĮąŠčüčéąĖ, čüą▓ąŠčÅ ąĖčüč鹊čĆąĖčÅ ąĘą░ą▒ąŠą╗ąĄą▓ą░ąĮąĖą╣ ąĖ ąŠčüąŠą▒ąĄąĮąĮąŠčüčéąĖ č鹥č湥ąĮąĖčÅ ą▒ąĄčĆąĄą╝ąĄąĮąĮąŠčüčéąĖ. ąĢčüą╗ąĖ ą▓čŗ čćčāą▓čüčéą▓čāąĄč鹥, čćč鹊 ŌĆ£čćč鹊-č鹊 ąĮąĄ čéą░ą║ŌĆØ, čŹč鹊 čāąČąĄ ą┐ąŠą▓ąŠą┤ ą┤ą╗čÅ ą║ąŠąĮčüčāą╗čīčéą░čåąĖąĖ. ąÆ ą║ą╗ąĖąĮąĖč湥čüą║ąŠą╣ ą┐čĆą░ą║čéąĖą║ąĄ ą╗čāčćčłąĄ ą╗ąĖčłąĮąĖą╣ čĆą░ąĘ ą┐čĆąŠą▓ąĄčĆąĖčéčī, č湥ą╝ ą┐čĆąŠą┐čāčüčéąĖčéčī ąĮą░čćą░ą╗ąŠ ąŠčüą╗ąŠąČąĮąĄąĮąĖčÅ. ą×čüąŠą▒ąĄąĮąĮąŠ čŹč鹊 ą║ą░čüą░ąĄčéčüčÅ čüąĖčéčāą░čåąĖą╣, ą║ąŠą│ą┤ą░ čüąĖą╝ą┐č鹊ą╝čŗ ą┐ąŠčÅą▓ą╗čÅčÄčéčüčÅ ą▓ąĮąĄąĘą░ą┐ąĮąŠ ąĖą╗ąĖ čüąĖą╗čīąĮąŠ ąŠčéą╗ąĖčćą░čÄčéčüčÅ ąŠčé ą┐čĆąĖą▓čŗčćąĮčŗčģ ąŠčēčāčēąĄąĮąĖą╣.
ąØą░ ą┐čĆąĖąĄą╝ ąĖą╗ąĖ ą▓ ąĮąĄąŠčéą╗ąŠąČąĮčāčÄ ą┐ąŠą╝ąŠčēčī ą┐ąŠą╗ąĄąĘąĮąŠ ą┐čĆąĖą╣čéąĖ ą┐ąŠą┤ą│ąŠč鹊ą▓ą╗ąĄąĮąĮąŠą╣. ąŚą░ą┐ąĖčłąĖč鹥, ą║ąŠą│ą┤ą░ ąĮą░čćą░ą╗ą░čüčī ą▒ąŠą╗čī, ą║ą░ą║ čćą░čüč鹊 ą┐ąŠą▓č鹊čĆčÅąĄčéčüčÅ, čćč鹊 ąĄąĄ čāčüąĖą╗ąĖą▓ą░ąĄčé ąĖ čćč鹊 ąŠą▒ą╗ąĄą│čćą░ąĄčé. ąÆčüą┐ąŠą╝ąĮąĖč鹥, čćč鹊 ą▓čŗ ąĄą╗ąĖ ą▓ ą┐ąŠčüą╗ąĄą┤ąĮąĖąĄ čüčāčéą║ąĖ, ą▒čŗą╗ąĖ ą╗ąĖ čüčéčĆąĄčüčü, čäąĖąĘąĖč湥čüą║ą░čÅ ąĮą░ą│čĆčāąĘą║ą░, ąĮąĄą┤ąŠčüčéą░č鹊ą║ čüąĮą░. ąŻč鹊čćąĮąĖč鹥, ą║ą░ą║ąĖąĄ ą╗ąĄą║ą░čĆčüčéą▓ą░ ąĖ ą▓ąĖčéą░ą╝ąĖąĮčŗ ą▓čŗ ą┐čĆąĖąĮąĖą╝ą░ąĄč鹥, ą▓ą║ą╗čÄčćą░čÅ čéčĆą░ą▓čÅąĮčŗąĄ čüą▒ąŠčĆčŗ ąĖ ą┤ąŠą▒ą░ą▓ą║ąĖ. ąóą░ą║ą░čÅ ąĖąĮč乊čĆą╝ą░čåąĖčÅ ą┐ąŠą╝ąŠą│ą░ąĄčé ą▓čĆą░čćčā ą▒čŗčüčéčĆąĄąĄ čüčāąĘąĖčéčī ą║čĆčāą│ ą┐čĆąĖčćąĖąĮ ąĖ ą▓čŗą▒čĆą░čéčī ąŠą▒čüą╗ąĄą┤ąŠą▓ą░ąĮąĖąĄ.
-
ą×ą▒čĆą░čéąĖč鹥čüčī ąĘą░ ą┐ąŠą╝ąŠčēčīčÄ, ąĄčüą╗ąĖ ąĄčüčéčī ą║čĆąŠą▓ąŠč鹥č湥ąĮąĖąĄ, ą▓čŗčüąŠą║ą░čÅ č鹥ą╝ą┐ąĄčĆą░čéčāčĆą░, ąŠąĘąĮąŠą▒ ąĖą╗ąĖ ą▓čŗčĆą░ąČąĄąĮąĮą░čÅ čüą╗ą░ą▒ąŠčüčéčī
-
ąĪčĆąŠčćąĮąŠ ąŠčåąĄąĮąĖč鹥 čüąŠčüč鹊čÅąĮąĖąĄ ą┐čĆąĖ čüąĮąĖąČąĄąĮąĖąĖ čłąĄą▓ąĄą╗ąĄąĮąĖą╣ ą┐ą╗ąŠą┤ą░, čüąĖą╗čīąĮąŠą╣ ą▒ąŠą╗ąĖ ąĖą╗ąĖ ą┐ąŠą┤ąŠąĘčĆąĄąĮąĖąĖ ąĮą░ ą┐ąŠą┤č鹥ą║ą░ąĮąĖąĄ ą▓ąŠą┤
-
ąĪąŠąŠą▒čēąĖč鹥 ą▓čĆą░čćčā, ąĄčüą╗ąĖ ąĄčüčéčī ą│ąŠą╗ąŠą▓ąĮą░čÅ ą▒ąŠą╗čī, ąĮą░čĆčāčłąĄąĮąĖčÅ ąĘčĆąĄąĮąĖčÅ, ą▓ąĮąĄąĘą░ą┐ąĮčŗąĄ ąŠč鹥ą║ąĖ ą╗ąĖčåą░ ąĖ čĆčāą║ ąĖą╗ąĖ ą▒ąŠą╗čī ą┐ąŠą┤ ą┐čĆą░ą▓čŗą╝ čĆąĄą▒čĆąŠą╝
-
ą¤ąŠą┤ą│ąŠč鹊ą▓čīč鹥 ąĘą░ą╝ąĄčéą║ąĖ ąŠ čüąĖą╝ą┐č鹊ą╝ą░čģ, ą┐ąĖčéą░ąĮąĖąĖ ąĖ ą╗ąĄą║ą░čĆčüčéą▓ą░čģ, čćč鹊ą▒čŗ ą║ąŠąĮčüčāą╗čīčéą░čåąĖčÅ ą▒čŗą╗ą░ ą╝ą░ą║čüąĖą╝ą░ą╗čīąĮąŠ ą┐ąŠą╗ąĄąĘąĮąŠą╣
ą¤ąŠč湥ą╝čā ą▓čŗą▒ąĖčĆą░čÄčé ąĮą░čü?

ą¤ąĄčĆčüąŠąĮą░ą╗čīąĮčŗąĄ ą┐čĆąĄą┤ą╗ąŠąČąĄąĮąĖčÅ ą┤ą╗čÅ ą▓ą░čü
ąŻčüą╗čāą│ąĖ ąĮą░čłąĄą╣ ą║ą╗ąĖąĮąĖą║ąĖ


ąĪčéą░čéčīčÅ ą┐čĆąŠą▓ąĄčĆąĄąĮą░ ą▓čĆą░čćą░ą╝ąĖ ąĪąĄą╝ąĄą╣ąĮąŠą╣ ą║ą╗ąĖąĮąĖą║ąĖ ┬½ą¢ąĖąĘąĮčī-ą×ą┐ąŠčĆą░┬╗
ąÉą┤čĆąĄčü ą║ą╗ąĖąĮąĖą║ąĖ
ąĪą▒ ŌĆō ąÆčü čü 9:00 ą┤ąŠ 19:00
ąĪą▒ ŌĆō ąÆčü čü 9:00 ą┤ąŠ 19:00
- ąÜąŠą╝ą╝ąĄąĮčéą░čĆąĖąĖ








 ą│. ąĢą║ą░č鹥čĆąĖąĮą▒čāčĆą│ čāą╗. ą«ą╗ąĖčāčüą░ ążčāčćąĖą║ą░, 11
ą│. ąĢą║ą░č鹥čĆąĖąĮą▒čāčĆą│ čāą╗. ą«ą╗ąĖčāčüą░ ążčāčćąĖą║ą░, 11