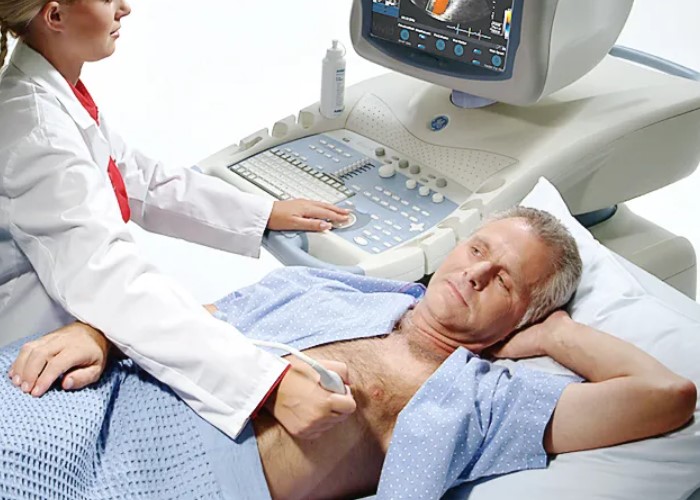
đíđÁĐÇđ┤đÁĐçđŻĐőđ╣ đ┐ĐÇđŞĐüĐéĐâđ┐ đŻđÁ đ▓ĐüđÁđ│đ┤đ░ đŻđ░ĐçđŞđŻđ░đÁĐéĐüĐĆ Đü ┬źđ║đ╗đ░ĐüĐüđŞĐçđÁĐüđ║đżđ╣┬╗ đ▒đżđ╗đŞ đŞ đŻđÁ đ▓ĐüđÁđ│đ┤đ░ ĐüĐÇđ░đĚĐâ đżĐéĐÇđ░đÂđ░đÁĐéĐüĐĆ đŻđ░ đşđÜđô.
đÜđżđ│đ┤đ░ ĐéĐÇđÁđ▓đżđÂđŻĐőđÁ ĐüđŞđ│đŻđ░đ╗Đő đżĐüĐéđ░ĐÄĐéĐüĐĆ đŻđÁđĚđ░đ╝đÁĐçđÁđŻđŻĐőđ╝đŞ
đíđÁĐÇđ┤đÁĐçđŻĐőđ╣ đ┐ĐÇđŞĐüĐéĐâđ┐ đ╝đŻđżđ│đŞđÁ đ┤đż ĐüđŞĐů đ┐đżĐÇ đ┐ĐÇđÁđ┤ĐüĐéđ░đ▓đ╗ĐĆĐÄĐé đ║đ░đ║ đ▓đŻđÁđĚđ░đ┐đŻĐâĐÄ ĐüđŞđ╗ĐîđŻĐâĐÄ đ▒đżđ╗Đî đ▓ đ│ĐÇĐâđ┤đŞ, đ┐đżĐüđ╗đÁ đ║đżĐéđżĐÇđżđ╣ ĐçđÁđ╗đżđ▓đÁđ║ ĐüĐÇđ░đĚĐâ đ┐đżđŻđŞđ╝đ░đÁĐé, ĐçĐéđż đ┐ĐÇđżđŞĐüĐůđżđ┤đŞĐé đŻđÁĐçĐéđż đżđ┐đ░ĐüđŻđżđÁ. đŁđ░ đ┐ĐÇđ░đ║ĐéđŞđ║đÁ đ║đ░ĐÇĐéđŞđŻđ░ Đçđ░ĐüĐéđż đ▒Đőđ▓đ░đÁĐé đ╝đÁđŻđÁđÁ đżĐçđÁđ▓đŞđ┤đŻđżđ╣. đíđŞđ╝đ┐Đéđżđ╝Đő đ╝đżđ│ĐâĐé đŻđ░ĐÇđ░ĐüĐéđ░ĐéĐî đ┐đżĐüĐéđÁđ┐đÁđŻđŻđż, đ▒ĐőĐéĐî Đüđ╝đ░đĚđ░đŻđŻĐőđ╝đŞ đŞđ╗đŞ đŻđ░đ┐đżđ╝đŞđŻđ░ĐéĐî Đüđżđ▓ĐüđÁđ╝ đ┤ĐÇĐâđ│đŞđÁ ĐüđżĐüĐéđżĐĆđŻđŞĐĆ. đśđ╝đÁđŻđŻđż đ┐đżĐŹĐéđżđ╝Đâ Đçđ░ĐüĐéĐî đ┐đ░ĐćđŞđÁđŻĐéđżđ▓ Đüđ╗đŞĐłđ║đżđ╝ đ┐đżđĚđ┤đŻđż đżđ▒ĐÇđ░Đëđ░đÁĐéĐüĐĆ đĚđ░ đ╝đÁđ┤đŞĐćđŞđŻĐüđ║đżđ╣ đ┐đżđ╝đżĐëĐîĐÄ. đÉ đ▓ĐÇđÁđ╝ĐĆ đ┐ĐÇđŞ đŞđŻĐäđ░ĐÇđ║ĐéđÁ đŞđ│ĐÇđ░đÁĐé ĐÇđÁĐłđ░ĐÄĐëĐâĐÄ ĐÇđżđ╗Đî, đ┐đżĐéđżđ╝Đâ ĐçĐéđż đżĐé đŻđÁđ│đż đĚđ░đ▓đŞĐüđŞĐé đżđ▒ĐŐĐĹđ╝ đ┐đżđ▓ĐÇđÁđÂđ┤đÁđŻđŞĐĆ ĐüđÁĐÇđ┤đÁĐçđŻđżđ╣ đ╝ĐőĐłĐćĐő.
đíđ╗đżđÂđŻđżĐüĐéĐî đÁĐëĐĹ đŞ đ▓ Đéđżđ╝, ĐçĐéđż đ┐ĐÇđŞđ▓ĐőĐçđŻĐőđÁ đ╝đÁĐéđżđ┤Đő đ┐đÁĐÇđ▓đŞĐçđŻđżđ╣ đżĐćđÁđŻđ║đŞ đŻđÁ đ▓ĐüđÁđ│đ┤đ░ đ┤đ░ĐÄĐé đżđ┤đŻđżđĚđŻđ░ĐçđŻĐőđ╣ đżĐéđ▓đÁĐé. đöđ░đÂđÁ ĐüĐéđ░đŻđ┤đ░ĐÇĐéđŻđ░ĐĆ ĐŹđ╗đÁđ║ĐéĐÇđżđ║đ░ĐÇđ┤đŞđżđ│ĐÇđ░đ╝đ╝đ░ đ╝đżđÂđÁĐé đŻđÁ đ┐đżđ║đ░đĚđ░ĐéĐî Đůđ░ĐÇđ░đ║ĐéđÁĐÇđŻĐőĐů đŞđĚđ╝đÁđŻđÁđŻđŞđ╣ đ▓ ĐéđżĐé đ╝đżđ╝đÁđŻĐé, đ║đżđ│đ┤đ░ đ┐ĐÇđżđ▒đ╗đÁđ╝đ░ ĐâđÂđÁ ĐÇđ░đĚđ▓đŞđ▓đ░đÁĐéĐüĐĆ. đşĐéđż ĐüđżđĚđ┤đ░ĐĹĐé đ╗đżđÂđŻđżđÁ ĐçĐâđ▓ĐüĐéđ▓đż đ▒đÁđĚđżđ┐đ░ĐüđŻđżĐüĐéđŞ đ║đ░đ║ Đâ đ┐đ░ĐćđŞđÁđŻĐéđ░, Đéđ░đ║ đŞ đŞđŻđżđ│đ┤đ░ Đâ đżđ║ĐÇĐâđÂđ░ĐÄĐëđŞĐů. đžđÁđ╗đżđ▓đÁđ║ ĐâĐüđ┐đżđ║đ░đŞđ▓đ░đÁĐéĐüĐĆ, đżĐéđ║đ╗đ░đ┤Đőđ▓đ░đÁĐé đżđ▒Đüđ╗đÁđ┤đżđ▓đ░đŻđŞđÁ đŞ đ┐ĐÇđżđ┤đżđ╗đÂđ░đÁĐé đżđ▒ĐőĐçđŻĐâĐÄ đÂđŞđĚđŻĐî. đĺ ĐÇđÁđĚĐâđ╗ĐîĐéđ░ĐéđÁ đ┤ĐÇđ░đ│đżĐćđÁđŻđŻĐőđÁ Đçđ░ĐüĐő đ╝đżđ│ĐâĐé đ▒ĐőĐéĐî Đâđ┐ĐâĐëđÁđŻĐő.
đ×Đüđżđ▒đÁđŻđŻđż đżđ┐đ░ĐüđŻĐő ĐüđŞĐéĐâđ░ĐćđŞđŞ, đ║đżđ│đ┤đ░ ĐçđÁđ╗đżđ▓đÁđ║ Đüđ▓ĐĆđĚĐőđ▓đ░đÁĐé đ┤đŞĐüđ║đżđ╝ĐäđżĐÇĐé Đü đ┐đÁĐÇđÁĐâĐéđżđ╝đ╗đÁđŻđŞđÁđ╝, ĐüĐéĐÇđÁĐüĐüđżđ╝, đżĐüĐéđÁđżĐůđżđŻđ┤ĐÇđżđĚđżđ╝ đŞđ╗đŞ đ┐ĐÇđżđ▒đ╗đÁđ╝đ░đ╝đŞ Đü đÂđÁđ╗Đâđ┤đ║đżđ╝. đĽĐüđ╗đŞ đ▒đżđ╗Đî đŻđÁ đ▓Đőđ│đ╗ĐĆđ┤đŞĐé ┬źĐéđŞđ┐đŞĐçđŻđżđ╣┬╗, đ╝đŻđżđ│đŞđÁ đ┐ĐÇđÁđ┤đ┐đżĐçđŞĐéđ░ĐÄĐé đ┐đżđ┤đżđÂđ┤đ░ĐéĐî, đ┐đżđ║đ░ đżđŻđ░ đ┐ĐÇđżđ╣đ┤ĐĹĐé Đüđ░đ╝đ░. đśđŻđżđ│đ┤đ░ ĐüđŞđ╝đ┐Đéđżđ╝Đő đ┤đÁđ╣ĐüĐéđ▓đŞĐéđÁđ╗ĐîđŻđż đżĐüđ╗đ░đ▒đÁđ▓đ░ĐÄĐé, đŻđż ĐŹĐéđż đŻđÁ đżđĚđŻđ░Đçđ░đÁĐé, ĐçĐéđż Đâđ│ĐÇđżđĚđ░ đŞĐüĐçđÁđĚđ╗đ░. đŁđ░đ┐ĐÇđżĐéđŞđ▓, Đéđ░đ║đżđÁ ĐéđÁĐçđÁđŻđŞđÁ đ╝đżđÂđÁĐé đĚđ░ĐéĐÇĐâđ┤đŻđŞĐéĐî đ┤đŞđ░đ│đŻđżĐüĐéđŞđ║Đâ. đčđżĐŹĐéđżđ╝Đâ đ┐ĐÇđŞ đ╗ĐÄđ▒ĐőĐů Đüđżđ╝đŻđÁđŻđŞĐĆĐů đ▓đ░đÂđŻđż đżĐÇđŞđÁđŻĐéđŞĐÇđżđ▓đ░ĐéĐîĐüĐĆ đŻđÁ Đéđżđ╗Đîđ║đż đŻđ░ đŞđŻĐéđÁđŻĐüđŞđ▓đŻđżĐüĐéĐî đ▒đżđ╗đŞ, đŻđż đŞ đŻđ░ đżđ▒ĐëđŞđ╣ đ║đżđŻĐéđÁđ║ĐüĐé ĐüđżĐüĐéđżĐĆđŻđŞĐĆ.
đŚđ░đ┤đ░Đçđ░ Đüđżđ▓ĐÇđÁđ╝đÁđŻđŻđżđ╣ đ║đ░ĐÇđ┤đŞđżđ╗đżđ│đŞĐçđÁĐüđ║đżđ╣ đ┤đŞđ░đ│đŻđżĐüĐéđŞđ║đŞ đĚđ░đ║đ╗ĐÄĐçđ░đÁĐéĐüĐĆ đŻđÁ Đéđżđ╗Đîđ║đż đ▓ đ┐đżđ┤Đéđ▓đÁĐÇđÂđ┤đÁđŻđŞđŞ ĐâđÂđÁ đ┐ĐÇđżđŞđĚđżĐłđÁđ┤ĐłđÁđ│đż đŞđŻĐäđ░ĐÇđ║Đéđ░, đŻđż đŞ đ▓ Đéđżđ╝, ĐçĐéđżđ▒Đő đ▓đżđ▓ĐÇđÁđ╝ĐĆ đĚđ░đ╝đÁĐéđŞĐéĐî ĐÇđŞĐüđ║. đöđ╗ĐĆ ĐŹĐéđżđ│đż đ▓ĐÇđ░ĐçĐâ đ▓đ░đÂđŻđż đ▓đŞđ┤đÁĐéĐî đ▒đżđ╗đÁđÁ đ┐đżđ╗đŻĐâĐÄ đ║đ░ĐÇĐéđŞđŻĐâ, ĐçđÁđ╝ đ┐ĐÇđżĐüĐéđż đżđ┤đŻĐâ đĚđ░đ┐đŞĐüĐî đşđÜđô. đĹđżđ╗ĐîĐłđżđÁ đĚđŻđ░ĐçđÁđŻđŞđÁ đŞđ╝đÁĐÄĐé đÂđ░đ╗đżđ▒Đő đ┐đ░ĐćđŞđÁđŻĐéđ░, Đäđ░đ║ĐéđżĐÇĐő ĐÇđŞĐüđ║đ░, ĐÇđÁđĚĐâđ╗ĐîĐéđ░ĐéĐő đ┤đżđ┐đżđ╗đŻđŞĐéđÁđ╗ĐîđŻĐőĐů đŞĐüĐüđ╗đÁđ┤đżđ▓đ░đŻđŞđ╣ đŞ đŻđ░đ▒đ╗ĐÄđ┤đÁđŻđŞđÁ đ▓ đ┤đŞđŻđ░đ╝đŞđ║đÁ. đžđÁđ╝ đ▓đŻđŞđ╝đ░ĐéđÁđ╗ĐîđŻđÁđÁ đżĐćđÁđŻđŞđ▓đ░ĐÄĐéĐüĐĆ đ▓ĐüđÁ đ┤đ░đŻđŻĐőđÁ, ĐéđÁđ╝ đ▓ĐőĐłđÁ Đłđ░đŻĐü đŻđÁ đ┐ĐÇđżđ┐ĐâĐüĐéđŞĐéĐî đżđ┐đ░ĐüđŻđżđÁ ĐüđżĐüĐéđżĐĆđŻđŞđÁ. đśđ╝đÁđŻđŻđż đ┐đżĐŹĐéđżđ╝Đâ đ┐ĐÇđżĐäđŞđ╗đ░đ║ĐéđŞđ║đ░ đŞ Đüđ▓đżđÁđ▓ĐÇđÁđ╝đÁđŻđŻđżđÁ đżđ▒Đüđ╗đÁđ┤đżđ▓đ░đŻđŞđÁ ĐüđÁĐÇđ┤Đćđ░ đżĐüĐéđ░ĐÄĐéĐüĐĆ đŻđ░ĐüĐéđżđ╗Đîđ║đż đ▓đ░đÂđŻĐőđ╝đŞ.
đčđżĐçđÁđ╝Đâ đżđ▒ĐőĐçđŻđ░ĐĆ đşđÜđô đŻđÁ đ▓ĐüđÁđ│đ┤đ░ đ┤đ░ĐĹĐé đ┐đżđ╗đŻĐőđ╣ đżĐéđ▓đÁĐé
đşđ╗đÁđ║ĐéĐÇđżđ║đ░ĐÇđ┤đŞđżđ│ĐÇđ░đ╝đ╝đ░ đżĐüĐéđ░ĐĹĐéĐüĐĆ đżđ┤đŻđŞđ╝ đŞđĚ Đüđ░đ╝ĐőĐů đ┤đżĐüĐéĐâđ┐đŻĐőĐů đŞ ĐÇđ░Đüđ┐ĐÇđżĐüĐéĐÇđ░đŻĐĹđŻđŻĐőĐů đŞĐüĐüđ╗đÁđ┤đżđ▓đ░đŻđŞđ╣ ĐüđÁĐÇđ┤Đćđ░. đĽĐĹ đ▓Đőđ┐đżđ╗đŻĐĆĐÄĐé đ▒ĐőĐüĐéĐÇđż, đ▒đÁđĚđ▒đżđ╗đÁđĚđŻđÁđŻđŻđż đŞ đ┐ĐÇđ░đ║ĐéđŞĐçđÁĐüđ║đŞ đ▓ đ╗ĐÄđ▒đżđ╣ đ║đ╗đŞđŻđŞđ║đÁ. đşĐéđżĐé đ╝đÁĐéđżđ┤ đ┐đżđ╝đżđ│đ░đÁĐé đżđ▒đŻđ░ĐÇĐâđÂđŞĐéĐî đŻđ░ĐÇĐâĐłđÁđŻđŞĐĆ ĐÇđŞĐéđ╝đ░, đ┐ĐÇđŞđĚđŻđ░đ║đŞ đ┐đÁĐÇđÁđ│ĐÇĐâđĚđ║đŞ ĐüđÁĐÇđ┤Đćđ░ đŞ ĐÇĐĆđ┤ đ┤ĐÇĐâđ│đŞĐů đŞđĚđ╝đÁđŻđÁđŻđŞđ╣. đ×đ┤đŻđ░đ║đż đ▓đżđĚđ╝đżđÂđŻđżĐüĐéđŞ đşđÜđô đŻđÁ đ▒đÁđĚđ│ĐÇđ░đŻđŞĐçđŻĐő. đŁđżĐÇđ╝đ░đ╗ĐîđŻđ░ĐĆ đĚđ░đ┐đŞĐüĐî đŻđÁ đ▓ĐüđÁđ│đ┤đ░ đŞĐüđ║đ╗ĐÄĐçđ░đÁĐé ĐüđÁĐÇĐîĐĹđĚđŻĐâĐÄ đ┐ĐÇđżđ▒đ╗đÁđ╝Đâ, đżĐüđżđ▒đÁđŻđŻđż đÁĐüđ╗đŞ ĐüđŞđ╝đ┐Đéđżđ╝Đő đ┐đżĐĆđ▓đŞđ╗đŞĐüĐî đŻđÁđ┤đ░đ▓đŻđż đŞđ╗đŞ đŞđ╝đÁĐÄĐé đŻđÁĐéđŞđ┐đŞĐçđŻĐőđ╣ Đůđ░ĐÇđ░đ║ĐéđÁĐÇ.
đĺđ░đÂđŻđż đ┐đżđŻđŞđ╝đ░ĐéĐî, ĐçĐéđż đşđÜđô ĐäđŞđ║ĐüđŞĐÇĐâđÁĐé ĐŹđ╗đÁđ║ĐéĐÇđŞĐçđÁĐüđ║ĐâĐÄ đ░đ║ĐéđŞđ▓đŻđżĐüĐéĐî ĐüđÁĐÇđ┤Đćđ░ đ▓ đ║đżđŻđ║ĐÇđÁĐéđŻĐőđ╣ đ╝đżđ╝đÁđŻĐé đ▓ĐÇđÁđ╝đÁđŻđŞ. đĽĐüđ╗đŞ đŞĐłđÁđ╝đŞĐçđÁĐüđ║đŞđÁ đŞđĚđ╝đÁđŻđÁđŻđŞĐĆ đŻđÁĐüĐéđżđ╣đ║đŞđÁ, đ║ĐÇđ░Đéđ║đżđ▓ĐÇđÁđ╝đÁđŻđŻĐőđÁ đŞđ╗đŞ đ┐đżđ║đ░ đ▓ĐőĐÇđ░đÂđÁđŻĐő đŻđÁđĚđŻđ░ĐçđŞĐéđÁđ╗ĐîđŻđż, đżđŻđŞ đ╝đżđ│ĐâĐé đŻđÁ đżĐéĐÇđ░đĚđŞĐéĐîĐüĐĆ đŻđ░ đ┐đ╗ĐĹđŻđ║đÁ. đśđŻđżđ│đ┤đ░ ĐŹĐéđż Đüđ▓ĐĆđĚđ░đŻđż Đü đ╗đżđ║đ░đ╗đŞđĚđ░ĐćđŞđÁđ╣ đ┐đżĐÇđ░đÂđÁđŻđŞĐĆ, đŞđŻđżđ│đ┤đ░ ÔÇö Đüđż ĐüĐéđ░đ┤đŞđÁđ╣ đ┐ĐÇđżĐćđÁĐüĐüđ░. đĺ đżĐéđ┤đÁđ╗ĐîđŻĐőĐů Đüđ╗ĐâĐçđ░ĐĆĐů đżĐéđ║đ╗đżđŻđÁđŻđŞĐĆ đ┐đżĐĆđ▓đ╗ĐĆĐÄĐéĐüĐĆ đ┐đżđĚđÂđÁ, ĐâđÂđÁ đ┐ĐÇđŞ đ┐đżđ▓ĐéđżĐÇđŻđżđ╣ đĚđ░đ┐đŞĐüđŞ. đčđżĐŹĐéđżđ╝Đâ đżđ┤đŞđŻ đŻđżĐÇđ╝đ░đ╗ĐîđŻĐőđ╣ ĐÇđÁđĚĐâđ╗ĐîĐéđ░Đé đŻđÁ đ┤đżđ╗đÂđÁđŻ đ░đ▓Đéđżđ╝đ░ĐéđŞĐçđÁĐüđ║đŞ đĚđ░đ║ĐÇĐőđ▓đ░ĐéĐî đ▓đżđ┐ĐÇđżĐü đż đ┤đŞđ░đ│đŻđżđĚđÁ.
đŁđ░ ĐéđżĐçđŻđżĐüĐéĐî đŞĐüĐüđ╗đÁđ┤đżđ▓đ░đŻđŞĐĆ đ▓đ╗đŞĐĆđÁĐé đŞ Đéđż, đ▓ đ║đ░đ║đżđ╝ ĐüđżĐüĐéđżĐĆđŻđŞđŞ đŻđ░Đůđżđ┤đŞđ╗ĐüĐĆ đ┐đ░ĐćđŞđÁđŻĐé đ▓đż đ▓ĐÇđÁđ╝ĐĆ đĚđ░đ┐đŞĐüđŞ. đĽĐüđ╗đŞ đ▒đżđ╗Đî Đâđ╝đÁđŻĐîĐłđŞđ╗đ░ĐüĐî, ĐŹđ┐đŞđĚđżđ┤ đŞĐłđÁđ╝đŞđŞ đ▓ĐÇđÁđ╝đÁđŻđŻđż đĚđ░đ║đżđŻĐçđŞđ╗ĐüĐĆ đŞđ╗đŞ đŞđĚđ╝đÁđŻđÁđŻđŞĐĆ ĐÇđ░đĚđ▓đŞđ▓đ░ĐÄĐéĐüĐĆ đŻđÁĐÇđ░đ▓đŻđżđ╝đÁĐÇđŻđż, đşđÜđô đ╝đżđÂđÁĐé đ▓Đőđ│đ╗ĐĆđ┤đÁĐéĐî Đüđ┐đżđ║đżđ╣đŻđżđ╣. đÜĐÇđżđ╝đÁ Đéđżđ│đż, đŞđŻĐéđÁĐÇđ┐ĐÇđÁĐéđ░ĐćđŞĐĆ ĐÇđÁđĚĐâđ╗ĐîĐéđ░Đéđ░ ĐéđżđÂđÁ ĐéĐÇđÁđ▒ĐâđÁĐé đżđ┐ĐőĐéđ░ đŞ đ║đ╗đŞđŻđŞĐçđÁĐüđ║đżđ│đż đ║đżđŻĐéđÁđ║ĐüĐéđ░. đöđ░đÂđÁ ĐůđżĐÇđżĐłđÁđÁ đŞĐüĐüđ╗đÁđ┤đżđ▓đ░đŻđŞđÁ đŻđÁ ĐÇđ░đ▒đżĐéđ░đÁĐé đŞđĚđżđ╗đŞĐÇđżđ▓đ░đŻđŻđż đżĐé đÂđ░đ╗đżđ▒ đŞ đżĐüđ╝đżĐéĐÇđ░. đčđż ĐŹĐéđżđ╣ đ┐ĐÇđŞĐçđŞđŻđÁ ĐŹđ╗đÁđ║ĐéĐÇđżđ║đ░ĐÇđ┤đŞđżđ│ĐÇđ░đ╝đ╝đ░ đżĐüĐéđ░ĐĹĐéĐüĐĆ đ▓đ░đÂđŻĐőđ╝, đŻđż đŻđÁ đÁđ┤đŞđŻĐüĐéđ▓đÁđŻđŻĐőđ╝ đŞđŻĐüĐéĐÇĐâđ╝đÁđŻĐéđżđ╝ đ┤đŞđ░đ│đŻđżĐüĐéđŞđ║đŞ.
đöđ╗ĐĆ đ┐đ░ĐćđŞđÁđŻĐéđ░ Đüđ░đ╝đżđÁ đ│đ╗đ░đ▓đŻđżđÁ ÔÇö đŻđÁ đ▓đżĐüđ┐ĐÇđŞđŻđŞđ╝đ░ĐéĐî đşđÜđô đ║đ░đ║ đ░đ▒Đüđżđ╗ĐÄĐéđŻĐâĐÄ đ│đ░ĐÇđ░đŻĐéđŞĐÄ đ▒đÁđĚđżđ┐đ░ĐüđŻđżĐüĐéđŞ. đşĐéđż đ┐đżđ╗đÁđĚđŻĐőđ╣ đŞ đŻĐâđÂđŻĐőđ╣ ĐéđÁĐüĐé, đŻđż đÁđ│đż ĐÇđÁđĚĐâđ╗ĐîĐéđ░Đé đ▓ĐüđÁđ│đ┤đ░ đ┤đżđ╗đÂđÁđŻ đżĐćđÁđŻđŞđ▓đ░ĐéĐîĐüĐĆ đ▓đ╝đÁĐüĐéđÁ Đü ĐüđŞđ╝đ┐Đéđżđ╝đ░đ╝đŞ đŞ đ░đŻđ░đ╝đŻđÁđĚđżđ╝. đĽĐüđ╗đŞ Đüđ░đ╝đżĐçĐâđ▓ĐüĐéđ▓đŞđÁ đŻđ░ĐüĐéđżĐÇđ░đÂđŞđ▓đ░đÁĐé, đ░ đ▒đżđ╗Đî đ▓ đ│ĐÇĐâđ┤đŞ, đżđ┤ĐőĐłđ║đ░ đŞđ╗đŞ Đüđ╗đ░đ▒đżĐüĐéĐî đ┐ĐÇđżđ┤đżđ╗đÂđ░ĐÄĐéĐüĐĆ, đŻđÁđżđ▒Đůđżđ┤đŞđ╝đż đ┤đ░đ╗ĐîđŻđÁđ╣ĐłđÁđÁ đżđ▒Đüđ╗đÁđ┤đżđ▓đ░đŻđŞđÁ. đśđŻđżđ│đ┤đ░ đŞđ╝đÁđŻđŻđż đ┐đżđ▓ĐéđżĐÇđŻđ░ĐĆ đ┤đŞđ░đ│đŻđżĐüĐéđŞđ║đ░ đ┐đżđĚđ▓đżđ╗ĐĆđÁĐé đĚđ░đ╝đÁĐéđŞĐéĐî Đéđż, ĐçĐéđż đŻđÁ đ▒Đőđ╗đż đ▓đŞđ┤đŻđż ĐüđŻđ░Đçđ░đ╗đ░. đĺ đ║đ░ĐÇđ┤đŞđżđ╗đżđ│đŞđŞ đżĐüĐéđżĐÇđżđÂđŻđżĐüĐéĐî Đçđ░ĐüĐéđż Đüđ┐đ░Đüđ░đÁĐé đÂđŞđĚđŻĐî.
đÜđ░đ║đŞđÁ ĐüđŞđ╝đ┐Đéđżđ╝Đő đŻđÁđ╗ĐîđĚĐĆ Đüđ┐đŞĐüĐőđ▓đ░ĐéĐî đŻđ░ ĐâĐüĐéđ░đ╗đżĐüĐéĐî đŞđ╗đŞ ĐüĐéĐÇđÁĐüĐü
đíđŞđ╝đ┐Đéđżđ╝Đő ĐüđÁĐÇđ┤đÁĐçđŻđżđ│đż đ┐ĐÇđŞĐüĐéĐâđ┐đ░ đ╝đżđ│ĐâĐé đ▒ĐőĐéĐî Đüđ░đ╝Đőđ╝đŞ ĐÇđ░đĚđŻĐőđ╝đŞ, đŞ đ┤đ░đ╗đÁđ║đż đŻđÁ đ▓ĐüđÁđ│đ┤đ░ đżđŻđŞ đ▓Đőđ│đ╗ĐĆđ┤ĐĆĐé đ┤ĐÇđ░đ╝đ░ĐéđŞĐçđŻđż. đú đżđ┤đŻđŞĐů đ┐đ░ĐćđŞđÁđŻĐéđżđ▓ đ┐đżĐĆđ▓đ╗ĐĆđÁĐéĐüĐĆ đ▓ĐőĐÇđ░đÂđÁđŻđŻđ░ĐĆ đ┤đ░đ▓ĐĆĐëđ░ĐĆ đ▒đżđ╗Đî đĚđ░ đ│ĐÇĐâđ┤đŞđŻđżđ╣, Đâ đ┤ĐÇĐâđ│đŞĐů ÔÇö Đéđżđ╗Đîđ║đż ĐçĐâđ▓ĐüĐéđ▓đż ĐéĐĆđÂđÁĐüĐéđŞ, đÂđÂđÁđŻđŞĐĆ đŞđ╗đŞ đŻđÁĐůđ▓đ░Đéđ║đŞ đ▓đżđĚđ┤ĐâĐůđ░. đśđŻđżđ│đ┤đ░ đ┤đŞĐüđ║đżđ╝ĐäđżĐÇĐé đżĐéđ┤đ░đÁĐé đ▓ đ╗đÁđ▓ĐâĐÄ ĐÇĐâđ║Đâ, đ┐đ╗đÁĐçđż, Đüđ┐đŞđŻĐâ, ĐłđÁĐÄ đŞđ╗đŞ đŻđŞđÂđŻĐÄĐÄ ĐçđÁđ╗ĐÄĐüĐéĐî. đú Đçđ░ĐüĐéđŞ đ╗ĐÄđ┤đÁđ╣ đ┐ĐÇđÁđżđ▒đ╗đ░đ┤đ░đÁĐé Đüđ╗đ░đ▒đżĐüĐéĐî, Đůđżđ╗đżđ┤đŻĐőđ╣ đ┐đżĐé, ĐéĐÇđÁđ▓đżđ│đ░ đŞđ╗đŞ đ▓đŻđÁđĚđ░đ┐đŻđ░ĐĆ ĐâĐüĐéđ░đ╗đżĐüĐéĐî. đĺĐüĐĹ ĐŹĐéđż đ╝đżđÂđÁĐé đ▒ĐőĐéĐî đ┐đżđ▓đżđ┤đżđ╝ đ┤đ╗ĐĆ ĐüĐÇđżĐçđŻđżđ╣ đżĐćđÁđŻđ║đŞ ĐüđżĐüĐéđżĐĆđŻđŞĐĆ, đżĐüđżđ▒đÁđŻđŻđż đÁĐüđ╗đŞ ĐüđŞđ╝đ┐Đéđżđ╝Đő đ▓đżđĚđŻđŞđ║đ╗đŞ đ▓đ┐đÁĐÇđ▓ĐőđÁ.
đŁđÁĐÇđÁđ┤đ║đż đŞđŻĐäđ░ĐÇđ║Đé đ╝đ░Đüđ║đŞĐÇĐâđÁĐéĐüĐĆ đ┐đżđ┤ đ▒đżđ╗đÁđÁ đ┐ĐÇđŞđ▓ĐőĐçđŻĐőđÁ đÂđ░đ╗đżđ▒Đő. đžđÁđ╗đżđ▓đÁđ║ đ╝đżđÂđÁĐé đ┤Đâđ╝đ░ĐéĐî, ĐçĐéđż Đâ đŻđÁđ│đż đżđ▒đżĐüĐéĐÇđŞđ╗ĐüĐĆ đ│đ░ĐüĐéĐÇđŞĐé, đ┐ĐÇđżđŞđĚđżĐłĐĹđ╗ đ╝ĐőĐłđÁĐçđŻĐőđ╣ Đüđ┐đ░đĚđ╝ đŞđ╗đŞ đ┐ĐÇđżĐüĐéđż đŻđ░đ║đżđ┐đŞđ╗ĐüĐĆ ĐüĐéĐÇđÁĐüĐü. đ×Đüđżđ▒đÁđŻđŻđż Đçđ░ĐüĐéđż ĐŹĐéđż Đüđ╗ĐâĐçđ░đÁĐéĐüĐĆ đ┐ĐÇđŞ Đâđ╝đÁĐÇđÁđŻđŻđżđ╣ đ▒đżđ╗đŞ đŞđ╗đŞ đŻđÁđżđ▒ĐőĐçđŻđżđ╣ đ╗đżđ║đ░đ╗đŞđĚđ░ĐćđŞđŞ đŻđÁđ┐ĐÇđŞĐĆĐéđŻĐőĐů đżĐëĐâĐëđÁđŻđŞđ╣. đŁđż ĐüđÁĐÇđ┤ĐćđÁ đŻđÁ đ▓ĐüđÁđ│đ┤đ░ ┬źđ┐ĐÇđÁđ┤Đâđ┐ĐÇđÁđÂđ┤đ░đÁĐé┬╗ đ┐đż ĐâĐçđÁđ▒đŻđŞđ║Đâ. đśđ╝đÁđŻđŻđż đ┐đżĐŹĐéđżđ╝Đâ đ▓ĐÇđ░Đçđ░đ╝ Đéđ░đ║ đ▓đ░đÂđŻđż đ▓đŻđŞđ╝đ░ĐéđÁđ╗ĐîđŻđż ĐÇđ░ĐüĐüđ┐ĐÇđ░ĐłđŞđ▓đ░ĐéĐî đ┐đ░ĐćđŞđÁđŻĐéđ░ đż Đůđ░ĐÇđ░đ║ĐéđÁĐÇđÁ ĐüđŞđ╝đ┐Đéđżđ╝đżđ▓ đŞ đżđ▒ĐüĐéđżĐĆĐéđÁđ╗ĐîĐüĐéđ▓đ░Đů đŞĐů đ┐đżĐĆđ▓đ╗đÁđŻđŞĐĆ.
đíĐéđżđŞĐé đŻđ░ĐüĐéđżĐÇđżđÂđŞĐéĐîĐüĐĆ, đÁĐüđ╗đŞ đ┐đżĐĆđ▓đ╗ĐĆĐÄĐéĐüĐĆ Đüđ╗đÁđ┤ĐâĐÄĐëđŞđÁ đ┐ĐÇđŞđĚđŻđ░đ║đŞ:
- đ┤đ░đ▓ĐĆĐëđ░ĐĆ, đÂđ│ĐâĐçđ░ĐĆ đŞđ╗đŞ ĐüđÂđŞđ╝đ░ĐÄĐëđ░ĐĆ đ▒đżđ╗Đî đ▓ đ│ĐÇĐâđ┤đŞ;
- đżĐëĐâĐëđÁđŻđŞđÁ đŻđÁĐůđ▓đ░Đéđ║đŞ đ▓đżđĚđ┤ĐâĐůđ░ đŞđ╗đŞ đ▓đŻđÁđĚđ░đ┐đŻđ░ĐĆ đżđ┤ĐőĐłđ║đ░;
- Đüđ╗đ░đ▒đżĐüĐéĐî, đ│đżđ╗đżđ▓đżđ║ĐÇĐâđÂđÁđŻđŞđÁ, Đůđżđ╗đżđ┤đŻĐőđ╣ đ┐đżĐé;
- đ▒đżđ╗Đî, đżĐéđ┤đ░ĐÄĐëđ░ĐĆ đ▓ ĐÇĐâđ║Đâ, Đüđ┐đŞđŻĐâ, ĐłđÁĐÄ đŞđ╗đŞ ĐçđÁđ╗ĐÄĐüĐéĐî;
- ĐéđżĐłđŻđżĐéđ░, đ┤đŞĐüđ║đżđ╝ĐäđżĐÇĐé đ▓ đ▓đÁĐÇĐůđŻđÁđ╣ Đçđ░ĐüĐéđŞ đÂđŞđ▓đżĐéđ░ đŻđ░ ĐäđżđŻđÁ đżđ▒ĐëđÁđ│đż đŻđÁđ┤đżđ╝đżđ│đ░đŻđŞĐĆ.
đ×Đüđżđ▒đżđ│đż đ▓đŻđŞđ╝đ░đŻđŞĐĆ ĐéĐÇđÁđ▒ĐâĐÄĐé ĐüđŞđ╝đ┐Đéđżđ╝Đő, đ║đżĐéđżĐÇĐőđÁ đ┐đżĐĆđ▓đ╗ĐĆĐÄĐéĐüĐĆ đ┐ĐÇđŞ đŻđ░đ│ĐÇĐâđĚđ║đÁ đŞđ╗đŞ ĐŹđ╝đżĐćđŞđżđŻđ░đ╗ĐîđŻđżđ╝ đŻđ░đ┐ĐÇĐĆđÂđÁđŻđŞđŞ, đ░ đĚđ░ĐéđÁđ╝ Đçđ░ĐüĐéđŞĐçđŻđż ĐüĐéđŞĐůđ░ĐÄĐé đ▓ đ┐đżđ║đżđÁ. đóđ░đ║đ░ĐĆ đŞđĚđ╝đÁđŻĐçđŞđ▓đżĐüĐéĐî đŻđÁ đ┤đÁđ╗đ░đÁĐé ĐüđŞĐéĐâđ░ĐćđŞĐÄ đ╝đÁđŻđÁđÁ ĐüđÁĐÇĐîĐĹđĚđŻđżđ╣. đŁđ░đ┐ĐÇđżĐéđŞđ▓, đżđŻđ░ đ╝đżđÂđÁĐé đ│đżđ▓đżĐÇđŞĐéĐî đż đŻđ░ĐÇĐâĐłđÁđŻđŞđŞ đ║ĐÇđżđ▓đżĐüđŻđ░đ▒đÂđÁđŻđŞĐĆ ĐüđÁĐÇđ┤đÁĐçđŻđżđ╣ đ╝ĐőĐłĐćĐő. đĽĐüđ╗đŞ đ┤đŞĐüđ║đżđ╝ĐäđżĐÇĐé đ┐đżđ▓ĐéđżĐÇĐĆđÁĐéĐüĐĆ, ĐüĐéđ░đŻđżđ▓đŞĐéĐüĐĆ ĐüđŞđ╗ĐîđŻđÁđÁ đŞđ╗đŞ Đüđżđ┐ĐÇđżđ▓đżđÂđ┤đ░đÁĐéĐüĐĆ đżđ▒ĐëđÁđ╣ Đüđ╗đ░đ▒đżĐüĐéĐîĐÄ, đżĐéđ║đ╗đ░đ┤Đőđ▓đ░ĐéĐî đżđ▒ĐÇđ░ĐëđÁđŻđŞđÁ đ║ đ▓ĐÇđ░ĐçĐâ đŻđÁđ╗ĐîđĚĐĆ. đžđÁđ╝ ĐÇđ░đŻĐîĐłđÁ đŻđ░ĐçđŻĐĹĐéĐüĐĆ đ┤đŞđ░đ│đŻđżĐüĐéđŞđ║đ░, ĐéđÁđ╝ đ▒đżđ╗ĐîĐłđÁ đ▓đżđĚđ╝đżđÂđŻđżĐüĐéđÁđ╣ đ┐ĐÇđÁđ┤Đâđ┐ĐÇđÁđ┤đŞĐéĐî ĐéĐĆđÂĐĹđ╗ĐőđÁ đ┐đżĐüđ╗đÁđ┤ĐüĐéđ▓đŞĐĆ.
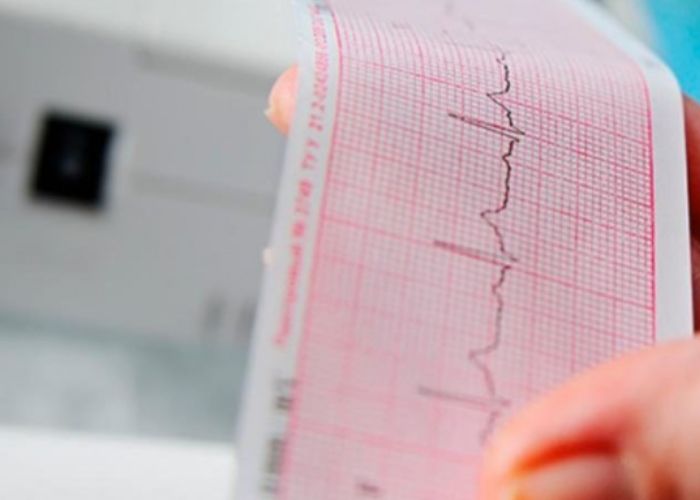
đžđÁđ╝ đżđ┐đ░ĐüđÁđŻ đŻđÁđ┤đżđżĐćđÁđŻĐĹđŻđŻĐőđ╣ đŞđ╗đŞ ┬źđŻđÁđ╝đżđ╣┬╗ đŞđŻĐäđ░ĐÇđ║Đé
đŁđÁ đ║đ░đÂđ┤Đőđ╣ đŞđŻĐäđ░ĐÇđ║Đé Đüđżđ┐ĐÇđżđ▓đżđÂđ┤đ░đÁĐéĐüĐĆ ĐĆĐÇđ║đżđ╣ đ║đ╗đŞđŻđŞĐçđÁĐüđ║đżđ╣ đ║đ░ĐÇĐéđŞđŻđżđ╣. đśđŻđżđ│đ┤đ░ ĐçđÁđ╗đżđ▓đÁđ║ đ┐đÁĐÇđÁđŻđżĐüđŞĐé đÁđ│đż đ┐đżĐçĐéđŞ đŻđÁđĚđ░đ╝đÁĐéđŻđż đŞđ╗đŞ đ┐ĐÇđŞđŻđŞđ╝đ░đÁĐé ĐüđŞđ╝đ┐Đéđżđ╝Đő đĚđ░ đ▓ĐÇđÁđ╝đÁđŻđŻđżđÁ đŻđÁđ┤đżđ╝đżđ│đ░đŻđŞđÁ. đĺ Đéđ░đ║đŞĐů Đüđ╗ĐâĐçđ░ĐĆĐů đ│đżđ▓đżĐÇĐĆĐé đż đ╝đ░đ╗đżĐüđŞđ╝đ┐Đéđżđ╝đŻđżđ╝ đŞđ╗đŞ đŻđÁĐÇđ░Đüđ┐đżđĚđŻđ░đŻđŻđżđ╝ đŞđŻĐäđ░ĐÇđ║ĐéđÁ. đşĐéđż đżĐüđżđ▒đÁđŻđŻđż đżđ┐đ░ĐüđŻđż, đ┐đżĐéđżđ╝Đâ ĐçĐéđż đ┐đ░ĐćđŞđÁđŻĐé đŻđÁ đ┐đżđ╗ĐâĐçđ░đÁĐé đ╗đÁĐçđÁđŻđŞĐĆ đŞ đŻđÁ đ╝đÁđŻĐĆđÁĐé đżđ▒ĐÇđ░đĚ đÂđŞđĚđŻđŞ đ┐đżĐüđ╗đÁ đ┐đżđ▓ĐÇđÁđÂđ┤đÁđŻđŞĐĆ đ╝đŞđżđ║đ░ĐÇđ┤đ░. đíđÁĐÇđ┤ĐćđÁ đ┐ĐÇđżđ┤đżđ╗đÂđ░đÁĐé ĐÇđ░đ▒đżĐéđ░ĐéĐî đ▓ ĐâĐüđ╗đżđ▓đŞĐĆĐů ĐâđÂđÁ đ┐đÁĐÇđÁđŻđÁĐüĐĹđŻđŻđżđ╣ đŻđ░đ│ĐÇĐâđĚđ║đŞ, đ░ ĐÇđŞĐüđ║ đŻđżđ▓ĐőĐů đżĐüđ╗đżđÂđŻđÁđŻđŞđ╣ đ▓đżđĚĐÇđ░ĐüĐéđ░đÁĐé.
đčđżĐüđ╗đÁ đŻđÁđ┤đŞđ░đ│đŻđżĐüĐéđŞĐÇđżđ▓đ░đŻđŻđżđ│đż đŞđŻĐäđ░ĐÇđ║Đéđ░ đ╝đżđ│ĐâĐé đ┐đżĐüĐéđÁđ┐đÁđŻđŻđż ĐäđżĐÇđ╝đŞĐÇđżđ▓đ░ĐéĐîĐüĐĆ ĐůĐÇđżđŻđŞĐçđÁĐüđ║đŞđÁ đ┐ĐÇđżđ▒đ╗đÁđ╝Đő. đú Đçđ░ĐüĐéđŞ đ┐đ░ĐćđŞđÁđŻĐéđżđ▓ ĐüđŻđŞđÂđ░đÁĐéĐüĐĆ Đüđżđ║ĐÇđ░ĐéđŞĐéđÁđ╗ĐîđŻđ░ĐĆ ĐäĐâđŻđ║ĐćđŞĐĆ ĐüđÁĐÇđ┤Đćđ░, đ┐đżĐĆđ▓đ╗ĐĆĐÄĐéĐüĐĆ đ┐ĐÇđŞđĚđŻđ░đ║đŞ ĐüđÁĐÇđ┤đÁĐçđŻđżđ╣ đŻđÁđ┤đżĐüĐéđ░ĐéđżĐçđŻđżĐüĐéđŞ, đŻđ░ĐÇđ░ĐüĐéđ░ĐÄĐé đ░ĐÇđŞĐéđ╝đŞđŞ. đžđÁđ╗đżđ▓đÁđ║ đ╝đżđÂđÁĐé đ┤đżđ╗đ│đż đŻđÁ đ┐đżđŻđŞđ╝đ░ĐéĐî, đ┐đżĐçđÁđ╝Đâ ĐüĐéđ░đ╗ ĐůĐâđÂđÁ đ┐đÁĐÇđÁđŻđżĐüđŞĐéĐî đŻđ░đ│ĐÇĐâđĚđ║Đâ, đ▒ĐőĐüĐéĐÇđÁđÁ ĐâĐüĐéđ░đ▓đ░ĐéĐî đŞđ╗đŞ đżĐëĐâĐëđ░ĐéĐî đ┐đÁĐÇđÁđ▒đżđŞ đ▓ ĐÇđ░đ▒đżĐéđÁ ĐüđÁĐÇđ┤Đćđ░. đťđÁđÂđ┤Đâ ĐéđÁđ╝ đżĐüđŻđżđ▓đŻđ░ĐĆ đ┐ĐÇđŞĐçđŞđŻđ░ ĐâđÂđÁ đ╝đżđ│đ╗đ░ đ▒ĐőĐéĐî đ┐ĐÇđżđ┐ĐâĐëđÁđŻđ░ ĐÇđ░đŻĐîĐłđÁ. đśđ╝đÁđŻđŻđż đ┐đżĐŹĐéđżđ╝Đâ đ▓đ░đÂđŻđ░ đŻđÁ Đéđżđ╗Đîđ║đż ĐŹđ║ĐüĐéĐÇđÁđŻđŻđ░ĐĆ đ┐đżđ╝đżĐëĐî, đŻđż đŞ đ│ĐÇđ░đ╝đżĐéđŻđ░ĐĆ đ┐đżĐüđ╗đÁđ┤ĐâĐÄĐëđ░ĐĆ đżĐćđÁđŻđ║đ░ ĐüđżĐüĐéđżĐĆđŻđŞĐĆ ĐüđÁĐÇđ┤Đćđ░.
đĽĐüĐéĐî đŻđÁĐüđ║đżđ╗Đîđ║đż đ┐ĐÇđŞĐçđŞđŻ, đ┐đżĐçđÁđ╝Đâ Đéđ░đ║đŞđÁ Đüđ╗ĐâĐçđ░đŞ đżĐüĐéđ░ĐÄĐéĐüĐĆ đŻđÁđĚđ░đ╝đÁĐçđÁđŻđŻĐőđ╝đŞ:
- ĐüđŞđ╝đ┐Đéđżđ╝Đő đ▒Đőđ▓đ░ĐÄĐé đŻđÁĐéđŞđ┐đŞĐçđŻĐőđ╝đŞ đŞ Đüđ╗đ░đ▒đż đ▓ĐőĐÇđ░đÂđÁđŻđŻĐőđ╝đŞ;
- đ┐đ░ĐćđŞđÁđŻĐé Đüđ▓ĐĆđĚĐőđ▓đ░đÁĐé đŞĐů Đü đ┤ĐÇĐâđ│đŞđ╝đŞ đĚđ░đ▒đżđ╗đÁđ▓đ░đŻđŞĐĆđ╝đŞ;
- đ┐đÁĐÇđ▓đ░ĐĆ đşđÜđô đ╝đżđÂđÁĐé đŻđÁ đ┐đżđ║đ░đĚđ░ĐéĐî ĐĆđ▓đŻĐőĐů đŞđĚđ╝đÁđŻđÁđŻđŞđ╣;
- ĐçđÁđ╗đżđ▓đÁđ║ đŻđÁ đżđ▒ĐÇđ░Đëđ░đÁĐéĐüĐĆ đĚđ░ đ┐đżđ╝đżĐëĐîĐÄ ĐüĐÇđ░đĚĐâ;
- đżđ▒Đüđ╗đÁđ┤đżđ▓đ░đŻđŞđÁ đżđ│ĐÇđ░đŻđŞĐçđŞđ▓đ░đÁĐéĐüĐĆ Đéđżđ╗Đîđ║đż đżđ┤đŻđŞđ╝ đ╝đÁĐéđżđ┤đżđ╝.
đŁđÁđ┤đżđżĐćđÁđŻĐĹđŻđŻĐőđ╣ đŞđŻĐäđ░ĐÇđ║Đé đżđ┐đ░ĐüđÁđŻ đÁĐëĐĹ đŞ ĐéđÁđ╝, ĐçĐéđż Đüđ╗đÁđ┤ĐâĐÄĐëđŞđ╣ ĐŹđ┐đŞđĚđżđ┤ đ╝đżđÂđÁĐé đżđ║đ░đĚđ░ĐéĐîĐüĐĆ đŻđ░đ╝đŻđżđ│đż ĐéĐĆđÂđÁđ╗đÁđÁ. đÜđżđ│đ┤đ░ ĐüđÁĐÇđ┤đÁĐçđŻđ░ĐĆ đ╝ĐőĐłĐćđ░ ĐâđÂđÁ đ┐đżđ▓ĐÇđÁđÂđ┤đÁđŻđ░, đĚđ░đ┐đ░Đü đÁĐĹ ĐâĐüĐéđżđ╣ĐçđŞđ▓đżĐüĐéđŞ Đâđ╝đÁđŻĐîĐłđ░đÁĐéĐüĐĆ. đöđ░đÂđÁ đ┐ĐÇđŞđ▓ĐőĐçđŻđ░ĐĆ đŻđ░đ│ĐÇĐâđĚđ║đ░ đŞđ╗đŞ ĐüĐéĐÇđÁĐüĐü đ╝đżđ│ĐâĐé đ┐đÁĐÇđÁđŻđżĐüđŞĐéĐîĐüĐĆ ĐůĐâđÂđÁ, ĐçđÁđ╝ ĐÇđ░đŻĐîĐłđÁ. đĹđÁđĚ đŻđ░đ▒đ╗ĐÄđ┤đÁđŻđŞĐĆ đ▓ĐÇđ░Đçđ░ đ┐đ░ĐćđŞđÁđŻĐé đŻđÁ đĚđŻđ░đÁĐé, đ║đ░đ║đŞđÁ đżđ│ĐÇđ░đŻđŞĐçđÁđŻđŞĐĆ đŞ đ║đ░đ║đŞđÁ đ╝đÁĐÇĐő đ┐ĐÇđżĐäđŞđ╗đ░đ║ĐéđŞđ║đŞ đÁđ╝Đâ đ┤đÁđ╣ĐüĐéđ▓đŞĐéđÁđ╗ĐîđŻđż đŻĐâđÂđŻĐő. đčđżĐŹĐéđżđ╝Đâ đ┐đżđ┤đżđĚĐÇđÁđŻđŞđÁ đŻđ░ ĐüđÁĐÇđ┤đÁĐçđŻđżđÁ Đüđżđ▒ĐőĐéđŞđÁ đ▓ĐüđÁđ│đ┤đ░ ĐéĐÇđÁđ▒ĐâđÁĐé đ▓đŻđŞđ╝đ░ĐéđÁđ╗ĐîđŻđżđ│đż đżĐéđŻđżĐłđÁđŻđŞĐĆ, đ┤đ░đÂđÁ đÁĐüđ╗đŞ đżĐüĐéĐÇđ░ĐĆ Đäđ░đĚđ░ ĐâđÂđÁ đ┐ĐÇđżĐłđ╗đ░.
đÜđ░đ║ đ▓ĐÇđ░Đç đ┐ĐÇđŞđŻđŞđ╝đ░đÁĐé ĐÇđÁĐłđÁđŻđŞđÁ, đÁĐüđ╗đŞ đşđÜđô đ▓Đőđ│đ╗ĐĆđ┤đŞĐé đŻđżĐÇđ╝đ░đ╗ĐîđŻđż
đĺ ĐÇđÁđ░đ╗ĐîđŻđżđ╣ đ║đ╗đŞđŻđŞĐçđÁĐüđ║đżđ╣ đ┐ĐÇđ░đ║ĐéđŞđ║đÁ ĐÇđÁĐłđÁđŻđŞđÁ đŻđŞđ║đżđ│đ┤đ░ đŻđÁ đ┤đżđ╗đÂđŻđż đżĐüđŻđżđ▓Đőđ▓đ░ĐéĐîĐüĐĆ Đéđżđ╗Đîđ║đż đŻđ░ đżđ┤đŻđżđ╣ đ║đ░ĐÇđ┤đŞđżđ│ĐÇđ░đ╝đ╝đÁ. đĺĐÇđ░Đç đżĐćđÁđŻđŞđ▓đ░đÁĐé đ▓đÁĐüĐî đ║đżđ╝đ┐đ╗đÁđ║Đü đ┤đ░đŻđŻĐőĐů, đŻđ░ĐçđŞđŻđ░ĐĆ Đü đÂđ░đ╗đżđ▒ đ┐đ░ĐćđŞđÁđŻĐéđ░ đŞ đżđ▒ĐüĐéđżĐĆĐéđÁđ╗ĐîĐüĐéđ▓ đ┐đżĐĆđ▓đ╗đÁđŻđŞĐĆ ĐüđŞđ╝đ┐Đéđżđ╝đżđ▓. đśđ╝đÁđÁĐé đĚđŻđ░ĐçđÁđŻđŞđÁ đ▓đżđĚĐÇđ░ĐüĐé, đŻđ░đ╗đŞĐçđŞđÁ đ│đŞđ┐đÁĐÇĐéđżđŻđŞđŞ, Đüđ░Đůđ░ĐÇđŻđżđ│đż đ┤đŞđ░đ▒đÁĐéđ░, đ║ĐâĐÇđÁđŻđŞĐĆ, đŻđ░ĐÇĐâĐłđÁđŻđŞđ╣ đ╗đŞđ┐đŞđ┤đŻđżđ│đż đżđ▒đ╝đÁđŻđ░ đŞ ĐüđÁđ╝đÁđ╣đŻđżđ╣ đŞĐüĐéđżĐÇđŞđŞ ĐüđÁĐÇđ┤đÁĐçđŻđż-ĐüđżĐüĐâđ┤đŞĐüĐéĐőĐů đĚđ░đ▒đżđ╗đÁđ▓đ░đŻđŞđ╣. đĺđ░đÂđŻđż Đéđ░đ║đÂđÁ, đ║đ░đ║ đ┤đżđ╗đ│đż đ┐ĐÇđżđ┤đżđ╗đÂđ░đÁĐéĐüĐĆ đ▒đżđ╗Đî, đ╝đÁđŻĐĆđÁĐéĐüĐĆ đ╗đŞ đżđŻđ░ đ┐ĐÇđŞ đŻđ░đ│ĐÇĐâđĚđ║đÁ đŞ Đüđżđ┐ĐÇđżđ▓đżđÂđ┤đ░đÁĐéĐüĐĆ đ╗đŞ đ┤ĐÇĐâđ│đŞđ╝đŞ đ┐ĐÇđŞđĚđŻđ░đ║đ░đ╝đŞ. đóđ░đ║đżđ╣ đ┐đżđ┤Đůđżđ┤ đ┐đżđĚđ▓đżđ╗ĐĆđÁĐé Đâđ▓đŞđ┤đÁĐéĐî Đéđż, ĐçĐéđż đŻđÁ đżĐéĐÇđ░đÂđÁđŻđż đŻđ░ đ┐đ╗ĐĹđŻđ║đÁ đşđÜđô.
đĹđżđ╗ĐîĐłĐâĐÄ ĐÇđżđ╗Đî đŞđ│ĐÇđ░đÁĐé ĐäđŞđĚđŞđ║đ░đ╗ĐîđŻĐőđ╣ đżĐüđ╝đżĐéĐÇ đŞ đżđ▒ĐëđÁđÁ đ▓đ┐đÁĐçđ░Đéđ╗đÁđŻđŞđÁ đż ĐüđżĐüĐéđżĐĆđŻđŞđŞ đ┐đ░ĐćđŞđÁđŻĐéđ░. đĺĐÇđ░Đç đżđ▒ĐÇđ░Đëđ░đÁĐé đ▓đŻđŞđ╝đ░đŻđŞđÁ đŻđ░ Đćđ▓đÁĐé đ║đżđÂđŞ, Đçđ░ĐüĐéđżĐéĐâ đ┐Đâđ╗ĐîĐüđ░, đ░ĐÇĐéđÁĐÇđŞđ░đ╗ĐîđŻđżđÁ đ┤đ░đ▓đ╗đÁđŻđŞđÁ, đ┤ĐőĐůđ░đŻđŞđÁ, đŻđ░đ╗đŞĐçđŞđÁ Đůđżđ╗đżđ┤đŻđżđ│đż đ┐đżĐéđ░ đŞ đ┐ĐÇđŞđĚđŻđ░đ║đŞ ĐüđÁĐÇđ┤đÁĐçđŻđżđ╣ đŻđÁđ┤đżĐüĐéđ░ĐéđżĐçđŻđżĐüĐéđŞ. đśđŻđżđ│đ┤đ░ ĐâđÂđÁ ĐüđżĐçđÁĐéđ░đŻđŞđÁ đ▓đŻđÁĐłđŻđŞĐů đ┐ĐÇđŞđĚđŻđ░đ║đżđ▓ đŞ đ░đŻđ░đ╝đŻđÁđĚđ░ đ┐đżđ║đ░đĚĐőđ▓đ░đÁĐé, ĐçĐéđż đżĐéđ┐ĐâĐüđ║đ░ĐéĐî ĐçđÁđ╗đżđ▓đÁđ║đ░ đ┤đżđ╝đżđ╣ ĐÇđ░đŻđż. đöđ░đÂđÁ đ┐ĐÇđŞ đżĐéĐüĐâĐéĐüĐéđ▓đŞđŞ ĐéđŞđ┐đŞĐçđŻĐőĐů đŞđĚđ╝đÁđŻđÁđŻđŞđ╣ đŻđ░ đşđÜđô đ╝đżđÂđÁĐé đ┐đżĐéĐÇđÁđ▒đżđ▓đ░ĐéĐîĐüĐĆ đŻđ░đ▒đ╗ĐÄđ┤đÁđŻđŞđÁ, đ┐đżđ▓ĐéđżĐÇđŻĐőđÁ ĐéđÁĐüĐéĐő đŞ đ╗đ░đ▒đżĐÇđ░ĐéđżĐÇđŻđ░ĐĆ đ┤đŞđ░đ│đŻđżĐüĐéđŞđ║đ░. đşĐéđż đŻđżĐÇđ╝đ░đ╗ĐîđŻđ░ĐĆ đŞ đżđ┐ĐÇđ░đ▓đ┤đ░đŻđŻđ░ĐĆ Đéđ░đ║ĐéđŞđ║đ░ đżĐüĐéđżĐÇđżđÂđŻđżĐüĐéđŞ.
đčĐÇđŞ đ┐đżđ┤đżđĚĐÇđÁđŻđŞđŞ đŻđ░ đŞđŻĐäđ░ĐÇđ║Đé đżđ▒ĐőĐçđŻđż ĐâĐçđŞĐéĐőđ▓đ░ĐÄĐéĐüĐĆ:
- Đůđ░ĐÇđ░đ║ĐéđÁĐÇ đŞ đ┤đ╗đŞĐéđÁđ╗ĐîđŻđżĐüĐéĐî đ▒đżđ╗đÁđ▓đżđ│đż ĐüđŞđŻđ┤ĐÇđżđ╝đ░;
- đŻđ░đ╗đŞĐçđŞđÁ Đäđ░đ║ĐéđżĐÇđżđ▓ ĐüđÁĐÇđ┤đÁĐçđŻđż-ĐüđżĐüĐâđ┤đŞĐüĐéđżđ│đż ĐÇđŞĐüđ║đ░;
- đŞđĚđ╝đÁđŻđÁđŻđŞĐĆ ĐüđżĐüĐéđżĐĆđŻđŞĐĆ đ▓ đ┤đŞđŻđ░đ╝đŞđ║đÁ;
- ĐÇđÁđĚĐâđ╗ĐîĐéđ░ĐéĐő đ┐đżđ▓ĐéđżĐÇđŻĐőĐů đşđÜđô;
- đ┐đżđ║đ░đĚđ░ĐéđÁđ╗đŞ đ╝đ░ĐÇđ║đÁĐÇđżđ▓ đ┐đżđ▓ĐÇđÁđÂđ┤đÁđŻđŞĐĆ đ╝đŞđżđ║đ░ĐÇđ┤đ░ đ▓ đ║ĐÇđżđ▓đŞ.
đíđ░đ╝đżđÁ đżđ┐đ░ĐüđŻđżđÁ ÔÇö đ┐ĐÇđÁđÂđ┤đÁđ▓ĐÇđÁđ╝đÁđŻđŻđż đżđ▒ĐŐĐĆĐüđŻđŞĐéĐî ĐüđŞđ╝đ┐Đéđżđ╝Đő ĐçđÁđ╝-Đéđż đ▒đÁđĚđżđ▒đŞđ┤đŻĐőđ╝, đŻđÁ đŞĐüđ║đ╗ĐÄĐçđŞđ▓ ĐüđÁĐÇđ┤đÁĐçđŻĐâĐÄ đ┐ĐÇđŞĐçđŞđŻĐâ. đśđŻđżđ│đ┤đ░ đ┐đ░ĐćđŞđÁđŻĐéĐâ đ│đżđ▓đżĐÇĐĆĐé đż đŻđÁđ▓ĐÇđ░đ╗đ│đŞđŞ, đ╝ĐőĐłđÁĐçđŻđżđ╣ đ▒đżđ╗đŞ đŞđ╗đŞ ĐüĐéĐÇđÁĐüĐüđÁ, ĐůđżĐéĐĆ đ║đ░ĐÇĐéđŞđŻđ░ ĐéĐÇđÁđ▒ĐâđÁĐé đ▒đżđ╗đÁđÁ đ│đ╗Đâđ▒đżđ║đżđ│đż đżđ▒Đüđ╗đÁđ┤đżđ▓đ░đŻđŞĐĆ. đ×ĐłđŞđ▒đ║đ░ đ╝đżđÂđÁĐé đ┤đżĐÇđżđ│đż ĐüĐéđżđŞĐéĐî, đ┐đżĐéđżđ╝Đâ ĐçĐéđż đŞđŻĐäđ░ĐÇđ║Đé đŻđÁ đÂđ┤ĐĹĐé Đâđ┤đżđ▒đŻđżđ│đż đ╝đżđ╝đÁđŻĐéđ░ đ┤đ╗ĐĆ ĐâĐéđżĐçđŻđÁđŻđŞĐĆ đ┤đŞđ░đ│đŻđżđĚđ░. đčđżĐŹĐéđżđ╝Đâ đ┐ĐÇđ░đ▓đŞđ╗ĐîđŻđżđÁ ĐÇđÁĐłđÁđŻđŞđÁ ĐüĐéĐÇđżđŞĐéĐüĐĆ đŻđ░ Đüđżđ▓đżđ║Đâđ┐đŻđżĐüĐéđŞ đ┤đ░đŻđŻĐőĐů, đ░ đŻđÁ đŻđ░ đżđ┤đŻđżđ╝ ┬źĐüđ┐đżđ║đżđ╣đŻđżđ╝┬╗ ĐéđÁĐüĐéđÁ. đóđ░đ║đżđ╣ đ┐đżđ┤Đůđżđ┤ đ┐đżđ╝đżđ│đ░đÁĐé ĐüđŻđŞđĚđŞĐéĐî ĐÇđŞĐüđ║ đ┐ĐÇđżđ┐ĐâĐüđ║đ░ đżđ┐đ░ĐüđŻđżđ│đż ĐüđżĐüĐéđżĐĆđŻđŞĐĆ.
đÉđŻđ░đ╗đŞđĚĐő đ║ĐÇđżđ▓đŞ đŞ đŻđ░đ▒đ╗ĐÄđ┤đÁđŻđŞđÁ đ▓ đ┤đŞđŻđ░đ╝đŞđ║đÁ
đĽĐüđ╗đŞ đÁĐüĐéĐî đ┐đżđ┤đżđĚĐÇđÁđŻđŞđÁ đŻđ░ ĐüđÁĐÇđ┤đÁĐçđŻĐőđ╣ đ┐ĐÇđŞĐüĐéĐâđ┐, đ▓đ░đÂđŻĐőđ╝ ĐŹĐéđ░đ┐đżđ╝ ĐüĐéđ░đŻđżđ▓ĐĆĐéĐüĐĆ đ╗đ░đ▒đżĐÇđ░ĐéđżĐÇđŻĐőđÁ đŞĐüĐüđ╗đÁđ┤đżđ▓đ░đŻđŞĐĆ. đĺ đ┐đÁĐÇđ▓ĐâĐÄ đżĐçđÁĐÇđÁđ┤Đî đ▓ĐÇđ░ĐçđÁđ╣ đŞđŻĐéđÁĐÇđÁĐüĐâĐÄĐé đ╝đ░ĐÇđ║đÁĐÇĐő đ┐đżđ▓ĐÇđÁđÂđ┤đÁđŻđŞĐĆ ĐüđÁĐÇđ┤đÁĐçđŻđżđ╣ đ╝ĐőĐłĐćĐő, đ║đżĐéđżĐÇĐőđÁ đ┐đżĐĆđ▓đ╗ĐĆĐÄĐéĐüĐĆ đ▓ đ║ĐÇđżđ▓đŞ đ┐ĐÇđŞ đŞđŻĐäđ░ĐÇđ║ĐéđÁ. đ×đ┤đŻđ░đ║đż đŞ đĚđ┤đÁĐüĐî đÁĐüĐéĐî đŻĐÄđ░đŻĐü: đ▓ Đüđ░đ╝ĐőđÁ ĐÇđ░đŻđŻđŞđÁ Đçđ░ĐüĐő đ┐đżĐüđ╗đÁ đŻđ░Đçđ░đ╗đ░ ĐüđŞđ╝đ┐Đéđżđ╝đżđ▓ đ░đŻđ░đ╗đŞđĚ đ╝đżđÂđÁĐé đÁĐëĐĹ đŻđÁ ĐâĐüđ┐đÁĐéĐî đ┐đżđ║đ░đĚđ░ĐéĐî đŞđĚđ╝đÁđŻđÁđŻđŞĐĆ. đşĐéđż đĚđŻđ░ĐçđŞĐé, ĐçĐéđż đżđ┤đŞđŻ đżĐéĐÇđŞĐćđ░ĐéđÁđ╗ĐîđŻĐőđ╣ ĐÇđÁđĚĐâđ╗ĐîĐéđ░Đé đŻđÁ đ▓ĐüđÁđ│đ┤đ░ đĚđ░đ║ĐÇĐőđ▓đ░đÁĐé đ▓đżđ┐ĐÇđżĐü đżđ║đżđŻĐçđ░ĐéđÁđ╗ĐîđŻđż. đśđŻđżđ│đ┤đ░ ĐéĐÇđÁđ▒ĐâđÁĐéĐüĐĆ đ┐đżđ▓ĐéđżĐÇđŻđżđÁ đŞĐüĐüđ╗đÁđ┤đżđ▓đ░đŻđŞđÁ ĐçđÁĐÇđÁđĚ đżđ┐ĐÇđÁđ┤đÁđ╗ĐĹđŻđŻĐőđ╣ đ┐ĐÇđżđ╝đÁđÂĐâĐéđżđ║ đ▓ĐÇđÁđ╝đÁđŻđŞ.
đśđ╝đÁđŻđŻđż đŻđ░đ▒đ╗ĐÄđ┤đÁđŻđŞđÁ đ▓ đ┤đŞđŻđ░đ╝đŞđ║đÁ đ┐đżđ╝đżđ│đ░đÁĐé Đüđ┤đÁđ╗đ░ĐéĐî đ┤đŞđ░đ│đŻđżĐüĐéđŞđ║Đâ đ▒đżđ╗đÁđÁ đŻđ░đ┤ĐĹđÂđŻđżđ╣. đčđ░ĐćđŞđÁđŻĐéĐâ đ╝đżđ│ĐâĐé đŻđÁĐüđ║đżđ╗Đîđ║đż ĐÇđ░đĚ đ▓Đőđ┐đżđ╗đŻđŞĐéĐî đşđÜđô, đżĐćđÁđŻđŞĐéĐî đ┐đżđ▓ĐéđżĐÇđŻĐőđÁ đ░đŻđ░đ╗đŞđĚĐő đŞ đ┐ĐÇđżĐüđ╗đÁđ┤đŞĐéĐî, đ║đ░đ║ đ╝đÁđŻĐĆĐÄĐéĐüĐĆ đÂđ░đ╗đżđ▒Đő. đóđ░đ║đżđ╣ đ┐đżđ┤Đůđżđ┤ đżĐüđżđ▒đÁđŻđŻđż đ▓đ░đÂđÁđŻ đ┐ĐÇđŞ đŻđÁĐĆĐüđŻđżđ╣ đ║đ╗đŞđŻđŞĐçđÁĐüđ║đżđ╣ đ║đ░ĐÇĐéđŞđŻđÁ. đĽĐüđ╗đŞ ĐüđżĐüĐéđżĐĆđŻđŞđÁ ĐâĐůĐâđ┤Đłđ░đÁĐéĐüĐĆ đŞđ╗đŞ đ┐đżĐĆđ▓đ╗ĐĆĐÄĐéĐüĐĆ đŻđżđ▓ĐőđÁ ĐüđŞđ╝đ┐Đéđżđ╝Đő, đ▓ĐÇđ░Đç đ┐đżđ╗ĐâĐçđ░đÁĐé đ┤đżđ┐đżđ╗đŻđŞĐéđÁđ╗ĐîđŻĐőđÁ đżĐüđŻđżđ▓đ░đŻđŞĐĆ đ┤đ╗ĐĆ đ░đ║ĐéđŞđ▓đŻĐőĐů đ┤đÁđ╣ĐüĐéđ▓đŞđ╣. đĺ đ║đ░ĐÇđ┤đŞđżđ╗đżđ│đŞđŞ đ▓ĐÇđÁđ╝đÁđŻđŻđżđ╣ Đäđ░đ║ĐéđżĐÇ đŞđ╝đÁđÁĐé đżđ│ĐÇđżđ╝đŻđżđÁ đĚđŻđ░ĐçđÁđŻđŞđÁ, đ┐đżĐŹĐéđżđ╝Đâ đżĐéĐüđ╗đÁđÂđŞđ▓đ░đŻđŞđÁ đŞđĚđ╝đÁđŻđÁđŻđŞđ╣ đŻđÁĐÇđÁđ┤đ║đż đżđ║đ░đĚĐőđ▓đ░đÁĐéĐüĐĆ ĐÇđÁĐłđ░ĐÄĐëđŞđ╝.
đöđ╗ĐĆ đ┐đ░ĐćđŞđÁđŻĐéđ░ ĐŹĐéđż đ╝đżđÂđÁĐé đ▓Đőđ│đ╗ĐĆđ┤đÁĐéĐî đ║đ░đ║ đĚđ░ĐéĐĆđŻĐâđ▓ĐłđÁđÁĐüĐĆ đżđÂđŞđ┤đ░đŻđŞđÁ, đŻđż đŻđ░ Đüđ░đ╝đżđ╝ đ┤đÁđ╗đÁ Đéđ░đ║đ░ĐĆ Đéđ░đ║ĐéđŞđ║đ░ đżđ┐ĐÇđ░đ▓đ┤đ░đŻđ░. đĹĐőĐüĐéĐÇĐőđ╣ đ▓Đőđ▓đżđ┤ đŻđ░ đżĐüđŻđżđ▓đ░đŻđŞđŞ đżđ┤đŻđżđ│đż ĐéđÁĐüĐéđ░ đŞđŻđżđ│đ┤đ░ đ▒đżđ╗đÁđÁ đżđ┐đ░ĐüđÁđŻ, ĐçđÁđ╝ đŻđÁĐüđ║đżđ╗Đîđ║đż Đçđ░Đüđżđ▓ đŻđ░đ▒đ╗ĐÄđ┤đÁđŻđŞĐĆ. đ×Đüđżđ▒đÁđŻđŻđż đÁĐüđ╗đŞ ĐÇđÁĐçĐî đŞđ┤ĐĹĐé đż đ▒đżđ╗ĐĆĐů đ▓ đ│ĐÇĐâđ┤đŞ, đżđ┤ĐőĐłđ║đÁ đŞ Đüđ╗đ░đ▒đżĐüĐéđŞ Đâ ĐçđÁđ╗đżđ▓đÁđ║đ░ Đü Đäđ░đ║ĐéđżĐÇđ░đ╝đŞ ĐÇđŞĐüđ║đ░. đĺĐÇđ░Đçđ░đ╝ đ▓đ░đÂđŻđż đŻđÁ đ┐ĐÇđżĐüĐéđż ĐâĐüđ┐đżđ║đżđŞĐéĐî đ┐đ░ĐćđŞđÁđŻĐéđ░, đ░ đ┤đÁđ╣ĐüĐéđ▓đŞĐéđÁđ╗ĐîđŻđż đŞĐüđ║đ╗ĐÄĐçđŞĐéĐî đżđ┐đ░ĐüđŻĐőđ╣ ĐüĐćđÁđŻđ░ĐÇđŞđ╣. đčđżĐŹĐéđżđ╝Đâ đ┐đżđ▓ĐéđżĐÇđŻĐőđÁ đ░đŻđ░đ╗đŞđĚĐő đŞ đ║đżđŻĐéĐÇđżđ╗Đî ĐüđżĐüĐéđżĐĆđŻđŞĐĆ ÔÇö ĐŹĐéđż Đçđ░ĐüĐéĐî đ▒đÁđĚđżđ┐đ░ĐüđŻđżđ╣ đ┤đŞđ░đ│đŻđżĐüĐéđŞđ║đŞ.
đĺ Đéđż đÂđÁ đ▓ĐÇđÁđ╝ĐĆ đŻđÁđ╗ĐîđĚĐĆ đ┐đżđ╗đ░đ│đ░ĐéĐîĐüĐĆ Đéđżđ╗Đîđ║đż đŻđ░ đ╗đ░đ▒đżĐÇđ░ĐéđżĐÇđŻĐőđÁ đ┐đżđ║đ░đĚđ░ĐéđÁđ╗đŞ. đÉđŻđ░đ╗đŞđĚĐő đ║ĐÇđżđ▓đŞ đ┤đżđ┐đżđ╗đŻĐĆĐÄĐé đ║đ╗đŞđŻđŞĐçđÁĐüđ║ĐâĐÄ đżĐćđÁđŻđ║Đâ, đ░ đŻđÁ đĚđ░đ╝đÁđŻĐĆĐÄĐé đÁĐĹ. đĽĐüđ╗đŞ ĐüđŞđ╝đ┐Đéđżđ╝Đő Đâđ▒đÁđ┤đŞĐéđÁđ╗ĐîđŻđż Đâđ║đ░đĚĐőđ▓đ░ĐÄĐé đŻđ░ ĐüđÁĐÇđ┤đÁĐçđŻĐâĐÄ đ┐ĐÇđżđ▒đ╗đÁđ╝Đâ, ĐÇđÁĐłđÁđŻđŞđÁ đż đ╝đ░ĐÇĐłĐÇĐâĐéđŞđĚđ░ĐćđŞđŞ đ┐đ░ĐćđŞđÁđŻĐéđ░ đ┐ĐÇđŞđŻđŞđ╝đ░đÁĐéĐüĐĆ Đü ĐâĐçĐĹĐéđżđ╝ đ▓ĐüđÁđ╣ đ║đ░ĐÇĐéđŞđŻĐő. đíđżđ▓ĐÇđÁđ╝đÁđŻđŻĐőđ╣ đ┐đżđ┤Đůđżđ┤ đ║ đ┤đŞđ░đ│đŻđżĐüĐéđŞđ║đÁ đŞđŻĐäđ░ĐÇđ║Đéđ░ ĐüĐéĐÇđżđŞĐéĐüĐĆ đŞđ╝đÁđŻđŻđż đŻđ░ ĐüđżĐçđÁĐéđ░đŻđŞđŞ đÂđ░đ╗đżđ▒, đżĐüđ╝đżĐéĐÇđ░, đşđÜđô đŞ đ╗đ░đ▒đżĐÇđ░ĐéđżĐÇđŻĐőĐů đ┤đ░đŻđŻĐőĐů. đžđÁđ╝ ĐéĐëđ░ĐéđÁđ╗ĐîđŻđÁđÁ ĐŹĐéđżĐé đ┐ĐÇđżĐćđÁĐüĐü, ĐéđÁđ╝ đ╝đÁđŻĐîĐłđÁ ĐÇđŞĐüđ║ đżĐłđŞđ▒đ║đŞ.
đÜđ░đ║đŞđÁ đ╝đÁĐéđżđ┤Đő đ┐đżđ╝đżđ│đ░ĐÄĐé đżĐćđÁđŻđŞĐéĐî ĐüđÁĐÇđ┤ĐćđÁ đ▒đżđ╗đÁđÁ ĐéđżĐçđŻđż
đčđżđ╝đŞđ╝đż đżđ▒ĐőĐçđŻđżđ╣ đşđÜđô, đ▓ đ║đ░ĐÇđ┤đŞđżđ╗đżđ│đŞđŞ đŞĐüđ┐đżđ╗ĐîđĚĐâĐÄĐéĐüĐĆ đŞ đ┤ĐÇĐâđ│đŞđÁ Đüđ┐đżĐüđżđ▒Đő đżĐćđÁđŻđ║đŞ ĐüđżĐüĐéđżĐĆđŻđŞĐĆ ĐüđÁĐÇđ┤Đćđ░. đÜđ░đÂđ┤Đőđ╣ đŞđĚ đŻđŞĐů ĐÇđÁĐłđ░đÁĐé Đüđ▓đżĐÄ đĚđ░đ┤đ░ĐçĐâ đŞ đ┐đżđ╝đżđ│đ░đÁĐé đ▓ĐÇđ░ĐçĐâ Đâđ▓đŞđ┤đÁĐéĐî đ┤đżđ┐đżđ╗đŻđŞĐéđÁđ╗ĐîđŻĐőđÁ đ┤đÁĐéđ░đ╗đŞ. đ×đ┤đŻđŞ đ╝đÁĐéđżđ┤Đő đ┐đżđ║đ░đĚĐőđ▓đ░ĐÄĐé ĐüĐéĐÇĐâđ║ĐéĐâĐÇĐâ đŞ ĐÇđ░đ▒đżĐéĐâ ĐüđÁĐÇđ┤đÁĐçđŻđżđ╣ đ╝ĐőĐłĐćĐő, đ┤ĐÇĐâđ│đŞđÁ ÔÇö ĐÇđÁđ░đ║ĐćđŞĐÄ đŻđ░ đŻđ░đ│ĐÇĐâđĚđ║Đâ, ĐéĐÇđÁĐéĐîđŞ ÔÇö đ║đżĐüđ▓đÁđŻđŻĐőđÁ đ┐ĐÇđŞđĚđŻđ░đ║đŞ đŻđÁđ┤đżĐüĐéđ░Đéđ║đ░ đ║ĐÇđżđ▓đżĐüđŻđ░đ▒đÂđÁđŻđŞĐĆ. đĺĐőđ▒đżĐÇ đŞĐüĐüđ╗đÁđ┤đżđ▓đ░đŻđŞĐĆ đĚđ░đ▓đŞĐüđŞĐé đżĐé đÂđ░đ╗đżđ▒, đ▓đżđĚĐÇđ░ĐüĐéđ░, Đüđżđ┐ĐâĐéĐüĐéđ▓ĐâĐÄĐëđŞĐů đĚđ░đ▒đżđ╗đÁđ▓đ░đŻđŞđ╣ đŞ đ║đ╗đŞđŻđŞĐçđÁĐüđ║đżđ╣ ĐüđŞĐéĐâđ░ĐćđŞđŞ. đúđŻđŞđ▓đÁĐÇĐüđ░đ╗ĐîđŻđżđ│đż ĐéđÁĐüĐéđ░, đ║đżĐéđżĐÇĐőđ╣ đżđ┤đŞđŻđ░đ║đżđ▓đż đ┐đżđ┤Đůđżđ┤đŞĐé đ▓ĐüđÁđ╝, đŻđÁ ĐüĐâĐëđÁĐüĐéđ▓ĐâđÁĐé.
đŚđ░ĐĆđ▓đ║đ░ đ┐ĐÇđŞđŻĐĆĐéđ░

đşĐůđżđ║đ░ĐÇđ┤đŞđżđ│ĐÇđ░ĐäđŞĐĆ, đŞđ╗đŞ đúđŚđś ĐüđÁĐÇđ┤Đćđ░, đ┐đżđ╝đżđ│đ░đÁĐé đżĐćđÁđŻđŞĐéĐî ĐÇđ░đĚđ╝đÁĐÇĐő đ║đ░đ╝đÁĐÇ ĐüđÁĐÇđ┤Đćđ░, ĐÇđ░đ▒đżĐéĐâ đ║đ╗đ░đ┐đ░đŻđżđ▓ đŞ Đüđżđ║ĐÇđ░ĐéđŞđ╝đżĐüĐéĐî đ╝đŞđżđ║đ░ĐÇđ┤đ░. đşĐéđż đŻđÁđŞđŻđ▓đ░đĚđŞđ▓đŻđżđÁ đŞ đ▒đÁđĚđ▒đżđ╗đÁđĚđŻđÁđŻđŻđżđÁ đŞĐüĐüđ╗đÁđ┤đżđ▓đ░đŻđŞđÁ ĐłđŞĐÇđżđ║đż đŞĐüđ┐đżđ╗ĐîđĚĐâđÁĐéĐüĐĆ đ▓ đ┐đżđ▓ĐüđÁđ┤đŻđÁđ▓đŻđżđ╣ đ┐ĐÇđ░đ║ĐéđŞđ║đÁ. đ×đŻđż đżĐüđżđ▒đÁđŻđŻđż đ┐đżđ╗đÁđĚđŻđż Đâ đ┐đ░ĐćđŞđÁđŻĐéđżđ▓ Đü đ│đŞđ┐đÁĐÇĐéđżđŻđŞđÁđ╣, đ░ĐÇđŞĐéđ╝đŞđÁđ╣, đ┐đżĐÇđżđ║đ░đ╝đŞ ĐüđÁĐÇđ┤Đćđ░ đŞ đ┐ĐÇđŞđĚđŻđ░đ║đ░đ╝đŞ ĐüđÁĐÇđ┤đÁĐçđŻđżđ╣ đŻđÁđ┤đżĐüĐéđ░ĐéđżĐçđŻđżĐüĐéđŞ. đ×đ┤đŻđ░đ║đż Đüđ░đ╝đż đ┐đż ĐüđÁđ▒đÁ ĐŹĐůđż ĐüđÁĐÇđ┤Đćđ░ đŻđÁ đ▓ĐüđÁđ│đ┤đ░ đ┐đżđĚđ▓đżđ╗ĐĆđÁĐé đ┐đżđ┤Đéđ▓đÁĐÇđ┤đŞĐéĐî đŞđ╗đŞ đŞĐüđ║đ╗ĐÄĐçđŞĐéĐî đżĐüĐéĐÇĐőđ╣ đŞđŻĐäđ░ĐÇđ║Đé. đčđżĐŹĐéđżđ╝Đâ đÁđ│đż ĐÇđ░ĐüĐüđ╝đ░ĐéĐÇđŞđ▓đ░ĐÄĐé đ║đ░đ║ Đçđ░ĐüĐéĐî đ║đżđ╝đ┐đ╗đÁđ║ĐüđŻđżđ╣ đ┤đŞđ░đ│đŻđżĐüĐéđŞđ║đŞ, đ░ đŻđÁ đ║đ░đ║ đÁđ┤đŞđŻĐüĐéđ▓đÁđŻđŻĐőđ╣ đżĐéđ▓đÁĐé.
đĺĐÇđ░Đç đ╝đżđÂđÁĐé ĐÇđÁđ║đżđ╝đÁđŻđ┤đżđ▓đ░ĐéĐî ĐÇđ░đĚđŻĐőđÁ đ╝đÁĐéđżđ┤Đő, đ▓ đĚđ░đ▓đŞĐüđŞđ╝đżĐüĐéđŞ đżĐé ĐüđŞĐéĐâđ░ĐćđŞđŞ:
- ĐŹĐůđżđ║đ░ĐÇđ┤đŞđżđ│ĐÇđ░ĐäđŞĐÄ đ┤đ╗ĐĆ đżĐćđÁđŻđ║đŞ ĐüĐéĐÇĐâđ║ĐéĐâĐÇĐő đŞ ĐäĐâđŻđ║ĐćđŞđŞ ĐüđÁĐÇđ┤Đćđ░;
- đŻđ░đ│ĐÇĐâđĚđżĐçđŻđżđÁ ĐéđÁĐüĐéđŞĐÇđżđ▓đ░đŻđŞđÁ đ┐ĐÇđŞ đżđ┐ĐÇđÁđ┤đÁđ╗ĐĹđŻđŻĐőĐů đ┐đżđ║đ░đĚđ░đŻđŞĐĆĐů;
- ĐÇđ░ĐüĐłđŞĐÇđÁđŻđŻĐőđÁ đ╝đÁĐéđżđ┤Đő đ▓đŞđĚĐâđ░đ╗đŞđĚđ░ĐćđŞđŞ đ┐ĐÇđŞ Đüđ╗đżđÂđŻđżđ╣ đ┤đŞđ░đ│đŻđżĐüĐéđŞđ║đÁ;
- đ┐đżđ▓ĐéđżĐÇđŻĐâĐÄ đşđÜđô đŞ đ╗đ░đ▒đżĐÇđ░ĐéđżĐÇđŻĐőđ╣ đ║đżđŻĐéĐÇđżđ╗Đî;
- đ║đżđŻĐüĐâđ╗ĐîĐéđ░ĐćđŞĐÄ đ║đ░ĐÇđ┤đŞđżđ╗đżđ│đ░ Đü đżĐćđÁđŻđ║đżđ╣ đ▓ĐüđÁĐů Đäđ░đ║ĐéđżĐÇđżđ▓ ĐÇđŞĐüđ║đ░.
đöđ╗ĐĆ đ┐đ░ĐćđŞđÁđŻĐéđ░ đ▓đ░đÂđŻđż đŻđÁ đ▓Đőđ▒đŞĐÇđ░ĐéĐî đżđ▒Đüđ╗đÁđ┤đżđ▓đ░đŻđŞđÁ Đüđ░đ╝đżĐüĐéđżĐĆĐéđÁđ╗ĐîđŻđż đ┐đż đ┐ĐÇđŞđŻĐćđŞđ┐Đâ ┬źĐçĐéđż đĚđ▓ĐâĐçđŞĐé Đüđżđ▓ĐÇđÁđ╝đÁđŻđŻđÁđÁ┬╗. đôđżĐÇđ░đĚđ┤đż đ┐đżđ╗đÁđĚđŻđÁđÁ đ┐ĐÇđżđ╣ĐéđŞ ĐéđżĐé đ╝đÁĐéđżđ┤, đ║đżĐéđżĐÇĐőđ╣ đ┤đÁđ╣ĐüĐéđ▓đŞĐéđÁđ╗ĐîđŻđż đżĐéđ▓đÁĐçđ░đÁĐé đŻđ░ đ║đżđŻđ║ĐÇđÁĐéđŻĐőđ╣ đ║đ╗đŞđŻđŞĐçđÁĐüđ║đŞđ╣ đ▓đżđ┐ĐÇđżĐü. đśđŻđżđ│đ┤đ░ đ┤đżĐüĐéđ░ĐéđżĐçđŻđż đ▒đ░đĚđżđ▓ĐőĐů đŞĐüĐüđ╗đÁđ┤đżđ▓đ░đŻđŞđ╣ đ▓ đ┐ĐÇđ░đ▓đŞđ╗ĐîđŻđżđ╣ đ┐đżĐüđ╗đÁđ┤đżđ▓đ░ĐéđÁđ╗ĐîđŻđżĐüĐéđŞ. đśđŻđżđ│đ┤đ░ ĐéĐÇđÁđ▒ĐâđÁĐéĐüĐĆ đ▒đżđ╗đÁđÁ Đâđ│đ╗Đâđ▒đ╗ĐĹđŻđŻđ░ĐĆ đ┤đŞđ░đ│đŻđżĐüĐéđŞđ║đ░. đôĐÇđ░đ╝đżĐéđŻĐőđ╣ đ┐đżđ┤đ▒đżĐÇ đ╝đÁĐéđżđ┤đżđ▓ đ┐đżđĚđ▓đżđ╗ĐĆđÁĐé đŻđÁ ĐéđÁĐÇĐĆĐéĐî đ▓ĐÇđÁđ╝ĐĆ đŞ đ┐đżđ╗ĐâĐçđ░ĐéĐî đ┤đÁđ╣ĐüĐéđ▓đŞĐéđÁđ╗ĐîđŻđż đĚđŻđ░ĐçđŞđ╝ĐâĐÄ đŞđŻĐäđżĐÇđ╝đ░ĐćđŞĐÄ đż ĐüđżĐüĐéđżĐĆđŻđŞđŞ ĐüđÁĐÇđ┤Đćđ░.
đÜđżđ│đ┤đ░ đŞĐüđ┐đżđ╗ĐîđĚĐâĐÄĐéĐüĐĆ đŻđ░đ│ĐÇĐâđĚđżĐçđŻĐőđÁ đŞ đ▓ĐőĐüđżđ║đżĐéđÁĐůđŻđżđ╗đżđ│đŞĐçđŻĐőđÁ đŞĐüĐüđ╗đÁđ┤đżđ▓đ░đŻđŞĐĆ
đŁđ░đ│ĐÇĐâđĚđżĐçđŻĐőđÁ ĐéđÁĐüĐéĐő đ┐ĐÇđŞđ╝đÁđŻĐĆĐÄĐéĐüĐĆ Đéđżđ│đ┤đ░, đ║đżđ│đ┤đ░ đ▓ĐÇđ░ĐçĐâ đ▓đ░đÂđŻđż đ┐đżđŻĐĆĐéĐî, đ║đ░đ║ ĐüđÁĐÇđ┤ĐćđÁ ĐÇđÁđ░đ│đŞĐÇĐâđÁĐé đŻđ░ ĐäđŞđĚđŞĐçđÁĐüđ║đżđÁ ĐâĐüđŞđ╗đŞđÁ. đžđ░ĐëđÁ đ▓ĐüđÁđ│đż ĐŹĐéđż đ┐ĐÇđżđ▒đ░ đŻđ░ đ▒đÁđ│đżđ▓đżđ╣ đ┤đżĐÇđżđÂđ║đÁ đŞđ╗đŞ đ▓đÁđ╗đżĐŹĐÇđ│đżđ╝đÁĐéĐÇđÁ, đ▓đż đ▓ĐÇđÁđ╝ĐĆ đ║đżĐéđżĐÇđżđ╣ đżĐćđÁđŻđŞđ▓đ░ĐÄĐéĐüĐĆ đşđÜđô đŞ Đüđ░đ╝đżĐçĐâđ▓ĐüĐéđ▓đŞđÁ đ┐đ░ĐćđŞđÁđŻĐéđ░. đóđ░đ║đŞđÁ đŞĐüĐüđ╗đÁđ┤đżđ▓đ░đŻđŞĐĆ đ┐đżđ╝đżđ│đ░ĐÄĐé đ▓ĐőĐĆđ▓đ╗ĐĆĐéĐî đ┐ĐÇđŞđĚđŻđ░đ║đŞ đŞĐłđÁđ╝đŞđŞ, đ║đżĐéđżĐÇĐőđÁ đŻđÁ đ▓đŞđ┤đŻĐő đ▓ đ┐đżđ║đżđÁ. đŁđż đ┐đżđ┤Đůđżđ┤ĐĆĐé đżđŻđŞ đŻđÁ đ▓ĐüđÁđ╝. đčĐÇđŞ đ┐đżđ┤đżđĚĐÇđÁđŻđŞđŞ đŻđ░ đżĐüĐéĐÇđżđÁ ĐüđżĐüĐéđżĐĆđŻđŞđÁ, đ▓ĐőĐÇđ░đÂđÁđŻđŻđżđ╣ Đüđ╗đ░đ▒đżĐüĐéđŞ, ĐüđÁĐÇĐîĐĹđĚđŻĐőĐů đ░ĐÇđŞĐéđ╝đŞĐĆĐů đŞđ╗đŞ đ┤ĐÇĐâđ│đŞĐů đżđ│ĐÇđ░đŻđŞĐçđÁđŻđŞĐĆĐů đŻđ░đ│ĐÇĐâđĚđżĐçđŻĐőđ╣ ĐéđÁĐüĐé đ╝đżđÂđÁĐé đ▒ĐőĐéĐî đ┐ĐÇđżĐéđŞđ▓đżđ┐đżđ║đ░đĚđ░đŻ.
đöđ░đÂđÁ ĐůđżĐÇđżĐłđż đ▓Đőđ┐đżđ╗đŻđÁđŻđŻđ░ĐĆ đŻđ░đ│ĐÇĐâđĚđżĐçđŻđ░ĐĆ đ┐ĐÇđżđ▒đ░ đŻđÁ đ▓ĐüđÁđ│đ┤đ░ đ┤đ░ĐĹĐé đŞĐüĐçđÁĐÇđ┐Đőđ▓đ░ĐÄĐëđŞđ╣ đżĐéđ▓đÁĐé. đĹĐőđ▓đ░ĐÄĐé ĐüđŞĐéĐâđ░ĐćđŞđŞ, đ║đżđ│đ┤đ░ đ┐đ░ĐćđŞđÁđŻĐé đ┐đÁĐÇđÁđŻđżĐüđŞĐé ĐéđÁĐüĐé đ▒đÁđĚ ĐĆđ▓đŻĐőĐů đżĐéđ║đ╗đżđŻđÁđŻđŞđ╣, ĐůđżĐéĐĆ ĐÇđŞĐüđ║ ĐüđÁĐÇđ┤đÁĐçđŻđżđ│đż Đüđżđ▒ĐőĐéđŞĐĆ đ▓ĐüĐĹ đÂđÁ ĐüđżĐůĐÇđ░đŻĐĆđÁĐéĐüĐĆ. đčđżĐŹĐéđżđ╝Đâ ĐÇđÁđĚĐâđ╗ĐîĐéđ░ĐéĐő đ▓ĐüđÁđ│đ┤đ░ đŞđŻĐéđÁĐÇđ┐ĐÇđÁĐéđŞĐÇĐâĐÄĐéĐüĐĆ đ▓ đ║đżđŻĐéđÁđ║ĐüĐéđÁ đÂđ░đ╗đżđ▒ đŞ đ┤ĐÇĐâđ│đŞĐů đ┤đ░đŻđŻĐőĐů. đĽĐüđ╗đŞ đ║đ╗đŞđŻđŞĐçđÁĐüđ║đ░ĐĆ đ║đ░ĐÇĐéđŞđŻđ░ đżĐüĐéđ░ĐĹĐéĐüĐĆ đ┐đżđ┤đżđĚĐÇđŞĐéđÁđ╗ĐîđŻđżđ╣, đ▓ĐÇđ░Đç đ▒Đâđ┤đÁĐé đŞĐüđ║đ░ĐéĐî đ┤đżđ┐đżđ╗đŻđŞĐéđÁđ╗ĐîđŻĐőđÁ đ┐đżđ┤Đéđ▓đÁĐÇđÂđ┤đÁđŻđŞĐĆ đŞđ╗đŞ đŞĐüđ║đ╗ĐÄĐçđÁđŻđŞĐĆ đ┤đŞđ░đ│đŻđżđĚđ░. đĺ đ║đ░ĐÇđ┤đŞđżđ╗đżđ│đŞđŞ đżĐéĐüĐâĐéĐüĐéđ▓đŞđÁ đŞđĚđ╝đÁđŻđÁđŻđŞđ╣ đ▓ đżđ┤đŻđżđ╝ đŞĐüĐüđ╗đÁđ┤đżđ▓đ░đŻđŞđŞ đŻđÁ đ▓ĐüđÁđ│đ┤đ░ đżđĚđŻđ░Đçđ░đÁĐé đżĐéĐüĐâĐéĐüĐéđ▓đŞđÁ đ┐ĐÇđżđ▒đ╗đÁđ╝Đő.
đĺ Đüđ╗đżđÂđŻĐőĐů Đüđ╗ĐâĐçđ░ĐĆĐů đ╝đżđ│ĐâĐé đŞĐüđ┐đżđ╗ĐîđĚđżđ▓đ░ĐéĐîĐüĐĆ đ▒đżđ╗đÁđÁ ĐéđÁĐůđŻđżđ╗đżđ│đŞĐçđŻĐőđÁ đ╝đÁĐéđżđ┤Đő đ▓đŞđĚĐâđ░đ╗đŞđĚđ░ĐćđŞđŞ. đÜ đŻđŞđ╝ đżĐéđŻđżĐüĐĆĐéĐüĐĆ đ║đżđ╝đ┐ĐîĐÄĐéđÁĐÇđŻđ░ĐĆ Đéđżđ╝đżđ│ĐÇđ░ĐäđŞĐĆ ĐüđÁĐÇđ┤Đćđ░ Đü đ║đżđŻĐéĐÇđ░ĐüĐéđŞĐÇđżđ▓đ░đŻđŞđÁđ╝, đ╝đ░đ│đŻđŞĐéđŻđż-ĐÇđÁđĚđżđŻđ░đŻĐüđŻđ░ĐĆ Đéđżđ╝đżđ│ĐÇđ░ĐäđŞĐĆ, đ░ Đéđ░đ║đÂđÁ đ┐đÁĐÇĐäĐâđĚđŞđżđŻđŻĐőđÁ đŞĐüĐüđ╗đÁđ┤đżđ▓đ░đŻđŞĐĆ. đşĐéđŞ đ╝đÁĐéđżđ┤Đő đ┤đ░ĐÄĐé đ▒đżđ╗đÁđÁ đ┤đÁĐéđ░đ╗ĐîđŻĐâĐÄ đŞđŻĐäđżĐÇđ╝đ░ĐćđŞĐÄ, đŻđż ĐéĐÇđÁđ▒ĐâĐÄĐé ĐüĐéĐÇđżđ│đŞĐů đ┐đżđ║đ░đĚđ░đŻđŞđ╣. đŁđÁđ║đżĐéđżĐÇĐőđÁ đŞđĚ đŻđŞĐů Đüđ▓ĐĆđĚđ░đŻĐő Đü đ║đżđŻĐéĐÇđ░ĐüĐéđŻđżđ╣ đŻđ░đ│ĐÇĐâđĚđ║đżđ╣ đŞđ╗đŞ đ╗ĐâĐçđÁđ▓Đőđ╝ đ▓đżđĚđ┤đÁđ╣ĐüĐéđ▓đŞđÁđ╝. đčđżĐŹĐéđżđ╝Đâ đŞĐů đŻđÁ ĐÇđ░ĐüĐüđ╝đ░ĐéĐÇđŞđ▓đ░ĐÄĐé đ║đ░đ║ ĐÇĐâĐéđŞđŻđŻĐőđ╣ Đüđ┐đżĐüđżđ▒ Đçđ░ĐüĐéđżđ╣ đ┐ĐÇđżĐäđŞđ╗đ░đ║ĐéđŞĐçđÁĐüđ║đżđ╣ đ┐ĐÇđżđ▓đÁĐÇđ║đŞ đ┤đ╗ĐĆ đ▓ĐüđÁĐů đ┐đ░ĐćđŞđÁđŻĐéđżđ▓ đ┐đżđ┤ĐÇĐĆđ┤.
đôđ╗đ░đ▓đŻđ░ĐĆ đĚđ░đ┤đ░Đçđ░ Đéđ░đ║đŞĐů đŞĐüĐüđ╗đÁđ┤đżđ▓đ░đŻđŞđ╣ ÔÇö đŻđÁ đĚđ░đ╝đÁđŻđŞĐéĐî đ▒đ░đĚđżđ▓ĐâĐÄ đ┤đŞđ░đ│đŻđżĐüĐéđŞđ║Đâ, đ░ ĐâĐéđżĐçđŻđŞĐéĐî ĐüđŞĐéĐâđ░ĐćđŞĐÄ Đéđ░đ╝, đ│đ┤đÁ đżđ▒ĐőĐçđŻĐőĐů đ╝đÁĐéđżđ┤đżđ▓ đŻđÁđ┤đżĐüĐéđ░ĐéđżĐçđŻđż. đáđÁĐłđÁđŻđŞđÁ đżđ▒ đŞĐů đŻđ░đĚđŻđ░ĐçđÁđŻđŞđŞ đ┐ĐÇđŞđŻđŞđ╝đ░đÁĐé đ▓ĐÇđ░Đç đ┐đżĐüđ╗đÁ đżĐćđÁđŻđ║đŞ đ┐đżđ╗ĐîđĚĐő đŞ đ▓đżđĚđ╝đżđÂđŻĐőĐů đżđ│ĐÇđ░đŻđŞĐçđÁđŻđŞđ╣. đöđ╗ĐĆ đ┐đ░ĐćđŞđÁđŻĐéđ░ đ▓đ░đÂđŻđż đ┐đżđŻđŞđ╝đ░ĐéĐî, ĐçĐéđż ┬źđ▒đżđ╗đÁđÁ Đüđ╗đżđÂđŻđżđÁ┬╗ đŻđÁ đ▓ĐüđÁđ│đ┤đ░ đżđĚđŻđ░Đçđ░đÁĐé ┬źđŻĐâđÂđŻđż đ┐ĐÇĐĆđ╝đż ĐüđÁđ╣Đçđ░Đü┬╗. đśđŻđżđ│đ┤đ░ đ┤đżĐüĐéđ░ĐéđżĐçđŻđż đŻđ░đ▒đ╗ĐÄđ┤đÁđŻđŞĐĆ đŞ đ┐đżđ▓ĐéđżĐÇđŻđżđ╣ đżĐćđÁđŻđ║đŞ. đÉ đŞđŻđżđ│đ┤đ░ đŞđ╝đÁđŻđŻđż ĐÇđ░ĐüĐłđŞĐÇđÁđŻđŻđ░ĐĆ đ┤đŞđ░đ│đŻđżĐüĐéđŞđ║đ░ đ┐đżđ╝đżđ│đ░đÁĐé đ▓đżđ▓ĐÇđÁđ╝ĐĆ đżđ▒đŻđ░ĐÇĐâđÂđŞĐéĐî đ┐ĐÇđżđ▒đ╗đÁđ╝Đâ, đ║đżĐéđżĐÇĐâĐÄ đŻđÁđ╗ĐîđĚĐĆ đ▒Đőđ╗đż đŻđ░đ┤ĐĹđÂđŻđż Đâđ▓đŞđ┤đÁĐéĐî đ┤ĐÇĐâđ│đŞđ╝ Đüđ┐đżĐüđżđ▒đżđ╝.
đčđżĐçđÁđ╝Đâ đ┐ĐÇđżĐäđŞđ╗đ░đ║ĐéđŞđ║đ░ đ▓đ░đÂđŻđ░ đ┤đ░đÂđÁ đ▒đÁđĚ đÂđ░đ╗đżđ▒
đťđŻđżđ│đŞđÁ ĐüđÁĐÇđ┤đÁĐçđŻđż-ĐüđżĐüĐâđ┤đŞĐüĐéĐőđÁ đĚđ░đ▒đżđ╗đÁđ▓đ░đŻđŞĐĆ ĐÇđ░đĚđ▓đŞđ▓đ░ĐÄĐéĐüĐĆ đ┐đżĐüĐéđÁđ┐đÁđŻđŻđż đŞ đ┤đżđ╗đ│đż đŻđÁ đ▓ĐőđĚĐőđ▓đ░ĐÄĐé đ▓ĐőĐÇđ░đÂđÁđŻđŻđżđ│đż đ┤đŞĐüđ║đżđ╝ĐäđżĐÇĐéđ░. đžđÁđ╗đżđ▓đÁđ║ ĐçĐâđ▓ĐüĐéđ▓ĐâđÁĐé ĐüđÁđ▒ĐĆ Đâđ┤đżđ▓đ╗đÁĐéđ▓đżĐÇđŞĐéđÁđ╗ĐîđŻđż, đ▓đÁđ┤ĐĹĐé đ┐ĐÇđŞđ▓ĐőĐçđŻĐőđ╣ đżđ▒ĐÇđ░đĚ đÂđŞđĚđŻđŞ đŞ đŻđÁ ĐüĐçđŞĐéđ░đÁĐé đżđ▒Đüđ╗đÁđ┤đżđ▓đ░đŻđŞđÁ đŻđÁđżđ▒Đůđżđ┤đŞđ╝Đőđ╝. đŁđż đżĐéĐüĐâĐéĐüĐéđ▓đŞđÁ đÂđ░đ╗đżđ▒ đŻđÁ đ▓ĐüđÁđ│đ┤đ░ đżđĚđŻđ░Đçđ░đÁĐé đżĐéĐüĐâĐéĐüĐéđ▓đŞđÁ ĐÇđŞĐüđ║đ░. đčđżđ▓ĐőĐłđÁđŻđŻđżđÁ đ┤đ░đ▓đ╗đÁđŻđŞđÁ, đ▓ĐőĐüđżđ║đŞđ╣ Đůđżđ╗đÁĐüĐéđÁĐÇđŞđŻ, Đüđ░Đůđ░ĐÇđŻĐőđ╣ đ┤đŞđ░đ▒đÁĐé, đ╗đŞĐłđŻđŞđ╣ đ▓đÁĐü đŞ đ║ĐâĐÇđÁđŻđŞđÁ đ╝đżđ│ĐâĐé đ│đżđ┤đ░đ╝đŞ đ┐đżđ▓ĐÇđÁđÂđ┤đ░ĐéĐî ĐüđżĐüĐâđ┤Đő đŞ ĐüđÁĐÇđ┤ĐćđÁ. đĺ đ║đ░đ║đżđ╣-Đéđż đ╝đżđ╝đÁđŻĐé ĐŹĐéđż đ┐ĐÇđŞđ▓đżđ┤đŞĐé đ║ Đüđżđ▒ĐőĐéđŞĐÄ, đ║đżĐéđżĐÇđżđÁ đ║đ░đÂđÁĐéĐüĐĆ đ▓đŻđÁđĚđ░đ┐đŻĐőđ╝, ĐůđżĐéĐĆ đ┐ĐÇđÁđ┤đ┐đżĐüĐőđ╗đ║đŞ ĐüĐâĐëđÁĐüĐéđ▓đżđ▓đ░đ╗đŞ đ┤đ░đ▓đŻđż.
đčĐÇđżĐäđŞđ╗đ░đ║ĐéđŞĐçđÁĐüđ║đŞđÁ đżĐüđ╝đżĐéĐÇĐő đ┐đżđĚđ▓đżđ╗ĐĆĐÄĐé đ▓ĐőĐĆđ▓đ╗ĐĆĐéĐî đ┐ĐÇđżđ▒đ╗đÁđ╝Đő ĐÇđ░đŻĐîĐłđÁ, ĐçđÁđ╝ đ┐đżĐĆđ▓ĐĆĐéĐüĐĆ ĐüđÁĐÇĐîĐĹđĚđŻĐőđÁ ĐüđŞđ╝đ┐Đéđżđ╝Đő. đşĐéđż đżĐüđżđ▒đÁđŻđŻđż đ▓đ░đÂđŻđż đ┤đ╗ĐĆ đ╗ĐÄđ┤đÁđ╣ ĐüĐéđ░ĐÇĐłđÁ đżđ┐ĐÇđÁđ┤đÁđ╗ĐĹđŻđŻđżđ│đż đ▓đżđĚĐÇđ░ĐüĐéđ░, đ░ Đéđ░đ║đÂđÁ đ┤đ╗ĐĆ ĐéđÁĐů, Đâ đ║đżđ│đż đÁĐüĐéĐî ĐüđÁđ╝đÁđ╣đŻđ░ĐĆ đŞĐüĐéđżĐÇđŞĐĆ đŞđŻĐäđ░ĐÇđ║Đéđ░ đŞđ╗đŞ đŞđŻĐüĐâđ╗ĐîĐéđ░. đŁđ░ ĐÇđ░đŻđŻđŞĐů ĐŹĐéđ░đ┐đ░Đů đ▓ĐÇđ░Đç đ╝đżđÂđÁĐé Đüđ║đżĐÇĐÇđÁđ║ĐéđŞĐÇđżđ▓đ░ĐéĐî Đäđ░đ║ĐéđżĐÇĐő ĐÇđŞĐüđ║đ░, đŻđ░đĚđŻđ░ĐçđŞĐéĐî đ┤đżđ┐đżđ╗đŻđŞĐéđÁđ╗ĐîđŻĐőđÁ đŞĐüĐüđ╗đÁđ┤đżđ▓đ░đŻđŞĐĆ đŞ đ┐đżđ╝đżĐçĐî đŞđĚđ╝đÁđŻđŞĐéĐî đżđ▒ĐÇđ░đĚ đÂđŞđĚđŻđŞ. đóđ░đ║đżđ╣ đ┐đżđ┤Đůđżđ┤ Đçđ░ĐüĐéđż đ┐ĐÇđÁđ┤đżĐéđ▓ĐÇđ░Đëđ░đÁĐé ĐéĐĆđÂĐĹđ╗ĐőđÁ đżĐüđ╗đżđÂđŻđÁđŻđŞĐĆ. đčĐÇđżĐäđŞđ╗đ░đ║ĐéđŞđ║đ░ đ▓ĐüđÁđ│đ┤đ░ ĐŹĐäĐäđÁđ║ĐéđŞđ▓đŻđÁđÁ đŞ đ▒đÁđĚđżđ┐đ░ĐüđŻđÁđÁ, ĐçđÁđ╝ đ╗đÁĐçđÁđŻđŞđÁ ĐâđÂđÁ ĐÇđ░đĚđ▓đŞđ▓ĐłđÁđ│đżĐüĐĆ đ┐ĐÇđŞĐüĐéĐâđ┐đ░.
đ×Đüđżđ▒đżđÁ đ▓đŻđŞđ╝đ░đŻđŞđÁ ĐüĐéđżđŞĐé Đâđ┤đÁđ╗ĐĆĐéĐî Đüđ╗đÁđ┤ĐâĐÄĐëđŞđ╝ Đäđ░đ║ĐéđżĐÇđ░đ╝:
- đ░ĐÇĐéđÁĐÇđŞđ░đ╗ĐîđŻđżđ╣ đ│đŞđ┐đÁĐÇĐéđÁđŻđĚđŞđŞ;
- đ┐đżđ▓ĐőĐłđÁđŻđŻđżđ╝Đâ ĐâĐÇđżđ▓đŻĐÄ Đůđżđ╗đÁĐüĐéđÁĐÇđŞđŻđ░;
- Đüđ░Đůđ░ĐÇđŻđżđ╝Đâ đ┤đŞđ░đ▒đÁĐéĐâ;
- đ║ĐâĐÇđÁđŻđŞĐÄ;
- đ╝đ░đ╗đżđ┐đżđ┤đ▓đŞđÂđŻđżđ╝Đâ đżđ▒ĐÇđ░đĚĐâ đÂđŞđĚđŻđŞ đŞ đŞđĚđ▒ĐőĐéđżĐçđŻđżđ╣ đ╝đ░ĐüĐüđÁ ĐéđÁđ╗đ░.
đčĐÇđżĐäđŞđ╗đ░đ║ĐéđŞđ║đ░ đŻđÁ Đüđ▓đżđ┤đŞĐéĐüĐĆ Đéđżđ╗Đîđ║đż đ║ ĐÇđÁđ┤đ║đŞđ╝ đ▓đŞđĚđŞĐéđ░đ╝ đ║ đ▓ĐÇđ░ĐçĐâ. đ×đŻđ░ đ▓đ║đ╗ĐÄĐçđ░đÁĐé đ┐đżđ▓ĐüđÁđ┤đŻđÁđ▓đŻĐőđÁ ĐÇđÁĐłđÁđŻđŞĐĆ, đ║đżĐéđżĐÇĐőđÁ đ┐đżĐüĐéđÁđ┐đÁđŻđŻđż ĐüđŻđŞđÂđ░ĐÄĐé đŻđ░đ│ĐÇĐâđĚđ║Đâ đŻđ░ ĐüđÁĐÇđ┤ĐćđÁ. đÜđżđŻĐéĐÇđżđ╗Đî đ┤đ░đ▓đ╗đÁđŻđŞĐĆ, Đâđ╝đÁĐÇđÁđŻđŻđ░ĐĆ ĐäđŞđĚđŞĐçđÁĐüđ║đ░ĐĆ đ░đ║ĐéđŞđ▓đŻđżĐüĐéĐî, đ┐đŞĐéđ░đŻđŞđÁ, đżĐéđ║đ░đĚ đżĐé đ║ĐâĐÇđÁđŻđŞĐĆ đŞ Đüđżđ▒đ╗ĐÄđ┤đÁđŻđŞđÁ ĐÇđÁđ║đżđ╝đÁđŻđ┤đ░ĐćđŞđ╣ đ▓ĐÇđ░Đçđ░ đ┤đ░ĐÄĐé ĐÇđÁđ░đ╗ĐîđŻĐőđ╣ ĐÇđÁđĚĐâđ╗ĐîĐéđ░Đé. đöđ░đÂđÁ đŻđÁđ▒đżđ╗ĐîĐłđŞđÁ đŞđĚđ╝đÁđŻđÁđŻđŞĐĆ, đÁĐüđ╗đŞ đżđŻđŞ ĐÇđÁđ│Đâđ╗ĐĆĐÇđŻĐő, ĐÇđ░đ▒đżĐéđ░ĐÄĐé đ▓ đ┐đżđ╗ĐîđĚĐâ đĚđ┤đżĐÇđżđ▓ĐîĐĆ. đžđÁđ╝ ĐÇđ░đŻĐîĐłđÁ ĐçđÁđ╗đżđ▓đÁđ║ đŻđ░ĐçđŞđŻđ░đÁĐé đżĐéđŻđżĐüđŞĐéĐîĐüĐĆ đ║ ĐüđÁĐÇđ┤ĐćĐâ đ▓đŻđŞđ╝đ░ĐéđÁđ╗ĐîđŻđż, ĐéđÁđ╝ đ▓ĐőĐłđÁ Đłđ░đŻĐü đŞđĚđ▒đÁđÂđ░ĐéĐî ĐüđÁĐÇĐîĐĹđĚđŻĐőĐů Đüđżđ▒ĐőĐéđŞđ╣ đ▓ đ▒Đâđ┤ĐâĐëđÁđ╝.

đÜĐéđż đŻđ░Đůđżđ┤đŞĐéĐüĐĆ đ▓ đ│ĐÇĐâđ┐đ┐đÁ đ┐đżđ▓ĐőĐłđÁđŻđŻđżđ│đż ĐÇđŞĐüđ║đ░
đíđÁĐÇđ┤đÁĐçđŻĐőđ╣ đ┐ĐÇđŞĐüĐéĐâđ┐ đ╝đżđÂđÁĐé Đüđ╗ĐâĐçđŞĐéĐîĐüĐĆ Đâ đ╗ĐÄđ┤đÁđ╣ ĐÇđ░đĚđŻđżđ│đż đ▓đżđĚĐÇđ░ĐüĐéđ░, đŻđż ĐÇđŞĐüđ║ đĚđ░đ╝đÁĐéđŻđż Đâđ▓đÁđ╗đŞĐçđŞđ▓đ░đÁĐéĐüĐĆ đ┐ĐÇđŞ đŻđ░đ╗đŞĐçđŞđŞ đżđ┐ĐÇđÁđ┤đÁđ╗ĐĹđŻđŻĐőĐů Đäđ░đ║ĐéđżĐÇđżđ▓. đŁđÁđ║đżĐéđżĐÇĐőđÁ đŞđĚ đŻđŞĐů Đüđ▓ĐĆđĚđ░đŻĐő Đü đżđ▒ĐÇđ░đĚđżđ╝ đÂđŞđĚđŻđŞ, đ┤ĐÇĐâđ│đŞđÁ ÔÇö Đü ĐůĐÇđżđŻđŞĐçđÁĐüđ║đŞđ╝đŞ đĚđ░đ▒đżđ╗đÁđ▓đ░đŻđŞĐĆđ╝đŞ đŞđ╗đŞ đŻđ░Đüđ╗đÁđ┤ĐüĐéđ▓đÁđŻđŻđżĐüĐéĐîĐÄ. đ×Đüđżđ▒đÁđŻđŻđż đ▓đŻđŞđ╝đ░ĐéđÁđ╗ĐîđŻđż đ║ Đüđ▓đżđÁđ╝Đâ ĐüđżĐüĐéđżĐĆđŻđŞĐÄ đ┤đżđ╗đÂđŻĐő đżĐéđŻđżĐüđŞĐéĐîĐüĐĆ đ╗ĐÄđ┤đŞ Đü đ│đŞđ┐đÁĐÇĐéđżđŻđŞđÁđ╣, đŻđ░ĐÇĐâĐłđÁđŻđŞĐĆđ╝đŞ ĐÇđŞĐéđ╝đ░, Đüđ░Đůđ░ĐÇđŻĐőđ╝ đ┤đŞđ░đ▒đÁĐéđżđ╝ đŞ ĐâđÂđÁ đŞđĚđ▓đÁĐüĐéđŻĐőđ╝đŞ đĚđ░đ▒đżđ╗đÁđ▓đ░đŻđŞĐĆđ╝đŞ ĐüđżĐüĐâđ┤đżđ▓. đú đŻđŞĐů đ▓đÁĐÇđżĐĆĐéđŻđżĐüĐéĐî ĐüđÁĐÇđ┤đÁĐçđŻđż-ĐüđżĐüĐâđ┤đŞĐüĐéĐőĐů đżĐüđ╗đżđÂđŻđÁđŻđŞđ╣ đ▓ĐőĐłđÁ, đ░ ĐüđŞđ╝đ┐Đéđżđ╝Đő đŞđŻđżđ│đ┤đ░ đ┐ĐÇđżĐéđÁđ║đ░ĐÄĐé đ╝đÁđŻđÁđÁ ĐéđŞđ┐đŞĐçđŻđż. đşĐéđż đ┤đÁđ╗đ░đÁĐé ĐÇđÁđ│Đâđ╗ĐĆĐÇđŻđżđÁ đŻđ░đ▒đ╗ĐÄđ┤đÁđŻđŞđÁ đżĐüđżđ▒đÁđŻđŻđż đ▓đ░đÂđŻĐőđ╝.
đ×Đéđ┤đÁđ╗ĐîđŻđżđ│đż đ▓đŻđŞđ╝đ░đŻđŞĐĆ đĚđ░Đüđ╗ĐâđÂđŞđ▓đ░ĐÄĐé đ┐đ░ĐćđŞđÁđŻĐéĐő, đ║đżĐéđżĐÇĐőđÁ ĐâđÂđÁ ĐüĐéđ░đ╗đ║đŞđ▓đ░đ╗đŞĐüĐî Đü đ▒đżđ╗ĐĆđ╝đŞ đ▓ đ│ĐÇĐâđ┤đŞ, ĐŹđ┐đŞđĚđżđ┤đ░đ╝đŞ đżđ┤ĐőĐłđ║đŞ đ┐ĐÇđŞ đŻđ░đ│ĐÇĐâđĚđ║đÁ đŞđ╗đŞ đ┐đÁĐÇđÁđ▒đżĐĆđ╝đŞ đ▓ ĐÇđ░đ▒đżĐéđÁ ĐüđÁĐÇđ┤Đćđ░. đöđ░đÂđÁ đÁĐüđ╗đŞ đ┐ĐÇđżĐłđ╗ĐőđÁ đżđ▒Đüđ╗đÁđ┤đżđ▓đ░đŻđŞĐĆ đŻđÁ đ▓ĐőĐĆđ▓đŞđ╗đŞ ĐüđÁĐÇĐîĐĹđĚđŻđżđ╣ đ┐đ░Đéđżđ╗đżđ│đŞđŞ, ĐüđŞĐéĐâđ░ĐćđŞĐĆ đ╝đżđÂđÁĐé đ╝đÁđŻĐĆĐéĐîĐüĐĆ. đ×ĐÇđ│đ░đŻđŞđĚđ╝ đŻđÁ đżĐüĐéđ░ĐĹĐéĐüĐĆ đŻđÁđŞđĚđ╝đÁđŻđŻĐőđ╝, đŞ ĐüđÁĐÇđ┤đÁĐçđŻđż-ĐüđżĐüĐâđ┤đŞĐüĐéĐőđÁ ĐÇđŞĐüđ║đŞ Đüđż đ▓ĐÇđÁđ╝đÁđŻđÁđ╝ đŻđ░đ║đ░đ┐đ╗đŞđ▓đ░ĐÄĐéĐüĐĆ. đčđżĐŹĐéđżđ╝Đâ đ┐ĐÇđÁđÂđŻđŞđ╣ ┬źĐůđżĐÇđżĐłđŞđ╣ ĐÇđÁđĚĐâđ╗ĐîĐéđ░Đé┬╗ đŻđÁ đżĐéđ╝đÁđŻĐĆđÁĐé đŻđÁđżđ▒Đůđżđ┤đŞđ╝đżĐüĐéđŞ đ║đżđŻĐéĐÇđżđ╗đŞĐÇđżđ▓đ░ĐéĐî ĐüđżĐüĐéđżĐĆđŻđŞđÁ đ▓ đ┤đ░đ╗ĐîđŻđÁđ╣ĐłđÁđ╝. đ×Đüđżđ▒đÁđŻđŻđż ĐŹĐéđż đ░đ║ĐéĐâđ░đ╗ĐîđŻđż, đÁĐüđ╗đŞ đ┐đżĐĆđ▓đŞđ╗đŞĐüĐî đŻđżđ▓ĐőđÁ ĐüđŞđ╝đ┐Đéđżđ╝Đő đŞđ╗đŞ ĐâĐüđŞđ╗đŞđ╗đŞĐüĐî ĐüĐéđ░ĐÇĐőđÁ.
đľđÁđŻĐëđŞđŻĐő, đ┐đżđÂđŞđ╗ĐőđÁ đ╗ĐÄđ┤đŞ đŞ đ┐đ░ĐćđŞđÁđŻĐéĐő Đü đ┤đŞđ░đ▒đÁĐéđżđ╝ đŞđŻđżđ│đ┤đ░ đ┐đÁĐÇđÁđŻđżĐüĐĆĐé ĐüđÁĐÇđ┤đÁĐçđŻĐőđ╣ đ┐ĐÇđŞĐüĐéĐâđ┐ đŻđÁ Đéđ░đ║, đ║đ░đ║ ĐŹĐéđż đżđ┐đŞĐüđ░đŻđż đ▓ đ║đ╗đ░ĐüĐüđŞĐçđÁĐüđ║đŞĐů ĐüĐůđÁđ╝đ░Đů. đú đŻđŞĐů đ╝đżđÂđÁĐé đŻđÁ đ▒ĐőĐéĐî đ▓ĐőĐÇđ░đÂđÁđŻđŻđżđ╣ đ▒đżđ╗đŞ đĚđ░ đ│ĐÇĐâđ┤đŞđŻđżđ╣, đ░ đŻđ░ đ┐đÁĐÇđ▓Đőđ╣ đ┐đ╗đ░đŻ đ▓ĐőĐůđżđ┤ĐĆĐé Đüđ╗đ░đ▒đżĐüĐéĐî, đżđ┤ĐőĐłđ║đ░, ĐéđżĐłđŻđżĐéđ░ đŞđ╗đŞ đŻđÁđżđ▒ĐőĐçđŻđ░ĐĆ ĐâĐüĐéđ░đ╗đżĐüĐéĐî. đśđĚ-đĚđ░ ĐŹĐéđżđ│đż đżđ▒ĐÇđ░ĐëđÁđŻđŞđÁ đĚđ░ đ┐đżđ╝đżĐëĐîĐÄ đŻđÁĐÇđÁđ┤đ║đż đżĐéđ║đ╗đ░đ┤Đőđ▓đ░đÁĐéĐüĐĆ. đťđÁđÂđ┤Đâ ĐéđÁđ╝ đŞđ╝đÁđŻđŻđż ĐŹĐéđŞđ╝ đ│ĐÇĐâđ┐đ┐đ░đ╝ đ┐đ░ĐćđŞđÁđŻĐéđżđ▓ đżĐüđżđ▒đÁđŻđŻđż đ▓đ░đÂđŻđż đŻđÁ đŞđ│đŻđżĐÇđŞĐÇđżđ▓đ░ĐéĐî đ┤đ░đÂđÁ đŻđÁđżĐçđÁđ▓đŞđ┤đŻĐőđÁ đŞđĚđ╝đÁđŻđÁđŻđŞĐĆ Đüđ░đ╝đżĐçĐâđ▓ĐüĐéđ▓đŞĐĆ. đŁđ░ĐüĐéđżĐÇđżđÂđÁđŻđŻđżĐüĐéĐî đ▓ Đéđ░đ║đŞĐů Đüđ╗ĐâĐçđ░ĐĆĐů đżđ┐ĐÇđ░đ▓đ┤đ░đŻđ░ đ┐đżđ╗đŻđżĐüĐéĐîĐÄ.
đčđżđŻđŞđ╝đ░đŻđŞđÁ Đüđżđ▒ĐüĐéđ▓đÁđŻđŻđżđ│đż ĐÇđŞĐüđ║đ░ đŻđÁ đ┤đżđ╗đÂđŻđż đ┐Đâđ│đ░ĐéĐî, đŻđż đ┤đżđ╗đÂđŻđż đ┐đżđ╝đżđ│đ░ĐéĐî đ┤đÁđ╣ĐüĐéđ▓đżđ▓đ░ĐéĐî Đüđ▓đżđÁđ▓ĐÇđÁđ╝đÁđŻđŻđż. đžđÁđ╝ đ╗ĐâĐçĐłđÁ ĐçđÁđ╗đżđ▓đÁđ║ đĚđŻđ░đÁĐé Đüđ▓đżđŞ đżĐüđżđ▒đÁđŻđŻđżĐüĐéđŞ đŞ Đäđ░đ║ĐéđżĐÇĐő ĐÇđŞĐüđ║đ░, ĐéđÁđ╝ ĐÇđ░đŻĐîĐłđÁ đżđŻ đżđ▒ĐÇđ░Đëđ░đÁĐé đ▓đŻđŞđ╝đ░đŻđŞđÁ đŻđ░ ĐéĐÇđÁđ▓đżđÂđŻĐőđÁ ĐüđŞđ│đŻđ░đ╗Đő. đĺ đ║đ╗đŞđŻđŞĐçđÁĐüđ║đżđ╣ đ┐ĐÇđ░đ║ĐéđŞđ║đÁ đŞđ╝đÁđŻđŻđż đŞđŻĐäđżĐÇđ╝đŞĐÇđżđ▓đ░đŻđŻđżĐüĐéĐî đ┐đ░ĐćđŞđÁđŻĐéđ░ đŻđÁĐÇđÁđ┤đ║đż ĐüĐéđ░đŻđżđ▓đŞĐéĐüĐĆ đ┐đÁĐÇđ▓Đőđ╝ Đłđ░đ│đżđ╝ đ║ ĐÇđ░đŻđŻđÁđ╣ đ┤đŞđ░đ│đŻđżĐüĐéđŞđ║đÁ. đÉ ĐÇđ░đŻđŻĐĆĐĆ đ┤đŞđ░đ│đŻđżĐüĐéđŞđ║đ░ đŻđ░đ┐ĐÇĐĆđ╝ĐâĐÄ đ▓đ╗đŞĐĆđÁĐé đŻđ░ đ┐ĐÇđżđ│đŻđżđĚ. đčđżĐŹĐéđżđ╝Đâ ĐÇđ░đĚđ│đżđ▓đżĐÇ đż ĐÇđŞĐüđ║đ░Đů ÔÇö ĐŹĐéđż Đçđ░ĐüĐéĐî đĚđ░đ▒đżĐéĐő đż đĚđ┤đżĐÇđżđ▓ĐîđÁ, đ░ đŻđÁ đ┐đżđ▓đżđ┤ đ┤đ╗ĐĆ ĐéĐÇđÁđ▓đżđ│đŞ đ▒đÁđĚ đżĐüđŻđżđ▓đ░đŻđŞđ╣.
đžĐéđż đ┤đÁđ╗đ░ĐéĐî đ┐ĐÇđŞ đ┐đżđ┤đżđĚĐÇđÁđŻđŞđŞ đŻđ░ ĐüđÁĐÇđ┤đÁĐçđŻĐőđ╣ đ┐ĐÇđŞĐüĐéĐâđ┐
đôđ╗đ░đ▓đŻđżđÁ đ┐ĐÇđ░đ▓đŞđ╗đż đ┐ĐÇđŞ đ┐đżđ┤đżđĚĐÇđÁđŻđŞđŞ đŻđ░ ĐüđÁĐÇđ┤đÁĐçđŻĐőđ╣ đ┐ĐÇđŞĐüĐéĐâđ┐ ÔÇö đŻđÁ đÂđ┤đ░ĐéĐî, ĐçĐéđż đ▓ĐüĐĹ đ┐ĐÇđżđ╣đ┤ĐĹĐé Đüđ░đ╝đż. đĽĐüđ╗đŞ đ┐đżĐĆđ▓đŞđ╗đŞĐüĐî đ▒đżđ╗Đî đŞđ╗đŞ đ┤đ░đ▓đ╗đÁđŻđŞđÁ đ▓ đ│ĐÇĐâđ┤đŞ, đ▓ĐőĐÇđ░đÂđÁđŻđŻđ░ĐĆ Đüđ╗đ░đ▒đżĐüĐéĐî, đżđ┤ĐőĐłđ║đ░, Đůđżđ╗đżđ┤đŻĐőđ╣ đ┐đżĐé đŞđ╗đŞ đŻđÁđżđ▒ĐőĐçđŻĐőđ╣ đ┤đŞĐüđ║đżđ╝ĐäđżĐÇĐé, đŻĐâđÂđŻđż đ║đ░đ║ đ╝đżđÂđŻđż đ▒ĐőĐüĐéĐÇđÁđÁ đżđ▒ĐÇđ░ĐéđŞĐéĐîĐüĐĆ đĚđ░ đ╝đÁđ┤đŞĐćđŞđŻĐüđ║đżđ╣ đ┐đżđ╝đżĐëĐîĐÄ. đŁđÁ Đüđ╗đÁđ┤ĐâđÁĐé Đüđ░đ╝đżĐüĐéđżĐĆĐéđÁđ╗ĐîđŻđż ĐüĐéđ░đ▓đŞĐéĐî ĐüđÁđ▒đÁ đ┤đŞđ░đ│đŻđżđĚ đŞ đŞĐüđ║đ░ĐéĐî đ▒đÁđĚđżđ┐đ░ĐüđŻđżđÁ đżđ▒ĐŐĐĆĐüđŻđÁđŻđŞđÁ ĐüđŞđ╝đ┐Đéđżđ╝đ░đ╝. đ×Đüđżđ▒đÁđŻđŻđż đżđ┐đ░ĐüđŻđż đ┐ĐÇđżđ┤đżđ╗đÂđ░ĐéĐî ĐäđŞđĚđŞĐçđÁĐüđ║ĐâĐÄ đŻđ░đ│ĐÇĐâđĚđ║Đâ đŞđ╗đŞ Đüđ░đ┤đŞĐéĐîĐüĐĆ đĚđ░ ĐÇĐâđ╗Đî đ▓ Đéđ░đ║đżđ╝ ĐüđżĐüĐéđżĐĆđŻđŞđŞ. đžđÁđ╝ ĐÇđ░đŻĐîĐłđÁ đŻđ░ĐçđŻĐĹĐéĐüĐĆ đżĐćđÁđŻđ║đ░ ĐüđżĐüĐéđżĐĆđŻđŞĐĆ, ĐéđÁđ╝ đ▓ĐőĐłđÁ Đłđ░đŻĐü đŞđĚđ▒đÁđÂđ░ĐéĐî ĐéĐĆđÂĐĹđ╗ĐőĐů đ┐đżĐüđ╗đÁđ┤ĐüĐéđ▓đŞđ╣.
đĺđ░đÂđŻđż đ┐đżĐüĐéđ░ĐÇđ░ĐéĐîĐüĐĆ đĚđ░đ┐đżđ╝đŻđŞĐéĐî, đ║đżđ│đ┤đ░ đŞđ╝đÁđŻđŻđż đŻđ░Đçđ░đ╗đŞĐüĐî ĐüđŞđ╝đ┐Đéđżđ╝Đő đŞ đ║đ░đ║ đżđŻđŞ đ╝đÁđŻĐĆđ╗đŞĐüĐî. đşĐéđ░ đŞđŻĐäđżĐÇđ╝đ░ĐćđŞĐĆ đżĐçđÁđŻĐî đ┐đżđ╝đżđ│đ░đÁĐé đ▓ĐÇđ░ĐçĐâ đ┐ĐÇđŞ đ┐đÁĐÇđ▓đŞĐçđŻđżđ╣ đżĐćđÁđŻđ║đÁ. đŁĐâđÂđŻđż Đüđżđżđ▒ĐëđŞĐéĐî đż ĐůĐÇđżđŻđŞĐçđÁĐüđ║đŞĐů đĚđ░đ▒đżđ╗đÁđ▓đ░đŻđŞĐĆĐů, đ┐ĐÇđŞđŻđŞđ╝đ░đÁđ╝ĐőĐů đ┐ĐÇđÁđ┐đ░ĐÇđ░Đéđ░Đů, đ┐đżđ▓ĐőĐłđÁđŻđŻđżđ╝ đ┤đ░đ▓đ╗đÁđŻđŞđŞ, đ┤đŞđ░đ▒đÁĐéđÁ, ĐŹđ┐đŞđĚđżđ┤đ░Đů đ▒đżđ╗đÁđ╣ đ▓ đ│ĐÇĐâđ┤đŞ đ▓ đ┐ĐÇđżĐłđ╗đżđ╝ đŞ ĐüđÁđ╝đÁđ╣đŻđżđ╣ đŞĐüĐéđżĐÇđŞđŞ ĐüđÁĐÇđ┤đÁĐçđŻĐőĐů đ▒đżđ╗đÁđĚđŻđÁđ╣. đĽĐüđ╗đŞ ĐÇđ░đŻđÁđÁ ĐâđÂđÁ đ▓Đőđ┐đżđ╗đŻĐĆđ╗đŞĐüĐî đżđ▒Đüđ╗đÁđ┤đżđ▓đ░đŻđŞĐĆ ĐüđÁĐÇđ┤Đćđ░, đżđ▒ ĐŹĐéđżđ╝ ĐéđżđÂđÁ ĐüĐéđżđŞĐé Đüđ║đ░đĚđ░ĐéĐî. đśđŻđżđ│đ┤đ░ đŞđ╝đÁđŻđŻđż đ┤đÁĐéđ░đ╗đŞ đ░đŻđ░đ╝đŻđÁđĚđ░ đ┐đżđĚđ▓đżđ╗ĐĆĐÄĐé ĐüĐÇđ░đĚĐâ đ▓Đőđ▒ĐÇđ░ĐéĐî đ┐ĐÇđ░đ▓đŞđ╗ĐîđŻĐâĐÄ Đéđ░đ║ĐéđŞđ║Đâ.
đčĐÇđŞ đ┐đżđ┤đżđĚĐÇđÁđŻđŞđŞ đŻđ░ ĐüđÁĐÇđ┤đÁĐçđŻđżđÁ Đüđżđ▒ĐőĐéđŞđÁ ĐÇđ░đĚĐâđ╝đŻđż đ┤đÁđ╣ĐüĐéđ▓đżđ▓đ░ĐéĐî Đéđ░đ║:
- đ┐ĐÇđÁđ║ĐÇđ░ĐéđŞĐéĐî ĐäđŞđĚđŞĐçđÁĐüđ║ĐâĐÄ đ░đ║ĐéđŞđ▓đŻđżĐüĐéĐî đŞ ĐüđÁĐüĐéĐî đŞđ╗đŞ đ╗đÁĐçĐî;
- đ║đ░đ║ đ╝đżđÂđŻđż Đüđ║đżĐÇđÁđÁ đ▓ĐőđĚđ▓đ░ĐéĐî Đüđ║đżĐÇĐâĐÄ đ┐đżđ╝đżĐëĐî đŞđ╗đŞ đżđ▒ĐÇđ░ĐéđŞĐéĐîĐüĐĆ đĚđ░ đŻđÁđżĐéđ╗đżđÂđŻđżđ╣ đ┐đżđ╝đżĐëĐîĐÄ;
- đŻđÁ đżĐéđ║đ╗đ░đ┤Đőđ▓đ░ĐéĐî đżđ▒ĐÇđ░ĐëđÁđŻđŞđÁ đŞđĚ-đĚđ░ ┬źđŻđżĐÇđ╝đ░đ╗ĐîđŻđżđ╣┬╗ đ┐ĐÇđżĐłđ╗đżđ╣ đşđÜđô;
- Đüđżđżđ▒ĐëđŞĐéĐî đ▓ĐÇđ░Đçđ░đ╝ đżđ▒đż đ▓ĐüđÁĐů ĐüđŞđ╝đ┐Đéđżđ╝đ░Đů, đ┤đ░đÂđÁ đÁĐüđ╗đŞ đżđŻđŞ đ║đ░đÂĐâĐéĐüĐĆ đŻđÁĐüđÁĐÇĐîĐĹđĚđŻĐőđ╝đŞ;
- đŻđÁ đ┐ĐőĐéđ░ĐéĐîĐüĐĆ đ┐đÁĐÇđÁđŻđżĐüđŞĐéĐî ĐüđżĐüĐéđżĐĆđŻđŞđÁ ┬źđŻđ░ đŻđżđ│đ░Đů┬╗.
đ×ĐçđÁđŻĐî đ▓đ░đÂđŻđż đ┐đżđŻđŞđ╝đ░ĐéĐî, ĐçĐéđż Đüđ░đ╝đżĐüĐéđżĐĆĐéđÁđ╗ĐîđŻđżđÁ đżđÂđŞđ┤đ░đŻđŞđÁ đ┤đżđ╝đ░ đ╝đżđÂđÁĐé đ▒ĐőĐéĐî đżđ┐đ░ĐüđŻĐőđ╝. đíđÁĐÇđ┤đÁĐçđŻĐőđ╣ đ┐ĐÇđŞĐüĐéĐâđ┐ đ╝đżđÂđÁĐé ĐÇđ░đĚđ▓đŞđ▓đ░ĐéĐîĐüĐĆ đ▓đżđ╗đŻđżđżđ▒ĐÇđ░đĚđŻđż, đŞ đ▓ĐÇđÁđ╝đÁđŻđŻđżđÁ đżđ▒đ╗đÁđ│ĐçđÁđŻđŞđÁ đŻđÁ đ▓ĐüđÁđ│đ┤đ░ đżđĚđŻđ░Đçđ░đÁĐé, ĐçĐéđż Đâđ│ĐÇđżđĚđ░ đ╝đŞđŻđżđ▓đ░đ╗đ░. đĽĐüđ╗đŞ ĐçđÁđ╗đżđ▓đÁđ║ đ▓đżđ▓ĐÇđÁđ╝ĐĆ đżđ║đ░đĚĐőđ▓đ░đÁĐéĐüĐĆ đ┐đżđ┤ đŻđ░đ▒đ╗ĐÄđ┤đÁđŻđŞđÁđ╝ Đüđ┐đÁĐćđŞđ░đ╗đŞĐüĐéđżđ▓, Đâ đ▓ĐÇđ░ĐçđÁđ╣ đ┐đżĐĆđ▓đ╗ĐĆđÁĐéĐüĐĆ đ▒đżđ╗ĐîĐłđÁ đ▓đżđĚđ╝đżđÂđŻđżĐüĐéđÁđ╣ đ┤đ╗ĐĆ ĐéđżĐçđŻđżđ╣ đ┤đŞđ░đ│đŻđżĐüĐéđŞđ║đŞ đŞ đ╗đÁĐçđÁđŻđŞĐĆ. đöđ░đÂđÁ đÁĐüđ╗đŞ đ▓ đŞĐéđżđ│đÁ đŞđŻĐäđ░ĐÇđ║Đé đŻđÁ đ┐đżđ┤Đéđ▓đÁĐÇđ┤đŞĐéĐüĐĆ, Đéđ░đ║đ░ĐĆ đżĐüĐéđżĐÇđżđÂđŻđżĐüĐéĐî đżđ┐ĐÇđ░đ▓đ┤đ░đŻđŻđ░. đôđżĐÇđ░đĚđ┤đż đ▒đÁđĚđżđ┐đ░ĐüđŻđÁđÁ đŞĐüđ║đ╗ĐÄĐçđŞĐéĐî đżđ┐đ░ĐüđŻđżđÁ ĐüđżĐüĐéđżĐĆđŻđŞđÁ, ĐçđÁđ╝ đ┐ĐÇđżđ┐ĐâĐüĐéđŞĐéĐî đÁđ│đż.

đÜđ░đ║ đ┐đżđ╝đżđ│đ░đÁĐé Đüđżđ▓ĐÇđÁđ╝đÁđŻđŻĐőđ╣ đ║đ░ĐÇđ┤đŞđżđ╗đżđ│đŞĐçđÁĐüđ║đŞđ╣ đ┐đżđ┤Đůđżđ┤
đíđżđ▓ĐÇđÁđ╝đÁđŻđŻđ░ĐĆ đ║đ░ĐÇđ┤đŞđżđ╗đżđ│đŞĐĆ ĐüĐéĐÇđżđŞĐéĐüĐĆ đŻđ░ đ┐ĐÇđŞđŻĐćđŞđ┐đÁ đ║đżđ╝đ┐đ╗đÁđ║ĐüđŻđżđ╣ đżĐćđÁđŻđ║đŞ đ┐đ░ĐćđŞđÁđŻĐéđ░. đúđÂđÁ đŻđÁđ┤đżĐüĐéđ░ĐéđżĐçđŻđż đżđ┐đŞĐÇđ░ĐéĐîĐüĐĆ Đéđżđ╗Đîđ║đż đŻđ░ đżđ┤đŞđŻ ĐéđÁĐüĐé đŞđ╗đŞ Đéđżđ╗Đîđ║đż đŻđ░ ĐäđżĐÇđ╝đ░đ╗ĐîđŻđżđÁ đżĐéĐüĐâĐéĐüĐéđ▓đŞđÁ đŞđĚđ╝đÁđŻđÁđŻđŞđ╣ đ▓ đ╝đżđ╝đÁđŻĐé đżđ▒Đüđ╗đÁđ┤đżđ▓đ░đŻđŞĐĆ. đĺĐÇđ░ĐçđŞ ĐâĐçđŞĐéĐőđ▓đ░ĐÄĐé đÂđ░đ╗đżđ▒Đő, Đäđ░đ║ĐéđżĐÇĐő ĐÇđŞĐüđ║đ░, đ┤đ░đŻđŻĐőđÁ đżĐüđ╝đżĐéĐÇđ░, đşđÜđô, đ╗đ░đ▒đżĐÇđ░ĐéđżĐÇđŻĐőđÁ đ┐đżđ║đ░đĚđ░ĐéđÁđ╗đŞ đŞ ĐÇđÁđĚĐâđ╗ĐîĐéđ░ĐéĐő đ┤đżđ┐đżđ╗đŻđŞĐéđÁđ╗ĐîđŻĐőĐů đ╝đÁĐéđżđ┤đżđ▓ đ┤đŞđ░đ│đŻđżĐüĐéđŞđ║đŞ. đóđ░đ║đżđ╣ đ┐đżđ┤Đůđżđ┤ đ┐đżđĚđ▓đżđ╗ĐĆđÁĐé ĐüđŻđŞđĚđŞĐéĐî đ▓đÁĐÇđżĐĆĐéđŻđżĐüĐéĐî đżĐłđŞđ▒đżđ║ đŞ đ▓đżđ▓ĐÇđÁđ╝ĐĆ đ┐ĐÇđŞđŻđŞđ╝đ░ĐéĐî đ▓đ░đÂđŻĐőđÁ ĐÇđÁĐłđÁđŻđŞĐĆ. đöđ╗ĐĆ đ┐đ░ĐćđŞđÁđŻĐéđ░ ĐŹĐéđż đżđĚđŻđ░Đçđ░đÁĐé đ▒đżđ╗đÁđÁ đ▒đÁđĚđżđ┐đ░ĐüđŻĐőđ╣ đŞ đ▒đżđ╗đÁđÁ ĐéđżĐçđŻĐőđ╣ đ╝đ░ĐÇĐłĐÇĐâĐé đżđ▒Đüđ╗đÁđ┤đżđ▓đ░đŻđŞĐĆ.
đ×Đüđżđ▒đÁđŻđŻđż đ▓đ░đÂđŻđż, ĐçĐéđż Đüđżđ▓ĐÇđÁđ╝đÁđŻđŻĐőđ╣ đ┐đżđ┤Đůđżđ┤ đŻđ░đ┐ĐÇđ░đ▓đ╗đÁđŻ đŻđÁ Đéđżđ╗Đîđ║đż đŻđ░ đ╗đÁĐçđÁđŻđŞđÁ ĐâđÂđÁ Đüđ╗ĐâĐçđŞđ▓ĐłđÁđ│đżĐüĐĆ đŞđŻĐäđ░ĐÇđ║Đéđ░, đŻđż đŞ đŻđ░ đ┐ĐÇđÁđ┤Đâđ┐ĐÇđÁđÂđ┤đÁđŻđŞđÁ đ┐đżđ▓ĐéđżĐÇđŻĐőĐů Đüđżđ▒ĐőĐéđŞđ╣. đĽĐüđ╗đŞ Đâ ĐçđÁđ╗đżđ▓đÁđ║đ░ đ▓đżđ▓ĐÇđÁđ╝ĐĆ đ▓ĐőĐĆđ▓đ╗đÁđŻĐő đŞĐłđÁđ╝đŞĐçđÁĐüđ║đŞđÁ đŞđĚđ╝đÁđŻđÁđŻđŞĐĆ, đŻđ░ĐÇĐâĐłđÁđŻđŞĐĆ ĐÇđŞĐéđ╝đ░, đ│đŞđ┐đÁĐÇĐéđżđŻđŞĐĆ đŞđ╗đŞ đ┤ĐÇĐâđ│đŞđÁ đ║đ░ĐÇđ┤đŞđżđ╗đżđ│đŞĐçđÁĐüđ║đŞđÁ đ┐ĐÇđżđ▒đ╗đÁđ╝Đő, đ▓ĐÇđ░Đç đ╝đżđÂđÁĐé đ┐đżđ┤đżđ▒ĐÇđ░ĐéĐî đŻđ░đ▒đ╗ĐÄđ┤đÁđŻđŞđÁ đŞ ĐéđÁĐÇđ░đ┐đŞĐÄ đĚđ░ĐÇđ░đŻđÁđÁ. đşĐéđż đ┐đżđ╝đżđ│đ░đÁĐé ĐüđŻđŞđĚđŞĐéĐî đŻđ░đ│ĐÇĐâđĚđ║Đâ đŻđ░ ĐüđÁĐÇđ┤ĐćđÁ đŞ Đâđ╝đÁđŻĐîĐłđŞĐéĐî đ▓đÁĐÇđżĐĆĐéđŻđżĐüĐéĐî đżĐüđ╗đżđÂđŻđÁđŻđŞđ╣. đáđÁđ│Đâđ╗ĐĆĐÇđŻĐőđ╣ đ║đżđŻĐéĐÇđżđ╗Đî đ▓ Đéđ░đ║đŞĐů Đüđ╗ĐâĐçđ░ĐĆĐů ÔÇö đŻđÁ ĐäđżĐÇđ╝đ░đ╗ĐîđŻđżĐüĐéĐî, đ░ ĐÇđÁđ░đ╗ĐîđŻđ░ĐĆ đ╝đÁĐÇđ░ đ┐ĐÇđżĐäđŞđ╗đ░đ║ĐéđŞđ║đŞ. đíđÁĐÇđ┤ĐćđÁ đ╗ĐâĐçĐłđÁ đĚđ░ĐëđŞĐëđ░ĐéĐî đ┤đż đ║ĐÇđŞĐéđŞĐçđÁĐüđ║đżđ╣ ĐüđŞĐéĐâđ░ĐćđŞđŞ, đ░ đŻđÁ đ┐đżĐüđ╗đÁ đŻđÁĐĹ.
đöđ╗ĐĆ đ║đ╗đŞđŻđŞđ║đŞ đŞ đ▓ĐÇđ░Đçđ░ đ▓đ░đÂđŻđ░ đŻđÁ Đüđ║đżĐÇđżĐüĐéĐî ĐâĐüđ┐đżđ║đżđÁđŻđŞĐĆ đ┐đ░ĐćđŞđÁđŻĐéđ░, đ░ đ║đ░ĐçđÁĐüĐéđ▓đż đ┐ĐÇđŞđŻĐĆĐéđżđ│đż ĐÇđÁĐłđÁđŻđŞĐĆ. đśđŻđżđ│đ┤đ░ đ▒đÁđĚđżđ┐đ░ĐüđŻđÁđÁ đŻđ░đ┐ĐÇđ░đ▓đŞĐéĐî ĐçđÁđ╗đżđ▓đÁđ║đ░ đŻđ░ đ┤đżđ┐đżđ╗đŻđŞĐéđÁđ╗ĐîđŻĐâĐÄ đ┤đŞđ░đ│đŻđżĐüĐéđŞđ║Đâ, ĐçđÁđ╝ đ┐ĐÇđżđ┐ĐâĐüĐéđŞĐéĐî ĐÇđ░đŻđŻđŞđÁ đ┐ĐÇđŞđĚđŻđ░đ║đŞ đżđ┐đ░ĐüđŻđżđ│đż đ┐ĐÇđżĐćđÁĐüĐüđ░. đóđ░đ║đżđ╣ đ┐đżđ┤Đůđżđ┤ ĐéĐÇđÁđ▒ĐâđÁĐé đ▓đŻđŞđ╝đ░ĐéđÁđ╗ĐîđŻđżĐüĐéđŞ, đżđ┐ĐőĐéđ░ đŞ đ│đżĐéđżđ▓đŻđżĐüĐéđŞ đżĐćđÁđŻđŞđ▓đ░ĐéĐî ĐüđżĐüĐéđżĐĆđŻđŞđÁ đ▓ đ┤đŞđŻđ░đ╝đŞđ║đÁ. đŁđż đŞđ╝đÁđŻđŻđż đżđŻ đ┐đżđ╝đżđ│đ░đÁĐé đŞđĚđ▒đÁđÂđ░ĐéĐî ĐüđŞĐéĐâđ░ĐćđŞđ╣, đ║đżđ│đ┤đ░ ĐüđÁĐÇĐîĐĹđĚđŻđ░ĐĆ đ┐ĐÇđżđ▒đ╗đÁđ╝đ░ đżĐüĐéđ░ĐĹĐéĐüĐĆ đŻđÁđ┤đżđżĐćđÁđŻĐĹđŻđŻđżđ╣. đöđ╗ĐĆ đ┐đ░ĐćđŞđÁđŻĐéđ░ ĐŹĐéđż đżđĚđŻđ░Đçđ░đÁĐé đ▒đżđ╗ĐîĐłđÁ Đâđ▓đÁĐÇđÁđŻđŻđżĐüĐéđŞ đ▓ Đéđżđ╝, ĐçĐéđż đÁđ│đż đÂđ░đ╗đżđ▒Đő đ┤đÁđ╣ĐüĐéđ▓đŞĐéđÁđ╗ĐîđŻđż ĐâĐüđ╗ĐőĐłđ░đŻĐő đŞ đ┐ĐÇđ░đ▓đŞđ╗ĐîđŻđż đ┐đżđŻĐĆĐéĐő.
đíđÁĐÇđ┤đÁĐçđŻĐőđ╣ đ┐ĐÇđŞĐüĐéĐâđ┐ đŻđÁ đ▓ĐüđÁđ│đ┤đ░ ĐÇđ░đĚđ▓đŞđ▓đ░đÁĐéĐüĐĆ đ┐đż đżđÂđŞđ┤đ░đÁđ╝đżđ╝Đâ ĐüĐćđÁđŻđ░ĐÇđŞĐÄ, đŞ đŞđ╝đÁđŻđŻđż đ▓ ĐŹĐéđżđ╝ đĚđ░đ║đ╗ĐÄĐçđ░đÁĐéĐüĐĆ đÁđ│đż đżđ┐đ░ĐüđŻđżĐüĐéĐî. đŁđżĐÇđ╝đ░đ╗ĐîđŻđ░ĐĆ đşđÜđô đŻđÁ đ┤đżđ╗đÂđŻđ░ ĐüĐéđ░đŻđżđ▓đŞĐéĐîĐüĐĆ đ┐ĐÇđŞĐçđŞđŻđżđ╣ đżĐéđ║đ░đĚđ░ đżĐé đ┤đ░đ╗ĐîđŻđÁđ╣ĐłđÁđ╣ đżĐćđÁđŻđ║đŞ, đÁĐüđ╗đŞ ĐüđŞđ╝đ┐Đéđżđ╝Đő đŞ đżđ▒ĐëđÁđÁ ĐüđżĐüĐéđżĐĆđŻđŞđÁ đŻđ░ĐüĐéđżĐÇđ░đÂđŞđ▓đ░ĐÄĐé. đžđÁđ╝ đ▓đŻđŞđ╝đ░ĐéđÁđ╗ĐîđŻđÁđÁ ĐçđÁđ╗đżđ▓đÁđ║ đżĐéđŻđżĐüđŞĐéĐüĐĆ đ║ ĐüđÁđ▒đÁ đŞ ĐçđÁđ╝ ĐÇđ░đŻĐîĐłđÁ đżđ▒ĐÇđ░Đëđ░đÁĐéĐüĐĆ đĚđ░ đ┐đżđ╝đżĐëĐîĐÄ, ĐéđÁđ╝ đ▒đżđ╗ĐîĐłđÁ Đłđ░đŻĐüđżđ▓ ĐüđżĐůĐÇđ░đŻđŞĐéĐî đĚđ┤đżĐÇđżđ▓ĐîđÁ ĐüđÁĐÇđ┤Đćđ░. đáđÁđ│Đâđ╗ĐĆĐÇđŻĐőđÁ đżđ▒Đüđ╗đÁđ┤đżđ▓đ░đŻđŞĐĆ, đ┐ĐÇđżĐäđŞđ╗đ░đ║ĐéđŞđ║đ░ đŞ đ┤đżđ▓đÁĐÇđŞđÁ đ║ đ║đżđ╝đ┐đ╗đÁđ║ĐüđŻđżđ╣ đ┤đŞđ░đ│đŻđżĐüĐéđŞđ║đÁ đ┐đżđ╝đżđ│đ░ĐÄĐé đŻđÁ đ┐ĐÇđżđ┐ĐâĐüĐéđŞĐéĐî đ┤đÁđ╣ĐüĐéđ▓đŞĐéđÁđ╗ĐîđŻđż đ▓đ░đÂđŻĐőđ╣ đ╝đżđ╝đÁđŻĐé. đÉ đĚđŻđ░ĐçđŞĐé, đ┤đ░ĐÄĐé đ▓đżđĚđ╝đżđÂđŻđżĐüĐéĐî đ▓đżđ▓ĐÇđÁđ╝ĐĆ đĚđ░ĐëđŞĐéđŞĐéĐî Đüđ░đ╝đżđÁ đ│đ╗đ░đ▓đŻđżđÁ ÔÇö đÂđŞđĚđŻĐî đŞ đĚđ┤đżĐÇđżđ▓ĐîđÁ.
đčđżĐçđÁđ╝Đâ đ▓Đőđ▒đŞĐÇđ░ĐÄĐé đŻđ░Đü?

đčđÁĐÇĐüđżđŻđ░đ╗ĐîđŻĐőđÁ đ┐ĐÇđÁđ┤đ╗đżđÂđÁđŻđŞĐĆ đ┤đ╗ĐĆ đ▓đ░Đü
đúĐüđ╗Đâđ│đŞ đŻđ░ĐłđÁđ╣ đ║đ╗đŞđŻđŞđ║đŞ

đíĐéđ░ĐéĐîĐĆ đ┐ĐÇđżđ▓đÁĐÇđÁđŻđ░ đ▓ĐÇđ░Đçđ░đ╝đŞ đíđÁđ╝đÁđ╣đŻđżđ╣ đ║đ╗đŞđŻđŞđ║đŞ ┬źđľđŞđĚđŻĐî-đ×đ┐đżĐÇđ░┬╗
đÉđ┤ĐÇđÁĐü đ║đ╗đŞđŻđŞđ║đŞ
đíđ▒ ÔÇô đĺĐü Đü 9:00 đ┤đż 19:00
đíđ▒ ÔÇô đĺĐü Đü 9:00 đ┤đż 19:00
- đÜđżđ╝đ╝đÁđŻĐéđ░ĐÇđŞđŞ








 đ│. đĽđ║đ░ĐéđÁĐÇđŞđŻđ▒ĐâĐÇđ│ Đâđ╗. đ«đ╗đŞĐâĐüđ░ đĄĐâĐçđŞđ║đ░, 11
đ│. đĽđ║đ░ĐéđÁĐÇđŞđŻđ▒ĐâĐÇđ│ Đâđ╗. đ«đ╗đŞĐâĐüđ░ đĄĐâĐçđŞđ║đ░, 11