п▒п╬п╩п╣п╥п╫я▄ п▒п╣я┘я┌п╣я─п╣п╡п╟ я┤п╟я│я┌п╬ п╫п╟я┤п╦п╫п╟п╣я┌я│я▐ п╨п╟п╨ б╚п╬п╠я▀я┤п╫п╟я▐б╩ п╠п╬п╩я▄ п╡ п©п╬я▐я│п╫п╦я├п╣, п╫п╬ п╦п╪п╣п╣я┌ я┘п╟я─п╟п╨я┌п╣я─п╫я▀п╣ п©я─п╦п╥п╫п╟п╨п╦: я┐я┌я─п╣п╫п╫я▌я▌ я│п╨п╬п╡п╟п╫п╫п╬я│я┌я▄, я┐п╩я┐я┤я┬п╣п╫п╦п╣ п╬я┌ п╢п╡п╦п╤п╣п╫п╦я▐ п╦ п©п╬я│я┌п╣п©п╣п╫п╫п╬п╣ я─п╟п╥п╡п╦я┌п╦п╣.
п╖я┌п╬ я┌п╟п╨п╬п╣ п╠п╬п╩п╣п╥п╫я▄ п▒п╣я┘я┌п╣я─п╣п╡п╟ п╦ п©п╬я┤п╣п╪я┐ п╬ п╫п╣п╧ п╡п╟п╤п╫п╬ п╥п╫п╟я┌я▄
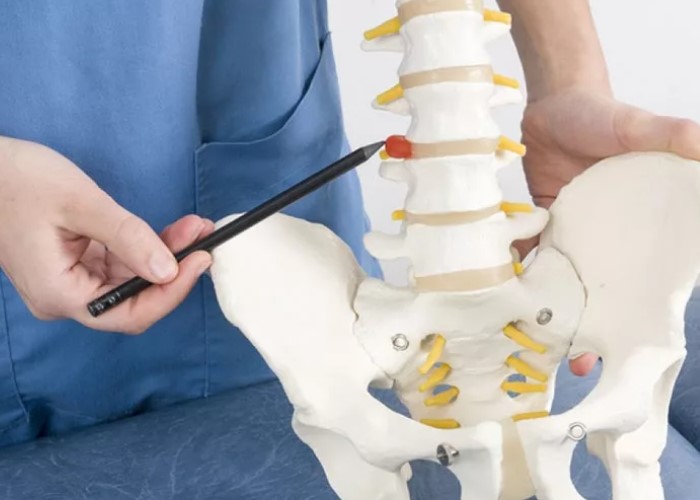
п▒п╬п╩п╣п╥п╫я▄ п▒п╣я┘я┌п╣я─п╣п╡п╟, п╦п╩п╦ п╟п╫п╨п╦п╩п╬п╥п╦я─я┐я▌я┴п╦п╧ я│п©п╬п╫п╢п╦п╩п╦я┌, Б─■ я█я┌п╬ я┘я─п╬п╫п╦я┤п╣я│п╨п╬п╣ п╡п╬я│п©п╟п╩п╦я┌п╣п╩я▄п╫п╬п╣ п╥п╟п╠п╬п╩п╣п╡п╟п╫п╦п╣, п╨п╬я┌п╬я─п╬п╣ я┤п╟я┴п╣ п╡я│п╣пЁп╬ п©п╬я─п╟п╤п╟п╣я┌ я│я┐я│я┌п╟п╡я▀ п©п╬п╥п╡п╬п╫п╬я┤п╫п╦п╨п╟ п╦ п╨я─п╣я│я┌я├п╬п╡п╬-п©п╬п╢п╡п╥п╢п╬я┬п╫я▀п╣ я│п╬я┤п╩п╣п╫п╣п╫п╦я▐. п÷я─п╦ п╢п╩п╦я┌п╣п╩я▄п╫п╬п╪ п╡п╬я│п©п╟п╩п╣п╫п╦п╦ п╬я─пЁп╟п╫п╦п╥п╪ п╪п╬п╤п╣я┌ б╚п╥п╟п╪п╣п╫я▐я┌я▄б╩ п╫п╬я─п╪п╟п╩я▄п╫я▀п╣ я│я┌я─я┐п╨я┌я┐я─я▀ п╫п╟ я│п╬п╣п╢п╦п╫п╦я┌п╣п╩я▄п╫я┐я▌ я┌п╨п╟п╫я▄, п╦п╥-п╥п╟ я┤п╣пЁп╬ п╢п╡п╦п╤п╣п╫п╦я▐ я│я┌п╟п╫п╬п╡я▐я┌я│я▐ я│п╨п╬п╡п╟п╫п╫я▀п╪п╦. п║п╬ п╡я─п╣п╪п╣п╫п╣п╪ я┐ я┤п╟я│я┌п╦ п╩я▌п╢п╣п╧ я└п╬я─п╪п╦я─я┐я▌я┌я│я▐ п╨п╬я│я┌п╫я▀п╣ б╚п©п╣я─п╣п╪я▀я┤п╨п╦б╩, п╨п╬я┌п╬я─я▀п╣ я┐п╪п╣п╫я▄я┬п╟я▌я┌ пЁп╦п╠п╨п╬я│я┌я▄ п©п╬п╥п╡п╬п╫п╬я┤п╫п╦п╨п╟. п≈п╟п╠п╬п╩п╣п╡п╟п╫п╦п╣ я─п╟п╥п╡п╦п╡п╟п╣я┌я│я▐ пЁп╬п╢п╟п╪п╦ п╦ п╫п╣я─п╣п╢п╨п╬ п╫п╟я┤п╦п╫п╟п╣я┌я│я▐ п╫п╣п╥п╟п╪п╣я┌п╫п╬. п⌠п╩п╟п╡п╫п╬п╣, я┤я┌п╬ я│п╣пЁп╬п╢п╫я▐ п╣я│я┌я▄ я│п©п╬я│п╬п╠я▀ п╢п╣я─п╤п╟я┌я▄ п╡п╬я│п©п╟п╩п╣п╫п╦п╣ п©п╬п╢ п╨п╬п╫я┌я─п╬п╩п╣п╪ п╦ я│п╫п╦п╤п╟я┌я▄ я─п╦я│п╨ п╬я│п╩п╬п╤п╫п╣п╫п╦п╧.
п▒п╬п╩п╣п╥п╫я▄ п╬я┌п╫п╬я│п╦я┌я│я▐ п╨ пЁя─я┐п©п©п╣ я│п©п╬п╫п╢п╦п╩п╬п╟я─я┌я─п╦я┌п╬п╡ п╦ п╬я┌п╩п╦я┤п╟п╣я┌я│я▐ я┌п╣п╪, я┤я┌п╬ я│п╦п╪п©я┌п╬п╪я▀ я┤п╟я│я┌п╬ я┐я│п╦п╩п╦п╡п╟я▌я┌я│я▐ п╫п╬я┤я▄я▌ п╦ п©п╬п╢ я┐я┌я─п╬. пё п╪п╫п╬пЁп╦я┘ п©п╟я├п╦п╣п╫я┌п╬п╡ п╠п╬п╩я▄ я┐п╪п╣п╫я▄я┬п╟п╣я┌я│я▐ п©п╬я│п╩п╣ я─п╟п╥п╪п╦п╫п╨п╦ п╦ п╢п╡п╦п╤п╣п╫п╦я▐, п╟ п©я─п╦ п╢п╩п╦я┌п╣п╩я▄п╫п╬п╪ п©п╬п╨п╬п╣ п╫п╟п╬п╠п╬я─п╬я┌ п╫п╟я─п╟я│я┌п╟п╣я┌. п╜я┌п╬ п╬я┌п╩п╦я┤п╟п╣я┌ п╡п╬я│п©п╟п╩п╦я┌п╣п╩я▄п╫я┐я▌ п╠п╬п╩я▄ п╬я┌ б╚п╪п╣я┘п╟п╫п╦я┤п╣я│п╨п╬п╧б╩, п╨п╬я┌п╬я─п╟я▐ я┌п╦п©п╦я┤п╫п╣п╣ п╢п╩я▐ п©п╣я─п╣п╫п╟п©я─я▐п╤п╣п╫п╦я▐ п╪я▀я┬я├ п╦ п╢п╣пЁп╣п╫п╣я─п╟я┌п╦п╡п╫я▀я┘ п╦п╥п╪п╣п╫п╣п╫п╦п╧. п▓п╟п╤п╫п╬ п©п╬п╫п╦п╪п╟я┌я▄, я┤я┌п╬ п╠п╬п╩п╣п╥п╫я▄ п╫п╣ п╡я│п╣пЁп╢п╟ п╬пЁя─п╟п╫п╦я┤п╦п╡п╟п╣я┌я│я▐ п©п╬п╥п╡п╬п╫п╬я┤п╫п╦п╨п╬п╪ п╦ п╪п╬п╤п╣я┌ п╥п╟я┌я─п╟пЁп╦п╡п╟я┌я▄ п╢я─я┐пЁп╦п╣ я│я┐я│я┌п╟п╡я▀ п╦ п╬я─пЁп╟п╫я▀. п÷п╬я█я┌п╬п╪я┐ п╫п╟п╠п╩я▌п╢п╣п╫п╦п╣ п╬п╠я▀я┤п╫п╬ п╡п╣п╢я▒я┌ п╡я─п╟я┤-я─п╣п╡п╪п╟я┌п╬п╩п╬пЁ, п╟ п©п╩п╟п╫ п©п╬п╪п╬я┴п╦ п╡п╨п╩я▌я┤п╟п╣я┌ п╫п╣ я┌п╬п╩я▄п╨п╬ я┌п╟п╠п╩п╣я┌п╨п╦, п╫п╬ п╦ я─п╣пЁя┐п╩я▐я─п╫я┐я▌ я└п╦п╥п╦я┤п╣я│п╨я┐я▌ п╟п╨я┌п╦п╡п╫п╬я│я┌я▄. п╖п╣п╪ я─п╟п╫я▄я┬п╣ п╫п╟я┤п╟я┌п╬ п╩п╣я┤п╣п╫п╦п╣, я┌п╣п╪ п╡я▀я┬п╣ я┬п╟п╫я│ я│п╬я┘я─п╟п╫п╦я┌я▄ п©я─п╦п╡я▀я┤п╫я▀п╧ п╬п╠я─п╟п╥ п╤п╦п╥п╫п╦.
п≤п╫п╬пЁп╢п╟ п©п╣я─п╡я▀п╣ п©я─п╬я▐п╡п╩п╣п╫п╦я▐ п©п╬я┘п╬п╤п╦ п╫п╟ п╬я│я┌п╣п╬я┘п╬п╫п╢я─п╬п╥ п╦п╩п╦ б╚п╬п╠я▀я┤п╫я┐я▌б╩ п╠п╬п╩я▄ п╡ п©п╬я▐я│п╫п╦я├п╣, п╦п╥-п╥п╟ я┤п╣пЁп╬ п╩я▌п╢п╦ п╢п╬п╩пЁп╬ п╩п╣я┤п╟я┌я│я▐ я│п╟п╪п╬я│я┌п╬я▐я┌п╣п╩я▄п╫п╬. п²п╟ я─п╟п╫п╫п╣п╪ я█я┌п╟п©п╣ п╦п╥п╪п╣п╫п╣п╫п╦я▐ п╫п╟ я─п╣п╫я┌пЁп╣п╫п╣ п╪п╬пЁя┐я┌ п╬я┌я│я┐я┌я│я┌п╡п╬п╡п╟я┌я▄, п╦ я█я┌п╬ я┌п╬п╤п╣ п╥п╟я┌я─я┐п╢п╫я▐п╣я┌ п╢п╦п╟пЁп╫п╬я│я┌п╦п╨я┐. п÷я─п╦ я█я┌п╬п╪ п╦п╪п╣п╫п╫п╬ я─п╟п╫п╫п╦п╣ я│я┌п╟п╢п╦п╦ п╩я┐я┤я┬п╣ п╡я│п╣пЁп╬ п╬я┌п╡п╣я┤п╟я▌я┌ п╫п╟ я┌п╣я─п╟п©п╦я▌ п╦ я─п╣п╟п╠п╦п╩п╦я┌п╟я├п╦я▌. п·я┬п╦п╠п╨п╟ п╪п╫п╬пЁп╦я┘ п©п╟я├п╦п╣п╫я┌п╬п╡ Б─■ п╤п╢п╟я┌я▄, п©п╬п╨п╟ б╚я│п╟п╪п╬ п©я─п╬п╧п╢я▒я┌б╩, п╦ п╬пЁя─п╟п╫п╦я┤п╦п╡п╟я┌я▄ п╢п╡п╦п╤п╣п╫п╦п╣ п╦п╥-п╥п╟ п╠п╬п╩п╦. п÷я─п╦ п╠п╬п╩п╣п╥п╫п╦ п▒п╣я┘я┌п╣я─п╣п╡п╟ п╢п╩п╦я┌п╣п╩я▄п╫п╟я▐ п╫п╣п©п╬п╢п╡п╦п╤п╫п╬я│я┌я▄ я┤п╟я┴п╣ я┐я┘я┐п╢я┬п╟п╣я┌ я│п╬я│я┌п╬я▐п╫п╦п╣. п÷п╬я█я┌п╬п╪я┐ п╡п╟п╤п╫п╟ п©я─п╟п╡п╦п╩я▄п╫п╟я▐ я┌п╟п╨я┌п╦п╨п╟: п╬п╠я│п╩п╣п╢п╬п╡п╟п╫п╦п╣, п©п╬п╢я┌п╡п╣я─п╤п╢п╣п╫п╦п╣ п╢п╦п╟пЁп╫п╬п╥п╟ п╦ п©п╬я│п╩п╣п╢п╬п╡п╟я┌п╣п╩я▄п╫п╟я▐ п©я─п╬пЁя─п╟п╪п╪п╟ п╨п╬п╫я┌я─п╬п╩я▐ п╡п╬я│п©п╟п╩п╣п╫п╦я▐.
п║п╩п╬п╡п╟ б╚я┘я─п╬п╫п╦я┤п╣я│п╨п╬п╣б╩ п╦ б╚п╫п╣п╦п╥п╩п╣я┤п╦п╪п╬п╣б╩ п╥п╡я┐я┤п╟я┌ я┌я─п╣п╡п╬п╤п╫п╬, п╫п╬ п╬п╫п╦ п╫п╣ п╬п╥п╫п╟я┤п╟я▌я┌ п╫п╣п╦п╥п╠п╣п╤п╫я┐я▌ п╦п╫п╡п╟п╩п╦п╢п╫п╬я│я┌я▄. п║п╬п╡я─п╣п╪п╣п╫п╫п╟я▐ п╪п╣п╢п╦я├п╦п╫п╟ п©п╬п╥п╡п╬п╩я▐п╣я┌ п╢п╬п╠п╦п╡п╟я┌я▄я│я▐ п╢п╩п╦я┌п╣п╩я▄п╫п╬п╧ я─п╣п╪п╦я│я│п╦п╦, я┐п╪п╣п╫я▄я┬п╟я┌я▄ п╠п╬п╩я▄ п╦ я│п╨п╬п╡п╟п╫п╫п╬я│я┌я▄, п©п╬п╢п╢п╣я─п╤п╦п╡п╟я┌я▄ п╟п╨я┌п╦п╡п╫п╬я│я┌я▄ п╦ я─п╟п╠п╬я┌я┐. п■п╩я▐ я█я┌п╬пЁп╬ п╬п╠я▀я┤п╫п╬ я┌я─п╣п╠я┐п╣я┌я│я▐ я─п╣пЁя┐п╩я▐я─п╫п╬п╣ п╫п╟п╠п╩я▌п╢п╣п╫п╦п╣ п╦ п╨п╬я─я─п╣п╨я┌п╦я─п╬п╡п╨п╟ я┌п╣я─п╟п©п╦п╦, п╟ п╫п╣ я─п╟п╥п╬п╡я▀п╧ п╨я┐я─я│ п©я─п╬я├п╣п╢я┐я─. п▓п╟п╤п╫я┐я▌ я─п╬п╩я▄ п╦пЁя─п╟п╣я┌ я┐я┤п╟я│я┌п╦п╣ я│п╟п╪п╬пЁп╬ п©п╟я├п╦п╣п╫я┌п╟: я┐п©я─п╟п╤п╫п╣п╫п╦я▐, п╬я│п╟п╫п╨п╟, я─п╣п╤п╦п╪ я│п╫п╟, п╬я┌п╨п╟п╥ п╬я┌ п╡я─п╣п╢п╫я▀я┘ п©я─п╦п╡я▀я┤п╣п╨. п▒п╬п╩п╣п╥п╫я▄ я┐ я─п╟п╥п╫я▀я┘ п╩я▌п╢п╣п╧ п©я─п╬я┌п╣п╨п╟п╣я┌ п©п╬-я─п╟п╥п╫п╬п╪я┐, п╦ п©я─п╬пЁп╫п╬п╥ п╡п╬ п╪п╫п╬пЁп╬п╪ п╥п╟п╡п╦я│п╦я┌ п╬я┌ я┌п╬пЁп╬, п╫п╟я│п╨п╬п╩я▄п╨п╬ я─п╟п╫п╬ п╫п╟я┤п╟я┌ п╨п╬п╫я┌я─п╬п╩я▄ п╡п╬я│п©п╟п╩п╣п╫п╦я▐.
п п╟п╨ я─п╟п╥п╡п╦п╡п╟п╣я┌я│я▐ п╥п╟п╠п╬п╩п╣п╡п╟п╫п╦п╣ п╡п╫я┐я┌я─п╦ п╬я─пЁп╟п╫п╦п╥п╪п╟
п▓ п╬я│п╫п╬п╡п╣ п╠п╬п╩п╣п╥п╫п╦ п╩п╣п╤п╦я┌ я│п╠п╬п╧ п╡ я─п╟п╠п╬я┌п╣ п╦п╪п╪я┐п╫п╫п╬п╧ я│п╦я│я┌п╣п╪я▀, п╦п╥-п╥п╟ п╨п╬я┌п╬я─п╬пЁп╬ п╥п╟п©я┐я│п╨п╟п╣я┌я│я▐ я┘я─п╬п╫п╦я┤п╣я│п╨п╬п╣ п╡п╬я│п©п╟п╩п╣п╫п╦п╣ п╡ п╪п╣я│я┌п╟я┘ п©я─п╦п╨я─п╣п©п╩п╣п╫п╦я▐ я│п╡я▐п╥п╬п╨ п╦ я│я┐я┘п╬п╤п╦п╩п╦п╧ п╨ п╨п╬я│я┌п╦. п╜я┌п╦ п╥п╬п╫я▀ п╫п╟п╥я▀п╡п╟я▌я┌я│я▐ я█п╫я┌п╣п╥п╦я│п╟п╪п╦, п╦ п╦п╪п╣п╫п╫п╬ я┌п╟п╪ я┤п╟я│я┌п╬ п╫п╟я┤п╦п╫п╟п╣я┌я│я▐ б╚я┌п╦я┘п╬п╣б╩ п╡п╬я│п©п╟п╩п╣п╫п╦п╣. п÷п╬я│я┌п╣п©п╣п╫п╫п╬ п╡ п©я─п╬я├п╣я│я│ п╡п╬п╡п╩п╣п╨п╟я▌я┌я│я▐ я│я┐я│я┌п╟п╡я▀ п©п╬п╥п╡п╬п╫п╬я┤п╫п╦п╨п╟ п╦ п╨я─п╣я│я┌я├п╬п╡п╬-п©п╬п╢п╡п╥п╢п╬я┬п╫я▀п╣ я│п╬я┤п╩п╣п╫п╣п╫п╦я▐, я┤я┌п╬ п╢п╟я▒я┌ я┘п╟я─п╟п╨я┌п╣я─п╫я┐я▌ п╠п╬п╩я▄ п╦ я│п╨п╬п╡п╟п╫п╫п╬я│я┌я▄. п·я─пЁп╟п╫п╦п╥п╪ п©я▀я┌п╟п╣я┌я│я▐ б╚п©п╬я┤п╦п╫п╦я┌я▄б╩ я┌п╨п╟п╫п╦ п╦ п╦п╫п╬пЁп╢п╟ п╢п╣п╩п╟п╣я┌ я█я┌п╬ я┤я─п╣п╥п╪п╣я─п╫п╬ Б─■ я└п╬я─п╪п╦я─я┐п╣я┌ я┐я┤п╟я│я┌п╨п╦ я┐п©п╩п╬я┌п╫п╣п╫п╦я▐ п╦ п╬п╨п╬я│я┌п╣п╫п╣п╫п╦я▐. п≤п╥-п╥п╟ я█я┌п╬пЁп╬ я│п╫п╦п╤п╟п╣я┌я│я▐ пЁп╦п╠п╨п╬я│я┌я▄, п╟ п╢п╡п╦п╤п╣п╫п╦п╣ я│я┌п╟п╫п╬п╡п╦я┌я│я▐ п╬пЁя─п╟п╫п╦я┤п╣п╫п╫я▀п╪. п²п╟ я█я┌п╬п╪ я█я┌п╟п©п╣ п╬я│п╬п╠п╣п╫п╫п╬ п╡п╟п╤п╫п╬ п╫п╣ п©я─п╣п╨я─п╟я┴п╟я┌я▄ п╠п╣п╥п╬п©п╟я│п╫я┐я▌ п╟п╨я┌п╦п╡п╫п╬я│я┌я▄ п╦ я│п╩п╣п╢п╬п╡п╟я┌я▄ п╫п╟п╥п╫п╟я┤п╣п╫п╫п╬п╪я┐ п╩п╣я┤п╣п╫п╦я▌.
п÷п╣я─п╡я▀п╣ п╤п╟п╩п╬п╠я▀ я┤п╟я│я┌п╬ я│п╡я▐п╥п╟п╫я▀ я│ п©п╬я▐я│п╫п╦я├п╣п╧: я┌я▐п╫я┐я┴п╟я▐ п╠п╬п╩я▄, п╬я┴я┐я┴п╣п╫п╦п╣ б╚п╢п╣я─п╣п╡я▐п╫п╫п╬п╧б╩ я│п©п╦п╫я▀ я┐я┌я─п╬п╪, я┌я─я┐п╢п╫п╬я│я┌я▄ я─п╟п╥п╬пЁп╫я┐я┌я▄я│я▐ п©п╬я│п╩п╣ я│п╫п╟. п║п╨п╬п╡п╟п╫п╫п╬я│я┌я▄ п╫п╣я─п╣п╢п╨п╬ п╢п╩п╦я┌я│я▐ п╠п╬п╩я▄я┬п╣ п©п╬п╩я┐я┤п╟я│п╟ п╦ п╥п╟п╪п╣я┌п╫п╬ я┐п╪п╣п╫я▄я┬п╟п╣я┌я│я▐ п©п╬я│п╩п╣ п╢п╡п╦п╤п╣п╫п╦я▐ п╦п╩п╦ я┌я▒п©п╩п╬пЁп╬ п╢я┐я┬п╟. пё я┤п╟я│я┌п╦ п╩я▌п╢п╣п╧ п╡п╬п╥п╫п╦п╨п╟я▌я┌ п╠п╬п╩п╦ п╡ я▐пЁп╬п╢п╦я├п╟я┘, п╨п╬я┌п╬я─я▀п╣ п╪п╬пЁя┐я┌ б╚п©п╣я─п╣п╨п╩я▌я┤п╟я┌я▄я│я▐б╩ я│ п╬п╢п╫п╬п╧ я│я┌п╬я─п╬п╫я▀ п╫п╟ п╢я─я┐пЁя┐я▌. п≤п╫п╬пЁп╢п╟ п©я─п╦я│п╬п╣п╢п╦п╫я▐я▌я┌я│я▐ п╡п╬я│п©п╟п╩п╣п╫п╦п╣ я│я┐я│я┌п╟п╡п╬п╡ п╫п╬пЁ, п╠п╬п╩п╣п╥п╫п╣п╫п╫п╬я│я┌я▄ п©я▐я┌п╬п╨ п╦п╩п╦ п╢п╦я│п╨п╬п╪я└п╬я─я┌ п╡ пЁя─я┐п╢п╫п╬п╧ п╨п╩п╣я┌п╨п╣ п©я─п╦ пЁп╩я┐п╠п╬п╨п╬п╪ п╡п╢п╬я┘п╣. п╒п╟п╨п╦п╣ п©я─п╬я▐п╡п╩п╣п╫п╦я▐ я│п╡я▐п╥п╟п╫я▀ я│ я┌п╣п╪, я┤я┌п╬ п╡п╬я│п©п╟п╩п╣п╫п╦п╣ п╥п╟я┌я─п╟пЁп╦п╡п╟п╣я┌ я─п╟п╥п╫я▀п╣ п╬п©п╬я─п╫п╬-п╢п╡п╦пЁп╟я┌п╣п╩я▄п╫я▀п╣ я│я┌я─я┐п╨я┌я┐я─я▀. п∙я│п╩п╦ п©я─п╬я├п╣я│я│ п╬я│я┌п╟я▒я┌я│я▐ п╟п╨я┌п╦п╡п╫я▀п╪ п╢п╬п╩пЁп╬, я└п╬я─п╪п╦я─я┐п╣я┌я│я▐ я│я┌п╬п╧п╨п╬п╣ п╬пЁя─п╟п╫п╦я┤п╣п╫п╦п╣ п©п╬п╢п╡п╦п╤п╫п╬я│я┌п╦ п╦ п╪п╣п╫я▐п╣я┌я│я▐ п╬я│п╟п╫п╨п╟.
п▓п╟п╤п╫п╬ п©п╬п╪п╫п╦я┌я▄, я┤я┌п╬ я┌п╣я┤п╣п╫п╦п╣ п╠я▀п╡п╟п╣я┌ п╡п╬п╩п╫п╬п╬п╠я─п╟п╥п╫я▀п╪: п©п╣я─п╦п╬п╢я▀ я┐п╩я┐я┤я┬п╣п╫п╦я▐ я│п╪п╣п╫я▐я▌я┌я│я▐ п╬п╠п╬я│я┌я─п╣п╫п╦я▐п╪п╦. п²п╟п╩п╦я┤п╦п╣ п╬п╠п╬я│я┌я─п╣п╫п╦п╧ п╫п╣ п╬п╥п╫п╟я┤п╟п╣я┌, я┤я┌п╬ п╩п╣я┤п╣п╫п╦п╣ б╚п╫п╣ я─п╟п╠п╬я┌п╟п╣я┌б╩, п╫п╬ я█я┌п╬ я│п╦пЁп╫п╟п╩, я┤я┌п╬ я┌п╣я─п╟п©п╦я▌ п╫я┐п╤п╫п╬ п©п╣я─п╣я│п╪п╬я┌я─п╣я┌я▄. пё п╫п╣п╨п╬я┌п╬я─я▀я┘ п©п╟я├п╦п╣п╫я┌п╬п╡ п╠п╬п╩п╣п╥п╫я▄ пЁп╬п╢п╟п╪п╦ п©я─п╬я┌п╣п╨п╟п╣я┌ я┐п╪п╣я─п╣п╫п╫п╬, я┐ п╢я─я┐пЁп╦я┘ п╟п╨я┌п╦п╡п╫п╣п╣ п╡п╩п╦я▐п╣я┌ п╫п╟ п©п╬п╥п╡п╬п╫п╬я┤п╫п╦п╨ п╦ я│я┐я│я┌п╟п╡я▀. п·я┌п╢п╣п╩я▄п╫п╟я▐ п╬я│п╬п╠п╣п╫п╫п╬я│я┌я▄ Б─■ п╡п╬п╥п╪п╬п╤п╫я▀п╣ п╡п╫п╣ я│я┐я│я┌п╟п╡п╫я▀п╣ п©я─п╬я▐п╡п╩п╣п╫п╦я▐, п╫п╟п©я─п╦п╪п╣я─ п╡п╬я│п©п╟п╩п╣п╫п╦п╣ пЁп╩п╟п╥ п╦п╩п╦ п╨п╬п╤п╦. п÷п╬я█я┌п╬п╪я┐ п╬я├п╣п╫п╨п╟ п╥п╟п╠п╬п╩п╣п╡п╟п╫п╦я▐ п╡п╨п╩я▌я┤п╟п╣я┌ п╫п╣ я┌п╬п╩я▄п╨п╬ б╚пЁп╢п╣ п╠п╬п╩п╦я┌б╩, п╫п╬ п╦ п╬п╠я┴п╣п╣ я│п╟п╪п╬я┤я┐п╡я│я┌п╡п╦п╣, п╟п╫п╟п╩п╦п╥я▀ п╦ п╢п╟п╫п╫я▀п╣ п╡п╦п╥я┐п╟п╩п╦п╥п╟я├п╦п╦. п╖п╣п╪ я┌п╬я┤п╫п╣п╣ п╬п©я─п╣п╢п╣п╩п╣п╫п╟ п╟п╨я┌п╦п╡п╫п╬я│я┌я▄ п╡п╬я│п©п╟п╩п╣п╫п╦я▐, я┌п╣п╪ п╩п╣пЁя┤п╣ п©п╬п╢п╬п╠я─п╟я┌я▄ я█я└я└п╣п╨я┌п╦п╡п╫я┐я▌ я│я┌я─п╟я┌п╣пЁп╦я▌.
п п╬пЁп╢п╟ п╡п╬я│п©п╟п╩п╣п╫п╦п╣ п╢п╩п╦я┌я│я▐ п╢п╬п╩пЁп╬, п╬я─пЁп╟п╫п╦п╥п╪ п╪п╬п╤п╣я┌ б╚я└п╦п╨я│п╦я─п╬п╡п╟я┌я▄б╩ п©п╬п╥п╡п╬п╫п╬я┤п╫п╦п╨ п╡ п╪п╣п╫п╣п╣ я┐п╢п╬п╠п╫п╬п╪ п©п╬п╩п╬п╤п╣п╫п╦п╦. п÷п╬я▐п╡п╩я▐п╣я┌я│я▐ я│я┐я┌я┐п╩п╬я│я┌я▄, пЁп╬п╩п╬п╡п╟ я┐я┘п╬п╢п╦я┌ п╡п©п╣я─я▒п╢, пЁя─я┐п╢п╫п╟я▐ п╨п╩п╣я┌п╨п╟ я│я┌п╟п╫п╬п╡п╦я┌я│я▐ п╪п╣п╫п╣п╣ п©п╬п╢п╡п╦п╤п╫п╬п╧. п╖п╣п╩п╬п╡п╣п╨ п╫п╟я┤п╦п╫п╟п╣я┌ я┐я│я┌п╟п╡п╟я┌я▄ п╬я┌ п╬п╠я▀я┤п╫я▀я┘ п╢п╣п╩, п©п╬я┌п╬п╪я┐ я┤я┌п╬ п╢п╡п╦п╤п╣п╫п╦я▐ я┌я─п╣п╠я┐я▌я┌ п╠п╬п╩я▄я┬п╣ я┐я│п╦п╩п╦п╧. п≤п╥-п╥п╟ п╬пЁя─п╟п╫п╦я┤п╣п╫п╦п╧ п╪п╣п╫я▐п╣я┌я│я▐ п©п╬я┘п╬п╢п╨п╟, я│я┌п╟п╫п╬п╡п╦я┌я│я▐ я│п╩п╬п╤п╫п╣п╣ п╫п╟п╨п╩п╬п╫я▐я┌я▄я│я▐ п╦ п©п╬п╡п╬я─п╟я┤п╦п╡п╟я┌я▄ п╨п╬я─п©я┐я│. п÷я─п╦ п╡я▀я─п╟п╤п╣п╫п╫п╬п╪ п©я─п╬я├п╣я│я│п╣ п©п╬п╡я▀я┬п╟п╣я┌я│я▐ я─п╦я│п╨ п©п╟п╢п╣п╫п╦п╧ п╦ п©п╣я─п╣п╩п╬п╪п╬п╡, п©п╬я│п╨п╬п╩я▄п╨я┐ п╨п╬я│я┌п╦ п╪п╬пЁя┐я┌ я│я┌п╟п╫п╬п╡п╦я┌я▄я│я▐ п╠п╬п╩п╣п╣ я┘я─я┐п©п╨п╦п╪п╦. п≤п╪п╣п╫п╫п╬ п©п╬я█я┌п╬п╪я┐ п╨п╩я▌я┤п╣п╡п╟я▐ я├п╣п╩я▄ Б─■ п╫п╣ п╢п╬п©я┐я│я┌п╦я┌я▄ п╢п╩п╦я┌п╣п╩я▄п╫п╬п╧ п╫п╣п╨п╬п╫я┌я─п╬п╩п╦я─я┐п╣п╪п╬п╧ п╟п╨я┌п╦п╡п╫п╬я│я┌п╦ п╠п╬п╩п╣п╥п╫п╦.
п═п╟п╫п╫п╦п╣ п©я─п╦п╥п╫п╟п╨п╦, п╨п╬я┌п╬я─я▀п╣ я┤п╟я│я┌п╬ п╦пЁп╫п╬я─п╦я─я┐я▌я┌
п²п╟ я│я┌п╟я─я┌п╣ я│п╦п╪п©я┌п╬п╪я▀ п╪п╬пЁя┐я┌ п╠я▀я┌я▄ п╫п╣я▐я─п╨п╦п╪п╦, п╦ я┤п╣п╩п╬п╡п╣п╨ я│п©п╦я│я▀п╡п╟п╣я┌ п╦я┘ п╫п╟ п╫п╣я┐п╢п╬п╠п╫я▀п╧ п╪п╟я┌я─п╟я│, я│я┌я─п╣я│я│ п╦п╩п╦ я│п╦п╢я▐я┤я┐я▌ я─п╟п╠п╬я┌я┐. п╒п╦п©п╦я┤п╫п╟я▐ п╦я│я┌п╬я─п╦я▐ Б─■ п╠п╬п╩я▄ п╡ п©п╬я▐я│п╫п╦я├п╣ б╚я┌п╬ п╣я│я┌я▄, я┌п╬ п╫п╣я┌б╩, п╫п╬ п©п╬я│я┌п╣п©п╣п╫п╫п╬ п╬п╫п╟ я│я┌п╟п╫п╬п╡п╦я┌я│я▐ я─п╣пЁя┐п╩я▐я─п╫п╬п╧. п²п╣я─п╣п╢п╨п╬ п╡п╬п╥п╫п╦п╨п╟я▌я┌ п╬я┴я┐я┴п╣п╫п╦я▐ я│п╨п╬п╡п╟п╫п╫п╬я│я┌п╦ п©п╬я│п╩п╣ п╬я┌п╢я▀я┘п╟, п╬я│п╬п╠п╣п╫п╫п╬ я┐я┌я─п╬п╪ п╦п╩п╦ п©п╬я│п╩п╣ п╢п╩п╦я┌п╣п╩я▄п╫п╬п╧ п©п╬п╣п╥п╢п╨п╦. п÷я─п╦ п╬п╠я▀я┤п╫п╬п╧ п╪я▀я┬п╣я┤п╫п╬п╧ п╠п╬п╩п╦ я┤п╣п╩п╬п╡п╣п╨я┐ п╩п╣пЁя┤п╣ п╡ п©п╬п╨п╬п╣, п╟ п©я─п╦ п╠п╬п╩п╣п╥п╫п╦ п▒п╣я┘я┌п╣я─п╣п╡п╟ я┤п╟я┴п╣ п╫п╟п╬п╠п╬я─п╬я┌ Б─■ я│я┌п╟п╫п╬п╡п╦я┌я│я▐ п╩п╣пЁя┤п╣ п©п╬я│п╩п╣ п╢п╡п╦п╤п╣п╫п╦я▐. п∙я┴я▒ п╬п╢п╦п╫ я│п╦пЁп╫п╟п╩ Б─■ п╫п╬я┤п╫я▀п╣ п©я─п╬п╠я┐п╤п╢п╣п╫п╦я▐ п╦п╥-п╥п╟ п╠п╬п╩п╦ п╦ п╫п╣п╬п╠я┘п╬п╢п╦п╪п╬я│я┌я▄ б╚я─п╟я│я┘п╬п╢п╦я┌я▄я│я▐б╩. п∙я│п╩п╦ я┌п╟п╨п╦п╣ п©я─п╦п╥п╫п╟п╨п╦ п╢п╣я─п╤п╟я┌я│я▐ п╫п╣п╢п╣п╩я▐п╪п╦, я│я┌п╬п╦я┌ п╬п╠я│я┐п╢п╦я┌я▄ п╦я┘ я│ п╡я─п╟я┤п╬п╪, п╟ п╫п╣ я┌п╣я─п©п╣я┌я▄.
п∙я│я┌я▄ п╡п╟п╤п╫я▀п╧ п╬я─п╦п╣п╫я┌п╦я─: п╡п╬я│п©п╟п╩п╦я┌п╣п╩я▄п╫п╟я▐ п╠п╬п╩я▄ п╡ я│п©п╦п╫п╣ п╬п╠я▀я┤п╫п╬ п╢п╩п╦я┌я│я▐ п╠п╬п╩я▄я┬п╣ я┌я─я▒я┘ п╪п╣я│я▐я├п╣п╡ п╦ п╦п╪п╣п╣я┌ я┘п╟я─п╟п╨я┌п╣я─п╫я▀п╣ п╬я│п╬п╠п╣п╫п╫п╬я│я┌п╦. п·п╫п╟ п╪п╬п╤п╣я┌ п╫п╟я┤п╟я┌я▄я│я▐ п╢п╬ 40 п╩п╣я┌ п╦ п©п╬я│я┌п╣п©п╣п╫п╫п╬ я┐я│п╦п╩п╦п╡п╟я┌я▄я│я▐, п╟ п╫п╣ п╡п╬п╥п╫п╦п╨п╟я┌я▄ я─п╣п╥п╨п╬ п╡ п╬п╢п╦п╫ п╢п╣п╫я▄. п╖п╟я│я┌п╬ п©п╬п╪п╬пЁп╟я▌я┌ я┐п©я─п╟п╤п╫п╣п╫п╦я▐ п╦ я─п╟п╥п╪п╦п╫п╨п╟, п╟ п╫п╣ я┌п╬п╩я▄п╨п╬ п╬я┌п╢я▀я┘. п²п╣я│я┌п╣я─п╬п╦п╢п╫я▀п╣ п©я─п╬я┌п╦п╡п╬п╡п╬я│п©п╟п╩п╦я┌п╣п╩я▄п╫я▀п╣ п©я─п╣п©п╟я─п╟я┌я▀ п╫п╣я─п╣п╢п╨п╬ п╢п╟я▌я┌ п╥п╟п╪п╣я┌п╫п╬п╣ п╬п╠п╩п╣пЁя┤п╣п╫п╦п╣, я┘п╬я┌я▐ я█я┌п╬ п╫п╣ я▐п╡п╩я▐п╣я┌я│я▐ я│п╟п╪п╬я│я┌п╬я▐я┌п╣п╩я▄п╫я▀п╪ п╨я─п╦я┌п╣я─п╦п╣п╪ п╢п╦п╟пЁп╫п╬п╥п╟. п╒п╟п╨п╤п╣ п╡п╟п╤п╫п╬ п╬п╠я─п╟я┴п╟я┌я▄ п╡п╫п╦п╪п╟п╫п╦п╣ п╫п╟ п╠п╬п╩п╦ п╡ я▐пЁп╬п╢п╦я├п╟я┘, п©я▐я┌п╨п╟я┘ п╦ п╫п╟ я█п©п╦п╥п╬п╢я▀ б╚п©я─п╦п©я┐я┘п╟п╫п╦я▐б╩ я│я┐я│я┌п╟п╡п╬п╡. п▓я│я▒ я█я┌п╬ я┐п╨п╩п╟п╢я▀п╡п╟п╣я┌я│я▐ п╡ п╨п╟я─я┌п╦п╫я┐ я│п©п╬п╫п╢п╦п╩п╬п╟я─я┌я─п╦я┌п╟ п╦ я┌я─п╣п╠я┐п╣я┌ п©я─п╬п╡п╣я─п╨п╦.
п я│п╦п╪п©я┌п╬п╪п╟п╪ п╪п╬пЁя┐я┌ п╢п╬п╠п╟п╡п╩я▐я┌я▄я│я▐ п╬п╠я┴п╟я▐ я┐я│я┌п╟п╩п╬я│я┌я▄ п╦ я│п╫п╦п╤п╣п╫п╦п╣ п╡я▀п╫п╬я│п╩п╦п╡п╬я│я┌п╦, п╨п╬я┌п╬я─я▀п╣ п╫п╣ п╡я│п╣пЁп╢п╟ я│п╡я▐п╥я▀п╡п╟я▌я┌ я│п╬ я│п©п╦п╫п╬п╧. п╖п╣п╩п╬п╡п╣п╨ п╪п╬п╤п╣я┌ я┤я┐п╡я│я┌п╡п╬п╡п╟я┌я▄, я┤я┌п╬ я│я┌п╟п╩ п╠я▀я│я┌я─п╣п╣ я┐я┌п╬п╪п╩я▐я┌я▄я│я▐, я┘я┐п╤п╣ п©п╣я─п╣п╫п╬я│п╦я┌ п╫п╟пЁя─я┐п╥п╨п╦ п╦ п╪п╣п╫я▄я┬п╣ п╡я▀я│я▀п©п╟п╣я┌я│я▐. п≤п╫п╬пЁп╢п╟ п©п╬я▐п╡п╩я▐п╣я┌я│я▐ я┌я─п╣п╡п╬п╤п╫п╬я│я┌я▄ п╦п╥-п╥п╟ п╫п╣п©п╬п╫я▐я┌п╫п╬п╧ п╠п╬п╩п╦ п╦ п╬пЁя─п╟п╫п╦я┤п╣п╫п╦я▐ п╢п╡п╦п╤п╣п╫п╦п╧. п╜я┌п╬ п©п╬п╫я▐я┌п╫п╟я▐ я─п╣п╟п╨я├п╦я▐, п╫п╬ п╬п╫п╟ п╫п╣ п╢п╬п╩п╤п╫п╟ п╪п╣я┬п╟я┌я▄ п╬п╠я│п╩п╣п╢п╬п╡п╟п╫п╦я▌ п╦ п╩п╣я┤п╣п╫п╦я▌. п╖п╣п╪ я─п╟п╫я▄я┬п╣ п╡я▀я▐п╡п╩п╣п╫п╬ п╡п╬я│п©п╟п╩п╣п╫п╦п╣, я┌п╣п╪ п╪п╣п╫я▄я┬п╣ п╡я─п╣п╪п╣п╫п╦ п╬п╫п╬ п╡п╩п╦я▐п╣я┌ п╫п╟ я│я┐я│я┌п╟п╡я▀ п╦ я│п╡я▐п╥п╨п╦. п▓п╟п╤п╫п╟я▐ п╥п╟п╢п╟я┤п╟ Б─■ п╬я┌п╩п╦я┤п╦я┌я▄ я─п╟п╫п╫я▌я▌ п╠п╬п╩п╣п╥п╫я▄ п╬я┌ я─п╟я│п©я─п╬я│я┌я─п╟п╫я▒п╫п╫я▀я┘ б╚п╠я▀я┌п╬п╡я▀я┘б╩ п©я─п╦я┤п╦п╫ п╠п╬п╩п╦.
п∙я│п╩п╦ п╣я│я┌я▄ я│п╬п╪п╫п╣п╫п╦я▐, п╩я┐я┤я┬п╣ п╬я─п╦п╣п╫я┌п╦я─п╬п╡п╟я┌я▄я│я▐ п╫п╟ п╢п╦п╫п╟п╪п╦п╨я┐: я┤я┌п╬ п©я─п╬п╦я│я┘п╬п╢п╦я┌ я│ я│п╦п╪п©я┌п╬п╪п╟п╪п╦ я│п╬ п╡я─п╣п╪п╣п╫п╣п╪. п÷я─п╦ п╠п╬п╩п╣п╥п╫п╦ п▒п╣я┘я┌п╣я─п╣п╡п╟ я┘п╟я─п╟п╨я┌п╣я─п╫п╬ п©п╬я│я┌п╣п©п╣п╫п╫п╬п╣ б╚я─п╟я│п©п╬п╩п╥п╟п╫п╦п╣б╩ п©я─п╬п╠п╩п╣п╪я▀: я│п╫п╟я┤п╟п╩п╟ п©п╬я▐я│п╫п╦я├п╟, п╥п╟я┌п╣п╪ пЁя─я┐п╢п╫п╬п╧ п╬я┌п╢п╣п╩, п╥п╟я┌п╣п╪ п╬пЁя─п╟п╫п╦я┤п╣п╫п╦я▐ п©п╬п╡п╬я─п╬я┌п╬п╡ п╦ п╫п╟п╨п╩п╬п╫п╬п╡. п²п╣п╨п╬я┌п╬я─я▀п╣ п╩я▌п╢п╦ п╥п╟п╪п╣я┤п╟я▌я┌, я┤я┌п╬ я│я┌п╟п╩п╬ я┌я─я┐п╢п╫п╣п╣ пЁп╩я┐п╠п╬п╨п╬ п╡п╢п╬я┘п╫я┐я┌я▄ п╦п╩п╦ я│п╬я┘я─п╟п╫я▐я┌я▄ я─п╬п╡п╫я┐я▌ п╬я│п╟п╫п╨я┐. п■я─я┐пЁп╦п╣ п╬я┌п╪п╣я┤п╟я▌я┌ я┐я│я┌п╬п╧я┤п╦п╡я┐я▌ п╠п╬п╩я▄ п╡ п©я▐я┌п╨п╣, п╬я│п╬п╠п╣п╫п╫п╬ п©я─п╦ п©п╣я─п╡я▀я┘ я┬п╟пЁп╟я┘ я┐я┌я─п╬п╪. п╜я┌п╦ п©я─п╦п╥п╫п╟п╨п╦ п╫п╣ п╢п╬п╨п╟п╥я▀п╡п╟я▌я┌ п╢п╦п╟пЁп╫п╬п╥, п╫п╬ п©п╬п╢я│п╨п╟п╥я▀п╡п╟я▌я┌ п╫п╟п©я─п╟п╡п╩п╣п╫п╦п╣ п╬п╠я│п╩п╣п╢п╬п╡п╟п╫п╦я▐. п║п╟п╪п╬п╢п╦п╟пЁп╫п╬я│я┌п╦п╨п╟ п╥п╢п╣я│я▄ я┤п╟я│я┌п╬ п╬я┬п╦п╠п╬я┤п╫п╟, п©п╬я█я┌п╬п╪я┐ п╡п╟п╤п╣п╫ п©я─п╬я└п╣я│я│п╦п╬п╫п╟п╩я▄п╫я▀п╧ я─п╟п╥п╠п╬я─ я│п╦п╪п©я┌п╬п╪п╬п╡.

п·я│п╫п╬п╡п╫я▀п╣ я│п╦п╪п©я┌п╬п╪я▀ п╦ п╨п╟п╨ п╬п╫п╦ п╬я┴я┐я┴п╟я▌я┌я│я▐ п╡ п╤п╦п╥п╫п╦
п▒п╬п╩п╣п╥п╫я▄ п▒п╣я┘я┌п╣я─п╣п╡п╟ п╫п╣ п╦п╪п╣п╣я┌ п╬п╢п╫п╬пЁп╬ б╚п╦п╢п╣п╟п╩я▄п╫п╬пЁп╬б╩ п╫п╟п╠п╬я─п╟ я│п╦п╪п©я┌п╬п╪п╬п╡, п╫п╬ п╣я│я┌я▄ я┌п╦п©п╦я┤п╫я▀п╣ п©я─п╬я▐п╡п╩п╣п╫п╦я▐, п╨п╬я┌п╬я─я▀п╣ п©п╬п╡я┌п╬я─я▐я▌я┌я│я▐ я┐ п╪п╫п╬пЁп╦я┘ п©п╟я├п╦п╣п╫я┌п╬п╡. п╖п╟я┴п╣ п╡я│п╣пЁп╬ я─п╣я┤я▄ п╦п╢я▒я┌ п╬ п╠п╬п╩п╦ п╦ я│п╨п╬п╡п╟п╫п╫п╬я│я┌п╦ п╡ п╫п╦п╤п╫п╣п╧ я┤п╟я│я┌п╦ я│п©п╦п╫я▀, п╨п╬я┌п╬я─я▀п╣ п╪п╣я┬п╟я▌я┌ п╫п╬я─п╪п╟п╩я▄п╫п╬ я│п©п╟я┌я▄ п╦ п╢п╡п╦пЁп╟я┌я▄я│я▐ п©п╬ я┐я┌я─п╟п╪. пё п╫п╣п╨п╬я┌п╬я─я▀я┘ п╩я▌п╢п╣п╧ п╠п╬п╩я▄ п╬я┌п╢п╟я▒я┌ п╡ я▐пЁп╬п╢п╦я├я▀ п╦п╩п╦ п╡ п╥п╟п╢п╫я▌я▌ п©п╬п╡п╣я─я┘п╫п╬я│я┌я▄ п╠п╣п╢я─п╟, я┤я┌п╬ п╫п╟п©п╬п╪п╦п╫п╟п╣я┌ я─п╟п╢п╦п╨я┐п╩п╦я┌. п÷п╬я│я┌п╣п©п╣п╫п╫п╬ п╢п╦я│п╨п╬п╪я└п╬я─я┌ п╪п╬п╤п╣я┌ п©п╬п╢п╫п╦п╪п╟я┌я▄я│я▐ п╡я▀я┬п╣ п©п╬ п©п╬п╥п╡п╬п╫п╬я┤п╫п╦п╨я┐ п╦ п╥п╟я┌я─п╟пЁп╦п╡п╟я┌я▄ пЁя─я┐п╢п╫я┐я▌ п╨п╩п╣я┌п╨я┐. п·я┌п╢п╣п╩я▄п╫п╟я▐ п©я─п╬п╠п╩п╣п╪п╟ Б─■ я┐я┌п╬п╪п╩я▐п╣п╪п╬я│я┌я▄, п╦п╥-п╥п╟ п╨п╬я┌п╬я─п╬п╧ я│я┌я─п╟п╢п╟я▌я┌ я─п╟п╠п╬я┌п╟ п╦ п©я─п╦п╡я▀я┤п╫п╟я▐ п╟п╨я┌п╦п╡п╫п╬я│я┌я▄. п≤п╪п╣п╫п╫п╬ я│п╬я┤п╣я┌п╟п╫п╦п╣ п╤п╟п╩п╬п╠ п╦ п╦я┘ я┘п╟я─п╟п╨я┌п╣я─ п©п╬п╪п╬пЁп╟п╣я┌ п╡я─п╟я┤я┐ п╥п╟п©п╬п╢п╬п╥я─п╦я┌я▄ п╡п╬я│п©п╟п╩п╦я┌п╣п╩я▄п╫я┐я▌ п©я─п╦я┤п╦п╫я┐.
п п╫п╟п╦п╠п╬п╩п╣п╣ я┤п╟я│я┌я▀п╪ я│п╦п╪п©я┌п╬п╪п╟п╪ п╬я┌п╫п╬я│я▐я┌я│я▐ я│п╩п╣п╢я┐я▌я┴п╦п╣:
Б─╒ п▒п╬п╩я▄ п╦ я│п╨п╬п╡п╟п╫п╫п╬я│я┌я▄ п╡ п©п╬я▐я│п╫п╦я├п╣ п╦ п╨я─п╣я│я┌я├п╣, п╬я│п╬п╠п╣п╫п╫п╬ п╫п╬я┤я▄я▌ п╦ я┐я┌я─п╬п╪
Б─╒ пёп╩я┐я┤я┬п╣п╫п╦п╣ п©п╬я│п╩п╣ п╢п╡п╦п╤п╣п╫п╦я▐ п╦ я┐я┘я┐п╢я┬п╣п╫п╦п╣ п©п╬я│п╩п╣ п╢п╩п╦я┌п╣п╩я▄п╫п╬пЁп╬ п©п╬п╨п╬я▐
Б─╒ п▒п╬п╩я▄ п╡ я▐пЁп╬п╢п╦я├п╟я┘, п╦п╫п╬пЁп╢п╟ я│ б╚п©п╣я─п╣п╨п╩я▌я┤п╣п╫п╦п╣п╪б╩ я│я┌п╬я─п╬п╫я▀
Б─╒ п▒п╬п╩п╣п╥п╫п╣п╫п╫п╬я│я┌я▄ п©я▐я┌п╬п╨ п╦п╩п╦ п╢я─я┐пЁп╦я┘ п╪п╣я│я┌ п©я─п╦п╨я─п╣п©п╩п╣п╫п╦я▐ я│я┐я┘п╬п╤п╦п╩п╦п╧
Б─╒ п·пЁя─п╟п╫п╦я┤п╣п╫п╦п╣ п©п╬п╢п╡п╦п╤п╫п╬я│я┌п╦ пЁя─я┐п╢п╫п╬п╧ п╨п╩п╣я┌п╨п╦ п╦ п╢п╦я│п╨п╬п╪я└п╬я─я┌ п©я─п╦ пЁп╩я┐п╠п╬п╨п╬п╪ п╡п╢п╬я┘п╣
п║я┐я┌я┐п╩п╬я│я┌я▄ п╦ п╬я┴я┐я┴п╣п╫п╦п╣ б╚я│я┌я▐пЁп╦п╡п╟п╫п╦я▐б╩ я│п©п╦п╫я▀ п╬п╠я▀я┤п╫п╬ я└п╬я─п╪п╦я─я┐я▌я┌я│я▐ п╫п╣ я│я─п╟п╥я┐, п╟ п╫п╟ я└п╬п╫п╣ п╢п╩п╦я┌п╣п╩я▄п╫п╬пЁп╬ п╡п╬я│п©п╟п╩п╣п╫п╦я▐. п╖п╣п╩п╬п╡п╣п╨ п╪п╬п╤п╣я┌ п╥п╟п╪п╣я┤п╟я┌я▄, я┤я┌п╬ я│я┌п╟п╩ я─п╣п╤п╣ п©п╬п╡п╬я─п╟я┤п╦п╡п╟я┌я▄ п╨п╬я─п©я┐я│, п╟ п╡п╪п╣я│я┌п╬ я█я┌п╬пЁп╬ я─п╟п╥п╡п╬я─п╟я┤п╦п╡п╟п╣я┌я│я▐ п╡я│п╣п╪ я┌п╣п╩п╬п╪. пё я┤п╟я│я┌п╦ п©п╟я├п╦п╣п╫я┌п╬п╡ п╠п╬п╩я▐я┌ п©п╣я─п╦я└п╣я─п╦я┤п╣я│п╨п╦п╣ я│я┐я│я┌п╟п╡я▀ Б─■ п╨п╬п╩п╣п╫п╦, пЁп╬п╩п╣п╫п╬я│я┌п╬п©я▀, я┌п╟п╥п╬п╠п╣п╢я─п╣п╫п╫я▀п╣ я│я┐я│я┌п╟п╡я▀. п≤п╫п╬пЁп╢п╟ п╡п╬п╥п╫п╦п╨п╟я▌я┌ я█п©п╦п╥п╬п╢я▀ п©п╬п╨я─п╟я│п╫п╣п╫п╦я▐ п╦ п╠п╬п╩п╦ п╡ пЁп╩п╟п╥п╟я┘, п©п╬п╡я▀я┬п╣п╫п╫п╟я▐ я┤я┐п╡я│я┌п╡п╦я┌п╣п╩я▄п╫п╬я│я┌я▄ п╨ я│п╡п╣я┌я┐ п╦ я│п╩п╣п╥п╬я┌п╣я┤п╣п╫п╦п╣. п╜я┌п╬ п╪п╬п╤п╣я┌ я┐п╨п╟п╥я▀п╡п╟я┌я▄ п╫п╟ я┐п╡п╣п╦я┌ Б─■ п╬п╢п╫п╬ п╦п╥ п╡п╬п╥п╪п╬п╤п╫я▀я┘ п©я─п╬я▐п╡п╩п╣п╫п╦п╧ п╠п╬п╩п╣п╥п╫п╦. п÷я─п╦ я┌п╟п╨п╦я┘ я│п╦п╪п©я┌п╬п╪п╟я┘ п╡п╟п╤п╫п╬ п╬п╠я─п╟я┴п╟я┌я▄я│я▐ п╨ п╡я─п╟я┤я┐ я│я─п╬я┤п╫п╬, п©п╬я┌п╬п╪я┐ я┤я┌п╬ п╡п╬я│п©п╟п╩п╣п╫п╦п╣ пЁп╩п╟п╥ я┌я─п╣п╠я┐п╣я┌ п╠я▀я│я┌я─п╬пЁп╬ п╩п╣я┤п╣п╫п╦я▐.
п÷я─п╦ п╢п╩п╦я┌п╣п╩я▄п╫п╬п╪ я┌п╣я┤п╣п╫п╦п╦ п╠п╬п╩я▄ п╪п╬п╤п╣я┌ я│я┌п╟п╫п╬п╡п╦я┌я▄я│я▐ п╪п╣п╫п╣п╣ п╡я▀я─п╟п╤п╣п╫п╫п╬п╧, п╫п╬ п╬пЁя─п╟п╫п╦я┤п╣п╫п╦я▐ п╢п╡п╦п╤п╣п╫п╦я▐ Б─■ п╠п╬п╩п╣п╣ п╥п╟п╪п╣я┌п╫я▀п╪п╦. п╜я┌п╬ п©я─п╬п╦я│я┘п╬п╢п╦я┌ п©п╬я┌п╬п╪я┐, я┤я┌п╬ п╟п╨я┌п╦п╡п╫п╬п╣ п╡п╬я│п©п╟п╩п╣п╫п╦п╣ я│п╪п╣п╫я▐п╣я┌я│я▐ я│я┌я─я┐п╨я┌я┐я─п╫я▀п╪п╦ п╦п╥п╪п╣п╫п╣п╫п╦я▐п╪п╦ п╦ я└п╦п╨я│п╦я─п╬п╡п╟п╫п╫п╬п╧ я│п╨п╬п╡п╟п╫п╫п╬я│я┌я▄я▌. п▓ я┌п╟п╨п╬п╪ я│п╬я│я┌п╬я▐п╫п╦п╦ я┤п╣п╩п╬п╡п╣п╨я┐ я┌я─я┐п╢п╫п╬ п╢п╩п╦я┌п╣п╩я▄п╫п╬ я│п╦п╢п╣я┌я▄, п©п╬п╢п╫п╦п╪п╟я┌я▄ п©я─п╣п╢п╪п╣я┌я▀ я│ п©п╬п╩п╟, п╢п╣п╩п╟я┌я▄ п╫п╟п╨п╩п╬п╫я▀ п╦ п©п╬п╢п╢п╣я─п╤п╦п╡п╟я┌я▄ п╬я│п╟п╫п╨я┐. п▓ п╠я▀я┌я┐ п©п╬я▐п╡п╩я▐я▌я┌я│я▐ п╪п╣п╩п╨п╦п╣ п╬пЁя─п╟п╫п╦я┤п╣п╫п╦я▐: я┌я─я┐п╢п╫п╣п╣ п╥п╟п╡я▐п╥п╟я┌я▄ я┬п╫я┐я─п╨п╦, п©п╬п╡п╣я─п╫я┐я┌я▄ пЁп╬п╩п╬п╡я┐ п©я─п╦ п╡п╬п╤п╢п╣п╫п╦п╦, п╢п╬п╩пЁп╬ я│я┌п╬я▐я┌я▄ п╡ п╬я┤п╣я─п╣п╢п╦. п║п╡п╬п╣п╡я─п╣п╪п╣п╫п╫п╟я▐ я┌п╣я─п╟п©п╦я▐ п╦ я─п╣п╟п╠п╦п╩п╦я┌п╟я├п╦я▐ п╫п╟п©я─п╟п╡п╩п╣п╫я▀ п╫п╟ я┌п╬, я┤я┌п╬п╠я▀ я█я┌п╬я┌ я│я├п╣п╫п╟я─п╦п╧ п╫п╣ я─п╟п╥п╡п╦п╡п╟п╩я│я▐. п╖п╣п╪ я─п╟п╫я▄я┬п╣ п╫п╟я┤п╟я┌п╟ я─п╟п╠п╬я┌п╟ я│ п╠п╬п╩п╣п╥п╫я▄я▌, я┌п╣п╪ п╠п╬п╩я▄я┬п╣ я┬п╟п╫я│п╬п╡ я│п╬я┘я─п╟п╫п╦я┌я▄ пЁп╦п╠п╨п╬я│я┌я▄.
п я┌п╬ п╡ пЁя─я┐п©п©п╣ я─п╦я│п╨п╟ п╦ п©п╬я┤п╣п╪я┐ п╠п╬п╩п╣п╥п╫я▄ я┤п╟я┴п╣ п╡я│я┌я─п╣я┤п╟п╣я┌я│я▐ я┐ п╪я┐п╤я┤п╦п╫
п▒п╬п╩п╣п╥п╫я▄ п▒п╣я┘я┌п╣я─п╣п╡п╟ я┤п╟я┴п╣ п╫п╟я┤п╦п╫п╟п╣я┌я│я▐ п╡ п╪п╬п╩п╬п╢п╬п╪ п╡п╬п╥я─п╟я│я┌п╣, п╫п╣я─п╣п╢п╨п╬ п╡ 20Б─⌠40 п╩п╣я┌, я┌п╬ п╣я│я┌я▄ п╡ п©п╣я─п╦п╬п╢ п╟п╨я┌п╦п╡п╫п╬п╧ я─п╟п╠п╬я┌я▀ п╦ п╤п╦п╥п╫п╦. п≤я│я┌п╬я─п╦я┤п╣я│п╨п╦ я│я┤п╦я┌п╟п╩п╬я│я▄, я┤я┌п╬ п╠п╬п╩п╣п╥п╫я▄ п©я─п╣п╦п╪я┐я┴п╣я│я┌п╡п╣п╫п╫п╬ б╚п╪я┐п╤я│п╨п╟я▐б╩, п╫п╬ я│п╣п╧я┤п╟я│ п╦п╥п╡п╣я│я┌п╫п╬, я┤я┌п╬ п╤п╣п╫я┴п╦п╫я▀ я┌п╬п╤п╣ п╠п╬п╩п╣я▌я┌, п©я─п╬я│я┌п╬ п©я─п╬я▐п╡п╩п╣п╫п╦я▐ п╪п╬пЁя┐я┌ п╠я▀я┌я▄ п╪п╣п╫п╣п╣ я┌п╦п©п╦я┤п╫я▀п╪п╦. пё п╤п╣п╫я┴п╦п╫ я┤п╟я┴п╣ п©я─п╣п╬п╠п╩п╟п╢п╟я▌я┌ п╠п╬п╩п╦ п╡ п©п╣я─п╦я└п╣я─п╦я┤п╣я│п╨п╦я┘ я│я┐я│я┌п╟п╡п╟я┘ п╦ п╪п╣п╫я▄я┬п╣ п╡я▀я─п╟п╤п╣п╫я▀ п╦п╥п╪п╣п╫п╣п╫п╦я▐ п╫п╟ я─п╣п╫я┌пЁп╣п╫п╣ п╫п╟ я─п╟п╫п╫п╦я┘ я│я┌п╟п╢п╦я▐я┘. п≤п╥-п╥п╟ я█я┌п╬пЁп╬ п╢п╦п╟пЁп╫п╬п╥ п╦п╫п╬пЁп╢п╟ я│я┌п╟п╡я▐я┌ п©п╬п╥п╤п╣, я┤п╣п╪ я┘п╬я┌п╣п╩п╬я│я▄ п╠я▀. п▓п╟п╤п╫п╬ п╫п╣ п╬я─п╦п╣п╫я┌п╦я─п╬п╡п╟я┌я▄я│я▐ п╫п╟ я│я┌п╣я─п╣п╬я┌п╦п©я▀ п╦ п©я─п╬п╡п╣я─я▐я┌я▄ я│п╦п╪п©я┌п╬п╪я▀ п©п╬ я│я┐я┌п╦, п╟ п╫п╣ п©п╬ п©п╬п╩я┐. п═п╟п╫п╫я▐я▐ п╢п╦п╟пЁп╫п╬я│я┌п╦п╨п╟ п╡п╟п╤п╫п╟ п╡я│п╣п╪, п©п╬я┌п╬п╪я┐ я┤я┌п╬ п╡п╬я│п©п╟п╩п╣п╫п╦п╣ я─п╟п╥я─я┐я┬п╟п╣я┌ п╨п╟я┤п╣я│я┌п╡п╬ п╤п╦п╥п╫п╦ п╫п╣п╥п╟п╡п╦я│п╦п╪п╬ п╬я┌ п©п╬п╩п╟.
п п╩я▌я┤п╣п╡п╬п╧ я└п╟п╨я┌п╬я─ я─п╦я│п╨п╟ Б─■ п╫п╟я│п╩п╣п╢я│я┌п╡п╣п╫п╫п╟я▐ п©я─п╣п╢я─п╟я│п©п╬п╩п╬п╤п╣п╫п╫п╬я│я┌я▄, п╡ я┤п╟я│я┌п╫п╬я│я┌п╦ п╫п╟п╩п╦я┤п╦п╣ пЁп╣п╫п╣я┌п╦я┤п╣я│п╨п╬пЁп╬ п╪п╟я─п╨п╣я─п╟ HLA-B27. п╜я┌п╬я┌ п╪п╟я─п╨п╣я─ п╫п╣ п╬п╥п╫п╟я┤п╟п╣я┌, я┤я┌п╬ п╠п╬п╩п╣п╥п╫я▄ п╬п╠я▐п╥п╟я┌п╣п╩я▄п╫п╬ п╠я┐п╢п╣я┌, п╫п╬ п©п╬п╡я▀я┬п╟п╣я┌ п╡п╣я─п╬я▐я┌п╫п╬я│я┌я▄ п©я─п╦ п╫п╟п╩п╦я┤п╦п╦ я│п╦п╪п©я┌п╬п╪п╬п╡. п╒п╟п╨п╤п╣ п╦пЁя─п╟я▌я┌ я─п╬п╩я▄ п╬я│п╬п╠п╣п╫п╫п╬я│я┌п╦ п╦п╪п╪я┐п╫п╫п╬пЁп╬ п╬я┌п╡п╣я┌п╟ п╦ п©п╣я─п╣п╫п╣я│я▒п╫п╫я▀п╣ п╦п╫я└п╣п╨я├п╦п╦, п╨п╬я┌п╬я─я▀п╣ п╪п╬пЁя┐я┌ п╥п╟п©я┐я│п╨п╟я┌я▄ п╡п╬я│п©п╟п╩п╦я┌п╣п╩я▄п╫я▀п╣ я─п╣п╟п╨я├п╦п╦ я┐ п©я─п╣п╢я─п╟я│п©п╬п╩п╬п╤п╣п╫п╫я▀я┘ п╩я▌п╢п╣п╧. п·я┌п╢п╣п╩я▄п╫п╬ п╬п╠я│я┐п╤п╢п╟я▌я┌ п╡п╩п╦я▐п╫п╦п╣ п╨я┐я─п╣п╫п╦я▐, п©п╬я┌п╬п╪я┐ я┤я┌п╬ п╬п╫п╬ я│п╡я▐п╥п╟п╫п╬ я│ п╠п╬п╩п╣п╣ я┌я▐п╤я▒п╩я▀п╪ я┌п╣я┤п╣п╫п╦п╣п╪ п╦ я┘я┐п╢я┬п╦п╪п╦ я└я┐п╫п╨я├п╦п╬п╫п╟п╩я▄п╫я▀п╪п╦ п╦я│я┘п╬п╢п╟п╪п╦. п═п╦я│п╨ п╡я▀я┬п╣ я┐ я┌п╣я┘, я┐ п╨п╬пЁп╬ п╡ я│п╣п╪я▄п╣ я┐п╤п╣ п╣я│я┌я▄ я│п╩я┐я┤п╟п╦ я│п©п╬п╫п╢п╦п╩п╬п╟я─я┌я─п╦я┌п╬п╡, п©я│п╬я─п╦п╟п╥п╟, п╡п╬я│п©п╟п╩п╦я┌п╣п╩я▄п╫я▀я┘ п╥п╟п╠п╬п╩п╣п╡п╟п╫п╦п╧ п╨п╦я┬п╣я┤п╫п╦п╨п╟. п▓я│я▒ я█я┌п╬ Б─■ п©п╬п╡п╬п╢я▀ п╡п╫п╦п╪п╟я┌п╣п╩я▄п╫п╣п╣ п╬я┌п╫п╬я│п╦я┌я▄я│я▐ п╨ п╢п╩п╦я┌п╣п╩я▄п╫п╬п╧ п╠п╬п╩п╦ п╡ я│п©п╦п╫п╣ п╦ п╫п╣ п╥п╟я┌я▐пЁп╦п╡п╟я┌я▄ п╬п╠я│п╩п╣п╢п╬п╡п╟п╫п╦п╣.
п÷я─п╦ п©п╬п╢п╬п╥я─п╣п╫п╦п╦ п╫п╟ п╠п╬п╩п╣п╥п╫я▄ п╡п╟п╤п╫п╟ п╫п╣ я┌п╬п╩я▄п╨п╬ б╚пЁя─я┐п©п©п╟ я─п╦я│п╨п╟б╩, п╫п╬ п╦ я┘п╟я─п╟п╨я┌п╣я─ п╤п╟п╩п╬п╠. п∙я│п╩п╦ я┤п╣п╩п╬п╡п╣п╨ п╪п╬п╩п╬п╢п╬пЁп╬ п╡п╬п╥я─п╟я│я┌п╟ п╦п╪п╣п╣я┌ я┘я─п╬п╫п╦я┤п╣я│п╨я┐я▌ п╠п╬п╩я▄ п╡ п©п╬я▐я│п╫п╦я├п╣ я│ я┐я┌я─п╣п╫п╫п╣п╧ я│п╨п╬п╡п╟п╫п╫п╬я│я┌я▄я▌ п╦ я┐п╩я┐я┤я┬п╣п╫п╦п╣п╪ п╬я┌ п╢п╡п╦п╤п╣п╫п╦я▐, я█я┌п╬ я┐п╤п╣ п╢п╬я│я┌п╟я┌п╬я┤п╫я▀п╧ п©п╬п╡п╬п╢ п╢п╩я▐ п╨п╬п╫я│я┐п╩я▄я┌п╟я├п╦п╦. п╒п╟п╨п╤п╣ я│я┌п╬п╦я┌ п╬п╠я─п╟я┌п╦я┌я▄ п╡п╫п╦п╪п╟п╫п╦п╣ п╫п╟ п©п╬п╡я┌п╬я─я▐я▌я┴п╦п╣я│я▐ б╚п╫п╣п╬п╠я┼я▐я│п╫п╦п╪я▀п╣б╩ п╠п╬п╩п╦ п╡ п©я▐я┌п╨п╣ п╦п╩п╦ п©я─п╦п©я┐я┘п╟п╫п╦п╣ я│я┐я│я┌п╟п╡п╬п╡. п≤п╫п╬пЁп╢п╟ п╥п╟п╠п╬п╩п╣п╡п╟п╫п╦п╣ п╫п╟я┤п╦п╫п╟п╣я┌я│я▐ п©п╬я│п╩п╣ п╨п╦я┬п╣я┤п╫п╬п╧ п╦п╩п╦ я┐я─п╬пЁп╣п╫п╦я┌п╟п╩я▄п╫п╬п╧ п╦п╫я└п╣п╨я├п╦п╦, я┘п╬я┌я▐ п©я─я▐п╪п╟я▐ я│п╡я▐п╥я▄ п╫п╣ п╡я│п╣пЁп╢п╟ п╬я┤п╣п╡п╦п╢п╫п╟. п▓я─п╟я┤ п╬я├п╣п╫п╦п╡п╟п╣я┌ я│п╦п╪п©я┌п╬п╪я▀ п╨п╬п╪п©п╩п╣п╨я│п╫п╬, п©п╬я┌п╬п╪я┐ я┤я┌п╬ п╬п╢п╦п╫ я└п╟п╨я┌п╬я─ я│п╟п╪ п©п╬ я│п╣п╠п╣ п╢п╦п╟пЁп╫п╬п╥ п╫п╣ п©п╬п╢я┌п╡п╣я─п╤п╢п╟п╣я┌. п²п╬ я│п╬я┤п╣я┌п╟п╫п╦п╣ п©я─п╦п╥п╫п╟п╨п╬п╡ п©п╬п╪п╬пЁп╟п╣я┌ п╠я▀я│я┌я─п╣п╣ п©п╬п©п╟я│я┌я▄ п╫п╟ п╫я┐п╤п╫п╬п╣ п╬п╠я│п╩п╣п╢п╬п╡п╟п╫п╦п╣.
п▓п╟п╤п╫п╬ п©п╬п╫п╦п╪п╟я┌я▄, я┤я┌п╬ п╠п╬п╩п╣п╥п╫я▄ п╫п╣ я▐п╡п╩я▐п╣я┌я│я▐ я│п╩п╣п╢я│я┌п╡п╦п╣п╪ б╚п╫п╣п©я─п╟п╡п╦п╩я▄п╫п╬п╧ п╬я│п╟п╫п╨п╦б╩ п╦п╩п╦ б╚я│п╩п╟п╠п╬пЁп╬ п╪я▀я┬п╣я┤п╫п╬пЁп╬ п╨п╬я─я│п╣я┌п╟б╩, я┘п╬я┌я▐ я█я┌п╦ я└п╟п╨я┌п╬я─я▀ п╪п╬пЁя┐я┌ я┐я│п╦п╩п╦п╡п╟я┌я▄ п╢п╦я│п╨п╬п╪я└п╬я─я┌. п║п╬я│я┌п╬я▐п╫п╦п╣ п╪я▀я┬я├ п╡п╩п╦я▐п╣я┌ п╫п╟ я│п╟п╪п╬я┤я┐п╡я│я┌п╡п╦п╣, п╫п╬ п©п╣я─п╡п╬п©я─п╦я┤п╦п╫п╟ Б─■ п╦п╪п╪я┐п╫п╫п╬п╣ п╡п╬я│п©п╟п╩п╣п╫п╦п╣. п÷п╬я█я┌п╬п╪я┐ п╬п╢п╫п╦п╪п╦ я┐п©я─п╟п╤п╫п╣п╫п╦я▐п╪п╦ п╠п╬п╩п╣п╥п╫я▄ п╫п╣ б╚п╡я▀п╩п╣я┤п╦я┌я▄б╩, п╫п╬ я┐п©я─п╟п╤п╫п╣п╫п╦я▐ я▐п╡п╩я▐я▌я┌я│я▐ п╬п╠я▐п╥п╟я┌п╣п╩я▄п╫п╬п╧ я┤п╟я│я┌я▄я▌ п╨п╬п╫я┌я─п╬п╩я▐ я│п╦п╪п©я┌п╬п╪п╬п╡. п÷я─п╟п╡п╦п╩я▄п╫п╟я▐ я│я┌я─п╟я┌п╣пЁп╦я▐ п╬п╠я▀я┤п╫п╬ я│п╬я┤п╣я┌п╟п╣я┌ п╪п╣п╢п╦п╨п╟п╪п╣п╫я┌я▀, я└п╦п╥п╦я┤п╣я│п╨я┐я▌ п╟п╨я┌п╦п╡п╫п╬я│я┌я▄, п╬п╠я┐я┤п╣п╫п╦п╣ п©п╟я├п╦п╣п╫я┌п╟ п╦ п©я─п╬я└п╦п╩п╟п╨я┌п╦п╨я┐ п╬я│п╩п╬п╤п╫п╣п╫п╦п╧. п╖п╣п╪ п╠п╬п╩я▄я┬п╣ я┤п╣п╩п╬п╡п╣п╨ п©п╬п╫п╦п╪п╟п╣я┌ п╪п╣я┘п╟п╫п╦п╥п╪ п╠п╬п╩п╣п╥п╫п╦, я┌п╣п╪ п╩п╣пЁя┤п╣ п╣п╪я┐ я│п╬п╠п╩я▌п╢п╟я┌я▄ я─п╣п╨п╬п╪п╣п╫п╢п╟я├п╦п╦ п╦ п╬я┌я│п╩п╣п╤п╦п╡п╟я┌я▄ п╦п╥п╪п╣п╫п╣п╫п╦я▐. п╜я┌п╬ п╢п╣п╩п╟п╣я┌ п╩п╣я┤п╣п╫п╦п╣ п╠п╬п╩п╣п╣ п©я─п╣п╢я│п╨п╟п╥я┐п╣п╪я▀п╪ п╦ я█я└я└п╣п╨я┌п╦п╡п╫я▀п╪.
п÷я─п╦я┤п╦п╫я▀ п╦ я┌я─п╦пЁпЁп╣я─я▀: я┤я┌п╬ п╦п╥п╡п╣я│я┌п╫п╬ п╫п╟ я│п╣пЁп╬п╢п╫я▐
п╒п╬я┤п╫я┐я▌ п╣п╢п╦п╫я│я┌п╡п╣п╫п╫я┐я▌ п©я─п╦я┤п╦п╫я┐ п╠п╬п╩п╣п╥п╫п╦ п▒п╣я┘я┌п╣я─п╣п╡п╟ п╫п╟п╥п╡п╟я┌я▄ п╫п╣п╩я▄п╥я▐, п©п╬я┌п╬п╪я┐ я┤я┌п╬ я█я┌п╬ п╪п╫п╬пЁп╬п╨п╬п╪п©п╬п╫п╣п╫я┌п╫п╬п╣ п╥п╟п╠п╬п╩п╣п╡п╟п╫п╦п╣. п²п╟п╦п╠п╬п╩п╣п╣ п©я─п╦п╥п╫п╟п╫п╫п╟я▐ п╪п╬п╢п╣п╩я▄ Б─■ я│п╬я┤п╣я┌п╟п╫п╦п╣ пЁп╣п╫п╣я┌п╦я┤п╣я│п╨п╬п╧ п©я─п╣п╢я─п╟я│п©п╬п╩п╬п╤п╣п╫п╫п╬я│я┌п╦ п╦ я└п╟п╨я┌п╬я─п╬п╡ я│я─п╣п╢я▀, п╨п╬я┌п╬я─я▀п╣ п╥п╟п©я┐я│п╨п╟я▌я┌ п╡п╬я│п©п╟п╩п╣п╫п╦п╣. п⌠п╣п╫п╣я┌п╦я┤п╣я│п╨п╦п╧ п╪п╟я─п╨п╣я─ HLA-B27 п╡я│я┌я─п╣я┤п╟п╣я┌я│я▐ я┐ п╪п╫п╬пЁп╦я┘ п©п╟я├п╦п╣п╫я┌п╬п╡, п╫п╬ п╢п╟п╩п╣п╨п╬ п╫п╣ я┐ п╡я│п╣я┘ п╫п╬я│п╦я┌п╣п╩п╣п╧ я─п╟п╥п╡п╦п╡п╟п╣я┌я│я▐ п╠п╬п╩п╣п╥п╫я▄. п╜я┌п╬ п╬п╥п╫п╟я┤п╟п╣я┌, я┤я┌п╬ пЁп╣п╫п╣я┌п╦п╨п╟ я│п╬п╥п╢п╟я▒я┌ б╚я└п╬п╫б╩, п╟ п╢п╟п╩я▄п╫п╣п╧я┬п╣п╣ п╥п╟п╡п╦я│п╦я┌ п╬я┌ п╦п╪п╪я┐п╫п╫п╬п╧ я─п╣п╟п╨я├п╦п╦ п╦ п╡п╫п╣я┬п╫п╦я┘ п╡п╬п╥п╢п╣п╧я│я┌п╡п╦п╧. п▓п╟п╤п╫я┐я▌ я─п╬п╩я▄ п╦пЁя─п╟п╣я┌ п╪п╦п╨я─п╬п╠п╦п╬я┌п╟ п╨п╦я┬п╣я┤п╫п╦п╨п╟ п╦ я┌п╬, п╨п╟п╨ п╦п╪п╪я┐п╫п╦я┌п╣я┌ п╡п╥п╟п╦п╪п╬п╢п╣п╧я│я┌п╡я┐п╣я┌ я│ п╠п╟п╨я┌п╣я─п╦я▐п╪п╦ п╦ п╡п╦я─я┐я│п╟п╪п╦. п·п╢п╫п╟п╨п╬ я█я┌п╦ п©я─п╬я├п╣я│я│я▀ я│п╩п╬п╤п╫я▀, п╦ я│п╟п╪ п©п╟я├п╦п╣п╫я┌ п╫п╣ п╪п╬п╤п╣я┌ б╚п╡я▀я┤п╦я│п╩п╦я┌я▄б╩ п©я─п╦я┤п╦п╫я┐ п╠п╣п╥ п╬п╠я│п╩п╣п╢п╬п╡п╟п╫п╦п╧.
п п╡п╬п╥п╪п╬п╤п╫я▀п╪ я┌я─п╦пЁпЁп╣я─п╟п╪ п╬я┌п╫п╬я│я▐я┌ п╫п╣п╨п╬я┌п╬я─я▀п╣ п╦п╫я└п╣п╨я├п╦п╦, п©п╬я│п╩п╣ п╨п╬я┌п╬я─я▀я┘ п╬я─пЁп╟п╫п╦п╥п╪ п╥п╟п©я┐я│п╨п╟п╣я┌ п╥п╟я┌я▐п╤п╫п╬п╧ п╡п╬я│п©п╟п╩п╦я┌п╣п╩я▄п╫я▀п╧ п╬я┌п╡п╣я┌. пё я┤п╟я│я┌п╦ п╩я▌п╢п╣п╧ я│п╦п╪п©я┌п╬п╪я▀ п©п╬я▐п╡п╩я▐я▌я┌я│я▐ п©п╬я│п╩п╣ я┐я─п╬пЁп╣п╫п╦я┌п╟п╩я▄п╫я▀я┘ п╦п╩п╦ п╨п╦я┬п╣я┤п╫я▀я┘ я█п©п╦п╥п╬п╢п╬п╡, п╫п╬ п╢п╟п╩п╣п╨п╬ п╫п╣ п╡я│п╣пЁп╢п╟ я█я┌п╬ п╥п╟п╪п╣я┌п╫п╬. п╒п╟п╨п╤п╣ п╬п╠я│я┐п╤п╢п╟п╣я┌я│я▐ п╡п╩п╦я▐п╫п╦п╣ я┘я─п╬п╫п╦я┤п╣я│п╨п╬пЁп╬ я│я┌я─п╣я│я│п╟ п╦ п╫п╣п╢п╬я│я▀п©п╟, п╨п╬я┌п╬я─я▀п╣ я┐я│п╦п╩п╦п╡п╟я▌я┌ п╡п╬я│п©п╟п╩п╦я┌п╣п╩я▄п╫я┐я▌ п╟п╨я┌п╦п╡п╫п╬я│я┌я▄ п╦ я│п╫п╦п╤п╟я▌я┌ п©п╬я─п╬пЁ п╠п╬п╩п╦. п я┐я─п╣п╫п╦п╣ я│я┤п╦я┌п╟п╣я┌я│я▐ п╫п╣п╠п╩п╟пЁп╬п©я─п╦я▐я┌п╫я▀п╪ я└п╟п╨я┌п╬я─п╬п╪ я┌п╣я┤п╣п╫п╦я▐: п╬п╫п╬ я┐я┘я┐п╢я┬п╟п╣я┌ я│п╬я│я┌п╬я▐п╫п╦п╣ я│п╬я│я┐п╢п╬п╡ п╦ я┌п╨п╟п╫п╣п╧, я┐я│п╦п╩п╦п╡п╟п╣я┌ п╡п╬я│п©п╟п╩п╦я┌п╣п╩я▄п╫я▀п╣ п©я─п╬я├п╣я│я│я▀ п╦ п╪п╬п╤п╣я┌ я│п╫п╦п╤п╟я┌я▄ я█я└я└п╣п╨я┌п╦п╡п╫п╬я│я┌я▄ я┌п╣я─п╟п©п╦п╦. п╒я─п╟п╡п╪п╟ п©п╬п╥п╡п╬п╫п╬я┤п╫п╦п╨п╟ п╫п╣ я│я┤п╦я┌п╟п╣я┌я│я▐ п╢п╬п╨п╟п╥п╟п╫п╫п╬п╧ б╚п©я─п╦я┤п╦п╫п╬п╧б╩, п╫п╬ п╠п╬п╩я▄ п©п╬я│п╩п╣ я┌я─п╟п╡п╪я▀ п╦п╫п╬пЁп╢п╟ п╪п╟я│п╨п╦я─я┐п╣я┌ п╫п╟я┤п╟п╩п╬ п╥п╟п╠п╬п╩п╣п╡п╟п╫п╦я▐ п╦ п╬я┌п╨п╩п╟п╢я▀п╡п╟п╣я┌ п╢п╦п╟пЁп╫п╬я│я┌п╦п╨я┐. п▓п╟п╤п╫п╬ п╫п╣ п╦я│п╨п╟я┌я▄ б╚п╡п╦п╫п╬п╡п╟я┌я▀п╧ я└п╟п╨я┌п╬я─б╩, п╟ я│п╬я│я─п╣п╢п╬я┌п╬я┤п╦я┌я▄я│я▐ п╫п╟ п©п╬п╢я┌п╡п╣я─п╤п╢п╣п╫п╦п╦ п╢п╦п╟пЁп╫п╬п╥п╟ п╦ п╨п╬п╫я┌я─п╬п╩п╣ п╡п╬я│п©п╟п╩п╣п╫п╦я▐.
п∙я│я┌я▄ я│п╦я┌я┐п╟я├п╦п╦, п╨п╬пЁп╢п╟ я│п╦п╪п©я┌п╬п╪я▀ п©п╬я┘п╬п╤п╦ п╫п╟ п╠п╬п╩п╣п╥п╫я▄ п▒п╣я┘я┌п╣я─п╣п╡п╟, п╫п╬ я│п╡я▐п╥п╟п╫я▀ я│ п╢я─я┐пЁп╬п╧ п©я─п╬п╠п╩п╣п╪п╬п╧. п²п╟п©я─п╦п╪п╣я─, п╢п╩п╦я┌п╣п╩я▄п╫я▀п╣ п╠п╬п╩п╦ п╡ п©п╬я▐я│п╫п╦я├п╣ п╪п╬пЁя┐я┌ п╠я▀я┌я▄ п©я─п╦ п©п╣я─п╣пЁя─я┐п╥п╨п╣, пЁя─я▀п╤п╣ п╢п╦я│п╨п╟, я│п©п╟п╥п╪п╣ п╪я▀я┬я├, п╢п╣я└п╦я├п╦я┌п╣ п╢п╡п╦п╤п╣п╫п╦я▐ п╦п╩п╦ п©я─п╦ п╟я─я┌я─п╬п╥п╣ я└п╟я│п╣я┌п╬я┤п╫я▀я┘ я│я┐я│я┌п╟п╡п╬п╡. п·я┌п╩п╦я┤п╦п╣ п╡ я┌п╬п╪, я┤я┌п╬ п©я─п╦ я█я┌п╦я┘ я│п╬я│я┌п╬я▐п╫п╦я▐я┘ я┤п╟я│я┌п╬ п╩п╣пЁя┤п╣ п╡ п©п╬п╨п╬п╣ п╦ я┘я┐п╤п╣ п©я─п╦ п╫п╟пЁя─я┐п╥п╨п╣, я┘п╬я┌я▐ п╠я▀п╡п╟я▌я┌ п╦я│п╨п╩я▌я┤п╣п╫п╦я▐. п÷п╬я█я┌п╬п╪я┐ п╡я─п╟я┤я┐ п╡п╟п╤п╫п╬ п╥п╟п╢п╟я┌я▄ п╪п╫п╬пЁп╬ я┐я┌п╬я┤п╫я▐я▌я┴п╦я┘ п╡п╬п©я─п╬я│п╬п╡: п╨п╬пЁп╢п╟ п╠п╬п╩п╦я┌, п╨п╟п╨ п╡п╩п╦я▐п╣я┌ я│п╬п╫, я┤я┌п╬ п©п╬п╪п╬пЁп╟п╣я┌, п╣я│я┌я▄ п╩п╦ я│п╨п╬п╡п╟п╫п╫п╬я│я┌я▄ п╦ я│п╬п©я┐я┌я│я┌п╡я┐я▌я┴п╦п╣ я│п╦п╪п©я┌п╬п╪я▀. п≤п╫п╬пЁп╢п╟ п©я─п╟п╡п╦п╩я▄п╫я▀п╧ п╢п╦п╟пЁп╫п╬п╥ я│я┌п╟п╡п╦я┌я│я▐ п╫п╣ я│ п©п╣я─п╡п╬пЁп╬ п╡п╦п╥п╦я┌п╟, п╦ я█я┌п╬ п╫п╬я─п╪п╟п╩я▄п╫п╬, п╣я│п╩п╦ п╬п╠я│п╩п╣п╢п╬п╡п╟п╫п╦п╣ п╦п╢я▒я┌ п©п╬я█я┌п╟п©п╫п╬. п⌠п╩п╟п╡п╫п╟я▐ я├п╣п╩я▄ Б─■ п╫п╣ я┐п©я┐я│я┌п╦я┌я▄ п╡п╬я│п©п╟п╩п╦я┌п╣п╩я▄п╫я┐я▌ п©я─п╦я┤п╦п╫я┐ я┌п╟п╪, пЁп╢п╣ п╬п╫п╟ п╢п╣п╧я│я┌п╡п╦я┌п╣п╩я▄п╫п╬ п╣я│я┌я▄.
п²п╟п╩п╦я┤п╦п╣ я┌я─п╦пЁпЁп╣я─п╬п╡ п╫п╣ п╬п╥п╫п╟я┤п╟п╣я┌, я┤я┌п╬ я┤п╣п╩п╬п╡п╣п╨ п╪п╬п╤п╣я┌ п©п╬п╩п╫п╬я│я┌я▄я▌ п╨п╬п╫я┌я─п╬п╩п╦я─п╬п╡п╟я┌я▄ п╠п╬п╩п╣п╥п╫я▄ я┌п╬п╩я▄п╨п╬ п╦п╥п╪п╣п╫п╣п╫п╦п╣п╪ п╬п╠я─п╟п╥п╟ п╤п╦п╥п╫п╦. п²п╬ п╬п╠я─п╟п╥ п╤п╦п╥п╫п╦ п╡п╩п╦я▐п╣я┌ п╫п╟ п╡я▀я─п╟п╤п╣п╫п╫п╬я│я┌я▄ я│п╦п╪п©я┌п╬п╪п╬п╡, п©п╣я─п╣п╫п╬я│п╦п╪п╬я│я┌я▄ п╩п╣я┤п╣п╫п╦я▐ п╦ я─п╦я│п╨ п╬я│п╩п╬п╤п╫п╣п╫п╦п╧. п·я│п╬п╠п╣п╫п╫п╬ п╡п╟п╤п╫я▀ я└п╦п╥п╦я┤п╣я│п╨п╟я▐ п╟п╨я┌п╦п╡п╫п╬я│я┌я▄, п╨п╬п╫я┌я─п╬п╩я▄ п╡п╣я│п╟, п╨п╟я┤п╣я│я┌п╡п╬ я│п╫п╟ п╦ п╬я┌п╨п╟п╥ п╬я┌ п╨я┐я─п╣п╫п╦я▐. п╜я┌п╦ п╪п╣я─я▀ п╫п╣ п╥п╟п╪п╣п╫я▐я▌я┌ я┌п╣я─п╟п©п╦я▌, п╫п╬ п©п╬п╪п╬пЁп╟я▌я┌ я│п╫п╦п╥п╦я┌я▄ п╫п╟пЁя─я┐п╥п╨я┐ п╫п╟ п©п╬п╥п╡п╬п╫п╬я┤п╫п╦п╨ п╦ я┐п╩я┐я┤я┬п╦я┌я▄ я└я┐п╫п╨я├п╦п╬п╫п╟п╩я▄п╫п╬я│я┌я▄. п╒п╟п╨п╤п╣ п╦п╪п╣п╣я┌ п╥п╫п╟я┤п╣п╫п╦п╣ пЁя─п╟п╪п╬я┌п╫п╟я▐ п╬я─пЁп╟п╫п╦п╥п╟я├п╦я▐ я─п╟п╠п╬я┤п╣пЁп╬ п╪п╣я│я┌п╟ п╦ я─п╣пЁя┐п╩я▐я─п╫я▀п╣ п©п╣я─п╣я─я▀п╡я▀ п©я─п╦ я│п╦п╢я▐я┤п╣п╧ я─п╟п╠п╬я┌п╣. п▓я│я▒ я█я┌п╬ п╡п╪п╣я│я┌п╣ я│п╬п╥п╢п╟я▒я┌ я┐я│п╩п╬п╡п╦я▐, п╡ п╨п╬я┌п╬я─я▀я┘ п╩п╣я┤п╣п╫п╦я▌ п©я─п╬я┴п╣ б╚я┐п╢п╣я─п╤п╦п╡п╟я┌я▄б╩ п╠п╬п╩п╣п╥п╫я▄ п╡ я─п╣п╪п╦я│я│п╦п╦.

п■п╦п╟пЁп╫п╬я│я┌п╦п╨п╟: п╨п╟п╨п╦п╣ п╬п╠я│п╩п╣п╢п╬п╡п╟п╫п╦я▐ п╢п╣п╧я│я┌п╡п╦я┌п╣п╩я▄п╫п╬ п╡п╟п╤п╫я▀
п■п╦п╟пЁп╫п╬я│я┌п╦п╨п╟ п╠п╬п╩п╣п╥п╫п╦ п▒п╣я┘я┌п╣я─п╣п╡п╟ п╬п©п╦я─п╟п╣я┌я│я▐ п╫п╟ я│п╬я┤п╣я┌п╟п╫п╦п╣ я│п╦п╪п©я┌п╬п╪п╬п╡, п╬я│п╪п╬я┌я─п╟ п╦ я─п╣п╥я┐п╩я▄я┌п╟я┌п╬п╡ п╬п╠я│п╩п╣п╢п╬п╡п╟п╫п╦п╧. п·п╢п╫п╬пЁп╬ п╟п╫п╟п╩п╦п╥п╟ п╦п╩п╦ п╬п╢п╫п╬пЁп╬ я│п╫п╦п╪п╨п╟ п╬п╠я▀я┤п╫п╬ п╫п╣п╢п╬я│я┌п╟я┌п╬я┤п╫п╬, п╬я│п╬п╠п╣п╫п╫п╬ п╫п╟ я─п╟п╫п╫п╣п╧ я│я┌п╟п╢п╦п╦. п▓я─п╟я┤ п╬я├п╣п╫п╦п╡п╟п╣я┌ я┘п╟я─п╟п╨я┌п╣я─ п╠п╬п╩п╦, п╢п╩п╦я┌п╣п╩я▄п╫п╬я│я┌я▄ я│п╨п╬п╡п╟п╫п╫п╬я│я┌п╦, п©п╬п╢п╡п╦п╤п╫п╬я│я┌я▄ п©п╬п╥п╡п╬п╫п╬я┤п╫п╦п╨п╟, я│п╬я│я┌п╬я▐п╫п╦п╣ я│я┐я│я┌п╟п╡п╬п╡ п╦ п╪п╣я│я┌ п©я─п╦п╨я─п╣п©п╩п╣п╫п╦я▐ я│я┐я┘п╬п╤п╦п╩п╦п╧. п╒п╟п╨п╤п╣ я┐я┌п╬я┤п╫я▐я▌я┌я│я▐ я█п©п╦п╥п╬п╢я▀ п╡п╬я│п©п╟п╩п╣п╫п╦я▐ пЁп╩п╟п╥, п╨п╬п╤п╦ п╦ п╨п╦я┬п╣я┤п╫п╦п╨п╟, п©п╬я┌п╬п╪я┐ я┤я┌п╬ п╬п╫п╦ п╪п╬пЁя┐я┌ п╠я▀я┌я▄ я│п╡я▐п╥п╟п╫я▀ я│п╬ я│п©п╬п╫п╢п╦п╩п╬п╟я─я┌я─п╦я┌п╟п╪п╦. п╖п╣п╪ я┌п╬я┤п╫п╣п╣ я│п╬п╠я─п╟п╫ п╟п╫п╟п╪п╫п╣п╥, я┌п╣п╪ п©я─п╟п╡п╦п╩я▄п╫п╣п╣ п╡я▀п╠п╦я─п╟п╣я┌я│я▐ п╫п╟п╠п╬я─ п╦я│я│п╩п╣п╢п╬п╡п╟п╫п╦п╧. п╖п╟я│я┌п╬ п╦п╪п╣п╫п╫п╬ п°п═п╒ п©п╬п╪п╬пЁп╟п╣я┌ я┐п╡п╦п╢п╣я┌я▄ я─п╟п╫п╫п╦п╣ п╡п╬я│п©п╟п╩п╦я┌п╣п╩я▄п╫я▀п╣ п╦п╥п╪п╣п╫п╣п╫п╦я▐ п╢п╬ я┌п╬пЁп╬, п╨п╟п╨ п╬п╫п╦ я│я┌п╟п╫я┐я┌ п╥п╟п╪п╣я┌п╫я▀ п╫п╟ я─п╣п╫я┌пЁп╣п╫п╣.
п·п╠я▀я┤п╫п╬ п╦я│п©п╬п╩я▄п╥я┐я▌я┌я│я▐ я│п╩п╣п╢я┐я▌я┴п╦п╣ п╪п╣я┌п╬п╢я▀ п╦ п╟п╫п╟п╩п╦п╥я▀:
Б─╒ п░п╫п╟п╩п╦п╥я▀ п╨я─п╬п╡п╦ п╫п╟ п╪п╟я─п╨п╣я─я▀ п╡п╬я│п©п╟п╩п╣п╫п╦я▐ (п║п·п╜, п║-я─п╣п╟п╨я┌п╦п╡п╫я▀п╧ п╠п╣п╩п╬п╨)
Б─╒ п⌠п╣п╫п╣я┌п╦я┤п╣я│п╨п╦п╧ п╪п╟я─п╨п╣я─ HLA-B27 п╨п╟п╨ п╢п╬п©п╬п╩п╫п╦я┌п╣п╩я▄п╫я▀п╧ я└п╟п╨я┌п╬я─ п╬я├п╣п╫п╨п╦ я─п╦я│п╨п╟
Б─╒ п°п═п╒ п╨я─п╣я│я┌я├п╬п╡п╬-п©п╬п╢п╡п╥п╢п╬я┬п╫я▀я┘ я│п╬я┤п╩п╣п╫п╣п╫п╦п╧ п╢п╩я▐ п╡я▀я▐п╡п╩п╣п╫п╦я▐ я─п╟п╫п╫п╣пЁп╬ п╡п╬я│п©п╟п╩п╣п╫п╦я▐
Б─╒ п═п╣п╫я┌пЁп╣п╫п╬пЁя─п╟я└п╦я▐ п╢п╩я▐ п╬я├п╣п╫п╨п╦ я│я└п╬я─п╪п╦я─п╬п╡п╟п╡я┬п╦я┘я│я▐ я│я┌я─я┐п╨я┌я┐я─п╫я▀я┘ п╦п╥п╪п╣п╫п╣п╫п╦п╧
Б─╒ п·я├п╣п╫п╨п╟ я└я┐п╫п╨я├п╦п╦ п╢я▀я┘п╟п╫п╦я▐ п╦ п©п╬п╢п╡п╦п╤п╫п╬я│я┌п╦ пЁя─я┐п╢п╫п╬п╧ п╨п╩п╣я┌п╨п╦ п©я─п╦ п╤п╟п╩п╬п╠п╟я┘ п╫п╟ я│я┌п╣я│п╫п╣п╫п╦п╣
п■п╦я└я└п╣я─п╣п╫я├п╦п╟п╩я▄п╫п╟я▐ п╢п╦п╟пЁп╫п╬я│я┌п╦п╨п╟ п╡п╟п╤п╫п╟ п©п╬я┌п╬п╪я┐, я┤я┌п╬ п©п╬я┘п╬п╤п╦п╣ я│п╦п╪п©я┌п╬п╪я▀ п╠я▀п╡п╟я▌я┌ п©я─п╦ п╪п╫п╬пЁп╦я┘ п╥п╟п╠п╬п╩п╣п╡п╟п╫п╦я▐я┘ п©п╬п╥п╡п╬п╫п╬я┤п╫п╦п╨п╟. п▓я─п╟я┤ п╪п╬п╤п╣я┌ я│п╬п©п╬я│я┌п╟п╡п╩я▐я┌я▄ п©я─п╦п╥п╫п╟п╨п╦ я│ п╬я│я┌п╣п╬я┘п╬п╫п╢я─п╬п╥п╬п╪, я─п╟п╢п╦п╨я┐п╩п╬п©п╟я┌п╦п╣п╧, п©п╬я│п╩п╣п╢я│я┌п╡п╦я▐п╪п╦ я┌я─п╟п╡п╪, п╡п╬я│п©п╟п╩п╦я┌п╣п╩я▄п╫я▀п╪п╦ п╟я─я┌я─п╦я┌п╟п╪п╦ п╦ п╢я─я┐пЁп╦п╪п╦ я│п©п╬п╫п╢п╦п╩п╬п╟я─я┌я─п╦я┌п╟п╪п╦. п÷я─п╦ п╫п╣п╬п╠я┘п╬п╢п╦п╪п╬я│я┌п╦ п╫п╟п╥п╫п╟я┤п╟я▌я┌я│я▐ п╢п╬п©п╬п╩п╫п╦я┌п╣п╩я▄п╫я▀п╣ п╦я│я│п╩п╣п╢п╬п╡п╟п╫п╦я▐, я┤я┌п╬п╠я▀ п╦я│п╨п╩я▌я┤п╦я┌я▄ п╦п╫я└п╣п╨я├п╦п╬п╫п╫я▀п╣ п╦ п╬п╫п╨п╬п╩п╬пЁп╦я┤п╣я│п╨п╦п╣ п©я─п╦я┤п╦п╫я▀ п╠п╬п╩п╦, я┘п╬я┌я▐ п╬п╫п╦ п╡я│я┌я─п╣я┤п╟я▌я┌я│я▐ я─п╣п╤п╣. п╒п╟п╨п╤п╣ п╪п╬пЁя┐я┌ п╬я├п╣п╫п╦п╡п╟я┌я▄я│я▐ я│п╬п©я┐я┌я│я┌п╡я┐я▌я┴п╦п╣ я│п╬я│я┌п╬я▐п╫п╦я▐, п╫п╟п©я─п╦п╪п╣я─ п╬я│я┌п╣п╬п©п╬я─п╬п╥, п╨п╬я┌п╬я─я▀п╧ п©п╬п╡я▀я┬п╟п╣я┌ я─п╦я│п╨ п©п╣я─п╣п╩п╬п╪п╬п╡. пёя┌п╬я┤п╫п╣п╫п╦п╣ п╢п╦п╟пЁп╫п╬п╥п╟ п©п╬п╪п╬пЁп╟п╣я┌ п╦п╥п╠п╣п╤п╟я┌я▄ п╫п╣п╫я┐п╤п╫я▀я┘ п©я─п╬я├п╣п╢я┐я─ п╦ п╫п╟п©я─п╟п╡п╦я┌я▄ п╩п╣я┤п╣п╫п╦п╣ я┌п╬я┤п╫п╬ п╡ я├п╣п╩я▄. п╖п╣п╪ я─п╟п╫я▄я┬п╣ п©п╬п╢я┌п╡п╣я─п╤п╢я▒п╫ п╡п╬я│п©п╟п╩п╦я┌п╣п╩я▄п╫я▀п╧ я┘п╟я─п╟п╨я┌п╣я─ п╠п╬п╩п╦, я┌п╣п╪ п╠я▀я│я┌я─п╣п╣ я┐п╢п╟я▒я┌я│я▐ я┐п╪п╣п╫я▄я┬п╦я┌я▄ я│п╦п╪п©я┌п╬п╪я▀ п╦ п╬я│я┌п╟п╫п╬п╡п╦я┌я▄ п©я─п╬пЁя─п╣я│я│п╦я─п╬п╡п╟п╫п╦п╣.
п÷п╬я│п╩п╣ п©п╬я│я┌п╟п╫п╬п╡п╨п╦ п╢п╦п╟пЁп╫п╬п╥п╟ п╬п╠я│п╩п╣п╢п╬п╡п╟п╫п╦я▐ п╬п╠я▀я┤п╫п╬ п©я─п╬п╢п╬п╩п╤п╟я▌я┌я│я▐, п©п╬я┌п╬п╪я┐ я┤я┌п╬ п╡п╟п╤п╫п╬ п╬я┌я│п╩п╣п╤п╦п╡п╟я┌я▄ п╟п╨я┌п╦п╡п╫п╬я│я┌я▄ п╠п╬п╩п╣п╥п╫п╦. п╜я┌п╬ п╡п╨п╩я▌я┤п╟п╣я┌ п╨п╬п╫я┌я─п╬п╩я▄ я│п╦п╪п©я┌п╬п╪п╬п╡, п╟п╫п╟п╩п╦п╥п╬п╡ п╡п╬я│п©п╟п╩п╣п╫п╦я▐ п╦ п╦п╫п╬пЁп╢п╟ п©п╬п╡я┌п╬я─п╫я▀п╣ п╦я│я│п╩п╣п╢п╬п╡п╟п╫п╦я▐ п©п╬ п©п╬п╨п╟п╥п╟п╫п╦я▐п╪. п╕п╣п╩я▄ п╪п╬п╫п╦я┌п╬я─п╦п╫пЁп╟ Б─■ п©п╬п╫я▐я┌я▄, п╢п╬я│я┌п╦пЁп╟п╣я┌я│я▐ п╩п╦ я─п╣п╪п╦я│я│п╦я▐ п╦ п╫п╣я┌ п╩п╦ п╬я│п╩п╬п╤п╫п╣п╫п╦п╧. п÷п╟я├п╦п╣п╫я┌я┐ п©п╬п╩п╣п╥п╫п╬ п╡п╣я│я┌п╦ п╨п╬я─п╬я┌п╨п╦п╧ п╢п╫п╣п╡п╫п╦п╨: п╫п╟я│п╨п╬п╩я▄п╨п╬ п╡я▀я─п╟п╤п╣п╫п╟ п╠п╬п╩я▄, я│п╨п╬п╩я▄п╨п╬ п╢п╩п╦я┌я│я▐ я┐я┌я─п╣п╫п╫я▐я▐ я│п╨п╬п╡п╟п╫п╫п╬я│я┌я▄, я┤я┌п╬ п╪п╣п╫я▐п╣я┌я│я▐ п©я─п╦ п╫п╟пЁя─я┐п╥п╨п╣. п╜я┌п╦ п╫п╟п╠п╩я▌п╢п╣п╫п╦я▐ п©п╬п╪п╬пЁп╟я▌я┌ п╡я─п╟я┤я┐ п╨п╬я─я─п╣п╨я┌п╦я─п╬п╡п╟я┌я▄ п╩п╣я┤п╣п╫п╦п╣. п■п╦п╟пЁп╫п╬п╥ Б─■ п╫п╣ б╚я▐я─п╩я▀п╨б╩, п╟ я│я┌п╟я─я┌п╬п╡п╟я▐ я┌п╬я┤п╨п╟ п╢п╩я▐ п©п╩п╟п╫п╦я─п╬п╡п╟п╫п╦я▐ п╢п╬п╩пЁп╬я│я─п╬я┤п╫п╬п╧ я│я┌я─п╟я┌п╣пЁп╦п╦.
п║ я┤п╣п╪ п╠п╬п╩п╣п╥п╫я▄ п▒п╣я┘я┌п╣я─п╣п╡п╟ я┤п╟я┴п╣ п╡я│п╣пЁп╬ п©я┐я┌п╟я▌я┌
п║п╟п╪п╟я▐ я┤п╟я│я┌п╟я▐ п©я┐я┌п╟п╫п╦я├п╟ Б─■ я│ п╢п╣пЁп╣п╫п╣я─п╟я┌п╦п╡п╫я▀п╪п╦ п╦п╥п╪п╣п╫п╣п╫п╦я▐п╪п╦ п©п╬п╥п╡п╬п╫п╬я┤п╫п╦п╨п╟, п╨п╬я┌п╬я─я▀п╣ п╡ п╠я▀я┌я┐ п╫п╟п╥я▀п╡п╟я▌я┌ п╬я│я┌п╣п╬я┘п╬п╫п╢я─п╬п╥п╬п╪. п÷я─п╦ п╬я│я┌п╣п╬я┘п╬п╫п╢я─п╬п╥п╣ п╠п╬п╩я▄ я┤п╟я│я┌п╬ я┐я│п╦п╩п╦п╡п╟п╣я┌я│я▐ п©п╬я│п╩п╣ п╫п╟пЁя─я┐п╥п╬п╨ п╦ я┐п╪п╣п╫я▄я┬п╟п╣я┌я│я▐ п©п╬я│п╩п╣ п╬я┌п╢я▀я┘п╟, я┌п╬пЁп╢п╟ п╨п╟п╨ п©я─п╦ п╡п╬я│п©п╟п╩п╦я┌п╣п╩я▄п╫п╬п╪ п©я─п╬я├п╣я│я│п╣ п╫п╣я─п╣п╢п╨п╬ п╫п╟п╬п╠п╬я─п╬я┌. п∙я┴я▒ п╬п╢п╫п╬ я│я┘п╬п╢я│я┌п╡п╬ Б─■ п╦я─я─п╟п╢п╦п╟я├п╦я▐ п╠п╬п╩п╦ п╡ я▐пЁп╬п╢п╦я├я┐ п╦п╩п╦ п╫п╬пЁя┐, я┤я┌п╬ п╪п╬п╤п╣я┌ п╫п╟п©п╬п╪п╦п╫п╟я┌я▄ я─п╟п╢п╦п╨я┐п╩п╦я┌. п÷я─п╦ я█я┌п╬п╪ п©я─п╦я┤п╦п╫я▀ п╪п╬пЁя┐я┌ п╠я▀я┌я▄ я─п╟п╥п╫я▀п╪п╦: п©я─п╦ я│п©п╬п╫п╢п╦п╩п╬п╟я─я┌я─п╦я┌п╣ п╠п╬п╩я▄ я│п╡я▐п╥п╟п╫п╟ я│ п╡п╬я│п©п╟п╩п╣п╫п╦п╣п╪, п╟ п©я─п╦ я─п╟п╢п╦п╨я┐п╩п╬п©п╟я┌п╦п╦ Б─■ я│ я─п╟п╥п╢я─п╟п╤п╣п╫п╦п╣п╪ п╫п╣я─п╡п╫п╬пЁп╬ п╨п╬я─п╣я┬п╨п╟. п²п╣я─п╣п╢п╨п╬ п╩я▌п╢п╦ п╢п╬п╩пЁп╬ п╩п╣я┤п╟я┌я│я▐ п╪п╟п╥я▐п╪п╦ п╦ б╚п©я─п╬пЁя─п╣п╡п╟п╫п╦я▐п╪п╦б╩, п©п╬п╩я┐я┤п╟я▐ п╨я─п╟я┌п╨п╬п╡я─п╣п╪п╣п╫п╫п╬п╣ п╬п╠п╩п╣пЁя┤п╣п╫п╦п╣ п╦ п╬я┌п╨п╩п╟п╢я▀п╡п╟я▐ п╢п╦п╟пЁп╫п╬я│я┌п╦п╨я┐. п÷п╬я█я┌п╬п╪я┐ п©я─п╦п╫я├п╦п©п╦п╟п╩я▄п╫п╬ п╡п╟п╤п╣п╫ п╬я│п╪п╬я┌я─ п╦ п©я─п╟п╡п╦п╩я▄п╫я▀п╣ п╬п╠я│п╩п╣п╢п╬п╡п╟п╫п╦я▐.
п╒п╟п╨п╤п╣ п╠п╬п╩п╣п╥п╫я▄ п©я┐я┌п╟я▌я┌ я│ п╪я▀я┬п╣я┤п╫я▀п╪п╦ я│п©п╟п╥п╪п╟п╪п╦ п╦ п©п╬я│п╩п╣п╢я│я┌п╡п╦я▐п╪п╦ п╪п╟п╩п╬п©п╬п╢п╡п╦п╤п╫п╬пЁп╬ п╬п╠я─п╟п╥п╟ п╤п╦п╥п╫п╦. п÷я─п╦ я│п©п╟п╥п╪п╣ п╠п╬п╩я▄ п╬п╠я▀я┤п╫п╬ п╦п╪п╣п╣я┌ я┤я▒я┌п╨я┐я▌ я│п╡я▐п╥я▄ я│ п╫п╣я┐п╢п╬п╠п╫я▀п╪ п╢п╡п╦п╤п╣п╫п╦п╣п╪, п╫п╟пЁя─я┐п╥п╨п╬п╧ п╦п╩п╦ п©п╣я─п╣п╬я┘п╩п╟п╤п╢п╣п╫п╦п╣п╪, п╦ п©я─п╬я┘п╬п╢п╦я┌ п╥п╟ п╢п╫п╦ п╦п╩п╦ п╫п╣п╢п╣п╩п╦. п÷я─п╦ п╠п╬п╩п╣п╥п╫п╦ п▒п╣я┘я┌п╣я─п╣п╡п╟ я│п╦п╪п©я┌п╬п╪я▀ п╢п╣я─п╤п╟я┌я│я▐ п╢п╬п╩я▄я┬п╣, я┤п╟я│я┌п╬ п╪п╣я│я▐я├п╟п╪п╦, п╦ п╦п╪п╣я▌я┌ я┘п╟я─п╟п╨я┌п╣я─п╫я▀п╣ б╚я┐я┌я─п╣п╫п╫п╦п╣б╩ п╬я│п╬п╠п╣п╫п╫п╬я│я┌п╦. п∙я┴я▒ п╬п╢п╦п╫ п╡п╟я─п╦п╟п╫я┌ Б─■ п╟я─я┌я─п╦я┌я▀ п╢я─я┐пЁп╬п╧ п©я─п╦я─п╬п╢я▀, п╡п╨п╩я▌я┤п╟я▐ я─п╣п╡п╪п╟я┌п╬п╦п╢п╫я▀п╧ п╟я─я┌я─п╦я┌, я┘п╬я┌я▐ я┐ п╫п╣пЁп╬ п╦п╫п╬п╧ я┌п╦п© п©п╬я─п╟п╤п╣п╫п╦я▐ я│я┐я│я┌п╟п╡п╬п╡ п╦ п╢я─я┐пЁп╦п╣ п╩п╟п╠п╬я─п╟я┌п╬я─п╫я▀п╣ п©я─п╦п╥п╫п╟п╨п╦. п≤п╫п╬пЁп╢п╟ я│п╩п╬п╤п╫п╬я│я┌п╦ п╡п╬п╥п╫п╦п╨п╟я▌я┌ п©я─п╦ я│п╬я┤п╣я┌п╟п╫п╦п╦ п©я─п╬п╠п╩п╣п╪, п╨п╬пЁп╢п╟ я┐ я┤п╣п╩п╬п╡п╣п╨п╟ п╣я│я┌я▄ п╦ п╢п╣пЁп╣п╫п╣я─п╟я┌п╦п╡п╫я▀п╣ п╦п╥п╪п╣п╫п╣п╫п╦я▐, п╦ п╡п╬я│п©п╟п╩п╦я┌п╣п╩я▄п╫п╬п╣ п╥п╟п╠п╬п╩п╣п╡п╟п╫п╦п╣. п▓ я┌п╟п╨п╦я┘ я│п╩я┐я┤п╟я▐я┘ п╡п╟п╤п╫п╬ я─п╟п╥п╢п╣п╩п╦я┌я▄ п╡п╨п╩п╟п╢ п╨п╟п╤п╢п╬пЁп╬ я└п╟п╨я┌п╬я─п╟ п╦ п©п╬п╢п╬п╠я─п╟я┌я▄ п╨п╬п╪п╠п╦п╫п╦я─п╬п╡п╟п╫п╫я┐я▌ я┌п╟п╨я┌п╦п╨я┐.
п╒я─п╣п╡п╬п╤п╫я▀п╣ п©я─п╦п╥п╫п╟п╨п╦, п©я─п╦ п╨п╬я┌п╬я─я▀я┘ п╫я┐п╤п╫п╬ п╬я│п╬п╠п╣п╫п╫п╬ п╡п╫п╦п╪п╟я┌п╣п╩я▄п╫п╬ я─п╟п╥п╠п╦я─п╟я┌я▄я│я▐ я│ п©я─п╦я┤п╦п╫п╬п╧ п╠п╬п╩п╦, п╬я┌п╫п╬я│я▐я┌я│я▐ п╨ я┌п╟п╨ п╫п╟п╥я▀п╡п╟п╣п╪я▀п╪ б╚п╨я─п╟я│п╫я▀п╪ я└п╩п╟пЁп╟п╪б╩. п╜я┌п╬ п╫п╣ п╬п╥п╫п╟я┤п╟п╣я┌ п╠п╬п╩п╣п╥п╫я▄ п▒п╣я┘я┌п╣я─п╣п╡п╟, п╫п╬ я┌я─п╣п╠я┐п╣я┌ я│я─п╬я┤п╫п╬п╧ п╨п╬п╫я│я┐п╩я▄я┌п╟я├п╦п╦ п╦ п╦я│п╨п╩я▌я┤п╣п╫п╦я▐ п╬п©п╟я│п╫я▀я┘ я│п╬я│я┌п╬я▐п╫п╦п╧. п п╫п╦п╪ п╬я┌п╫п╬я│я▐я┌ я│п╦п╩я▄п╫я┐я▌ п╠п╬п╩я▄ я│ п╩п╦я┘п╬я─п╟п╢п╨п╬п╧, п╫п╣п╬п╠я┼я▐я│п╫п╦п╪п╬п╣ п©п╬я┘я┐п╢п╣п╫п╦п╣, п╡я▀я─п╟п╤п╣п╫п╫я┐я▌ я│п╩п╟п╠п╬я│я┌я▄, п©п╬я│п╩п╣п╢я│я┌п╡п╦я▐ я┌я─п╟п╡п╪я▀, п╫п╟я─я┐я┬п╣п╫п╦я▐ п╪п╬я┤п╣п╦я│п©я┐я│п╨п╟п╫п╦я▐, п©я─п╬пЁя─п╣я│я│п╦я─я┐я▌я┴я┐я▌ п╫п╣п╡я─п╬п╩п╬пЁп╦я┤п╣я│п╨я┐я▌ я│п╦п╪п©я┌п╬п╪п╟я┌п╦п╨я┐. п÷я─п╦ я┌п╟п╨п╦я┘ я│п╦п╪п©я┌п╬п╪п╟я┘ п╡п╟п╤п╫п╬ п╫п╣ п╤п╢п╟я┌я▄ п╦ п╫п╣ п╥п╟п╫п╦п╪п╟я┌я▄я│я▐ я│п╟п╪п╬п╩п╣я┤п╣п╫п╦п╣п╪. п▓я─п╟я┤ п╠я▀я│я┌я─п╬ п╬п©я─п╣п╢п╣п╩п╦я┌, п╨п╟п╨п╦п╣ п╬п╠я│п╩п╣п╢п╬п╡п╟п╫п╦я▐ п╫я┐п╤п╫я▀ п╡ п©п╣я─п╡я┐я▌ п╬я┤п╣я─п╣п╢я▄. п╜я┌п╬ п©п╬п╪п╬пЁп╟п╣я┌ п╫п╣ п©я─п╬п©я┐я│я┌п╦я┌я▄ я│п╦я┌я┐п╟я├п╦п╦, п╨п╬пЁп╢п╟ п╫я┐п╤п╫п╟ п╫п╣ п©п╩п╟п╫п╬п╡п╟я▐, п╟ п╫п╣п╬я┌п╩п╬п╤п╫п╟я▐ п©п╬п╪п╬я┴я▄.
п∙я│п╩п╦ б╚п╬п╠я▀я┤п╫п╬п╣ п╩п╣я┤п╣п╫п╦п╣ я│п©п╦п╫я▀б╩ п╫п╣ п╢п╟я▒я┌ я┐я│я┌п╬п╧я┤п╦п╡п╬пЁп╬ я─п╣п╥я┐п╩я▄я┌п╟я┌п╟, я█я┌п╬ я┌п╬п╤п╣ п©п╬п╡п╬п╢ п©п╣я─п╣я│п╪п╬я┌я─п╣я┌я▄ п╢п╦п╟пЁп╫п╬п╥. п÷я─п╦ п╠п╬п╩п╣п╥п╫п╦ п▒п╣я┘я┌п╣я─п╣п╡п╟ я█я└я└п╣п╨я┌п╦п╡п╫п╬я│я┌я▄ я┤п╟я│я┌п╬ п©п╬я▐п╡п╩я▐п╣я┌я│я▐, п╨п╬пЁп╢п╟ п╩п╣я┤п╣п╫п╦п╣ п╫п╟п©я─п╟п╡п╩п╣п╫п╬ п╫п╟ п╡п╬я│п©п╟п╩п╣п╫п╦п╣ п╦ п©п╬п╢п╢п╣я─п╤п╦п╡п╟п╣я┌я│я▐ я┐п©я─п╟п╤п╫п╣п╫п╦я▐п╪п╦. п²п╣п©я─п╟п╡п╦п╩я▄п╫п╬ п©п╬п╢п╬п╠я─п╟п╫п╫я▀п╣ п╫п╟пЁя─я┐п╥п╨п╦ п╦ я┘п╟п╬я┌п╦я┤п╫я▀п╣ п╪п╟п╫я┐п╟п╩я▄п╫я▀п╣ п╡п╪п╣я┬п╟я┌п╣п╩я▄я│я┌п╡п╟ п╪п╬пЁя┐я┌ я┐я┘я┐п╢я┬п╟я┌я▄ я│п╟п╪п╬я┤я┐п╡я│я┌п╡п╦п╣. п÷п╬я█я┌п╬п╪я┐ п╡п╟п╤п╫п╟ я│я┌я─я┐п╨я┌я┐я─п╫п╟я▐ п©я─п╬пЁя─п╟п╪п╪п╟: п╪п╣п╢п╦п╨п╟п╪п╣п╫я┌п╬п╥п╫я▀п╧ п╨п╬п╫я┌я─п╬п╩я▄ п╡п╬я│п©п╟п╩п╣п╫п╦я▐, п╠п╣п╥п╬п©п╟я│п╫п╟я▐ я└п╦п╥п╦я┤п╣я│п╨п╟я▐ п╟п╨я┌п╦п╡п╫п╬я│я┌я▄, п╬п╠я┐я┤п╣п╫п╦п╣ п©я─п╟п╡п╦п╩я▄п╫п╬п╧ п╬я│п╟п╫п╨п╣ п╦ п╢я▀я┘п╟п╫п╦я▌. п╖п╣п╪ п╪п╣п╫я▄я┬п╣ я█п╨я│п©п╣я─п╦п╪п╣п╫я┌п╬п╡ б╚п╫п╟я┐пЁп╟п╢б╩, я┌п╣п╪ п╠я▀я│я┌я─п╣п╣ я│я┌п╟п╫п╬п╡п╦я┌я│я▐ п©п╬п╫я▐я┌п╫п╬, я┤я┌п╬ п╢п╣п╧я│я┌п╡п╦я┌п╣п╩я▄п╫п╬ п©п╬п╪п╬пЁп╟п╣я┌. п·я│п╬п╥п╫п╟п╫п╫я▀п╧ п©п╬п╢я┘п╬п╢ я│п╫п╦п╤п╟п╣я┌ я┌я─п╣п╡п╬п╤п╫п╬я│я┌я▄ п╦ п╡п╬п╥п╡я─п╟я┴п╟п╣я┌ п╬я┴я┐я┴п╣п╫п╦п╣ я┐п©я─п╟п╡п╩я▐п╣п╪п╬я│я┌п╦.
п≈п╟я▐п╡п╨п╟ п©я─п╦п╫я▐я┌п╟

п⌡п╣я┤п╣п╫п╦п╣: п╨п╟п╨п╦п╣ я├п╣п╩п╦ я│я┌п╟п╡я▐я┌ п╦ я┤я┌п╬ п╬п╠я▀я┤п╫п╬ п╫п╟п╥п╫п╟я┤п╟я▌я┌
п⌡п╣я┤п╣п╫п╦п╣ п╠п╬п╩п╣п╥п╫п╦ п▒п╣я┘я┌п╣я─п╣п╡п╟ п╫п╟п©я─п╟п╡п╩п╣п╫п╬ п╫п╟ я│п╫п╦п╤п╣п╫п╦п╣ п╡п╬я│п©п╟п╩п╣п╫п╦я▐, я┐п╪п╣п╫я▄я┬п╣п╫п╦п╣ п╠п╬п╩п╦ п╦ я│п╬я┘я─п╟п╫п╣п╫п╦п╣ п©п╬п╢п╡п╦п╤п╫п╬я│я┌п╦ п©п╬п╥п╡п╬п╫п╬я┤п╫п╦п╨п╟ п╦ я│я┐я│я┌п╟п╡п╬п╡. п⌠п╩п╟п╡п╫п╟я▐ я├п╣п╩я▄ Б─■ п╢п╬п╠п╦я┌я▄я│я▐ я─п╣п╪п╦я│я│п╦п╦ п╦п╩п╦ п╪п╦п╫п╦п╪п╟п╩я▄п╫п╬п╧ п╟п╨я┌п╦п╡п╫п╬я│я┌п╦ п╠п╬п╩п╣п╥п╫п╦, я┤я┌п╬п╠я▀ я┤п╣п╩п╬п╡п╣п╨ п╤п╦п╩ п╪п╟п╨я│п╦п╪п╟п╩я▄п╫п╬ п╬п╠я▀я┤п╫п╬п╧ п╤п╦п╥п╫я▄я▌. п╒п╣я─п╟п©п╦я▐ п©п╬п╢п╠п╦я─п╟п╣я┌я│я▐ п╦п╫п╢п╦п╡п╦п╢я┐п╟п╩я▄п╫п╬ п╦ п╪п╬п╤п╣я┌ п╪п╣п╫я▐я┌я▄я│я▐ я│п╬ п╡я─п╣п╪п╣п╫п╣п╪ п╡ п╥п╟п╡п╦я│п╦п╪п╬я│я┌п╦ п╬я┌ п╟п╨я┌п╦п╡п╫п╬я│я┌п╦ п©я─п╬я├п╣я│я│п╟. п·п╠я▀я┤п╫п╬ п╩п╣я┤п╣п╫п╦п╣ п╡п╨п╩я▌я┤п╟п╣я┌ п╪п╣п╢п╦п╨п╟п╪п╣п╫я┌я▀ п╦ п╬п╠я▐п╥п╟я┌п╣п╩я▄п╫я┐я▌ п©я─п╬пЁя─п╟п╪п╪я┐ я┐п©я─п╟п╤п╫п╣п╫п╦п╧, п©п╬я┌п╬п╪я┐ я┤я┌п╬ п╠п╣п╥ п╢п╡п╦п╤п╣п╫п╦я▐ я─п╦я│п╨ я│п╨п╬п╡п╟п╫п╫п╬я│я┌п╦ п╦ п╢п╣я└п╬я─п╪п╟я├п╦п╧ п╡я▀я┬п╣. п▓п╟п╤п╫п╬ п©п╬п╫п╦п╪п╟я┌я▄, я┤я┌п╬ п╩п╣я┤п╣п╫п╦п╣ Б─■ я█я┌п╬ п╫п╣ б╚п╨я┐я─я│ п╫п╟ п╪п╣я│я▐я├б╩, п╟ п╢п╩п╦я┌п╣п╩я▄п╫п╟я▐ я│я┌я─п╟я┌п╣пЁп╦я▐ я│ я─п╣пЁя┐п╩я▐я─п╫п╬п╧ п╬я├п╣п╫п╨п╬п╧ я█я└я└п╣п╨я┌п╟. п╖п╣п╪ я─п╟п╫я▄я┬п╣ я┐п╢п╟я▒я┌я│я▐ я│я┌п╟п╠п╦п╩п╦п╥п╦я─п╬п╡п╟я┌я▄ п╡п╬я│п©п╟п╩п╣п╫п╦п╣, я┌п╣п╪ п╪п╣п╫я▄я┬п╣ п╡п╣я─п╬я▐я┌п╫п╬я│я┌я▄ п╫п╣п╬п╠я─п╟я┌п╦п╪я▀я┘ п╦п╥п╪п╣п╫п╣п╫п╦п╧.
п▓ п╪п╣п╢п╦п╨п╟п╪п╣п╫я┌п╬п╥п╫п╬п╧ я┌п╣я─п╟п©п╦п╦ я┤п╟я│я┌п╬ п╦я│п©п╬п╩я▄п╥я┐я▌я┌ п╫п╣я│п╨п╬п╩я▄п╨п╬ я┐я─п╬п╡п╫п╣п╧ п©п╬п╢я┘п╬п╢п╟ п╡ п╥п╟п╡п╦я│п╦п╪п╬я│я┌п╦ п╬я┌ я┌я▐п╤п╣я│я┌п╦:
Б─╒ п²п╣я│я┌п╣я─п╬п╦п╢п╫я▀п╣ п©я─п╬я┌п╦п╡п╬п╡п╬я│п©п╟п╩п╦я┌п╣п╩я▄п╫я▀п╣ п©я─п╣п©п╟я─п╟я┌я▀ п╢п╩я▐ п╨п╬п╫я┌я─п╬п╩я▐ п╠п╬п╩п╦ п╦ п╡п╬я│п©п╟п╩п╣п╫п╦я▐
Б─╒ п▒п╦п╬п╩п╬пЁп╦я┤п╣я│п╨п╦п╣ п©я─п╣п©п╟я─п╟я┌я▀ (п╫п╟п©я─п╦п╪п╣я─, п╦п╫пЁп╦п╠п╦я┌п╬я─я▀ п╓п²п·-н╠ п╦п╩п╦ п≤п⌡-17) п©я─п╦ п╡я▀я│п╬п╨п╬п╧ п╟п╨я┌п╦п╡п╫п╬я│я┌п╦ п╦ п╫п╣п╢п╬я│я┌п╟я┌п╬я┤п╫п╬п╪ я█я└я└п╣п╨я┌п╣ п╠п╟п╥п╬п╡п╬п╧ я┌п╣я─п╟п©п╦п╦
Б─╒ п÷я─п╣п©п╟я─п╟я┌я▀ п╢п╩я▐ п╨п╬п╫я┌я─п╬п╩я▐ п©п╣я─п╦я└п╣я─п╦я┤п╣я│п╨п╬пЁп╬ п╟я─я┌я─п╦я┌п╟ п©п╬ п©п╬п╨п╟п╥п╟п╫п╦я▐п╪ п╡я─п╟я┤п╟
Б─╒ п⌡п╣п╨п╟я─я│я┌п╡п╟ п╢п╩я▐ п©я─п╬я└п╦п╩п╟п╨я┌п╦п╨п╦ п╦ п╩п╣я┤п╣п╫п╦я▐ п╬я│я┌п╣п╬п©п╬я─п╬п╥п╟ п©я─п╦ п╡я▀я▐п╡п╩п╣п╫п╫п╬п╪ я│п╫п╦п╤п╣п╫п╦п╦ п©п╩п╬я┌п╫п╬я│я┌п╦ п╨п╬я│я┌п╦
Б─╒ п║я─п╣п╢я│я┌п╡п╟ п╪п╣я│я┌п╫п╬пЁп╬ п©я─п╦п╪п╣п╫п╣п╫п╦я▐ п╦ п╡п╫я┐я┌я─п╦я│я┐я│я┌п╟п╡п╫я▀п╣ п╦п╫я┼п╣п╨я├п╦п╦ п╡ п╬я┌п╢п╣п╩я▄п╫я▀я┘ я│п╦я┌я┐п╟я├п╦я▐я┘ п©п╬ я─п╣я┬п╣п╫п╦я▌ я│п©п╣я├п╦п╟п╩п╦я│я┌п╟
п²п╣п╪п╣п╢п╦п╨п╟п╪п╣п╫я┌п╬п╥п╫я▀п╣ п╪п╣я┌п╬п╢я▀ п©п╬п╢п╠п╦я─п╟я▌я┌я│я▐ п╨п╟п╨ п©п╬п╢п╢п╣я─п╤п╨п╟: п╩п╣я┤п╣п╠п╫п╟я▐ я└п╦п╥п╨я┐п╩я▄я┌я┐я─п╟, п╢я▀я┘п╟я┌п╣п╩я▄п╫я▀п╣ я┐п©я─п╟п╤п╫п╣п╫п╦я▐, п©п╬я│я┌я┐я─п╟п╩я▄п╫п╟я▐ я┌я─п╣п╫п╦я─п╬п╡п╨п╟, п╪я▐пЁп╨п╦п╣ п╪п╣я┌п╬п╢я▀ я└п╦п╥п╦п╬я┌п╣я─п╟п©п╦п╦ п╦ п╪п╟я│я│п╟п╤ п©п╬ п©п╬п╨п╟п╥п╟п╫п╦я▐п╪. п▓п╟п╤п╫п╬, я┤я┌п╬п╠я▀ п╩я▌п╠я▀п╣ п©я─п╬я├п╣п╢я┐я─я▀ п╫п╟п╥п╫п╟я┤п╟п╩п╦я│я▄ я│ я┐я┤я▒я┌п╬п╪ п╟п╨я┌п╦п╡п╫п╬я│я┌п╦ п╡п╬я│п©п╟п╩п╣п╫п╦я▐ п╦ я│п╬я│я┌п╬я▐п╫п╦я▐ п©п╬п╥п╡п╬п╫п╬я┤п╫п╦п╨п╟. п²п╣п╨п╬я┌п╬я─я▀п╣ п╪п╣я┌п╬п╢я▀ п╪п╬пЁя┐я┌ я┐п╪п╣п╫я▄я┬п╟я┌я▄ п╠п╬п╩я▄ п╦ п╪я▀я┬п╣я┤п╫п╬п╣ п╫п╟п©я─я▐п╤п╣п╫п╦п╣, п╫п╬ п╬п╫п╦ п╫п╣ п╥п╟п╪п╣п╫я▐я▌я┌ я┌п╣я─п╟п©п╦я▌, п╨п╬я┌п╬я─п╟я▐ п╨п╬п╫я┌я─п╬п╩п╦я─я┐п╣я┌ п╦п╪п╪я┐п╫п╫п╬п╣ п╡п╬я│п©п╟п╩п╣п╫п╦п╣. п⌡п╓п я│я┤п╦я┌п╟п╣я┌я│я▐ п╬п╢п╫п╬п╧ п╦п╥ п╨п╩я▌я┤п╣п╡я▀я┘ я┤п╟я│я┌п╣п╧ п╩п╣я┤п╣п╫п╦я▐, п©п╬я┌п╬п╪я┐ я┤я┌п╬ п©п╬п╪п╬пЁп╟п╣я┌ я│п╬я┘я─п╟п╫п╦я┌я▄ п╟п╪п©п╩п╦я┌я┐п╢я┐ п╢п╡п╦п╤п╣п╫п╦п╧ п╦ п©п╬п╢п╢п╣я─п╤п╟я┌я▄ п╪я▀я┬п╣я┤п╫я▀п╧ п╨п╬я─я│п╣я┌. п╒п╟п╨п╤п╣ п©п╬п╩п╣п╥п╫я▀ я┐п©я─п╟п╤п╫п╣п╫п╦я▐ п╫п╟ я─п╟я│п╨я─я▀я┌п╦п╣ пЁя─я┐п╢п╫п╬п╧ п╨п╩п╣я┌п╨п╦, я┤я┌п╬п╠я▀ я│п╬я┘я─п╟п╫я▐п╩п╟я│я▄ я│п╡п╬п╠п╬п╢п╟ п╢я▀я┘п╟п╫п╦я▐. п÷я─п╦ я─п╣пЁя┐п╩я▐я─п╫п╬п╧ п©я─п╟п╨я┌п╦п╨п╣ п╪п╫п╬пЁп╦п╣ п©п╟я├п╦п╣п╫я┌я▀ п╬я┌п╪п╣я┤п╟я▌я┌ я│п╫п╦п╤п╣п╫п╦п╣ я┐я┌я─п╣п╫п╫п╣п╧ я│п╨п╬п╡п╟п╫п╫п╬я│я┌п╦ п╦ я┐п╩я┐я┤я┬п╣п╫п╦п╣ я│п╟п╪п╬я┤я┐п╡я│я┌п╡п╦я▐.
п╔п╦я─я┐я─пЁп╦я┤п╣я│п╨п╬п╣ п╩п╣я┤п╣п╫п╦п╣ п╫п╣ я▐п╡п╩я▐п╣я┌я│я▐ б╚п╬п╠я▀я┤п╫я▀п╪б╩ п╪п╣я┌п╬п╢п╬п╪ п©я─п╦ п╠п╬п╩п╣п╥п╫п╦ п▒п╣я┘я┌п╣я─п╣п╡п╟ п╦ я─п╟я│я│п╪п╟я┌я─п╦п╡п╟п╣я┌я│я▐ п╡ п╬я┌п╢п╣п╩я▄п╫я▀я┘ я│п╩я┐я┤п╟я▐я┘. п·п╫п╬ п╪п╬п╤п╣я┌ п╬п╠я│я┐п╤п╢п╟я┌я▄я│я▐ п©я─п╦ я┌я▐п╤я▒п╩я▀я┘ п╢п╣я└п╬я─п╪п╟я├п╦я▐я┘, п╡я▀я─п╟п╤п╣п╫п╫п╬п╪ п©п╬я─п╟п╤п╣п╫п╦п╦ я┌п╟п╥п╬п╠п╣п╢я─п╣п╫п╫я▀я┘ я│я┐я│я┌п╟п╡п╬п╡ п╦п╩п╦ п╬я│п╩п╬п╤п╫п╣п╫п╦я▐я┘, п╨п╬я┌п╬я─я▀п╣ я│я┐я┴п╣я│я┌п╡п╣п╫п╫п╬ п╬пЁя─п╟п╫п╦я┤п╦п╡п╟я▌я┌ п╤п╦п╥п╫я▄. п·п©п╣я─п╟я├п╦п╦ п╫п╟ п©п╬п╥п╡п╬п╫п╬я┤п╫п╦п╨п╣ п╬я┌п╫п╬я│я▐я┌я│я▐ п╨ я│п╩п╬п╤п╫я▀п╪ п╡п╪п╣я┬п╟я┌п╣п╩я▄я│я┌п╡п╟п╪ п╦ я┌я─п╣п╠я┐я▌я┌ я│я┌я─п╬пЁп╦я┘ п©п╬п╨п╟п╥п╟п╫п╦п╧ п╦ п╬п©я▀я┌п╟ п╨п╬п╪п╟п╫п╢я▀. п≤п╪п╣п╫п╫п╬ п©п╬я█я┌п╬п╪я┐ п╩п╬пЁп╦п╨п╟ п╩п╣я┤п╣п╫п╦я▐ я│я┌я─п╬п╦я┌я│я▐ я┌п╟п╨, я┤я┌п╬п╠я▀ п╪п╟п╨я│п╦п╪п╟п╩я▄п╫п╬ я│п╫п╦п╥п╦я┌я▄ я─п╦я│п╨ я│п╦я┌я┐п╟я├п╦п╦, п╨п╬пЁп╢п╟ п╬п©п╣я─п╟я├п╦я▐ я│я┌п╟п╫п╬п╡п╦я┌я│я▐ п╫п╣п╬п╠я┘п╬п╢п╦п╪п╬п╧. п═п╣пЁя┐п╩я▐я─п╫п╬п╣ п╫п╟п╠п╩я▌п╢п╣п╫п╦п╣ п╦ я│п╡п╬п╣п╡я─п╣п╪п╣п╫п╫п╟я▐ п╨п╬я─я─п╣п╨я├п╦я▐ я┌п╣я─п╟п©п╦п╦ п╬п╠я▀я┤п╫п╬ п©п╬п╥п╡п╬п╩я▐я▌я┌ п╨п╬п╫я┌я─п╬п╩п╦я─п╬п╡п╟я┌я▄ п╠п╬п╩п╣п╥п╫я▄ п╠п╣п╥ я─п╟п╢п╦п╨п╟п╩я▄п╫я▀я┘ п╪п╣я─. п╖п╣п╪ п╬я┌п╡п╣я┌я│я┌п╡п╣п╫п╫п╣п╣ п©п╬п╢я┘п╬п╢ п╨ п╩п╣я┤п╣п╫п╦я▌ п╫п╟ я─п╟п╫п╫п╦я┘ я█я┌п╟п©п╟я┘, я┌п╣п╪ я│п©п╬п╨п╬п╧п╫п╣п╣ п╢п╬п╩пЁп╬я│я─п╬я┤п╫я▀п╧ п©я─п╬пЁп╫п╬п╥.

п═п╣п╟п╠п╦п╩п╦я┌п╟я├п╦я▐ п╦ п╢п╡п╦п╤п╣п╫п╦п╣: п©п╬я┤п╣п╪я┐ я┐п©я─п╟п╤п╫п╣п╫п╦я▐ Б─■ п╫п╣ б╚п╢п╬п©п╬п╩п╫п╣п╫п╦п╣б╩, п╟ п╬я│п╫п╬п╡п╟
п÷я─п╦ п╠п╬п╩п╣п╥п╫п╦ п▒п╣я┘я┌п╣я─п╣п╡п╟ п╢п╡п╦п╤п╣п╫п╦п╣ я▐п╡п╩я▐п╣я┌я│я▐ п╩п╣я┤п╣п╠п╫я▀п╪ п╦п╫я│я┌я─я┐п╪п╣п╫я┌п╬п╪, п╟ п╫п╣ п©я─п╬я│я┌п╬ я│п╬п╡п╣я┌п╬п╪ б╚п╢п╩я▐ я│п©п╦п╫я▀б╩. пёп©я─п╟п╤п╫п╣п╫п╦я▐ п©п╬п╪п╬пЁп╟я▌я┌ п©п╬п╢п╢п╣я─п╤п╦п╡п╟я┌я▄ п©п╬п╢п╡п╦п╤п╫п╬я│я┌я▄ п©п╬п╥п╡п╬п╫п╬я┤п╫п╦п╨п╟, я─п╟п╠п╬я┌я┐ я│я┐я│я┌п╟п╡п╬п╡ п╦ я│п╦п╩я┐ п╪я▀я┬я├, п╨п╬я┌п╬я─я▀п╣ я│я┌п╟п╠п╦п╩п╦п╥п╦я─я┐я▌я┌ п╨п╬я─п©я┐я│. п═п╣пЁя┐п╩я▐я─п╫п╟я▐ п╟п╨я┌п╦п╡п╫п╬я│я┌я▄ я│п╫п╦п╤п╟п╣я┌ п╡я▀я─п╟п╤п╣п╫п╫п╬я│я┌я▄ я┐я┌я─п╣п╫п╫п╣п╧ я│п╨п╬п╡п╟п╫п╫п╬я│я┌п╦ п╦ я┐п╩я┐я┤я┬п╟п╣я┌ я│п╟п╪п╬я┤я┐п╡я│я┌п╡п╦п╣ п╡ я┌п╣я┤п╣п╫п╦п╣ п╢п╫я▐. п▓п╟п╤п╫я▀п╧ п©я─п╦п╫я├п╦п© Б─■ п╠п╣п╥п╬п©п╟я│п╫п╬я│я┌я▄ п╦ п©п╬я│я┌п╣п©п╣п╫п╫п╬я│я┌я▄, п©п╬я┌п╬п╪я┐ я┤я┌п╬ я┤я─п╣п╥п╪п╣я─п╫я▀п╣ п╦п╩п╦ я─п╣п╥п╨п╦п╣ п╫п╟пЁя─я┐п╥п╨п╦ п╪п╬пЁя┐я┌ я┐я│п╦п╩п╦я┌я▄ п╠п╬п╩я▄. п·п╠я▀я┤п╫п╬ п©я─п╬пЁя─п╟п╪п╪я┐ я│п╬я│я┌п╟п╡п╩я▐п╣я┌ я│п©п╣я├п╦п╟п╩п╦я│я┌ п©п╬ я─п╣п╟п╠п╦п╩п╦я┌п╟я├п╦п╦, я┐я┤п╦я┌я▀п╡п╟я▐ я│я┌п╟п╢п╦я▌ п╥п╟п╠п╬п╩п╣п╡п╟п╫п╦я▐ п╦ я┐я─п╬п╡п╣п╫я▄ п©п╬п╢пЁп╬я┌п╬п╡п╨п╦. п║п╟п╪п╬я│я┌п╬я▐я┌п╣п╩я▄п╫я▀п╣ я┌я─п╣п╫п╦я─п╬п╡п╨п╦ я┌п╬п╤п╣ п╡п╬п╥п╪п╬п╤п╫я▀, п╫п╬ п╩я┐я┤я┬п╣ п╬п©п╦я─п╟я┌я▄я│я▐ п╫п╟ я┤я▒я┌п╨п╦п╣ я─п╣п╨п╬п╪п╣п╫п╢п╟я├п╦п╦ п╦ я┌п╣я┘п╫п╦п╨я┐.
п·я│п╬п╠п╬п╣ п╡п╫п╦п╪п╟п╫п╦п╣ я┐п╢п╣п╩я▐я▌я┌ п╬я│п╟п╫п╨п╣ п╦ пЁя─я┐п╢п╫п╬п╧ п╨п╩п╣я┌п╨п╣, п©п╬я┌п╬п╪я┐ я┤я┌п╬ п©я─п╦ п╬пЁя─п╟п╫п╦я┤п╣п╫п╦п╦ п©п╬п╢п╡п╦п╤п╫п╬я│я┌п╦ я┤п╣п╩п╬п╡п╣п╨ п╫п╟я┤п╦п╫п╟п╣я┌ б╚п╨п╬п╪п©п╣п╫я│п╦я─п╬п╡п╟я┌я▄б╩ п╫п╣я┐п╢п╬п╠п╫я▀п╪п╦ п©п╬п╥п╟п╪п╦. п■я▀я┘п╟я┌п╣п╩я▄п╫я▀п╣ я┐п©я─п╟п╤п╫п╣п╫п╦я▐ п©п╬п╪п╬пЁп╟я▌я┌ я│п╬я┘я─п╟п╫я▐я┌я▄ я█п╨я│п╨я┐я─я│п╦я▌ пЁя─я┐п╢п╫п╬п╧ п╨п╩п╣я┌п╨п╦ п╦ я┐п╪п╣п╫я▄я┬п╟я▌я┌ п╬я┴я┐я┴п╣п╫п╦п╣ я│я┌п╣я│п╫п╣п╫п╦я▐ п©я─п╦ п╡п╢п╬я┘п╣. п÷п╬п╩п╣п╥п╫я▀ п╪я▐пЁп╨п╦п╣ я─п╟я│я┌я▐п╤п╨п╦, я┐п©я─п╟п╤п╫п╣п╫п╦я▐ п╫п╟ я─п╟п╥пЁп╦п╠п╟п╫п╦п╣ пЁя─я┐п╢п╫п╬пЁп╬ п╬я┌п╢п╣п╩п╟ п╦ я┐п╨я─п╣п©п╩п╣п╫п╦п╣ п╪я▀я┬я├ я│п©п╦п╫я▀ п╠п╣п╥ п©п╣я─п╣пЁя─я┐п╥п╨п╦. п╔п╬я─п╬я┬п╬ п©п╬п╢я┘п╬п╢я▐я┌ я─п╣пЁя┐п╩я▐я─п╫п╟я▐ я┘п╬п╢я▄п╠п╟, п©п╩п╟п╡п╟п╫п╦п╣, п╥п╟п╫я▐я┌п╦я▐ п╡ п╡п╬п╢п╣, п©п╦п╩п╟я┌п╣я│ я│ пЁя─п╟п╪п╬я┌п╫я▀п╪ п╦п╫я│я┌я─я┐п╨я┌п╬я─п╬п╪ п╦ п╩п╣я┤п╣п╠п╫п╟я▐ пЁп╦п╪п╫п╟я│я┌п╦п╨п╟. п÷я─п╦ я█я┌п╬п╪ п╠п╬п╩я▄ Б─■ п╬я─п╦п╣п╫я┌п╦я─: п╢п╬п©я┐я│я┌п╦п╪ я┐п╪п╣я─п╣п╫п╫я▀п╧ п╢п╦я│п╨п╬п╪я└п╬я─я┌, п╫п╬ п╫п╣ я─п╣п╥п╨п╟я▐ п╠п╬п╩я▄, п©п╬я│п╩п╣ п╨п╬я┌п╬я─п╬п╧ я│п╬я│я┌п╬я▐п╫п╦п╣ п╥п╟п╪п╣я┌п╫п╬ я┐я┘я┐п╢я┬п╟п╣я┌я│я▐. п∙я│п╩п╦ п©п╬я│п╩п╣ я┌я─п╣п╫п╦я─п╬п╡п╨п╦ я│п╦п╪п©я┌п╬п╪я▀ я┐я│п╦п╩п╦п╡п╟я▌я┌я│я▐ п╫п╟п╢п╬п╩пЁп╬, п©я─п╬пЁя─п╟п╪п╪я┐ п╫я┐п╤п╫п╬ п╨п╬я─я─п╣п╨я┌п╦я─п╬п╡п╟я┌я▄.
п╒п╣п©п╩п╬ п╦ я─п╟я│я│п╩п╟п╠п╩я▐я▌я┴п╦п╣ п╪п╣я┌п╬п╢п╦п╨п╦ п╪п╬пЁя┐я┌ п╬п╠п╩п╣пЁя┤п╟я┌я▄ п╪я▀я┬п╣я┤п╫п╬п╣ п╫п╟п©я─я▐п╤п╣п╫п╦п╣, п╨п╬я┌п╬я─п╬п╣ я┤п╟я│я┌п╬ я│п╬п©я┐я┌я│я┌п╡я┐п╣я┌ п╡п╬я│п©п╟п╩п╣п╫п╦я▌. п°п╟я│я│п╟п╤ п╦ п╪я▐пЁп╨п╦п╣ п╪п╟п╫я┐п╟п╩я▄п╫я▀п╣ я┌п╣я┘п╫п╦п╨п╦ п╢п╬п©я┐я│я┌п╦п╪я▀ п©п╬ п©п╬п╨п╟п╥п╟п╫п╦я▐п╪, п╫п╬ п╡п╟п╤п╫п╬ п╦п╥п╠п╣пЁп╟я┌я▄ п╟пЁя─п╣я│я│п╦п╡п╫я▀я┘ б╚п╡п©я─п╟п╡п╩п╣п╫п╦п╧б╩ п╦ пЁя─я┐п╠я▀я┘ п╡п╬п╥п╢п╣п╧я│я┌п╡п╦п╧ п╫п╟ п©п╬п╥п╡п╬п╫п╬я┤п╫п╦п╨. п≤п╫п╬пЁп╢п╟ п╦я│п©п╬п╩я▄п╥я┐я▌я┌я│я▐ я└п╦п╥п╦п╬я┌п╣я─п╟п©п╣п╡я┌п╦я┤п╣я│п╨п╦п╣ п╪п╣я┌п╬п╢я▀ п╨п╟п╨ п©п╬п╢п╢п╣я─п╤п╨п╟, п╫п╬ п╦я┘ я█я└я└п╣п╨я┌ п╦п╫п╢п╦п╡п╦п╢я┐п╟п╩п╣п╫ п╦ п╢п╬п╩п╤п╣п╫ п╬я├п╣п╫п╦п╡п╟я┌я▄я│я▐ п╡ п╢п╦п╫п╟п╪п╦п╨п╣. п⌡я┐я┤я┬п╦п╧ п╨я─п╦я┌п╣я─п╦п╧ п©п╬п╩п╣п╥п╫п╬я│я┌п╦ Б─■ я┐п╩я┐я┤я┬п╣п╫п╦п╣ я└я┐п╫п╨я├п╦п╦ п╦ я┐п╪п╣п╫я▄я┬п╣п╫п╦п╣ п╠п╬п╩п╦ п╠п╣п╥ я┐я│п╦п╩п╣п╫п╦я▐ п╡п╬я│п©п╟п╩п╣п╫п╦я▐. п═п╣п╟п╠п╦п╩п╦я┌п╟я├п╦я▐ я─п╟п╠п╬я┌п╟п╣я┌ п╬я│п╬п╠п╣п╫п╫п╬ я┘п╬я─п╬я┬п╬, п╨п╬пЁп╢п╟ п╡п╬я│п©п╟п╩п╣п╫п╦п╣ я┐п╤п╣ п╨п╬п╫я┌я─п╬п╩п╦я─я┐п╣я┌я│я▐ п╩п╣п╨п╟я─я│я┌п╡п╟п╪п╦. п▓ я┌п╟п╨п╬п╪ я│п╩я┐я┤п╟п╣ я┐п©я─п╟п╤п╫п╣п╫п╦я▐ п©п╬п╪п╬пЁп╟я▌я┌ б╚п╥п╟п╨я─п╣п©п╦я┌я▄б╩ я█я└я└п╣п╨я┌ п╩п╣я┤п╣п╫п╦я▐ п╦ я│п╬я┘я─п╟п╫п╦я┌я▄ я│п╡п╬п╠п╬п╢я┐ п╢п╡п╦п╤п╣п╫п╦п╧.
п▓ я─п╣п╟п╠п╦п╩п╦я┌п╟я├п╦п╦ п╡п╟п╤п╫п╟ я─п╣пЁя┐п╩я▐я─п╫п╬я│я┌я▄, п╟ п╫п╣ п╦п╫я┌п╣п╫я│п╦п╡п╫п╬я│я┌я▄. п⌡я┐я┤я┬п╣ п╥п╟п╫п╦п╪п╟я┌я▄я│я▐ п©п╬п╫п╣п╪п╫п╬пЁя┐, п╫п╬ я┤п╟я│я┌п╬, я┤п╣п╪ я│п╢п╣п╩п╟я┌я▄ п╬п╢п╫я┐ я┌я▐п╤я▒п╩я┐я▌ я┌я─п╣п╫п╦я─п╬п╡п╨я┐ п╦ п©п╬я┌п╬п╪ п╫п╣п╢п╣п╩я▌ п╡п╬я│я│я┌п╟п╫п╟п╡п╩п╦п╡п╟я┌я▄я│я▐. пёп╢п╬п╠п╫п╬ п╡я│я┌я─п╬п╦я┌я▄ п╨п╬я─п╬я┌п╨п╦п╣ п╨п╬п╪п©п╩п╣п╨я│я▀ п╡ п╢п╣п╫я▄: я┐я┌я─п╬п╪ п╢п╩я▐ я│п╫я▐я┌п╦я▐ я│п╨п╬п╡п╟п╫п╫п╬я│я┌п╦ п╦ п╡п╣я┤п╣я─п╬п╪ п╢п╩я▐ я─п╟п╥пЁя─я┐п╥п╨п╦ я│п©п╦п╫я▀. п╒п╟п╨п╤п╣ п©п╬п╩п╣п╥п╫я▀ п╪п╦п╨я─п╬п©п╣я─п╣я─я▀п╡я▀ п©я─п╦ я│п╦п╢я▐я┤п╣п╧ я─п╟п╠п╬я┌п╣: п╡я│я┌п╟я┌я▄, п©я─п╬п╧я┌п╦я│я▄, я│п╢п╣п╩п╟я┌я▄ п©п╟я─я┐ п╢п╡п╦п╤п╣п╫п╦п╧ п╫п╟ я─п╟я│п╨я─я▀я┌п╦п╣ пЁя─я┐п╢п╫п╬п╧ п╨п╩п╣я┌п╨п╦. п╒п╟п╨п╬п╧ я─п╣п╤п╦п╪ я│п╫п╦п╤п╟п╣я┌ п╫п╟п╨п╬п©п╩п╣п╫п╦п╣ п╫п╟п©я─я▐п╤п╣п╫п╦я▐ п╦ п©п╬п╢п╢п╣я─п╤п╦п╡п╟п╣я┌ п©п╬п╢п╡п╦п╤п╫п╬я│я┌я▄. п║п╬ п╡я─п╣п╪п╣п╫п╣п╪ п╪п╫п╬пЁп╦п╣ п©п╟я├п╦п╣п╫я┌я▀ п╫п╟я┤п╦п╫п╟я▌я┌ п╩я┐я┤я┬п╣ я┤я┐п╡я│я┌п╡п╬п╡п╟я┌я▄ пЁя─п╟п╫п╦я├я▀ п╫п╟пЁя─я┐п╥п╨п╦ п╦ я┐п©я─п╟п╡п╩я▐я┌я▄ я│п╡п╬п╦п╪ я│п╬я│я┌п╬я▐п╫п╦п╣п╪. п╜я┌п╬ п©я─п╣п╡я─п╟я┴п╟п╣я┌ п╩п╣я┤п╣п╫п╦п╣ п╦п╥ б╚п╡п╫п╣я┬п╫п╣пЁп╬ п╨п╬п╫я┌я─п╬п╩я▐б╩ п╡ п©п╬п╫я▐я┌п╫я┐я▌ я│п╦я│я┌п╣п╪я┐ я│п╟п╪п╬п©п╬п╪п╬я┴п╦.
п·п╠я─п╟п╥ п╤п╦п╥п╫п╦: я┤я┌п╬ п©п╬п╪п╬пЁп╟п╣я┌ я┐п╪п╣п╫я▄я┬п╦я┌я▄ п╬п╠п╬я│я┌я─п╣п╫п╦я▐ п╦ я│п╬я┘я─п╟п╫п╦я┌я▄ п╨п╟я┤п╣я│я┌п╡п╬ п╤п╦п╥п╫п╦
п·п╠я─п╟п╥ п╤п╦п╥п╫п╦ п╫п╣ п╥п╟п╪п╣п╫я▐п╣я┌ п╪п╣п╢п╦я├п╦п╫я│п╨я┐я▌ я┌п╣я─п╟п©п╦я▌, п╫п╬ п╡п╩п╦я▐п╣я┌ п╫п╟ я┌п╬, п╫п╟я│п╨п╬п╩я▄п╨п╬ я┐я│я┌п╬п╧я┤п╦п╡п╬ я┤п╣п╩п╬п╡п╣п╨ я┤я┐п╡я│я┌п╡я┐п╣я┌ я│п╣п╠я▐ п╡ я─п╣п╪п╦я│я│п╦п╦. п·п╢п╦п╫ п╦п╥ п╡п╟п╤п╫я▀я┘ я└п╟п╨я┌п╬я─п╬п╡ Б─■ я│п╬п╫: п©я─п╦ п©п╩п╬я┘п╬п╪ я│п╫п╣ п╠п╬п╩п╣п╡п╬п╧ п©п╬я─п╬пЁ я│п╫п╦п╤п╟п╣я┌я│я▐, п╟ я┐я│я┌п╟п╩п╬я│я┌я▄ п╫п╟п╨п╟п©п╩п╦п╡п╟п╣я┌я│я▐ п╠я▀я│я┌я─п╣п╣. п÷п╬п╩п╣п╥п╫п╬ я│п╩п╣п╢п╦я┌я▄ п╥п╟ я─п╣п╤п╦п╪п╬п╪, п©п╬п╢п╬п╠я─п╟я┌я▄ я┐п╢п╬п╠п╫я▀п╧ п╪п╟я┌я─п╟я│ я│я─п╣п╢п╫п╣п╧ п╤я▒я│я┌п╨п╬я│я┌п╦ п╦ п©п╬п╢я┐я┬п╨я┐, п╨п╬я┌п╬я─п╟я▐ п©п╬п╢п╢п╣я─п╤п╦п╡п╟п╣я┌ я┬п╣п╧п╫я▀п╧ п╬я┌п╢п╣п╩. п╒п╟п╨п╤п╣ п╡п╟п╤п╫п╬ п╬я─пЁп╟п╫п╦п╥п╬п╡п╟я┌я▄ я─п╟п╠п╬я┤п╣п╣ п╪п╣я│я┌п╬ я┌п╟п╨, я┤я┌п╬п╠я▀ я│п©п╦п╫п╟ п╫п╣ б╚п©я─п╬п╡п╟п╩п╦п╡п╟п╩п╟я│я▄б╩, п╟ пЁп╬п╩п╬п╡п╟ п╫п╣ я┐я┘п╬п╢п╦п╩п╟ п╡п©п╣я─я▒п╢. п÷я─п╦ я│п╦п╢я▐я┤п╣п╧ я─п╟п╠п╬я┌п╣ п╬я│п╬п╠п╣п╫п╫п╬ п╥п╟п╪п╣я┌п╫п╬, п╨п╟п╨ п╠я▀я│я┌я─п╬ я─п╟я│я┌я▒я┌ я│п╨п╬п╡п╟п╫п╫п╬я│я┌я▄, п╣я│п╩п╦ п╢п╬п╩пЁп╬ п╫п╣ п╪п╣п╫я▐я┌я▄ п©п╬п╥я┐. п÷я─п╬я│я┌я▀п╣ п©я─п╦п╡я▀я┤п╨п╦ п╡я─п╬п╢п╣ п©п╣я─п╣я─я▀п╡п╬п╡ п╨п╟п╤п╢я▀п╣ 40Б─⌠60 п╪п╦п╫я┐я┌ я─п╣п╟п╩я▄п╫п╬ я┐п╩я┐я┤я┬п╟я▌я┌ я│п╟п╪п╬я┤я┐п╡я│я┌п╡п╦п╣.
п∙я│я┌я▄ я─я▐п╢ п©я─п╟п╨я┌п╦я┤п╣я│п╨п╦я┘ я┬п╟пЁп╬п╡, п╨п╬я┌п╬я─я▀п╣ я┤п╟я│я┌п╬ п©п╬п╪п╬пЁп╟я▌я┌ п╡ п©п╬п╡я│п╣п╢п╫п╣п╡п╫п╬п╧ п╤п╦п╥п╫п╦:
Б─╒ п═п╣пЁя┐п╩я▐я─п╫п╟я▐ я┐п╪п╣я─п╣п╫п╫п╟я▐ я└п╦п╥п╦я┤п╣я│п╨п╟я▐ п╟п╨я┌п╦п╡п╫п╬я│я┌я▄ п╦ п╣п╤п╣п╢п╫п╣п╡п╫п╟я▐ п╨п╬я─п╬я┌п╨п╟я▐ пЁп╦п╪п╫п╟я│я┌п╦п╨п╟
Б─╒ п·я┌п╨п╟п╥ п╬я┌ п╨я┐я─п╣п╫п╦я▐ п╦ п╬пЁя─п╟п╫п╦я┤п╣п╫п╦п╣ п╟п╩п╨п╬пЁп╬п╩я▐, я┤я┌п╬п╠я▀ п╫п╣ я┐я│п╦п╩п╦п╡п╟я┌я▄ п╡п╬я│п©п╟п╩п╣п╫п╦п╣ п╦ я─п╦я│п╨п╦ п╬я│п╩п╬п╤п╫п╣п╫п╦п╧
Б─╒ п п╬п╫я┌я─п╬п╩я▄ п╡п╣я│п╟ п╢п╩я▐ я│п╫п╦п╤п╣п╫п╦я▐ п╫п╟пЁя─я┐п╥п╨п╦ п╫п╟ я│я┐я│я┌п╟п╡я▀ п╫п╬пЁ п╦ п©п╬п╥п╡п╬п╫п╬я┤п╫п╦п╨
Б─╒ п÷п╩п╟п╫п╦я─п╬п╡п╟п╫п╦п╣ п╬я┌п╢я▀я┘п╟ п╦ я│п╫п╦п╤п╣п╫п╦п╣ я┘я─п╬п╫п╦я┤п╣я│п╨п╬пЁп╬ п╫п╣п╢п╬я│я▀п©п╟
Б─╒ п╒я─п╣п╫п╦я─п╬п╡п╨п╟ п╬я│п╟п╫п╨п╦ п╦ п╢я▀я┘п╟п╫п╦я▐, п╬я│п╬п╠п╣п╫п╫п╬ п©я─п╦ п╬я┴я┐я┴п╣п╫п╦п╦ б╚п╥п╟п╤п╟я┌п╬п╧б╩ пЁя─я┐п╢п╫п╬п╧ п╨п╩п╣я┌п╨п╦
п÷п╦я┌п╟п╫п╦п╣ п©я─п╦ п╠п╬п╩п╣п╥п╫п╦ п▒п╣я┘я┌п╣я─п╣п╡п╟ п╫п╣ п╦п╪п╣п╣я┌ п╬п╢п╫п╬п╧ б╚п╡п╬п╩я┬п╣п╠п╫п╬п╧ п╢п╦п╣я┌я▀б╩, п╨п╬я┌п╬я─п╟я▐ п©п╬п╢п╬я┬п╩п╟ п╠я▀ п╡я│п╣п╪. п²п╬ п╡ я├п╣п╩п╬п╪ п©п╬п╩п╣п╥п╫п╬ п©я─п╦п╢п╣я─п╤п╦п╡п╟я┌я▄я│я▐ я│п╠п╟п╩п╟п╫я│п╦я─п╬п╡п╟п╫п╫п╬пЁп╬ я─п╟я├п╦п╬п╫п╟ я│ п╢п╬я│я┌п╟я┌п╬я┤п╫я▀п╪ п╠п╣п╩п╨п╬п╪, п╬п╡п╬я┴п╟п╪п╦, п╦я│я┌п╬я┤п╫п╦п╨п╟п╪п╦ п╨п╟п╩я▄я├п╦я▐ п╦ п╡п╦я┌п╟п╪п╦п╫п╟ D п©п╬ п©п╬п╨п╟п╥п╟п╫п╦я▐п╪. п≤п╫п╬пЁп╢п╟ п╡я─п╟я┤ я─п╣п╨п╬п╪п╣п╫п╢я┐п╣я┌ п©я─п╬п╡п╣я─п╦я┌я▄ я┐я─п╬п╡п╣п╫я▄ п╡п╦я┌п╟п╪п╦п╫п╟ D п╦ п©п╩п╬я┌п╫п╬я│я┌я▄ п╨п╬я│я┌п╫п╬п╧ я┌п╨п╟п╫п╦, п╬я│п╬п╠п╣п╫п╫п╬ п©я─п╦ п╢п╩п╦я┌п╣п╩я▄п╫п╬п╪ п╡п╬я│п©п╟п╩п╣п╫п╦п╦ п╦ п╬пЁя─п╟п╫п╦я┤п╣п╫п╦п╦ п╟п╨я┌п╦п╡п╫п╬я│я┌п╦. п∙я│п╩п╦ п╣я│я┌я▄ я│п╬п©я┐я┌я│я┌п╡я┐я▌я┴п╦п╣ п╥п╟п╠п╬п╩п╣п╡п╟п╫п╦я▐ п╨п╦я┬п╣я┤п╫п╦п╨п╟, п©п╦я┌п╟п╫п╦п╣ п©п╬п╢п╠п╦я─п╟я▌я┌ п╬я┌п╢п╣п╩я▄п╫п╬ п╦ п╟п╨п╨я┐я─п╟я┌п╫п╬. п▓п╟п╤п╫п╬ п╫п╣ я┐п╡п╩п╣п╨п╟я┌я▄я│я▐ п╤я▒я│я┌п╨п╦п╪п╦ п╬пЁя─п╟п╫п╦я┤п╣п╫п╦я▐п╪п╦ п╠п╣п╥ п╪п╣п╢п╦я├п╦п╫я│п╨п╦я┘ п©я─п╦я┤п╦п╫, п©п╬я┌п╬п╪я┐ я┤я┌п╬ п╬п╫п╦ я┐я┘я┐п╢я┬п╟я▌я┌ п╨п╟я┤п╣я│я┌п╡п╬ п╤п╦п╥п╫п╦ п╦ п╫п╣ п╡я│п╣пЁп╢п╟ п╢п╟я▌я┌ п©п╬п╩я▄п╥я┐. п⌠п╩п╟п╡п╫я▀п╧ п╬я─п╦п╣п╫я┌п╦я─ Б─■ я│я┌п╟п╠п╦п╩я▄п╫я▀п╧ я─п╣п╤п╦п╪, п╢п╬я│я┌п╟я┌п╬я┤п╫п╬п╣ п©п╦я┌п╟п╫п╦п╣ п╦ п╬я┌я│я┐я┌я│я┌п╡п╦п╣ я└п╟п╨я┌п╬я─п╬п╡, п╨п╬я┌п╬я─я▀п╣ я┐я│п╦п╩п╦п╡п╟я▌я┌ п╡п╬я│п©п╟п╩п╣п╫п╦п╣ я┐ п╨п╬п╫п╨я─п╣я┌п╫п╬пЁп╬ я┤п╣п╩п╬п╡п╣п╨п╟.
п÷я│п╦я┘п╬п╩п╬пЁп╦я┤п╣я│п╨п╦п╧ п╟я│п©п╣п╨я┌ я┌п╬п╤п╣ п╥п╫п╟я┤п╦п╪, п©п╬я┌п╬п╪я┐ я┤я┌п╬ я┘я─п╬п╫п╦я┤п╣я│п╨п╟я▐ п╠п╬п╩я▄ п╡п╩п╦я▐п╣я┌ п╫п╟ п╫п╟я│я┌я─п╬п╣п╫п╦п╣ п╦ п╪п╬я┌п╦п╡п╟я├п╦я▌. п²п╬я─п╪п╟п╩я▄п╫п╬ я┤я┐п╡я│я┌п╡п╬п╡п╟я┌я▄ я─п╟п╥п╢я─п╟п╤п╣п╫п╦п╣ п╦п╩п╦ я┌я─п╣п╡п╬пЁя┐ п╡ п©п╣я─п╦п╬п╢ п╬п╠п╬я│я┌я─п╣п╫п╦я▐, п╬я│п╬п╠п╣п╫п╫п╬ п╣я│п╩п╦ п╫п╟я─я┐я┬п╣п╫ я│п╬п╫. п▓ я┌п╟п╨п╦я┘ я│п╦я┌я┐п╟я├п╦я▐я┘ п©п╬п╪п╬пЁп╟п╣я┌ п©п╬п╫я▐я┌п╫я▀п╧ п©п╩п╟п╫: я┤я┌п╬ п╢п╣п╩п╟я┌я▄ п©я─п╦ я┐я│п╦п╩п╣п╫п╦п╦ я│п╦п╪п©я┌п╬п╪п╬п╡, п╨ п╨п╬п╪я┐ п╬п╠я─п╟я┴п╟я┌я▄я│я▐, п╨п╟п╨ п╨п╬я─я─п╣п╨я┌п╦я─п╬п╡п╟я┌я▄ п╫п╟пЁя─я┐п╥п╨я┐. п÷п╬п╢п╢п╣я─п╤п╨п╟ п╠п╩п╦п╥п╨п╦я┘, п╬п╠я┐я┤п╣п╫п╦п╣ п╦ я─п╣п╟п╩п╦я│я┌п╦я┤п╫я▀п╣ я├п╣п╩п╦ я│п╫п╦п╤п╟я▌я┌ п╬я┴я┐я┴п╣п╫п╦п╣ п╠п╣я│п©п╬п╪п╬я┴п╫п╬я│я┌п╦. п°п╫п╬пЁп╦п╣ п©п╟я├п╦п╣п╫я┌я▀ п╬я┌п╪п╣я┤п╟я▌я┌, я┤я┌п╬ п╨п╬пЁп╢п╟ п©п╬п╫п╦п╪п╟я▌я┌ п╪п╣я┘п╟п╫п╦п╥п╪ п╠п╬п╩п╣п╥п╫п╦, п╦п╪ п╩п╣пЁя┤п╣ я│п╬п╠п╩я▌п╢п╟я┌я▄ я─п╣п╤п╦п╪ п╦ п╫п╣ п©п╟п╫п╦п╨п╬п╡п╟я┌я▄ п╦п╥-п╥п╟ п╡я─п╣п╪п╣п╫п╫я▀я┘ я┐я┘я┐п╢я┬п╣п╫п╦п╧. п▓ п╦я┌п╬пЁп╣ я█я┌п╬ п©п╬п╡я▀я┬п╟п╣я┌ п©я─п╦п╡п╣я─п╤п╣п╫п╫п╬я│я┌я▄ п╩п╣я┤п╣п╫п╦я▌ п╦ я┐я│я┌п╬п╧я┤п╦п╡п╬я│я┌я▄ я─п╣п╪п╦я│я│п╦п╦.
п▓п╬п╥п╪п╬п╤п╫я▀п╣ п╬я│п╩п╬п╤п╫п╣п╫п╦я▐ п╦ п©п╬я┤п╣п╪я┐ п╡п╟п╤п╫п╬ п╫п╟п╠п╩я▌п╢п╣п╫п╦п╣
п▒п╬п╩п╣п╥п╫я▄ п▒п╣я┘я┌п╣я─п╣п╡п╟ п╡п╩п╦я▐п╣я┌ п╫п╣ я┌п╬п╩я▄п╨п╬ п╫п╟ п©п╬п╥п╡п╬п╫п╬я┤п╫п╦п╨, п╦ я█я┌п╬ п╡п╟п╤п╫п╬ я┐я┤п╦я┌я▀п╡п╟я┌я▄ п©я─п╦ п╫п╟п╠п╩я▌п╢п╣п╫п╦п╦. п·п╢п╫п╬ п╦п╥ я┤п╟я│я┌я▀я┘ п╡п╫п╣ я│я┐я│я┌п╟п╡п╫я▀я┘ п©я─п╬я▐п╡п╩п╣п╫п╦п╧ Б─■ я┐п╡п╣п╦я┌, п╡п╬я│п©п╟п╩п╣п╫п╦п╣ я┌п╨п╟п╫п╣п╧ пЁп╩п╟п╥п╟, п╨п╬я┌п╬я─п╬п╣ п╪п╬п╤п╣я┌ п©п╬п╡я┌п╬я─я▐я┌я▄я│я▐. п╒п╟п╨п╤п╣ п╡п╬п╥п╪п╬п╤п╫я▀ п╡п╬я│п©п╟п╩п╦я┌п╣п╩я▄п╫я▀п╣ п╦п╥п╪п╣п╫п╣п╫п╦я▐ п╡ п╨п╦я┬п╣я┤п╫п╦п╨п╣, п╨п╬п╤п╫я▀п╣ п©я─п╬я▐п╡п╩п╣п╫п╦я▐, п╟ п╡ я─п╣п╢п╨п╦я┘ я│п╩я┐я┤п╟я▐я┘ Б─■ п©п╬я─п╟п╤п╣п╫п╦п╣ я│п╣я─п╢п╣я┤п╫п╬-я│п╬я│я┐п╢п╦я│я┌п╬п╧ я│п╦я│я┌п╣п╪я▀. п■п╩п╦я┌п╣п╩я▄п╫п╬п╣ п╡п╬я│п©п╟п╩п╣п╫п╦п╣ п╦ я│п╫п╦п╤п╣п╫п╦п╣ п©п╬п╢п╡п╦п╤п╫п╬я│я┌п╦ п©п╬п╡я▀я┬п╟я▌я┌ я─п╦я│п╨ п╬я│я┌п╣п╬п©п╬я─п╬п╥п╟ п╦ п©п╣я─п╣п╩п╬п╪п╬п╡, п╡п╨п╩я▌я┤п╟я▐ п©п╣я─п╣п╩п╬п╪я▀ п©п╬п╥п╡п╬п╫п╨п╬п╡ п©я─п╦ я┌я─п╟п╡п╪п╣. п÷п╬я█я┌п╬п╪я┐ п╫п╟п╠п╩я▌п╢п╣п╫п╦п╣ п╡п╨п╩я▌я┤п╟п╣я┌ п╬я├п╣п╫п╨я┐ я│п╦п╪п©я┌п╬п╪п╬п╡, п╟п╫п╟п╩п╦п╥я▀ п╦ п╦п╫п╬пЁп╢п╟ п╢п╬п©п╬п╩п╫п╦я┌п╣п╩я▄п╫я▀п╣ п╦я│я│п╩п╣п╢п╬п╡п╟п╫п╦я▐. п╕п╣п╩я▄ Б─■ п╫п╣ б╚п╦я│п╨п╟я┌я▄ п©я─п╬п╠п╩п╣п╪я▀б╩, п╟ п╡п╬п╡я─п╣п╪я▐ п©я─п╣п╢п╬я┌п╡я─п╟я┴п╟я┌я▄ п╬я│п╩п╬п╤п╫п╣п╫п╦я▐ п╦ п╨п╬я─я─п╣п╨я┌п╦я─п╬п╡п╟я┌я▄ я┌п╣я─п╟п©п╦я▌.
п║п╫п╦п╤п╣п╫п╦п╣ п©п╬п╢п╡п╦п╤п╫п╬я│я┌п╦ пЁя─я┐п╢п╫п╬п╧ п╨п╩п╣я┌п╨п╦ п╪п╬п╤п╣я┌ п╬я┌я─п╟п╤п╟я┌я▄я│я▐ п╫п╟ п╬я┴я┐я┴п╣п╫п╦п╦ п╢я▀я┘п╟п╫п╦я▐, п╬я│п╬п╠п╣п╫п╫п╬ п©я─п╦ п╫п╟пЁя─я┐п╥п╨п╣ п╦п╩п╦ п©я─п╬я│я┌я┐п╢п╣. п╜я┌п╬ п╫п╣ п╡я│п╣пЁп╢п╟ я│п╡я▐п╥п╟п╫п╬ я│ п╩я▒пЁп╨п╦п╪п╦ п╨п╟п╨ я┌п╟п╨п╬п╡я▀п╪п╦, п╫п╬ п╪п╬п╤п╣я┌ я│п╬п╥п╢п╟п╡п╟я┌я▄ п╢п╦я│п╨п╬п╪я└п╬я─я┌ п╦ п╬пЁя─п╟п╫п╦я┤п╦п╡п╟я┌я▄ п╟п╨я┌п╦п╡п╫п╬я│я┌я▄. п═п╣пЁя┐п╩я▐я─п╫я▀п╣ п╢я▀я┘п╟я┌п╣п╩я▄п╫я▀п╣ я┐п©я─п╟п╤п╫п╣п╫п╦я▐ п╦ я┌я─п╣п╫п╦я─п╬п╡п╨п╟ п╬я│п╟п╫п╨п╦ п©п╬п╪п╬пЁп╟я▌я┌ п©п╬п╢п╢п╣я─п╤п╦п╡п╟я┌я▄ я└я┐п╫п╨я├п╦я▌. п╒п╟п╨п╤п╣ п╡п╟п╤п╫я▀ п©я─п╬я└п╦п╩п╟п╨я┌п╦п╨п╟ п©п╟п╢п╣п╫п╦п╧ п╦ п╬я│я┌п╬я─п╬п╤п╫п╬я│я┌я▄ п©я─п╦ я┌я─п╟п╡п╪п╬п╬п©п╟я│п╫я▀я┘ я│п╦я┌я┐п╟я├п╦я▐я┘, п©п╬я┌п╬п╪я┐ я┤я┌п╬ п©я─п╦ п╦п╥п╪п╣п╫п╣п╫п╦я▐я┘ п©п╬п╥п╡п╬п╫п╬я┤п╫п╦п╨п╟ я─п╦я│п╨ п╬я│п╩п╬п╤п╫п╣п╫п╦п╧ п╡я▀я┬п╣. п∙я│п╩п╦ п╣я│я┌я▄ п╡я▀я─п╟п╤п╣п╫п╫п╟я▐ я│я┐я┌я┐п╩п╬я│я┌я▄, п╪п╬п╤п╣я┌ я│я┌я─п╟п╢п╟я┌я▄ п╠п╟п╩п╟п╫я│, п╟ п©я─п╦ я│п╫п╦п╤п╣п╫п╦п╦ п╪я▀я┬п╣я┤п╫п╬п╧ я│п╦п╩я▀ я┐п╡п╣п╩п╦я┤п╦п╡п╟п╣я┌я│я▐ п╡п╣я─п╬я▐я┌п╫п╬я│я┌я▄ п©п╬я┌п╣я─п╦ я┐я│я┌п╬п╧я┤п╦п╡п╬я│я┌п╦. п▓ я┌п╟п╨п╦я┘ я│п╩я┐я┤п╟я▐я┘ я─п╣п╟п╠п╦п╩п╦я┌п╟я├п╦я▐ п╦ я┐п╨я─п╣п©п╩п╣п╫п╦п╣ п╪я▀я┬я├ п╬я│п╬п╠п╣п╫п╫п╬ п©п╬п╩п╣п╥п╫я▀. п²п╟п╠п╩я▌п╢п╣п╫п╦п╣ п©п╬п╪п╬пЁп╟п╣я┌ п╡п╬п╡я─п╣п╪я▐ п╥п╟п╪п╣я┌п╦я┌я▄ я┌п╟п╨п╦п╣ п╦п╥п╪п╣п╫п╣п╫п╦я▐ п╦ п©я─п╦п╫я▐я┌я▄ п╪п╣я─я▀.
п÷п╣я─п╦п╬п╢я▀ п╡я▀я│п╬п╨п╬п╧ п╟п╨я┌п╦п╡п╫п╬я│я┌п╦ п╠п╬п╩п╣п╥п╫п╦ я┌я─п╣п╠я┐я▌я┌ п╠п╬п╩п╣п╣ п╡п╫п╦п╪п╟я┌п╣п╩я▄п╫п╬пЁп╬ п╨п╬п╫я┌я─п╬п╩я▐, п©п╬я┌п╬п╪я┐ я┤я┌п╬ п╦п╪п╣п╫п╫п╬ п╡ я█я┌п╬ п╡я─п╣п╪я▐ п╡п╬я│п©п╟п╩п╣п╫п╦п╣ п╪п╬п╤п╣я┌ п╠я▀я│я┌я─п╣п╣ п©я─п╦п╡п╬п╢п╦я┌я▄ п╨ я│я┌я─я┐п╨я┌я┐я─п╫я▀п╪ п╦п╥п╪п╣п╫п╣п╫п╦я▐п╪. п▓я─п╟я┤ п╬я├п╣п╫п╦п╡п╟п╣я┌ п╟п╨я┌п╦п╡п╫п╬я│я┌я▄ п©п╬ п╤п╟п╩п╬п╠п╟п╪, п╬я│п╪п╬я┌я─я┐ п╦ п╟п╫п╟п╩п╦п╥п╟п╪, п╟ п©я─п╦ п╫п╣п╬п╠я┘п╬п╢п╦п╪п╬я│я┌п╦ я┐я┌п╬я┤п╫я▐п╣я┌ я│п╦я┌я┐п╟я├п╦я▌ п©п╬ п°п═п╒. п∙я│п╩п╦ п╩п╣я┤п╣п╫п╦п╣ я─п╟п╠п╬я┌п╟п╣я┌, п╬п╠я▀я┤п╫п╬ я┐п╪п╣п╫я▄я┬п╟я▌я┌я│я▐ п╠п╬п╩я▄, я│п╨п╬п╡п╟п╫п╫п╬я│я┌я▄ п╦ я┐п╩я┐я┤я┬п╟п╣я┌я│я▐ я└я┐п╫п╨я├п╦я▐. п∙я│п╩п╦ я█я└я└п╣п╨я┌п╟ п╫п╣я┌ п╦п╩п╦ п╬п╫ п╫п╣п╢п╬я│я┌п╟я┌п╬я┤п╫я▀п╧, я┌п╣я─п╟п©п╦я▌ п©п╣я─п╣я│п╪п╟я┌я─п╦п╡п╟я▌я┌, п©п╬я┌п╬п╪я┐ я┤я┌п╬ п╤п╢п╟я┌я▄ б╚я│п╟п╪п╬ п©я─п╬п╧п╢я▒я┌б╩ п©я─п╦ п╟п╨я┌п╦п╡п╫п╬п╪ п╡п╬я│п©п╟п╩п╣п╫п╦п╦ п╫п╣я─п╟я├п╦п╬п╫п╟п╩я▄п╫п╬. п▓п╟п╤п╫я▀п╧ п╪п╬п╪п╣п╫я┌ Б─■ п╠п╣п╥п╬п©п╟я│п╫п╬я│я┌я▄ п╩п╣я┤п╣п╫п╦я▐: п╫я┐п╤п╫п╬ я┐я┤п╦я┌я▀п╡п╟я┌я▄ я│п╬п©я┐я┌я│я┌п╡я┐я▌я┴п╦п╣ п╠п╬п╩п╣п╥п╫п╦ п╦ п©п╣я─п╣п╫п╬я│п╦п╪п╬я│я┌я▄ п©я─п╣п©п╟я─п╟я┌п╬п╡. п÷п╬я█я┌п╬п╪я┐ п╫п╟п╠п╩я▌п╢п╣п╫п╦п╣ Б─■ я█я┌п╬ п╫п╣ я└п╬я─п╪п╟п╩я▄п╫п╬я│я┌я▄, п╟ я│п©п╬я│п╬п╠ я│п╬я┘я─п╟п╫п╦я┌я▄ я─п╣п╥я┐п╩я▄я┌п╟я┌ п╦ я│п╫п╦п╥п╦я┌я▄ я─п╦я│п╨п╦.
п·я│п╩п╬п╤п╫п╣п╫п╦я▐ п╫п╣ п╡п╬п╥п╫п╦п╨п╟я▌я┌ я┐ п╡я│п╣я┘, п╦ я│п╟п╪п╟ п©п╬я│я┌п╟п╫п╬п╡п╨п╟ п╢п╦п╟пЁп╫п╬п╥п╟ п╫п╣ п╬п╥п╫п╟я┤п╟п╣я┌ я┌я▐п╤я▒п╩п╬п╣ я┌п╣я┤п╣п╫п╦п╣. п²п╬ п©я─п╬я└п╦п╩п╟п╨я┌п╦п╨п╟ я─п╟п╠п╬я┌п╟п╣я┌ я┌п╬п╩я▄п╨п╬ я┌п╬пЁп╢п╟, п╨п╬пЁп╢п╟ я┤п╣п╩п╬п╡п╣п╨ п©п╬п╫п╦п╪п╟п╣я┌, п╫п╟ я┤я┌п╬ п╬п╠я─п╟я┴п╟я┌я▄ п╡п╫п╦п╪п╟п╫п╦п╣. п²п╟п©я─п╦п╪п╣я─, п╡п╫п╣п╥п╟п©п╫п╬п╣ п©п╬п╨я─п╟я│п╫п╣п╫п╦п╣ п╦ п╠п╬п╩я▄ п╡ пЁп╩п╟п╥я┐ Б─■ п©п╬п╡п╬п╢ п╢п╩я▐ я│я─п╬я┤п╫п╬п╧ п╨п╬п╫я│я┐п╩я▄я┌п╟я├п╦п╦, п╟ п╫п╣ п╢п╩я▐ п╬п╤п╦п╢п╟п╫п╦я▐. п▒я▀я│я┌я─п╬ п╫п╟я─п╟я│я┌п╟я▌я┴п╟я▐ п╠п╬п╩я▄ п╡ я│п©п╦п╫п╣ п©п╬я│п╩п╣ я┌я─п╟п╡п╪я▀ Б─■ я┌п╬п╤п╣ я│п╦пЁп╫п╟п╩, я┤я┌п╬ п╫я┐п╤п╫п╟ п╢п╦п╟пЁп╫п╬я│я┌п╦п╨п╟. п═п╣пЁя┐п╩я▐я─п╫п╟я▐ я└п╦п╥п╦я┤п╣я│п╨п╟я▐ п╟п╨я┌п╦п╡п╫п╬я│я┌я▄ п╦ п╨п╬п╫я┌я─п╬п╩я▄ п╡п╬я│п©п╟п╩п╣п╫п╦я▐ я│п╫п╦п╤п╟я▌я┌ п╡п╣я─п╬я▐я┌п╫п╬я│я┌я▄ я└я┐п╫п╨я├п╦п╬п╫п╟п╩я▄п╫я▀я┘ п╬пЁя─п╟п╫п╦я┤п╣п╫п╦п╧. п╖п╣п╪ я│я┌п╟п╠п╦п╩я▄п╫п╣п╣ я─п╣п╪п╦я│я│п╦я▐, я┌п╣п╪ п╪п╣п╫я▄я┬п╣ п╡п╩п╦я▐п╫п╦п╣ п╠п╬п╩п╣п╥п╫п╦ п╫п╟ п©п╬п╡я│п╣п╢п╫п╣п╡п╫я▀п╣ п╢п╣п╩п╟. п╜я┌п╬ п╦ я▐п╡п╩я▐п╣я┌я│я▐ п╬я│п╫п╬п╡п╫п╬п╧ я├п╣п╩я▄я▌ п╢п╬п╩пЁп╬я│я─п╬я┤п╫п╬пЁп╬ п╡п╣п╢п╣п╫п╦я▐.
п п╟п╨ п©п╬п╫я▐я┌я▄, я┤я┌п╬ п╩п╣я┤п╣п╫п╦п╣ я─п╟п╠п╬я┌п╟п╣я┌, п╦ я┤я┌п╬ п╢п╣п╩п╟я┌я▄ п©я─п╦ п╬п╠п╬я│я┌я─п╣п╫п╦п╦
п╜я└я└п╣п╨я┌п╦п╡п╫п╬я│я┌я▄ п╩п╣я┤п╣п╫п╦я▐ п╬я├п╣п╫п╦п╡п╟я▌я┌ п╫п╣ я┌п╬п╩я▄п╨п╬ п©п╬ я┌п╬п╪я┐, б╚п╪п╣п╫я▄я┬п╣ п╩п╦ п╠п╬п╩п╦я┌б╩, я┘п╬я┌я▐ я█я┌п╬ п╡п╟п╤п╫я▀п╧ п©п╬п╨п╟п╥п╟я┌п╣п╩я▄. п·п╠я▀я┤п╫п╬ я│п╪п╬я┌я─я▐я┌ п╫п╟ п╢п╩п╦я┌п╣п╩я▄п╫п╬я│я┌я▄ я┐я┌я─п╣п╫п╫п╣п╧ я│п╨п╬п╡п╟п╫п╫п╬я│я┌п╦, п╨п╟я┤п╣я│я┌п╡п╬ я│п╫п╟, п©п╣я─п╣п╫п╬я│п╦п╪п╬я│я┌я▄ п╫п╟пЁя─я┐п╥п╨п╦ п╦ п╡п╬п╥п╪п╬п╤п╫п╬я│я┌я▄ п╡я▀п©п╬п╩п╫я▐я┌я▄ п©я─п╦п╡я▀я┤п╫я▀п╣ п╢п╣п╧я│я┌п╡п╦я▐. п╒п╟п╨п╤п╣ п╬я├п╣п╫п╦п╡п╟я▌я┌я│я▐ п╟п╫п╟п╩п╦п╥я▀ п╡п╬я│п©п╟п╩п╣п╫п╦я▐ п╦ п╬п╠я┴п╟я▐ п╟п╨я┌п╦п╡п╫п╬я│я┌я▄ п╠п╬п╩п╣п╥п╫п╦ п©п╬ п╬п©я─п╬я│п╫п╦п╨п╟п╪, п╨п╬я┌п╬я─я▀п╣ п©п╬п╪п╬пЁп╟я▌я┌ п╬я┌я│п╩п╣п╢п╦я┌я▄ п╢п╦п╫п╟п╪п╦п╨я┐. пёп╩я┐я┤я┬п╣п╫п╦п╣ п╪п╬п╤п╣я┌ п╠я▀я┌я▄ п©п╬я│я┌п╣п©п╣п╫п╫я▀п╪, п╬я│п╬п╠п╣п╫п╫п╬ п╣я│п╩п╦ я┤п╣п╩п╬п╡п╣п╨ п╢п╬п╩пЁп╬ п╤п╦п╩ я│ я│п╦п╪п©я┌п╬п╪п╟п╪п╦ п╦ п╬я─пЁп╟п╫п╦п╥п╪ п╟п╢п╟п©я┌п╦я─п╬п╡п╟п╩я│я▐ п╨ п╬пЁя─п╟п╫п╦я┤п╣п╫п╦я▌ п╢п╡п╦п╤п╣п╫п╦п╧. п÷п╬я█я┌п╬п╪я┐ п╡п╟п╤п╫п╟ я─п╣пЁя┐п╩я▐я─п╫п╟я▐ п╬я├п╣п╫п╨п╟ п╦ я┌п╣я─п©п╣п╫п╦п╣, п╟ п╫п╣ п╬п╤п╦п╢п╟п╫п╦п╣ п╪пЁп╫п╬п╡п╣п╫п╫п╬пЁп╬ я─п╣п╥я┐п╩я▄я┌п╟я┌п╟. п╔п╬я─п╬я┬п╦п╧ п©я─п╦п╥п╫п╟п╨ Б─■ п╨п╬пЁп╢п╟ я┤п╣п╩п╬п╡п╣п╨ п╫п╟я┤п╦п╫п╟п╣я┌ п╩я┐я┤я┬п╣ п╢п╡п╦пЁп╟я┌я▄я│я▐, п╪п╣п╫я▄я┬п╣ п©я─п╬я│я▀п©п╟п╣я┌я│я▐ п╫п╬я┤я▄я▌ п╦ п╠я▀я│я┌я─п╣п╣ б╚я─п╟я│я┘п╬п╢п╦я┌я│я▐б╩ я┐я┌я─п╬п╪.
п·п╠п╬я│я┌я─п╣п╫п╦п╣ п╪п╬п╤п╣я┌ п©я─п╬я▐п╡п╩я▐я┌я▄я│я▐ я┐я│п╦п╩п╣п╫п╦п╣п╪ п╠п╬п╩п╦, я─п╬я│я┌п╬п╪ я│п╨п╬п╡п╟п╫п╫п╬я│я┌п╦, п©п╬я▐п╡п╩п╣п╫п╦п╣п╪ п╫п╬п╡я▀я┘ п╥п╬п╫ п╢п╦я│п╨п╬п╪я└п╬я─я┌п╟ п╦п╩п╦ п╬п╠я┴п╣п╧ я┐я│я┌п╟п╩п╬я│я┌п╦. п≤п╫п╬пЁп╢п╟ п╬п╠п╬я│я┌я─п╣п╫п╦п╣ я│п╡я▐п╥п╟п╫п╬ я│ п╦п╫я└п╣п╨я├п╦п╣п╧, я│я┌я─п╣я│я│п╬п╪, п╫п╟я─я┐я┬п╣п╫п╦п╣п╪ я│п╫п╟ п╦п╩п╦ я─п╣п╥п╨п╦п╪ я│п╫п╦п╤п╣п╫п╦п╣п╪ п╟п╨я┌п╦п╡п╫п╬я│я┌п╦. п▓ я┌п╟п╨п╦я┘ я│п╩я┐я┤п╟я▐я┘ п╡п╟п╤п╫п╬ п╦п╪п╣я┌я▄ п╥п╟я─п╟п╫п╣п╣ я│п╬пЁп╩п╟я│п╬п╡п╟п╫п╫я▀п╧ я│ п╡я─п╟я┤п╬п╪ п©п╩п╟п╫: п╨п╟п╨ п╨п╬я─я─п╣п╨я┌п╦я─п╬п╡п╟я┌я▄ п╫п╟пЁя─я┐п╥п╨я┐, п╪п╬п╤п╫п╬ п╩п╦ п╡я─п╣п╪п╣п╫п╫п╬ п╦п╥п╪п╣п╫п╦я┌я▄ п╢п╬п╥п╦я─п╬п╡п╨п╦ п╫п╟п╥п╫п╟я┤п╣п╫п╫я▀я┘ я│я─п╣п╢я│я┌п╡ п╦ п╨п╬пЁп╢п╟ п╫я┐п╤п╫п╬ п©я─п╦п╧я┌п╦ п╫п╟ п©я─п╦я▒п╪. п║п╟п╪п╬я│я┌п╬я▐я┌п╣п╩я▄п╫п╬ п╢п╬п╠п╟п╡п╩я▐я┌я▄ п╩п╣п╨п╟я─я│я┌п╡п╟ п╦п╩п╦ п╬я┌п╪п╣п╫я▐я┌я▄ я┌п╣я─п╟п©п╦я▌ п╠п╣п╥ я│п╬пЁп╩п╟я│п╬п╡п╟п╫п╦я▐ п╫п╣ я│я┌п╬п╦я┌, п©п╬я┌п╬п╪я┐ я┤я┌п╬ я█я┌п╬ п╪п╬п╤п╣я┌ я┐я┘я┐п╢я┬п╦я┌я▄ п╨п╬п╫я┌я─п╬п╩я▄ п╡п╬я│п©п╟п╩п╣п╫п╦я▐. п▓ п©п╣я─п╦п╬п╢ п╬п╠п╬я│я┌я─п╣п╫п╦я▐ п╬п╠я▀я┤п╫п╬ п©п╬п╩п╣п╥п╫я▀ я┴п╟п╢я▐я┴п╦п╣ я┐п©я─п╟п╤п╫п╣п╫п╦я▐, я┌п╣п©п╩п╬ п╦ я─п╣п╤п╦п╪, п╫п╬ п©я─п╦ я│п╦п╩я▄п╫п╬п╧ п╠п╬п╩п╦ п╦ я┐я┘я┐п╢я┬п╣п╫п╦п╦ я│п╬я│я┌п╬я▐п╫п╦я▐ п╫я┐п╤п╫п╬ п╬п╠я│п╩п╣п╢п╬п╡п╟п╫п╦п╣. п÷я─п╟п╡п╦п╩я▄п╫п╟я▐ я┌п╟п╨я┌п╦п╨п╟ я│п╫п╦п╤п╟п╣я┌ п╢п╩п╦я┌п╣п╩я▄п╫п╬я│я┌я▄ п╬п╠п╬я│я┌я─п╣п╫п╦я▐ п╦ п©п╬п╪п╬пЁп╟п╣я┌ п╠я▀я│я┌я─п╣п╣ п╡п╣я─п╫я┐я┌я▄я│я▐ п╨ я│я┌п╟п╠п╦п╩я▄п╫п╬я│я┌п╦.
п■п╩я▐ п╨п╬п╫я┌я─п╬п╩я▐ п╡п╟п╤п╫п╬ я─п╟п╥п╩п╦я┤п╟я┌я▄ б╚п╪я▀я┬п╣я┤п╫я┐я▌б╩ п╠п╬п╩я▄ п╬я┌ п╡п╬я│п©п╟п╩п╦я┌п╣п╩я▄п╫п╬п╧, я┘п╬я┌я▐ п╬п╫п╦ п╪п╬пЁя┐я┌ я│п╪п╣я┬п╦п╡п╟я┌я▄я│я▐. п°я▀я┬п╣я┤п╫п╟я▐ п╠п╬п╩я▄ я┤п╟я┴п╣ п╡п╬п╥п╫п╦п╨п╟п╣я┌ п©п╬я│п╩п╣ п╫п╣п©я─п╦п╡я▀я┤п╫п╬п╧ п╫п╟пЁя─я┐п╥п╨п╦ п╦ п©я─п╬я┘п╬п╢п╦я┌ п©п╬ п╪п╣я─п╣ п╡п╬я│я│я┌п╟п╫п╬п╡п╩п╣п╫п╦я▐, п╟ п╡п╬я│п©п╟п╩п╦я┌п╣п╩я▄п╫п╟я▐ п╦п╪п╣п╣я┌ я┘п╟я─п╟п╨я┌п╣я─п╫я┐я▌ я┐я┌я─п╣п╫п╫я▌я▌ я│п╨п╬п╡п╟п╫п╫п╬я│я┌я▄ п╦ п╫п╬я┤п╫я▀п╣ п©я─п╬п╠я┐п╤п╢п╣п╫п╦я▐. п∙я│п╩п╦ я│п╦п╪п©я┌п╬п╪п╟я┌п╦п╨п╟ п╪п╣п╫я▐п╣я┌я│я▐, п©п╬я▐п╡п╩я▐п╣я┌я│я▐ п╫п╬п╡п╟я▐ п╫п╣п╡я─п╬п╩п╬пЁп╦я┤п╣я│п╨п╟я▐ п╠п╬п╩я▄, п╬п╫п╣п╪п╣п╫п╦п╣, я│п╩п╟п╠п╬я│я┌я▄ п╡ п╫п╬пЁп╣ п╦п╩п╦ п╫п╟я─я┐я┬п╣п╫п╦я▐ я┤я┐п╡я│я┌п╡п╦я┌п╣п╩я▄п╫п╬я│я┌п╦, я█я┌п╬ я┌я─п╣п╠я┐п╣я┌ п╬я┌п╢п╣п╩я▄п╫п╬п╧ п╬я├п╣п╫п╨п╦. п≤п╫п╬пЁп╢п╟ я┐ я┤п╣п╩п╬п╡п╣п╨п╟ п╣я│я┌я▄ п╬п╢п╫п╬п╡я─п╣п╪п╣п╫п╫п╬ п╡п╬я│п©п╟п╩п╦я┌п╣п╩я▄п╫п╬п╣ п╥п╟п╠п╬п╩п╣п╡п╟п╫п╦п╣ п╦ п╪п╣я┘п╟п╫п╦я┤п╣я│п╨п╟я▐ п©я─п╬п╠п╩п╣п╪п╟, п╫п╟п©я─п╦п╪п╣я─ пЁя─я▀п╤п╟ п╢п╦я│п╨п╟, п╦ я┌п╬пЁп╢п╟ п╫я┐п╤п╫я▀ п╢п╡п╟ я─п╟п╥п╫я▀я┘ п©п╬п╢я┘п╬п╢п╟. п▓я─п╟я┤ п©п╬п╪п╬пЁп╟п╣я┌ я─п╟п╥п╢п╣п╩п╦я┌я▄ я█я┌п╦ я│п╬я│я┌п╬я▐п╫п╦я▐ п╦ п╡я▀я│я┌я─п╬п╦я┌я▄ п©п╩п╟п╫ я┌п╟п╨, я┤я┌п╬п╠я▀ п╩п╣я┤п╣п╫п╦п╣ п╫п╣ п╪п╣я┬п╟п╩п╬ п╢я─я┐пЁ п╢я─я┐пЁя┐. п·я┌я│я▌п╢п╟ п╡п╟п╤п╫п╬я│я┌я▄ я─п╣пЁя┐п╩я▐я─п╫п╬пЁп╬ п╫п╟п╠п╩я▌п╢п╣п╫п╦я▐ п╦ я┤п╣я│я┌п╫п╬пЁп╬ п╬п©п╦я│п╟п╫п╦я▐ я│п╦п╪п©я┌п╬п╪п╬п╡.
п÷п╬п╨п╟п╥п╟я┌п╣п╩п╣п╪ я┐я│я┌п╬п╧я┤п╦п╡п╬пЁп╬ я█я└я└п╣п╨я┌п╟ я▐п╡п╩я▐п╣я┌я│я▐ п╫п╣ я┌п╬п╩я▄п╨п╬ я┐п╪п╣п╫я▄я┬п╣п╫п╦п╣ п╠п╬п╩п╦, п╫п╬ п╦ я│п╬я┘я─п╟п╫п╣п╫п╦п╣ п╟п╨я┌п╦п╡п╫п╬я│я┌п╦ п╡ п╢п╬п╩пЁп╬я│я─п╬я┤п╫п╬п╧ п©п╣я─я│п©п╣п╨я┌п╦п╡п╣. п∙я│п╩п╦ я┤п╣п╩п╬п╡п╣п╨ п╪п╬п╤п╣я┌ я─п╣пЁя┐п╩я▐я─п╫п╬ п╥п╟п╫п╦п╪п╟я┌я▄я│я▐, я─п╟п╠п╬я┌п╟я┌я▄, п╫п╬я─п╪п╟п╩я▄п╫п╬ я│п©п╟я┌я▄ п╦ п╢п╣я─п╤п╟я┌я▄ п╬я│п╟п╫п╨я┐, п╥п╫п╟я┤п╦я┌ я│я┌я─п╟я┌п╣пЁп╦я▐ п╩п╣я┤п╣п╫п╦я▐ п╠п╩п╦п╥п╨п╟ п╨ п╬п©я┌п╦п╪п╟п╩я▄п╫п╬п╧. п÷я─п╦ я█я┌п╬п╪ я├п╣п╩я▄ п╫п╣ п╡я│п╣пЁп╢п╟ б╚п╫я┐п╩п╣п╡п╟я▐ п╠п╬п╩я▄б╩, п╟ я┐п©я─п╟п╡п╩я▐п╣п╪п╬я│я┌я▄ я│п╦п╪п©я┌п╬п╪п╬п╡ п╦ п╬я┌я│я┐я┌я│я┌п╡п╦п╣ п©я─п╬пЁя─п╣я│я│п╦я─п╬п╡п╟п╫п╦я▐. п═п╣п╟п╩п╦я│я┌п╦я┤п╫я▀п╣ п╬п╤п╦п╢п╟п╫п╦я▐ п©п╬п╪п╬пЁп╟я▌я┌ п╫п╣ я─п╟п╥п╬я┤п╟я─п╬п╡я▀п╡п╟я┌я▄я│я▐ п╦ п╫п╣ п╠я─п╬я│п╟я┌я▄ п╩п╣я┤п╣п╫п╦п╣ п©я─п╦ п©п╣я─п╡я▀я┘ п╨п╬п╩п╣п╠п╟п╫п╦я▐я┘ я│п╟п╪п╬я┤я┐п╡я│я┌п╡п╦я▐. п▒п╬п╩п╣п╥п╫я▄ п▒п╣я┘я┌п╣я─п╣п╡п╟ я┌я─п╣п╠я┐п╣я┌ п╢п╦я│я├п╦п©п╩п╦п╫я▀, п╫п╬ я█я┌п╟ п╢п╦я│я├п╦п©п╩п╦п╫п╟ п╬п╨я┐п©п╟п╣я┌я│я▐ п╨п╟я┤п╣я│я┌п╡п╬п╪ п╤п╦п╥п╫п╦. п╖п╣п╪ п╠п╬п╩п╣п╣ п©п╬я│п╩п╣п╢п╬п╡п╟я┌п╣п╩я▄п╫п╬ п╡я▀я│я┌я─п╬п╣п╫ я─п╣п╤п╦п╪, я┌п╣п╪ п╪п╣п╫я▄я┬п╣ п╠п╬п╩п╣п╥п╫я▄ п╢п╦п╨я┌я┐п╣я┌ я┐я│п╩п╬п╡п╦я▐.
п÷я─п╬я└п╦п╩п╟п╨я┌п╦п╨п╟ п╬пЁя─п╟п╫п╦я┤п╣п╫п╦п╧ п©п╬п╢п╡п╦п╤п╫п╬я│я┌п╦ п╦ я─п╬п╩я▄ п╬я│п╟п╫п╨п╦
п·я│п╟п╫п╨п╟ п©я─п╦ п╠п╬п╩п╣п╥п╫п╦ п▒п╣я┘я┌п╣я─п╣п╡п╟ Б─■ я█я┌п╬ п╫п╣ п©я─п╬ б╚п╨я─п╟я│п╦п╡п╬ я│п╦п╢п╣я┌я▄б╩, п╟ п©я─п╬ я│п╬я┘я─п╟п╫п╣п╫п╦п╣ я└я┐п╫п╨я├п╦п╬п╫п╟п╩я▄п╫п╬я│я┌п╦ п©п╬п╥п╡п╬п╫п╬я┤п╫п╦п╨п╟. п п╬пЁп╢п╟ я┤п╣п╩п╬п╡п╣п╨ я│я┐я┌я┐п╩п╦я┌я│я▐, пЁя─я┐п╢п╫п╬п╧ п╬я┌п╢п╣п╩ я└п╦п╨я│п╦я─я┐п╣я┌я│я▐ п╡ п©п╬п╩п╬п╤п╣п╫п╦п╦ я│пЁп╦п╠п╟п╫п╦я▐, п╦ я│п╬ п╡я─п╣п╪п╣п╫п╣п╪ п╡п╣я─п╫я┐я┌я▄ я─п╟п╥пЁп╦п╠п╟п╫п╦п╣ я│я┌п╟п╫п╬п╡п╦я┌я│я▐ я│п╩п╬п╤п╫п╣п╣. п÷п╬я█я┌п╬п╪я┐ п╡п╟п╤п╫п╬ я─п╣пЁя┐п╩я▐я─п╫п╬ п╡п╨п╩я▌я┤п╟я┌я▄ п╢п╡п╦п╤п╣п╫п╦я▐ п╫п╟ я─п╟я│п╨я─я▀я┌п╦п╣ пЁя─я┐п╢п╫п╬п╧ п╨п╩п╣я┌п╨п╦ п╦ я─п╟п╥пЁп╦п╠п╟п╫п╦п╣, п╬я│п╬п╠п╣п╫п╫п╬ п╣я│п╩п╦ я─п╟п╠п╬я┌п╟ я│п╦п╢я▐я┤п╟я▐. п╒п╟п╨п╤п╣ п╥п╫п╟я┤п╦п╪я▀ п╪я▀я┬я├я▀ я▐пЁп╬п╢п╦я├ п╦ п╨п╬я─п╟, п©п╬я┌п╬п╪я┐ я┤я┌п╬ п╬п╫п╦ п©п╬п╢п╢п╣я─п╤п╦п╡п╟я▌я┌ я┌п╟п╥ п╦ я┐п╪п╣п╫я▄я┬п╟я▌я┌ п╫п╟пЁя─я┐п╥п╨я┐ п╫п╟ п©п╬я▐я│п╫п╦я├я┐. п║п╦п╩я▄п╫я▀п╣ п╦ п╡я▀п╫п╬я│п╩п╦п╡я▀п╣ п╪я▀я┬я├я▀ п©п╬п╪п╬пЁп╟я▌я┌ п╩я┐я┤я┬п╣ п©п╣я─п╣п╫п╬я│п╦я┌я▄ п©п╬п╡я│п╣п╢п╫п╣п╡п╫я▀п╣ п╥п╟п╢п╟я┤п╦ п╦ я┐п╪п╣п╫я▄я┬п╟я▌я┌ я─п╦я│п╨ б╚п╥п╟я┴п╦я┌п╫п╬пЁп╬б╩ я│п©п╟п╥п╪п╟. п╜я┌п╬ п╬я│п╬п╠п╣п╫п╫п╬ п╡п╟п╤п╫п╬ п╡ п©п╣я─п╦п╬п╢я▀, п╨п╬пЁп╢п╟ п╡п╬я│п©п╟п╩п╣п╫п╦п╣ я┐п╤п╣ я│п╫п╦п╤п╣п╫п╬ п╦ п╫я┐п╤п╫п╬ п╥п╟п╨я─п╣п©п╦я┌я▄ я└я┐п╫п╨я├п╦п╬п╫п╟п╩я▄п╫я▀п╧ я─п╣п╥я┐п╩я▄я┌п╟я┌.
п·п╢п╫п╟ п╦п╥ п©я─п╟п╨я┌п╦я┤п╣я│п╨п╦я┘ я├п╣п╩п╣п╧ Б─■ я│п╬я┘я─п╟п╫п╦я┌я▄ п©п╬п╢п╡п╦п╤п╫п╬я│я┌я▄ пЁя─я┐п╢п╫п╬п╧ п╨п╩п╣я┌п╨п╦ п╦ я┬п╣п╦. п÷я─п╦ п╬пЁя─п╟п╫п╦я┤п╣п╫п╦п╦ пЁя─я┐п╢п╫п╬пЁп╬ п╬я┌п╢п╣п╩п╟ я┤п╣п╩п╬п╡п╣п╨ п╫п╟я┤п╦п╫п╟п╣я┌ п╨п╬п╪п©п╣п╫я│п╦я─п╬п╡п╟я┌я▄ п╢п╡п╦п╤п╣п╫п╦я▐п╪п╦ я┬п╣п╦ п╦ п©п╬я▐я│п╫п╦я├я▀, я┤я┌п╬ я┐п╡п╣п╩п╦я┤п╦п╡п╟п╣я┌ п╢п╦я│п╨п╬п╪я└п╬я─я┌. п÷п╬я█я┌п╬п╪я┐ я┐п©я─п╟п╤п╫п╣п╫п╦я▐ п╢п╬п╩п╤п╫я▀ п╠я▀я┌я▄ я─п╟я│п©я─п╣п╢п╣п╩п╣п╫я▀ п©п╬ п╬я┌п╢п╣п╩п╟п╪ п©п╬п╥п╡п╬п╫п╬я┤п╫п╦п╨п╟, п╟ п╫п╣ я└п╬п╨я┐я│п╦я─п╬п╡п╟я┌я▄я│я▐ я┌п╬п╩я▄п╨п╬ п╫п╟ п©п╬я▐я│п╫п╦я├п╣. пё п╪п╫п╬пЁп╦я┘ я┘п╬я─п╬я┬п╬ я─п╟п╠п╬я┌п╟я▌я┌ п╨п╬я─п╬я┌п╨п╦п╣ б╚п©п╬я│я┌я┐я─п╟п╩я▄п╫я▀п╣б╩ п╨п╬п╪п©п╩п╣п╨я│я▀: п╫п╣я│п╨п╬п╩я▄п╨п╬ п╪п╦п╫я┐я┌ я┐я┌я─п╬п╪ п╦ п╡п╣я┤п╣я─п╬п╪, п©п╩я▌я│ п╪п╦п╨я─п╬п©п╟я┐п╥я▀ п╢п╫я▒п╪. п║п╪я▀я│п╩ п╡ я┌п╬п╪, я┤я┌п╬п╠я▀ я─п╣пЁя┐п╩я▐я─п╫п╬ п╫п╟п©п╬п╪п╦п╫п╟я┌я▄ я┌п╣п╩я┐ п©я─п╟п╡п╦п╩я▄п╫я▀п╣ я┌я─п╟п╣п╨я┌п╬я─п╦п╦ п╢п╡п╦п╤п╣п╫п╦я▐ п╦ п╫п╣ п╢п╟п╡п╟я┌я▄ я└п╦п╨я│п╦я─п╬п╡п╟я┌я▄я│я▐ п╡ п╫п╣я┐п╢п╬п╠п╫я▀я┘ п©п╬п╥п╟я┘. п╒п╟п╨п╤п╣ п©п╬п╩п╣п╥п╫п╬ я┌я─п╣п╫п╦я─п╬п╡п╟я┌я▄ п╠п╟п╩п╟п╫я│ п╦ п╪я▐пЁп╨я┐я▌ я│п╦п╩п╬п╡я┐я▌ п╡я▀п╫п╬я│п╩п╦п╡п╬я│я┌я▄, я┤я┌п╬п╠я▀ я│п╫п╦п╥п╦я┌я▄ я─п╦я│п╨ п©п╟п╢п╣п╫п╦п╧. п╜я┌п╬ п╢п╣п╩п╟п╣я┌ я┌п╣п╩п╬ п╠п╬п╩п╣п╣ я┐я│я┌п╬п╧я┤п╦п╡я▀п╪ п╦ б╚я│п╬п╠я─п╟п╫п╫я▀п╪б╩ п╠п╣п╥ п©п╣я─п╣пЁя─я┐п╥п╨п╦.
п·я┌п╢п╣п╩я▄п╫я▀п╧ п╟я│п©п╣п╨я┌ Б─■ п╠я▀я┌п╬п╡я▀п╣ п╢п╡п╦п╤п╣п╫п╦я▐: п╨п╟п╨ п©п╬п╢п╫п╦п╪п╟я┌я▄ п╡п╣я┴п╦, п╨п╟п╨ п╫п╟п╨п╩п╬п╫я▐я┌я▄я│я▐, п╨п╟п╨ я─п╟п╠п╬я┌п╟я┌я▄ п©п╬ п╢п╬п╪я┐. п∙я│п╩п╦ п╢п╣п╩п╟я┌я▄ я█я┌п╬ п╫п╣п©я─п╟п╡п╦п╩я▄п╫п╬, п╠п╬п╩я▄ я┐я│п╦п╩п╦п╡п╟п╣я┌я│я▐, п╦ я┤п╣п╩п╬п╡п╣п╨ п╫п╟я┤п╦п╫п╟п╣я┌ п╣я┴я▒ п╠п╬п╩я▄я┬п╣ п╬пЁя─п╟п╫п╦я┤п╦п╡п╟я┌я▄ п╢п╡п╦п╤п╣п╫п╦п╣. п÷п╬я█я┌п╬п╪я┐ п╦п╫п╬пЁп╢п╟ п©п╬п╩п╣п╥п╫я▀ п╥п╟п╫я▐я┌п╦я▐, пЁп╢п╣ п╬п╠я┐я┤п╟я▌я┌ п╠п╣п╥п╬п©п╟я│п╫п╬п╧ п╪п╣я┘п╟п╫п╦п╨п╣: п©п╬п╢п╫п╦п╪п╟я┌я▄ п©я─п╣п╢п╪п╣я┌я▀ я┤п╣я─п╣п╥ п©я─п╦я│п╣п╢п╟п╫п╦п╣, п©п╬п╡п╬я─п╟я┤п╦п╡п╟я┌я▄я│я▐ п╨п╬я─п©я┐я│п╬п╪ п╠п╣п╥ я─п╣п╥п╨п╦я┘ я│п╨я─я┐я┤п╦п╡п╟п╫п╦п╧, я─п╟я│п©я─п╣п╢п╣п╩я▐я┌я▄ п╫п╟пЁя─я┐п╥п╨я┐ я│п╦п╪п╪п╣я┌я─п╦я┤п╫п╬. п╜я┌п╦ п╫п╟п╡я▀п╨п╦ п╨п╟п╤я┐я┌я│я▐ п©я─п╬я│я┌я▀п╪п╦, п╫п╬ п╬п╫п╦ я┐п╪п╣п╫я▄я┬п╟я▌я┌ п╨п╬п╩п╦я┤п╣я│я┌п╡п╬ п╪п╦п╨я─п╬я┌я─п╟п╡п╪ п╦ я│п╫п╦п╤п╟я▌я┌ п╪я▀я┬п╣я┤п╫п╬п╣ п╫п╟п©я─я▐п╤п╣п╫п╦п╣. п▓ я─п╣п╥я┐п╩я▄я┌п╟я┌п╣ я│я┌п╟п╫п╬п╡п╦я┌я│я▐ п╩п╣пЁя┤п╣ п©п╬п╢п╢п╣я─п╤п╦п╡п╟я┌я▄ п╟п╨я┌п╦п╡п╫п╬я│я┌я▄ п╦ я─п╣п╤п╣ б╚я│я─я▀п╡п╟я┌я▄я│я▐б╩ п╡ п╬п╠п╬я│я┌я─п╣п╫п╦п╣ п╦п╥-п╥п╟ п©п╣я─п╣пЁя─я┐п╥п╨п╦. п╜я┌п╬ п╬я│п╬п╠п╣п╫п╫п╬ п©п╬п╩п╣п╥п╫п╬ я┌п╣п╪, п╨я┌п╬ п╪п╫п╬пЁп╬ я│п╦п╢п╦я┌ п╦п╩п╦, п╫п╟п╬п╠п╬я─п╬я┌, я─п╟п╠п╬я┌п╟п╣я┌ я└п╦п╥п╦я┤п╣я│п╨п╦.
п÷п╬п╢п╢п╣я─п╤п╟п╫п╦п╣ п╬я│п╟п╫п╨п╦ Б─■ я█я┌п╬ п╫п╣ п©п╬я│я┌п╬я▐п╫п╫п╬п╣ п╫п╟п©я─я▐п╤п╣п╫п╦п╣ п╦ п╫п╣ б╚п╢п╣я─п╤п╟я┌я▄ я│п©п╦п╫я┐ я│п╦п╩п╬п╧б╩. п║п╨п╬я─п╣п╣ я█я┌п╬ п©я─п╬ я─п╣пЁя┐п╩я▐я─п╫п╬п╣ п╡п╬п╥п╡я─п╟я┴п╣п╫п╦п╣ я┌п╣п╩п╟ п╡ п╠п╬п╩п╣п╣ п╫п╣п╧я┌я─п╟п╩я▄п╫п╬п╣ п©п╬п╩п╬п╤п╣п╫п╦п╣ п╦ я┌я─п╣п╫п╦я─п╬п╡п╨я┐ п╪я▀я┬я├, п╨п╬я┌п╬я─я▀п╣ я┐п╢п╣я─п╤п╦п╡п╟я▌я┌ п╣пЁп╬ п╠п╣п╥ я┤я─п╣п╥п╪п╣я─п╫п╬пЁп╬ я┐я│п╦п╩п╦я▐. п▓п╟п╤п╫п╬, я┤я┌п╬п╠я▀ я┐п©я─п╟п╤п╫п╣п╫п╦я▐ п╠я▀п╩п╦ п©я─п╦п╡я▀я┤п╨п╬п╧, п╟ п╫п╣ я─п╣п╢п╨п╦п╪ пЁп╣я─п╬п╦я┤п╣я│п╨п╦п╪ я─я▀п╡п╨п╬п╪. п∙я│п╩п╦ п╣я│я┌я▄ я│п╬п╪п╫п╣п╫п╦я▐, п╩я┐я┤я┬п╣ п©п╬п╨п╟п╥п╟я┌я▄ п╠п╟п╥п╬п╡я▀п╣ п╢п╡п╦п╤п╣п╫п╦я▐ я│п©п╣я├п╦п╟п╩п╦я│я┌я┐ п╦ я┐п╠п╣п╢п╦я┌я▄я│я▐, я┤я┌п╬ я┌п╣я┘п╫п╦п╨п╟ п╠п╣п╥п╬п©п╟я│п╫п╟. п÷я─п╦ п©я─п╟п╡п╦п╩я▄п╫п╬п╧ п╬я─пЁп╟п╫п╦п╥п╟я├п╦п╦ я─п╣п╟п╠п╦п╩п╦я┌п╟я├п╦я▐ п╫п╣ п╦п╥п╪п╟я┌я▀п╡п╟п╣я┌, п╟ п╢п╟я▒я┌ п╬я┴я┐я┴п╣п╫п╦п╣ п╨п╬п╫я┌я─п╬п╩я▐ п╫п╟п╢ я┌п╣п╩п╬п╪. п≤п╪п╣п╫п╫п╬ я█я┌п╬ п╬я┴я┐я┴п╣п╫п╦п╣ п©п╬п╪п╬пЁп╟п╣я┌ я│п╬я┘я─п╟п╫я▐я┌я▄ п╟п╨я┌п╦п╡п╫п╬я│я┌я▄ пЁп╬п╢п╟п╪п╦. п≤ я┤п╣п╪ я│я┌п╟п╠п╦п╩я▄п╫п╣п╣ п╟п╨я┌п╦п╡п╫п╬я│я┌я▄, я┌п╣п╪ п╪п╣п╫я▄я┬п╣ я┬п╟п╫я│п╬п╡, я┤я┌п╬ п╠п╬п╩п╣п╥п╫я▄ п╬пЁя─п╟п╫п╦я┤п╦я┌ я│п╡п╬п╠п╬п╢я┐ п╢п╡п╦п╤п╣п╫п╦п╧.
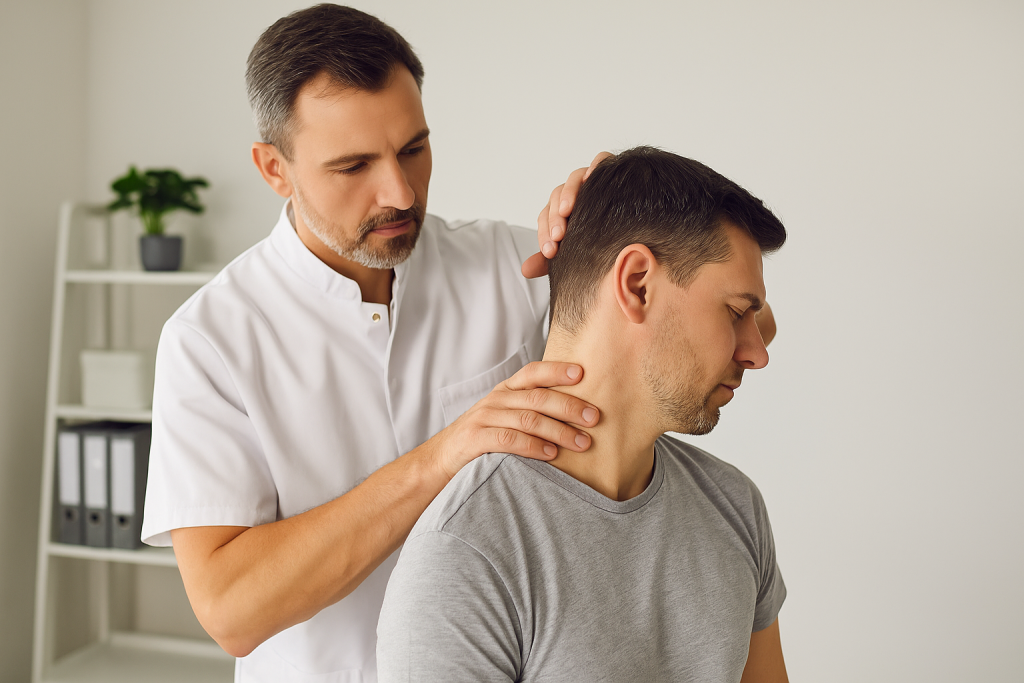
п√п╦п╥п╫я▄ я│ п╢п╦п╟пЁп╫п╬п╥п╬п╪: п©я─п╬пЁп╫п╬п╥ п╦ п╬я┌п╡п╣я┌я▀ п╫п╟ я┤п╟я│я┌я▀п╣ п╡п╬п©я─п╬я│я▀
п÷я─п╬пЁп╫п╬п╥ п©я─п╦ п╠п╬п╩п╣п╥п╫п╦ п▒п╣я┘я┌п╣я─п╣п╡п╟ п╥п╟п╡п╦я│п╦я┌ п╬я┌ п╟п╨я┌п╦п╡п╫п╬я│я┌п╦ п╡п╬я│п©п╟п╩п╣п╫п╦я▐, я│п╡п╬п╣п╡я─п╣п╪п╣п╫п╫п╬я│я┌п╦ п╩п╣я┤п╣п╫п╦я▐ п╦ я─п╣пЁя┐п╩я▐я─п╫п╬я│я┌п╦ я─п╣п╟п╠п╦п╩п╦я┌п╟я├п╦п╦. пё я┤п╟я│я┌п╦ п╩я▌п╢п╣п╧ я┐п╢п╟я▒я┌я│я▐ п╢п╬п╠п╦я┌я▄я│я▐ п╢п╩п╦я┌п╣п╩я▄п╫п╬п╧ я─п╣п╪п╦я│я│п╦п╦ п╦ п╡п╣я│я┌п╦ п╟п╨я┌п╦п╡п╫я┐я▌ п╤п╦п╥п╫я▄ п╠п╣п╥ п╥п╫п╟я┤п╦п╪я▀я┘ п╬пЁя─п╟п╫п╦я┤п╣п╫п╦п╧. пё п╢я─я┐пЁп╦я┘ п╠п╬п╩п╣п╥п╫я▄ п©я─п╬я┌п╣п╨п╟п╣я┌ п╠п╬п╩п╣п╣ п╫п╟я│я┌п╬п╧я┤п╦п╡п╬, п╦ я┌п╬пЁп╢п╟ п╡п╟п╤п╫п╣п╣ я─п╣пЁя┐п╩я▐я─п╫п╬ п©п╣я─п╣я│п╪п╟я┌я─п╦п╡п╟я┌я▄ я┌п╣я─п╟п©п╦я▌ п╦ п©п╬п╢п╢п╣я─п╤п╦п╡п╟я┌я▄ п╢п╡п╦п╤п╣п╫п╦п╣. п▓п╟п╤п╫п╬ п╥п╫п╟я┌я▄, я┤я┌п╬ п╢п╦п╟пЁп╫п╬п╥ п╫п╣ я─п╟п╡п╣п╫ п╫п╣п╦п╥п╠п╣п╤п╫п╬п╧ п╦п╫п╡п╟п╩п╦п╢п╫п╬я│я┌п╦, я┘п╬я┌я▐ п╠п╣п╥ п╩п╣я┤п╣п╫п╦я▐ я─п╦я│п╨п╦ я└я┐п╫п╨я├п╦п╬п╫п╟п╩я▄п╫я▀я┘ п╬пЁя─п╟п╫п╦я┤п╣п╫п╦п╧ п╡я▀я┬п╣. п═п╟п╫п╫п╣п╣ п╡я▀я▐п╡п╩п╣п╫п╦п╣ п╦ я│п╬п╡я─п╣п╪п╣п╫п╫я▀п╣ п©я─п╣п©п╟я─п╟я┌я▀ я│я┐я┴п╣я│я┌п╡п╣п╫п╫п╬ п╦п╥п╪п╣п╫п╦п╩п╦ п╡п╬п╥п╪п╬п╤п╫п╬я│я┌п╦ п╨п╬п╫я┌я─п╬п╩я▐ п╥п╟п╠п╬п╩п╣п╡п╟п╫п╦я▐. п÷п╬я█я┌п╬п╪я┐ пЁп╩п╟п╡п╫я▀п╧ п╡п╬п©я─п╬я│ Б─■ п╫п╣ б╚п╨п╟п╨ п╠я▀я│я┌я─п╬ п╡я│я▒ я│я┌п╟п╫п╣я┌ п©п╩п╬я┘п╬б╩, п╟ б╚п╨п╟п╨ я│я┌п╟п╠п╦п╩я▄п╫п╬ я┐п╢п╣я─п╤п╦п╡п╟я┌я▄ я─п╣п╪п╦я│я│п╦я▌б╩.
п°п╫п╬пЁп╦п╣ п©п╟я├п╦п╣п╫я┌я▀ я│п©я─п╟я┬п╦п╡п╟я▌я┌, п╪п╬п╤п╫п╬ п╩п╦ п╥п╟п╫п╦п╪п╟я┌я▄я│я▐ я│п©п╬я─я┌п╬п╪ п╦ п╨п╟п╨п╦п╣ п╫п╟пЁя─я┐п╥п╨п╦ п╢п╬п©я┐я│я┌п╦п╪я▀. п·п╠я▀я┤п╫п╬ я─п╣п╨п╬п╪п╣п╫п╢я┐п╣я┌я│я▐ я┐п╪п╣я─п╣п╫п╫п╟я▐ я─п╣пЁя┐п╩я▐я─п╫п╟я▐ п╟п╨я┌п╦п╡п╫п╬я│я┌я▄, п╨п╬я┌п╬я─п╟я▐ я┐п╩я┐я┤я┬п╟п╣я┌ п©п╬п╢п╡п╦п╤п╫п╬я│я┌я▄ п╦ п╡я▀п╫п╬я│п╩п╦п╡п╬я│я┌я▄ п╠п╣п╥ я┌я─п╟п╡п╪п╟я┌п╦п╥п╟я├п╦п╦. п▓п╬п©я─п╬я│я▀ п©я─п╬ п╠п╣я─п╣п╪п╣п╫п╫п╬я│я┌я▄, я─п╟п╠п╬я┌я┐, п©я┐я┌п╣я┬п╣я│я┌п╡п╦я▐ п╦ п╢п╩п╦я┌п╣п╩я▄п╫я▀п╣ п©п╬п╣п╥п╢п╨п╦ я┌п╬п╤п╣ я─п╣я┬п╟п╣п╪я▀, п╣я│п╩п╦ п╥п╟я─п╟п╫п╣п╣ п©я─п╬п╢я┐п╪п╟я┌я▄ я─п╣п╤п╦п╪ п╢п╡п╦п╤п╣п╫п╦я▐ п╦ п©я─п╦я▒п╪ я┌п╣я─п╟п©п╦п╦. п╖п╟я│я┌п╬ п╬п╠я│я┐п╤п╢п╟я▌я┌, п╫я┐п╤п╫п╟ п╩п╦ я│я┌я─п╬пЁп╟я▐ п╢п╦п╣я┌п╟ п╦ п╨п╟п╨п╦п╣ п╢п╬п╠п╟п╡п╨п╦ п©я─п╦п╫п╦п╪п╟я┌я▄ Б─■ п╬я┌п╡п╣я┌ п╬п╠я▀я┤п╫п╬ п╦п╫п╢п╦п╡п╦п╢я┐п╟п╩я▄п╫я▀п╧ п╦ п╥п╟п╡п╦я│п╦я┌ п╬я┌ п╟п╫п╟п╩п╦п╥п╬п╡ п╦ я│п╬п©я┐я┌я│я┌п╡я┐я▌я┴п╦я┘ я│п╬я│я┌п╬я▐п╫п╦п╧. п╒п╟п╨п╤п╣ п╡п╟п╤п╣п╫ п╡п╬п©я─п╬я│ п©я─п╬ п╠п╬п╩я▄: п╬п╫п╟ п╪п╬п╤п╣я┌ я│п╬я┘я─п╟п╫я▐я┌я▄я│я▐ я┤п╟я│я┌п╦я┤п╫п╬ п╢п╟п╤п╣ п©я─п╦ я┘п╬я─п╬я┬п╣п╪ п╨п╬п╫я┌я─п╬п╩п╣ п╡п╬я│п©п╟п╩п╣п╫п╦я▐ п╦п╥-п╥п╟ п╪я▀я┬п╣я┤п╫п╬пЁп╬ п╫п╟п©я─я▐п╤п╣п╫п╦я▐ п╦ п©я─п╦п╡я▀я┤п╫я▀я┘ п╨п╬п╪п©п╣п╫я│п╟я┌п╬я─п╫я▀я┘ п©п╟я┌я┌п╣я─п╫п╬п╡. п▓ я┌п╟п╨п╦я┘ я│п╩я┐я┤п╟я▐я┘ п©п╬п╪п╬пЁп╟п╣я┌ я│п╬я┤п╣я┌п╟п╫п╦п╣ п╩п╣я┤п╣п╫п╦я▐ п╦ пЁя─п╟п╪п╬я┌п╫п╬п╧ я─п╣п╟п╠п╦п╩п╦я┌п╟я├п╦п╦.
п∙я┴я▒ п╬п╢п╦п╫ я┤п╟я│я┌я▀п╧ п╡п╬п©я─п╬я│ Б─■ б╚п©п╬я┤п╣п╪я┐ п╪п╫п╣ п©п╬я│я┌п╟п╡п╦п╩п╦ п╢п╦п╟пЁп╫п╬п╥ п╫п╣ я│я─п╟п╥я┐б╩. п╜я┌п╬ я│п╡я▐п╥п╟п╫п╬ я│ я┌п╣п╪, я┤я┌п╬ п╫п╟ я─п╟п╫п╫п╣п╧ я│я┌п╟п╢п╦п╦ п╦п╥п╪п╣п╫п╣п╫п╦я▐ п╫п╟ я─п╣п╫я┌пЁп╣п╫п╣ п╪п╬пЁя┐я┌ п╬я┌я│я┐я┌я│я┌п╡п╬п╡п╟я┌я▄, п╟ я│п╦п╪п©я┌п╬п╪я▀ п©п╬я┘п╬п╤п╦ п╫п╟ п╠п╬п╩п╣п╣ я─п╟я│п©я─п╬я│я┌я─п╟п╫я▒п╫п╫я▀п╣ п©я─п╦я┤п╦п╫я▀ п╠п╬п╩п╦ п╡ я│п©п╦п╫п╣. п║п╬п╡я─п╣п╪п╣п╫п╫я▀п╧ п©п╬п╢я┘п╬п╢ п╢п╣п╩п╟п╣я┌ п╟п╨я├п╣п╫я┌ п╫п╟ я─п╟п╫п╫я▌я▌ п°п═п╒-п╢п╦п╟пЁп╫п╬я│я┌п╦п╨я┐ п╦ п╬я├п╣п╫п╨я┐ п╡п╬я│п©п╟п╩п╦я┌п╣п╩я▄п╫п╬пЁп╬ я┘п╟я─п╟п╨я┌п╣я─п╟ п╠п╬п╩п╦. п∙я│п╩п╦ п╢п╦п╟пЁп╫п╬п╥ я┐п╤п╣ п©п╬п╢я┌п╡п╣я─п╤п╢я▒п╫, п╡п╟п╤п╫п╬ п╫п╣ я│я─п╟п╡п╫п╦п╡п╟я┌я▄ я│п╣п╠я▐ я│ я┤я┐п╤п╦п╪п╦ п╦я│я┌п╬я─п╦я▐п╪п╦, п©п╬я┌п╬п╪я┐ я┤я┌п╬ я┌п╣я┤п╣п╫п╦п╣ п╦п╫п╢п╦п╡п╦п╢я┐п╟п╩я▄п╫п╬. п÷п╬п╩п╣п╥п╫п╣п╣ я│я─п╟п╡п╫п╦п╡п╟я┌я▄ я│п╣п╠я▐ я│ я│п╬п╠п╬п╧: п╨п╟п╨ п╪п╣п╫я▐п╣я┌я│я▐ я│п╨п╬п╡п╟п╫п╫п╬я│я┌я▄, я│п╬п╫, п╟п╨я┌п╦п╡п╫п╬я│я┌я▄, п©п╣я─п╣п╫п╬я│п╦п╪п╬я│я┌я▄ п╫п╟пЁя─я┐п╥п╬п╨. п╒п╟п╨п╟я▐ п©п╬п╥п╦я├п╦я▐ п©п╬п╪п╬пЁп╟п╣я┌ п╡п╬я│п©я─п╦п╫п╦п╪п╟я┌я▄ п╩п╣я┤п╣п╫п╦п╣ п╨п╟п╨ п©п╬п╫я▐я┌п╫я▀п╧ п©я─п╬я├п╣я│я│, п╟ п╫п╣ п╨п╟п╨ п©п╬я│я┌п╬я▐п╫п╫я┐я▌ я┌я─п╣п╡п╬пЁя┐. п║п╬ п╡я─п╣п╪п╣п╫п╣п╪ я┐ п╪п╫п╬пЁп╦я┘ п©п╬я▐п╡п╩я▐п╣я┌я│я▐ я┐я│я┌п╬п╧я┤п╦п╡п╬п╣ п©п╬п╫п╦п╪п╟п╫п╦п╣ я┌п╬пЁп╬, я┤я┌п╬ п©п╬п╪п╬пЁп╟п╣я┌, п╟ я┤я┌п╬ я┐я┘я┐п╢я┬п╟п╣я┌ я│п╬я│я┌п╬я▐п╫п╦п╣.
п√п╦п╥п╫я▄ я│ п╠п╬п╩п╣п╥п╫я▄я▌ п▒п╣я┘я┌п╣я─п╣п╡п╟ я┌я─п╣п╠я┐п╣я┌ я─п╣пЁя┐п╩я▐я─п╫п╬я│я┌п╦, п╫п╬ п╫п╣ п╬п╠я▐п╥п╟п╫п╟ п╠я▀я┌я▄ п╬пЁя─п╟п╫п╦я┤п╣п╫п╫п╬п╧. п п╬пЁп╢п╟ п╡п╬я│п©п╟п╩п╣п╫п╦п╣ п╨п╬п╫я┌я─п╬п╩п╦я─я┐п╣я┌я│я▐, п╟ п╢п╡п╦п╤п╣п╫п╦п╣ п╡я│я┌я─п╬п╣п╫п╬ п╡ п©я─п╦п╡я▀я┤п╨п╦, п╠п╬п╩я▄я┬п╦п╫я│я┌п╡п╬ п©п╬п╡я│п╣п╢п╫п╣п╡п╫я▀я┘ п╥п╟п╢п╟я┤ я│я┌п╟п╫п╬п╡я▐я┌я│я▐ п╡я▀п©п╬п╩п╫п╦п╪я▀п╪п╦ п╦ п©я─п╣п╢я│п╨п╟п╥я┐п╣п╪я▀п╪п╦. п▓п╟п╤п╫п╬ п©п╬п╢п╢п╣я─п╤п╦п╡п╟я┌я▄ п╨п╬п╫я┌п╟п╨я┌ я│ п╡я─п╟я┤п╬п╪ п╦ п╫п╣ я│я┌п╣я│п╫я▐я┌я▄я│я▐ п╬п╠я│я┐п╤п╢п╟я┌я▄ п╦п╥п╪п╣п╫п╣п╫п╦я▐ я│п╦п╪п©я┌п╬п╪п╬п╡, п©п╬я┌п╬п╪я┐ я┤я┌п╬ я█я┌п╬ я┤п╟я│я┌я▄ п╫п╬я─п╪п╟п╩я▄п╫п╬пЁп╬ п╨п╬п╫я┌я─п╬п╩я▐ п╥п╟п╠п╬п╩п╣п╡п╟п╫п╦я▐. п═п╣п╪п╦я│я│п╦я▐ Б─■ я█я┌п╬ п╫п╣ я┐п╢п╟я┤п╟, п╟ я─п╣п╥я┐п╩я▄я┌п╟я┌ я│п╦я│я┌п╣п╪п╫п╬пЁп╬ п©п╬п╢я┘п╬п╢п╟. п≤ я┤п╣п╪ я─п╟п╫я▄я┬п╣ я█я┌п╬я┌ п©п╬п╢я┘п╬п╢ п╡я▀я│я┌я─п╬п╣п╫, я┌п╣п╪ п╠п╬п╩я▄я┬п╣ я┬п╟п╫я│п╬п╡ я│п╬я┘я─п╟п╫п╦я┌я▄ пЁп╦п╠п╨п╬я│я┌я▄, п╟п╨я┌п╦п╡п╫п╬я│я┌я▄ п╦ п╨п╟я┤п╣я│я┌п╡п╬ п╤п╦п╥п╫п╦ п╫п╟ п╢п╬п╩пЁп╦п╣ пЁп╬п╢я▀. п▓ я█я┌п╬п╪ п╦ п╥п╟п╨п╩я▌я┤п╟п╣я┌я│я▐ я│п╪я▀я│п╩ я│п╡п╬п╣п╡я─п╣п╪п╣п╫п╫п╬п╧ п╢п╦п╟пЁп╫п╬я│я┌п╦п╨п╦ п╦ п╨п╬я─я─п╣п╨я┌п╫п╬пЁп╬ п╩п╣я┤п╣п╫п╦я▐.
п÷п╬я┤п╣п╪я┐ п╡я▀п╠п╦я─п╟я▌я┌ п╫п╟я│?

п÷п╣я─я│п╬п╫п╟п╩я▄п╫я▀п╣ п©я─п╣п╢п╩п╬п╤п╣п╫п╦я▐ п╢п╩я▐ п╡п╟я│
пёя│п╩я┐пЁп╦ п╫п╟я┬п╣п╧ п╨п╩п╦п╫п╦п╨п╦


п║я┌п╟я┌я▄я▐ п©я─п╬п╡п╣я─п╣п╫п╟ п╡я─п╟я┤п╟п╪п╦ п║п╣п╪п╣п╧п╫п╬п╧ п╨п╩п╦п╫п╦п╨п╦ б╚п√п╦п╥п╫я▄-п·п©п╬я─п╟б╩
п░п╢я─п╣я│ п╨п╩п╦п╫п╦п╨п╦
п║п╠ Б─⌠ п▓я│ я│ 9:00 п╢п╬ 19:00
п║п╠ Б─⌠ п▓я│ я│ 9:00 п╢п╬ 19:00
- п п╬п╪п╪п╣п╫я┌п╟я─п╦п╦








 пЁ. п∙п╨п╟я┌п╣я─п╦п╫п╠я┐я─пЁ я┐п╩. п╝п╩п╦я┐я│п╟ п╓я┐я┤п╦п╨п╟, 11
пЁ. п∙п╨п╟я┌п╣я─п╦п╫п╠я┐я─пЁ я┐п╩. п╝п╩п╦я┐я│п╟ п╓я┐я┤п╦п╨п╟, 11