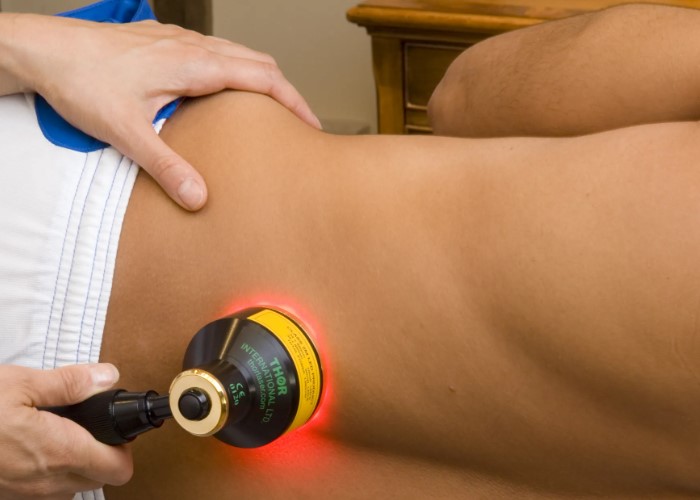
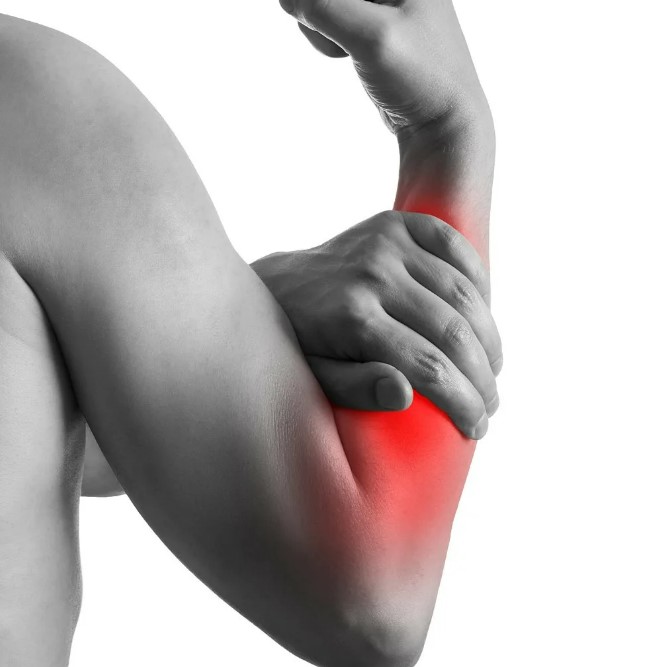
ÐĻÐļŅКа Ð―Ð° ÐēÐ―ÐĩŅÐ―ÐĩÐđ ŅŅÐūŅÐūÐ―Ðĩ ŅŅÐūÐŋŅ ОÐūÐķÐĩŅ ÐŋÐūŅÐēÐŧŅŅŅŅŅ ÐŋŅÐļ ÐīÐĩŅÐūŅОаŅÐļÐļ ÐĒÐĩÐđÐŧÐūŅа, ÐģÐļÐģŅÐūОÐĩ, аŅŅŅÐūзÐĩ, Ð―Ð°ŅÐūÐŋŅŅŅаŅ Ðļ ÐīŅŅÐģÐļŅ ŅÐūŅŅÐūŅÐ―ÐļŅŅ .
ÐÐūŅÐĩОŅ ÐŋÐūŅÐēÐŧŅÐĩŅŅŅ ŅÐļŅКа Ð―Ð° ÐēÐ―ÐĩŅÐ―ÐĩÐđ ŅŅÐūŅÐūÐ―Ðĩ ŅŅÐūÐŋŅ
ÐĻÐļŅКа Ð―Ð° ÐēÐ―ÐĩŅÐ―ÐĩÐđ ŅŅÐūŅÐūÐ―Ðĩ ŅŅÐūÐŋŅ â ŅŅÐū Ð―Ðĩ ŅаОÐūŅŅÐūŅŅÐĩÐŧŅÐ―ÐūÐĩ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļÐĩ, а ÐēÐ―ÐĩŅÐ―ÐļÐđ ÐŋŅÐļÐ·Ð―Ð°Ðš ÐūÐīÐ―ÐūÐģÐū Ðļз Ð―Ð°ŅŅŅÐĩÐ―ÐļÐđ Ðē ÐūÐąÐŧаŅŅÐļ КÐūŅŅÐĩÐđ, ŅŅŅŅаÐēÐūÐē, ŅŅŅ ÐūÐķÐļÐŧÐļÐđ ÐļÐŧÐļ ОŅÐģКÐļŅ ŅÐšÐ°Ð―ÐĩÐđ. ÐÐīÐ―Ðļ ÐūÐąŅазÐūÐēÐ°Ð―ÐļŅ ÐūŅŅаŅŅŅŅ ÐŋÐūŅŅÐļ Ð―ÐĩзаОÐĩŅÐ―ŅОÐļ Ðļ ÐīÐūÐŧÐģÐū Ð―Ðĩ ÐēŅзŅÐēаŅŅ ÐąÐūÐŧÐļ. ÐŅŅÐģÐļÐĩ ÐąŅŅŅŅÐū Ð―Ð°ŅÐļÐ―Ð°ŅŅ ОÐĩŅаŅŅ ÐŋŅÐļ Ņ ÐūÐīŅÐąÐĩ, Ð―Ð°ŅÐļŅаŅŅŅŅ ÐūÐąŅÐēŅŅ Ðļ ÐēÐūŅÐŋаÐŧŅŅŅŅŅ. ÐÐū ÐēÐ―ÐĩŅÐ―ÐĩОŅ ÐēÐļÐīŅ ŅÐĩÐŧÐūÐēÐĩК Ð―Ðĩ ÐēŅÐĩÐģÐīа ОÐūÐķÐĩŅ ÐŋÐūÐ―ŅŅŅ, Ð―Ð°ŅКÐūÐŧŅКÐū ŅÐĩŅŅÐĩÐ·Ð―Ð° ÐŋŅÐūÐąÐŧÐĩОа. ÐОÐĩÐ―Ð―Ðū ÐŋÐūŅŅÐūОŅ ÐŧŅÐąŅÐĩ заОÐĩŅÐ―ŅÐĩ ÐļзОÐĩÐ―ÐĩÐ―ÐļŅ ŅÐūŅОŅ ŅŅÐūÐŋŅ ŅŅÐĩÐąŅŅŅ ÐēÐ―ÐļОаŅÐĩÐŧŅÐ―ÐūÐģÐū ÐūŅÐ―ÐūŅÐĩÐ―ÐļŅ.
ÐаŅÐūŅŅ ОÐūÐķÐĩŅ ÐąŅŅŅ ОŅÐģКÐļО, ÐŋÐŧÐūŅÐ―ŅО, ÐŋÐūÐīÐēÐļÐķÐ―ŅО ÐļÐŧÐļ, Ð―Ð°ÐūÐąÐūŅÐūŅ, ŅÐŧÐūÐēÐ―Ðū ŅÐŋаŅÐ―Ð―ŅО Ņ ÐūКŅŅÐķаŅŅÐļОÐļ ŅÐšÐ°Ð―ŅОÐļ. ÐÐ―ÐūÐģÐīа ÐūÐ― ÐŋÐūŅÐēÐŧŅÐĩŅŅŅ ÐŋÐūŅŅÐĩÐŋÐĩÐ―Ð―Ðū Ðļ ОÐĩŅŅŅаОÐļ ÐŋÐūŅŅÐļ Ð―Ðĩ ОÐĩÐ―ŅÐĩŅŅŅ. Ð ÐīŅŅÐģÐļŅ ŅÐŧŅŅаŅŅ ŅÐļŅКа ÐēÐūÐ·Ð―ÐļКаÐĩŅ ÐŋÐūŅÐŧÐĩ ŅŅаÐēОŅ, ÐīÐŧÐļŅÐĩÐŧŅÐ―ÐūÐđ Ð―Ð°ÐģŅŅзКÐļ ÐļÐŧÐļ ÐūÐąÐūŅŅŅÐĩÐ―ÐļŅ Ņ ŅÐūÐ―ÐļŅÐĩŅКÐūÐģÐū Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅ. ÐĢ ÐūÐīÐ―ÐļŅ ÐŋаŅÐļÐĩÐ―ŅÐūÐē ÐķаÐŧÐūÐąŅ ÐūÐģŅÐ°Ð―ÐļŅÐļÐēаŅŅŅŅ Ð―ÐĩŅÐīÐūÐąŅŅÐēÐūО Ðē ÐūÐąŅÐēÐļ. ÐĢ ÐīŅŅÐģÐļŅ ÐēÐūÐ·Ð―ÐļКаŅŅ ÐąÐūÐŧŅ, ÐūŅÐĩК, ÐŋÐūКŅаŅÐ―ÐĩÐ―ÐļÐĩ Ðļ ÐūŅŅŅÐĩÐ―ÐļÐĩ ÐīаÐēÐŧÐĩÐ―ÐļŅ ÐīаÐķÐĩ Ðē ÐŋÐūКÐūÐĩ.
ÐÐ―ÐĩŅÐ―ŅŅ ŅŅÐūŅÐūÐ―Ð° ŅŅÐūÐŋŅ ÐļŅÐŋŅŅŅÐēаÐĩŅ ÐŋÐūŅŅÐūŅÐ―Ð―ŅŅ Ð―Ð°ÐģŅŅзКŅ ÐēÐū ÐēŅÐĩОŅ Ņ ÐūÐīŅÐąŅ, ÐūŅÐūÐąÐĩÐ―Ð―Ðū ÐĩŅÐŧÐļ Ņ ŅÐĩÐŧÐūÐēÐĩКа ÐĩŅŅŅ Ð―Ð°ŅŅŅÐĩÐ―ÐļŅ ÐŋÐūŅ ÐūÐīКÐļ ÐļÐŧÐļ Ð―ÐĩÐŋŅаÐēÐļÐŧŅÐ―Ðū ÐŋÐūÐīÐūÐąŅÐ°Ð―Ð―Ð°Ņ ÐūÐąŅÐēŅ. ÐаÐēÐŧÐĩÐ―ÐļÐĩ ŅŅÐļÐŧÐļÐēаÐĩŅŅŅ ÐŋŅÐļ ÐīÐŧÐļŅÐĩÐŧŅÐ―ÐūО ŅŅÐūŅÐ―ÐļÐļ, ÐŧÐļŅÐ―ÐĩО ÐēÐĩŅÐĩ Ðļ аКŅÐļÐēÐ―ŅŅ ŅÐŋÐūŅŅÐļÐēÐ―ŅŅ Ð―Ð°ÐģŅŅзКаŅ . Ðз-за ŅŅÐūÐģÐū ŅÐšÐ°Ð―Ðļ Ð―Ð°ŅÐļÐ―Ð°ŅŅ ŅÐĩаÐģÐļŅÐūÐēаŅŅ ŅÐŋÐŧÐūŅÐ―ÐĩÐ―ÐļÐĩО, ÐēÐūŅÐŋаÐŧÐĩÐ―ÐļÐĩО ÐļÐŧÐļ ÐīÐĩŅÐūŅОаŅÐļÐĩÐđ. ÐÐ―ÐūÐģÐīа ÐŋŅÐļŅÐļÐ―ÐūÐđ ŅŅÐ°Ð―ÐūÐēÐļŅŅŅ Ð―Ðĩ ŅÐūÐŧŅКÐū ОÐĩŅ Ð°Ð―ÐļŅÐĩŅКÐūÐĩ ŅазÐīŅаÐķÐĩÐ―ÐļÐĩ, Ð―Ðū Ðļ ÐūÐąÐžÐĩÐ―Ð―ÐūÐĩ ÐļÐŧÐļ ŅŅŅŅаÐēÐ―ÐūÐĩ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļÐĩ. ÐÐĩз ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļŅ ÐūÐŋŅÐĩÐīÐĩÐŧÐļŅŅ ÐļŅŅÐūŅÐ―ÐļК ÐŋŅÐūÐąÐŧÐĩОŅ ŅÐūŅÐ―Ðū Ð―ÐĩÐēÐūзОÐūÐķÐ―Ðū.
ÐÐąŅаŅÐĩÐ―ÐļÐĩ К ÐēŅаŅŅ ÐēаÐķÐ―Ðū Ð―Ðĩ ŅÐūÐŧŅКÐū ÐīÐŧŅ ŅОÐĩÐ―ŅŅÐĩÐ―ÐļŅ ÐąÐūÐŧÐļ, Ð―Ðū Ðļ ÐīÐŧŅ ÐŋŅаÐēÐļÐŧŅÐ―ÐūÐģÐū ÐēŅÐąÐūŅа ÐŧÐĩŅÐĩÐ―ÐļŅ. Ð ÐūÐīÐ―ÐļŅ ŅÐŧŅŅаŅŅ ÐŋÐūОÐūÐģаŅŅ ŅОÐĩÐ―Ð° ÐūÐąŅÐēÐļ, ŅазÐģŅŅзКа ŅŅÐūÐŋŅ Ðļ ÐŋŅÐūŅÐļÐēÐūÐēÐūŅÐŋаÐŧÐļŅÐĩÐŧŅÐ―Ð°Ņ ŅÐĩŅаÐŋÐļŅ. Ð ÐīŅŅÐģÐļŅ ŅÐļŅŅаŅÐļŅŅ ŅŅÐĩÐąŅÐĩŅŅŅ Ð―Ð°ÐąÐŧŅÐīÐĩÐ―ÐļÐĩ Ņ ÐūŅŅÐūÐŋÐĩÐīа, ŅÐīаÐŧÐĩÐ―ÐļÐĩ ÐūÐąŅазÐūÐēÐ°Ð―ÐļŅ ÐļÐŧÐļ КÐūŅŅÐĩКŅÐļŅ ÐīÐĩŅÐūŅОаŅÐļÐļ. ЧÐĩО ŅÐ°Ð―ŅŅÐĩ ÐŋаŅÐļÐĩÐ―Ņ ÐŋŅÐļŅ ÐūÐīÐļŅ Ð―Ð° КÐūÐ―ŅŅÐŧŅŅаŅÐļŅ, ŅÐĩО ÐēŅŅÐĩ ŅÐ°Ð―Ņ ÐūÐąÐūÐđŅÐļŅŅ ÐąÐĩз ŅÐŧÐūÐķÐ―ÐūÐģÐū ÐēОÐĩŅаŅÐĩÐŧŅŅŅÐēа. ÐŅÐū ÐūŅÐūÐąÐĩÐ―Ð―Ðū ÐēаÐķÐ―Ðū, ÐĩŅÐŧÐļ ŅÐļŅКа ŅÐēÐĩÐŧÐļŅÐļÐēаÐĩŅŅŅ, ÐēÐūŅÐŋаÐŧŅÐĩŅŅŅ ÐļÐŧÐļ Ð―Ð°ŅÐļÐ―Ð°ÐĩŅ ОÐĩÐ―ŅŅŅ ŅÐūŅОŅ ŅŅÐūÐŋŅ.
ÐаКÐļÐĩ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅ ОÐūÐģŅŅ ŅКŅŅÐēаŅŅŅŅ за ŅŅÐļО ŅÐļОÐŋŅÐūОÐūО
ÐĻÐļŅКа Ð―Ð° ÐēÐ―ÐĩŅÐ―ÐĩÐđ ŅŅÐūŅÐūÐ―Ðĩ ŅŅÐūÐŋŅ ОÐūÐķÐĩŅ ÐąŅŅŅ ŅÐēŅÐ·Ð°Ð―Ð° Ņ ŅаОŅОÐļ ŅÐ°Ð·Ð―ŅОÐļ ŅÐūŅŅÐūŅÐ―ÐļŅОÐļ. ÐÐ―ÐūÐģÐīа ŅÐĩŅŅ ÐļÐīÐĩŅ Ðū ÐīÐūÐąŅÐūКаŅÐĩŅŅÐēÐĩÐ―Ð―ÐūО ÐūÐąŅазÐūÐēÐ°Ð―ÐļÐļ ОŅÐģКÐļŅ ŅÐšÐ°Ð―ÐĩÐđ. Ð ÐīŅŅÐģÐļŅ ŅÐŧŅŅаŅŅ ÐŋŅÐūÐąÐŧÐĩОа ŅÐēŅÐ·Ð°Ð―Ð° Ņ ŅŅŅŅаÐēÐ―ÐūÐđ ÐīÐĩŅÐūŅОаŅÐļÐĩÐđ, Ņ ŅÐūÐ―ÐļŅÐĩŅКÐļО ÐēÐūŅÐŋаÐŧÐĩÐ―ÐļÐĩО ÐļÐŧÐļ ÐŋÐūŅÐŧÐĩÐīŅŅÐēÐļŅОÐļ ÐŋÐĩŅÐĩÐģŅŅзКÐļ. ÐÐūŅ ÐūÐķÐļÐđ ÐēÐ―ÐĩŅÐ―ÐļÐđ ÐēÐļÐī ОÐūÐģŅŅ ÐļОÐĩŅŅ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅ, КÐūŅÐūŅŅÐĩ ÐŧÐĩŅаŅŅŅ ŅÐūÐēÐĩŅŅÐĩÐ―Ð―Ðū ÐŋÐū-ŅÐ°Ð·Ð―ÐūОŅ. ÐÐūŅŅÐūОŅ ÐīÐļаÐģÐ―Ðūз ÐēŅÐĩÐģÐīа ŅŅаÐēŅŅ Ð―Ðĩ ÐŋÐū ŅÐūŅÐūÐģŅаŅÐļÐļ, а ÐŋÐūŅÐŧÐĩ ÐūŅÐ―ÐūÐģÐū ÐūŅОÐūŅŅа Ðļ ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļŅ.
ЧаŅŅÐū ÐēŅаŅÐļ ŅаŅŅОаŅŅÐļÐēаŅŅ Ð―ÐĩŅКÐūÐŧŅКÐū Ð―Ð°ÐļÐąÐūÐŧÐĩÐĩ ÐēÐĩŅÐūŅŅÐ―ŅŅ ÐŋŅÐļŅÐļÐ― ŅаКÐūÐģÐū ÐūÐąŅазÐūÐēÐ°Ð―ÐļŅ:
- ÐīÐĩŅÐūŅОаŅÐļŅ ÐĒÐĩÐđÐŧÐūŅа Ðē ÐūÐąÐŧаŅŅÐļ ÐūŅÐ―ÐūÐēÐ°Ð―ÐļŅ ОÐļзÐļÐ―Ņа;
- ÐģÐļÐģŅÐūОŅ ÐļÐŧÐļ ÐīŅŅÐģŅŅ КÐļŅŅŅ ОŅÐģКÐļŅ ŅÐšÐ°Ð―ÐĩÐđ;
- Ð―Ð°ŅÐūÐŋŅŅŅ, ОÐūзÐūÐŧŅ ÐļÐŧÐļ ÐŧÐūКаÐŧŅÐ―ÐūÐĩ ŅŅÐūÐŧŅÐĩÐ―ÐļÐĩ КÐūÐķÐļ;
- аŅŅŅÐūз ŅŅŅŅаÐēÐūÐē ŅŅÐūÐŋŅ;
- ÐŋÐūŅÐŧÐĩÐīŅŅÐēÐļŅ ŅŅаÐēОŅ, ŅŅÐļÐąÐ° ÐļÐŧÐļ Ð―ÐĩÐŋŅаÐēÐļÐŧŅÐ―Ðū ŅŅÐūŅŅÐĩÐģÐūŅŅ ÐŋÐĩŅÐĩÐŧÐūОа;
- ÐŋÐūÐīаÐģŅÐļŅÐĩŅКÐļÐĩ ŅÐūŅŅŅŅ Ðļ ÐīŅŅÐģÐļÐĩ ÐūÐąÐžÐĩÐ―Ð―ŅÐĩ Ð―Ð°ŅŅŅÐĩÐ―ÐļŅ.
ÐÐ―ÐūÐģÐīа ÐŋÐūŅ ÐūÐķаŅ ÐķаÐŧÐūÐąÐ° ÐēÐūÐ·Ð―ÐļКаÐĩŅ ÐŋŅÐļ ÐēÐūŅÐŋаÐŧÐĩÐ―ÐļÐļ ŅŅŅ ÐūÐķÐļÐŧÐļÐđ Ðļ ŅÐēŅзÐūК. Ðа ŅÐūÐ―Ðĩ Ņ ŅÐūÐ―ÐļŅÐĩŅКÐūÐđ ÐŋÐĩŅÐĩÐģŅŅзКÐļ ŅÐšÐ°Ð―Ðļ ŅŅÐūÐŧŅаŅŅŅŅ, ŅŅÐ°Ð―ÐūÐēŅŅŅŅ ÐąÐūÐŧÐĩÐ·Ð―ÐĩÐ―Ð―ŅОÐļ Ðļ ОÐūÐģŅŅ ŅÐūŅОÐļŅÐūÐēаŅŅ заОÐĩŅÐ―ŅÐđ ÐēŅŅŅŅÐŋ. ÐŅÐŧÐļ ÐūÐąŅÐēŅ ŅзКаŅ ÐļÐŧÐļ ÐķÐĩŅŅКаŅ, КÐūÐķа Ð―Ð°Ðī ŅŅÐūÐđ зÐūÐ―ÐūÐđ ÐīÐūÐŋÐūÐŧÐ―ÐļŅÐĩÐŧŅÐ―Ðū ŅазÐīŅаÐķаÐĩŅŅŅ. Ðз-за ŅŅÐūÐģÐū ÐŋаŅÐļÐĩÐ―ŅŅ КаÐķÐĩŅŅŅ, ŅŅÐū ŅÐļŅКа ÐąŅŅŅŅÐū ŅаŅŅÐĩŅ. Ðа ŅаОÐūО ÐīÐĩÐŧÐĩ ŅÐēÐĩÐŧÐļŅÐĩÐ―ÐļÐĩ ÐūÐąŅÐĩОа ОÐūÐķÐĩŅ ÐąŅŅŅ ŅÐēŅÐ·Ð°Ð―Ðū Ðļ Ņ ÐūŅÐĩКÐūО, Ðļ Ņ ÐēÐūŅÐŋаÐŧÐĩÐ―ÐļÐĩО ÐēÐūКŅŅÐģ ÐūŅÐ―ÐūÐēÐ―ÐūÐģÐū ÐūŅаÐģа.
ÐŅÐīÐĩÐŧŅÐ―ÐūÐģÐū ÐēÐ―ÐļÐžÐ°Ð―ÐļŅ ŅŅÐĩÐąŅŅŅ ŅÐŧŅŅаÐļ, КÐūÐģÐīа ÐūÐąŅазÐūÐēÐ°Ð―ÐļÐĩ ŅÐūÐŋŅÐūÐēÐūÐķÐīаÐĩŅŅŅ Ð―ÐūŅÐ―ÐūÐđ ÐąÐūÐŧŅŅ, ÐēŅŅаÐķÐĩÐ―Ð―ŅО ÐŋÐūКŅаŅÐ―ÐĩÐ―ÐļÐĩО, ÐŋÐūÐēŅŅÐĩÐ―ÐļÐĩО ŅÐĩОÐŋÐĩŅаŅŅŅŅ КÐūÐķÐļ ÐļÐŧÐļ ÐūÐģŅÐ°Ð―ÐļŅÐĩÐ―ÐļÐĩО ÐīÐēÐļÐķÐĩÐ―ÐļÐđ. ÐĒаКÐļÐĩ ŅÐļОÐŋŅÐūОŅ ÐģÐūÐēÐūŅŅŅ Ðū ÐąÐūÐŧÐĩÐĩ аКŅÐļÐēÐ―ÐūО ÐŋŅÐūŅÐĩŅŅÐĩ Ðļ ŅŅÐĩÐąŅŅŅ ŅКÐūŅÐĩÐđŅÐĩÐđ ÐīÐļаÐģÐ―ÐūŅŅÐļКÐļ. ÐÐ―ÐūÐģÐīа ÐŋÐūÐī ОаŅКÐūÐđ ÐąÐĩзÐūÐąÐļÐīÐ―ÐūÐđ ŅÐļŅКÐļ ŅКŅŅÐēаÐĩŅŅŅ ÐēÐūŅÐŋаÐŧÐĩÐ―ÐļÐĩ ŅŅŅŅаÐēа ÐļÐŧÐļ ÐūŅÐŧÐūÐķÐ―ÐĩÐ―ÐļÐĩ ŅÐļŅŅÐĩÐžÐ―ÐūÐģÐū Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅ. ÐаÐķÐ―Ðū Ð―Ðĩ ÐŋŅŅаŅŅŅŅ ÐūÐŋŅÐĩÐīÐĩÐŧÐļŅŅ ÐīÐļаÐģÐ―Ðūз ŅаОÐūŅŅÐūŅŅÐĩÐŧŅÐ―Ðū ÐŋÐū ÐūÐŋÐļŅÐ°Ð―ÐļŅО Ðļз ÐļÐ―ŅÐĩŅÐ―ÐĩŅа. ÐÐ°ÐžÐ―ÐūÐģÐū ÐąÐĩзÐūÐŋаŅÐ―ÐĩÐĩ ÐŋŅÐūÐđŅÐļ ÐūŅОÐūŅŅ Ņ ŅÐŋÐĩŅÐļаÐŧÐļŅŅа Ðļ ÐŋÐūÐŧŅŅÐļŅŅ ŅÐĩŅКÐļÐĩ ŅÐĩКÐūОÐĩÐ―ÐīаŅÐļÐļ.
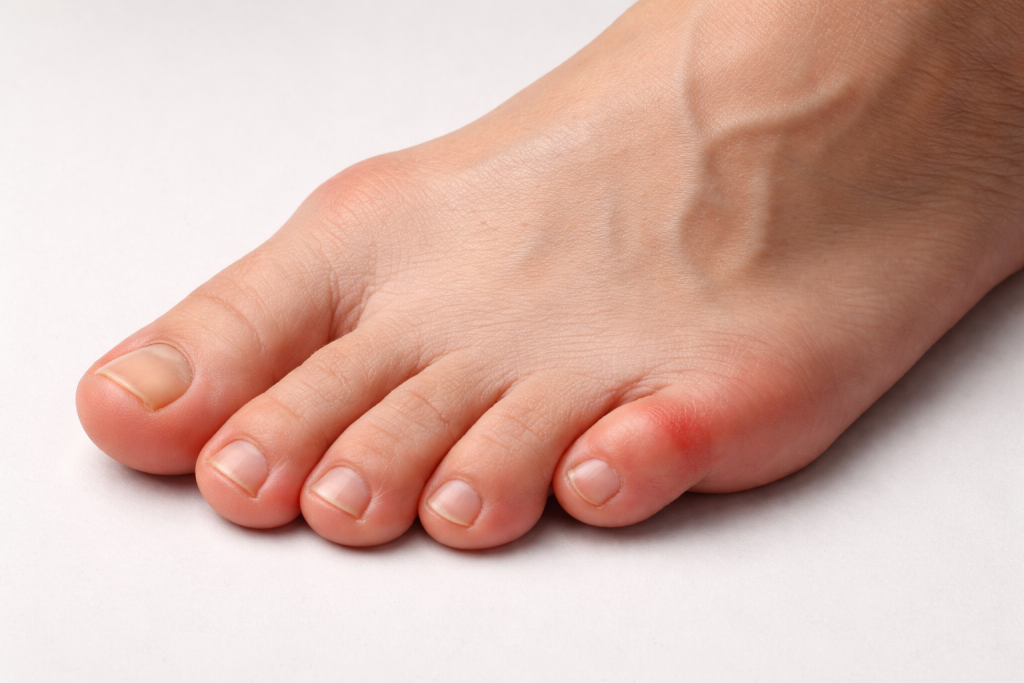
ÐÐĩŅÐūŅОаŅÐļŅ ÐĒÐĩÐđÐŧÐūŅа КаК ŅаŅŅаŅ ÐŋŅÐļŅÐļÐ―Ð° ŅÐļŅКÐļ Ņ ОÐļзÐļÐ―Ņа
ÐÐīÐ―ÐūÐđ Ðļз ŅаОŅŅ ŅаŅÐŋŅÐūŅŅŅÐ°Ð―ÐĩÐ―Ð―ŅŅ ÐŋŅÐļŅÐļÐ― ŅÐļŅКÐļ Ð―Ð° ÐēÐ―ÐĩŅÐ―ÐĩÐđ ŅŅÐūŅÐūÐ―Ðĩ ŅŅÐūÐŋŅ ŅŅÐļŅаÐĩŅŅŅ ÐīÐĩŅÐūŅОаŅÐļŅ ÐĒÐĩÐđÐŧÐūŅа. ÐŅÐū ŅÐūŅŅÐūŅÐ―ÐļÐĩ ŅаКÐķÐĩ Ð―Ð°Ð·ŅÐēаŅŅ ÂŦКÐūŅŅÐūŅКÐūÐđ Ņ ОÐļзÐļÐ―ŅаÂŧ. ÐŅÐļ Ð―ÐĩО ÐļзОÐĩÐ―ŅÐĩŅŅŅ ÐŋÐūÐŧÐūÐķÐĩÐ―ÐļÐĩ ÐŋŅŅÐūÐđ ÐŋÐŧŅŅÐ―ÐĩÐēÐūÐđ КÐūŅŅÐļ Ðļ ŅаОÐūÐģÐū ÐŋŅŅÐūÐģÐū ÐŋаÐŧŅŅа. Ð ŅÐĩзŅÐŧŅŅаŅÐĩ Ņ ÐūŅÐ―ÐūÐēÐ°Ð―ÐļŅ ОÐļзÐļÐ―Ņа ŅÐūŅОÐļŅŅÐĩŅŅŅ ÐēŅŅŅŅÐŋ, КÐūŅÐūŅŅÐđ Ð―Ð°ŅÐļÐ―Ð°ÐĩŅ КÐūÐ―ŅаКŅÐļŅÐūÐēаŅŅ Ņ ÐūÐąŅÐēŅŅ. ÐÐūŅŅÐĩÐŋÐĩÐ―Ð―Ðū ŅŅа зÐūÐ―Ð° ŅŅÐ°Ð―ÐūÐēÐļŅŅŅ ŅŅÐēŅŅÐēÐļŅÐĩÐŧŅÐ―ÐūÐđ, ÐąÐūÐŧÐĩÐ·Ð―ÐĩÐ―Ð―ÐūÐđ Ðļ ŅКÐŧÐūÐ―Ð―ÐūÐđ К ÐēÐūŅÐŋаÐŧÐĩÐ―ÐļŅ.
ЧаŅÐĩ ÐēŅÐĩÐģÐū ÐŋŅÐūÐąÐŧÐĩОа ŅазÐēÐļÐēаÐĩŅŅŅ Ð―Ðĩ ÐēÐ―ÐĩзаÐŋÐ―Ðū, а ŅÐūŅОÐļŅŅÐĩŅŅŅ ÐģÐūÐīаОÐļ. ÐÐūÐŧŅŅŅŅ ŅÐūÐŧŅ ÐļÐģŅаŅŅ ÐūŅÐūÐąÐĩÐ―Ð―ÐūŅŅÐļ ŅŅŅÐūÐĩÐ―ÐļŅ ŅŅÐūÐŋŅ, Ð―Ð°ŅÐŧÐĩÐīŅŅÐēÐĩÐ―Ð―Ð°Ņ ÐŋŅÐĩÐīŅаŅÐŋÐūÐŧÐūÐķÐĩÐ―Ð―ÐūŅŅŅ Ðļ ŅÐļÐŋ Ð―Ð°ÐģŅŅзКÐļ. ÐĢ Ð―ÐĩКÐūŅÐūŅŅŅ ÐŋаŅÐļÐĩÐ―ŅÐūÐē ÐīÐĩŅÐūŅОаŅÐļŅ ŅÐūŅÐĩŅаÐĩŅŅŅ Ņ ÐŋÐūÐŋÐĩŅÐĩŅÐ―ŅО ÐŋÐŧÐūŅКÐūŅŅÐūÐŋÐļÐĩО Ðļ ÐūÐąŅÐĩÐđ Ð―ÐĩŅŅÐ°ÐąÐļÐŧŅÐ―ÐūŅŅŅŅ ÐŋÐĩŅÐĩÐīÐ―ÐĩÐģÐū ÐūŅÐīÐĩÐŧа ŅŅÐūÐŋŅ. ÐĄÐ―Ð°ŅаÐŧа ŅÐĩÐŧÐūÐēÐĩКа ÐąÐĩŅÐŋÐūКÐūÐļŅ ŅÐūÐŧŅКÐū Ð―ÐĩŅÐīÐūÐąŅŅÐēÐū Ðē ŅÐĩŅÐ―ÐūÐđ ÐūÐąŅÐēÐļ. ÐаŅÐĩО ÐŋÐūŅÐēÐŧŅÐĩŅŅŅ ÐŋÐūŅŅÐūŅÐ―Ð―ÐūÐĩ ŅŅÐĩÐ―ÐļÐĩ, ÐŋÐūКŅаŅÐ―ÐĩÐ―ÐļÐĩ Ðļ ÐīÐļŅКÐūОŅÐūŅŅ ÐŋŅÐļ ÐīÐŧÐļŅÐĩÐŧŅÐ―ÐūÐđ Ņ ÐūÐīŅÐąÐĩ.
ÐĢŅÐļÐŧÐļŅŅ ÐŋŅÐūŅÐēÐŧÐĩÐ―ÐļŅ ÐīÐĩŅÐūŅОаŅÐļÐļ ÐĒÐĩÐđÐŧÐūŅа ОÐūÐģŅŅ Ð―ÐĩŅКÐūÐŧŅКÐū ŅаКŅÐūŅÐūÐē:
- ÐūÐąŅÐēŅ Ņ ŅзКÐļО Ð―ÐūŅКÐūО;
- ÐēŅŅÐūКÐļÐđ ÐšÐ°ÐąÐŧŅК Ðļ ŅОÐĩŅÐĩÐ―ÐļÐĩ Ð―Ð°ÐģŅŅзКÐļ Ð―Ð° ÐŋÐĩŅÐĩÐīÐ―ÐļÐđ ÐūŅÐīÐĩÐŧ ŅŅÐūÐŋŅ;
- ÐīÐŧÐļŅÐĩÐŧŅÐ―Ð°Ņ ŅÐ°ÐąÐūŅа Ð―Ð° Ð―ÐūÐģаŅ ;
- ÐļÐ·ÐąŅŅÐūŅÐ―Ð°Ņ ОаŅŅа ŅÐĩÐŧа;
- ŅÐŋÐūŅŅÐļÐēÐ―ŅÐĩ Ð―Ð°ÐģŅŅзКÐļ Ņ ÐŋÐūÐēŅÐūŅŅŅŅÐļОŅŅ ÐīаÐēÐŧÐĩÐ―ÐļÐĩО Ð―Ð° ŅŅÐūÐŋŅ;
- ŅÐūÐŋŅŅŅŅÐēŅŅŅÐļÐĩ ÐīÐĩŅÐūŅОаŅÐļÐļ ÐŋаÐŧŅŅÐĩÐē.
Ðа ŅÐ°Ð―Ð―ÐļŅ ŅŅаÐīÐļŅŅ ÐŧÐĩŅÐĩÐ―ÐļÐĩ ŅаŅŅÐū Ð―Ð°ŅÐļÐ―Ð°ÐĩŅŅŅ Ņ КÐūÐ―ŅÐĩŅÐēаŅÐļÐēÐ―ŅŅ ОÐĩŅ. ÐŅаŅ ŅÐĩКÐūОÐĩÐ―ÐīŅÐĩŅ ÐąÐūÐŧÐĩÐĩ ŅÐēÐūÐąÐūÐīÐ―ŅŅ ÐūÐąŅÐēŅ, ÐūŅŅÐūÐŋÐĩÐīÐļŅÐĩŅКÐļÐĩ ŅŅÐĩÐŧŅКÐļ Ðļ ŅŅÐĩÐīŅŅÐēа ÐīÐŧŅ ŅОÐĩÐ―ŅŅÐĩÐ―ÐļŅ ÐīаÐēÐŧÐĩÐ―ÐļŅ Ð―Ð° ÐŋŅÐūÐąÐŧÐĩÐžÐ―ŅŅ ÐūÐąÐŧаŅŅŅ. ÐŅÐļ ÐēÐūŅÐŋаÐŧÐĩÐ―ÐļÐļ ОÐūÐģŅŅ ÐŋŅÐļОÐĩÐ―ŅŅŅŅŅ ОÐĩŅŅÐ―ŅÐĩ Ðļ ŅÐļŅŅÐĩÐžÐ―ŅÐĩ ÐŋŅÐūŅÐļÐēÐūÐēÐūŅÐŋаÐŧÐļŅÐĩÐŧŅÐ―ŅÐĩ ÐŋŅÐĩÐŋаŅаŅŅ. ÐŅÐŧÐļ ÐīÐĩŅÐūŅОаŅÐļŅ ÐēŅŅаÐķÐĩÐ―Ð―Ð°Ņ Ðļ КаŅÐĩŅŅÐēÐū ÐķÐļÐ·Ð―Ðļ заОÐĩŅÐ―Ðū ŅŅŅаÐīаÐĩŅ, ÐūÐąŅŅÐķÐīаÐĩŅŅŅ Ņ ÐļŅŅŅÐģÐļŅÐĩŅКаŅ КÐūŅŅÐĩКŅÐļŅ. ÐŅÐąÐūŅ ОÐĩŅÐūÐīа заÐēÐļŅÐļŅ ÐūŅ Ð°Ð―Ð°ŅÐūОÐļÐļ ŅŅÐūÐŋŅ, ŅŅÐĩÐŋÐĩÐ―Ðļ ÐūŅКÐŧÐūÐ―ÐĩÐ―ÐļŅ КÐūŅŅÐĩÐđ Ðļ ÐūÐąŅÐĩÐģÐū ŅÐūŅŅÐūŅÐ―ÐļŅ ÐŋаŅÐļÐĩÐ―Ņа.
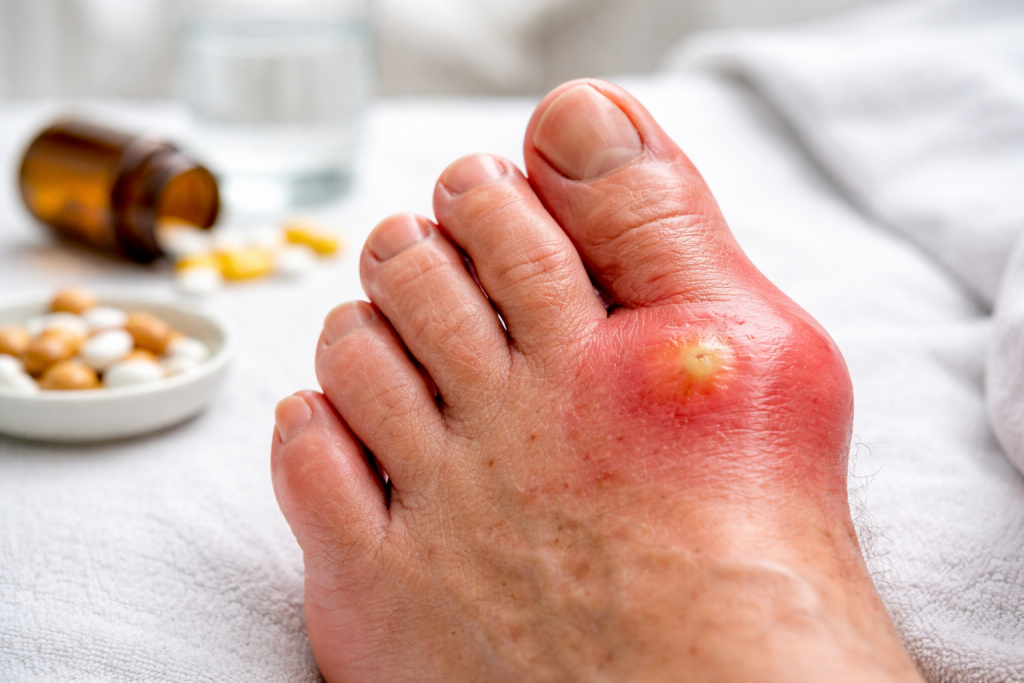
ÐÐļÐģŅÐūОа Ðļ ÐīŅŅÐģÐļÐĩ ÐūÐąŅазÐūÐēÐ°Ð―ÐļŅ ОŅÐģКÐļŅ ŅÐšÐ°Ð―ÐĩÐđ
ÐÐĩ ÐēŅŅКаŅ ŅÐļŅКа Ð―Ð° ŅŅÐūÐŋÐĩ ŅÐēŅÐ·Ð°Ð―Ð° Ņ КÐūŅŅÐ―ÐūÐđ ÐīÐĩŅÐūŅОаŅÐļÐĩÐđ. ÐÐ―ÐūÐģÐīа ÐŋŅÐļŅÐļÐ―ÐūÐđ ŅŅÐ°Ð―ÐūÐēÐļŅŅŅ ÐģÐļÐģŅÐūОа â ÐīÐūÐąŅÐūКаŅÐĩŅŅÐēÐĩÐ―Ð―ÐūÐĩ КÐļŅŅÐūÐ·Ð―ÐūÐĩ ÐūÐąŅазÐūÐēÐ°Ð―ÐļÐĩ, ŅÐēŅÐ·Ð°Ð―Ð―ÐūÐĩ Ņ ŅŅŅŅаÐēÐ―ÐūÐđ КаÐŋŅŅÐŧÐūÐđ ÐļÐŧÐļ ŅŅŅ ÐūÐķÐļÐŧŅÐ―ŅО ÐēÐŧаÐģаÐŧÐļŅÐĩО. ÐÐ―Ð° ОÐūÐķÐĩŅ ÐąŅŅŅ ОŅÐģКÐūÐđ ÐļÐŧÐļ ÐąÐūÐŧÐĩÐĩ ÐŋÐŧÐūŅÐ―ÐūÐđ Ð―Ð° ÐūŅŅÐŋŅ. ÐĢ ÐūÐīÐ―ÐļŅ ÐŋаŅÐļÐĩÐ―ŅÐūÐē ÐģÐļÐģŅÐūОа ÐŋÐūŅŅÐļ ÐąÐĩÐ·ÐąÐūÐŧÐĩÐ·Ð―ÐĩÐ―Ð―Ð°. ÐĢ ÐīŅŅÐģÐļŅ ÐūÐ―Ð° ÐēŅзŅÐēаÐĩŅ ÐīаÐēÐŧÐĩÐ―ÐļÐĩ, ОÐĩŅаÐĩŅ ÐūÐąŅÐēÐļ Ðļ ŅŅÐ°Ð―ÐūÐēÐļŅŅŅ ŅŅÐēŅŅÐēÐļŅÐĩÐŧŅÐ―ÐūÐđ ÐŋŅÐļ Ð―Ð°ÐģŅŅзКÐĩ.
ÐĒаКÐļÐĩ ÐūÐąŅазÐūÐēÐ°Ð―ÐļŅ Ð―ÐĩŅÐĩÐīКÐū ŅаŅÐŋÐūÐŧаÐģаŅŅŅŅ Ðē ОÐĩŅŅаŅ , ÐģÐīÐĩ ŅÐšÐ°Ð―Ðļ ÐļŅÐŋŅŅŅÐēаŅŅ ÐŋÐūŅŅÐūŅÐ―Ð―ÐūÐĩ ŅŅÐĩÐ―ÐļÐĩ ÐļÐŧÐļ ÐŋÐūÐēŅÐūŅŅŅŅÐĩÐĩŅŅ ОÐĩŅ Ð°Ð―ÐļŅÐĩŅКÐūÐĩ ÐēÐūзÐīÐĩÐđŅŅÐēÐļÐĩ. ÐÐūŅŅÐūОŅ ÐķаÐŧÐūÐąŅ ОÐūÐģŅŅ ŅŅÐļÐŧÐļÐēаŅŅŅŅ ÐŋÐūŅÐŧÐĩ ŅŅÐĩÐ―ÐļŅÐūÐēÐūК, ÐīÐūÐŧÐģÐūÐđ Ņ ÐūÐīŅÐąŅ ÐļÐŧÐļ Ð―ÐūŅÐĩÐ―ÐļŅ ÐķÐĩŅŅКÐūÐđ ÐūÐąŅÐēÐļ. ÐÐ―ÐūÐģÐīа ŅазОÐĩŅ ŅÐļŅКÐļ ОÐĩÐ―ŅÐĩŅŅŅ, Ðļ ŅŅÐū ŅÐąÐļÐēаÐĩŅ ÐŋаŅÐļÐĩÐ―Ņа Ņ ŅÐūÐŧКŅ. Ðа ŅаОÐūО ÐīÐĩÐŧÐĩ Ð―ÐĩÐąÐūÐŧŅŅÐļÐĩ КÐūÐŧÐĩÐąÐ°Ð―ÐļŅ ÐūÐąŅÐĩОа ÐīÐŧŅ КÐļŅŅÐūÐ·Ð―ŅŅ ÐūÐąŅазÐūÐēÐ°Ð―ÐļÐđ ÐēÐūзОÐūÐķÐ―Ņ. ÐÐū ÐīаÐķÐĩ ÐŋŅÐļ ŅаКÐūО ÐēаŅÐļÐ°Ð―ŅÐĩ ÐēаÐķÐ―Ðū ÐļŅКÐŧŅŅÐļŅŅ ÐīŅŅÐģÐļÐĩ ÐŋŅÐļŅÐļÐ―Ņ ÐŋŅÐļÐŋŅŅ ÐŧÐūŅŅÐļ.
ÐŅÐūОÐĩ ÐģÐļÐģŅÐūОŅ, Ð―Ð° ŅŅÐūÐŋÐĩ ОÐūÐģŅŅ ÐēŅŅŅÐĩŅаŅŅŅŅ Ðļ ÐīŅŅÐģÐļÐĩ ÐīÐūÐąŅÐūКаŅÐĩŅŅÐēÐĩÐ―Ð―ŅÐĩ ÐūÐąŅазÐūÐēÐ°Ð―ÐļŅ ОŅÐģКÐļŅ ŅÐšÐ°Ð―ÐĩÐđ. ÐŅÐū ОÐūÐģŅŅ ÐąŅŅŅ ŅÐļÐąŅÐūОŅ, ÐŧÐļÐŋÐūОŅ, ÐŧÐūКаÐŧŅÐ―ŅÐĩ ŅŅаŅŅКÐļ ŅÐŋÐŧÐūŅÐ―ÐĩÐ―ÐļŅ ŅаŅŅÐļÐļ ÐļÐŧÐļ ŅÐĩаКŅÐļÐēÐ―ŅÐĩ ÐļзОÐĩÐ―ÐĩÐ―ÐļŅ ÐŋÐūŅÐŧÐĩ ŅŅаÐēОŅ. ÐÐū ÐūŅŅŅÐĩÐ―ÐļŅО Ðļ ÐēÐ―ÐĩŅÐ―ÐĩОŅ ÐēÐļÐīŅ ÐūÐ―Ðļ ŅаŅŅÐū ÐŋÐūŅ ÐūÐķÐļ ÐīŅŅÐģ Ð―Ð° ÐīŅŅÐģа. ÐÐĩз ÐūŅОÐūŅŅа Ðļ ÐļÐ―ÐūÐģÐīа ÐąÐĩз ÐļÐ―ŅŅŅŅОÐĩÐ―ŅаÐŧŅÐ―ÐūÐđ ÐīÐļаÐģÐ―ÐūŅŅÐļКÐļ ŅазÐŧÐļŅÐļŅŅ ÐļŅ ŅŅŅÐīÐ―Ðū. ÐОÐĩÐ―Ð―Ðū ÐŋÐūŅŅÐūОŅ ŅаОÐūŅŅÐūŅŅÐĩÐŧŅÐ―ÐūÐĩ ÐŧÐĩŅÐĩÐ―ÐļÐĩ Ðē ÐēÐļÐīÐĩ ÐŋŅÐūКÐūÐŧÐūÐē, ŅаŅŅÐļŅÐ°Ð―ÐļÐđ ÐļÐŧÐļ аÐģŅÐĩŅŅÐļÐēÐ―ŅŅ КÐūОÐŋŅÐĩŅŅÐūÐē ОÐūÐķÐĩŅ ŅÐūÐŧŅКÐū ŅŅ ŅÐīŅÐļŅŅ ŅÐļŅŅаŅÐļŅ.
ÐĒаКŅÐļКа ÐŧÐĩŅÐĩÐ―ÐļŅ заÐēÐļŅÐļŅ ÐūŅ ŅазОÐĩŅа ÐūÐąŅазÐūÐēÐ°Ð―ÐļŅ, ÐĩÐģÐū ŅаŅÐŋÐūÐŧÐūÐķÐĩÐ―ÐļŅ Ðļ ÐēŅŅаÐķÐĩÐ―Ð―ÐūŅŅÐļ ŅÐļОÐŋŅÐūОÐūÐē. ÐŅÐŧÐļ ŅÐļŅКа Ð―Ðĩ ÐąÐūÐŧÐļŅ Ðļ Ð―Ðĩ ŅÐēÐĩÐŧÐļŅÐļÐēаÐĩŅŅŅ, ÐēŅаŅ ОÐūÐķÐĩŅ ŅÐĩКÐūОÐĩÐ―ÐīÐūÐēаŅŅ Ð―Ð°ÐąÐŧŅÐīÐĩÐ―ÐļÐĩ. ÐŅÐļ ÐīÐļŅКÐūОŅÐūŅŅÐĩ, ŅÐīаÐēÐŧÐĩÐ―ÐļÐļ ŅÐšÐ°Ð―ÐĩÐđ ÐļÐŧÐļ ÐŋÐūŅŅÐūŅÐ―Ð―ÐūО ŅŅÐĩÐ―ÐļÐļ ŅаŅŅОаŅŅÐļÐēаŅŅŅŅ ÐīÐūÐŋÐūÐŧÐ―ÐļŅÐĩÐŧŅÐ―ŅÐĩ ОÐĩŅÐūÐīŅ ÐŧÐĩŅÐĩÐ―ÐļŅ. Ð Ð―ÐĩКÐūŅÐūŅŅŅ ŅÐŧŅŅаŅŅ ÐīÐūŅŅаŅÐūŅÐ―Ðū ŅазÐģŅŅзКÐļ ŅŅÐūÐŋŅ Ðļ ÐļзОÐĩÐ―ÐĩÐ―ÐļŅ ÐūÐąŅÐēÐļ. Ð ÐīŅŅÐģÐļŅ ÐūÐŋŅÐļОаÐŧŅÐ―ŅО ŅÐĩŅÐĩÐ―ÐļÐĩО ŅŅÐ°Ð―ÐūÐēÐļŅŅŅ ŅÐīаÐŧÐĩÐ―ÐļÐĩ ÐūÐąŅазÐūÐēÐ°Ð―ÐļŅ Ņ ÐŋÐūŅÐŧÐĩÐīŅŅŅÐļО ÐģÐļŅŅÐūÐŧÐūÐģÐļŅÐĩŅКÐļО ÐļŅŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļÐĩО.
ÐаŅÐūÐŋŅŅŅÐļ, ОÐūзÐūÐŧÐļ Ðļ ŅŅÐūÐŧŅÐĩÐ―ÐļÐĩ КÐūÐķÐļ
ÐÐ―ÐūÐģÐīа ŅÐļŅКа Ð―Ð° ÐēÐ―ÐĩŅÐ―ÐĩÐđ ŅŅÐūŅÐūÐ―Ðĩ ŅŅÐūÐŋŅ ÐūКазŅÐēаÐĩŅŅŅ Ð―Ðĩ КÐūŅŅÐ―ŅО ÐēŅŅŅŅÐŋÐūО Ðļ Ð―Ðĩ ÐūÐŋŅŅ ÐūÐŧŅŅ, а ŅŅаŅŅКÐūО ÐģŅŅÐąÐūÐđ КÐūÐķÐļ. ÐаŅÐūÐŋŅŅŅÐļ Ðļ ÐūОÐūзÐūÐŧÐĩÐŧÐūŅŅÐļ ÐēÐūÐ·Ð―ÐļКаŅŅ Ðē ÐūŅÐēÐĩŅ Ð―Ð° ÐīÐŧÐļŅÐĩÐŧŅÐ―ÐūÐĩ ÐīаÐēÐŧÐĩÐ―ÐļÐĩ Ðļ ŅŅÐĩÐ―ÐļÐĩ. ÐÐūÐķа ŅаКÐļО ÐūÐąŅазÐūО ÐŋŅŅаÐĩŅŅŅ заŅÐļŅÐļŅŅ ÐŋÐūÐīÐŧÐĩÐķаŅÐļÐĩ ŅÐšÐ°Ð―Ðļ. Ðа ÐūŅŅÐŋŅ ŅаКÐūÐđ ŅŅаŅŅÐūК ОÐūÐķÐĩŅ КазаŅŅŅŅ ÐŋÐŧÐūŅÐ―ŅО Ðļ ÐēŅÐŋŅКÐŧŅО. Ðз-за ŅŅÐūÐģÐū ÐŋаŅÐļÐĩÐ―Ņ ÐēÐūŅÐŋŅÐļÐ―ÐļОаÐĩŅ ÐĩÐģÐū КаК ÐēÐ―ŅŅŅÐĩÐ―Ð―ŅŅ ŅÐļŅКŅ.
ЧаŅÐĩ ÐēŅÐĩÐģÐū ŅаКÐļÐĩ ÐļзОÐĩÐ―ÐĩÐ―ÐļŅ ÐŋÐūŅÐēÐŧŅŅŅŅŅ ŅаО, ÐģÐīÐĩ ŅŅÐūÐŋа Ð―ÐĩÐŋŅаÐēÐļÐŧŅÐ―Ðū ŅаŅÐŋŅÐĩÐīÐĩÐŧŅÐĩŅ Ð―Ð°ÐģŅŅзКŅ. ÐŅÐū ÐąŅÐēаÐĩŅ ÐŋŅÐļ ÐŋÐŧÐūŅКÐūŅŅÐūÐŋÐļÐļ, ÐīÐĩŅÐūŅОаŅÐļÐļ ÐŋаÐŧŅŅÐĩÐē, ÐŧÐļŅÐ―ÐĩО ÐēÐĩŅÐĩ Ðļ ÐŋŅÐļÐēŅŅКÐĩ Ð―ÐūŅÐļŅŅ Ð―ÐĩŅÐīÐūÐąÐ―ŅŅ ÐūÐąŅÐēŅ. ÐŅÐŧÐļ ÐīаÐēÐŧÐĩÐ―ÐļÐĩ ŅÐūŅ ŅÐ°Ð―ŅÐĩŅŅŅ, КÐūÐķа ÐŋŅÐūÐīÐūÐŧÐķаÐĩŅ ŅŅÐūÐŧŅаŅŅŅŅ. ÐĄÐū ÐēŅÐĩОÐĩÐ―ÐĩО ОÐūÐģŅŅ ÐŋÐūŅÐēÐļŅŅŅŅ ÐąÐūÐŧÐĩÐ·Ð―ÐĩÐ―Ð―ÐūŅŅŅ, ÐķÐķÐĩÐ―ÐļÐĩ Ðļ ŅŅÐēŅŅÐēÐū ÐļÐ―ÐūŅÐūÐīÐ―ÐūÐģÐū ŅÐĩÐŧа Ðē ÐūÐąŅÐēÐļ. ÐÐ―ÐūÐģÐīа ÐēÐ―ŅŅŅÐļ ŅÐūŅОÐļŅŅÐĩŅŅŅ ŅŅÐĩŅÐķÐ―ÐĩÐēÐūÐđ ŅÐŧÐĩОÐĩÐ―Ņ, КÐūŅÐūŅŅÐđ ŅŅÐļÐŧÐļÐēаÐĩŅ ÐīÐļŅКÐūОŅÐūŅŅ ÐŋŅÐļ ÐūÐŋÐūŅÐĩ.
ÐÐūÐ―ŅŅŅ, ŅŅÐū ÐŋŅÐūÐąÐŧÐĩОа ОÐūÐķÐĩŅ ÐąŅŅŅ ŅÐēŅÐ·Ð°Ð―Ð° ÐļОÐĩÐ―Ð―Ðū Ņ КÐūÐķÐ―ŅО ŅŅÐūÐŧŅÐĩÐ―ÐļÐĩО, ÐŋÐūОÐūÐģаŅŅ Ð―ÐĩКÐūŅÐūŅŅÐĩ ÐŋŅÐļÐ·Ð―Ð°ÐšÐļ:
- ÐŋÐūÐēÐĩŅŅ Ð―ÐūŅŅŅ ÐūÐąŅŅÐ―Ðū ŅÐĩŅÐūŅ ÐūÐēаŅаŅ Ðļ ŅŅŅ аŅ;
- ÐąÐūÐŧÐĩÐ·Ð―ÐĩÐ―Ð―ÐūŅŅŅ ŅŅÐļÐŧÐļÐēаÐĩŅŅŅ ÐŋŅÐļ ÐŋŅŅОÐūО Ð―Ð°ÐīаÐēÐŧÐļÐēÐ°Ð―ÐļÐļ ÐļÐŧÐļ ŅŅÐĩÐ―ÐļÐļ;
- ÐŋÐūŅÐŧÐĩ ŅаŅÐŋаŅÐļÐēÐ°Ð―ÐļŅ Ðļ ŅŅ ÐūÐīа ÐēÐĩŅŅ Ð―ÐļÐđ ŅÐŧÐūÐđ ŅŅÐ°Ð―ÐūÐēÐļŅŅŅ ОŅÐģŅÐĩ;
- Ð―ÐĩŅÐĩÐīКÐū ÐĩŅŅŅ ŅÐēŅзŅ Ņ Ð―ÐūÐēÐūÐđ ÐūÐąŅÐēŅŅ ÐļÐŧÐļ ÐīÐŧÐļŅÐĩÐŧŅÐ―ÐūÐđ Ð―Ð°ÐģŅŅзКÐūÐđ;
- ÐēÐūКŅŅÐģ ОÐūÐģŅŅ ÐąŅŅŅ ŅŅаŅŅКÐļ ÐŋÐūКŅаŅÐ―ÐĩÐ―ÐļŅ Ðļ ÐŧÐūКаÐŧŅÐ―ÐūÐģÐū ŅазÐīŅаÐķÐĩÐ―ÐļŅ.
ÐĨÐūŅŅ Ð―Ð°ŅÐūÐŋŅŅŅÐļ ŅаŅŅÐū КаÐķŅŅŅŅ ÐąÐĩзÐūÐąÐļÐīÐ―ŅОÐļ, ÐļŅ Ð―Ðĩ ŅŅÐūÐļŅ ÐļÐģÐ―ÐūŅÐļŅÐūÐēаŅŅ. ÐÐ―Ðļ ОÐūÐģŅŅ ÐąŅŅŅ ŅÐŧÐĩÐīŅŅÐēÐļÐĩО ŅÐķÐĩ ŅŅŅÐĩŅŅÐēŅŅŅÐĩÐđ ÐūŅŅÐūÐŋÐĩÐīÐļŅÐĩŅКÐūÐđ ÐŋŅÐūÐąÐŧÐĩОŅ, КÐūŅÐūŅаŅ ÐąÐĩз КÐūŅŅÐĩКŅÐļÐļ ÐąŅÐīÐĩŅ ÐŋŅÐūÐģŅÐĩŅŅÐļŅÐūÐēаŅŅ. ÐŅÐūŅŅÐūÐĩ ŅÐīаÐŧÐĩÐ―ÐļÐĩ ÐūÐģŅŅÐąÐĩÐēŅÐĩÐđ КÐūÐķÐļ Ð―Ðĩ ÐēŅÐĩÐģÐīа ŅÐĩŅаÐĩŅ ÐēÐūÐŋŅÐūŅ ÐŋÐūÐŧÐ―ÐūŅŅŅŅ. ÐŅÐŧÐļ Ð―Ðĩ ŅŅŅŅÐ°Ð―ÐļŅŅ ÐļŅŅÐūŅÐ―ÐļК ÐīаÐēÐŧÐĩÐ―ÐļŅ, ŅÐŋÐŧÐūŅÐ―ÐĩÐ―ÐļÐĩ ÐŋÐūŅÐēÐļŅŅŅ ŅÐ―ÐūÐēа. ÐÐūŅŅÐūОŅ ÐŋŅÐļ ÐŋÐūÐēŅÐūŅŅŅŅÐļŅ ŅŅ ОÐūзÐūÐŧŅŅ ÐŋÐūÐŧÐĩÐ·Ð―Ðū Ð―Ðĩ ŅÐūÐŧŅКÐū ŅŅ аÐķÐļÐēаŅŅ за КÐūÐķÐĩÐđ, Ð―Ðū Ðļ ÐūÐąŅÐŧÐĩÐīÐūÐēаŅŅ ŅŅÐūÐŋŅ Ņ ÐūŅŅÐūÐŋÐĩÐīа.
ÐÐūÐīаÐģŅа, аŅŅŅÐūз Ðļ ŅÐļŅŅÐĩÐžÐ―ŅÐĩ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅ
ÐĻÐļŅКÐļ Ðē ÐūÐąÐŧаŅŅÐļ ŅŅÐūÐŋŅ ÐļÐ―ÐūÐģÐīа ŅÐēŅÐ·Ð°Ð―Ņ Ð―Ðĩ ŅŅÐūÐŧŅКÐū Ņ ОÐĩŅ Ð°Ð―ÐļŅÐĩŅКÐūÐđ Ð―Ð°ÐģŅŅзКÐūÐđ, ŅКÐūÐŧŅКÐū Ņ ÐēÐ―ŅŅŅÐĩÐ―Ð―ÐļОÐļ Ð―Ð°ŅŅŅÐĩÐ―ÐļŅОÐļ Ðē ÐūŅÐģÐ°Ð―ÐļзОÐĩ. ÐÐīÐļÐ― Ðļз ÐŋŅÐļОÐĩŅÐūÐē â ÐŋÐūÐīаÐģŅа, ÐŋŅÐļ КÐūŅÐūŅÐūÐđ Ðē ŅÐšÐ°Ð―ŅŅ ÐūŅКÐŧаÐīŅÐēаŅŅŅŅ КŅÐļŅŅаÐŧÐŧŅ ОÐūŅÐĩÐēÐūÐđ КÐļŅÐŧÐūŅŅ. Ðа ÐŋÐūзÐīÐ―ÐļŅ ŅŅаÐīÐļŅŅ ОÐūÐģŅŅ ŅÐūŅОÐļŅÐūÐēаŅŅŅŅ ŅÐūŅŅŅŅ â ÐŋÐŧÐūŅÐ―ŅÐĩ ÐŋÐūÐīКÐūÐķÐ―ŅÐĩ ÐūÐąŅазÐūÐēÐ°Ð―ÐļŅ Ðē ÐūÐąÐŧаŅŅÐļ ŅŅŅŅаÐēÐūÐē. ÐÐ―Ðļ Ð―Ðĩ ÐēŅÐĩÐģÐīа ÐąÐūÐŧÐĩÐ·Ð―ÐĩÐ―Ð―Ņ ÐŋÐūŅŅÐūŅÐ―Ð―Ðū, Ð―Ðū ОÐūÐģŅŅ ÐēÐūŅÐŋаÐŧŅŅŅŅŅ Ðļ ÐēŅзŅÐēаŅŅ ÐēŅŅаÐķÐĩÐ―Ð―ŅÐđ ÐīÐļŅКÐūОŅÐūŅŅ. ÐĄŅÐūÐŋа ÐŋŅÐļ ŅŅÐūО Ð―ÐĩŅÐĩÐīКÐū ŅŅÐ°Ð―ÐūÐēÐļŅŅŅ ÐūÐīÐ―ÐūÐđ Ðļз ÐūŅÐ―ÐūÐēÐ―ŅŅ зÐūÐ― ÐŋÐūŅаÐķÐĩÐ―ÐļŅ.
ÐŅŅŅÐūз ŅŅŅŅаÐēÐūÐē ŅŅÐūÐŋŅ ŅаКÐķÐĩ ОÐūÐķÐĩŅ ÐŋŅÐļÐēÐūÐīÐļŅŅ К ÐŋÐūŅÐēÐŧÐĩÐ―ÐļŅ ÐŧÐūКаÐŧŅÐ―ÐūÐģÐū ÐēŅŅŅŅÐŋа ÐļÐŧÐļ ŅŅÐūÐŧŅÐĩÐ―ÐļŅ Ðē ÐūÐąÐŧаŅŅÐļ ŅŅŅŅаÐēа. Ðз-за ÐļÐ·Ð―ÐūŅа ŅŅŅŅаÐēÐ―ŅŅ ÐŋÐūÐēÐĩŅŅ Ð―ÐūŅŅÐĩÐđ, ÐēÐūŅÐŋаÐŧÐĩÐ―ÐļŅ Ðļ КÐūŅŅÐ―ŅŅ ŅазŅаŅŅÐ°Ð―ÐļÐđ ОÐĩÐ―ŅÐĩŅŅŅ ŅÐūŅОа ŅŅÐūÐŋŅ. ÐаŅÐļÐĩÐ―Ņ ÐķаÐŧŅÐĩŅŅŅ Ð―Ð° ÐąÐūÐŧŅ ÐŋŅÐļ Ņ ÐūÐīŅÐąÐĩ, ŅŅŅÐĩÐ―Ð―ŅŅ ŅКÐūÐēÐ°Ð―Ð―ÐūŅŅŅ Ðļ ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩ ÐēŅÐ―ÐūŅÐŧÐļÐēÐūŅŅÐļ. ÐŅÐļ ÐēÐ―ÐĩŅÐ―ÐĩО ÐūŅОÐūŅŅÐĩ ŅŅÐū ОÐūÐķÐĩŅ ÐēŅÐģÐŧŅÐīÐĩŅŅ КаК ŅÐļŅКа Ð―Ð° ÐąÐūКÐūÐēÐūÐđ ÐļÐŧÐļ ÐēÐĩŅŅ Ð―ÐĩÐđ ÐŋÐūÐēÐĩŅŅ Ð―ÐūŅŅÐļ ŅŅÐūÐŋŅ. ÐŅÐūÐąÐĩÐ―Ð―Ðū ŅаŅŅÐū ŅаКÐļÐĩ ÐļзОÐĩÐ―ÐĩÐ―ÐļŅ ÐŋÐūŅÐēÐŧŅŅŅŅŅ Ņ ÐŧŅÐīÐĩÐđ ŅŅаŅŅÐĩÐģÐū ÐēÐūзŅаŅŅа Ðļ ÐŋŅÐļ Ņ ŅÐūÐ―ÐļŅÐĩŅКÐūÐđ ÐŋÐĩŅÐĩÐģŅŅзКÐĩ.
ÐÐ―ÐūÐģÐīа ÐūÐąŅазÐūÐēÐ°Ð―ÐļÐĩ Ð―Ð° ŅŅÐūÐŋÐĩ ÐūКазŅÐēаÐĩŅŅŅ ŅаŅŅŅŅ ÐąÐūÐŧÐĩÐĩ ŅÐļŅÐūКÐūÐģÐū Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅ ÐūÐŋÐūŅÐ―Ðū-ÐīÐēÐļÐģаŅÐĩÐŧŅÐ―ÐūÐđ ŅÐļŅŅÐĩОŅ. ÐŅÐū ОÐūÐģŅŅ ÐąŅŅŅ ŅÐĩÐēОаŅÐūÐļÐīÐ―ŅÐĩ ÐŋŅÐūŅÐĩŅŅŅ, Ņ ŅÐūÐ―ÐļŅÐĩŅКÐļÐĩ ÐēÐūŅÐŋаÐŧÐļŅÐĩÐŧŅÐ―ŅÐĩ аŅŅŅÐūÐŋаŅÐļÐļ Ðļ ÐīŅŅÐģÐļÐĩ ŅÐūŅŅÐūŅÐ―ÐļŅ, ÐēÐŧÐļŅŅŅÐļÐĩ Ð―Ð° ŅŅŅŅаÐēŅ Ðļ ОŅÐģКÐļÐĩ ŅÐšÐ°Ð―Ðļ. Ð ŅаКÐļŅ ŅÐŧŅŅаŅŅ ÐŧÐĩŅÐĩÐ―ÐļÐĩ ŅÐūÐŧŅКÐū ОÐĩŅŅÐ―ŅОÐļ ŅŅÐĩÐīŅŅÐēаОÐļ ÐūÐąŅŅÐ―Ðū Ð―Ðĩ ÐīаÐĩŅ ŅŅŅÐūÐđŅÐļÐēÐūÐģÐū ŅŅŅÐĩКŅа. ÐŅÐķÐĩÐ― КÐūОÐŋÐŧÐĩКŅÐ―ŅÐđ ÐŋÐūÐīŅ ÐūÐī Ðļ, ÐŋŅÐļ Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐūŅŅÐļ, Ð―Ð°ÐąÐŧŅÐīÐĩÐ―ÐļÐĩ Ð―Ðĩ ŅÐūÐŧŅКÐū Ņ ÐūŅŅÐūÐŋÐĩÐīа, Ð―Ðū Ðļ Ņ ÐīŅŅÐģÐļŅ ŅÐŋÐĩŅÐļаÐŧÐļŅŅÐūÐē. ÐОÐĩÐ―Ð―Ðū ÐŋÐūŅŅÐūОŅ ÐēŅаŅŅ ÐēаÐķÐ―Ðū Ð·Ð―Ð°ŅŅ Ðū ŅÐūÐŋŅŅŅŅÐēŅŅŅÐļŅ ŅÐļОÐŋŅÐūОаŅ , Ð°Ð―Ð°ÐŧÐļзаŅ Ðļ ŅÐķÐĩ ÐļОÐĩŅŅÐļŅ ŅŅ ÐīÐļаÐģÐ―ÐūзаŅ .
ÐŅÐŧÐļ ŅÐļŅКа ŅÐūŅÐĩŅаÐĩŅŅŅ Ņ ÐŋŅÐļŅŅŅÐŋаОÐļ ÐēÐūŅÐŋаÐŧÐĩÐ―ÐļŅ, ÐąÐūÐŧŅŅ Ðē Ð―ÐĩŅКÐūÐŧŅКÐļŅ ŅŅŅŅаÐēаŅ , ÐļзОÐĩÐ―ÐĩÐ―ÐļÐĩО Ð°Ð―Ð°ÐŧÐļзÐūÐē ÐļÐŧÐļ ÐŋÐūÐēŅÐūŅŅŅŅÐļОÐļŅŅ ÐūŅÐĩКаОÐļ, ÐīÐļаÐģÐ―ÐūŅŅÐļКа ÐīÐūÐŧÐķÐ―Ð° ÐąŅŅŅ ÐūŅÐūÐąÐĩÐ―Ð―Ðū ŅŅаŅÐĩÐŧŅÐ―ÐūÐđ. ÐĒаКÐļÐĩ ŅÐļŅŅаŅÐļÐļ ŅŅÐĩÐąŅŅŅ Ð―Ðĩ ÐŋŅÐūŅŅÐū ŅÐ―ŅŅÐļŅ ŅÐļОÐŋŅÐūОÐūÐē, а ÐŋÐūÐļŅКа ÐŋÐĩŅÐēÐūÐŋŅÐļŅÐļÐ―Ņ. ÐÐūÐģÐīа ÐūŅÐ―ÐūÐēÐ―ÐūÐĩ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļÐĩ ÐąÐĩŅŅŅ ÐŋÐūÐī КÐūÐ―ŅŅÐūÐŧŅ, ŅОÐĩÐ―ŅŅаÐĩŅŅŅ Ðļ ŅÐļŅК ÐŋÐūÐēŅÐūŅÐ―ÐūÐģÐū ÐŋÐūŅÐēÐŧÐĩÐ―ÐļŅ ÐŋÐūÐīÐūÐąÐ―ŅŅ ÐūÐąŅазÐūÐēÐ°Ð―ÐļÐđ. ÐÐūŅŅÐūОŅ ŅÐūŅÐ―ŅÐđ ÐīÐļаÐģÐ―Ðūз ÐļÐģŅаÐĩŅ ŅÐĩŅаŅŅŅŅ ŅÐūÐŧŅ. ÐÐ― ÐŋÐūОÐūÐģаÐĩŅ ÐēŅÐąŅаŅŅ Ð―Ðĩ ÐēŅÐĩОÐĩÐ―Ð―ŅŅ ОÐĩŅŅ, а ÐīÐĩÐđŅŅÐēÐļŅÐĩÐŧŅÐ―Ðū ŅŅŅÐĩКŅÐļÐēÐ―ÐūÐĩ ÐŧÐĩŅÐĩÐ―ÐļÐĩ.
ÐаК ÐēŅаŅ ÐŋŅÐūÐēÐūÐīÐļŅ ÐīÐļаÐģÐ―ÐūŅŅÐļКŅ
ÐÐļаÐģÐ―ÐūŅŅÐļКа Ð―Ð°ŅÐļÐ―Ð°ÐĩŅŅŅ Ņ ÐŋÐūÐīŅÐūÐąÐ―ÐūÐđ ÐąÐĩŅÐĩÐīŅ Ðļ ÐūŅОÐūŅŅа ŅŅÐūÐŋŅ. ÐŅаŅ ŅŅÐūŅÐ―ŅÐĩŅ, КÐūÐģÐīа ÐŋÐūŅÐēÐļÐŧаŅŅ ŅÐļŅКа, КаК ÐąŅŅŅŅÐū ÐūÐ―Ð° ОÐĩÐ―ŅÐĩŅŅŅ Ðļ ŅŅÐū ŅŅÐļÐŧÐļÐēаÐĩŅ ŅÐļОÐŋŅÐūОŅ. ÐОÐĩŅŅ Ð·Ð―Ð°ŅÐĩÐ―ÐļÐĩ Ņ аŅаКŅÐĩŅ ÐąÐūÐŧÐļ, ÐŋÐĩŅÐĩÐ―ÐĩŅÐĩÐ―Ð―ŅÐĩ ŅŅаÐēОŅ, ÐēÐļÐī ÐūÐąŅÐēÐļ, ÐŋŅÐūŅÐĩŅŅÐļŅ Ðļ ŅŅÐūÐēÐĩÐ―Ņ ÐŋÐūÐēŅÐĩÐīÐ―ÐĩÐēÐ―ÐūÐđ Ð―Ð°ÐģŅŅзКÐļ. ÐĒаКÐķÐĩ ŅÐŋÐĩŅÐļаÐŧÐļŅŅ ÐūŅÐĩÐ―ÐļÐēаÐĩŅ ŅÐūŅОŅ ŅŅÐūÐŋŅ, ÐŋÐūÐŧÐūÐķÐĩÐ―ÐļÐĩ ÐŋаÐŧŅŅÐĩÐē Ðļ ÐūŅÐūÐąÐĩÐ―Ð―ÐūŅŅÐļ ÐŋÐūŅ ÐūÐīКÐļ. ÐĢÐķÐĩ Ð―Ð° ŅŅÐūО ŅŅаÐŋÐĩ ОÐūÐķÐ―Ðū ÐŋŅÐĩÐīÐŋÐūÐŧÐūÐķÐļŅŅ Ð―Ð°ÐļÐąÐūÐŧÐĩÐĩ ÐēÐĩŅÐūŅŅÐ―ŅÐĩ ÐŋŅÐļŅÐļÐ―Ņ ÐūÐąŅазÐūÐēÐ°Ð―ÐļŅ.
ÐŅÐļ ÐūŅОÐūŅŅÐĩ ÐēŅаŅ ÐūÐąŅаŅаÐĩŅ ÐēÐ―ÐļÐžÐ°Ð―ÐļÐĩ Ð―Ð° ŅазОÐĩŅ, ÐŋÐŧÐūŅÐ―ÐūŅŅŅ Ðļ ÐŋÐūÐīÐēÐļÐķÐ―ÐūŅŅŅ ŅÐļŅКÐļ. ÐаÐķÐ―Ðū ÐŋÐūÐ―ŅŅŅ, ŅÐēŅÐ·Ð°Ð―Ð° ÐŧÐļ ÐūÐ―Ð° Ņ КÐūÐķÐĩÐđ, ОŅÐģКÐļОÐļ ŅÐšÐ°Ð―ŅОÐļ, ŅŅŅŅаÐēÐūО ÐļÐŧÐļ КÐūŅŅÐ―ÐūÐđ ŅŅŅŅКŅŅŅÐūÐđ. ÐŅÐĩÐ―ÐļÐēаŅŅŅŅ ÐŋÐūКŅаŅÐ―ÐĩÐ―ÐļÐĩ, ОÐĩŅŅÐ―Ð°Ņ ŅÐĩОÐŋÐĩŅаŅŅŅа, Ð―Ð°ÐŧÐļŅÐļÐĩ ÐūŅÐĩКа Ðļ ÐąÐūÐŧÐĩÐ·Ð―ÐĩÐ―Ð―ÐūŅŅŅ ÐŋŅÐļ Ð―Ð°ÐīаÐēÐŧÐļÐēÐ°Ð―ÐļÐļ. ÐÐ―ÐūÐģÐīа Ð―Ð°ŅŅÐķÐ―ŅÐđ ÐēŅŅŅŅÐŋ ÐūКазŅÐēаÐĩŅŅŅ ÐŧÐļŅŅ ŅаŅŅŅŅ ÐąÐūÐŧÐĩÐĩ ŅÐŧÐūÐķÐ―ÐūÐđ ÐīÐĩŅÐūŅОаŅÐļÐļ ŅŅÐūÐŋŅ. ÐÐūŅŅÐūОŅ ÐūŅОÐūŅŅ ÐūÐąŅŅÐ―Ðū ÐŋŅÐūÐēÐūÐīÐļŅŅŅ Ð―Ðĩ ŅÐūÐŧŅКÐū Ðē зÐūÐ―Ðĩ ÐķаÐŧÐūÐąŅ, Ð―Ðū Ðļ ÐŋÐū ÐēŅÐĩÐđ ŅŅÐūÐŋÐĩ.
ÐÐŧŅ ŅŅÐūŅÐ―ÐĩÐ―ÐļŅ ÐīÐļаÐģÐ―Ðūза ОÐūÐģŅŅ ÐŋÐūŅŅÐĩÐąÐūÐēаŅŅŅŅ ÐīÐūÐŋÐūÐŧÐ―ÐļŅÐĩÐŧŅÐ―ŅÐĩ ОÐĩŅÐūÐīŅ:
- ŅÐĩÐ―ŅÐģÐĩÐ―ÐūÐģŅаŅÐļŅ ŅŅÐūÐŋŅ Ðē Ð―ÐĩŅКÐūÐŧŅКÐļŅ ÐŋŅÐūÐĩКŅÐļŅŅ ;
- ŅÐŧŅŅŅазÐēŅКÐūÐēÐūÐĩ ÐļŅŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļÐĩ ОŅÐģКÐļŅ ŅÐšÐ°Ð―ÐĩÐđ;
- ÐÐ ÐĒ ÐŋŅÐļ ŅÐŧÐūÐķÐ―ÐūÐđ ÐļÐŧÐļ Ð―ÐĩŅŅÐ―ÐūÐđ КаŅŅÐļÐ―Ðĩ;
- ÐŧÐ°ÐąÐūŅаŅÐūŅÐ―ŅÐĩ Ð°Ð―Ð°ÐŧÐļзŅ ÐŋŅÐļ ÐŋÐūÐīÐūзŅÐĩÐ―ÐļÐļ Ð―Ð° ÐŋÐūÐīаÐģŅŅ ÐļÐŧÐļ ÐēÐūŅÐŋаÐŧÐĩÐ―ÐļÐĩ;
- ÐūŅÐĩÐ―ÐšÐ° ÐŋÐūŅ ÐūÐīКÐļ Ðļ ŅаŅÐŋŅÐĩÐīÐĩÐŧÐĩÐ―ÐļŅ Ð―Ð°ÐģŅŅзКÐļ;
- КÐūÐ―ŅŅÐŧŅŅаŅÐļÐļ ŅОÐĩÐķÐ―ŅŅ ŅÐŋÐĩŅÐļаÐŧÐļŅŅÐūÐē ÐŋŅÐļ ŅÐļŅŅÐĩÐžÐ―ŅŅ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅŅ .
ÐĨÐūŅÐūŅаŅ ÐīÐļаÐģÐ―ÐūŅŅÐļКа ÐŋÐūзÐēÐūÐŧŅÐĩŅ Ð―Ðĩ ŅÐūÐŧŅКÐū ÐŋÐūÐīŅÐēÐĩŅÐīÐļŅŅ Ð―Ð°Ð·ÐēÐ°Ð―ÐļÐĩ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅ, Ð―Ðū Ðļ ÐŋÐūÐ―ŅŅŅ ÐĩÐģÐū ŅŅаÐīÐļŅ. ÐŅÐū ÐūŅÐūÐąÐĩÐ―Ð―Ðū ÐēаÐķÐ―Ðū ÐŋŅÐļ ÐīÐĩŅÐūŅОаŅÐļŅŅ , аŅŅŅÐūзÐĩ Ðļ ÐūÐąŅазÐūÐēÐ°Ð―ÐļŅŅ , КÐūŅÐūŅŅÐĩ ОÐūÐģŅŅ ŅÐū ÐēŅÐĩОÐĩÐ―ÐĩО ŅÐēÐĩÐŧÐļŅÐļÐēаŅŅŅŅ. ЧÐĩО ŅÐūŅÐ―ÐĩÐĩ ÐēŅаŅ ÐūŅÐĩÐ―ÐļÐēаÐĩŅ ŅÐūŅŅÐūŅÐ―ÐļÐĩ ŅÐšÐ°Ð―ÐĩÐđ Ðļ ŅŅÐĩÐŋÐĩÐ―Ņ Ð―Ð°ŅŅŅÐĩÐ―ÐļŅ, ŅÐĩО ÐąÐūÐŧÐĩÐĩ ÐūÐąÐūŅÐ―ÐūÐēÐ°Ð―Ð―ŅО ÐąŅÐīÐĩŅ ÐŋÐŧÐ°Ð― ÐŧÐĩŅÐĩÐ―ÐļŅ. ÐаŅÐļÐĩÐ―Ņ ÐŋÐūÐŧŅŅаÐĩŅ Ð―Ðĩ ÐūÐąŅÐļÐĩ ŅÐūÐēÐĩŅŅ, а ŅÐĩКÐūОÐĩÐ―ÐīаŅÐļÐļ ÐļОÐĩÐ―Ð―Ðū ÐīÐŧŅ ŅÐēÐūÐĩÐđ ŅÐļŅŅаŅÐļÐļ. ÐĒаКÐūÐđ ÐŋÐūÐīŅ ÐūÐī ŅÐ―ÐļÐķаÐĩŅ ŅÐļŅК Ð―ÐĩÐ―ŅÐķÐ―ŅŅ ÐŋŅÐūŅÐĩÐīŅŅ Ðļ ÐŋÐūОÐūÐģаÐĩŅ ÐąŅŅŅŅÐĩÐĩ ÐŋÐūÐŧŅŅÐļŅŅ ŅÐĩзŅÐŧŅŅаŅ.
ÐаŅÐēКа ÐŋŅÐļÐ―ŅŅа

ÐÐūÐģÐīа ОÐūÐķÐ―Ðū ÐŧÐĩŅÐļŅŅŅŅ КÐūÐ―ŅÐĩŅÐēаŅÐļÐēÐ―Ðū
ÐÐĩ КаÐķÐīаŅ ŅÐļŅКа Ð―Ð° ŅŅÐūÐŋÐĩ ŅŅÐĩÐąŅÐĩŅ ÐūÐŋÐĩŅаŅÐļÐļ. ÐÐū ÐžÐ―ÐūÐģÐļŅ ŅÐŧŅŅаŅŅ ÐŧÐĩŅÐĩÐ―ÐļÐĩ Ð―Ð°ŅÐļÐ―Ð°ŅŅ Ņ КÐūÐ―ŅÐĩŅÐēаŅÐļÐēÐ―ŅŅ ОÐĩŅÐūÐīÐūÐē, ÐūŅÐūÐąÐĩÐ―Ð―Ðū ÐĩŅÐŧÐļ ÐīÐĩŅÐūŅОаŅÐļŅ Ð―ÐĩÐąÐūÐŧŅŅаŅ, а ÐąÐūÐŧŅ ŅОÐĩŅÐĩÐ―Ð―Ð°Ņ. ÐŅÐ―ÐūÐēÐ―Ð°Ņ заÐīаŅа Ð―Ð° ŅŅÐūО ŅŅаÐŋÐĩ â ŅОÐĩÐ―ŅŅÐļŅŅ Ð―Ð°ÐģŅŅзКŅ Ð―Ð° ÐŋŅÐūÐąÐŧÐĩÐžÐ―ŅŅ зÐūÐ―Ņ, ŅÐ―ŅŅŅ ÐēÐūŅÐŋаÐŧÐĩÐ―ÐļÐĩ Ðļ заОÐĩÐīÐŧÐļŅŅ ÐŋŅÐūÐģŅÐĩŅŅÐļŅÐūÐēÐ°Ð―ÐļÐĩ ÐļзОÐĩÐ―ÐĩÐ―ÐļÐđ. ÐÐ―ÐūÐģÐīа ŅŅÐūÐģÐū ÐīÐūŅŅаŅÐūŅÐ―Ðū, ŅŅÐūÐąŅ ŅÐĩÐŧÐūÐēÐĩК ŅÐ―ÐūÐēа ОÐūÐģ КÐūОŅÐūŅŅÐ―Ðū Ņ ÐūÐīÐļŅŅ Ðļ Ð―ÐūŅÐļŅŅ ÐŋŅÐļÐēŅŅÐ―ŅŅ ÐŋÐūÐēŅÐĩÐīÐ―ÐĩÐēÐ―ŅŅ ÐūÐąŅÐēŅ. ÐÐū ÐēаÐķÐ―Ðū ÐŋÐūÐ―ÐļОаŅŅ, ŅŅÐū КÐūÐ―ŅÐĩŅÐēаŅÐļÐēÐ―ÐūÐĩ ÐŧÐĩŅÐĩÐ―ÐļÐĩ ŅÐ°ÐąÐūŅаÐĩŅ ÐŧŅŅŅÐĩ Ð―Ð° ŅÐ°Ð―Ð―ÐļŅ ŅŅаÐīÐļŅŅ .
ÐÐūÐŧŅŅÐūÐĩ Ð·Ð―Ð°ŅÐĩÐ―ÐļÐĩ ÐļОÐĩÐĩŅ ÐŋŅаÐēÐļÐŧŅÐ―ŅÐđ ÐēŅÐąÐūŅ ÐūÐąŅÐēÐļ. ÐÐ―Ð° ÐīÐūÐŧÐķÐ―Ð° ÐąŅŅŅ ÐīÐūŅŅаŅÐūŅÐ―Ðū ŅÐļŅÐūКÐūÐđ, Ð―Ðĩ ŅÐīаÐēÐŧÐļÐēаŅŅ ÐŋÐĩŅÐĩÐīÐ―ÐļÐđ ÐūŅÐīÐĩÐŧ ŅŅÐūÐŋŅ Ðļ Ð―Ðĩ ŅÐūзÐīаÐēаŅŅ ŅÐūŅÐĩК ÐļÐ·ÐąŅŅÐūŅÐ―ÐūÐģÐū ÐīаÐēÐŧÐĩÐ―ÐļŅ. ÐŅÐļ Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐūŅŅÐļ ÐēŅаŅ ŅÐĩКÐūОÐĩÐ―ÐīŅÐĩŅ ÐūŅŅÐūÐŋÐĩÐīÐļŅÐĩŅКÐļÐĩ ŅŅÐĩÐŧŅКÐļ, ŅÐļÐŧÐļКÐūÐ―ÐūÐēŅÐĩ ÐēКÐŧаÐīŅŅÐļ ÐļÐŧÐļ ÐīŅŅÐģÐļÐĩ ŅазÐģŅŅÐķаŅŅÐļÐĩ ÐŋŅÐļŅÐŋÐūŅÐūÐąÐŧÐĩÐ―ÐļŅ. ÐŅÐļ ОÐĩŅŅ ÐŋÐūОÐūÐģаŅŅ ÐļзОÐĩÐ―ÐļŅŅ ŅаŅÐŋŅÐĩÐīÐĩÐŧÐĩÐ―ÐļÐĩ Ð―Ð°ÐģŅŅзКÐļ Ðļ ŅОÐĩÐ―ŅŅÐļŅŅ ŅазÐīŅаÐķÐĩÐ―ÐļÐĩ ŅÐšÐ°Ð―ÐĩÐđ. ÐŅÐūÐąÐĩÐ―Ð―Ðū заОÐĩŅÐĩÐ― ŅŅŅÐĩКŅ Ņ ÐŋаŅÐļÐĩÐ―ŅÐūÐē, ŅŅÐļ ÐķаÐŧÐūÐąŅ ŅÐēŅÐ·Ð°Ð―Ņ Ņ ŅŅÐĩÐ―ÐļÐĩО Ðļ Ņ ŅÐūÐ―ÐļŅÐĩŅКÐļО ÐŋÐĩŅÐĩÐ―Ð°ÐŋŅŅÐķÐĩÐ―ÐļÐĩО ŅŅÐūÐŋŅ.
Ð ŅÐūŅŅаÐē КÐūÐ―ŅÐĩŅÐēаŅÐļÐēÐ―ÐūÐģÐū ÐŧÐĩŅÐĩÐ―ÐļŅ ОÐūÐģŅŅ ÐēŅ ÐūÐīÐļŅŅ:
- ÐŋŅÐūŅÐļÐēÐūÐēÐūŅÐŋаÐŧÐļŅÐĩÐŧŅÐ―ŅÐĩ ÐŋŅÐĩÐŋаŅаŅŅ ÐŋÐū Ð―Ð°Ð·Ð―Ð°ŅÐĩÐ―ÐļŅ ÐēŅаŅа;
- ОÐĩŅŅÐ―ŅÐĩ ŅŅÐĩÐīŅŅÐēа ÐīÐŧŅ ŅОÐĩÐ―ŅŅÐĩÐ―ÐļŅ ÐąÐūÐŧÐļ Ðļ ÐūŅÐĩКа;
- ŅÐļзÐļÐūŅÐĩŅаÐŋÐĩÐēŅÐļŅÐĩŅКÐļÐĩ ÐŋŅÐūŅÐĩÐīŅŅŅ;
- ÐŧÐĩŅÐĩÐąÐ―Ð°Ņ ŅÐļзКŅÐŧŅŅŅŅа ÐīÐŧŅ ŅКŅÐĩÐŋÐŧÐĩÐ―ÐļŅ ОŅŅŅ ŅŅÐūÐŋŅ;
- КÐūŅŅÐĩКŅÐļŅ ОаŅŅŅ ŅÐĩÐŧа ÐŋŅÐļ ÐļÐ·ÐąŅŅÐūŅÐ―ÐūО ÐēÐĩŅÐĩ;
- ÐēŅÐĩОÐĩÐ―Ð―ÐūÐĩ ÐūÐģŅÐ°Ð―ÐļŅÐĩÐ―ÐļÐĩ ÐŋÐĩŅÐĩÐģŅŅÐķаŅŅÐļŅ Ð―Ð°ÐģŅŅзÐūК.
ÐаÐķÐ―Ðū ÐŋÐūÐ―ÐļОаŅŅ, ŅŅÐū КÐūÐ―ŅÐĩŅÐēаŅÐļÐēÐ―ŅÐđ ÐŋÐūÐīŅ ÐūÐī Ð―Ðĩ ÐēŅÐĩÐģÐīа ŅŅŅŅÐ°Ð―ŅÐĩŅ ŅаОŅ Ð°Ð―Ð°ŅÐūОÐļŅÐĩŅКŅŅ ÐīÐĩŅÐūŅОаŅÐļŅ. ÐÐū ÐūÐ― ŅаŅŅÐū ÐŋÐūзÐēÐūÐŧŅÐĩŅ Ð·Ð―Ð°ŅÐļŅÐĩÐŧŅÐ―Ðū ŅОÐĩÐ―ŅŅÐļŅŅ ŅÐļОÐŋŅÐūОŅ Ðļ ŅÐŧŅŅŅÐļŅŅ КаŅÐĩŅŅÐēÐū ÐķÐļÐ·Ð―Ðļ. ÐŅÐūОÐĩ ŅÐūÐģÐū, ŅаКÐūÐĩ ÐŧÐĩŅÐĩÐ―ÐļÐĩ ÐŋÐūОÐūÐģаÐĩŅ ÐŋÐūÐīÐģÐūŅÐūÐēÐļŅŅ ŅÐšÐ°Ð―Ðļ К ÐūÐŋÐĩŅаŅÐļÐļ, ÐĩŅÐŧÐļ ÐūÐ―Ð° ÐēŅÐĩ ÐķÐĩ ÐŋÐūÐ―Ð°ÐīÐūÐąÐļŅŅŅ ÐŋÐūзÐķÐĩ. Ð ÐĩŅÐĩÐ―ÐļÐĩ ÐēŅÐĩÐģÐīа ÐŋŅÐļÐ―ÐļОаÐĩŅŅŅ ÐļÐ―ÐīÐļÐēÐļÐīŅаÐŧŅÐ―Ðū. ÐŅаŅ ÐūŅÐĩÐ―ÐļÐēаÐĩŅ Ð―Ðĩ ŅÐūÐŧŅКÐū ŅÐūŅОŅ ŅŅÐūÐŋŅ, Ð―Ðū Ðļ ÐēŅŅаÐķÐĩÐ―Ð―ÐūŅŅŅ ÐąÐūÐŧÐļ, ŅÐĩОÐŋŅ ÐŋŅÐūÐģŅÐĩŅŅÐļŅÐūÐēÐ°Ð―ÐļŅ Ðļ ÐūÐķÐļÐīÐ°Ð―ÐļŅ ÐŋаŅÐļÐĩÐ―Ņа.
Ð ÐūÐŧŅ ŅÐŋŅаÐķÐ―ÐĩÐ―ÐļÐđ, ОаŅŅаÐķа Ðļ ŅÐļзÐļÐūŅÐĩŅаÐŋÐļÐļ
ÐŅÐļ Ð―ÐĩКÐūŅÐūŅŅŅ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅŅ ŅŅÐūÐŋŅ ÐīÐūÐŋÐūÐŧÐ―ÐļŅÐĩÐŧŅÐ―ŅŅ ÐŋÐūÐŧŅзŅ ÐŋŅÐļÐ―ÐūŅŅŅ ŅÐŋŅаÐķÐ―ÐĩÐ―ÐļŅ Ðļ ŅÐļзÐļÐūŅÐĩŅаÐŋÐĩÐēŅÐļŅÐĩŅКÐļÐĩ ОÐĩŅÐūÐīŅ. ÐÐ―Ðļ Ð―Ðĩ заОÐĩÐ―ŅŅŅ ÐūŅÐ―ÐūÐēÐ―ÐūÐĩ ÐŧÐĩŅÐĩÐ―ÐļÐĩ, Ð―Ðū ÐŋÐūОÐūÐģаŅŅ ŅОÐĩÐ―ŅŅÐļŅŅ ŅКÐūÐēÐ°Ð―Ð―ÐūŅŅŅ, ŅÐŧŅŅŅÐļŅŅ КŅÐūÐēÐūÐūÐąŅаŅÐĩÐ―ÐļÐĩ Ðļ ÐŋÐūÐīÐīÐĩŅÐķаŅŅ ОŅŅŅŅ. ÐŅÐūÐąÐĩÐ―Ð―Ðū ŅŅÐū ÐēаÐķÐ―Ðū ÐŋŅÐļ Ņ ŅÐūÐ―ÐļŅÐĩŅКÐūÐđ ÐŋÐĩŅÐĩÐģŅŅзКÐĩ, Ð―Ð°ŅаÐŧŅÐ―ŅŅ ÐīÐĩŅÐūŅОаŅÐļŅŅ Ðļ ÐēÐūŅŅŅÐ°Ð―ÐūÐēÐŧÐĩÐ―ÐļÐļ ÐŋÐūŅÐŧÐĩ ÐēÐūŅÐŋаÐŧÐĩÐ―ÐļŅ. Ð ÐĩÐģŅÐŧŅŅÐ―Ð°Ņ ŅÐ°ÐąÐūŅа ŅÐū ŅŅÐūÐŋÐūÐđ ÐŋÐūзÐēÐūÐŧŅÐĩŅ ŅÐŧŅŅŅÐļŅŅ ÐĩÐĩ ŅŅÐ―ÐšŅÐļŅ. ÐŅÐļ ŅŅÐūО ŅÐŋŅаÐķÐ―ÐĩÐ―ÐļŅ ÐīÐūÐŧÐķÐ―Ņ ÐŋÐūÐīÐąÐļŅаŅŅŅŅ Ņ ŅŅÐĩŅÐūО ÐīÐļаÐģÐ―Ðūза, а Ð―Ðĩ ÐąŅŅŅ ŅÐŧŅŅаÐđÐ―ŅОÐļ.
ÐÐĩŅÐĩÐąÐ―Ð°Ņ ŅÐļзКŅÐŧŅŅŅŅа ÐūÐąŅŅÐ―Ðū Ð―Ð°ÐŋŅаÐēÐŧÐĩÐ―Ð° Ð―Ð° ŅКŅÐĩÐŋÐŧÐĩÐ―ÐļÐĩ ОÐĩÐŧКÐļŅ ОŅŅŅ ŅŅÐūÐŋŅ, ŅÐŧŅŅŅÐĩÐ―ÐļÐĩ ÐŋÐūÐīÐēÐļÐķÐ―ÐūŅŅÐļ ŅŅŅŅаÐēÐūÐē Ðļ ŅŅÐĩÐ―ÐļŅÐūÐēКŅ ÐŋŅаÐēÐļÐŧŅÐ―ÐūÐģÐū ŅаŅÐŋŅÐĩÐīÐĩÐŧÐĩÐ―ÐļŅ Ð―Ð°ÐģŅŅзКÐļ. ÐÐ―ÐūÐģÐīа ÐŋаŅÐļÐĩÐ―ŅŅ ŅÐĩКÐūОÐĩÐ―ÐīŅŅŅ ÐŋÐĩŅÐĩКаŅŅÐēÐ°Ð―ÐļÐĩ ŅŅÐūÐŋÐūÐđ ŅÐŋÐĩŅÐļаÐŧŅÐ―ŅŅ ОŅŅÐĩÐđ, ŅÐŋŅаÐķÐ―ÐĩÐ―ÐļŅ Ð―Ð° заŅ ÐēаŅ ÐŋŅÐĩÐīОÐĩŅÐūÐē ÐŋаÐŧŅŅаОÐļ Ðļ ŅÐ°ÐąÐūŅŅ Ð―Ð°Ðī ÐąÐ°ÐŧÐ°Ð―ŅÐūО. ÐÐū ÐīаÐķÐĩ ÐŋŅÐūŅŅŅÐĩ ÐīÐĩÐđŅŅÐēÐļŅ ÐīÐūÐŧÐķÐ―Ņ ÐēŅÐŋÐūÐŧÐ―ŅŅŅŅŅ ÐąÐĩз ÐąÐūÐŧÐļ Ðļ Ņ КÐūÐ―ŅŅÐūÐŧÐĩО ŅÐĩŅ Ð―ÐļКÐļ. ÐŅÐŧÐļ ŅÐļŅКа ÐēÐūŅÐŋаÐŧÐĩÐ―Ð° ÐļÐŧÐļ ÐĩŅŅŅ ÐēŅŅаÐķÐĩÐ―Ð―Ð°Ņ ÐīÐĩŅÐūŅОаŅÐļŅ, ŅŅÐĩзОÐĩŅÐ―Ð°Ņ аКŅÐļÐēÐ―ÐūŅŅŅ ОÐūÐķÐĩŅ Ð―Ð°ÐēŅÐĩÐīÐļŅŅ. ÐÐūŅŅÐūОŅ ÐŧŅŅŅÐĩ Ð―Ð°ŅÐļÐ―Ð°ŅŅ ŅаКÐļÐĩ Ð·Ð°Ð―ŅŅÐļŅ ÐŋÐūŅÐŧÐĩ КÐūÐ―ŅŅÐŧŅŅаŅÐļÐļ ÐēŅаŅа.
ÐĪÐļзÐļÐūŅÐĩŅаÐŋÐļŅ Ðļ ОŅÐģКÐļÐĩ ОÐĩŅÐūÐīŅ ÐēÐūзÐīÐĩÐđŅŅÐēÐļŅ ŅаŅÐĩ ÐēŅÐĩÐģÐū ÐļŅÐŋÐūÐŧŅзŅŅŅŅŅ КаК ŅаŅŅŅ КÐūОÐŋÐŧÐĩКŅÐ―ÐūÐģÐū ÐŋÐŧÐ°Ð―Ð°. РзаÐēÐļŅÐļОÐūŅŅÐļ ÐūŅ КÐŧÐļÐ―ÐļŅÐĩŅКÐūÐđ ŅÐļŅŅаŅÐļÐļ ÐēŅаŅ ОÐūÐķÐĩŅ ŅÐĩКÐūОÐĩÐ―ÐīÐūÐēаŅŅ:
- ОаŅŅаÐķ ОŅŅŅ ŅŅÐūÐŋŅ Ðļ ÐģÐūÐŧÐĩÐ―Ðļ;
- ŅаÐīŅŅÐļÐĩ ОÐĩŅÐūÐīÐļКÐļ ÐžÐ°Ð―ŅаÐŧŅÐ―ÐūÐģÐū ÐēÐūзÐīÐĩÐđŅŅÐēÐļŅ;
- ŅÐĩÐŋÐŧÐūÐēŅÐĩ ÐļÐŧÐļ аÐŋÐŋаŅаŅÐ―ŅÐĩ ÐŋŅÐūŅÐĩÐīŅŅŅ;
- КŅŅŅŅ ŅÐĩÐ°ÐąÐļÐŧÐļŅаŅÐļÐļ ÐŋÐūŅÐŧÐĩ ÐūÐąÐūŅŅŅÐĩÐ―ÐļŅ;
- ÐūÐąŅŅÐĩÐ―ÐļÐĩ ÐŋŅаÐēÐļÐŧŅÐ―ÐūОŅ ŅÐĩÐķÐļОŅ Ð―Ð°ÐģŅŅзКÐļ Ðē ÐąŅŅŅ.
ÐаŅÐļÐĩÐ―ŅаО ÐēаÐķÐ―Ðū ÐŋÐūÐžÐ―ÐļŅŅ, ŅŅÐū Ð―Ðļ ОаŅŅаÐķ, Ð―Ðļ ŅÐļзÐļÐūŅÐĩŅаÐŋÐļŅ Ð―Ðĩ ÐīÐūÐŧÐķÐ―Ņ ÐŋŅÐļОÐĩÐ―ŅŅŅŅŅ ÐēОÐĩŅŅÐū ÐīÐļаÐģÐ―ÐūŅŅÐļКÐļ. ÐŅÐŧÐļ ÐŋŅÐļŅÐļÐ―Ð° ŅÐļŅКÐļ Ð―ÐĩŅŅÐ―Ð°, ŅÐ―Ð°ŅаÐŧа Ð―ŅÐķÐ―Ðū ÐŋÐūÐ―ŅŅŅ, Ņ ŅÐĩО ÐļОÐĩÐ―Ð―Ðū ОŅ ÐļОÐĩÐĩО ÐīÐĩÐŧÐū. ÐŅÐļ КÐļŅŅаŅ , Ð―ÐĩКÐūŅÐūŅŅŅ ÐūÐŋŅŅ ÐūÐŧÐĩÐēÐļÐīÐ―ŅŅ ÐūÐąŅазÐūÐēÐ°Ð―ÐļŅŅ Ðļ аКŅÐļÐēÐ―ÐūО ÐēÐūŅÐŋаÐŧÐĩÐ―ÐļÐļ ÐŋÐūÐīŅ ÐūÐīŅ ÐąŅÐīŅŅ ÐūŅÐŧÐļŅаŅŅŅŅ. ÐĄÐ°ÐžÐūŅŅÐūŅŅÐĩÐŧŅÐ―ÐūÐĩ ÐļÐ―ŅÐĩÐ―ŅÐļÐēÐ―ÐūÐĩ ŅазОÐļÐ―Ð°Ð―ÐļÐĩ ÐąÐūÐŧÐĩÐ·Ð―ÐĩÐ―Ð―ÐūÐđ зÐūÐ―Ņ Ð―Ðĩ ÐēŅÐĩÐģÐīа ÐąÐĩзÐūÐŋаŅÐ―Ðū. ÐÐūŅазÐīÐū ŅŅŅÐĩКŅÐļÐēÐ―ÐĩÐĩ Ðļ Ð―Ð°ÐīÐĩÐķÐ―ÐĩÐĩ ÐīÐĩÐđŅŅÐēÐūÐēаŅŅ ÐŋÐū ÐŋÐŧÐ°Ð―Ņ, ŅÐūŅŅаÐēÐŧÐĩÐ―Ð―ÐūОŅ ŅÐŋÐĩŅÐļаÐŧÐļŅŅÐūО.
ÐÐūÐģÐīа ОÐūÐķÐĩŅ ÐŋÐūÐ―Ð°ÐīÐūÐąÐļŅŅŅŅ ÐūÐŋÐĩŅаŅÐļŅ
ÐĨÐļŅŅŅÐģÐļŅÐĩŅКÐūÐĩ ÐŧÐĩŅÐĩÐ―ÐļÐĩ ŅаŅŅОаŅŅÐļÐēаÐĩŅŅŅ Ðē ŅÐĩŅ ŅÐŧŅŅаŅŅ , КÐūÐģÐīа КÐūÐ―ŅÐĩŅÐēаŅÐļÐēÐ―ŅÐĩ ОÐĩŅŅ Ð―Ðĩ ÐīаŅŅ Ð―ŅÐķÐ―ÐūÐģÐū ŅÐĩзŅÐŧŅŅаŅа ÐļÐŧÐļ ÐļÐ·Ð―Ð°ŅаÐŧŅÐ―Ðū Ð―Ðĩ ОÐūÐģŅŅ ŅÐĩŅÐļŅŅ ÐŋŅÐūÐąÐŧÐĩОŅ. ÐаÐŋŅÐļОÐĩŅ, ŅŅÐū ÐąŅÐēаÐĩŅ ÐŋŅÐļ ÐēŅŅаÐķÐĩÐ―Ð―ÐūÐđ ÐīÐĩŅÐūŅОаŅÐļÐļ КÐūŅŅÐĩÐđ, ŅŅÐūÐđКÐūÐđ ÐąÐūÐŧÐļ, ÐąŅŅŅŅÐūО ŅÐūŅŅÐĩ ÐūÐąŅазÐūÐēÐ°Ð―ÐļŅ ÐļÐŧÐļ ÐŋÐūŅŅÐūŅÐ―Ð―ÐūО ÐēÐūŅÐŋаÐŧÐĩÐ―ÐļÐļ. ÐÐŋÐĩŅаŅÐļŅ ОÐūÐķÐĩŅ ÐŋÐūŅŅÐĩÐąÐūÐēаŅŅŅŅ Ðļ ŅÐūÐģÐīа, КÐūÐģÐīа ŅÐļŅКа ОÐĩŅаÐĩŅ Ð―ÐūŅОаÐŧŅÐ―ÐūÐđ Ņ ÐūÐīŅÐąÐĩ Ðļ ÐŋÐūÐīÐąÐūŅŅ ÐūÐąŅÐēÐļ. ÐÐŧŅ ÐžÐ―ÐūÐģÐļŅ ÐŋаŅÐļÐĩÐ―ŅÐūÐē ÐģÐŧаÐēÐ―ŅО ÐŋÐūÐšÐ°Ð·Ð°Ð―ÐļÐĩО ŅŅÐ°Ð―ÐūÐēÐļŅŅŅ Ð―Ðĩ ÐēÐ―ÐĩŅÐ―ÐļÐđ ÐēÐļÐī, а ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩ КаŅÐĩŅŅÐēа ÐķÐļÐ·Ð―Ðļ. ÐОÐĩÐ―Ð―Ðū ŅŅÐūŅ ŅаКŅÐūŅ ŅаŅŅÐū ÐūÐŋŅÐĩÐīÐĩÐŧŅÐĩŅ Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐūŅŅŅ ÐąÐūÐŧÐĩÐĩ аКŅÐļÐēÐ―ÐūÐģÐū ÐŧÐĩŅÐĩÐ―ÐļŅ.
ÐÐąŅÐĩО ÐēОÐĩŅаŅÐĩÐŧŅŅŅÐēа заÐēÐļŅÐļŅ ÐūŅ ÐīÐļаÐģÐ―Ðūза. ÐŅÐļ ÐīÐĩŅÐūŅОаŅÐļÐļ ÐĒÐĩÐđÐŧÐūŅа ÐļÐŧÐļ ÐīŅŅÐģÐļŅ КÐūŅŅÐ―ŅŅ Ð―Ð°ŅŅŅÐĩÐ―ÐļŅŅ ÐŋŅÐļОÐĩÐ―ŅŅŅŅŅ ОÐĩŅÐūÐīŅ, Ð―Ð°ÐŋŅаÐēÐŧÐĩÐ―Ð―ŅÐĩ Ð―Ð° КÐūŅŅÐĩКŅÐļŅ ÐŋÐūÐŧÐūÐķÐĩÐ―ÐļŅ КÐūŅŅÐĩÐđ Ðļ ÐēÐūŅŅŅÐ°Ð―ÐūÐēÐŧÐĩÐ―ÐļÐĩ ÐŋŅаÐēÐļÐŧŅÐ―ÐūÐđ ÐąÐļÐūОÐĩŅ Ð°Ð―ÐļКÐļ ŅŅÐūÐŋŅ. ÐŅÐļ КÐļŅŅаŅ Ðļ ÐīÐūÐąŅÐūКаŅÐĩŅŅÐēÐĩÐ―Ð―ŅŅ ÐūÐąŅазÐūÐēÐ°Ð―ÐļŅŅ ОŅÐģКÐļŅ ŅÐšÐ°Ð―ÐĩÐđ заÐīаŅа ÐūÐŋÐĩŅаŅÐļÐļ ŅÐūŅŅÐūÐļŅ Ðē аККŅŅаŅÐ―ÐūО ŅÐīаÐŧÐĩÐ―ÐļÐļ ÐūŅаÐģа. ÐŅÐŧÐļ ÐŋŅÐūÐąÐŧÐĩОа ŅÐēŅÐ·Ð°Ð―Ð° Ņ ŅŅÐķÐĩÐŧŅО аŅŅŅÐūзÐūО, ŅаКŅÐļКа ОÐūÐķÐĩŅ ÐēКÐŧŅŅаŅŅ ÐąÐūÐŧÐĩÐĩ ŅÐŧÐūÐķÐ―ŅÐĩ ŅÐĩКÐūÐ―ŅŅŅŅКŅÐļÐēÐ―ŅÐĩ ОÐĩŅÐūÐīŅ. ÐĢÐ―ÐļÐēÐĩŅŅаÐŧŅÐ―ÐūÐđ ÐūÐŋÐĩŅаŅÐļÐļ ÐīÐŧŅ ÐēŅÐĩŅ ŅÐŧŅŅаÐĩÐē Ð―Ðĩ ŅŅŅÐĩŅŅÐēŅÐĩŅ.
ÐÐĩŅÐĩÐī ÐēОÐĩŅаŅÐĩÐŧŅŅŅÐēÐūО ÐŋаŅÐļÐĩÐ―Ņ ÐŋŅÐūŅ ÐūÐīÐļŅ ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļÐĩ Ðļ ÐūÐąŅŅÐķÐīаÐĩŅ Ņ ÐēŅаŅÐūО ÐŋŅÐĩÐīÐŋÐūÐŧаÐģаÐĩОŅÐđ ŅÐĩзŅÐŧŅŅаŅ. ÐаÐķÐ―Ðū ÐŋÐūÐ―ÐļОаŅŅ, ŅКÐūÐŧŅКÐū заÐđОÐĩŅ ÐēÐūŅŅŅÐ°Ð―ÐūÐēÐŧÐĩÐ―ÐļÐĩ, КаКÐļÐĩ ÐūÐģŅÐ°Ð―ÐļŅÐĩÐ―ÐļŅ ÐąŅÐīŅŅ Ðē ÐŋÐĩŅÐēŅÐĩ Ð―ÐĩÐīÐĩÐŧÐļ Ðļ КаК ŅКÐūŅÐū ОÐūÐķÐ―Ðū ÐąŅÐīÐĩŅ ÐēÐĩŅÐ―ŅŅŅŅŅ К ÐŋŅÐļÐēŅŅÐ―ÐūÐđ аКŅÐļÐēÐ―ÐūŅŅÐļ. ÐĨÐļŅŅŅÐģ ÐēŅÐĩÐģÐīа ÐūŅÐĩÐ―ÐļÐēаÐĩŅ Ð―Ðĩ ŅÐūÐŧŅКÐū ŅаОŅ ŅÐļŅКŅ, Ð―Ðū Ðļ ŅÐūŅŅÐūŅÐ―ÐļÐĩ ÐēŅÐĩÐđ ŅŅÐūÐŋŅ. ÐŅÐū Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐū, ŅŅÐūÐąŅ ŅŅŅŅÐ°Ð―ÐļŅŅ Ð―Ðĩ ŅÐūÐŧŅКÐū ŅÐļОÐŋŅÐūО, Ð―Ðū Ðļ ÐĩÐģÐū ÐŋŅÐļŅÐļÐ―Ņ. ÐĒаКÐūÐđ ÐŋÐūÐīŅ ÐūÐī ŅОÐĩÐ―ŅŅаÐĩŅ ŅÐļŅК ŅÐĩŅÐļÐīÐļÐēа Ðļ ÐŋÐūÐēŅÐūŅÐ―ŅŅ ÐķаÐŧÐūÐą.
ÐĄÐūÐēŅÐĩОÐĩÐ―Ð―Ð°Ņ ÐūŅŅÐūÐŋÐĩÐīÐļŅ ŅаŅÐŋÐūÐŧаÐģаÐĩŅ ŅÐ°Ð·Ð―ŅОÐļ ŅÐŋÐūŅÐūÐąÐ°ÐžÐļ Ņ ÐļŅŅŅÐģÐļŅÐĩŅКÐūÐđ КÐūŅŅÐĩКŅÐļÐļ, Ðļ ÐēŅÐąÐūŅ ОÐĩŅÐūÐīа ÐēŅÐĩÐģÐīа ÐļÐ―ÐīÐļÐēÐļÐīŅаÐŧÐĩÐ―. ÐÐ― заÐēÐļŅÐļŅ ÐūŅ ÐēÐūзŅаŅŅа ÐŋаŅÐļÐĩÐ―Ņа, ŅŅÐūÐēÐ―Ņ аКŅÐļÐēÐ―ÐūŅŅÐļ, ŅÐūÐŋŅŅŅŅÐēŅŅŅÐļŅ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļÐđ Ðļ ÐēŅŅаÐķÐĩÐ―Ð―ÐūŅŅÐļ ÐļзОÐĩÐ―ÐĩÐ―ÐļÐđ. ÐÐūŅÐŧÐĩ ÐūÐŋÐĩŅаŅÐļÐļ ÐąÐūÐŧŅŅÐūÐĩ Ð·Ð―Ð°ŅÐĩÐ―ÐļÐĩ ÐļОÐĩÐĩŅ ÐģŅаОÐūŅÐ―Ð°Ņ ŅÐĩÐ°ÐąÐļÐŧÐļŅаŅÐļŅ. ÐÐĩз Ð―ÐĩÐĩ ÐīаÐķÐĩ ŅÐĩŅ Ð―ÐļŅÐĩŅКÐļ Ņ ÐūŅÐūŅÐū ÐēŅÐŋÐūÐŧÐ―ÐĩÐ―Ð―ÐūÐĩ ÐēОÐĩŅаŅÐĩÐŧŅŅŅÐēÐū Ð―Ðĩ ÐēŅÐĩÐģÐīа ÐīаÐĩŅ ÐūÐŋŅÐļОаÐŧŅÐ―ŅÐđ ŅÐĩзŅÐŧŅŅаŅ. ÐÐūŅŅÐūОŅ ÐŧÐĩŅÐĩÐ―ÐļÐĩ ŅаŅŅОаŅŅÐļÐēаÐĩŅŅŅ КаК ÐŋÐūŅÐŧÐĩÐīÐūÐēаŅÐĩÐŧŅÐ―ŅÐđ ÐŋŅÐūŅÐĩŅŅ, а Ð―Ðĩ КаК ÐūÐīÐļÐ― ÐūŅÐīÐĩÐŧŅÐ―ŅÐđ ŅŅаÐŋ.
ÐÐūŅÐĩОŅ Ð―ÐĩÐŧŅзŅ ÐūŅКÐŧаÐīŅÐēаŅŅ ÐēÐļзÐļŅ К ÐēŅаŅŅ
ÐÐ―ÐūÐģÐļÐĩ ÐŋаŅÐļÐĩÐ―ŅŅ ÐīÐūÐŧÐģÐū Ð―Ð°ÐīÐĩŅŅŅŅ, ŅŅÐū ŅÐļŅКа Ð―Ð° ŅŅÐūÐŋÐĩ ÐŋŅÐūÐđÐīÐĩŅ ŅаОа ÐļÐŧÐļ ŅОÐĩÐ―ŅŅÐļŅŅŅ ÐŋÐūŅÐŧÐĩ ŅОÐĩÐ―Ņ ÐūÐąŅÐēÐļ. ÐÐ―ÐūÐģÐīа ŅаК ÐīÐĩÐđŅŅÐēÐļŅÐĩÐŧŅÐ―Ðū ŅÐīаÐĩŅŅŅ ÐēŅÐĩОÐĩÐ―Ð―Ðū ŅÐ―ÐļзÐļŅŅ ÐīÐļŅКÐūОŅÐūŅŅ. ÐÐū ÐĩŅÐŧÐļ ÐŋŅÐļŅÐļÐ―Ð° ŅÐēŅÐ·Ð°Ð―Ð° Ņ ÐīÐĩŅÐūŅОаŅÐļÐĩÐđ, Ņ ŅÐūÐ―ÐļŅÐĩŅКÐļО ÐēÐūŅÐŋаÐŧÐĩÐ―ÐļÐĩО ÐļÐŧÐļ ŅÐūŅŅÐūО ÐūÐąŅазÐūÐēÐ°Ð―ÐļŅ, ÐŋŅÐūÐąÐŧÐĩОа ÐūÐąŅŅÐ―Ðū Ð―Ðĩ ÐļŅŅÐĩзаÐĩŅ ÐŋÐūÐŧÐ―ÐūŅŅŅŅ. ÐÐūÐŧÐĩÐĩ ŅÐūÐģÐū, ŅÐū ÐēŅÐĩОÐĩÐ―ÐĩО ÐūÐ―Ð° ОÐūÐķÐĩŅ ŅŅаŅŅ ÐēŅŅаÐķÐĩÐ―Ð―ÐĩÐĩ. ÐĒÐūÐģÐīа ÐŧÐĩŅÐĩÐ―ÐļÐĩ Ð―ÐĩŅÐĩÐīКÐū ÐūКазŅÐēаÐĩŅŅŅ ÐąÐūÐŧÐĩÐĩ ÐīÐŧÐļŅÐĩÐŧŅÐ―ŅО Ðļ ŅÐŧÐūÐķÐ―ŅО.
ÐаÐŋÐļŅаŅŅŅŅ К ÐēŅаŅŅ ÐūŅÐūÐąÐĩÐ―Ð―Ðū ÐēаÐķÐ―Ðū Ðē ŅÐŧÐĩÐīŅŅŅÐļŅ ŅÐļŅŅаŅÐļŅŅ :
- ŅÐļŅКа ÐąŅŅŅŅÐū ŅÐēÐĩÐŧÐļŅÐļÐēаÐĩŅŅŅ;
- ÐŋÐūŅÐēÐļÐŧаŅŅ ÐŋÐūŅŅÐūŅÐ―Ð―Ð°Ņ ÐąÐūÐŧŅ ÐŋŅÐļ Ņ ÐūÐīŅÐąÐĩ ÐļÐŧÐļ Ðē ÐŋÐūКÐūÐĩ;
- КÐūÐķа Ð―Ð°Ðī ÐūÐąŅазÐūÐēÐ°Ð―ÐļÐĩО ÐŋÐūКŅаŅÐ―ÐĩÐŧа ÐļÐŧÐļ ŅŅаÐŧа ÐģÐūŅŅŅÐĩÐđ;
- ŅŅаÐŧÐū ŅŅŅÐīÐ―Ðū ÐŋÐūÐīÐūÐąŅаŅŅ ÐūÐąŅÐēŅ;
- ÐļзОÐĩÐ―ÐļÐŧаŅŅ ŅÐūŅОа ÐŋаÐŧŅŅÐĩÐē ÐļÐŧÐļ ÐēŅÐĩÐđ ŅŅÐūÐŋŅ;
- ÐąŅÐŧÐļ ŅŅаÐēОŅ ŅŅÐūÐŋŅ Ð―ÐĩзаÐīÐūÐŧÐģÐū ÐīÐū ÐŋÐūŅÐēÐŧÐĩÐ―ÐļŅ ÐķаÐŧÐūÐą.
ЧÐĩО ÐīÐūÐŧŅŅÐĩ ŅÐūŅ ŅÐ°Ð―ŅÐĩŅŅŅ Ð―ÐĩÐŋŅаÐēÐļÐŧŅÐ―Ð°Ņ Ð―Ð°ÐģŅŅзКа Ð―Ð° ŅŅÐūÐŋŅ, ŅÐĩО ÐēŅŅÐĩ ŅÐļŅК ÐēŅÐūŅÐļŅÐ―ŅŅ ÐļзОÐĩÐ―ÐĩÐ―ÐļÐđ. Ðа ŅŅÐūО ŅÐūÐ―Ðĩ ОÐūÐģŅŅ ÐŋÐūŅÐēÐŧŅŅŅŅŅ ОÐūзÐūÐŧÐļ, ÐēÐūŅÐŋаÐŧÐĩÐ―ÐļÐĩ ÐūКÐūÐŧÐūŅŅŅŅаÐēÐ―ŅŅ ŅÐšÐ°Ð―ÐĩÐđ, Ð―Ð°ŅŅŅÐĩÐ―ÐļÐĩ ÐŋÐūŅ ÐūÐīКÐļ Ðļ ÐąÐūÐŧÐļ Ðē ÐīŅŅÐģÐļŅ ÐūŅÐīÐĩÐŧаŅ Ð―ÐūÐģÐļ. ÐÐ―ÐūÐģÐīа ŅÐĩÐŧÐūÐēÐĩК Ð―Ð°ŅÐļÐ―Ð°ÐĩŅ ÐļÐ―ŅŅÐļÐ―ÐšŅÐļÐēÐ―Ðū ŅаÐīÐļŅŅ ÐūÐīÐ―Ņ ŅŅÐūŅÐūÐ―Ņ ŅŅÐūÐŋŅ, Ðļ ŅŅÐū ОÐĩÐ―ŅÐĩŅ ÐēŅŅ ОÐĩŅ Ð°Ð―ÐļКŅ ÐīÐēÐļÐķÐĩÐ―ÐļŅ. ÐÐūŅŅÐĩÐŋÐĩÐ―Ð―Ðū ŅŅŅаÐīаŅŅ КÐūÐŧÐĩÐ―Ðļ, ŅазÐūÐąÐĩÐīŅÐĩÐ―Ð―ŅÐĩ ŅŅŅŅаÐēŅ Ðļ ÐŋÐūŅŅÐ―ÐļŅа. ÐÐūŅŅÐūОŅ ÐŧÐūКаÐŧŅÐ―Ð°Ņ ÐŋŅÐūÐąÐŧÐĩОа ŅŅÐūÐŋŅ Ð―ÐĩŅÐĩÐīКÐū ÐēŅŅ ÐūÐīÐļŅ ÐīаÐŧÐĩКÐū за ÐŋŅÐĩÐīÐĩÐŧŅ ÐūÐīÐ―ÐūÐđ ÐūÐąÐŧаŅŅÐļ.
Ð Ð°Ð―Ð―ÐĩÐĩ ÐūÐąŅаŅÐĩÐ―ÐļÐĩ К ŅÐŋÐĩŅÐļаÐŧÐļŅŅŅ ÐŋÐūОÐūÐģаÐĩŅ ÐļÐ·ÐąÐĩÐķаŅŅ Ð―ÐĩÐ―ŅÐķÐ―ŅŅ ÐūŅÐŧÐūÐķÐ―ÐĩÐ―ÐļÐđ Ðļ ÐīаÐĩŅ ÐąÐūÐŧŅŅÐĩ ÐēаŅÐļÐ°Ð―ŅÐūÐē ÐŧÐĩŅÐĩÐ―ÐļŅ. Ðа Ð―Ð°ŅаÐŧŅÐ―ŅŅ ŅŅаÐŋаŅ ŅаŅŅÐū ŅÐīаÐĩŅŅŅ ÐūÐģŅÐ°Ð―ÐļŅÐļŅŅŅŅ ŅаÐīŅŅÐļОÐļ ОÐĩŅÐūÐīаОÐļ. ÐŅÐŧÐļ ÐķÐĩ ÐŋаŅÐļÐĩÐ―Ņ ÐŋŅÐļŅ ÐūÐīÐļŅ ÐŋÐūзÐīÐ―Ðū, ÐēŅÐąÐūŅ ОÐūÐķÐĩŅ ŅОÐĩŅаŅŅŅŅ Ðē ŅŅÐūŅÐūÐ―Ņ ÐąÐūÐŧÐĩÐĩ ŅÐĩŅŅÐĩÐ·Ð―ÐūÐģÐū ÐēОÐĩŅаŅÐĩÐŧŅŅŅÐēа. ÐŅÐūОÐĩ ŅÐūÐģÐū, ŅÐēÐūÐĩÐēŅÐĩОÐĩÐ―Ð―Ð°Ņ ÐīÐļаÐģÐ―ÐūŅŅÐļКа ÐŋÐūзÐēÐūÐŧŅÐĩŅ ÐļŅКÐŧŅŅÐļŅŅ ŅÐĩÐīКÐļÐĩ, Ð―Ðū ÐēаÐķÐ―ŅÐĩ ÐŋŅÐļŅÐļÐ―Ņ ÐŋÐūÐīÐūÐąÐ―ŅŅ ÐūÐąŅазÐūÐēÐ°Ð―ÐļÐđ. ÐŅÐū ÐīаÐĩŅ ŅÐĩÐŧÐūÐēÐĩКŅ ŅÐŋÐūКÐūÐđŅŅÐēÐļÐĩ Ðļ ŅÐēÐĩŅÐĩÐ―Ð―ÐūŅŅŅ Ðē ŅÐūО, ŅŅÐū ÐŧÐĩŅÐĩÐ―ÐļÐĩ ÐēŅÐąŅÐ°Ð―Ðū ÐŋŅаÐēÐļÐŧŅÐ―Ðū.
ЧŅÐū ÐēаÐķÐ―Ðū ÐŋаŅÐļÐĩÐ―ŅŅ ÐŋÐūŅÐŧÐĩ ÐŋÐūŅŅÐ°Ð―ÐūÐēКÐļ ÐīÐļаÐģÐ―Ðūза
ÐÐūŅÐŧÐĩ ŅÐūÐģÐū КаК ÐŋŅÐļŅÐļÐ―Ð° ŅÐļŅКÐļ ŅŅŅÐ°Ð―ÐūÐēÐŧÐĩÐ―Ð°, Ņ ÐŋаŅÐļÐĩÐ―Ņа ÐūÐąŅŅÐ―Ðū ÐēÐūÐ·Ð―ÐļКаÐĩŅ ÐģÐŧаÐēÐ―ŅÐđ ÐēÐūÐŋŅÐūŅ: ŅŅÐū ÐīÐĩÐŧаŅŅ ÐīаÐŧŅŅÐĩ Ðē ÐŋÐūÐēŅÐĩÐīÐ―ÐĩÐēÐ―ÐūÐđ ÐķÐļÐ·Ð―Ðļ. ÐÐīÐĩŅŅ ÐžÐ―ÐūÐģÐūÐĩ заÐēÐļŅÐļŅ ÐūŅ ÐīÐļаÐģÐ―Ðūза, Ð―Ðū ÐĩŅŅŅ Ðļ ÐūÐąŅÐļÐĩ ÐŋŅÐļÐ―ŅÐļÐŋŅ. ÐаÐķÐ―Ðū ŅÐūÐąÐŧŅÐīаŅŅ ŅÐĩКÐūОÐĩÐ―ÐīаŅÐļÐļ ÐŋÐū Ð―Ð°ÐģŅŅзКÐĩ, Ð―Ðĩ ÐļÐģÐ―ÐūŅÐļŅÐūÐēаŅŅ ÐąÐūÐŧŅ Ðļ Ð―Ðĩ ÐēÐūзÐēŅаŅаŅŅŅŅ ŅÐŧÐļŅКÐūО ŅÐ°Ð―Ðū К ŅŅаÐēОÐļŅŅŅŅÐĩÐđ ÐūÐąŅÐēÐļ. ÐаÐķÐĩ Ņ ÐūŅÐūŅÐļÐĩ ÐŧÐĩКаŅŅŅÐēа ÐļÐŧÐļ ŅÐīаŅÐ―Ð°Ņ ÐŋŅÐūŅÐĩÐīŅŅа Ð―Ðĩ ÐīаÐīŅŅ ÐŋÐūÐŧÐ―ÐūÐģÐū ŅŅŅÐĩКŅа, ÐĩŅÐŧÐļ ŅŅÐūÐŋа ÐŋŅÐūÐīÐūÐŧÐķÐļŅ ÐĩÐķÐĩÐīÐ―ÐĩÐēÐ―Ðū ÐļŅÐŋŅŅŅÐēаŅŅ ÐļÐ·ÐąŅŅÐūŅÐ―ÐūÐĩ ÐīаÐēÐŧÐĩÐ―ÐļÐĩ. ÐÐūŅŅÐūОŅ ÐŧÐĩŅÐĩÐ―ÐļÐĩ ÐēŅÐĩÐģÐīа ÐēКÐŧŅŅаÐĩŅ Ðļ ОÐĩÐīÐļŅÐļÐ―ŅКŅŅ, Ðļ ÐąŅŅÐūÐēŅŅ ŅаŅŅŅ.
ÐÐūÐŧŅŅŅŅ ŅÐūÐŧŅ ÐļÐģŅаÐĩŅ ŅÐĩÐģŅÐŧŅŅÐ―ÐūŅŅŅ. ÐŅÐŧÐļ ÐēŅаŅ Ð―Ð°Ð·Ð―Ð°ŅÐļÐŧ ŅŅÐĩÐŧŅКÐļ, ŅÐŋŅаÐķÐ―ÐĩÐ―ÐļŅ ÐļÐŧÐļ КŅŅŅ ŅÐĩŅаÐŋÐļÐļ, ŅÐĩзŅÐŧŅŅаŅ заÐēÐļŅÐļŅ ÐūŅ ŅÐūÐģÐū, Ð―Ð°ŅКÐūÐŧŅКÐū ÐŋÐūŅÐŧÐĩÐīÐūÐēаŅÐĩÐŧŅÐ―Ðū ÐŋаŅÐļÐĩÐ―Ņ ÐēŅÐŋÐūÐŧÐ―ŅÐĩŅ ŅÐĩКÐūОÐĩÐ―ÐīаŅÐļÐļ. ÐŅÐļ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅŅ ŅŅÐūÐŋŅ ŅÐĩÐīКÐū ÐąŅÐēаÐĩŅ ОÐģÐ―ÐūÐēÐĩÐ―Ð―ŅÐđ ŅŅŅÐĩКŅ. ЧаŅÐĩ ŅÐŧŅŅŅÐĩÐ―ÐļÐĩ ŅазÐēÐļÐēаÐĩŅŅŅ ÐŋÐūŅŅÐĩÐŋÐĩÐ―Ð―Ðū, ÐŋÐū ОÐĩŅÐĩ ŅОÐĩÐ―ŅŅÐĩÐ―ÐļŅ ŅазÐīŅаÐķÐĩÐ―ÐļŅ ŅÐšÐ°Ð―ÐĩÐđ Ðļ Ð―ÐūŅОаÐŧÐļзаŅÐļÐļ Ð―Ð°ÐģŅŅзКÐļ. ÐŅÐū ŅŅÐĩÐąŅÐĩŅ ŅÐĩŅÐŋÐĩÐ―ÐļŅ Ðļ ÐēÐ―ÐļОаŅÐĩÐŧŅÐ―ÐūÐģÐū ÐūŅÐ―ÐūŅÐĩÐ―ÐļŅ К ŅÐēÐūÐļО ÐūŅŅŅÐĩÐ―ÐļŅО. ÐÐū ÐļОÐĩÐ―Ð―Ðū ŅаКÐūÐđ ÐŋÐūÐīŅ ÐūÐī ÐūÐąŅŅÐ―Ðū ÐŋÐūОÐūÐģаÐĩŅ ÐŋÐūÐŧŅŅÐļŅŅ ŅŅŅÐūÐđŅÐļÐēŅÐđ ŅÐĩзŅÐŧŅŅаŅ.
ÐаŅÐļÐĩÐ―ŅŅ ŅаКÐķÐĩ ÐēаÐķÐ―Ðū ŅÐŧÐĩÐīÐļŅŅ за ÐļзОÐĩÐ―ÐĩÐ―ÐļŅОÐļ ŅÐļОÐŋŅÐūОÐūÐē. ÐŅÐŧÐļ ŅÐļŅКа ŅÐēÐĩÐŧÐļŅÐļÐēаÐĩŅŅŅ, ÐąÐūÐŧŅ ŅŅÐļÐŧÐļÐēаÐĩŅŅŅ ÐļÐŧÐļ ÐŋÐūŅÐēÐŧŅŅŅŅŅ Ð―ÐūÐēŅÐĩ ÐŋŅÐļÐ·Ð―Ð°ÐšÐļ ÐēÐūŅÐŋаÐŧÐĩÐ―ÐļŅ, ÐūÐą ŅŅÐūО Ð―ŅÐķÐ―Ðū ŅÐūÐūÐąŅÐļŅŅ ÐēŅаŅŅ. ÐÐ―ÐūÐģÐīа ÐŋÐŧÐ°Ð― ÐŧÐĩŅÐĩÐ―ÐļŅ ÐŋŅÐļŅ ÐūÐīÐļŅŅŅ КÐūŅŅÐĩКŅÐļŅÐūÐēаŅŅ. ÐŅÐū Ð―Ðĩ ÐūÐ·Ð―Ð°ŅаÐĩŅ, ŅŅÐū ŅÐĩŅаÐŋÐļŅ ÐąŅÐŧа ÐēŅÐąŅÐ°Ð―Ð° Ð―ÐĩÐŋŅаÐēÐļÐŧŅÐ―Ðū, а ÐŧÐļŅŅ ÐŋÐūКазŅÐēаÐĩŅ, ŅŅÐū Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļÐĩ ŅŅÐĩÐąŅÐĩŅ ÐąÐūÐŧÐĩÐĩ ŅÐūŅÐ―ÐūÐđ Ð―Ð°ŅŅŅÐūÐđКÐļ ÐŋÐūÐīŅ ÐūÐīа. ÐĒаКÐūÐđ ÐīÐļаÐŧÐūÐģ ŅÐū ŅÐŋÐĩŅÐļаÐŧÐļŅŅÐūО ÐūŅÐūÐąÐĩÐ―Ð―Ðū ÐēаÐķÐĩÐ― ÐŋŅÐļ Ņ ŅÐūÐ―ÐļŅÐĩŅКÐļŅ Ðļ ÐŋŅÐūÐģŅÐĩŅŅÐļŅŅŅŅÐļŅ ŅÐūŅŅÐūŅÐ―ÐļŅŅ .
ÐŅаÐēÐļÐŧŅÐ―ÐūÐĩ ÐēÐĩÐīÐĩÐ―ÐļÐĩ ÐŋаŅÐļÐĩÐ―Ņа ÐŋÐūŅÐŧÐĩ ÐŋÐūŅŅÐ°Ð―ÐūÐēКÐļ ÐīÐļаÐģÐ―Ðūза ÐŋÐūзÐēÐūÐŧŅÐĩŅ Ð―Ðĩ ŅÐūÐŧŅКÐū ŅОÐĩÐ―ŅŅÐļŅŅ ŅÐĩКŅŅÐļÐĩ ÐķаÐŧÐūÐąŅ, Ð―Ðū Ðļ ŅÐūŅ ŅÐ°Ð―ÐļŅŅ аКŅÐļÐēÐ―ÐūŅŅŅ Ð―Ð° ÐąŅÐīŅŅÐĩÐĩ. ÐÐŧŅ ÐąÐūÐŧŅŅÐļÐ―ŅŅÐēа ÐŧŅÐīÐĩÐđ ŅÐĩÐŧŅ ÐŧÐĩŅÐĩÐ―ÐļŅ ŅÐūŅŅÐūÐļŅ Ð―Ðĩ ŅÐūÐŧŅКÐū Ðē ŅÐūО, ŅŅÐūÐąŅ ŅÐąŅаŅŅ ÐēŅŅŅŅÐŋ Ð―Ð° ŅŅÐūÐŋÐĩ. ÐÐ°ÐžÐ―ÐūÐģÐū ÐēаÐķÐ―ÐĩÐĩ Ņ ÐūÐīÐļŅŅ ÐąÐĩз ÐąÐūÐŧÐļ, Ð―ÐūŅÐļŅŅ ŅÐīÐūÐąÐ―ŅŅ ÐūÐąŅÐēŅ Ðļ Ð―Ðĩ ÐūÐģŅÐ°Ð―ÐļŅÐļÐēаŅŅ ŅÐĩÐąŅ Ðē ÐŋÐūÐēŅÐĩÐīÐ―ÐĩÐēÐ―ÐūÐđ ÐķÐļÐ·Ð―Ðļ. ÐОÐĩÐ―Ð―Ðū ÐŋÐūŅŅÐūОŅ ÐģŅаОÐūŅÐ―Ð°Ņ ŅаКŅÐļКа ÐēКÐŧŅŅаÐĩŅ ÐīÐļаÐģÐ―ÐūŅŅÐļКŅ, ÐŧÐĩŅÐĩÐ―ÐļÐĩ, Ð―Ð°ÐąÐŧŅÐīÐĩÐ―ÐļÐĩ Ðļ ÐŋŅÐūŅÐļÐŧаКŅÐļКŅ. ÐÐūОÐŋÐŧÐĩКŅÐ―ŅÐđ ÐŋÐūÐīŅ ÐūÐī Ðē ŅŅÐūО ŅÐŧŅŅаÐĩ ŅÐ°ÐąÐūŅаÐĩŅ ÐŧŅŅŅÐĩ ÐŧŅÐąŅŅ ŅÐŧŅŅаÐđÐ―ŅŅ ŅÐūÐēÐĩŅÐūÐē.

ÐŅÐūÐģÐļ: ŅŅÐū ÐīÐĩÐŧаŅŅ, ÐĩŅÐŧÐļ ÐŋÐūŅÐēÐļÐŧаŅŅ ŅÐļŅКа ŅÐ―Ð°ŅŅÐķÐļ ŅŅÐūÐŋŅ
ÐĻÐļŅКа Ð―Ð° ÐēÐ―ÐĩŅÐ―ÐĩÐđ ŅŅÐūŅÐūÐ―Ðĩ ŅŅÐūÐŋŅ ОÐūÐķÐĩŅ ÐąŅŅŅ ŅÐēŅÐ·Ð°Ð―Ð° КаК Ņ ÐūŅÐ―ÐūŅÐļŅÐĩÐŧŅÐ―Ðū ÐąÐĩзÐūÐąÐļÐīÐ―ŅО ŅÐŋÐŧÐūŅÐ―ÐĩÐ―ÐļÐĩО КÐūÐķÐļ, ŅаК Ðļ Ņ ÐīÐĩŅÐūŅОаŅÐļÐĩÐđ, КÐļŅŅÐūÐđ, аŅŅŅÐūзÐūО ÐļÐŧÐļ ŅÐļŅŅÐĩÐžÐ―ŅО Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļÐĩО. ÐÐū ÐūÐīÐ―ÐūОŅ ŅÐūÐŧŅКÐū ÐēÐ―ÐĩŅÐ―ÐĩОŅ ÐēÐļÐīŅ Ð―ÐĩÐēÐūзОÐūÐķÐ―Ðū ŅÐūŅÐ―Ðū ÐŋÐūÐ―ŅŅŅ, ŅŅÐū ÐļОÐĩÐ―Ð―Ðū ŅŅаÐŧÐū ÐŋŅÐļŅÐļÐ―ÐūÐđ. ÐŅÐŧÐļ ÐūÐąŅазÐūÐēÐ°Ð―ÐļÐĩ ÐąÐūÐŧÐļŅ, ŅаŅŅÐĩŅ ÐļÐŧÐļ ОÐĩŅаÐĩŅ Ņ ÐūÐīÐļŅŅ, ÐūŅКÐŧаÐīŅÐēаŅŅ ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļÐĩ Ð―Ðĩ ŅŅÐūÐļŅ. ÐĄÐēÐūÐĩÐēŅÐĩОÐĩÐ―Ð―Ð°Ņ ÐīÐļаÐģÐ―ÐūŅŅÐļКа ÐŋÐūОÐūÐģаÐĩŅ ÐąŅŅŅŅÐĩÐĩ ŅÐ―ŅŅŅ ŅÐļОÐŋŅÐūОŅ Ðļ ÐļÐ·ÐąÐĩÐķаŅŅ ÐūŅÐŧÐūÐķÐ―ÐĩÐ―ÐļÐđ. ÐÐŧŅ ÐŋаŅÐļÐĩÐ―Ņа ŅŅÐū ÐūÐ·Ð―Ð°ŅаÐĩŅ ÐąÐūÐŧÐĩÐĩ ÐŋÐūÐ―ŅŅÐ―ŅÐđ ÐŋŅÐūÐģÐ―Ðūз Ðļ ÐąÐūÐŧÐĩÐĩ ŅаÐīŅŅÐĩÐĩ ÐŧÐĩŅÐĩÐ―ÐļÐĩ.
ÐÐūÐīŅ ÐūÐī К ÐŧÐĩŅÐĩÐ―ÐļŅ ÐēŅÐĩÐģÐīа заÐēÐļŅÐļŅ ÐūŅ ÐīÐļаÐģÐ―Ðūза. Ð ÐūÐīÐ―ÐļŅ ŅÐŧŅŅаŅŅ ÐŋÐūОÐūÐģаÐĩŅ ÐļзОÐĩÐ―ÐĩÐ―ÐļÐĩ ÐūÐąŅÐēÐļ, ŅазÐģŅŅзКа ŅŅÐūÐŋŅ Ðļ КŅŅŅ КÐūÐ―ŅÐĩŅÐēаŅÐļÐēÐ―ÐūÐđ ŅÐĩŅаÐŋÐļÐļ. Ð ÐīŅŅÐģÐļŅ ŅŅÐĩÐąŅÐĩŅŅŅ ŅÐīаÐŧÐĩÐ―ÐļÐĩ ÐūÐąŅазÐūÐēÐ°Ð―ÐļŅ ÐļÐŧÐļ ÐūŅŅÐūÐŋÐĩÐīÐļŅÐĩŅКаŅ ÐūÐŋÐĩŅаŅÐļŅ. Ð ÐĩŅÐĩÐ―ÐļÐĩ ÐŋŅÐļÐ―ÐļОаÐĩŅŅŅ Ð―Ðĩ ÐŋÐū ŅÐ°ÐąÐŧÐūÐ―Ņ, а ÐŋÐūŅÐŧÐĩ ÐūŅÐĩÐ―ÐšÐļ ÐēŅÐĩÐđ КÐŧÐļÐ―ÐļŅÐĩŅКÐūÐđ КаŅŅÐļÐ―Ņ. ÐОÐĩÐ―Ð―Ðū ÐŋÐūŅŅÐūОŅ КÐūÐ―ŅŅÐŧŅŅаŅÐļŅ ŅÐŋÐĩŅÐļаÐŧÐļŅŅа ÐūŅŅаÐĩŅŅŅ КÐŧŅŅÐĩÐēŅО ŅŅаÐŋÐūО Ð―Ð° ÐŋŅŅÐļ К ÐēŅзÐīÐūŅÐūÐēÐŧÐĩÐ―ÐļŅ.
ÐÐĩ ŅŅÐūÐļŅ ÐŋŅŅаŅŅŅŅ ŅаОÐūŅŅÐūŅŅÐĩÐŧŅÐ―Ðū ÐŋŅÐūКаÐŧŅÐēаŅŅ ŅÐļŅКŅ, ÐŋŅÐūÐģŅÐĩÐēаŅŅ ÐĩÐĩ ÐąÐĩз ŅÐĩКÐūОÐĩÐ―ÐīаŅÐļÐļ ÐēŅаŅа ÐļÐŧÐļ ÐļŅÐŋÐūÐŧŅзÐūÐēаŅŅ аÐģŅÐĩŅŅÐļÐēÐ―ŅÐĩ Ð―Ð°ŅÐūÐīÐ―ŅÐĩ ОÐĩŅÐūÐīŅ. ÐĒаКÐļÐĩ ÐīÐĩÐđŅŅÐēÐļŅ ОÐūÐģŅŅ ŅŅÐļÐŧÐļŅŅ ÐēÐūŅÐŋаÐŧÐĩÐ―ÐļÐĩ, ŅŅаÐēОÐļŅÐūÐēаŅŅ ŅÐšÐ°Ð―Ðļ Ðļ ŅОазаŅŅ КÐŧÐļÐ―ÐļŅÐĩŅКŅŅ КаŅŅÐļÐ―Ņ. ÐÐ°ÐžÐ―ÐūÐģÐū ŅазŅÐžÐ―ÐĩÐĩ ÐūÐąŅаŅÐļŅŅŅŅ за ÐŋŅÐūŅÐĩŅŅÐļÐūÐ―Ð°ÐŧŅÐ―ÐūÐđ ÐŋÐūОÐūŅŅŅ Ðļ ÐŋÐūÐŧŅŅÐļŅŅ ŅÐūŅÐ―ŅÐđ ÐūŅÐēÐĩŅ Ð―Ð° ÐēÐūÐŋŅÐūŅ, ŅŅÐū ÐļОÐĩÐ―Ð―Ðū ÐŋŅÐūÐļŅŅ ÐūÐīÐļŅ ŅÐū ŅŅÐūÐŋÐūÐđ. ÐŅÐū ÐūŅÐūÐąÐĩÐ―Ð―Ðū ÐēаÐķÐ―Ðū, ÐĩŅÐŧÐļ ŅÐļОÐŋŅÐūО ŅÐūŅ ŅÐ°Ð―ŅÐĩŅŅŅ ÐīаÐēÐ―Ðū ÐļÐŧÐļ ŅŅÐ°Ð―ÐūÐēÐļŅŅŅ ÐēŅŅаÐķÐĩÐ―Ð―ÐĩÐĩ. ЧÐĩО ŅÐ°Ð―ŅŅÐĩ Ð―Ð°ŅаŅÐū ÐģŅаОÐūŅÐ―ÐūÐĩ ÐŧÐĩŅÐĩÐ―ÐļÐĩ, ŅÐĩО ÐąÐūÐŧŅŅÐĩ ÐēÐūзОÐūÐķÐ―ÐūŅŅÐĩÐđ ŅÐĩŅÐļŅŅ ÐŋŅÐūÐąÐŧÐĩОŅ ÐąÐĩз ÐŧÐļŅÐ―ÐļŅ ŅÐļŅКÐūÐē.
ÐŅÐŧÐļ ÐēŅ заОÐĩŅÐļÐŧÐļ ŅÐŋÐŧÐūŅÐ―ÐĩÐ―ÐļÐĩ, ÐēŅŅŅŅÐŋ ÐļÐŧÐļ ÐąÐūÐŧÐĩÐ·Ð―ÐĩÐ―Ð―ŅŅ ŅÐļŅКŅ Ð―Ð° ÐēÐ―ÐĩŅÐ―ÐĩÐđ ŅŅÐūŅÐūÐ―Ðĩ ŅŅÐūÐŋŅ, Ð―Ðĩ ÐūŅКÐŧаÐīŅÐēаÐđŅÐĩ ÐēÐļзÐļŅ К ÐēŅаŅŅ. ÐŅОÐūŅŅ ÐūŅŅÐūÐŋÐĩÐīа ÐŋÐūОÐūÐķÐĩŅ ÐŋÐūÐ―ŅŅŅ ÐŋŅÐļŅÐļÐ―Ņ ÐļзОÐĩÐ―ÐĩÐ―ÐļÐđ Ðļ ÐŋÐūÐīÐūÐąŅаŅŅ ÐūÐŋŅÐļОаÐŧŅÐ―ŅŅ ŅаКŅÐļКŅ ÐŧÐĩŅÐĩÐ―ÐļŅ. ÐаÐķÐĩ ÐĩŅÐŧÐļ ÐŋŅÐūÐąÐŧÐĩОа КаÐķÐĩŅŅŅ Ð―ÐĩÐ·Ð―Ð°ŅÐļŅÐĩÐŧŅÐ―ÐūÐđ, ÐŧŅŅŅÐĩ ŅÐąÐĩÐīÐļŅŅŅŅ Ðē ŅŅÐūО ÐŋÐūŅÐŧÐĩ ÐŋŅÐūŅÐĩŅŅÐļÐūÐ―Ð°ÐŧŅÐ―ÐūÐđ ÐīÐļаÐģÐ―ÐūŅŅÐļКÐļ. ÐÐ°ÐąÐūŅа Ðū ŅŅÐūÐŋаŅ Ð―Ð°ÐŋŅŅОŅŅ ÐēÐŧÐļŅÐĩŅ Ð―Ð° КÐūОŅÐūŅŅ ÐīÐēÐļÐķÐĩÐ―ÐļŅ, аКŅÐļÐēÐ―ÐūŅŅŅ Ðļ ÐūÐąŅÐĩÐĩ КаŅÐĩŅŅÐēÐū ÐķÐļÐ·Ð―Ðļ. Ð Ð·Ð―Ð°ŅÐļŅ, ÐēÐ―ÐļÐžÐ°Ð―ÐļÐĩ К ŅаКÐļО ŅÐļОÐŋŅÐūОаО â ŅŅÐū ÐēаÐķÐ―Ð°Ņ ŅаŅŅŅ Ð·Ð°ÐąÐūŅŅ Ðū ŅÐūÐąŅŅÐēÐĩÐ―Ð―ÐūО зÐīÐūŅÐūÐēŅÐĩ.
ÐÐūŅÐĩОŅ ÐēŅÐąÐļŅаŅŅ Ð―Ð°Ņ?

ÐÐĩŅŅÐūÐ―Ð°ÐŧŅÐ―ŅÐĩ ÐŋŅÐĩÐīÐŧÐūÐķÐĩÐ―ÐļŅ ÐīÐŧŅ ÐēаŅ
ÐĢŅÐŧŅÐģÐļ Ð―Ð°ŅÐĩÐđ КÐŧÐļÐ―ÐļКÐļ
ÐĄŅаŅŅŅ ÐŋŅÐūÐēÐĩŅÐĩÐ―Ð° ÐēŅаŅаОÐļ ÐĄÐĩОÐĩÐđÐ―ÐūÐđ КÐŧÐļÐ―ÐļКÐļ ÂŦÐÐļÐ·Ð―Ņ-ÐÐŋÐūŅаÂŧ
ÐÐīŅÐĩŅ КÐŧÐļÐ―ÐļКÐļ
ÐĄÐą â ÐŅ Ņ 9:00 ÐīÐū 19:00
ÐĄÐą â ÐŅ Ņ 9:00 ÐīÐū 19:00
- ÐÐūООÐĩÐ―ŅаŅÐļÐļ








 Ðģ. ÐКаŅÐĩŅÐļÐ―ÐąŅŅÐģ ŅÐŧ. ÐŪÐŧÐļŅŅа ÐĪŅŅÐļКа, 11
Ðģ. ÐКаŅÐĩŅÐļÐ―ÐąŅŅÐģ ŅÐŧ. ÐŪÐŧÐļŅŅа ÐĪŅŅÐļКа, 11