ะะพะปะพะถะตะฝะธะต ะผะฐะปััะฐ ะฒ ะผะฐัะบะต ะฒะปะธัะตั ะฝะฐ ะฒัะฑะพั ัะฐะบัะธะบะธ ัะพะดะพะฒ ะธ ะฑะตะทะพะฟะฐัะฝะพััั ะฒ ะบะพะฝัะต ะฑะตัะตะผะตะฝะฝะพััะธ.
ะะฐะบ ัะพัะผะธััะตััั ะฟะพะปะพะถะตะฝะธะต ะฟะปะพะดะฐ ะฒ ะผะฐัะบะต
ะะพ ะฒัะตะผั ะฑะตัะตะผะตะฝะฝะพััะธ ัะตะฑัะฝะพะบ ะฟะพััะตะฟะตะฝะฝะพ ะทะฐะฝะธะผะฐะตั ัะพ ะฟะพะปะพะถะตะฝะธะต, ะบะพัะพัะพะต ะฑัะดะตั ะฒะฐะถะฝัะผ ะดะปั ัะพะดะพะฒ. ะัะฐัะธ ะพะฟะธััะฒะฐัั ะตะณะพ ะฟะพ ะพัะฝะพัะตะฝะธั ะบ ะฟัะพะดะพะปัะฝะพะน ะพัะธ ะผะฐัะบะธ ะธ ัะพะผั, ะบะฐะบะฐั ัะฐััั ัะตะปะฐ ะฝะฐั ะพะดะธััั ะฑะปะธะถะต ะบ ะฒัั ะพะดั. ะงะฐัะต ะฒัะตะณะพ ะฒัััะตัะฐะตััั ะฟะพะปะพะถะตะฝะธะต ะณะพะปะพะฒะบะพะน ะฒะฝะธะท, ัะตะถะต โ ัะฐะทะพะฒะพะต, ะฟะพะฟะตัะตัะฝะพะต ะธะปะธ ะบะพัะพะต. ะะปั ะฑัะดััะตะน ะผะฐะผั ััะธ ัะตัะผะธะฝั ะทะฒััะฐั ััะตะฒะพะถะฝะพ, ะฝะพ ะฒ ะฑะพะปััะธะฝััะฒะต ัะปััะฐะตะฒ ะฒัั ัะฐะทะฒะธะฒะฐะตััั ะตััะตััะฒะตะฝะฝะพ. ะะฐะถะฝะพ ะฟะพะฝะธะผะฐัั, ััะพ ะดะพ ะพะฟัะตะดะตะปัะฝะฝะพะณะพ ััะพะบะฐ ะผะฐะปัั ะผะพะถะตั ะฐะบัะธะฒะฝะพ ะผะตะฝััั ะฟะพะทั ะธ ััะพ ะฝะต ัะฒะปัะตััั ะฟัะพะฑะปะตะผะพะน.
ะะฐ ัะฐะฝะฝะธั ััะพะบะฐั ะธ ะฒ ัะตัะตะดะธะฝะต ะฑะตัะตะผะตะฝะฝะพััะธ ะฒ ะผะฐัะบะต ะดะพััะฐัะพัะฝะพ ะผะตััะฐ, ะฟะพััะพะผั ะดะฒะธะถะตะฝะธั ัะตะฑัะฝะบะฐ ัะฒะพะฑะพะดะฝัะต. ะะฝ ะผะพะถะตั ะฟะพะฒะพัะฐัะธะฒะฐัััั, ะผะตะฝััั ััะพัะพะฝั ัะฟะธะฝั, ะฟะพะดััะณะธะฒะฐัั ะธะปะธ ะฒัะฟััะผะปััั ะฝะพะถะบะธ, ะฟะตัะตะบะฐััะฒะฐัััั. ะะฝะพะณะธะต ะถะตะฝัะธะฝั ะทะฐะผะตัะฐัั ยซะฟะตัะตะผะตัะตะฝะธะตยป ัะตะฒะตะปะตะฝะธะน: ัะพ ัะธะปัะฝะตะต ะพัััะฐะตััั ัะฟัะฐะฒะฐ, ัะพ ัะปะตะฒะฐ, ัะพ ะฟะพะด ััะฑัะฐะผะธ. ะขะฐะบะธะต ะธะทะผะตะฝะตะฝะธั ะพะฑััะฝะพ ะพััะฐะถะฐัั ะฐะบัะธะฒะฝะพััั ะผะฐะปััะฐ ะธ ะพัะพะฑะตะฝะฝะพััะธ ะตะณะพ ะฟะพะปะพะถะตะฝะธั ะฝะฐ ะดะฐะฝะฝัะน ะผะพะผะตะฝั. ะ ััะพ ะฒัะตะผั ัะธะบัะธัะพะฒะฐะฝะฝะฐั ะฟะพะทะฐ ะตัั ะฝะต ัะพัะผะธััะตััั.
ะะปะธะถะต ะบ ััะตััะตะผั ััะธะผะตัััั ะฟัะพัััะฐะฝััะฒะพ ััะฐะฝะพะฒะธััั ะพะณัะฐะฝะธัะตะฝะฝะตะต, ะธ ัะตะฑัะฝะบั ัะปะพะถะฝะตะต ะฒัะฟะพะปะฝััั ะบััะฟะฝัะต ัะฐะทะฒะพัะพัั. ะะพััะตะฟะตะฝะฝะพ ะพะฝ ะทะฐะฝะธะผะฐะตั ะฑะพะปะตะต ััะฐะฑะธะปัะฝะพะต ะฟะพะปะพะถะตะฝะธะต, ะบะพัะพัะพะต ัะฐัะต ะฒัะตะณะพ ัะพั ัะฐะฝัะตััั ะดะพ ัะพะดะพะฒ. ะฃ ะฑะพะปััะธะฝััะฒะฐ ะฑะตัะตะผะตะฝะฝัั ััะพ ะฟัะพะธัั ะพะดะธั ะฒ ะฟัะพะผะตะถััะบะต ะฟัะธะผะตัะฝะพ ะผะตะถะดั 32-ะน ะธ 36-ะน ะฝะตะดะตะปัะผะธ. ะะฐะถะต ะฟะพัะปะต ััะพะณะพ ะฒะพะทะผะพะถะฝะฐ ัะฟะพะฝัะฐะฝะฝะฐั ัะพัะฐัะธั, ะฝะพ ะพะฝะฐ ัะปััะฐะตััั ะฝะต ั ะฒัะตั ะธ ะทะฐะฒะธัะธั ะพั ะผะฝะพะณะธั ัะฐะบัะพัะพะฒ. ะะพััะพะผั ะฝะฐะฑะปัะดะตะฝะธะต ะฒ ะดะธะฝะฐะผะธะบะต ะธ ะบะพะฝััะพะปั ะฝะฐ ะฟะพะทะดะฝะธั ััะพะบะฐั ะพััะฐัััั ะฒะฐะถะฝัะผะธ.
ะัะตะฝะบะฐ ะฟะพะปะพะถะตะฝะธั ะฟะปะพะดะฐ ะฝัะถะฝะฐ ะฝะต ะดะปั ยซะณะฐะปะพัะบะธยป, ะฐ ะดะปั ะฒัะฑะพัะฐ ะฝะฐะธะฑะพะปะตะต ะฑะตะทะพะฟะฐัะฝะพะณะพ ัะฟะพัะพะฑะฐ ัะพะดะพัะฐะทัะตัะตะฝะธั. ะัะฐั ััะธััะฒะฐะตั ะฝะต ัะพะปัะบะพ ะฟะพะทั ัะตะฑัะฝะบะฐ, ะฝะพ ะธ ััะพะบ ะฑะตัะตะผะตะฝะฝะพััะธ, ัะฐะทะผะตัั ัะฐะทะฐ, ะฟัะตะดะฟะพะปะฐะณะฐะตะผัั ะผะฐััั ะฟะปะพะดะฐ ะธ ัะพััะพัะฝะธะต ะฟะปะฐัะตะฝัั. ะะฝะพะณะดะฐ ะพะดะฝะพ ะธ ัะพ ะถะต ะฟะพะปะพะถะตะฝะธะต ะผะพะถะตั ะฑััั ะดะพะฟัััะธะผัะผ ะดะปั ะตััะตััะฒะตะฝะฝัั ัะพะดะพะฒ ั ะพะดะฝะพะน ะถะตะฝัะธะฝั ะธ ะฟะพััะตะฑะพะฒะฐัั ะพะฟะตัะฐัะธะธ ั ะดััะณะพะน. ะะพััะพะผั ัะฝะธะฒะตััะฐะปัะฝัั ัะตัะตะฝะธะน ะฝะต ัััะตััะฒัะตั, ะฐ ัะตะบะพะผะตะฝะดะฐัะธะธ ะฒัะตะณะดะฐ ะธะฝะดะธะฒะธะดัะฐะปัะฝั.
ะะฐัะตะผ ะฒะฐะถะฝะพ ะทะฝะฐัั ะฟะพะทะธัะธั ัะตะฑัะฝะบะฐ ะฝะฐ ะฟะพะทะดะฝะธั ััะพะบะฐั
ะะพะปะพะถะตะฝะธะต ะฟะปะพะดะฐ ะฒะปะธัะตั ะฝะฐ ัะพ, ะบะฐะบ ัะตะฑัะฝะพะบ ะฑัะดะตั ะฟัะพั ะพะดะธัั ะฟะพ ัะพะดะพะฒัะผ ะฟัััะผ ะธ ะฝะฐัะบะพะปัะบะพ ัะฐะฒะฝะพะผะตัะฝะพ ะฑัะดะตั ัะฐัะบััะฒะฐัััั ัะตะนะบะฐ ะผะฐัะบะธ. ะะพะณะดะฐ ะฒะตะดััะตะน ัะฐัััั ััะฐะฝะพะฒะธััั ะณะพะปะพะฒะบะฐ, ัะพะดะพะฒะพะน ะฟัะพัะตัั ัะฐัะต ะธะดัั ัะธะทะธะพะปะพะณะธัะฝะพ ะธ ะฟัะตะดัะบะฐะทัะตะผะพ. ะัะธ ัะฐะทะพะฒะพะผ ะธะปะธ ะฟะพะฟะตัะตัะฝะพะผ ะฟะพะปะพะถะตะฝะธะธ ัะธัะบะธ ะพัะปะพะถะฝะตะฝะธะน ะฒััะต, ะธ ัะฐะบัะธะบะฐ ะฒะตะดะตะฝะธั ัะพะดะพะฒ ะผะตะฝัะตััั. ะะฝะฐะฝะธะต ะฟะพะทะธัะธะธ ะฟะพะผะพะณะฐะตั ะทะฐัะฐะฝะตะต ัะฟะปะฐะฝะธัะพะฒะฐัั ัะพะดั ะธ ะธะทะฑะตะถะฐัั ัะฟะตัะบะธ ะฒ ัะตัะฐััะธะน ะผะพะผะตะฝั. ะ ะบะปะธะฝะธัะตัะบะพะน ะฟัะฐะบัะธะบะต ััะพ ัะฝะธะถะฐะตั ะฒะตัะพััะฝะพััั ัะบัััะตะฝะฝัั ัะตัะตะฝะธะน ะธ ัะปัััะฐะตั ะฑะตะทะพะฟะฐัะฝะพััั.
ะะพะฝััะพะปั ะฟะพะปะพะถะตะฝะธั ะพัะพะฑะตะฝะฝะพ ะฒะฐะถะตะฝ ะฒ ะบะพะฝัะต ััะตััะตะณะพ ััะธะผะตัััะฐ, ะบะพะณะดะฐ ะฒัะตะผะตะฝะธ ะฝะฐ ะธะทะผะตะฝะตะฝะธั ัะถะต ะผะตะฝััะต. ะัะฐั ะผะพะถะตั ัะตะบะพะผะตะฝะดะพะฒะฐัั ยซัะฒะตะถะตะตยป ะฃะะ ะธะปะธ ะพัะผะพัั ั ะฟัะธัะผะฐะผะธ ะฝะฐััะถะฝะพะณะพ ะฐะบััะตััะบะพะณะพ ะธััะปะตะดะพะฒะฐะฝะธั. ะงะฐััะพ ะถะตะฝัะธะฝั ั ะพััั ะฟะพะฝััั, ยซะฟะตัะตะฒะตัะฝัะปัั ะปะธ ะผะฐะปััยป ะฟะพ ะพัััะตะฝะธัะผ, ะฝะพ ัะพะปัะบะพ ะพัััะตะฝะธัะผ ะดะพะฒะตัััั ะฝะตะปัะทั. ะะบัะธะฒะฝัะต ัะตะฒะตะปะตะฝะธั, ะดะฐะฒะปะตะฝะธะต ะฟะพะด ััะฑัะฐะผะธ ะธะปะธ ะฒะฝะธะทั ะถะธะฒะพัะฐ ะผะพะณัั ะฒะฒะพะดะธัั ะฒ ะทะฐะฑะปัะถะดะตะฝะธะต. ะขะพัะฝะพะต ะทะฐะบะปััะตะฝะธะต ะดะฐัั ะบะพะผะฟะปะตะบัะฝะฐั ะพัะตะฝะบะฐ ัะฟะตัะธะฐะปะธััะฐ.
ะะตัะตะดะบะพ ะฝะฐ ะฟะพะทะดะฝะธั ััะพะบะฐั ะฑัะดััะฐั ะผะฐะผะฐ ะทะฐะดะฐัััั ะฒะพะฟัะพัะพะผ, ะฟะพัะตะผั ัะตะฑัะฝะพะบ ะตัั ะฝะต ะทะฐะฝัะป ยซะฟัะฐะฒะธะปัะฝะพะตยป ะฟะพะปะพะถะตะฝะธะต. ะะฐะถะฝะพ ะฟะพะผะฝะธัั, ััะพ ะดะพ 36 ะฝะตะดะตะปั ะฒะตัะพััะฝะพััั ัะฐะผะพััะพััะตะปัะฝะพะณะพ ัะฐะทะฒะพัะพัะฐ ัะพั ัะฐะฝัะตััั. ะะฐะถะต ะตัะปะธ ัะตะนัะฐั ะพัะผะตัะฐะตััั ัะฐะทะพะฒะพะต ะฟะพะปะพะถะตะฝะธะต, ััะพ ะฝะต ะพะทะฝะฐัะฐะตั, ััะพ ัะฐะบ ะฑัะดะตั ะดะพ ัะพะดะพะฒ. ะะฝะพะณะดะฐ ัะตะฑัะฝะพะบ ะผะตะฝัะตั ะฟะพะทั ะฝะฐ ัะพะฝะต ะธะทะผะตะฝะตะฝะธั ัะพะฝััะฐ ะผะฐัะบะธ, ะบะพะปะธัะตััะฒะฐ ะพะบะพะปะพะฟะปะพะดะฝัั ะฒะพะด ะธะปะธ ะฟะพัะปะต ัะฝะธะถะตะฝะธั ะฐะบัะธะฒะฝะพััะธ ะฒ ะบะพะฝัะต ะดะฝั. ะะดะฝะฐะบะพ ะฟะพัะปะต 37 ะฝะตะดะตะปั ัะฐะฝัั ะฝะฐ ัะฟะพะฝัะฐะฝะฝัะน ัะฐะทะฒะพัะพั ะพะฑััะฝะพ ัะฝะธะถะฐัััั.
ะะพะปะตะทะฝะพ ะทะฐัะฐะฝะตะต ะทะฝะฐัั, ะบะฐะบะธะต ะฒะพะฟัะพัั ััะพะธั ะพะฑััะดะธัั ะฝะฐ ะฟัะธัะผะต, ััะพะฑั ััะฒััะฒะพะฒะฐัั ัะตะฑั ัะฒะตัะตะฝะฝะตะต.
-
ะะฐะบะพะฒะพ ะฟะพะปะพะถะตะฝะธะต ะฟะปะพะดะฐ ัะตะนัะฐั ะธ ะบะฐะบะฐั ัะฐััั ัะฒะปัะตััั ะฒะตะดััะตะน
-
ะััั ะปะธ ะฟัะธะทะฝะฐะบะธ, ััะพ ัะตะฑัะฝะพะบ ะผะพะถะตั ัะฐะผะพััะพััะตะปัะฝะพ ะธะทะผะตะฝะธัั ะฟะพะทั
-
ะัะถะฝะพ ะปะธ ะฟะพะฒัะพัะธัั ะฃะะ ะธ ะฒ ะบะฐะบะธะต ััะพะบะธ ััะพ ะพะฟัะธะผะฐะปัะฝะพ
-
ะะฐะบะธะต ะฒะฐัะธะฐะฝัั ัะพะดะพัะฐะทัะตัะตะฝะธั ัะฐััะผะฐััะธะฒะฐัััั ะฟัะธ ัะตะบััะธั ะดะฐะฝะฝัั
-
ะ ะบะฐะบะธั ัะธััะฐัะธัั ัะปะตะดัะตั ะพะฑัะฐัะฐัััั ะฒะฝะตะฟะปะฐะฝะพะฒะพ
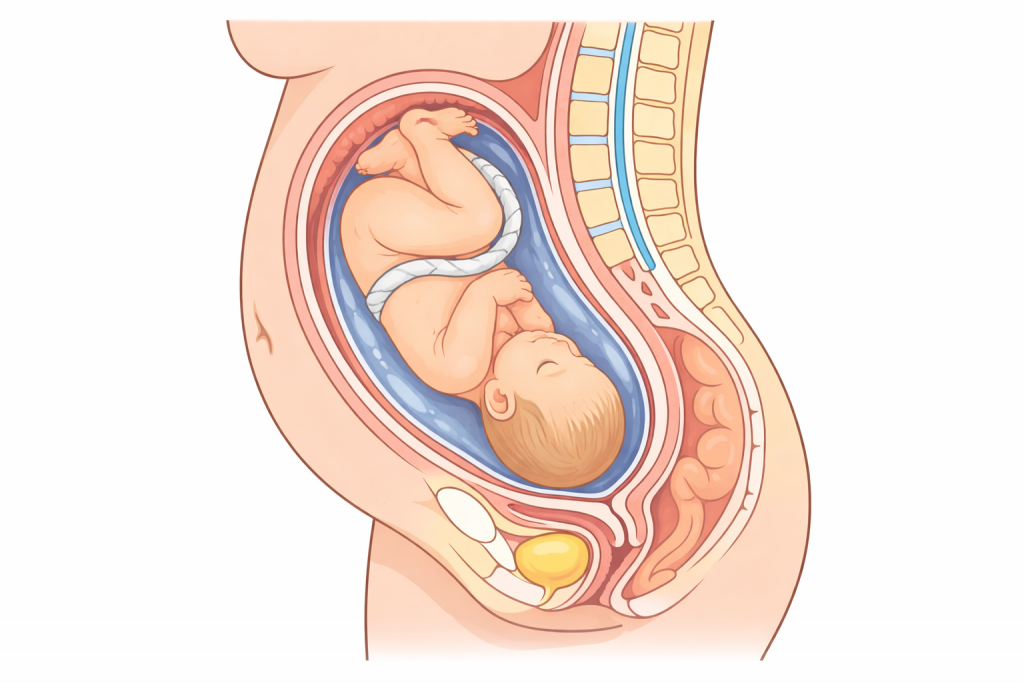
ะัะพะดะพะปัะฝะพะต ะฟะพะปะพะถะตะฝะธะต ะณะพะปะพะฒะบะธ: ัะฐะผัะน ัะฐัััะน ะฒะฐัะธะฐะฝั
ะัะพะดะพะปัะฝะพะต ะฟะพะปะพะถะตะฝะธะต ะพะทะฝะฐัะฐะตั, ััะพ ะพัั ัะตะปะฐ ัะตะฑัะฝะบะฐ ัะพะฒะฟะฐะดะฐะตั ั ะพััั ะผะฐัะบะธ, ัะพ ะตััั ะพะฝ ัะฐัะฟะพะปะพะถะตะฝ ยซะฒะตััะธะบะฐะปัะฝะพยป. ะัะปะธ ะฟัะธ ััะพะผ ะณะพะปะพะฒะบะฐ ะฝะฐะฟัะฐะฒะปะตะฝะฐ ะฒะฝะธะท, ะณะพะฒะพััั ะพ ะณะพะปะพะฒะฝะพะผ ะฟัะตะดะปะตะถะฐะฝะธะธ. ะญัะพ ะฝะฐะธะฑะพะปะตะต ัะฐัะฟัะพัััะฐะฝัะฝะฝัะน ะฒะฐัะธะฐะฝั, ะบะพัะพััะน ะฒัััะตัะฐะตััั ั ะฟะพะดะฐะฒะปัััะตะณะพ ะฑะพะปััะธะฝััะฒะฐ ะฑะตัะตะผะตะฝะฝัั . ะะตะดััะตะน ัะฐัััั ััะฐะฝะพะฒะธััั ะณะพะปะพะฒะฐ, ะธะผะตะฝะฝะพ ะพะฝะฐ ะฟะตัะฒะพะน ะฟัะพั ะพะดะธั ัะพะดะพะฒัะต ะฟััะธ. ะะปั ะผะฝะพะณะธั ะถะตะฝัะธะฝ ััะพ ะทะฒััะธั ะบะฐะบ ยซะฒัั ะฒ ะฟะพััะดะบะตยป, ะธ ะฒ ะฑะพะปััะธะฝััะฒะต ัะปััะฐะตะฒ ัะฐะบ ะธ ะตััั.
ะัะธ ะณะพะปะพะฒะฝะพะผ ะฟัะตะดะปะตะถะฐะฝะธะธ ะฒะฐะถะฝั ะฝะต ัะพะปัะบะพ ยซะณะพะปะพะฒะฐ ะฒะฝะธะทยป, ะฝะพ ะธ ะดะตัะฐะปะธ. ะัะฐั ะพัะตะฝะธะฒะฐะตั, ะบะฐะบ ะฟะพะฒะตัะฝััะฐ ะณะพะปะพะฒะฐ, ะณะดะต ัะฐัะฟะพะปะพะถะตะฝะฐ ัะฟะธะฝะบะฐ ัะตะฑัะฝะบะฐ, ะฝะฐัะบะพะปัะบะพ ะณะพะปะพะฒะบะฐ ัะพะณะฝััะฐ. ะะฐะธะฑะพะปะตะต ะฑะปะฐะณะพะฟัะธััะฝะพะน ััะธัะฐะตััั ะฟะพะทะธัะธั, ะบะพะณะดะฐ ะฟะพะดะฑะพัะพะดะพะบ ะฟัะธะฑะปะธะถะตะฝ ะบ ะณััะดะธ, ะธ ะณะพะปะพะฒะบะฐ ะฒั ะพะดะธั ะฒ ัะฐะท ะผะตะฝััะธะผ ัะฐะทะผะตัะพะผ. ะัะปะธ ะณะพะปะพะฒะฐ ัะฐะทะพะณะฝััะฐ ะธะปะธ ะตััั ะฝะตััะฐะฝะดะฐััะฝัะน ะฟะพะฒะพัะพั, ัะพะดั ะผะพะณัั ะธะดัะธ ัะปะพะถะฝะตะต. ะขะฐะบะธะต ะพัะพะฑะตะฝะฝะพััะธ ะฒััะฒะปััััั ะฟัะธ ะพัะผะพััะต ะธ ะฃะะ, ะฐ ัะฐะบะถะต ััะพัะฝััััั ะฒ ัะพะดะฐั .
ะัะถะฝะพ ะฟะพะฝะธะผะฐัั, ััะพ ัะตะฑัะฝะพะบ ะผะพะถะตั ะฑััั ะณะพะปะพะฒะบะพะน ะฒะฝะธะท, ะฝะพ ะฟัะธ ััะพะผ ะผะตะฝััั ััะพัะพะฝั: ัะฟะธะฝะบะฐ ะผะพะถะตั ะฑััั ัะฟัะฐะฒะฐ ะธะปะธ ัะปะตะฒะฐ. ะญัะพ ะฒะปะธัะตั ะฝะฐ ัะพ, ะณะดะต ะฑัะดััะฐั ะผะฐะผะฐ ัะฐัะต ะพัััะฐะตั ัะพะปัะบะธ ะฝะพะถะบะฐะผะธ ะธ ะณะดะต ะปัััะต ะฒััะปััะธะฒะฐะตััั ัะตัะดัะตะฑะธะตะฝะธะต. ะะฝะพะณะดะฐ ัะตะฑัะฝะพะบ ยซะฒััะฐะฒะปัะตัยป ะณะพะปะพะฒะบั ะฒ ัะฐะท ะฟะพััะตะฟะตะฝะฝะพ, ะธ ะถะตะฝัะธะฝะฐ ะพัััะฐะตั ััะถะตััั ะฝะธะถะต, ััะฐัะตะฝะธะต ะฟะพะทัะฒะพะฒ ะบ ะผะพัะตะธัะฟััะบะฐะฝะธั. ะญัะพ ะฝะพัะผะฐะปัะฝัะต ะฟัะธะทะฝะฐะบะธ ะฟัะธะฑะปะธะถะตะฝะธั ัะพะดะพะฒ, ะตัะปะธ ะฝะตั ะฑะพะปะตะน ะธ ะดััะณะธั ััะตะฒะพะถะฝัั ัะธะผะฟัะพะผะพะฒ.
ะะฐะถะต ะฟัะธ ะธะดะตะฐะปัะฝะพะผ ะฟะพะปะพะถะตะฝะธะธ ะฒะฐะถะฝะฐ ะฟะพะดะณะพัะพะฒะบะฐ ะบ ัะพะดะฐะผ ะธ ะฝะฐะฑะปัะดะตะฝะธะต ะทะฐ ัะฐะผะพััะฒััะฒะธะตะผ. ะัะฐั ะพัะตะฝะธะฒะฐะตั ะทัะตะปะพััั ัะตะนะบะธ ะผะฐัะบะธ, ะพัะพะฑะตะฝะฝะพััะธ ะฟะปะฐัะตะฝัั, ะฝะฐะปะธัะธะต ะพััะบะพะฒ, ะดะฐะฒะปะตะฝะธะต, ัะตะทัะปััะฐัั ะฐะฝะฐะปะธะทะพะฒ. ะัะปะธ ะฑะตัะตะผะตะฝะฝะพััั ะฟัะพัะตะบะฐะตั ะฑะปะฐะณะพะฟะพะปััะฝะพ, ัะฐัะต ะฒัะตะณะพ ะฟะปะฐะฝะธัััััั ะตััะตััะฒะตะฝะฝัะต ัะพะดั. ะัะธ ัะพะฟััััะฒัััะธั ัะธัะบะฐั ัะฐะบัะธะบะฐ ะผะพะถะตั ะฑััั ะธะฝะพะน, ะฝะพ ัะฐะผ ัะฐะบั ะณะพะปะพะฒะฝะพะณะพ ะฟัะตะดะปะตะถะฐะฝะธั ะพััะฐัััั ะฑะปะฐะณะพะฟัะธััะฝัะผ ะฟัะธะทะฝะฐะบะพะผ.
ะ ะพะดั ะฟัะธ ะณะพะปะพะฒะฝะพะผ ะฟัะตะดะปะตะถะฐะฝะธะธ: ััะพ ะพะฑััะฝะพ ะฟัะพะธัั ะพะดะธั
ะ ะณะพะปะพะฒะฝะพะผ ะฟัะตะดะปะตะถะฐะฝะธะธ ัะพะดะพะฒะพะน ะฟัะพัะตัั ัะฐัะต ะฝะฐัะธะฝะฐะตััั ั ัะตะณัะปััะฝัั ัั ะฒะฐัะพะบ ะธ ะฟะพััะตะฟะตะฝะฝะพะณะพ ัะฐัะบัััะธั ัะตะนะบะธ ะผะฐัะบะธ. ะะพะปะพะฒะบะฐ ัะตะฑัะฝะบะฐ ะพะฟััะบะฐะตััั ะฝะธะถะต ะธ ะดะฐะฒะธั ะฝะฐ ัะตะนะบั, ะฟะพะผะพะณะฐั ะตั ัะฐัะบัััะธั. ะะพ ะผะตัะต ะฟัะพะดะฒะธะถะตะฝะธั ะฟัะพะธัั ะพะดะธั ะฒะฝัััะตะฝะฝะธะน ะฟะพะฒะพัะพั ะณะพะปะพะฒะบะธ, ััะพะฑั ะฟัะพะนัะธ ัะตัะตะท ัะฐะท ะฝะฐะธะฑะพะปะตะต ัะดะพะฑะฝัะผ ะพะฑัะฐะทะพะผ. ะ ะฝะพัะผะต ััะฐะฟั ัะพะดะพะฒ ัะผะตะฝััั ะดััะณ ะดััะณะฐ ะฟะพััะตะฟะตะฝะฝะพ, ะธ ะฒัะฐั ะบะพะฝััะพะปะธััะตั ะดะธะฝะฐะผะธะบั. ะัะธ ััะพะผ ะพัััะตะฝะธั ั ะบะฐะถะดะพะน ะถะตะฝัะธะฝั ะธะฝะดะธะฒะธะดัะฐะปัะฝั ะธ ะทะฐะฒะธััั ะพั ะฟะพัะพะณะฐ ะฑะพะปะธ ะธ ะฟัะธั ะพะปะพะณะธัะตัะบะพะน ะณะพัะพะฒะฝะพััะธ.
ะะปั ะฑะตะทะพะฟะฐัะฝัั ัะพะดะพะฒ ะฒะฐะถะฝะพ, ััะพะฑั ัะตะฑัะฝะพะบ ะฒั ะพะดะธะป ะฒ ัะพะดะพะฒัะต ะฟััะธ ั ั ะพัะพัะพ ัะพะณะฝััะพะน ะณะพะปะพะฒะบะพะน. ะขะพะณะดะฐ ยซะฟัะพะฒะพะดะฝะฐัยป ะพะบััะถะฝะพััั ััะฐะฝะพะฒะธััั ะผะตะฝััะต, ะธ ะฟัะพั ะพะถะดะตะฝะธะต ะฟะพ ัะพะดะพะฒะพะผั ะบะฐะฝะฐะปั ะปะตะณัะต. ะัะปะธ ะณะพะปะพะฒะบะฐ ัะฐะทะพะณะฝััะฐ, ะพะฝะฐ ะผะพะถะตั ะฟัะพั ะพะดะธัั ะฑะพะปะตะต ะบััะฟะฝัะผ ัะฐะทะผะตัะพะผ, ะธ ัะพะดั ะผะพะณัั ะทะฐััะฝััััั. ะ ัะฐะบะธั ัะปััะฐัั ะฒัะฐั ะพัะตะฝะธะฒะฐะตั ัะธัะบะธ ะธ ะผะพะถะตั ะฟัะตะดะปะพะถะธัั ะผะตะดะธัะธะฝัะบัั ะฟะพะผะพัั ะดะปั ะทะฐะฒะตััะตะฝะธั ัะพะดะพะฒ. ะะฝะพะณะดะฐ ััะตะฑัะตััั ะพะฟะตัะฐัะธะฒะฝะพะต ัะพะดะพัะฐะทัะตัะตะฝะธะต, ะฝะพ ัะตัะตะฝะธะต ะฟัะธะฝะธะผะฐะตััั ะฟะพ ัะธััะฐัะธะธ, ะฐ ะฝะต ะทะฐัะฐะฝะตะต ยซะฟะพ ะดะธะฐะณะฝะพะทัยป.
ะะฐ ะฟัะฐะบัะธะบะต ะผะฝะพะณะพะต ะทะฐะฒะธัะธั ะพั ัะพะณะพ, ะบะฐะบ ะฟัะพัะตะบะฐะตั ัะพะดะพะฒะฐั ะดะตััะตะปัะฝะพััั ะธ ะบะฐะบ ัะตะฑัะฝะพะบ ะฟะตัะตะฝะพัะธั ัั ะฒะฐัะบะธ. ะัะฐัะธ ัะปะตะดัั ะทะฐ ัะตัะดัะตะฑะธะตะฝะธะตะผ ะฟะปะพะดะฐ, ั ะฐัะฐะบัะตัะพะผ ัั ะฒะฐัะพะบ, ัะฐัะบัััะธะตะผ ัะตะนะบะธ ะผะฐัะบะธ ะธ ะฟัะพะดะฒะธะถะตะฝะธะตะผ ะณะพะปะพะฒะบะธ. ะัะธ ะฝะตะพะฑั ะพะดะธะผะพััะธ ะธัะฟะพะปัะทััััั ะผะตัะพะดั ะฟะพะดะดะตัะถะบะธ, ะบะพัะพััะต ะฟะพะฒััะฐัั ะฑะตะทะพะฟะฐัะฝะพััั, ะฒะบะปััะฐั ะพะฑะตะทะฑะพะปะธะฒะฐะฝะธะต, ะบะพััะตะบัะธั ัะพะดะพะฒะพะน ะดะตััะตะปัะฝะพััะธ ะธะปะธ ะฑะพะปะตะต ะฐะบัะธะฒะฝะพะต ะฝะฐะฑะปัะดะตะฝะธะต. ะะฐะถะฝะพ, ััะพ ัะพะฒัะตะผะตะฝะฝะฐั ะฐะบััะตััะบะฐั ะฟะพะผะพัั ะฝะฐะฟัะฐะฒะปะตะฝะฐ ะฝะฐ ัะพั ัะฐะฝะตะฝะธะต ะทะดะพัะพะฒัั ะผะฐัะตัะธ ะธ ัะตะฑัะฝะบะฐ, ะฐ ะฝะต ะฝะฐ ยซัะพะดั ะปัะฑะพะน ัะตะฝะพะนยป.
ะัะดััะตะน ะผะฐะผะต ะฟะพะปะตะทะฝะพ ะทะฝะฐัั ะฟัะธะทะฝะฐะบะธ, ะฟัะธ ะบะพัะพััั ะฝัะถะฝะพ ะพะฑัะฐัะธัััั ะฒ ััะฐัะธะพะฝะฐั ะฑะตะท ะฟัะพะผะตะดะปะตะฝะธั.
-
ะะพะดะพะทัะตะฝะธะต ะฝะฐ ะฟะพะดัะตะบะฐะฝะธะต ะธะปะธ ะธะทะปะธัะธะต ะพะบะพะปะพะฟะปะพะดะฝัั ะฒะพะด
-
ะ ะตะณัะปััะฝัะต ัั ะฒะฐัะบะธ, ััะธะปะธะฒะฐััะธะตัั ัะพ ะฒัะตะผะตะฝะตะผ
-
ะัะพะฒัะฝะธัััะต ะฒัะดะตะปะตะฝะธั ะธะปะธ ัะตะทะบะพะต ัั ัะดัะตะฝะธะต ัะฐะผะพััะฒััะฒะธั
-
ะะฝะฐัะธัะตะปัะฝะพะต ัะผะตะฝััะตะฝะธะต ะธะปะธ ะธััะตะทะฝะพะฒะตะฝะธะต ัะตะฒะตะปะตะฝะธะน
-
ะกะธะปัะฝะฐั ะฟะพััะพัะฝะฝะฐั ะฑะพะปั ะฒ ะถะธะฒะพัะต, ะฝะต ะฟะพั ะพะถะฐั ะฝะฐ ัั ะฒะฐัะบะธ
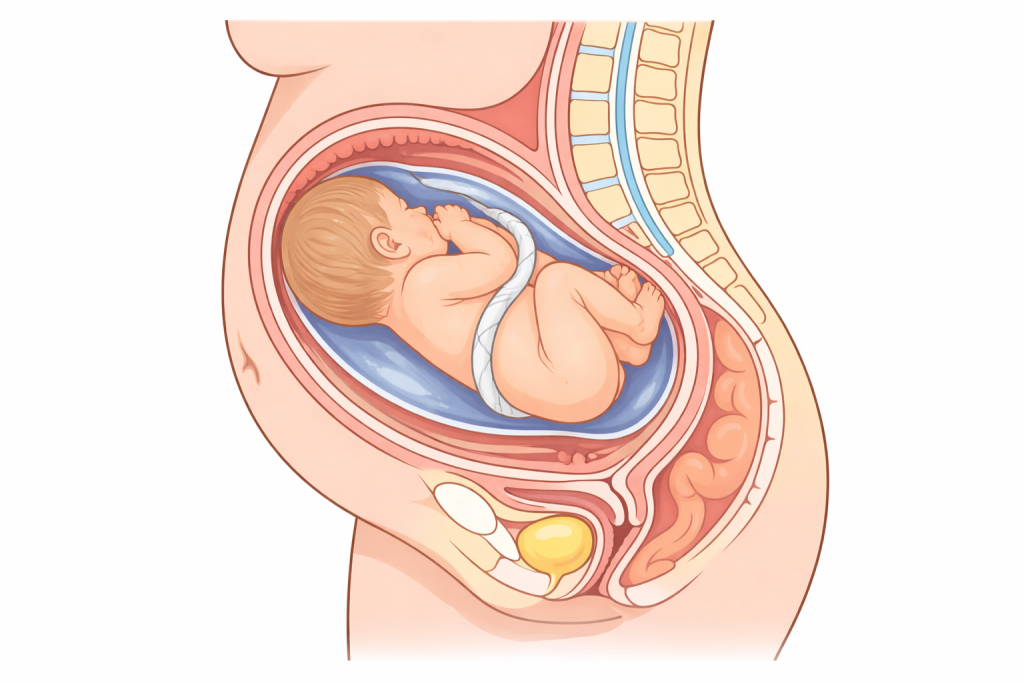
ะขะฐะทะพะฒะพะต ะฟัะตะดะปะตะถะฐะฝะธะต: ะฒะฐัะธะฐะฝัั ะธ ะพัะพะฑะตะฝะฝะพััะธ
ะขะฐะทะพะฒัะผ ะฟัะตะดะปะตะถะฐะฝะธะตะผ ะฝะฐะทัะฒะฐัั ัะธััะฐัะธั, ะบะพะณะดะฐ ัะตะฑัะฝะพะบ ัะฐัะฟะพะปะพะถะตะฝ ะฟัะพะดะพะปัะฝะพ, ะฝะพ ะฑะปะธะถะต ะบ ะฒัั ะพะดั ะฝะฐั ะพะดัััั ัะณะพะดะธัั ะธะปะธ ะฝะพะถะบะธ. ะญัะพั ะฒะฐัะธะฐะฝั ะฒัััะตัะฐะตััั ะทะฝะฐัะธัะตะปัะฝะพ ัะตะถะต ะณะพะปะพะฒะฝะพะณะพ. ะะปั ะถะตะฝัะธะฝั ะพะฝ ัะฐััะพ ััะฐะฝะพะฒะธััั ะฝะตะพะถะธะดะฐะฝะฝะพัััั ะฝะฐ ะฟะปะฐะฝะพะฒะพะผ ะฃะะ, ะฟะพัะพะผั ััะพ ะฟะพ ะพัััะตะฝะธัะผ ะพะฟัะตะดะตะปะธัั ะตะณะพ ัะปะพะถะฝะพ. ะกะฐะผ ะฟะพ ัะตะฑะต ัะฐะบั ัะฐะทะพะฒะพะณะพ ะฟัะตะดะปะตะถะฐะฝะธั ะฝะต ะพะทะฝะฐัะฐะตั, ััะพ ั ัะตะฑัะฝะบะพะผ ััะพ-ัะพ ะฝะต ัะฐะบ. ะะดะฝะฐะบะพ ะพะฝ ััะตะฑัะตั ะฑะพะปะตะต ะฒะฝะธะผะฐัะตะปัะฝะพะณะพ ะฟะปะฐะฝะธัะพะฒะฐะฝะธั ัะพะดะพะฒ ะธ ะฝะฐะฑะปัะดะตะฝะธั.
ะขะฐะทะพะฒะพะต ะฟัะตะดะปะตะถะฐะฝะธะต ะธะผะตะตั ะฝะตัะบะพะปัะบะพ ะฒะฐัะธะฐะฝัะพะฒ, ะบะพัะพััะต ะพัะปะธัะฐัััั ะฟะพะปะพะถะตะฝะธะตะผ ะฝะพะถะตะบ. ะะฝะพะณะดะฐ ะฝะพะถะบะธ ะฒัััะฝััั ะฒะฒะตัั ะฒะดะพะปั ััะปะพะฒะธัะฐ, ะฐ ะฒะตะดััะตะน ัะฐัััั ััะฐะฝะพะฒัััั ัะณะพะดะธัั. ะ ะดััะณะธั ัะปััะฐัั ะฝะพะถะบะธ ะผะพะณัั ะฑััั ัะพะณะฝััั ะธะปะธ ัะฐัะฟะพะปะฐะณะฐัััั ะฑะปะธะถะต ะบ ะฒัั ะพะดั. ะญัะธ ะดะตัะฐะปะธ ะฒะฐะถะฝั, ะฟะพัะพะผั ััะพ ะฒะปะธััั ะฝะฐ ัะพ, ะบะฐะบ ัะตะฑัะฝะพะบ ะฑัะดะตั ะฟัะพั ะพะดะธัั ัะพะดะพะฒัะต ะฟััะธ ะธ ะบะฐะบะธะต ัะธัะบะธ ะผะพะณัั ะฒะพะทะฝะธะบะฝััั. ะะฟะธัะฐะฝะธะต ะฒะฐัะธะฐะฝัะฐ ะฟัะตะดะปะตะถะฐะฝะธั ะฒัะตะณะดะฐ ััะพัะฝัะตััั ะฒัะฐัะพะผ.
ะัะธ ัะฐะทะพะฒะพะผ ะฟัะตะดะปะตะถะฐะฝะธะธ ะพัะพะฑะพะต ะฒะฝะธะผะฐะฝะธะต ัะดะตะปััั ะฟัะตะดะฟะพะปะฐะณะฐะตะผะพะน ะผะฐััะต ะฟะปะพะดะฐ ะธ ัััะพะตะฝะธั ัะฐะทะฐ ะถะตะฝัะธะฝั. ะขะฐะบะถะต ะพัะตะฝะธะฒะฐัั, ะฝะตั ะปะธ ะดะพะฟะพะปะฝะธัะตะปัะฝัั ัะฐะบัะพัะพะฒ ัะธัะบะฐ, ะฝะฐะฟัะธะผะตั ััะฑัะฐ ะฝะฐ ะผะฐัะบะต ะธะปะธ ะพัะพะฑะตะฝะฝะพััะตะน ะฟะปะฐัะตะฝัั. ะะฝะพะณะดะฐ ะฒัะฐั ัะตะบะพะผะตะฝะดัะตั ะดะพะฟะพะปะฝะธัะตะปัะฝัั ะดะธะฐะณะฝะพััะธะบั, ััะพะฑั ะฟัะธะฝััั ะผะฐะบัะธะผะฐะปัะฝะพ ะฑะตะทะพะฟะฐัะฝะพะต ัะตัะตะฝะธะต. ะะปั ะถะตะฝัะธะฝั ะฒะฐะถะฝะพ ะฟะพะฝะธะผะฐัั, ััะพ ะฒัะฑะพั ัะฟะพัะพะฑะฐ ัะพะดะพัะฐะทัะตัะตะฝะธั ะดะตะปะฐะตััั ะฝะต ยซะฟะพ ัะฐะฑะปะพะฝัยป, ะฐ ั ััััะพะผ ะบะพะฝะบัะตัะฝะพะน ัะธััะฐัะธะธ.
ะขะฐะทะพะฒะพะต ะฟัะตะดะปะตะถะฐะฝะธะต ะผะพะถะตั ัะพั ัะฐะฝััััั ะดะพ ัะพะดะพะฒ, ะฐ ะผะพะถะตั ัะผะตะฝะธัััั ะณะพะปะพะฒะฝัะผ ะดะพ 36โ37 ะฝะตะดะตะปะธ. ะะพััะพะผั ะฝะฐะฑะปัะดะตะฝะธะต ะฒะบะปััะฐะตั ะบะพะฝััะพะปั ะฟะพะปะพะถะตะฝะธั ะฒ ะดะธะฝะฐะผะธะบะต. ะฃ ะฝะตะบะพัะพััั ะถะตะฝัะธะฝ ัะตะฑัะฝะพะบ ัะฐะทะฒะพัะฐัะธะฒะฐะตััั ะฑะปะธะถะต ะบ ัะพะดะฐะผ, ะพัะพะฑะตะฝะฝะพ ะตัะปะธ ััะพ ะฝะต ะฟะตัะฒะฐั ะฑะตัะตะผะตะฝะฝะพััั. ะะพ ัะฐัััะธััะฒะฐัั ัะพะปัะบะพ ะฝะฐ ัะฐะผะพะฟัะพะธะทะฒะพะปัะฝัะน ัะฐะทะฒะพัะพั ะฝะต ััะพะธั, ะปัััะต ะทะฐัะฐะฝะตะต ะพะฑััะดะธัั ะฟะปะฐะฝ ั ะฒัะฐัะพะผ.
ะ ะพะดั ะฟัะธ ัะฐะทะพะฒะพะผ ะฟัะตะดะปะตะถะฐะฝะธะธ: ะบะพะณะดะฐ ะฒะพะทะผะพะถะฝั ะธ ะบะพะณะดะฐ ะฝะตั
ะัะธ ัะฐะทะพะฒะพะผ ะฟัะตะดะปะตะถะฐะฝะธะธ ะตััะตััะฒะตะฝะฝัะต ัะพะดั ะธะฝะพะณะดะฐ ะฒะพะทะผะพะถะฝั, ะฝะพ ััะตะฑััั ัััะพะณะพะณะพ ะพัะฑะพัะฐ ััะปะพะฒะธะน ะธ ะพะฟััะฝะพะน ะฐะบััะตััะบะพะน ะบะพะผะฐะฝะดั. ะัะฝะพะฒะฝะฐั ัะปะพะถะฝะพััั ะฒ ัะพะผ, ััะพ ัะฝะฐัะฐะปะฐ ัะพะถะดะฐัััั ัะณะพะดะธัั ะธ ััะปะพะฒะธัะต, ะฐ ะณะพะปะพะฒะฐ โ ัะฐะผะฐั ะบััะฟะฝะฐั ัะฐััั โ ะฒัั ะพะดะธั ะฟะพัะปะตะดะฝะตะน. ะัะปะธ ัะพะดะพะฒะพะน ะบะฐะฝะฐะป ัะฐัะบััั ะฝะตะดะพััะฐัะพัะฝะพ ะธะปะธ ะฟัะพะดะฒะธะถะตะฝะธะต ะธะดัั ะฝะตัะฐะฒะฝะพะผะตัะฝะพ, ะฒะพะทะฝะธะบะฐัั ัะธัะบะธ ะดะปั ัะตะฑัะฝะบะฐ. ะะผะตะฝะฝะพ ะฟะพััะพะผั ะฒะพ ะผะฝะพะณะธั ัะธััะฐัะธัั ะฟัะตะดะฟะพััะตะฝะธะต ะพัะดะฐัััั ะฟะปะฐะฝะพะฒะพะผั ะบะตัะฐัะตะฒั ัะตัะตะฝะธั. ะ ะตัะตะฝะธะต ะฟัะธะฝะธะผะฐะตััั ะฝะฐ ะพัะฝะพะฒะฐะฝะธะธ ััะผะผะฐัะฝะพะน ะพัะตะฝะบะธ ัะฐะบัะพัะพะฒ.
ะะปั ัะฐััะผะพััะตะฝะธั ะตััะตััะฒะตะฝะฝัั ัะพะดะพะฒ ะฒะฐะถะฝั ััะพะบ ะฑะตัะตะผะตะฝะฝะพััะธ, ะฒะตั ัะตะฑัะฝะบะฐ, ัะธะฟ ัะฐะทะพะฒะพะณะพ ะฟัะตะดะปะตะถะฐะฝะธั ะธ ะพััััััะฒะธะต ะพัะปะพะถะฝะตะฝะธะน. ะะฑััะฝะพ ะฒัะฐั ัะฐะบะถะต ะพัะตะฝะธะฒะฐะตั, ัะพะถะฐะตั ะปะธ ะถะตะฝัะธะฝะฐ ะฒะฟะตัะฒัะต ะธ ะฝะฐัะบะพะปัะบะพ ะฟัะพะณะฝะพะทะธััะตะผะพ ะฑัะดะตั ัะตัะตะฝะธะต ัะพะดะพะฒ. ะะฐะปะธัะธะต ััะฑัะฐ ะฝะฐ ะผะฐัะบะต, ะบััะฟะฝัะน ะฟะปะพะด ะธะปะธ ัะทะบะธะน ัะฐะท ะผะพะณัั ััะฐัั ะพัะฝะพะฒะฐะฝะธะตะผ ะดะปั ะพะฟะตัะฐัะธะฒะฝะพะณะพ ัะพะดะพัะฐะทัะตัะตะฝะธั. ะ ะฝะตะบะพัะพััั ัะปััะฐัั ะดะพะฑะฐะฒะปััััั ัะฐะบัะพัั ัะพ ััะพัะพะฝั ัะตะฑัะฝะบะฐ, ะฝะฐะฟัะธะผะตั ะฟัะธะทะฝะฐะบะธ ะณะธะฟะพะบัะธะธ. ะงะตะผ ะฑะพะปััะต ัะฐะบัะพัะพะฒ ัะธัะบะฐ, ัะตะผ ะฑะพะปะตะต ะพะฟัะฐะฒะดะฐะฝะฝัะผ ััะฐะฝะพะฒะธััั ะบะตัะฐัะตะฒะพ ัะตัะตะฝะธะต.
ะะฝะพะณะดะฐ ะพะฑััะถะดะฐะตััั ะฒะพะทะผะพะถะฝะพััั ะฒะฝะตัะฝะตะณะพ ะฟะพะฒะพัะพัะฐ ะฟะปะพะดะฐ, ััะพะฑั ะฟะตัะตะฒะตััะธ ัะตะฑัะฝะบะฐ ะฒ ะณะพะปะพะฒะฝะพะต ะฟัะตะดะปะตะถะฐะฝะธะต. ะญัะพั ะฒะฐัะธะฐะฝั ะฟะพะดั ะพะดะธั ะฝะต ะฒัะตะผ ะธ ะฒัะฟะพะปะฝัะตััั ัะพะปัะบะพ ะฒ ััะปะพะฒะธัั ััะฐัะธะพะฝะฐัะฐ. ะะตะฝัะธะฝะต ะพะฑัััะฝััั ะฒะตัะพััะฝะพััั ััะฟะตั ะฐ ะธ ะฒะพะทะผะพะถะฝัะต ัะธัะบะธ, ะฐ ัะฐะบะถะต ััะพัะฝััั ะฟัะพัะธะฒะพะฟะพะบะฐะทะฐะฝะธั. ะัะปะธ ะฟะพะฒะพัะพั ัะดะฐัััั, ัะฐะฝัั ะฝะฐ ะตััะตััะฒะตะฝะฝัะต ัะพะดั ัะฒะตะปะธัะธะฒะฐัััั. ะัะปะธ ะฝะตั โ ะทะฐัะฐะฝะตะต ะฟะปะฐะฝะธััะตััั ะฑะตะทะพะฟะฐัะฝะฐั ัะฐะบัะธะบะฐ ัะพะดะพัะฐะทัะตัะตะฝะธั.
ะะฐ ะบะพะฝััะปััะฐัะธะธ ะฒะฐะถะฝะพ ะพะฑััะดะธัั, ะบะฐะบะธะต ะฟะฐัะฐะผะตััั ัะฐัะต ะฒัะตะณะพ ะฒะปะธััั ะฝะฐ ะฒัะฑะพั ะผะตัะพะดะฐ ัะพะดะพะฒ ะฟัะธ ัะฐะทะพะฒะพะผ ะฟัะตะดะปะตะถะฐะฝะธะธ.
-
ะัะตะดะฟะพะปะฐะณะฐะตะผะฐั ะผะฐััะฐ ะฟะปะพะดะฐ ะธ ะตั ัะพะพัะฒะตัััะฒะธะต ััะพะบั ะฑะตัะตะผะตะฝะฝะพััะธ
-
ะขะธะฟ ัะฐะทะพะฒะพะณะพ ะฟัะตะดะปะตะถะฐะฝะธั ะธ ะฟะพะปะพะถะตะฝะธะต ะฝะพะถะตะบ
-
ะ ะฐะทะผะตัั ะธ ัะพัะผะฐ ัะฐะทะฐ ะถะตะฝัะธะฝั ะฟะพ ะบะปะธะฝะธัะตัะบะพะน ะพัะตะฝะบะต
-
ะะฐะปะธัะธะต ััะฑัะฐ ะฝะฐ ะผะฐัะบะต ะธ ะพัะพะฑะตะฝะฝะพััะธ ะฟัะตะดัะดััะธั ัะพะดะพะฒ
-
ะกะพััะพัะฝะธะต ะฟะปะฐัะตะฝัั, ะฒะพะด ะธ ะฟะพะบะฐะทะฐัะตะปะธ ะฑะปะฐะณะพะฟะพะปััะธั ะฟะปะพะดะฐ

ะะพะฟะตัะตัะฝะพะต ะฟะพะปะพะถะตะฝะธะต: ะบะฐะบ ัะฐัะฟะพะทะฝะฐัั ะธ ะฟะพัะตะผั ะพะฝะพ ะฑัะฒะฐะตั
ะะพะฟะตัะตัะฝัะผ ะฝะฐะทัะฒะฐัั ะฟะพะปะพะถะตะฝะธะต, ะฟัะธ ะบะพัะพัะพะผ ัะตะฑัะฝะพะบ ะปะตะถะธั ะณะพัะธะทะพะฝัะฐะปัะฝะพ, ะฐ ะตะณะพ ะพัั ะฟะตัะตัะตะบะฐะตั ะพัั ะผะฐัะบะธ. ะ ัะฐะบะพะน ัะธััะฐัะธะธ ะณะพะปะพะฒะฐ ะฝะฐั ะพะดะธััั ั ะพะดะฝะพะน ััะพัะพะฝั ะถะธะฒะพัะฐ, ะฐ ัะณะพะดะธัั โ ั ะดััะณะพะน, ะธ ะฒะตะดััะฐั ัะฐััั ะฟะพ ัััะธ ะพััััััะฒัะตั. ะญัะพ ัะตะดะบะธะน ะฒะฐัะธะฐะฝั, ะฝะพ ะพะฝ ะธะผะตะตั ะฒะฐะถะฝะพะต ะทะฝะฐัะตะฝะธะต, ะฟะพัะพะผั ััะพ ัะฐะผะพะฟัะพะธะทะฒะพะปัะฝัะต ัะพะดั ะฟัะธ ัััะพะนัะธะฒะพะผ ะฟะพะฟะตัะตัะฝะพะผ ะฟะพะปะพะถะตะฝะธะธ ะฝะตะฒะพะทะผะพะถะฝั. ะะฑััะฝะพ ัะฐะบะพะน ะดะธะฐะณะฝะพะท ะฟะพะดัะฒะตัะถะดะฐะตััั ะฟัะธ ะฃะะ ะธะปะธ ะพัะผะพััะต, ะฐ ะฝะต ัะพะปัะบะพ ะฟะพ ะพัััะตะฝะธัะผ ะถะตะฝัะธะฝั. ะะฐะถะฝะพ ะฝะต ะฟัะณะฐัััั ะทะฐัะฐะฝะตะต, ะฟะพัะพะผั ััะพ ะธะฝะพะณะดะฐ ะฝะฐ ะฑะพะปะตะต ัะฐะฝะฝะธั ััะพะบะฐั ัะตะฑัะฝะพะบ ะผะพะถะตั ะทะฐะฝะธะผะฐัั ะฟะพะฟะตัะตัะฝะพะต ะฟะพะปะพะถะตะฝะธะต ะฒัะตะผะตะฝะฝะพ.
ะะฐ ะฟะพะทะดะฝะธั ััะพะบะฐั ะฝะตะบะพัะพััะต ะถะตะฝัะธะฝั ะพัะผะตัะฐัั ะฝะตะพะฑััะฝัั ัะพัะผั ะถะธะฒะพัะฐ ะธะปะธ ะพััััััะฒะธะต ัะธะฟะธัะฝะพะณะพ ะดะฐะฒะปะตะฝะธั ะฟะพะด ััะฑัะฐะผะธ. ะะฝะพะณะดะฐ ัะตัะดัะตะฑะธะตะฝะธะต ัะปะพะถะฝะตะต ะฒััะปััะฐัั ะฒ ะฟัะธะฒััะฝะพะน ัะพัะบะต, ะฐ ะบััะฟะฝัะต ัะฐััะธ ัะตะปะฐ ัะตะฑัะฝะบะฐ ะฟัะพััะฟัะฒะฐัััั ะฟะพ ะฑะพะบะฐะผ. ะะดะฝะฐะบะพ ัะฐะบะธะต ะฟัะธะทะฝะฐะบะธ ะฝะต ัะฒะปััััั ัะพัะฝะพะน ะดะธะฐะณะฝะพััะธะบะพะน, ะฟะพัะพะผั ััะพ ะทะฐะฒะธััั ะพั ะบะพะฝััะธัััะธะธ, ัะพะฝััะฐ ะผะฐัะบะธ ะธ ัะฐัะฟะพะปะพะถะตะฝะธั ะฟะปะฐัะตะฝัั. ะะฐะถะต ะพะฟััะฝัะต ะฐะบััะตััะบะธะต ะฟัะธัะผั ััะตะฑััั ะฟะพะดัะฒะตัะถะดะตะฝะธั ะฃะะ. ะัะปะธ ะตััั ัะพะผะฝะตะฝะธั, ะปัััะต ะพะฑัะฐัะธัััั ะฝะฐ ะฒะฝะตะฟะปะฐะฝะพะฒัะน ะพัะผะพัั, ััะพะฑั ัะฝััั ััะตะฒะพะณั.
ะัะธัะธะฝั ะฟะพะฟะตัะตัะฝะพะณะพ ะฟะพะปะพะถะตะฝะธั ัะฐะทะฝะพะพะฑัะฐะทะฝั ะธ ัะฐััะพ ัะฒัะทะฐะฝั ั ัะตะผ, ััะพ ัะตะฑัะฝะบั ัััะดะฝะพ ะทะฐะฝััั ะฟัะพะดะพะปัะฝัั ะพัั. ะญัะพ ะผะพะถะตั ะฑััั ัะฒัะทะฐะฝะพ ั ะพัะพะฑะตะฝะฝะพัััะผะธ ัะพัะผั ะผะฐัะบะธ ะธะปะธ ะฝะฐะปะธัะธะตะผ ะฟะตัะตะณะพัะพะดะบะธ, ั ะผะธะพะผะฐะผะธ, ั ะฟัะตะดะปะตะถะฐะฝะธะตะผ ะฟะปะฐัะตะฝัั. ะขะฐะบะถะต ะฒะปะธัะตั ะบะพะปะธัะตััะฒะพ ะพะบะพะปะพะฟะปะพะดะฝัั ะฒะพะด: ะธะทะฑััะพะบ ะฟะพะฒััะฐะตั ะฟะพะดะฒะธะถะฝะพััั, ะฐ ะฒััะฐะถะตะฝะฝัะน ะดะตัะธัะธั ะพะณัะฐะฝะธัะธะฒะฐะตั ะดะฒะธะถะตะฝะธั ะธ ัะธะบัะฐัะธั. ะัะธ ะผะฝะพะณะพะฟะปะพะดะฝะพะน ะฑะตัะตะผะตะฝะฝะพััะธ ะฒะตัะพััะฝะพััั ะฝะตััะฐะฝะดะฐััะฝัั ะฟะพะปะพะถะตะฝะธะน ัะพะถะต ะฒััะต. ะ ะบะฐะถะดะพะผ ัะปััะฐะต ะฒัะฐั ะธัะตั ัะฐะบัะพั, ะบะพัะพััะน ะผะพะถะตั ะฟะพะฒะปะธััั ะฝะฐ ัะฐะบัะธะบั ัะพะดะพะฒ.
ะัะปะธ ะฟะพะฟะตัะตัะฝะพะต ะฟะพะปะพะถะตะฝะธะต ัะพั ัะฐะฝัะตััั ะฟะพัะปะต 36โ37 ะฝะตะดะตะปั, ัะฐัะต ะฒัะตะณะพ ะทะฐัะฐะฝะตะต ะพะฑััะถะดะฐัั ะฟะปะฐะฝ ะบะตัะฐัะตะฒะฐ ัะตัะตะฝะธั. ะัะธ ััะพะผ ะถะตะฝัะธะฝะต ะพะฑัััะฝััั, ะบะฐะบะธะต ัะธะผะฟัะพะผั ััะตะฑััั ััะพัะฝะพะณะพ ะพะฑัะฐัะตะฝะธั, ะฝะฐะฟัะธะผะตั ะฟะพะดะพะทัะตะฝะธะต ะฝะฐ ะธะทะปะธัะธะต ะฒะพะด ะธะปะธ ะบัะพะฒัะฝะธัััะต ะฒัะดะตะปะตะฝะธั. ะะฐะถะฝะพ, ััะพ ัะฒะพะตะฒัะตะผะตะฝะฝะพะต ะฟะปะฐะฝะธัะพะฒะฐะฝะธะต ะฟะพะทะฒะพะปัะตั ะธะทะฑะตะถะฐัั ัะบัััะตะฝะฝะพะน ะพะฟะตัะฐัะธะธ ะธ ัะฝะธะทะธัั ัะธัะบะธ.
ะ ะพะดั ะฟัะธ ะฟะพะฟะตัะตัะฝะพะผ ะฟะพะปะพะถะตะฝะธะธ: ัะฐะบัะธะบะฐ ะธ ะฑะตะทะพะฟะฐัะฝะพััั
ะัะธ ัััะพะนัะธะฒะพะผ ะฟะพะฟะตัะตัะฝะพะผ ะฟะพะปะพะถะตะฝะธะธ ะตััะตััะฒะตะฝะฝัะต ัะพะดั ะฝะตะฒะพะทะผะพะถะฝั, ะฟะพัะพะผั ััะพ ัะตะฑัะฝะพะบ ะฝะต ะผะพะถะตั ะฟัะพะนัะธ ัะพะดะพะฒัะต ะฟััะธ ะฒ ัะฐะบะพะผ ัะฐัะฟะพะปะพะถะตะฝะธะธ. ะะตะดััะฐั ัะฐััั ะฝะต ัะพัะผะธััะตััั, ะฐ ะฟะพะฟััะบะฐ ัะพะดะพัะฐะทัะตัะตะฝะธั ัะตัะตะท ะตััะตััะฒะตะฝะฝัะต ะฟััะธ ัะพะทะดะฐัั ะฒััะพะบะธะน ัะธัะบ ะพัะปะพะถะฝะตะฝะธะน. ะะพััะพะผั ััะฐะฝะดะฐััะฝะพะน ัะฐะบัะธะบะพะน ัะฒะปัะตััั ะบะตัะฐัะตะฒะพ ัะตัะตะฝะธะต. ะ ะฑะพะปััะธะฝััะฒะต ัะปััะฐะตะฒ ะพะฟะตัะฐัะธั ะฟะปะฐะฝะธััะตััั ะทะฐัะฐะฝะตะต, ััะพะฑั ะถะตะฝัะธะฝะฐ ะฟะพัััะฟะธะปะฐ ะฒ ััะฐัะธะพะฝะฐั ะฒ ัะฟะพะบะพะนะฝะพะผ ัะตะถะธะผะต. ะญัะพ ะฟะพะฒััะฐะตั ะฑะตะทะพะฟะฐัะฝะพััั ะธ ัะผะตะฝััะฐะตั ัััะตัั.
ะะฐัะฒะบะฐ ะฟัะธะฝััะฐ

ะะปะฐะฝะธัะพะฒะฐะฝะธะต ะพะฟะตัะฐัะธะธ ะฒะบะปััะฐะตั ะพัะตะฝะบั ััะพะบะฐ, ัะพััะพัะฝะธั ะฟะปะฐัะตะฝัั, ะฐะฝะฐะปะธะทะพะฒ ะบัะพะฒะธ ะธ ะพะฑัะตะณะพ ัะฐะผะพััะฒััะฒะธั ะฑะตัะตะผะตะฝะฝะพะน. ะขะฐะบะถะต ััะพัะฝััั ะฝะฐะปะธัะธะต ัะพะฟััััะฒัััะธั ะทะฐะฑะพะปะตะฒะฐะฝะธะน ะธ ะฒัะฑะธัะฐัั ะพะฟัะธะผะฐะปัะฝัะน ะฒะธะด ะฐะฝะตััะตะทะธะธ. ะะตะฝัะธะฝะต ะพะฑัััะฝััั, ะบะฐะบ ะฑัะดะตั ะฟัะพั ะพะดะธัั ะฟะพะดะณะพัะพะฒะบะฐ ะธ ะบะฐะบะธะต ะฒะตัะธ ะฒะฐะถะฝะพ ะธะผะตัั ั ัะพะฑะพะน. ะะพัะปะต ะพะฟะตัะฐัะธะธ ะพะฑััะฝะพ ะฟัะตะดััะผะพััะตะฝะพ ะฝะฐะฑะปัะดะตะฝะธะต ะฒ ะฟะฐะปะฐัะต, ะบะพะฝััะพะปั ะฑะพะปะธ ะธ ัะฐะฝะฝัั ะฐะบัะธะฒะธะทะฐัะธั ะฟะพ ะฟะพะบะฐะทะฐะฝะธัะผ. ะ ัะพะฒัะตะผะตะฝะฝัั ััะปะพะฒะธัั ะฑะพะปััะธะฝััะฒะพ ะฟะฐัะธะตะฝัะพะบ ะฒะพัััะฐะฝะฐะฒะปะธะฒะฐัััั ะดะพััะฐัะพัะฝะพ ะฑััััะพ ะฟัะธ ะพััััััะฒะธะธ ะพัะปะพะถะฝะตะฝะธะน.
ะ ะฝะตะบะพัะพััั ัะปััะฐัั ะดะพ ะฝะฐัะฐะปะฐ ัะพะดะพะฒ ะฒัะฐั ะผะพะถะตั ะพะฑััะดะธัั ะฒะพะทะผะพะถะฝะพััั ะฒะฝะตัะฝะตะณะพ ะฟะพะฒะพัะพัะฐ, ะตัะปะธ ะฝะตั ะฟัะพัะธะฒะพะฟะพะบะฐะทะฐะฝะธะน. ะะพ ะฟัะธ ะฟะพะฟะตัะตัะฝะพะผ ะฟะพะปะพะถะตะฝะธะธ ะฝะฐ ะฟะพะทะดะฝะตะผ ััะพะบะต ััะฟะตั ะทะฐะฒะธัะธั ะพั ะฟัะธัะธะฝ, ะบะพัะพััะต ัะดะตัะถะธะฒะฐัั ัะตะฑัะฝะบะฐ ะฒ ัะฐะบะพะน ะฟะพะทะต. ะัะปะธ ะฟัะธัะธะฝะฐ โ ะฟัะตะดะปะตะถะฐะฝะธะต ะฟะปะฐัะตะฝัั ะธะปะธ ะฒััะฐะถะตะฝะฝะฐั ะฐะฝะพะผะฐะปะธั ะผะฐัะบะธ, ะฟะพะฒะพัะพั ะพะฑััะฝะพ ะฝะต ะฒัะฟะพะปะฝััั. ะขะฐะบะถะต ะฟะพะฒะพัะพั ะฝะต ะดะตะปะฐัั ะฟัะธ ะฟัะธะทะฝะฐะบะฐั ัััะฐะดะฐะฝะธั ะฟะปะพะดะฐ ะธะปะธ ะดััะณะธั ัะตัััะทะฝัั ัะธัะบะฐั . ะะพััะพะผั ัะตัะตะฝะธะต ะฒัะตะณะดะฐ ะธะฝะดะธะฒะธะดัะฐะปัะฝะพ ะธ ะพะฟะธัะฐะตััั ะฝะฐ ะผะตะดะธัะธะฝัะบัั ะฑะตะทะพะฟะฐัะฝะพััั.
ะะปั ะฑัะดััะตะน ะผะฐะผั ะฒะฐะถะฝะพ ะฟะพะฝะธะผะฐัั, ััะพ ะพะฟะตัะฐัะธั ะฒ ัะฐะบะพะน ัะธััะฐัะธะธ โ ััะพ ะฝะต ยซะฟัะพะฒะฐะปยป, ะฐ ัะฐัะธะพะฝะฐะปัะฝัะน ัะฟะพัะพะฑ ะทะฐัะธัะธัั ะทะดะพัะพะฒัะต ัะตะฑัะฝะบะฐ ะธ ัะฒะพั. ะะพะดะณะพัะพะฒะปะตะฝะฝะพััั ะบ ะฟะปะฐะฝั ัะพะดะพะฒ ัะฝะธะถะฐะตั ััะตะฒะพะถะฝะพััั ะธ ะฟะพะผะพะณะฐะตั ะปัััะต ัะฟัะฐะฒะปััััั ั ะพะถะธะดะฐะฝะธะตะผ. ะ ะบะปะธะฝะธะบะต ะผะพะถะฝะพ ะทะฐัะฐะฝะตะต ะพะฑััะดะธัั ะฒะพะฟัะพัั ะฟะพัะปะตะพะฟะตัะฐัะธะพะฝะฝะพะณะพ ัั ะพะดะฐ, ะณััะดะฝะพะณะพ ะฒัะบะฐัะผะปะธะฒะฐะฝะธั ะธ ะบะพะฝัะฐะบัะฐ ั ะผะฐะปััะพะผ.
ะะพัะพะต ะฟะพะปะพะถะตะฝะธะต: ะฟัะพะผะตะถััะพัะฝัะน ะฒะฐัะธะฐะฝั ะธ ะฒะพะทะผะพะถะฝัะต ััะตะฝะฐัะธะธ
ะะพััะผ ะฟะพะปะพะถะตะฝะธะตะผ ะฝะฐะทัะฒะฐัั ัะธััะฐัะธั, ะบะพะณะดะฐ ัะตะฑัะฝะพะบ ัะฐัะฟะพะปะพะถะตะฝ ะฟะพะด ัะณะปะพะผ: ะฝะต ัััะพะณะพ ะฒะตััะธะบะฐะปัะฝะพ ะธ ะฝะต ัััะพะณะพ ะณะพัะธะทะพะฝัะฐะปัะฝะพ. ะญัะพ ะฟัะพะผะตะถััะพัะฝัะน ะฒะฐัะธะฐะฝั ะผะตะถะดั ะฟัะพะดะพะปัะฝัะผ ะธ ะฟะพะฟะตัะตัะฝัะผ ะฟะพะปะพะถะตะฝะธะตะผ. ะะฐ ัะฐะฝะฝะธั ััะพะบะฐั ะบะพัะฐั ะฟะพะทะธัะธั ะผะพะถะตั ะฑััั ะฒัะตะผะตะฝะฝะพะน ะธ ะปะตะณะบะพ ัะผะตะฝััััั ะฟัะธ ะดะฒะธะถะตะฝะธัั ะฟะปะพะดะฐ. ะะฐ ะฟะพะทะดะฝะธั ััะพะบะฐั ะพะฝะฐ ะฒัััะตัะฐะตััั ัะตะดะบะพ, ะฝะพ ััะตะฑัะตั ะฒะฝะธะผะฐะฝะธั, ะฟะพัะพะผั ััะพ ะผะพะถะตั ะฟะตัะตะนัะธ ะฒ ะฟะพะฟะตัะตัะฝะพะต ะฟะพะปะพะถะตะฝะธะต. ะะธะฐะณะฝะพะท ะพะฑััะฝะพ ััะพัะฝัะตััั ะฝะฐ ะฃะะ ะธ ะฟัะธ ะฐะบััะตััะบะพะผ ะพัะผะพััะต.
ะะพัะพะต ะฟะพะปะพะถะตะฝะธะต ะฑัะฒะฐะตั ัััะพะนัะธะฒัะผ ะธะปะธ ะฝะตััะฐะฑะธะปัะฝัะผ. ะะตััะฐะฑะธะปัะฝะพะต ะพะทะฝะฐัะฐะตั, ััะพ ัะตะฑัะฝะพะบ ัะฐััะพ ะผะตะฝัะตั ะฟะพะทั ะธ ยซัะบะพะปัะทะธัยป ะฒ ัะฐะทะฝัะต ะฝะฐะฟัะฐะฒะปะตะฝะธั. ะขะฐะบะพะน ะฒะฐัะธะฐะฝั ะผะพะถะตั ะฒัััะตัะฐัััั ะฟัะธ ะฟะพะฒััะตะฝะฝะพะผ ะบะพะปะธัะตััะฒะต ะพะบะพะปะพะฟะปะพะดะฝัั ะฒะพะด ะธะปะธ ะฟัะธ ัะฝะธะถะตะฝะธะธ ัะพะฝััะฐ ะผะฐัะบะธ. ะฃััะพะนัะธะฒะพะต ะบะพัะพะต ะฟะพะปะพะถะตะฝะธะต ัะฐัะต ัะฒัะทะฐะฝะพ ั ัะฐะบัะพัะพะผ, ะบะพัะพััะน ะผะตัะฐะตั ัะตะฑัะฝะบั ะทะฐะฝััั ะฟัะพะดะพะปัะฝัั ะพัั. ะัะฐั ะพัะตะฝะธะฒะฐะตั, ะตััั ะปะธ ะฒะพะทะผะพะถะฝะพััั ัะฐะผะพััะพััะตะปัะฝะพะณะพ ะฟะตัะตั ะพะดะฐ ะฒ ะณะพะปะพะฒะฝะพะต ะฟัะตะดะปะตะถะฐะฝะธะต.
ะขะฐะบัะธะบะฐ ัะพะดะพะฒ ะฟัะธ ะบะพัะพะผ ะฟะพะปะพะถะตะฝะธะธ ะทะฐะฒะธัะธั ะพั ััะพะบะฐ ะธ ัะพะณะพ, ะฝะฐัะบะพะปัะบะพ ะฑะปะธะทะบะพ ัะตะฑัะฝะพะบ ะบ ะฟัะพะดะพะปัะฝะพะผั ะฟะพะปะพะถะตะฝะธั. ะัะปะธ ัะณะพะป ะฝะตะฑะพะปััะพะน ะธ ะตััั ัะตะฝะดะตะฝัะธั ะบ ะณะพะปะพะฒะฝะพะผั ะฟัะตะดะปะตะถะฐะฝะธั, ะฒัะฐั ะผะพะถะตั ะฝะฐะฑะปัะดะฐัั ะธ ะฝะฐะทะฝะฐัะธัั ะบะพะฝััะพะปั ะฒ ะดะธะฝะฐะผะธะบะต. ะัะปะธ ะถะต ะฟะพะปะพะถะตะฝะธะต ะพััะฐัััั ะฝะตััะฐะฑะธะปัะฝัะผ ะฝะฐ ะฟะพะทะดะฝะตะผ ััะพะบะต, ะพะฑััะถะดะฐัั ะฒะฐัะธะฐะฝัั ะฒะผะตัะฐัะตะปัััะฒะฐ ะธะปะธ ะฟะปะฐะฝ ะพะฟะตัะฐัะธะธ. ะะฝะพะณะดะฐ ะฒะพะทะผะพะถะฝะพ ะฒะฝะตัะฝะตะต ะฒัะฐัะตะฝะธะต, ะฝะพ ัะพะปัะบะพ ะฟัะธ ะฝะฐะปะธัะธะธ ััะปะพะฒะธะน ะธ ะฒ ััะฐัะธะพะฝะฐัะต. ะะฐะถะฝะพ ััะธััะฒะฐัั, ััะพ ะฑะตะทะพะฟะฐัะฝะพััั ะฒัะตะณะดะฐ ะฟัะธะพัะธัะตัะฝะตะต ัััะตะผะปะตะฝะธั ะบ ะตััะตััะฒะตะฝะฝัะผ ัะพะดะฐะผ.
ะะตะฝัะธะฝะต ะฟะพะปะตะทะฝะพ ะทะฐัะฐะฝะตะต ะทะฝะฐัั, ะบะฐะบะธะต ัะพััะพัะฝะธั ัะฐัะต ะฒัะตะณะพ ะฐััะพัะธะธัะพะฒะฐะฝั ั ะบะพััะผ ะฟะพะปะพะถะตะฝะธะตะผ ะฟะปะพะดะฐ.
-
ะัะพะฑะตะฝะฝะพััะธ ัะพัะผั ะผะฐัะบะธ, ะฒะบะปััะฐั ะฟะตัะตะณะพัะพะดะบะธ ะธ ะฒััะฐะถะตะฝะฝัั ะฐัะธะผะผะตััะธั
-
ะฃะทะบะธะน ะธะปะธ ะฝะตััะฐะฝะดะฐััะฝะพ ััะพัะผะธัะพะฒะฐะฝะฝัะน ัะฐะท
-
ะะฝะพะณะพะฒะพะดะธะต ะธะปะธ ะฒััะฐะถะตะฝะฝะพะต ะผะฐะปะพะฒะพะดะธะต
-
ะะฐะปะธัะธะต ะผะธะพะผ ะธ ะดััะณะธั ะพะฑััะผะฝัั ะพะฑัะฐะทะพะฒะฐะฝะธะน ะฒ ะผะฐัะบะต
-
ะะฝะพะณะพะฟะปะพะดะฝะฐั ะฑะตัะตะผะตะฝะฝะพััั ะธ ะพะณัะฐะฝะธัะตะฝะธะต ะฟัะพัััะฐะฝััะฒะฐ
ะะพัะตะผั ัะตะฑัะฝะพะบ ะทะฐะฝะธะผะฐะตั ะฝะตะพะฑััะฝะพะต ะฟะพะปะพะถะตะฝะธะต: ะพัะฝะพะฒะฝัะต ะฟัะธัะธะฝั
ะะพะณะดะฐ ัะตะฑัะฝะพะบ ะฝะต ัะฐัะฟะพะปะฐะณะฐะตััั ะณะพะปะพะฒะบะพะน ะฒะฝะธะท, ััะพ ัะฐััะพ ัะฒัะทะฐะฝะพ ั ััะปะพะฒะธัะผะธ ะฒะฝัััะธ ะผะฐัะบะธ ะธ ะพัะพะฑะตะฝะฝะพัััะผะธ ะพัะณะฐะฝะธะทะผะฐ ะผะฐัะตัะธ. ะัะฐัะธ ัะฐััะผะฐััะธะฒะฐัั ััะฐะทั ะฝะตัะบะพะปัะบะพ ะณััะฟะฟ ัะฐะบัะพัะพะฒ: ะฐะฝะฐัะพะผะธัะตัะบะธะต, ััะฝะบัะธะพะฝะฐะปัะฝัะต ะธ ัะฒัะทะฐะฝะฝัะต ั ัะตัะตะฝะธะตะผ ะฑะตัะตะผะตะฝะฝะพััะธ. ะะฝะพะณะดะฐ ะฟัะธัะธะฝะฐ ะพัะตะฒะธะดะฝะฐ, ะฝะฐะฟัะธะผะตั ะฟัะธ ะฐะฝะพะผะฐะปัะฝะพะผ ัััะพะตะฝะธะธ ะผะฐัะบะธ ะธะปะธ ะฟัะตะดะปะตะถะฐะฝะธะธ ะฟะปะฐัะตะฝัั. ะ ะดััะณะธั ัะปััะฐัั ัะพัะฝัั ะฟัะธัะธะฝั ะพะฟัะตะดะตะปะธัั ัะปะพะถะฝะพ, ะธ ัะพะณะดะฐ ะฐะบัะตะฝั ะดะตะปะฐัั ะฝะฐ ะบะพะฝััะพะปะต ัะธัะบะพะฒ. ะะฐะถะฝะพ ะฟะพะผะฝะธัั, ััะพ ะฝะตะพะฑััะฝะพะต ะฟะพะปะพะถะตะฝะธะต ะฝะต ะฒัะตะณะดะฐ ะพะทะฝะฐัะฐะตั ะฟะฐัะพะปะพะณะธั ั ัะตะฑัะฝะบะฐ.
ะกััะพะตะฝะธะต ัะฐะทะฐ ะธ ะผะฐัะบะธ ะผะพะถะตั ะฒะปะธััั ะฝะฐ ัะพ, ะบะฐะบ ัะตะฑัะฝะบั ัะดะพะฑะฝะตะต ยซัะปะตััััยป ะฝะฐ ะฟะพะทะดะฝะตะผ ััะพะบะต. ะัะปะธ ัะฐะท ัะทะบะธะน ะธะปะธ ะธะผะตะตั ะฒััะฐะถะตะฝะฝัะต ะพัะพะฑะตะฝะฝะพััะธ ัะพัะผั, ัะตะฑัะฝะพะบ ะผะพะถะตั ะดะพะปััะต ัะพั ัะฐะฝััั ะฝะตััะฐะฝะดะฐััะฝัั ะฟะพะทะธัะธั. ะะฝะฐะปะพะณะธัะฝะพ, ะฟัะธ ะฟะตัะตะณะพัะพะดะบะต ะผะฐัะบะธ ะธะปะธ ะดััะณะธั ะฐะฝะพะผะฐะปะธัั ัะพัะผั ะผะฐัะบะธ ะฟัะพัััะฐะฝััะฒะพ ัะฐัะฟัะตะดะตะปัะตััั ะฝะตัะฐะฒะฝะพะผะตัะฝะพ. ะะธะพะผะฐัะพะทะฝัะต ัะทะปั ัะฐะบะถะต ะผะพะณัั ะธะทะผะตะฝััั ะบะพะฝัะธะณััะฐัะธั ะฟะพะปะพััะธ ะผะฐัะบะธ. ะัะต ััะธ ัะฐะบัะพัั ะฒัะฐั ะพัะตะฝะธะฒะฐะตั ะฟะพ ะดะฐะฝะฝัะผ ะฃะะ ะธ ะพัะผะพััะฐ.
ะะพะปะธัะตััะฒะพ ะพะบะพะปะพะฟะปะพะดะฝัั ะฒะพะด ะฒะปะธัะตั ะฝะฐ ะฟะพะดะฒะธะถะฝะพััั ะฟะปะพะดะฐ. ะัะธ ะผะฝะพะณะพะฒะพะดะธะธ ัะตะฑัะฝะพะบ ะผะพะถะตั ะดะพะปััะต ะพััะฐะฒะฐัััั ะพัะตะฝั ะฐะบัะธะฒะฝัะผ ะธ ะฝะต ัะธะบัะธัะพะฒะฐัััั ะฒ ะณะพะปะพะฒะฝะพะผ ะฟัะตะดะปะตะถะฐะฝะธะธ. ะัะธ ะผะฐะปะพะฒะพะดะธะธ, ะฝะฐะพะฑะพัะพั, ะดะฒะธะถะตะฝะธั ะพะณัะฐะฝะธัะตะฝั, ะธ ะตัะปะธ ัะตะฑัะฝะพะบ ัะถะต ะทะฐะฝัะป ะฝะตัะดะพะฑะฝัั ะฟะพะทะธัะธั, ะตะผั ัััะดะฝะตะต ัะฐะทะฒะตัะฝััััั. ะขะฐะบะถะต ัะพะปั ะธะณัะฐะตั ัะพะฝัั ะผะฐัะบะธ ะธ ัะพััะพัะฝะธะต ะตั ััะตะฝะพะบ, ะพัะพะฑะตะฝะฝะพ ะฟัะธ ะฟะพะฒัะพัะฝัั ะฑะตัะตะผะตะฝะฝะพัััั . ะ ะฝะตะบะพัะพััั ัะปััะฐัั ะฒะปะธัะตั ะธ ัะฐัะฟะพะปะพะถะตะฝะธะต ะฟะปะฐัะตะฝัั.
ะัะดะตะปัะฝะพะน ะณััะฟะฟะพะน ะฟัะธัะธะฝ ัะฒะปััััั ะพัะพะฑะตะฝะฝะพััะธ ัะฐะผะพะน ะฑะตัะตะผะตะฝะฝะพััะธ, ะฝะฐะฟัะธะผะตั ะผะฝะพะณะพะฟะปะพะดะธะต ะธะปะธ ะฟัะตะถะดะตะฒัะตะผะตะฝะฝัะต ัะพะดั. ะัะธ ะดะฒะพะนะฝะต ะธะปะธ ััะพะนะฝะต ะฟัะพัััะฐะฝััะฒะฐ ะผะตะฝััะต, ะธ ะฟะพะทะธัะธะธ ะดะตัะตะน ะผะพะณัั ะฑััั ัะฐะทะฝะพะพะฑัะฐะทะฝัะผะธ. ะัะปะธ ัะพะดั ะฝะฐัะธะฝะฐัััั ัะฐะฝััะต ััะพะบะฐ, ัะตะฑัะฝะพะบ ะผะพะถะตั ะฝะต ััะฟะตัั ะทะฐะฝััั ะณะพะปะพะฒะฝะพะต ะฟะพะปะพะถะตะฝะธะต. ะะฝะพะณะดะฐ ะฝะตะพะฑััะฝะฐั ะฟะพะทะธัะธั ัะพัะตัะฐะตััั ั ะฒัะพะถะดัะฝะฝัะผะธ ะพัะพะฑะตะฝะฝะพัััะผะธ ัะฐะทะฒะธัะธั ะฟะปะพะดะฐ, ะฝะพ ััะพ ะดะฐะปะตะบะพ ะฝะต ัะฐะผัะน ัะฐัััะน ััะตะฝะฐัะธะน. ะะพััะพะผั ะดะธะฐะณะฝะพััะธะบะฐ ะฒัะตะณะดะฐ ะบะพะผะฟะปะตะบัะฝะฐั ะธ ะฝะฐะฟัะฐะฒะปะตะฝะฐ ะฝะฐ ััะพัะฝะตะฝะธะต ัะธััะฐัะธะธ.
ะะฐะบ ะฒัะฐัะธ ะพะฟัะตะดะตะปััั ะฟะพะปะพะถะตะฝะธะต ะฟะปะพะดะฐ
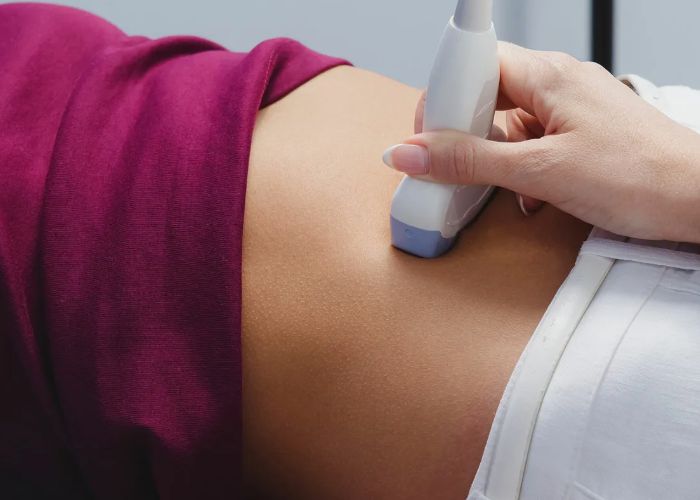
ะะพะปะพะถะตะฝะธะต ัะตะฑัะฝะบะฐ ะผะพะถะฝะพ ะฟัะตะดะฟะพะปะพะถะธัั ะฟะพ ะถะฐะปะพะฑะฐะผ ะธ ะพัััะตะฝะธัะผ ะถะตะฝัะธะฝั, ะฝะพ ะฝะฐะดัะถะฝะพ ะพะฟัะตะดะตะปะธัั ะตะณะพ ะฟะพะผะพะณะฐะตั ะผะตะดะธัะธะฝัะบะฐั ะพัะตะฝะบะฐ. ะัะฐั ะธัะฟะพะปัะทัะตั ะฝะฐััะถะฝัะต ะฐะบััะตััะบะธะต ะฟัะธัะผั, ััะพะฑั ะฟัะพััะฟะฐัั, ะณะดะต ัะฐัะฟะพะปะพะถะตะฝั ะณะพะปะพะฒะฐ, ัะฟะธะฝะบะฐ ะธ ัะณะพะดะธัั. ะะพะฟะพะปะฝะธัะตะปัะฝะพ ะพัะตะฝะธะฒะฐัั ะฒััะพัั ััะพัะฝะธั ะดะฝะฐ ะผะฐัะบะธ ะธ ัะพะฝัั ะผััั. ะญัะธ ะผะตัะพะดั ะพัะพะฑะตะฝะฝะพ ะธะฝัะพัะผะฐัะธะฒะฝั ะฒ ััะตััะตะผ ััะธะผะตัััะต, ะบะพะณะดะฐ ะบััะฟะฝัะต ัะฐััะธ ะฟะปะพะดะฐ ั ะพัะพัะพ ะพะฟัะตะดะตะปััััั. ะะพ ัะพัะฝะพััั ะทะฐะฒะธัะธั ะพั ัะตะปะพัะปะพะถะตะฝะธั, ะบะพะปะธัะตััะฒะฐ ะฒะพะด ะธ ัะฐัะฟะพะปะพะถะตะฝะธั ะฟะปะฐัะตะฝัั.
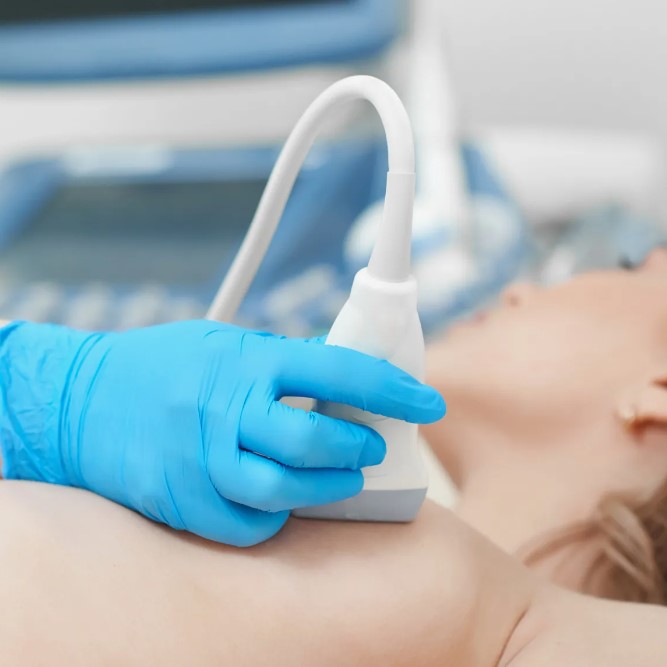
ะฃะะ ะพััะฐัััั ะพัะฝะพะฒะฝัะผ ัะฟะพัะพะฑะพะผ ะฟะพะดัะฒะตัะถะดะตะฝะธั ะฟะพะปะพะถะตะฝะธั ะธ ะฟัะตะดะปะตะถะฐะฝะธั. ะะฝะพ ะฟะพะทะฒะพะปัะตั ัะพัะฝะพ ัะฒะธะดะตัั, ะณะดะต ะฝะฐั ะพะดะธััั ะณะพะปะพะฒะบะฐ, ะบะฐะบ ะปะตะถะธั ัะฟะธะฝะบะฐ, ะธ ััะพัะฝะธัั ะฒะฐัะธะฐะฝั ะฟัะตะดะปะตะถะฐะฝะธั ะฟัะธ ัะฐะทะพะฒะพะน ะฟะพะทะธัะธะธ. ะขะฐะบะถะต ะฝะฐ ะฃะะ ะพัะตะฝะธะฒะฐัั ะบะพะปะธัะตััะฒะพ ะพะบะพะปะพะฟะปะพะดะฝัั ะฒะพะด, ะฟะพะปะพะถะตะฝะธะต ะฟะปะฐัะตะฝัั ะธ ะฟัะตะดะฟะพะปะพะถะธัะตะปัะฝัะน ะฒะตั ัะตะฑัะฝะบะฐ. ะญัะธ ะฟะฐัะฐะผะตััั ะฝะฐะฟััะผัั ะฒะปะธััั ะฝะฐ ัะฐะบัะธะบั ะฒะตะดะตะฝะธั ะฑะตัะตะผะตะฝะฝะพััะธ ะธ ะฟะปะฐะฝ ัะพะดะพะฒ. ะะพ ัััะธ, ะฃะะ ะดะฐัั ยซะบะฐัััยป ััะปะพะฒะธะน, ะฒ ะบะพัะพััั ัะตะฑัะฝะพะบ ะณะพัะพะฒะธััั ะบ ัะพะถะดะตะฝะธั.
ะ ะฝะตะบะพัะพััั ัะปััะฐัั ะฒัะฐั ะดะพะฟะพะปะฝะธัะตะปัะฝะพ ะพัะธะตะฝัะธััะตััั ะฝะฐ ะฐััะบัะปััะฐัะธั โ ะฒััะปััะธะฒะฐะฝะธะต ัะตัะดัะตะฑะธะตะฝะธั ะฟะปะพะดะฐ. ะขะพัะบะฐ ะปัััะตะณะพ ะฒััะปััะธะฒะฐะฝะธั ะผะพะถะตั ะบะพัะฒะตะฝะฝะพ ะฟะพะดัะบะฐะทะฐัั, ะณะดะต ะฝะฐั ะพะดะธััั ัะฟะธะฝะบะฐ. ะะดะฝะฐะบะพ ััะพั ะผะตัะพะด ะฝะต ะทะฐะผะตะฝัะตั ะฃะะ, ะฐ ะปะธัั ะดะพะฟะพะปะฝัะตั ะพะฑััั ะพัะตะฝะบั. ะัะธ ะฝะตััะฐะฝะดะฐััะฝัั ะฟะพะปะพะถะตะฝะธัั ัะตัะดัะตะฑะธะตะฝะธะต ะดะตะนััะฒะธัะตะปัะฝะพ ะธะฝะพะณะดะฐ ัะปััะฝะพ ั ัะถะต, ะฝะพ ััะพ ะฝะต ะฒัะตะณะดะฐ ะพะทะฝะฐัะฐะตั ะฟัะพะฑะปะตะผั. ะะฐะถะฝะพ, ััะพ ะปัะฑะพะน ัะพะผะฝะธัะตะปัะฝัะน ะฟัะธะทะฝะฐะบ ััะตะฑัะตั ะฟัะพะฒะตัะบะธ, ะฐ ะฝะต ะดะพะณะฐะดะพะบ.
ะงัะพะฑั ะดะธะฐะณะฝะพััะธะบะฐ ะฑัะปะฐ ะผะฐะบัะธะผะฐะปัะฝะพ ะฟะพะปะตะทะฝะพะน, ะฑะตัะตะผะตะฝะฝะพะน ััะพะธั ะฟัะธั ะพะดะธัั ะฝะฐ ะฟัะธัะผ ะฟะพะดะณะพัะพะฒะปะตะฝะฝะพะน ะธ ะทะฝะฐัั, ะบะฐะบะธะต ะดะฐะฝะฝัะต ะพะฑััะฝะพ ััะพัะฝััั.
-
ะกัะพะบ ะฑะตัะตะผะตะฝะฝะพััะธ ะธ ัะตะทัะปััะฐัั ะฟะพัะปะตะดะฝะตะณะพ ะฃะะ
-
ะฅะฐัะฐะบัะตั ัะตะฒะตะปะตะฝะธะน ะธ ะธะทะผะตะฝะตะฝะธั ะพัััะตะฝะธะน ะทะฐ ะฟะพัะปะตะดะฝะธะต ะฝะตะดะตะปะธ
-
ะะฐะปะธัะธะต ะฑะพะปะตะน, ัะพะฝััะฐ ะผะฐัะบะธ, ัะฟะธะทะพะดะพะฒ ะบัะพะฒัะฝะธัััั ะฒัะดะตะปะตะฝะธะน
-
ะะตัะตะฝะตััะฝะฝัะต ะพะฟะตัะฐัะธะธ ะฝะฐ ะผะฐัะบะต ะธ ะธััะพัะธั ะฟัะตะดัะดััะธั ัะพะดะพะฒ
-
ะกะพะฟััััะฒัััะธะต ะทะฐะฑะพะปะตะฒะฐะฝะธั ะธ ะพัะพะฑะตะฝะฝะพััะธ ัะตะบััะตะน ะฑะตัะตะผะตะฝะฝะพััะธ
ะะฝะตัะฝะธะน ะฟะพะฒะพัะพั ะฟะปะพะดะฐ: ะบะพะณะดะฐ ัะฐััะผะฐััะธะฒะฐัั ะธ ะบะฐะบ ะฟัะพั ะพะดะธั
ะะฝะตัะฝะธะน ะฟะพะฒะพัะพั ะฟะปะพะดะฐ โ ััะพ ะฟะพะฟััะบะฐ ะฟะตัะตะฒะตััะธ ัะตะฑัะฝะบะฐ ะธะท ัะฐะทะพะฒะพะณะพ ะธะปะธ ะบะพัะพะณะพ ะฟะพะปะพะถะตะฝะธั ะฒ ะณะพะปะพะฒะฝะพะต ั ะฟะพะผะพััั ัะฟะตัะธะฐะปัะฝัั ะฟัะธัะผะพะฒ ัะตัะตะท ะฟะตัะตะดะฝัั ะฑัััะฝัั ััะตะฝะบั. ะัะพัะตะดััั ะฒัะฟะพะปะฝัะตั ะฐะบััะตั ะฒ ััะฐัะธะพะฝะฐัะต, ะณะดะต ะตััั ะฒะพะทะผะพะถะฝะพััั ัะบัััะตะฝะฝะพะณะพ ะฒะผะตัะฐัะตะปัััะฒะฐ ะฟัะธ ะฝะตะพะฑั ะพะดะธะผะพััะธ. ะะฑััะฝะพ ะตั ัะฐััะผะฐััะธะฒะฐัั ะฑะปะธะถะต ะบ ะดะพะฝะพัะตะฝะฝะพะผั ััะพะบั, ะบะพะณะดะฐ ัะตะฑัะฝะพะบ ัะถะต ะดะพััะฐัะพัะฝะพ ะบััะฟะฝัะน, ะฝะพ ะตัั ัะฟะพัะพะฑะตะฝ ัะฐะทะฒะตัะฝััััั. ะกะฐะผะพ ะดะตะนััะฒะธะต ะทะฐะฝะธะผะฐะตั ะฝะตะผะฝะพะณะพ ะฒัะตะผะตะฝะธ, ะฝะพ ััะตะฑัะตั ะฝะฐะฑะปัะดะตะฝะธั ะดะพ ะธ ะฟะพัะปะต. ะะตะฝัะธะฝะต ะทะฐัะฐะฝะตะต ะพะฑัััะฝััั, ัะตะณะพ ะพะถะธะดะฐัั ะธ ะบะฐะบะธะต ะพัััะตะฝะธั ะฒะพะทะผะพะถะฝั.
ะะตัะตะด ะฟะพะฒะพัะพัะพะผ ะพัะตะฝะธะฒะฐัั ัะพััะพัะฝะธะต ะฟะปะพะดะฐ, ะฟะปะฐัะตะฝัั, ะบะพะปะธัะตััะฒะพ ะฒะพะด ะธ ะพััััััะฒะธะต ะฟัะพัะธะฒะพะฟะพะบะฐะทะฐะฝะธะน. ะงะฐััะพ ะฟัะพะฒะพะดัั ะะขะ ะธะปะธ ะฐะฝะฐะปะพะณะธัะฝัะน ะผะพะฝะธัะพัะธะฝะณ ัะตัะดัะตะฑะธะตะฝะธั, ััะพะฑั ัะฑะตะดะธัััั, ััะพ ัะตะฑัะฝะพะบ ััะฒััะฒัะตั ัะตะฑั ั ะพัะพัะพ. ะขะฐะบะถะต ะฒะฐะถะฝะพ, ััะพะฑั ะผะฐัะบะฐ ะฑัะปะฐ ะดะพััะฐัะพัะฝะพ ัะฐััะปะฐะฑะปะตะฝะฐ, ะฟะพััะพะผั ะธะฝะพะณะดะฐ ะฟะพ ะฟะพะบะฐะทะฐะฝะธัะผ ะธัะฟะพะปัะทััั ะฟัะตะฟะฐัะฐัั, ัะฝะธะถะฐััะธะต ัะพะฝัั. ะัะฐั ะฒัะฟะพะปะฝัะตั ะฐะบะบััะฐัะฝัะต ะฝะฐะฟัะฐะฒะปะตะฝะฝัะต ะดะฒะธะถะตะฝะธั, ััะฐัะฐััั ะฟะตัะตะผะตััะธัั ัะตะฑัะฝะบะฐ ะธ ะฟะพะฒะตัะฝััั ะตะณะพ ะฒ ะฝัะถะฝัั ััะพัะพะฝั. ะะพัะปะต ะฟัะพัะตะดััั ัะฝะพะฒะฐ ะบะพะฝััะพะปะธัััั ัะตัะดัะตะฑะธะตะฝะธะต ะธ ัะฐะผะพััะฒััะฒะธะต ะฑะตัะตะผะตะฝะฝะพะน.
ะญััะตะบัะธะฒะฝะพััั ะฒะฝะตัะฝะตะณะพ ะฟะพะฒะพัะพัะฐ ะฒะฐััะธััะตั ะธ ะทะฐะฒะธัะธั ะพั ััะปะพะฒะธะน. ะะพะปััะต ัะฐะฝัะพะฒ ะฝะฐ ััะฟะตั ะพะฑััะฝะพ ะฟัะธ ะดะพััะฐัะพัะฝะพะผ ะบะพะปะธัะตััะฒะต ะพะบะพะปะพะฟะปะพะดะฝัั ะฒะพะด ะธ ะพััััััะฒะธะธ ัะฐะบัะพัะพะฒ, ยซัะธะบัะธััััะธั ยป ัะตะฑัะฝะบะฐ ะฒ ะฝะตััะฐะฝะดะฐััะฝะพะน ะฟะพะทะธัะธะธ. ะขะฐะบะถะต ะธะผะตะตั ะทะฝะฐัะตะฝะธะต, ัะพะถะฐะตั ะปะธ ะถะตะฝัะธะฝะฐ ะฒะฟะตัะฒัะต, ะธ ะฝะฐัะบะพะปัะบะพ ะฟะพะดะฒะธะถะตะฝ ัะตะฑัะฝะพะบ. ะะฐะถะต ะฟัะธ ััะฟะตัะฝะพะผ ะฟะพะฒะพัะพัะต ะฒะพะทะผะพะถะตะฝ ะฒะพะทะฒัะฐั ะฒ ะฟัะตะถะฝะตะต ะฟะพะปะพะถะตะฝะธะต, ะฟะพััะพะผั ะฟะพะทะถะต ะฟัะพะฒะพะดัั ะบะพะฝััะพะปั. ะัะปะธ ะฟะพะฒะพัะพั ะฝะต ัะดะฐัััั ะธะปะธ ะฟัะพัะธะฒะพะฟะพะบะฐะทะฐะฝ, ะทะฐัะฐะฝะตะต ะพะฑััะถะดะฐัั ะฟะปะฐะฝ ัะพะดะพะฒ, ััะพะฑั ะถะตะฝัะธะฝะฐ ะฑัะปะฐ ะณะพัะพะฒะฐ.
ะะฝะตัะฝะธะน ะฟะพะฒะพัะพั โ ััะพ ะฝะต ะพะฑัะทะฐัะตะปัะฝะฐั ะฟัะพัะตะดััะฐ ะธ ะฝะต ยซะตะดะธะฝััะฒะตะฝะฝัะน ัะฐะฝัยป, ะฐ ะพะดะธะฝ ะธะท ะฒะฐัะธะฐะฝัะพะฒ ะผะตะดะธัะธะฝัะบะพะน ะฟะพะผะพัะธ. ะัะฐั ะฟัะตะดะปะฐะณะฐะตั ะตะณะพ ัะพะปัะบะพ ัะพะณะดะฐ, ะบะพะณะดะฐ ะพะถะธะดะฐะตะผะฐั ะฟะพะปัะทะฐ ะฟัะตะฒััะฐะตั ัะธัะบะธ. ะะตะฝัะธะฝะฐ ะผะพะถะตั ะทะฐะดะฐะฒะฐัั ะฒะพะฟัะพัั, ััะพัะฝััั ะฐะปััะตัะฝะฐัะธะฒั ะธ ะฟัะธะฝะธะผะฐัั ัะตัะตะฝะธะต ะฟะพัะปะต ะพะฑััะถะดะตะฝะธั. ะะพะดะดะตัะถะบะฐ ะธ ะฟะพะฝััะฝะพะต ะพะฑัััะฝะตะฝะธะต ะฟะปะฐะฝะฐ ะพะฑััะฝะพ ะทะฐะผะตัะฝะพ ัะฝะธะถะฐัั ััะตะฒะพะถะฝะพััั ะฟะตัะตะด ัะพะดะฐะผะธ.

ะะพะปะพะถะตะฝะธะต ะฑะปะธะทะฝะตัะพะฒ: ััะพ ะฒะฐะถะฝะพ ะทะฝะฐัั ะฟัะธ ะผะฝะพะณะพะฟะปะพะดะฝะพะน ะฑะตัะตะผะตะฝะฝะพััะธ
ะัะธ ะผะฝะพะณะพะฟะปะพะดะฝะพะน ะฑะตัะตะผะตะฝะฝะพััะธ ัะฐัะฟะพะปะพะถะตะฝะธะต ะดะตัะตะน ะผะพะถะตั ัััะตััะฒะตะฝะฝะพ ัะฐะทะปะธัะฐัััั, ะธ ะพะฝะพ ะผะพะถะตั ะผะตะฝััััั ะดะพ ะฟะพะทะดะฝะธั ััะพะบะพะฒ. ะัะฐั ะพัะตะฝะธะฒะฐะตั ะฟะพะทะธัะธั ะบะฐะถะดะพะณะพ ะฟะปะพะดะฐ ะพัะดะตะปัะฝะพ: ะณะดะต ะฝะฐั ะพะดัััั ะณะพะปะพะฒะบะธ, ะบะฐะบ ัะฐัะฟะพะปะพะถะตะฝั ัะฟะธะฝะบะธ ะธ ะบะฐะบะฐั ัะฐััั ัะฒะปัะตััั ะฒะตะดััะตะน ั ะฟะตัะฒะพะณะพ ัะตะฑัะฝะบะฐ. ะะฐ ัะฐะบัะธะบั ัะพะดะพะฒ ะฒะปะธัะตั ะธะผะตะฝะฝะพ ะฟะพะปะพะถะตะฝะธะต ะฟะตัะฒะพะณะพ ะฟะปะพะดะฐ, ะฟะพัะพะผั ััะพ ะพะฝ ะฟัะพั ะพะดะธั ัะพะดะพะฒัะต ะฟััะธ ะฟะตัะฒัะผ. ะะดะฝะฐะบะพ ััะธััะฒะฐัััั ะธ ัะฐะทะผะตัั, ะธ ัะพััะพัะฝะธะต ะฒัะพัะพะณะพ ะฟะปะพะดะฐ, ะธ ะพัะพะฑะตะฝะฝะพััะธ ะฟะปะฐัะตะฝัั. ะะพััะพะผั ะฝะฐะฑะปัะดะตะฝะธะต ะฟัะธ ะดะฒะพะนะฝะต ะพะฑััะฝะพ ะฑะพะปะตะต ัะฐััะพะต.
ะััะตััะฒะตะฝะฝัะต ัะพะดั ะฟัะธ ะดะฒะพะนะฝะต ะฒะพะทะผะพะถะฝั ะฟัะธ ะพะฟัะตะดะตะปัะฝะฝัั ััะปะพะฒะธัั , ะบะพะณะดะฐ ะฐะบััะตััะบะฐั ัะธััะฐัะธั ััะธัะฐะตััั ะฑะปะฐะณะพะฟัะธััะฝะพะน. ะะฐะถะฝัั ัะพะปั ะธะณัะฐะตั ััะพะบ ะฑะตัะตะผะตะฝะฝะพััะธ, ะพััััััะฒะธะต ะพัะปะพะถะฝะตะฝะธะน ะธ ะณะพัะพะฒะฝะพััั ัะพะดะพะฒัั ะฟััะตะน. ะัะปะธ ะถะต ะฟะพะปะพะถะตะฝะธั ะฝะตะฑะปะฐะณะพะฟัะธััะฝัะต ะธะปะธ ะตััั ะดะพะฟะพะปะฝะธัะตะปัะฝัะต ัะธัะบะธ, ัะฐัะต ะฒัะฑะธัะฐัั ะบะตัะฐัะตะฒะพ ัะตัะตะฝะธะต. ะัะฐั ะทะฐัะฐะฝะตะต ะพะฑััะถะดะฐะตั ััะตะฝะฐัะธะธ, ััะพะฑั ะถะตะฝัะธะฝะฐ ะฟะพะฝะธะผะฐะปะฐ, ะฟะพัะตะผั ะฟัะตะดะปะฐะณะฐะตััั ัะฐ ะธะปะธ ะธะฝะฐั ัะฐะบัะธะบะฐ. ะญัะพ ะฟะพะผะพะณะฐะตั ะธะทะฑะตะถะฐัั ะฝะตะพะฟัะตะดะตะปัะฝะฝะพััะธ ะฒ ะบะพะฝัะต ะฑะตัะตะผะตะฝะฝะพััะธ.
ะัะธ ัะพะดะฐั ะดะฒะพะนะฝะตะน ะฒะฐะถะฝะพ ะฝะฐะปะธัะธะต ะบะพะผะฐะฝะดั ะธ ะณะพัะพะฒะฝะพััั ะบ ะฑััััะพะน ัะผะตะฝะต ัะฐะบัะธะบะธ. ะะพัะปะต ัะพะถะดะตะฝะธั ะฟะตัะฒะพะณะพ ัะตะฑัะฝะบะฐ ะฟะพะปะพะถะตะฝะธะต ะฒัะพัะพะณะพ ะผะพะถะตั ะธะทะผะตะฝะธัััั, ะธ ะฒัะฐัั ะฝัะถะฝะพ ะฑััััะพ ะพัะตะฝะธัั ัะธััะฐัะธั. ะ ะฝะตะบะพัะพััั ัะปััะฐัั ะฒะพะทะผะพะถะฝั ะดะพะฟะพะปะฝะธัะตะปัะฝัะต ะฐะบััะตััะบะธะต ะฟัะธัะผั ะธะปะธ ะฟะพะผะพัั ะฒ ัะพะถะดะตะฝะธะธ ะฒัะพัะพะณะพ ะผะฐะปััะฐ. ะะพััะพะผั ะผะตััะพ ัะพะดะพะฒ ะธ ะพะฟัั ัะฟะตัะธะฐะปะธััะพะฒ ะธะผะตัั ะฑะพะปััะพะต ะทะฝะฐัะตะฝะธะต. ะ ะฟะปะฐะฝะพะฒะพะผ ัะพัะผะฐัะต ะฒัั ััะพ ะพะฑััะถะดะฐัั ะทะฐัะฐะฝะตะต ะฝะฐ ะบะพะฝััะปััะฐัะธัั .
ะัะดััะธะผ ัะพะดะธัะตะปัะผ ะฟะพะปะตะทะฝะพ ะทะฐัะฐะฝะตะต ะฟัะพะณะพะฒะพัะธัั ะบะปััะตะฒัะต ะผะพะผะตะฝัั ะฒะตะดะตะฝะธั ะผะฝะพะณะพะฟะปะพะดะฝะพะน ะฑะตัะตะผะตะฝะฝะพััะธ ะธ ัะพะดะพะฒ.
-
ะะฐะบ ัะฐัะฟะพะปะพะถะตะฝั ะฟะตัะฒัะน ะธ ะฒัะพัะพะน ะฟะปะพะด ะฝะฐ ัะตะบััะตะผ ััะพะบะต
-
ะะฐะบ ัะฐััะพ ะฝัะถะฝะพ ะบะพะฝััะพะปะธัะพะฒะฐัั ะฟะพะปะพะถะตะฝะธะต ะดะตัะตะน ะธ ัะพััะพัะฝะธะต ะฟะปะฐัะตะฝั
-
ะะฐะบะธะต ะฟัะธะทะฝะฐะบะธ ััะตะฑััั ะฝะตะผะตะดะปะตะฝะฝะพะณะพ ะพะฑัะฐัะตะฝะธั ะฒ ััะฐัะธะพะฝะฐั
-
ะะพะทะผะพะถะฝัะต ััะตะฝะฐัะธะธ ัะพะดะพัะฐะทัะตัะตะฝะธั ะธ ััะปะพะฒะธั ะดะปั ะบะฐะถะดะพะณะพ ะธะท ะฝะธั
-
ะัะพะฑะตะฝะฝะพััะธ ะฟะพัะปะตัะพะดะพะฒะพะณะพ ะฝะฐะฑะปัะดะตะฝะธั ะดะปั ะผะฐะผั ะธ ะผะฐะปััะตะน
ะะฐะบ ะฟะพะดะณะพัะพะฒะธัััั ะธ ะบะพะณะดะฐ ะพะฑัะฐัะฐัััั ะฒ ะบะปะธะฝะธะบั
ะกะฐะผะพะต ะฒะฐะถะฝะพะต ะฒ ะฒะพะฟัะพัะต ะฟะพะปะพะถะตะฝะธั ะฟะปะพะดะฐ โ ัะตะณัะปััะฝะพะต ะฝะฐะฑะปัะดะตะฝะธะต ะธ ัะฟะพะบะพะนะฝะพะต ะฟะปะฐะฝะธัะพะฒะฐะฝะธะต. ะะพ ะฟะพะทะดะฝะธั ััะพะบะพะฒ ัะตะฑัะฝะพะบ ะผะพะถะตั ะผะตะฝััั ะฟะพะทั, ะธ ะผะฝะพะณะธะต ัะธััะฐัะธะธ ัะตัะฐัััั ะตััะตััะฒะตะฝะฝัะผ ะพะฑัะฐะทะพะผ. ะะฐ ััะฐะฟะต, ะบะพะณะดะฐ ะฟะพะปะพะถะตะฝะธะต ััะฐะฝะพะฒะธััั ะฑะพะปะตะต ััะฐะฑะธะปัะฝัะผ, ะฒัะฐั ะฟะพะผะพะณะฐะตั ะพัะตะฝะธัั ัะธัะบะธ ะธ ัะพััะฐะฒะธัั ะฟะปะฐะฝ ัะพะดะพะฒ. ะขะฐะบะพะน ะฟะปะฐะฝ ะฒะบะปััะฐะตั ะฝะต ัะพะปัะบะพ ยซะตััะตััะฒะตะฝะฝะพ ะธะปะธ ะพะฟะตัะฐัะธัยป, ะฝะพ ะธ ะฒะพะฟัะพัั ะพะฑะตะทะฑะพะปะธะฒะฐะฝะธั, ะฝะฐะฑะปัะดะตะฝะธั ะทะฐ ะฟะปะพะดะพะผ, ะฒะพะทะผะพะถะฝัั ะฒะผะตัะฐัะตะปัััะฒ. ะงะตะผ ะฟะพะฝััะฝะตะต ะฟะปะฐะฝ, ัะตะผ ะฝะธะถะต ััะตะฒะพะถะฝะพััั ะธ ัะตะผ ะฒััะต ะพัััะตะฝะธะต ะบะพะฝััะพะปั.
ะัะดััะตะน ะผะฐะผะต ะฟะพะปะตะทะฝะพ ะพััะปะตะถะธะฒะฐัั ะธะทะผะตะฝะตะฝะธั ัะฐะผะพััะฒััะฒะธั ะธ ะฝะต ะธะณะฝะพัะธัะพะฒะฐัั ััะตะฒะพะถะฝัะต ะฟัะธะทะฝะฐะบะธ. ะัะปะธ ะฟะพัะฒะปััััั ะบัะพะฒัะฝะธัััะต ะฒัะดะตะปะตะฝะธั, ะฒะฝะตะทะฐะฟะฝะฐั ัะธะปัะฝะฐั ะฑะพะปั, ะฟะพะดะพะทัะตะฝะธะต ะฝะฐ ะธะทะปะธัะธะต ะฒะพะด ะธะปะธ ัะตะทะบะพะต ัะผะตะฝััะตะฝะธะต ัะตะฒะตะปะตะฝะธะน, ะฝัะถะฝะพ ะพะฑัะฐัะฐัััั ะทะฐ ะผะตะดะธัะธะฝัะบะพะน ะฟะพะผะพััั. ะัะธ ะฝะตััะฐะฝะดะฐััะฝะพะผ ะฟะพะปะพะถะตะฝะธะธ ะฟะปะพะดะฐ ะพัะพะฑะตะฝะฝะพ ะฒะฐะถะฝะพ ะฝะต ะถะดะฐัั ยซะฟะพะบะฐ ะฟัะพะนะดััยป, ะฐ ะฟะพะปััะธัั ะพัะตะฝะบั ัะฟะตัะธะฐะปะธััะฐ. ะ ะบะปะธะฝะธะบะต ะผะพะณัั ะฑััััะพ ะฒัะฟะพะปะฝะธัั ะพัะผะพัั ะธ ะฃะะ, ััะพะฑั ะธัะบะปััะธัั ะพะฟะฐัะฝัะต ัะธััะฐัะธะธ.
ะะพะดะณะพัะพะฒะบะฐ ะบ ัะพะดะฐะผ ะฒะบะปััะฐะตั ะธ ะฟัะฐะบัะธัะตัะบะธะต ัะฐะณะธ: ัะพะฑัะฐัั ะดะพะบัะผะตะฝัั, ะฒะตัะธ ะฒ ััะฐัะธะพะฝะฐั, ะพะฑััะดะธัั ั ะฒัะฐัะพะผ ะฟัะตะดะฟะพััะตะฝะธั ะธ ะพะณัะฐะฝะธัะตะฝะธั. ะัะปะธ ะฟะปะฐะฝะธััะตััั ะบะตัะฐัะตะฒะพ ัะตัะตะฝะธะต, ะฒะฐะถะฝะพ ะทะฐัะฐะฝะตะต ะทะฝะฐัั ะดะฐัั, ะฟะพััะดะพะบ ะณะพัะฟะธัะฐะปะธะทะฐัะธะธ ะธ ะพัะพะฑะตะฝะฝะพััะธ ะฒะพัััะฐะฝะพะฒะปะตะฝะธั. ะัะปะธ ะฟะปะฐะฝะธัััััั ะตััะตััะฒะตะฝะฝัะต ัะพะดั, ะฟะพะปะตะทะฝะพ ะพะฑััะดะธัั, ะบะพะณะดะฐ ะตั ะฐัั ะฒ ัะพะดะดะพะผ ะธ ะบะฐะบะธะต ะผะตัะพะดั ะพะฑะตะทะฑะพะปะธะฒะฐะฝะธั ะดะพัััะฟะฝั. ะัะดะตะปัะฝะพ ััะพะธั ะฟัะพะณะพะฒะพัะธัั ะฒะพะฟัะพัั ะณััะดะฝะพะณะพ ะฒัะบะฐัะผะปะธะฒะฐะฝะธั ะธ ะบะพะฝัะฐะบัะฐ ั ะผะฐะปััะพะผ ััะฐะทั ะฟะพัะปะต ัะพะถะดะตะฝะธั, ะตัะปะธ ััะพ ะฒะพะทะผะพะถะฝะพ ะฟะพ ัะพััะพัะฝะธั.
ะ ะบะพะฝะตัะฝะพะผ ััััะต ะฟะพะปะพะถะตะฝะธะต ัะตะฑัะฝะบะฐ โ ะปะธัั ะพะดะธะฝ ะธะท ัะฐะบัะพัะพะฒ, ะบะพัะพััะน ะฟะพะผะพะณะฐะตั ะฒัะฑัะฐัั ะฑะตะทะพะฟะฐัะฝัั ัะฐะบัะธะบั ัะพะดะพะฒ. ะะฐะถะต ะฟัะธ ัะฐะทะพะฒะพะผ ะธะปะธ ะบะพัะพะผ ะฟัะตะดะปะตะถะฐะฝะธะธ ั ะฒะฐั ะตััั ะฟะพะฝััะฝัะต ะผะตะดะธัะธะฝัะบะธะต ะฒะฐัะธะฐะฝัั, ะฐ ะฟัะธ ะณะพะปะพะฒะฝะพะผ ะฟัะตะดะปะตะถะฐะฝะธะธ โ ั ะพัะพัะธะต ัะฐะฝัั ะฝะฐ ัะธะทะธะพะปะพะณะธัะฝะพะต ัะตัะตะฝะธะต ัะพะดะพะฒ. ะะปะฐะฒะฝะพะต โ ะพะฟะธัะฐัััั ะฝะฐ ะพะฑัะตะบัะธะฒะฝัั ะดะธะฐะณะฝะพััะธะบั, ะฐ ะฝะต ะฝะฐ ะดะพะณะฐะดะบะธ, ะธ ะพะฑััะถะดะฐัั ัะตัะตะฝะธั ัะพ ัะฟะตัะธะฐะปะธััะพะผ. ะัะธ ะณัะฐะผะพัะฝะพะผ ะฝะฐะฑะปัะดะตะฝะธะธ ะฑะพะปััะธะฝััะฒะพ ะฑะตัะตะผะตะฝะฝะพััะตะน ะทะฐะฒะตััะฐะตััั ะฑะปะฐะณะพะฟะพะปััะฝะพ, ะฐ ัะพะดั ะฟัะพั ะพะดัั ะผะฐะบัะธะผะฐะปัะฝะพ ะฑะตะทะพะฟะฐัะฝะพ ะดะปั ะผะฐัะตัะธ ะธ ัะตะฑัะฝะบะฐ.
ะะพัะตะผั ะฒัะฑะธัะฐัั ะฝะฐั?

ะะตััะพะฝะฐะปัะฝัะต ะฟัะตะดะปะพะถะตะฝะธั ะดะปั ะฒะฐั
ะฃัะปัะณะธ ะฝะฐัะตะน ะบะปะธะฝะธะบะธ
ะกัะฐััั ะฟัะพะฒะตัะตะฝะฐ ะฒัะฐัะฐะผะธ ะกะตะผะตะนะฝะพะน ะบะปะธะฝะธะบะธ ยซะะธะทะฝั-ะะฟะพัะฐยป
ะะดัะตั ะบะปะธะฝะธะบะธ
ะกะฑ โ ะั ั 9:00 ะดะพ 19:00
ะกะฑ โ ะั ั 9:00 ะดะพ 19:00
- ะะพะผะผะตะฝัะฐัะธะธ








 ะณ. ะะบะฐัะตัะธะฝะฑััะณ ัะป. ะฎะปะธััะฐ ะคััะธะบะฐ, 11
ะณ. ะะบะฐัะตัะธะฝะฑััะณ ัะป. ะฎะปะธััะฐ ะคััะธะบะฐ, 11