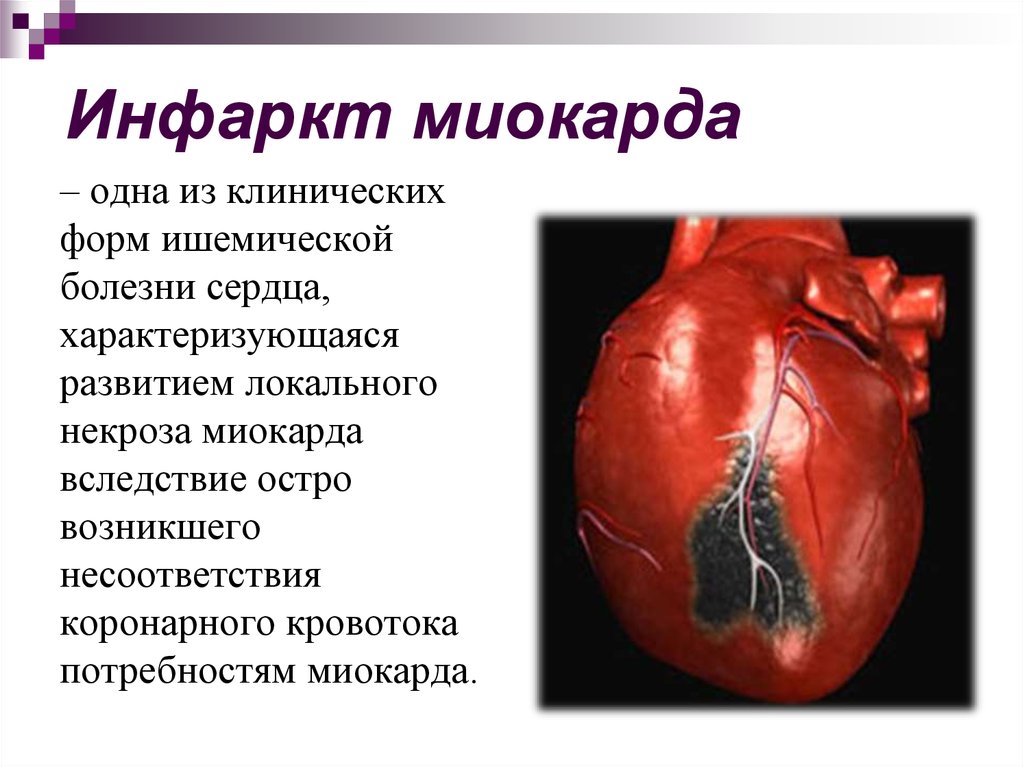
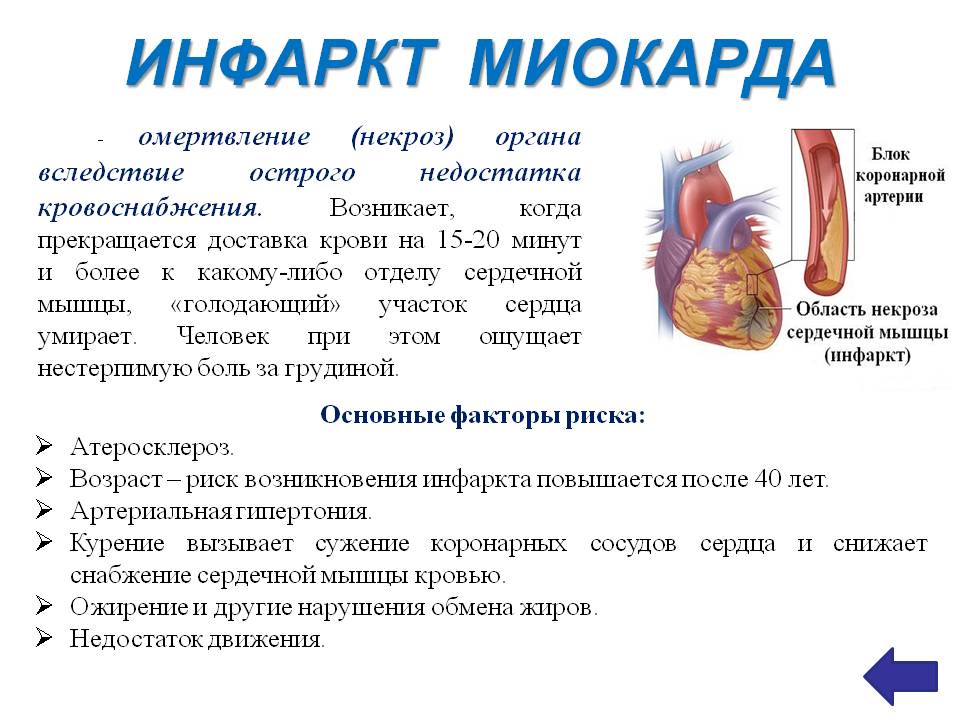
–î–æ—Å—Ç–∞—Ç–æ—á–Ω—ã–µ –∑–Ω–∞–Ω–∏—è —ç—Ç–∏–æ–ø–∞—Ç–æ–≥–µ–Ω–µ–∑–∞ –∏ –ø—Ä–µ–¥—Å—Ç–∞–≤–ª–µ–Ω–∏–µ –ø—Ä–æ–∏—Å—Ö–æ–¥—è—â–∏—Ö –ø–æ —á–∞—Å–∞–º –∏ —Å—É—Ç–∫–∞–º –ø–∞—Ç–∞–Ω–∞—Ç–æ–º–∏—á–µ—Å–∫–∏—Ö –∏–∑–º–µ–Ω–µ–Ω–∏–π –≤ –º–∏–æ–∫–∞—Ä–¥–µ —Ñ–æ—Ä–º–∏—Ä—É—é—Ç –≤ –ª–µ—á–µ–Ω–∏–∏ –∏–Ω—Ñ–∞—Ä–∫—Ç–∞ –º–∏–æ–∫–∞—Ä–¥–∞ —Å–ª–µ–¥—É—é—â–∏–µ –∑–∞–¥–∞—á–∏.
–°—Ç—Ä–∞—Ç–µ–≥–∏—á–µ—Å–∫–∏–µ –∑–∞–¥–∞—á–∏:
-
–ø—Ä–µ–¥–æ—Ç–≤—Ä–∞—Ç–∏—Ç—å –∏–ª–∏ —É–º–µ–Ω—å—à–∏—Ç—å —Ç—Ä–æ–º–±–æ–æ–±—Ä–∞–∑–æ–≤–∞–Ω–∏–µ –≤ –∫–æ—Ä–æ–Ω–∞—Ä–Ω—ã—Ö —Å–æ—Å—É–¥–∞—Ö,
-
—É—Å—Ç—Ä–∞–Ω–∏—Ç—å –Ω–µ—Å–æ–æ—Ç–≤–µ—Ç—Å—Ç–≤–∏–µ –º–µ–∂–¥—É —ç–Ω–µ—Ä–≥–µ—Ç–∏—á–µ—Å–∫–∏–º–∏ –ø–æ—Ç—Ä–µ–±–Ω–æ—Å—Ç—è–º–∏ –º–∏–æ–∫–∞—Ä–¥–∞ –∏ –≤–æ–∑–º–æ–∂–Ω–æ—Å—Ç—è–º–∏ –µ–≥–æ –∫—Ä–æ–≤–æ–æ–±—Ä–∞—â–µ–Ω–∏—è,
-
–ø—Ä–µ–¥–æ—Ç–≤—Ä–∞—Ç–∏—Ç—å –∏–ª–∏ —É–º–µ–Ω—å—à–∏—Ç—å –∑–æ–Ω—É –Ω–µ–∫—Ä–æ–∑–∞,
-
–≤–æ—Å—Å—Ç–∞–Ω–æ–≤–∏—Ç—å –∑–æ–Ω—É –∏—à–µ–º–∏–∏,
-
–Ω–µ –¥–æ–ø—É—Å—Ç–∏—Ç—å –æ—Å–ª–æ–∂–Ω–µ–Ω–∏–π.
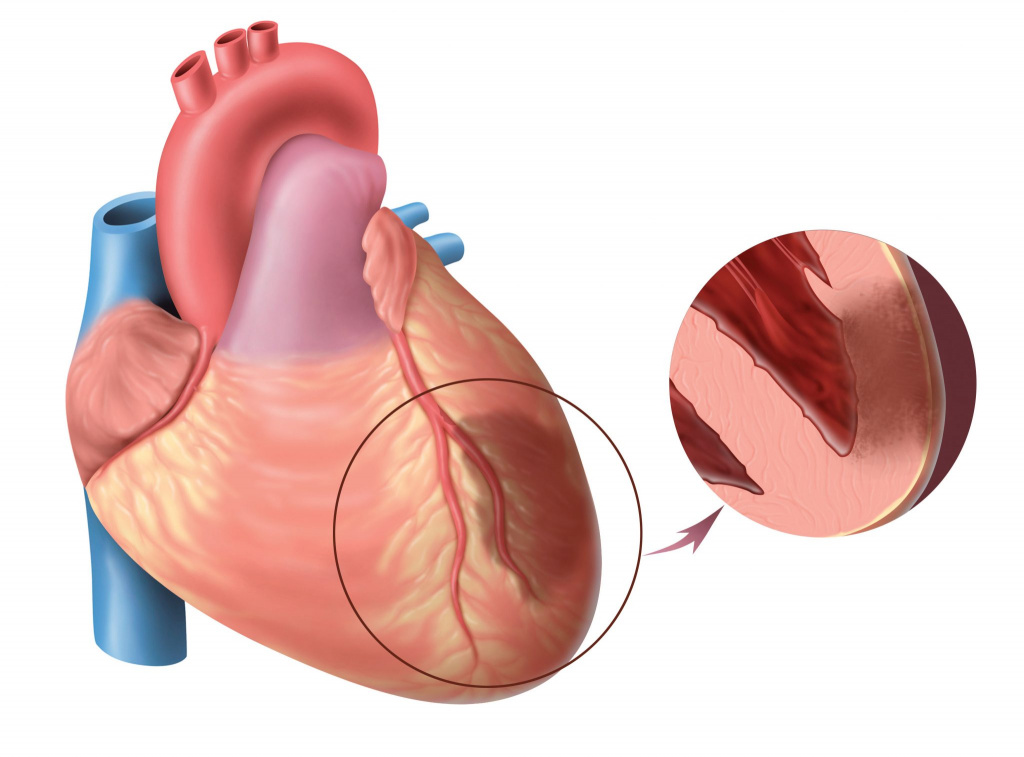
–¢–∞–∫—Ç–∏—á–µ—Å–∫–∏–µ –∑–∞–¥–∞—á–∏:
-
—Å–Ω—è—Ç—å –±–æ–ª—å,
-
—É–±–µ—Ä–µ–≥–∞—Ç—å –æ—Ç —Ñ–∏–∑–∏—á–µ—Å–∫–∏—Ö –∏ —ç–º–æ—Ü–∏–æ–Ω–∞–ª—å–Ω—ã—Ö –Ω–∞–ø—Ä—è–∂–µ–Ω–∏–π, –≤ —Ç–æ–º —á–∏—Å–ª–µ –ø—Ä–∏ —Ç—Ä–∞–Ω—Å–ø–æ—Ä—Ç–∏—Ä–æ–≤–∫–µ –∏ –≥–æ—Å–ø–∏—Ç–∞–ª–∏–∑–∞—Ü–∏–∏,
-
–∞–Ω—Ç–∏–∫–æ–∞–≥—É–ª—è–Ω—Ç—ã,
-
–≤—Å–µ –¥–µ–π—Å—Ç–≤–∏—è –≤—ã–ø–æ–ª–Ω—è—Ç—å –∫–∞–∫ –º–æ–∂–Ω–æ —Ä–∞–Ω—å—à–µ –æ—Ç –Ω–∞—á–∞–ª–∞ –ø—Ä–∏—Å—Ç—É–ø–∞.
–ù–µ–æ—Ç–ª–æ–∂–Ω–∞—è –¥–æ–≤—Ä–∞—á–µ–±–Ω–∞—è –ø–æ–º–æ—â—å
–°–Ω—è—Ç—å –±–æ–ª—å
Нельзя допускать, чтобы больной её терпел, не столько для того, чтобы ему было «комфортнее», а потому, что продолжающаяся боль поддерживает и вызывает спазм сосудов. Именно поэтому, а также потому, что боль очень сильная, обезболивание начинают не с анальгина, баралгина, нитроглицерина, а с нейролептаналгезии: фентанил 0,005% р-р 2 мл + 10 мл ф-ра в\в медленно (выпускается в ампулах по 2 и 5 мл). Одновременно ввести дроперидол 0,25% р-р (выпускается в ампулах по 5 и 10 мл) + 10 мл ф-ра в/в медленно или таламонал (выпускается в ампулах по 2 мл и флаконах 10 мл, комбинированный препарат, содержащий оба эти медикамента).
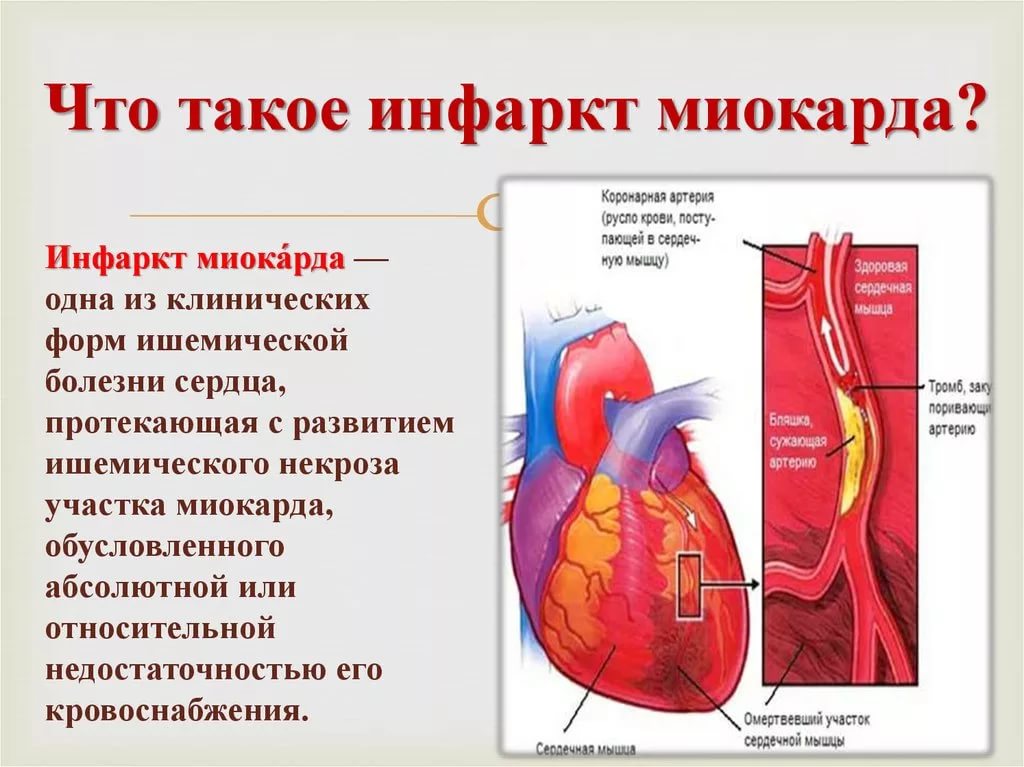
–û–±–µ–∑–±–æ–ª–∏–≤–∞—é—â–∏–π —ç—Ñ—Ñ–µ–∫—Ç –æ—Ç –≤–≤–µ–¥–µ–Ω–∏—è —Ñ–µ–Ω—Ç–∞–Ω–∏–ª–∞ —Å –¥—Ä–æ–ø–µ—Ä–∏–¥–æ–ª–æ–º –∏–ª–∏ –æ–¥–Ω–æ–≥–æ —Ç–∞–ª–∞–º–æ–Ω–∞–ª–∞ –Ω–∞—Å—Ç—É–ø–∞–µ—Ç –Ω–µ–º–µ–¥–ª–µ–Ω–Ω–æ –∏ –¥–µ—Ä–∂–∏—Ç—Å—è –¥–æ 30 –º–∏–Ω—É—Ç. –ï—Å–ª–∏ –æ–±–µ–∑–±–æ–ª–∏–≤–∞–Ω–∏–µ –Ω–µ –Ω–∞—Å—Ç—É–ø–∏–ª–æ –≤ —Ç–µ—á–µ–Ω–∏–µ 30 –º–∏–Ω—É—Ç, —Ç–æ –≤–≤–æ–¥–∏—Ç—å –Ω–∞—Ä–∫–æ—Ç–∏—á–µ—Å–∫–∏–µ –æ–±–µ–∑–±–æ–ª–∏–≤–∞—é—â–∏–µ: –ø—Ä–æ–º–µ–¥–æ–ª 1% —Ä-—Ä 2 –º–ª + 10 –º–ª —Ñ-—Ä–∞ –≤/–≤, –º–æ—Ä—Ñ–∏–Ω 1% —Ä-—Ä 2 –º–ª +10 –º–ª —Ñ-—Ä–∞ —Å—Ç—Ä—É–π–Ω–æ.
–¢—Ä–æ–º–±–æ–ª–∏—Ç–∏—á–µ—Å–∫–∞—è –∏ –∞–Ω—Ç–∏–∫–æ–∞–≥—É–ª—è–Ω—Ç–Ω–∞—è —Ç–µ—Ä–∞–ø–∏—è
–ì–µ–ø–∞—Ä–∏–Ω 10.000 –ï–î –≤/–≤ —Å—Ç—Ä—É–π–Ω–æ, –∞—Å–ø–∏—Ä–∏–Ω -1 —Ç–∞–±–ª–µ—Ç–∫–∏ —Ä–∞–∑–∂–µ–≤–∞—Ç—å. –ï—Å–ª–∏ –µ—Å—Ç—å –≤–æ–∑–º–æ–∂–Ω–æ—Å—Ç—å: —Å—Ç—Ä–µ–ø—Ç–∞–∑–∞, —Å—Ç—Ä–µ–ø—Ç–æ–¥–µ–∫–∞–∑–∞ –≤/–≤ –∫–∞–ø–µ–ª—å–Ω–æ.
–ù–∏—Ç—Ä–∞—Ç—ã –∫–æ—Ä–æ—Ç–∫–æ–≥–æ –¥–µ–π—Å—Ç–≤–∏—è
–ù–∏—Ç—Ä–∞—Ç—ã –∫–æ—Ä–æ—Ç–∫–æ–≥–æ –¥–µ–π—Å—Ç–≤–∏—è, —Ç.–µ. –Ω–∏—Ç—Ä–æ–≥–ª–∏—Ü–µ—Ä–∏–Ω –≤ –ª—é–±–æ–π —Ñ–æ—Ä–º–µ, —á—Ç–æ–±—ã —Ä–∞—Å—à–∏—Ä—è—Ç—å –∫–æ—Ä–æ–Ω–∞—Ä–Ω—ã–µ —Å–æ—Å—É–¥—ã –Ω–∞—Å–∫–æ–ª—å–∫–æ —ç—Ç–æ –≤–æ–∑–º–æ–∂–Ω–æ.
–ü—Ä–∏ –ø–æ–≤—ã—à–µ–Ω–Ω–æ–º –ø—Å–∏—Ö–æ-—ç–º–æ—Ü–∏–æ–Ω–∞–ª—å–Ω–æ–º –≤–æ–∑–±—É–∂–¥–µ–Ω–∏–∏
При повышенном психо-эмоциональном возбуждении: сибазон (синонимы реланиум, седуксен) – 2 мл в\в струйно можно в\м (выпускается по 0,5% в ампулах по 2 мл).
–ü—Ä–æ—Ç–∏–≤–æ–ø–æ–∫–∞–∑–∞–Ω—ã: –ø–∞–ø–∞–≤–µ—Ä–∏–Ω, –Ω–æ-—à–ø–∞, –ø–ª–∞—Ç–∏—Ñ–∏–ª–ª–∏–Ω, –∞—Ç—Ä–æ–ø–∏–Ω.
–≠–∫—Å—Ç—Ä–µ–Ω–Ω–∞—è –≥–æ—Å–ø–∏—Ç–∞–ª–∏–∑–∞—Ü–∏—è
–≠–∫—Å—Ç—Ä–µ–Ω–Ω–∞—è –≥–æ—Å–ø–∏—Ç–∞–ª–∏–∑–∞—Ü–∏—è –Ω–∞ –Ω–æ—Å–∏–ª–∫–∞—Ö –≤ –ø–∞–ª–∞—Ç—É –∏–Ω—Ç–µ–Ω—Å–∏–≤–Ω–æ–π —Ç–µ—Ä–∞–ø–∏–∏.
Примечание: при низком артериальном давлении транспортировать с установленной капельницей: дофамин 0,5% или 4% р-р в ампулах 5 мл в/в капельно или добутамин 1,25% р-р 20 мл в ампулах – в/в капельно. При тахикардии с высоким артериальным давлением – -адреноблокаторы, например: анаприлин (обзидан) 0,25% р-р 1 мл в/в медленно – 2,5 минуты.
–ó–∞—è–≤–∫–∞ –ø—Ä–∏–Ω—è—Ç–∞

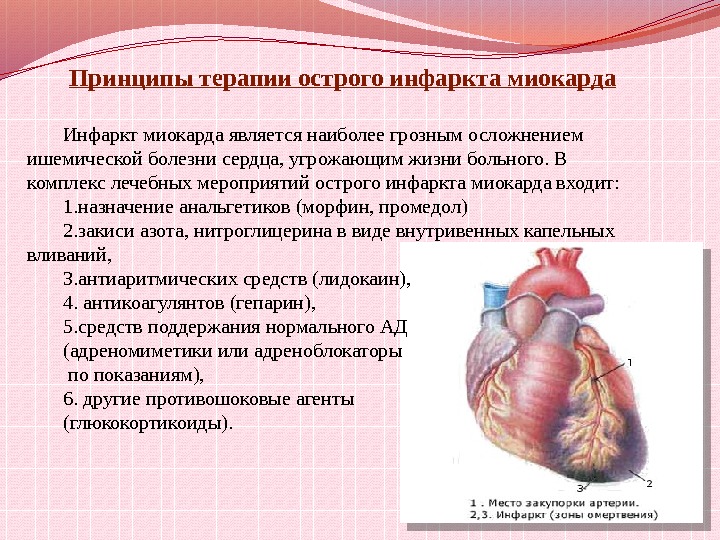
–¢–∞–∫—Ç–∏–∫–∞ –ª–µ—á–µ–Ω–∏—è –≤ —Å—Ç–∞—Ü–∏–æ–Ω–∞—Ä–µ
-
–£—Å—Ç—Ä–∞–Ω–µ–Ω–∏–µ –±–æ–ª–∏ –≤—Å–µ–º–∏ —Å—Ä–µ–¥—Å—Ç–≤–∞–º–∏ –≤–ø–ª–æ—Ç—å –¥–æ –ø—Ä–∏–º–µ–Ω–µ–Ω–∏—è –º–µ—Å—Ç–Ω–æ–≥–æ –Ω–∞—Ä–∫–æ–∑–∞ –∑–∞–∫–∏—Å—å—é –∞–∑–æ—Ç–∞ –≤ —Å–º–µ—Å–∏ —Å –∫–∏—Å–ª–æ—Ä–æ–¥–æ–º,
-
Тромболитическая антикоагулянтная терапия с целью уменьшения зоны некроза и ишемии. Антикоагулянты, особенно прямого действия – гепарин – назначают под контролем тромбинового времени и других лабораторных исследований крови для предотвращения крвотечения,
-
Нитраты, -адреноблокаторы, в подостром периоде – нитраты пролонгированного действия,
-
При необходимости – оксигенотерапия,
-
–ü—Ä–µ–¥—É–ø—Ä–µ–∂–¥–µ–Ω–∏–µ –∏ –ª–µ—á–µ–Ω–∏–µ –æ—Å–ª–æ–∂–Ω–µ–Ω–∏–π,
–°–æ–±–ª—é–¥–µ–Ω–∏–µ —Ä–µ–∂–∏–º–∞ —Ñ–∏–∑–∏—á–µ—Å–∫–æ–π –∏ –ø—Å–∏—Ö–æ-—ç–º–æ—Ü–∏–æ–Ω–∞–ª—å–Ω–æ–π –Ω–∞–≥—Ä—É–∑–∫–∏. –ü–µ—Ä–≤—ã–µ 3-7 –¥–Ω–µ–π –±–æ–ª—å–Ω–æ–π –Ω–∞—Ö–æ–¥–∏—Ç—Å—è –≤ –±–ª–æ–∫–µ (–ø–∞–ª–∞—Ç–µ) –∏–Ω—Ç–µ–Ω—Å–∏–≤–Ω–æ–π —Ç–µ—Ä–∞–ø–∏–∏ –∫–∞—Ä–¥–∏–æ–ª–æ–≥–∏—á–µ—Å–∫–æ–≥–æ (—Ç–µ—Ä–∞–ø–µ–≤—Ç–∏—á–µ—Å–∫–æ–≥–æ) –æ—Ç–¥–µ–ª–µ–Ω–∏—è, –≥–¥–µ –ø—Ä–æ–∏–∑–≤–æ–¥–∏—Ç—Å—è –º–æ–Ω–∏—Ç–æ—Ä–Ω–æ–µ –Ω–∞–±–ª—é–¥–µ–Ω–∏–µ –∑–∞ –≥–ª–∞–≤–Ω—ã–º–∏ —Ñ—É–Ω–∫—Ü–∏—è–º–∏ –≤–∞–∂–Ω–µ–π—à–∏—Ö –≤–Ω—É—Ç—Ä–µ–Ω–Ω–∏—Ö –æ—Ä–≥–∞–Ω–æ–≤, —á—Ç–æ–±—ã —Å–≤–æ–µ–≤—Ä–µ–º–µ–Ω–Ω–æ –ø—Ä–µ–¥–æ—Ç–≤—Ä–∞—â–∞—Ç—å —É—Ö—É–¥—à–µ–Ω–∏—è –∏ –æ—Å–ª–æ–∂–Ω–µ–Ω–∏—è, –≤–æ–≤—Ä–µ–º—è –æ–∫–∞–∑—ã–≤–∞—Ç—å –Ω–µ–æ–±—Ö–æ–¥–∏–º—É—é –ø–æ–º–æ—â—å –≤–ø–ª–æ—Ç—å –¥–æ —Ä–µ–∞–Ω–∏–º–∞—Ü–∏–æ–Ω–Ω—ã—Ö –º–µ—Ä–æ–ø—Ä–∏—è—Ç–∏–π. –ü—Ä–æ–¥–æ–ª–∂–∏—Ç–µ–ª—å–Ω–æ—Å—Ç—å –∏ –∏–Ω—Ç–µ–Ω—Å–∏–≤–Ω–æ—Å—Ç—å –º–æ–Ω–∏—Ç–æ—Ä–Ω–æ–≥–æ –Ω–∞–±–ª—é–¥–µ–Ω–∏—è, –∫–∞–∫ –∏ —Å—Ç–µ–ø–µ–Ω—å –¥–æ–ø—É—Å—Ç–∏–º–æ–π —Ñ–∏–∑–∏—á–µ—Å–∫–æ–π –Ω–∞–≥—Ä—É–∑–∫–∏ (–æ–±—ä–µ–º–∞ –¥–≤–∏–∂–µ–Ω–∏–π) –∑–∞–≤–∏—Å—è—Ç –æ—Ç —Ñ—É–Ω–∫—Ü–∏–æ–Ω–∞–ª—å–Ω–æ–≥–æ —Å–æ—Å—Ç–æ—è–Ω–∏—è –∏ —Ä–µ–∑–µ—Ä–≤–Ω—ã—Ö –≤–æ–∑–º–æ–∂–Ω–æ—Å—Ç–µ–π —Å–µ—Ä–¥–µ—á–Ω–æ-—Å–æ—Å—É–¥–∏—Å—Ç–æ–π –∏ –¥—ã—Ö–∞—Ç–µ–ª—å–Ω–æ–π —Å–∏—Å—Ç–µ–º –±–æ–ª—å–Ω–æ–≥–æ.
В первые 2-3 дня необходим строгий постельный режим: возможно допустить лишь осторожные, при минимальном физическом напряжении, повороты в постели, затем привставания с помощью или самостоятельные; в конце 3-го дня – сидение на кровати с опущенными ногами, на 4-й день – стояние у кровати, на 5-й – ходьба около кровати, на 6-7-ые дни — острожная ходьба по палате.
–°—Ä–æ–∫–∏ –¥–≤–∏–≥–∞—Ç–µ–ª—å–Ω–æ–π –∞–∫—Ç–∏–≤–∞—Ü–∏–∏ –∫–∞–∂–¥–æ–º—É –±–æ–ª—å–Ω–æ–º—É —Ä–∞–∑—Ä–∞–±–∞—Ç—ã–≤–∞–µ—Ç –∫–∞—Ä–¥–∏–æ–ª–æ–≥ —Å—Ç–∞—Ü–∏–æ–Ω–∞—Ä–∞. –ß—Ä–µ–∑–º–µ—Ä–Ω–æ —Ä–∞–Ω–Ω–µ–µ —É–≤–µ–ª–∏—á–µ–Ω–∏–µ —Ñ–∏–∑–∏—á–µ—Å–∫–æ–π –Ω–∞–≥—Ä—É–∑–∫–∏ –º–æ–∂–µ—Ç –ø—Ä–∏–≤–µ—Å—Ç–∏ –∫ –æ—Å–ª–æ–∂–Ω–µ–Ω–∏—è–º —Å, –≤–æ–∑–º–æ–∂–Ω–æ, –Ω–µ–ø–æ–ø—Ä–∞–≤–∏–º—ã–º –∏—Å—Ö–æ–¥–æ–º: —Ç—Ä–æ–º–±–æ—ç–º–±–æ–ª–∏–∏, —Ä–∞–∑—Ä—ã–≤—ã —Å—Ç–µ–Ω–∫–∏ —Å–µ—Ä–¥—Ü–∞, –æ—Å—Ç—Ä–∞—è —Å–µ—Ä–¥–µ—á–Ω–∞—è –Ω–µ–¥–æ—Å—Ç–∞—Ç–æ—á–Ω–æ—Å—Ç—å, –∫–∞—Ä–¥–∏–æ–≥–µ–Ω–Ω—ã–π —à–æ–∫.
Наоборот, длительная «охранная» малоподвижность больного вызовет вялость рубцевания очага поражения, дистрофические изменения в миокарде, раннюю постинфарктную сердечно-сосудистую недостаточность. Умеренная (дозированная) безопасная физическая нагрузка предупреждает эти явления, стимулирует регенерационную способность тканей миокарда. И в этом важно знать меру!
Вторую неделю больной проводит в обычной палате, постепенно увеличивается его физическая нагрузка: он самостоятельно встает с постели, осторожно передвигается по палате; в течение 3-й недели – по коридору, в конце недели – поднимается и опускается на один этаж; на 4-й неделе – его выписывают. Далее: кардиологический санаторий, затем – диспансерно-поликлинический этап реабилитации. На временную (оплачиваемую) нетрудоспособность сейчас больному отводится 2-4 месяца, затем он проходит медико-социальную экспертизу (в МСЭ, бывшей ВТЭК): или приступает к работе, или признается инвалидом той или иной степени ограничения трудоспособности.
–î–∏–µ—Ç–∞: –ø–µ—Ä–≤—ã–π –¥–µ–Ω—å –ø–æ–ª—É–≥–æ–ª–æ–¥. –í—Ç–æ—Ä–æ–π –¥–µ–Ω—å: —Å–æ–∫–∏, –∫–∏—Å–µ–ª–∏, –∫–µ—Ñ–∏—Ä, —è–π—Ü–æ –≤—Å–º—è—Ç–∫—É; –∏—Å–∫–ª—é—á–µ–Ω–∏–µ –≥–∞–∑–æ–æ–±—Ä–∞–∑—É—é—â–∏—Ö –ø—Ä–æ–¥—É–∫—Ç–æ–≤.
С третьего дня – индивидуальная диета, со снижением калорийности. Ограничение жидкости (600-1000 мл в сутки).
–î–µ—Ñ–µ–∫–∞—Ü–∏—è –∏ –º–æ—á–µ–∏—Å–ø—É—Å–∫–∞–Ω–∏–µ –≤ –ø–µ—Ä–≤—ã–µ —Ç—Ä–∏ –¥–Ω—è –≤ –ø–æ—Å—Ç–µ–ª–∏ –Ω–∞ —Å—É–¥–Ω–æ. –ù–µ –¥–æ–ø—É—Å–∫–∞—Ç—å –Ω–∞—Ç—É–∂–∏–≤–∞–Ω–∏—è.
–ü—Ä–æ–≥–Ω–æ–∑
Прогноз всегда серьезный, особенно при развитии осложнений. Даже благоприятный исход нередко сопровождается аритмиями, приступами стенокардии. В любом случае – постинфарктный кардиосклероз с рано или поздно развивающейся острой или хронической сердечной недостаточностью
–ü—Ä–æ—Ñ–∏–ª–∞–∫—Ç–∏–∫–∞

-
–ü–µ—Ä–≤–∏—á–Ω–∞—è –ø—Ä–æ—Ñ–∏–ª–∞–∫—Ç–∏–∫–∞ –∑–∞–∫–ª—é—á–∞–µ—Ç—Å—è –≤ –ø—Ä–µ–¥—É–ø—Ä–µ–∂–¥–µ–Ω–∏–∏ –≤—Å–µ—Ö —Ñ–∞–∫—Ç–æ—Ä–æ–≤ —Ä–∏—Å–∫–∞, –æ—Ç–Ω–æ—Å—è—â–∏—Ö—Å—è –∫ –∞—Ç–µ—Ä–æ—Å–∫–ª–µ—Ä–æ–∑—É, –≥–∏–ø–µ—Ä—Ç–æ–Ω–∏—á–µ—Å–∫–æ–π –∏ –∏—à–µ–º–∏—á–µ—Å–∫–æ–π –±–æ–ª–µ–∑–Ω—è–º. –°–æ–±–ª—é–¥–µ–Ω–∏–µ –±–æ–ª—å–Ω—ã–º–∏ —Å—Ç–µ–Ω–æ–∫–∞—Ä–¥–∏–µ–π –º–µ—Ä–æ–ø—Ä–∏—è—Ç–∏–π –≤—Ç–æ—Ä–∏—á–Ω–æ–π –ø—Ä–æ—Ñ–∏–ª–∞–∫—Ç–∏–∫–∏,
-
Вторичная профилактика. Пожизненный диспансерный учет и наблюдение. Постоянный прием подбираемых кардиологом медикаментозных средств: нитраты пролонгированного действия (сустак, нитронг) и -адреноблокаторы под контролем артериального давления (атеномол, метапролол); препараты, улучшающие метаболизм в сердечной мышце (рибоксин, дураболил, предуктал); антиагреганты: аспирин 0,135 г 1 раз в сутки на ночь. Могут быть назначены гиполипидемические препараты (статины) – ловастатин, холестирамин, фибраты.
-
–ü–æ–ª–Ω—ã–π –æ—Ç–∫–∞–∑ –æ—Ç –∫—É—Ä–µ–Ω–∏—è —Ç–∞–±–∞–∫–∞, –ø—Ä–∏–µ–º–∞ –∞–ª–∫–æ–≥–æ–ª—è. –°–æ–±–ª—é–¥–µ–Ω–∏–µ –¥–∏–µ—Ç—ã. –ù–µ –¥–æ–ø—É—Å–∫–∞—Ç—å –ø–µ—Ä–µ—É—Ç–æ–º–ª–µ–Ω–∏—è. –ü–æ–¥–¥–µ—Ä–∂–∏–≤–∞—Ç—å —Ö–æ—Ä–æ—à–µ–µ –Ω–∞—Å—Ç—Ä–æ–µ–Ω–∏–µ.
–ü–æ—á–µ–º—É –≤—ã–±–∏—Ä–∞—é—Ç –Ω–∞—Å?

–ü–µ—Ä—Å–æ–Ω–∞–ª—å–Ω—ã–µ –ø—Ä–µ–¥–ª–æ–∂–µ–Ω–∏—è –¥–ª—è –≤–∞—Å
–£—Å–ª—É–≥–∏ –Ω–∞—à–µ–π –∫–ª–∏–Ω–∏–∫–∏

Статья проверена врачами Семейной клиники «Жизнь-Опора»
–ê–¥—Ä–µ—Å –∫–ª–∏–Ω–∏–∫–∏
Сб – Вс с 9:00 до 18:00
Сб – Вс с 9:00 до 18:00
- –ö–æ–º–º–µ–Ω—Ç–∞—Ä–∏–∏








 –≥. –ï–∫–∞—Ç–µ—Ä–∏–Ω–±—É—Ä–≥ —É–ª. –Æ–ª–∏—É—Å–∞ –§—É—á–∏–∫–∞, 13
–≥. –ï–∫–∞—Ç–µ—Ä–∏–Ω–±—É—Ä–≥ —É–ª. –Æ–ª–∏—É—Å–∞ –§—É—á–∏–∫–∞, 13