Š§ŠµŠ¼ Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŃ Š¾ŃŠ»ŠøŃŠ°ŠµŃŃŃ Š¾Ń ŃŃŠµŠ½Š¾Š·Š° Šø ŃŠæŠ°Š·Š¼Š°, ŠŗŠ°Šŗ ŃŠøŃŠ°ŃŃ Š·Š°ŠŗŠ»ŃŃŠµŠ½ŠøŠµ Š£ŠŠ ŃŠ¾ŃŃŠ“Š¾Š² ŃŠµŠø Šø ŠŗŠ°ŠŗŠøŠµ ŃŠ¾ŃŠ¼ŃŠ»ŠøŃŠ¾Š²ŠŗŠø Š“ŠµŠ¹ŃŃŠ²ŠøŃŠµŠ»ŃŠ½Š¾ ŠøŠ¼ŠµŃŃ ŠŗŠ»ŠøŠ½ŠøŃŠµŃŠŗŠ¾Šµ Š·Š½Š°ŃŠµŠ½ŠøŠµ.
Š§ŃŠ¾ ŃŠ°ŠŗŠ¾Šµ Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŃ Šø ŠæŠ¾ŃŠµŠ¼Ń Š¾Š½Š° Š²Š°Š¶Š½Š°
ŠŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŃ ŠæŃŠ°Š²Š¾Š¹ ŠæŠ¾Š·Š²Š¾Š½Š¾ŃŠ½Š¾Š¹ Š°ŃŃŠµŃŠøŠø ā ŃŃŠ¾ Š²ŃŠ¾Š¶Š“ŃŠ½Š½Š°Ń Š¾ŃŠ¾Š±ŠµŠ½Š½Š¾ŃŃŃ, ŠæŃŠø ŠŗŠ¾ŃŠ¾ŃŠ¾Š¹ ŃŠ¾ŃŃŠ“ ŠøŠ·Š½Š°ŃŠ°Š»ŃŠ½Š¾ ŃŠ¾ŃŠ¼ŠøŃŃŠµŃŃŃ Š¼ŠµŠ½ŃŃŠµŠ³Š¾ Š“ŠøŠ°Š¼ŠµŃŃŠ°, ŃŠµŠ¼ Š¾Š±ŃŃŠ½Š¾. ŠŠ¾Š·Š²Š¾Š½Š¾ŃŠ½ŃŠµ Š°ŃŃŠµŃŠøŠø ŃŃŠ°ŃŃŠ²ŃŃŃ Š² ŠŗŃŠ¾Š²Š¾ŃŠ½Š°Š±Š¶ŠµŠ½ŠøŠø Š·Š°Š“Š½ŠøŃ Š¾ŃŠ“ŠµŠ»Š¾Š² Š¼Š¾Š·Š³Š°, ŃŃŠ²Š¾Š»Š° Šø Š¼Š¾Š·Š¶ŠµŃŠŗŠ°. ŠŠ¾Š³Š“Š° ŠæŃŠ¾ŃŠ²ŠµŃ Š°ŃŃŠµŃŠøŠø Š¼ŠµŠ½ŃŃŠµ, ŠŗŃŠ¾Š²Š¾ŃŠ¾Šŗ Š¼Š¾Š¶ŠµŃ Š±ŃŃŃ ŃŠ½ŠøŠ¶ŠµŠ½, Š¾ŃŠ¾Š±ŠµŠ½Š½Š¾ ŠæŃŠø Š½Š°Š³ŃŃŠ·ŠŗŠ°Ń ŠøŠ»Šø ŃŠ¾ŠæŃŃŃŃŠ²ŃŃŃŠøŃ Š·Š°Š±Š¾Š»ŠµŠ²Š°Š½ŠøŃŃ . ŠŃŠø ŃŃŠ¾Š¼ Ń Š¼Š½Š¾Š³ŠøŃ Š»ŃŠ“ŠµŠ¹ ŃŠ°ŠŗŠ°Ń Š¾ŃŠ¾Š±ŠµŠ½Š½Š¾ŃŃŃ Š“Š¾Š»Š³Š¾ Š½Šµ Š²ŃŠ·ŃŠ²Š°ŠµŃ Š·Š°Š¼ŠµŃŠ½ŃŃ Š¶Š°Š»Š¾Š± Š±Š»Š°Š³Š¾Š“Š°ŃŃ ŠŗŠ¾Š¼ŠæŠµŠ½ŃŠ°ŃŠøŠø ŃŠ¾ ŃŃŠ¾ŃŠ¾Š½Ń Š“ŃŃŠ³ŠøŃ ŃŠ¾ŃŃŠ“Š¾Š². Š ŠŗŠ»ŠøŠ½ŠøŃŠµŃŠŗŠ¾Š¹ ŠæŃŠ°ŠŗŃŠøŠŗŠµ Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŃ Š¾ŃŠ½Š¾ŃŠøŃŃŃ Šŗ Š°Š½Š°ŃŠ¾Š¼ŠøŃŠµŃŠŗŠøŠ¼ Š²Š°ŃŠøŠ°Š½ŃŠ°Š¼ ŃŠ°Š·Š²ŠøŃŠøŃ, ŠŗŠ¾ŃŠ¾ŃŃŠµ ŃŃŠ°Š½Š¾Š²ŃŃŃŃ Š·Š½Š°ŃŠøŠ¼ŃŠ¼Šø ŠæŃŠø Š¾ŠæŃŠµŠ“ŠµŠ»ŃŠ½Š½ŃŃ ŃŃŠ»Š¾Š²ŠøŃŃ .
Š§Š°ŃŠµ Š²ŃŠµŠ³Š¾ Š³Š¾Š²Š¾ŃŃŃ ŠøŠ¼ŠµŠ½Š½Š¾ Š¾ ŠæŃŠ°Š²Š¾Š¹ ŠæŠ¾Š·Š²Š¾Š½Š¾ŃŠ½Š¾Š¹ Š°ŃŃŠµŃŠøŠø, ŠæŠ¾ŃŠ¾Š¼Ń ŃŃŠ¾ ŠµŃ Š½ŠµŠ“Š¾ŃŠ°Š·Š²ŠøŃŠøŠµ Š²ŃŃŠ²Š»ŃŃŃ Š½ŠµŃŠŗŠ¾Š»ŃŠŗŠ¾ ŃŠ°ŃŠµ, ŃŠµŠ¼ Š»ŠµŠ²Š¾Š¹. ŠŃŠ¾ ŃŠ²ŃŠ·Š°Š½Š¾ Ń Š¾ŃŠ¾Š±ŠµŠ½Š½Š¾ŃŃŃŠ¼Šø Š·Š°ŠŗŠ»Š°Š“ŠŗŠø ŃŠ¾ŃŃŠ“Š¾Š² Šø Š²Š°ŃŠøŠ°ŃŠøŠ²Š½Š¾ŃŃŃŃ ŃŠ¾ŃŃŠ“ŠøŃŃŠ¾Š¹ Š°Š½Š°ŃŠ¾Š¼ŠøŠø Ń ŃŠ°Š·Š½ŃŃ Š»ŃŠ“ŠµŠ¹. ŠŠ°Š¶Š½Š¾ ŠæŠ¾Š½ŠøŠ¼Š°ŃŃ, ŃŃŠ¾ Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŃ ā Š½Šµ Ā«ŃŠ»Š¾Š¼Š°Š½Š½ŃŠ¹ ŃŠ¾ŃŃŠ“Ā», Š° Š²Š°ŃŠøŠ°Š½Ń, Ń ŠŗŠ¾ŃŠ¾ŃŃŠ¼ ŃŠµŠ»Š¾Š²ŠµŠŗ Š¼Š¾Š¶ŠµŃ Š¶ŠøŃŃ Š±ŠµŠ· Š¾Š³ŃŠ°Š½ŠøŃŠµŠ½ŠøŠ¹. ŠŠ“Š½Š°ŠŗŠ¾ ŠæŃŠø Š½ŠµŠ±Š»Š°Š³Š¾ŠæŃŠøŃŃŠ½Š¾Š¼ ŃŠ¾ŃŠµŃŠ°Š½ŠøŠø ŃŠ°ŠŗŃŠ¾ŃŠ¾Š² Š¼Š¾Š·Š³ Š¼Š¾Š¶ŠµŃ ŠæŠ¾Š»ŃŃŠ°ŃŃ Š¼ŠµŠ½ŃŃŠµ ŠŗŃŠ¾Š²Šø Š² Š²ŠµŃŃŠµŠ±ŃŠ¾-Š±Š°Š·ŠøŠ»ŃŃŠ½Š¾Š¹ ŃŠøŃŃŠµŠ¼Šµ. Š¢Š¾Š³Š“Š° ŠæŠ¾ŃŠ²Š»ŃŃŃŃŃ ŃŠøŠ¼ŠæŃŠ¾Š¼Ń, ŠŗŠ¾ŃŠ¾ŃŃŠµ ŃŠµŠ»Š¾Š²ŠµŠŗ Š¾Š±ŃŃŠ½Š¾ ŃŠ²ŃŠ·ŃŠ²Š°ŠµŃ Ń Ā«ŃŠµŠµŠ¹Ā», Ā«Š“Š°Š²Š»ŠµŠ½ŠøŠµŠ¼Ā» ŠøŠ»Šø Ā«ŃŃŃŠ°Š»Š¾ŃŃŃŃĀ».
Š”Š°Š¼Š° ŠæŠ¾ ŃŠµŠ±Šµ Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŃ Š½Šµ Š¾Š·Š½Š°ŃŠ°ŠµŃ Š½ŠµŠøŠ·Š±ŠµŠ¶Š½ŃŠ¹ ŠøŠ½ŃŃŠ»ŃŃ ŠøŠ»Šø ŃŃŠ¶ŃŠ»Š¾Šµ Š·Š°Š±Š¾Š»ŠµŠ²Š°Š½ŠøŠµ. Š ŠøŃŠŗŠø ŠæŠ¾Š²ŃŃŠ°ŃŃŃŃ, ŠµŃŠ»Šø Š“Š¾Š±Š°Š²Š»ŃŃŃŃŃ Š°ŃŠµŃŠ¾ŃŠŗŠ»ŠµŃŠ¾Š·, Š³ŠøŠæŠµŃŃŠ¾Š½ŠøŃ, Š½Š°ŃŃŃŠµŠ½ŠøŃ ŃŠøŃŠ¼Š° ŃŠµŃŠ“ŃŠ° ŠøŠ»Šø ŠæŃŠ¾Š±Š»ŠµŠ¼Ń ŃŠµŠ¹Š½Š¾Š³Š¾ Š¾ŃŠ“ŠµŠ»Š° ŠæŠ¾Š·Š²Š¾Š½Š¾ŃŠ½ŠøŠŗŠ°. ŠŃŠ¾Š¼Šµ ŃŠ¾Š³Š¾, Š·Š½Š°ŃŠµŠ½ŠøŠµ ŠøŠ¼ŠµŠµŃ ŃŃŃŠ¾ŠµŠ½ŠøŠµ ŠŗŃŃŠ³Š° ŠŠøŠ»Š»ŠøŠ·ŠøŃ Šø Š½Š°Š»ŠøŃŠøŠµ ŠŗŠ¾Š»Š»Š°ŃŠµŃŠ°Š»ŠµŠ¹ ā Š¾Š±Ń Š¾Š“Š½ŃŃ ŠæŃŃŠµŠ¹ ŠŗŃŠ¾Š²Š¾ŃŠ¾ŠŗŠ°. ŠŠ¾ŃŃŠ¾Š¼Ń Š“Š²ŃŠ¼ Š»ŃŠ“ŃŠ¼ Ń Š¾Š“ŠøŠ½Š°ŠŗŠ¾Š²ŃŠ¼ Š“ŠøŠ°Š¼ŠµŃŃŠ¾Š¼ Š°ŃŃŠµŃŠøŠø Š¼Š¾Š³ŃŃ Š±ŃŃŃ ŃŠ²Š¾Š¹ŃŃŠ²ŠµŠ½Š½Ń ŃŠ¾Š²ŠµŃŃŠµŠ½Š½Š¾ ŃŠ°Š·Š½ŃŠµ Š¾ŃŃŃŠµŠ½ŠøŃ Šø ŠæŃŠ¾Š³Š½Š¾Š·. ŠŠ°Š“Š°ŃŠ° Š²ŃŠ°ŃŠ° ā Š¾ŃŠµŠ½ŠøŃŃ Š½Šµ ŃŠ¾Š»ŃŠŗŠ¾ Ā«ŃŠ·ŠŗŠøŠ¹ ŃŠ¾ŃŃŠ“Ā», Š½Š¾ Šø ŃŠµŠ°Š»ŃŠ½ŃŃ Š³ŠµŠ¼Š¾Š“ŠøŠ½Š°Š¼ŠøŠŗŃ Šø ŠæŃŠøŃŠøŠ½Ń Š¶Š°Š»Š¾Š±.
ŠŠ»Ń ŠæŠ°ŃŠøŠµŠ½ŃŠ¾Š² Š²Š°Š¶Š½Š¾ Š¾Š“Š½Š¾: ŠæŠ¾Š½ŠøŠ¼Š°ŃŃ ŠæŃŠ¾ŠøŃŃ Š¾Š¶Š“ŠµŠ½ŠøŠµ Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŠø Šø Š·Š½Š°ŃŃ, ŠŗŠ¾Š³Š“Š° Š¾Š½Š° ŃŃŠµŠ±ŃŠµŃ Š²Š½ŠøŠ¼Š°Š½ŠøŃ. ŠŠøŠ¶Šµ ŃŠ°Š·Š±ŠµŃŃŠ¼, ŠæŠ¾ŃŠµŠ¼Ń ŃŠ¾ŃŠ¼ŠøŃŃŠµŃŃŃ ŃŃŠ° Š¾ŃŠ¾Š±ŠµŠ½Š½Š¾ŃŃŃ, ŠŗŠ°ŠŗŠøŠµ ŃŠ°ŠŗŃŠ¾ŃŃ ŃŃŠøŠ»ŠøŠ²Š°ŃŃ ŠæŃŠ¾ŃŠ²Š»ŠµŠ½ŠøŃ, Šø ŠŗŠ°Šŗ Š²ŃŠ°ŃŠø ŃŃŠ¾ŃŠ½ŃŃŃ Š“ŠøŠ°Š³Š½Š¾Š·. ŠŃŠ“ŠµŠ»ŃŠ½Š¾ Š¾ŃŃŠ°Š½Š¾Š²ŠøŠ¼ŃŃ Š½Š° ŃŠøŃŃŠ°ŃŠøŃŃ , ŠŗŠ¾Š³Š“Š° ŃŠøŠ¼ŠæŃŠ¾Š¼Ń ŠæŠ¾Ń Š¾Š¶Šø Š½Š° Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŃ, Š½Š¾ ŠæŃŠøŃŠøŠ½Š° Š¾ŠŗŠ°Š·ŃŠ²Š°ŠµŃŃŃ Š“ŃŃŠ³Š¾Š¹. Š¢Š°ŠŗŠ¶Šµ ŠæŠ¾Š³Š¾Š²Š¾ŃŠøŠ¼ Š¾ ŠæŠ¾Š“Ń Š¾Š“Š°Ń Šŗ Š»ŠµŃŠµŠ½ŠøŃ Šø Š¾Š±ŃŠ°Š·Ń Š¶ŠøŠ·Š½Šø Š±ŠµŠ· Š»ŠøŃŠ½ŠøŃ ŃŃŃŠ°Ń Š¾Š². ŠŃŠ¾ ŠæŠ¾Š¼Š¾Š³Š°ŠµŃ ŠæŃŠøŠ½ŃŃŃ Š²Š·Š²ŠµŃŠµŠ½Š½ŃŠµ ŃŠµŃŠµŠ½ŠøŃ Šø Š²Š¾Š²ŃŠµŠ¼Ń Š¾Š±ŃŠ°ŃŠøŃŃŃŃ Š·Š° ŠæŠ¾Š¼Š¾ŃŃŃ.
ŠŠ°Šŗ ŃŠ¾ŃŠ¼ŠøŃŃŠµŃŃŃ ŠæŠ¾Š·Š²Š¾Š½Š¾ŃŠ½Š°Ń Š°ŃŃŠµŃŠøŃ Ń ŠæŠ»Š¾Š“Š°
ŠŠ¾Š·Š²Š¾Š½Š¾ŃŠ½ŃŠµ Š°ŃŃŠµŃŠøŠø Š·Š°ŠŗŠ»Š°Š“ŃŠ²Š°ŃŃŃŃ Š½Š° ŃŠ°Š½Š½ŠøŃ ŃŃŠ¾ŠŗŠ°Ń Š±ŠµŃŠµŠ¼ŠµŠ½Š½Š¾ŃŃŠø ŠøŠ· ŃŠ¼Š±ŃŠøŠ¾Š½Š°Š»ŃŠ½ŃŃ ŃŠ¾ŃŃŠ“ŠøŃŃŃŃ ŃŃŃŃŠŗŃŃŃ. Š ŃŃŠ¾Ń ŠæŠµŃŠøŠ¾Š“ Š²Š°Š¶Š½Ń ŃŃŠ°Š±ŠøŠ»ŃŠ½Š¾Šµ ŠŗŃŠ¾Š²Š¾ŃŠ½Š°Š±Š¶ŠµŠ½ŠøŠµ ŠæŠ»Š°ŃŠµŠ½ŃŃ, Š¾ŃŃŃŃŃŃŠ²ŠøŠµ ŃŠ¾ŠŗŃŠøŃŠµŃŠŗŠøŃ Š²Š¾Š·Š“ŠµŠ¹ŃŃŠ²ŠøŠ¹ Šø Š½Š¾ŃŠ¼Š°Š»ŃŠ½Š°Ń ŃŠ°Š±Š¾ŃŠ° ŃŠøŃŃŠµŠ¼ Š¾ŃŠ³Š°Š½ŠøŠ·Š¼Š° Š¼Š°ŃŠµŃŠø. ŠŃŠ»Šø Š½Š° ŃŃŠ°ŠæŠµ ŃŠ¾ŃŠ¼ŠøŃŠ¾Š²Š°Š½ŠøŃ ŃŠ¾ŃŃŠ“ŠøŃŃŠ¾Š¹ ŃŃŠµŠ½ŠŗŠø Šø ŠæŃŠ¾ŃŠ²ŠµŃŠ° Š²Š¾Š·Š½ŠøŠŗŠ°ŠµŃ Š½ŠµŠ±Š»Š°Š³Š¾ŠæŃŠøŃŃŠ½Š¾Šµ Š²Š»ŠøŃŠ½ŠøŠµ, Š°ŃŃŠµŃŠøŃ Š¼Š¾Š¶ŠµŃ ŃŃŠ¾ŃŠ¼ŠøŃŠ¾Š²Š°ŃŃŃŃ Š¼ŠµŠ½ŃŃŠµŠ³Š¾ Š“ŠøŠ°Š¼ŠµŃŃŠ°. ŠŠ¼ŠµŠ½Š½Š¾ ŠæŠ¾ŃŃŠ¾Š¼Ń Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŃ ŃŃŠøŃŠ°ŃŃ Š²ŃŠ¾Š¶Š“ŃŠ½Š½Š¾Š¹, ŃŠ¾ ŠµŃŃŃ ŠæŃŠøŃŃŃŃŃŠ²ŃŃŃŠµŠ¹ Ń ŃŠ¾Š¶Š“ŠµŠ½ŠøŃ. ŠŃŠø ŃŃŠ¾Š¼ Š¾Š±Š½Š°ŃŃŠ¶ŠøŃŃ ŠµŃ Š¼Š¾Š³ŃŃ Š·Š½Š°ŃŠøŃŠµŠ»ŃŠ½Š¾ ŠæŠ¾Š·Š¶Šµ, ŃŠ¶Šµ Š²Š¾ Š²Š·ŃŠ¾ŃŠ»Š¾Š¼ Š²Š¾Š·ŃŠ°ŃŃŠµ.
ŠŠ°Š¶Š½ŃŠ¹ Š¼Š¾Š¼ŠµŠ½Ń: Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŃ ā ŃŃŠ¾ Š½Šµ Ā«ŃŃŠ¶ŠµŠ½ŠøŠµ ŠøŠ·-Š·Š° ŃŠæŠ°Š·Š¼Š°Ā» Šø Š½Šµ Ā«Š·Š°ŠŗŃŠæŠ¾ŃŠŗŠ°Ā», Š° ŠøŠ¼ŠµŠ½Š½Š¾ Š½ŠµŠ“Š¾ŃŠ°Š·Š²ŠøŃŠøŠµ. ŠŃŠ¾ŃŠ²ŠµŃ Š°ŃŃŠµŃŠøŠø ŠøŠ·Š½Š°ŃŠ°Š»ŃŠ½Š¾ Š¼ŠµŠ½ŃŃŠµ Šø ŃŠ°ŃŠµ ŃŠ¾Ń ŃŠ°Š½ŃŠµŃ ŃŠ°ŠŗŃŃ Š²ŠµŠ»ŠøŃŠøŠ½Ń Š²ŃŃ Š¶ŠøŠ·Š½Ń. ŠŃŠ³Š°Š½ŠøŠ·Š¼ Š¾Š±ŃŃŠ½Š¾ Š²ŠŗŠ»ŃŃŠ°ŠµŃ ŠŗŠ¾Š¼ŠæŠµŠ½ŃŠ°ŃŠ¾ŃŠ½ŃŠµ Š¼ŠµŃ Š°Š½ŠøŠ·Š¼Ń: ŃŃŠøŠ»ŠøŠ²Š°ŠµŃŃŃ ŠæŃŠøŃŠ¾Šŗ ŠæŠ¾ Š²ŃŠ¾ŃŠ¾Š¹ ŠæŠ¾Š·Š²Š¾Š½Š¾ŃŠ½Š¾Š¹ Š°ŃŃŠµŃŠøŠø, ŠæŠ¾ ŃŠ¾Š½Š½ŃŠ¼ Š°ŃŃŠµŃŠøŃŠ¼ Šø ŠæŠ¾ ŃŠ¾ŠµŠ“ŠøŠ½ŠøŃŠµŠ»ŃŠ½ŃŠ¼ Š°ŃŃŠµŃŠøŃŠ¼ Š¼Š¾Š·Š³Š°. ŠŠ¾Š¼ŠæŠµŠ½ŃŠ°ŃŠøŃ Š¾ŃŠ¾Š±ŠµŠ½Š½Š¾ Ń Š¾ŃŠ¾ŃŠ¾ ŃŠ°Š±Š¾ŃŠ°ŠµŃ Š² Š¼Š¾Š»Š¾Š“Š¾Š¼ Š²Š¾Š·ŃŠ°ŃŃŠµ, ŠŗŠ¾Š³Š“Š° ŃŠ¾ŃŃŠ“Ń ŃŠ»Š°ŃŃŠøŃŠ½ŠµŠµ. ŠŠ¾ŃŃŠ¾Š¼Ń ŠæŠµŃŠ²ŃŠµ ŠæŃŠ¾ŃŠ²Š»ŠµŠ½ŠøŃ Š½ŠµŃŠµŠ“ŠŗŠ¾ ŠæŠ¾ŃŠ²Š»ŃŃŃŃŃ ŠæŠ¾ŃŠ»Šµ 30ā40 Š»ŠµŃ ŠøŠ»Šø ŠæŠ¾Š·Š¶Šµ, ŠŗŠ¾Š³Š“Š° Š“Š¾Š±Š°Š²Š»ŃŃŃŃŃ Š²Š¾Š·ŃŠ°ŃŃŠ½ŃŠµ ŠøŠ·Š¼ŠµŠ½ŠµŠ½ŠøŃ.
ŠŠµŠ»ŃŠ·Ń Š½Š°Š·Š²Š°ŃŃ Š¾Š“Š½Ń-ŠµŠ“ŠøŠ½ŃŃŠ²ŠµŠ½Š½ŃŃ ŠæŃŠøŃŠøŠ½Ń, ŠŗŠ¾ŃŠ¾ŃŠ°Ń Ā«ŃŠ¾ŃŠ½Š¾Ā» ŠæŃŠøŠ²Š¾Š“ŠøŃ Šŗ Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŠø. Š Š±Š¾Š»ŃŃŠøŠ½ŃŃŠ²Šµ ŃŠ»ŃŃŠ°ŠµŠ² ŃŠµŃŃ ŠøŠ“ŃŃ Š¾ ŃŠ¾ŃŠµŃŠ°Š½ŠøŠø ŃŠ°ŠŗŃŠ¾ŃŠ¾Š²: Š³ŠµŠ½ŠµŃŠøŃŠµŃŠŗŠ¾Š¹ ŠæŃŠµŠ“ŃŠ°ŃŠæŠ¾Š»Š¾Š¶ŠµŠ½Š½Š¾ŃŃŠø Šø Š²Š½ŠµŃŠ½ŠøŃ Š²Š¾Š·Š“ŠµŠ¹ŃŃŠ²ŠøŠ¹ Š² ŠæŠµŃŠøŠ¾Š“ Š±ŠµŃŠµŠ¼ŠµŠ½Š½Š¾ŃŃŠø. ŠŃŠ¾Š¼Šµ ŃŠ¾Š³Š¾, ŃŠ°ŃŃŃ ŃŠ»ŃŃŠ°ŠµŠ² Š¾ŃŃŠ°ŃŃŃŃ Š±ŠµŠ· Š¾ŃŠµŠ²ŠøŠ“Š½Š¾Š¹ ŠæŃŠøŃŠøŠ½Ń, ŃŃŠ¾ ŃŠ²ŃŠ·Š°Š½Š¾ Ń Š¾Š³ŃŠ°Š½ŠøŃŠµŠ½ŠøŃŠ¼Šø Š“ŠøŠ°Š³Š½Š¾ŃŃŠøŠŗŠø ŃŠ¼Š±ŃŠøŠ¾Š½Š°Š»ŃŠ½Š¾Š³Š¾ ŠæŠµŃŠøŠ¾Š“Š°. ŠŃŠ¾ Š½Šµ Š·Š½Š°ŃŠøŃ, ŃŃŠ¾ Ā«Š²ŠøŠ½Š¾Š²Š°Ń ŠŗŃŠ¾-ŃŠ¾ Š¾Š“ŠøŠ½Ā», Šø ŃŠ¶ ŃŠ¾ŃŠ½Š¾ Š½Šµ ŠæŠ¾Š²Š¾Š“ Š“Š»Ń ŃŠ°Š¼Š¾Š±ŠøŃŠµŠ²Š°Š½ŠøŃ. ŠŠ»Ń ŠŗŠ»ŠøŠ½ŠøŃŠµŃŠŗŠ¾Š¹ ŃŠ°ŠŗŃŠøŠŗŠø Š²Š°Š¶Š½ŠµŠµ ŃŠµŠŗŃŃŠ°Ń ŃŠøŃŃŠ°ŃŠøŃ: ŠµŃŃŃ Š»Šø Š¶Š°Š»Š¾Š±Ń Šø ŠµŃŃŃ Š»Šø Š¾Š±ŃŠµŠŗŃŠøŠ²Š½Š¾Šµ ŃŠ½ŠøŠ¶ŠµŠ½ŠøŠµ ŠŗŃŠ¾Š²Š¾ŃŠ¾ŠŗŠ°.
ŠŃŠ»Šø Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŃ Š¾Š±Š½Š°ŃŃŠ¶ŠøŠ»Šø ŃŠ»ŃŃŠ°Š¹Š½Š¾, Š²ŃŠ°Ń Š¾Š±ŃŃŠ½Š¾ ŃŃŠ¾ŃŠ½ŃŠµŃ, Š½Š°ŃŠŗŠ¾Š»ŃŠŗŠ¾ Š¾Š½Š° Š²Š»ŠøŃŠµŃ Š½Š° ŠŗŃŠ¾Š²Š¾ŃŠ½Š°Š±Š¶ŠµŠ½ŠøŠµ Š¼Š¾Š·Š³Š°. ŠŠ»Ń ŃŃŠ¾Š³Š¾ Š¾ŃŠµŠ½ŠøŠ²Š°ŃŃ ŃŠŗŠ¾ŃŠ¾ŃŃŃ ŠŗŃŠ¾Š²Š¾ŃŠ¾ŠŗŠ°, ŃŠ¾ŃŃŠ¾ŃŠ½ŠøŠµ Š“ŃŃŠ³ŠøŃ ŃŠ¾ŃŃŠ“Š¾Š² Šø Š½Š°Š»ŠøŃŠøŠµ ŃŠ¾ŠæŃŃŃŃŠ²ŃŃŃŠøŃ ŃŠ°ŠŗŃŠ¾ŃŠ¾Š² ŃŠøŃŠŗŠ°. ŠŠ“Š½Š¾Š¹ Š»ŠøŃŃ ŃŠøŃŃŃ Š“ŠøŠ°Š¼ŠµŃŃŠ° Š½ŠµŠ“Š¾ŃŃŠ°ŃŠ¾ŃŠ½Š¾ Š“Š»Ń Š²ŃŠ²Š¾Š“Š¾Š². ŠŠµŃŠµŠ“ŠŗŠ¾ Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŃ ŃŠ²Š»ŃŠµŃŃŃ Ā«Š½Š°Ń Š¾Š“ŠŗŠ¾Š¹Ā», ŠŗŠ¾ŃŠ¾ŃŠ°Ń Š½Šµ ŃŃŠµŠ±ŃŠµŃ Š°ŠŗŃŠøŠ²Š½Š¾Š³Š¾ Š»ŠµŃŠµŠ½ŠøŃ, Š½Š¾ ŃŃŠµŠ±ŃŠµŃ Š³ŃŠ°Š¼Š¾ŃŠ½Š¾Š³Š¾ Š½Š°Š±Š»ŃŠ“ŠµŠ½ŠøŃ. ŠŃŠø Š½Š°Š»ŠøŃŠøŠø ŃŠøŠ¼ŠæŃŠ¾Š¼Š¾Š² ŠæŠ¾Š“Ń Š¾Š“ Š±ŃŠ“ŠµŃ Š“ŃŃŠ³ŠøŠ¼ ā Šø ŃŃŠ¾ Š¾ŃŠ“ŠµŠ»ŃŠ½Š¾ Š¾Š±ŃŃŠ¶Š“Š°ŠµŃŃŃ Š½Š° ŠæŃŠøŃŠ¼Šµ. Š Š»ŃŠ±Š¾Š¼ ŃŠ»ŃŃŠ°Šµ ŠæŠ¾Š½ŠøŠ¼Š°Š½ŠøŠµ ŠæŃŠ¾ŠøŃŃ Š¾Š¶Š“ŠµŠ½ŠøŃ ŃŠ¾ŃŃŠ¾ŃŠ½ŠøŃ ŠæŠ¾Š¼Š¾Š³Š°ŠµŃ ŃŠæŠ¾ŠŗŠ¾Š¹Š½ŠµŠµ Š¾ŃŠ½Š¾ŃŠøŃŃŃŃ Šŗ Š“ŠøŠ°Š³Š½Š¾Š·Ń.
Š¤Š°ŠŗŃŠ¾ŃŃ Š±ŠµŃŠµŠ¼ŠµŠ½Š½Š¾ŃŃŠø, ŠæŠ¾Š²ŃŃŠ°ŃŃŠøŠµ ŃŠøŃŠŗ Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŠø
Š”ŃŠøŃŠ°ŠµŃŃŃ, ŃŃŠ¾ Š½Š° ŃŠ¾ŃŠ¼ŠøŃŠ¾Š²Š°Š½ŠøŠµ ŃŠ¾ŃŃŠ“Š¾Š² ŠæŠ»Š¾Š“Š° Š¼Š¾Š³ŃŃ Š²Š»ŠøŃŃŃ ŠøŠ½ŃŠµŠŗŃŠøŠø, ŃŠ¾ŠŗŃŠøŃŠµŃŠŗŠøŠµ Š²Š¾Š·Š“ŠµŠ¹ŃŃŠ²ŠøŃ, Š½ŠµŠŗŠ¾ŃŠ¾ŃŃŠµ Š»ŠµŠŗŠ°ŃŃŃŠ²Š° Šø Š²ŃŃŠ°Š¶ŠµŠ½Š½ŃŠ¹ ŃŃŃŠµŃŃ. Š¢Š°ŠŗŠ¶Šµ ŃŠ¾Š»Ń ŠøŠ³ŃŠ°ŃŃ ŃŠ¾ŃŃŠ¾ŃŠ½ŠøŃ, ŃŃ ŃŠ“ŃŠ°ŃŃŠøŠµ ŠæŠ»Š°ŃŠµŠ½ŃŠ°ŃŠ½ŃŠ¹ ŠŗŃŠ¾Š²Š¾ŃŠ¾Šŗ Šø Š¾Š±Š¼ŠµŠ½ ŠŗŠøŃŠ»Š¾ŃŠ¾Š“Š°. ŠŃŠø ŃŃŠ¾Š¼ Š²Š°Š¶Š½Š¾ ŠæŠ¾Š¼Š½ŠøŃŃ: Š½Š°Š»ŠøŃŠøŠµ ŃŠ°ŠŗŃŠ¾ŃŠ° ŃŠøŃŠŗŠ° Š½Šµ Š¾Š·Š½Š°ŃŠ°ŠµŃ, ŃŃŠ¾ Ń ŃŠµŠ±ŃŠ½ŠŗŠ° Š¾Š±ŃŠ·Š°ŃŠµŠ»ŃŠ½Š¾ Š±ŃŠ“ŠµŃ Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŃ. Š ŠµŃŃ ŠøŠ“ŃŃ Š¾ Š²ŠµŃŠ¾ŃŃŠ½Š¾ŃŃŠø, Š° Š½Šµ Š¾ Š½ŠµŠøŠ·Š±ŠµŠ¶Š½Š¾ŃŃŠø. ŠŃŠ°Ń, ŠŗŠ°Šŗ ŠæŃŠ°Š²ŠøŠ»Š¾, Š¾ŃŠµŠ½ŠøŠ²Š°ŠµŃ Š±ŠµŃŠµŠ¼ŠµŠ½Š½Š¾ŃŃŃ ŃŠµŃŃŠ¾ŃŠæŠµŠŗŃŠøŠ²Š½Š¾ ŃŠ¾Š»ŃŠŗŠ¾ ŠŗŠ°Šŗ Š²Š¾Š·Š¼Š¾Š¶Š½ŃŠ¹ ŃŠ¾Š½, Š° Š½Šµ ŠŗŠ°Šŗ ŠøŠ½ŃŃŃŃŠ¼ŠµŠ½Ń ŃŠ¾ŃŠ½Š¾Š³Š¾ Š¾Š±ŃŃŃŠ½ŠµŠ½ŠøŃ.
Š ŠæŠ¾ŃŠµŠ½ŃŠøŠ°Š»ŃŠ½Š¾ Š·Š½Š°ŃŠøŠ¼ŃŠ¼ Š²Š»ŠøŃŠ½ŠøŃŠ¼ Š¾ŃŠ½Š¾ŃŃŃ ŃŠøŃŃŠ°ŃŠøŠø, ŠŗŠ¾ŃŠ¾ŃŃŠµ ŠæŠ¾Š²ŃŃŠ°ŃŃ ŠøŠ½ŃŠ¾ŠŗŃŠøŠŗŠ°ŃŠøŠ¾Š½Š½ŃŃ Š½Š°Š³ŃŃŠ·ŠŗŃ, Š²ŃŠ·ŃŠ²Š°ŃŃ Š³ŠøŠæŠ¾ŠŗŃŠøŃ ŠøŠ»Šø Š½Š°ŃŃŃŠ°ŃŃ Š½Š¾ŃŠ¼Š°Š»ŃŠ½ŃŃ Š·Š°ŠŗŠ»Š°Š“ŠŗŃ ŃŠŗŠ°Š½ŠµŠ¹. Š ŠŗŠ»ŠøŠ½ŠøŃŠµŃŠŗŠøŃ Š¾Š±Š·Š¾ŃŠ°Ń Š¾Š±ŃŃŠ½Š¾ ŃŠæŠ¾Š¼ŠøŠ½Š°ŃŃ Š½ŠµŃŠŗŠ¾Š»ŃŠŗŠ¾ Š³ŃŃŠæŠæ ŃŠ°ŠŗŃŠ¾ŃŠ¾Š²:
-
ŃŃŠ°Š²Š¼Ń Šø ŃŠµŃŃŃŠ·Š½ŃŠµ ŃŃŠøŠ±Ń Š²Š¾ Š²ŃŠµŠ¼Ń Š±ŠµŃŠµŠ¼ŠµŠ½Š½Š¾ŃŃŠø
-
ŠæŠµŃŠµŠ³ŃŠµŠ² Šø Š²ŃŃŠ°Š¶ŠµŠ½Š½Š°Ń ŃŠµŠæŠ»Š¾Š²Š°Ń Š½Š°Š³ŃŃŠ·ŠŗŠ° (Š½Š°ŠæŃŠøŠ¼ŠµŃ, ŃŠ°ŃŃŠ¾Šµ ŠæŠ¾ŃŠµŃŠµŠ½ŠøŠµ ŃŠ°ŃŠ½Ń ŠæŃŠø ŠæŠ»Š¾Ń Š¾Š¼ ŃŠ°Š¼Š¾ŃŃŠ²ŃŃŠ²ŠøŠø)
-
ŃŠæŠ¾ŃŃŠµŠ±Š»ŠµŠ½ŠøŠµ Š°Š»ŠŗŠ¾Š³Š¾Š»Ń, Š½Š°ŃŠŗŠ¾ŃŠøŃŠµŃŠŗŠøŃ Š²ŠµŃŠµŃŃŠ², ŠŗŃŃŠµŠ½ŠøŠµ
-
ŠæŃŠøŃŠ¼ ŃŠµŃŠ°ŃŠ¾Š³ŠµŠ½Š½ŃŃ ŠæŃŠµŠæŠ°ŃŠ°ŃŠ¾Š² Š±ŠµŠ· Š¼ŠµŠ“ŠøŃŠøŠ½ŃŠŗŠ¾Š³Š¾ ŠŗŠ¾Š½ŃŃŠ¾Š»Ń
-
ŃŃŠ¶ŃŠ»ŃŠµ ŠøŠ½ŃŠµŠŗŃŠøŠø Š²ŠøŃŃŃŠ½Š¾Š¹ ŠøŠ»Šø Š±Š°ŠŗŃŠµŃŠøŠ°Š»ŃŠ½Š¾Š¹ ŠæŃŠøŃŠ¾Š“Ń
-
Š²Š¾Š·Š“ŠµŠ¹ŃŃŠ²ŠøŠµ ŃŠ°Š“ŠøŠ°ŃŠøŠø Šø Š½ŠµŠŗŠ¾ŃŠ¾ŃŃŃ ŠæŃŠ¾Š¼ŃŃŠ»ŠµŠ½Š½ŃŃ ŃŠ¾ŠŗŃŠøŠ½Š¾Š²
-
Š²ŃŃŠ°Š¶ŠµŠ½Š½ŃŠ¹ Š“Š»ŠøŃŠµŠ»ŃŠ½ŃŠ¹ ŃŃŃŠµŃŃ Šø Š“ŠµŠæŃŠµŃŃŠøŠ²Š½ŃŠµ ŃŠ¾ŃŃŠ¾ŃŠ½ŠøŃ
-
Š°ŃŃŠ¾ŠøŠ¼Š¼ŃŠ½Š½ŃŠµ Š·Š°Š±Š¾Š»ŠµŠ²Š°Š½ŠøŃ Šø Š¾ŃŠ»Š¾Š¶Š½ŠµŠ½ŠøŃ Š±ŠµŃŠµŠ¼ŠµŠ½Š½Š¾ŃŃŠø, Š²Š»ŠøŃŃŃŠøŠµ Š½Š° ŠæŠ»Š°ŃŠµŠ½ŃŠ°ŃŠ½ŃŠ¹ ŠŗŃŠ¾Š²Š¾ŃŠ¾Šŗ
ŠŠ°Š¶Šµ ŠµŃŠ»Šø Š¾Š“ŠøŠ½ ŠøŠ· ŃŠ°ŠŗŃŠ¾ŃŠ¾Š² ŠæŃŠøŃŃŃŃŃŠ²Š¾Š²Š°Š», ŃŃŠ¾ Š½Šµ Š“Š°ŃŃ Š¾ŃŠ½Š¾Š²Š°Š½ŠøŃ Š“ŠµŠ»Š°ŃŃ ŠæŃŃŠ¼ŃŠµ Š²ŃŠ²Š¾Š“Ń Ā«ŠøŠ·-Š·Š° ŃŃŠ¾Š³Š¾ ŃŠ»ŃŃŠøŠ»Š¾ŃŃĀ». Š Š°Š·Š²ŠøŃŠøŠµ ŃŠ¾ŃŃŠ“ŠøŃŃŠ¾Š¹ ŃŠøŃŃŠµŠ¼Ń ā ŃŠ»Š¾Š¶Š½ŃŠ¹ ŠæŃŠ¾ŃŠµŃŃ, ŠŗŠ¾ŃŠ¾ŃŃŠ¹ Š·Š°Š²ŠøŃŠøŃ Š¾Ń Š¼Š½Š¾Š¶ŠµŃŃŠ²Š° ŠæŠµŃŠµŠ¼ŠµŠ½Š½ŃŃ . Š Š½ŠµŠŗŠ¾ŃŠ¾ŃŃŃ ŃŠµŠ¼ŃŃŃ Š²ŃŃŃŠµŃŠ°ŠµŃŃŃ ŠæŠ¾Š²ŃŃŠµŠ½Š½Š°Ń ŃŠ°ŃŃŠ¾ŃŠ° ŃŠ¾ŃŃŠ“ŠøŃŃŃŃ Š²Š°ŃŠøŠ°Š½ŃŠ¾Š² ŃŃŃŠ¾ŠµŠ½ŠøŃ, ŃŃŠ¾ Š³Š¾Š²Š¾ŃŠøŃ Š¾ ŃŠ¾Š»Šø Š½Š°ŃŠ»ŠµŠ“ŃŃŠ²ŠµŠ½Š½Š¾ŃŃŠø. ŠŠ“Š½Š°ŠŗŠ¾ Š½Š°ŃŠ»ŠµŠ“ŃŃŠ²ŠµŠ½Š½Š¾ŃŃŃ Š¾Š±ŃŃŠ½Š¾ ŠæŃŠ¾ŃŠ²Š»ŃŠµŃŃŃ Š½Šµ ŠŗŠ°Šŗ Ā«ŠæŠµŃŠµŠ“Š°ŃŠ° Š±Š¾Š»ŠµŠ·Š½ŠøĀ», Š° ŠŗŠ°Šŗ ŃŠŗŠ»Š¾Š½Š½Š¾ŃŃŃ Šŗ Š¾ŠæŃŠµŠ“ŠµŠ»ŃŠ½Š½Š¾Š¹ Š°Š½Š°ŃŠ¾Š¼ŠøŠø ŃŠ¾ŃŃŠ“Š¾Š². ŠŠ¾ŃŃŠ¾Š¼Ń ŃŠ°ŃŃŠ¾ ŠŗŠ¾ŃŃŠµŠŗŃŠ½ŠµŠµ Š³Š¾Š²Š¾ŃŠøŃŃ Š¾ ŠæŃŠµŠ“ŃŠ°ŃŠæŠ¾Š»Š¾Š¶ŠµŠ½Š½Š¾ŃŃŠø, Š° Š½Šµ Š¾ ŃŃŃŠ¾Š³Š¾Š¹ Š³ŠµŠ½ŠµŃŠøŃŠµŃŠŗŠ¾Š¹ ŠæŃŠøŃŠøŠ½Šµ.
ŠŃŠ»Šø Ń ŠæŠ°ŃŠøŠµŠ½ŃŠ° ŠµŃŃŃ Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŃ, ŃŃŠ¾ Š½Šµ Š¾Š·Š½Š°ŃŠ°ŠµŃ, ŃŃŠ¾ Ń ŠµŠ³Š¾ ŃŠµŠ±ŃŠ½ŠŗŠ° Š¾Š½Š° Š¾Š±ŃŠ·Š°ŃŠµŠ»ŃŠ½Š¾ Š±ŃŠ“ŠµŃ. Š Š±Š¾Š»ŃŃŠøŠ½ŃŃŠ²Šµ ŃŠ»ŃŃŠ°ŠµŠ² Š“Š¾ŃŃŠ°ŃŠ¾ŃŠ½Š¾ ŃŃŠ°Š½Š“Š°ŃŃŠ½Š¾Š³Š¾ Š½Š°Š±Š»ŃŠ“ŠµŠ½ŠøŃ Š±ŠµŃŠµŠ¼ŠµŠ½Š½Š¾ŃŃŠø Šø Š²ŃŠæŠ¾Š»Š½ŠµŠ½ŠøŃ ŃŠµŠŗŠ¾Š¼ŠµŠ½Š“Š°ŃŠøŠ¹ Š°ŠŗŃŃŠµŃŠ°-Š³ŠøŠ½ŠµŠŗŠ¾Š»Š¾Š³Š°. ŠŃŠ¾ŃŠøŠ»Š°ŠŗŃŠøŠŗŠ° Š·Š“ŠµŃŃ Š¾Š±ŃŠ°Ń: Š¾ŃŠŗŠ°Š· Š¾Ń ŃŠ¾ŠŗŃŠøŃŠµŃŠŗŠøŃ Š²Š¾Š·Š“ŠµŠ¹ŃŃŠ²ŠøŠ¹, ŠŗŠ¾Š½ŃŃŠ¾Š»Ń Ń ŃŠ¾Š½ŠøŃŠµŃŠŗŠøŃ Š·Š°Š±Š¾Š»ŠµŠ²Š°Š½ŠøŠ¹, Š»ŠµŃŠµŠ½ŠøŠµ ŠøŠ½ŃŠµŠŗŃŠøŠ¹ Šø Š±ŠµŃŠµŠ¶Š½ŃŠ¹ ŃŠµŠ¶ŠøŠ¼. Š¢Š°ŠŗŠ¶Šµ Š²Š°Š¶Š½Š¾ Š½Šµ ŠæŃŠøŠ½ŠøŠ¼Š°ŃŃ Š»ŠµŠŗŠ°ŃŃŃŠ²Š° Ā«Š½Š° Š²ŃŃŠŗŠøŠ¹ ŃŠ»ŃŃŠ°Š¹Ā» Š±ŠµŠ· ŠŗŠ¾Š½ŃŃŠ»ŃŃŠ°ŃŠøŠø Š²ŃŠ°ŃŠ°. Š§ŠµŠ¼ ŃŠæŠ¾ŠŗŠ¾Š¹Š½ŠµŠµ Šø ŃŃŠ°Š±ŠøŠ»ŃŠ½ŠµŠµ ŠæŃŠ¾Ń Š¾Š“ŠøŃ Š±ŠµŃŠµŠ¼ŠµŠ½Š½Š¾ŃŃŃ, ŃŠµŠ¼ Š½ŠøŠ¶Šµ Š²ŠµŃŠ¾ŃŃŠ½Š¾ŃŃŃ Š½ŠµŠ±Š»Š°Š³Š¾ŠæŃŠøŃŃŠ½ŃŃ Š²Š»ŠøŃŠ½ŠøŠ¹ Š½Š° ŃŠ°Š·Š²ŠøŃŠøŠµ ŠæŠ»Š¾Š“Š°. ŠŃŠø ŠæŃŠøŠ½ŃŠøŠæŃ ŃŠ½ŠøŠ²ŠµŃŃŠ°Š»ŃŠ½Ń Šø ŠæŠ¾Š»ŠµŠ·Š½Ń Š½ŠµŠ·Š°Š²ŠøŃŠøŠ¼Š¾ Š¾Ń ŃŠµŠ¼ŠµŠ¹Š½Š¾Š³Š¾ Š°Š½Š°Š¼Š½ŠµŠ·Š°.

Š Š¾Š»Ń Š½Š°ŃŠ»ŠµŠ“ŃŃŠ²ŠµŠ½Š½Š¾ŃŃŠø Šø Š°Š½Š°ŃŠ¾Š¼ŠøŃŠµŃŠŗŠøŃ Š²Š°ŃŠøŠ°Š½ŃŠ¾Š²
Š”Š¾ŃŃŠ“ŠøŃŃŠ°Ń ŃŠøŃŃŠµŠ¼Š° ŃŠµŠ»Š¾Š²ŠµŠŗŠ° Š²Š°ŃŠøŠ°ŃŠøŠ²Š½Š°, Šø ŃŃŠ¾ ŃŃŠøŃŠ°ŠµŃŃŃ Š½Š¾ŃŠ¼Š¾Š¹. Š£ Š¾Š“Š½ŠøŃ Š»ŃŠ“ŠµŠ¹ Š±Š¾Š»ŠµŠµ Š²ŃŃŠ°Š¶ŠµŠ½Š° Š»ŠµŠ²Š°Ń ŠæŠ¾Š·Š²Š¾Š½Š¾ŃŠ½Š°Ń Š°ŃŃŠµŃŠøŃ, Ń Š“ŃŃŠ³ŠøŃ ā ŠæŃŠ°Š²Š°Ń, Ń ŃŃŠµŃŃŠøŃ ā Š¾Š±Šµ ŠæŃŠøŠ¼ŠµŃŠ½Š¾ ŃŠ°Š²Š½Ń. ŠŠ°ŃŠøŠ°Š½ŃŃ ŃŃŃŠ¾ŠµŠ½ŠøŃ ŃŠ¾ŠµŠ“ŠøŠ½ŠøŃŠµŠ»ŃŠ½ŃŃ Š°ŃŃŠµŃŠøŠ¹ Š¼Š¾Š·Š³Š° ŃŠ¾Š¶Šµ Š¾ŃŠ»ŠøŃŠ°ŃŃŃŃ, Šø Š¾Ń ŃŃŠ¾Š³Š¾ Š·Š°Š²ŠøŃŠøŃ ŃŃŃŠµŠŗŃŠøŠ²Š½Š¾ŃŃŃ ŠŗŠ¾Š¼ŠæŠµŠ½ŃŠ°ŃŠøŠø. ŠŠ¾ŃŃŠ¾Š¼Ń Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŃ ŃŠ°ŃŃŠ¾ Ā«Š²ŠæŠøŃŃŠ²Š°ŠµŃŃŃĀ» Š² Š¾Š±ŃŃŃ ŠøŠ½Š“ŠøŠ²ŠøŠ“ŃŠ°Š»ŃŠ½ŃŃ Š°Š½Š°ŃŠ¾Š¼ŠøŃ, Š° Š½Šµ ŃŠ²Š»ŃŠµŃŃŃ Š¾ŃŠ“ŠµŠ»ŃŠ½Š¾Š¹ ŠøŠ·Š¾Š»ŠøŃŠ¾Š²Š°Š½Š½Š¾Š¹ ŠæŃŠ¾Š±Š»ŠµŠ¼Š¾Š¹. ŠŃŠ°ŃŠø ŃŃŠøŃŃŠ²Š°ŃŃ ŃŃŠ¾ ŠæŃŠø ŠøŠ½ŃŠµŃŠæŃŠµŃŠ°ŃŠøŠø ŠøŃŃŠ»ŠµŠ“Š¾Š²Š°Š½ŠøŠ¹ Šø Š²ŃŠ±Š¾ŃŠµ ŃŠ°ŠŗŃŠøŠŗŠø.
ŠŠ°ŃŠ»ŠµŠ“ŃŃŠ²ŠµŠ½Š½Š¾ŃŃŃ Š¼Š¾Š¶ŠµŃ ŠæŃŠ¾ŃŠ²Š»ŃŃŃŃŃ ŠŗŠ°Šŗ ŃŠŗŠ»Š¾Š½Š½Š¾ŃŃŃ Šŗ Š¾ŠæŃŠµŠ“ŠµŠ»ŃŠ½Š½ŃŠ¼ Š²Š°ŃŠøŠ°Š½ŃŠ°Š¼ ŃŠ¾ŃŃŠ“ŠøŃŃŠ¾Š¹ ŃŠµŃŠø Šø ŃŠ¾ŠµŠ“ŠøŠ½ŠµŠ½ŠøŠ¹ Š¼ŠµŠ¶Š“Ń Š±Š°ŃŃŠµŠ¹Š½Š°Š¼Šø ŠŗŃŠ¾Š²Š¾ŃŠ½Š°Š±Š¶ŠµŠ½ŠøŃ. ŠŃŠ¾ Š½Šµ Š²ŃŠµŠ³Š“Š° Š½Š°ŃŠ»ŠµŠ“Š¾Š²Š°Š½ŠøŠµ Ā«ŠæŠ¾ ŠæŃŃŠ¼Š¾Š¹Ā», Šø ŃŠ°ŃŃŠ¾ Š² ŃŠµŠ¼ŃŠµ Š½ŠµŃ ŃŠ²Š½ŃŃ ŠæŠ¾Ń Š¾Š¶ŠøŃ Š“ŠøŠ°Š³Š½Š¾Š·Š¾Š². ŠŠ“Š½Š°ŠŗŠ¾ Ń Š±Š»ŠøŠ·ŠŗŠøŃ ŃŠ¾Š“ŃŃŠ²ŠµŠ½Š½ŠøŠŗŠ¾Š² Š¼Š¾Š³ŃŃ Š²ŃŃŃŠµŃŠ°ŃŃŃŃ Š¼ŠøŠ³ŃŠµŠ½Šø, ŃŠŗŠ»Š¾Š½Š½Š¾ŃŃŃ Šŗ Š³Š¾Š»Š¾Š²Š¾ŠŗŃŃŠ¶ŠµŠ½ŠøŃŠ¼ ŠøŠ»Šø ŃŠ¾ŃŃŠ“ŠøŃŃŃŠµ ŃŠµŠ°ŠŗŃŠøŠø, ŠŗŠ¾ŃŠ¾ŃŃŠµ ŠŗŠ¾ŃŠ²ŠµŠ½Š½Š¾ ŃŠŗŠ°Š·ŃŠ²Š°ŃŃ Š½Š° Š¾Š±ŃŃŃ ŃŠ¾ŃŃŠ“ŠøŃŃŃŃ ŠŗŠ¾Š½ŃŃŠøŃŃŃŠøŃ. ŠŠ°Š¶Š½Š¾ ŠæŠ¾Š½ŠøŠ¼Š°ŃŃ, ŃŃŠ¾ ŃŃŠø ŃŠøŠ¼ŠæŃŠ¾Š¼Ń Š½ŠµŃŠæŠµŃŠøŃŠøŃŠ½Ń Šø Š¼Š¾Š³ŃŃ ŠøŠ¼ŠµŃŃ Š“ŠµŃŃŃŠŗŠø ŠæŃŠøŃŠøŠ½. ŠŠ¾ŃŃŠ¾Š¼Ń ŃŠµŠ¼ŠµŠ¹Š½Š°Ń ŠøŃŃŠ¾ŃŠøŃ ā Š»ŠøŃŃ ŃŠ°ŃŃŃ ŠŗŠ°ŃŃŠøŠ½Ń, Š½Š¾ Š½Šµ Š³Š»Š°Š²Š½ŃŠ¹ ŠŗŃŠøŃŠµŃŠøŠ¹.
ŠŃŠ°Š²ŃŃ Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŃ Š½ŠµŃŠµŠ“ŠŗŠ¾ Š½Š°Ń Š¾Š“ŃŃ ŠæŃŠø Š¾Š±ŃŠ»ŠµŠ“Š¾Š²Š°Š½ŠøŠø ŠæŠ¾ ŠæŠ¾Š²Š¾Š“Ń Š³Š¾Š»Š¾Š²Š½Š¾Š¹ Š±Š¾Š»Šø, ŃŃŠ¼Š° Š² ŃŃŠ°Ń ŠøŠ»Šø Š³Š¾Š»Š¾Š²Š¾ŠŗŃŃŠ¶ŠµŠ½ŠøŠ¹. ŠŠ¾ ŃŠ°Š¼Š° Š½Š°Ń Š¾Š“ŠŗŠ° ŠµŃŃ Š½Šµ Š“Š¾ŠŗŠ°Š·ŃŠ²Š°ŠµŃ, ŃŃŠ¾ ŠøŠ¼ŠµŠ½Š½Š¾ Š¾Š½Š° Š²ŃŠ·ŃŠ²Š°ŠµŃ Š¶Š°Š»Š¾Š±Ń. ŠŠ½Š¾Š³Š“Š° ŠæŃŠøŃŠøŠ½Š° ā Š² Š½Š°ŃŃŃŠµŠ½ŠøŃŃ Š²ŠµŃŃŠøŠ±ŃŠ»ŃŃŠ½Š¾Š³Š¾ Š°ŠæŠæŠ°ŃŠ°ŃŠ°, Š² ŃŃŠµŠ²Š¾Š¶Š½ŃŃ ŃŠ°ŃŃŃŃŠ¾Š¹ŃŃŠ²Š°Ń , Š² Š°Š½ŠµŠ¼ŠøŠø ŠøŠ»Šø Š² ŠæŠ¾Š±Š¾ŃŠ½ŃŃ ŃŃŃŠµŠŗŃŠ°Ń ŠæŃŠµŠæŠ°ŃŠ°ŃŠ¾Š². ŠŃŠ²Š°ŠµŃ Šø Š½Š°Š¾Š±Š¾ŃŠ¾Ń: Ń ŃŠµŠ»Š¾Š²ŠµŠŗŠ° Š²ŃŃŠ°Š¶ŠµŠ½Š½Š°Ń Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŃ, Š½Š¾ Š¶Š°Š»Š¾Š± Š½ŠµŃ, ŠæŠ¾ŃŠ¾Š¼Ń ŃŃŠ¾ ŠŗŠ¾Š¼ŠæŠµŠ½ŃŠ°ŃŠøŃ Š¾ŃŠ»ŠøŃŠ½Š°Ń. ŠŠ¼ŠµŠ½Š½Š¾ ŠæŠ¾ŃŃŠ¾Š¼Ń Š³ŃŠ°Š¼Š¾ŃŠ½Š°Ń Š“ŠøŠ°Š³Š½Š¾ŃŃŠøŠŗŠ° Š²ŃŠµŠ³Š“Š° Š²ŃŃ Š¾Š“ŠøŃ Š·Š° ŃŠ°Š¼ŠŗŠø Š¾Š“Š½Š¾Š³Š¾ Š£ŠŠ.
ŠŠ° ŠæŃŠøŃŠ¼Šµ Š²ŃŠ°Ń Š¾Š±ŃŃŠ½Š¾ Š·Š°Š“Š°ŃŃ Š²Š¾ŠæŃŠ¾ŃŃ Š¾ Ń Š°ŃŠ°ŠŗŃŠµŃŠµ ŃŠøŠ¼ŠæŃŠ¾Š¼Š¾Š², ŠøŃ ŃŠ²ŃŠ·Šø Ń ŠæŠ¾Š»Š¾Š¶ŠµŠ½ŠøŠµŠ¼ Š³Š¾Š»Š¾Š²Ń, Š½Š°Š³ŃŃŠ·ŠŗŠ¾Š¹, ŃŠ½Š¾Š¼ Šø ŃŃŠ¾Š²Š½ŠµŠ¼ ŃŃŃŠµŃŃŠ°. Š¢Š°ŠŗŠ¶Šµ ŃŃŠ¾ŃŠ½ŃŃŃŃŃ ŃŠ°ŠŗŃŠ¾ŃŃ ŃŠøŃŠŗŠ° Š°ŃŠµŃŠ¾ŃŠŗŠ»ŠµŃŠ¾Š·Š° Šø ŃŃŠ¾Š¼Š±Š¾Š¾Š±ŃŠ°Š·Š¾Š²Š°Š½ŠøŃ, ŠæŃŠøŠ½ŠøŠ¼Š°ŠµŠ¼ŃŠµ Š»ŠµŠŗŠ°ŃŃŃŠ²Š° Šø ŠæŠ¾ŠŗŠ°Š·Š°ŃŠµŠ»Šø Š“Š°Š²Š»ŠµŠ½ŠøŃ. Š¢Š°ŠŗŠ¾Š¹ ŃŠ±Š¾Ń ŠøŠ½ŃŠ¾ŃŠ¼Š°ŃŠøŠø Š½ŃŠ¶ŠµŠ½, ŃŃŠ¾Š±Ń Š½Šµ Ā«Š»ŠµŃŠøŃŃ ŠŗŠ°ŃŃŠøŠ½ŠŗŃĀ», Š° ŃŠ°Š·Š¾Š±ŃŠ°ŃŃŃŃ Š² ŠæŃŠøŃŠøŠ½Šµ ŃŃ ŃŠ“ŃŠµŠ½ŠøŃ ŃŠ°Š¼Š¾ŃŃŠ²ŃŃŠ²ŠøŃ. ŠŠ°ŃŠøŠµŠ½ŃŃ ŠæŠ¾Š»ŠµŠ·Š½Š¾ Š·Š°ŃŠ°Š½ŠµŠµ Š¾ŃŠ¼ŠµŃŠøŃŃ, Š² ŠŗŠ°ŠŗŠøŠµ Š¼Š¾Š¼ŠµŠ½ŃŃ ŃŠøŠ¼ŠæŃŠ¾Š¼Ń ŃŃŠøŠ»ŠøŠ²Š°ŃŃŃŃ Šø ŃŃŠ¾ ŠæŠ¾Š¼Š¾Š³Š°ŠµŃ. ŠŃŠ¾ ŠæŠ¾Š²ŃŃŠ°ŠµŃ ŃŠ¾ŃŠ½Š¾ŃŃŃ Š“ŠøŠ°Š³Š½Š¾ŃŃŠøŠŗŠø Šø ŃŠŗŠ¾Š½Š¾Š¼ŠøŃ Š²ŃŠµŠ¼Ń Š½Š° Š¾Š±ŃŠ»ŠµŠ“Š¾Š²Š°Š½ŠøŃŃ . Š ŠøŃŠ¾Š³Šµ ŃŠ°ŠŗŃŠøŠŗŠ° ŃŃŠ°Š½Š¾Š²ŠøŃŃŃ Š±Š¾Š»ŠµŠµ Š°Š“ŃŠµŃŠ½Š¾Š¹ Šø Š±ŠµŠ·Š¾ŠæŠ°ŃŠ½Š¾Š¹.
Š§ŃŠ¾ ŃŃŠøŠ»ŠøŠ²Š°ŠµŃ ŠæŃŠ¾ŃŠ²Š»ŠµŠ½ŠøŃ Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŠø Š²Š¾ Š²Š·ŃŠ¾ŃŠ»Š¾Š¼ Š²Š¾Š·ŃŠ°ŃŃŠµ
ŠŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŃ ŠæŃŠøŃŃŃŃŃŠ²ŃŠµŃ Ń ŃŠ¾Š¶Š“ŠµŠ½ŠøŃ, Š½Š¾ ŃŠøŠ¼ŠæŃŠ¾Š¼Š°ŃŠøŠŗŠ° ŃŠ°ŃŃŠ¾ ŠæŠ¾ŃŠ²Š»ŃŠµŃŃŃ ŠæŠ¾Š·Š¶Šµ ā ŠŗŠ¾Š³Š“Š° Šŗ Š½ŠµŠ¹ ŠæŃŠøŃŠ¾ŠµŠ“ŠøŠ½ŃŃŃŃŃ ŠæŃŠøŠ¾Š±ŃŠµŃŃŠ½Š½ŃŠµ ŃŠ°ŠŗŃŠ¾ŃŃ. Š§Š°ŃŠµ Š²ŃŠµŠ³Š¾ ŃŠµŃŃ ŠøŠ“ŃŃ Š¾ ŃŠ½ŠøŠ¶ŠµŠ½ŠøŠø ŃŠ»Š°ŃŃŠøŃŠ½Š¾ŃŃŠø ŃŠ¾ŃŃŠ“Š¾Š², ŠæŠ¾Š²ŃŃŠµŠ½ŠøŠø Š²ŃŠ·ŠŗŠ¾ŃŃŠø ŠŗŃŠ¾Š²Šø, Š°ŃŠµŃŠ¾ŃŠŗŠ»ŠµŃŠ¾Š·Šµ Šø ŠæŃŠ¾Š±Š»ŠµŠ¼Š°Ń Ń ŃŠµŠ¹Š½ŃŠ¼ Š¾ŃŠ“ŠµŠ»Š¾Š¼ ŠæŠ¾Š·Š²Š¾Š½Š¾ŃŠ½ŠøŠŗŠ°. ŠŠµŃŃŠµŠ±ŃŠ¾-Š±Š°Š·ŠøŠ»ŃŃŠ½ŃŠ¹ Š±Š°ŃŃŠµŠ¹Š½ ŃŃŠ²ŃŃŠ²ŠøŃŠµŠ»ŠµŠ½ Šŗ Š¼ŠµŃ Š°Š½ŠøŃŠµŃŠŗŠøŠ¼ Š²Š»ŠøŃŠ½ŠøŃŠ¼, ŠæŠ¾ŃŠ¾Š¼Ń ŃŃŠ¾ ŠæŠ¾Š·Š²Š¾Š½Š¾ŃŠ½ŃŠµ Š°ŃŃŠµŃŠøŠø ŠæŃŠ¾Ń Š¾Š“ŃŃ Š² ŃŠµŃŠ½Š¾Š¼ Š°Š½Š°ŃŠ¾Š¼ŠøŃŠµŃŠŗŠ¾Š¼ Ā«ŠŗŠ¾ŃŠøŠ“Š¾ŃŠµĀ». ŠŠ°Š¶Šµ Š½ŠµŠ±Š¾Š»ŃŃŠ¾Šµ Š“Š¾ŠæŠ¾Š»Š½ŠøŃŠµŠ»ŃŠ½Š¾Šµ ŃŠ“Š°Š²Š»ŠµŠ½ŠøŠµ ŠøŠ»Šø ŠøŠ·Š¼ŠµŠ½ŠµŠ½ŠøŠµ ŠŗŃŠ¾Š²Š¾ŃŠ¾ŠŗŠ° Š¼Š¾Š¶ŠµŃ ŠæŃŠ¾ŃŠ²ŠøŃŃŃŃ Š³Š¾Š»Š¾Š²Š¾ŠŗŃŃŠ¶ŠµŠ½ŠøŠµŠ¼ Šø Š½ŠµŃŃŃŠ¾Š¹ŃŠøŠ²Š¾ŃŃŃŃ. ŠŃŠ¾Š±ŠµŠ½Š½Š¾ Š·Š°Š¼ŠµŃŠ½Š¾ ŃŃŠ¾ ŠæŃŠø ŃŠµŠ·ŠŗŠøŃ ŠæŠ¾Š²Š¾ŃŠ¾ŃŠ°Ń Š³Š¾Š»Š¾Š²Ń ŠøŠ»Šø Š“Š»ŠøŃŠµŠ»ŃŠ½Š¾Š¹ ŃŃŠ°ŃŠøŃŠµŃŠŗŠ¾Š¹ Š½Š°Š³ŃŃŠ·ŠŗŠµ.
Š ŠŗŠ»ŠøŠ½ŠøŠŗŠµ Š½ŠµŃŠµŠ“ŠŗŠ¾ Š²ŃŠ“ŠµŠ»ŃŃŃ Š½ŠµŃŠŗŠ¾Š»ŃŠŗŠ¾ Š³ŃŃŠæŠæ ŠæŃŠ¾Š²Š¾ŃŠøŃŃŃŃŠøŃ ŃŠ°ŠŗŃŠ¾ŃŠ¾Š², ŠŗŠ¾ŃŠ¾ŃŃŠµ Š½Šµ ŃŠ¾Š·Š“Š°ŃŃ Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŃ, Š½Š¾ Ā«Š²ŠŗŠ»ŃŃŠ°ŃŃĀ» ŠµŃ ŠæŃŠ¾ŃŠ²Š»ŠµŠ½ŠøŃ. Š ŃŠ°ŠŗŠøŠ¼ ŃŠøŃŃŠ°ŃŠøŃŠ¼ Š¾ŃŠ½Š¾ŃŃŃŃŃ:
-
Š¾ŃŃŠµŠ¾Ń Š¾Š½Š“ŃŠ¾Š· Šø Š²ŃŃŠ°Š¶ŠµŠ½Š½ŃŠµ Š¼ŃŃŠµŃŠ½Š¾-ŃŠ¾Š½ŠøŃŠµŃŠŗŠøŠµ ŃŠøŠ½Š“ŃŠ¾Š¼Ń ŃŠµŠø
-
ŠŗŠ¾ŃŃŠ½ŃŠµ ŃŠ°Š·ŃŠ°ŃŃŠ°Š½ŠøŃ (Š¾ŃŃŠµŠ¾ŃŠøŃŃ), ŃŠæŠ¾ŃŠ¾Š±Š½ŃŠµ Š²Š»ŠøŃŃŃ Š½Š° ŃŠ¾ŃŃŠ“ŠøŃŃŠ¾-Š½ŠµŃŠ²Š½ŃŠµ ŃŃŃŃŠŗŃŃŃŃ
-
ŠæŠ¾Š“Š²ŃŠ²ŠøŃ Šø, Š½ŠµŃŃŠ°Š±ŠøŠ»ŃŠ½Š¾ŃŃŃ ŠæŠ¾Š·Š²Š¾Š½ŠŗŠ¾Š², ŃŠæŠ¾Š½Š“ŠøŠ»Š¾Š»ŠøŃŃŠµŠ· Š² ŃŠµŠ¹Š½Š¾Š¼ Š¾ŃŠ“ŠµŠ»Šµ
-
Š°ŃŠµŃŠ¾ŃŠŗŠ»ŠµŃŠ¾Š· Ń Š±Š»ŃŃŠŗŠ°Š¼Šø Š² ŠæŠ¾Š·Š²Š¾Š½Š¾ŃŠ½Š¾Š¹ ŠøŠ»Šø ŠæŠ¾Š“ŠŗŠ»ŃŃŠøŃŠ½Š¾Š¹ Š°ŃŃŠµŃŠøŠø
-
ŃŃŠ¾Š¼Š±Š¾Š¾Š±ŃŠ°Š·Š¾Š²Š°Š½ŠøŠµ Šø ŠæŠ¾Š²ŃŃŠµŠ½Š½Š°Ń ŃŠ²ŃŃŃŃŠ²Š°ŠµŠ¼Š¾ŃŃŃ, Š¾ŃŠ¾Š±ŠµŠ½Š½Š¾ ŠæŃŠø Š¾Š±ŠµŠ·Š²Š¾Š¶ŠøŠ²Š°Š½ŠøŠø Šø ŠŗŃŃŠµŠ½ŠøŠø
-
Š½ŠµŠŗŠ¾Š½ŃŃŠ¾Š»ŠøŃŃŠµŠ¼Š°Ń Š³ŠøŠæŠµŃŃŠ¾Š½ŠøŃ Šø ŃŠµŠ·ŠŗŠøŠµ ŠæŠµŃŠµŠæŠ°Š“Ń Š°ŃŃŠµŃŠøŠ°Š»ŃŠ½Š¾Š³Š¾ Š“Š°Š²Š»ŠµŠ½ŠøŃ
-
Š½Š°ŃŃŃŠµŠ½ŠøŃ ŃŠµŃŠ“ŠµŃŠ½Š¾Š³Š¾ ŃŠøŃŠ¼Š°, Š²Š»ŠøŃŃŃŠøŠµ Š½Š° ŃŃŠ°Š±ŠøŠ»ŃŠ½Š¾ŃŃŃ Š¼Š¾Š·Š³Š¾Š²Š¾Š³Š¾ ŠŗŃŠ¾Š²Š¾ŃŠ¾ŠŗŠ°
ŠŃŠ“ŠµŠ»ŃŠ½Š¾ ŃŃŠ¾ŠøŃ ŃŠæŠ¾Š¼ŃŠ½ŃŃŃ ŠŗŃŃŠµŠ½ŠøŠµ: Š¾Š½Š¾ ŃŃ ŃŠ“ŃŠ°ŠµŃ ŃŠ¾ŃŃŠ¾ŃŠ½ŠøŠµ ŃŠ¾ŃŃŠ“ŠøŃŃŠ¾Š¹ ŃŃŠµŠ½ŠŗŠø Šø ŠæŠ¾Š²ŃŃŠ°ŠµŃ ŃŠøŃŠŗ ŃŠæŠ°Š·Š¼Š° Šø ŃŃŠ¾Š¼Š±Š¾Š¾Š±ŃŠ°Š·Š¾Š²Š°Š½ŠøŃ. Š”ŠøŠ“ŃŃŠ°Ń ŃŠ°Š±Š¾ŃŠ° Šø ŠæŃŠøŠ²ŃŃŠŗŠ° Š“Š¾Š»Š³Š¾ Š“ŠµŃŠ¶Š°ŃŃ Š³Š¾Š»Š¾Š²Ń Š² Š¾Š“Š½Š¾Š¼ ŠæŠ¾Š»Š¾Š¶ŠµŠ½ŠøŠø ŃŠ¾Š¶Šµ Š¼Š¾Š³ŃŃ ŃŃŠøŠ»ŠøŠ²Š°ŃŃ Š¶Š°Š»Š¾Š±Ń. ŠŠ»Ń Š¼Š½Š¾Š³ŠøŃ ŠæŠ°ŃŠøŠµŠ½ŃŠ¾Š² ŃŃŠøŠ³Š³ŠµŃŠ¾Š¼ ŃŃŠ°Š½Š¾Š²ŠøŃŃŃ ŃŠ¾ŃŠµŃŠ°Š½ŠøŠµ Š½ŠµŠ“Š¾ŃŃŠæŠ°, ŃŃŃŠµŃŃŠ°, Š¾Š±ŠµŠ·Š²Š¾Š¶ŠøŠ²Š°Š½ŠøŃ Šø Š½ŠµŃŠ“Š¾Š±Š½Š¾Š¹ ŠæŠ¾Š·Ń. ŠŃŠø ŃŠ°ŠŗŠ¾Š¹ ŠŗŠ¾Š¼Š±ŠøŠ½Š°ŃŠøŠø Š“Š°Š¶Šµ Š½ŠµŠ±Š¾Š»ŃŃŠ¾Šµ ŠøŃŃ Š¾Š“Š½Š¾Šµ ŃŠ½ŠøŠ¶ŠµŠ½ŠøŠµ ŠŗŃŠ¾Š²Š¾ŃŠ¾ŠŗŠ° ŃŃŠ°Š½Š¾Š²ŠøŃŃŃ Š¾ŃŃŃŠøŠ¼ŃŠ¼. ŠŠ¾ŃŃŠ¾Š¼Ń ŃŠ°ŃŃŠ¾ ŠæŠ¾Š¼Š¾Š³Š°ŠµŃ Š½Šµ Ā«Š°Š³ŃŠµŃŃŠøŠ²Š½Š¾Šµ Š»ŠµŃŠµŠ½ŠøŠµĀ», Š° Š³ŃŠ°Š¼Š¾ŃŠ½Š°Ń ŠŗŠ¾ŃŃŠµŠŗŃŠøŃ Š¾Š±ŃŠ°Š·Š° Š¶ŠøŠ·Š½Šø Šø ŃŠ°ŠŗŃŠ¾ŃŠ¾Š² ŃŠøŃŠŗŠ°.
ŠŠ°Š¶Š½Š¾, ŃŃŠ¾ ŠæŃŠø ŠæŠ¾ŃŠ²Š»ŠµŠ½ŠøŠø ŃŠøŠ¼ŠæŃŠ¾Š¼Š¾Š² Š·Š°Š“Š°ŃŠ° Š²ŃŠ°ŃŠ° ā ŠøŃŠŗŠ»ŃŃŠøŃŃ Š“ŃŃŠ³ŠøŠµ ŠæŃŠøŃŠøŠ½Ń, ŠŗŠ¾ŃŠ¾ŃŃŠµ Š¼Š¾Š³ŃŃ Š±ŃŃŃ Š¾ŠæŠ°ŃŠ½ŠµŠµ. ŠŠ°ŠæŃŠøŠ¼ŠµŃ, ŃŃŠ°Š½Š·ŠøŃŠ¾ŃŠ½ŃŠµ ŠøŃŠµŠ¼ŠøŃŠµŃŠŗŠøŠµ Š°ŃŠ°ŠŗŠø, Š°ŃŠøŃŠ¼ŠøŠø, ŃŠµŃŃŃŠ·Š½ŃŠµ Š½Š°ŃŃŃŠµŠ½ŠøŃ Š“Š°Š²Š»ŠµŠ½ŠøŃ, Š²Š¾ŃŠæŠ°Š»ŠøŃŠµŠ»ŃŠ½ŃŠµ ŠæŃŠ¾ŃŠµŃŃŃ ŠøŠ»Šø ŠæŠ°ŃŠ¾Š»Š¾Š³ŠøŠø Š²Š½ŃŃŃŠµŠ½Š½ŠµŠ³Š¾ ŃŃ Š°. ŠŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŃ Š² ŃŃŠøŃ ŃŠ»ŃŃŠ°ŃŃ Š¼Š¾Š¶ŠµŃ Š±ŃŃŃ ŃŠ¾ŠæŃŃŃŃŠ²ŃŃŃŠµŠ¹ Š½Š°Ń Š¾Š“ŠŗŠ¾Š¹, Š° Š½Šµ ŠøŃŃŠ¾ŃŠ½ŠøŠŗŠ¾Š¼ ŠæŃŠ¾Š±Š»ŠµŠ¼Ń. ŠŠ¾ŃŃŠ¾Š¼Ń ŃŠ°Š¼Š¾Š»ŠµŃŠµŠ½ŠøŠµ ŠæŠ¾ ŃŠµŠ·ŃŠ»ŃŃŠ°ŃŃ Š£ŠŠ ŃŠ°ŃŃŠ¾ ŠæŃŠøŠ²Š¾Š“ŠøŃ Šŗ ŃŃŠµŠ²Š¾Š³Šµ Šø Š±ŠµŃŠæŠ¾Š»ŠµŠ·Š½Š¾Š¼Ń ŠæŃŠøŃŠ¼Ń ŠæŃŠµŠæŠ°ŃŠ°ŃŠ¾Š². ŠŠ¾ŃŠ°Š·Š“Š¾ ŃŃŃŠµŠŗŃŠøŠ²Š½ŠµŠµ ŠæŃŠ¾Š¹ŃŠø Š¾ŃŠµŠ½ŠŗŃ Ń ŃŠæŠµŃŠøŠ°Š»ŠøŃŃŠ° Šø ŠæŠ¾Š»ŃŃŠøŃŃ ŠøŠ½Š“ŠøŠ²ŠøŠ“ŃŠ°Š»ŃŠ½ŃŃ ŃŃ ŠµŠ¼Ń Š“ŠµŠ¹ŃŃŠ²ŠøŠ¹. Š Š±Š¾Š»ŃŃŠøŠ½ŃŃŠ²Šµ ŃŠ»ŃŃŠ°ŠµŠ² ŃŃŠ¾ ŠæŠ¾Š·Š²Š¾Š»ŃŠµŃ ŃŃŠ°Š±ŠøŠ»ŠøŠ·ŠøŃŠ¾Š²Š°ŃŃ ŃŠ¾ŃŃŠ¾ŃŠ½ŠøŠµ Šø ŃŠ½ŠøŠ·ŠøŃŃ ŃŠ°ŃŃŠ¾ŃŃ ŃŠæŠøŠ·Š¾Š“Š¾Š².
ŠŠ°ŠŗŠøŠµ ŃŠøŠ¼ŠæŃŠ¾Š¼Ń Š¼Š¾Š³ŃŃ Š±ŃŃŃ ŃŠ²ŃŠ·Š°Š½Ń Ń Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŠµŠ¹
ŠŃŠ¾ŃŠ²Š»ŠµŠ½ŠøŃ ŃŠ°ŃŠµ Š¾ŃŠ½Š¾ŃŃŃŃŃ Šŗ Š·Š¾Š½Šµ ŠŗŃŠ¾Š²Š¾ŃŠ½Š°Š±Š¶ŠµŠ½ŠøŃ Š·Š°Š“Š½ŠøŃ Š¾ŃŠ“ŠµŠ»Š¾Š² Š¼Š¾Š·Š³Š° Šø Š¼Š¾Š·Š¶ŠµŃŠŗŠ°. ŠŠ°ŃŠøŠµŠ½ŃŃ Š¾ŠæŠøŃŃŠ²Š°ŃŃ Š³Š¾Š»Š¾Š²Š¾ŠŗŃŃŠ¶ŠµŠ½ŠøŠµ, ŃŠ°ŃŠŗŠ¾ŃŃŃ, Ā«ŃŃŠ¼Š°Š½Ā» Š² Š³Š¾Š»Š¾Š²Šµ, ŠøŠ½Š¾Š³Š“Š° ā ŃŃŠ¼ Š² ŃŃŠ°Ń ŠøŠ»Šø ŃŠæŠøŠ·Š¾Š“Ń ŠæŠ¾ŃŠµŠ¼Š½ŠµŠ½ŠøŃ Š² Š³Š»Š°Š·Š°Ń . ŠŠµŃŠµŠ“ŠŗŠ¾ ŠæŃŠøŃŠ¾ŠµŠ“ŠøŠ½ŃŃŃŃŃ Š³Š¾Š»Š¾Š²Š½ŃŠµ Š±Š¾Š»Šø, Š¾ŃŠ¾Š±ŠµŠ½Š½Š¾ ŠæŃŠø ŃŃŃŠ°Š»Š¾ŃŃŠø Šø Š½ŠµŠ“Š¾ŃŃŠæŠµ. Š£ Š½ŠµŠŗŠ¾ŃŠ¾ŃŃŃ Š¾ŃŠ¼ŠµŃŠ°ŃŃŃŃ ŠæŠµŃŠµŠæŠ°Š“Ń Š“Š°Š²Š»ŠµŠ½ŠøŃ, Š¾ŃŃŃŠµŠ½ŠøŠµ ŃŠ»Š°Š±Š¾ŃŃŠø Šø ŃŠ½ŠøŠ¶ŠµŠ½ŠøŠµ Š²ŃŠ½Š¾ŃŠ»ŠøŠ²Š¾ŃŃŠø. Š¢Š°ŠŗŠ¶Šµ Š²Š¾Š·Š¼Š¾Š¶Š½Ń Š²ŠµŠ³ŠµŃŠ°ŃŠøŠ²Š½ŃŠµ ŃŠµŠ°ŠŗŃŠøŠø: ŠæŠ¾ŃŠ»ŠøŠ²Š¾ŃŃŃ, ŃŠµŃŠ“ŃŠµŠ±ŠøŠµŠ½ŠøŠµ, ŃŃŠ²ŃŃŠ²Š¾ ŃŃŠµŠ²Š¾Š³Šø Š½Š° ŃŠ¾Š½Šµ ŠæŃŠøŃŃŃŠæŠ°.
Š”ŠøŠ¼ŠæŃŠ¾Š¼Ń Š¾ŃŠµŠ½Ń Š²Š°ŃŠøŠ°ŃŠøŠ²Š½Ń, Šø Ń ŃŠ°Š·Š½ŃŃ Š»ŃŠ“ŠµŠ¹ Š½Š° ŠæŠµŃŠ²ŃŠ¹ ŠæŠ»Š°Š½ Š²ŃŃ Š¾Š“ŃŃ ŃŠ°Š·Š½ŃŠµ Š¶Š°Š»Š¾Š±Ń. Š§Š°ŃŠµ Š²ŃŠµŠ³Š¾ Š² ŠæŃŠ°ŠŗŃŠøŠŗŠµ Š²ŃŃŃŠµŃŠ°ŃŃŃŃ ŃŠ»ŠµŠ“ŃŃŃŠøŠµ Š³ŃŃŠæŠæŃ ŠæŃŠ¾ŃŠ²Š»ŠµŠ½ŠøŠ¹:
-
Š³Š¾Š»Š¾Š²Š¾ŠŗŃŃŠ¶ŠµŠ½ŠøŠµ, Š½ŠµŃŃŃŠ¾Š¹ŃŠøŠ²Š¾ŃŃŃ, ŃŃŃŠ“Š½Š¾ŃŃŃ Ń ŠŗŠ¾Š¾ŃŠ“ŠøŠ½Š°ŃŠøŠµŠ¹
-
Š³Š¾Š»Š¾Š²Š½Š°Ń Š±Š¾Š»Ń, ŃŃŠ¶ŠµŃŃŃ Š² Š·Š°ŃŃŠ»ŠŗŠµ, ŃŃŠ²ŃŃŠ²ŠøŃŠµŠ»ŃŠ½Š¾ŃŃŃ Šŗ ŠæŠ¾Š³Š¾Š“Šµ
-
ŃŃŠ¼ ŠøŠ»Šø Š·Š°Š»Š¾Š¶ŠµŠ½Š½Š¾ŃŃŃ Š² ŃŃŠ°Ń , ŠŗŃŠ°ŃŠŗŠ¾Š²ŃŠµŠ¼ŠµŠ½Š½Š¾Šµ ŃŠ½ŠøŠ¶ŠµŠ½ŠøŠµ ŠŗŠ¾Š½ŃŠµŠ½ŃŃŠ°ŃŠøŠø
ŠŠ°ŃŠ²ŠŗŠ° ŠæŃŠøŠ½ŃŃŠ°
Š”ŠæŠ°ŃŠøŠ±Š¾! ŠŠ°ŃŠµ ŃŠ¾Š¾Š±ŃŠµŠ½ŠøŠµ Š¾ŃŠæŃŠ°Š²Š»ŠµŠ½Š¾!
-
Š¾Š±ŃŠ°Ń ŃŠ»Š°Š±Š¾ŃŃŃ, ŃŠ¾Š½Š»ŠøŠ²Š¾ŃŃŃ, Š¾ŃŃŃŠµŠ½ŠøŠµ Ā«ŃŠ°Š·Š±ŠøŃŠ¾ŃŃŠøĀ»
-
ŃŠæŠøŠ·Š¾Š“Ń Š¾Š½ŠµŠ¼ŠµŠ½ŠøŃ, ŠæŠ¾ŠŗŠ°Š»ŃŠ²Š°Š½ŠøŃ, ŠøŠ·Š¼ŠµŠ½ŠµŠ½ŠøŃ ŃŃŠ²ŃŃŠ²ŠøŃŠµŠ»ŃŠ½Š¾ŃŃŠø
-
ŠŗŃŠ°ŃŠŗŠ¾Š²ŃŠµŠ¼ŠµŠ½Š½ŃŠµ Š½Š°ŃŃŃŠµŠ½ŠøŃ Š·ŃŠµŠ½ŠøŃ ŠøŠ»Šø Ā«Š¼ŃŃŠŗŠøĀ» ŠæŃŠø Š½Š°Š³ŃŃŠ·ŠŗŠµ
-
ŃŠ¼Š¾ŃŠøŠ¾Š½Š°Š»ŃŠ½Š°Ń Š»Š°Š±ŠøŠ»ŃŠ½Š¾ŃŃŃ, ŃŠ°Š·Š“ŃŠ°Š¶ŠøŃŠµŠ»ŃŠ½Š¾ŃŃŃ, ŃŠ½ŠøŠ¶ŠµŠ½ŠøŠµ Š½Š°ŃŃŃŠ¾ŠµŠ½ŠøŃ
ŠŃŠø ŃŃŠ¾Š¼ Š½Šø Š¾Š“ŠøŠ½ ŠøŠ· ŠæŠµŃŠµŃŠøŃŠ»ŠµŠ½Š½ŃŃ ŃŠøŠ¼ŠæŃŠ¾Š¼Š¾Š² Š½Šµ ŃŠ²Š»ŃŠµŃŃŃ ŃŠæŠµŃŠøŃŠøŃŠ½ŃŠ¼ ŠøŠ¼ŠµŠ½Š½Š¾ Š“Š»Ń Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŠø. Š¢Š°ŠŗŠøŠµ Š¶Šµ Š¶Š°Š»Š¾Š±Ń Š±ŃŠ²Š°ŃŃ ŠæŃŠø Š¼ŠøŠ³ŃŠµŠ½Šø, Š“Š¾Š±ŃŠ¾ŠŗŠ°ŃŠµŃŃŠ²ŠµŠ½Š½Š¾Š¼ ŠæŠ¾Š·ŠøŃŠøŠ¾Š½Š½Š¾Š¼ Š³Š¾Š»Š¾Š²Š¾ŠŗŃŃŠ¶ŠµŠ½ŠøŠø, ŃŃŠµŠ²Š¾Š¶Š½ŃŃ ŃŠ¾ŃŃŠ¾ŃŠ½ŠøŃŃ , Š°Š½ŠµŠ¼ŠøŠø, Š·Š°Š±Š¾Š»ŠµŠ²Š°Š½ŠøŃŃ ŃŠøŃŠ¾Š²ŠøŠ“Š½Š¾Š¹ Š¶ŠµŠ»ŠµŠ·Ń Šø ŃŃŠ“Šµ Š“ŃŃŠ³ŠøŃ ŠæŃŠøŃŠøŠ½. ŠŠ¾ŃŃŠ¾Š¼Ń Š“ŠøŠ°Š³Š½Š¾ŃŃŠøŠŗŠ° Š²ŃŠµŠ³Š“Š° Š²ŠŗŠ»ŃŃŠ°ŠµŃ Š¾ŃŠµŠ½ŠŗŃ Š¾Š±ŃŠµŠ³Š¾ ŃŠ¾ŃŃŠ¾ŃŠ½ŠøŃ Šø ŃŠ¾ŠæŃŃŃŃŠ²ŃŃŃŠøŃ Š·Š°Š±Š¾Š»ŠµŠ²Š°Š½ŠøŠ¹. ŠŠ½Š¾Š³Š“Š° ŠæŃŠ°Š²ŠøŠ»ŃŠ½ŃŠ¹ Š“ŠøŠ°Š³Š½Š¾Š· Š½Š°Ń Š¾Š“ŠøŃŃŃ ŃŠ°Š¼, Š³Š“Šµ ŠæŠ°ŃŠøŠµŠ½Ń ŠµŠ³Š¾ Š½Šµ Š¾Š¶ŠøŠ“Š°Š», Š° Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŃ Š¾ŃŃŠ°ŃŃŃŃ Š²ŃŠ¾ŃŠ¾ŃŃŠµŠæŠµŠ½Š½Š¾Š¹ Š½Š°Ń Š¾Š“ŠŗŠ¾Š¹. ŠŃŠ¾ Š½Š¾ŃŠ¼Š°Š»ŃŠ½Š°Ń ŃŠøŃŃŠ°ŃŠøŃ Šø Š½Šµ Š¾Š·Š½Š°ŃŠ°ŠµŃ, ŃŃŠ¾ Š¾Š±ŃŠ»ŠµŠ“Š¾Š²Š°Š½ŠøŠµ Š±ŃŠ»Š¾ Ā«Š·ŃŃĀ».
ŠŃŠ»Šø ŃŠøŠ¼ŠæŃŠ¾Š¼Ń Š²Š¾Š·Š½ŠøŠŗŠ°ŃŃ Š²ŠæŠµŃŠ²ŃŠµ, ŃŃŠøŠ»ŠøŠ²Š°ŃŃŃŃ ŠøŠ»Šø ŃŠ¾ŠæŃŠ¾Š²Š¾Š¶Š“Š°ŃŃŃŃ Š½ŠµŠ²ŃŠ¾Š»Š¾Š³ŠøŃŠµŃŠŗŠøŠ¼Šø Š½Š°ŃŃŃŠµŠ½ŠøŃŠ¼Šø, ŃŃŠ½ŃŃŃ Š½Šµ ŃŃŠ¾ŠøŃ. ŠŃŠ¾Š±ŠµŠ½Š½Š¾ Š²Š°Š¶Š½Š¾ Š¾Š±ŃŠ°ŃŠøŃŃŃŃ Š·Š° ŠæŠ¾Š¼Š¾ŃŃŃ ŠæŃŠø ŃŠ»Š°Š±Š¾ŃŃŠø Š² ŃŃŠŗŠµ ŠøŠ»Šø Š½Š¾Š³Šµ, Š½Š°ŃŃŃŠµŠ½ŠøŠø ŃŠµŃŠø, Š²ŃŃŠ°Š¶ŠµŠ½Š½Š¾Š¹ Š°ŃŠøŠ¼Š¼ŠµŃŃŠøŠø Š»ŠøŃŠ°, Š²Š½ŠµŠ·Š°ŠæŠ½Š¾Š¹ ŠæŠ¾ŃŠµŃŠµ Š·ŃŠµŠ½ŠøŃ, ŃŠµŠ·ŠŗŠ¾Š¹ Ā«ŃŠ°Š¼Š¾Š¹ ŃŠøŠ»ŃŠ½Š¾Š¹ Š² Š¶ŠøŠ·Š½ŠøĀ» Š³Š¾Š»Š¾Š²Š½Š¾Š¹ Š±Š¾Š»Šø. Š¢Š°ŠŗŠøŠµ ŠæŃŠøŠ·Š½Š°ŠŗŠø ŃŃŠµŠ±ŃŃŃ ŃŃŠ¾ŃŠ½Š¾Š¹ Š¾ŃŠµŠ½ŠŗŠø, ŠæŠ¾ŃŠ¾Š¼Ń ŃŃŠ¾ Š¼Š¾Š³ŃŃ ŃŠŗŠ°Š·ŃŠ²Š°ŃŃ Š½Š° Š¾ŃŃŃŠ¾Šµ Š½Š°ŃŃŃŠµŠ½ŠøŠµ Š¼Š¾Š·Š³Š¾Š²Š¾Š³Š¾ ŠŗŃŠ¾Š²Š¾Š¾Š±ŃŠ°ŃŠµŠ½ŠøŃ. Š ŠæŠ»Š°Š½Š¾Š²Š¾Š¼ ŠæŠ¾ŃŃŠ“ŠŗŠµ ŠøŠ¼ŠµŠµŃ ŃŠ¼ŃŃŠ» Š¾Š±ŃŠ°ŃŠøŃŃŃŃ, ŠµŃŠ»Šø ŃŠæŠøŠ·Š¾Š“Ń Š³Š¾Š»Š¾Š²Š¾ŠŗŃŃŠ¶ŠµŠ½ŠøŃ ŠæŠ¾Š²ŃŠ¾ŃŃŃŃŃŃ, Š²Š»ŠøŃŃŃ Š½Š° ŠŗŠ°ŃŠµŃŃŠ²Š¾ Š¶ŠøŠ·Š½Šø ŠøŠ»Šø ŃŃŠ°Š½Š¾Š²ŃŃŃŃ ŃŠ°ŃŠµ. Š§ŠµŠ¼ ŃŠ°Š½ŃŃŠµ ŠæŃŠ¾Š²Š¾Š“ŠøŃŃŃ Š¾ŃŠµŠ½ŠŗŠ° ŃŠ°ŠŗŃŠ¾ŃŠ¾Š² ŃŠøŃŠŗŠ°, ŃŠµŠ¼ ŠæŃŠ¾ŃŠµ ŃŃŠ°Š±ŠøŠ»ŠøŠ·ŠøŃŠ¾Š²Š°ŃŃ ŃŠ¾ŃŃŠ¾ŃŠ½ŠøŠµ.

ŠŠ¾ŃŠµŠ¼Ń ŃŠøŠ¼ŠæŃŠ¾Š¼Ń ŃŃŠøŠ»ŠøŠ²Š°ŃŃŃŃ Ń Š²Š¾Š·ŃŠ°ŃŃŠ¾Š¼
Š” Š²Š¾Š·ŃŠ°ŃŃŠ¾Š¼ ŃŠ¾ŃŃŠ“ŠøŃŃŠ°Ń ŃŃŠµŠ½ŠŗŠ° ŃŃŠ°Š½Š¾Š²ŠøŃŃŃ Š¼ŠµŠ½ŠµŠµ ŃŠ»Š°ŃŃŠøŃŠ½Š¾Š¹, Š° ŃŠµŠ³ŃŠ»ŃŃŠøŃ ŃŠ¾Š½ŃŃŠ° ŃŠ¾ŃŃŠ“Š¾Š² Š¼Š¾Š¶ŠµŃ ŃŃ ŃŠ“ŃŠ°ŃŃŃŃ. ŠŠ°ŃŠ°Š»Š»ŠµŠ»ŃŠ½Š¾ ŃŠ°ŃŃŠ¾ Š½Š°ŠŗŠ°ŠæŠ»ŠøŠ²Š°ŃŃŃŃ ŃŠ°ŠŗŃŠ¾ŃŃ ŃŠøŃŠŗŠ°: ŠæŠ¾Š²ŃŃŠ°ŠµŃŃŃ Ń Š¾Š»ŠµŃŃŠµŃŠøŠ½, ŠæŠ¾ŃŠ²Š»ŃŃŃŃŃ Š±Š»ŃŃŠŗŠø, Š¼ŠµŠ½ŃŠµŃŃŃ ŃŃŠ¾Š²ŠµŠ½Ń ŃŠøŠ·ŠøŃŠµŃŠŗŠ¾Š¹ Š°ŠŗŃŠøŠ²Š½Š¾ŃŃŠø. ŠØŠµŃ ŃŠ¾Š¶Šµ Š¼ŠµŠ½ŃŠµŃŃŃ: ŃŃŠøŠ»ŠøŠ²Š°ŃŃŃŃ Š“ŠµŠ³ŠµŠ½ŠµŃŠ°ŃŠøŠ²Š½ŃŠµ ŠæŃŠ¾ŃŠµŃŃŃ, ŃŠ¾ŃŠ¼ŠøŃŃŃŃŃŃ Š¾ŃŃŠµŠ¾ŃŠøŃŃ, ŠæŠ¾Š²ŃŃŠ°ŠµŃŃŃ Š¼ŃŃŠµŃŠ½Š¾Šµ Š½Š°ŠæŃŃŠ¶ŠµŠ½ŠøŠµ. ŠŠ° ŃŃŠ¾Š¼ ŃŠ¾Š½Šµ Š²ŃŠ¾Š¶Š“ŃŠ½Š½Š¾ Š±Š¾Š»ŠµŠµ ŃŠ·ŠŗŠøŠ¹ ŃŠ¾ŃŃŠ“ Š½Š°ŃŠøŠ½Š°ŠµŃ Ā«Š¾ŃŃŃŠ°ŃŃŃŃĀ», ŠæŠ¾ŃŠ¾Š¼Ń ŃŃŠ¾ Š·Š°ŠæŠ°Ń ŠæŃŠ¾ŃŠ½Š¾ŃŃŠø ŠŗŠ¾Š¼ŠæŠµŠ½ŃŠ°ŃŠøŠø ŃŠ½ŠøŠ¶Š°ŠµŃŃŃ. Š§ŠµŠ»Š¾Š²ŠµŠŗ Š·Š°Š¼ŠµŃŠ°ŠµŃ, ŃŃŠ¾ ŃŠ°Š½ŃŃŠµ ŠæŠµŃŠµŠ½Š¾ŃŠøŠ» Š½Š°Š³ŃŃŠ·ŠŗŠø Š»ŠµŠ³ŠŗŠ¾, Š° ŃŠµŠæŠµŃŃ ŠæŃŠ¾Š²Š¾ŃŠøŃŃŃŃŠøŠµ ŃŠ°ŠŗŃŠ¾ŃŃ Š“Š°ŃŃ ŃŃŠŗŃŃ ŃŠøŠ¼ŠæŃŠ¾Š¼Š°ŃŠøŠŗŃ.
ŠŠ°Š¶Š½ŃŃ ŃŠ¾Š»Ń ŠøŠ³ŃŠ°ŠµŃ Š°ŃŃŠµŃŠøŠ°Š»ŃŠ½Š¾Šµ Š“Š°Š²Š»ŠµŠ½ŠøŠµ Šø ŠµŠ³Š¾ ŃŃŠ°Š±ŠøŠ»ŃŠ½Š¾ŃŃŃ. ŠŃŠø Š³ŠøŠæŠµŃŃŠ¾Š½ŠøŠø Šø ŃŠµŠ·ŠŗŠøŃ ŠæŠµŃŠµŠæŠ°Š“Š°Ń Š½Š°ŃŃŃŠ°ŠµŃŃŃ ŃŠ¾Š½ŠŗŠ°Ń Š½Š°ŃŃŃŠ¾Š¹ŠŗŠ° Š¼Š¾Š·Š³Š¾Š²Š¾Š³Š¾ ŠŗŃŠ¾Š²Š¾ŃŠ¾ŠŗŠ°, Šø ŃŠæŠøŠ·Š¾Š“Ń Š³Š¾Š»Š¾Š²Š¾ŠŗŃŃŠ¶ŠµŠ½ŠøŃ Š¼Š¾Š³ŃŃ ŃŃŠ°ŃŠ°ŃŃŃŃ. ŠŠµŠ“Š¾ŃŃŠæ Šø Ń ŃŠ¾Š½ŠøŃŠµŃŠŗŠøŠ¹ ŃŃŃŠµŃŃ ŃŃŠøŠ»ŠøŠ²Š°ŃŃ Š²ŠµŠ³ŠµŃŠ°ŃŠøŠ²Š½ŃŠµ ŃŠµŠ°ŠŗŃŠøŠø, ŠæŠ¾Š²ŃŃŠ°ŃŃ ŃŃŠ²ŃŃŠ²ŠøŃŠµŠ»ŃŠ½Š¾ŃŃŃ Šŗ Š»ŃŠ±ŃŠ¼ ŃŠ¾ŃŃŠ“ŠøŃŃŃŠ¼ ŠŗŠ¾Š»ŠµŠ±Š°Š½ŠøŃŠ¼. ŠŠ±ŠµŠ·Š²Š¾Š¶ŠøŠ²Š°Š½ŠøŠµ, Š¾ŃŠ¾Š±ŠµŠ½Š½Š¾ Š½Š° ŃŠ¾Š½Šµ ŠŗŠ¾ŃŠµŠøŠ½Š° ŠøŠ»Šø Š¶Š°ŃŠŗŠ¾Š¹ ŠæŠ¾Š³Š¾Š“Ń, Š“ŠµŠ»Š°ŠµŃ ŠŗŃŠ¾Š²Ń Š±Š¾Š»ŠµŠµ Š²ŃŠ·ŠŗŠ¾Š¹ Šø ŃŠ¾Š¶Šµ Š¼Š¾Š¶ŠµŃ ŃŃ ŃŠ“ŃŠ°ŃŃ ŃŠ°Š¼Š¾ŃŃŠ²ŃŃŠ²ŠøŠµ. ŠŠµŃŠµŠ“ŠŗŠ¾ ŠæŠ°ŃŠøŠµŠ½ŃŃ Š¾ŃŠ¼ŠµŃŠ°ŃŃ ŃŠµŠ·Š¾Š½Š½Š¾ŃŃŃ ā Š½Š°ŠæŃŠøŠ¼ŠµŃ, ŃŃ ŃŠ“ŃŠµŠ½ŠøŠµ Š·ŠøŠ¼Š¾Š¹ ŠæŃŠø ŃŠæŠ°Š·Š¼Šµ ŃŠ¾ŃŃŠ“Š¾Š² ŠøŠ»Šø Š»ŠµŃŠ¾Š¼ ŠæŃŠø ŠæŠµŃŠµŠ³ŃŠµŠ²Šµ. ŠŃŠø Š·Š°ŠŗŠ¾Š½Š¾Š¼ŠµŃŠ½Š¾ŃŃŠø Š²Š°Š¶Š½Š¾ Š¾Š±ŃŃŠ¶Š“Š°ŃŃ Ń Š²ŃŠ°ŃŠ¾Š¼, ŃŃŠ¾Š±Ń ŠæŠ¾Š“Š¾Š±ŃŠ°ŃŃ ŠæŃŠ¾ŃŠøŠ»Š°ŠŗŃŠøŃŠµŃŠŗŠøŠµ Š¼ŠµŃŃ.
ŠŠ½Š¾Š³Š“Š° ŃŠøŠ¼ŠæŃŠ¾Š¼Š°ŃŠøŠŗŠ° ŃŃŠøŠ»ŠøŠ²Š°ŠµŃŃŃ ŠæŠ¾ŃŠ»Šµ ŃŃŠ°Š²Š¼Ń ŃŠµŠø ŠøŠ»Šø Š“Š»ŠøŃŠµŠ»ŃŠ½Š¾Š¹ ŃŠ°Š±Š¾ŃŃ Š² Š½ŠµŃŠ“Š¾Š±Š½Š¾Š¹ ŠæŠ¾Š·Šµ. ŠŃŠ¾ ŃŠ²ŃŠ·Š°Š½Š¾ Š½Šµ ŃŃŠ¾Š»ŃŠŗŠ¾ Ń Ā«ŠæŠµŃŠµŠ¶Š°ŃŠøŠµŠ¼ Š°ŃŃŠµŃŠøŠøĀ», ŃŠŗŠ¾Š»ŃŠŗŠ¾ Ń ŠŗŠ¾Š¼ŠæŠ»ŠµŠŗŃŠ¾Š¼ ŃŠ°ŠŗŃŠ¾ŃŠ¾Š²: Š¼ŃŃŠµŃŠ½ŃŠ¹ ŃŠæŠ°Š·Š¼, ŃŠ°Š·Š“ŃŠ°Š¶ŠµŠ½ŠøŠµ ŃŠµŃŠµŠæŃŠ¾ŃŠ¾Š², ŠøŠ·Š¼ŠµŠ½ŠµŠ½ŠøŠµ Š²ŠµŠ½Š¾Š·Š½Š¾Š³Š¾ Š¾ŃŃŠ¾ŠŗŠ°, Š½Š°ŃŃŃŠµŠ½ŠøŠµ ŃŠ½Š°. ŠŠ° ŃŠ¾Š½Šµ Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŠø ŃŠ°ŠŗŠ°Ń ŃŠøŃŃŠ°ŃŠøŃ Š¼Š¾Š¶ŠµŃ ŠæŠµŃŠµŠ½Š¾ŃŠøŃŃŃŃ ŃŃŠ¶ŠµŠ»ŠµŠµ, ŠæŠ¾ŃŠ¾Š¼Ń ŃŃŠ¾ ŃŠµŠ·ŠµŃŠ² ŠŗŃŠ¾Š²Š¾ŃŠ½Š°Š±Š¶ŠµŠ½ŠøŃ Š½ŠøŠ¶Šµ. ŠŠ¾ŃŃŠ¾Š¼Ń Š² ŃŠµŠ°Š±ŠøŠ»ŠøŃŠ°ŃŠøŠø Š¾Š±ŃŃŠ½Š¾ Š“ŠµŠ»Š°ŃŃ Š°ŠŗŃŠµŠ½Ń Š½Š° Š¼ŃŠ³ŠŗŠ¾Š¼ Š²Š¾ŃŃŃŠ°Š½Š¾Š²Š»ŠµŠ½ŠøŠø ŠæŠ¾Š“Š²ŠøŠ¶Š½Š¾ŃŃŠø, ŃŠŗŃŠµŠæŠ»ŠµŠ½ŠøŠø Š¼ŃŃŃ Šø Š½Š¾ŃŠ¼Š°Š»ŠøŠ·Š°ŃŠøŠø ŃŠµŠ¶ŠøŠ¼Š°. ŠŠ°Š¶Š½Š¾ ŠøŠ·Š±ŠµŠ³Š°ŃŃ ŃŠµŠ·ŠŗŠøŃ Š¼Š°Š½ŃŠ°Š»ŃŠ½ŃŃ Š²Š¾Š·Š“ŠµŠ¹ŃŃŠ²ŠøŠ¹ Š±ŠµŠ· ŠæŠ¾ŠŗŠ°Š·Š°Š½ŠøŠ¹ Šø Š±ŠµŠ· ŠæŠ¾Š½ŠøŠ¼Š°Š½ŠøŃ ŃŠ¾ŃŃŠ¾ŃŠ½ŠøŃ ŃŠ¾ŃŃŠ“Š¾Š².
ŠŠ¾Š½ŠøŠ¼Š°Š½ŠøŠµ Š²Š¾Š·ŃŠ°ŃŃŠ½ŃŃ Š¼ŠµŃ Š°Š½ŠøŠ·Š¼Š¾Š² ŠæŠ¾Š¼Š¾Š³Š°ŠµŃ ŠæŃŠ°Š²ŠøŠ»ŃŠ½Š¾ Š²ŃŃŃŃŠ¾ŠøŃŃ ŃŠ°ŠŗŃŠøŠŗŃ. Š¦ŠµŠ»Ń ā Š½Šµ Ā«ŃŠ°ŃŃŠøŃŠøŃŃ Š²ŃŠ¾Š¶Š“ŃŠ½Š½ŃŠ¹ ŃŠ¾ŃŃŠ“ Š»ŃŠ±Š¾Š¹ ŃŠµŠ½Š¾Š¹Ā», Š° ŃŠ»ŃŃŃŠøŃŃ Š¾Š±ŃŃŃ ŃŠ¾ŃŃŠ“ŠøŃŃŃŃ ŃŃŠ°Š±ŠøŠ»ŃŠ½Š¾ŃŃŃ Šø ŃŠ½ŠøŠ·ŠøŃŃ ŠæŃŠ¾Š²Š¾ŠŗŠ°ŃŠøŠø. Š£ Š¼Š½Š¾Š³ŠøŃ ŃŃŠ¾ Š“Š¾ŃŃŠøŠ³Š°ŠµŃŃŃ ŠŗŠ¾Š½ŃŃŠ¾Š»ŠµŠ¼ Š“Š°Š²Š»ŠµŠ½ŠøŃ, ŠŗŠ¾ŃŃŠµŠŗŃŠøŠµŠ¹ Š»ŠøŠæŠøŠ“Š¾Š², Š¾ŃŠŗŠ°Š·Š¾Š¼ Š¾Ń ŠŗŃŃŠµŠ½ŠøŃ Šø ŃŠ°Š·ŃŠ¼Š½Š¾Š¹ ŃŠøŠ·ŠøŃŠµŃŠŗŠ¾Š¹ Š°ŠŗŃŠøŠ²Š½Š¾ŃŃŃŃ. Š¢Š°ŠŗŠ¶Šµ Š²Š°Š¶Š½Ń ŃŠ¾Š½, ŃŠ½ŠøŠ¶ŠµŠ½ŠøŠµ ŃŃŃŠµŃŃŠ° Šø ŃŠ°Š±Š¾ŃŠ° Ń ŃŠµŠµŠ¹ Š±ŠµŠ·Š¾ŠæŠ°ŃŠ½ŃŠ¼Šø Š¼ŠµŃŠ¾Š“Š°Š¼Šø. Š¢Š°ŠŗŠ¾Š¹ ŠæŠ¾Š“Ń Š¾Š“ Š¾Š±ŃŃŠ½Š¾ Š“Š°ŃŃ Š±Š¾Š»ŠµŠµ ŃŃŃŠ¾Š¹ŃŠøŠ²ŃŠ¹ ŃŃŃŠµŠŗŃ, ŃŠµŠ¼ ŠæŠ¾ŠæŃŃŠŗŠø Š»ŠµŃŠøŃŃ ŃŠ¾Š»ŃŠŗŠ¾ Š¾Š“ŠøŠ½ ŠæŠ°ŃŠ°Š¼ŠµŃŃ Š£ŠŠ. Š, ŃŃŠ¾ Š²Š°Š¶Š½Š¾, Š¾Š½ ŃŠ½ŠøŠ¶Š°ŠµŃ Š“Š¾Š»Š³Š¾ŃŃŠ¾ŃŠ½ŃŠµ ŃŠ¾ŃŃŠ“ŠøŃŃŃŠµ ŃŠøŃŠŗŠø Š½ŠµŠ·Š°Š²ŠøŃŠøŠ¼Š¾ Š¾Ń Š½Š°Š»ŠøŃŠøŃ Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŠø.
ŠŠ°Šŗ Š²ŃŠ°ŃŠø ŃŃŠ¾ŃŠ½ŃŃŃ Š“ŠøŠ°Š³Š½Š¾Š·
ŠŠµŃŠ²ŃŠ¹ ŃŠ°Š³ ā ŠŗŠ»ŠøŠ½ŠøŃŠµŃŠŗŠ°Ń Š¾ŃŠµŠ½ŠŗŠ°: Š²ŃŠ°Ń Š²ŃŃŃŠ½ŃŠµŃ, ŠŗŠ°ŠŗŠøŠµ ŠøŠ¼ŠµŠ½Š½Š¾ Š¶Š°Š»Š¾Š±Ń ŠµŃŃŃ Ń ŠæŠ°ŃŠøŠµŠ½ŃŠ°, ŠŗŠ°Šŗ ŃŠ°ŃŃŠ¾ Š¾Š½Šø ŠæŠ¾Š²ŃŠ¾ŃŃŃŃŃŃ Šø ŃŃŠ¾ ŠøŃ ŠæŃŠ¾Š²Š¾ŃŠøŃŃŠµŃ. ŠŠ°ŃŠµŠ¼ ŠæŃŠ¾Š²Š¾Š“ŠøŃŃŃ Š½ŠµŠ²ŃŠ¾Š»Š¾Š³ŠøŃŠµŃŠŗŠøŠ¹ Š¾ŃŠ¼Š¾ŃŃ, ŠŗŠ¾ŃŠ¾ŃŃŠ¹ ŠæŠ¾Š¼Š¾Š³Š°ŠµŃ ŠæŠ¾Š½ŃŃŃ, ŠµŃŃŃ Š»Šø Š¾Š±ŃŠµŠŗŃŠøŠ²Š½ŃŠµ ŠæŃŠøŠ·Š½Š°ŠŗŠø ŠæŠ¾ŃŠ°Š¶ŠµŠ½ŠøŃ Š½ŠµŃŠ²Š½Š¾Š¹ ŃŠøŃŃŠµŠ¼Ń. ŠŠ° ŃŃŠ¾Š¼ ŃŃŠ°ŠæŠµ Š²Š°Š¶Š½Š¾ ŠøŃŠŗŠ»ŃŃŠøŃŃ Š¾ŃŃŃŃŠµ ŃŠ¾ŃŃŠ¾ŃŠ½ŠøŃ Šø Š¾ŠæŃŠµŠ“ŠµŠ»ŠøŃŃ, ŠŗŠ°ŠŗŠøŠµ Š¾Š±ŃŠ»ŠµŠ“Š¾Š²Š°Š½ŠøŃ Š“ŠµŠ¹ŃŃŠ²ŠøŃŠµŠ»ŃŠ½Š¾ Š½ŃŠ¶Š½Ń. Š£ Š½ŠµŠŗŠ¾ŃŠ¾ŃŃŃ ŠæŠ°ŃŠøŠµŠ½ŃŠ¾Š² Š“Š¾ŃŃŠ°ŃŠ¾ŃŠ½Š¾ Š±Š°Š·Š¾Š²ŃŃ ŃŠµŃŃŠ¾Š² Šø Š½Š°Š±Š»ŃŠ“ŠµŠ½ŠøŃ, Ń Š“ŃŃŠ³ŠøŃ ŃŃŠµŠ±ŃŠµŃŃŃ ŃŠ°ŃŃŠøŃŠµŠ½Š½Š°Ń Š“ŠøŠ°Š³Š½Š¾ŃŃŠøŠŗŠ°. Š¢Š°ŠŗŠ¾Š¹ ŠæŠ¾ŃŠ»ŠµŠ“Š¾Š²Š°ŃŠµŠ»ŃŠ½ŃŠ¹ ŠæŠ¾Š“Ń Š¾Š“ Š·Š°ŃŠøŃŠ°ŠµŃ Š¾Ń Š»ŠøŃŠ½ŠøŃ ŠæŃŠ¾ŃŠµŠ“ŃŃ Šø ŃŠ½ŠøŠ¶Š°ŠµŃ ŃŃŠµŠ²Š¾Š¶Š½Š¾ŃŃŃ.
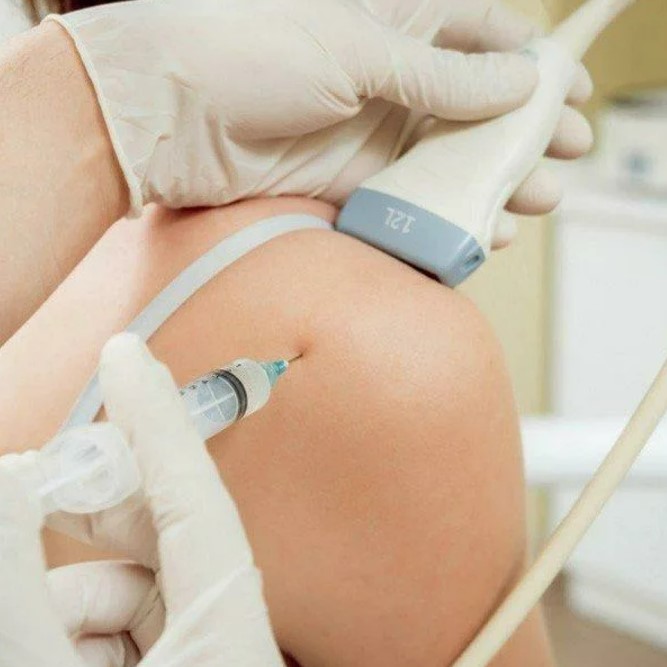
ŠŠ»Ń ŃŃŠ¾ŃŠ½ŠµŠ½ŠøŃ ŃŠ¾ŃŃŠ¾ŃŠ½ŠøŃ ŃŠ¾ŃŃŠ“Š¾Š² Šø ŠŗŃŠ¾Š²Š¾ŃŠ¾ŠŗŠ° ŠæŃŠøŠ¼ŠµŠ½ŃŃŃ Š½ŠµŃŠŗŠ¾Š»ŃŠŗŠ¾ Š¼ŠµŃŠ¾Š“Š¾Š², Šø Š²ŃŠ±Š¾Ń Š·Š°Š²ŠøŃŠøŃ Š¾Ń ŃŠøŃŃŠ°ŃŠøŠø. Š ŠŗŠ»ŠøŠ½ŠøŃŠµŃŠŗŠ¾Š¹ ŠæŃŠ°ŠŗŃŠøŠŗŠµ ŃŠ°ŃŠµ Š²ŃŠµŠ³Š¾ ŠøŃŠæŠ¾Š»ŃŠ·ŃŃŃ:
-
Š£ŠŠ ŃŠ¾ŃŃŠ“Š¾Š² ŃŠµŠø Šø Š³Š¾Š»Š¾Š²Ń, Š²ŠŗŠ»ŃŃŠ°Ń Š“ŃŠæŠ»ŠµŠŗŃŠ½Š¾Šµ ŃŠŗŠ°Š½ŠøŃŠ¾Š²Š°Š½ŠøŠµ, ŃŃŠ¾Š±Ń Š¾ŃŠµŠ½ŠøŃŃ Š“ŠøŠ°Š¼ŠµŃŃ Šø ŃŠŗŠ¾ŃŠ¾ŃŃŃ ŠŗŃŠ¾Š²Š¾ŃŠ¾ŠŗŠ°
-
ŠŠ -Š°Š½Š³ŠøŠ¾Š³ŃŠ°ŃŠøŃ ŠøŠ»Šø ŠŠ¢-Š°Š½Š³ŠøŠ¾Š³ŃŠ°ŃŠøŃ, ŠµŃŠ»Šø Š½ŃŠ¶Š½Š¾ Š“ŠµŃŠ°Š»ŃŠ½ŠµŠµ ŃŠ²ŠøŠ“ŠµŃŃ Š°Š½Š°ŃŠ¾Š¼ŠøŃ Šø Š²Š°ŃŠøŠ°Š½ŃŃ ŃŃŃŠ¾ŠµŠ½ŠøŃ ŃŠ¾ŃŃŠ“ŠøŃŃŠ¾Š¹ ŃŠµŃŠø
-
ŠŠ Š¢ Š³Š¾Š»Š¾Š²Š½Š¾Š³Š¾ Š¼Š¾Š·Š³Š°, ŠŗŠ¾Š³Š“Š° Š²Š°Š¶Š½Š¾ ŠøŃŠŗŠ»ŃŃŠøŃŃ ŠæŠ¾ŃŠ»ŠµŠ“ŃŃŠ²ŠøŃ ŠøŃŠµŠ¼ŠøŠø, Š¾ŃŠ°Š³Š¾Š²ŃŠµ ŠøŠ·Š¼ŠµŠ½ŠµŠ½ŠøŃ Šø Š“ŃŃŠ³ŠøŠµ ŠæŃŠøŃŠøŠ½Ń ŃŠøŠ¼ŠæŃŠ¾Š¼Š¾Š²
-
Š»Š°Š±Š¾ŃŠ°ŃŠ¾ŃŠ½ŃŠµ Š°Š½Š°Š»ŠøŠ·Ń ŠæŠ¾ ŠæŠ¾ŠŗŠ°Š·Š°Š½ŠøŃŠ¼, ŃŃŠ¾Š±Ń Š¾ŃŠµŠ½ŠøŃŃ Š»ŠøŠæŠøŠ“Ń, ŃŠ²ŃŃŃŃŠ²Š°ŠµŠ¼Š¾ŃŃŃ, Š°Š½ŠµŠ¼ŠøŃ Šø Š²Š¾ŃŠæŠ°Š»ŠµŠ½ŠøŠµ
ŠŠ°Š¶Š½Š¾ ŠæŠ¾Š½ŠøŠ¼Š°ŃŃ ŃŠ°Š·Š½ŠøŃŃ Š¼ŠµŠ¶Š“Ń Ā«ŃŠ·ŠŗŠ¾Š¹ Š°ŃŃŠµŃŠøŠµŠ¹Ā» Šø Ā«Š³ŠµŠ¼Š¾Š“ŠøŠ½Š°Š¼ŠøŃŠµŃŠŗŠø Š·Š½Š°ŃŠøŠ¼ŃŠ¼ ŃŠ½ŠøŠ¶ŠµŠ½ŠøŠµŠ¼ ŠŗŃŠ¾Š²Š¾ŃŠ¾ŠŗŠ°Ā». ŠŠ° Š£ŠŠ Š¾ŃŠµŠ½ŠøŠ²Š°ŃŃ Š½Šµ ŃŠ¾Š»ŃŠŗŠ¾ Š“ŠøŠ°Š¼ŠµŃŃ, Š½Š¾ Šø ŃŠŗŠ¾ŃŠ¾ŃŃŃ, Š½Š°ŠæŃŠ°Š²Š»ŠµŠ½ŠøŠµ ŠŗŃŠ¾Š²Š¾ŃŠ¾ŠŗŠ°, Š½Š°Š»ŠøŃŠøŠµ ŃŃŃŠ±ŃŠ»ŠµŠ½ŃŠ½Š¾ŃŃŠø Šø ŠæŃŠøŠ·Š½Š°ŠŗŠø ŃŠ¾ŠæŃŃŃŃŠ²ŃŃŃŠøŃ ŃŃŠµŠ½Š¾Š·Š¾Š². ŠŃŠ»Šø ŠµŃŃŃ ŃŠ¾Š¼Š½ŠµŠ½ŠøŃ, Š²ŃŠ°Ń ŃŠ¾ŠæŠ¾ŃŃŠ°Š²Š»ŃŠµŃ Š“Š°Š½Š½ŃŠµ Ń ŠŗŠ»ŠøŠ½ŠøŠŗŠ¾Š¹ Šø ŠæŃŠø Š½ŠµŠ¾Š±Ń Š¾Š“ŠøŠ¼Š¾ŃŃŠø Š½Š°ŠæŃŠ°Š²Š»ŃŠµŃ Š½Š° Š°Š½Š³ŠøŠ¾Š³ŃŠ°ŃŠøŃŠµŃŠŗŠøŠµ Š¼ŠµŃŠ¾Š“Ń. ŠŠ½Š¾Š³Š“Š° Š²ŃŃŠ²Š»ŃŠµŃŃŃ, ŃŃŠ¾ Š¶Š°Š»Š¾Š±Ń Š»ŃŃŃŠµ Š¾Š±ŃŃŃŠ½ŃŃŃŃŃ Š“ŃŃŠ³Š¾Š¹ ŠæŃŠ¾Š±Š»ŠµŠ¼Š¾Š¹, Š½Š°ŠæŃŠøŠ¼ŠµŃ, Š½Š°ŃŃŃŠµŠ½ŠøŠµŠ¼ Š²ŠµŠ½Š¾Š·Š½Š¾Š³Š¾ Š¾ŃŃŠ¾ŠŗŠ° ŠøŠ»Šø Š²ŠµŃŃŠøŠ±ŃŠ»ŃŃŠ½Š¾Š¹ ŠæŠ°ŃŠ¾Š»Š¾Š³ŠøŠµŠ¹. ŠŠ¼ŠµŠ½Š½Š¾ ŠæŠ¾ŃŃŠ¾Š¼Ń ŃŃŠ°ŠŗŃŠ¾Š²ŠŗŠ° ŃŠµŠ·ŃŠ»ŃŃŠ°ŃŠ¾Š² Š±ŠµŠ· ŃŠæŠµŃŠøŠ°Š»ŠøŃŃŠ° ŃŠ°ŃŃŠ¾ Š²Š²Š¾Š“ŠøŃ Š² Š·Š°Š±Š»ŃŠ¶Š“ŠµŠ½ŠøŠµ.
Š¢Š°ŠŗŠ¶Šµ ŃŃŠøŃŃŠ²Š°ŠµŃŃŃ ŃŃŃŠ¾ŠµŠ½ŠøŠµ ŠŗŃŃŠ³Š° ŠŠøŠ»Š»ŠøŠ·ŠøŃ Šø ŃŠ¾ŠµŠ“ŠøŠ½ŠøŃŠµŠ»ŃŠ½ŃŃ Š°ŃŃŠµŃŠøŠ¹, ŠæŠ¾ŃŠ¾Š¼Ń ŃŃŠ¾ Š¾Š½Šø Š¾ŠæŃŠµŠ“ŠµŠ»ŃŃŃ Š²Š¾Š·Š¼Š¾Š¶Š½Š¾ŃŃŠø ŠŗŠ¾Š¼ŠæŠµŠ½ŃŠ°ŃŠøŠø. ŠŃŠø Ń Š¾ŃŠ¾ŃŠµŠ¼ ŠŗŠ¾Š»Š»Š°ŃŠµŃŠ°Š»ŃŠ½Š¾Š¼ ŠŗŃŠ¾Š²Š¾ŃŠ¾ŠŗŠµ Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŃ Š¼Š¾Š¶ŠµŃ Š½Šµ ŠøŠ¼ŠµŃŃ ŠŗŠ»ŠøŠ½ŠøŃŠµŃŠŗŠ¾Š³Š¾ Š·Š½Š°ŃŠµŠ½ŠøŃ. ŠŃŠ»Šø ŠŗŠ¾Š¼ŠæŠµŠ½ŃŠ°ŃŠøŃ ŃŠ»Š°Š±Š°Ń Šø ŠµŃŃŃ ŃŠ¾ŠæŃŃŃŃŠ²ŃŃŃŠøŠµ ŃŃŠµŠ½Š¾Š·Ń, ŃŠøŠ¼ŠæŃŠ¾Š¼Ń Š¼Š¾Š³ŃŃ Š±ŃŃŃ Š²ŃŃŠ°Š¶ŠµŠ½Š½ŠµŠµ. ŠŠ° ŠæŃŠ°ŠŗŃŠøŠŗŠµ Š“ŠøŠ°Š³Š½Š¾Š· ŃŠ¾ŃŠ¼ŃŠ»ŠøŃŃŃŃ Š°ŠŗŠŗŃŃŠ°ŃŠ½Š¾, Ń ŃŠŗŠ°Š·Š°Š½ŠøŠµŠ¼ ŃŃŠµŠæŠµŠ½Šø Š²Š»ŠøŃŠ½ŠøŃ Š½Š° ŠŗŃŠ¾Š²Š¾ŃŠ½Š°Š±Š¶ŠµŠ½ŠøŠµ. ŠŃŠ¾ Š²Š°Š¶Š½Š¾ Š“Š»Ń Š²ŃŠ±Š¾ŃŠ° ŃŠµŃŠ°ŠæŠøŠø: Š¾Š“Š½ŠøŠ¼ ŠæŠ°ŃŠøŠµŠ½ŃŠ°Š¼ Š½ŃŠ¶Š½Ń ŃŠ¾Š»ŃŠŗŠ¾ ŠæŃŠ¾ŃŠøŠ»Š°ŠŗŃŠøŃŠµŃŠŗŠøŠµ ŃŠµŠŗŠ¾Š¼ŠµŠ½Š“Š°ŃŠøŠø, Š“ŃŃŠ³ŠøŠ¼ ā Š¼ŠµŠ“ŠøŠŗŠ°Š¼ŠµŠ½ŃŠ¾Š·Š½Š°Ń ŠæŠ¾Š“Š“ŠµŃŠ¶ŠŗŠ°, Š° Š² ŃŠµŠ“ŠŗŠøŃ ŃŠ»ŃŃŠ°ŃŃ ā ŠŗŠ¾Š½ŃŃŠ»ŃŃŠ°ŃŠøŃ ŃŠ¾ŃŃŠ“ŠøŃŃŠ¾Š³Š¾ Ń ŠøŃŃŃŠ³Š°. Š¢Š°ŠŗŠ¾Š¹ ŠæŠ¾Š“Ń Š¾Š“ Š“ŠµŠ»Š°ŠµŃ Š»ŠµŃŠµŠ½ŠøŠµ Š¾Š±Š¾ŃŠ½Š¾Š²Š°Š½Š½ŃŠ¼ Šø Š±ŠµŠ·Š¾ŠæŠ°ŃŠ½ŃŠ¼.
ŠŠ¾Š“Ń Š¾Š“Ń Šŗ Š»ŠµŃŠµŠ½ŠøŃ Šø Š½Š°Š±Š»ŃŠ“ŠµŠ½ŠøŃ
Š¢Š°ŠŗŃŠøŠŗŠ° Š·Š°Š²ŠøŃŠøŃ Š¾Ń ŃŠ¾Š³Š¾, ŠµŃŃŃ Š»Šø ŃŠøŠ¼ŠæŃŠ¾Š¼Ń Šø ŠæŠ¾Š“ŃŠ²ŠµŃŠ¶Š“ŠµŠ½Š¾ Š»Šø Š·Š½Š°ŃŠøŠ¼Š¾Šµ ŃŠ½ŠøŠ¶ŠµŠ½ŠøŠµ ŠŗŃŠ¾Š²Š¾ŃŠ¾ŠŗŠ°. ŠŃŠ»Šø Š¶Š°Š»Š¾Š± Š½ŠµŃ, Š»ŠµŃŠµŠ½ŠøŠµ Š¾Š±ŃŃŠ½Š¾ Š½Šµ ŃŃŠµŠ±ŃŠµŃŃŃ, Š° Š°ŠŗŃŠµŠ½Ń Š“ŠµŠ»Š°ŠµŃŃŃ Š½Š° ŠŗŠ¾Š½ŃŃŠ¾Š»Šµ ŃŠ¾ŃŃŠ“ŠøŃŃŃŃ ŃŠ°ŠŗŃŠ¾ŃŠ¾Š² ŃŠøŃŠŗŠ°. ŠŃŠ»Šø ŃŠøŠ¼ŠæŃŠ¾Š¼Ń ŠæŃŠøŃŃŃŃŃŠ²ŃŃŃ, Š²ŃŠ°Ń ŠæŠ¾Š“Š±ŠøŃŠ°ŠµŃ ŃŃ ŠµŠ¼Ń, Š½Š°ŠæŃŠ°Š²Š»ŠµŠ½Š½ŃŃ Š½Š° ŃŠ»ŃŃŃŠµŠ½ŠøŠµ ŠæŠµŃŠµŠ½Š¾ŃŠøŠ¼Š¾ŃŃŠø Š½Š°Š³ŃŃŠ·Š¾Šŗ Šø ŠæŃŠ¾ŃŠøŠ»Š°ŠŗŃŠøŠŗŃ ŃŠ¾ŃŃŠ“ŠøŃŃŃŃ Š¾ŃŠ»Š¾Š¶Š½ŠµŠ½ŠøŠ¹. Š§Š°ŃŃŠ¾ ŃŃŠ¾ ŃŠ¾ŃŠµŃŠ°Š½ŠøŠµ Š¼ŠµŠ“ŠøŠŗŠ°Š¼ŠµŠ½ŃŠ¾Š·Š½ŃŃ Šø Š½ŠµŠ¼ŠµŠ“ŠøŠŗŠ°Š¼ŠµŠ½ŃŠ¾Š·Š½ŃŃ Š¼ŠµŃ. ŠŠ¾Š“Š±Š¾Ń ŠæŃŠµŠæŠ°ŃŠ°ŃŠ¾Š² ŠæŃŠ¾Š²Š¾Š“ŠøŃŃŃ ŠøŠ½Š“ŠøŠ²ŠøŠ“ŃŠ°Š»ŃŠ½Š¾, Ń ŃŃŃŃŠ¾Š¼ Š“Š°Š²Š»ŠµŠ½ŠøŃ, ŃŠ¾ŠæŃŃŃŃŠ²ŃŃŃŠøŃ Š±Š¾Š»ŠµŠ·Š½ŠµŠ¹ Šø ŃŠøŃŠŗŠ° ŠŗŃŠ¾Š²Š¾ŃŠµŃŠµŠ½ŠøŠ¹. Š”Š°Š¼Š¾ŃŃŠ¾ŃŃŠµŠ»ŃŠ½Š¾ Š½Š°ŃŠøŠ½Š°ŃŃ Ā«ŃŠ¾ŃŃŠ“ŠøŃŃŃŠµĀ» ŠæŃŠµŠæŠ°ŃŠ°ŃŃ ŠæŠ¾ ŃŠ¾Š²ŠµŃŃ ŠøŠ· ŠøŠ½ŃŠµŃŠ½ŠµŃŠ° Š½Šµ ŃŃŠ¾ŠøŃ.
ŠŠ¾Š½ŃŠµŃŠ²Š°ŃŠøŠ²Š½Š°Ń ŠæŠ¾Š¼Š¾ŃŃ Š¼Š¾Š¶ŠµŃ Š²ŠŗŠ»ŃŃŠ°ŃŃ Š½ŠµŃŠŗŠ¾Š»ŃŠŗŠ¾ Š½Š°ŠæŃŠ°Š²Š»ŠµŠ½ŠøŠ¹, ŠŗŠ¾ŃŠ¾ŃŃŠµ ŃŃŠøŠ»ŠøŠ²Š°ŃŃ Š“ŃŃŠ³ Š“ŃŃŠ³Š°. Š Š·Š°Š²ŠøŃŠøŠ¼Š¾ŃŃŠø Š¾Ń ŃŠøŃŃŠ°ŃŠøŠø Š²ŃŠ°Ń Š¼Š¾Š¶ŠµŃ ŃŠµŠŗŠ¾Š¼ŠµŠ½Š“Š¾Š²Š°ŃŃ:
-
ŠŗŠ¾ŃŃŠµŠŗŃŠøŃ Š°ŃŃŠµŃŠøŠ°Š»ŃŠ½Š¾Š³Š¾ Š“Š°Š²Š»ŠµŠ½ŠøŃ Šø ŃŃŠ°Š±ŠøŠ»ŠøŠ·Š°ŃŠøŃ ŠµŠ³Š¾ ŃŃŃŠ¾ŃŠ½Š¾Š³Š¾ ŠæŃŠ¾ŃŠøŠ»Ń
-
Š°Š½ŃŠøŠ°Š³ŃŠµŠ³Š°Š½ŃŠ½ŃŃ ŠøŠ»Šø Š“ŃŃŠ³ŃŃ Š°Š½ŃŠøŃŃŠ¾Š¼Š±Š¾ŃŠøŃŠµŃŠŗŃŃ ŃŠµŃŠ°ŠæŠøŃ ŠæŠ¾ ŠæŠ¾ŠŗŠ°Š·Š°Š½ŠøŃŠ¼, ŠµŃŠ»Šø ŠµŃŃŃ ŃŠ°ŠŗŃŠ¾ŃŃ ŃŠøŃŠŗŠ°
-
ŃŃŠµŠ“ŃŃŠ²Š° Š“Š»Ń ŠŗŠ¾Š½ŃŃŠ¾Š»Ń Š³Š¾Š»Š¾Š²Š¾ŠŗŃŃŠ¶ŠµŠ½ŠøŃ Šø Š²ŠµŃŃŠøŠ±ŃŠ»ŃŃŠ½Š¾Š¹ ŃŠøŠ¼ŠæŃŠ¾Š¼Š°ŃŠøŠŗŠø, ŠŗŠ¾Š³Š“Š° Š¾Š½Š° ŠæŠ¾Š“ŃŠ²ŠµŃŠ¶Š“ŠµŠ½Š°
-
Š»ŠµŃŠµŠ½ŠøŠµ Š°ŃŠµŃŠ¾ŃŠŗŠ»ŠµŃŠ¾Š·Š°, Š²ŠŗŠ»ŃŃŠ°Ń ŠŗŠ¾ŃŃŠµŠŗŃŠøŃ Š»ŠøŠæŠøŠ“Š¾Š² Šø ŠæŠøŃŠ°Š½ŠøŃ
-
Š±ŠµŠ·Š¾ŠæŠ°ŃŠ½ŃŃ ŃŠµŠ°Š±ŠøŠ»ŠøŃŠ°ŃŠøŃ ŃŠµŠ¹Š½Š¾Š³Š¾ Š¾ŃŠ“ŠµŠ»Š°: ŠŠ¤Š, Š¼ŃŠ³ŠŗŠøŠµ ŃŠµŃ Š½ŠøŠŗŠø, ŃŠ°Š±Š¾ŃŠ° Ń Š¼ŃŃŠµŃŠ½ŃŠ¼ Š±Š°Š»Š°Š½ŃŠ¾Š¼
Š„ŠøŃŃŃŠ³ŠøŃŠµŃŠŗŠøŠµ Š¼ŠµŃŠ¾Š“Ń ŠæŃŠøŠ¼ŠµŠ½ŃŃŃŃŃ Š·Š½Š°ŃŠøŃŠµŠ»ŃŠ½Š¾ ŃŠµŠ¶Šµ Šø Š¾Š±ŃŃŠ½Š¾ ŃŠ²ŃŠ·Š°Š½Ń Š½Šµ Ń ŃŠ°Š¼Š¾Š¹ Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŠµŠ¹, Š° Ń ŃŠ¾ŃŠµŃŠ°Š½Š½ŃŠ¼Šø ŠæŃŠ¾Š±Š»ŠµŠ¼Š°Š¼Šø, Š½Š°ŠæŃŠøŠ¼ŠµŃ, Š²ŃŃŠ°Š¶ŠµŠ½Š½ŃŠ¼ ŃŃŠµŠ½Š¾Š·Š¾Š¼, ŠŗŠ¾ŃŠ¾ŃŃŠ¹ Š¼Š¾Š¶Š½Š¾ ŃŃŃŃŠ°Š½ŠøŃŃ. Š Š¾ŃŠ“ŠµŠ»ŃŠ½ŃŃ ŃŠ»ŃŃŠ°ŃŃ Š¾Š±ŃŃŠ¶Š“Š°ŃŃ ŃŠ½Š“Š¾Š²Š°ŃŠŗŃŠ»ŃŃŠ½ŃŠµ Š²Š¼ŠµŃŠ°ŃŠµŠ»ŃŃŃŠ²Š°, Š½Š¾ ŃŠµŃŠµŠ½ŠøŠµ ŠæŃŠøŠ½ŠøŠ¼Š°ŠµŃŃŃ ŠæŠ¾ŃŠ»Šµ Š“ŠµŃŠ°Š»ŃŠ½Š¾Š¹ Š²ŠøŠ·ŃŠ°Š»ŠøŠ·Š°ŃŠøŠø ŃŠ¾ŃŃŠ“Š¾Š² Šø Š¾ŃŠµŠ½ŠŗŠø ŃŠøŃŠŗŠ¾Š². ŠŠ°Š¶Š½Š¾, ŃŃŠ¾ Š±Š¾Š»ŃŃŠøŠ½ŃŃŠ²Š¾ ŠæŠ°ŃŠøŠµŠ½ŃŠ¾Š² Š½Šµ Š½ŃŠ¶Š“Š°ŃŃŃŃ Š² Š¾ŠæŠµŃŠ°ŃŠøŃŃ Šø Ń Š¾ŃŠ¾ŃŠ¾ ŃŃŠ°Š±ŠøŠ»ŠøŠ·ŠøŃŃŃŃŃŃ ŠŗŠ¾Š½ŃŠµŃŠ²Š°ŃŠøŠ²Š½Š¾. ŠŠ»ŃŃŠµŠ²Š¾Š¹ ŠŗŃŠøŃŠµŃŠøŠ¹ ā ŠŗŠ»ŠøŠ½ŠøŠŗŠ° Šø Š³ŠµŠ¼Š¾Š“ŠøŠ½Š°Š¼ŠøŠŗŠ°, Š° Š½Šµ Ā«ŃŃŃŠ°ŃŠ½Š¾Šµ ŃŠ»Š¾Š²Š¾ Š² Š·Š°ŠŗŠ»ŃŃŠµŠ½ŠøŠøĀ».
ŠŠ°Š±Š»ŃŠ“ŠµŠ½ŠøŠµ Š¾Š±ŃŃŠ½Š¾ Š²ŠŗŠ»ŃŃŠ°ŠµŃ ŠæŠ¾Š²ŃŠ¾ŃŠ½ŃŠµ Š¾ŃŠ¼Š¾ŃŃŃ Šø ŠŗŠ¾Š½ŃŃŠ¾Š»Ń ŠøŃŃŠ»ŠµŠ“Š¾Š²Š°Š½ŠøŠ¹ ŠæŠ¾ ŠøŠ½Š“ŠøŠ²ŠøŠ“ŃŠ°Š»ŃŠ½Š¾Š¼Ń Š³ŃŠ°ŃŠøŠŗŃ. ŠŃŠ»Šø ŃŠ¾ŃŃŠ¾ŃŠ½ŠøŠµ ŃŃŠ°Š±ŠøŠ»ŃŠ½Š¾Šµ, Š“Š¾ŃŃŠ°ŃŠ¾ŃŠ½Š¾ ŠæŠ»Š°Š½Š¾Š²ŃŃ Š²ŠøŠ·ŠøŃŠ¾Š² Šø ŠæŃŠ¾ŃŠøŠ»Š°ŠŗŃŠøŠŗŠø. ŠŃŠ»Šø ŃŠøŠ¼ŠæŃŠ¾Š¼Ń Š¼ŠµŠ½ŃŃŃŃŃ, Š²ŃŠ°Ń ŠŗŠ¾ŃŃŠµŠŗŃŠøŃŃŠµŃ ŃŃ ŠµŠ¼Ń Šø ŃŃŠ¾ŃŠ½ŃŠµŃ Š“ŠøŠ°Š³Š½Š¾Š·. ŠŠ°ŃŠøŠµŠ½ŃŃ Š²Š°Š¶Š½Š¾ ŠæŠ¾Š½ŠøŠ¼Š°ŃŃ ŃŠ²Š¾Šø ŃŃŠøŠ³Š³ŠµŃŃ Šø Š½Š°ŃŃŠøŃŃŃŃ ŃŠæŃŠ°Š²Š»ŃŃŃ ŠøŠ¼Šø: ŃŠ¾Š½, Š²Š¾Š“Š°, Š½Š°Š³ŃŃŠ·ŠŗŠ°, ŃŃŃŠµŃŃ, ŠæŠ¾Š·Š° ŠæŃŠø ŃŠ°Š±Š¾ŃŠµ. Š¢Š°ŠŗŠ¾Š¹ ŠŗŠ¾Š½ŃŃŠ¾Š»Ń Š½ŠµŃŠµŠ“ŠŗŠ¾ Š“Š°ŃŃ Š·Š°Š¼ŠµŃŠ½ŃŠ¹ ŃŃŃŠµŠŗŃ ŃŠ¶Šµ Š² ŠæŠµŃŠ²ŃŠµ Š½ŠµŠ“ŠµŠ»Šø. Š Š“Š¾Š»Š³Š¾ŃŃŠ¾ŃŠ½Š¾ Š¾Š½ ŃŠ½ŠøŠ¶Š°ŠµŃ ŃŠøŃŠŗ ŃŠ¾ŃŃŠ“ŠøŃŃŃŃ Š¾ŃŠ»Š¾Š¶Š½ŠµŠ½ŠøŠ¹ Šø ŠæŠ¾Š²ŃŃŠ°ŠµŃ ŠŗŠ°ŃŠµŃŃŠ²Š¾ Š¶ŠøŠ·Š½Šø.

ŠŠ±ŃŠ°Š· Š¶ŠøŠ·Š½Šø, ŠŗŠ¾ŃŠ¾ŃŃŠ¹ ŠæŠ¾Š¼Š¾Š³Š°ŠµŃ ŃŠ¾ŃŃŠ“Š°Š¼
ŠŠµŠ¼ŠµŠ“ŠøŠŗŠ°Š¼ŠµŠ½ŃŠ¾Š·Š½ŃŠµ Š¼ŠµŃŃ ā ŃŃŠ¾ Š½Šµ Ā«Š¾Š±ŃŠøŠµ ŃŠ»Š¾Š²Š°Ā», Š° ŠæŃŠ°ŠŗŃŠøŃŠµŃŠŗŠ°Ń ŃŠ°ŃŃŃ Š»ŠµŃŠµŠ½ŠøŃ, Š¾ŃŠ¾Š±ŠµŠ½Š½Š¾ ŠæŃŠø ŃŠ¾ŃŃŠ“ŠøŃŃŃŃ Š²Š°ŃŠøŠ°Š½ŃŠ°Ń ŃŃŃŠ¾ŠµŠ½ŠøŃ. Š ŠµŠ³ŃŠ»ŃŃŠ½ŃŠ¹ ŃŠ¾Š½, Š“Š¾ŃŃŠ°ŃŠ¾ŃŠ½Š¾Šµ ŠæŠøŃŃŃ Šø ŃŠ¼ŠµŃŠµŠ½Š½Š°Ń ŃŠøŠ·ŠøŃŠµŃŠŗŠ°Ń Š°ŠŗŃŠøŠ²Š½Š¾ŃŃŃ ŃŠ»ŃŃŃŠ°ŃŃ ŃŠµŠ³ŃŠ»ŃŃŠøŃ ŃŠ¾ŃŃŠ“ŠøŃŃŠ¾Š³Š¾ ŃŠ¾Š½ŃŃŠ°. ŠŠ²ŠøŠ¶ŠµŠ½ŠøŠµ ŃŃŠøŠ¼ŃŠ»ŠøŃŃŠµŃ ŠŗŠ¾Š»Š»Š°ŃŠµŃŠ°Š»ŃŠ½Š¾Šµ ŠŗŃŠ¾Š²Š¾Š¾Š±ŃŠ°ŃŠµŠ½ŠøŠµ Šø ŠæŠ¾Š²ŃŃŠ°ŠµŃ Š¾Š±ŃŃŃ Š²ŃŠ½Š¾ŃŠ»ŠøŠ²Š¾ŃŃŃ. ŠŃŠø ŃŃŠ¾Š¼ Š²Š°Š¶Š½Š° Š“Š¾Š·ŠøŃŠ¾Š²ŠŗŠ°: ŃŠµŠ·ŠŗŠøŠµ Š½Š°Š³ŃŃŠ·ŠŗŠø Š±ŠµŠ· ŠæŠ¾Š“Š³Š¾ŃŠ¾Š²ŠŗŠø Š¼Š¾Š³ŃŃ ŃŃŠøŠ»ŠøŠ²Š°ŃŃ Š³Š¾Š»Š¾Š²Š¾ŠŗŃŃŠ¶ŠµŠ½ŠøŠµ Šø Š½Š°ŠæŃŃŠ¶ŠµŠ½ŠøŠµ Š² ŃŠµŠµ. ŠŠ¾ŃŃŠ¾Š¼Ń Š¾Š±ŃŃŠ½Š¾ ŃŠµŠŗŠ¾Š¼ŠµŠ½Š“ŃŃŃ ŠæŠ¾ŃŃŠµŠæŠµŠ½Š½Š¾Šµ ŃŠ²ŠµŠ»ŠøŃŠµŠ½ŠøŠµ Š°ŠŗŃŠøŠ²Š½Š¾ŃŃŠø Šø ŠŗŠ¾Š½ŃŃŠ¾Š»Ń ŃŠ°Š¼Š¾ŃŃŠ²ŃŃŠ²ŠøŃ.
ŠŠøŃŠ°Š½ŠøŠµ ŃŠ¾Š¶Šµ Š²Š»ŠøŃŠµŃ Š½Š° ŃŠ¾ŃŃŠ“ŠøŃŃŃŠ¹ ŃŠøŃŠŗ, ŠæŠ¾ŃŠ¾Š¼Ń ŃŃŠ¾ ŃŠ²ŃŠ·Š°Š½Š¾ Ń ŃŃŠ¾Š²Š½ŠµŠ¼ Ń Š¾Š»ŠµŃŃŠµŃŠøŠ½Š°, Š²Š¾ŃŠæŠ°Š»ŠµŠ½ŠøŠµŠ¼ Šø Š¼Š°ŃŃŠ¾Š¹ ŃŠµŠ»Š°. ŠŃŠø ŃŠŗŠ»Š¾Š½Š½Š¾ŃŃŠø Šŗ Š°ŃŠµŃŠ¾ŃŠŗŠ»ŠµŃŠ¾Š·Ń ŠøŠ¼ŠµŠµŃ ŃŠ¼ŃŃŠ» Š¾Š³ŃŠ°Š½ŠøŃŠøŠ²Š°ŃŃ ŃŃŠ°Š½ŃŠ¶ŠøŃŃ, ŠøŠ·Š±ŃŃŠ¾Šŗ ŃŠ°Ń Š°ŃŠ° Šø ŃŃŠµŠ·Š¼ŠµŃŠ½Š¾ ŃŠ¾Š»ŃŠ½ŃŃ ŠæŠøŃŃ. ŠŠ“Š½Š¾Š²ŃŠµŠ¼ŠµŠ½Š½Š¾ ŠæŠ¾Š»ŠµŠ·Š½Ń Š¾Š²Š¾ŃŠø, ŃŠµŠ»ŃŠ½ŃŠµ ŠæŃŠ¾Š“ŃŠŗŃŃ, ŃŃŠ±Š° Šø Š“Š¾ŃŃŠ°ŃŠ¾ŃŠ½Š¾Šµ ŠŗŠ¾Š»ŠøŃŠµŃŃŠ²Š¾ Š±ŠµŠ»ŠŗŠ°. ŠŃŠ»Šø ŠµŃŃŃ Š»ŠøŃŠ½ŠøŠ¹ Š²ŠµŃ, ŃŠ½ŠøŠ¶ŠµŠ½ŠøŠµ Š¼Š°ŃŃŃ Š“Š°Š¶Šµ Š½Š° 5ā10% ŃŠ°ŃŃŠ¾ ŃŠ»ŃŃŃŠ°ŠµŃ ŠæŠ¾ŠŗŠ°Š·Š°ŃŠµŠ»Šø Š“Š°Š²Š»ŠµŠ½ŠøŃ Šø Š»ŠøŠæŠøŠ“Š¾Š². ŠŃŠ°Ń Š¼Š¾Š¶ŠµŃ ŠæŠ¾ŃŠµŠŗŠ¾Š¼ŠµŠ½Š“Š¾Š²Š°ŃŃ Š²ŠµŃŃŠø Š“Š½ŠµŠ²Š½ŠøŠŗ ŠæŠøŃŠ°Š½ŠøŃ Š½Š° ŠŗŠ¾ŃŠ¾ŃŠŗŠøŠ¹ ŃŃŠ¾Šŗ, ŃŃŠ¾Š±Ń ŃŠ²ŠøŠ“ŠµŃŃ ŃŠµŠ°Š»ŃŠ½ŃŠµ ŠæŃŠøŠ²ŃŃŠŗŠø. ŠŃŠ¾ ŠæŠ¾Š¼Š¾Š³Š°ŠµŃ ŃŠ“ŠµŠ»Š°ŃŃ ŠøŠ·Š¼ŠµŠ½ŠµŠ½ŠøŃ Š±Š¾Š»ŠµŠµ ŃŠ¾ŃŠ½ŃŠ¼Šø Šø Š²ŃŠæŠ¾Š»Š½ŠøŠ¼ŃŠ¼Šø.
ŠŠ»Ń ŃŠµŠ¹Š½Š¾Š³Š¾ Š¾ŃŠ“ŠµŠ»Š° ŠæŠ¾Š»ŠµŠ·Š½Ń ŃŠæŃŠ°Š¶Š½ŠµŠ½ŠøŃ, Š½Š°ŠæŃŠ°Š²Š»ŠµŠ½Š½ŃŠµ Š½Š° Š²ŃŠ½Š¾ŃŠ»ŠøŠ²Š¾ŃŃŃ Š³Š»ŃŠ±Š¾ŠŗŠøŃ Š¼ŃŃŃ Šø ŠŗŠ¾ŃŃŠµŠŗŃŠøŃ Š¾ŃŠ°Š½ŠŗŠø. Š§Š°ŃŃŠ¾ ŠæŃŠ¾Š±Š»ŠµŠ¼Š° Š½Šµ Š² Ā«ŠæŠ¾Š·Š²Š¾Š½ŠŗŠ°Ń Ā», Š° Š² ŠæŠ¾ŃŃŠ¾ŃŠ½Š½Š¾Š¼ ŠæŠµŃŠµŠ½Š°ŠæŃŃŠ¶ŠµŠ½ŠøŠø Š¼ŃŃŃ ŠæŃŠø ŃŠ°Š±Š¾ŃŠµ Š·Š° ŠŗŠ¾Š¼ŠæŃŃŃŠµŃŠ¾Š¼. ŠŃŠ³Š¾Š½Š¾Š¼ŠøŠŗŠ° ŃŠ°Š±Š¾ŃŠµŠ³Š¾ Š¼ŠµŃŃŠ°, ŠæŠµŃŠµŃŃŠ²Ń ŠŗŠ°Š¶Š“ŃŠµ 40ā60 Š¼ŠøŠ½ŃŃ Šø Š¼ŃŠ³ŠŗŠ°Ń ŃŠ°Š·Š¼ŠøŠ½ŠŗŠ° ŃŠ¼ŠµŠ½ŃŃŠ°ŃŃ ŃŠ°ŃŃŠ¾ŃŃ ŠæŃŠ¾Š²Š¾ŠŗŠ°ŃŠøŠ¹. ŠŠ¾ŠæŠ¾Š»Š½ŠøŃŠµŠ»ŃŠ½Š¾ ŠæŠ¾Š¼Š¾Š³Š°ŠµŃ Š¾ŃŃŠ¾ŠæŠµŠ“ŠøŃŠµŃŠŗŠ°Ń ŠæŠ¾Š“ŃŃŠŗŠ°, ŠµŃŠ»Šø Š¾Š½Š° ŠæŠ¾Š“Ń Š¾Š“ŠøŃ ŠŗŠ¾Š½ŠŗŃŠµŃŠ½Š¾Š¼Ń ŃŠµŠ»Š¾Š²ŠµŠŗŃ Šø ŃŠ»ŃŃŃŠ°ŠµŃ ŠŗŠ°ŃŠµŃŃŠ²Š¾ ŃŠ½Š°. ŠŠ°Š¶Š½Š¾ ŠøŠ·Š±ŠµŠ³Š°ŃŃ ŃŠµŠ·ŠŗŠøŃ Š¼Š°Š½ŠøŠæŃŠ»ŃŃŠøŠ¹ Ń ŃŠµŠµŠ¹ Šø Ā«ŃŠ°Š¼Š¾Š²ŠæŃŠ°Š²Š»ŠµŠ½ŠøŠ¹Ā», Š¾ŃŠ¾Š±ŠµŠ½Š½Š¾ ŠµŃŠ»Šø Š½Šµ Š¾ŃŠµŠ½ŠµŠ½Š¾ ŃŠ¾ŃŃŠ¾ŃŠ½ŠøŠµ ŃŠ¾ŃŃŠ“Š¾Š². ŠŠµŠ·Š¾ŠæŠ°ŃŠ½Š¾ŃŃŃ Š·Š“ŠµŃŃ Š²Š°Š¶Š½ŠµŠµ ŃŠŗŠ¾ŃŠ¾ŃŃŠø ŃŠµŠ·ŃŠ»ŃŃŠ°ŃŠ°.
ŠŃŠøŃ Š¾ŃŠ¼Š¾ŃŠøŠ¾Š½Š°Š»ŃŠ½ŃŠ¹ ŃŠ¾Š½ ŃŠ¾Š¶Šµ Š²Š»ŠøŃŠµŃ Š½Š° ŃŠ¾ŃŃŠ“ŠøŃŃŃŠµ ŃŠøŠ¼ŠæŃŠ¾Š¼Ń. Š”ŃŃŠµŃŃ ŃŃŠøŠ»ŠøŠ²Š°ŠµŃ Š²ŠµŠ³ŠµŃŠ°ŃŠøŠ²Š½ŃŠµ ŃŠµŠ°ŠŗŃŠøŠø Šø Š“ŠµŠ»Š°ŠµŃ Š³Š¾Š»Š¾Š²Š¾ŠŗŃŃŠ¶ŠµŠ½ŠøŠµ Š±Š¾Š»ŠµŠµ Š²ŃŃŠ°Š¶ŠµŠ½Š½ŃŠ¼ Šø ŠæŃŠ³Š°ŃŃŠøŠ¼. ŠŠ¾ŃŃŠ¾Š¼Ń ŠæŠ¾Š»ŠµŠ·Š½Ń ŃŠµŃ Š½ŠøŠŗŠø ŃŠæŃŠ°Š²Š»ŠµŠ½ŠøŃ ŃŃŃŠµŃŃŠ¾Š¼, Š“ŃŃ Š°ŃŠµŠ»ŃŠ½ŃŠµ ŠæŃŠ°ŠŗŃŠøŠŗŠø Šø Š½Š¾ŃŠ¼Š°Š»ŠøŠ·Š°ŃŠøŃ ŃŠµŠ¶ŠøŠ¼Š° Š“Š½Ń. Š Š½ŠµŠŗŠ¾ŃŠ¾ŃŃŃ ŃŠ»ŃŃŠ°ŃŃ Š²ŃŠ°Ń ŃŠµŠŗŠ¾Š¼ŠµŠ½Š“ŃŠµŃ ŃŠ°Š±Š¾ŃŃ Ń ŃŃŠµŠ²Š¾Š¶Š½Š¾ŃŃŃŃ, ŠµŃŠ»Šø ŠæŃŠøŃŃŃŠæŃ ŃŠ¾ŠæŃŠ¾Š²Š¾Š¶Š“Š°ŃŃŃŃ ŠæŠ°Š½ŠøŃŠµŃŠŗŠøŠ¼Šø Š¾ŃŃŃŠµŠ½ŠøŃŠ¼Šø. ŠŃŠ¾ Š½Šµ Š¾Š·Š½Š°ŃŠ°ŠµŃ, ŃŃŠ¾ Ā«Š²ŃŃ Š² Š³Š¾Š»Š¾Š²ŠµĀ», ŃŃŠ¾ Š¾Š·Š½Š°ŃŠ°ŠµŃ, ŃŃŠ¾ Š¼Š¾Š·Š³ Šø ŃŠ¾ŃŃŠ“Ń ŃŠµŠ°Š³ŠøŃŃŃŃ Š½Š° ŠæŠµŃŠµŠ³ŃŃŠ·ŠŗŃ ŠŗŠ¾Š¼ŠæŠ»ŠµŠŗŃŠ½Š¾. Š”Š½ŠøŠ¶ŠµŠ½ŠøŠµ Š¾Š±ŃŠµŠ¹ Š½Š°Š³ŃŃŠ·ŠŗŠø ŃŠ°ŃŃŠ¾ Š“ŠµŠ»Š°ŠµŃ ŃŠøŠ¼ŠæŃŠ¾Š¼Ń ŃŠµŠ¶Šµ Šø ŃŠ»Š°Š±ŠµŠµ. Š¢Š°ŠŗŠ¾Š¹ ŠæŠ¾Š“Ń Š¾Š“ ŠæŠ¾Š¼Š¾Š³Š°ŠµŃ Š²ŠµŃŠ½ŃŃŃ Š¾ŃŃŃŠµŠ½ŠøŠµ ŠŗŠ¾Š½ŃŃŠ¾Š»Ń Š½Š°Š“ ŃŠ¾ŃŃŠ¾ŃŠ½ŠøŠµŠ¼.
ŠŠ¾Š³Š“Š° Š½ŃŠ¶Š½Š¾ Š¾Š±ŃŠ°ŃŠøŃŃŃŃ Šŗ Š²ŃŠ°ŃŃ ŃŃŠ¾ŃŠ½Š¾, Š° ŠŗŠ¾Š³Š“Š° ŠæŠ»Š°Š½Š¾Š²Š¾
ŠŠ»Š°Š½Š¾Š²Š°Ń ŠŗŠ¾Š½ŃŃŠ»ŃŃŠ°ŃŠøŃ Š½ŠµŠ²ŃŠ¾Š»Š¾Š³Š° ŠøŠ»Šø ŃŠ¾ŃŃŠ“ŠøŃŃŠ¾Š³Š¾ ŃŠæŠµŃŠøŠ°Š»ŠøŃŃŠ° Š½ŃŠ¶Š½Š°, ŠµŃŠ»Šø Š³Š¾Š»Š¾Š²Š¾ŠŗŃŃŠ¶ŠµŠ½ŠøŠµ ŠæŠ¾Š²ŃŠ¾ŃŃŠµŃŃŃ, Š¼ŠµŃŠ°ŠµŃ ŃŠ°Š±Š¾ŃŠµ, ŃŠ¾ŠæŃŠ¾Š²Š¾Š¶Š“Š°ŠµŃŃŃ ŃŃŠ¼Š¾Š¼ Š² ŃŃŠ°Ń ŠøŠ»Šø ŃŠ°ŃŠŗŠ¾ŃŃŃŃ. Š¢Š°ŠŗŠ¶Šµ ŃŃŠ¾ŠøŃ Š¾Š±ŃŠ°ŃŠøŃŃŃŃ, ŠµŃŠ»Šø Š³Š¾Š»Š¾Š²Š½ŃŠµ Š±Š¾Š»Šø ŃŃŠ°Š»Šø ŃŠ°ŃŠµ ŠøŠ»Šø ŠøŠ·Š¼ŠµŠ½ŠøŠ»Šø Ń Š°ŃŠ°ŠŗŃŠµŃ, Š¾ŃŠ¾Š±ŠµŠ½Š½Š¾ ŠæŃŠø Š½Š°Š»ŠøŃŠøŠø Š³ŠøŠæŠµŃŃŠ¾Š½ŠøŠø Šø Š°ŃŠµŃŠ¾ŃŠŗŠ»ŠµŃŠ¾Š·Š°. ŠŠ°Š¶Š½Š¾ ŠæŃŠøŠ¹ŃŠø Š½Š° ŠæŃŠøŃŠ¼, ŠµŃŠ»Šø ŠæŠ¾ ŃŠµŠ·ŃŠ»ŃŃŠ°ŃŠ°Š¼ Š£ŠŠ ŃŠŗŠ°Š·Š°Š½Š¾ ŃŠ½ŠøŠ¶ŠµŠ½ŠøŠµ ŠŗŃŠ¾Š²Š¾ŃŠ¾ŠŗŠ° Šø ŠµŃŃŃ Š¶Š°Š»Š¾Š±Ń. ŠŠ°Š¶Šµ ŠæŃŠø Ā«ŃŠ»ŃŃŠ°Š¹Š½Š¾Š¹ Š½Š°Ń Š¾Š“ŠŗŠµĀ» ŠæŠ¾Š»ŠµŠ·Š½Š¾ Š¾Š“ŠøŠ½ ŃŠ°Š· Š¾Š±ŃŃŠ“ŠøŃŃ Š·Š°ŠŗŠ»ŃŃŠµŠ½ŠøŠµ ŃŠ¾ ŃŠæŠµŃŠøŠ°Š»ŠøŃŃŠ¾Š¼, ŃŃŠ¾Š±Ń ŠæŠ¾Š½ŃŃŃ, Š½ŃŠ¶Š½Š¾ Š»Šø Š½Š°Š±Š»ŃŠ“ŠµŠ½ŠøŠµ. Š¢Š°ŠŗŠ¾Š¹ Š²ŠøŠ·ŠøŃ ŠæŠ¾Š¼Š¾Š³Š°ŠµŃ ŠøŠ·Š±ŠµŠ¶Š°ŃŃ Š»ŠøŃŠ½ŠøŃ Š¾Š±ŃŠ»ŠµŠ“Š¾Š²Š°Š½ŠøŠ¹ Šø Š½ŠµŠæŃŠ°Š²ŠøŠ»ŃŠ½Š¾Š³Š¾ Š»ŠµŃŠµŠ½ŠøŃ.
Š”ŃŠ¾ŃŠ½Š°Ń Š¼ŠµŠ“ŠøŃŠøŠ½ŃŠŗŠ°Ń ŠæŠ¾Š¼Š¾ŃŃ Š½ŃŠ¶Š½Š° ŠæŃŠø ŠæŃŠøŠ·Š½Š°ŠŗŠ°Ń Š²Š¾Š·Š¼Š¾Š¶Š½Š¾Š³Š¾ ŠøŠ½ŃŃŠ»ŃŃŠ° ŠøŠ»Šø ŃŃŠ°Š½Š·ŠøŃŠ¾ŃŠ½Š¾Š¹ ŠøŃŠµŠ¼ŠøŃŠµŃŠŗŠ¾Š¹ Š°ŃŠ°ŠŗŠø. ŠŃŠ¾ ŃŠøŃŃŠ°ŃŠøŠø, ŠŗŠ¾Š³Š“Š° Š²ŃŠµŠ¼Ń ŠøŠ¼ŠµŠµŃ Š·Š½Š°ŃŠµŠ½ŠøŠµ, Šø Š¶Š“Š°ŃŃ Ā«ŠæŠ¾ŠŗŠ° ŠæŃŠ¾Š¹Š“ŃŃĀ» Š¾ŠæŠ°ŃŠ½Š¾. Š ŠŗŠ°ŃŠµŃŃŠ²Šµ Š¾ŃŠøŠµŠ½ŃŠøŃŠ¾Š² Š²ŃŠ°ŃŠø ŠøŃŠæŠ¾Š»ŃŠ·ŃŃŃ Š²Š½ŠµŠ·Š°ŠæŠ½Š¾ Š²Š¾Š·Š½ŠøŠŗŃŠøŠµ Š½ŠµŠ²ŃŠ¾Š»Š¾Š³ŠøŃŠµŃŠŗŠøŠµ ŃŠøŠ¼ŠæŃŠ¾Š¼Ń. ŠŠ°Š¶Šµ ŠµŃŠ»Šø Š¾Š½Šø Š±ŃŃŃŃŠ¾ ŠæŃŠ¾ŃŠ»Šø, ŃŃŠ¾ ŠæŠ¾Š²Š¾Š“ Š“Š»Ń ŃŃŠ¾ŃŠ½Š¾Š¹ Š¾ŃŠµŠ½ŠŗŠø Šø ŃŃŠ¾ŃŠ½ŠµŠ½ŠøŃ ŠæŃŠøŃŠøŠ½Ń. ŠŃŠø ŃŠ°ŠŗŠøŃ ŠæŃŠ¾ŃŠ²Š»ŠµŠ½ŠøŃŃ Š»ŃŃŃŠµ ŠæŠµŃŠµŃŃŃŠ°Ń Š¾Š²Š°ŃŃŃŃ Šø Š²ŃŠ·Š²Š°ŃŃ ŠæŠ¾Š¼Š¾ŃŃ.
ŠŃŠ»Šø ŃŠµŠ»Š¾Š²ŠµŠŗ ŃŠ¾Š¼Š½ŠµŠ²Š°ŠµŃŃŃ, ŠŗŠ°Šŗ Š“ŠµŠ¹ŃŃŠ²Š¾Š²Š°ŃŃ, Š¼Š¾Š¶Š½Š¾ Š¾ŃŠøŠµŠ½ŃŠøŃŠ¾Š²Š°ŃŃŃŃ Š½Š° ŠæŃŠ¾ŃŃŠ¾Šµ ŠæŃŠ°Š²ŠøŠ»Š¾: Š²Š½ŠµŠ·Š°ŠæŠ½Š¾ŃŃŃ Šø Š²ŃŃŠ°Š¶ŠµŠ½Š½Š¾ŃŃŃ ŃŠøŠ¼ŠæŃŠ¾Š¼Š¾Š² ā ŠæŠ¾Š²Š¾Š“ Š“ŠµŠ¹ŃŃŠ²Š¾Š²Š°ŃŃ Š±ŃŃŃŃŠµŠµ. ŠŃŠø ŠæŠ»Š°Š²Š½Š¾Š¼, ŠæŠ¾Š²ŃŠ¾ŃŃŃŃŠµŠ¼ŃŃ ŃŠµŃŠµŠ½ŠøŠø ŃŠ°ŃŠµ ŠæŠ¾Š“Ń Š¾Š“ŠøŃ ŠæŠ»Š°Š½Š¾Š²ŃŠ¹ Š¼Š°ŃŃŃŃŃ Š¾Š±ŃŠ»ŠµŠ“Š¾Š²Š°Š½ŠøŃ. Š Š»ŃŠ±Š¾Š¼ Š²Š°ŃŠøŠ°Š½ŃŠµ Š²Š°Š¶Š½Š¾ ŃŠøŠŗŃŠøŃŠ¾Š²Š°ŃŃ Š“ŠµŃŠ°Š»Šø: Š²ŃŠµŠ¼Ń Š½Š°ŃŠ°Š»Š°, Š“Š»ŠøŃŠµŠ»ŃŠ½Š¾ŃŃŃ, ŃŃŠ¾ ŠæŃŠµŠ“ŃŠµŃŃŠ²Š¾Š²Š°Š»Š¾ ŃŠæŠøŠ·Š¾Š“Ń, Š±ŃŠ»Šø Š»Šø Š½Š°ŃŃŃŠµŠ½ŠøŃ ŃŠµŃŠø ŠøŠ»Šø ŃŠ»Š°Š±Š¾ŃŃŃ. ŠŃŠø ŃŠ²ŠµŠ“ŠµŠ½ŠøŃ Š²ŃŠ°ŃŃ ŠæŠ¾Š»ŠµŠ·Š½ŠµŠµ, ŃŠµŠ¼ ŠæŠ¾ŠæŃŃŠŗŠ° Ā«ŃŠ³Š°Š“ŃŠ²Š°ŃŃ Š“ŠøŠ°Š³Š½Š¾Š·Ā». Š¢Š°ŠŗŠ¶Šµ ŃŃŠ¾ŠøŃ Š²Š·ŃŃŃ Ń ŃŠ¾Š±Š¾Š¹ ŃŠµŠ·ŃŠ»ŃŃŠ°ŃŃ ŠæŃŠµŠ“ŃŠ“ŃŃŠøŃ Š¾Š±ŃŠ»ŠµŠ“Š¾Š²Š°Š½ŠøŠ¹ Šø ŃŠæŠøŃŠ¾Šŗ Š»ŠµŠŗŠ°ŃŃŃŠ². ŠŃŠ¾ ŃŃŠŗŠ¾ŃŃŠµŃ ŠæŠ¾ŃŃŠ°Š½Š¾Š²ŠŗŃ Š“ŠøŠ°Š³Š½Š¾Š·Š° Šø Š²ŃŠ±Š¾Ń ŃŠµŃŠ°ŠæŠøŠø.
ŠŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŃ ŠæŠ¾Š·Š²Š¾Š½Š¾ŃŠ½Š¾Š¹ Š°ŃŃŠµŃŠøŠø ā Š½Šµ ŃŠ¾Ń Š“ŠøŠ°Š³Š½Š¾Š·, ŠŗŠ¾ŃŠ¾ŃŃŠ¹ Š½ŃŠ¶Š½Š¾ Ā«ŃŠµŃŠæŠµŃŃ Š¼Š¾Š»ŃŠ°Ā». ŠŃŠø ŠæŃŠ°Š²ŠøŠ»ŃŠ½Š¾Š¹ Š¾ŃŠµŠ½ŠŗŠµ ŠæŃŠøŃŠøŠ½Ń Š¶Š°Š»Š¾Š± Šø Š³ŃŠ°Š¼Š¾ŃŠ½Š¾Š¼ ŠŗŠ¾Š½ŃŃŠ¾Š»Šµ ŃŠ°ŠŗŃŠ¾ŃŠ¾Š² ŃŠøŃŠŗŠ° Š±Š¾Š»ŃŃŠøŠ½ŃŃŠ²Š¾ ŠæŠ°ŃŠøŠµŠ½ŃŠ¾Š² ŃŃŠ²ŃŃŠ²ŃŃŃ ŃŠµŠ±Ń ŃŃŠ°Š±ŠøŠ»ŃŠ½Š¾ Šø Š²ŠµŠ“ŃŃ Š¾Š±ŃŃŠ½ŃŃ Š¶ŠøŠ·Š½Ń. Š ŠŗŠ»ŠøŠ½ŠøŠŗŠµ Š¾Š±ŃŃŠ½Š¾ Š²ŃŃŃŃŠ°ŠøŠ²Š°ŃŃ Š¼Š°ŃŃŃŃŃ ŃŠ°Šŗ, ŃŃŠ¾Š±Ń ŠøŃŠŗŠ»ŃŃŠøŃŃ Š¾ŠæŠ°ŃŠ½ŃŠµ ŠæŃŠøŃŠøŠ½Ń, Š¾ŃŠµŠ½ŠøŃŃ Š³ŠµŠ¼Š¾Š“ŠøŠ½Š°Š¼ŠøŠŗŃ Šø ŠæŠ¾Š“Š¾Š±ŃŠ°ŃŃ ŠæŠ¾Š½ŃŃŠ½ŃŠ¹ ŠæŠ»Š°Š½ Š“ŠµŠ¹ŃŃŠ²ŠøŠ¹. Š§ŠµŠ¼ ŃŠ°Š½ŃŃŠµ ŃŠµŠ»Š¾Š²ŠµŠŗ ŠæŠ¾Š»ŃŃŠ°ŠµŃ ŃŃŠ½Š¾ŃŃŃ, ŃŠµŠ¼ Š¼ŠµŠ½ŃŃŠµ ŃŃŠµŠ²Š¾Š³Šø Šø ŃŠµŠ¼ Š±Š¾Š»ŃŃŠµ ŠŗŠ¾Š½ŃŃŠ¾Š»Ń. ŠŃŠø Š½ŠµŠ¾Š±Ń Š¾Š“ŠøŠ¼Š¾ŃŃŠø ŠæŠ¾Š“ŠŗŠ»ŃŃŠ°ŃŃ ŃŠ¼ŠµŠ¶Š½ŃŃ ŃŠæŠµŃŠøŠ°Š»ŠøŃŃŠ¾Š², ŠµŃŠ»Šø ŃŠøŠ¼ŠæŃŠ¾Š¼Ń ŃŠ²ŃŠ·Š°Š½Ń Ń Š“ŃŃŠ³ŠøŠ¼Šø ŃŠøŃŃŠµŠ¼Š°Š¼Šø. Š¢Š°ŠŗŠ¾Š¹ ŠæŠ¾Š“Ń Š¾Š“ ŠæŠ¾Š¼Š¾Š³Š°ŠµŃ Š»ŠµŃŠøŃŃ Š½Šµ Ā«ŠŗŠ°ŃŃŠøŠ½ŠŗŃĀ», Š° ŃŠµŠ»Š¾Š²ŠµŠŗŠ°. Š ŃŃŠ¾ Š³Š»Š°Š²Š½ŃŠ¹ ŠæŃŠøŠ½ŃŠøŠæ ŠŗŠ°ŃŠµŃŃŠ²ŠµŠ½Š½Š¾Š¹ Š¼ŠµŠ“ŠøŃŠøŠ½ŃŠŗŠ¾Š¹ ŠæŠ¾Š¼Š¾ŃŠø.

ŠŃŠ¾Š³Š½Š¾Š· Šø ŃŠ°ŃŃŃŠµ Š²Š¾ŠæŃŠ¾ŃŃ ŠæŠ°ŃŠøŠµŠ½ŃŠ¾Š²
ŠŃŠ¾Š³Š½Š¾Š· ŠæŃŠø Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŠø ŃŠ°ŃŠµ Š±Š»Š°Š³Š¾ŠæŃŠøŃŃŠ½ŃŠ¹, Š¾ŃŠ¾Š±ŠµŠ½Š½Š¾ ŠµŃŠ»Šø Š½ŠµŃ Š²ŃŃŠ°Š¶ŠµŠ½Š½ŃŃ ŃŠ¾ŠæŃŃŃŃŠ²ŃŃŃŠøŃ ŃŠ¾ŃŃŠ“ŠøŃŃŃŃ ŠæŃŠ¾Š±Š»ŠµŠ¼. ŠŠ¾Š»ŃŃŠøŠ½ŃŃŠ²Š¾ Š»ŃŠ“ŠµŠ¹ Š¶ŠøŠ²ŃŃ Ń ŃŃŠ¾Š¹ Š¾ŃŠ¾Š±ŠµŠ½Š½Š¾ŃŃŃŃ, Š½Šµ ŃŃŠ°Š»ŠŗŠøŠ²Š°ŃŃŃ Ń ŃŃŠ¶ŃŠ»ŃŠ¼Šø Š¾ŃŠ»Š¾Š¶Š½ŠµŠ½ŠøŃŠ¼Šø. Š ŠøŃŠŗŠø ŠæŠ¾Š²ŃŃŠ°ŃŃŃŃ Š½Šµ ŠøŠ·-Š·Š° ŃŠ°Š¼Š¾Š³Š¾ ŃŠ°ŠŗŃŠ° Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŠø, Š° ŠøŠ·-Š·Š° ŠŗŠ¾Š¼Š±ŠøŠ½Š°ŃŠøŠø ŃŠ°ŠŗŃŠ¾ŃŠ¾Š²: Š³ŠøŠæŠµŃŃŠ¾Š½ŠøŠø, Š°ŃŠµŃŠ¾ŃŠŗŠ»ŠµŃŠ¾Š·Š°, ŠŗŃŃŠµŠ½ŠøŃ, Š“ŠøŠ°Š±ŠµŃŠ° Šø Š¼Š°Š»Š¾ŠæŠ¾Š“Š²ŠøŠ¶Š½Š¾ŃŃŠø. ŠŠ¾ŃŃŠ¾Š¼Ń ŠæŃŠ¾Š³Š½Š¾Š· Š²Š¾ Š¼Š½Š¾Š³Š¾Š¼ Š·Š°Š²ŠøŃŠøŃ Š¾Ń ŃŠ¾Š³Š¾, Š½Š°ŃŠŗŠ¾Š»ŃŠŗŠ¾ ŃŠµŠ»Š¾Š²ŠµŠŗ ŠŗŠ¾Š½ŃŃŠ¾Š»ŠøŃŃŠµŃ ŃŃŠø ŠæŠ°ŃŠ°Š¼ŠµŃŃŃ. Š ŠµŠ³ŃŠ»ŃŃŠ½Š¾Šµ Š½Š°Š±Š»ŃŠ“ŠµŠ½ŠøŠµ Šø ŠŗŠ¾ŃŃŠµŠŗŃŠ½Š°Ń ŠæŃŠ¾ŃŠøŠ»Š°ŠŗŃŠøŠŗŠ° Š¾Š±ŃŃŠ½Š¾ Š·Š½Š°ŃŠøŃŠµŠ»ŃŠ½Š¾ ŃŠ½ŠøŠ¶Š°ŃŃ Š²ŠµŃŠ¾ŃŃŠ½Š¾ŃŃŃ ŠæŃŠ¾Š±Š»ŠµŠ¼.
ŠŠ°ŃŠøŠµŠ½ŃŃ ŃŠ°ŃŃŠ¾ ŃŠæŃŠ°ŃŠøŠ²Š°ŃŃ, Š¼Š¾Š¶Š½Š¾ Š»Šø Ā«ŃŠ°ŃŃŠøŃŠøŃŃĀ» Š²ŃŠ¾Š¶Š“ŃŠ½Š½Š¾ ŃŠ·ŠŗŃŃ Š°ŃŃŠµŃŠøŃ. Š ŃŠµŠ°Š»ŃŠ½Š¾ŃŃŠø ŃŠµŠ»Ń Š»ŠµŃŠµŠ½ŠøŃ Š“ŃŃŠ³Š°Ń: ŃŠ»ŃŃŃŠøŃŃ Š¾Š±ŃŃŃ Š³ŠµŠ¼Š¾Š“ŠøŠ½Š°Š¼ŠøŠŗŃ Šø ŃŠ½ŠøŠ·ŠøŃŃ ŠæŃŠ¾Š²Š¾ŃŠøŃŃŃŃŠøŠµ Š²Š»ŠøŃŠ½ŠøŃ. ŠŃŠ¾ Š“Š¾ŃŃŠøŠ³Š°ŠµŃŃŃ ŠŗŠ¾Š½ŃŃŠ¾Š»ŠµŠ¼ Š“Š°Š²Š»ŠµŠ½ŠøŃ, ŃŠ»ŃŃŃŠµŠ½ŠøŠµŠ¼ ŃŠ²Š¾Š¹ŃŃŠ² ŠŗŃŠ¾Š²Šø ŠæŠ¾ ŠæŠ¾ŠŗŠ°Š·Š°Š½ŠøŃŠ¼ Šø ŃŠ°Š±Š¾ŃŠ¾Š¹ Ń Š¾Š±ŃŠ°Š·Š¾Š¼ Š¶ŠøŠ·Š½Šø. ŠŠ½Š¾Š³Š“Š° ŃŠ“Š°ŃŃŃŃ Š·Š°Š¼ŠµŃŠ½Š¾ ŃŠ½ŠøŠ·ŠøŃŃ ŃŠ°ŃŃŠ¾ŃŃ Š³Š¾Š»Š¾Š²Š¾ŠŗŃŃŠ¶ŠµŠ½ŠøŠ¹ Šø Š³Š¾Š»Š¾Š²Š½ŃŃ Š±Š¾Š»ŠµŠ¹ Š±ŠµŠ· Š°Š³ŃŠµŃŃŠøŠ²Š½ŃŃ Š²Š¼ŠµŃŠ°ŃŠµŠ»ŃŃŃŠ². Š¢Š°ŠŗŠ¶Šµ Š²Š°Š¶Š½Š¾ Š»ŠµŃŠøŃŃ ŃŠµ ŠæŃŠøŃŠøŠ½Ń, ŠŗŠ¾ŃŠ¾ŃŃŠµ Š“ŠµŠ¹ŃŃŠ²ŠøŃŠµŠ»ŃŠ½Š¾ Š²ŃŠ·ŃŠ²Š°ŃŃ ŃŠøŠ¼ŠæŃŠ¾Š¼Ń, ŠµŃŠ»Šø Š³ŠøŠæŠ¾ŠæŠ»Š°Š·ŠøŃ Š¾ŠŗŠ°Š·Š°Š»Š°ŃŃ ŃŠ¾ŠæŃŃŃŃŠ²ŃŃŃŠµŠ¹ Š½Š°Ń Š¾Š“ŠŗŠ¾Š¹. Š¢Š°ŠŗŠ¾Š¹ ŠæŠ¾Š“Ń Š¾Š“ Š“Š°ŃŃ ŃŃŃŠ¾Š¹ŃŠøŠ²ŃŠ¹ ŃŠµŠ·ŃŠ»ŃŃŠ°Ń Šø Š¼ŠµŠ½ŃŃŠµ ŠæŠ¾Š±Š¾ŃŠ½ŃŃ ŃŃŃŠµŠŗŃŠ¾Š².
ŠŃŃ Š¾Š“ŠøŠ½ ŃŠ°ŃŃŃŠ¹ Š²Š¾ŠæŃŠ¾Ń ā Š¼Š¾Š¶Š½Š¾ Š»Šø Š·Š°Š½ŠøŠ¼Š°ŃŃŃŃ ŃŠæŠ¾ŃŃŠ¾Š¼. Š Š±Š¾Š»ŃŃŠøŠ½ŃŃŠ²Šµ ŃŠ»ŃŃŠ°ŠµŠ² ŃŠ¼ŠµŃŠµŠ½Š½Š°Ń Š°ŠŗŃŠøŠ²Š½Š¾ŃŃŃ ŠæŠ¾Š»ŠµŠ·Š½Š°, Š½Š¾ Š½Š°Š³ŃŃŠ·ŠŗŠø Š“Š¾Š»Š¶Š½Ń Š±ŃŃŃ ŃŠ°Š·ŃŠ¼Š½ŃŠ¼Šø Šø ŠæŠ¾ŃŃŠµŠæŠµŠ½Š½Š¾ Š½Š°ŃŠ°ŃŃŠ°ŃŃŠøŠ¼Šø. ŠŃŠ»Šø ŃŠæŃŠ°Š¶Š½ŠµŠ½ŠøŃ ŠæŃŠ¾Š²Š¾ŃŠøŃŃŃŃ Š²ŃŃŠ°Š¶ŠµŠ½Š½Š¾Šµ Š³Š¾Š»Š¾Š²Š¾ŠŗŃŃŠ¶ŠµŠ½ŠøŠµ, ŃŃŠ¾ŠøŃ Š¾Š±ŃŃŠ“ŠøŃŃ ŃŃŠ¾ Ń Š²ŃŠ°ŃŠ¾Š¼ Šø ŠæŠ¾Š“Š¾Š±ŃŠ°ŃŃ ŠæŃŠ¾Š³ŃŠ°Š¼Š¼Ń ŠŠ¤Š ŠøŠ»Šø ŃŠµŠ°Š±ŠøŠ»ŠøŃŠ°ŃŠøŠø. ŠŠæŠ°ŃŠµŠ½ŠøŃ ŃŠ°ŃŠµ ŃŠ²ŃŠ·Š°Š½Ń Ń ŃŠµŠ·ŠŗŠøŠ¼Šø Š“Š²ŠøŠ¶ŠµŠ½ŠøŃŠ¼Šø ŃŠµŠø Šø ŠæŠµŃŠµŠ³ŃŠµŠ²Š¾Š¼, ŠæŠ¾ŃŃŠ¾Š¼Ń Š²Š°Š¶Š½Ń ŃŠµŃ Š½ŠøŠŗŠ° Šø ŃŠµŠ¶ŠøŠ¼. Š¢Š°ŠŗŠ¶Šµ ŠøŠ¼ŠµŠµŃ Š·Š½Š°ŃŠµŠ½ŠøŠµ Š³ŠøŠ“ŃŠ°ŃŠ°ŃŠøŃ Šø Š²Š¾ŃŃŃŠ°Š½Š¾Š²Š»ŠµŠ½ŠøŠµ ŠæŠ¾ŃŠ»Šµ ŃŃŠµŠ½ŠøŃŠ¾Š²Š¾Šŗ. ŠŃŠø ŠæŃŠ°Š²ŠøŠ»ŃŠ½Š¾Š¹ ŃŠ°ŠŗŃŠøŠŗŠµ ŃŠæŠ¾ŃŃ ŃŃŠ°Š½Š¾Š²ŠøŃŃŃ ŃŠ°ŃŃŃŃ ŠæŃŠ¾ŃŠøŠ»Š°ŠŗŃŠøŠŗŠø, Š° Š½Šµ ŠøŃŃŠ¾ŃŠ½ŠøŠŗŠ¾Š¼ ŃŠøŃŠŗŠ°.
ŠŃŠ“ŠµŠ¹ ŃŠ°ŠŗŠ¶Šµ Š²Š¾Š»Š½ŃŠµŃ, Š½ŃŠ¶Š½Š¾ Š»Šø ŠæŃŠøŠ½ŠøŠ¼Š°ŃŃ ŠæŃŠµŠæŠ°ŃŠ°ŃŃ Ā«ŠæŠ¾Š¶ŠøŠ·Š½ŠµŠ½Š½Š¾Ā». ŠŃŠ¾ ŃŠµŃŠ°ŠµŃŃŃ ŠøŠ½Š“ŠøŠ²ŠøŠ“ŃŠ°Š»ŃŠ½Š¾ Šø Š·Š°Š²ŠøŃŠøŃ Š¾Ń ŃŠ¾ŠæŃŃŃŃŠ²ŃŃŃŠøŃ ŃŠ°ŠŗŃŠ¾ŃŠ¾Š² ŃŠøŃŠŗŠ° Šø ŠæŠµŃŠµŠ½Š¾ŃŠøŠ¼Š¾ŃŃŠø ŃŠµŃŠ°ŠæŠøŠø. ŠŠ¾Š¼Ń-ŃŠ¾ Š“Š¾ŃŃŠ°ŃŠ¾ŃŠ½Š¾ ŠŗŃŃŃŠ° Šø ŠŗŠ¾ŃŃŠµŠŗŃŠøŃŠ¾Š²ŠŗŠø Š¾Š±ŃŠ°Š·Š° Š¶ŠøŠ·Š½Šø, ŠŗŠ¾Š¼Ń-ŃŠ¾ ŃŃŠµŠ±ŃŠµŃŃŃ Š±Š¾Š»ŠµŠµ Š“Š»ŠøŃŠµŠ»ŃŠ½Š°Ń ŠæŃŠ¾ŃŠøŠ»Š°ŠŗŃŠøŠŗŠ° ŠæŠ¾ ŠæŠ¾ŠŗŠ°Š·Š°Š½ŠøŃŠ¼. ŠŃŠ±ŃŠµ Š½Š°Š·Š½Š°ŃŠµŠ½ŠøŃ Š“Š¾Š»Š¶Š½Ń Š±ŃŃŃ Š¾Š±Š¾ŃŠ½Š¾Š²Š°Š½Ń Šø ŃŠµŠ³ŃŠ»ŃŃŠ½Š¾ ŠæŠµŃŠµŃŠ¼Š°ŃŃŠøŠ²Š°ŃŃŃŃ, Š¾ŃŠ¾Š±ŠµŠ½Š½Š¾ ŠµŃŠ»Šø Š¼ŠµŠ½ŃŠµŃŃŃ Š“Š°Š²Š»ŠµŠ½ŠøŠµ ŠøŠ»Šø ŠæŠ¾ŃŠ²Š»ŃŃŃŃŃ Š½Š¾Š²ŃŠµ Š“ŠøŠ°Š³Š½Š¾Š·Ń. Š”Š°Š¼Š¾ŃŃŠ¾ŃŃŠµŠ»ŃŠ½Š°Ń Š¾ŃŠ¼ŠµŠ½Š° ŠøŠ»Šø Š“Š¾Š±Š°Š²Š»ŠµŠ½ŠøŠµ ŠæŃŠµŠæŠ°ŃŠ°ŃŠ¾Š² Š¼Š¾Š¶ŠµŃ ŃŃ ŃŠ“ŃŠøŃŃ ŃŠ¾ŃŃŠ¾ŃŠ½ŠøŠµ Šø ŠøŃŠŗŠ°Š·ŠøŃŃ ŠŗŠ°ŃŃŠøŠ½Ń Š±Š¾Š»ŠµŠ·Š½Šø. ŠŠ¾ŃŃŠ¾Š¼Ń Š»ŃŃŃŠµ ŠøŠ¼ŠµŃŃ ŠæŠ¾Š½ŃŃŠ½ŃŠ¹ ŠæŠ»Š°Š½ Š½Š°Š±Š»ŃŠ“ŠµŠ½ŠøŃ Šø ŠŗŃŠøŃŠµŃŠøŠø, ŠŗŠ¾Š³Š“Š° Š¾Š±ŃŠ°ŃŠ°ŃŃŃŃ ŠæŠ¾Š²ŃŠ¾ŃŠ½Š¾. Š¢Š°ŠŗŠ¾Š¹ ŃŠ¾ŃŠ¼Š°Ń ŃŠ½ŠøŠ¶Š°ŠµŃ ŃŃŠµŠ²Š¾Š³Ń Šø Š“ŠµŠ»Š°ŠµŃ Š»ŠµŃŠµŠ½ŠøŠµ ŃŠæŃŠ°Š²Š»ŃŠµŠ¼ŃŠ¼.
ŠŠ¾ŃŠµŠ¼Ń Š²ŃŠ±ŠøŃŠ°ŃŃ Š½Š°Ń?

ŠŠµŃŃŠ¾Š½Š°Š»ŃŠ½ŃŠµ ŠæŃŠµŠ“Š»Š¾Š¶ŠµŠ½ŠøŃ Š“Š»Ń Š²Š°Ń
Š£ŃŠ»ŃŠ³Šø Š½Š°ŃŠµŠ¹ ŠŗŠ»ŠøŠ½ŠøŠŗŠø

Š”ŃŠ°ŃŃŃ ŠæŃŠ¾Š²ŠµŃŠµŠ½Š° Š²ŃŠ°ŃŠ°Š¼Šø Š”ŠµŠ¼ŠµŠ¹Š½Š¾Š¹ ŠŗŠ»ŠøŠ½ŠøŠŗŠø Ā«ŠŠøŠ·Š½Ń-ŠŠæŠ¾ŃŠ°Ā»
ŠŠ“ŃŠµŃ ŠŗŠ»ŠøŠ½ŠøŠŗŠø
Š”Š± ā ŠŃ Ń 9:00 Š“Š¾ 19:00
Š”Š± ā ŠŃ Ń 9:00 Š“Š¾ 19:00
- ŠŠ¾Š¼Š¼ŠµŠ½ŃŠ°ŃŠøŠø








 Š³. ŠŠŗŠ°ŃŠµŃŠøŠ½Š±ŃŃŠ³ ŃŠ». Š®Š»ŠøŃŃŠ° Š¤ŃŃŠøŠŗŠ°, 11
Š³. ŠŠŗŠ°ŃŠµŃŠøŠ½Š±ŃŃŠ³ ŃŠ». Š®Š»ŠøŃŃŠ° Š¤ŃŃŠøŠŗŠ°, 11