ÐаŅÐēКа ÐŋŅÐļÐ―ŅŅа

ÐÐąŅаŅ Ņ аŅаКŅÐĩŅÐļŅŅÐļКа
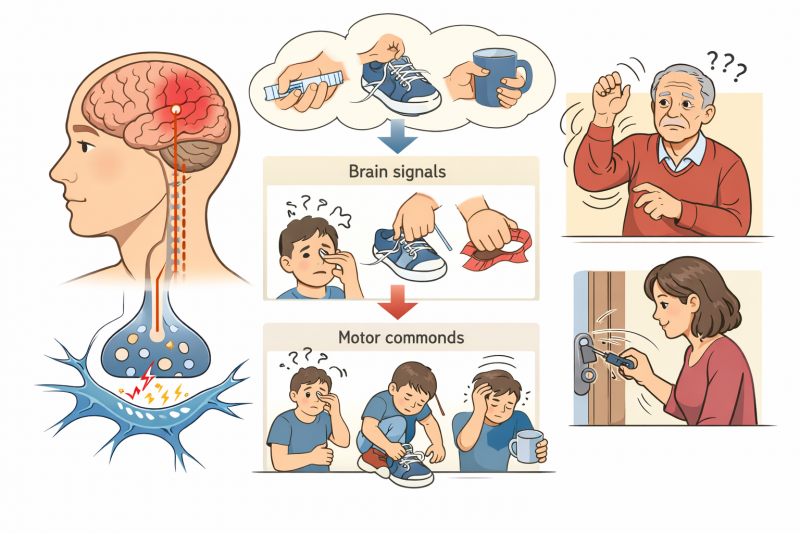
ÐÐūŅŅŅŅаÐēОаŅÐļŅÐĩŅКаŅ ÐŋÐūÐŧÐļÐ―ÐĩÐđŅÐūÐŋаŅÐļŅ ÐŋŅÐĩÐīŅŅаÐēÐŧŅÐĩŅ ŅÐūÐąÐūÐđ ÐŋаŅÐūÐŧÐūÐģÐļŅ ÐŋÐĩŅÐļŅÐĩŅÐļŅÐĩŅКÐūÐđ Ð―ÐĩŅÐēÐ―ÐūÐđ ŅÐļŅŅÐĩОŅ, КÐūŅÐūŅаŅ ŅазÐēÐļÐēаÐĩŅŅŅ ÐŋÐūŅÐŧÐĩ ÐŋÐĩŅÐĩÐ―ÐĩŅŅÐ―Ð―ŅŅ ŅŅаÐēО. ÐÐ―Ð° ÐŋŅÐūŅÐēÐŧŅÐĩŅŅŅ ÐŋÐūÐēŅÐĩÐķÐīÐĩÐ―ÐļÐĩО ŅŅазŅ Ð―ÐĩŅКÐūÐŧŅКÐļŅ Ð―ÐĩŅÐēÐ―ŅŅ ÐēÐūÐŧÐūКÐūÐ―, ŅŅÐū ÐŋŅÐļÐēÐūÐīÐļŅ К Ð―Ð°ŅŅŅÐĩÐ―ÐļŅО ŅŅÐēŅŅÐēÐļŅÐĩÐŧŅÐ―ÐūŅŅÐļ, ÐīÐēÐļÐķÐĩÐ―ÐļÐđ Ðļ ŅÐ°ÐąÐūŅŅ ÐēÐĩÐģÐĩŅаŅÐļÐēÐ―ÐūÐđ Ð―ÐĩŅÐēÐ―ÐūÐđ ŅÐļŅŅÐĩОŅ. ÐÐūÐŧÐĩÐ·Ð―Ņ ŅÐūŅОÐļŅŅÐĩŅŅŅ ÐŋÐūŅŅÐĩÐŋÐĩÐ―Ð―Ðū Ðļ ОÐūÐķÐĩŅ ÐīÐŧÐļŅÐĩÐŧŅÐ―ÐūÐĩ ÐēŅÐĩОŅ ÐūŅŅаÐēаŅŅŅŅ Ð―ÐĩзаОÐĩŅÐĩÐ―Ð―ÐūÐđ. ÐÐĩŅÐēŅÐĩ ÐŋŅÐūŅÐēÐŧÐĩÐ―ÐļŅ ŅаŅŅÐū ŅÐŋÐļŅŅÐēаŅŅŅŅ ÐŋаŅÐļÐĩÐ―ŅаОÐļ Ð―Ð° ÐūÐąŅŅÐ―ŅÐĩ ÐŋÐūŅÐŧÐĩÐīŅŅÐēÐļŅ ŅŅаÐēОŅ. ÐÐīÐ―Ð°ÐšÐū ÐąÐĩз ŅÐēÐūÐĩÐēŅÐĩОÐĩÐ―Ð―ÐūÐđ ÐīÐļаÐģÐ―ÐūŅŅÐļКÐļ ŅÐūŅŅÐūŅÐ―ÐļÐĩ ŅŅ ŅÐīŅаÐĩŅŅŅ Ðļ ŅŅÐ°Ð―ÐūÐēÐļŅŅŅ Ņ ŅÐūÐ―ÐļŅÐĩŅКÐļО.
Ð ÐūŅÐ―ÐūÐēÐĩ ÐēÐūÐ·Ð―ÐļÐšÐ―ÐūÐēÐĩÐ―ÐļŅ ÐŧÐĩÐķаŅ ОÐĩŅ Ð°Ð―ÐļŅÐĩŅКÐļÐĩ ÐŋÐūÐēŅÐĩÐķÐīÐĩÐ―ÐļŅ Ðļ ŅŅÐąŅÐūÐēŅÐĩ ÐļзОÐĩÐ―ÐĩÐ―ÐļŅ ŅÐšÐ°Ð―ÐĩÐđ, КÐūŅÐūŅŅÐĩ ŅÐīаÐēÐŧÐļÐēаŅŅ ÐļÐŧÐļ ŅŅаÐēОÐļŅŅŅŅ Ð―ÐĩŅÐēÐ―ŅÐĩ ÐēÐūÐŧÐūÐšÐ―Ð°. ÐаÐķÐ―ŅŅ ŅÐūÐŧŅ ÐļÐģŅаŅŅ ŅÐūÐŋŅŅŅŅÐēŅŅŅÐļÐĩ ÐŋŅÐūŅÐĩŅŅŅ â Ð―Ð°ŅŅŅÐĩÐ―ÐļÐĩ КŅÐūÐēÐūŅÐ―Ð°ÐąÐķÐĩÐ―ÐļŅ Ðļ ŅŅ ŅÐīŅÐĩÐ―ÐļÐĩ ÐŋÐļŅÐ°Ð―ÐļŅ ŅÐšÐ°Ð―ÐĩÐđ. ÐÐŧŅŅÐĩÐēŅОÐļ ŅаКŅÐūŅаОÐļ ŅÐļŅКа ŅŅÐļŅаŅŅŅŅ:
- ŅŅÐķŅÐŧŅÐĩ ОÐĩŅ Ð°Ð―ÐļŅÐĩŅКÐļÐĩ ÐŋÐūÐēŅÐĩÐķÐīÐĩÐ―ÐļŅ КÐūÐ―ÐĩŅÐ―ÐūŅŅÐĩÐđ,
- ŅŅаÐēОŅ ÐŋÐūзÐēÐūÐ―ÐūŅÐ―ÐļКа Ðļ ŅÐŋÐļÐ―Ð―ÐūÐģÐū ОÐūзÐģа,
- Ð―ÐĩŅÐēÐūÐĩÐēŅÐĩОÐĩÐ―Ð―ÐūÐĩ ÐļÐŧÐļ Ð―ÐĩÐŋÐūÐŧÐ―ÐūÐĩ ÐŧÐĩŅÐĩÐ―ÐļÐĩ,
- Ņ ŅÐūÐ―ÐļŅÐĩŅКÐļÐĩ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅ, ÐŋŅÐĩÐŋŅŅŅŅÐēŅŅŅÐļÐĩ ŅÐĩÐģÐĩÐ―ÐĩŅаŅÐļÐļ.
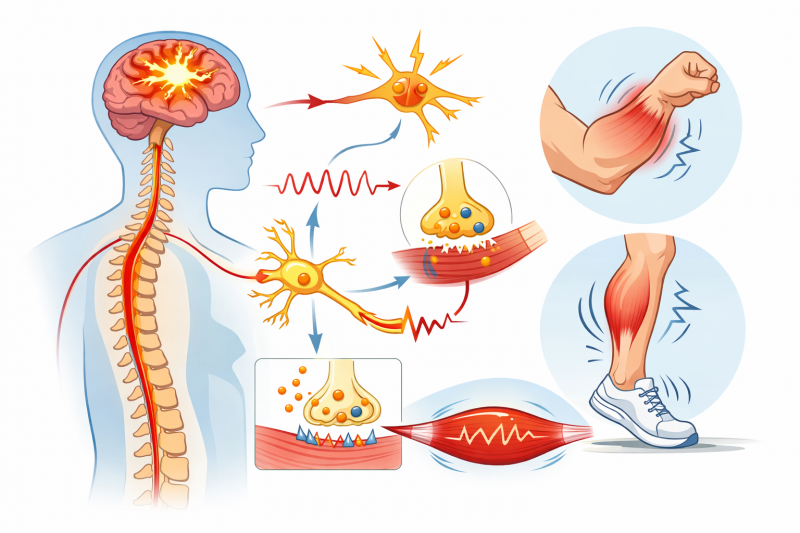
ÐŅÐ―ÐūÐēÐ―ŅО ÐŋŅÐūŅÐēÐŧÐĩÐ―ÐļÐĩО ŅÐēÐŧŅŅŅŅŅ ÐąÐūÐŧÐļ ŅазÐŧÐļŅÐ―ÐūÐģÐū Ņ аŅаКŅÐĩŅа â ÐūŅ Ð―ÐūŅŅÐļŅ ÐīÐū ÐķÐģŅŅÐļŅ Ðļ ŅŅŅÐĩÐŧŅŅŅÐļŅ . ÐÐūÐŧŅ Ð―ÐĩŅÐĩÐīКÐū ŅÐūŅÐĩŅаÐĩŅŅŅ Ņ ÐūÐ―ÐĩОÐĩÐ―ÐļÐĩО, ÐŋÐūКаÐŧŅÐēÐ°Ð―ÐļÐĩО Ðļ ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩО ŅŅÐēŅŅÐēÐļŅÐĩÐŧŅÐ―ÐūŅŅÐļ. ÐаŅÐļÐĩÐ―ŅŅ ОÐūÐģŅŅ ÐķаÐŧÐūÐēаŅŅŅŅ Ð―Ð° ŅÐŧÐ°ÐąÐūŅŅŅ Ðē ŅŅКаŅ ÐļÐŧÐļ Ð―ÐūÐģаŅ , ŅŅŅÐīÐ―ÐūŅŅÐļ Ņ ŅÐīÐĩŅÐķÐ°Ð―ÐļÐĩО ÐŋŅÐĩÐīОÐĩŅÐūÐē. ÐÐūŅŅÐĩÐŋÐĩÐ―Ð―Ðū ŅÐļОÐŋŅÐūОŅ ŅŅÐļÐŧÐļÐēаŅŅŅŅ, Ð―Ð°ŅŅŅаŅ ÐŋŅÐļÐēŅŅÐ―ŅÐđ ŅÐļŅО ÐķÐļÐ·Ð―Ðļ. ÐŅŅ ŅŅÐū ŅŅŅÐĩŅŅÐēÐĩÐ―Ð―Ðū ŅÐ―ÐļÐķаÐĩŅ ŅŅŅÐīÐūŅÐŋÐūŅÐūÐąÐ―ÐūŅŅŅ Ðļ КаŅÐĩŅŅÐēÐū ÐķÐļÐ·Ð―Ðļ.
Ð Ð°Ð―Ð―ŅŅ ÐīÐļаÐģÐ―ÐūŅŅÐļКа ÐļÐģŅаÐĩŅ КÐŧŅŅÐĩÐēŅŅ ŅÐūÐŧŅ, ÐŋÐūŅКÐūÐŧŅКŅ ÐļОÐĩÐ―Ð―Ðū Ð―Ð° ÐŋÐĩŅÐēŅŅ ŅŅаÐīÐļŅŅ ÐŧÐĩŅÐĩÐ―ÐļÐĩ Ð―Ð°ÐļÐąÐūÐŧÐĩÐĩ ŅŅŅÐĩКŅÐļÐēÐ―Ðū. ÐŅÐļ ÐēÐ―ÐļОаŅÐĩÐŧŅÐ―ÐūО ÐūŅÐ―ÐūŅÐĩÐ―ÐļÐļ К ÐŋÐĩŅÐēŅО ŅÐļОÐŋŅÐūОаО ОÐūÐķÐ―Ðū ÐŋŅÐĩÐīÐūŅÐēŅаŅÐļŅŅ ŅазÐēÐļŅÐļÐĩ ŅŅÐķŅÐŧŅŅ ÐūŅÐŧÐūÐķÐ―ÐĩÐ―ÐļÐđ. ÐÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļÐĩ ÐŋŅÐūÐēÐūÐīÐļŅŅŅ КÐūОÐŋÐŧÐĩКŅÐ―Ðū, ÐēКÐŧŅŅаŅ Ð―ÐĩÐēŅÐūÐŧÐūÐģÐļŅÐĩŅКÐļÐđ ÐūŅОÐūŅŅ Ðļ ÐļÐ―ŅŅŅŅОÐĩÐ―ŅаÐŧŅÐ―ŅÐĩ ОÐĩŅÐūÐīŅ. ÐŅÐū ÐŋÐūзÐēÐūÐŧŅÐĩŅ ÐŋÐūÐŧŅŅÐļŅŅ ÐūÐąŅÐĩКŅÐļÐēÐ―ŅŅ КаŅŅÐļÐ―Ņ ÐŋÐūÐēŅÐĩÐķÐīÐĩÐ―ÐļÐđ. ЧÐĩО ŅÐ°Ð―ŅŅÐĩ Ð―Ð°ŅÐ―ŅŅŅŅ ŅÐĩŅаÐŋÐļŅ, ŅÐĩО ÐēŅŅÐĩ ŅÐ°Ð―Ņ ÐēÐūŅŅŅÐ°Ð―ÐūÐēÐļŅŅ ŅŅÐ―ÐšŅÐļÐļ Ð―ÐĩŅÐēÐ―ÐūÐđ ŅÐļŅŅÐĩОŅ.
ÐĄÐļОÐŋŅÐūОŅ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅ
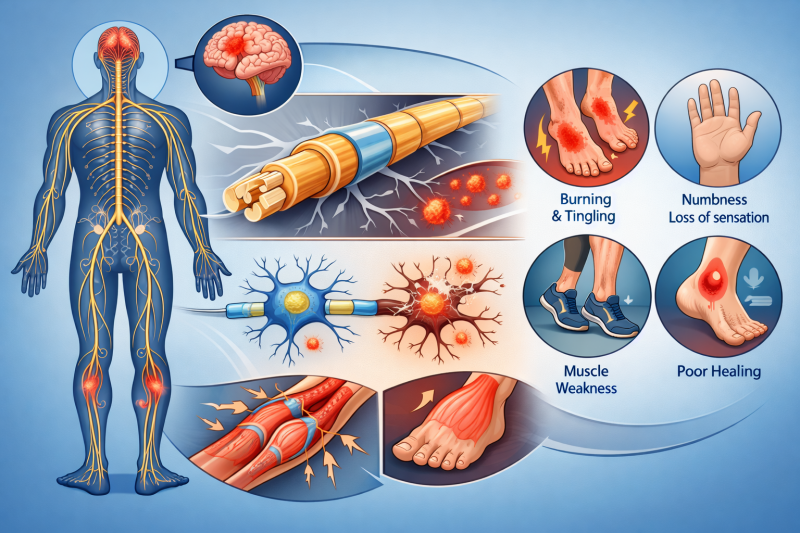
ÐÐŧÐļÐ―ÐļŅÐĩŅКаŅ КаŅŅÐļÐ―Ð° ÐŋÐūŅŅŅŅаÐēОаŅÐļŅÐĩŅКÐūÐđ ÐŋÐūÐŧÐļÐ―ÐĩÐđŅÐūÐŋаŅÐļÐļ ÐžÐ―ÐūÐģÐūÐģŅÐ°Ð―Ð―Ð° Ðļ заÐēÐļŅÐļŅ ÐūŅ ÐŧÐūКаÐŧÐļзаŅÐļÐļ ÐŋÐūŅаÐķÐĩÐ―ÐļŅ. ЧаŅÐĩ ÐēŅÐĩÐģÐū ÐŋаŅÐļÐĩÐ―ŅŅ ÐūŅОÐĩŅаŅŅ ÐūÐ―ÐĩОÐĩÐ―ÐļÐĩ, ÐūŅŅŅÐĩÐ―ÐļÐĩ ÐŋÐūÐŧÐ·Ð°Ð―ÐļŅ ÂŦОŅŅаŅÐĩКÂŧ Ðļ ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩ ŅŅÐēŅŅÐēÐļŅÐĩÐŧŅÐ―ÐūŅŅÐļ Ðē КÐūÐ―ÐĩŅÐ―ÐūŅŅŅŅ . ÐŅÐļ ŅŅÐūО Ņ Ð―ÐĩКÐūŅÐūŅŅŅ ŅазÐēÐļÐēаÐĩŅŅŅ ÐēŅŅаÐķÐĩÐ―Ð―ŅÐđ ÐąÐūÐŧÐĩÐēÐūÐđ ŅÐļÐ―ÐīŅÐūО, ŅŅÐļÐŧÐļÐēаŅŅÐļÐđŅŅ Ð―ÐūŅŅŅ. ÐÐēÐļÐģаŅÐĩÐŧŅÐ―ŅÐĩ ŅаŅŅŅŅÐūÐđŅŅÐēа ÐŋŅÐļÐēÐūÐīŅŅ К ÐūÐģŅÐ°Ð―ÐļŅÐĩÐ―ÐļŅ аКŅÐļÐēÐ―ÐūŅŅÐļ. ÐĒаКÐļÐĩ ŅÐļОÐŋŅÐūОŅ ŅÐūŅОÐļŅŅŅŅ ÐēŅŅаÐķÐĩÐ―Ð―ŅÐđ ÐīÐļŅКÐūОŅÐūŅŅ.
ÐаŅŅÐīŅ Ņ ÐīÐēÐļÐģаŅÐĩÐŧŅÐ―ŅОÐļ ÐŋŅÐūŅÐēÐŧÐĩÐ―ÐļŅОÐļ ŅаŅŅÐū ÐēŅŅŅÐĩŅаŅŅŅŅ ÐēÐĩÐģÐĩŅаŅÐļÐēÐ―ŅÐĩ Ð―Ð°ŅŅŅÐĩÐ―ÐļŅ. ÐаŅÐļÐĩÐ―ŅŅ ОÐūÐģŅŅ ÐķаÐŧÐūÐēаŅŅŅŅ Ð―Ð° ÐŋÐūŅ ÐūÐŧÐūÐīÐ°Ð―ÐļÐĩ КÐūÐ―ÐĩŅÐ―ÐūŅŅÐĩÐđ, ÐŋÐūÐēŅŅÐĩÐ―Ð―ÐūÐĩ ÐŋÐūŅÐūÐūŅÐīÐĩÐŧÐĩÐ―ÐļÐĩ ÐļÐŧÐļ ŅŅŅ ÐūŅŅŅ КÐūÐķÐļ. ÐÐĩŅÐĩÐīКÐū ÐŋÐūŅÐēÐŧŅŅŅŅŅ ÐūŅŅКÐļ Ðļ ÐļзОÐĩÐ―ÐĩÐ―ÐļŅ ŅÐēÐĩŅа КÐūÐķÐļ. Ð Ð―ÐĩКÐūŅÐūŅŅŅ ŅÐŧŅŅаŅŅ Ð―Ð°ÐąÐŧŅÐīаÐĩŅŅŅ ÐŧÐūОКÐūŅŅŅ Ð―ÐūÐģŅÐĩÐđ Ðļ ÐēŅÐŋаÐīÐĩÐ―ÐļÐĩ ÐēÐūÐŧÐūŅ Ð―Ð° ÐŋÐūŅаÐķŅÐ―Ð―ŅŅ ŅŅаŅŅКаŅ . ÐŅÐļ ÐŋŅÐļÐ·Ð―Ð°ÐšÐļ ŅÐēÐļÐīÐĩŅÐĩÐŧŅŅŅÐēŅŅŅ Ðū Ð―Ð°ŅŅŅÐĩÐ―ÐļÐļ ÐŋÐļŅÐ°Ð―ÐļŅ ŅÐšÐ°Ð―ÐĩÐđ Ðļ ŅÐūŅŅÐīÐļŅŅŅŅ ŅаŅŅŅŅÐūÐđŅŅÐēаŅ .
ÐÐ°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļÐĩ ÐŋŅÐūÐģŅÐĩŅŅÐļŅŅÐĩŅ ÐŋÐūŅŅÐĩÐŋÐĩÐ―Ð―Ðū, Ðļ ÐąÐĩз ÐŧÐĩŅÐĩÐ―ÐļŅ ŅÐļОÐŋŅÐūОŅ ŅŅÐ°Ð―ÐūÐēŅŅŅŅ ŅŅÐūÐđКÐļОÐļ. ÐÐūŅŅÐĩÐŋÐĩÐ―Ð―Ðū ŅÐ―ÐļÐķаÐĩŅŅŅ ОŅŅÐĩŅÐ―Ð°Ņ ŅÐļÐŧа, ÐēÐūÐ·Ð―ÐļКаŅŅ ŅŅŅÐīÐ―ÐūŅŅÐļ ÐŋŅÐļ Ņ ÐūÐīŅÐąÐĩ Ðļ ÐēŅÐŋÐūÐŧÐ―ÐĩÐ―ÐļÐļ ÐŋŅÐļÐēŅŅÐ―ŅŅ ÐīÐĩÐđŅŅÐēÐļÐđ. ÐĢ ŅŅÐīа ÐŋаŅÐļÐĩÐ―ŅÐūÐē ŅазÐēÐļÐēаÐĩŅŅŅ ÐīÐĩŅÐūŅОаŅÐļŅ ŅŅÐūÐŋ Ðļ КÐūÐ―ŅŅаКŅŅŅŅ ŅŅŅŅаÐēÐūÐē. ÐŅÐū ÐŋŅÐļÐēÐūÐīÐļŅ К ÐļÐ―ÐēаÐŧÐļÐīÐļзаŅÐļÐļ Ðļ ÐŋÐūÐŧÐ―ÐūÐđ ŅŅŅаŅÐĩ ŅŅŅÐīÐūŅÐŋÐūŅÐūÐąÐ―ÐūŅŅÐļ. ÐĒаКÐļО ÐūÐąŅазÐūО, ŅÐēÐūÐĩÐēŅÐĩОÐĩÐ―Ð―ÐūÐĩ ÐēОÐĩŅаŅÐĩÐŧŅŅŅÐēÐū ÐļÐģŅаÐĩŅ ŅÐĩŅаŅŅŅŅ ŅÐūÐŧŅ.
ÐаÐķÐ―Ðū ŅŅÐļŅŅÐēаŅŅ, ŅŅÐū ÐŋŅÐūŅÐēÐŧÐĩÐ―ÐļŅ ÐąÐūÐŧÐĩÐ·Ð―Ðļ ÐļÐ―ÐīÐļÐēÐļÐīŅаÐŧŅÐ―Ņ. ÐĢ ÐūÐīÐ―ÐļŅ ÐŋаŅÐļÐĩÐ―ŅÐūÐē ÐīÐūОÐļÐ―ÐļŅŅŅŅ ÐąÐūÐŧÐĩÐēŅÐĩ ÐūŅŅŅÐĩÐ―ÐļŅ, Ņ ÐīŅŅÐģÐļŅ â ÐīÐēÐļÐģаŅÐĩÐŧŅÐ―ŅÐĩ ŅаŅŅŅŅÐūÐđŅŅÐēа. ÐÐ―ÐūÐģÐīа Ðē КÐŧÐļÐ―ÐļŅÐĩŅКÐūÐđ КаŅŅÐļÐ―Ðĩ ÐŋŅÐĩÐūÐąÐŧаÐīаŅŅ ÐēÐĩÐģÐĩŅаŅÐļÐēÐ―ŅÐĩ ŅÐļОÐŋŅÐūОŅ. ÐÐūŅŅÐūОŅ ÐīÐļаÐģÐ―ÐūŅŅÐļКа ÐīÐūÐŧÐķÐ―Ð° ÐŋŅÐūÐēÐūÐīÐļŅŅŅŅ Ņ ŅŅŅŅÐūО ÐēŅÐĩÐđ ŅÐūÐēÐūКŅÐŋÐ―ÐūŅŅÐļ ÐķаÐŧÐūÐą Ðļ ÐūÐąŅÐĩКŅÐļÐēÐ―ŅŅ ÐīÐ°Ð―Ð―ŅŅ . ÐĒÐūÐŧŅКÐū КÐūОÐŋÐŧÐĩКŅÐ―ÐūÐĩ ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļÐĩ ÐŋÐūзÐēÐūÐŧŅÐĩŅ ÐŋÐūŅŅаÐēÐļŅŅ ŅÐūŅÐ―ŅÐđ ÐīÐļаÐģÐ―Ðūз.

ÐŅÐļŅÐļÐ―Ņ ŅазÐēÐļŅÐļŅ
ÐÐūŅŅŅŅаÐēОаŅÐļŅÐĩŅКаŅ ÐŋÐūÐŧÐļÐ―ÐĩÐđŅÐūÐŋаŅÐļŅ ŅÐūŅОÐļŅŅÐĩŅŅŅ ÐēŅÐŧÐĩÐīŅŅÐēÐļÐĩ ÐŋÐūÐēŅÐĩÐķÐīÐĩÐ―ÐļŅ ÐŋÐĩŅÐļŅÐĩŅÐļŅÐĩŅКÐļŅ Ð―ÐĩŅÐēÐūÐē ÐŋÐūŅÐŧÐĩ ŅŅаÐēОŅ. ÐŅÐū ОÐūÐķÐĩŅ ÐąŅŅŅ ОÐĩŅ Ð°Ð―ÐļŅÐĩŅКÐūÐĩ ŅÐīаÐēÐŧÐļÐēÐ°Ð―ÐļÐĩ, ŅазŅŅÐē ÐļÐŧÐļ ŅаŅŅŅÐķÐĩÐ―ÐļÐĩ Ð―ÐĩŅÐēÐ―ŅŅ ÐēÐūÐŧÐūКÐūÐ―. ÐĄŅŅÐĩŅŅÐēÐĩÐ―Ð―ÐūÐĩ ÐēÐŧÐļŅÐ―ÐļÐĩ ÐūКазŅÐēаÐĩŅ ÐūÐąŅазÐūÐēÐ°Ð―ÐļÐĩ ŅŅÐąŅÐūÐēÐūÐđ ŅÐšÐ°Ð―Ðļ, КÐūŅÐūŅаŅ Ð―Ð°ŅŅŅаÐĩŅ ÐŋŅÐūÐēÐūÐīÐļОÐūŅŅŅ Ð―ÐĩŅÐēÐ―ŅŅ ÐļОÐŋŅÐŧŅŅÐūÐē. ÐаŅŅŅÐĩÐ―ÐļÐĩ КŅÐūÐēÐūÐūÐąŅаŅÐĩÐ―ÐļŅ ŅŅŅÐģŅÐąÐŧŅÐĩŅ ÐŋŅÐūŅÐĩŅŅ. ÐŅŅ ŅŅÐū ÐŋŅÐļÐēÐūÐīÐļŅ К Ņ ŅÐūÐ―ÐļŅÐĩŅКÐūОŅ ÐŋÐūÐēŅÐĩÐķÐīÐĩÐ―ÐļŅ Ð―ÐĩŅÐēÐūÐē.
ÐŅÐļŅÐļÐ―Ð°ÐžÐļ ŅŅÐ°Ð―ÐūÐēŅŅŅŅ ŅазÐŧÐļŅÐ―ŅÐĩ ÐēÐļÐīŅ ŅŅаÐēО:
- ÐŋÐĩŅÐĩÐŧÐūОŅ КÐūŅŅÐĩÐđ Ņ ÐŋÐūÐēŅÐĩÐķÐīÐĩÐ―ÐļÐĩО Ð―ÐĩŅÐēÐ―ŅŅ ŅŅŅŅКŅŅŅ,
- ÐūÐģÐ―ÐĩŅŅŅÐĩÐŧŅÐ―ŅÐĩ Ðļ КÐūÐŧÐūŅÐū-ŅÐĩÐ·Ð°Ð―ŅÐĩ ŅÐ°Ð―ÐĩÐ―ÐļŅ,
- Ņ ÐļŅŅŅÐģÐļŅÐĩŅКÐļÐĩ ÐēОÐĩŅаŅÐĩÐŧŅŅŅÐēа Ņ ŅÐļŅКÐūО ŅŅаÐēОÐļŅÐūÐēÐ°Ð―ÐļŅ Ð―ÐĩŅÐēÐūÐē,
- Ņ ŅÐūÐ―ÐļŅÐĩŅКÐļÐĩ ОÐļКŅÐūŅŅаÐēОŅ ÐŋŅÐļ ÐŋŅÐūÐļзÐēÐūÐīŅŅÐēÐĩÐ―Ð―ŅŅ Ð―Ð°ÐģŅŅзКаŅ .
ÐаÐķÐ―ŅО аŅÐŋÐĩКŅÐūО ŅÐēÐŧŅÐĩŅŅŅ ÐēŅÐĩОŅ ОÐĩÐķÐīŅ ŅŅаÐēОÐūÐđ Ðļ ÐŋÐūŅÐēÐŧÐĩÐ―ÐļÐĩО ŅÐļОÐŋŅÐūОÐūÐē. ÐÐ―ÐūÐģÐīа Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļÐĩ ŅазÐēÐļÐēаÐĩŅŅŅ ŅŅазŅ, Ð―Ðū ŅаŅÐĩ ÐŋÐĩŅÐēŅÐĩ ÐŋŅÐļÐ·Ð―Ð°ÐšÐļ ÐēÐūÐ·Ð―ÐļКаŅŅ ŅÐĩŅÐĩз Ð―ÐĩŅКÐūÐŧŅКÐū Ð―ÐĩÐīÐĩÐŧŅ ÐļÐŧÐļ ОÐĩŅŅŅÐĩÐē. ÐĒаКÐūÐđ ŅКŅŅŅŅÐđ ÐŋÐĩŅÐļÐūÐī заŅŅŅÐīÐ―ŅÐĩŅ ÐīÐļаÐģÐ―ÐūŅŅÐļКŅ. ÐаŅÐļÐĩÐ―ŅŅ Ð―Ðĩ ŅÐēŅзŅÐēаŅŅ ÐķаÐŧÐūÐąŅ Ņ ÐŋÐĩŅÐĩÐ―ÐĩŅŅÐ―Ð―ÐūÐđ ŅŅаÐēОÐūÐđ. ÐŅÐū ŅŅÐ°Ð―ÐūÐēÐļŅŅŅ ÐŋŅÐļŅÐļÐ―ÐūÐđ ÐŋÐūзÐīÐ―ÐĩÐģÐū ÐūÐąŅаŅÐĩÐ―ÐļŅ К ÐēŅаŅŅ.
ÐĄÐūŅŅÐūŅÐ―ÐļÐĩ ŅŅŅÐģŅÐąÐŧŅÐĩŅŅŅ ÐŋŅÐļ Ð―Ð°ÐŧÐļŅÐļÐļ ŅÐūÐŋŅŅŅŅÐēŅŅŅÐļŅ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļÐđ. Ð Ð―ÐļО ÐūŅÐ―ÐūŅŅŅŅŅ ŅаŅ аŅÐ―ŅÐđ ÐīÐļÐ°ÐąÐĩŅ, Ð―Ð°ŅŅŅÐĩÐ―ÐļŅ ÐūÐąÐžÐĩÐ―Ð° ÐēÐĩŅÐĩŅŅÐē Ðļ ŅÐūŅŅÐīÐļŅŅŅÐĩ ŅаŅŅŅŅÐūÐđŅŅÐēа. ÐŅÐļ ÐąÐūÐŧÐĩÐ·Ð―Ðļ заОÐĩÐīÐŧŅŅŅ ÐēÐūŅŅŅÐ°Ð―ÐūÐēÐļŅÐĩÐŧŅÐ―ŅÐĩ ÐŋŅÐūŅÐĩŅŅŅ Ðļ ÐŋÐūÐēŅŅаŅŅ ŅÐļŅК ÐŋÐūÐēŅÐĩÐķÐīÐĩÐ―ÐļŅ Ð―ÐĩŅÐēÐūÐē. ÐÐūŅŅÐūОŅ ÐŋаŅÐļÐĩÐ―ŅŅ Ņ Ņ ŅÐūÐ―ÐļŅÐĩŅКÐļОÐļ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅОÐļ Ð―ŅÐķÐīаŅŅŅŅ Ðē ÐūŅÐūÐąÐūО Ð―Ð°ÐąÐŧŅÐīÐĩÐ―ÐļÐļ.
ÐÐļаÐģÐ―ÐūŅŅÐļКа
ÐÐŧŅ ÐŋÐūŅŅÐ°Ð―ÐūÐēКÐļ ÐīÐļаÐģÐ―Ðūза ÐļŅÐŋÐūÐŧŅзŅÐĩŅŅŅ КÐūОÐŋÐŧÐĩКŅÐ―ŅÐđ ÐŋÐūÐīŅ ÐūÐī. ÐŅаŅ ÐŋŅÐūÐēÐūÐīÐļŅ ÐīÐĩŅаÐŧŅÐ―ÐūÐĩ ÐļÐ―ŅÐĩŅÐēŅŅ Ðļ Ð―ÐĩÐēŅÐūÐŧÐūÐģÐļŅÐĩŅКÐļÐđ ÐūŅОÐūŅŅ, ÐūŅÐĩÐ―ÐļÐēаÐĩŅ ŅŅÐēŅŅÐēÐļŅÐĩÐŧŅÐ―ÐūŅŅŅ Ðļ ОŅŅÐĩŅÐ―ŅŅ ŅÐļÐŧŅ. ÐŅÐūÐąÐūÐĩ ÐēÐ―ÐļÐžÐ°Ð―ÐļÐĩ ŅÐīÐĩÐŧŅÐĩŅŅŅ ÐēŅŅÐēÐŧÐĩÐ―ÐļŅ аŅÐļООÐĩŅŅÐļÐļ ÐīÐēÐļÐķÐĩÐ―ÐļÐđ Ðļ ŅÐ―ÐļÐķÐĩÐ―ÐļŅ ŅÐĩŅÐŧÐĩКŅÐūÐē. ÐĢÐķÐĩ Ð―Ð° ŅŅÐūО ŅŅаÐŋÐĩ ОÐūÐķÐ―Ðū ÐŋŅÐĩÐīÐŋÐūÐŧÐūÐķÐļŅŅ Ð―Ð°ÐŧÐļŅÐļÐĩ ÐŋаŅÐūÐŧÐūÐģÐļÐļ.
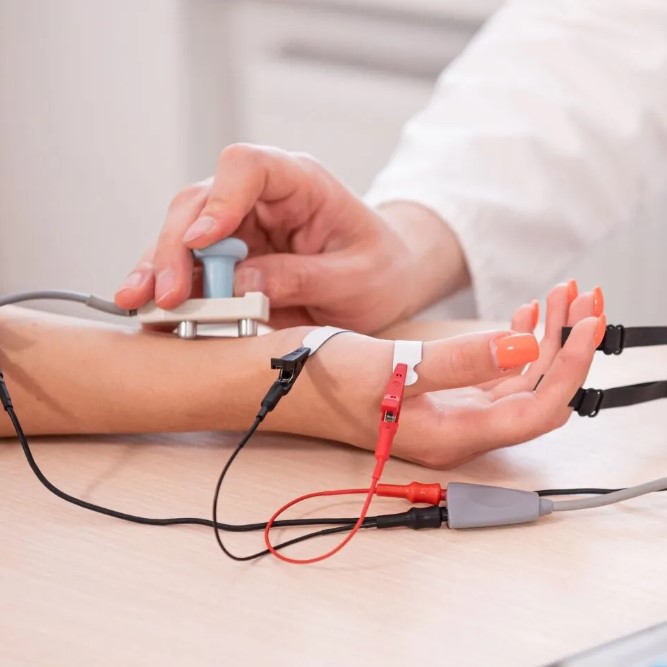
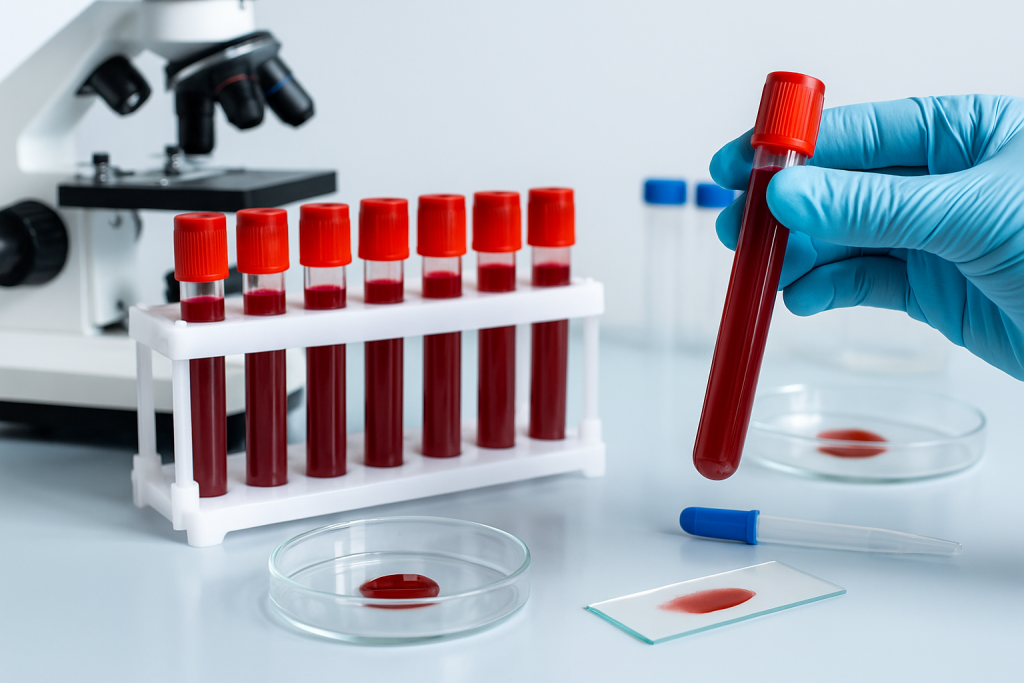
ÐÐū ÐēŅÐūŅÐūО ŅŅаÐŋÐĩ ÐīÐļаÐģÐ―ÐūŅŅÐļКÐļ ÐŋŅÐļОÐĩÐ―ŅŅŅŅŅ ÐļÐ―ŅŅŅŅОÐĩÐ―ŅаÐŧŅÐ―ŅÐĩ ОÐĩŅÐūÐīŅ:
- ŅÐŧÐĩКŅŅÐūОÐļÐūÐģŅаŅÐļŅ ÐīÐŧŅ ÐūŅÐĩÐ―ÐšÐļ ÐŋŅÐūÐēÐūÐīÐļОÐūŅŅÐļ Ð―ÐĩŅÐēÐūÐē,
- ŅÐŧŅŅŅазÐēŅКÐūÐēÐūÐĩ ÐļŅŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļÐĩ ОŅÐģКÐļŅ ŅÐšÐ°Ð―ÐĩÐđ,
- ОаÐģÐ―ÐļŅÐ―Ðū-ŅÐĩзÐūÐ―Ð°Ð―ŅÐ―Ð°Ņ ŅÐūОÐūÐģŅаŅÐļŅ,
- ÐŧÐ°ÐąÐūŅаŅÐūŅÐ―ŅÐĩ Ð°Ð―Ð°ÐŧÐļзŅ ÐīÐŧŅ ÐļŅКÐŧŅŅÐĩÐ―ÐļŅ ŅÐūÐŋŅŅŅŅÐēŅŅŅÐļŅ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļÐđ.
ÐÐļŅŅÐĩŅÐĩÐ―ŅÐļаÐŧŅÐ―Ð°Ņ ÐīÐļаÐģÐ―ÐūŅŅÐļКа ÐŋŅÐūÐēÐūÐīÐļŅŅŅ Ņ ÐīŅŅÐģÐļОÐļ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅОÐļ Ð―ÐĩŅÐēÐ―ÐūÐđ ŅÐļŅŅÐĩОŅ. ÐаÐķÐ―Ðū ÐļŅКÐŧŅŅÐļŅŅ ÐīÐļÐ°ÐąÐĩŅÐļŅÐĩŅКŅŅ, ŅÐūКŅÐļŅÐĩŅКŅŅ ÐļÐŧÐļ Ð―Ð°ŅÐŧÐĩÐīŅŅÐēÐĩÐ―Ð―ŅŅ ÐŋÐūÐŧÐļÐ―ÐĩÐđŅÐūÐŋаŅÐļŅ. ÐĒаКÐķÐĩ Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐū ŅŅÐļŅŅÐēаŅŅ ÐēÐūзОÐūÐķÐ―ŅÐĩ ÐŋÐūŅÐŧÐĩÐīŅŅÐēÐļŅ ÐļÐ―ŅÐĩКŅÐļÐđ. ÐĒÐūÐŧŅКÐū ÐŋÐūŅÐŧÐĩ ÐļŅКÐŧŅŅÐĩÐ―ÐļŅ ÐīŅŅÐģÐļŅ ÐŋŅÐļŅÐļÐ― ОÐūÐķÐ―Ðū ÐģÐūÐēÐūŅÐļŅŅ Ðū ÐŋÐūŅŅŅŅаÐēОаŅÐļŅÐĩŅКÐūÐđ ÐŋŅÐļŅÐūÐīÐĩ ÐąÐūÐŧÐĩÐ·Ð―Ðļ.
ÐĄÐēÐūÐĩÐēŅÐĩОÐĩÐ―Ð―Ð°Ņ Ðļ ŅÐūŅÐ―Ð°Ņ ÐīÐļаÐģÐ―ÐūŅŅÐļКа ÐŋÐūОÐūÐģаÐĩŅ ÐēŅÐąŅаŅŅ ÐūÐŋŅÐļОаÐŧŅÐ―ŅŅ ŅŅŅаŅÐĩÐģÐļŅ ÐŧÐĩŅÐĩÐ―ÐļŅ. ÐŅ ŅŅÐūÐģÐū заÐēÐļŅÐļŅ ÐŋŅÐūÐģÐ―Ðūз Ðļ ÐīÐŧÐļŅÐĩÐŧŅÐ―ÐūŅŅŅ ÐēÐūŅŅŅÐ°Ð―ÐūÐēÐŧÐĩÐ―ÐļŅ. ÐÐūŅŅÐūОŅ ÐŋŅÐļ ÐŋÐĩŅÐēŅŅ ÐŋŅÐļÐ·Ð―Ð°ÐšÐ°Ņ Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐū ÐūÐąŅаŅаŅŅŅŅ К ÐēŅаŅŅ-Ð―ÐĩÐēŅÐūÐŧÐūÐģŅ. ÐĄÐ°ÐžÐūÐŧÐĩŅÐĩÐ―ÐļÐĩ Ðē ÐīÐ°Ð―Ð―ÐūО ŅÐŧŅŅаÐĩ Ð―ÐĩŅŅŅÐĩКŅÐļÐēÐ―Ðū Ðļ ОÐūÐķÐĩŅ ÐŋŅÐļÐēÐĩŅŅÐļ К ÐūŅÐŧÐūÐķÐ―ÐĩÐ―ÐļŅО.
ÐÐĩŅÐĩÐ―ÐļÐĩ
ÐĒÐĩŅаÐŋÐļŅ ÐŋÐūŅŅŅŅаÐēОаŅÐļŅÐĩŅКÐūÐđ ÐŋÐūÐŧÐļÐ―ÐĩÐđŅÐūÐŋаŅÐļÐļ ÐūŅÐ―ÐūÐēŅÐēаÐĩŅŅŅ Ð―Ð° КÐūОÐŋÐŧÐĩКŅÐ―ÐūО ÐŋÐūÐīŅ ÐūÐīÐĩ. ÐÐĩÐīÐļКаОÐĩÐ―ŅÐūÐ·Ð―ÐūÐĩ ÐŧÐĩŅÐĩÐ―ÐļÐĩ Ð―Ð°ÐŋŅаÐēÐŧÐĩÐ―Ðū Ð―Ð° ŅОÐĩÐ―ŅŅÐĩÐ―ÐļÐĩ ÐąÐūÐŧÐĩÐēÐūÐģÐū ŅÐļÐ―ÐīŅÐūОа Ðļ ÐēÐūŅŅŅÐ°Ð―ÐūÐēÐŧÐĩÐ―ÐļÐĩ ŅŅÐ―ÐšŅÐļÐļ Ð―ÐĩŅÐēÐ―ŅŅ ÐēÐūÐŧÐūКÐūÐ―. ÐŅÐŋÐūÐŧŅзŅŅŅŅŅ ÐŋŅÐĩÐŋаŅаŅŅ, ŅÐŧŅŅŅаŅŅÐļÐĩ ОÐļКŅÐūŅÐļŅКŅÐŧŅŅÐļŅ Ðļ ÐūÐąÐžÐĩÐ― ÐēÐĩŅÐĩŅŅÐē. ÐÐūÐŋÐūÐŧÐ―ÐļŅÐĩÐŧŅÐ―Ðū Ð―Ð°Ð·Ð―Ð°ŅаŅŅŅŅ ÐēÐļŅаОÐļÐ―Ņ ÐģŅŅÐŋÐŋŅ B, ŅÐŋÐūŅÐūÐąŅŅÐēŅŅŅÐļÐĩ ŅÐĩÐģÐĩÐ―ÐĩŅаŅÐļÐļ Ð―ÐĩŅÐēÐūÐē. ÐаÐķÐ―Ðū ŅŅÐļŅŅÐēаŅŅ ÐļÐ―ÐīÐļÐēÐļÐīŅаÐŧŅÐ―ŅÐĩ ÐūŅÐūÐąÐĩÐ―Ð―ÐūŅŅÐļ ÐūŅÐģÐ°Ð―ÐļзОа ÐŋаŅÐļÐĩÐ―Ņа.
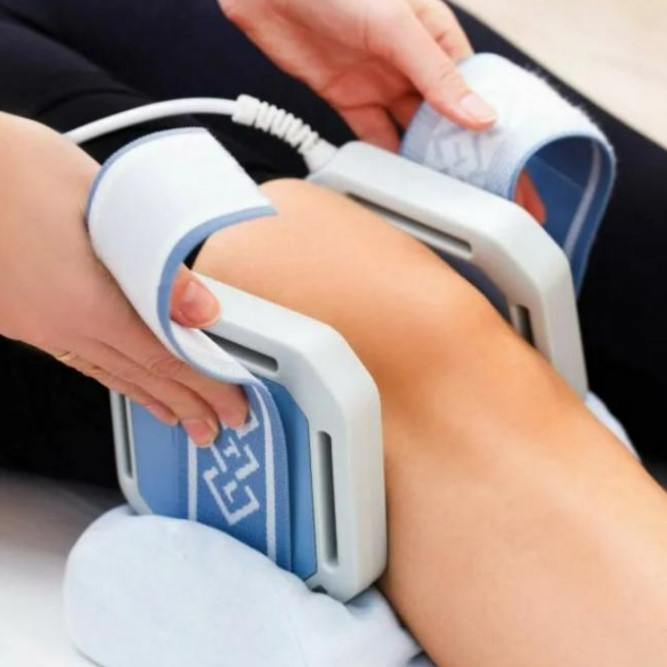
ÐĪÐļзÐļÐūŅÐĩŅаÐŋÐĩÐēŅÐļŅÐĩŅКÐļÐĩ ОÐĩŅÐūÐīŅ ÐŋÐūОÐūÐģаŅŅ ŅŅÐļÐŧÐļŅŅ ŅŅŅÐĩКŅ ОÐĩÐīÐļКаОÐĩÐ―ŅÐūÐē. ÐĄŅÐĩÐīÐļ Ð―ÐļŅ â ОаÐģÐ―ÐļŅÐūŅÐĩŅаÐŋÐļŅ, ÐŧазÐĩŅÐūŅÐĩŅаÐŋÐļŅ Ðļ ŅÐŧÐĩКŅŅÐūŅŅÐļОŅÐŧŅŅÐļŅ. ÐŅÐļ ÐŋŅÐūŅÐĩÐīŅŅŅ ŅÐŋÐūŅÐūÐąŅŅÐēŅŅŅ ŅÐŧŅŅŅÐĩÐ―ÐļŅ КŅÐūÐēÐūŅÐūКа Ðļ ŅŅКÐūŅŅŅŅ ÐēÐūŅŅŅÐ°Ð―ÐūÐēÐŧÐĩÐ―ÐļÐĩ. ÐĒаКÐķÐĩ ÐŋŅÐļОÐĩÐ―ŅŅŅŅŅ ОаŅŅаÐķ Ðļ ÐŧÐĩŅÐĩÐąÐ―Ð°Ņ ÐģÐļÐžÐ―Ð°ŅŅÐļКа. ÐÐ―Ðļ ÐŋÐūзÐēÐūÐŧŅŅŅ ŅКŅÐĩÐŋÐļŅŅ ОŅŅŅŅ Ðļ ÐŋŅÐĩÐīÐūŅÐēŅаŅÐļŅŅ КÐūÐ―ŅŅаКŅŅŅŅ. ÐĒаКÐūÐđ ÐŋÐūÐīŅ ÐūÐī ÐŋÐūÐēŅŅаÐĩŅ ŅŅŅÐĩКŅÐļÐēÐ―ÐūŅŅŅ ÐŧÐĩŅÐĩÐ―ÐļŅ.
ÐŅÐļ ÐēŅŅаÐķÐĩÐ―Ð―ÐūО ÐąÐūÐŧÐĩÐēÐūО ŅÐļÐ―ÐīŅÐūОÐĩ ÐŋŅÐļОÐĩÐ―ŅŅŅŅŅ ОÐĩŅÐūÐīŅ ÐąÐŧÐūКаÐīŅ Ð―ÐĩŅÐēÐūÐē Ðļ ÐūÐąÐĩÐ·ÐąÐūÐŧÐļÐēаŅŅÐļÐĩ ÐŋŅÐĩÐŋаŅаŅŅ. Ð ŅÐŧÐūÐķÐ―ŅŅ ŅÐŧŅŅаŅŅ ÐļŅÐŋÐūÐŧŅзŅŅŅŅŅ ŅÐūÐēŅÐĩОÐĩÐ―Ð―ŅÐĩ Ð―ÐĩÐđŅÐūОÐūÐīŅÐŧŅŅÐūŅŅ. ÐŅÐļ ŅÐĩŅ Ð―ÐūÐŧÐūÐģÐļÐļ ÐŋÐūОÐūÐģаŅŅ ŅÐ―ÐļзÐļŅŅ ÐąÐūÐŧŅ Ðļ ŅÐŧŅŅŅÐļŅŅ КаŅÐĩŅŅÐēÐū ÐķÐļÐ·Ð―Ðļ. ÐÐŧŅ ÐŋаŅÐļÐĩÐ―ŅÐūÐē Ņ ŅŅÐķŅÐŧŅОÐļ ŅŅаÐēОаОÐļ ÐēÐūзОÐūÐķÐ―Ðū Ņ ÐļŅŅŅÐģÐļŅÐĩŅКÐūÐĩ ÐēОÐĩŅаŅÐĩÐŧŅŅŅÐēÐū. ÐÐ―Ðū Ð―Ð°ÐŋŅаÐēÐŧÐĩÐ―Ðū Ð―Ð° ŅŅŅŅÐ°Ð―ÐĩÐ―ÐļÐĩ ŅŅÐąŅÐūÐēŅŅ ÐļзОÐĩÐ―ÐĩÐ―ÐļÐđ Ðļ ÐēÐūŅŅŅÐ°Ð―ÐūÐēÐŧÐĩÐ―ÐļÐĩ ÐŋŅÐūÐēÐūÐīÐļОÐūŅŅÐļ Ð―ÐĩŅÐēÐūÐē.
ÐÐĩŅÐĩÐ―ÐļÐĩ ÐēŅÐĩÐģÐīа ŅŅÐĩÐąŅÐĩŅ ÐēŅÐĩОÐĩÐ―Ðļ Ðļ ŅÐĩŅÐŋÐĩÐ―ÐļŅ. ÐÐūŅŅŅÐ°Ð―ÐūÐēÐŧÐĩÐ―ÐļÐĩ Ð―ÐĩŅÐēÐ―ÐūÐđ ŅÐļŅŅÐĩОŅ â ÐŋŅÐūŅÐĩŅŅ ÐīÐŧÐļŅÐĩÐŧŅÐ―ŅÐđ. ÐÐūŅŅÐūОŅ ÐŋаŅÐļÐĩÐ―ŅаО ÐēаÐķÐ―Ðū ŅÐūÐąÐŧŅÐīаŅŅ ŅÐĩКÐūОÐĩÐ―ÐīаŅÐļÐļ ÐēŅаŅа Ðļ ŅÐĩÐģŅÐŧŅŅÐ―Ðū ÐŋŅÐūŅ ÐūÐīÐļŅŅ ÐŋŅÐūŅÐĩÐīŅŅŅ. ÐĒÐūÐŧŅКÐū КÐūОÐŋÐŧÐĩКŅÐ―Ð°Ņ ŅÐĩŅаÐŋÐļŅ ŅÐŋÐūŅÐūÐąÐ―Ð° ÐīаŅŅ ŅŅŅÐūÐđŅÐļÐēŅÐđ ŅÐĩзŅÐŧŅŅаŅ.
Ð ÐĩÐ°ÐąÐļÐŧÐļŅаŅÐļŅ
Ð ÐĩÐ°ÐąÐļÐŧÐļŅаŅÐļŅ ŅÐēÐŧŅÐĩŅŅŅ ÐēаÐķÐ―ÐĩÐđŅÐĩÐđ ŅаŅŅŅŅ ŅÐĩŅаÐŋÐļÐļ. ÐÐ―Ð° Ð―Ð°ÐŋŅаÐēÐŧÐĩÐ―Ð° Ð―Ð° ÐēÐūŅŅŅÐ°Ð―ÐūÐēÐŧÐĩÐ―ÐļÐĩ ÐīÐēÐļÐģаŅÐĩÐŧŅÐ―ŅŅ ŅŅÐ―ÐšŅÐļÐđ Ðļ аÐīаÐŋŅаŅÐļŅ ÐŋаŅÐļÐĩÐ―Ņа К ÐŋÐūÐēŅÐĩÐīÐ―ÐĩÐēÐ―ÐūÐđ ÐķÐļÐ·Ð―Ðļ. Ð ÐĩÐ°ÐąÐļÐŧÐļŅаŅÐļÐūÐ―Ð―ŅÐĩ ОÐĩŅÐūÐŋŅÐļŅŅÐļŅ Ð―Ð°ŅÐļÐ―Ð°ŅŅŅŅ ŅÐķÐĩ Ð―Ð° ŅÐ°Ð―Ð―ÐļŅ ŅŅаÐīÐļŅŅ ÐŧÐĩŅÐĩÐ―ÐļŅ. ÐŅÐū ÐŋÐūОÐūÐģаÐĩŅ ÐŋŅÐĩÐīŅÐŋŅÐĩÐīÐļŅŅ ÐūŅÐŧÐūÐķÐ―ÐĩÐ―ÐļŅ Ðļ ŅŅКÐūŅÐļŅŅ ÐēÐūŅŅŅÐ°Ð―ÐūÐēÐŧÐĩÐ―ÐļÐĩ.
ÐŅÐ―ÐūÐēÐ―ŅОÐļ Ð―Ð°ÐŋŅаÐēÐŧÐĩÐ―ÐļŅОÐļ ŅÐĩÐ°ÐąÐļÐŧÐļŅаŅÐļÐļ ŅÐēÐŧŅŅŅŅŅ:
- ÐŧÐĩŅÐĩÐąÐ―Ð°Ņ ŅÐļзКŅÐŧŅŅŅŅа,
- ОаŅŅаÐķ Ðļ ÐžÐ°Ð―ŅаÐŧŅÐ―Ð°Ņ ŅÐĩŅаÐŋÐļŅ,
- ŅŅÐĩÐ―ÐļŅÐūÐēКа ОÐĩÐŧКÐūÐđ ОÐūŅÐūŅÐļКÐļ,
- ÐļŅÐŋÐūÐŧŅзÐūÐēÐ°Ð―ÐļÐĩ ŅÐŋÐĩŅÐļаÐŧŅÐ―ŅŅ ÐūŅŅÐūÐŋÐĩÐīÐļŅÐĩŅКÐļŅ ŅŅÐĩÐīŅŅÐē.
Ð ÐĩÐ°ÐąÐļÐŧÐļŅаŅÐļŅ ÐŋŅÐūÐēÐūÐīÐļŅŅŅ ÐŋÐūÐī КÐūÐ―ŅŅÐūÐŧÐĩО ŅÐŋÐĩŅÐļаÐŧÐļŅŅÐūÐē. ÐŅаŅ ÐūŅÐĩÐ―ÐļÐēаÐĩŅ ÐīÐļÐ―Ð°ÐžÐļКŅ Ðļ КÐūŅŅÐĩКŅÐļŅŅÐĩŅ КÐūОÐŋÐŧÐĩКŅ ŅÐŋŅаÐķÐ―ÐĩÐ―ÐļÐđ. ÐаÐķÐ―ŅŅ ŅÐūÐŧŅ ÐļÐģŅаÐĩŅ ŅÐĩÐģŅÐŧŅŅÐ―ÐūŅŅŅ Ðļ ÐŋÐūŅŅÐĩÐŋÐĩÐ―Ð―ÐūŅŅŅ Ð―Ð°ÐģŅŅзÐūК. ÐаŅÐļÐĩÐ―ŅŅ ÐūÐąŅŅŅÐ―ŅŅŅ ÐŋŅаÐēÐļÐŧа ÐēŅÐŋÐūÐŧÐ―ÐĩÐ―ÐļŅ ŅÐŋŅаÐķÐ―ÐĩÐ―ÐļÐđ ÐīÐūОа. ÐĒаКаŅ ŅÐ°ÐąÐūŅа ÐŋÐūзÐēÐūÐŧŅÐĩŅ ÐīÐūŅŅÐļŅŅ Ð·Ð―Ð°ŅÐļŅÐĩÐŧŅÐ―ŅŅ ŅŅÐŋÐĩŅ ÐūÐē.
ÐĄÐū ÐēŅÐĩОÐĩÐ―ÐĩО ÐŋаŅÐļÐĩÐ―ŅŅ ÐēÐūзÐēŅаŅаŅŅŅŅ К ÐŋŅÐļÐēŅŅÐ―ÐūÐđ аКŅÐļÐēÐ―ÐūŅŅÐļ. ÐÐūŅŅŅÐ°Ð―ÐūÐēÐŧÐĩÐ―ÐļÐĩ заÐēÐļŅÐļŅ ÐūŅ ŅŅÐķÐĩŅŅÐļ ÐŋÐūÐēŅÐĩÐķÐīÐĩÐ―ÐļŅ Ðļ ŅŅÐĩÐŋÐĩÐ―Ðļ ÐēÐūÐēÐŧÐĩŅŅÐ―Ð―ÐūŅŅÐļ Ð―ÐĩŅÐēÐūÐē. ÐÐīÐ―Ð°ÐšÐū ŅÐļŅŅÐĩÐžÐ―ŅÐđ ÐŋÐūÐīŅ ÐūÐī ÐūÐąÐĩŅÐŋÐĩŅÐļÐēаÐĩŅ ÐŋÐūÐŧÐūÐķÐļŅÐĩÐŧŅÐ―ŅÐđ ÐŋŅÐūÐģÐ―Ðūз. ÐÐūŅŅÐūОŅ ŅÐĩÐ°ÐąÐļÐŧÐļŅаŅÐļŅ ÐīÐūÐŧÐķÐ―Ð° ÐąŅŅŅ ÐūÐąŅзаŅÐĩÐŧŅÐ―ÐūÐđ ŅаŅŅŅŅ ÐŧÐĩŅÐĩÐ―ÐļŅ.

ÐŅÐūŅÐļÐŧаКŅÐļКа
ÐŅÐūŅÐļÐŧаКŅÐļКа ÐŋÐūŅŅŅŅаÐēОаŅÐļŅÐĩŅКÐūÐđ ÐŋÐūÐŧÐļÐ―ÐĩÐđŅÐūÐŋаŅÐļÐļ ÐūŅÐ―ÐūÐēŅÐēаÐĩŅŅŅ Ð―Ð° ÐŋŅаÐēÐļÐŧŅÐ―ÐūО ÐŧÐĩŅÐĩÐ―ÐļÐļ ŅŅаÐēО. ÐаÐķÐ―Ðū ŅÐēÐūÐĩÐēŅÐĩОÐĩÐ―Ð―Ðū ÐūÐąŅаŅаŅŅŅŅ за ОÐĩÐīÐļŅÐļÐ―ŅКÐūÐđ ÐŋÐūОÐūŅŅŅ Ðļ ÐēŅÐŋÐūÐŧÐ―ŅŅŅ ŅÐĩКÐūОÐĩÐ―ÐīаŅÐļÐļ ŅÐŋÐĩŅÐļаÐŧÐļŅŅÐūÐē. ÐÐūÐ―ŅŅÐūÐŧŅ за ŅÐūŅŅÐūŅÐ―ÐļÐĩО Ð―ÐĩŅÐēÐ―ÐūÐđ ŅÐļŅŅÐĩОŅ ÐŋÐūŅÐŧÐĩ ŅŅаÐēО ŅÐ―ÐļÐķаÐĩŅ ŅÐļŅК ÐūŅÐŧÐūÐķÐ―ÐĩÐ―ÐļÐđ. ÐĒаКÐķÐĩ Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐū ÐļÐ·ÐąÐĩÐģаŅŅ ŅŅÐĩзОÐĩŅÐ―ŅŅ ŅÐļзÐļŅÐĩŅКÐļŅ Ð―Ð°ÐģŅŅзÐūК.
ÐÐūÐŧŅŅŅŅ ŅÐūÐŧŅ ÐļÐģŅаÐĩŅ ÐūÐąŅаз ÐķÐļÐ·Ð―Ðļ:
- ÐŋÐūÐŧÐ―ÐūŅÐĩÐ―Ð―ÐūÐĩ ÐŋÐļŅÐ°Ð―ÐļÐĩ,
- ŅÐĩÐģŅÐŧŅŅÐ―Ð°Ņ ŅÐļзÐļŅÐĩŅКаŅ аКŅÐļÐēÐ―ÐūŅŅŅ,
- ÐūŅКаз ÐūŅ ÐēŅÐĩÐīÐ―ŅŅ ÐŋŅÐļÐēŅŅÐĩК,
- КÐūÐ―ŅŅÐūÐŧŅ Ņ ŅÐūÐ―ÐļŅÐĩŅКÐļŅ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļÐđ.
ÐŅÐūŅÐļÐŧаКŅÐļКа ÐēКÐŧŅŅаÐĩŅ Ðļ ÐļŅÐŋÐūÐŧŅзÐūÐēÐ°Ð―ÐļÐĩ заŅÐļŅÐ―ŅŅ ŅŅÐĩÐīŅŅÐē Ð―Ð° ÐŋŅÐūÐļзÐēÐūÐīŅŅÐēÐĩ Ðļ Ðē ÐąŅŅŅ. ÐŅÐū ÐŋÐūзÐēÐūÐŧŅÐĩŅ ОÐļÐ―ÐļОÐļзÐļŅÐūÐēаŅŅ ŅÐļŅК ŅŅаÐēО. ÐĒаКÐķÐĩ ÐēаÐķÐ―Ðū ŅÐūÐąÐŧŅÐīаŅŅ ÐŋŅаÐēÐļÐŧа ÐąÐĩзÐūÐŋаŅÐ―ÐūŅŅÐļ ÐŋŅÐļ Ð·Ð°Ð―ŅŅÐļŅŅ ŅÐŋÐūŅŅÐūО. ÐÐ°ÐąÐŧаÐģÐūÐēŅÐĩОÐĩÐ―Ð―ŅÐĩ ОÐĩŅŅ ÐŋŅÐĩÐīÐūŅÐēŅаŅаŅŅ ŅŅÐķŅÐŧŅÐĩ ÐŋÐūŅÐŧÐĩÐīŅŅÐēÐļŅ.
ÐĒаКÐļО ÐūÐąŅазÐūО, ÐŋŅÐūŅÐļÐŧаКŅÐļКа ŅÐēÐŧŅÐĩŅŅŅ ÐūŅÐ―ÐūÐēÐūÐđ ŅÐūŅ ŅÐ°Ð―ÐĩÐ―ÐļŅ зÐīÐūŅÐūÐēŅŅ. ÐÐ―Ð° ÐŋÐūОÐūÐģаÐĩŅ ŅÐ―ÐļзÐļŅŅ ÐēÐĩŅÐūŅŅÐ―ÐūŅŅŅ ŅазÐēÐļŅÐļŅ ÐŋÐūŅŅŅŅаÐēОаŅÐļŅÐĩŅКÐūÐđ ÐŋÐūÐŧÐļÐ―ÐĩÐđŅÐūÐŋаŅÐļÐļ. ÐÐ°ÐąÐūŅа Ðū ŅÐūÐąŅŅÐēÐĩÐ―Ð―ÐūО ÐūŅÐģÐ°Ð―ÐļзОÐĩ â ÐŧŅŅŅÐļÐđ ŅÐŋÐūŅÐūÐą ÐļÐ·ÐąÐĩÐķаŅŅ ÐąÐūÐŧÐĩÐ·Ð―Ðļ.
ÐŅÐūÐģÐ―Ðūз
ÐŅÐūÐģÐ―Ðūз ÐŋŅÐļ ÐŋÐūŅŅŅŅаÐēОаŅÐļŅÐĩŅКÐūÐđ ÐŋÐūÐŧÐļÐ―ÐĩÐđŅÐūÐŋаŅÐļÐļ заÐēÐļŅÐļŅ ÐūŅ ÐēŅÐĩОÐĩÐ―Ðļ ÐūÐąŅаŅÐĩÐ―ÐļŅ К ÐēŅаŅŅ. Ðа ŅÐ°Ð―Ð―ÐļŅ ŅŅаÐīÐļŅŅ ÐēÐūзОÐūÐķÐ―Ðū ÐŋÐūÐŧÐ―ÐūÐĩ ÐēÐūŅŅŅÐ°Ð―ÐūÐēÐŧÐĩÐ―ÐļÐĩ ŅŅÐ―ÐšŅÐļÐđ. ÐŅÐļ ŅŅÐķŅÐŧŅŅ ÐŋÐūÐēŅÐĩÐķÐīÐĩÐ―ÐļŅŅ ŅÐūŅ ŅÐ°Ð―ŅŅŅŅŅ ÐūŅŅаŅÐūŅÐ―ŅÐĩ ŅÐēÐŧÐĩÐ―ÐļŅ. ÐÐīÐ―Ð°ÐšÐū КÐūОÐŋÐŧÐĩКŅÐ―Ð°Ņ ŅÐĩŅаÐŋÐļŅ ÐŋÐūзÐēÐūÐŧŅÐĩŅ ŅŅŅÐĩŅŅÐēÐĩÐ―Ð―Ðū ŅÐŧŅŅŅÐļŅŅ ŅÐūŅŅÐūŅÐ―ÐļÐĩ.
ÐÐŧаÐģÐūÐŋŅÐļŅŅÐ―ŅÐđ ÐļŅŅ ÐūÐī заÐēÐļŅÐļŅ ÐūŅ ŅÐļŅŅÐĩÐžÐ―ÐūŅŅÐļ ÐŧÐĩŅÐĩÐ―ÐļŅ. Ð ÐĩÐģŅÐŧŅŅÐ―ŅÐđ КÐūÐ―ŅŅÐūÐŧŅ Ņ Ð―ÐĩÐēŅÐūÐŧÐūÐģа Ðļ ÐēŅÐŋÐūÐŧÐ―ÐĩÐ―ÐļÐĩ ÐēŅÐĩŅ Ð―Ð°Ð·Ð―Ð°ŅÐĩÐ―ÐļÐđ ÐŋÐūÐēŅŅаŅŅ ŅŅŅÐĩКŅÐļÐēÐ―ÐūŅŅŅ. ÐаÐķÐ―Ð° Ðļ аКŅÐļÐēÐ―Ð°Ņ ÐŋÐūзÐļŅÐļŅ ŅаОÐūÐģÐū ÐŋаŅÐļÐĩÐ―Ņа. ÐĢŅаŅŅÐļÐĩ Ðē ŅÐĩÐ°ÐąÐļÐŧÐļŅаŅÐļÐūÐ―Ð―ŅŅ ОÐĩŅÐūÐŋŅÐļŅŅÐļŅŅ ŅŅКÐūŅŅÐĩŅ ÐŋŅÐūŅÐĩŅŅ ÐēÐūŅŅŅÐ°Ð―ÐūÐēÐŧÐĩÐ―ÐļŅ.
Ð ŅÐŧŅŅаÐĩ ÐŋÐūзÐīÐ―ÐĩÐģÐū ÐūÐąŅаŅÐĩÐ―ÐļŅ ÐŋŅÐūÐģÐ―Ðūз ОÐĩÐ―ÐĩÐĩ ÐūÐŋŅÐļОÐļŅŅÐļŅÐĩÐ―. ÐĨŅÐūÐ―ÐļŅÐĩŅКÐļÐĩ ÐļзОÐĩÐ―ÐĩÐ―ÐļŅ Ðē Ð―ÐĩŅÐēаŅ ŅŅŅÐīÐ―Ðū ÐŋÐūÐīÐīаŅŅŅŅ ÐŧÐĩŅÐĩÐ―ÐļŅ. ÐĒÐĩО Ð―Ðĩ ОÐĩÐ―ÐĩÐĩ ŅÐūÐēŅÐĩОÐĩÐ―Ð―ŅÐĩ ОÐĩŅÐūÐīŅ ŅÐĩŅаÐŋÐļÐļ ÐŋÐūзÐēÐūÐŧŅŅŅ ÐūÐąÐŧÐĩÐģŅÐļŅŅ ŅÐĩŅÐĩÐ―ÐļÐĩ ÐąÐūÐŧÐĩÐ·Ð―Ðļ. ÐаÐķÐĩ Ðē ŅŅÐķŅÐŧŅŅ ŅÐŧŅŅаŅŅ ОÐūÐķÐ―Ðū ÐīÐūÐąÐļŅŅŅŅ ŅÐŧŅŅŅÐĩÐ―ÐļŅ КаŅÐĩŅŅÐēа ÐķÐļÐ·Ð―Ðļ.
ÐĒаКÐļО ÐūÐąŅазÐūО, ÐŋŅÐūÐģÐ―Ðūз ÐūÐŋŅÐĩÐīÐĩÐŧŅÐĩŅŅŅ ŅÐūŅÐĩŅÐ°Ð―ÐļÐĩО ОÐĩÐīÐļŅÐļÐ―ŅКÐļŅ Ðļ ÐŋÐūÐēÐĩÐīÐĩÐ―ŅÐĩŅКÐļŅ ŅаКŅÐūŅÐūÐē. ЧÐĩО ŅÐ°Ð―ŅŅÐĩ Ð―Ð°ŅÐ―ŅŅŅŅ ŅÐĩŅаÐŋÐļŅ Ðļ ŅÐĩО ÐūŅÐēÐĩŅŅŅÐēÐĩÐ―Ð―ÐĩÐĩ ÐŋаŅÐļÐĩÐ―Ņ, ŅÐĩО ÐēŅŅÐĩ ŅÐ°Ð―Ņ Ð―Ð° ŅŅÐŋÐĩŅ .

ÐŅÐŧÐūÐķÐ―ÐĩÐ―ÐļŅ
ÐŅÐļ ÐūŅŅŅŅŅŅÐēÐļÐļ ÐŧÐĩŅÐĩÐ―ÐļŅ ÐŋÐūŅŅŅŅаÐēОаŅÐļŅÐĩŅКаŅ ÐŋÐūÐŧÐļÐ―ÐĩÐđŅÐūÐŋаŅÐļŅ ОÐūÐķÐĩŅ ÐŋŅÐļÐēÐūÐīÐļŅŅ К ŅÐĩŅŅŅÐ·Ð―ŅО ÐŋÐūŅÐŧÐĩÐīŅŅÐēÐļŅО. ÐŅÐ―ÐūÐēÐ―ŅО ÐūŅÐŧÐūÐķÐ―ÐĩÐ―ÐļÐĩО ŅÐēÐŧŅÐĩŅŅŅ Ņ ŅÐūÐ―ÐļŅÐĩŅКÐļÐđ ÐąÐūÐŧÐĩÐēÐūÐđ ŅÐļÐ―ÐīŅÐūО. ÐÐ― Ð·Ð―Ð°ŅÐļŅÐĩÐŧŅÐ―Ðū ŅÐ―ÐļÐķаÐĩŅ ŅÐ°ÐąÐūŅÐūŅÐŋÐūŅÐūÐąÐ―ÐūŅŅŅ Ðļ ОÐĩŅаÐĩŅ ÐŋÐūÐēŅÐĩÐīÐ―ÐĩÐēÐ―ÐūÐđ ÐķÐļÐ·Ð―Ðļ. ÐÐŧÐļŅÐĩÐŧŅÐ―ŅÐĩ ÐąÐūÐŧÐļ ÐŋŅÐļÐēÐūÐīŅŅ К ŅазÐēÐļŅÐļŅ ÐīÐĩÐŋŅÐĩŅŅÐļÐēÐ―ŅŅ ŅÐūŅŅÐūŅÐ―ÐļÐđ.
ÐŅŅÐģÐļО ÐūŅÐŧÐūÐķÐ―ÐĩÐ―ÐļÐĩО ŅŅÐ°Ð―ÐūÐēŅŅŅŅ ÐīÐēÐļÐģаŅÐĩÐŧŅÐ―ŅÐĩ Ð―Ð°ŅŅŅÐĩÐ―ÐļŅ. ÐÐūŅŅÐĩÐŋÐĩÐ―Ð―Ðū ОŅŅŅŅ аŅŅÐūŅÐļŅŅŅŅŅŅ, ŅŅŅŅаÐēŅ ŅÐĩŅŅŅŅ ÐŋÐūÐīÐēÐļÐķÐ―ÐūŅŅŅ. ÐĢ Ð―ÐĩКÐūŅÐūŅŅŅ ÐŋаŅÐļÐĩÐ―ŅÐūÐē ŅазÐēÐļÐēаÐĩŅŅŅ ÐīÐĩŅÐūŅОаŅÐļŅ КÐūÐ―ÐĩŅÐ―ÐūŅŅÐĩÐđ. ÐŅÐū ÐŋŅÐļÐēÐūÐīÐļŅ К ÐļÐ―ÐēаÐŧÐļÐīÐļзаŅÐļÐļ. ÐŅÐūОÐĩ ŅÐūÐģÐū, ÐēÐūÐ·Ð―ÐļКаŅŅ ŅŅŅÐīÐ―ÐūŅŅÐļ Ðē ŅаОÐūÐūÐąŅÐŧŅÐķÐļÐēÐ°Ð―ÐļÐļ.
ÐаŅŅŅÐĩÐ―ÐļŅ ÐēÐĩÐģÐĩŅаŅÐļÐēÐ―ÐūÐđ Ð―ÐĩŅÐēÐ―ÐūÐđ ŅÐļŅŅÐĩОŅ ÐūŅŅаÐķаŅŅŅŅ Ð―Ð° ŅÐūŅŅÐūŅÐ―ÐļÐļ КÐūÐķÐļ Ðļ ŅÐūŅŅÐīÐūÐē. ÐÐūŅÐēÐŧŅŅŅŅŅ ŅŅÐūŅÐļŅÐĩŅКÐļÐĩ ŅзÐēŅ Ðļ заОÐĩÐīÐŧÐĩÐ―Ð―ÐūÐĩ заÐķÐļÐēÐŧÐĩÐ―ÐļÐĩ ŅÐ°Ð―. ÐŅÐū ÐŋÐūÐēŅŅаÐĩŅ ŅÐļŅК ÐļÐ―ŅÐĩКŅÐļÐđ Ðļ ÐūŅÐŧÐūÐķÐ―ÐĩÐ―ÐļÐđ. ÐŅÐļ ŅŅÐķŅÐŧŅŅ ŅÐūŅОаŅ ÐēÐūзОÐūÐķÐ―Ðū ÐŋÐūŅаÐķÐĩÐ―ÐļÐĩ ÐēÐ―ŅŅŅÐĩÐ―Ð―ÐļŅ ÐūŅÐģÐ°Ð―ÐūÐē.
ÐĒаКÐļО ÐūÐąŅазÐūО, ÐūŅÐŧÐūÐķÐ―ÐĩÐ―ÐļŅ ÐīÐĩÐŧаŅŅ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļÐĩ ŅÐūŅÐļаÐŧŅÐ―Ðū Ð·Ð―Ð°ŅÐļОŅО. ÐÐ―Ðū ÐēÐŧÐļŅÐĩŅ Ð―Ðĩ ŅÐūÐŧŅКÐū Ð―Ð° зÐīÐūŅÐūÐēŅÐĩ ÐŋаŅÐļÐĩÐ―Ņа, Ð―Ðū Ðļ Ð―Ð° ÐĩÐģÐū ÐūÐąŅаз ÐķÐļÐ·Ð―Ðļ. ÐÐūŅŅÐūОŅ ŅÐēÐūÐĩÐēŅÐĩОÐĩÐ―Ð―ÐūÐĩ ÐŧÐĩŅÐĩÐ―ÐļÐĩ Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐū ÐīÐŧŅ ÐŋŅÐĩÐīÐūŅÐēŅаŅÐĩÐ―ÐļŅ ŅŅÐķŅÐŧŅŅ ÐŋÐūŅÐŧÐĩÐīŅŅÐēÐļÐđ.
ÐĄÐūŅÐļаÐŧŅÐ―ÐūÐĩ Ð·Ð―Ð°ŅÐĩÐ―ÐļÐĩ
ÐÐūŅŅŅŅаÐēОаŅÐļŅÐĩŅКаŅ ÐŋÐūÐŧÐļÐ―ÐĩÐđŅÐūÐŋаŅÐļŅ â Ð―Ðĩ ŅÐūÐŧŅКÐū ОÐĩÐīÐļŅÐļÐ―ŅКаŅ, Ð―Ðū Ðļ ŅÐūŅÐļаÐŧŅÐ―Ð°Ņ ÐŋŅÐūÐąÐŧÐĩОа. ÐÐ―Ð° ÐūÐģŅÐ°Ð―ÐļŅÐļÐēаÐĩŅ ŅŅŅÐīÐūŅÐŋÐūŅÐūÐąÐ―ÐūŅŅŅ ÐŧŅÐīÐĩÐđ Ðļ ÐŋŅÐļÐēÐūÐīÐļŅ К ÐēŅÐĩОÐĩÐ―Ð―ÐūÐđ ÐļÐŧÐļ ŅŅÐūÐđКÐūÐđ Ð―ÐĩŅŅŅÐīÐūŅÐŋÐūŅÐūÐąÐ―ÐūŅŅÐļ. ÐŅÐūÐąÐĩÐ―Ð―Ðū ŅŅÐķŅÐŧŅО ŅÐēÐŧŅÐĩŅŅŅ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļÐĩ Ņ ÐŧŅÐīÐĩÐđ ŅŅŅÐīÐūŅÐŋÐūŅÐūÐąÐ―ÐūÐģÐū ÐēÐūзŅаŅŅа. ÐŅÐū ÐūŅŅаÐķаÐĩŅŅŅ Ð―Ð° ŅКÐūÐ―ÐūОÐļКÐĩ Ðļ ŅÐūŅÐļаÐŧŅÐ―ÐūÐđ ŅŅÐĩŅÐĩ.
ÐаŅÐļÐĩÐ―ŅŅ Ņ ÐīÐ°Ð―Ð―ŅО ÐīÐļаÐģÐ―ÐūзÐūО Ð―ŅÐķÐīаŅŅŅŅ Ðē ÐīÐŧÐļŅÐĩÐŧŅÐ―ÐūÐđ ОÐĩÐīÐļŅÐļÐ―ŅКÐūÐđ Ðļ ŅÐūŅÐļаÐŧŅÐ―ÐūÐđ ÐŋÐūÐīÐīÐĩŅÐķКÐĩ. ÐО Ð―ÐĩÐūÐąŅ ÐūÐīÐļОа ÐŋÐūОÐūŅŅ Ðē ŅÐĩÐ°ÐąÐļÐŧÐļŅаŅÐļÐļ Ðļ ÐēÐūŅŅŅÐ°Ð―ÐūÐēÐŧÐĩÐ―ÐļÐļ ŅŅŅÐīÐūÐēŅŅ Ð―Ð°ÐēŅКÐūÐē. Ð Ð―ÐĩКÐūŅÐūŅŅŅ ŅÐŧŅŅаŅŅ ŅŅÐĩÐąŅÐĩŅŅŅ ÐŋÐĩŅÐĩÐūÐąŅŅÐĩÐ―ÐļÐĩ ÐļÐŧÐļ ŅОÐĩÐ―Ð° ÐŋŅÐūŅÐĩŅŅÐļÐļ. ÐÐūŅŅÐīаŅŅŅÐēÐĩÐ―Ð―ŅÐĩ ÐŋŅÐūÐģŅаООŅ ŅÐĩÐ°ÐąÐļÐŧÐļŅаŅÐļÐļ ÐļÐģŅаŅŅ ÐēаÐķÐ―ŅŅ ŅÐūÐŧŅ.
ÐĄÐĩОŅÐļ ÐŋаŅÐļÐĩÐ―ŅÐūÐē ŅаКÐķÐĩ ŅŅаÐŧКÐļÐēаŅŅŅŅ Ņ ŅŅŅÐīÐ―ÐūŅŅŅОÐļ. ÐĢŅ ÐūÐī за ÐąÐūÐŧŅÐ―ŅО ŅŅÐĩÐąŅÐĩŅ ÐēŅÐĩОÐĩÐ―Ðļ Ðļ ŅÐĩŅŅŅŅÐūÐē. ÐŅÐū ОÐūÐķÐĩŅ ŅŅÐ°Ð―ÐūÐēÐļŅŅŅŅ ÐŋŅÐļŅÐļÐ―ÐūÐđ ŅŅŅÐĩŅŅа Ņ ÐąÐŧÐļзКÐļŅ ÐŧŅÐīÐĩÐđ. ÐÐūŅŅÐūОŅ ÐŋÐūÐīÐīÐĩŅÐķКа Ð―ŅÐķÐ―Ð° Ð―Ðĩ ŅÐūÐŧŅКÐū ÐŋаŅÐļÐĩÐ―ŅаО, Ð―Ðū Ðļ ÐļŅ ŅÐĩОŅŅО.
ÐĒаКÐļО ÐūÐąŅазÐūО, ÐŋÐūŅŅŅŅаÐēОаŅÐļŅÐĩŅКаŅ ÐŋÐūÐŧÐļÐ―ÐĩÐđŅÐūÐŋаŅÐļŅ ŅŅÐĩÐąŅÐĩŅ ÐēÐ―ÐļÐžÐ°Ð―ÐļŅ Ð―Ð° ŅŅÐūÐēÐ―Ðĩ зÐīŅаÐēÐūÐūŅ ŅÐ°Ð―ÐĩÐ―ÐļŅ Ðļ ŅÐūŅÐļаÐŧŅÐ―ÐūÐđ заŅÐļŅŅ. ÐÐūОÐŋÐŧÐĩКŅÐ―ŅÐđ ÐŋÐūÐīŅ ÐūÐī ÐŋÐūзÐēÐūÐŧŅÐĩŅ ŅÐ―ÐļзÐļŅŅ Ð―ÐĩÐģаŅÐļÐēÐ―ŅÐĩ ÐŋÐūŅÐŧÐĩÐīŅŅÐēÐļŅ.
ÐĄÐūÐēŅÐĩОÐĩÐ―Ð―ŅÐĩ ÐŋÐūÐīŅ ÐūÐīŅ
ÐĄÐūÐēŅÐĩОÐĩÐ―Ð―Ð°Ņ ОÐĩÐīÐļŅÐļÐ―Ð° аКŅÐļÐēÐ―Ðū ŅазÐēÐļÐēаÐĩŅ ОÐĩŅÐūÐīŅ ÐŧÐĩŅÐĩÐ―ÐļŅ ÐŋÐūÐŧÐļÐ―ÐĩÐđŅÐūÐŋаŅÐļÐļ. ÐŅÐŋÐūÐŧŅзŅŅŅŅŅ Ð―ÐūÐēŅÐĩ ŅаŅОаКÐūÐŧÐūÐģÐļŅÐĩŅКÐļÐĩ ÐŋŅÐĩÐŋаŅаŅŅ, Ð―Ð°ÐŋŅаÐēÐŧÐĩÐ―Ð―ŅÐĩ Ð―Ð° ŅŅКÐūŅÐĩÐ―ÐļÐĩ ŅÐĩÐģÐĩÐ―ÐĩŅаŅÐļÐļ Ð―ÐĩŅÐēÐ―ÐūÐđ ŅÐšÐ°Ð―Ðļ. ÐŅÐļОÐĩÐ―ŅŅŅŅŅ ÐļÐ―Ð―ÐūÐēаŅÐļÐūÐ―Ð―ŅÐĩ ŅÐļзÐļÐūŅÐĩŅаÐŋÐĩÐēŅÐļŅÐĩŅКÐļÐĩ ŅÐĩŅ Ð―ÐūÐŧÐūÐģÐļÐļ. ÐŅÐū ÐīÐĩÐŧаÐĩŅ ÐŧÐĩŅÐĩÐ―ÐļÐĩ ÐąÐūÐŧÐĩÐĩ ŅŅŅÐĩКŅÐļÐēÐ―ŅО.
ÐĻÐļŅÐūКÐū ÐļŅÐŋÐūÐŧŅзŅŅŅŅŅ ОŅÐŧŅŅÐļÐīÐļŅŅÐļÐŋÐŧÐļÐ―Ð°ŅÐ―ŅÐĩ ÐŋŅÐūÐģŅаООŅ. Ð ÐļŅ ŅÐūŅŅаÐēÐĩ ŅÐ°ÐąÐūŅаŅŅ Ð―ÐĩÐēŅÐūÐŧÐūÐģÐļ, ŅÐļзÐļÐūŅÐĩŅаÐŋÐĩÐēŅŅ, ŅÐĩÐ°ÐąÐļÐŧÐļŅÐūÐŧÐūÐģÐļ Ðļ ÐŋŅÐļŅ ÐūÐŧÐūÐģÐļ. ÐĒаКÐūÐđ ÐŋÐūÐīŅ ÐūÐī ŅŅÐļŅŅÐēаÐĩŅ ÐēŅÐĩ аŅÐŋÐĩКŅŅ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅ. ÐаŅÐļÐĩÐ―Ņ ÐŋÐūÐŧŅŅаÐĩŅ КÐūОÐŋÐŧÐĩКŅÐ―ŅŅ ÐŋÐūÐīÐīÐĩŅÐķКŅ.
ÐÐūÐŧŅŅÐūÐĩ ÐēÐ―ÐļÐžÐ°Ð―ÐļÐĩ ŅÐīÐĩÐŧŅÐĩŅŅŅ ÐļÐ―ÐīÐļÐēÐļÐīŅаÐŧÐļзаŅÐļÐļ ÐŧÐĩŅÐĩÐ―ÐļŅ. ÐŅÐūÐģŅаООа ŅазŅÐ°ÐąÐ°ŅŅÐēаÐĩŅŅŅ Ņ ŅŅŅŅÐūО ŅŅÐķÐĩŅŅÐļ ŅÐūŅŅÐūŅÐ―ÐļŅ Ðļ ÐŋÐūŅŅÐĩÐąÐ―ÐūŅŅÐĩÐđ ÐŋаŅÐļÐĩÐ―Ņа. ÐŅÐū ÐŋÐūÐēŅŅаÐĩŅ ОÐūŅÐļÐēаŅÐļŅ Ðļ ŅŅŅÐĩКŅÐļÐēÐ―ÐūŅŅŅ ŅÐĩŅаÐŋÐļÐļ. ÐĒаКÐķÐĩ ÐŋŅÐļОÐĩÐ―ŅŅŅŅŅ ŅÐūÐēŅÐĩОÐĩÐ―Ð―ŅÐĩ ОÐĩŅÐūÐīŅ ОÐūÐ―ÐļŅÐūŅÐļÐ―Ðģа ŅÐūŅŅÐūŅÐ―ÐļŅ.
ÐÐ―ÐĩÐīŅÐĩÐ―ÐļÐĩ Ð―ÐūÐēŅŅ ŅÐĩŅ Ð―ÐūÐŧÐūÐģÐļÐđ Ðļ ОÐĩŅÐūÐīÐūÐē ÐŋÐūÐēŅŅаÐĩŅ КаŅÐĩŅŅÐēÐū ÐŋÐūОÐūŅÐļ. ÐŅÐū ÐīаŅŅ ÐŋаŅÐļÐĩÐ―ŅаО ŅÐ°Ð―Ņ Ð―Ð° ÐŋÐūÐŧÐ―ÐūŅÐĩÐ―Ð―ŅŅ ÐķÐļÐ·Ð―Ņ ÐīаÐķÐĩ ÐŋŅÐļ ŅŅÐķŅÐŧŅŅ ÐŋÐūÐēŅÐĩÐķÐīÐĩÐ―ÐļŅŅ . ÐŅÐīŅŅÐĩÐĩ ÐŧÐĩŅÐĩÐ―ÐļŅ ŅÐēŅÐ·Ð°Ð―Ðū Ņ ŅазÐēÐļŅÐļÐĩО ŅÐĩÐģÐĩÐ―ÐĩŅаŅÐļÐēÐ―ÐūÐđ ОÐĩÐīÐļŅÐļÐ―Ņ.

ÐÐūŅÐĩОŅ ÐūÐąŅаŅаŅŅŅŅ Ðē КÐŧÐļÐ―ÐļКŅ ÂŦÐÐļÐ·Ð―Ņ-ÐÐŋÐūŅаÂŧ
ÐаŅÐļÐĩÐ―ŅŅ ÐēŅÐąÐļŅаŅŅ КÐŧÐļÐ―ÐļКŅ ÂŦÐÐļÐ·Ð―Ņ-ÐÐŋÐūŅаÂŧ, ÐŋÐūŅÐūОŅ ŅŅÐū зÐīÐĩŅŅ ÐŋŅÐļОÐĩÐ―ŅÐĩŅŅŅ КÐūОÐŋÐŧÐĩКŅÐ―ŅÐđ ÐŋÐūÐīŅ ÐūÐī К ÐŧÐĩŅÐĩÐ―ÐļŅ ÐŋÐūŅŅŅŅаÐēОаŅÐļŅÐĩŅКÐūÐđ ÐŋÐūÐŧÐļÐ―ÐĩÐđŅÐūÐŋаŅÐļÐļ. ÐÐŋŅŅÐ―ŅÐĩ ÐēŅаŅÐļ ÐļŅÐŋÐūÐŧŅзŅŅŅ ŅÐūÐēŅÐĩОÐĩÐ―Ð―ŅÐĩ ОÐĩŅÐūÐīŅ ÐīÐļаÐģÐ―ÐūŅŅÐļКÐļ Ðļ ŅÐĩŅаÐŋÐļÐļ. ÐÐ―ÐīÐļÐēÐļÐīŅаÐŧŅÐ―ŅÐĩ ÐŋŅÐūÐģŅаООŅ ŅÐĩÐ°ÐąÐļÐŧÐļŅаŅÐļÐļ ÐŋÐūОÐūÐģаŅŅ ÐēÐūŅŅŅÐ°Ð―ÐūÐēÐļŅŅ ÐīÐēÐļÐģаŅÐĩÐŧŅÐ―ŅŅ аКŅÐļÐēÐ―ÐūŅŅŅ Ðļ ŅÐ―ÐļзÐļŅŅ ÐąÐūÐŧÐĩÐēÐūÐđ ŅÐļÐ―ÐīŅÐūО.
ÐÐŧÐļÐ―ÐļКа ŅаŅÐŋÐūÐŧаÐģаÐĩŅ Ð―ÐūÐēÐĩÐđŅÐļО ÐūÐąÐūŅŅÐīÐūÐēÐ°Ð―ÐļÐĩО Ðļ ŅÐļŅÐūКÐļО ŅÐŋÐĩКŅŅÐūО ŅÐļзÐļÐūŅÐĩŅаÐŋÐĩÐēŅÐļŅÐĩŅКÐļŅ ÐŋŅÐūŅÐĩÐīŅŅ. Ð ŅÐ°ÐąÐūŅÐĩ ÐļŅÐŋÐūÐŧŅзŅÐĩŅŅŅ ОŅÐŧŅŅÐļÐīÐļŅŅÐļÐŋÐŧÐļÐ―Ð°ŅÐ―ŅÐđ ÐŋÐūÐīŅ ÐūÐī, ÐūÐąŅÐĩÐīÐļÐ―ŅŅŅÐļÐđ ŅÐŋÐĩŅÐļаÐŧÐļŅŅÐūÐē ŅÐ°Ð·Ð―ŅŅ Ð―Ð°ÐŋŅаÐēÐŧÐĩÐ―ÐļÐđ. ÐŅÐū ÐŋÐūзÐēÐūÐŧŅÐĩŅ ОаКŅÐļОаÐŧŅÐ―Ðū ŅŅŅÐĩКŅÐļÐēÐ―Ðū ÐēÐūзÐīÐĩÐđŅŅÐēÐūÐēаŅŅ Ð―Ð° ÐąÐūÐŧÐĩÐ·Ð―Ņ.
ÐаÐķÐ―ŅО ÐŋŅÐĩÐļОŅŅÐĩŅŅÐēÐūО ŅÐēÐŧŅÐĩŅŅŅ ÐēÐ―ÐļОаŅÐĩÐŧŅÐ―ÐūÐĩ ÐūŅÐ―ÐūŅÐĩÐ―ÐļÐĩ К КаÐķÐīÐūОŅ ÐŋаŅÐļÐĩÐ―ŅŅ. ÐÐīÐĩŅŅ ŅŅÐļŅŅÐēаŅŅŅŅ ÐēŅÐĩ ÐūŅÐūÐąÐĩÐ―Ð―ÐūŅŅÐļ ŅÐūŅŅÐūŅÐ―ÐļŅ, ŅÐūÐŋŅŅŅŅÐēŅŅŅÐļÐĩ ÐąÐūÐŧÐĩÐ·Ð―Ðļ Ðļ ÐūÐąŅаз ÐķÐļÐ·Ð―Ðļ. ÐĒаКÐūÐđ ÐŋÐūÐīŅ ÐūÐī ÐūÐąÐĩŅÐŋÐĩŅÐļÐēаÐĩŅ ÐēŅŅÐūКÐļÐđ ŅŅÐūÐēÐĩÐ―Ņ ÐīÐūÐēÐĩŅÐļŅ Ðļ ÐŋÐūÐŧÐūÐķÐļŅÐĩÐŧŅÐ―ŅÐĩ ŅÐĩзŅÐŧŅŅаŅŅ ÐŧÐĩŅÐĩÐ―ÐļŅ.
ÐÐąŅаŅÐĩÐ―ÐļÐĩ Ðē КÐŧÐļÐ―ÐļКŅ ÂŦÐÐļÐ·Ð―Ņ-ÐÐŋÐūŅаÂŧ â ŅŅÐū ÐēÐūзОÐūÐķÐ―ÐūŅŅŅ ÐŋÐūÐŧŅŅÐļŅŅ КÐēаÐŧÐļŅÐļŅÐļŅÐūÐēÐ°Ð―Ð―ŅŅ ÐŋÐūОÐūŅŅ, ŅÐŧŅŅŅÐļŅŅ КаŅÐĩŅŅÐēÐū ÐķÐļÐ·Ð―Ðļ Ðļ ÐēÐĩŅÐ―ŅŅŅŅŅ К аКŅÐļÐēÐ―ÐūÐđ ÐīÐĩŅŅÐĩÐŧŅÐ―ÐūŅŅÐļ.
ÐÐūŅÐĩОŅ ÐēŅÐąÐļŅаŅŅ Ð―Ð°Ņ?

ÐÐūÐŋŅÐūŅ-ÐūŅÐēÐĩŅ
ÐĄŅаŅŅÐļ
ÐŅзŅÐēŅ
ÐÐĩŅŅÐūÐ―Ð°ÐŧŅÐ―ŅÐĩ ÐŋŅÐĩÐīÐŧÐūÐķÐĩÐ―ÐļŅ ÐīÐŧŅ ÐēаŅ
ÐĢŅÐŧŅÐģÐļ Ð―Ð°ŅÐĩÐđ КÐŧÐļÐ―ÐļКÐļ


ÐаŅÐēКа ÐŋŅÐļÐ―ŅŅа
ÐÐīŅÐĩŅ КÐŧÐļÐ―ÐļКÐļ
ÐĄÐą â ÐŅ Ņ 9:00 ÐīÐū 19:00
ÐĄÐą â ÐŅ Ņ 9:00 ÐīÐū 19:00








 Ðģ. ÐКаŅÐĩŅÐļÐ―ÐąŅŅÐģ ŅÐŧ. ÐŪÐŧÐļŅŅа ÐĪŅŅÐļКа, 11
Ðģ. ÐКаŅÐĩŅÐļÐ―ÐąŅŅÐģ ŅÐŧ. ÐŪÐŧÐļŅŅа ÐĪŅŅÐļКа, 11