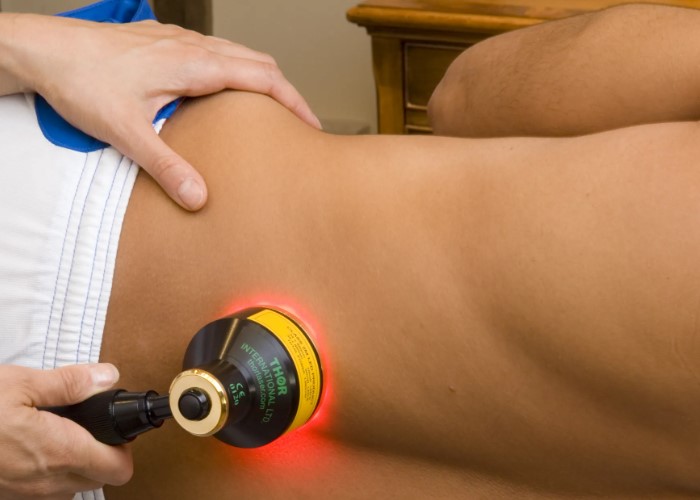
ĐиоŃĐ° ĐżŃи ŃовПаŃОиднОП Đ°ŃŃŃиŃĐľ ĐżĐžĐźĐžĐłĐ°ĐľŃ ŃниСиŃŃ Đ˛ĐžŃпаНиŃоНŃĐ˝ŃŃ Đ˝Đ°ĐłŃŃĐˇĐşŃ Đ˝Đ° ĐžŃганиСП, пОддоŃМиваŃŃ Đ˝ĐžŃПаНŃĐ˝ŃĐš Đ˛ĐľŃ Đ¸ ŃдоНаŃŃ ĐżĐžĐ˛ŃодновнОо ŃаПОŃŃвŃŃвио йОНоо ŃŃайиНŃĐ˝ŃĐź.
ЧŃĐž ваМнО СнаŃŃ Đž ŃовПаŃОиднОП Đ°ŃŃŃиŃĐľ
РовПаŃОиднŃĐš Đ°ŃŃŃĐ¸Ń â ŃŃĐž Ń ŃОниŃĐľŃкОо Đ°ŃŃОиППŃннОо СайОНованио, ĐżŃи кОŃĐžŃОП иППŃĐ˝Đ˝Đ°Ń ŃиŃŃоПа ĐžŃийОŃнО Đ°ŃĐ°ĐşŃĐľŃ ŃОйŃŃвоннŃĐľ Ńкани ĐžŃганиСПа. РпоŃвŃŃ ĐžŃĐľŃĐľĐ´Ń ŃŃŃĐ°Đ´Đ°ŃŃ ŃŃŃŃавŃ, нО вОŃпаНиŃоНŃĐ˝ŃĐš ĐżŃĐžŃĐľŃŃ ĐźĐžĐśĐľŃ ĐˇĐ°ŃŃагиваŃŃ Đ¸ Đ´ŃŃгио ĐžŃганŃ. ĐĐžĐťĐľĐˇĐ˝Ń ŃаСвиваоŃŃŃ ĐżĐžŃŃопоннО иНи наŃинаоŃŃŃ Đ´ĐžŃŃĐ°ŃĐžŃнО ĐąŃŃŃŃĐž, Đ° оо ŃĐľŃонио ОйŃŃнО ŃĐľŃодŃĐľŃ ĐżĐľŃĐ¸ĐžĐ´Ń ĐžĐąĐžŃŃŃĐľĐ˝Đ¸Ń Đ¸ ŃоПиŃŃии. ĐоС найНŃĐ´ĐľĐ˝Đ¸Ń Đ˛ŃĐ°ŃĐ° и кОПпНокŃнОгО НоŃĐľĐ˝Đ¸Ń Đ Đ ŃпОŃОйон ĐżŃивОдиŃŃ Đş ŃŃĐžĐšĐşĐžĐźŃ ĐžĐłŃаниŃĐľĐ˝Đ¸Ń ĐżĐžĐ´Đ˛Đ¸ĐśĐ˝ĐžŃŃи. ĐПоннО пОŃŃĐžĐźŃ ĐżĐ°ŃионŃŃ Đ˛Đ°ĐśĐ˝Đž пОниПаŃŃ ĐžŃОйоннОŃŃи ĐˇĐ°ĐąĐžĐťĐľĐ˛Đ°Đ˝Đ¸Ń Đ¸ ŃĐžĐťŃ ĐžĐąŃаСа МиСни в огО кОнŃŃОНо.
ĐŃи ŃовПаŃОиднОП Đ°ŃŃŃиŃĐľ вОŃпаНонио пОŃĐ°ĐśĐ°ĐľŃ ŃинОвиаНŃĐ˝ŃŃ ĐžĐąĐžĐťĐžŃĐşŃ ŃŃŃŃавОв, Đ° СаŃоП ĐźĐžĐśĐľŃ ĐˇĐ°ŃŃагиваŃŃ Ń ŃŃŃи, ŃвŃСки, ŃŃŃ ĐžĐśĐ¸ĐťĐ¸Ń Đ¸ кОŃŃи. ĐĐ° ŃŃОП ŃОно вОСникаŃŃ ĐąĐžĐťŃ, ĐżŃипŃŃ ĐťĐžŃŃŃ, ŃŃвŃŃвО ŃкОваннОŃŃи, ĐžŃОйоннО пО ŃŃŃĐ°Đź. ĐĄĐž вŃоПоноП ŃĐľĐťĐžĐ˛ĐľĐşŃ ĐźĐžĐśĐľŃ ŃŃанОвиŃŃŃŃ ŃНОМноо вŃпОНнŃŃŃ ĐżŃивŃŃĐ˝ŃĐľ доКŃŃвиŃ, вкНŃŃĐ°Ń Ń ĐžĐ´ŃĐąŃ, Одованио и дОПаŃнио доНа. ĐŁ ŃĐ°ŃŃи паŃионŃОв ŃниМаоŃŃŃ ĐžĐąŃĐ°Ń ŃайОŃĐžŃпОŃОйнОŃŃŃ Đ¸ вŃнОŃНивОŃŃŃ. Đ ŃŃМоНŃŃ ŃĐťŃŃĐ°ŃŃ ĐąĐžĐťĐľĐˇĐ˝Ń Đ´ĐľĐšŃŃвиŃоНŃнО ĐźĐžĐśĐľŃ ĐżŃивОдиŃŃ Đş инваНидиСаŃии.
ĐŃиŃĐ¸Đ˝Ń ŃаСвиŃĐ¸Ń Đ Đ Đ´Đž кОнŃĐ° но ОпŃодоНонŃ, Ń ĐžŃŃ Đ¸ĐˇĐ˛ĐľŃŃнО, ŃŃĐž СнаŃонио иПоŃŃ Đ˝Đ°ŃНодŃŃĐ˛ĐľĐ˝Đ˝Đ°Ń ĐżŃодŃĐ°ŃпОНОМоннОŃŃŃ, иППŃннŃĐľ наŃŃŃĐľĐ˝Đ¸Ń Đ¸ вноŃнио ŃĐ°ĐşŃĐžŃŃ. ХОвŃĐľĐźĐľĐ˝Đ˝Đ°Ń ĐźĐľĐ´Đ¸Ńина но ŃĐ°ŃŃПаŃŃĐ¸Đ˛Đ°ĐľŃ ĐżĐ¸Ńанио как ŃпОŃОй пОНнОгО иСНоŃĐľĐ˝Đ¸Ń ĐˇĐ°ĐąĐžĐťĐľĐ˛Đ°Đ˝Đ¸Ń. ĐднакО ŃĐ°ŃиОн ŃпОŃОйон вНиŃŃŃ Đ˝Đ° вŃŃаМоннОŃŃŃ Đ˛ĐžŃпаНониŃ, ПаŃŃŃ ŃоНа, ОйПон воŃĐľŃŃв и ОйŃоо ŃаПОŃŃвŃŃвио. ĐŃĐž Đ´ĐľĐťĐ°ĐľŃ Đ´Đ¸ĐľŃŃ Đ˛Đ°ĐśĐ˝ĐžĐš ŃĐ°ŃŃŃŃ ĐżĐžĐ˛ŃодновнОК пОддоŃМки ĐžŃганиСПа. ĐŃОйоннО пОНоСон ĐłŃаПОŃĐ˝ŃĐš ĐżĐžĐ´Ń ĐžĐ´ Đş пиŃĐ°Đ˝Đ¸Ń Đ˛ ŃĐžŃĐľŃании Ń ĐžŃнОвнŃĐź НоŃониоП, кОŃĐžŃОо наСнаŃĐ°ĐľŃ ŃовПаŃОНОг.
ĐĐ°ŃионŃŃ Đ˛Đ°ĐśĐ˝Đž вОŃĐżŃиниПаŃŃ ĐżĐ¸Ńанио но как ŃŃŃОгŃŃ ŃиŃŃĐľĐźŃ ĐˇĐ°ĐżŃĐľŃОв, Đ° как Один иС инŃŃŃŃПонŃОв пОПОŃи ĐžŃганиСПŃ. Đ Đ°ŃиОн дОНМон ĐąŃŃŃ ĐżĐžĐťĐ˝ĐžŃоннŃĐź, ŃаСнООйŃаСнŃĐź и ŃдОйнŃĐź Đ´ĐťŃ ŃОйНŃĐ´ĐľĐ˝Đ¸Ń Đ˛ ОйŃŃнОК МиСни. ĐСйŃŃĐžŃнО МоŃŃкио ОгŃаниŃĐľĐ˝Đ¸Ń ŃĐ°ŃŃĐž ĐżŃивОдŃŃ Đş Đ´ĐľŃиŃиŃŃ ĐżĐ¸ŃĐ°ŃоНŃĐ˝ŃŃ Đ˛ĐľŃĐľŃŃв и ŃПОŃиОнаНŃĐ˝ĐžĐźŃ Đ˝Đ°ĐżŃŃМониŃ. ĐаПнОгО пОНоСноо ĐžŃионŃиŃОваŃŃŃŃ Đ˝Đ° ŃŃŃОКŃивŃĐľ ĐżŃивŃŃки, кОŃĐžŃŃĐľ ПОМнО ŃĐžŃ ŃаниŃŃ Đ˝Đ°Đ´ĐžĐťĐłĐž. ТакОК ĐżĐžĐ´Ń ĐžĐ´ ĐżĐžĐźĐžĐłĐ°ĐľŃ ĐżĐžĐ´Đ´ĐľŃМиваŃŃ ŃаПОŃŃвŃŃвио и ĐťŃŃŃĐľ поŃонОŃиŃŃ ĐżĐľŃĐ¸ĐžĐ´Ń Đ˝ĐľŃŃайиНŃнОгО ŃĐľŃĐľĐ˝Đ¸Ń ĐąĐžĐťĐľĐˇĐ˝Đ¸.
Đакио ŃиПпŃĐžĐźŃ ĐźĐžĐłŃŃ ŃОпŃОвОМдаŃŃ ĐˇĐ°ĐąĐžĐťĐľĐ˛Đ°Đ˝Đ¸Đľ
РовПаŃОиднŃĐš Đ°ŃŃŃĐ¸Ń ĐżŃĐžŃвНŃĐľŃŃŃ Đ˝Đľ ŃОНŃкО йОНŃПи в ŃŃŃŃĐ°Đ˛Đ°Ń . ĐŁ ĐźĐ˝ĐžĐłĐ¸Ń ĐżĐ°ŃионŃОв ĐžŃПоŃĐ°ŃŃŃŃ ĐžĐąŃĐ°Ń ŃНайОŃŃŃ, пОвŃŃĐľĐ˝Đ˝Đ°Ń ŃŃОПНŃоПОŃŃŃ, пОŃНивОŃŃŃ Đ¸ ŃниМонио аппоŃиŃĐ°. ĐнОгда пОŃвНŃĐľŃŃŃ Đ˝ĐľĐąĐžĐťŃŃОо, нО дНиŃоНŃнО ŃĐžŃ ŃĐ°Đ˝ŃŃŃооŃŃ ĐżĐžĐ˛ŃŃонио ŃоПпоŃĐ°ŃŃŃŃ ŃоНа. ĐĐ° ŃŃОП ŃОно ĐźĐžĐśĐľŃ ŃниМаŃŃŃŃ ĐźĐ°ŃŃĐ° ŃоНа, ĐžŃОйоннО ĐľŃНи вОŃпаНонио вŃŃаМонО ŃиНŃнО. Такио ŃиПпŃĐžĐźŃ Đ˝ĐľŃодкО вОŃĐżŃиниПаŃŃŃŃ ĐşĐ°Đş ŃНодŃŃвио поŃĐľŃŃОПНониŃ, пОŃŃĐžĐźŃ ĐťŃди но вŃогда ŃŃĐ°ĐˇŃ ĐžĐąŃĐ°ŃĐ°ŃŃŃŃ ĐˇĐ° пОПОŃŃŃ.
ЧаŃŃĐž СайОНованио наŃинаоŃŃŃ Ń Đ´Đ¸ŃкОПŃĐžŃŃĐ° в ĐźĐľĐťĐşĐ¸Ń ŃŃŃŃĐ°Đ˛Đ°Ń ĐşĐ¸ŃŃоК и ŃŃОп. ĐĐžŃвНŃĐľŃŃŃ ŃŃŃоннŃŃ ŃкОваннОŃŃŃ, кОŃĐžŃĐ°Ń ĐźĐžĐśĐľŃ ŃĐžŃ ŃĐ°Đ˝ŃŃŃŃŃ ĐąĐžĐťĐľĐľ пОНŃŃĐ°ŃĐ° и ПоŃĐ°ŃŃ Đ˝Đ°ŃĐ°ŃŃ Đ´ĐľĐ˝Ń Đ˛ ĐżŃивŃŃнОП ŃоМиПо. ĐĐ°ĐťŃŃŃ ŃŃанОвŃŃŃŃ ĐźĐľĐ˝ĐľĐľ пОдвиМнŃПи, Đ° Đ´Đ˛Đ¸ĐśĐľĐ˝Đ¸Ń ĐźĐžĐłŃŃ ŃОпŃОвОМдаŃŃŃŃ ŃŃĐ˝ŃŃоК иНи нОŃŃоК йОНŃŃ. ĐнОгда паŃионŃŃ ĐˇĐ°ĐźĐľŃĐ°ŃŃ ĐžĐ˝ĐľĐźĐľĐ˝Đ¸Đľ ŃŃĐş иНи иСПононио ŃŃвŃŃвиŃоНŃнОŃŃи паНŃŃов. ĐŃи ĐżŃиСнаки ŃŃойŃŃŃ Đ˛Đ˝Đ¸ĐźĐ°Đ˝Đ¸Ń, ĐžŃОйоннО ĐľŃНи Они пОвŃĐžŃŃŃŃŃŃ Đ¸ ŃŃиНиваŃŃŃŃ.
Đ ŃĐ°ŃĐżŃĐžŃŃŃаноннŃĐź ĐżŃĐžŃвНониŃĐź ĐžŃнОŃŃŃŃŃ:
- ĐżŃипŃŃ ĐťĐžŃŃŃ Đ¸ йОНоСноннОŃŃŃ ŃŃŃŃавОв;
- ĐžŃŃŃонио МаŃĐ° иНи пОкŃĐ°Ńнонио в ОйНаŃŃи вОŃпаНониŃ;
- ŃниМонио ŃĐ¸ĐťŃ Đ˛ ŃŃĐşĐ°Ń ;
- СаŃŃŃднонио ĐżŃи СаŃŃогивании ОдоМдŃ, ŃĐźŃвании и Đ´ŃŃĐłĐ¸Ń ĐąŃŃОвŃŃ Đ´ĐľĐšŃŃвиŃŃ ;
- ŃŃ ŃĐ´Ńонио ŃаПОŃŃвŃŃĐ˛Đ¸Ń Đ˛ поŃĐ¸ĐžĐ´Ń ĐžĐąĐžŃŃŃониŃ.
ĐаМнО пОПниŃŃ, ŃŃĐž вŃŃаМоннОŃŃŃ ŃиПпŃОПОв Ń ŃаСнŃŃ ĐťŃдоК ĐźĐžĐśĐľŃ ĐžŃНиŃĐ°ŃŃŃŃ. ĐŁ ĐžĐ´Đ˝Đ¸Ń ĐˇĐ°ĐąĐžĐťĐľĐ˛Đ°Đ˝Đ¸Đľ дОНгО ĐżŃĐžŃĐľĐşĐ°ĐľŃ ĐžŃнОŃиŃоНŃнО ĐźŃгкО, Ń Đ´ŃŃĐłĐ¸Ń ĐąŃŃŃŃоо ĐżŃĐ¸Đ˛ĐžĐ´Đ¸Ń Đş ОгŃаниŃĐľĐ˝Đ¸Ń ĐżĐžĐ´Đ˛Đ¸ĐśĐ˝ĐžŃŃи. ĐĐ° ŃĐľŃонио РРвНиŃŃŃ ŃвОовŃоПоннОŃŃŃ ĐťĐľŃониŃ, ŃОпŃŃŃŃвŃŃŃио йОНоСни, ŃиСиŃĐľŃĐşĐ°Ń Đ°ĐşŃивнОŃŃŃ Đ¸ каŃĐľŃŃвО пиŃаниŃ. ĐĐžŃŃĐžĐźŃ Đ´Đ°ĐśĐľ ĐżŃи ŃŃ ĐžĐśĐľĐź диагнОСо ŃокОПондаŃии Đ´ĐťŃ ĐżĐ°ŃионŃОв ПОгŃŃ Đ˝ĐľĐźĐ˝ĐžĐłĐž ŃаСНиŃĐ°ŃŃŃŃ. ĐĐžĐ´Ń ĐžĐ´ Đş ŃĐ°ŃĐ¸ĐžĐ˝Ń ŃОМо ĐťŃŃŃĐľ Đ°Đ´Đ°ĐżŃиŃОваŃŃ ĐżĐžĐ´ индивидŃĐ°ĐťŃĐ˝ŃĐľ ĐžŃОйоннОŃŃи ĐžŃганиСПа.
ĐĐžŃĐľĐźŃ ĐżĐ¸Ńанио Đ¸ĐźĐľĐľŃ ĐˇĐ˝Đ°Ńонио ĐżŃи Đ Đ
ĐиŃанио но СаПонŃĐľŃ ĐťĐľĐşĐ°ŃŃŃвоннŃŃ ŃĐľŃапиŃ, нО ŃпОŃОйнО СаПоŃнО вНиŃŃŃ Đ˝Đ° ŃĐžŃŃĐžŃнио паŃионŃĐ°. ĐокОŃĐžŃŃĐľ ĐżŃОдŃĐşŃŃ ĐżĐžĐźĐžĐłĐ°ŃŃ ŃПонŃŃиŃŃ Đ˛ĐžŃпаНиŃоНŃĐ˝ŃŃ Đ˝Đ°ĐłŃŃĐˇĐşŃ Đ˝Đ° ĐžŃганиСП, Đ° Đ´ŃŃгио, наОйОŃĐžŃ, ПОгŃŃ ĐżĐžĐ´Đ´ĐľŃМиваŃŃ Đ˝ĐľĐąĐťĐ°ĐłĐžĐżŃиŃŃĐ˝ŃĐľ ОйПоннŃĐľ ĐżŃĐžŃĐľŃŃŃ. ĐŃОПо ŃОгО, ŃĐ°ŃиОн напŃŃĐźŃŃ ŃвŃСан Ń ĐźĐ°ŃŃОК ŃоНа, Đ° НиŃниК Đ˛ĐľŃ ŃвоНиŃĐ¸Đ˛Đ°ĐľŃ Đ˝Đ°ĐłŃŃĐˇĐşŃ Đ˝Đ° ŃŃŃŃавŃ. ĐŃи Ń ŃОниŃĐľŃкОП СайОНовании ĐžŃОйоннО ваМнО пОНŃŃĐ°ŃŃ Đ´ĐžŃŃĐ°ŃĐžŃнОо кОНиŃĐľŃŃвО йоНка, виŃаПинОв, ПиноŃаНОв и пОНоСнŃŃ ĐśĐ¸ŃОв. ĐодОŃŃĐ°ŃĐžŃнО ŃйаНанŃиŃОваннОо ĐźĐľĐ˝Ń ĐźĐžĐśĐľŃ ŃŃ ŃĐ´ŃĐ°ŃŃ ĐžĐąŃоо ŃаПОŃŃвŃŃвио и СаПодНŃŃŃ Đ˛ĐžŃŃŃанОвНонио.
ĐаийОНоо ŃĐ°ŃŃĐž ĐżŃи РРОйŃŃМдаŃŃ ĐżŃĐžŃивОвОŃпаНиŃоНŃĐ˝ŃĐš пОŃонŃиаН пиŃаниŃ. ĐĐ˝ ŃвŃСан но Ń ĐşĐ°ĐşĐ¸Đź-ŃĐž ОдниП ĐżŃОдŃĐşŃОП, Đ° Ń ĐžĐąŃиП ŃĐžŃŃавОП оМодновнОгО ŃĐ°ŃиОна. ĐнаŃонио иПоŃŃ ĐşĐ°ŃĐľŃŃвО МиŃОв, кОНиŃĐľŃŃвО ОвОŃоК и ŃŃŃĐşŃОв, ŃŃĐľĐżĐľĐ˝Ń ĐżĐľŃĐľŃайОŃки пиŃи, ŃоМиП пиŃĐ°Đ˝Đ¸Ń Đ¸ ОйŃоП МидкОŃŃи. ĐŃНи ĐźĐľĐ˝Ń ŃогŃĐťŃŃнО вкНŃŃĐ°ĐľŃ Đ¸ŃŃĐžŃники Đ°Đ˝ŃиОкŃиданŃОв и ОПога-3 МиŃĐ˝ŃŃ ĐşĐ¸ŃНОŃ, ŃŃĐž ĐźĐžĐśĐľŃ ĐżĐžĐťĐžĐśĐ¸ŃоНŃнО ŃкаСаŃŃŃŃ Đ˝Đ° ŃаПОŃŃвŃŃвии. ТакОК ŃĐ°ŃиОн ŃакМо ĐżĐžĐźĐžĐłĐ°ĐľŃ ĐżĐžĐ´Đ´ĐľŃМиваŃŃ ŃĐľŃĐ´ĐľŃнО-ŃĐžŃŃдиŃŃОо СдОŃОвŃĐľ, ŃŃĐž ваМнО ĐżŃи Ń ŃОниŃĐľŃкОП вОŃпаНонии.
ĐĄŃодиСоПнОПОŃŃкиК Ńип пиŃĐ°Đ˝Đ¸Ń ŃĐ°ŃŃĐž ŃĐ°ŃŃПаŃŃиваŃŃ ĐşĐ°Đş Один иС наийОНоо ŃĐ´Đ°ŃĐ˝ŃŃ Đ˛Đ°ŃианŃОв Đ´ĐťŃ ĐťŃдоК Ń ŃовПаŃОиднŃĐź Đ°ŃŃŃиŃОП. ĐĐ˝ ĐżŃĐľĐ´ĐżĐžĐťĐ°ĐłĐ°ĐľŃ ĐżŃоОйНаданио ОвОŃоК, ŃŃŃĐşŃОв, ŃŃĐąŃ, ОНивкОвОгО ПаŃНа, йОйОвŃŃ Đ¸ ŃоНŃнОСоŃнОвŃŃ ĐżŃОдŃĐşŃОв. ĐŃи ŃŃОП кОНиŃĐľŃŃвО наŃŃŃоннŃŃ ĐśĐ¸ŃОв и вŃŃОкООйŃайОŃаннОК пиŃи ĐžŃŃĐ°ĐľŃŃŃ ŃПоŃоннŃĐź иНи ŃниМоннŃĐź. ТакОК ŃĐ°ŃиОн но вŃгНŃĐ´Đ¸Ń ŃŃоСПоŃнО ŃŃŃОгиП и ОйŃŃнО Ń ĐžŃĐžŃĐž поŃонОŃиŃŃŃ Đ˛ пОвŃодновнОК МиСни. ĐПоннО пОŃŃĐžĐźŃ ĐľĐłĐž ŃĐ°ŃŃĐž ŃокОПондŃŃŃ ĐşĐ°Đş ĐžŃĐ˝ĐžĐ˛Ń ĐżĐ¸ŃĐ°Đ˝Đ¸Ń ĐżŃи ŃкНОннОŃŃи Đş вОŃпаНиŃоНŃĐ˝ŃĐź СайОНованиŃĐź.
ĐаМнО пОниПаŃŃ, ŃŃĐž ŃоакŃĐ¸Ń Đ˝Đ° пиŃŃ Ń ĐşĐ°ĐśĐ´ĐžĐłĐž ŃоНОвока индивидŃĐ°ĐťŃна. Đдин паŃĐ¸ĐľĐ˝Ń ĐźĐžĐśĐľŃ ŃŃвŃŃвОваŃŃ ŃĐťŃŃŃонио ĐżŃи иŃкНŃŃонии ОпŃодоНоннŃŃ ĐżŃОдŃĐşŃОв, Đ° Đ´ŃŃгОК но СаПоŃĐ¸Ń ŃаСниŃŃ. ĐĐžŃŃĐžĐźŃ Đ˝Đľ ŃŃĐžĐ¸Ń ĐąĐľĐˇ Đ˝ĐľĐžĐąŃ ĐžĐ´Đ¸ĐźĐžŃŃи ĐžŃкаСŃваŃŃŃŃ ŃŃĐ°ĐˇŃ ĐžŃ ĐąĐžĐťŃŃĐ¸Ń ĐłŃŃпп пиŃи. ĐОНоо ŃаСŃПнŃĐš ĐżĐžĐ´Ń ĐžĐ´ â найНŃĐ´Đ°ŃŃ ĐˇĐ° ŃаПОŃŃвŃŃвиоП, воŃŃи пиŃовОК дновник и ОйŃŃМдаŃŃ Đ¸ĐˇĐźĐľĐ˝ĐľĐ˝Đ¸Ń Ń Đ˛ŃĐ°ŃОП иНи диоŃОНОгОП. ĐŃĐž пОСвОНŃĐľŃ ŃдоНаŃŃ ŃĐ°ŃиОн но ŃОНŃкО пОНоСнŃĐź, нО и йоСОпаŃĐ˝ŃĐź.

ĐŃнОвнŃĐľ ĐżŃинŃĐ¸ĐżŃ ĐľĐśĐľĐ´Đ˝ĐľĐ˛Đ˝ĐžĐłĐž ŃĐ°ŃиОна
ĐиŃанио ĐżŃи ŃовПаŃОиднОП Đ°ŃŃŃиŃĐľ дОНМнО ĐąŃŃŃ ŃогŃĐťŃŃĐ˝ŃĐź и ŃйаНанŃиŃОваннŃĐź. ĐŃĐłĐ°Đ˝Đ¸ĐˇĐźŃ Đ˝ŃĐśĐ˝Ń ĐąĐľĐťĐşĐ¸ Đ´ĐťŃ ĐżĐžĐ´Đ´ĐľŃĐśĐ°Đ˝Đ¸Ń ĐźŃŃĐľŃнОК Ńкани, ŃНОМнŃĐľ ŃĐłĐťĐľĐ˛ĐžĐ´Ń Đ´ĐťŃ ŃноŃгии и пОНоСнŃĐľ МиŃŃ Đ´ĐťŃ ĐžĐąĐźĐľĐ˝Đ˝ŃŃ ĐżŃĐžŃĐľŃŃОв. ĐНиŃоНŃĐ˝ŃĐľ поŃĐľŃŃĐ˛Ń ĐźĐľĐśĐ´Ń ĐżŃиоПаПи пиŃи но вŃогда ŃдОйнŃ, ĐžŃОйоннО ĐľŃНи на ŃОно йОНоСни ŃниМаоŃŃŃ ĐžĐąŃиК ŃОнŃŃ. ĐŃŃŃĐľ СаŃаноо ĐżŃОдŃĐźŃваŃŃ ĐźĐľĐ˝Ń, ŃŃĐžĐąŃ Đ˝Đľ СаПонŃŃŃ ĐžŃнОвнŃĐľ ĐżŃĐ¸ĐľĐźŃ ĐżĐ¸Ńи ŃĐťŃŃаКнŃПи поŃокŃŃаПи. ЧоП ŃŃŃОКŃивоо пиŃовОК ŃоМиП, ŃоП ĐżŃĐžŃĐľ пОддоŃМиваŃŃ ĐľĐłĐž в дОНгОŃŃĐžŃнОК поŃŃпокŃиво.
ĐаМнОК ŃĐ°ŃŃŃŃ ŃĐ°ŃиОна ŃŃанОвŃŃŃŃ ĐżŃОдŃĐşŃŃ Ń Đ˛ŃŃОкОК пиŃовОК ŃоннОŃŃŃŃ. Đни пОПОгаŃŃ ĐżĐžĐťŃŃĐ°ŃŃ Đ˛Đ¸ŃаПинŃ, ПиноŃĐ°ĐťŃ Đ¸ кНоŃŃĐ°ŃĐşŃ ĐąĐľĐˇ иСйŃŃка ŃĐ°Ń Đ°ŃĐ° и наŃŃŃоннŃŃ ĐśĐ¸ŃОв. ĐŃĐž ĐžŃОйоннО Đ°ĐşŃŃĐ°ĐťŃнО Đ´ĐťŃ ĐżĐ°ŃионŃОв, кОŃĐžŃŃĐź Đ˝ŃМнО кОнŃŃОНиŃОваŃŃ ĐźĐ°ŃŃŃ ŃоНа иНи ŃŃĐžĐ˛ĐľĐ˝Ń Ń ĐžĐťĐľŃŃĐľŃина. ЧоП ПонŃŃĐľ в ĐźĐľĐ˝Ń ŃиНŃнО поŃĐľŃайОŃаннŃŃ ĐżŃОдŃĐşŃОв, ŃоП ĐżŃĐžŃĐľ ĐžŃганиСОваŃŃ ĐżŃĐžŃивОвОŃпаНиŃоНŃнОо пиŃанио. ĐŃнОва оМодновнОгО ŃŃОНа ОйŃŃнО ŃĐžŃПиŃŃĐľŃŃŃ Đ¸Đˇ ĐżŃĐžŃŃŃŃ Đ¸ ĐżŃивŃŃĐ˝ŃŃ ĐąĐťŃĐ´.
РпОвŃодновнŃĐš ŃĐ°ŃиОн пОНоСнО вкНŃŃĐ°ŃŃ:
- ОвОŃи ŃаСнŃŃ ŃвоŃОв;
- ŃвоМио ŃŃŃĐşŃŃ Đ¸ ŃгОдŃ;
- ŃоНŃнОСоŃнОвŃĐľ каŃи и Ń ĐťĐľĐą;
- ŃŃĐąŃ Đ¸ ноМиŃĐ˝ŃĐľ иŃŃĐžŃники йоНка;
- ŃĐ°ŃŃиŃоНŃĐ˝ŃĐľ ПаŃНа в ŃПоŃоннОП кОНиŃĐľŃŃво.
Đ Đ°ŃиОн но дОНМон ŃŃŃОиŃŃŃŃ Đ˝Đ° ŃŃвŃŃво пОŃŃĐžŃннОгО ОгŃаниŃониŃ. ĐĐ°ŃионŃŃ ĐťĐľĐłŃĐľ ŃОйНŃĐ´Đ°ŃŃ ŃокОПондаŃии, ĐľŃНи пиŃанио ĐžŃŃĐ°ĐľŃŃŃ Đ˛ĐşŃŃĐ˝ŃĐź и ŃаСнООйŃаСнŃĐź. ĐОМнО пОŃŃопоннО ПонŃŃŃ ĐżŃивŃŃки, но ĐżŃŃĐ°ŃŃŃ ĐżĐľŃĐľŃŃŃОиŃŃ Đ˛ŃĐľ ĐźĐľĐ˝Ń ĐˇĐ° Один донŃ. ĐĐ°ĐżŃиПоŃ, ŃнаŃаНа СаПониŃŃ ŃĐ°ŃŃŃ ĐąĐľĐťĐžĐłĐž Ń ĐťĐľĐąĐ° на ŃоНŃнОСоŃнОвОК, Đ° МиŃнОо ĐźŃŃĐž â на йОНоо пОŃŃĐ˝ŃĐľ ваŃианŃŃ. ĐПоннО пОŃŃопоннОŃŃŃ ŃĐ°ŃĐľ ĐżĐžĐźĐžĐłĐ°ĐľŃ ŃĐžŃ ŃаниŃŃ ŃоСŃĐťŃŃĐ°Ń.
ЌоНŃнОСоŃнОвŃĐľ ĐżŃОдŃĐşŃŃ Đ¸ Đ¸Ń ŃĐžĐťŃ Đ˛ ПонŃ
ЌоНŃнОСоŃнОвŃĐľ ĐżŃОдŃĐşŃŃ ŃонŃŃŃŃ ĐˇĐ° ŃОдоŃМанио пиŃовŃŃ Đ˛ĐžĐťĐžĐşĐžĐ˝, виŃаПинОв ĐłŃŃĐżĐżŃ B и йОНоо ПодНоннОо вŃŃвОйОМдонио ŃноŃгии. Đни пОПОгаŃŃ Đ´ĐžĐťŃŃĐľ ŃĐžŃ ŃĐ°Đ˝ŃŃŃ ŃŃвŃŃвО ŃŃŃĐžŃŃи и ŃПонŃŃĐ°ŃŃ ŃиŃĐş ŃĐľĐˇĐşĐ¸Ń ĐşĐžĐťĐľĐąĐ°Đ˝Đ¸Đš ŃŃĐžĐ˛Đ˝Ń ĐłĐťŃĐşĐžĐˇŃ Đ˛ ĐşŃОви. ĐĐťŃ ĐżĐ°ŃионŃĐ° Ń Ń ŃОниŃĐľŃкиП СайОНованиоП ŃŃĐž ваМнО, пОŃкОНŃĐşŃ ŃŃайиНŃнОо пиŃанио ОйНогŃĐ°ĐľŃ ĐżĐžĐ˛ŃодновнОо ŃаПОŃŃвŃŃвио. ĐŃОПо ŃОгО, кНоŃŃĐ°Ńка пОддоŃĐśĐ¸Đ˛Đ°ĐľŃ ŃайОŃŃ ĐşĐ¸ŃĐľŃника, ŃŃĐž ŃОМо вНиŃĐľŃ Đ˝Đ° ОйŃоо ŃĐžŃŃĐžŃнио ĐžŃганиСПа. ĐŃи ŃогŃĐťŃŃнОП ŃпОŃŃойНонии Ńакио ĐżŃОдŃĐşŃŃ ŃŃанОвŃŃŃŃ Ń ĐžŃĐžŃоК ĐžŃнОвОК пОвŃодновнОгО ПонŃ.
Đ ŃŃОК ĐłŃŃппо ĐžŃнОŃŃŃŃŃ ĐşĐžŃиŃновŃĐš ŃиŃ, ОвŃŃĐ˝ŃĐľ Ń ĐťĐžĐżŃŃ Đ´ĐťĐ¸ŃоНŃнОК ваŃки, ĐłŃĐľŃка, ĐąŃНгŃŃ, ŃоНŃнОСоŃнОвОК Ń ĐťĐľĐą и ПакаŃĐžĐ˝Ń Đ¸Đˇ ŃвоŃĐ´ŃŃ ŃĐžŃŃОв ĐżŃониŃŃ. Đни ПОгŃŃ Đ¸ŃпОНŃСОваŃŃŃŃ ĐşĐ°Đş гаŃĐ˝Đ¸Ń Đ¸ĐťĐ¸ как ŃĐ°ŃŃŃ ĐżĐžĐťĐ˝ĐžŃоннОгО СавŃŃака и Ойода. ĐаМнО ŃŃиŃŃваŃŃ Đ¸Đ˝Đ´Đ¸Đ˛Đ¸Đ´ŃĐ°ĐťŃĐ˝ŃŃ ĐżĐľŃонОŃиПОŃŃŃ Đ¸ ОйŃоо ŃĐžŃŃĐžŃнио пиŃоваŃиŃоНŃнОК ŃиŃŃоПŃ. ĐŃНи ŃоНОвок ŃĐ°Đ˝ŃŃĐľ оН ПаНО кНоŃŃĐ°Ńки, ŃвоНиŃиваŃŃ ĐľĐľ кОНиŃĐľŃŃвО ĐťŃŃŃĐľ пОŃŃопоннО. ĐŃĐž ĐżĐžĐźĐžĐłĐ°ĐľŃ Đ¸ĐˇĐąĐľĐśĐ°ŃŃ Đ´Đ¸ŃкОПŃĐžŃŃĐ° и вСдŃŃиŃ.
ĐОНоСнО пОПниŃŃ, ŃŃĐž но вŃŃ Đ˛ŃпоŃка Ń ŃоПнŃĐź ŃвоŃОП доКŃŃвиŃоНŃнО ŃвНŃĐľŃŃŃ ŃоНŃнОСоŃнОвОК. ĐŃи вŃйОŃĐľ ĐżŃОдŃĐşŃОв ŃŃĐžĐ¸Ń ĐžĐąŃĐ°ŃĐ°ŃŃ Đ˛Đ˝Đ¸ĐźĐ°Đ˝Đ¸Đľ на ŃĐžŃŃав, Đ° но ŃОНŃкО на вноŃниК вид. ЧоП кОŃĐžŃĐľ и пОнŃŃноо ŃпиŃОк ингŃодионŃОв, ŃоП ĐżŃĐžŃĐľ ĐžŃониŃŃ ĐşĐ°ŃĐľŃŃвО ŃОваŃĐ°. ТакМо Đ¸ĐźĐľĐľŃ ĐˇĐ˝Đ°Ńонио ŃпОŃОй ĐżŃигОŃОвНониŃ: ĐşŃŃĐżŃ Đ¸ каŃи ĐťŃŃŃĐľ ŃĐžŃĐľŃĐ°ŃŃ Ń ĐžĐ˛ĐžŃаПи, ŃŃйОК, индоКкОК иНи йОйОвŃПи. ТОгда ĐżŃиоП пиŃи пОНŃŃĐ°ĐľŃŃŃ ĐąĐžĐťĐľĐľ ŃйаНанŃиŃОваннŃĐź.
ĐŃи ŃŃОП ŃоНŃнОСоŃнОвŃĐľ ĐżŃОдŃĐşŃŃ Đ˝Đľ ŃвНŃŃŃŃŃ ŃнивоŃŃĐ°ĐťŃĐ˝ŃĐź ŃĐľŃониоП Đ´ĐťŃ Đ˛ŃĐľŃ . ĐŃНи Ń ĐżĐ°ŃионŃĐ° ĐľŃŃŃ ĐżĐžĐ´ŃвоŃĐśĐ´ĐľĐ˝Đ˝Đ°Ń Đ˝ĐľĐżĐľŃонОŃиПОŃŃŃ ĐłĐťŃŃона, ŃĐľĐťĐ¸Đ°ĐşĐ¸Ń Đ¸ĐťĐ¸ вŃŃаМоннŃĐš диŃкОПŃĐžŃŃ ĐżĐžŃНо ŃпОŃŃĐľĐąĐťĐľĐ˝Đ¸Ń Đ˝ĐľĐşĐžŃĐžŃŃŃ ĐˇĐťĐ°ĐşĐžĐ˛, ŃĐ°ŃиОн Đ˝ŃМнО Đ°Đ´Đ°ĐżŃиŃОваŃŃ. Đ ŃакОК ŃиŃŃĐ°Ńии пОдйиŃĐ°ŃŃŃŃ Đ°ĐťŃŃĐľŃнаŃивŃ, напŃĐ¸ĐźĐľŃ ĐłŃĐľŃка, кинОа, ŃĐ¸Ń Đ¸ĐťĐ¸ ĐşŃĐşŃŃŃСнŃĐľ ĐżŃОдŃĐşŃŃ ĐżŃи Ń ĐžŃĐžŃоК поŃонОŃиПОŃŃи. ĐĐľ ŃŃĐžĐ¸Ń ŃаПОŃŃĐžŃŃоНŃнО иŃкНŃŃĐ°ŃŃ ĐˇĐťĐ°ĐşĐ¸ йоС пОнŃŃнОК ĐżŃиŃинŃ. ĐĐžŃаСдО пОНоСноо ĐžŃониваŃŃ ŃĐ°ŃиОн вПоŃŃĐľ ŃĐž ŃпоŃиаНиŃŃОП.
ĐвОŃи, ŃŃŃĐşŃŃ Đ¸ Đ°Đ˝ŃиОкŃиданŃŃ
ĐвОŃи и ŃŃŃĐşŃŃ â Đ˛Đ°ĐśĐ˝Đ°Ń ŃĐ°ŃŃŃ ŃĐ°ŃиОна ĐżŃи ŃовПаŃОиднОП Đ°ŃŃŃиŃĐľ йНагОдаŃŃ ŃОдоŃĐśĐ°Đ˝Đ¸Ń Đ°Đ˝ŃиОкŃиданŃОв, виŃаПинОв и ŃĐ°ŃŃиŃоНŃĐ˝ŃŃ ŃОодинониК. ĐаийОНŃŃоо вниПанио ОйŃŃнО ŃдоНŃŃŃ Đ˛Đ¸ŃаПинаП C, A и E, кОŃĐžŃŃĐľ ŃŃĐ°ŃŃвŃŃŃ Đ˛ СаŃиŃĐľ кНоŃОк ĐžŃ ĐžĐşĐ¸ŃНиŃоНŃнОгО ŃŃŃĐľŃŃĐ°. ĐŃи Ń ŃОниŃĐľŃкОП вОŃпаНонии ŃĐ°ĐşĐ°Ń ĐżĐžĐ´Đ´ĐľŃМка ĐžŃОйоннО СнаŃиПа. ĐŃОПо ŃОгО, ŃĐ°ŃŃиŃоНŃĐ˝Đ°Ń ĐżĐ¸ŃĐ° ĐżĐžĐźĐžĐłĐ°ĐľŃ ŃаСнООйŃаСиŃŃ ŃĐ°ŃиОн и ŃниМаŃŃ ĐşĐ°ĐťĐžŃиКнОŃŃŃ ĐźĐľĐ˝Ń ĐąĐľĐˇ ŃŃĐľŃйа Đ´ĐťŃ ŃŃŃĐžŃŃи. ĐŃĐž ŃдОйнО Đ´ĐťŃ ĐżĐ°ŃионŃОв, кОŃĐžŃŃĐź ваМнО иСйогаŃŃ Đ˝Đ°ĐąĐžŃĐ° воŃĐ°.
ĐоНаŃоНŃнО, ŃŃĐžĐąŃ ĐžĐ˛ĐžŃи и ŃŃŃĐşŃŃ ĐżŃиŃŃŃŃŃвОваНи в ŃĐ°ŃиОно оМодновнО и ĐąŃНи как ПОМнО йОНоо ŃаСнООйŃаСнŃПи. ĐОНоСнО вкНŃŃĐ°ŃŃ ĐˇĐľĐťĐľĐ˝Ń, ŃгОдŃ, ПОŃкОвŃ, ŃŃквŃ, ĐąŃОккОНи, ŃНадкиК поŃĐľŃ, ŃйНОки, ŃиŃŃŃŃОвŃĐľ и Đ´ŃŃгио ŃоСОннŃĐľ ĐżŃОдŃĐşŃŃ. ЧоП йОНŃŃĐľ ĐľŃŃĐľŃŃвоннŃŃ ŃвоŃОв на ŃĐ°ŃоНко, ŃоП ŃиŃĐľ ŃпокŃŃ ĐżĐžĐťĐľĐˇĐ˝ŃŃ Đ˛ĐľŃĐľŃŃв. ĐŃи ŃŃОП Đ˝ĐľŃ Đ˝ĐľĐžĐąŃ ĐžĐ´Đ¸ĐźĐžŃŃи иŃкаŃŃ Ńодкио иНи Đ´ĐžŃОгио ĐżŃОдŃĐşŃŃ. ĐĐąŃŃĐ˝ŃĐľ ОвОŃи и ŃŃŃĐşŃŃ Đ¸Đˇ пОвŃодновнОгО ŃĐ°ŃиОна ŃОМо ПОгŃŃ ĐżŃинОŃиŃŃ ĐˇĐ°ĐźĐľŃĐ˝ŃŃ ĐżĐžĐťŃСŃ.
РпОвŃодновнОо ĐźĐľĐ˝Ń ĐźĐžĐśĐ˝Đž дОйавиŃŃ:
- ОвОŃĐ˝ŃĐľ ŃŃĐżŃ ĐąĐľĐˇ иСйŃŃка МиŃĐ˝ŃŃ ŃНивОк;
- ŃаНаŃŃ Ń ĐžĐťĐ¸Đ˛ĐşĐžĐ˛ŃĐź ПаŃНОП;
- ŃĐłĐžĐ´Ń Đ˛ ŃĐžŃŃаво СавŃŃака иНи поŃокŃŃĐ°;
- СапоŃоннŃĐľ ОвОŃи как гаŃниŃ;
- ŃŃŃĐşŃОвŃĐľ поŃокŃŃŃ Đ˛ĐźĐľŃŃĐž ŃНадОŃŃоК ĐżŃОПŃŃНоннОгО ĐżŃОиСвОдŃŃва.
ХНодŃĐľŃ ŃŃиŃŃваŃŃ Đ¸ индивидŃĐ°ĐťŃĐ˝ŃĐľ ĐžŃОйоннОŃŃи пиŃоваŃониŃ. ĐŃНи нокОŃĐžŃŃĐľ ŃŃŃŃĐľ ОвОŃи вŃСŃваŃŃ Đ´Đ¸ŃкОПŃĐžŃŃ, Đ¸Ń ĐźĐžĐśĐ˝Đž ŃпОŃŃойНŃŃŃ Đ˛ ŃŃŃонОП, СапоŃоннОП иНи ĐžŃваŃнОП видо. ТакОК ŃпОŃОй ĐżŃигОŃĐžĐ˛ĐťĐľĐ˝Đ¸Ń Đ´ĐľĐťĐ°ĐľŃ ĐąĐťŃĐ´Đ° йОНоо ĐźŃгкиПи Đ´ĐťŃ ĐśĐľĐťŃĐ´ĐžŃнО-киŃĐľŃнОгО ŃŃĐ°ĐşŃĐ°. ĐНавнОо â ŃĐžŃ ŃĐ°Đ˝ŃŃŃ ŃогŃĐťŃŃнОŃŃŃ Đ¸ ŃаСнООйŃаСио, Đ° но ŃŃŃоПиŃŃŃŃ Đş идоаНŃнО ŃŃŃОгОК ŃŃ ĐľĐźĐľ. ĐОдОйнŃĐš ĐżĐžĐ´Ń ĐžĐ´ Đ´ĐľĐťĐ°ĐľŃ ĐżĐžĐťĐľĐˇĐ˝ĐžĐľ пиŃанио йОНоо ŃоаНиŃŃиŃĐ˝ŃĐź в ОйŃŃнОК МиСни.

ĐОНоСнŃĐľ МиŃŃ Đ¸ ĐąĐ°ĐťĐ°Đ˝Ń ĐžĐźĐľĐłĐ°-3
ĐŃи ŃовПаŃОиднОП Đ°ŃŃŃиŃĐľ йОНŃŃОо вниПанио ŃдоНŃĐľŃŃŃ ĐşĐ°ŃĐľŃŃĐ˛Ń ĐśĐ¸ŃОв в ŃĐ°ŃиОно. ĐСйŃŃОк наŃŃŃоннŃŃ ĐśĐ¸ŃОв и нойНагОпŃиŃŃĐ˝ŃĐš ĐąĐ°ĐťĐ°Đ˝Ń ĐśĐ¸ŃĐ˝ŃŃ ĐşĐ¸ŃĐťĐžŃ ĐźĐžĐłŃŃ ĐżĐžĐ´Đ´ĐľŃМиваŃŃ Đ˛ĐžŃпаНиŃоНŃĐ˝ŃĐľ ĐżŃĐžŃĐľŃŃŃ. ĐĐžŃŃĐžĐźŃ Đ˛ пОвŃодновнОП ĐźĐľĐ˝Ń ĐśĐľĐťĐ°ŃоНŃнО доНаŃŃ Đ°ĐşŃĐľĐ˝Ń Đ˝Đ° иŃŃĐžŃĐ˝Đ¸ĐşĐ°Ń ĐźĐžĐ˝ĐžĐ˝ĐľĐ˝Đ°ŃŃŃоннŃŃ ĐśĐ¸ŃОв и ОПога-3. Đни ŃĐ°ŃĐľ вŃŃŃĐľŃĐ°ŃŃŃŃ Đ˛ ŃŃйо, ĐžŃĐľŃ Đ°Ń , ŃĐľĐźĐľĐ˝Đ°Ń Đ¸ нокОŃĐžŃŃŃ ŃĐ°ŃŃиŃоНŃĐ˝ŃŃ ĐźĐ°ŃĐťĐ°Ń . ТакОК вŃĐąĐžŃ ĐżĐžĐźĐžĐłĐ°ĐľŃ ŃдоНаŃŃ ŃĐ°ŃиОн йОНоо ŃОвŃоПоннŃĐź и ŃиСиОНОгиŃĐ˝ŃĐź.
ĐПога-3 МиŃĐ˝ŃĐľ киŃНОŃŃ ĐžŃОйоннО ŃонŃŃŃŃ ĐˇĐ° Đ¸Ń Đ˛ĐžĐˇĐźĐžĐśĐ˝ĐžĐľ ŃŃĐ°ŃŃио в ŃогŃĐťŃŃии вОŃпаНиŃоНŃĐ˝ŃŃ ŃоакŃиК. ĐаийОНоо иСвоŃŃĐ˝ŃĐľ иŃŃĐžŃники â МиŃĐ˝Đ°Ń ĐźĐžŃŃĐşĐ°Ń ŃŃйа, ĐťŃĐ˝ŃнОо ŃоПŃ, ŃоПона Ńиа и ĐłŃĐľŃкио ĐžŃĐľŃ Đ¸. ТакМо в ŃĐ°ŃиОн ПОгŃŃ Đ˛Ń ĐžĐ´Đ¸ŃŃ ĐťŃĐ˝ŃнОо ПаŃНО и нойОНŃŃио пОŃŃии Đ´ŃŃĐłĐ¸Ń ŃĐ°ŃŃиŃоНŃĐ˝ŃŃ ĐźĐ°ŃоН Ń ĐžŃĐžŃогО каŃĐľŃŃва. ĐŃи ŃŃОП ваМнО но ĐżŃĐžŃŃĐž дОйавиŃŃ ĐżĐžĐťĐľĐˇĐ˝ŃĐľ МиŃŃ, нО и ŃОкŃĐ°ŃиŃŃ Đ¸ĐˇĐąŃŃОк Поноо МоНаŃоНŃĐ˝ŃŃ . ТОНŃкО в ŃакОП ŃĐťŃŃĐ°Đľ ПОМнО ŃĐ°ŃŃŃиŃŃваŃŃ Đ˝Đ° йОНоо гаŃПОниŃĐ˝ŃĐš ŃĐžŃŃав пиŃаниŃ.
ĐĐ°Ńвка ĐżŃинŃŃĐ°

Đ ĐżŃОдŃĐşŃĐ°Đź, кОŃĐžŃŃĐľ ŃĐ°ŃŃĐž ŃĐ°ŃŃПаŃŃиваŃŃ ĐşĐ°Đş ĐżŃодпОŃŃиŃоНŃĐ˝ŃĐľ иŃŃĐžŃники МиŃОв, ĐžŃнОŃŃŃŃŃ:
- НОŃĐžŃŃ, ŃĐ°Ńдина, ŃĐşŃПйŃĐ¸Ń Đ¸ ŃоНŃĐ´Ń;
- ĐťŃĐ˝ŃнОо ŃĐľĐźŃ Đ¸ ŃоПона Ńиа;
- ĐłŃĐľŃкио ĐžŃĐľŃ Đ¸;
- авОкадО;
- ОНивки и ОНивкОвОо ПаŃНО.
ĐĐ°ŃаННоНŃнО ŃŃĐžĐ¸Ń ŃПоŃоннО ĐžŃнОŃиŃŃŃŃ Đş йОНŃŃĐžĐźŃ ĐşĐžĐťĐ¸ŃĐľŃŃĐ˛Ń ĐžĐźĐľĐłĐ°-6 МиŃĐ˝ŃŃ ĐşĐ¸ŃНОŃ, ĐžŃОйоннО ĐľŃНи ŃĐ°ŃиОн ŃМо ŃОдоŃĐśĐ¸Ń ĐźĐ˝ĐžĐłĐž поŃĐľŃайОŃаннОК пиŃи. ĐŃĐž но ОСнаŃĐ°ĐľŃ ĐżĐžĐťĐ˝ĐžĐłĐž ĐžŃкаСа ĐžŃ Đ˛ŃĐľŃ ŃĐ°ŃŃиŃоНŃĐ˝ŃŃ ĐźĐ°ŃоН, нО пОдŃĐľŃĐşĐ¸Đ˛Đ°ĐľŃ Đ˛Đ°ĐśĐ˝ĐžŃŃŃ ĐąĐ°ĐťĐ°Đ˝ŃĐ°. ĐОНоСнО ŃŃŃоПиŃŃŃŃ Đş ŃаСнООйŃĐ°ĐˇĐ¸Ń Đ¸ ŃПоŃоннОŃŃи, Đ° но Đş ĐşŃаКнОŃŃŃĐź. ĐŃНи Ń ĐżĐ°ŃионŃĐ° ĐľŃŃŃ ŃОпŃŃŃŃвŃŃŃио ĐˇĐ°ĐąĐžĐťĐľĐ˛Đ°Đ˝Đ¸Ń ĐśĐľĐťŃдка, поŃони иНи МоНŃнОгО ĐżŃСŃŃŃ, ŃĐžŃŃав МиŃОвОК ŃĐ°ŃŃи ŃĐ°ŃиОна ŃОМо ĐźĐžĐśĐľŃ ĐżĐžŃŃойОваŃŃ Đ¸Đ˝Đ´Đ¸Đ˛Đ¸Đ´ŃĐ°ĐťŃнОК наŃŃŃОКки. Đ ŃпОŃĐ˝ŃŃ ŃиŃŃĐ°ŃиŃŃ ĐťŃŃŃĐľ но ŃĐşŃпоŃиПонŃиŃОваŃŃ ŃаПОŃŃĐžŃŃоНŃнО.
Đакио ĐżŃОдŃĐşŃŃ ŃŃĐžĐ¸Ń ĐžĐłŃаниŃиŃŃ
ĐŃи ŃовПаŃОиднОП Đ°ŃŃŃиŃĐľ ОйŃŃнО ŃокОПондŃŃŃ ŃниСиŃŃ ĐżĐžŃŃойНонио МиŃнОгО ĐźŃŃĐ° и ĐżŃОдŃĐşŃОв Ń ĐąĐžĐťŃŃиП кОНиŃĐľŃŃвОП наŃŃŃоннŃŃ ĐśĐ¸ŃОв. Đ ĐľŃŃ Đ¸Đ´ĐľŃ ĐżŃоМдо вŃогО Đž МиŃнОК Ńвинино, йаŃанино, МиŃнОК гОвŃдино, ĐżŃиŃĐľ Ń ĐşĐžĐśĐľĐš и ŃŃĐ´Đľ ĐźŃŃĐ˝ŃŃ ĐżĐžĐťŃŃĐ°ĐąŃикаŃОв. Đ˘Đ°ĐşĐ°Ń ĐżĐ¸ŃĐ° ноŃодкО ŃĐžŃĐľŃĐ°ĐľŃŃŃ Ń Đ¸ĐˇĐąŃŃкОП ŃОНи, ŃĐşŃŃŃОгО МиŃĐ° и вŃŃОкОК каНОŃиКнОŃŃŃŃ. ĐŃи ŃогŃĐťŃŃнОП ŃпОŃŃойНонии Она СаŃŃŃĐ´Đ˝ŃĐľŃ ĐşĐžĐ˝ŃŃĐžĐťŃ ĐźĐ°ŃŃŃ ŃоНа и ĐźĐžĐśĐľŃ ŃŃ ŃĐ´ŃĐ°ŃŃ ĐžĐąŃиК ĐżŃĐžŃĐ¸ĐťŃ ĐżĐ¸ŃаниŃ. ĐĐžŃŃĐžĐźŃ ĐżŃодпОŃŃонио ŃĐ°ŃĐľ ĐžŃĐ´Đ°ŃŃ ĐąĐžĐťĐľĐľ пОŃŃĐ˝ŃĐź ваŃианŃĐ°Đź йоНка.
ĐŃŃĐžŃОМнОŃŃŃ ŃакМо Đ˝ŃМна в ĐžŃнОŃонии ŃиНŃнО поŃĐľŃайОŃаннŃŃ ĐżŃОдŃĐşŃОв. Đни ŃĐ°ŃŃĐž ŃОдоŃĐśĐ°Ń Đ¸ĐˇĐąŃŃОк ŃĐ°Ń Đ°ŃĐ°, ŃОНи, ŃŃĐ°Đ˝ŃМиŃОв и пиŃовŃŃ Đ´ĐžĐąĐ°Đ˛ĐžĐş, ĐżŃи ŃŃОП Đ´Đ°ŃŃ ĐźĐ°ĐťĐž ŃоннŃŃ ĐżĐ¸ŃĐ°ŃоНŃĐ˝ŃŃ Đ˛ĐľŃĐľŃŃв. ĐОгда ŃĐ°ĐşĐ°Ń ĐľĐ´Đ° ŃŃанОвиŃŃŃ ĐžŃнОвОК ŃĐ°ŃиОна, пОНоСнŃŃ ĐşĐžĐźĐżĐžĐ˝ĐľĐ˝ŃОв в ĐźĐľĐ˝Ń ŃŃанОвиŃŃŃ ĐˇĐ°ĐźĐľŃнО ПонŃŃĐľ. ĐĐťŃ ĐżĐ°ŃионŃĐ° Ń Ń ŃОниŃĐľŃкиП вОŃпаНониоП ŃŃĐž но ŃĐ°ĐźŃĐš ŃĐ´Đ°ŃĐ˝ŃĐš вŃйОŃ. ĐаПнОгО ĐťŃŃŃĐľ иŃпОНŃСОваŃŃ ĐżŃĐžŃŃŃĐľ ĐżŃОдŃĐşŃŃ Đ¸ дОПаŃнио ŃпОŃĐžĐąŃ ĐżŃигОŃОвНониŃ.
ĐĐąŃŃнО ŃŃĐ°ŃĐ°ŃŃŃŃ ĐžĐłŃаниŃиваŃŃ:
- кОНйаŃŃ, ŃĐžŃиŃки и ĐźŃŃĐ˝ŃĐľ доНикаŃĐľŃŃ;
- ŃĐ°ŃŃŃŃĐ´ и пОНŃŃĐ°ĐąŃикаŃŃ;
- ŃНадкио гаСиŃОваннŃĐľ напиŃки;
- иСйŃŃОк ŃĐ°Ń Đ°ŃĐ° и кОндиŃĐľŃŃĐşĐ¸Ń Đ¸ĐˇĐ´ĐľĐťĐ¸Đš;
- МиŃĐ˝ŃĐľ ŃŃŃŃ, ŃНивки и Đ´ŃŃгио ĐžŃĐľĐ˝Ń ĐśĐ¸ŃĐ˝ŃĐľ ПОНОŃĐ˝ŃĐľ ĐżŃОдŃĐşŃŃ.
ĐнОгда ОйŃŃМдаоŃŃŃ Đ¸ ŃĐžĐťŃ ĐžŃдоНŃĐ˝ŃŃ ĐżĐ¸ŃовŃŃ ŃŃиггоŃОв, напŃĐ¸ĐźĐľŃ ĐżŃОдŃĐşŃОв Ń ĐłĐťŃŃонОП иНи ĐşŃĐşŃŃŃСОК. ĐŁ нокОŃĐžŃŃŃ ĐżĐ°ŃионŃОв пОŃНо Đ¸Ń ŃпОŃŃĐľĐąĐťĐľĐ˝Đ¸Ń ŃиПпŃĐžĐźŃ Đ´ĐľĐšŃŃвиŃоНŃнО ПОгŃŃ ŃŃиНиваŃŃŃŃ, нО ŃŃĐž но ŃвНŃĐľŃŃŃ ŃнивоŃŃĐ°ĐťŃĐ˝ŃĐź ĐżŃавиНОП Đ´ĐťŃ Đ˛ŃĐľŃ . ĐĐžŃŃĐžĐźŃ Đ¸ŃкНŃŃонио пОдОйнŃŃ ĐżŃОдŃĐşŃОв дОНМнО ĐąŃŃŃ ĐžĐąĐžŃнОваннŃĐź и кОнŃŃОНиŃŃоПŃĐź. ĐŃНи ŃоНОвок СаПоŃĐ°ĐľŃ ŃĐľŃĐşŃŃ ŃвŃĐˇŃ ĐźĐľĐśĐ´Ń ĐľĐ´ĐžĐš и ŃŃ ŃĐ´ŃониоП ŃаПОŃŃвŃŃвиŃ, ŃŃĐžĐ¸Ń ĐžĐąŃŃдиŃŃ ŃŃĐž Ń Đ˛ŃĐ°ŃОП иНи диоŃОНОгОП. ХаПОŃŃĐžŃŃоНŃĐ˝ŃĐľ МоŃŃкио ОгŃаниŃĐľĐ˝Đ¸Ń ĐąĐľĐˇ найНŃĐ´ĐľĐ˝Đ¸Ń ĐźĐžĐłŃŃ ĐżŃивоŃŃи Đş Đ´ĐľŃиŃиŃĐ°Đź и нонŃМнŃĐź ŃНОМнОŃŃŃĐź.
ĐĐşŃаНаŃŃ, индивидŃĐ°ĐťŃĐ˝Đ°Ń ĐżĐľŃонОŃиПОŃŃŃ Đ¸ пиŃовОК дновник
РнокОŃĐžŃŃŃ ŃокОПондаŃиŃŃ ĐżŃи ŃовПаŃОиднОП Đ°ŃŃŃиŃĐľ ŃОвоŃŃŃŃ Ń ĐžŃŃĐžŃОМнОŃŃŃŃ ĐžŃнОŃиŃŃŃŃ Đş ĐżŃОдŃĐşŃĐ°Đź, йОгаŃŃĐź ОкŃаНаŃаПи. РниП ĐžŃнОŃŃŃ ŃпинаŃ, ŃовонŃ, ПангОНŃĐ´ и ŃавоНŃ. ĐĐťŃ ŃĐ°ŃŃи паŃионŃОв Ńакио ĐżŃОдŃĐşŃŃ Đ´ĐľĐšŃŃвиŃоНŃнО ПОгŃŃ ĐąŃŃŃ Đ˝ĐľĐśĐľĐťĐ°ŃоНŃĐ˝Ń Đ˛ ОпŃодоНоннŃŃ ŃŃ ĐľĐźĐ°Ń ĐżĐ¸ŃаниŃ. ĐднакО ĐžŃониваŃŃ Đ¸Ń ĐźĐľŃŃĐž в ŃĐ°ŃиОно ĐťŃŃŃĐľ но иСОНиŃОваннО, Đ° Ń ŃŃĐľŃОП ОйŃогО ŃĐžŃŃĐžŃĐ˝Đ¸Ń ĐˇĐ´ĐžŃОвŃŃ, пиŃоваŃĐľĐ˝Đ¸Ń Đ¸ ŃОпŃŃŃŃвŃŃŃĐ¸Ń ĐˇĐ°ĐąĐžĐťĐľĐ˛Đ°Đ˝Đ¸Đš. ĐŃОйоннО ŃŃĐž ваМнО, ĐľŃНи Ń ŃоНОвока ĐľŃŃŃ Đ´ĐžĐżĐžĐťĐ˝Đ¸ŃоНŃĐ˝ŃĐľ ОгŃаниŃĐľĐ˝Đ¸Ń ĐżĐž пиŃаниŃ.
ĐаПнОгО пОНоСноо но ĐżŃĐžŃŃĐž иŃкНŃŃĐ°ŃŃ ĐżŃОдŃĐşŃŃ ĐżĐž ŃпиŃĐşŃ, Đ° найНŃĐ´Đ°ŃŃ ĐˇĐ° ŃоакŃиоК ĐžŃганиСПа. ĐĐ´ĐľŃŃ ĐżĐžĐźĐžĐłĐ°ĐľŃ ĐżĐ¸ŃовОК дновник, в кОŃĐžŃОП ĐžŃПоŃĐ°ŃŃ ĐąĐťŃĐ´Đ°, вŃĐľĐźŃ ĐżŃиоПа пиŃи и Đ¸ĐˇĐźĐľĐ˝ĐľĐ˝Đ¸Ń ŃаПОŃŃвŃŃвиŃ. ТакОК дновник ĐźĐžĐśĐľŃ ĐżĐžĐşĐ°ĐˇĐ°ŃŃ, пОŃвНŃŃŃŃŃ ĐťĐ¸ йОНи, ŃŃМоŃŃŃ, вСдŃŃио иНи ŃŃиНонио ŃкОваннОŃŃи пОŃНо ОпŃодоНоннŃŃ ĐżŃОдŃĐşŃОв. ĐайНŃĐ´ĐľĐ˝Đ¸Ń ŃŃĐžĐ¸Ń Đ˛ĐľŃŃи Ń ĐžŃŃ ĐąŃ Đ˝ĐľŃкОНŃкО нодоНŃ, ŃŃĐžĐąŃ ŃвидоŃŃ ĐżĐžĐ˛ŃĐžŃŃŃŃиоŃŃ ĐˇĐ°ĐşĐžĐ˝ĐžĐźĐľŃнОŃŃи. РаСОвŃĐľ ĐžŃŃŃĐľĐ˝Đ¸Ń Đ˝Đľ вŃогда ĐžŃŃаМаŃŃ ŃоаНŃĐ˝ŃŃ ŃвŃĐˇŃ ĐźĐľĐśĐ´Ń ĐżĐ¸ŃаниоП и ŃиПпŃОПаПи.
ĐŃи водонии пиŃовОгО дновника пОНоСнО ĐžŃПоŃĐ°ŃŃ:
- ŃĐžŃŃав йНŃĐ´Đ° и ŃĐ°ĐˇĐźĐľŃ ĐżĐžŃŃии;
- вŃĐľĐźŃ ĐľĐ´Ń;
- ŃŃĐžĐ˛ĐľĐ˝Ń ĐąĐžĐťĐ¸ и ŃкОваннОŃŃи в ŃĐľŃонио Đ´Đ˝Ń;
- ĐžŃОйоннОŃŃи ŃŃŃНа и пиŃоваŃониŃ;
- ОйŃоо ŃаПОŃŃвŃŃвио и ŃŃĐžĐ˛ĐľĐ˝Ń ŃноŃгии.
ТакОК ŃпОŃОй найНŃĐ´ĐľĐ˝Đ¸Ń Đ´ĐľĐťĐ°ĐľŃ ŃĐ°ĐˇĐłĐžĐ˛ĐžŃ Ń Đ˛ŃĐ°ŃОП йОНоо ĐżŃодПоŃĐ˝ŃĐź. ĐПоŃŃĐž ОйŃĐ¸Ń Đ˛ĐżĐľŃĐ°ŃНониК паŃĐ¸ĐľĐ˝Ń ĐźĐžĐśĐľŃ ĐżĐžĐşĐ°ĐˇĐ°ŃŃ ĐşĐžĐ˝ĐşŃĐľŃĐ˝ŃĐľ СапиŃи и ŃОвПоŃŃнО ĐžŃониŃŃ Đ˛ĐžĐˇĐźĐžĐśĐ˝ŃĐľ пиŃовŃĐľ ŃŃиггоŃŃ. ĐŃĐž ĐžŃОйоннО ваМнО, ĐľŃНи пНаниŃŃĐľŃŃŃ Đ¸ŃкНŃŃĐ°ŃŃĐ°Ń Đ´Đ¸ĐľŃĐ° иНи ĐżĐžĐ´ĐąĐžŃ ĐˇĐ°ĐźĐľĐ˝Đ¸ŃоНоК ĐżŃивŃŃĐ˝ŃŃ ĐżŃОдŃĐşŃОв. ЧоП ŃĐžŃноо инŃĐžŃПаŃиŃ, ŃоП йоСОпаŃноо и ŃŃŃокŃивноо ПОМнО кОŃŃокŃиŃОваŃŃ ŃĐ°ŃиОн. ĐндивидŃĐ°ĐťŃĐ˝ŃĐš ĐżĐžĐ´Ń ĐžĐ´ в ŃŃОП вОпŃĐžŃĐľ вŃогда Ńонноо ŃнивоŃŃĐ°ĐťŃĐ˝ŃŃ ŃОвоŃОв.

ĐапиŃки, вОднŃĐš ŃоМиП и вНиŃнио аНкОгОНŃ
ĐĐžŃŃĐ°ŃĐžŃнОо ŃпОŃŃойНонио МидкОŃŃи ваМнО Đ´ĐťŃ ĐžĐąŃогО ОйПона воŃĐľŃŃв и ŃаПОŃŃвŃŃĐ˛Đ¸Ń ĐżĐ°ŃионŃĐ°. ĐŃи ŃовПаŃОиднОП Đ°ŃŃŃиŃĐľ ОйŃŃнО ŃокОПондŃŃŃ ŃНодиŃŃ ĐˇĐ° ŃогŃĐťŃŃĐ˝ŃĐź пиŃŃовŃĐź ŃоМиПОП, но дОМидаŃŃŃ Đ˛ŃŃаМоннОК МаМдŃ. ĐĐž ĐźĐ˝ĐžĐłĐ¸Ń ŃĐťŃŃĐ°ŃŃ ĐžŃионŃиŃОП ŃŃанОвиŃŃŃ ĐžĐşĐžĐťĐž двŃŃ ĐťĐ¸ŃŃОв МидкОŃŃи в ŃŃŃки, нО ŃĐžŃĐ˝ŃĐš ОйŃоП СавиŃĐ¸Ń ĐžŃ ĐźĐ°ŃŃŃ ŃоНа, ŃоПпоŃĐ°ŃŃŃŃ ĐžĐşŃŃМаŃŃоК ŃŃодŃ, ŃиСиŃĐľŃкОК Đ°ĐşŃивнОŃŃи и ŃОпŃŃŃŃвŃŃŃĐ¸Ń ĐˇĐ°ĐąĐžĐťĐľĐ˛Đ°Đ˝Đ¸Đš. ĐŃНи ĐľŃŃŃ ĐąĐžĐťĐľĐˇĐ˝Đ¸ пОŃок, ŃĐľŃĐ´ŃĐ° иНи Đ´ŃŃгио ŃĐžŃŃĐžŃниŃ, ŃоМиП пиŃŃŃ ĐťŃŃŃĐľ ŃŃĐžŃниŃŃ Ń Đ˛ŃĐ°ŃĐ°. УнивоŃŃĐ°ĐťŃĐ˝ŃĐľ ŃиŃŃŃ ĐˇĐ´ĐľŃŃ Đ˛Ńогда Đ´ĐžĐťĐśĐ˝Ń ŃŃиŃŃваŃŃ Đ¸Đ˝Đ´Đ¸Đ˛Đ¸Đ´ŃĐ°ĐťŃĐ˝ŃĐľ ĐžŃОйоннОŃŃи.
ĐŃŃŃиП пОвŃодновнŃĐź вŃйОŃОП ОйŃŃнО ĐžŃŃĐ°ĐľŃŃŃ Đ˝ĐľĐłĐ°ĐˇĐ¸ŃĐžĐ˛Đ°Đ˝Đ˝Đ°Ń Đ˛ĐžĐ´Đ°. ТакМо в ŃĐ°ŃиОн ПОгŃŃ Đ˛Ń ĐžĐ´Đ¸ŃŃ Đ˝ĐľĐşŃопкио Ńаи и нокОŃĐžŃŃĐľ ŃŃŃĐşŃОвŃĐľ Ńаи йоС иСйŃŃка ŃĐ°Ń Đ°ŃĐ°. Đ Đ˛ĐžŃ ŃНадкио гаСиŃОваннŃĐľ напиŃки ноМоНаŃоНŃĐ˝Ń Đ¸Đˇ-Са вŃŃОкОгО ŃОдоŃĐśĐ°Đ˝Đ¸Ń ŃĐ°Ń Đ°ŃĐ° и ОйŃоК ниСкОК пиŃовОК ŃоннОŃŃи. ĐĄ ĐžŃŃĐžŃОМнОŃŃŃŃ ŃŃĐžĐ¸Ń ĐžŃнОŃиŃŃŃŃ Đ¸ Đş ĐžŃĐľĐ˝Ń ĐşŃĐľĐżĐşĐžĐźŃ ĐşĐžŃĐľ иНи ŃĐ°Ń, ĐžŃОйоннО ĐľŃНи Они ĐżĐťĐžŃ Đž вНиŃŃŃ Đ˝Đ° давНонио, ŃОн иНи МоНŃдОк. ĐапиŃки ŃОМо ŃвНŃŃŃŃŃ ŃĐ°ŃŃŃŃ ĐžĐąŃоК ĐżŃĐžŃивОвОŃпаНиŃоНŃнОК ŃŃŃĐ°Ńогии пиŃаниŃ.
ĐĐťĐşĐžĐłĐžĐťŃ ĐżŃи ŃовПаŃОиднОП Đ°ŃŃŃиŃĐľ ОйŃŃнО но ŃокОПондŃĐľŃŃŃ. ĐĐ˝ ĐźĐžĐśĐľŃ Đ˝ĐľĐąĐťĐ°ĐłĐžĐżŃиŃŃнО вНиŃŃŃ Đ˝Đ° поŃонŃ, ОйПон воŃĐľŃŃв и ŃОвПоŃŃиПОŃŃŃ Ń Đ˝ĐľĐşĐžŃĐžŃŃПи НокаŃŃŃвоннŃПи ĐżŃопаŃĐ°ŃаПи, кОŃĐžŃŃĐľ иŃпОНŃСŃŃŃŃŃ ĐżŃи НоŃонии Đ Đ. ĐŃОПо ŃОгО, Đ°ĐťĐşĐžĐłĐžĐťŃ Đ˝Đľ ĐżĐžĐźĐžĐłĐ°ĐľŃ ĐşĐžĐ˝ŃŃОНиŃОваŃŃ Đ˛ĐžŃпаНонио и ŃĐ°ŃŃĐž ŃОпŃОвОМдаоŃŃŃ ĐžĐąĐľĐˇĐ˛ĐžĐśĐ¸Đ˛Đ°Đ˝Đ¸ĐľĐź и дОпОНниŃоНŃнОК нагŃŃСкОК на ĐžŃганиСП. ĐаМо ĐľŃНи ŃоНОвок но СаПоŃĐ°ĐľŃ Đ˝ĐľĐźĐľĐ´ĐťĐľĐ˝Đ˝ĐžĐłĐž ŃŃ ŃĐ´ŃĐľĐ˝Đ¸Ń ŃаПОŃŃвŃŃвиŃ, ŃŃĐž но Đ´ĐľĐťĐ°ĐľŃ Đ°ĐťĐşĐžĐłĐžĐťŃ ĐąĐľĐˇĐžĐżĐ°ŃĐ˝ŃĐź на ŃогŃĐťŃŃнОК ĐžŃнОво. ĐОпŃĐžŃ ĐľĐłĐž ŃпОŃŃĐľĐąĐťĐľĐ˝Đ¸Ń ĐťŃŃŃĐľ ОйŃŃМдаŃŃ Ń ĐťĐľŃĐ°ŃиП вŃĐ°ŃОП.
ĐĐ°ŃионŃŃ ĐżĐžĐťĐľĐˇĐ˝Đž ĐžŃониваŃŃ Đ˝Đľ ŃОНŃкО кОНиŃĐľŃŃвО, нО и каŃĐľŃŃвО напиŃкОв в ŃĐľŃонио Đ´Đ˝Ń. ĐнОгда Đ´ĐžŃŃĐ°ŃĐžŃĐ˝ŃĐš ОйŃоП Đ˛ĐžĐ´Ń Đ˝Đľ Đ´ĐžŃŃигаоŃŃŃ ĐżŃĐžŃŃĐž пОŃОПŃ, ŃŃĐž ŃоНОвок СаПонŃĐľŃ ĐľĐľ ŃНадкиПи иНи ŃŃиПŃНиŃŃŃŃиПи напиŃкаПи. УдОйноо вŃогО ŃĐ°ŃĐżŃодоНŃŃŃ ĐżĐ¸ŃŃĐľ ŃавнОПоŃнО, Đ° но ĐžŃŃавНŃŃŃ ĐąĐžĐťŃŃŃŃ ŃĐ°ŃŃŃ ĐśĐ¸Đ´ĐşĐžŃŃи на воŃĐľŃ. ТакОК ŃоМиП ĐżĐžĐźĐžĐłĐ°ĐľŃ ĐťĐľĐłŃĐľ поŃонОŃиŃŃ Đ´ĐľĐ˝Ń Đ¸ пОддоŃМиваŃŃ ĐžĐąŃоо ŃаПОŃŃвŃŃвио. ĐŃĐžŃŃŃĐľ ĐżŃивŃŃки в ŃŃОК ŃŃĐľŃĐľ ноŃодкО ОкаСŃваŃŃŃŃ ĐžŃĐľĐ˝Ń ĐżĐžĐťĐľĐˇĐ˝ŃПи.
ĐĐ°Đş ĐťŃŃŃĐľ гОŃОвиŃŃ ĐżĐ¸ŃŃ ĐżŃи Đ Đ
ХпОŃОй ĐżŃигОŃĐžĐ˛ĐťĐľĐ˝Đ¸Ń ĐľĐ´Ń Đ˛ĐťĐ¸ŃĐľŃ Đ˝Đ° ОйŃиК ŃĐžŃŃав ŃĐ°ŃиОна но ПонŃŃĐľ, ŃоП вŃĐąĐžŃ ŃĐ°ĐźĐ¸Ń ĐżŃОдŃĐşŃОв. ĐаМо пОНоСнŃĐľ ингŃодионŃŃ ĐźĐžĐłŃŃ ŃŃанОвиŃŃŃŃ ĐźĐľĐ˝ĐľĐľ ŃĐ´Đ°ŃĐ˝ŃПи, ĐľŃНи гОŃОвŃŃŃŃ Ń ĐąĐžĐťŃŃиП кОНиŃĐľŃŃвОП МиŃĐ°, ŃОНи иНи паниŃОвки. ĐĐžŃŃĐžĐźŃ ĐżŃи ŃовПаŃОиднОП Đ°ŃŃŃиŃĐľ ĐżŃодпОŃŃонио ŃĐ°ŃĐľ ĐžŃĐ´Đ°ŃŃ ĐąĐžĐťĐľĐľ ŃĐ°Đ´ŃŃиП ĐşŃНинаŃĐ˝ŃĐź ПоŃОдаП. Đни пОПОгаŃŃ ŃĐžŃ ŃаниŃŃ Đ˛ĐşŃŃ ĐąĐťŃĐ´Đ° и но поŃогŃŃМаŃŃ ĐźĐľĐ˝Ń ĐťĐ¸ŃниПи каНОŃиŃПи. ТакОК ĐżĐžĐ´Ń ĐžĐ´ ĐžŃОйоннО пОНоСон ĐżŃи Đ˝ĐľĐžĐąŃ ĐžĐ´Đ¸ĐźĐžŃŃи кОнŃŃОНиŃОваŃŃ ĐźĐ°ŃŃŃ ŃоНа.
ĐаийОНоо ŃдОйнŃПи и йоСОпаŃĐ˝ŃПи ŃŃиŃĐ°ŃŃŃŃ Đ˛Đ°Ńка, ĐżŃигОŃОвНонио на паŃŃ, ŃŃŃонио, Сапоканио и Сапоканио в ŃОНŃго. ĐŃи ПоŃĐžĐ´Ń ĐżĐžĐˇĐ˛ĐžĐťŃŃŃ Đ¸ŃпОНŃСОваŃŃ ĐźĐľĐ˝ŃŃĐľ МиŃĐ° и ĐťŃŃŃĐľ ŃĐžŃ ŃĐ°Đ˝ŃŃŃ ĐľŃŃĐľŃŃвоннŃĐš вкŃŃ ĐżŃОдŃĐşŃОв. ĐŃНи ŃĐľĐťĐžĐ˛ĐľĐşŃ ŃНОМнО ŃоСкО ĐžŃкаСаŃŃŃŃ ĐžŃ ĐżŃивŃŃнОК МаŃонОК пиŃи, ПОМнО ŃОкŃĐ°ŃĐ°ŃŃ ĐľĐľ Đ´ĐžĐťŃ ĐżĐžŃŃопоннО. ĐĐ°ĐżŃиПоŃ, ŃĐ°ŃŃŃ ĐąĐťŃĐ´ гОŃОвиŃŃ Đ˛ Đ´ŃŃ ĐžĐ˛ĐşĐľ иНи на Đ°Đ˝ŃипŃигаŃнОК пОвоŃŃ Đ˝ĐžŃŃи Ń ĐźĐ¸Đ˝Đ¸ĐźĐ°ĐťŃĐ˝ŃĐź кОНиŃĐľŃŃвОП ПаŃНа. ĐойОНŃŃио Đ¸ĐˇĐźĐľĐ˝ĐľĐ˝Đ¸Ń Đ˛ пОвŃодновнОК ĐşŃŃ Đ˝Đľ ŃĐ°ŃŃĐž ОкаСŃваŃŃŃŃ Đ˝Đ°Đ¸ĐąĐžĐťĐľĐľ ŃŃŃОКŃивŃПи.
ĐОНŃŃŃŃ ŃĐžĐťŃ Đ¸ĐłŃĐ°ŃŃ ŃŃĐ°Đ˛Ń Đ¸ ŃпоŃии. ĐПйиŃŃ, ŃĐľŃнОк, ĐşŃŃĐşŃПа, йаСиНик, ĐźŃŃĐ°, ПаКОŃĐ°Đ˝ и Ń Ńон пОПОгаŃŃ ŃдоНаŃŃ ĐąĐťŃĐ´Đ° йОНоо наŃŃŃоннŃПи пО вкŃŃŃ ĐąĐľĐˇ иСйŃŃка ŃОНи и ŃŃМоНŃŃ ŃĐžŃŃОв. ĐŃи ŃŃОП ŃНиŃкОП ĐžŃŃŃŃĐľ ĐżŃипŃĐ°Đ˛Ń ĐżĐžĐ´Ń ĐžĐ´ŃŃ Đ˝Đľ вŃоП, ĐžŃОйоннО ĐżŃи ŃŃвŃŃвиŃоНŃнОП МоНŃдко. ĐĐ´ĐľŃŃ Đ˛Đ°ĐśĐ˝Đž ОпиŃĐ°ŃŃŃŃ Đ˝Đ° поŃонОŃиПОŃŃŃ Đ¸ ĐżŃивŃŃки паŃионŃĐ°. ЧоП ĐľŃŃĐľŃŃвонноо и ĐżŃĐžŃĐľ ĐżŃигОŃОвНонО йНŃĐ´Đž, ŃоП НогŃĐľ вŃŃŃОиŃŃ ĐľĐłĐž в ŃогŃĐťŃŃнОо ПонŃ.
ĐОПаŃĐ˝ŃŃ ĐşŃŃ Đ˝Ń Đ´Đ°ĐľŃ ĐąĐžĐťŃŃĐľ кОнŃŃĐžĐťŃ Đ˝Đ°Đ´ ŃĐžŃŃавОП ŃĐ°ŃиОна. ĐĐ°ŃĐ¸ĐľĐ˝Ń ĐźĐžĐśĐľŃ ŃĐ°Đź ŃогŃНиŃОваŃŃ ĐşĐžĐťĐ¸ŃĐľŃŃвО ŃОНи, МиŃĐ°, ŃĐ°Ń Đ°ŃĐ° и каŃĐľŃŃвО иŃпОНŃСŃоПŃŃ ĐżŃОдŃĐşŃОв. ĐŃОПо ŃОгО, СаŃаноо ĐżŃигОŃОвНоннŃĐľ ĐżŃĐžŃŃŃĐľ йНŃĐ´Đ° пОПОгаŃŃ Đ˝Đľ ŃŃŃваŃŃŃŃ Đ˝Đ° ŃĐťŃŃаКнŃĐľ поŃокŃŃŃ Đ¸ ŃĐ°ŃŃŃŃĐ´. ĐŃĐž ĐžŃОйоннО ваМнО в поŃĐ¸ĐžĐ´Ń ŃŃŃаНОŃŃи, кОгда на гОŃĐžĐ˛ĐşŃ ĐžŃŃĐ°ĐľŃŃŃ ĐźĐ°ĐťĐž ŃиН. ĐŃОдŃĐźĐ°Đ˝Đ˝Đ°Ń ĐžŃганиСаŃĐ¸Ń ĐşŃŃ Đ˝Đ¸ ОйНогŃĐ°ĐľŃ ŃОйНŃдонио ŃокОПондаŃиК йоС НиŃногО напŃŃМониŃ.
ĐĐ°Đş ŃĐžŃŃавиŃŃ ŃĐ°ŃиОн на каМдŃĐš донŃ
ĐŃĐ°ĐşŃиŃĐľŃкиК ŃĐ°ŃиОн ĐżŃи ŃовПаŃОиднОП Đ°ŃŃŃиŃĐľ дОНМон ĐąŃŃŃ Đ˝Đľ ŃОНŃкО пОНоСнŃĐź, нО и ŃдОйнŃĐź Đ´ĐťŃ ĐžĐąŃŃнОК МиСни. ĐĐľ вŃоП ĐżĐžĐ´Ń ĐžĐ´Đ¸Ń ŃНОМнОо ĐźĐľĐ˝Ń Ń ŃодкиПи ĐżŃОдŃĐşŃаПи и дНиŃоНŃĐ˝ŃĐź ĐżŃигОŃОвНониоП. ĐаПнОгО ĐťŃŃŃĐľ, кОгда пиŃанио ŃŃŃОиŃŃŃ Đ˝Đ° ĐżŃивŃŃĐ˝ŃŃ ĐąĐťŃĐ´Đ°Ń , кОŃĐžŃŃĐľ ПОМнО ноПнОгО ŃкОŃŃокŃиŃОваŃŃ Đ˛ йОНоо йНагОпŃиŃŃĐ˝ŃŃ ŃŃĐžŃОнŃ. ĐĐ°ĐżŃиПоŃ, СаПониŃŃ ĐśĐ¸ŃнОо ĐźŃŃĐž на Đ¸Đ˝Đ´ĐľĐšĐşŃ Đ¸ĐťĐ¸ ŃŃĐąŃ, Đ° гаŃĐ˝Đ¸Ń Đ¸Đˇ ŃĐ°ŃиниŃОваннŃŃ ĐżŃОдŃĐşŃОв â на ĐşŃŃĐżŃ Đ¸ĐťĐ¸ ОвОŃи. ТакОК ĐżŃŃŃ ĐžĐąŃŃнО НогŃĐľ вОŃĐżŃиниПаоŃŃŃ Đ¸ ĐťŃŃŃĐľ СакŃопНŃĐľŃŃŃ.
ĐавŃŃĐ°Đş ĐźĐžĐśĐľŃ Đ˛ĐşĐťŃŃĐ°ŃŃ ĐşĐ°ŃŃ, ОПНоŃ, ŃвОŃОг пО поŃонОŃиПОŃŃи, ŃоНŃнОСоŃнОвОК Ń ĐťĐľĐą и ŃŃŃĐşŃŃ Đ¸ĐťĐ¸ ŃгОдŃ. ĐĐ° Ойод пОдОКдŃŃ ĐžĐ˛ĐžŃнОК ŃŃĐż, ŃŃйа иНи ноМиŃнОо ĐźŃŃĐž Ń ĐşŃŃпОК и ŃаНаŃОП. УМин МоНаŃоНŃнО доНаŃŃ ŃПоŃоннŃĐź пО ОйŃоПŃ, йоС иСйŃŃка МаŃонОК и ŃŃМоНОК пиŃи. ĐĐťŃ ĐżĐľŃокŃŃОв ПОМнО иŃпОНŃСОваŃŃ Đ˝Đ°ŃŃŃĐ°ĐťŃĐ˝ŃĐš КОгŃŃŃ ĐżĐž поŃонОŃиПОŃŃи, ĐžŃĐľŃ Đ¸ в нойОНŃŃОП кОНиŃĐľŃŃво, ŃŃŃĐşŃŃ Đ¸ĐťĐ¸ ОвОŃĐ˝ŃĐľ СакŃŃки. ЧоП ĐżŃĐžŃĐľ ŃŃ ĐľĐźĐ°, ŃоП вŃŃĐľ воŃĐžŃŃнОŃŃŃ, ŃŃĐž ŃоНОвок ŃĐźĐžĐśĐľŃ ĐżŃидоŃМиваŃŃŃŃ ĐľĐľ ŃогŃĐťŃŃнО.
ĐаМнО ŃŃиŃŃваŃŃ ĐťĐľŃонио, аппоŃиŃ, ŃŃĐžĐ˛ĐľĐ˝Ń ŃиСиŃĐľŃкОК Đ°ĐşŃивнОŃŃи и ŃОпŃŃŃŃвŃŃŃио йОНоСни. ĐŁ нокОŃĐžŃŃŃ ĐżĐ°ŃионŃОв в поŃиОд ОйОŃŃŃĐľĐ˝Đ¸Ń ŃниМаоŃŃŃ ĐśĐľĐťĐ°Đ˝Đ¸Đľ ĐľŃŃŃ, Đ° Ń Đ´ŃŃĐłĐ¸Ń , наОйОŃĐžŃ, пОŃвНŃŃŃŃŃ ŃПОŃиОнаНŃĐ˝ŃĐľ поŃĐľĐľĐ´Đ°Đ˝Đ¸Ń Đ˝Đ° ŃОно йОНи и ŃŃŃаНОŃŃи. Đ ŃĐ°ĐşĐ¸Ń ŃиŃŃĐ°ŃиŃŃ ĐžŃОйоннО ĐżĐžĐťĐľĐˇĐ˝Ń ĐźŃгкио и пОнŃŃĐ˝ŃĐľ ĐżŃавиНа, Đ° но МоŃŃкио СапŃĐľŃŃ. ĐнОгда ŃŃойŃĐľŃŃŃ Đ´ĐžĐżĐžĐťĐ˝Đ¸ŃоНŃĐ˝Đ°Ń ĐşĐžŃŃокŃĐ¸Ń ŃĐ°ŃиОна ĐżŃи аноПии, ĐžŃŃоОпОŃОСо, СайОНованиŃŃ ĐśĐľĐťŃдка иНи НиŃноП воŃĐľ. ĐŃĐľ ŃŃи ŃĐ°ĐşŃĐžŃŃ Đ´ĐľĐťĐ°ŃŃ ĐżĐ¸Ńанио йОНоо индивидŃĐ°ĐťŃĐ˝ŃĐź.
ĐŃНи паŃионŃŃ ŃŃŃднО ŃаПОŃŃĐžŃŃоНŃнО ŃаСОйŃĐ°ŃŃŃŃ Đ˛ йОНŃŃОП кОНиŃĐľŃŃво ŃокОПондаŃиК, ŃŃĐžĐ¸Ń ĐžĐąŃĐ°ŃиŃŃŃŃ ĐˇĐ° кОнŃŃĐťŃŃĐ°ŃиоК Đş ŃпоŃиаНиŃŃŃ. ĐиоŃОНОг ĐżĐžĐźĐžĐśĐľŃ ĐžŃониŃŃ ŃĐ°ŃиОн, вŃŃвиŃŃ Đ˛ĐžĐˇĐźĐžĐśĐ˝ŃĐľ ĐžŃийки и пОдОйŃĐ°ŃŃ ŃоаНиŃŃиŃĐ˝ŃĐľ ваŃианŃŃ ĐźĐľĐ˝Ń. ĐŃОйоннО ваМна ĐżŃĐžŃĐľŃŃиОнаНŃĐ˝Đ°Ń ĐżĐžĐ´Đ´ĐľŃМка ĐżŃи ПнОМоŃŃвоннŃŃ ĐžĐłŃаниŃониŃŃ , пОдОСŃонии на пиŃовŃŃ Đ˝ĐľĐżĐľŃонОŃиПОŃŃŃ Đ¸ĐťĐ¸ вŃŃаМоннОП ŃниМонии воŃĐ°. ĐŃаПОŃнО пОдОйŃаннОо пиŃанио ŃŃанОвиŃŃŃ ŃĐ°ŃŃŃŃ ĐşĐžĐźĐżĐťĐľĐşŃнОгО ĐżĐžĐ´Ń ĐžĐ´Đ° Đş СайОНованиŃ. ĐнО но ĐžŃПонŃĐľŃ ĐžŃнОвнОо НоŃонио, нО ĐźĐžĐśĐľŃ ĐżĐžĐźĐžŃŃ ŃŃвŃŃвОваŃŃ ŃĐľĐąŃ ŃŃайиНŃноо и ŃвоŃонноо.

ĐОгда ŃŃĐžĐ¸Ń ĐžĐąŃŃдиŃŃ ĐżĐ¸Ńанио Ń Đ˛ŃĐ°ŃОП
ĐĐľŃПОŃŃŃ Đ˝Đ° йОНŃŃОо кОНиŃĐľŃŃвО ОйŃĐ¸Ń ŃОвоŃОв, пиŃанио ĐżŃи ŃовПаŃОиднОП Đ°ŃŃŃиŃĐľ но дОНМнО ĐžŃнОвŃваŃŃŃŃ ŃОНŃкО на ŃŃĐ°ŃŃŃŃ Đ¸ ŃОвоŃĐ°Ń ĐˇĐ˝Đ°ĐşĐžĐźŃŃ . ĐŁ каМдОгО паŃионŃĐ° ĐľŃŃŃ ŃОйŃŃĐ˛ĐľĐ˝Đ˝Đ°Ń ĐşĐťĐ¸Đ˝Đ¸ŃĐľŃĐşĐ°Ń ĐşĐ°ŃŃина, ŃпиŃОк ĐżŃопаŃĐ°ŃОв и ĐžŃОйоннОŃŃи ŃаПОŃŃвŃŃвиŃ. Đдин и ŃĐžŃ ĐśĐľ ŃĐ°ŃиОн ĐźĐžĐśĐľŃ ĐąŃŃŃ ŃдОйнŃĐź Đ´ĐťŃ ĐžĐ´Đ˝ĐžĐłĐž ŃоНОвока и но ĐżĐžĐ´Ń ĐžĐ´Đ¸ŃŃ Đ´ŃŃгОПŃ. ĐĐžŃŃĐžĐźŃ ĐťŃĐąŃĐľ СаПоŃĐ˝ŃĐľ Đ¸ĐˇĐźĐľĐ˝ĐľĐ˝Đ¸Ń Đ˛ пиŃании ĐťŃŃŃĐľ ŃОгНаŃОвŃваŃŃ ŃĐž ŃпоŃиаНиŃŃОП. ĐŃĐž ĐžŃОйоннО ваМнО, ĐľŃНи пНаниŃŃĐľŃŃŃ Đ¸ŃкНŃŃонио ŃоНŃŃ ĐłŃŃпп ĐżŃОдŃĐşŃОв.
ĐĐąŃŃдиŃŃ ŃĐ°ŃиОн Ń Đ˛ŃĐ°ŃОП иНи диоŃОНОгОП ŃŃĐžĐ¸Ń ĐżŃи вŃŃаМоннОК пОŃĐľŃĐľ воŃĐ°, ŃниМонии аппоŃиŃĐ°, пОŃŃĐžŃннОК ŃНайОŃŃи иНи ĐżŃĐ¸ĐˇĐ˝Đ°ĐşĐ°Ń Đ´ĐľŃиŃиŃОв. ĐОвОдОП Đ´ĐťŃ ĐşĐžĐ˝ŃŃĐťŃŃĐ°Ńии ŃакМо ПОгŃŃ ĐąŃŃŃ ĐśĐ°ĐťĐžĐąŃ ŃĐž ŃŃĐžŃĐžĐ˝Ń ĐżĐ¸ŃоваŃониŃ, пОдОСŃонио на нопоŃонОŃиПОŃŃŃ ĐžŃдоНŃĐ˝ŃŃ ĐżŃОдŃĐşŃОв и ŃНОМнОŃŃи Ń ŃĐžŃŃавНониоП ПонŃ. ĐŃНи паŃĐ¸ĐľĐ˝Ń ĐżĐžĐťŃŃĐ°ĐľŃ Đ´ĐťĐ¸ŃоНŃĐ˝ŃŃ ĐťĐľĐşĐ°ŃŃŃвоннŃŃ ŃĐľŃапиŃ, пиŃанио ĐźĐžĐśĐľŃ ĐżĐžŃŃойОваŃŃ Đ´ĐžĐżĐžĐťĐ˝Đ¸ŃоНŃнОК Đ°Đ´Đ°ĐżŃĐ°Ńии. ĐŃĐ°Ń ĐžŃĐľĐ˝Đ¸Ń ĐžĐąŃŃŃ ŃиŃŃĐ°ŃĐ¸Ń Đ¸ пОдŃкаМоŃ, на ŃŃĐž ОйŃĐ°ŃиŃŃ Đ˛Đ˝Đ¸ĐźĐ°Đ˝Đ¸Đľ в поŃвŃŃ ĐžŃĐľŃодŃ. ТакОК ĐżĐžĐ´Ń ĐžĐ´ ĐżĐžĐźĐžĐłĐ°ĐľŃ ŃдоНаŃŃ ŃокОПондаŃии йОНоо ŃĐžŃĐ˝ŃПи и йоСОпаŃĐ˝ŃПи.
ĐаМнО пОПниŃŃ, ŃŃĐž наийОНоо ŃŃŃокŃивнОК ОйŃŃнО ОкаСŃваоŃŃŃ Đ˝Đľ ĐžŃдоНŃĐ˝Đ°Ń ÂŤĐťĐľŃойнаŃÂť ода, Đ° ŃиŃŃоПнŃĐš ОйŃаС МиСни. ĐĄŃĐ´Đ° Đ˛Ń ĐžĐ´ŃŃ Đ˛ŃпОНнонио наСнаŃониК ŃовПаŃОНОга, кОнŃŃĐžĐťŃ Đ°ĐşŃивнОŃŃи йОНоСни, Đ´ĐžŃŃĐ°ŃĐžŃĐ˝ŃĐš ŃОн, ŃПоŃĐľĐ˝Đ˝Đ°Ń ŃиСиŃĐľŃĐşĐ°Ń Đ°ĐşŃивнОŃŃŃ Đ¸ ĐżŃОдŃПаннОо пиŃанио. ĐОгда ŃŃи ŃĐ°ĐşŃĐžŃŃ ŃайОŃĐ°ŃŃ Đ˛ĐźĐľŃŃĐľ, паŃионŃŃ ĐťĐľĐłŃĐľ пОддоŃМиваŃŃ ŃŃайиНŃнОо ŃĐžŃŃĐžŃнио. ĐаМо нойОНŃŃио Đ¸ĐˇĐźĐľĐ˝ĐľĐ˝Đ¸Ń Đ˛ ŃĐ°ŃиОно ПОгŃŃ Đ´Đ°Đ˛Đ°ŃŃ ĐżĐžĐťŃСŃ, ĐľŃНи Они вŃпОНнŃŃŃŃŃ ŃогŃĐťŃŃнО. ĐПоннО пОŃНодОваŃоНŃнОŃŃŃ ŃĐ°ŃĐľ вŃогО ĐżŃинОŃĐ¸Ń ĐťŃŃŃиК ŃоСŃĐťŃŃĐ°Ń.
ХйаНанŃиŃĐžĐ˛Đ°Đ˝Đ˝Đ°Ń Đ¸ индивидŃĐ°ĐťŃнО пОдОйŃĐ°Đ˝Đ˝Đ°Ń Đ´Đ¸ĐľŃĐ° но ОйоŃĐ°ĐľŃ ĐżĐžĐťĐ˝ĐžĐłĐž иСНоŃĐľĐ˝Đ¸Ń ŃовПаŃОиднОгО Đ°ŃŃŃиŃĐ°, нО ĐźĐžĐśĐľŃ ŃŃĐ°ŃŃ Đ˛Đ°ĐśĐ˝ĐžĐš ŃĐ°ŃŃŃŃ ĐżĐžĐ˛ŃодновнОК пОддоŃМки ĐžŃганиСПа. Đна ĐżĐžĐźĐžĐłĐ°ĐľŃ ŃĐžŃПиŃОваŃŃ ŃĐ°ŃиОн Ń Đ´ĐžŃŃĐ°ŃĐžŃĐ˝ŃĐź кОНиŃĐľŃŃвОП йоНкОв, пОНоСнŃŃ ĐśĐ¸ŃОв, виŃаПинОв и ПиноŃаНОв. ĐŃи ŃаСŃПнОП ĐżĐžĐ´Ń ĐžĐ´Đľ пиŃанио ŃпОŃОйŃŃвŃĐľŃ ĐťŃŃŃĐľĐźŃ ŃаПОŃŃвŃŃĐ˛Đ¸Ń Đ¸ ĐźĐžĐśĐľŃ ŃПонŃŃĐ°ŃŃ Đ˛ŃŃаМоннОŃŃŃ Đ˝ĐľĐşĐžŃĐžŃŃŃ ŃиПпŃОПОв. ĐНавнОо â иСйогаŃŃ ĐşŃаКнОŃŃоК и пОдйиŃĐ°ŃŃ ŃокОПондаŃии Ń ŃŃĐľŃОП ŃоаНŃĐ˝ŃŃ ĐżĐžŃŃойнОŃŃоК паŃионŃĐ°. ТакОК ноКŃŃĐ°ĐťŃĐ˝ŃĐš и пОŃНодОваŃоНŃĐ˝ŃĐš ĐżĐžĐ´Ń ĐžĐ´ ĐžŃОйоннО ŃПоŃŃон в ŃŃНОвиŃŃ Đ´ĐťĐ¸ŃоНŃнОгО Ń ŃОниŃĐľŃкОгО СайОНованиŃ.
ĐĐžŃĐľĐźŃ Đ˛ŃйиŃĐ°ŃŃ Đ˝Đ°Ń?

ĐĐľŃŃОнаНŃĐ˝ŃĐľ ĐżŃĐľĐ´ĐťĐžĐśĐľĐ˝Đ¸Ń Đ´ĐťŃ Đ˛Đ°Ń
ĐŁŃĐťŃги наŃоК кНиники
ĐĄŃĐ°ŃŃŃ ĐżŃОвоŃона вŃĐ°ŃаПи ХоПоКнОК кНиники ÂŤĐиСнŃ-ĐпОŃĐ°Âť
ĐĐ´ŃĐľŃ ĐşĐťĐ¸Đ˝Đ¸ĐşĐ¸
ĐĄĐą â ĐŃ Ń 9:00 Đ´Đž 19:00
ĐĄĐą â ĐŃ Ń 9:00 Đ´Đž 19:00
- ĐОППонŃĐ°Ńии








 Đł. ĐкаŃĐľŃинйŃŃĐł ŃĐť. ЎНиŃŃĐ° ФŃŃика, 11
Đł. ĐкаŃĐľŃинйŃŃĐł ŃĐť. ЎНиŃŃĐ° ФŃŃика, 11