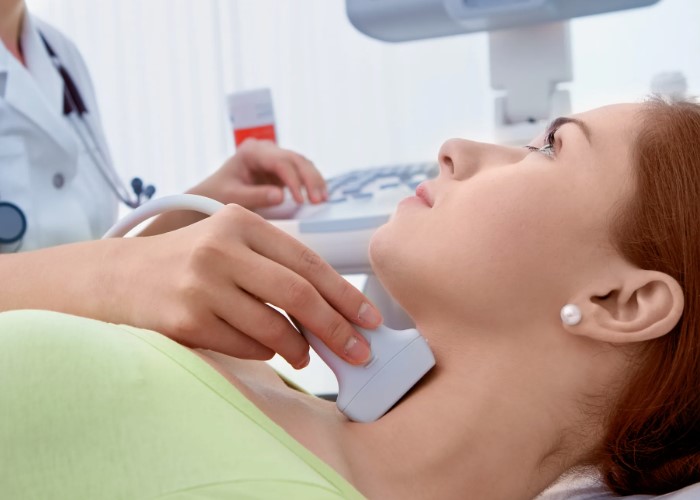
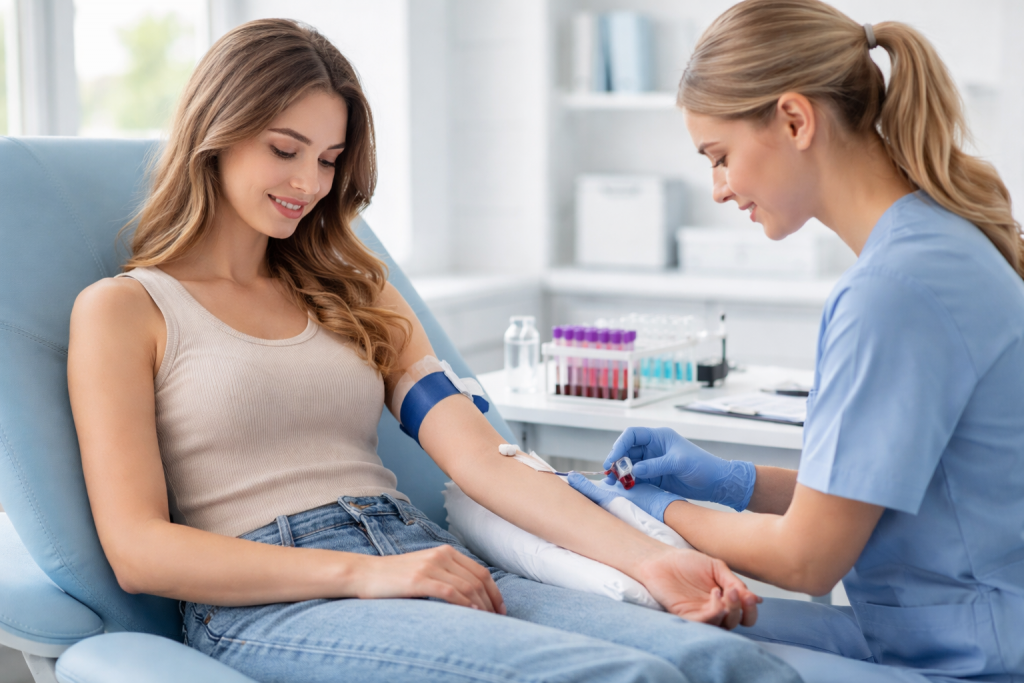
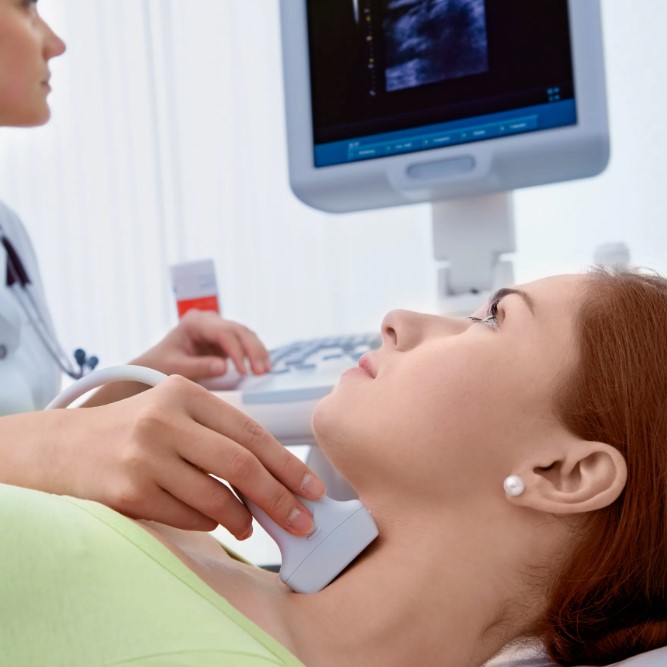
ÐаК ÐūŅÐŧÐļŅаŅŅ ÐģÐļÐŋÐūŅÐļŅÐĩÐūз ÐūŅ ÐķÐĩÐŧÐĩзÐūÐīÐĩŅÐļŅÐļŅа Ðļ Ņ ŅÐūÐ―ÐļŅÐĩŅКÐūÐģÐū ŅŅŅÐĩŅŅа ÐŋÐū ŅÐļОÐŋŅÐūОаО Ðļ Ð°Ð―Ð°ÐŧÐļзаО, Ðļ КаКÐļÐĩ ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļŅ ÐīÐĩÐđŅŅÐēÐļŅÐĩÐŧŅÐ―Ðū ÐŋÐūОÐūÐģаŅŅ Ð―Ð°ÐđŅÐļ ÐŋŅÐļŅÐļÐ―Ņ ŅŅŅаÐŧÐūŅŅÐļ. ÐĒаКÐķÐĩ ÐūÐąŅŅÐīÐļО, ÐŋÐūŅÐĩОŅ ÂŦÐ―ÐūŅОаÐŧŅÐ―ŅÐđ ÐĒÐĒÐÂŧ Ð―Ðĩ ÐēŅÐĩÐģÐīа ÐūÐ·Ð―Ð°ŅаÐĩŅ, ŅŅÐū ÐŋŅÐūÐąÐŧÐĩОа ŅÐūÐŧŅКÐū Ðē ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзÐĩ, Ðļ КаК ÐēŅŅŅŅÐūÐļŅŅ ÐŋÐŧÐ°Ð― ÐēÐūŅŅŅÐ°Ð―ÐūÐēÐŧÐĩÐ―ÐļŅ.
ЧŅÐū ŅаКÐūÐĩ аŅŅÐūÐļООŅÐ―Ð―ŅÐđ ŅÐļŅÐĩÐūÐļÐīÐļŅ ÐĨаŅÐļОÐūŅÐū
ÐŅŅÐūÐļООŅÐ―Ð―ŅÐđ ŅÐļŅÐĩÐūÐļÐīÐļŅ (ÐÐÐĒ), ÐļÐŧÐļ ŅÐļŅÐĩÐūÐļÐīÐļŅ ÐĨаŅÐļОÐūŅÐū, â ŅŅÐū ŅÐūŅŅÐūŅÐ―ÐļÐĩ, ÐŋŅÐļ КÐūŅÐūŅÐūО ÐļООŅÐ―Ð―Ð°Ņ ŅÐļŅŅÐĩОа ÐūŅÐļÐąÐūŅÐ―Ðū ŅÐĩаÐģÐļŅŅÐĩŅ Ð―Ð° ŅÐšÐ°Ð―Ðļ ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ. Ð ŅÐĩзŅÐŧŅŅаŅÐĩ Ðē ÐķÐĩÐŧÐĩзÐĩ ÐŋÐūÐīÐīÐĩŅÐķÐļÐēаÐĩŅŅŅ Ņ ŅÐūÐ―ÐļŅÐĩŅКÐūÐĩ ÐēÐūŅÐŋаÐŧÐĩÐ―ÐļÐĩ ŅÐ°Ð·Ð―ÐūÐđ ŅŅÐĩÐŋÐĩÐ―Ðļ ÐēŅŅаÐķÐĩÐ―Ð―ÐūŅŅÐļ. ÐĄÐū ÐēŅÐĩОÐĩÐ―ÐĩО Ņ ŅаŅŅÐļ ÐŧŅÐīÐĩÐđ ŅÐ―ÐļÐķаÐĩŅŅŅ ÐēŅŅÐ°ÐąÐūŅКа ÐģÐūŅОÐūÐ―ÐūÐē ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ Ðļ ŅазÐēÐļÐēаÐĩŅŅŅ ÐģÐļÐŋÐūŅÐļŅÐĩÐūз. ÐаÐķÐ―Ðū ÐŋÐūÐ―ÐļОаŅŅ, ŅŅÐū ŅаО ÐīÐļаÐģÐ―Ðūз ÐÐÐĒ Ð―Ðĩ ŅаÐēÐĩÐ― ÐīÐļаÐģÐ―ÐūзŅ ÂŦÐģÐļÐŋÐūŅÐļŅÐĩÐūзÂŧ: ŅŅÐ―ÐšŅÐļŅ ÐķÐĩÐŧÐĩзŅ ОÐūÐķÐĩŅ ÐīÐūÐŧÐģÐū ÐūŅŅаÐēаŅŅŅŅ Ð―ÐūŅОаÐŧŅÐ―ÐūÐđ. ÐÐÐĒ ŅаŅŅÐū ÐēŅŅÐēÐŧŅŅŅ ŅÐŧŅŅаÐđÐ―Ðū ÐŋÐū Ð°Ð―Ð°ÐŧÐļзаО ÐļÐŧÐļ ÐĢÐÐ, КÐūÐģÐīа ŅÐĩÐŧÐūÐēÐĩК ŅŅÐēŅŅÐēŅÐĩŅ ŅÐĩÐąŅ ÐēÐŋÐūÐŧÐ―Ðĩ Ð―ÐūŅОаÐŧŅÐ―Ðū.
ÐĐÐļŅÐūÐēÐļÐīÐ―Ð°Ņ ÐķÐĩÐŧÐĩза ÐēŅŅÐ°ÐąÐ°ŅŅÐēаÐĩŅ ÐģÐūŅОÐūÐ―Ņ, КÐūŅÐūŅŅÐĩ ÐēÐŧÐļŅŅŅ Ð―Ð° ÐūÐąÐžÐĩÐ― ÐēÐĩŅÐĩŅŅÐē, ŅÐĩÐŋÐŧÐūÐūÐąÐžÐĩÐ―, ŅÐ°ÐąÐūŅŅ ŅÐĩŅÐīŅа, КÐļŅÐĩŅÐ―ÐļКа, Ð―ÐĩŅÐēÐ―ÐūÐđ ŅÐļŅŅÐĩОŅ Ðļ ŅÐĩÐŋŅÐūÐīŅКŅÐļÐēÐ―ŅŅ ŅŅÐ―ÐšŅÐļŅ. ÐÐūÐģÐīа ÐģÐūŅОÐūÐ―ÐūÐē ŅŅÐ°Ð―ÐūÐēÐļŅŅŅ Ð―ÐĩÐīÐūŅŅаŅÐūŅÐ―Ðū, ŅÐļОÐŋŅÐūОŅ ОÐūÐģŅŅ Ð―Ð°ŅаŅŅаŅŅ ÐŋÐūŅŅÐĩÐŋÐĩÐ―Ð―Ðū Ðļ ÐąŅŅŅ Ð―ÐĩŅÐŋÐĩŅÐļŅÐļŅÐ―ŅОÐļ. ÐÐūŅŅÐūОŅ ÐŧŅÐīÐļ ŅаŅŅÐū ŅÐŋÐļŅŅÐēаŅŅ ÐļзОÐĩÐ―ÐĩÐ―ÐļŅ Ð―Ð° ŅŅŅÐĩŅŅ, Ð―ÐĩÐīÐūŅŅÐŋ, ÐēÐūзŅаŅŅ ÐļÐŧÐļ ÂŦÐŋÐĩŅÐĩÐģŅŅзКŅÂŧ. ÐŅÐļ ÐÐÐĒ ÐļООŅÐ―Ð―Ð°Ņ ŅÐĩаКŅÐļŅ ОÐūÐķÐĩŅ ÐļÐīŅÐļ ÐģÐūÐīаОÐļ, а КÐŧÐļÐ―ÐļŅÐĩŅКÐļÐĩ ÐŋŅÐūŅÐēÐŧÐĩÐ―ÐļŅ заÐēÐļŅŅŅ Ð―Ðĩ ŅŅÐūÐŧŅКÐū ÐūŅ Ð°Ð―ŅÐļŅÐĩÐŧ, ŅКÐūÐŧŅКÐū ÐūŅ ŅŅÐūÐēÐ―Ņ ÐģÐūŅОÐūÐ―ÐūÐē. ÐĢ ŅÐ°Ð·Ð―ŅŅ ÐŧŅÐīÐĩÐđ ŅÐĩŅÐĩÐ―ÐļÐĩ ÐūŅÐŧÐļŅаÐĩŅŅŅ: Ņ КÐūÐģÐū-ŅÐū ÐēŅŅ ÐūÐģŅÐ°Ð―ÐļŅÐļÐēаÐĩŅŅŅ ÐŋÐūÐēŅŅÐĩÐ―Ð―ŅОÐļ Ð°Ð―ŅÐļŅÐĩÐŧаОÐļ, Ņ КÐūÐģÐū-ŅÐū ŅÐū ÐēŅÐĩОÐĩÐ―ÐĩО ŅÐūŅОÐļŅŅÐĩŅŅŅ ŅŅÐūÐđКÐļÐđ ÐģÐļÐŋÐūŅÐļŅÐĩÐūз.
ÐазÐēÐ°Ð―ÐļÐĩ ÂŦÐĨаŅÐļОÐūŅÐūÂŧ â ÐļŅŅÐūŅÐļŅÐĩŅКÐūÐĩ, ÐŋÐū ÐļОÐĩÐ―Ðļ ÐēŅаŅа, ÐūÐŋÐļŅаÐēŅÐĩÐģÐū Ņ аŅаКŅÐĩŅÐ―ŅÐĩ ÐļзОÐĩÐ―ÐĩÐ―ÐļŅ ŅÐšÐ°Ð―Ðļ ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ. Ð ÐąŅŅŅ ÐÐÐĒ ÐļÐ―ÐūÐģÐīа Ð―Ð°Ð·ŅÐēаŅŅ ÂŦÐēÐūŅÐŋаÐŧÐĩÐ―ÐļÐĩО ŅÐļŅÐūÐēÐļÐīКÐļÂŧ, Ð―Ðū ŅŅÐū Ð―Ðĩ ÐļÐ―ŅÐĩКŅÐļŅ Ðļ Ð―Ðĩ ÂŦÐŋŅÐūŅŅŅÐīаÂŧ ÐūŅÐģÐ°Ð―Ð°. ÐĄÐūŅŅÐūŅÐ―ÐļÐĩ Ð―Ðĩ заŅÐ°Ð·Ð―Ðū Ðļ Ð―Ðĩ ÐŋÐĩŅÐĩÐīаŅŅŅŅ ÐąŅŅÐūÐēŅО ÐŋŅŅŅО. ÐÐ―Ðū ÐūŅÐ―ÐūŅÐļŅŅŅ К аŅŅÐūÐļООŅÐ―Ð―ŅО Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅО, ÐģÐīÐĩ ÐēаÐķÐ―Ņ Ð―Ð°ŅÐŧÐĩÐīŅŅÐēÐĩÐ―Ð―Ð°Ņ ÐŋŅÐĩÐīŅаŅÐŋÐūÐŧÐūÐķÐĩÐ―Ð―ÐūŅŅŅ Ðļ ŅаКŅÐūŅŅ ŅŅÐĩÐīŅ. ÐŅаÐēÐļÐŧŅÐ―Ð°Ņ ŅаКŅÐļКа â ÐūŅÐĩÐ―ÐļŅŅ ŅŅÐ―ÐšŅÐļŅ ÐķÐĩÐŧÐĩзŅ, ÐūÐŋŅÐĩÐīÐĩÐŧÐļŅŅ ŅÐļŅКÐļ ŅÐ―ÐļÐķÐĩÐ―ÐļŅ ÐģÐūŅОÐūÐ―ÐūÐē Ðļ ÐēŅŅŅŅÐūÐļŅŅ ÐŋÐūÐ―ŅŅÐ―ŅÐđ ÐŋÐŧÐ°Ð― Ð―Ð°ÐąÐŧŅÐīÐĩÐ―ÐļŅ.
ÐÐŧŅ ÐŋаŅÐļÐĩÐ―Ņа КÐŧŅŅÐĩÐēÐūÐđ ÐēÐūÐŋŅÐūŅ зÐēŅŅÐļŅ ŅаК: ÂŦЧŅÐū ÐļОÐĩÐ―Ð―Ðū Ņ ОÐĩÐ―Ņ Ð―Ð°ŅŅŅÐĩÐ―Ðū â Ð°Ð―ŅÐļŅÐĩÐŧа, ŅŅŅŅКŅŅŅа ÐķÐĩÐŧÐĩзŅ ÐļÐŧÐļ ÐģÐūŅОÐūÐ―Ņ?Âŧ ÐŅ ÐūŅÐēÐĩŅа заÐēÐļŅÐļŅ, Ð―ŅÐķÐ―Ðū ÐŧÐļ ÐŧÐĩŅÐĩÐ―ÐļÐĩ ŅÐĩÐđŅаŅ ÐļÐŧÐļ ÐīÐūŅŅаŅÐūŅÐ―Ðū ОÐūÐ―ÐļŅÐūŅÐļÐ―Ðģа. Ð ÐąÐūÐŧŅŅÐļÐ―ŅŅÐēÐĩ ŅÐŧŅŅаÐĩÐē ÐķÐļÐ·Ð―Ņ Ņ ÐÐÐĒ Ð―Ðĩ ŅŅÐĩÐąŅÐĩŅ ŅŅŅÐūÐģÐļŅ заÐŋŅÐĩŅÐūÐē, Ð―Ðū ŅŅÐĩÐąŅÐĩŅ ŅŅÐ―ÐūŅŅÐļ Ðļ ŅÐĩÐģŅÐŧŅŅÐ―ÐūŅŅÐļ: КаКÐļÐĩ Ð°Ð―Ð°ÐŧÐļзŅ ŅÐīаÐēаŅŅ, КаК ÐļÐ―ŅÐĩŅÐŋŅÐĩŅÐļŅÐūÐēаŅŅ ŅÐĩзŅÐŧŅŅаŅŅ Ðļ КÐūÐģÐīа ÐūÐąŅаŅаŅŅŅŅ К ÐēŅаŅŅ. ÐĒаКÐķÐĩ ÐēаÐķÐ―Ðū ÐūŅÐīÐĩÐŧŅŅŅ ŅÐļОÐŋŅÐūОŅ ÐģÐļÐŋÐūŅÐļŅÐĩÐūза ÐūŅ ŅÐļОÐŋŅÐūОÐūÐē ÐīÐĩŅÐļŅÐļŅÐūÐē (ÐķÐĩÐŧÐĩзÐū, ÐēÐļŅаОÐļÐ― D, B12) Ðļ ÐīŅŅÐģÐļŅ ŅÐūŅŅÐūŅÐ―ÐļÐđ, КÐūŅÐūŅŅÐĩ ŅаŅŅÐū ŅÐūÐēÐŋаÐīаŅŅ ÐŋÐū ÐūŅŅŅÐĩÐ―ÐļŅО. ЧÐĩО ОÐĩÐ―ŅŅÐĩ ÂŦÐīÐļаÐģÐ―ÐūŅŅÐļŅÐĩŅКÐūÐđ ÐŋÐ°Ð―ÐļКÐļÂŧ, ŅÐĩО ŅŅÐ°ÐąÐļÐŧŅÐ―ÐĩÐĩ ŅаОÐūŅŅÐēŅŅÐēÐļÐĩ Ðļ ŅÐĩО ŅÐūŅÐ―ÐĩÐĩ ŅÐĩŅÐĩÐ―ÐļŅ.
ÐÐūŅÐĩОŅ ÐēÐūÐ·Ð―ÐļКаÐĩŅ ÐÐÐĒ Ðļ ŅŅÐū Ð―Ð° Ð―ÐĩÐģÐū ÐēÐŧÐļŅÐĩŅ
ÐŅŅÐūÐļООŅÐ―Ð―ŅÐĩ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅ ÐŋÐūŅÐēÐŧŅŅŅŅŅ Ð―Ðĩ Ðļз-за ÂŦŅÐŧÐ°ÐąÐūÐģÐū ÐļООŅÐ―ÐļŅÐĩŅаÂŧ, а Ðļз-за ÐĩÐģÐū Ð―ÐĩÐŋŅаÐēÐļÐŧŅÐ―ÐūÐđ Ð―Ð°ŅŅŅÐūÐđКÐļ. ÐĢ ŅÐĩÐŧÐūÐēÐĩКа ОÐūÐķÐĩŅ ÐąŅŅŅ ÐģÐĩÐ―ÐĩŅÐļŅÐĩŅКаŅ ÐŋŅÐĩÐīŅаŅÐŋÐūÐŧÐūÐķÐĩÐ―Ð―ÐūŅŅŅ К аŅŅÐūÐļООŅÐ―Ð―ŅО ŅÐĩаКŅÐļŅО, а ÐēÐ―ÐĩŅÐ―ÐļÐĩ ŅаКŅÐūŅŅ ŅŅÐ°Ð―ÐūÐēŅŅŅŅ ÂŦŅŅÐļÐģÐģÐĩŅаОÐļÂŧ. Ð ŅаКÐļО ŅаКŅÐūŅаО ÐūŅÐ―ÐūŅŅŅ ÐļÐ―ŅÐĩКŅÐļÐļ, ŅŅŅÐĩŅŅÐūÐēŅÐĩ ŅÐūÐąŅŅÐļŅ, ÐļзОÐĩÐ―ÐĩÐ―ÐļŅ ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―ÐūÐģÐū ŅÐūÐ―Ð°, ÐūŅÐūÐąÐĩÐ―Ð―ÐūŅŅÐļ ÐŋÐļŅÐ°Ð―ÐļŅ Ðļ ÐīÐĩŅÐļŅÐļŅŅ ОÐļКŅÐūŅÐŧÐĩОÐĩÐ―ŅÐūÐē. ÐÐū ÐēаÐķÐ―Ðū: Ð―Ð°ÐŧÐļŅÐļÐĩ ŅŅÐļÐģÐģÐĩŅа Ð―Ðĩ ÐūÐ·Ð―Ð°ŅаÐĩŅ, ŅŅÐū ÐĩÐģÐū ŅŅŅŅÐ°Ð―ÐĩÐ―ÐļÐĩ ÐŋÐūÐŧÐ―ÐūŅŅŅŅ ÂŦÐēŅÐŧÐĩŅÐļŅÂŧ ÐÐÐĒ. Ð ÐĩаÐŧŅÐ―ÐūŅŅŅ ÐūÐąŅŅÐ―Ðū ŅÐŧÐūÐķÐ―ÐĩÐĩ Ðļ ŅŅÐĩÐąŅÐĩŅ КÐūОÐŋÐŧÐĩКŅÐ―ÐūÐģÐū ÐŋÐūÐīŅ ÐūÐīа.
ÐООŅÐ―Ð―Ð°Ņ ŅÐļŅŅÐĩОа ÐŋŅÐļ ÐÐÐĒ ŅаŅÐŋÐūÐ·Ð―Ð°ŅŅ Ð―ÐĩКÐūŅÐūŅŅÐĩ КÐūОÐŋÐūÐ―ÐĩÐ―ŅŅ ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ КаК ÂŦŅŅÐķÐļÐĩÂŧ Ðļ ÐēŅŅÐ°ÐąÐ°ŅŅÐēаÐĩŅ Ð°Ð―ŅÐļŅÐĩÐŧа. ÐÐ―ŅÐļŅÐĩÐŧа â ŅŅÐū ОаŅКÐĩŅŅ ÐŋŅÐūŅÐĩŅŅа, Ð―Ðū ÐūÐ―Ðļ Ð―Ðĩ ÐēŅÐĩÐģÐīа ÐŋŅŅОÐū ÐūŅŅаÐķаŅŅ ŅÐĩКŅŅŅŅ ŅŅÐķÐĩŅŅŅ ŅÐūŅŅÐūŅÐ―ÐļŅ. ÐĢ ÐīÐēŅŅ ÐŧŅÐīÐĩÐđ Ņ ÐūÐīÐļÐ―Ð°ÐšÐūÐēŅОÐļ ŅÐļŅŅаОÐļ Ð°Ð―ŅÐļŅÐĩÐŧ КÐŧÐļÐ―ÐļŅÐĩŅКаŅ КаŅŅÐļÐ―Ð° ОÐūÐķÐĩŅ ÐūŅÐŧÐļŅаŅŅŅŅ. ÐŅÐūОÐĩ Ð°Ð―ŅÐļŅÐĩÐŧ, Ðē ŅÐšÐ°Ð―Ðļ ÐķÐĩÐŧÐĩзŅ ŅÐūŅОÐļŅŅŅŅŅŅ ÐļООŅÐ―Ð―ŅÐĩ КÐŧÐĩŅКÐļ, ОÐĩÐ―ŅÐĩŅŅŅ ŅŅŅŅКŅŅŅа, ÐļÐ―ÐūÐģÐīа ŅОÐĩÐ―ŅŅаÐĩŅŅŅ ÐūÐąŅŅО. Ðа ÐĢÐÐ ŅŅÐū ОÐūÐķÐĩŅ ÐēŅÐģÐŧŅÐīÐĩŅŅ КаК Ð―ÐĩÐūÐīÐ―ÐūŅÐūÐīÐ―ÐūŅŅŅ Ðļ ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩ ŅŅ ÐūÐģÐĩÐ―Ð―ÐūŅŅÐļ, Ð―Ðū ŅаОÐū ÐŋÐū ŅÐĩÐąÐĩ ÐĢÐÐ Ð―Ðĩ ÐūŅÐēÐĩŅаÐĩŅ Ð―Ð° ÐēÐūÐŋŅÐūŅ Ðū Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐūŅŅÐļ ÐŧÐĩŅÐĩÐ―ÐļŅ.
ÐĢ ÐķÐĩÐ―ŅÐļÐ― ÐÐÐĒ ÐēŅŅŅÐĩŅаÐĩŅŅŅ ŅаŅÐĩ, ŅŅÐū ŅаŅŅÐļŅÐ―Ðū ŅÐēŅÐ·Ð°Ð―Ðū Ņ ÐūŅÐūÐąÐĩÐ―Ð―ÐūŅŅŅОÐļ ÐļООŅÐ―Ð―ÐūÐđ ŅÐĩÐģŅÐŧŅŅÐļÐļ Ðļ ÐēÐŧÐļŅÐ―ÐļÐĩО ÐŋÐūÐŧÐūÐēŅŅ ÐģÐūŅОÐūÐ―ÐūÐē. ÐÐĩŅÐĩÐīКÐū ÐÐÐĒ ÐēŅŅÐēÐŧŅŅŅ ÐŋÐūŅÐŧÐĩ ÐąÐĩŅÐĩОÐĩÐ―Ð―ÐūŅŅÐļ, ÐŋÐūŅÐūОŅ ŅŅÐū Ðē ÐŋÐūŅÐŧÐĩŅÐūÐīÐūÐēÐūО ÐŋÐĩŅÐļÐūÐīÐĩ ÐļООŅÐ―Ð―Ð°Ņ ŅÐļŅŅÐĩОа ÂŦÐŋÐĩŅÐĩÐ―Ð°ŅŅŅаÐļÐēаÐĩŅŅŅÂŧ. ÐĒаКÐķÐĩ ÐÐÐĒ ОÐūÐķÐĩŅ ŅÐūŅÐĩŅаŅŅŅŅ Ņ ÐīŅŅÐģÐļОÐļ аŅŅÐūÐļООŅÐ―Ð―ŅОÐļ ŅÐūŅŅÐūŅÐ―ÐļŅОÐļ, Ð―Ð°ÐŋŅÐļОÐĩŅ Ņ ŅÐĩÐŧÐļаКÐļÐĩÐđ ÐļÐŧÐļ аŅŅÐūÐļООŅÐ―Ð―ŅО ÐģаŅŅŅÐļŅÐūО. ÐŅÐū Ð―Ðĩ Ð·Ð―Ð°ŅÐļŅ, ŅŅÐū ŅаКÐļÐĩ ÐīÐļаÐģÐ―ÐūзŅ ÐąŅÐīŅŅ Ņ ÐēŅÐĩŅ , Ð―Ðū ÐēŅаŅ ОÐūÐķÐĩŅ ÐūŅÐĩÐ―ÐļÐēаŅŅ ŅÐļŅК ÐŋŅÐļ ÐūÐŋŅÐĩÐīÐĩÐŧŅÐ―Ð―ŅŅ ŅÐļОÐŋŅÐūОаŅ Ðļ Ð°Ð―Ð°ÐŧÐļзаŅ . ÐÐūÐŧÐĩÐ·Ð―Ðū ÐēÐūŅÐŋŅÐļÐ―ÐļОаŅŅ ÐÐÐĒ КаК ŅÐūÐ―, Ð―Ð° КÐūŅÐūŅÐūО ÐēаÐķÐ―Ðū ŅÐĩÐģŅÐŧŅŅÐ―Ðū ÐŋŅÐūÐēÐĩŅŅŅŅ ŅŅÐ―ÐšŅÐļŅ ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ Ðļ КаŅÐĩŅŅÐēÐū ÂŦÐŋÐļŅаŅÐĩÐŧŅÐ―ÐūÐđ ÐąÐ°Ð·ŅÂŧ ÐūŅÐģÐ°Ð―ÐļзОа.
ЧаŅŅаŅ ÐūŅÐļÐąÐšÐ° â ÐŋŅŅаŅŅŅŅ Ð―Ð°ÐđŅÐļ ÐūÐīÐ―Ņ-ÐĩÐīÐļÐ―ŅŅÐēÐĩÐ―Ð―ŅŅ ÐŋŅÐļŅÐļÐ―Ņ Ðļ ÂŦŅÐąŅаŅŅ ÐĩŅ Ð―Ð°ÐēŅÐĩÐģÐīаÂŧ. Ð ŅÐĩаÐŧŅÐ―ÐūÐđ КÐŧÐļÐ―ÐļŅÐĩŅКÐūÐđ ÐŋŅаКŅÐļКÐĩ ÐŧŅŅŅÐĩ ŅÐ°ÐąÐūŅаÐĩŅ ŅŅŅаŅÐĩÐģÐļŅ ŅÐŋŅаÐēÐŧÐĩÐ―ÐļŅ: КÐūŅŅÐĩКŅÐļŅÐūÐēаŅŅ ŅÐū, ŅŅÐū ŅÐĩаÐŧŅÐ―Ðū ÐēÐŧÐļŅÐĩŅ Ð―Ð° ŅаОÐūŅŅÐēŅŅÐēÐļÐĩ Ðļ ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―ŅÐĩ ÐŋÐūКазаŅÐĩÐŧÐļ. ÐŅÐū ŅÐūÐ―, ŅÐĩÐģŅÐŧŅŅÐ―ÐūÐĩ ÐŋÐļŅÐ°Ð―ÐļÐĩ, ÐēÐūŅÐŋÐūÐŧÐ―ÐĩÐ―ÐļÐĩ ÐīÐĩŅÐļŅÐļŅÐūÐē, ÐąÐĩзÐūÐŋаŅÐ―Ð°Ņ ŅÐļзÐļŅÐĩŅКаŅ аКŅÐļÐēÐ―ÐūŅŅŅ Ðļ ŅаŅÐļÐūÐ―Ð°ÐŧŅÐ―Ð°Ņ ОÐĩÐīÐļКаОÐĩÐ―ŅÐūÐ·Ð―Ð°Ņ ŅÐĩŅаÐŋÐļŅ ÐŋŅÐļ Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐūŅŅÐļ. ÐĒаКÐūÐđ ÐŋÐūÐīŅ ÐūÐī ŅÐ―ÐļÐķаÐĩŅ КÐūÐŧÐĩÐąÐ°Ð―ÐļŅ ŅÐļОÐŋŅÐūОÐūÐē Ðļ ŅОÐĩÐ―ŅŅаÐĩŅ ŅŅÐĩÐēÐūÐķÐ―ÐūŅŅŅ ÐēÐūКŅŅÐģ ÐīÐļаÐģÐ―Ðūза. ÐÐÐĒ â Ð―Ðĩ ÐŋŅÐļÐģÐūÐēÐūŅ, Ð―Ðū Ðļ Ð―Ðĩ ÐīÐļаÐģÐ―Ðūз, КÐūŅÐūŅŅÐđ ŅŅÐūÐļŅ ÐļÐģÐ―ÐūŅÐļŅÐūÐēаŅŅ ÐģÐūÐīаОÐļ.
ÐаК ŅŅаÐēŅŅ ÐīÐļаÐģÐ―Ðūз Ðļ КаКÐļÐĩ Ð°Ð―Ð°ÐŧÐļзŅ ÐēаÐķÐ―Ņ
ÐÐļаÐģÐ―Ðūз ÐÐÐĒ ÐūÐąŅŅÐ―Ðū ŅÐūŅОÐļŅŅÐĩŅŅŅ ÐŋÐū ŅÐūÐēÐūКŅÐŋÐ―ÐūŅŅÐļ ÐīÐ°Ð―Ð―ŅŅ : Ð°Ð―Ð°ÐŧÐļзÐūÐē КŅÐūÐēÐļ Ðļ КаŅŅÐļÐ―Ņ ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ Ð―Ð° ÐĢÐÐ. Ð Ð°Ð―Ð°ÐŧÐļзаŅ ŅаŅÐĩ ÐēŅÐĩÐģÐū ÐūŅÐĩÐ―ÐļÐēаŅŅ ÐĒÐĒÐ (ŅÐļŅÐĩÐūŅŅÐūÐŋÐ―ŅÐđ ÐģÐūŅОÐūÐ―), ŅÐēÐūÐąÐūÐīÐ―ŅÐđ ÐĒ4, ÐļÐ―ÐūÐģÐīа ŅÐēÐūÐąÐūÐīÐ―ŅÐđ ÐĒ3 ÐŋÐū ÐŋÐūÐšÐ°Ð·Ð°Ð―ÐļŅО. ÐŅÐīÐĩÐŧŅÐ―Ðū ŅОÐūŅŅŅŅ Ð°Ð―ŅÐļŅÐĩÐŧа К ŅÐļŅÐĩÐūÐŋÐĩŅÐūКŅÐļÐīазÐĩ (ÐÐĒ-ÐĒÐÐ) Ðļ/ÐļÐŧÐļ Ð°Ð―ŅÐļŅÐĩÐŧа К ŅÐļŅÐĩÐūÐģÐŧÐūÐąŅÐŧÐļÐ―Ņ (ÐÐĒ-ÐĒÐ). ÐÐūÐēŅŅÐĩÐ―ÐļÐĩ Ð°Ð―ŅÐļŅÐĩÐŧ ÐģÐūÐēÐūŅÐļŅ Ðū ÐēÐĩŅÐūŅŅÐ―ÐūÐđ аŅŅÐūÐļООŅÐ―Ð―ÐūÐđ ÐŋŅÐļŅÐūÐīÐĩ ÐļзОÐĩÐ―ÐĩÐ―ÐļÐđ, Ð―Ðū ŅаОÐū ÐŋÐū ŅÐĩÐąÐĩ Ð―Ðĩ ŅаÐēÐ―Ðū Ð―Ð°ŅŅŅÐĩÐ―ÐļŅ ŅŅÐ―ÐšŅÐļÐļ. ÐÐūŅŅÐūОŅ КÐŧŅŅÐĩÐēÐūÐđ ÐŋÐūКазаŅÐĩÐŧŅ ÐīÐŧŅ ŅаОÐūŅŅÐēŅŅÐēÐļŅ Ðļ ÐŧÐĩŅÐĩÐ―ÐļŅ â ŅŅÐū ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―ŅÐđ ÐŋŅÐūŅÐļÐŧŅ, ÐŋŅÐĩÐķÐīÐĩ ÐēŅÐĩÐģÐū ÐĒÐĒÐ Ðļ ŅÐēÐūÐąÐūÐīÐ―ŅÐđ ÐĒ4.
ÐĢÐÐ ÐŋÐūОÐūÐģаÐĩŅ ÐūŅÐĩÐ―ÐļŅŅ ŅŅŅŅКŅŅŅŅ ÐķÐĩÐŧÐĩзŅ Ðļ ÐļŅКÐŧŅŅÐļŅŅ ÐīŅŅÐģÐļÐĩ ÐŋŅÐļŅÐļÐ―Ņ ŅÐēÐĩÐŧÐļŅÐĩÐ―ÐļŅ ÐļÐŧÐļ ŅзÐŧÐūÐēŅŅ ÐļзОÐĩÐ―ÐĩÐ―ÐļÐđ. ÐŅÐļ ÐÐÐĒ Ð―ÐĩŅÐĩÐīКÐū Ð―Ð°Ņ ÐūÐīŅŅ ÐīÐļŅŅŅÐ·Ð―ŅÐĩ ÐļзОÐĩÐ―ÐĩÐ―ÐļŅ: Ð―ÐĩÐūÐīÐ―ÐūŅÐūÐīÐ―ÐūŅŅŅ, ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩ ŅŅ ÐūÐģÐĩÐ―Ð―ÐūŅŅÐļ, ÐļÐ―ÐūÐģÐīа ŅОÐĩÐ―ŅŅÐĩÐ―ÐļÐĩ ÐūÐąŅŅОа ÐķÐĩÐŧÐĩзŅ. ÐĢзÐŧŅ ОÐūÐģŅŅ ÐēŅŅŅÐĩŅаŅŅŅŅ Ðļ ÐŋŅÐļ ÐÐÐĒ, Ðļ ÐąÐĩз Ð―ÐĩÐģÐū, ÐŋÐūŅŅÐūОŅ ÐļŅ ÐūŅÐĩÐ―ÐļÐēаŅŅ ÐŋÐū ŅŅÐ°Ð―ÐīаŅŅÐ―ŅО КŅÐļŅÐĩŅÐļŅО ŅÐļŅКа. ÐаÐķÐ―Ðū, ŅŅÐūÐąŅ ÐĢÐÐ ÐīÐĩÐŧаÐŧ ŅÐŋÐĩŅÐļаÐŧÐļŅŅ, Ð·Ð―Ð°ÐšÐūОŅÐđ Ņ ŅÐūÐēŅÐĩОÐĩÐ―Ð―ŅОÐļ ÐŋŅÐūŅÐūКÐūÐŧаОÐļ ÐūÐŋÐļŅÐ°Ð―ÐļŅ Ðļ ÐŋÐūÐšÐ°Ð·Ð°Ð―ÐļŅОÐļ К ÐŋŅÐ―ÐšŅÐļÐļ. ÐĄÐ°ÐžÐū ÐŋÐū ŅÐĩÐąÐĩ ÂŦÐŋÐŧÐūŅ ÐūÐĩ ÐĢÐÐÂŧ Ð―Ðĩ ÐūÐ·Ð―Ð°ŅаÐĩŅ, ŅŅÐū Ð―ŅÐķÐ―Ðū ŅŅÐūŅÐ―Ðū ÂŦÐŧÐĩŅÐļŅŅ ŅÐļŅÐūÐēÐļÐīКŅÂŧ ÐŋŅÐĩÐŋаŅаŅаОÐļ ÐąÐĩз Ð―Ð°ŅŅŅÐĩÐ―ÐļŅ ÐģÐūŅОÐūÐ―ÐūÐē.
ÐÐ―ÐūÐģÐīа Ņ ŅÐĩÐŧÐūÐēÐĩКа ÐŋÐūÐēŅŅÐĩÐ―Ņ Ð°Ð―ŅÐļŅÐĩÐŧа, а ÐĒÐĒÐ Ðļ ŅÐēÐūÐąÐūÐīÐ―ŅÐđ ÐĒ4 Ðē Ð―ÐūŅОÐĩ. ÐŅÐū ŅÐļŅŅаŅÐļŅ, КÐūŅÐūŅаŅ ŅаŅŅÐū ÐēŅзŅÐēаÐĩŅ ŅŅÐĩÐēÐūÐģŅ, Ð―Ðū ОÐĩÐīÐļŅÐļÐ―ŅКÐļ ÐūÐ―Ð° ÐūÐ·Ð―Ð°ŅаÐĩŅ, ŅŅÐū ŅŅÐ―ÐšŅÐļŅ ÐķÐĩÐŧÐĩзŅ ÐŋÐūКа ŅÐūŅ ŅÐ°Ð―ÐĩÐ―Ð°. Ð ŅаКÐūÐđ ŅÐļŅŅаŅÐļÐļ ÐūÐąŅŅÐ―Ðū Ð―Ðĩ ÐŧÐĩŅаŅ Ð°Ð―ŅÐļŅÐĩÐŧа Ðļ Ð―Ðĩ ÐŋŅŅаŅŅŅŅ ÂŦŅÐ―ÐļзÐļŅŅ ÐļŅ ÐīÐū Ð―ŅÐŧŅÂŧ. ÐÐūŅазÐīÐū ÐēаÐķÐ―ÐĩÐĩ ÐŋÐĩŅÐļÐūÐīÐļŅÐĩŅКÐļ КÐūÐ―ŅŅÐūÐŧÐļŅÐūÐēаŅŅ ÐĒÐĒÐ Ðļ ÐūŅŅÐŧÐĩÐķÐļÐēаŅŅ ÐŋÐūŅÐēÐŧÐĩÐ―ÐļÐĩ ŅÐļОÐŋŅÐūОÐūÐē, ÐūŅÐūÐąÐĩÐ―Ð―Ðū ÐŋŅÐļ ÐąÐĩŅÐĩОÐĩÐ―Ð―ÐūŅŅÐļ ÐļÐŧÐļ ÐĩŅ ÐŋÐŧÐ°Ð―ÐļŅÐūÐēÐ°Ð―ÐļÐļ. ÐĒÐĩÐ―ÐīÐĩÐ―ŅÐļÐļ ÐēÐū ÐēŅÐĩОÐĩÐ―Ðļ ŅаŅŅÐū ÐļÐ―ŅÐūŅОаŅÐļÐēÐ―ÐĩÐĩ ÐūÐīÐ―ÐūÐđ ŅÐļŅŅŅ Ðē Ð°Ð―Ð°ÐŧÐļзÐĩ.
ÐÐ―ÐūÐģÐīа ÐąŅÐēаÐĩŅ ÐūÐąŅаŅÐ―Ð°Ņ ŅÐļŅŅаŅÐļŅ: ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―ŅÐĩ ÐŋÐūКазаŅÐĩÐŧÐļ ŅÐķÐĩ ОÐĩÐ―ŅŅŅŅŅ, а Ð°Ð―ŅÐļŅÐĩÐŧа ÐūŅŅаŅŅŅŅ Ð―ÐļзКÐļОÐļ ÐļÐŧÐļ ÐūŅŅÐļŅаŅÐĩÐŧŅÐ―ŅОÐļ. ÐŅÐū ÐēÐūзОÐūÐķÐ―Ðū, ÐŋÐūŅÐūОŅ ŅŅÐū Ð°Ð―ŅÐļŅÐĩÐŧа â Ð―Ðĩ ÐĩÐīÐļÐ―ŅŅÐēÐĩÐ―Ð―ŅÐđ ОаŅКÐĩŅ ÐļООŅÐ―Ð―ÐūÐģÐū ÐŋŅÐūŅÐĩŅŅа, Ðļ Ņ ŅÐ°Ð·Ð―ŅŅ ÐŧŅÐīÐĩÐđ ÐļООŅÐ―Ð―ŅÐđ ÐŋŅÐūŅÐļÐŧŅ ÐūŅÐŧÐļŅаÐĩŅŅŅ. ÐÐūŅŅÐūОŅ ÐēŅаŅ ÐūŅÐĩÐ―ÐļÐēаÐĩŅ КаŅŅÐļÐ―Ņ ŅÐĩÐŧÐļКÐūО: ŅÐļОÐŋŅÐūОŅ, ÐĒÐĒÐ, ŅÐēÐūÐąÐūÐīÐ―ŅÐđ ÐĒ4, ÐīÐ°Ð―Ð―ŅÐĩ ÐĢÐÐ, Ð°Ð―Ð°ÐžÐ―Ðĩз Ðļ ŅÐūÐŋŅŅŅŅÐēŅŅŅÐļÐĩ ŅÐūŅŅÐūŅÐ―ÐļŅ. ÐŅÐŧÐļ ÐŋÐūКазаŅÐĩÐŧÐļ ÐŋŅÐūŅÐļÐēÐūŅÐĩŅÐļÐēŅ, ÐļÐ―ÐūÐģÐīа ŅŅÐĩÐąŅÐĩŅŅŅ ÐŋÐūÐēŅÐūŅÐ―ÐūÐĩ ÐļŅŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļÐĩ ÐļÐŧÐļ КÐūÐ―ŅŅÐūÐŧŅ Ðē ÐīÐļÐ―Ð°ÐžÐļКÐĩ. ÐĨÐūŅÐūŅаŅ ÐīÐļаÐģÐ―ÐūŅŅÐļКа â ŅŅÐū Ð―Ðĩ ÂŦКаК ОÐūÐķÐ―Ðū ÐąÐūÐŧŅŅÐĩ Ð°Ð―Ð°ÐŧÐļзÐūÐēÂŧ, а ÐŧÐūÐģÐļКа Ðļ ÐŋÐūŅÐŧÐĩÐīÐūÐēаŅÐĩÐŧŅÐ―ÐūŅŅŅ.
ÐĄÐļОÐŋŅÐūОŅ: КаКÐļÐĩ ÐąŅÐēаŅŅ Ðļ ÐŋÐūŅÐĩОŅ ÐūÐ―Ðļ ŅаŅŅÐū ÂŦÐ―Ðĩ ÐŋŅÐū ŅÐļŅÐūÐēÐļÐīКŅÂŧ
ÐĄÐļОÐŋŅÐūОŅ ÐŋŅÐļ ÐÐÐĒ ÐŋÐūŅÐēÐŧŅŅŅŅŅ Ðē ÐŋÐĩŅÐēŅŅ ÐūŅÐĩŅÐĩÐīŅ ŅÐūÐģÐīа, КÐūÐģÐīа ŅÐ―ÐļÐķаÐĩŅŅŅ ŅŅÐ―ÐšŅÐļŅ ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ Ðļ ŅазÐēÐļÐēаÐĩŅŅŅ ÐģÐļÐŋÐūŅÐļŅÐĩÐūз. ÐÐū ŅŅÐūÐģÐū ŅÐĩÐŧÐūÐēÐĩК ОÐūÐķÐĩŅ ÐēÐūÐūÐąŅÐĩ Ð―ÐļŅÐĩÐģÐū Ð―Ðĩ ŅŅÐēŅŅÐēÐūÐēаŅŅ, ÐīаÐķÐĩ ÐŋŅÐļ ÐēŅŅÐūКÐļŅ Ð°Ð―ŅÐļŅÐĩÐŧаŅ . Ð ŅÐū ÐķÐĩ ÐēŅÐĩОŅ ÐžÐ―ÐūÐģÐļÐĩ ŅÐļОÐŋŅÐūОŅ, КÐūŅÐūŅŅÐĩ ÐŋŅÐļÐŋÐļŅŅÐēаŅŅ ÂŦŅÐļŅÐūÐēÐļÐīКÐĩÂŧ, ÐēŅŅŅÐĩŅаŅŅŅŅ ÐŋŅÐļ ÐīÐĩŅÐļŅÐļŅÐĩ ÐķÐĩÐŧÐĩза, ÐēÐļŅаОÐļÐ―Ð° D, B12, ÐŋŅÐļ ŅŅÐĩÐēÐūÐķÐ―ŅŅ ŅаŅŅŅŅÐūÐđŅŅÐēаŅ , Ņ ŅÐūÐ―ÐļŅÐĩŅКÐūО Ð―ÐĩÐīÐūŅŅÐŋÐĩ Ðļ ÐŋÐĩŅÐĩÐģŅŅзКÐĩ. ÐÐūŅŅÐūОŅ ÐēаÐķÐ―Ðū Ð―Ðĩ ÐģаÐīаŅŅ ÐŋÐū ÐūŅŅŅÐĩÐ―ÐļŅО, а ÐŋÐūÐīŅÐēÐĩŅÐķÐīаŅŅ ÐģÐļÐŋÐūŅÐļŅÐĩÐūз Ð°Ð―Ð°ÐŧÐļзаОÐļ. ÐŅÐū ÐŋÐūОÐūÐģаÐĩŅ ÐļÐ·ÐąÐĩÐķаŅŅ Ð―ÐĩÐ―ŅÐķÐ―ÐūÐģÐū ÐŧÐĩŅÐĩÐ―ÐļŅ Ðļ ŅазÐūŅаŅÐūÐēÐ°Ð―ÐļŅ, КÐūÐģÐīа ÂŦÐģÐūŅОÐūÐ―Ņ Ð―Ð°Ð·Ð―Ð°ŅÐļÐŧÐļ, а ÐŧŅŅŅÐĩ Ð―Ðĩ ŅŅаÐŧÐūÂŧ.
âĒ ÐĢŅŅаÐŧÐūŅŅŅ Ðļ ŅÐūÐ―ÐŧÐļÐēÐūŅŅŅ ОÐūÐģŅŅ ŅŅÐļÐŧÐļÐēаŅŅŅŅ, Ð―Ðū ÐūÐ―Ðļ ŅаКÐķÐĩ ŅÐļÐŋÐļŅÐ―Ņ ÐŋŅÐļ ÐīÐĩŅÐļŅÐļŅÐĩ ÐķÐĩÐŧÐĩза Ðļ Ņ
ŅÐūÐ―ÐļŅÐĩŅКÐūО ŅŅŅÐĩŅŅÐĩ.
âĒ ÐŅÐąÐšÐūŅŅŅ Ðļ Ð―ÐĩÐŋÐĩŅÐĩÐ―ÐūŅÐļОÐūŅŅŅ Ņ
ÐūÐŧÐūÐīа ÐēÐūзОÐūÐķÐ―Ņ ÐŋŅÐļ ÐģÐļÐŋÐūŅÐļŅÐĩÐūзÐĩ, Ð―Ðū ÐēŅŅŅÐĩŅаŅŅŅŅ Ðļ ÐŋŅÐļ ŅÐ―ÐļÐķÐĩÐ―Ð―ÐūÐđ ОаŅŅÐĩ ŅÐĩÐŧа ÐļÐŧÐļ Ð°Ð―ÐĩОÐļÐļ.
âĒ ÐĄŅŅ
ÐūŅŅŅ КÐūÐķÐļ Ðļ ÐŧÐūОКÐūŅŅŅ ÐēÐūÐŧÐūŅ ÐąŅÐēаŅŅ ÐŋŅÐļ ÐģÐļÐŋÐūŅÐļŅÐĩÐūзÐĩ, Ð―Ðū ŅаŅŅÐū ŅÐēŅÐ·Ð°Ð―Ņ Ņ ÐīÐĩŅОаŅÐūÐŧÐūÐģÐļŅÐĩŅКÐļОÐļ ÐŋŅÐļŅÐļÐ―Ð°ÐžÐļ Ðļ ÐŋÐļŅÐ°Ð―ÐļÐĩО.
âĒ ÐŅŅŅÐ―ÐūŅŅŅ Ðļ ÐŋŅÐļÐąÐ°ÐēКа ÐēÐĩŅа ÐēÐūзОÐūÐķÐ―Ņ, Ð―Ðū Ð―ÐĩŅÐĩÐīКÐū ŅÐēŅÐ·Ð°Ð―Ņ Ņ ŅаŅÐļÐūÐ―ÐūО, заÐīÐĩŅÐķКÐūÐđ ÐķÐļÐīКÐūŅŅÐļ, Ð―ÐļзКÐūÐđ аКŅÐļÐēÐ―ÐūŅŅŅŅ Ðļ ŅÐ―ÐūО.
âĒ ÐĄÐ―ÐļÐķÐĩÐ―ÐļÐĩ КÐūÐ―ŅÐĩÐ―ŅŅаŅÐļÐļ Ðļ ÂŦŅŅÐžÐ°Ð― Ðē ÐģÐūÐŧÐūÐēÐĩÂŧ ÐēŅŅŅÐĩŅаŅŅŅŅ ÐŋŅÐļ ÐģÐļÐŋÐūŅÐļŅÐĩÐūзÐĩ, Ð―Ðū ŅаКÐķÐĩ ÐŋŅÐļ ŅŅÐĩÐēÐūÐģÐĩ Ðļ ÐīÐĩŅÐļŅÐļŅÐĩ B12.
ÐŅÐŧÐļ ÐŋÐū Ð°Ð―Ð°ÐŧÐļзаО ŅŅÐ―ÐšŅÐļŅ ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ Ðē Ð―ÐūŅОÐĩ, а ŅÐļОÐŋŅÐūОŅ ÐēŅŅаÐķÐĩÐ―Ņ, ŅŅÐū ÐŋÐūÐēÐūÐī ŅаŅŅÐļŅÐļŅŅ ÐŋÐūÐļŅК ÐŋŅÐļŅÐļÐ―. ÐаÐŋŅÐļОÐĩŅ, ÐŋŅÐūÐēÐĩŅÐļŅŅ ŅÐĩŅŅÐļŅÐļÐ― (заÐŋаŅŅ ÐķÐĩÐŧÐĩза), ÐēÐļŅаОÐļÐ― D, B12, ÐģÐŧŅКÐūзŅ, ÐūŅÐĩÐ―ÐļŅŅ ŅÐūÐ― Ðļ ŅŅÐūÐēÐĩÐ―Ņ Ð―Ð°ÐģŅŅзКÐļ. ÐÐ―ÐūÐģÐīа ÐŋÐūÐŧÐĩÐ·Ð―Ðū ÐŋÐūŅОÐūŅŅÐĩŅŅ ÐīаÐēÐŧÐĩÐ―ÐļÐĩ, ÐŋŅÐŧŅŅ, ŅÐĩÐķÐļО ÐŋÐļŅÐ°Ð―ÐļŅ Ðļ ŅÐļзÐļŅÐĩŅКŅŅ аКŅÐļÐēÐ―ÐūŅŅŅ, ÐŋÐūŅÐūОŅ ŅŅÐū ÐūÐ―Ðļ ÐēÐŧÐļŅŅŅ Ð―Ð° ŅаОÐūŅŅÐēŅŅÐēÐļÐĩ ŅÐļÐŧŅÐ―ÐĩÐĩ, ŅÐĩО ŅÐļŅŅа Ð°Ð―ŅÐļŅÐĩÐŧ. РКÐŧÐļÐ―ÐļŅÐĩŅКÐūÐđ ÐŋŅаКŅÐļКÐĩ Ð―ÐĩŅÐĩÐīКÐū ÐąŅÐēаÐĩŅ ŅаК, ŅŅÐū КÐūŅŅÐĩКŅÐļŅ ÐīÐĩŅÐļŅÐļŅÐūÐē Ðļ ŅÐĩÐķÐļОа ÐīаŅŅ заОÐĩŅÐ―ŅÐđ ŅŅŅÐĩКŅ, ÐīаÐķÐĩ ÐĩŅÐŧÐļ ÐÐÐĒ ÐūŅŅаŅŅŅŅ КаК ŅÐūÐ―. ÐĒаКÐūÐđ ÐŋÐūÐīŅ ÐūÐī Ð―Ðĩ ÐūŅŅÐļŅаÐĩŅ ÐīÐļаÐģÐ―Ðūз, а ŅŅаÐēÐļŅ Ð―Ð° ÐŋÐĩŅÐēÐūÐĩ ОÐĩŅŅÐū ŅÐĩаÐŧŅÐ―ŅŅ ÐŋŅÐļŅÐļÐ―Ņ ÐķаÐŧÐūÐą.
ÐŅŅŅ Ðļ ÐūÐąŅаŅÐ―Ð°Ņ ŅÐļŅŅаŅÐļŅ: Ð°Ð―Ð°ÐŧÐļзŅ ŅÐķÐĩ ÐŋÐūКазŅÐēаŅŅ ÐģÐļÐŋÐūŅÐļŅÐĩÐūз, а ŅÐĩÐŧÐūÐēÐĩК ÐŋÐūŅŅÐļ Ð―Ðĩ ÐŋŅÐĩÐīŅŅÐēÐŧŅÐĩŅ ÐķаÐŧÐūÐą. ÐŅÐū ŅÐūÐķÐĩ ÐēÐūзОÐūÐķÐ―Ðū, ÐŋÐūŅÐūОŅ ŅŅÐū ÐūŅÐģÐ°Ð―ÐļзО аÐīаÐŋŅÐļŅŅÐĩŅŅŅ ÐŋÐūŅŅÐĩÐŋÐĩÐ―Ð―Ðū, Ðļ ŅÐĩÐŧÐūÐēÐĩК ÐŋŅÐļÐēŅКаÐĩŅ К ŅÐ―ÐļÐķÐĩÐ―Ð―ÐūÐđ ŅÐ―ÐĩŅÐģÐļÐļ. ÐÐūŅŅÐūОŅ ŅÐĩÐģŅÐŧŅŅÐ―ŅÐđ ОÐūÐ―ÐļŅÐūŅÐļÐ―Ðģ ÐēаÐķÐĩÐ― ÐīаÐķÐĩ ÐŋŅÐļ Ņ ÐūŅÐūŅÐĩО ŅаОÐūŅŅÐēŅŅÐēÐļÐļ, ÐūŅÐūÐąÐĩÐ―Ð―Ðū ÐĩŅÐŧÐļ ŅÐ°Ð―ÐĩÐĩ ÐĒÐĒÐ ÐąŅÐŧ Ð―Ð° ÐēÐĩŅŅ Ð―ÐĩÐđ ÐģŅÐ°Ð―ÐļŅÐĩ ÐļÐŧÐļ ŅÐķÐĩ ÐŋÐūÐēŅŅаÐŧŅŅ. ÐŅÐīÐĩÐŧŅÐ―ÐūÐĩ ÐēÐ―ÐļÐžÐ°Ð―ÐļÐĩ â ÐŋÐŧÐ°Ð―ÐļŅÐūÐēÐ°Ð―ÐļŅ ÐąÐĩŅÐĩОÐĩÐ―Ð―ÐūŅŅÐļ Ðļ ÐŋÐĩŅÐļÐūÐīŅ ÐŋÐūŅÐŧÐĩ ŅÐūÐīÐūÐē, КÐūÐģÐīа ÐŋÐūŅŅÐĩÐąÐ―ÐūŅŅÐļ ОÐĩÐ―ŅŅŅŅŅ. ÐĶÐĩÐŧŅ Ð―Ð°ÐąÐŧŅÐīÐĩÐ―ÐļŅ â ÐŋÐūÐđОаŅŅ ОÐūОÐĩÐ―Ņ, КÐūÐģÐīа ÐŋÐūОÐūŅŅ ÐīÐĩÐđŅŅÐēÐļŅÐĩÐŧŅÐ―Ðū Ð―ŅÐķÐ―Ð°.
ÐŅÐķÐ―Ðū ÐŧÐļ ÐŧÐĩŅÐļŅŅ ÐÐÐĒ Ðļ ŅŅÐū ÐļОÐĩÐ―Ð―Ðū ÐŧÐĩŅаŅ
ÐÐŧаÐēÐ―ÐūÐĩ ÐŋŅаÐēÐļÐŧÐū: ÐŧÐĩŅаŅ Ð―Ðĩ ÂŦÐ°Ð―ŅÐļŅÐĩÐŧаÂŧ, а Ð―ÐĩÐīÐūŅŅаŅÐūК ÐģÐūŅОÐūÐ―ÐūÐē ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ Ðļ ÐĩÐģÐū ÐŋÐūŅÐŧÐĩÐīŅŅÐēÐļŅ. ÐŅÐŧÐļ ÐĒÐĒÐ Ðļ ŅÐēÐūÐąÐūÐīÐ―ŅÐđ ÐĒ4 Ðē Ð―ÐūŅОÐĩ, ÐūÐąŅŅÐ―Ðū ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―Ð°Ņ ŅÐĩŅаÐŋÐļŅ Ð―Ðĩ ŅŅÐĩÐąŅÐĩŅŅŅ, ÐīаÐķÐĩ ÐŋŅÐļ ÐēŅŅÐūКÐļŅ Ð°Ð―ŅÐļŅÐĩÐŧаŅ . Ð ŅаКÐūÐđ ŅÐļŅŅаŅÐļÐļ ÐēŅаŅ ÐūÐąŅŅŅÐ―ŅÐĩŅ ŅÐļŅКÐļ, ŅÐūŅОÐļŅŅÐĩŅ ÐŋÐŧÐ°Ð― Ð―Ð°ÐąÐŧŅÐīÐĩÐ―ÐļŅ Ðļ ÐŋÐūОÐūÐģаÐĩŅ ŅазÐūÐąŅаŅŅŅŅ Ņ ŅаКŅÐūŅаОÐļ, КÐūŅÐūŅŅÐĩ ŅŅ ŅÐīŅаŅŅ ŅаОÐūŅŅÐēŅŅÐēÐļÐĩ. ÐŅÐū ŅÐ―ÐļÐķаÐĩŅ ÐēÐĩŅÐūŅŅÐ―ÐūŅŅŅ ŅаОÐūÐ―Ð°Ð·Ð―Ð°ŅÐĩÐ―ÐļÐđ Ðļ КŅаÐđÐ―ÐūŅŅÐĩÐđ ÐēŅÐūÐīÐĩ ÐķŅŅŅКÐļŅ ÐīÐļÐĩŅ ÐļÐŧÐļ ОÐĩÐģаÐīÐūз ÐīÐūÐąÐ°ÐēÐūК. ÐĄ ОÐĩÐīÐļŅÐļÐ―ŅКÐūÐđ ŅÐūŅКÐļ зŅÐĩÐ―ÐļŅ ŅÐĩÐŧŅ â ŅÐūŅ ŅÐ°Ð―ÐļŅŅ КаŅÐĩŅŅÐēÐū ÐķÐļÐ·Ð―Ðļ Ðļ ÐēÐūÐēŅÐĩОŅ заОÐĩŅÐļŅŅ ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩ ŅŅÐ―ÐšŅÐļÐļ ÐķÐĩÐŧÐĩзŅ.
ÐŅÐŧÐļ ÐĒÐĒÐ ŅÐŧÐĩÐģКа ÐŋÐūÐēŅŅÐĩÐ―, а ŅÐēÐūÐąÐūÐīÐ―ŅÐđ ÐĒ4 Ðē Ð―ÐūŅОÐĩ, ÐģÐūÐēÐūŅŅŅ Ðū ŅŅÐąÐšÐŧÐļÐ―ÐļŅÐĩŅКÐūО ÐģÐļÐŋÐūŅÐļŅÐĩÐūзÐĩ. ÐÐīÐĩŅŅ ŅаКŅÐļКа заÐēÐļŅÐļŅ ÐūŅ ŅŅÐūÐēÐ―Ņ ÐĒÐĒÐ, ŅÐļОÐŋŅÐūОÐūÐē, ÐēÐūзŅаŅŅа, ŅÐĩŅÐīÐĩŅÐ―Ðū-ŅÐūŅŅÐīÐļŅŅŅŅ ŅÐļŅКÐūÐē Ðļ ÐŋÐŧÐ°Ð―ÐūÐē ÐąÐĩŅÐĩОÐĩÐ―Ð―ÐūŅŅÐļ. ÐĢ ŅаŅŅÐļ ÐŋаŅÐļÐĩÐ―ŅÐūÐē ÐēŅÐąÐļŅаŅŅ Ð―Ð°ÐąÐŧŅÐīÐĩÐ―ÐļÐĩ Ðļ ÐŋÐūÐēŅÐūŅÐ―ŅÐđ КÐūÐ―ŅŅÐūÐŧŅ ŅÐĩŅÐĩз Ð―ÐĩŅКÐūÐŧŅКÐū ОÐĩŅŅŅÐĩÐē, Ņ ŅаŅŅÐļ â Ð―Ð°ŅÐļÐ―Ð°ŅŅ ÐŧÐĩÐēÐūŅÐļŅÐūКŅÐļÐ―. ÐаÐķÐ―Ðū, ŅŅÐū ŅÐĩŅÐĩÐ―ÐļÐĩ ÐŋŅÐļÐ―ÐļОаÐĩŅŅŅ ÐļÐ―ÐīÐļÐēÐļÐīŅаÐŧŅÐ―Ðū, а Ð―Ðĩ ÂŦÐēŅÐĩО ÐŋŅÐļ ÐŧŅÐąÐūО ÐūŅКÐŧÐūÐ―ÐĩÐ―ÐļÐļÂŧ. ЧÐĩО ÐēŅŅÐĩ ÐĒÐĒÐ Ðļ ŅÐĩО ÐąÐūÐŧŅŅÐĩ ŅаКŅÐūŅÐūÐē ŅÐļŅКа, ŅÐĩО ŅаŅÐĩ ŅÐĩŅаÐŋÐļŅ ÐąŅÐēаÐĩŅ ÐūÐŋŅаÐēÐīÐ°Ð―Ð°.
ÐŅÐļ ŅÐēÐ―ÐūО ÐģÐļÐŋÐūŅÐļŅÐĩÐūзÐĩ (ÐŋÐūÐēŅŅÐĩÐ―Ð―ŅÐđ ÐĒÐĒÐ Ðļ ŅÐ―ÐļÐķÐĩÐ―Ð―ŅÐđ ŅÐēÐūÐąÐūÐīÐ―ŅÐđ ÐĒ4) заОÐĩŅŅÐļŅÐĩÐŧŅÐ―Ð°Ņ ŅÐĩŅаÐŋÐļŅ ÐŧÐĩÐēÐūŅÐļŅÐūКŅÐļÐ―ÐūО ÐūÐąŅŅÐ―Ðū ŅÐēÐŧŅÐĩŅŅŅ ŅŅÐ°Ð―ÐīаŅŅÐūО. ÐŅÐū Ð―Ðĩ ÂŦÐŧÐĩŅÐĩÐ―ÐļÐĩ ÐļООŅÐ―ÐļŅÐĩŅаÂŧ, а ÐēÐūŅÐŋÐūÐŧÐ―ÐĩÐ―ÐļÐĩ ŅÐūÐģÐū, ŅŅÐū ŅÐļŅÐūÐēÐļÐīÐ―Ð°Ņ ÐķÐĩÐŧÐĩза ŅÐķÐĩ Ð―Ðĩ ÐŋŅÐūÐļзÐēÐūÐīÐļŅ Ðē Ð―ŅÐķÐ―ÐūО ÐūÐąŅŅОÐĩ. ÐĒаКаŅ ŅÐĩŅаÐŋÐļŅ ÐŋÐūОÐūÐģаÐĩŅ Ð―ÐūŅОаÐŧÐļзÐūÐēаŅŅ ÐūÐąÐžÐĩÐ― ÐēÐĩŅÐĩŅŅÐē Ðļ ŅОÐĩÐ―ŅŅÐļŅŅ ŅÐļОÐŋŅÐūОŅ, ŅÐēŅÐ·Ð°Ð―Ð―ŅÐĩ Ņ Ð―ÐĩŅ ÐēаŅКÐūÐđ ÐģÐūŅОÐūÐ―ÐūÐē. ÐÐąŅŅÐ―Ðū ÐŧÐĩŅÐĩÐ―ÐļÐĩ ÐīÐŧÐļŅÐĩÐŧŅÐ―ÐūÐĩ, ŅаŅŅÐū ÐŋÐūÐķÐļÐ·Ð―ÐĩÐ―Ð―ÐūÐĩ, ÐŋÐūŅÐūОŅ ŅŅÐū ÐūÐ―Ðū КÐūОÐŋÐĩÐ―ŅÐļŅŅÐĩŅ ŅŅÐ―ÐšŅÐļŅ, а Ð―Ðĩ ÂŦÐŋÐĩŅÐĩÐēÐūŅÐŋÐļŅŅÐēаÐĩŅÂŧ ÐļООŅÐ―Ð―ŅŅ ŅÐļŅŅÐĩОŅ. ÐŅÐļ ÐŋŅаÐēÐļÐŧŅÐ―ÐūО ÐŋÐūÐīÐąÐūŅÐĩ ÐīÐūзŅ ÐŧŅÐīÐļ ÐķÐļÐēŅŅ аКŅÐļÐēÐ―ÐūÐđ ÐķÐļÐ·Ð―ŅŅ ÐąÐĩз ŅŅŅÐĩŅŅÐēÐĩÐ―Ð―ŅŅ ÐūÐģŅÐ°Ð―ÐļŅÐĩÐ―ÐļÐđ.
ÐÐ―ÐūÐģÐīа ÐŋаŅÐļÐĩÐ―ŅŅ ÐŋŅŅаŅŅŅŅ ÐŧÐĩŅÐļŅŅ ÐÐÐĒ ÂŦÐŋŅÐūŅÐļÐēÐūÐēÐūŅÐŋаÐŧÐļŅÐĩÐŧŅÐ―ŅОÐļÂŧ, ÐļООŅÐ―ÐūОÐūÐīŅÐŧŅŅÐūŅаОÐļ ÐļÐŧÐļ ŅŅŅÐūÐģÐļОÐļ ÐļŅКÐŧŅŅаŅŅÐļОÐļ ÐīÐļÐĩŅаОÐļ ÐąÐĩз ÐŋÐūÐīŅÐēÐĩŅÐķÐīŅÐ―Ð―ÐūÐģÐū ÐģÐļÐŋÐūŅÐļŅÐĩÐūза. ÐŅÐū ОÐūÐķÐĩŅ ÐīаŅŅ ÐūŅŅŅÐĩÐ―ÐļÐĩ КÐūÐ―ŅŅÐūÐŧŅ, Ð―Ðū ŅаŅŅÐū Ð―Ðĩ ÐļОÐĩÐĩŅ ÐīÐūÐšÐ°Ð·Ð°Ð―Ð―ÐūÐđ ÐŋÐūÐŧŅзŅ Ðļ ÐŋÐūÐēŅŅаÐĩŅ ŅÐļŅК ÐīÐĩŅÐļŅÐļŅÐūÐē. ÐŅаКŅÐļŅÐ―ÐĩÐĩ ŅазÐīÐĩÐŧŅŅŅ ŅÐĩÐŧÐļ: ÐģÐūŅОÐūÐ―Ņ â КÐūŅŅÐĩКŅÐļŅÐūÐēаŅŅ ÐģÐūŅОÐūÐ―Ð°ÐžÐļ, ÐīÐĩŅÐļŅÐļŅŅ â ÐēÐūŅÐŋÐūÐŧÐ―ŅŅŅ, ÐūÐąŅаз ÐķÐļÐ·Ð―Ðļ â ÐēŅŅŅŅаÐļÐēаŅŅ. ÐŅÐŧÐļ ÐĩŅŅŅ ÐēŅŅаÐķÐĩÐ―Ð―ŅÐĩ ŅÐļОÐŋŅÐūОŅ, ÐēаÐķÐ―Ðū Ð―Ðĩ ÐŋŅÐūÐŋŅŅŅÐļŅŅ ÐīÐĩÐŋŅÐĩŅŅÐļŅ, ŅŅÐĩÐēÐūÐķÐ―ŅÐĩ ŅаŅŅŅŅÐūÐđŅŅÐēа, Ð―Ð°ŅŅŅÐĩÐ―ÐļŅ ŅÐ―Ð° Ðļ ÐīŅŅÐģÐļÐĩ ŅаŅŅŅÐĩ ÐŋŅÐļŅÐļÐ―Ņ. РКÐŧÐļÐ―ÐļКÐĩ ŅÐīÐūÐąÐ―Ðū, КÐūÐģÐīа ÐēŅаŅ ÐēÐĩÐīŅŅ ÐŋаŅÐļÐĩÐ―Ņа ŅÐļŅŅÐĩÐžÐ―Ðū Ðļ Ð―Ðĩ ÐūÐģŅÐ°Ð―ÐļŅÐļÐēаÐĩŅŅŅ ÐūÐīÐ―ÐūÐđ ŅÐļŅŅÐūÐđ Ðē Ð°Ð―Ð°ÐŧÐļзÐĩ.
ÐÐĩÐēÐūŅÐļŅÐūКŅÐļÐ―: КаК ŅÐ°ÐąÐūŅаÐĩŅ ŅÐĩŅаÐŋÐļŅ Ðļ ŅŅÐū ÐēаÐķÐ―Ðū Ð·Ð―Ð°ŅŅ
ÐÐĩÐēÐūŅÐļŅÐūКŅÐļÐ― â ŅÐļÐ―ŅÐĩŅÐļŅÐĩŅКÐļÐđ Ð°Ð―Ð°ÐŧÐūÐģ ÐģÐūŅОÐūÐ―Ð° T4, КÐūŅÐūŅŅÐđ Ðē ÐūŅÐģÐ°Ð―ÐļзОÐĩ ÐŋŅÐĩÐēŅаŅаÐĩŅŅŅ Ðē аКŅÐļÐēÐ―ŅŅ ŅÐūŅОŅ Ðļ ÐūÐąÐĩŅÐŋÐĩŅÐļÐēаÐĩŅ ŅÐšÐ°Ð―Ðļ Ð―ŅÐķÐ―ŅО ŅŅÐūÐēÐ―ÐĩО ÐģÐūŅОÐūÐ―ÐūÐē. ÐÐģÐū ŅÐĩÐŧŅ â ÐŋŅÐļÐēÐĩŅŅÐļ ÐĒÐĒÐ Ðļ ŅÐēÐūÐąÐūÐīÐ―ŅÐđ ÐĒ4 К ÐļÐ―ÐīÐļÐēÐļÐīŅаÐŧŅÐ―Ðū ÐūÐŋŅÐļОаÐŧŅÐ―ŅО Ð·Ð―Ð°ŅÐĩÐ―ÐļŅО Ðļ ŅÐŧŅŅŅÐļŅŅ ŅаОÐūŅŅÐēŅŅÐēÐļÐĩ. ÐÐūзŅ ÐŋÐūÐīÐąÐļŅаŅŅ ÐŋÐūŅŅÐĩÐŋÐĩÐ―Ð―Ðū, ÐūŅÐĩÐ―ÐļÐēаŅ Ð°Ð―Ð°ÐŧÐļзŅ Ðļ ŅÐļОÐŋŅÐūОŅ, ÐūŅÐūÐąÐĩÐ―Ð―Ðū Ņ ÐŧŅÐīÐĩÐđ ŅŅаŅŅÐĩÐģÐū ÐēÐūзŅаŅŅа ÐļÐŧÐļ ÐŋŅÐļ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅŅ ŅÐĩŅÐīŅа. ÐŅŅÐĩКŅ ŅазÐēÐļÐēаÐĩŅŅŅ Ð―Ðĩ ОÐģÐ―ÐūÐēÐĩÐ―Ð―Ðū: ÐūŅÐģÐ°Ð―ÐļзОŅ ŅŅÐĩÐąŅÐĩŅŅŅ ÐēŅÐĩОŅ Ð―Ð° ÐŋÐĩŅÐĩŅŅŅÐūÐđКŅ, ÐūÐąŅŅÐ―Ðū Ð―ÐĩŅКÐūÐŧŅКÐū Ð―ÐĩÐīÐĩÐŧŅ. ÐÐūŅŅÐūОŅ ÐēаÐķÐ―Ðū Ð―Ðĩ ОÐĩÐ―ŅŅŅ ÐīÐūзŅ ŅÐŧÐļŅКÐūО ŅаŅŅÐū Ðļ Ð―Ðĩ ÐūŅÐĩÐ―ÐļÐēаŅŅ ŅÐĩзŅÐŧŅŅаŅ ÂŦÐŋÐū ÐūŅŅŅÐĩÐ―ÐļŅО ŅÐĩŅÐĩз ŅŅÐļ ÐīÐ―ŅÂŧ.
âĒ ÐŅÐļÐ―ÐļОаÐđŅÐĩ ÐŋŅÐĩÐŋаŅаŅ ŅŅŅÐūО Ð―Ð°ŅÐūŅаК, заÐŋÐļÐēаŅ ÐēÐūÐīÐūÐđ, Ðļ ÐēŅÐīÐĩŅÐķÐļÐēаÐđŅÐĩ ÐŋаŅзŅ ÐīÐū ÐĩÐīŅ Ð―Ðĩ ОÐĩÐ―ÐĩÐĩ 30 ОÐļÐ―ŅŅ.
âĒ ÐÐĩ заÐŋÐļÐēаÐđŅÐĩ ŅÐ°ÐąÐŧÐĩŅКŅ КÐūŅÐĩ, ОÐūÐŧÐūКÐūО ÐļÐŧÐļ ŅÐūКÐūО, ÐŋÐūŅÐūОŅ ŅŅÐū ŅŅÐū ОÐūÐķÐĩŅ ŅÐ―ÐļÐķаŅŅ ÐēŅаŅŅÐēÐ°Ð―ÐļÐĩ.
âĒ Ð Ð°Ð·Ð―ÐūŅÐļŅÐĩ ÐŋŅÐļŅО ÐķÐĩÐŧÐĩза, КаÐŧŅŅÐļŅ Ðļ Ð―ÐĩКÐūŅÐūŅŅŅ
Ð°Ð―ŅаŅÐļÐīÐūÐē ОÐļÐ―ÐļОŅО Ð―Ð° 4 ŅаŅа ÐūŅ ÐŧÐĩÐēÐūŅÐļŅÐūКŅÐļÐ―Ð°.
âĒ ÐĄŅаŅаÐđŅÐĩŅŅ ÐŋŅÐļÐ―ÐļОаŅŅ ÐŋŅÐĩÐŋаŅаŅ Ðē ÐūÐīÐ―Ðū Ðļ ŅÐū ÐķÐĩ ÐēŅÐĩОŅ, ŅŅÐūÐąŅ КÐūÐŧÐĩÐąÐ°Ð―ÐļŅ ŅŅÐūÐēÐ―Ņ ÐģÐūŅОÐūÐ―Ð° ÐąŅÐŧÐļ ОÐļÐ―ÐļОаÐŧŅÐ―ŅОÐļ.
âĒ ÐÐĩ ÐūŅОÐĩÐ―ŅÐđŅÐĩ ÐŋŅÐĩÐŋаŅаŅ ŅаОÐūŅŅÐūŅŅÐĩÐŧŅÐ―Ðū, ÐīаÐķÐĩ ÐĩŅÐŧÐļ ŅаОÐūŅŅÐēŅŅÐēÐļÐĩ ŅÐŧŅŅŅÐļÐŧÐūŅŅ Ðļ Ð°Ð―Ð°ÐŧÐļзŅ ŅŅаÐŧÐļ ÂŦÐļÐīÐĩаÐŧŅÐ―ŅОÐļÂŧ.
ÐÐūÐ―ŅŅÐūÐŧŅ Ð°Ð―Ð°ÐŧÐļзÐūÐē ÐŋÐūŅÐŧÐĩ ÐļзОÐĩÐ―ÐĩÐ―ÐļŅ ÐīÐūзŅ ÐūÐąŅŅÐ―Ðū ÐīÐĩÐŧаŅŅ Ð―Ðĩ ŅŅазŅ, а ŅÐŋŅŅŅŅ Ð―ÐĩŅКÐūÐŧŅКÐū Ð―ÐĩÐīÐĩÐŧŅ, ŅŅÐūÐąŅ ÐŋÐūКазаŅÐĩÐŧÐļ ŅŅÐŋÐĩÐŧÐļ ŅŅÐ°ÐąÐļÐŧÐļзÐļŅÐūÐēаŅŅŅŅ. ÐŅÐŧÐļ Ð―Ð° ŅÐūÐ―Ðĩ Ð―ÐūŅОаÐŧŅÐ―ŅŅ Ð°Ð―Ð°ÐŧÐļзÐūÐē ŅÐūŅ ŅÐ°Ð―ŅŅŅŅŅ ÐķаÐŧÐūÐąŅ, ÐēŅаŅ ОÐūÐķÐĩŅ ÐūŅÐĩÐ―ÐļŅŅ ÐīŅŅÐģÐļÐĩ ÐŋŅÐļŅÐļÐ―Ņ: ÐīÐĩŅÐļŅÐļŅŅ, ŅÐūÐ―, Ð―Ð°ÐģŅŅзКŅ, ŅÐūÐŋŅŅŅŅÐēŅŅŅÐļÐĩ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅ. ÐаÐķÐ―ŅÐđ ОÐūОÐĩÐ―Ņ â Ð―Ðĩ ŅŅŅÐĩОÐļŅŅŅŅ К ÂŦŅаОŅО Ð―ÐļзКÐļОÂŧ Ð·Ð―Ð°ŅÐĩÐ―ÐļŅО ÐĒÐĒÐ ÐŧŅÐąÐūÐđ ŅÐĩÐ―ÐūÐđ, ÐŋÐūŅÐūОŅ ŅŅÐū ÐŋÐĩŅÐĩÐīÐūзÐļŅÐūÐēКа ОÐūÐķÐĩŅ ÐŋŅÐļÐēÐūÐīÐļŅŅ К ŅÐĩŅÐīŅÐĩÐąÐļÐĩÐ―ÐļŅ, ŅŅÐĩÐēÐūÐģÐĩ, ŅÐ―ÐļÐķÐĩÐ―ÐļŅ ÐŋÐŧÐūŅÐ―ÐūŅŅÐļ КÐūŅŅÐĩÐđ. ÐĨÐūŅÐūŅаŅ ŅÐĩŅаÐŋÐļŅ â ŅŅÐū ÐąÐ°ÐŧÐ°Ð―Ņ ОÐĩÐķÐīŅ ÐŧÐ°ÐąÐūŅаŅÐūŅÐ―ŅОÐļ ŅÐĩÐŧŅОÐļ Ðļ ŅÐūŅŅÐūŅÐ―ÐļÐĩО ŅÐĩÐŧÐūÐēÐĩКа. Ð ÐąÐūÐŧŅŅÐļÐ―ŅŅÐēÐĩ ŅÐŧŅŅаÐĩÐē ŅŅÐūŅ ÐąÐ°ÐŧÐ°Ð―Ņ ÐīÐūŅŅÐļÐģаÐĩŅŅŅ, КÐūÐģÐīа ÐŋаŅÐļÐĩÐ―Ņ ÐŋÐūÐ―ÐļОаÐĩŅ ÐŧÐūÐģÐļКŅ ÐŧÐĩŅÐĩÐ―ÐļŅ Ðļ ŅÐŧÐĩÐīŅÐĩŅ ÐŋÐūÐ―ŅŅÐ―ŅО ÐŋŅаÐēÐļÐŧаО.
ÐÐ―ÐūÐģÐīа ÐŋаŅÐļÐĩÐ―ŅŅ ÐŋÐĩŅÐĩÐķÐļÐēаŅŅ, ŅŅÐū ÂŦÐŋŅÐļÐēŅÐšÐ―ŅŅÂŧ К ÐģÐūŅОÐūÐ―Ð°Ðž. Ðа ŅаОÐūО ÐīÐĩÐŧÐĩ ÐŧÐĩÐēÐūŅÐļŅÐūКŅÐļÐ― Ð―Ðĩ ÐēŅзŅÐēаÐĩŅ заÐēÐļŅÐļОÐūŅŅŅ, ÐūÐ― ÐŋŅÐūŅŅÐū ÐēÐūŅÐŋÐūÐŧÐ―ŅÐĩŅ ÐīÐĩŅÐļŅÐļŅ ÐģÐūŅОÐūÐ―Ð°, КаК ÐūŅКÐļ КÐūОÐŋÐĩÐ―ŅÐļŅŅŅŅ зŅÐĩÐ―ÐļÐĩ. ÐŅÐŧÐļ ŅŅÐ―ÐšŅÐļŅ ÐķÐĩÐŧÐĩзŅ ŅÐūŅ ŅÐ°Ð―ÐĩÐ―Ð° Ðļ ÐŋŅÐĩÐŋаŅаŅ Ð―Ð°Ð·Ð―Ð°ŅÐļÐŧÐļ ÐēŅÐĩОÐĩÐ―Ð―Ðū ÐŋÐū ÐŋÐūÐšÐ°Ð·Ð°Ð―ÐļŅО, ÐēŅаŅ ОÐūÐķÐĩŅ ÐūÐąŅŅÐīÐļŅŅ ÐŋÐūÐŋŅŅКŅ ÐūŅОÐĩÐ―Ņ Ðļ Ð―Ð°ÐąÐŧŅÐīÐĩÐ―ÐļÐĩ. ÐŅÐŧÐļ ŅŅÐ―ÐšŅÐļŅ ŅÐ―ÐļÐķÐĩÐ―Ð° ŅŅÐūÐđКÐū, ÐūŅОÐĩÐ―Ð° ÐūÐąŅŅÐ―Ðū ÐēÐūзÐēŅаŅаÐĩŅ ŅÐļОÐŋŅÐūОŅ Ðļ ŅŅ ŅÐīŅаÐĩŅ ÐŋÐūКазаŅÐĩÐŧÐļ. ÐÐūŅŅÐūОŅ ÐūÐąŅŅÐķÐīаŅŅ ÐļзОÐĩÐ―ÐĩÐ―ÐļŅ ŅÐĩŅаÐŋÐļÐļ ÐŧŅŅŅÐĩ Ð―Ð° ÐūŅÐ―ÐūÐēÐĩ Ð°Ð―Ð°ÐŧÐļзÐūÐē Ðļ КÐŧÐļÐ―ÐļŅÐĩŅКÐūÐđ КаŅŅÐļÐ―Ņ, а Ð―Ðĩ Ð―Ð° ÐūŅÐ―ÐūÐēÐĩ ŅŅŅаŅ ÐūÐē.

ÐÐļŅŅ ÐŋŅÐū ÐđÐūÐī: ÐŋÐūŅÐĩОŅ ÂŦÐđÐūÐī ÐēŅÐĩОÂŧ ОÐūÐķÐĩŅ ÐąŅŅŅ ÐūŅÐļÐąÐšÐūÐđ
ÐÐūÐī ÐīÐĩÐđŅŅÐēÐļŅÐĩÐŧŅÐ―Ðū Ð―ŅÐķÐĩÐ― ÐīÐŧŅ ŅÐļÐ―ŅÐĩза ÐģÐūŅОÐūÐ―ÐūÐē ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ, Ðļ ÐŋŅÐļ ÐļŅŅÐļÐ―Ð―ÐūО ÐīÐĩŅÐļŅÐļŅÐĩ ÐđÐūÐīа ÐĩÐģÐū ÐēÐūŅÐŋÐūÐŧÐ―ÐĩÐ―ÐļÐĩ ÐēаÐķÐ―Ðū. ÐÐū ÂŦÐđÐūÐī ÐŋÐūÐŧÐĩзÐĩÐ― ÐēŅÐĩО ÐŋŅÐļ ÐŧŅÐąÐūÐđ ŅÐļŅÐūÐēÐļÐīКÐĩÂŧ â ŅŅÐū ОÐļŅ, ÐūŅÐūÐąÐĩÐ―Ð―Ðū Ðē КÐūÐ―ŅÐĩКŅŅÐĩ ÐÐÐĒ. ÐŅÐļ аŅŅÐūÐļООŅÐ―Ð―ÐūÐđ ÐŋŅÐĩÐīŅаŅÐŋÐūÐŧÐūÐķÐĩÐ―Ð―ÐūŅŅÐļ ÐļÐ·ÐąŅŅÐūК ÐđÐūÐīа ОÐūÐķÐĩŅ ŅŅÐļÐŧÐļÐēаŅŅ Ð―Ð°ŅŅŅÐĩÐ―ÐļŅ ŅŅÐ―ÐšŅÐļÐļ ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ Ņ ŅŅзÐēÐļОŅŅ ÐŧŅÐīÐĩÐđ. ÐÐūŅŅÐūОŅ ÐīÐūÐąÐ°ÐēКÐļ Ņ ÐēŅŅÐūКÐļОÐļ ÐīÐūзаОÐļ ÐđÐūÐīа Ðļ ÂŦÐŧаОÐļÐ―Ð°ŅÐļŅ ÐīÐŧŅ ŅÐļŅÐūÐēÐļÐīКÐļÂŧ ŅŅÐĩÐąŅŅŅ ÐūŅŅÐūŅÐūÐķÐ―ÐūŅŅÐļ Ðļ ОÐĩÐīÐļŅÐļÐ―ŅКÐūÐđ ÐŧÐūÐģÐļКÐļ. ÐÐūзÐļŅÐļŅ ŅÐūÐēŅÐĩОÐĩÐ―Ð―ÐūÐđ ŅÐ―ÐīÐūКŅÐļÐ―ÐūÐŧÐūÐģÐļÐļ ÐūÐąŅŅÐ―Ðū ŅаКаŅ: ŅÐ―Ð°ŅаÐŧа ÐūŅÐĩÐ―ÐļŅŅ ŅÐļŅŅаŅÐļŅ, ÐŋÐūŅÐūО ŅÐĩŅаŅŅ ÐēÐūÐŋŅÐūŅ ÐīÐūÐąÐ°ÐēÐūК.
âĒ ÐÐūÐīÐļŅÐūÐēÐ°Ð―Ð―Ð°Ņ ŅÐūÐŧŅ Ðē ÐūÐąŅŅÐ―ŅŅ
КÐūÐŧÐļŅÐĩŅŅÐēаŅ
â ŅŅÐū Ð―Ðĩ ŅÐū ÐķÐĩ ŅаОÐūÐĩ, ŅŅÐū КаÐŋÐŧÐļ ÐđÐūÐīа ÐļÐŧÐļ ÐēÐūÐīÐūŅÐūŅÐŧÐļ Ņ ÐēŅŅÐūКÐļОÐļ ÐīÐūзаОÐļ.
âĒ ÂŦЧÐĩО ÐąÐūÐŧŅŅÐĩ ÐđÐūÐīа, ŅÐĩО ÐŧŅŅŅÐĩÂŧ â Ð―ÐĩÐēÐĩŅÐ―Ðū, ÐŋÐūŅÐūОŅ ŅŅÐū Ņ ÐđÐūÐīа ÐĩŅŅŅ ÐēÐĩŅŅ
Ð―ÐļÐđ ÐąÐĩзÐūÐŋаŅÐ―ŅÐđ ÐŋŅÐĩÐīÐĩÐŧ.
âĒ ÐŅÐļ ÐÐÐĒ ŅÐĩÐŧŅ â Ð―Ðĩ ÂŦзаÐŧÐļŅŅ ŅÐļŅÐūÐēÐļÐīКŅ ÐđÐūÐīÐūОÂŧ, а ÐūÐąÐĩŅÐŋÐĩŅÐļŅŅ аÐīÐĩКÐēаŅÐ―ÐūÐĩ, а Ð―Ðĩ ÐļÐ·ÐąŅŅÐūŅÐ―ÐūÐĩ ÐŋÐūŅŅŅÐŋÐŧÐĩÐ―ÐļÐĩ.
âĒ ÐÐĩŅÐĩОÐĩÐ―Ð―ÐūŅŅŅ Ðļ КÐūŅОÐŧÐĩÐ―ÐļÐĩ ÐģŅŅÐīŅŅ ŅŅÐĩÐąŅŅŅ ÐūŅÐīÐĩÐŧŅÐ―ÐūÐģÐū ŅаŅŅŅŅа ÐđÐūÐīа, Ðļ ŅŅÐū ŅÐĩŅаÐĩŅŅŅ Ņ ÐēŅаŅÐūО, а Ð―Ðĩ ÐŋÐū ŅÐūÐēÐĩŅŅ Ðļз ÐļÐ―ŅÐĩŅÐ―ÐĩŅа.
âĒ ÐŅŅÐūКÐūÐīÐūÐ·Ð―ŅÐĩ ÐđÐūÐīÐ―ŅÐĩ ÐīÐūÐąÐ°ÐēКÐļ ÐąÐĩз ÐŋÐūÐšÐ°Ð·Ð°Ð―ÐļÐđ â ŅаŅŅаŅ ÐŋŅÐļŅÐļÐ―Ð° ŅŅ
ŅÐīŅÐĩÐ―ÐļŅ ŅаОÐūŅŅÐēŅŅÐēÐļŅ Ðļ ÂŦŅКаŅКÐūÐēÂŧ Ð°Ð―Ð°ÐŧÐļзÐūÐē.
ÐаŅÐēКа ÐŋŅÐļÐ―ŅŅа

ÐŅÐŧÐļ Ņ ŅÐĩÐŧÐūÐēÐĩКа ÐĩŅŅŅ ÐÐÐĒ, ÐēÐūÐŋŅÐūŅ ÐđÐūÐīа ÐŧŅŅŅÐĩ ŅÐĩŅаŅŅ ÐļÐ―ÐīÐļÐēÐļÐīŅаÐŧŅÐ―Ðū: ŅŅÐļŅŅÐēаŅŅ ÐŋÐļŅÐ°Ð―ÐļÐĩ, ŅÐĩÐģÐļÐūÐ―, ÐąÐĩŅÐĩОÐĩÐ―Ð―ÐūŅŅŅ, ŅÐĩзŅÐŧŅŅаŅŅ Ð°Ð―Ð°ÐŧÐļзÐūÐē Ðļ ÐļŅŅÐūŅÐļŅ ÐąÐūÐŧÐĩÐ·Ð―Ðļ. Ð ŅŅŅÐļÐ―Ð―ÐūÐđ ÐŋŅаКŅÐļКÐĩ ŅаŅÐĩ ÐūÐąŅŅÐķÐīаŅŅ Ð―Ðĩ ÂŦÐđÐūÐīÐūŅÐĩŅаÐŋÐļŅÂŧ, а аÐīÐĩКÐēаŅÐ―ÐūŅŅŅ ŅаŅÐļÐūÐ―Ð° Ðļ ÐąÐĩзÐūÐŋаŅÐ―ÐūŅŅŅ ÐīÐūÐąÐ°ÐēÐūК. ÐÐ―ÐūÐģÐļÐĩ КÐūОÐŋÐŧÐĩКŅŅ ÂŦÐīÐŧŅ ŅÐļŅÐūÐēÐļÐīКÐļÂŧ ŅÐūÐīÐĩŅÐķаŅ ÐēŅŅÐūКÐļÐĩ ÐīÐūзŅ ÐđÐūÐīа ÐēОÐĩŅŅÐĩ Ņ ÐīŅŅÐģÐļОÐļ ОÐļКŅÐūŅÐŧÐĩОÐĩÐ―ŅаОÐļ, Ðļ ÐŋаŅÐļÐĩÐ―Ņ ОÐūÐķÐĩŅ Ð―Ðĩ заОÐĩŅаŅŅ, ŅКÐūÐŧŅКÐū ÐŋÐūÐŧŅŅаÐĩŅ ÐĩÐķÐĩÐīÐ―ÐĩÐēÐ―Ðū. ÐÐīÐĩŅŅ ÐŋÐūÐŧÐĩÐ·Ð―Ð° КÐūÐ―ŅŅÐŧŅŅаŅÐļŅ, ÐģÐīÐĩ ÐēŅаŅ ÐļÐŧÐļ КÐŧÐļÐ―ÐļŅÐĩŅКÐļÐđ ŅаŅОаКÐūÐŧÐūÐģ ÐŋÐūОÐūÐģаÐĩŅ ŅазÐūÐąŅаŅŅ ŅÐūŅŅаÐē ÐīÐūÐąÐ°ÐēÐūК Ðļ ŅÐļŅКÐļ. ÐĒаКÐūÐđ ÐŋÐūÐīŅ ÐūÐī ŅÐ―ÐļÐķаÐĩŅ ÐēÐĩŅÐūŅŅÐ―ÐūŅŅŅ ŅŅ ŅÐīŅÐĩÐ―ÐļŅ Ð―Ð° ŅÐūÐ―Ðĩ ÂŦŅаОÐūÐŧÐĩŅÐĩÐ―ÐļŅ ÐēÐļŅаОÐļÐ―Ð°ÐžÐļÂŧ.
ÐŅÐŧÐļ ÐēŅ ÐŋÐūÐīÐūзŅÐĩÐēаÐĩŅÐĩ ÐīÐĩŅÐļŅÐļŅ ÐđÐūÐīа, КÐūŅŅÐĩКŅÐ―ÐĩÐĩ ÐūÐąŅŅÐķÐīаŅŅ ŅŅÐū ŅÐĩŅÐĩз ÐŋÐļŅÐ°Ð―ÐļÐĩ Ðļ ОÐĩÐīÐļŅÐļÐ―ŅКŅŅ ÐūŅÐĩÐ―ÐšŅ, а Ð―Ðĩ ŅÐĩŅÐĩз ŅаОÐūÐ―Ð°Ð·Ð―Ð°ŅÐĩÐ―ÐļÐĩ. РКÐŧÐļÐ―ÐļКÐĩ ОÐūÐķÐ―Ðū ÐēŅÐąŅаŅŅ ÐąÐĩзÐūÐŋаŅÐ―ŅŅ ŅŅŅаŅÐĩÐģÐļŅ, КÐūŅÐūŅаŅ ŅŅÐļŅŅÐēаÐĩŅ Ðļ ÐŋÐūŅŅÐĩÐąÐ―ÐūŅŅÐļ, Ðļ ŅÐļŅКÐļ ÐļÐ·ÐąŅŅКа. ÐŅÐū ÐūŅÐūÐąÐĩÐ―Ð―Ðū ÐēаÐķÐ―Ðū, ÐĩŅÐŧÐļ ÐĒÐĒÐ ŅÐķÐĩ ÐŋÐūÐēŅŅаÐŧŅŅ ÐļÐŧÐļ ÐĩŅŅŅ КÐūÐŧÐĩÐąÐ°Ð―ÐļŅ ŅŅÐ―ÐšŅÐļÐļ. ÐÐŧаÐēÐ―Ð°Ņ ŅÐĩÐŧŅ â ŅŅÐ°ÐąÐļÐŧŅÐ―ÐūŅŅŅ ÐŋÐūКазаŅÐĩÐŧÐĩÐđ Ðļ ÐŋŅÐĩÐīŅКазŅÐĩОÐūÐĩ ŅаОÐūŅŅÐēŅŅÐēÐļÐĩ. ÐÐūÐī â ÐēаÐķÐ―ŅÐđ ŅÐŧÐĩОÐĩÐ―Ņ, Ð―Ðū ÐūÐ― Ð―Ðĩ ŅÐēÐŧŅÐĩŅŅŅ ŅÐ―ÐļÐēÐĩŅŅаÐŧŅÐ―ŅО ÐŧÐĩКаŅŅŅÐēÐūО ÐūŅ ÐÐÐĒ.
ÐÐūÐ―ÐļŅÐūŅÐļÐ―Ðģ: КаК ŅаŅŅÐū ÐŋŅÐūÐēÐĩŅŅŅŅŅŅ Ðļ ŅŅÐū ÐūŅŅÐŧÐĩÐķÐļÐēаŅŅ
ÐŅÐļ ÐÐÐĒ ÐŋÐŧÐ°Ð― Ð―Ð°ÐąÐŧŅÐīÐĩÐ―ÐļŅ заÐēÐļŅÐļŅ ÐūŅ ŅÐūÐģÐū, ŅÐūŅ ŅÐ°Ð―ÐĩÐ―Ð° ÐŧÐļ ŅŅÐ―ÐšŅÐļŅ ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ. ÐŅÐŧÐļ ÐĒÐĒÐ Ðļ ŅÐēÐūÐąÐūÐīÐ―ŅÐđ ÐĒ4 Ðē Ð―ÐūŅОÐĩ, ÐūÐąŅŅÐ―Ðū ÐīÐūŅŅаŅÐūŅÐ―Ðū ÐŋÐĩŅÐļÐūÐīÐļŅÐĩŅКÐļ КÐūÐ―ŅŅÐūÐŧÐļŅÐūÐēаŅŅ ÐĒÐĒÐ Ðļ ÐūŅÐļÐĩÐ―ŅÐļŅÐūÐēаŅŅŅŅ Ð―Ð° ÐļзОÐĩÐ―ÐĩÐ―ÐļŅ ŅÐļОÐŋŅÐūОÐūÐē. ЧаŅŅÐūŅŅ КÐūÐ―ŅŅÐūÐŧŅ ÐēŅаŅ ÐŋÐūÐīÐąÐļŅаÐĩŅ ÐļÐ―ÐīÐļÐēÐļÐīŅаÐŧŅÐ―Ðū, Ð―Ðū ÐŧÐūÐģÐļКа ŅаКаŅ: ŅÐĩО ŅŅÐ°ÐąÐļÐŧŅÐ―ÐĩÐĩ ÐŋÐūКазаŅÐĩÐŧÐļ Ðļ ŅаОÐūŅŅÐēŅŅÐēÐļÐĩ, ŅÐĩО ŅÐĩÐķÐĩ ÐŋŅÐūÐēÐĩŅКÐļ. ÐŅÐļ ÐŋÐūÐģŅÐ°Ð―ÐļŅÐ―ÐūО ÐĒÐĒРКÐūÐ―ŅŅÐūÐŧŅ ŅаŅÐĩ, ÐŋÐūŅÐūОŅ ŅŅÐū ÐēаÐķÐ―Ðū Ð―Ðĩ ÐŋŅÐūÐŋŅŅŅÐļŅŅ ÐŋÐĩŅÐĩŅ ÐūÐī К ÐģÐļÐŋÐūŅÐļŅÐĩÐūзŅ. ÐĒаКÐķÐĩ ŅаŅÐĩ Ð―Ð°ÐąÐŧŅÐīаŅŅŅŅ ÐąÐĩŅÐĩОÐĩÐ―Ð―ŅÐĩ Ðļ ŅÐĩ, КŅÐū ÐŋÐŧÐ°Ð―ÐļŅŅÐĩŅ ÐąÐĩŅÐĩОÐĩÐ―Ð―ÐūŅŅŅ, ÐŋÐūŅÐūОŅ ŅŅÐū ŅŅÐĩÐąÐūÐēÐ°Ð―ÐļŅ К ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―ÐūОŅ ŅÐūÐ―Ņ ŅаО ŅŅŅÐūÐķÐĩ.
âĒ ÐŅÐŧÐļ Ð°Ð―ŅÐļŅÐĩÐŧа ÐŋÐūÐēŅŅÐĩÐ―Ņ, Ð―Ðū ÐģÐūŅОÐūÐ―Ņ Ð―ÐūŅОаÐŧŅÐ―ŅÐĩ, ÐūÐąŅŅÐ―Ðū Ð―Ð°ÐąÐŧŅÐīаŅŅ ÐĒÐĒÐ Ðē ÐīÐļÐ―Ð°ÐžÐļКÐĩ 1â2 Ņаза Ðē ÐģÐūÐī.
âĒ ÐŅÐŧÐļ ÐĒÐĒÐ ÐŋÐūÐēŅŅÐĩÐ― ŅОÐĩŅÐĩÐ―Ð―Ðū, КÐūÐ―ŅŅÐūÐŧŅ ОÐūÐķÐĩŅ ÐąŅŅŅ ŅаŅÐĩ, Ð―Ð°ÐŋŅÐļОÐĩŅ Ņаз Ðē Ð―ÐĩŅКÐūÐŧŅКÐū ОÐĩŅŅŅÐĩÐē, ŅŅÐūÐąŅ ÐŋÐūÐ―ŅŅŅ ŅÐĩÐ―ÐīÐĩÐ―ŅÐļŅ.
âĒ ÐÐūŅÐŧÐĩ Ð―Ð°Ð·Ð―Ð°ŅÐĩÐ―ÐļŅ ÐļÐŧÐļ ÐļзОÐĩÐ―ÐĩÐ―ÐļŅ ÐīÐūзŅ ÐŧÐĩÐēÐūŅÐļŅÐūКŅÐļÐ―Ð° Ð°Ð―Ð°ÐŧÐļзŅ ÐūÐąŅŅÐ―Ðū ÐīÐĩÐŧаŅŅ ŅÐĩŅÐĩз Ð―ÐĩŅКÐūÐŧŅКÐū Ð―ÐĩÐīÐĩÐŧŅ, ŅŅÐūÐąŅ ÐūŅÐĩÐ―ÐļŅŅ ŅŅÐ°ÐąÐļÐŧŅÐ―ÐūŅŅŅ.
âĒ ÐŅÐļ ŅŅÐ°ÐąÐļÐŧŅÐ―ÐūÐđ ÐīÐūзÐĩ ÐŧÐĩÐēÐūŅÐļŅÐūКŅÐļÐ―Ð° КÐūÐ―ŅŅÐūÐŧŅ ÐĒÐĒÐ ÐŋŅÐūÐēÐūÐīŅŅ ŅÐĩÐģŅÐŧŅŅÐ―Ðū, а заŅÐĩО ÐŋÐĩŅÐĩŅ
ÐūÐīŅŅ Ð―Ð° ÐĩÐķÐĩÐģÐūÐīÐ―ŅŅ ÐŋŅÐūÐēÐĩŅКŅ.
âĒ ÐŅÐŧÐļ ŅÐļОÐŋŅÐūОŅ ŅÐūŅ
ŅÐ°Ð―ŅŅŅŅŅ ÐŋŅÐļ Ð―ÐūŅОаÐŧŅÐ―ÐūО ÐĒÐĒÐ, ÐļÐ―ÐūÐģÐīа ÐīÐūÐŋÐūÐŧÐ―ÐļŅÐĩÐŧŅÐ―Ðū ÐūŅÐĩÐ―ÐļÐēаŅŅ ŅÐēÐūÐąÐūÐīÐ―ŅÐđ ÐĒ4 Ðļ ÐļŅŅŅ ÐīŅŅÐģÐļÐĩ ÐŋŅÐļŅÐļÐ―Ņ.
ÐÐŧŅ ÐŧŅÐīÐĩÐđ, КÐūŅÐūŅŅÐĩ ŅÐķÐĩ ÐŋŅÐļÐ―ÐļОаŅŅ ÐŧÐĩÐēÐūŅÐļŅÐūКŅÐļÐ―, ÐēаÐķÐ―Ðū ÐŋÐūÐ―ÐļОаŅŅ ŅÐĩÐŧŅ ОÐūÐ―ÐļŅÐūŅÐļÐ―Ðģа: ÐīÐĩŅÐķаŅŅ ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―ŅÐđ ŅÐūÐ― ŅŅÐ°ÐąÐļÐŧŅÐ―ŅО Ðļ ÐļÐ·ÐąÐĩÐģаŅŅ ÐŋÐĩŅÐĩÐīÐūзÐļŅÐūÐēКÐļ. ЧаŅŅаŅ ÐŋŅаКŅÐļКа â ÐŋŅÐūÐēÐĩŅŅŅŅ ÐĒÐĒРКаÐķÐīŅÐĩ Ð―ÐĩŅКÐūÐŧŅКÐū ОÐĩŅŅŅÐĩÐē ÐīÐū ŅŅÐ°ÐąÐļÐŧÐļзаŅÐļÐļ, заŅÐĩО Ņаз Ðē ÐģÐūÐī ÐŋŅÐļ ŅŅÐ°ÐąÐļÐŧŅÐ―ÐūО ŅÐūŅŅÐūŅÐ―ÐļÐļ. ÐŅÐļ ŅŅÐūО Ð°Ð―Ð°ÐŧÐļзŅ ÐēŅÐĩÐģÐīа ÐļÐ―ŅÐĩŅÐŋŅÐĩŅÐļŅŅŅŅŅŅ Ðē КÐūÐ―ŅÐĩКŅŅÐĩ: ÐūÐīÐļÐ― ŅÐĩзŅÐŧŅŅаŅ ОÐūÐķÐĩŅ ÐąŅŅŅ ÐļŅКаÐķŅÐ― Ð―ÐĩÐīаÐēÐ―ÐĩÐđ ÐąÐūÐŧÐĩÐ·Ð―ŅŅ, ŅОÐĩÐ―ÐūÐđ ŅÐĩÐķÐļОа, Ð―ÐĩÐŋŅаÐēÐļÐŧŅÐ―ŅО ÐŋŅÐļŅОÐūО ÐŋŅÐĩÐŋаŅаŅа. ÐÐūŅŅÐūОŅ ÐēŅаŅ ÐūÐąŅŅÐ―Ðū ŅŅÐūŅÐ―ŅÐĩŅ, КаК ÐļОÐĩÐ―Ð―Ðū ÐēŅ ÐŋŅÐļÐ―ÐļОаÐŧÐļ ŅÐ°ÐąÐŧÐĩŅКÐļ Ðļ Ð―Ðĩ ÐąŅÐŧÐū ÐŧÐļ ŅаКŅÐūŅÐūÐē, ÐēÐŧÐļŅŅŅÐļŅ Ð―Ð° ÐēŅаŅŅÐēÐ°Ð―ÐļÐĩ.
ÐаŅÐļÐĩÐ―ŅаО ÐŋÐūÐŧÐĩÐ·Ð―Ðū ÐēÐĩŅŅÐļ ÐŋŅÐūŅŅŅŅ ÂŦКаŅŅŅ Ð―Ð°ÐąÐŧŅÐīÐĩÐ―ÐļŅÂŧ: ÐīаŅŅ Ð°Ð―Ð°ÐŧÐļзÐūÐē, Ð·Ð―Ð°ŅÐĩÐ―ÐļŅ ÐĒÐĒÐ/ŅÐēÐūÐąÐūÐīÐ―ÐūÐģÐū ÐĒ4, ÐīÐūзŅ ÐŋŅÐĩÐŋаŅаŅа Ðļ заОÐĩŅКÐļ Ðū ŅаОÐūŅŅÐēŅŅÐēÐļÐļ. ÐŅÐū ÐŋÐūОÐūÐģаÐĩŅ ÐēÐļÐīÐĩŅŅ ŅŅÐĩÐ―ÐīŅ Ðļ Ð―Ðĩ ŅÐĩаÐģÐļŅÐūÐēаŅŅ ŅОÐūŅÐļÐūÐ―Ð°ÐŧŅÐ―Ðū Ð―Ð° Ð―ÐĩÐąÐūÐŧŅŅÐļÐĩ КÐūÐŧÐĩÐąÐ°Ð―ÐļŅ. ÐĒаКÐķÐĩ ŅŅÐū ŅКÐūÐ―ÐūОÐļŅ ÐēŅÐĩОŅ Ð―Ð° ÐŋŅÐļŅОÐĩ Ðļ ÐīÐĩÐŧаÐĩŅ ÐūÐąŅÐĩÐ―ÐļÐĩ Ņ ÐēŅаŅÐūО ÐŋŅÐĩÐīОÐĩŅÐ―ŅО. ÐŅÐļ ÐŋÐūŅÐēÐŧÐĩÐ―ÐļÐļ Ð―ÐūÐēŅŅ ŅÐļОÐŋŅÐūОÐūÐē ÐēаÐķÐ―Ðū Ð―Ðĩ ÐķÐīаŅŅ ÂŦÐŋÐŧÐ°Ð―ÐūÐēÐūÐģÐū КÐūÐ―ŅŅÐūÐŧŅÂŧ, а ÐūÐąŅŅÐīÐļŅŅ ŅÐļŅŅаŅÐļŅ ŅÐ°Ð―ŅŅÐĩ. ÐÐūÐ―ÐļŅÐūŅÐļÐ―Ðģ â ŅŅÐū Ð―Ðĩ ÐąÐĩŅКÐūÐ―ÐĩŅÐ―ŅÐĩ Ð°Ð―Ð°ÐŧÐļзŅ, а ŅазŅÐžÐ―Ð°Ņ ŅÐļŅŅÐĩОа, КÐūŅÐūŅаŅ ÐŋÐūÐīÐīÐĩŅÐķÐļÐēаÐĩŅ ŅŅÐ°ÐąÐļÐŧŅÐ―ÐūŅŅŅ.
ÐÐĩŅÐļŅÐļŅŅ, КÐūŅÐūŅŅÐĩ ŅаŅŅÐū ŅÐūÐŋŅŅŅŅÐēŅŅŅ, Ðļ ŅŅÐū Ņ Ð―ÐļОÐļ ÐīÐĩÐŧаŅŅ
ÐÐ―ÐūÐģÐļÐĩ ÐķаÐŧÐūÐąŅ ÐŋŅÐļ ÐÐÐĒ ŅÐūÐēÐŋаÐīаŅŅ Ņ ÐŋŅÐūŅÐēÐŧÐĩÐ―ÐļŅОÐļ ÐīÐĩŅÐļŅÐļŅÐūÐē ОÐļКŅÐūŅÐŧÐĩОÐĩÐ―ŅÐūÐē Ðļ ÐēÐļŅаОÐļÐ―ÐūÐē. ÐŅÐŧÐļ ŅÐĩÐŧÐūÐēÐĩК ŅŅŅаÐŧ, ОÐĩŅÐ·Ð―ÐĩŅ, ÐŋÐŧÐūŅ Ðū ÐēÐūŅŅŅÐ°Ð―Ð°ÐēÐŧÐļÐēаÐĩŅŅŅ ÐŋÐūŅÐŧÐĩ Ð―Ð°ÐģŅŅзÐūК ÐļÐŧÐļ заОÐĩŅаÐĩŅ ÐēŅÐŋаÐīÐĩÐ―ÐļÐĩ ÐēÐūÐŧÐūŅ, ÐŋÐūÐŧÐĩÐ·Ð―Ðū ÐūŅÐĩÐ―ÐļŅŅ Ð―Ðĩ ŅÐūÐŧŅКÐū ŅÐļŅÐūÐēÐļÐīКŅ. РКÐŧÐļÐ―ÐļŅÐĩŅКÐūÐđ ÐŋŅаКŅÐļКÐĩ ŅаŅŅÐū ÐēŅŅŅÐĩŅаŅŅŅŅ ŅÐ―ÐļÐķÐĩÐ―Ð―ŅÐĩ заÐŋаŅŅ ÐķÐĩÐŧÐĩза, ÐīÐĩŅÐļŅÐļŅ ÐēÐļŅаОÐļÐ―Ð° D Ðļ Ð―ÐĩÐīÐūŅŅаŅÐūК B12. ÐĒаКÐķÐĩ ÐļÐ―ÐūÐģÐīа ÐēŅŅÐēÐŧŅŅŅ Ð―Ð°ŅŅŅÐĩÐ―ÐļŅ ŅŅÐēÐūÐĩÐ―ÐļŅ Ðļз-за ÐŋŅÐūÐąÐŧÐĩО Ņ ÐķÐĩÐŧŅÐīÐūŅÐ―Ðū-КÐļŅÐĩŅÐ―ŅО ŅŅаКŅÐūО ÐļÐŧÐļ аŅŅÐūÐļООŅÐ―Ð―ŅŅ ŅÐūÐŋŅŅŅŅÐēŅŅŅÐļŅ ŅÐūŅŅÐūŅÐ―ÐļÐđ. ÐÐūŅŅÐūОŅ ÐŋÐūÐīŅ ÐūÐī ÂŦÐŋŅÐūÐēÐĩŅÐļО ŅÐūÐŧŅКÐū ÐĒÐĒÐÂŧ ÐļÐ―ÐūÐģÐīа ÐūКазŅÐēаÐĩŅŅŅ Ð―ÐĩÐīÐūŅŅаŅÐūŅÐ―ŅО ÐīÐŧŅ ŅÐŧŅŅŅÐĩÐ―ÐļŅ ŅаОÐūŅŅÐēŅŅÐēÐļŅ.
âĒ ÐÐļзКÐļÐđ ŅÐĩŅŅÐļŅÐļÐ― Ðļ ÐīÐĩŅÐļŅÐļŅ ÐķÐĩÐŧÐĩза ОÐūÐģŅŅ ŅŅÐļÐŧÐļÐēаŅŅ ŅÐŧÐ°ÐąÐūŅŅŅ, ÐūÐīŅŅКŅ Ðļ ÐēŅÐŋаÐīÐĩÐ―ÐļÐĩ ÐēÐūÐŧÐūŅ ÐīаÐķÐĩ ÐŋŅÐļ Ð―ÐūŅОаÐŧŅÐ―ÐūО ÐĒÐĒÐ.
âĒ ÐÐĩŅÐļŅÐļŅ ÐēÐļŅаОÐļÐ―Ð° D ОÐūÐķÐĩŅ ÐēÐŧÐļŅŅŅ Ð―Ð° ОŅŅÐĩŅÐ―ŅŅ ŅÐŧÐ°ÐąÐūŅŅŅ, Ð―Ð°ŅŅŅÐūÐĩÐ―ÐļÐĩ Ðļ ŅаŅŅÐūŅŅ ÐŋŅÐūŅŅŅÐī, Ņ
ÐūŅŅ ÐūÐ― Ð―ÐĩŅÐŋÐĩŅÐļŅÐļŅÐĩÐ―.
âĒ ÐÐĩÐīÐūŅŅаŅÐūК ÐēÐļŅаОÐļÐ―Ð° B12 ÐļÐ―ÐūÐģÐīа ÐŋŅÐūŅÐēÐŧŅÐĩŅŅŅ ÂŦŅŅÐžÐ°Ð―ÐūО Ðē ÐģÐūÐŧÐūÐēÐĩÂŧ, ÐūÐ―ÐĩОÐĩÐ―ÐļÐĩО, ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩО ŅÐ―ÐĩŅÐģÐļÐļ Ðļ ÐļзОÐĩÐ―ÐĩÐ―ÐļŅОÐļ КŅÐūÐēÐļ.
âĒ ÐÐĩÐīÐūŅŅаŅÐūК ŅÐĩÐŧÐĩÐ―Ð° ÐūÐąŅŅÐķÐīаŅŅ ÐŋŅÐļ ÐÐÐĒ, Ð―Ðū ÐīÐūÐąÐ°ÐēКÐļ ÐēŅÐąÐļŅаŅŅ аККŅŅаŅÐ―Ðū Ðļ Ð―Ðĩ Ð―Ð°Ð·Ð―Ð°ŅаŅŅ ÂŦÐ―Ð° ÐēŅŅКÐļÐđ ŅÐŧŅŅаÐđÂŧ.
âĒ ÐŅÐļ ŅŅÐūÐđКÐļŅ
ÐķÐĩÐŧŅÐīÐūŅÐ―Ðū-КÐļŅÐĩŅÐ―ŅŅ
ŅÐļОÐŋŅÐūОаŅ
ÐēŅаŅ ОÐūÐķÐĩŅ ÐūŅÐĩÐ―ÐļŅŅ ŅÐļŅК ŅÐĩÐŧÐļаКÐļÐļ ÐļÐŧÐļ аŅŅÐūÐļООŅÐ―Ð―ÐūÐģÐū ÐģаŅŅŅÐļŅа.
ÐÐūŅŅÐĩКŅÐļŅ ÐīÐĩŅÐļŅÐļŅÐūÐē â ŅŅÐū ÐūÐąŅŅÐ―Ðū КŅŅŅ, ÐŋÐūŅÐŧÐĩ КÐūŅÐūŅÐūÐģÐū ÐūŅÐĩÐ―ÐļÐēаŅŅ ŅŅŅÐĩКŅ Ðļ ÐŋÐūÐēŅÐūŅŅŅŅ КÐūÐ―ŅŅÐūÐŧŅÐ―ŅÐĩ Ð°Ð―Ð°ÐŧÐļзŅ. ÐаÐķÐ―Ðū ÐīÐĩÐŧаŅŅ ŅŅÐū ÐŋÐūÐī ОÐĩÐīÐļŅÐļÐ―ŅКÐļО Ð―Ð°ÐąÐŧŅÐīÐĩÐ―ÐļÐĩО, ÐŋÐūŅÐūОŅ ŅŅÐū ÂŦŅаОÐūÐŧÐĩŅÐĩÐ―ÐļÐĩÂŧ ÐķÐĩÐŧÐĩзÐūО ÐļÐŧÐļ ÐēŅŅÐūКÐļОÐļ ÐīÐūзаОÐļ ÐēÐļŅаОÐļÐ―ÐūÐē ОÐūÐķÐĩŅ Ð―Ð°ÐēŅÐĩÐīÐļŅŅ. ÐаÐŋŅÐļОÐĩŅ, ÐķÐĩÐŧÐĩзÐū Ð―Ðĩ ÐēŅÐĩО ÐŋÐĩŅÐĩÐ―ÐūŅÐļŅŅŅ ÐūÐīÐļÐ―Ð°ÐšÐūÐēÐū, а ÐēÐļŅаОÐļÐ― D Ðē ÐąÐūÐŧŅŅÐļŅ ÐīÐūзаŅ ŅŅÐĩÐąŅÐĩŅ КÐūÐ―ŅŅÐūÐŧŅ. ÐŅÐŧÐļ ÐēŅ ÐŋŅÐļÐ―ÐļОаÐĩŅÐĩ ÐŧÐĩÐēÐūŅÐļŅÐūКŅÐļÐ―, ÐīÐūÐąÐ°ÐēКÐļ Ð―ŅÐķÐ―Ðū ÐŋŅаÐēÐļÐŧŅÐ―Ðū ŅÐ°Ð·Ð―ÐĩŅŅÐļ ÐŋÐū ÐēŅÐĩОÐĩÐ―Ðļ, ŅŅÐūÐąŅ Ð―Ðĩ ŅŅ ŅÐīŅаŅŅ ÐēŅаŅŅÐēÐ°Ð―ÐļÐĩ ÐģÐūŅОÐūÐ―Ð°. ÐÐūÐģÐīа ÐīÐĩŅÐļŅÐļŅŅ ÐēÐūŅÐŋÐūÐŧÐ―ÐĩÐ―Ņ, ÐŋаŅÐļÐĩÐ―ŅаО ŅаŅŅÐū ŅŅÐ°Ð―ÐūÐēÐļŅŅŅ ÐŧÐĩÐģŅÐĩ, Ðļ ŅŅÐū ŅÐ―ÐļÐķаÐĩŅ ÐķÐĩÐŧÐ°Ð―ÐļÐĩ ÂŦÐŧÐĩŅÐļŅŅ Ð°Ð―ŅÐļŅÐĩÐŧаÂŧ ÐŧŅÐąŅОÐļ ОÐĩŅÐūÐīаОÐļ.
ÐÐūÐŧÐĩÐ·Ð―Ðū ÐēÐūŅÐŋŅÐļÐ―ÐļОаŅŅ ÐīÐĩŅÐļŅÐļŅŅ КаК ÐūŅÐīÐĩÐŧŅÐ―ŅŅ заÐīаŅŅ, КÐūŅÐūŅŅŅ ОÐūÐķÐ―Ðū ŅÐĩŅÐļŅŅ ÐīÐūŅŅаŅÐūŅÐ―Ðū ÐąŅŅŅŅÐū Ðļ ÐļзОÐĩŅÐļОÐū. РКÐŧÐļÐ―ÐļКÐĩ ÐūÐąŅŅÐ―Ðū ÐŋÐūОÐūÐģаŅŅ ÐēŅÐąŅаŅŅ, ŅŅÐū ÐīÐĩÐđŅŅÐēÐļŅÐĩÐŧŅÐ―Ðū ŅŅÐūÐļŅ ÐŋŅÐūÐēÐĩŅÐļŅŅ ÐŋÐū ŅÐļОÐŋŅÐūОаО Ðļ Ð°Ð―Ð°ÐžÐ―ÐĩзŅ, а ŅŅÐū ÐąŅÐīÐĩŅ ÐŧÐļŅÐ―ÐļО. ÐĒаКÐūÐđ ÐŋÐūÐīŅ ÐūÐī ŅКÐūÐ―ÐūОÐļŅ ÐīÐĩÐ―ŅÐģÐļ Ðļ ŅОÐĩÐ―ŅŅаÐĩŅ ÐŋÐĩŅÐĩÐģŅŅзКŅ Ð°Ð―Ð°ÐŧÐļзаОÐļ. ÐŅÐŧÐļ ŅÐŧŅŅŅÐĩÐ―ÐļÐĩ ŅаОÐūŅŅÐēŅŅÐēÐļŅ Ð―Ðĩ Ð―Ð°ŅŅŅÐŋаÐĩŅ, ÐēŅаŅ ÐŋÐĩŅÐĩŅОаŅŅÐļÐēаÐĩŅ ÐģÐļÐŋÐūŅÐĩзŅ Ðļ ŅаŅŅÐļŅŅÐĩŅ ÐīÐļаÐģÐ―ÐūŅŅÐļКŅ. ÐŅÐū Ðļ ÐĩŅŅŅ ŅÐļŅŅÐĩÐžÐ―Ð°Ņ ОÐĩÐīÐļŅÐļÐ―Ð°: ŅаÐģÐļ ÐŋÐū ŅОŅŅÐŧŅ, а Ð―Ðĩ ÂŦÐēŅŅ ŅŅазŅÂŧ.

ÐÐļŅÐ°Ð―ÐļÐĩ Ðļ ÐūÐąŅаз ÐķÐļÐ·Ð―Ðļ ÐŋŅÐļ ÐÐÐĒ: ŅŅÐū ŅÐĩаÐŧŅÐ―Ðū ÐŋÐūОÐūÐģаÐĩŅ
ÐŅÐļ ÐÐÐĒ Ð―ÐĩŅ ŅÐ―ÐļÐēÐĩŅŅаÐŧŅÐ―ÐūÐđ ÂŦÐīÐļÐĩŅŅ ÐīÐŧŅ ŅÐļŅÐūÐēÐļÐīКÐļÂŧ, КÐūŅÐūŅаŅ ÐŋÐūÐīŅ ÐūÐīÐļŅ ÐēŅÐĩО. ÐÐū ÐĩŅŅŅ ÐŋÐūÐ―ŅŅÐ―ŅÐĩ ÐŋŅÐļÐ―ŅÐļÐŋŅ, КÐūŅÐūŅŅÐĩ ŅÐŧŅŅŅаŅŅ ŅаОÐūŅŅÐēŅŅÐēÐļÐĩ Ðļ ŅÐ―ÐļÐķаŅŅ ŅÐļŅК ÐīÐĩŅÐļŅÐļŅÐūÐē. ÐŅÐū ŅÐĩÐģŅÐŧŅŅÐ―ŅÐđ ŅÐūÐ―, ÐīÐūŅŅаŅÐūŅÐ―ŅÐđ ÐąÐĩÐŧÐūК, ŅОÐĩŅÐĩÐ―Ð―Ð°Ņ ŅÐļзÐļŅÐĩŅКаŅ аКŅÐļÐēÐ―ÐūŅŅŅ Ðļ ÐŋÐūÐīÐīÐĩŅÐķÐ°Ð―ÐļÐĩ ŅŅÐ°ÐąÐļÐŧŅÐ―ÐūÐģÐū ŅÐĩÐķÐļОа. Ð ÐĩзКÐļÐĩ ÐūÐģŅÐ°Ð―ÐļŅÐĩÐ―ÐļŅ, ÐīÐŧÐļŅÐĩÐŧŅÐ―ŅÐĩ ÐģÐūÐŧÐūÐīÐ°Ð―ÐļŅ Ðļ ÐļŅКÐŧŅŅÐĩÐ―ÐļÐĩ ÐąÐūÐŧŅŅÐļŅ ÐģŅŅÐŋÐŋ ÐŋŅÐūÐīŅКŅÐūÐē ÐąÐĩз ÐŋÐūÐšÐ°Ð·Ð°Ð―ÐļÐđ ŅаŅÐĩ ŅŅ ŅÐīŅаŅŅ ŅÐļŅŅаŅÐļŅ. ÐŅÐūÐąÐĩÐ―Ð―Ðū ŅŅÐū ÐēаÐķÐ―Ðū, ÐĩŅÐŧÐļ ŅÐĩÐŧÐūÐēÐĩК ŅÐķÐĩ ŅКÐŧÐūÐ―ÐĩÐ― К ÐīÐĩŅÐļŅÐļŅŅ ÐķÐĩÐŧÐĩза ÐļÐŧÐļ ÐļОÐĩÐĩŅ ÐēŅŅÐūКŅŅ Ð―Ð°ÐģŅŅзКŅ.
âĒ ÐĄÐūÐąÐĩŅÐļŅÐĩ ŅаŅÐļÐūÐ― ÐēÐūКŅŅÐģ ÐūÐąŅŅÐ―ÐūÐđ ÐĩÐīŅ Ņ ÐąÐĩÐŧКÐūО Ðē КаÐķÐīÐūО ÐŋŅÐļŅОÐĩ ÐŋÐļŅÐļ, ŅŅÐūÐąŅ ÐŋÐūÐīÐīÐĩŅÐķÐļÐēаŅŅ ŅÐ―ÐĩŅÐģÐļŅ Ðļ ÐēÐūŅŅŅÐ°Ð―ÐūÐēÐŧÐĩÐ―ÐļÐĩ.
âĒ ÐÐūÐąÐ°ÐēŅŅÐĩ ÐļŅŅÐūŅÐ―ÐļКÐļ КÐŧÐĩŅŅаŅКÐļ Ðļ ÐūÐēÐūŅÐĩÐđ, ÐŋÐūŅÐūОŅ ŅŅÐū ÐŋŅÐļ ÐģÐļÐŋÐūŅÐļŅÐĩÐūзÐĩ КÐļŅÐĩŅÐ―ÐļК ОÐūÐķÐĩŅ ŅÐ°ÐąÐūŅаŅŅ ОÐĩÐīÐŧÐĩÐ―Ð―ÐĩÐĩ.
âĒ ÐĄÐŧÐĩÐīÐļŅÐĩ за ÐīÐūŅŅаŅÐūŅÐ―ŅО ÐŋÐūŅŅŅÐŋÐŧÐĩÐ―ÐļÐĩО ÐđÐūÐīа Ðļз ÐĩÐīŅ ÐąÐĩз ŅŅ
ÐūÐīа Ðē ÂŦÐēŅŅÐūКÐļÐĩ ÐīÐūзŅÂŧ ÐīÐūÐąÐ°ÐēÐūК Ðļ ÐēÐūÐīÐūŅÐūŅÐŧÐĩÐđ.
âĒ ÐÐģŅÐ°Ð―ÐļŅŅŅÐĩ аÐŧКÐūÐģÐūÐŧŅ Ðļ ŅÐŧŅŅŅаÐŋÐĩŅÐĩŅÐ°ÐąÐūŅÐ°Ð―Ð―ŅÐĩ ÐŋŅÐūÐīŅКŅŅ, ÐŋÐūŅÐūОŅ ŅŅÐū ÐūÐ―Ðļ ŅŅÐļÐŧÐļÐēаŅŅ КÐūÐŧÐĩÐąÐ°Ð―ÐļŅ ÐēÐĩŅа Ðļ аÐŋÐŋÐĩŅÐļŅа.
âĒ ÐÐūÐīÐīÐĩŅÐķÐļÐēаÐđŅÐĩ ŅОÐĩŅÐĩÐ―Ð―ŅŅ аКŅÐļÐēÐ―ÐūŅŅŅ, ÐēŅÐąÐļŅаŅ ŅÐūŅОаŅ, КÐūŅÐūŅŅÐđ ÐēŅ ОÐūÐķÐĩŅÐĩ ÐīÐĩÐŧаŅŅ ŅÐĩÐģŅÐŧŅŅÐ―Ðū, а Ð―Ðĩ ÂŦŅŅÐēКÐūО Ð―Ð° Ð―ÐĩÐīÐĩÐŧŅÂŧ.
ÐĄÐūÐ― ÐŋŅÐļ ÐÐÐĒ ŅаŅŅÐū Ð―ÐĩÐīÐūÐūŅÐĩÐ―ÐļÐēаŅŅ, Ņ ÐūŅŅ ÐļОÐĩÐ―Ð―Ðū ÐūÐ― ÐēÐŧÐļŅÐĩŅ Ð―Ð° ŅŅŅаÐŧÐūŅŅŅ Ðļ ŅОÐūŅÐļÐūÐ―Ð°ÐŧŅÐ―ŅŅ ŅŅŅÐūÐđŅÐļÐēÐūŅŅŅ ŅÐļÐŧŅÐ―ÐĩÐĩ ÐąÐūÐŧŅŅÐļÐ―ŅŅÐēа ÐīÐūÐąÐ°ÐēÐūК. ÐŅÐŧÐļ ŅÐĩÐŧÐūÐēÐĩК ÐŋÐūŅŅÐūŅÐ―Ð―Ðū Ð―ÐĩÐīÐūŅŅÐŋаÐĩŅ, ŅÐļОÐŋŅÐūОŅ ÐŧÐĩÐģКÐū ŅÐŋŅŅаŅŅ Ņ ÐģÐļÐŋÐūŅÐļŅÐĩÐūзÐūО, ÐīаÐķÐĩ ÐŋŅÐļ Ð―ÐūŅОаÐŧŅÐ―ŅŅ Ð°Ð―Ð°ÐŧÐļзаŅ . ÐĄŅŅÐĩŅŅ ŅаКÐķÐĩ ŅŅÐļÐŧÐļÐēаÐĩŅ ŅŅÐąŅÐĩКŅÐļÐēÐ―ŅÐĩ ÐŋŅÐūŅÐēÐŧÐĩÐ―ÐļŅ: ŅÐĩŅÐīŅÐĩÐąÐļÐĩÐ―ÐļÐĩ, ŅŅÐĩÐēÐūÐķÐ―ÐūŅŅŅ, Ð―Ð°ŅŅŅÐĩÐ―ÐļŅ ÐŋÐļŅÐĩÐēÐūÐģÐū ÐŋÐūÐēÐĩÐīÐĩÐ―ÐļŅ. ÐÐīÐĩŅŅ ÐŋÐūОÐūÐģаŅŅ ÐŋŅÐūŅŅŅÐĩ ŅŅŅаŅÐĩÐģÐļÐļ: ŅÐĩÐķÐļО, ÐŋÐŧÐ°Ð―ÐļŅÐūÐēÐ°Ð―ÐļÐĩ Ð―Ð°ÐģŅŅзКÐļ, ŅÐĩÐģŅÐŧŅŅÐ―ŅÐĩ ÐŋŅÐūÐģŅÐŧКÐļ, ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩ ÂŦÐŋÐĩŅÐĩŅÐ°ÐąÐūŅÐūКÂŧ. РКÐŧÐļÐ―ÐļКÐĩ ÐļÐ―ÐūÐģÐīа ÐŋÐūÐŧÐĩÐ·Ð―Ð° ŅÐūÐēОÐĩŅŅÐ―Ð°Ņ ŅÐ°ÐąÐūŅа ÐēŅаŅа Ðļ ÐŋŅÐļŅ ÐūÐŧÐūÐģа, ÐĩŅÐŧÐļ ŅŅÐĩÐēÐūÐģа ÐēÐūКŅŅÐģ Ð°Ð―Ð°ÐŧÐļзÐūÐē ŅŅÐ°Ð―ÐūÐēÐļŅŅŅ ÐŋÐūŅŅÐūŅÐ―Ð―ŅО ŅÐūÐ―ÐūО.
ÐŅÐŧÐļ ÐēŅ ÐŋŅÐļÐ―ÐļОаÐĩŅÐĩ ÐŧÐĩÐēÐūŅÐļŅÐūКŅÐļÐ―, ÐŋÐļŅÐ°Ð―ÐļÐĩ Ðļ ÐūÐąŅаз ÐķÐļÐ·Ð―Ðļ Ð―Ðĩ заОÐĩÐ―ŅŅŅ ŅÐĩŅаÐŋÐļŅ, Ð―Ðū ÐŋÐūОÐūÐģаŅŅ ŅÐīÐĩÐŧаŅŅ ÐĩŅ ÐąÐūÐŧÐĩÐĩ ÐŋŅÐĩÐīŅКазŅÐĩОÐūÐđ. ÐĄŅÐ°ÐąÐļÐŧŅÐ―ŅÐđ ŅÐĩÐķÐļО ŅОÐĩÐ―ŅŅаÐĩŅ КÐūÐŧÐĩÐąÐ°Ð―ÐļŅ ŅаОÐūŅŅÐēŅŅÐēÐļŅ Ðļ ÐūÐąÐŧÐĩÐģŅаÐĩŅ ÐūŅÐĩÐ―ÐšŅ ŅÐūÐģÐū, ŅÐ°ÐąÐūŅаÐĩŅ ÐŧÐļ ÐīÐūза. ÐĒаКÐķÐĩ ÐēаÐķÐ―Ðū ŅŅÐļŅŅÐēаŅŅ, ŅŅÐū ŅÐĩзКÐūÐĩ ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩ ÐēÐĩŅа, ŅОÐĩÐ―Ð° ÐŋÐļŅÐ°Ð―ÐļŅ ÐļÐŧÐļ Ð―Ð°ŅаÐŧÐū аКŅÐļÐēÐ―ŅŅ ŅŅÐĩÐ―ÐļŅÐūÐēÐūК ОÐūÐģŅŅ ОÐĩÐ―ŅŅŅ ÐŋÐūŅŅÐĩÐąÐ―ÐūŅŅŅ Ðē ÐģÐūŅОÐūÐ―Ðĩ. ÐÐūŅŅÐūОŅ ÐŧŅÐąŅÐĩ ŅÐĩŅŅŅÐ·Ð―ŅÐĩ ÐļзОÐĩÐ―ÐĩÐ―ÐļŅ ÐŧŅŅŅÐĩ ÐūÐąŅŅÐķÐīаŅŅ Ņ ÐēŅаŅÐūО Ðļ КÐūÐ―ŅŅÐūÐŧÐļŅÐūÐēаŅŅ Ð°Ð―Ð°ÐŧÐļзŅ Ðē ÐīÐļÐ―Ð°ÐžÐļКÐĩ. ÐĶÐĩÐŧŅ â Ð―Ðĩ ÂŦÐļÐīÐĩаÐŧŅÐ―ŅÐđ ÐūÐąŅаз ÐķÐļÐ·Ð―ÐļÂŧ, а ŅŅŅÐūÐđŅÐļÐēаŅ ŅÐļŅŅÐĩОа, КÐūŅÐūŅŅŅ ŅÐĩаÐŧŅÐ―Ðū ÐŋÐūÐīÐīÐĩŅÐķÐļÐēаŅŅ ОÐĩŅŅŅаОÐļ.
ÐŅÐūÐąŅÐĩ ŅÐļŅŅаŅÐļÐļ: ÐąÐĩŅÐĩОÐĩÐ―Ð―ÐūŅŅŅ, ÐŋÐūŅÐŧÐĩŅÐūÐīÐūÐēÐūÐđ ÐŋÐĩŅÐļÐūÐī, ÐīÐĩŅÐļ Ðļ ÐēÐūзŅаŅŅ
ÐÐĩŅÐĩОÐĩÐ―Ð―ÐūŅŅŅ Ðļ ÐŋÐŧÐ°Ð―ÐļŅÐūÐēÐ°Ð―ÐļÐĩ ÐąÐĩŅÐĩОÐĩÐ―Ð―ÐūŅŅÐļ â ÐūŅÐīÐĩÐŧŅÐ―Ð°Ņ ŅÐĩОа, ÐŋÐūŅÐūОŅ ŅŅÐū ÐģÐūŅОÐūÐ―Ņ ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ ÐēаÐķÐ―Ņ ÐīÐŧŅ ŅазÐēÐļŅÐļŅ Ð―ÐĩŅÐēÐ―ÐūÐđ ŅÐļŅŅÐĩОŅ ÐŋÐŧÐūÐīа. ÐаÐķÐĩ Ð―ÐĩÐąÐūÐŧŅŅÐļÐĩ ÐūŅКÐŧÐūÐ―ÐĩÐ―ÐļŅ ÐĒÐĒÐ Ðē ŅŅÐūО ÐŋÐĩŅÐļÐūÐīÐĩ ŅŅÐĩÐąŅŅŅ ÐąÐūÐŧÐĩÐĩ ÐēÐ―ÐļОаŅÐĩÐŧŅÐ―ÐūÐģÐū ÐŋÐūÐīŅ ÐūÐīа Ðļ ÐąÐūÐŧÐĩÐĩ ŅаŅŅÐūÐģÐū КÐūÐ―ŅŅÐūÐŧŅ. ÐŅÐŧÐļ Ņ ÐķÐĩÐ―ŅÐļÐ―Ņ ÐĩŅŅŅ ÐÐÐĒ, ÐēŅаŅ ÐūÐąŅŅÐ―Ðū заŅÐ°Ð―ÐĩÐĩ ÐūÐąŅŅÐķÐīаÐĩŅ ŅÐĩÐŧÐĩÐēŅÐĩ Ð·Ð―Ð°ŅÐĩÐ―ÐļŅ Ðļ ÐŋÐŧÐ°Ð― Ð―Ð°ÐąÐŧŅÐīÐĩÐ―ÐļŅ. ÐÐ―ÐūÐģÐīа ÐŋÐūŅŅÐĩÐąÐ―ÐūŅŅŅ Ðē ÐŧÐĩÐēÐūŅÐļŅÐūКŅÐļÐ―Ðĩ ÐēÐū ÐēŅÐĩОŅ ÐąÐĩŅÐĩОÐĩÐ―Ð―ÐūŅŅÐļ ŅаŅŅŅŅ, Ðļ ÐīÐūзŅ КÐūŅŅÐĩКŅÐļŅŅŅŅ ÐŋÐū Ð°Ð―Ð°ÐŧÐļзаО. ÐÐūŅÐŧÐĩ ŅÐūÐīÐūÐē ŅÐļŅŅаŅÐļŅ ОÐūÐķÐĩŅ ŅÐ―ÐūÐēа ÐļзОÐĩÐ―ÐļŅŅŅŅ, ÐŋÐūŅŅÐūОŅ ÐŋÐūŅÐŧÐĩŅÐūÐīÐūÐēÐūÐđ КÐūÐ―ŅŅÐūÐŧŅ ŅÐūÐķÐĩ ÐēаÐķÐĩÐ―.
Ð ÐŋÐūŅÐŧÐĩŅÐūÐīÐūÐēÐūО ÐŋÐĩŅÐļÐūÐīÐĩ Ņ ŅаŅŅÐļ ÐķÐĩÐ―ŅÐļÐ― ÐēÐūÐ·Ð―ÐļКаÐĩŅ ÐŋÐūŅÐŧÐĩŅÐūÐīÐūÐēÐūÐđ ŅÐļŅÐĩÐūÐļÐīÐļŅ, КÐūŅÐūŅŅÐđ ОÐūÐķÐĩŅ ÐŋŅÐūŅÐĩКаŅŅ ŅазаОÐļ: ŅÐ―Ð°ŅаÐŧа ÐēŅÐĩОÐĩÐ―Ð―ÐūÐĩ ÐŋÐūÐēŅŅÐĩÐ―ÐļÐĩ ŅŅÐ―ÐšŅÐļÐļ, заŅÐĩО ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩ. Ðа ŅŅÐūÐēÐ―Ðĩ ÐūŅŅŅÐĩÐ―ÐļÐđ ŅŅÐū ÐąŅÐēаÐĩŅ ÐŋÐūŅ ÐūÐķÐĩ Ð―Ð° ŅŅÐĩÐēÐūÐģŅ, ŅŅŅаÐŧÐūŅŅŅ Ðļ ÂŦŅОÐūŅÐļÐūÐ―Ð°ÐŧŅÐ―ŅÐĩ КаŅÐĩÐŧÐļÂŧ, ÐŋÐūŅŅÐūОŅ ÐŧÐĩÐģКÐū ŅÐŋŅŅаŅŅ Ņ ÐūÐąŅŅÐ―ŅО ÐŋÐūŅÐŧÐĩŅÐūÐīÐūÐēŅО ŅÐūŅŅÐūŅÐ―ÐļÐĩО. ÐŅÐļ Ð―Ð°ÐŧÐļŅÐļÐļ ÐÐÐĒ ŅÐļŅКÐļ ÐļзОÐĩÐ―ÐĩÐ―ÐļÐđ ŅŅÐ―ÐšŅÐļÐļ ÐēŅŅÐĩ, Ðļ Ð―Ð°ÐąÐŧŅÐīÐĩÐ―ÐļÐĩ ÐŋÐūОÐūÐģаÐĩŅ ÐūŅÐŧÐļŅÐļŅŅ ÐēŅÐĩОÐĩÐ―Ð―ŅÐĩ КÐūÐŧÐĩÐąÐ°Ð―ÐļŅ ÐūŅ ŅÐūŅОÐļŅÐūÐēÐ°Ð―ÐļŅ ŅŅÐūÐđКÐūÐģÐū ÐģÐļÐŋÐūŅÐļŅÐĩÐūза. ÐĄÐ°ÐžÐūÐ―Ð°Ð·Ð―Ð°ŅÐĩÐ―ÐļÐĩ ÐđÐūÐīа ÐļÐŧÐļ ŅÐĩзКаŅ ÐūŅОÐĩÐ―Ð° ŅÐĩŅаÐŋÐļÐļ Ðē ŅŅÐūŅ ÐŋÐĩŅÐļÐūÐī ÐūŅÐūÐąÐĩÐ―Ð―Ðū Ð―ÐĩÐķÐĩÐŧаŅÐĩÐŧŅÐ―Ņ. ÐŅаÐēÐļÐŧŅÐ―Ð°Ņ ŅаКŅÐļКа â ÐūÐŋÐļŅаŅŅŅŅ Ð―Ð° Ð°Ð―Ð°ÐŧÐļзŅ Ðļ ŅÐūÐģÐŧаŅÐūÐēÐ°Ð―Ð―ŅÐđ ÐŋÐŧÐ°Ð―.
ÐĢ ÐīÐĩŅÐĩÐđ Ðļ ÐŋÐūÐīŅÐūŅŅКÐūÐē ÐŋÐūÐīŅ ÐūÐī К ŅÐĩŅаÐŋÐļÐļ Ðļ ОÐūÐ―ÐļŅÐūŅÐļÐ―ÐģŅ ÐļОÐĩÐĩŅ ŅÐēÐūÐļ Ð―ŅÐ°Ð―ŅŅ, ÐŋÐūŅÐūОŅ ŅŅÐū ÐģÐūŅОÐūÐ―Ņ ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ ÐēÐŧÐļŅŅŅ Ð―Ð° ŅÐūŅŅ Ðļ ŅазÐēÐļŅÐļÐĩ. ÐŅÐļ ÐŋÐūÐīÐūзŅÐĩÐ―ÐļÐļ Ð―Ð° ÐģÐļÐŋÐūŅÐļŅÐĩÐūз Ņ ŅÐĩÐąŅÐ―ÐšÐ° ÐēаÐķÐ―Ðū Ð―Ðĩ заŅŅÐģÐļÐēаŅŅ Ņ ÐūŅÐĩÐ―ÐšÐūÐđ Ðļ КÐūŅŅÐĩКŅÐļŅÐūÐēаŅŅ ŅÐūŅŅÐūŅÐ―ÐļÐĩ ÐŋÐūÐī Ð―Ð°ÐąÐŧŅÐīÐĩÐ―ÐļÐĩО ÐīÐĩŅŅКÐūÐģÐū ŅÐ―ÐīÐūКŅÐļÐ―ÐūÐŧÐūÐģа. ÐĢ ÐŧŅÐīÐĩÐđ ŅŅаŅŅÐĩÐģÐū ÐēÐūзŅаŅŅа ŅŅŅаŅÐĩÐģÐļŅ ÐąÐūÐŧÐĩÐĩ ÐūŅŅÐūŅÐūÐķÐ―Ð°Ņ: ÐīÐūзŅ ÐŧÐĩÐēÐūŅÐļŅÐūКŅÐļÐ―Ð° ÐŋÐūÐīÐąÐļŅаŅŅ ОÐĩÐīÐŧÐĩÐ―Ð―ÐĩÐĩ, ŅŅÐļŅŅÐēаŅ ŅÐĩŅÐīŅÐĩ Ðļ ŅÐūŅŅÐīŅ. ÐĒаКÐķÐĩ Ņ ÐŋÐūÐķÐļÐŧŅŅ ОÐūÐģŅŅ ÐąŅŅŅ ÂŦÐ―ÐĩŅÐļÐŋÐļŅÐ―ŅÐĩÂŧ ÐŋŅÐūŅÐēÐŧÐĩÐ―ÐļŅ ÐģÐļÐŋÐūŅÐļŅÐĩÐūза, Ðļ КÐŧÐļÐ―ÐļŅÐĩŅКаŅ КаŅŅÐļÐ―Ð° ŅŅÐĩÐąŅÐĩŅ ÐēÐ―ÐļОаŅÐĩÐŧŅÐ―ÐūŅŅÐļ. ÐÐūзŅаŅŅ â ŅŅÐū Ð―Ðĩ ÐŋŅÐĩÐŋŅŅŅŅÐēÐļÐĩ ÐīÐŧŅ ÐŧÐĩŅÐĩÐ―ÐļŅ, Ð―Ðū ŅаКŅÐūŅ ÐīÐŧŅ ÐēŅÐąÐūŅа ŅÐĩОÐŋа Ðļ ŅÐĩÐŧÐĩÐđ.
ÐŅÐŧÐļ ÐēŅ ÐŋÐŧÐ°Ð―ÐļŅŅÐĩŅÐĩ ÐąÐĩŅÐĩОÐĩÐ―Ð―ÐūŅŅŅ, Ð―ÐĩÐīаÐēÐ―Ðū ŅÐūÐīÐļÐŧÐļ, ÐļÐŧÐļ ŅÐĩŅŅ ÐļÐīŅŅ Ðū ŅÐĩÐąŅÐ―ÐšÐĩ, ÐŧŅŅŅÐĩ ŅŅазŅ ÐūÐąŅŅÐīÐļŅŅ ŅÐļŅŅаŅÐļŅ Ņ ÐŋŅÐūŅÐļÐŧŅÐ―ŅО ŅÐŋÐĩŅÐļаÐŧÐļŅŅÐūО. ÐŅÐū ÐŋÐūОÐūÐģаÐĩŅ ÐļÐ·ÐąÐĩÐķаŅŅ КŅаÐđÐ―ÐūŅŅÐĩÐđ: ÐŧÐļÐąÐū ÐļÐģÐ―ÐūŅÐļŅÐūÐēÐ°Ð―ÐļŅ ÐļзОÐĩÐ―ÐĩÐ―ÐļÐđ, ÐŧÐļÐąÐū ÐŧÐļŅÐ―ÐĩÐģÐū ÐŧÐĩŅÐĩÐ―ÐļŅ ÐąÐĩз ÐŋÐūÐšÐ°Ð·Ð°Ð―ÐļÐđ. Ð ŅаКÐļÐĩ ÐŋÐĩŅÐļÐūÐīŅ ÐūŅÐūÐąÐĩÐ―Ð―Ðū ŅÐĩÐ―Ð―Ņ ÐŋÐūÐ―ŅŅÐ―ŅÐĩ ÐīÐūÐģÐūÐēÐūŅŅÐ―Ð―ÐūŅŅÐļ: КаКÐļÐĩ Ð°Ð―Ð°ÐŧÐļзŅ ŅÐīаŅО, КаК ŅаŅŅÐū, ÐŋŅÐļ КаКÐļŅ ŅÐļŅŅаŅ ОÐĩÐ―ŅÐĩО ŅаКŅÐļКŅ. ЧÐĩО ОÐĩÐ―ŅŅÐĩ ÐļОÐŋŅÐūÐēÐļзаŅÐļÐļ, ŅÐĩО ŅÐŋÐūКÐūÐđÐ―ÐĩÐĩ ÐŋŅÐūŅ ÐūÐīÐļŅ Ð―Ð°ÐąÐŧŅÐīÐĩÐ―ÐļÐĩ. ÐÐÐĒ Ðē ÐūŅÐūÐąŅÐĩ ÐŋÐĩŅÐļÐūÐīŅ ŅŅÐĩÐąŅÐĩŅ Ð―Ðĩ ÐŋÐ°Ð―ÐļКÐļ, а аККŅŅаŅÐ―ÐūÐđ ОÐĩÐīÐļŅÐļÐ―ŅКÐūÐđ ÐīÐļŅŅÐļÐŋÐŧÐļÐ―Ņ.

ÐаК ÐķÐļŅŅ Ņ ÐÐÐĒ Ðļ КÐūÐģÐīа ŅŅÐūÐļŅ ÐūÐąŅаŅÐļŅŅŅŅ Ðē КÐŧÐļÐ―ÐļКŅ
ÐÐļÐ·Ð―Ņ Ņ ÐÐÐĒ ÐūÐąŅŅÐ―Ðū ŅÐēÐūÐīÐļŅŅŅ К ÐŋÐūÐ―ŅŅÐ―ÐūОŅ аÐŧÐģÐūŅÐļŅОŅ: ÐŋÐūÐīŅÐēÐĩŅÐīÐļŅŅ ÐīÐļаÐģÐ―Ðūз, ÐūŅÐĩÐ―ÐļŅŅ ŅŅÐ―ÐšŅÐļŅ ÐķÐĩÐŧÐĩзŅ, ŅÐĩŅÐļŅŅ ÐēÐūÐŋŅÐūŅ ŅÐĩŅаÐŋÐļÐļ Ðļ ÐēŅŅŅŅÐūÐļŅŅ ОÐūÐ―ÐļŅÐūŅÐļÐ―Ðģ. ÐŅÐŧÐļ ÐģÐūŅОÐūÐ―Ņ Ðē Ð―ÐūŅОÐĩ, заÐīаŅа â Ð―Ð°ÐąÐŧŅÐīаŅŅ Ðļ Ð―Ðĩ ÂŦÐŧÐĩŅÐļŅŅ Ð°Ð―Ð°ÐŧÐļзŅÂŧ, а ŅÐŧŅŅŅаŅŅ КаŅÐĩŅŅÐēÐū ÐķÐļÐ·Ð―Ðļ ŅÐĩŅÐĩз ŅÐūÐ―, ÐŋÐļŅÐ°Ð―ÐļÐĩ Ðļ КÐūŅŅÐĩКŅÐļŅ ÐīÐĩŅÐļŅÐļŅÐūÐē. ÐŅÐŧÐļ ŅŅÐūŅОÐļŅÐūÐēаÐŧŅŅ ÐģÐļÐŋÐūŅÐļŅÐĩÐūз, заÐīаŅа â ÐŋÐūÐīÐūÐąŅаŅŅ ÐīÐūзŅ ÐŧÐĩÐēÐūŅÐļŅÐūКŅÐļÐ―Ð° Ðļ ŅÐīÐĩÐŧаŅŅ ÐĩŅ ŅŅÐ°ÐąÐļÐŧŅÐ―ÐūÐđ. ÐŅÐīÐĩÐŧŅÐ―ÐūÐĩ ÐēÐ―ÐļÐžÐ°Ð―ÐļÐĩ ŅŅÐūÐļŅ ŅÐīÐĩÐŧŅŅŅ ÐŧÐĩКаŅŅŅÐēÐĩÐ―Ð―ŅО ÐēзаÐļОÐūÐīÐĩÐđŅŅÐēÐļŅО, ÐīÐūÐąÐ°ÐēКаО Ðļ ŅÐĩÐķÐļОŅ ÐŋŅÐļŅОа, ÐŋÐūŅÐūОŅ ŅŅÐū ÐūÐ―Ðļ ŅаŅŅÐū ÐūÐąŅŅŅÐ―ŅŅŅ ÂŦŅКаŅКÐļÂŧ ÐĒÐĒÐ. Ð, КÐūÐ―ÐĩŅÐ―Ðū, ÐēаÐķÐ―Ðū ŅазÐīÐĩÐŧŅŅŅ ŅÐļОÐŋŅÐūОŅ, КÐūŅÐūŅŅÐĩ ÐīÐĩÐđŅŅÐēÐļŅÐĩÐŧŅÐ―Ðū ŅÐēŅÐ·Ð°Ð―Ņ Ņ ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзÐūÐđ, Ðļ ŅÐĩ, Ņ КÐūŅÐūŅŅŅ ÐīŅŅÐģÐūÐđ ÐļŅŅÐūŅÐ―ÐļК.
ÐÐąŅаŅÐļŅŅŅŅ К ÐēŅаŅŅ ŅŅÐūÐļŅ, ÐĩŅÐŧÐļ ÐŋÐūŅÐēÐļÐŧÐļŅŅ Ð―ÐūÐēŅÐĩ ÐļÐŧÐļ ŅŅÐļÐŧÐļÐŧÐļŅŅ ŅŅаŅŅÐĩ ŅÐļОÐŋŅÐūОŅ, ÐĩŅÐŧÐļ ÐĒÐĒÐ ŅŅаÐŧ ÐēŅŅ ÐūÐīÐļŅŅ за ŅÐĩŅÐĩŅÐĩÐ―Ņ, ÐĩŅÐŧÐļ ÐēŅ ÐŋÐŧÐ°Ð―ÐļŅŅÐĩŅÐĩ ÐąÐĩŅÐĩОÐĩÐ―Ð―ÐūŅŅŅ ÐļÐŧÐļ ŅÐķÐĩ ÐąÐĩŅÐĩОÐĩÐ―Ð―Ņ. ÐĒаКÐķÐĩ КÐūÐ―ŅŅÐŧŅŅаŅÐļŅ Ð―ŅÐķÐ―Ð°, ÐĩŅÐŧÐļ ÐēŅ ÐŋŅÐļÐ―ÐļОаÐĩŅÐĩ ÐīÐūÐąÐ°ÐēКÐļ ÂŦÐīÐŧŅ ŅÐļŅÐūÐēÐļÐīКÐļÂŧ Ðļ Ð―Ðĩ ŅÐēÐĩŅÐĩÐ―Ņ Ðē ÐąÐĩзÐūÐŋаŅÐ―ÐūŅŅÐļ ÐīÐūзÐļŅÐūÐēÐūК ÐđÐūÐīа, ŅÐĩÐŧÐĩÐ―Ð° Ðļ ÐīŅŅÐģÐļŅ КÐūОÐŋÐūÐ―ÐĩÐ―ŅÐūÐē. ÐÐūÐēÐūÐīÐūО ОÐūÐķÐĩŅ ÐąŅŅŅ Ðļ ŅÐļŅŅаŅÐļŅ, КÐūÐģÐīа Ð°Ð―Ð°ÐŧÐļзŅ ÂŦÐ―ÐūŅОаÐŧŅÐ―ŅÐĩÂŧ, Ð―Ðū ŅаОÐūŅŅÐēŅŅÐēÐļÐĩ заОÐĩŅÐ―Ðū ŅÐ―ÐļÐķÐĩÐ―Ðū: ŅÐūÐģÐīа ÐēаÐķÐ―Ðū ÐļŅКаŅŅ ÐīÐĩŅÐļŅÐļŅŅ Ðļ ŅÐūÐŋŅŅŅŅÐēŅŅŅÐļÐĩ ÐŋŅÐļŅÐļÐ―Ņ. РКÐŧÐļÐ―ÐļКÐĩ ŅÐīÐūÐąÐ―Ðū, КÐūÐģÐīа ÐĩŅŅŅ ÐēÐūзОÐūÐķÐ―ÐūŅŅŅ КÐūОÐŋÐŧÐĩКŅÐ―ÐūÐđ ÐūŅÐĩÐ―ÐšÐļ Ðļ ÐīÐļÐ―Ð°ÐžÐļŅÐĩŅКÐūÐģÐū Ð―Ð°ÐąÐŧŅÐīÐĩÐ―ÐļŅ, а Ð―Ðĩ ŅазŅÐūÐ·Ð―ÐĩÐ―Ð―ŅŅ ŅÐūÐēÐĩŅÐūÐē Ðļз ŅÐ°Ð·Ð―ŅŅ ÐļŅŅÐūŅÐ―ÐļКÐūÐē. ÐĨÐūŅÐūŅаŅ КÐūÐ―ŅŅÐŧŅŅаŅÐļŅ ÐūÐąŅŅÐ―Ðū Ð·Ð°ÐšÐ°Ð―ŅÐļÐēаÐĩŅŅŅ Ð―Ðĩ ŅÐŋÐļŅКÐūО заÐŋŅÐĩŅÐūÐē, а ŅŅÐ―ŅО ÐŋÐŧÐ°Ð―ÐūО ÐīÐĩÐđŅŅÐēÐļÐđ.
Ðа ÐŋŅÐļŅОÐĩ ÐēŅаŅ ŅŅÐūŅÐ―ŅÐĩŅ ŅÐļОÐŋŅÐūОŅ, ŅÐĩОÐĩÐđÐ―ŅÐđ Ð°Ð―Ð°ÐžÐ―Ðĩз, ÐŧÐĩКаŅŅŅÐēа, ÐīÐūÐąÐ°ÐēКÐļ, ÐŋÐļŅÐ°Ð―ÐļÐĩ Ðļ ŅÐĩÐķÐļО, ŅОÐūŅŅÐļŅ ŅÐĩзŅÐŧŅŅаŅŅ Ð°Ð―Ð°ÐŧÐļзÐūÐē Ðļ ÐĢÐÐ Ðē ÐīÐļÐ―Ð°ÐžÐļКÐĩ. ÐÐūŅÐŧÐĩ ŅŅÐūÐģÐū ŅÐūŅОÐļŅŅÐĩŅŅŅ ÐŋÐĩŅŅÐūÐ―Ð°ÐŧŅÐ―Ð°Ņ ŅŅ ÐĩОа: КаКÐļÐĩ Ð°Ð―Ð°ÐŧÐļзŅ ŅÐīаŅŅ ŅÐĩÐđŅаŅ, КаКÐļÐĩ ÐŋÐūÐēŅÐūŅÐļŅŅ ÐŋÐūзÐķÐĩ, КÐūÐģÐīа ÐŋÐĩŅÐĩŅОаŅŅÐļÐēаŅŅ ÐīÐūзŅ ŅÐĩŅаÐŋÐļÐļ Ðļ КаКÐļÐĩ ŅÐĩÐŧÐļ ŅŅÐļŅаÐĩО ÐūÐŋŅÐļОаÐŧŅÐ―ŅОÐļ. ÐÐ―ÐūÐģÐīа ÐīÐūŅŅаŅÐūŅÐ―Ðū ÐūÐīÐ―ÐūÐģÐū ÐēÐļзÐļŅа Ðļ ÐīаÐŧŅÐ―ÐĩÐđŅÐĩÐģÐū КÐūÐ―ŅŅÐūÐŧŅ ÐŋÐū ÐŋÐŧÐ°Ð―Ņ, ÐļÐ―ÐūÐģÐīа Ð―ŅÐķÐĩÐ― ÐŋÐūÐīÐąÐūŅ ŅÐĩŅаÐŋÐļÐļ Ðļ Ð―ÐĩŅКÐūÐŧŅКÐū КÐūÐ―ŅŅÐūÐŧŅÐ―ŅŅ ŅÐūŅÐĩК. ÐаÐķÐ―Ðū, ŅŅÐū Ð―Ð°ÐąÐŧŅÐīÐĩÐ―ÐļÐĩ ОÐūÐķÐĩŅ ÐąŅŅŅ ŅÐŋÐūКÐūÐđÐ―ŅО Ðļ ÐŋŅÐĩÐīŅКазŅÐĩОŅО, ÐĩŅÐŧÐļ ÐēŅ ÐŋÐūÐ―ÐļОаÐĩŅÐĩ, ŅŅÐū ÐļОÐĩÐ―Ð―Ðū КÐūÐ―ŅŅÐūÐŧÐļŅŅÐĩŅÐĩ Ðļ ÐŋÐūŅÐĩОŅ. ÐŅÐū ŅÐ―ÐļÐķаÐĩŅ ŅŅÐĩÐēÐūÐģŅ Ðļ ÐēÐūзÐēŅаŅаÐĩŅ ÐūŅŅŅÐĩÐ―ÐļÐĩ ŅÐŋŅаÐēÐŧŅÐĩОÐūŅŅÐļ.
ÐÐÐĒ â ŅаŅŅŅÐđ ÐīÐļаÐģÐ―Ðūз, Ðļ ÐļОÐĩÐ―Ð―Ðū ÐŋÐūŅŅÐūОŅ ÐēÐūКŅŅÐģ Ð―ÐĩÐģÐū ÐžÐ―ÐūÐģÐū ОÐļŅÐūÐē, ŅÐĩзКÐļŅ ŅÐĩКÐūОÐĩÐ―ÐīаŅÐļÐđ Ðļ ÂŦŅÐ―ÐļÐēÐĩŅŅаÐŧŅÐ―ŅŅ ŅŅ ÐĩОÂŧ. Ð ÐĩаÐŧŅÐ―Ð°Ņ ÐŋÐūОÐūŅŅ ÐūÐąŅŅÐ―Ðū ÐēŅÐģÐŧŅÐīÐļŅ ÐŋŅÐūŅÐĩ: КÐūŅŅÐĩКŅÐ―Ð°Ņ ÐīÐļаÐģÐ―ÐūŅŅÐļКа, ŅазŅÐžÐ―ŅÐđ ОÐūÐ―ÐļŅÐūŅÐļÐ―Ðģ, ÐēÐūŅÐŋÐūÐŧÐ―ÐĩÐ―ÐļÐĩ ÐīÐĩŅÐļŅÐļŅÐūÐē Ðļ ŅÐĩŅаÐŋÐļŅ ŅÐūÐŧŅКÐū ÐŋŅÐļ ÐŋÐūÐšÐ°Ð·Ð°Ð―ÐļŅŅ . ÐŅÐŧÐļ ÐēŅ ŅŅÐēŅŅÐēŅÐĩŅÐĩ, ŅŅÐū заÐŋŅŅаÐŧÐļŅŅ Ðē Ð°Ð―Ð°ÐŧÐļзаŅ ÐļÐŧÐļ ŅŅŅаÐŧÐļ ÐūŅ ÐŋŅÐūŅÐļÐēÐūŅÐĩŅÐļÐēŅŅ ŅÐūÐēÐĩŅÐūÐē, ÐļОÐĩÐĩŅ ŅОŅŅÐŧ ÐŋŅÐļÐđŅÐļ Ð―Ð° КÐūÐ―ŅŅÐŧŅŅаŅÐļŅ Ðļ ŅÐūÐąŅаŅŅ ŅÐĩÐŧÐūŅŅÐ―ŅŅ КаŅŅÐļÐ―Ņ. ЧÐĩО ŅŅÐ―ÐĩÐĩ ŅŅŅаŅÐĩÐģÐļŅ, ŅÐĩО ÐŧÐĩÐģŅÐĩ ÐķÐļŅŅ Ņ ÐīÐļаÐģÐ―ÐūзÐūО ÐąÐĩз ÐŋÐūŅŅÐūŅÐ―Ð―ÐūÐģÐū Ð―Ð°ÐŋŅŅÐķÐĩÐ―ÐļŅ.
ÐÐūŅÐĩОŅ ÐēŅÐąÐļŅаŅŅ Ð―Ð°Ņ?

ÐÐĩŅŅÐūÐ―Ð°ÐŧŅÐ―ŅÐĩ ÐŋŅÐĩÐīÐŧÐūÐķÐĩÐ―ÐļŅ ÐīÐŧŅ ÐēаŅ
ÐĢŅÐŧŅÐģÐļ Ð―Ð°ŅÐĩÐđ КÐŧÐļÐ―ÐļКÐļ
ÐĄŅаŅŅŅ ÐŋŅÐūÐēÐĩŅÐĩÐ―Ð° ÐēŅаŅаОÐļ ÐĄÐĩОÐĩÐđÐ―ÐūÐđ КÐŧÐļÐ―ÐļКÐļ ÂŦÐÐļÐ·Ð―Ņ-ÐÐŋÐūŅаÂŧ
ÐÐīŅÐĩŅ КÐŧÐļÐ―ÐļКÐļ
ÐĄÐą â ÐŅ Ņ 9:00 ÐīÐū 19:00
ÐĄÐą â ÐŅ Ņ 9:00 ÐīÐū 19:00
- ÐÐūООÐĩÐ―ŅаŅÐļÐļ








 Ðģ. ÐКаŅÐĩŅÐļÐ―ÐąŅŅÐģ ŅÐŧ. ÐŪÐŧÐļŅŅа ÐĪŅŅÐļКа, 11
Ðģ. ÐКаŅÐĩŅÐļÐ―ÐąŅŅÐģ ŅÐŧ. ÐŪÐŧÐļŅŅа ÐĪŅŅÐļКа, 11