ÐÐĩŅÐĩÐ―ÐļÐĩ ÐūŅŅÐĩÐūÐŋÐūŅÐūза: КаКÐļÐĩ ÐŋŅÐĩÐŋаŅаŅŅ ŅÐĩаÐŧŅÐ―Ðū ŅÐ―ÐļÐķаŅŅ ŅÐļŅК ÐŋÐĩŅÐĩÐŧÐūОÐūÐē, КаК ÐēŅÐąŅаŅŅ ŅÐĩŅаÐŋÐļŅ ÐŋŅÐļ ŅÐ°Ð·Ð―ŅŅ ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―ŅŅ ÐŋŅÐļŅÐļÐ―Ð°Ņ Ðļ КаКÐļÐĩ КÐūÐ―ŅŅÐūÐŧŅÐ―ŅÐĩ ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļŅ Ð―ŅÐķÐ―Ņ ÐēÐū ÐēŅÐĩОŅ ÐŧÐĩŅÐĩÐ―ÐļŅ.
ÐÐūŅОÐūÐ―Ņ Ðļ КÐūŅŅÐļ: ÐŋÐūŅÐĩОŅ ŅÐĩОа ÐēаÐķÐ―Ð°
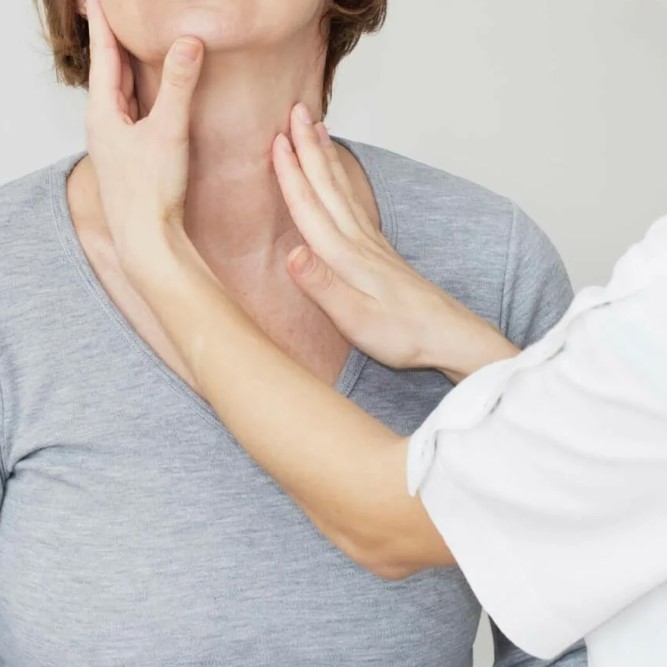
ÐÐūŅŅŅ â ŅŅÐū ÐķÐļÐēаŅ ŅÐšÐ°Ð―Ņ, КÐūŅÐūŅаŅ ÐŋÐūŅŅÐūŅÐ―Ð―Ðū ÐūÐąÐ―ÐūÐēÐŧŅÐĩŅŅŅ: ŅŅаŅаŅ âŅÐ°Ð·ÐąÐļŅаÐĩŅŅŅâ, Ð―ÐūÐēаŅ âŅŅŅÐūÐļŅŅŅâ. Ðа ŅКÐūŅÐūŅŅŅ ŅŅÐūÐģÐū ÐūÐąÐ―ÐūÐēÐŧÐĩÐ―ÐļŅ ŅÐļÐŧŅÐ―Ðū ÐēÐŧÐļŅŅŅ ÐģÐūŅОÐūÐ―Ņ, ÐūŅÐūÐąÐĩÐ―Ð―Ðū ÐŋÐūÐŧÐūÐēŅÐĩ ÐģÐūŅОÐūÐ―Ņ Ðļ ÐģÐūŅОÐūÐ―Ņ ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ. ÐÐūÐģÐīа ÐąÐ°ÐŧÐ°Ð―Ņ ŅОÐĩŅаÐĩŅŅŅ, КÐūŅŅŅ ŅÐĩŅŅÐĩŅ ОÐļÐ―ÐĩŅаÐŧŅ Ðļ ŅŅÐ°Ð―ÐūÐēÐļŅŅŅ ÐąÐūÐŧÐĩÐĩ Ņ ŅŅÐŋКÐūÐđ, ÐīаÐķÐĩ ÐĩŅÐŧÐļ ÐēÐ―ÐĩŅÐ―Ðĩ ÐēŅ ŅŅÐēŅŅÐēŅÐĩŅÐĩ ŅÐĩÐąŅ Ð―ÐūŅОаÐŧŅÐ―Ðū. ÐŅŅÐĩÐūÐŋÐūŅÐūз ÐūÐŋаŅÐĩÐ― ŅÐĩО, ŅŅÐū ÐģÐūÐīаОÐļ ÐŋŅÐūŅÐĩКаÐĩŅ ÐąÐĩз ŅÐļОÐŋŅÐūОÐūÐē, а ÐŋÐĩŅÐēŅО ÐŋŅÐūŅÐēÐŧÐĩÐ―ÐļÐĩО ОÐūÐķÐĩŅ ŅŅаŅŅ ÐŋÐĩŅÐĩÐŧÐūО. ÐÐūŅŅÐūОŅ заÐīаŅа ÐŋŅÐūŅÐļÐŧаКŅÐļКÐļ â Ð―Ð°ÐđŅÐļ ŅÐļŅК заŅÐ°Ð―ÐĩÐĩ Ðļ Ð―Ðĩ ÐķÐīаŅŅ âŅÐŧŅŅаÐđÐ―ÐūÐģÐūâ ÐŋаÐīÐĩÐ―ÐļŅ.
ÐÐĩŅÐļŅÐļŅ ŅŅŅŅÐūÐģÐĩÐ―ÐūÐē Ņ ÐķÐĩÐ―ŅÐļÐ― ÐŋÐūŅÐŧÐĩ ОÐĩÐ―ÐūÐŋаŅзŅ ŅŅКÐūŅŅÐĩŅ ÐŋÐūŅÐĩŅŅ КÐūŅŅÐ―ÐūÐđ ОаŅŅŅ Ðļ ŅŅ ŅÐīŅаÐĩŅ КаŅÐĩŅŅÐēÐū КÐūŅŅÐ―ÐūÐđ ŅÐšÐ°Ð―Ðļ. ÐĢ ОŅÐķŅÐļÐ― ÐēаÐķÐ―ŅŅ ŅÐūÐŧŅ ÐļÐģŅаÐĩŅ ŅÐĩŅŅÐūŅŅÐĩŅÐūÐ―, а ŅаКÐķÐĩ ÐŋŅÐūŅÐĩŅŅŅ, КÐūŅÐūŅŅÐĩ ÐēÐŧÐļŅŅŅ Ð―Ð° ÐĩÐģÐū ŅŅÐūÐēÐĩÐ―Ņ Ðļ ÐīÐĩÐđŅŅÐēÐļÐĩ Ðē ŅÐšÐ°Ð―ŅŅ . ÐÐ―ÐūÐģÐīа ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―ŅÐĩ ÐļзОÐĩÐ―ÐĩÐ―ÐļŅ ÐūŅÐĩÐēÐļÐīÐ―Ņ, Ð―Ð°ÐŋŅÐļОÐĩŅ ÐŋŅÐļ ŅÐ°Ð―Ð―ÐĩÐđ ОÐĩÐ―ÐūÐŋаŅзÐĩ ÐļÐŧÐļ ŅÐĩŅаÐŋÐļÐļ, ÐēÐŧÐļŅŅŅÐĩÐđ Ð―Ð° ÐŋÐūÐŧÐūÐēŅÐĩ ÐģÐūŅОÐūÐ―Ņ. ÐÐū ÐąŅÐēаÐĩŅ Ðļ ŅаК, ŅŅÐū ÐŋŅÐļŅÐļÐ―Ð° âОаŅКÐļŅŅÐĩŅŅŅâ ÐŋÐūÐī ŅŅŅаÐŧÐūŅŅŅ, ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩ ÐēÐĩŅа ÐļÐŧÐļ ÐļзОÐĩÐ―ÐĩÐ―ÐļŅ Ð―Ð°ŅŅŅÐūÐĩÐ―ÐļŅ. ÐОÐĩÐ―Ð―Ðū ÐŋÐūŅŅÐūОŅ ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļÐĩ КÐūŅŅÐĩÐđ ŅаŅŅÐū ÐēКÐŧŅŅаÐĩŅ Ðļ ÐūŅÐĩÐ―ÐšŅ ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―ÐūÐģÐū ŅÐūÐ―Ð°.
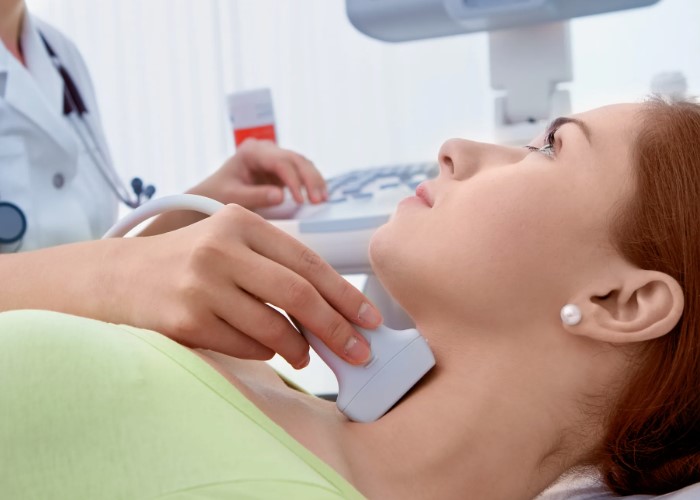
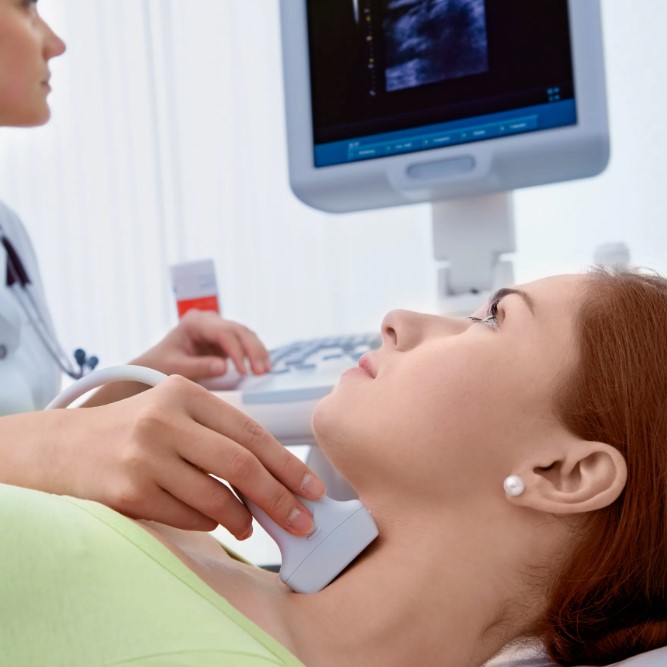
ÐÐŧÐūŅÐ―ÐūŅŅŅ КÐūŅŅÐ―ÐūÐđ ŅÐšÐ°Ð―Ðļ ÐūÐąŅŅÐ―Ðū ÐūŅÐĩÐ―ÐļÐēаŅŅ ОÐĩŅÐūÐīÐūО ÐīÐĩÐ―ŅÐļŅÐūОÐĩŅŅÐļÐļ (DXA): ŅŅÐū ÐąŅŅŅŅŅÐđ Ðļ Ð―ÐļзКÐūÐīÐūзÐūÐēŅÐđ ŅÐĩÐ―ŅÐģÐĩÐ―ÐūÐēŅКÐļÐđ ŅÐĩŅŅ, КÐūŅÐūŅŅÐđ ÐŋÐūОÐūÐģаÐĩŅ ŅаŅŅŅÐļŅаŅŅ ŅÐļŅК ÐŋÐĩŅÐĩÐŧÐūОÐūÐē. DXA ÐŋÐūКазŅÐēаÐĩŅ, Ð―Ð°ŅКÐūÐŧŅКÐū КÐūŅŅŅ âŅазŅŅÐķÐĩÐ―Ð°â ÐŋÐū ŅŅаÐēÐ―ÐĩÐ―ÐļŅ Ņ Ð―ÐūŅОÐūÐđ, Ðļ ÐŋÐūОÐūÐģаÐĩŅ ÐēŅаŅŅ ÐēŅÐąŅаŅŅ ŅаКŅÐļКŅ â ÐūŅ ÐŋŅÐūŅÐļÐŧаКŅÐļКÐļ ÐīÐū ÐŧÐĩŅÐĩÐ―ÐļŅ. ÐаÐķÐ―Ðū ÐŋÐūÐ―ÐļОаŅŅ, ŅŅÐū ŅÐĩŅаÐĩŅ Ð―Ðĩ ŅÐūÐŧŅКÐū ŅÐļŅŅа: ÐēŅаŅ ŅŅÐļŅŅÐēаÐĩŅ ÐēÐūзŅаŅŅ, ÐŋÐĩŅÐĩÐ―ÐĩŅŅÐ―Ð―ŅÐĩ ÐŋÐĩŅÐĩÐŧÐūОŅ, ÐŧÐĩКаŅŅŅÐēа Ðļ ŅÐūÐŋŅŅŅŅÐēŅŅŅÐļÐĩ ÐąÐūÐŧÐĩÐ·Ð―Ðļ. ÐÐ―ÐūÐģÐīа К DXA ÐīÐūÐąÐ°ÐēÐŧŅŅŅ ŅаŅŅŅŅ 10-ÐŧÐĩŅÐ―ÐĩÐģÐū ŅÐļŅКа ÐŋÐĩŅÐĩÐŧÐūОÐūÐē ÐŋÐū КÐŧÐļÐ―ÐļŅÐĩŅКÐļО ŅаКŅÐūŅаО (Ð―Ð°ÐŋŅÐļОÐĩŅ, FRAX), ŅŅÐūÐąŅ ŅÐūŅÐ―ÐĩÐĩ ÐūŅÐĩÐ―ÐļŅŅ ŅÐļŅŅаŅÐļŅ.
ÐÐŧаÐēÐ―ŅÐđ ÐŋŅаКŅÐļŅÐĩŅКÐļÐđ ÐēŅÐēÐūÐī ÐŋŅÐūŅŅ: ÐģÐūŅОÐūÐ―Ņ ОÐūÐģŅŅ ŅŅКÐūŅŅŅŅ ÐŋÐūŅÐĩŅŅ КÐūŅŅÐļ, а ÐīÐĩÐ―ŅÐļŅÐūОÐĩŅŅÐļŅ ÐŋÐūОÐūÐģаÐĩŅ ŅÐēÐļÐīÐĩŅŅ ŅŅÐū ÐīÐū ÐŋÐĩŅÐĩÐŧÐūОа. ÐŅÐŧÐļ ÐēŅ ÐēŅ ÐūÐīÐļŅÐĩ Ðē ÐģŅŅÐŋÐŋŅ ŅÐļŅКа, ÐŧŅŅŅÐĩ ÐŋŅÐūÐēÐĩŅÐļŅŅ КÐūŅŅÐļ ÐŋÐŧÐ°Ð―ÐūÐēÐū Ðļ ÐēÐūÐēŅÐĩОŅ ŅКÐūŅŅÐĩКŅÐļŅÐūÐēаŅŅ ŅаКŅÐūŅŅ, КÐūŅÐūŅŅÐĩ ОÐūÐķÐ―Ðū ÐļзОÐĩÐ―ÐļŅŅ. ÐŅÐū ÐūŅÐūÐąÐĩÐ―Ð―Ðū аКŅŅаÐŧŅÐ―Ðū, ÐĩŅÐŧÐļ Ðē ŅÐĩОŅÐĩ ÐąŅÐŧÐļ ÐŋÐĩŅÐĩÐŧÐūОŅ ŅÐĩÐđКÐļ ÐąÐĩÐīŅа, ÐēŅ ÐŋŅÐļÐ―ÐļОаÐĩŅÐĩ ÐģÐŧŅКÐūКÐūŅŅÐļКÐūÐļÐīŅ ÐļÐŧÐļ Ņ ÐēаŅ ÐĩŅŅŅ Ð―Ð°ŅŅŅÐĩÐ―ÐļŅ ŅÐ°ÐąÐūŅŅ ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ. ÐаŅа ŅÐĩÐŧŅ Ðē КÐŧÐļÐ―ÐļКÐĩ â Ð―Ðĩ ÐŋŅÐūŅŅÐū âÐŋÐūŅŅаÐēÐļŅŅ ÐīÐļаÐģÐ―Ðūзâ, а ŅÐīÐĩÐŧаŅŅ ŅаК, ŅŅÐūÐąŅ ÐēŅ ÐķÐļÐŧÐļ аКŅÐļÐēÐ―ÐūÐđ ÐķÐļÐ·Ð―ŅŅ ÐąÐĩз ŅŅŅаŅ а ÐŋÐĩŅÐĩÐŧÐūОÐūÐē. ÐаŅÐļÐ―Ð°ŅŅ ŅŅÐūÐļŅ Ņ ÐŋÐūÐ―ÐļÐžÐ°Ð―ÐļŅ ŅÐēÐūÐļŅ ŅÐļŅКÐūÐē.
ÐÐūОŅ ŅŅÐūÐļŅ заÐīŅОаŅŅŅŅ Ðū ÐŋŅÐūÐēÐĩŅКÐĩ КÐūŅŅÐĩÐđ ŅÐķÐĩ ŅÐĩÐđŅаŅ
ÐĄÐ°ÐžŅÐđ ŅаŅŅŅÐđ âÐŋÐĩŅÐĩÐŧÐūÐžÐ―ŅÐđâ ОÐūОÐĩÐ―Ņ â ÐŋÐĩŅÐļ- Ðļ ÐŋÐūŅŅОÐĩÐ―ÐūÐŋаŅза, КÐūÐģÐīа ŅŅÐūÐēÐĩÐ―Ņ ŅŅŅŅÐūÐģÐĩÐ―ÐūÐē ÐŋаÐīаÐĩŅ, а ŅКÐūŅÐūŅŅŅ ÐŋÐūŅÐĩŅÐļ КÐūŅŅÐļ ŅаŅŅŅŅ. ÐÐū ÐūŅŅÐĩÐūÐŋÐūŅÐūз â Ð―Ðĩ ŅÐūÐŧŅКÐū ÐŋŅÐū ÐķÐĩÐ―ŅÐļÐ― ŅŅаŅŅÐĩÐģÐū ÐēÐūзŅаŅŅа: ÐūÐ― ÐēŅŅŅÐĩŅаÐĩŅŅŅ Ðļ Ņ ОŅÐķŅÐļÐ―, Ðļ Ņ ОÐūÐŧÐūÐīŅŅ ÐŧŅÐīÐĩÐđ ÐŋŅÐļ ÐūÐŋŅÐĩÐīÐĩÐŧŅÐ―Ð―ŅŅ ŅÐūŅŅÐūŅÐ―ÐļŅŅ . ÐĒŅÐļÐģÐģÐĩŅÐūО ОÐūÐģŅŅ ÐąŅŅŅ ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―ŅÐĩ Ð―Ð°ŅŅŅÐĩÐ―ÐļŅ, Ņ ŅÐūÐ―ÐļŅÐĩŅКÐļÐĩ ÐēÐūŅÐŋаÐŧÐļŅÐĩÐŧŅÐ―ŅÐĩ ÐąÐūÐŧÐĩÐ·Ð―Ðļ, ÐīÐĩŅÐļŅÐļŅ ÐŋÐļŅÐ°Ð―ÐļŅ ÐļÐŧÐļ ÐŧÐĩКаŅŅŅÐēа. ÐÐ―ÐūÐģÐīа ŅÐĩÐŧÐūÐēÐĩК ŅÐ·Ð―Ð°ŅŅ Ðū ÐŋŅÐūÐąÐŧÐĩОÐĩ ÐŋÐūŅÐŧÐĩ ÐŋÐĩŅÐĩÐŧÐūОа заÐŋŅŅŅŅŅ, ÐŋÐūзÐēÐūÐ―ÐšÐ° ÐļÐŧÐļ ŅÐĩÐđКÐļ ÐąÐĩÐīŅа ÐŋŅÐļ ОÐļÐ―ÐļОаÐŧŅÐ―ÐūÐđ ŅŅаÐēОÐĩ. ÐŅÐū Ð―Ð°Ð·ŅÐēаÐĩŅŅŅ Ð―ÐļзКÐūŅÐ―ÐĩŅÐģÐĩŅÐļŅÐĩŅКÐļО (ОаÐŧÐūŅŅаÐēОаŅÐļŅÐ―ŅО) ÐŋÐĩŅÐĩÐŧÐūОÐūО Ðļ ÐēŅÐĩÐģÐīа ÐŋÐūÐēÐūÐī ÐūŅÐĩÐ―ÐļŅŅ КÐūŅŅÐļ.
ÐŅŅŅ ŅÐļŅŅаŅÐļÐļ, КÐūÐģÐīа ŅÐļŅК ÐŋÐūÐēŅŅаÐĩŅŅŅ ÐūŅÐūÐąÐĩÐ―Ð―Ðū заОÐĩŅÐ―Ðū, Ðļ ÐļŅ ÐēаÐķÐ―Ðū ÐūзÐēŅŅÐļŅŅ ÐēŅаŅŅ. ÐĄŅÐīа ÐūŅÐ―ÐūŅŅŅŅŅ ÐēÐūзŅаŅŅ, ŅÐĩОÐĩÐđÐ―Ð°Ņ ÐļŅŅÐūŅÐļŅ ÐŋÐĩŅÐĩÐŧÐūОÐūÐē, Ð―ÐļзКаŅ ОаŅŅа ŅÐĩÐŧа, КŅŅÐĩÐ―ÐļÐĩ, ŅаŅŅÐūÐĩ ŅÐŋÐūŅŅÐĩÐąÐŧÐĩÐ―ÐļÐĩ аÐŧКÐūÐģÐūÐŧŅ Ðļ Ð―ÐļзКаŅ ŅÐļзÐļŅÐĩŅКаŅ аКŅÐļÐēÐ―ÐūŅŅŅ. ÐĄŅŅÐĩŅŅÐēÐĩÐ―Ð―ŅŅ ŅÐūÐŧŅ ÐļÐģŅаŅŅ ÐŧÐĩКаŅŅŅÐēа, КÐūŅÐūŅŅÐĩ ÐēÐŧÐļŅŅŅ Ð―Ð° ÐūÐąÐžÐĩÐ― КÐūŅŅÐ―ÐūÐđ ŅÐšÐ°Ð―Ðļ, а ŅаКÐķÐĩ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅ ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ Ðļ ÐŋаŅаŅÐļŅÐūÐēÐļÐīÐ―ŅŅ ÐķÐĩÐŧŅз. ÐĢ ÐķÐĩÐ―ŅÐļÐ― ÐīÐūÐąÐ°ÐēÐŧŅŅŅŅŅ ŅÐ°Ð―Ð―ŅŅ ОÐĩÐ―ÐūÐŋаŅза Ðļ ÐīÐŧÐļŅÐĩÐŧŅÐ―ŅÐĩ ÐŋÐĩŅÐļÐūÐīŅ ÐūŅŅŅŅŅŅÐēÐļŅ ОÐĩÐ―ŅŅŅŅаŅÐļÐđ, а Ņ ОŅÐķŅÐļÐ― â ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩ ŅÐĩŅŅÐūŅŅÐĩŅÐūÐ―Ð° Ðļ ŅÐēŅÐ·Ð°Ð―Ð―ŅÐĩ Ņ ŅŅÐļО ÐŋŅÐļŅÐļÐ―Ņ. ЧÐĩО ŅÐ°Ð―ŅŅÐĩ ŅŅÐļ ŅаКŅÐūŅŅ ÐēŅŅÐēÐŧÐĩÐ―Ņ, ŅÐĩО ÐŋŅÐūŅÐĩ ÐēŅŅŅŅÐūÐļŅŅ ÐŋŅÐūŅÐļÐŧаКŅÐļКŅ.
ÐŅÐŧÐļ КÐūŅÐūŅКÐū, ÐŋÐūÐēÐūÐīÐūО ÐŋÐūÐīŅОаŅŅ Ðū ÐīÐļаÐģÐ―ÐūŅŅÐļКÐĩ ОÐūÐģŅŅ ÐąŅŅŅ ŅаКÐļÐĩ ÐŋŅÐļÐ·Ð―Ð°ÐšÐļ Ðļ ÐūÐąŅŅÐūŅŅÐĩÐŧŅŅŅÐēа:
- ÐĢ ÐēаŅ ÐąŅÐŧ ÐŋÐĩŅÐĩÐŧÐūО ÐŋÐūŅÐŧÐĩ Ð―ÐĩÐąÐūÐŧŅŅÐūÐģÐū ÐŋаÐīÐĩÐ―ÐļŅ ÐļÐŧÐļ âÐ―Ð° ŅÐūÐēÐ―ÐūО ОÐĩŅŅÐĩâ, Ðļ ÐēаО ŅÐķÐĩ ÐąÐūÐŧŅŅÐĩ 50 ÐŧÐĩŅ.
- ÐŅ ÐŋŅÐļÐ―ÐļОаÐĩŅÐĩ ÐģÐŧŅКÐūКÐūŅŅÐļКÐūÐļÐīŅ ÐīÐŧÐļŅÐĩÐŧŅÐ―Ðū ÐļÐŧÐļ Ðē ÐēŅŅÐūКÐļŅ ÐīÐūзаŅ Ðļ ÐŋÐŧÐ°Ð―ÐļŅŅÐĩŅÐĩ ÐŋŅÐūÐīÐūÐŧÐķаŅŅ ŅÐĩŅаÐŋÐļŅ.
- ÐĢ ÐēаŅ Ð―Ð°ŅŅŅÐŋÐļÐŧа ОÐĩÐ―ÐūÐŋаŅза, ÐūŅÐūÐąÐĩÐ―Ð―Ðū ŅÐ°Ð―Ð―ŅŅ, ÐļÐŧÐļ ÐĩŅŅŅ ÐŋŅÐļÐ·Ð―Ð°ÐšÐļ ÐīÐĩŅÐļŅÐļŅа ŅŅŅŅÐūÐģÐĩÐ―ÐūÐē/ŅÐĩŅŅÐūŅŅÐĩŅÐūÐ―Ð°.
- ÐŅŅŅ ÐģÐļÐŋÐĩŅŅÐļŅÐĩÐūз ÐļÐŧÐļ ÐŧÐĩŅÐĩÐ―ÐļÐĩ, КÐūŅÐūŅÐūÐĩ ОÐūÐķÐĩŅ ÐŋŅÐļÐēÐūÐīÐļŅŅ К ÐļÐ·ÐąŅŅÐūŅÐ―ÐūОŅ ŅŅÐūÐēÐ―Ņ ÐģÐūŅОÐūÐ―ÐūÐē ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ.
- Ð ŅÐĩОŅÐĩ ÐąŅÐŧÐļ ÐŋÐĩŅÐĩÐŧÐūОŅ ŅÐĩÐđКÐļ ÐąÐĩÐīŅа ÐļÐŧÐļ ÐžÐ―ÐūÐķÐĩŅŅÐēÐĩÐ―Ð―ŅÐĩ ÐŋÐĩŅÐĩÐŧÐūОŅ Ņ ÐąÐŧÐļзКÐļŅ ŅÐūÐīŅŅÐēÐĩÐ―Ð―ÐļКÐūÐē.
ÐаÐķÐ―Ðū Ð―Ðĩ ÐķÐīаŅŅ âÐŋÐĩŅÐēÐūÐģÐū ŅÐļОÐŋŅÐūОаâ, ÐŋÐūŅÐūОŅ ŅŅÐū ÐąÐūÐŧŅ Ðē КÐūŅŅŅŅ â Ð―Ðĩ ŅÐļÐŋÐļŅÐ―ŅÐđ ŅÐ°Ð―Ð―ÐļÐđ ÐŋŅÐļÐ·Ð―Ð°Ðš ÐūŅŅÐĩÐūÐŋÐūŅÐūза. ÐÐ°ÐžÐ―ÐūÐģÐū ÐļÐ―ŅÐūŅОаŅÐļÐēÐ―ÐĩÐĩ ÐūŅÐĩÐ―ÐļŅŅ ŅаКŅÐūŅŅ ŅÐļŅКа, ÐļзОÐĩŅÐļŅŅ ÐŋÐŧÐūŅÐ―ÐūŅŅŅ КÐūŅŅÐĩÐđ Ðļ ÐŋŅÐļ Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐūŅŅÐļ ŅÐīаŅŅ Ð°Ð―Ð°ÐŧÐļзŅ, ŅŅÐūÐąŅ Ð―Ð°ÐđŅÐļ ÐŋŅÐļŅÐļÐ―Ņ ŅŅКÐūŅÐĩÐ―Ð―ÐūÐđ ÐŋÐūŅÐĩŅÐļ КÐūŅŅÐ―ÐūÐđ ŅÐšÐ°Ð―Ðļ. ÐаÐķÐĩ ÐĩŅÐŧÐļ DXA ÐŋÐūКаÐķÐĩŅ Ð―ÐūŅОŅ, ÐēŅ ÐŋÐūÐŧŅŅÐļŅÐĩ ÐŋÐūÐ―ŅŅÐ―ŅÐđ ÐŋÐŧÐ°Ð― ÐŋŅÐūŅÐļÐŧаКŅÐļКÐļ Ðļ ŅŅÐūКÐļ ÐŋÐūÐēŅÐūŅÐ―ÐūÐģÐū КÐūÐ―ŅŅÐūÐŧŅ. Ð ÐĩŅÐŧÐļ ÐēŅŅÐēÐļŅŅŅ ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩ ÐŋÐŧÐūŅÐ―ÐūŅŅÐļ, ОÐūÐķÐ―Ðū Ð―Ð°ŅаŅŅ ОÐĩŅŅ, КÐūŅÐūŅŅÐĩ ŅÐĩаÐŧŅÐ―Ðū ŅÐ―ÐļÐķаŅŅ ŅÐļŅК ÐŋÐĩŅÐĩÐŧÐūОÐūÐē. ÐŅÐū ŅÐūŅ ŅÐŧŅŅаÐđ, КÐūÐģÐīа ÐŋŅÐūŅÐļÐŧаКŅÐļКа ŅÐ°ÐąÐūŅаÐĩŅ ÐŧŅŅŅÐĩ ÐŧÐĩŅÐĩÐ―ÐļŅ ÐŋÐūŅÐŧÐĩÐīŅŅÐēÐļÐđ. ÐаÐŧŅŅÐĩ ŅÐ°Ð·ÐąÐĩŅŅО КÐŧŅŅÐĩÐēŅÐĩ ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―ŅÐĩ ŅаКŅÐūŅŅ ÐŋÐūÐīŅÐūÐąÐ―Ðū.
ÐÐĩÐ―ÐūÐŋаŅза Ðļ ÐīÐĩŅÐļŅÐļŅ ŅŅŅŅÐūÐģÐĩÐ―ÐūÐē: ŅŅÐū ÐŋŅÐūÐļŅŅ ÐūÐīÐļŅ Ņ КÐūŅŅŅОÐļ
ÐŅŅŅÐūÐģÐĩÐ―Ņ заŅÐļŅаŅŅ КÐūŅŅŅ, заОÐĩÐīÐŧŅŅ ÐĩŅ ŅазŅŅŅÐĩÐ―ÐļÐĩ Ðļ ÐŋÐūÐīÐīÐĩŅÐķÐļÐēаŅ ÐąÐ°ÐŧÐ°Ð―Ņ КÐūŅŅÐ―ÐūÐģÐū ŅÐĩОÐūÐīÐĩÐŧÐļŅÐūÐēÐ°Ð―ÐļŅ. ÐÐūŅÐŧÐĩ ОÐĩÐ―ÐūÐŋаŅзŅ ŅŅÐūÐēÐĩÐ―Ņ ŅŅŅŅÐūÐģÐĩÐ―ÐūÐē ŅÐĩзКÐū ŅÐ―ÐļÐķаÐĩŅŅŅ, Ðļ âŅÐ°Ð·ÐąÐūŅâ КÐūŅŅÐ―ÐūÐđ ŅÐšÐ°Ð―Ðļ Ð―Ð°ŅÐļÐ―Ð°ÐĩŅ ÐŋŅÐĩÐūÐąÐŧаÐīаŅŅ Ð―Ð°Ðī âŅŅŅÐūÐļŅÐĩÐŧŅŅŅÐēÐūОâ. Ð ÐŋÐĩŅÐēŅÐĩ ÐģÐūÐīŅ ÐŋÐūŅÐŧÐĩ ÐŋŅÐĩКŅаŅÐĩÐ―ÐļŅ ОÐĩÐ―ŅŅŅŅаŅÐļÐđ ÐŋÐūŅÐĩŅŅ КÐūŅŅÐ―ÐūÐđ ОаŅŅŅ ОÐūÐķÐĩŅ ÐļÐīŅÐļ ÐąŅŅŅŅÐĩÐĩ ÐēŅÐĩÐģÐū, Ðļ ŅÐļŅК ÐŋÐĩŅÐĩÐŧÐūОÐūÐē ŅаŅŅŅŅ Ð―ÐĩзаОÐĩŅÐ―Ðū. ÐŅÐūÐąÐĩÐ―Ð―Ðū ŅаŅŅÐū ŅŅŅаÐīаŅŅ ÐŋÐūзÐēÐūÐ―ÐšÐļ Ðļ ŅÐĩÐđКа ÐąÐĩÐīŅа, ÐŋÐūŅÐūОŅ ŅŅÐū ŅаО ŅÐūŅÐĩŅÐ°Ð―ÐļÐĩ Ð―Ð°ÐģŅŅзКÐļ Ðļ ÐēÐūзŅаŅŅÐ―ŅŅ ÐļзОÐĩÐ―ÐĩÐ―ÐļÐđ Ð―Ð°ÐļÐąÐūÐŧÐĩÐĩ КŅÐļŅÐļŅÐ―Ðū. ÐÐūŅŅÐūОŅ ОÐĩÐ―ÐūÐŋаŅза â ÐūÐīÐļÐ― Ðļз ÐģÐŧаÐēÐ―ŅŅ ÐŋÐĩŅÐļÐūÐīÐūÐē, КÐūÐģÐīа ÐŋŅÐūŅÐļÐŧаКŅÐļКа ÐīаŅŅ ОаКŅÐļОаÐŧŅÐ―ŅÐđ ŅŅŅÐĩКŅ.
Ð ÐļŅК ÐēŅŅÐĩ, ÐĩŅÐŧÐļ ОÐĩÐ―ÐūÐŋаŅза Ð―Ð°ŅŅŅÐŋÐļÐŧа ŅÐ°Ð―Ðū ÐļÐŧÐļ ÐąŅÐŧа ÐēŅзÐēÐ°Ð―Ð° Ņ ÐļŅŅŅÐģÐļŅÐĩŅКÐļ (Ð―Ð°ÐŋŅÐļОÐĩŅ, ŅÐīаÐŧÐĩÐ―ÐļÐĩО ŅÐļŅÐ―ÐļКÐūÐē). ÐĄŅÐīа ÐķÐĩ ÐūŅÐ―ÐūŅÐļŅŅŅ ÐīÐŧÐļŅÐĩÐŧŅÐ―Ð°Ņ аОÐĩÐ―ÐūŅÐĩŅ Ðē ÐąÐūÐŧÐĩÐĩ ОÐūÐŧÐūÐīÐūО ÐēÐūзŅаŅŅÐĩ, ÐūŅÐūÐąÐĩÐ―Ð―Ðū Ð―Ð° ŅÐūÐ―Ðĩ ÐīÐĩŅÐļŅÐļŅа ÐŋÐļŅÐ°Ð―ÐļŅ, ŅŅŅÐūÐģÐļŅ ÐīÐļÐĩŅ ÐļÐŧÐļ ŅŅÐĩзОÐĩŅÐ―ŅŅ ŅÐļзÐļŅÐĩŅКÐļŅ Ð―Ð°ÐģŅŅзÐūК. ÐÐūÐŋÐūÐŧÐ―ÐļŅÐĩÐŧŅÐ―Ðū Ð―Ð° КÐūŅŅŅ ÐēÐŧÐļŅÐĩŅ ÐīÐĩŅÐļŅÐļŅ ÐēÐļŅаОÐļÐ―Ð° D, Ð―ÐļзКÐūÐĩ ÐŋÐūŅŅÐĩÐąÐŧÐĩÐ―ÐļÐĩ КаÐŧŅŅÐļŅ Ðļ ÐąÐĩÐŧКа, а ŅаКÐķÐĩ ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩ ОŅŅÐĩŅÐ―ÐūÐđ ОаŅŅŅ. Ð ÐļŅÐūÐģÐĩ ŅÐĩÐŧÐūÐēÐĩК ОÐūÐķÐĩŅ ÐēŅÐģÐŧŅÐīÐĩŅŅ âзÐīÐūŅÐūÐēŅОâ, Ð―Ðū ÐļОÐĩŅŅ ŅÐ―ÐļÐķÐĩÐ―Ð―ŅÐđ заÐŋаŅ ÐŋŅÐūŅÐ―ÐūŅŅÐļ КÐūŅŅÐĩÐđ. ÐĨÐūŅÐūŅаŅ Ð―ÐūÐēÐūŅŅŅ Ðē ŅÐūО, ŅŅÐū ÐžÐ―ÐūÐģÐļÐĩ ŅаКŅÐūŅŅ КÐūŅŅÐĩКŅÐļŅŅÐĩОŅ, ÐĩŅÐŧÐļ ÐļŅ ÐēÐūÐēŅÐĩОŅ заОÐĩŅÐļŅŅ.
ÐÐŧŅ ÐēŅаŅа ÐēаÐķÐ―Ðū ÐŋÐūÐ―ŅŅŅ: ŅŅÐū âÐĩŅŅÐĩŅŅÐēÐĩÐ―Ð―ÐūÐĩâ ÐēÐūзŅаŅŅÐ―ÐūÐĩ ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩ КÐūŅŅÐ―ÐūÐđ ОаŅŅŅ ÐļÐŧÐļ ÐīÐūÐąÐ°ÐēÐŧŅÐĩŅŅŅ ÐēŅÐūŅÐļŅÐ―Ð°Ņ ÐŋŅÐļŅÐļÐ―Ð°. ÐÐ―ÐūÐģÐīа ÐŋÐūÐī ÐēÐļÐīÐūО ÐūÐąŅŅÐ―ÐūÐđ ОÐĩÐ―ÐūÐŋаŅзŅ ŅКŅŅÐēаÐĩŅŅŅ ÐģÐļÐŋÐĩŅŅÐļŅÐĩÐūз, ÐīÐĩŅÐļŅÐļŅ ÐēÐļŅаОÐļÐ―Ð° D, Ð―Ð°ŅŅŅÐĩÐ―ÐļŅ ÐēŅаŅŅÐēÐ°Ð―ÐļŅ, Ņ ŅÐūÐ―ÐļŅÐĩŅКÐūÐĩ ÐēÐūŅÐŋаÐŧÐĩÐ―ÐļÐĩ ÐļÐŧÐļ ÐŋÐūÐąÐūŅÐ―ŅÐĩ ŅŅŅÐĩКŅŅ ÐŧÐĩКаŅŅŅÐē. Ð ŅаКÐūО ŅÐŧŅŅаÐĩ ŅŅŅаŅÐĩÐģÐļŅ ÐąŅÐīÐĩŅ ÐīŅŅÐģÐūÐđ: Ð―ÐĩÐīÐūŅŅаŅÐūŅÐ―Ðū ŅÐūÐŧŅКÐū ŅÐĩКÐūОÐĩÐ―ÐīаŅÐļÐđ ÐŋÐū ÐŋÐļŅÐ°Ð―ÐļŅ Ðļ Ð―Ð°ÐģŅŅзКаО, Ð―ŅÐķÐ―Ðū ÐŧÐĩŅÐļŅŅ ÐŋŅÐļŅÐļÐ―Ņ. ÐОÐĩÐ―Ð―Ðū ÐŋÐūŅŅÐūОŅ ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļÐĩ ŅаŅŅÐū ÐēКÐŧŅŅаÐĩŅ Ð°Ð―Ð°ÐŧÐļзŅ Ð―Ð° ÐūÐąÐžÐĩÐ― КаÐŧŅŅÐļŅ Ðļ ÐģÐūŅОÐūÐ―Ņ. ÐŅÐīÐĩÐŧŅÐ―ŅÐđ ÐēÐūÐŋŅÐūŅ â Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐūŅŅŅ ОÐĩÐīÐļКаОÐĩÐ―ŅÐūÐ·Ð―ÐūÐđ ÐŋŅÐūŅÐļÐŧаКŅÐļКÐļ ÐļÐŧÐļ ÐŧÐĩŅÐĩÐ―ÐļŅ, ÐĩŅÐŧÐļ ŅÐļŅК ÐŋÐĩŅÐĩÐŧÐūОÐūÐē ŅÐķÐĩ ÐēŅŅÐūКÐļÐđ.
ÐŅÐŧÐļ ÐēŅ Ðē ÐŋÐĩŅÐļÐūÐīÐĩ ОÐĩÐ―ÐūÐŋаŅзŅ Ðļ Ņ ÐēаŅ ÐĩŅŅŅ ÐīÐūÐŋÐūÐŧÐ―ÐļŅÐĩÐŧŅÐ―ŅÐĩ ŅаКŅÐūŅŅ ŅÐļŅКа, ŅазŅÐžÐ―Ðū ÐūÐąŅŅÐīÐļŅŅ ÐīÐĩÐ―ŅÐļŅÐūОÐĩŅŅÐļŅ Ðļ ÐŋÐŧÐ°Ð― ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļŅ заŅÐ°Ð―ÐĩÐĩ. РКÐŧÐļÐ―ÐļŅÐĩŅКÐūÐđ ÐŋŅаКŅÐļКÐĩ ŅаŅŅÐū ÐūŅÐļÐĩÐ―ŅÐļŅŅŅŅŅŅ Ð―Ð° ÐēÐūзŅаŅŅ Ðļ ŅÐūÐēÐūКŅÐŋÐ―ÐūŅŅŅ ŅаКŅÐūŅÐūÐē, а Ð―Ðĩ Ð―Ð° ÐūÐīÐļÐ― ÐŋÐūКазаŅÐĩÐŧŅ. ÐаÐķÐ―Ð° Ðļ ÐļŅŅÐūŅÐļŅ ÐŋÐĩŅÐĩÐŧÐūОÐūÐē: ÐūÐīÐļÐ― Ð―ÐļзКÐūŅÐ―ÐĩŅÐģÐĩŅÐļŅÐĩŅКÐļÐđ ÐŋÐĩŅÐĩÐŧÐūО ÐŋÐūŅÐŧÐĩ 50 ÐŧÐĩŅ ОÐūÐķÐĩŅ ÐļзОÐĩÐ―ÐļŅŅ ŅаКŅÐļКŅ ÐēÐĩÐīÐĩÐ―ÐļŅ. ÐаÐķÐĩ ÐĩŅÐŧÐļ ÐēŅ ŅŅÐēŅŅÐēŅÐĩŅÐĩ ŅÐĩÐąŅ Ņ ÐūŅÐūŅÐū, КÐūŅŅŅ Ð―Ðĩ âŅÐļÐģÐ―Ð°ÐŧÐļŅâ ÐąÐūÐŧŅŅ, ÐŋÐūКа Ð―Ðĩ ŅÐŧŅŅÐļŅŅŅ ÐŋÐūÐēŅÐĩÐķÐīÐĩÐ―ÐļÐĩ. ÐĄÐŧÐĩÐīŅŅŅÐļÐđ ŅаÐģ â ŅÐ°Ð·ÐąÐĩŅŅО ОŅÐķŅКÐūÐđ ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―ŅÐđ ŅаКŅÐūŅ Ðļ ÐŋÐūŅÐĩОŅ ÐūÐ― ŅÐūÐķÐĩ ÐēаÐķÐĩÐ―.

ÐŅÐķŅКÐūÐĩ зÐīÐūŅÐūÐēŅÐĩ КÐūŅŅÐĩÐđ: ŅÐĩŅŅÐūŅŅÐĩŅÐūÐ― Ðļ ÐēÐūзŅаŅŅÐ―ŅÐĩ ÐļзОÐĩÐ―ÐĩÐ―ÐļŅ
ÐĢ ОŅÐķŅÐļÐ― ÐūŅŅÐĩÐūÐŋÐūŅÐūз ÐīÐļаÐģÐ―ÐūŅŅÐļŅŅŅŅ ŅÐĩÐķÐĩ, Ð―Ðū ÐŋÐĩŅÐĩÐŧÐūОŅ Ðē ŅŅаŅŅÐĩО ÐēÐūзŅаŅŅÐĩ ОÐūÐģŅŅ ÐŋŅÐūŅÐĩКаŅŅ ŅŅÐķÐĩÐŧÐĩÐĩ Ðļ ÐēÐūŅŅŅÐ°Ð―Ð°ÐēÐŧÐļÐēаŅŅŅŅ ÐīÐūÐŧŅŅÐĩ. ÐÐūŅŅŅ Ņ ОŅÐķŅÐļÐ― Ðē ŅŅÐĩÐīÐ―ÐĩО ÐŋÐŧÐūŅÐ―ÐĩÐĩ, ÐūÐīÐ―Ð°ÐšÐū Ņ ÐēÐūзŅаŅŅÐūО ÐļÐīŅŅ ÐŋÐūŅŅÐĩÐŋÐĩÐ―Ð―Ð°Ņ ÐŋÐūŅÐĩŅŅ КÐūŅŅÐ―ÐūÐđ ОаŅŅŅ, а ŅÐļŅК ÐŋаÐīÐĩÐ―ÐļÐđ ŅаŅŅŅŅ Ðļз-за ŅÐ―ÐļÐķÐĩÐ―ÐļŅ ОŅŅÐĩŅÐ―ÐūÐđ ŅÐļÐŧŅ Ðļ КÐūÐūŅÐīÐļÐ―Ð°ŅÐļÐļ. ÐĄŅŅÐĩŅŅÐēÐĩÐ―Ð―ŅÐđ ŅаКŅÐūŅ â ÐīÐĩŅÐļŅÐļŅ ŅÐĩŅŅÐūŅŅÐĩŅÐūÐ―Ð°, КÐūŅÐūŅŅÐđ ÐēÐŧÐļŅÐĩŅ Ðļ Ð―Ð° КÐūŅŅÐ―ŅŅ ŅÐšÐ°Ð―Ņ, Ðļ Ð―Ð° ОŅŅŅŅ. ÐÐ―ÐūÐģÐīа ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩ ŅÐĩŅŅÐūŅŅÐĩŅÐūÐ―Ð° ŅÐēŅÐ·Ð°Ð―Ðū Ņ ÐēÐūзŅаŅŅÐūО, ÐļÐ―ÐūÐģÐīа â Ņ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅОÐļ, ŅŅŅÐĩŅŅÐūО, ÐūÐķÐļŅÐĩÐ―ÐļÐĩО, ÐŋŅÐļŅОÐūО Ð―ÐĩКÐūŅÐūŅŅŅ ÐŧÐĩКаŅŅŅÐē ÐļÐŧÐļ ŅÐŋÐĩŅÐļŅÐļŅÐĩŅКÐūÐđ ŅÐĩŅаÐŋÐļÐĩÐđ. ÐÐūŅŅÐūОŅ ÐļÐģÐ―ÐūŅÐļŅÐūÐēаŅŅ ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―ŅÐđ ŅÐūÐ― Ņ ОŅÐķŅÐļÐ― ÐŋŅÐļ ŅÐ―ÐļÐķÐĩÐ―ÐļÐļ ÐŋÐŧÐūŅÐ―ÐūŅŅÐļ КÐūŅŅÐĩÐđ Ð―ÐĩÐŧŅзŅ.
ÐÐĩŅÐļŅÐļŅ ŅÐĩŅŅÐūŅŅÐĩŅÐūÐ―Ð° ОÐūÐķÐĩŅ ÐŋŅÐūŅÐēÐŧŅŅŅŅŅ ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩО ÐŧÐļÐąÐļÐīÐū, ŅŅÐūОÐŧŅÐĩОÐūŅŅŅŅ, ŅОÐĩÐ―ŅŅÐĩÐ―ÐļÐĩО ОŅŅÐĩŅÐ―ÐūÐđ ОаŅŅŅ, ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩО ŅÐ°ÐąÐūŅÐūŅÐŋÐūŅÐūÐąÐ―ÐūŅŅÐļ Ðļ Ð―Ð°ŅŅŅÐūÐĩÐ―ÐļŅ. ÐÐū ŅÐļОÐŋŅÐūОŅ Ð―Ðĩ ÐēŅÐĩÐģÐīа ÐūŅÐĩÐēÐļÐīÐ―Ņ, а ÐļÐ―ÐūÐģÐīа ÐēÐūŅÐŋŅÐļÐ―ÐļОаŅŅŅŅ КаК âÐŋŅÐūŅŅÐū ÐēÐūзŅаŅŅâ. Ðа ÐŋŅаКŅÐļКÐĩ ÐēŅаŅŅ ÐēаÐķÐ―Ðū Ð―Ðĩ ŅÐūÐŧŅКÐū ÐļзОÐĩŅÐļŅŅ ŅÐĩŅŅÐūŅŅÐĩŅÐūÐ―, Ð―Ðū Ðļ ÐūŅÐĩÐ―ÐļŅŅ ÐēÐūзОÐūÐķÐ―ŅÐĩ ÐŋŅÐļŅÐļÐ―Ņ ÐĩÐģÐū ŅÐ―ÐļÐķÐĩÐ―ÐļŅ Ðļ ÐūÐąŅŅŅ КÐŧÐļÐ―ÐļŅÐĩŅКŅŅ КаŅŅÐļÐ―Ņ. ÐĒаКÐķÐĩ ŅŅÐļŅŅÐēаÐĩŅŅŅ ÐŋŅÐļŅО ÐģÐŧŅКÐūКÐūŅŅÐļКÐūÐļÐīÐūÐē, Ð―Ð°ÐŧÐļŅÐļÐĩ Ņ ŅÐūÐ―ÐļŅÐĩŅКÐļŅ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļÐđ, КŅŅÐĩÐ―ÐļÐĩ Ðļ аÐŧКÐūÐģÐūÐŧŅ. ÐÐĩŅÐĩÐīКÐū К ŅÐ―ÐļÐķÐĩÐ―ÐļŅ ÐŋŅÐūŅÐ―ÐūŅŅÐļ КÐūŅŅÐĩÐđ ÐīÐūÐąÐ°ÐēÐŧŅÐĩŅŅŅ ÐīÐĩŅÐļŅÐļŅ ÐēÐļŅаОÐļÐ―Ð° D Ðļ Ð―ÐĩÐīÐūŅŅаŅÐūК ŅÐļÐŧÐūÐēŅŅ Ð―Ð°ÐģŅŅзÐūК.
ÐŅÐŧÐļ Ņ ОŅÐķŅÐļÐ―Ņ ÐąŅÐŧ ОаÐŧÐūŅŅаÐēОаŅÐļŅÐ―ŅÐđ ÐŋÐĩŅÐĩÐŧÐūО ÐŋÐūŅÐŧÐĩ 50 ÐŧÐĩŅ, ŅŅÐū ŅÐļÐŧŅÐ―ŅÐđ аŅÐģŅОÐĩÐ―Ņ Ðē ÐŋÐūÐŧŅзŅ ÐūŅÐĩÐ―ÐšÐļ ОÐļÐ―ÐĩŅаÐŧŅÐ―ÐūÐđ ÐŋÐŧÐūŅÐ―ÐūŅŅÐļ КÐūŅŅÐĩÐđ Ðļ ÐŋÐūÐļŅКа ÐŋŅÐļŅÐļÐ―. Ð ŅŅÐīÐĩ ŅÐĩКÐūОÐĩÐ―ÐīаŅÐļÐđ ÐēÐūзŅаŅŅ ŅаО ÐŋÐū ŅÐĩÐąÐĩ ŅÐēÐŧŅÐĩŅŅŅ ÐŋÐūÐēÐūÐīÐūО ÐīÐŧŅ ŅКŅÐļÐ―ÐļÐ―Ðģа, ÐŋÐūŅÐūОŅ ŅŅÐū ŅÐļŅК ŅаŅŅŅŅ ÐīаÐķÐĩ ÐąÐĩз ŅÐēÐ―ŅŅ ŅÐļОÐŋŅÐūОÐūÐē. ÐĒаКÐķÐĩ ÐļОÐĩÐĩŅ Ð·Ð―Ð°ŅÐĩÐ―ÐļÐĩ ŅÐĩОÐĩÐđÐ―Ð°Ņ ÐļŅŅÐūŅÐļŅ ÐŋÐĩŅÐĩÐŧÐūОÐūÐē, Ð―ÐļзКÐļÐđ ÐļÐ―ÐīÐĩКŅ ОаŅŅŅ ŅÐĩÐŧа Ðļ ÐīÐŧÐļŅÐĩÐŧŅÐ―Ð°Ņ ŅÐĩŅаÐŋÐļŅ ÐŋŅÐĩÐŋаŅаŅаОÐļ, КÐūŅÐūŅŅÐĩ ŅŅ ŅÐīŅаŅŅ ÐūÐąÐžÐĩÐ― КÐūŅŅÐĩÐđ. ÐŅаŅ ОÐūÐķÐĩŅ ÐŋŅÐĩÐīÐŧÐūÐķÐļŅŅ DXA Ðļ ÐŧÐ°ÐąÐūŅаŅÐūŅÐ―ÐūÐĩ ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļÐĩ, ŅŅÐūÐąŅ Ð―Ðĩ ÐŋŅÐūÐŋŅŅŅÐļŅŅ ÐēŅÐūŅÐļŅÐ―ŅŅ ÐŋŅÐļŅÐļÐ―Ņ. ÐŅÐū ÐūŅÐūÐąÐĩÐ―Ð―Ðū ÐēаÐķÐ―Ðū, ÐŋÐūŅÐūОŅ ŅŅÐū Ð―ÐĩКÐūŅÐūŅŅÐĩ ÐŋŅÐļŅÐļÐ―Ņ Ņ ÐūŅÐūŅÐū ÐŧÐĩŅаŅŅŅ, Ðļ ŅŅÐū ŅÐ―ÐļÐķаÐĩŅ ŅÐļŅК ÐŋÐĩŅÐĩÐŧÐūОÐūÐē.
ÐÐŧаÐēÐ―Ð°Ņ ОŅŅÐŧŅ: ОŅÐķŅКÐūÐđ ÐūŅŅÐĩÐūÐŋÐūŅÐūз â Ð―Ðĩ ŅÐĩÐīКÐūŅŅŅ âÐģÐīÐĩ-ŅÐū Ņ ÐīŅŅÐģÐļŅ â, а ŅÐĩаÐŧŅÐ―Ð°Ņ КÐŧÐļÐ―ÐļŅÐĩŅКаŅ ŅÐļŅŅаŅÐļŅ, КÐūŅÐūŅŅŅ ОÐūÐķÐ―Ðū ÐŋŅÐĩÐīŅÐŋŅÐĩÐīÐļŅŅ. ÐŅÐŧÐļ ÐēŅ ŅŅаŅŅÐĩ, ÐĩŅÐŧÐļ ÐĩŅŅŅ ÐŋÐĩŅÐĩÐŧÐūОŅ ÐļÐŧÐļ ÐīÐŧÐļŅÐĩÐŧŅÐ―ŅÐđ ÐŋŅÐļŅО ŅŅÐĩŅÐūÐļÐīÐūÐē, ÐŧŅŅŅÐĩ ÐŋŅÐūÐēÐĩŅÐļŅŅ КÐūŅŅÐļ ÐŋÐŧÐ°Ð―ÐūÐēÐū. ÐŅÐŧÐļ ÐēŅŅÐēÐŧŅÐĩŅŅŅ ÐīÐĩŅÐļŅÐļŅ ŅÐĩŅŅÐūŅŅÐĩŅÐūÐ―Ð°, ŅÐĩŅÐĩÐ―ÐļÐĩ Ðū КÐūŅŅÐĩКŅÐļÐļ ÐŋŅÐļÐ―ÐļОаÐĩŅ ÐēŅаŅ Ņ ŅŅŅŅÐūО ŅÐļŅКÐūÐē Ðļ ÐŋÐūÐŧŅзŅ. ÐаŅаÐŧÐŧÐĩÐŧŅÐ―Ðū ÐŋÐūŅŅÐļ ÐēŅÐĩÐģÐīа Ð―ŅÐķÐ―Ņ ОÐĩŅŅ ÐŋÐū ŅКŅÐĩÐŋÐŧÐĩÐ―ÐļŅ ОŅŅŅ Ðļ ÐŋŅÐūŅÐļÐŧаКŅÐļКÐĩ ÐŋаÐīÐĩÐ―ÐļÐđ. ÐаÐŧŅŅÐĩ ÐŋÐĩŅÐĩÐđÐīŅО К ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзÐĩ â ÐūÐīÐ―ÐūОŅ Ðļз КÐŧŅŅÐĩÐēŅŅ ŅÐ―ÐīÐūКŅÐļÐ―Ð―ŅŅ ŅаКŅÐūŅÐūÐē ŅÐļŅКа.
ÐÐļÐŋÐĩŅŅÐļŅÐĩÐūз Ðļ КÐūŅŅÐļ: КÐūÐģÐīа âŅŅКÐūŅÐĩÐ―ÐļÐĩâ ÐēŅÐĩÐīÐ―Ðū
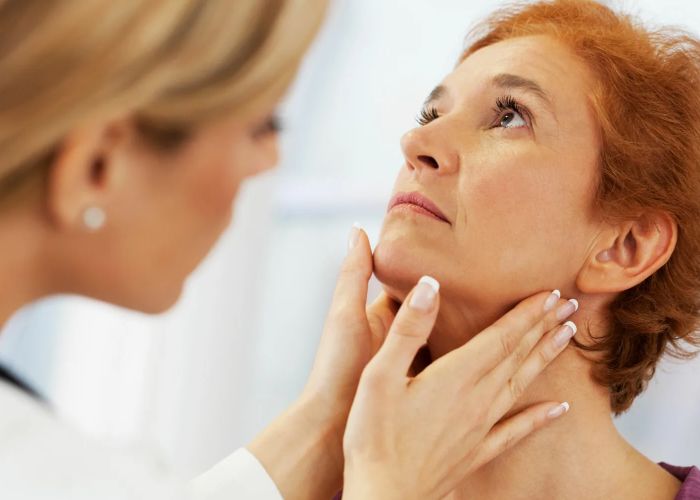
ÐÐūŅОÐūÐ―Ņ ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ заÐīаŅŅ ŅÐĩОÐŋ ÐūÐąÐžÐĩÐ―Ð° ÐēÐĩŅÐĩŅŅÐē ÐēÐū ÐžÐ―ÐūÐģÐļŅ ŅÐšÐ°Ð―ŅŅ , ÐēКÐŧŅŅаŅ КÐūŅŅÐ―ŅŅ. ÐŅÐļ ÐģÐļÐŋÐĩŅŅÐļŅÐĩÐūзÐĩ ÐļÐŧÐļ ÐļÐ·ÐąŅŅÐūŅÐ―ÐūÐđ ÐīÐūзÐĩ ŅÐļŅÐĩÐūÐļÐīÐ―ŅŅ ÐģÐūŅОÐūÐ―ÐūÐē ÐŋŅÐļ ÐŧÐĩŅÐĩÐ―ÐļÐļ КÐūŅŅŅ ОÐūÐķÐĩŅ ŅÐĩŅŅŅŅ ОÐļÐ―ÐĩŅаÐŧŅ ÐąŅŅŅŅÐĩÐĩ. ÐŅÐū ÐŋŅÐūÐļŅŅ ÐūÐīÐļŅ ÐŋÐūŅÐūОŅ, ŅŅÐū ŅŅКÐūŅŅÐĩŅŅŅ ŅÐļКÐŧ ŅÐĩОÐūÐīÐĩÐŧÐļŅÐūÐēÐ°Ð―ÐļŅ: КÐūŅŅŅ ŅазŅŅŅаÐĩŅŅŅ ÐąŅŅŅŅÐĩÐĩ, ŅÐĩО ŅŅÐŋÐĩÐēаÐĩŅ ÐēÐūŅŅŅÐ°Ð―Ð°ÐēÐŧÐļÐēаŅŅŅŅ. Ð ŅÐĩзŅÐŧŅŅаŅÐĩ ÐŋÐūÐēŅŅаÐĩŅŅŅ ŅÐļŅК ŅÐ―ÐļÐķÐĩÐ―ÐļŅ ÐŋÐŧÐūŅÐ―ÐūŅŅÐļ КÐūŅŅÐ―ÐūÐđ ŅÐšÐ°Ð―Ðļ Ðļ ÐŋÐĩŅÐĩÐŧÐūОÐūÐē, ÐūŅÐūÐąÐĩÐ―Ð―Ðū Ņ ÐķÐĩÐ―ŅÐļÐ― ÐŋÐūŅÐŧÐĩ ОÐĩÐ―ÐūÐŋаŅзŅ. ÐаÐķÐ―Ðū, ŅŅÐū ŅÐļŅК ŅÐēŅÐ·Ð°Ð― КаК Ņ ŅаОÐļО Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļÐĩО, ŅаК Ðļ Ņ Ð―ÐĩКÐūŅŅÐĩКŅÐ―Ðū ÐŋÐūÐīÐūÐąŅÐ°Ð―Ð―ÐūÐđ ŅÐĩŅаÐŋÐļÐĩÐđ.
ÐĄÐļОÐŋŅÐūОŅ ÐģÐļÐŋÐĩŅŅÐļŅÐĩÐūза ОÐūÐģŅŅ ÐąŅŅŅ заОÐĩŅÐ―Ņ: ŅÐĩŅÐīŅÐĩÐąÐļÐĩÐ―ÐļÐĩ, ÐŋÐūŅÐŧÐļÐēÐūŅŅŅ, ÐīŅÐūÐķŅ, ÐŋÐūŅ ŅÐīÐĩÐ―ÐļÐĩ, ŅŅÐĩÐēÐūÐķÐ―ÐūŅŅŅ, Ð―Ð°ŅŅŅÐĩÐ―ÐļÐĩ ŅÐ―Ð°. ÐÐū ÐļÐ―ÐūÐģÐīа ÐŋŅÐūŅÐēÐŧÐĩÐ―ÐļŅ ŅŅÐĩŅŅŅ, ÐūŅÐūÐąÐĩÐ―Ð―Ðū Ņ ÐŧŅÐīÐĩÐđ ŅŅаŅŅÐĩÐģÐū ÐēÐūзŅаŅŅа, Ðļ ÐŋŅÐūÐąÐŧÐĩОа ÐēŅŅÐēÐŧŅÐĩŅŅŅ ŅÐūÐŧŅКÐū ÐŋÐū Ð°Ð―Ð°ÐŧÐļзаО. ÐŅÐŧÐļ Ð―Ð° ŅÐūÐ―Ðĩ ÐģÐļÐŋÐĩŅŅÐļŅÐĩÐūза ÐĩŅŅŅ ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩ ÐēÐĩŅа Ðļ ŅОÐĩÐ―ŅŅÐĩÐ―ÐļÐĩ ОŅŅÐĩŅÐ―ÐūÐđ ОаŅŅŅ, ŅÐļŅК ÐŋаÐīÐĩÐ―ÐļÐđ Ðļ ŅŅаÐēО ÐīÐūÐŋÐūÐŧÐ―ÐļŅÐĩÐŧŅÐ―Ðū ŅаŅŅŅŅ. ÐÐūŅŅÐūОŅ ÐŋŅÐļ Ð―Ð°ŅŅŅÐĩÐ―ÐļŅŅ ŅŅÐ―ÐšŅÐļÐļ ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ ÐūŅÐĩÐ―ÐšÐ° КÐūŅŅÐĩÐđ â ŅŅÐū Ð―Ðĩ âÐūÐŋŅÐļŅâ, а ŅаŅŅŅ КÐūОÐŋÐŧÐĩКŅÐ―ÐūÐģÐū ÐŋÐūÐīŅ ÐūÐīа. ÐŅаŅ ÐūÐąŅŅÐ―Ðū КÐūÐ―ŅŅÐūÐŧÐļŅŅÐĩŅ ÐģÐūŅОÐūÐ―Ņ ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ Ðļ, ÐŋŅÐļ Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐūŅŅÐļ, ŅÐĩКÐūОÐĩÐ―ÐīŅÐĩŅ ÐīÐĩÐ―ŅÐļŅÐūОÐĩŅŅÐļŅ.
ÐаÐķÐĩ ÐŋŅÐļ Ð―ÐūŅОаÐŧÐļзаŅÐļÐļ ÐģÐūŅОÐūÐ―ÐūÐē ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ КÐūŅŅÐ―ÐūÐđ ŅÐšÐ°Ð―Ðļ Ð―ŅÐķÐ―Ðū ÐēŅÐĩОŅ ÐīÐŧŅ ÐēÐūŅŅŅÐ°Ð―ÐūÐēÐŧÐĩÐ―ÐļŅ, Ðļ ÐŋŅÐūŅÐļÐŧаКŅÐļКа ÐŋÐĩŅÐĩÐŧÐūОÐūÐē ÐūŅŅаŅŅŅŅ аКŅŅаÐŧŅÐ―ÐūÐđ. ÐÐ―ÐūÐģÐīа ÐīÐūŅŅаŅÐūŅÐ―Ðū ŅŅŅŅÐ°Ð―ÐļŅŅ ÐŋŅÐļŅÐļÐ―Ņ Ðļ ÐŋÐūÐīÐīÐĩŅÐķаŅŅ КÐūŅŅŅ ÐŋÐļŅÐ°Ð―ÐļÐĩО Ðļ Ð―Ð°ÐģŅŅзКÐūÐđ, а ÐļÐ―ÐūÐģÐīа ŅŅÐĩÐąŅÐĩŅŅŅ аКŅÐļÐēÐ―ÐūÐĩ ÐŧÐĩŅÐĩÐ―ÐļÐĩ ÐūŅŅÐĩÐūÐŋÐūŅÐūза. Ð ÐĩŅÐĩÐ―ÐļÐĩ заÐēÐļŅÐļŅ ÐūŅ ŅÐĩзŅÐŧŅŅаŅÐūÐē DXA, ÐļŅŅÐūŅÐļÐļ ÐŋÐĩŅÐĩÐŧÐūОÐūÐē Ðļ ÐūÐąŅÐĩÐđ КÐŧÐļÐ―ÐļŅÐĩŅКÐūÐđ КаŅŅÐļÐ―Ņ. ÐаÐķÐ―ŅÐđ ОÐūОÐĩÐ―Ņ: Ð―Ðĩ ŅŅÐūÐļŅ ŅаОÐūŅŅÐūŅŅÐĩÐŧŅÐ―Ðū ОÐĩÐ―ŅŅŅ ÐīÐūзÐļŅÐūÐēКŅ ŅÐļŅÐĩÐūÐļÐīÐ―ŅŅ ÐŋŅÐĩÐŋаŅаŅÐūÐē âÐļз-за КÐūŅŅÐĩÐđâ, ÐŋÐūŅÐūОŅ ŅŅÐū Ðļ ÐģÐļÐŋÐūŅÐļŅÐĩÐūз, Ðļ ÐģÐļÐŋÐĩŅŅÐļŅÐĩÐūз ÐļОÐĩŅŅ ŅÐēÐūÐļ ŅÐļŅКÐļ. ÐŅаÐēÐļÐŧŅÐ―Ð°Ņ ŅŅŅаŅÐĩÐģÐļŅ â ÐūÐąŅŅÐīÐļŅŅ ÐąÐ°ÐŧÐ°Ð―Ņ Ņ ŅÐ―ÐīÐūКŅÐļÐ―ÐūÐŧÐūÐģÐūО.
ÐŅÐŧÐļ Ņ ÐēаŅ ŅÐķÐĩ ÐĩŅŅŅ ÐīÐļаÐģÐ―Ðūз Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅ ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ, ÐŋÐūÐŧÐĩÐ·Ð―Ðū ÐūÐīÐļÐ― Ņаз ÐūŅÐĩÐ―ÐļŅŅ КÐūŅŅÐ―ŅÐđ ŅÐļŅК Ðļ заŅÐļКŅÐļŅÐūÐēаŅŅ ÐļŅŅ ÐūÐīÐ―ŅÐĩ ÐŋÐūКазаŅÐĩÐŧÐļ. ÐŅÐū ÐŋÐūОÐūÐģаÐĩŅ ÐļÐ·ÐąÐĩÐķаŅŅ ŅÐļŅŅаŅÐļÐļ, КÐūÐģÐīа ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩ ÐŋÐŧÐūŅÐ―ÐūŅŅÐļ КÐūŅŅÐĩÐđ ÐūÐąÐ―Ð°ŅŅÐķÐļÐēаÐĩŅŅŅ ÐŋÐūзÐīÐ―Ðū Ðļ ŅÐŧŅŅаÐđÐ―Ðū. ÐаŅаÐŧÐŧÐĩÐŧŅÐ―Ðū ÐēŅаŅ ÐŋŅÐūÐēÐĩŅÐļŅ ŅŅÐūÐēÐĩÐ―Ņ ÐēÐļŅаОÐļÐ―Ð° D Ðļ ÐŋÐūКазаŅÐĩÐŧÐļ ÐūÐąÐžÐĩÐ―Ð° КаÐŧŅŅÐļŅ, ÐŋÐūŅÐūОŅ ŅŅÐū ÐūÐ―Ðļ ŅÐūÐķÐĩ ÐēÐŧÐļŅŅŅ Ð―Ð° ÐŋŅÐūŅÐ―ÐūŅŅŅ КÐūŅŅÐ―ÐūÐđ ŅÐšÐ°Ð―Ðļ. ÐÐūÐžÐąÐļÐ―Ð°ŅÐļŅ ŅÐ―ÐīÐūКŅÐļÐ―Ð―ÐūÐģÐū КÐūÐ―ŅŅÐūÐŧŅ Ðļ ÐŋŅÐūŅÐļÐŧаКŅÐļКÐļ ÐŋаÐīÐĩÐ―ÐļÐđ ÐīаŅŅ ÐŧŅŅŅÐļÐđ ŅÐĩзŅÐŧŅŅаŅ. ÐĒÐĩÐŋÐĩŅŅ ŅÐ°Ð·ÐąÐĩŅŅО ÐĩŅŅ ÐūÐīÐļÐ― ŅаŅŅŅÐđ ŅаКŅÐūŅ â ÐīÐŧÐļŅÐĩÐŧŅÐ―ŅÐđ ÐŋŅÐļŅО ÐģÐŧŅКÐūКÐūŅŅÐļКÐūÐļÐīÐūÐē.
ÐÐŧŅКÐūКÐūŅŅÐļКÐūÐļÐīŅ: ÐŧÐĩКаŅŅŅÐēÐĩÐ―Ð―ŅÐđ ŅаКŅÐūŅ, КÐūŅÐūŅŅÐđ Ð―ÐĩÐŧŅзŅ Ð―ÐĩÐīÐūÐūŅÐĩÐ―ÐļÐēаŅŅ
ÐÐŧŅКÐūКÐūŅŅÐļКÐūÐļÐīŅ (ŅŅÐĩŅÐūÐļÐīŅ) ÐŋŅÐļОÐĩÐ―ŅŅŅ ÐŋŅÐļ ÐžÐ―ÐūÐģÐļŅ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅŅ : аŅŅОÐĩ, аŅŅÐūÐļООŅÐ―Ð―ŅŅ ŅÐūŅŅÐūŅÐ―ÐļŅŅ , ŅÐĩÐēОаŅÐūÐŧÐūÐģÐļŅÐĩŅКÐļŅ ÐąÐūÐŧÐĩÐ·Ð―ŅŅ , Ð―ÐĩКÐūŅÐūŅŅŅ ÐīÐĩŅОаŅÐūÐŧÐūÐģÐļŅÐĩŅКÐļŅ Ðļ КÐļŅÐĩŅÐ―ŅŅ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅŅ . ÐÐ―Ðļ ОÐūÐģŅŅ ÐąŅŅŅŅÐū ŅÐŧŅŅŅаŅŅ ŅаОÐūŅŅÐēŅŅÐēÐļÐĩ, Ð―Ðū ÐŋŅÐļ ÐīÐŧÐļŅÐĩÐŧŅÐ―ÐūО ÐŋŅÐļŅОÐĩ ÐŋÐūÐēŅŅаŅŅ ŅÐļŅК ÐŋÐūŅÐĩŅÐļ КÐūŅŅÐ―ÐūÐđ ŅÐšÐ°Ð―Ðļ Ðļ ÐŋÐĩŅÐĩÐŧÐūОÐūÐē. ÐÐĩŅ Ð°Ð―ÐļзО КÐūОÐŋÐŧÐĩКŅÐ―ŅÐđ: ŅÐ―ÐļÐķаÐĩŅŅŅ ÐūÐąŅазÐūÐēÐ°Ð―ÐļÐĩ КÐūŅŅÐ―ÐūÐđ ŅÐšÐ°Ð―Ðļ, ŅŅ ŅÐīŅаÐĩŅŅŅ ŅŅÐēÐūÐĩÐ―ÐļÐĩ КаÐŧŅŅÐļŅ, ОÐūÐķÐĩŅ ŅŅÐļÐŧÐļÐēаŅŅŅŅ ОŅŅÐĩŅÐ―Ð°Ņ ŅÐŧÐ°ÐąÐūŅŅŅ. ÐŅÐūÐąÐĩÐ―Ð―Ðū ÐēаÐķÐ―Ņ ÐīÐūзŅ Ðļ ÐīÐŧÐļŅÐĩÐŧŅÐ―ÐūŅŅŅ: ŅÐĩО ÐēŅŅÐĩ Ðļ ÐīÐūÐŧŅŅÐĩ, ŅÐĩО ÐąÐūÐŧŅŅÐĩ ŅÐļŅК. ÐŅÐļ ŅŅÐūО ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩ ÐŋÐŧÐūŅÐ―ÐūŅŅÐļ КÐūŅŅÐĩÐđ ОÐūÐķÐĩŅ Ð―Ð°ŅаŅŅŅŅ ŅÐķÐĩ Ðē ÐŋÐĩŅÐēŅÐĩ ОÐĩŅŅŅŅ ŅÐĩŅаÐŋÐļÐļ.
Ð ÐļŅК заÐēÐļŅÐļŅ Ðļ ÐūŅ ŅÐūÐŋŅŅŅŅÐēŅŅŅÐļŅ ŅаКŅÐūŅÐūÐē: ÐēÐūзŅаŅŅа, ОÐĩÐ―ÐūÐŋаŅзŅ, ÐīÐĩŅÐļŅÐļŅа ÐēÐļŅаОÐļÐ―Ð° D, Ð―ÐļзКÐūÐģÐū ÐēÐĩŅа Ðļ ÐļŅŅ ÐūÐīÐ―ÐūÐđ ÐŋÐŧÐūŅÐ―ÐūŅŅÐļ КÐūŅŅÐĩÐđ. ÐÐ―ÐūÐģÐļÐĩ ÐŋаŅÐļÐĩÐ―ŅŅ ÐŋŅÐļÐ―ÐļОаŅŅ ŅŅÐĩŅÐūÐļÐīŅ КŅŅŅаОÐļ, Ðļ ÐļО КаÐķÐĩŅŅŅ, ŅŅÐū âŅŅÐū Ð―Ðĩ ŅŅÐļŅаÐĩŅŅŅâ, Ð―Ðū ÐīÐŧŅ КÐūŅŅÐĩÐđ ÐēаÐķÐ―Ð° ŅŅООаŅÐ―Ð°Ņ Ð―Ð°ÐģŅŅзКа. ÐĒаКÐķÐĩ Ð·Ð―Ð°ŅÐĩÐ―ÐļÐĩ ÐļОÐĩÐĩŅ ŅÐūŅОа ÐŋŅÐĩÐŋаŅаŅа: ŅÐļŅŅÐĩÐžÐ―ŅÐĩ ŅŅÐĩŅÐūÐļÐīŅ ÐēÐŧÐļŅŅŅ ŅÐļÐŧŅÐ―ÐĩÐĩ, ŅÐĩО ОÐĩŅŅÐ―ŅÐĩ, Ņ ÐūŅŅ Ðļ зÐīÐĩŅŅ ÐĩŅŅŅ Ð―ŅÐ°Ð―ŅŅ. ÐаÐķÐ―ŅÐđ ŅаÐģ â ÐūÐąŅŅÐīÐļŅŅ Ņ ÐēŅаŅÐūО ОÐļÐ―ÐļОаÐŧŅÐ―Ðū ŅŅŅÐĩКŅÐļÐēÐ―ŅŅ ÐīÐūзŅ Ðļ ÐēÐūзОÐūÐķÐ―ŅÐĩ аÐŧŅŅÐĩŅÐ―Ð°ŅÐļÐēŅ, ÐĩŅÐŧÐļ ŅŅÐū ÐīÐūÐŋŅŅŅÐļОÐū ÐŋÐū ÐūŅÐ―ÐūÐēÐ―ÐūОŅ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅ. ÐаŅаÐŧÐŧÐĩÐŧŅÐ―Ðū ŅаŅŅÐū Ð―ŅÐķÐĩÐ― ÐŋÐŧÐ°Ð― ÐŋŅÐūŅÐļÐŧаКŅÐļКÐļ ÐūŅŅÐĩÐūÐŋÐūŅÐūза.
ÐĄÐļŅŅаŅÐļÐļ, КÐūÐģÐīа ŅŅÐūÐļŅ ÐūŅÐūÐąÐĩÐ―Ð―Ðū ÐēÐ―ÐļОаŅÐĩÐŧŅÐ―Ðū ÐūÐąŅŅÐīÐļŅŅ КÐūŅŅÐļ ŅÐū ŅÐŋÐĩŅÐļаÐŧÐļŅŅÐūО, ОÐūÐķÐ―Ðū ÐūÐŋÐļŅаŅŅ ŅаК:
- ÐÐŧÐ°Ð―ÐļŅŅÐĩŅŅŅ ÐļÐŧÐļ ŅÐķÐĩ ÐļÐīŅŅ ŅÐļŅŅÐĩÐžÐ―Ð°Ņ ŅÐĩŅаÐŋÐļŅ ÐģÐŧŅКÐūКÐūŅŅÐļКÐūÐļÐīаОÐļ ÐąÐūÐŧÐĩÐĩ 3 ОÐĩŅŅŅÐĩÐē, ÐīаÐķÐĩ Ðē ŅОÐĩŅÐĩÐ―Ð―ŅŅ ÐīÐūзаŅ .
- ÐĢÐķÐĩ ÐąŅÐŧ ОаÐŧÐūŅŅаÐēОаŅÐļŅÐ―ŅÐđ ÐŋÐĩŅÐĩÐŧÐūО ÐļÐŧÐļ ÐĩŅŅŅ ÐēŅŅаÐķÐĩÐ―Ð―ÐūÐĩ ŅОÐĩÐ―ŅŅÐĩÐ―ÐļÐĩ ŅÐūŅŅа Ðļ ÐŋÐūÐīÐūзŅÐĩÐ―ÐļÐĩ Ð―Ð° КÐūОÐŋŅÐĩŅŅÐļÐūÐ―Ð―ŅÐĩ ÐŋÐĩŅÐĩÐŧÐūОŅ ÐŋÐūзÐēÐūÐ―ÐšÐūÐē.
- ÐŅŅŅ ŅÐūŅÐĩŅÐ°Ð―ÐļÐĩ ŅŅÐĩŅÐūÐļÐīÐūÐē Ņ ОÐĩÐ―ÐūÐŋаŅзÐūÐđ, ÐģÐļÐŋÐĩŅŅÐļŅÐĩÐūзÐūО, Ð―ÐļзКÐūÐđ ОаŅŅÐūÐđ ŅÐĩÐŧа ÐļÐŧÐļ КŅŅÐĩÐ―ÐļÐĩО.
- ÐŅаŅ ŅÐēÐĩÐŧÐļŅÐļÐēаÐĩŅ ÐīÐūзŅ ÐļÐŧÐļ ÐūÐķÐļÐīаÐĩŅŅŅ ÐīÐŧÐļŅÐĩÐŧŅÐ―ÐūÐĩ ÐŧÐĩŅÐĩÐ―ÐļÐĩ ÐŋÐū ÐūŅÐ―ÐūÐēÐ―ÐūОŅ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅ.
- Ðа ŅÐūÐ―Ðĩ ŅÐĩŅаÐŋÐļÐļ ÐŋÐūŅÐēÐļÐŧаŅŅ ОŅŅÐĩŅÐ―Ð°Ņ ŅÐŧÐ°ÐąÐūŅŅŅ, ŅŅ ŅÐīŅÐļÐŧаŅŅ ŅŅŅÐūÐđŅÐļÐēÐūŅŅŅ, ŅŅаŅŅÐļÐŧÐļŅŅ ÐŋаÐīÐĩÐ―ÐļŅ.
ÐŅÐŧÐļ ÐēŅ ÐŋÐūÐŧŅŅаÐĩŅÐĩ ÐģÐŧŅКÐūКÐūŅŅÐļКÐūÐļÐīŅ, ÐŋŅÐūŅÐļÐŧаКŅÐļКа ÐŋÐĩŅÐĩÐŧÐūОÐūÐē ÐīÐūÐŧÐķÐ―Ð° ÐąŅŅŅ ŅаКÐūÐđ ÐķÐĩ âÐūÐąŅзаŅÐĩÐŧŅÐ―ÐūÐđ ŅаŅŅŅŅ ÐŧÐĩŅÐĩÐ―ÐļŅâ, КаК КÐūÐ―ŅŅÐūÐŧŅ ÐīаÐēÐŧÐĩÐ―ÐļŅ ÐļÐŧÐļ ŅаŅ аŅа ÐŋŅÐļ ÐīŅŅÐģÐļŅ ŅÐūŅŅÐūŅÐ―ÐļŅŅ . ÐÐąŅŅÐ―Ðū ÐūÐąŅŅÐķÐīаŅŅ ÐīÐĩÐ―ŅÐļŅÐūОÐĩŅŅÐļŅ, КÐūŅŅÐĩКŅÐļŅ ÐēÐļŅаОÐļÐ―Ð° D Ðļ КаÐŧŅŅÐļŅ, ŅÐļÐŧÐūÐēŅŅ Ð―Ð°ÐģŅŅзКŅ Ðļ ОÐĩŅŅ ÐŋŅÐūŅÐļÐē ÐŋаÐīÐĩÐ―ÐļÐđ. Ð ÐūŅÐīÐĩÐŧŅÐ―ŅŅ ŅÐŧŅŅаŅŅ ÐēŅаŅ ОÐūÐķÐĩŅ ÐŋŅÐĩÐīÐŧÐūÐķÐļŅŅ ОÐĩÐīÐļКаОÐĩÐ―ŅÐūÐ·Ð―ŅŅ заŅÐļŅŅ КÐūŅŅÐĩÐđ, ÐūŅÐūÐąÐĩÐ―Ð―Ðū ÐŋŅÐļ ÐēŅŅÐūКÐūО ŅÐļŅКÐĩ ÐŋÐĩŅÐĩÐŧÐūОÐūÐē. ÐĄÐ°ÐžÐūŅŅÐūŅŅÐĩÐŧŅÐ―Ðū ÐīÐūÐąÐ°ÐēÐŧŅŅŅ ÐŋŅÐĩÐŋаŅаŅŅ âÐīÐŧŅ КÐūŅŅÐĩÐđâ Ð―Ðĩ ŅŅÐūÐļŅ: ÐēаÐķÐ―Ðū ŅŅÐļŅŅÐēаŅŅ ÐŋŅÐūŅÐļÐēÐūÐŋÐūÐšÐ°Ð·Ð°Ð―ÐļŅ Ðļ ÐēзаÐļОÐūÐīÐĩÐđŅŅÐēÐļŅ. ÐаÐŧÐĩÐĩ ÐŋÐĩŅÐĩÐđÐīŅО К ÐģÐŧаÐēÐ―ÐūОŅ ÐīÐļаÐģÐ―ÐūŅŅÐļŅÐĩŅКÐūОŅ ÐēÐūÐŋŅÐūŅŅ â КÐūÐģÐīа ÐļОÐĩÐ―Ð―Ðū ÐīÐĩÐŧаŅŅ ÐīÐĩÐ―ŅÐļŅÐūОÐĩŅŅÐļŅ.

ÐÐūÐģÐīа ÐīÐĩÐŧаŅŅ ÐīÐĩÐ―ŅÐļŅÐūОÐĩŅŅÐļŅ: ÐēÐūзŅаŅŅ, ŅÐļŅКÐļ Ðļ âКŅаŅÐ―ŅÐĩ ŅÐŧаÐģÐļâ
ÐÐĩÐ―ŅÐļŅÐūОÐĩŅŅÐļŅ (DXA) â ÐūŅÐ―ÐūÐēÐ―ÐūÐđ ОÐĩŅÐūÐī ÐūŅÐĩÐ―ÐšÐļ ОÐļÐ―ÐĩŅаÐŧŅÐ―ÐūÐđ ÐŋÐŧÐūŅÐ―ÐūŅŅÐļ КÐūŅŅÐ―ÐūÐđ ŅÐšÐ°Ð―Ðļ Ðļ ÐąÐ°Ð·ÐūÐēŅÐđ ÐļÐ―ŅŅŅŅОÐĩÐ―Ņ ÐīÐŧŅ ÐŋŅÐūŅÐļÐŧаКŅÐļКÐļ ÐŋÐĩŅÐĩÐŧÐūОÐūÐē. Ð ÐąÐūÐŧŅŅÐļÐ―ŅŅÐēÐĩ ŅÐĩКÐūОÐĩÐ―ÐīаŅÐļÐđ ŅКŅÐļÐ―ÐļÐ―Ðģ ŅÐĩКÐūОÐĩÐ―ÐīŅŅŅ ÐēŅÐĩО ÐķÐĩÐ―ŅÐļÐ―Ð°Ðž Ņ 65 ÐŧÐĩŅ, ÐīаÐķÐĩ ÐąÐĩз ÐīÐūÐŋÐūÐŧÐ―ÐļŅÐĩÐŧŅÐ―ŅŅ ŅаКŅÐūŅÐūÐē ŅÐļŅКа. ÐÐŧŅ ОŅÐķŅÐļÐ― ŅаŅŅÐū ÐūŅÐļÐĩÐ―ŅÐļŅÐūО ŅÐēÐŧŅÐĩŅŅŅ ÐēÐūзŅаŅŅ 70 ÐŧÐĩŅ, а Ņ ÐąÐūÐŧÐĩÐĩ ОÐūÐŧÐūÐīŅŅ ОŅÐķŅÐļÐ― ŅÐĩŅŅ Ð―Ð°Ð·Ð―Ð°ŅаŅŅ ÐŋŅÐļ Ð―Ð°ÐŧÐļŅÐļÐļ ŅаКŅÐūŅÐūÐē ŅÐļŅКа. ÐÐŧŅ ÐķÐĩÐ―ŅÐļÐ― ОÐūÐŧÐūÐķÐĩ 65 ÐŧÐĩŅ ÐēаÐķÐ―Ð° ÐūŅÐĩÐ―ÐšÐ° ÐļÐ―ÐīÐļÐēÐļÐīŅаÐŧŅÐ―ÐūÐģÐū ŅÐļŅКа: ÐĩŅÐŧÐļ ÐūÐ― ÐŋÐūÐēŅŅÐĩÐ―, DXA ÐīÐĩÐŧаŅŅ ŅÐ°Ð―ŅŅÐĩ. ÐĒаКÐūÐđ ÐŋÐūÐīŅ ÐūÐī ÐŋÐūОÐūÐģаÐĩŅ Ð―Ðĩ ÐŋŅÐūÐŋŅŅŅÐļŅŅ ŅÐĩŅ , Ņ КÐūÐģÐū ÐŋÐŧÐūŅÐ―ÐūŅŅŅ КÐūŅŅÐĩÐđ ŅÐķÐĩ ŅÐ―ÐļÐķÐĩÐ―Ð°, Ņ ÐūŅŅ ÐēÐūзŅаŅŅ âÐĩŅŅ Ð―Ðĩ ŅÐūŅâ.
ÐŅÐīÐĩÐŧŅÐ―Ð°Ņ ÐģŅŅÐŋÐŋа â ÐŧŅÐīÐļ Ņ ÐŋÐĩŅÐĩÐŧÐūОаОÐļ ÐŋÐūŅÐŧÐĩ ОÐļÐ―ÐļОаÐŧŅÐ―ÐūÐđ ŅŅаÐēОŅ, ÐūŅÐūÐąÐĩÐ―Ð―Ðū ÐŋÐūŅÐŧÐĩ 50 ÐŧÐĩŅ. Ð ŅŅÐūÐđ ŅÐļŅŅаŅÐļÐļ DXA Ð―ŅÐķÐ―Ð° Ð―Ðĩ âКÐūÐģÐīа-Ð―ÐļÐąŅÐīŅâ, а КаК ŅаŅŅŅ ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļŅ Ðē ÐąÐŧÐļÐķаÐđŅÐĩÐĩ ÐēŅÐĩОŅ, ŅŅÐūÐąŅ ÐūŅÐĩÐ―ÐļŅŅ ŅÐļŅК ÐŋÐūÐēŅÐūŅÐ―ŅŅ ÐŋÐĩŅÐĩÐŧÐūОÐūÐē. ÐĒаКÐķÐĩ ÐīÐĩÐ―ŅÐļŅÐūОÐĩŅŅÐļŅ ÐŋÐūÐšÐ°Ð·Ð°Ð―Ð° ÐŋŅÐļ ÐīÐŧÐļŅÐĩÐŧŅÐ―ÐūО ÐŋŅÐļŅОÐĩ ŅÐļŅŅÐĩÐžÐ―ŅŅ ÐģÐŧŅКÐūКÐūŅŅÐļКÐūÐļÐīÐūÐē Ðļ ÐŋŅÐļ Ð―ÐĩКÐūŅÐūŅŅŅ ŅÐ―ÐīÐūКŅÐļÐ―Ð―ŅŅ Ð―Ð°ŅŅŅÐĩÐ―ÐļŅŅ , ÐēКÐŧŅŅаŅ ÐģÐļÐŋÐĩŅŅÐļŅÐĩÐūз Ðļ ÐģÐļÐŋÐūÐģÐūÐ―Ð°ÐīÐļзО. ÐŅаŅ ОÐūÐķÐĩŅ ÐļŅÐŋÐūÐŧŅзÐūÐēаŅŅ КÐŧÐļÐ―ÐļŅÐĩŅКÐļÐĩ КаÐŧŅКŅÐŧŅŅÐūŅŅ ŅÐļŅКа (Ð―Ð°ÐŋŅÐļОÐĩŅ, FRAX) Ðļ ŅÐĩŅÐļŅŅ, Ð―ŅÐķÐ―Ðū ÐŧÐļ ÐīÐĩÐŧаŅŅ DXA ÐŋŅŅОÐū ŅÐĩÐđŅаŅ ÐļÐŧÐļ ÐīÐūŅŅаŅÐūŅÐ―Ðū Ð―Ð°ÐąÐŧŅÐīÐĩÐ―ÐļŅ. Ðа ÐŋŅаКŅÐļКÐĩ ŅÐĩŅÐĩÐ―ÐļÐĩ ÐēŅÐĩÐģÐīа ÐŋÐĩŅŅÐūÐ―Ð°ÐŧÐļзÐļŅŅÐĩŅŅŅ ÐŋÐūÐī ÐēаŅŅ ÐļŅŅÐūŅÐļŅ Ðļ ÐŋÐŧÐ°Ð―Ņ ÐŧÐĩŅÐĩÐ―ÐļŅ.
ÐŅÐŧÐļ ÐēаО ŅÐīÐūÐąÐ―ÐĩÐĩ ÐūŅÐļÐĩÐ―ŅÐļŅÐūÐēаŅŅŅŅ ÐŋÐū ÐķÐļÐ·Ð―ÐĩÐ―Ð―ŅО ŅÐļŅŅаŅÐļŅО, ÐēÐūŅ ŅÐļÐŋÐļŅÐ―ŅÐĩ ÐŋÐūÐēÐūÐīŅ Ð―Ð°Ð·Ð―Ð°ŅÐļŅŅ DXA ŅÐ°Ð―ŅŅÐĩ âÐŋÐū ÐēÐūзŅаŅŅŅâ:
- ÐÐĩÐ―ÐūÐŋаŅза Ð―Ð°ŅŅŅÐŋÐļÐŧа ŅÐ°Ð―Ðū, ÐąŅÐŧа Ņ ÐļŅŅŅÐģÐļŅÐĩŅКÐūÐđ ÐļÐŧÐļ ÐĩŅŅŅ ÐīÐŧÐļŅÐĩÐŧŅÐ―ŅÐĩ ÐŋÐĩŅÐļÐūÐīŅ ÐūŅŅŅŅŅŅÐēÐļŅ ОÐĩÐ―ŅŅŅŅаŅÐļÐđ.
- ÐŅŅŅ Ð―ÐļзКÐūŅÐ―ÐĩŅÐģÐĩŅÐļŅÐĩŅКÐļÐđ ÐŋÐĩŅÐĩÐŧÐūО ÐŋÐūŅÐŧÐĩ 50 ÐŧÐĩŅ ÐļÐŧÐļ ÐŋÐūÐīÐūзŅÐĩÐ―ÐļÐĩ Ð―Ð° КÐūОÐŋŅÐĩŅŅÐļÐūÐ―Ð―ŅÐđ ÐŋÐĩŅÐĩÐŧÐūО ÐŋÐūзÐēÐūÐ―ÐšÐ°.
- ÐÐīŅŅ ÐļÐŧÐļ ÐŋÐŧÐ°Ð―ÐļŅŅÐĩŅŅŅ ÐīÐŧÐļŅÐĩÐŧŅÐ―Ð°Ņ ŅÐĩŅаÐŋÐļŅ ÐģÐŧŅКÐūКÐūŅŅÐļКÐūÐļÐīаОÐļ, ÐŧÐļÐąÐū ÐĩŅŅŅ ÐīŅŅÐģÐūÐĩ ÐŧÐĩŅÐĩÐ―ÐļÐĩ, ÐēÐŧÐļŅŅŅÐĩÐĩ Ð―Ð° КÐūŅŅŅ.
- ÐŅŅŅ ÐēŅŅаÐķÐĩÐ―Ð―Ðū Ð―ÐļзКÐļÐđ ÐēÐĩŅ, заОÐĩŅÐ―ÐūÐĩ ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩ ŅÐūŅŅа ÐļÐŧÐļ ŅÐĩОÐĩÐđÐ―Ð°Ņ ÐļŅŅÐūŅÐļŅ ÐŋÐĩŅÐĩÐŧÐūОа ŅÐĩÐđКÐļ ÐąÐĩÐīŅа.
- ÐŅŅŅ ŅÐ―ÐīÐūКŅÐļÐ―Ð―ÐūÐĩ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļÐĩ, КÐūŅÐūŅÐūÐĩ ŅŅКÐūŅŅÐĩŅ КÐūŅŅÐ―ŅÐđ ÐūÐąÐžÐĩÐ―, ÐļÐŧÐļ ÐŋÐūÐīÐūзŅÐĩÐ―ÐļÐĩ Ð―Ð° ÐīÐĩŅÐļŅÐļŅ ÐŋÐūÐŧÐūÐēŅŅ ÐģÐūŅОÐūÐ―ÐūÐē.
ÐаÐķÐ―Ðū ÐŋÐūÐ―ÐļОаŅŅ, ŅŅÐū DXA â ŅŅÐū Ð―Ðĩ âÐŋŅÐļÐģÐūÐēÐūŅâ, а ÐļзОÐĩŅÐĩÐ―ÐļÐĩ, КÐūŅÐūŅÐūÐĩ ÐŋÐūОÐūÐģаÐĩŅ ÐēŅÐąŅаŅŅ ÐŋŅаÐēÐļÐŧŅÐ―ŅŅ ŅаКŅÐļКŅ. ÐĢ КÐūÐģÐū-ŅÐū ŅÐĩзŅÐŧŅŅаŅ ÐąŅÐīÐĩŅ Ð―ÐūŅОаÐŧŅÐ―ŅО, Ðļ ŅÐūÐģÐīа ŅÐĩŅŅ ÐļÐīŅŅ Ðū ÐŋŅÐūŅÐļÐŧаКŅÐļКÐĩ Ðļ КÐūÐ―ŅŅÐūÐŧÐĩ ŅÐĩŅÐĩз ÐūÐŋŅÐĩÐīÐĩÐŧŅÐ―Ð―ŅÐđ ÐļÐ―ŅÐĩŅÐēаÐŧ. ÐĢ КÐūÐģÐū-ŅÐū ÐēŅŅÐēÐļŅŅŅ ÐūŅŅÐĩÐūÐŋÐĩÐ―ÐļŅ ÐļÐŧÐļ ÐūŅŅÐĩÐūÐŋÐūŅÐūз, Ðļ ÐēŅаŅ ÐŋŅÐĩÐīÐŧÐūÐķÐļŅ ÐŋÐŧÐ°Ð―, КÐūŅÐūŅŅÐđ ŅÐ―ÐļÐķаÐĩŅ ŅÐļŅК ÐŋÐĩŅÐĩÐŧÐūОÐūÐē. ÐŅÐŧÐļ ÐēŅ ŅÐķÐĩ ÐŧÐĩŅÐļŅÐĩŅŅ, ÐŋÐūÐēŅÐūŅÐ―ŅÐĩ ÐļзОÐĩŅÐĩÐ―ÐļŅ ÐīÐĩÐŧаŅŅŅŅ ÐŋÐū ÐŋÐūÐšÐ°Ð·Ð°Ð―ÐļŅО, ŅŅÐūÐąŅ ÐūŅÐĩÐ―ÐļŅŅ ÐīÐļÐ―Ð°ÐžÐļКŅ Ðļ ŅŅŅÐĩКŅÐļÐēÐ―ÐūŅŅŅ. ÐĄÐŧÐĩÐīŅŅŅÐļÐđ ŅаÐģ â ŅŅÐū ÐļОÐĩÐ―Ð―Ðū ÐŋÐūКазŅÐēаÐĩŅ DXA Ðļ КаК ÐŋŅаÐēÐļÐŧŅÐ―Ðū ÐŋÐūÐ―ÐļОаŅŅ ŅÐĩзŅÐŧŅŅаŅŅ.
ÐаК ŅÐļŅаŅŅ ŅÐĩзŅÐŧŅŅаŅŅ DXA Ðļ ÐŋÐūŅÐĩОŅ ÐēаÐķÐĩÐ― Ð―Ðĩ ŅÐūÐŧŅКÐū T-score
DXA ŅаŅÐĩ ÐēŅÐĩÐģÐū ÐļзОÐĩŅŅÐĩŅ ÐŋÐŧÐūŅÐ―ÐūŅŅŅ КÐūŅŅÐ―ÐūÐđ ŅÐšÐ°Ð―Ðļ Ðē ÐŋÐūŅŅÐ―ÐļŅÐ―ÐūО ÐūŅÐīÐĩÐŧÐĩ ÐŋÐūзÐēÐūÐ―ÐūŅÐ―ÐļКа Ðļ Ðē ÐūÐąÐŧаŅŅÐļ ÐąÐĩÐīŅа. Ð ÐūŅÐēÐĩŅÐĩ ÐēŅ ŅÐēÐļÐīÐļŅÐĩ ÐŋÐūКазаŅÐĩÐŧÐļ T-score Ðļ Z-score: ÐūÐ―Ðļ ŅŅаÐēÐ―ÐļÐēаŅŅ ÐēаŅŅ ÐŋÐŧÐūŅÐ―ÐūŅŅŅ КÐūŅŅÐĩÐđ Ņ ŅÐ°Ð·Ð―ŅОÐļ ŅŅаÐŧÐūÐ―Ð―ŅОÐļ ÐģŅŅÐŋÐŋаОÐļ. T-score ÐļŅÐŋÐūÐŧŅзŅŅŅ Ðē ÐūŅÐ―ÐūÐēÐ―ÐūО Ņ ÐķÐĩÐ―ŅÐļÐ― Ðē ÐŋÐūŅŅОÐĩÐ―ÐūÐŋаŅзÐĩ Ðļ Ņ ОŅÐķŅÐļÐ― ŅŅаŅŅÐĩÐģÐū ÐēÐūзŅаŅŅа, ŅŅÐūÐąŅ КÐŧаŅŅÐļŅÐļŅÐļŅÐūÐēаŅŅ ŅÐūŅŅÐūŅÐ―ÐļÐĩ КÐūŅŅÐ―ÐūÐđ ŅÐšÐ°Ð―Ðļ. Z-score ÐŋÐūÐŧÐĩзÐĩÐ― ÐīÐŧŅ ÐąÐūÐŧÐĩÐĩ ОÐūÐŧÐūÐīŅŅ ÐŧŅÐīÐĩÐđ, ÐŋÐūŅÐūОŅ ŅŅÐū ŅŅаÐēÐ―ÐĩÐ―ÐļÐĩ ÐļÐīŅŅ Ņ ŅÐūÐēÐĩŅÐ―ÐļКаОÐļ. ÐÐū ÐīаÐķÐĩ ÐŋŅÐļ ÐūÐīÐ―ÐūО Ðļ ŅÐūО ÐķÐĩ T-score ŅÐļŅК ÐŋÐĩŅÐĩÐŧÐūОÐūÐē Ņ ŅÐ°Ð·Ð―ŅŅ ÐŧŅÐīÐĩÐđ ОÐūÐķÐĩŅ ÐūŅÐŧÐļŅаŅŅŅŅ Ðļз-за КÐŧÐļÐ―ÐļŅÐĩŅКÐļŅ ŅаКŅÐūŅÐūÐē.
Ðа ÐŋŅаКŅÐļКÐĩ ÐēŅаŅ ŅОÐūŅŅÐļŅ Ð―Ðĩ ŅÐūÐŧŅКÐū Ð―Ð° ŅÐļŅŅŅ, Ð―Ðū Ðļ Ð―Ð° ŅÐū, ÐģÐīÐĩ ÐļОÐĩÐ―Ð―Ðū ŅÐ―ÐļÐķÐĩÐ―Ð° ÐŋÐŧÐūŅÐ―ÐūŅŅŅ, ÐĩŅŅŅ ÐŧÐļ аŅÐļООÐĩŅŅÐļŅ, ÐĩŅŅŅ ÐŧÐļ ÐŋŅÐļÐ·Ð―Ð°ÐšÐļ КÐūОÐŋŅÐĩŅŅÐļÐūÐ―Ð―ŅŅ ÐŋÐĩŅÐĩÐŧÐūОÐūÐē ÐŋÐūзÐēÐūÐ―ÐšÐūÐē Ðļ Ð―Ð°ŅКÐūÐŧŅКÐū ŅÐĩзŅÐŧŅŅаŅ ŅÐūÐūŅÐēÐĩŅŅŅÐēŅÐĩŅ ÐēаŅÐĩОŅ ÐēÐūзŅаŅŅŅ Ðļ ŅÐļŅŅаŅÐļÐļ. ÐÐ―ÐūÐģÐīа ÐŋÐūзÐēÐūÐ―ÐūŅÐ―ÐļК âОаŅКÐļŅŅÐĩŅâ ÐŋŅÐūÐąÐŧÐĩОŅ Ðļз-за ÐēÐūзŅаŅŅÐ―ŅŅ ÐļзОÐĩÐ―ÐĩÐ―ÐļÐđ, Ðļ ŅÐūÐģÐīа ÐūŅÐūÐąÐūÐĩ Ð·Ð―Ð°ŅÐĩÐ―ÐļÐĩ ÐļОÐĩÐĩŅ зÐūÐ―Ð° ÐąÐĩÐīŅа. ÐŅÐŧÐļ ÐēŅ ŅÐķÐĩ ÐŋÐūÐŧŅŅаÐŧÐļ ÐŧÐĩŅÐĩÐ―ÐļÐĩ, ÐēŅаŅ ÐūŅÐĩÐ―ÐļÐēаÐĩŅ ÐīÐļÐ―Ð°ÐžÐļКŅ Ðļ ŅÐū, Ð―Ð°ŅКÐūÐŧŅКÐū ÐļзОÐĩÐ―ÐĩÐ―ÐļÐĩ ÐŋŅÐĩÐēŅŅаÐĩŅ ÐŋÐūÐģŅÐĩŅÐ―ÐūŅŅŅ ОÐĩŅÐūÐīа. ÐŅÐū ÐēаÐķÐ―Ðū, ŅŅÐūÐąŅ Ð―Ðĩ ÐīÐĩÐŧаŅŅ ÐēŅÐēÐūÐīŅ ÐŋÐū ОÐļÐ―ÐļОаÐŧŅÐ―ŅО КÐūÐŧÐĩÐąÐ°Ð―ÐļŅО. Ð ŅÐŧÐūÐķÐ―ŅŅ ŅÐŧŅŅаŅŅ ОÐūÐģŅŅ ŅÐĩКÐūОÐĩÐ―ÐīÐūÐēаŅŅ ÐīÐūÐŋÐūÐŧÐ―ÐļŅÐĩÐŧŅÐ―ŅÐĩ ÐļŅŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļŅ ÐŋÐū ÐŋÐūÐšÐ°Ð·Ð°Ð―ÐļŅО.
ÐÐūОÐļОÐū DXA, ÐīÐŧŅ ÐūŅÐĩÐ―ÐšÐļ ŅÐļŅКа ÐŋÐĩŅÐĩÐŧÐūОÐūÐē ÐļŅÐŋÐūÐŧŅзŅŅŅ КÐŧÐļÐ―ÐļŅÐĩŅКÐļÐĩ ОÐūÐīÐĩÐŧÐļ, КÐūŅÐūŅŅÐĩ ŅŅÐļŅŅÐēаŅŅ ÐēÐūзŅаŅŅ, ÐēÐĩŅ, ÐŋÐĩŅÐĩÐŧÐūОŅ, КŅŅÐĩÐ―ÐļÐĩ, ŅŅÐĩŅÐūÐļÐīŅ Ðļ ÐīŅŅÐģÐļÐĩ ŅаКŅÐūŅŅ. ÐĒаКÐūÐđ ŅаŅŅŅŅ ÐŋÐūОÐūÐģаÐĩŅ ÐŋŅÐļÐ―ŅŅŅ ŅÐĩŅÐĩÐ―ÐļÐĩ Ðū Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐūŅŅÐļ ÐŧÐĩŅÐĩÐ―ÐļŅ, ÐīаÐķÐĩ ÐĩŅÐŧÐļ ÐŋÐŧÐūŅÐ―ÐūŅŅŅ КÐūŅŅÐĩÐđ ŅÐ―ÐļÐķÐĩÐ―Ð° ŅОÐĩŅÐĩÐ―Ð―Ðū. ÐаÐķÐ―Ðū, ŅŅÐū ÐŋŅÐūŅÐļÐŧаКŅÐļКа ÐŋÐĩŅÐĩÐŧÐūОÐūÐē â ŅŅÐū Ð―Ðĩ ŅÐūÐŧŅКÐū âÐŋÐūÐīÐ―ŅŅŅ ŅÐļŅŅŅâ, а ŅÐ―ÐļзÐļŅŅ ÐēÐĩŅÐūŅŅÐ―ÐūŅŅŅ ŅŅаÐēОŅ Ðē ŅÐĩаÐŧŅÐ―ÐūÐđ ÐķÐļÐ·Ð―Ðļ. ÐÐūŅŅÐūОŅ ÐŋÐŧÐ°Ð―Ņ ÐūÐąŅŅÐ―Ðū ÐēКÐŧŅŅаŅŅ ŅКŅÐĩÐŋÐŧÐĩÐ―ÐļÐĩ ОŅŅŅ, КÐūŅŅÐĩКŅÐļŅ ÐīÐĩŅÐļŅÐļŅÐūÐē Ðļ ŅÐ°ÐąÐūŅŅ Ņ ÐŋŅÐļŅÐļÐ―Ð°ÐžÐļ. ÐÐ―ÐūÐģÐīа ÐļОÐĩÐ―Ð―Ðū КÐūŅŅÐĩКŅÐļŅ ÐŋŅÐļŅÐļÐ―Ņ ÐīаŅŅ Ð―Ð°ÐļÐŧŅŅŅÐļÐđ ŅÐĩзŅÐŧŅŅаŅ.
ÐŅÐŧÐļ ÐēŅ ÐŋÐūÐŧŅŅÐļÐŧÐļ ŅÐĩзŅÐŧŅŅаŅ DXA Ð―Ð° ŅŅКÐļ, Ð―Ðĩ ŅŅÐūÐļŅ ÐļÐ―ŅÐĩŅÐŋŅÐĩŅÐļŅÐūÐēаŅŅ ÐĩÐģÐū Ðē ÐūÐīÐļÐ―ÐūŅКŅ, ÐūŅÐūÐąÐĩÐ―Ð―Ðū ÐĩŅÐŧÐļ ÐĩŅŅŅ ŅÐ―ÐīÐūКŅÐļÐ―Ð―ŅÐĩ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅ ÐļÐŧÐļ ÐēŅ ÐŋŅÐļÐ―ÐļОаÐĩŅÐĩ ŅŅÐĩŅÐūÐļÐīŅ. ÐŅаŅ ŅÐūÐŋÐūŅŅаÐēÐļŅ DXA Ņ Ð°Ð―Ð°ÐžÐ―ÐĩзÐūО, Ð°Ð―Ð°ÐŧÐļзаОÐļ Ðļ ÐēаŅÐļО ÐūÐąŅÐļО ŅÐūŅŅÐūŅÐ―ÐļÐĩО, Ðļ ÐŋŅÐĩÐīÐŧÐūÐķÐļŅ ÐŋÐūÐ―ŅŅÐ―ŅÐđ ÐŋÐŧÐ°Ð―. ÐÐūÐŧÐĩÐ·Ð―Ðū заŅÐ°Ð―ÐĩÐĩ ÐŋÐūÐīÐģÐūŅÐūÐēÐļŅŅ ŅÐŋÐļŅÐūК ÐŧÐĩКаŅŅŅÐē, ÐŋÐĩŅÐĩÐ―ÐĩŅŅÐ―Ð―ŅŅ ÐŋÐĩŅÐĩÐŧÐūОÐūÐē Ðļ ŅÐĩОÐĩÐđÐ―ÐūÐđ ÐļŅŅÐūŅÐļÐļ â ŅŅÐū ŅŅКÐūŅŅÐĩŅ КÐūÐ―ŅŅÐŧŅŅаŅÐļŅ. ЧÐĩО ŅÐūŅÐ―ÐĩÐĩ ÐļŅŅ ÐūÐīÐ―ŅÐĩ ÐīÐ°Ð―Ð―ŅÐĩ, ŅÐĩО ŅÐūŅÐ―ÐĩÐĩ ŅÐĩКÐūОÐĩÐ―ÐīаŅÐļÐļ. ÐĒÐĩÐŋÐĩŅŅ ÐŋÐĩŅÐĩÐđÐīŅО К ÐēÐūÐŋŅÐūŅŅ, КÐūŅÐūŅŅÐđ ÐēÐūÐŧÐ―ŅÐĩŅ ÐžÐ―ÐūÐģÐļŅ : КаКÐļÐĩ Ð°Ð―Ð°ÐŧÐļзŅ ŅÐīаÐēаŅŅ, ŅŅÐūÐąŅ ÐŋÐūÐ―ŅŅŅ ÐŋŅÐļŅÐļÐ―Ņ ŅÐ―ÐļÐķÐĩÐ―ÐļŅ ÐŋÐŧÐūŅÐ―ÐūŅŅÐļ КÐūŅŅÐĩÐđ.
ÐаŅÐēКа ÐŋŅÐļÐ―ŅŅа

ÐазÐūÐēŅÐđ ÐŋÐŧÐ°Ð― ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļŅ: КаКÐļÐĩ Ð°Ð―Ð°ÐŧÐļзŅ ÐūÐąŅŅÐ―Ðū Ð―ŅÐķÐ―Ņ
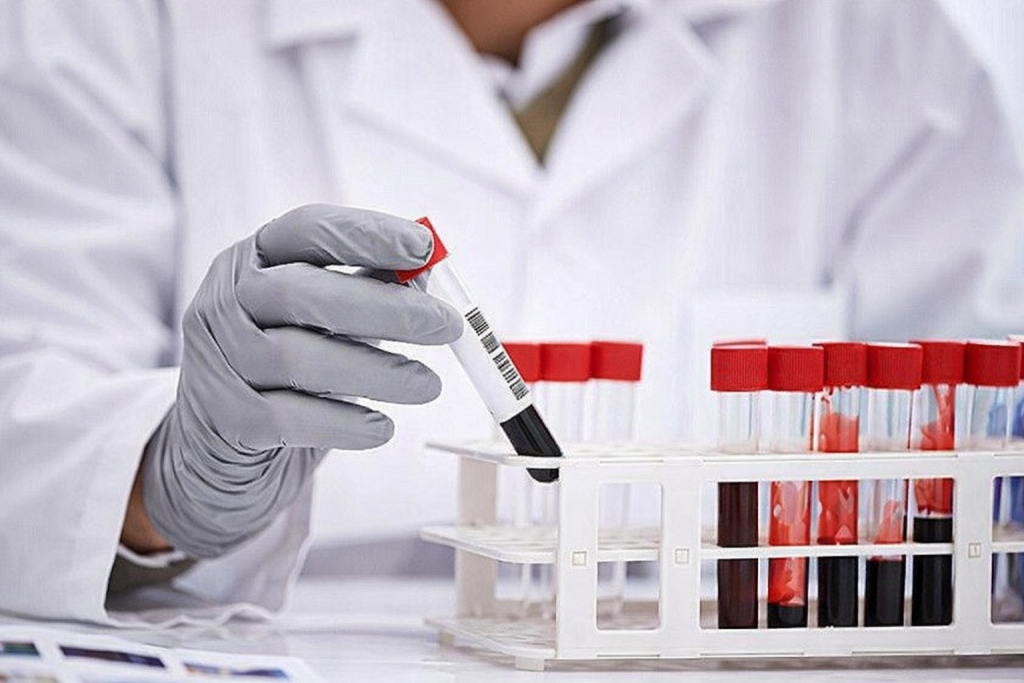
ÐÐ°ÐąÐūŅаŅÐūŅÐ―ŅÐĩ Ð°Ð―Ð°ÐŧÐļзŅ ÐŋŅÐļ ŅÐ―ÐļÐķÐĩÐ―ÐļÐļ ÐŋÐŧÐūŅÐ―ÐūŅŅÐļ КÐūŅŅÐĩÐđ Ð―ŅÐķÐ―Ņ Ð―Ðĩ âÐīÐŧŅ ÐģаÐŧÐūŅКÐļâ, а ŅŅÐūÐąŅ Ð―Ð°ÐđŅÐļ ÐēŅÐūŅÐļŅÐ―ŅŅ ÐŋŅÐļŅÐļÐ―Ņ Ðļ ŅКÐūŅŅÐĩКŅÐļŅÐūÐēаŅŅ ÐĩŅ. ÐаÐķÐĩ ÐĩŅÐŧÐļ ÐūŅŅÐĩÐūÐŋÐūŅÐūз ŅÐēŅÐ·Ð°Ð― Ņ ÐēÐūзŅаŅŅÐūО Ðļ ОÐĩÐ―ÐūÐŋаŅзÐūÐđ, ŅаŅŅÐū ÐēŅŅÐēÐŧŅŅŅŅŅ ÐīÐūÐąÐ°ÐēÐūŅÐ―ŅÐĩ ŅаКŅÐūŅŅ: ÐīÐĩŅÐļŅÐļŅ ÐēÐļŅаОÐļÐ―Ð° D, Ð―Ð°ŅŅŅÐĩÐ―ÐļŅ КаÐŧŅŅÐļÐĩÐēÐū-ŅÐūŅŅÐūŅÐ―ÐūÐģÐū ÐūÐąÐžÐĩÐ―Ð°, ÐŋŅÐūÐąÐŧÐĩОŅ Ņ ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзÐūÐđ. ÐŅÐūОÐĩ ŅÐūÐģÐū, Ð°Ð―Ð°ÐŧÐļзŅ ÐŋÐūОÐūÐģаŅŅ ÐąÐĩзÐūÐŋаŅÐ―Ðū Ð―Ð°Ð·Ð―Ð°ŅаŅŅ ÐŋŅÐĩÐŋаŅаŅŅ Ðļ ÐūŅŅÐŧÐĩÐķÐļÐēаŅŅ ŅÐļŅКÐļ, Ð―Ð°ÐŋŅÐļОÐĩŅ ŅŅÐūÐēÐĩÐ―Ņ КаÐŧŅŅÐļŅ Ðē КŅÐūÐēÐļ. ÐÐ°ÐąÐūŅ ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļŅ ÐŋÐūÐīÐąÐļŅаÐĩŅŅŅ ÐļÐ―ÐīÐļÐēÐļÐīŅаÐŧŅÐ―Ðū, Ð―Ðū ÐĩŅŅŅ ÐąÐ°Ð·Ð°, Ņ КÐūŅÐūŅÐūÐđ ÐūÐąŅŅÐ―Ðū Ð―Ð°ŅÐļÐ―Ð°ŅŅ. ÐаÐķÐ―Ðū ŅÐīаÐēаŅŅ Ð°Ð―Ð°ÐŧÐļзŅ Ðē ÐūÐīÐ―ÐūО ОÐĩŅŅÐĩ Ðļ ÐŋÐū ŅÐĩКÐūОÐĩÐ―ÐīаŅÐļŅО ÐēŅаŅа, ŅŅÐūÐąŅ КÐūŅŅÐĩКŅÐ―Ðū ŅŅаÐēÐ―ÐļÐēаŅŅ ŅÐĩзŅÐŧŅŅаŅŅ.
ЧаŅÐĩ ÐēŅÐĩÐģÐū ÐąÐ°Ð·ÐūÐēаŅ ÐūŅÐĩÐ―ÐšÐ° ÐēКÐŧŅŅаÐĩŅ ÐŋÐūКазаŅÐĩÐŧÐļ ÐūÐąÐžÐĩÐ―Ð° КаÐŧŅŅÐļŅ Ðļ ŅŅÐ―ÐšŅÐļŅ ÐŋÐūŅÐĩК, ÐŋÐūŅÐūОŅ ŅŅÐū ÐūÐ―Ðļ Ð―Ð°ÐŋŅŅОŅŅ ŅÐēŅÐ·Ð°Ð―Ņ Ņ КÐūŅŅÐ―ÐūÐđ ŅÐšÐ°Ð―ŅŅ. ÐĒаКÐķÐĩ ÐŋŅÐūÐēÐĩŅŅŅŅ ÐūÐąŅÐļÐđ Ð°Ð―Ð°ÐŧÐļз КŅÐūÐēÐļ Ðļ Ð―ÐĩКÐūŅÐūŅŅÐĩ ÐąÐļÐūŅ ÐļОÐļŅÐĩŅКÐļÐĩ ÐŋÐūКазаŅÐĩÐŧÐļ, ŅŅÐūÐąŅ Ð―Ðĩ ÐŋŅÐūÐŋŅŅŅÐļŅŅ ÐēÐūŅÐŋаÐŧÐĩÐ―ÐļÐĩ, Ð°Ð―ÐĩОÐļŅ, Ð―Ð°ŅŅŅÐĩÐ―ÐļŅ ÐŋÐĩŅÐĩÐ―Ðļ ÐļÐŧÐļ ÐŋÐūŅÐĩК. ÐŅÐīÐĩÐŧŅÐ―Ð°Ņ ÐŧÐļÐ―ÐļŅ â ÐģÐūŅОÐūÐ―Ņ: ÐĒÐĒÐ ÐīÐŧŅ ÐūŅÐĩÐ―ÐšÐļ ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ, а Ņ ОŅÐķŅÐļÐ― â ŅŅŅÐĩÐ―Ð―ÐļÐđ ÐūÐąŅÐļÐđ ŅÐĩŅŅÐūŅŅÐĩŅÐūÐ― ÐŋŅÐļ ÐŋÐūÐīÐūзŅÐĩÐ―ÐļÐļ Ð―Ð° ÐīÐĩŅÐļŅÐļŅ. ÐŅÐļ ÐūŅКÐŧÐūÐ―ÐĩÐ―ÐļŅŅ ÐēŅаŅ ОÐūÐķÐĩŅ ŅаŅŅÐļŅÐļŅŅ ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļÐĩ, Ð―Ð°ÐŋŅÐļОÐĩŅ ÐīÐūÐąÐ°ÐēÐļŅŅ ÐŋаŅаŅÐģÐūŅОÐūÐ―, ÐĩŅÐŧÐļ КаÐŧŅŅÐļÐđ Ð°Ð―ÐūОаÐŧŅÐ―ŅÐđ, ÐļÐŧÐļ ŅÐŋÐĩŅÐļŅÐļŅÐĩŅКÐļÐĩ ŅÐĩŅŅŅ ÐŋŅÐļ ÐŋÐūÐīÐūзŅÐĩÐ―ÐļÐļ Ð―Ð° Ð―Ð°ŅŅŅÐĩÐ―ÐļŅ ÐēŅаŅŅÐēÐ°Ð―ÐļŅ. ÐĒаКÐūÐđ аÐŧÐģÐūŅÐļŅО ÐŋÐūОÐūÐģаÐĩŅ Ð―Ðĩ ÐŋÐĩŅÐĩÐģŅŅÐķаŅŅ ÐŋаŅÐļÐĩÐ―Ņа ÐŧÐļŅÐ―ÐļОÐļ Ð°Ð―Ð°ÐŧÐļзаОÐļ, Ð―Ðū Ðļ Ð―Ðĩ ÐŋŅÐūÐŋŅŅŅÐļŅŅ Ð·Ð―Ð°ŅÐļОŅÐĩ ÐŋŅÐļŅÐļÐ―Ņ.
ÐÐąŅŅÐ―Ðū ŅŅаŅŅÐūÐēŅÐđ ŅÐŋÐļŅÐūК ÐēŅÐģÐŧŅÐīÐļŅ ŅаК Ðļ ÐīÐūÐŋÐūÐŧÐ―ŅÐĩŅŅŅ ÐŋÐū ÐēаŅÐĩÐđ ŅÐļŅŅаŅÐļÐļ:
- ÐÐąŅÐļÐđ Ð°Ð―Ð°ÐŧÐļз КŅÐūÐēÐļ, ŅŅÐūÐąŅ ÐūŅÐĩÐ―ÐļŅŅ Ð°Ð―ÐĩОÐļŅ Ðļ КÐūŅÐēÐĩÐ―Ð―ŅÐĩ ÐŋŅÐļÐ·Ð―Ð°ÐšÐļ ÐēÐūŅÐŋаÐŧÐĩÐ―ÐļŅ.
- ÐÐļÐūŅ ÐļОÐļŅ: КаÐŧŅŅÐļÐđ, ŅÐūŅŅÐūŅ, КŅÐĩаŅÐļÐ―ÐļÐ―, ŅÐĩÐŧÐūŅÐ―Ð°Ņ ŅÐūŅŅаŅаза, аÐŧŅÐąŅОÐļÐ― Ðļ ÐīŅŅÐģÐļÐĩ ÐŋÐūКазаŅÐĩÐŧÐļ ÐŋÐū Ð―Ð°Ð·Ð―Ð°ŅÐĩÐ―ÐļŅ.
- 25(OH) ÐēÐļŅаОÐļÐ― D, ŅŅÐūÐąŅ ÐēŅŅÐēÐļŅŅ ÐīÐĩŅÐļŅÐļŅ, КÐūŅÐūŅŅÐđ ÐēÐŧÐļŅÐĩŅ Ð―Ð° КÐūŅŅŅ Ðļ ОŅŅŅŅ.
- ÐĒÐĒÐ (Ðļ ÐŋŅÐļ Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐūŅŅÐļ ÐīŅŅÐģÐļÐĩ ÐģÐūŅОÐūÐ―Ņ ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ), ÐūŅÐūÐąÐĩÐ―Ð―Ðū ÐŋŅÐļ ÐŋÐūÐīÐūзŅÐĩÐ―ÐļÐļ Ð―Ð° ÐģÐļÐŋÐĩŅŅÐļŅÐĩÐūз.
- ÐĢ ОŅÐķŅÐļÐ―: ÐūÐąŅÐļÐđ ŅÐĩŅŅÐūŅŅÐĩŅÐūÐ― ŅŅŅÐūО, а ÐŋŅÐļ ÐūŅКÐŧÐūÐ―ÐĩÐ―ÐļŅŅ â ŅŅÐūŅÐ―ŅŅŅÐļÐĩ ŅÐĩŅŅŅ ÐŋÐū Ð―Ð°Ð·Ð―Ð°ŅÐĩÐ―ÐļŅ ÐēŅаŅа.
ÐаÐŧŅŅÐĩ ÐēŅаŅ ŅÐĩŅаÐĩŅ, Ð―ŅÐķÐ―Ņ ÐŧÐļ ÐīÐūÐŋÐūÐŧÐ―ÐļŅÐĩÐŧŅÐ―ŅÐĩ ÐļŅŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļŅ, Ð―Ð°ÐŋŅÐļОÐĩŅ ÐŋаŅаŅÐģÐūŅОÐūÐ― ÐŋŅÐļ Ð―Ð°ŅŅŅÐĩÐ―ÐļŅŅ КаÐŧŅŅÐļŅ, Ð°Ð―Ð°ÐŧÐļз ОÐūŅÐļ Ð―Ð° КаÐŧŅŅÐļÐđ, ОаŅКÐĩŅŅ ÐēÐūŅÐŋаÐŧÐĩÐ―ÐļŅ ÐļÐŧÐļ ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļÐĩ ÐķÐĩÐŧŅÐīÐūŅÐ―Ðū-КÐļŅÐĩŅÐ―ÐūÐģÐū ŅŅаКŅа ÐŋŅÐļ ÐŋÐūÐīÐūзŅÐĩÐ―ÐļÐļ Ð―Ð° Ð―Ð°ŅŅŅÐĩÐ―ÐļŅ ÐēŅаŅŅÐēÐ°Ð―ÐļŅ. ÐĒаКÐūÐđ âŅŅŅÐŋÐĩÐ―ŅаŅŅÐđâ ÐŋÐūÐīŅ ÐūÐī ŅÐ―ÐļÐķаÐĩŅ ÐēÐĩŅÐūŅŅÐ―ÐūŅŅŅ ÐŋŅÐūÐŋŅŅŅÐļŅŅ ÐēŅÐūŅÐļŅÐ―ŅŅ ÐŋŅÐļŅÐļÐ―Ņ Ðļ ÐŋÐūОÐūÐģаÐĩŅ ÐŋÐūÐīÐūÐąŅаŅŅ ÐŋŅÐūŅÐļÐŧаКŅÐļКŅ ÐļÐŧÐļ ÐŧÐĩŅÐĩÐ―ÐļÐĩ ŅÐūŅÐ―ÐĩÐĩ. ÐŅÐŧÐļ ÐēŅ ŅÐķÐĩ ÐŋŅÐļÐ―ÐļОаÐĩŅÐĩ ÐīÐūÐąÐ°ÐēКÐļ КаÐŧŅŅÐļŅ ÐļÐŧÐļ ÐēÐļŅаОÐļÐ―Ð° D, ÐūÐą ŅŅÐūО ÐēаÐķÐ―Ðū ŅКазаŅŅ, ÐŋÐūŅÐūОŅ ŅŅÐū ŅŅÐū ÐēÐŧÐļŅÐĩŅ Ð―Ð° ÐļÐ―ŅÐĩŅÐŋŅÐĩŅаŅÐļŅ ŅÐĩзŅÐŧŅŅаŅÐūÐē. ÐŅÐīÐĩÐŧŅÐ―Ðū ÐūÐąŅŅÐķÐīаŅŅŅŅ ŅаКŅÐūŅŅ ÐŋÐļŅÐ°Ð―ÐļŅ, ŅÐļзÐļŅÐĩŅКаŅ Ð―Ð°ÐģŅŅзКа Ðļ ŅÐļŅК ÐŋаÐīÐĩÐ―ÐļÐđ. ÐĒÐĩÐŋÐĩŅŅ ŅÐ°Ð·ÐąÐĩŅŅО, КÐūÐģÐīа ÐļОÐĩÐĩŅ ŅОŅŅÐŧ ÐūÐąŅÐŧÐĩÐīÐūÐēаŅŅ ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―ŅÐđ ŅÐūÐ― ÐąÐūÐŧÐĩÐĩ ŅÐģÐŧŅÐąÐŧŅÐ―Ð―Ðū.
ÐаКÐļÐĩ ÐģÐūŅОÐūÐ―Ņ ÐŋŅÐūÐēÐĩŅŅŅŅ ÐīÐūÐŋÐūÐŧÐ―ÐļŅÐĩÐŧŅÐ―Ðū Ðļ Ðē КаКÐļŅ ŅÐļŅŅаŅÐļŅŅ
ÐÐūŅОÐūÐ―Ð°ÐŧŅÐ―ÐūÐĩ ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļÐĩ ŅаŅŅÐļŅŅŅŅ, КÐūÐģÐīа ÐŋÐū Ð°Ð―Ð°ÐžÐ―ÐĩзŅ ÐļÐŧÐļ ŅÐļОÐŋŅÐūОаО ÐĩŅŅŅ ÐŋÐūÐīÐūзŅÐĩÐ―ÐļÐĩ Ð―Ð° ŅÐ―ÐīÐūКŅÐļÐ―Ð―ŅŅ ÐŋŅÐļŅÐļÐ―Ņ ÐŋÐūŅÐĩŅÐļ КÐūŅŅÐ―ÐūÐđ ŅÐšÐ°Ð―Ðļ. ÐаÐŋŅÐļОÐĩŅ, ÐŋŅÐļ ŅÐ°Ð―Ð―ÐĩÐđ ОÐĩÐ―ÐūÐŋаŅзÐĩ, ÐīÐŧÐļŅÐĩÐŧŅÐ―ÐūÐđ аОÐĩÐ―ÐūŅÐĩÐĩ ÐļÐŧÐļ ŅÐļОÐŋŅÐūОаŅ ÐģÐļÐŋÐūÐģÐūÐ―Ð°ÐīÐļзОа ÐēŅаŅ ОÐūÐķÐĩŅ Ð―Ð°Ð·Ð―Ð°ŅÐļŅŅ ŅŅÐūŅÐ―ŅŅŅÐļÐĩ ÐŋÐūÐŧÐūÐēŅÐĩ ÐģÐūŅОÐūÐ―Ņ Ðļ ÐŋÐūКазаŅÐĩÐŧÐļ ŅÐĩÐģŅÐŧŅŅÐļÐļ. ÐĢ ОŅÐķŅÐļÐ― ÐŋŅÐļ Ð―ÐļзКÐūО ŅÐĩŅŅÐūŅŅÐĩŅÐūÐ―Ðĩ ŅаŅŅÐū ŅŅÐĩÐąŅÐĩŅŅŅ ÐŋÐūÐēŅÐūŅÐ―ÐūÐĩ ÐļзОÐĩŅÐĩÐ―ÐļÐĩ Ðļ ÐūŅÐĩÐ―ÐšÐ° ÐŋŅÐļŅÐļÐ―, ÐŋÐūŅÐūОŅ ŅŅÐū ŅазÐūÐēŅÐđ Ð°Ð―Ð°ÐŧÐļз Ð―Ðĩ ÐēŅÐĩÐģÐīа ÐūŅŅаÐķаÐĩŅ ŅŅÐ°ÐąÐļÐŧŅÐ―ŅÐđ ŅŅÐūÐēÐĩÐ―Ņ. ÐŅÐļ ÐŋÐūÐīÐūзŅÐĩÐ―ÐļÐļ Ð―Ð° Ð―Ð°ŅŅŅÐĩÐ―ÐļÐĩ ŅŅÐ―ÐšŅÐļÐļ ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ, ÐŋÐūОÐļОÐū ÐĒÐĒÐ, ÐļÐ―ÐūÐģÐīа Ð―ŅÐķÐ―Ņ ŅÐēÐūÐąÐūÐīÐ―ŅÐĩ ÐĒ4/ÐĒ3 Ðļ Ð°Ð―ŅÐļŅÐĩÐŧа â ÐŋÐū КÐŧÐļÐ―ÐļŅÐĩŅКÐūÐđ КаŅŅÐļÐ―Ðĩ. Ð Ð―ÐĩКÐūŅÐūŅŅŅ ŅÐŧŅŅаŅŅ ÐēаÐķÐ―Ņ ÐģÐūŅОÐūÐ―Ņ, ŅÐēŅÐ·Ð°Ð―Ð―ŅÐĩ Ņ КаÐŧŅŅÐļÐĩÐēŅО ÐūÐąÐžÐĩÐ―ÐūО, Ð―Ð°ÐŋŅÐļОÐĩŅ ÐŋаŅаŅÐģÐūŅОÐūÐ―, ÐĩŅÐŧÐļ КаÐŧŅŅÐļÐđ ÐŋÐūÐēŅŅÐĩÐ― ÐļÐŧÐļ ŅÐ―ÐļÐķÐĩÐ―.
ÐŅŅŅ Ðļ КÐŧÐļÐ―ÐļŅÐĩŅКÐļÐĩ ŅÐļŅŅаŅÐļÐļ, КÐūÐģÐīа ŅÐģÐŧŅÐąÐŧŅÐ―Ð―ÐūÐĩ ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―ÐūÐĩ ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļÐĩ ÐūŅÐūÐąÐĩÐ―Ð―Ðū ŅОÐĩŅŅÐ―Ðū. ÐŅÐū ÐēŅŅаÐķÐĩÐ―Ð―ÐūÐĩ ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩ ÐŋÐŧÐūŅÐ―ÐūŅŅÐļ КÐūŅŅÐĩÐđ âÐ―Ðĩ ÐŋÐū ÐēÐūзŅаŅŅŅâ, ÐžÐ―ÐūÐķÐĩŅŅÐēÐĩÐ―Ð―ŅÐĩ ÐŋÐĩŅÐĩÐŧÐūОŅ, а ŅаКÐķÐĩ ŅÐūŅÐĩŅÐ°Ð―ÐļÐĩ ŅÐļОÐŋŅÐūОÐūÐē â ÐŋÐūŅ ŅÐīÐĩÐ―ÐļÐĩ, ŅÐĩŅÐīŅÐĩÐąÐļÐĩÐ―ÐļÐĩ, ŅŅÐĩОÐūŅ ÐļÐŧÐļ, Ð―Ð°ÐūÐąÐūŅÐūŅ, ÐēŅŅаÐķÐĩÐ―Ð―Ð°Ņ ŅÐŧÐ°ÐąÐūŅŅŅ Ðļ ŅÐūÐ―ÐŧÐļÐēÐūŅŅŅ. ÐĒаКÐķÐĩ ŅŅÐū ÐēаÐķÐ―Ðū ÐŋŅÐļ ÐŋÐŧÐ°Ð―ÐļŅÐūÐēÐ°Ð―ÐļÐļ ŅÐĩŅаÐŋÐļÐļ, КÐūŅÐūŅаŅ ÐēÐŧÐļŅÐĩŅ Ð―Ð° ÐŋÐūÐŧÐūÐēŅÐĩ ÐģÐūŅОÐūÐ―Ņ, ÐļÐŧÐļ ÐŋŅÐļ ÐīÐŧÐļŅÐĩÐŧŅÐ―ÐūО ÐŋŅÐļŅОÐĩ ÐģÐŧŅКÐūКÐūŅŅÐļКÐūÐļÐīÐūÐē. ÐŅаŅ ОÐūÐķÐĩŅ ÐūŅÐĩÐ―ÐļÐēаŅŅ Ð―Ðĩ ŅÐūÐŧŅКÐū Ð°ÐąŅÐūÐŧŅŅÐ―ŅÐĩ Ð·Ð―Ð°ŅÐĩÐ―ÐļŅ, Ð―Ðū Ðļ КÐūÐ―ŅÐĩКŅŅ: ÐēŅÐĩОŅ ŅÐīаŅÐļ Ð°Ð―Ð°ÐŧÐļза, ŅÐūÐŋŅŅŅŅÐēŅŅŅÐļÐĩ ÐąÐūÐŧÐĩÐ·Ð―Ðļ, ÐŧÐĩКаŅŅŅÐēа, ŅÐĩÐķÐļО ŅÐ―Ð°. ÐĒаКÐūÐđ ÐŋÐūÐīŅ ÐūÐī ŅОÐĩÐ―ŅŅаÐĩŅ ŅÐļŅК Ð―ÐĩÐēÐĩŅÐ―ŅŅ ÐēŅÐēÐūÐīÐūÐē Ðļ âÐŧÐĩŅÐĩÐ―ÐļŅ Ð°Ð―Ð°ÐŧÐļзаâ ÐēОÐĩŅŅÐū ŅÐĩÐŧÐūÐēÐĩКа.
ÐŅÐŧÐļ ÐēŅ Ņ ÐūŅÐļŅÐĩ ÐŋÐūÐīÐģÐūŅÐūÐēÐļŅŅŅŅ К ÐŋŅÐļŅОŅ, ОÐūÐķÐ―Ðū заŅÐ°Ð―ÐĩÐĩ ÐŋÐūÐīŅОаŅŅ Ðū ŅÐļОÐŋŅÐūОаŅ , КÐūŅÐūŅŅÐĩ ŅаŅŅÐū ŅÐēŅÐ·Ð°Ð―Ņ Ņ ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―ŅОÐļ ÐŋŅÐļŅÐļÐ―Ð°ÐžÐļ ŅÐ―ÐļÐķÐĩÐ―ÐļŅ КÐūŅŅÐ―ÐūÐđ ОаŅŅŅ: ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩ ÐŧÐļÐąÐļÐīÐū, ÐļзОÐĩÐ―ÐĩÐ―ÐļŅ ŅÐļКÐŧа, ÐŋŅÐļÐŧÐļÐēŅ, ŅÐĩзКÐūÐĩ ÐŋÐūŅ ŅÐīÐĩÐ―ÐļÐĩ ÐļÐŧÐļ Ð―Ð°ÐąÐūŅ ÐēÐĩŅа, ŅŅаŅŅÐ―Ð―ÐūÐĩ ŅÐĩŅÐīŅÐĩÐąÐļÐĩÐ―ÐļÐĩ, ÐŋÐūŅÐŧÐļÐēÐūŅŅŅ, ŅŅÐĩОÐūŅ, ÐēŅŅаÐķÐĩÐ―Ð―Ð°Ņ ОŅŅÐĩŅÐ―Ð°Ņ ŅÐŧÐ°ÐąÐūŅŅŅ. ÐаÐķÐ―Ðū ŅаКÐķÐĩ ÐēŅÐŋÐūÐžÐ―ÐļŅŅ Ðū ÐŋÐĩŅÐĩÐ―ÐĩŅŅÐ―Ð―ŅŅ ÐūÐŋÐĩŅаŅÐļŅŅ , ÐąÐĩŅÐĩОÐĩÐ―Ð―ÐūŅŅÐļ, ÐīÐŧÐļŅÐĩÐŧŅÐ―ŅŅ ÐīÐļÐĩŅаŅ , ÐūŅÐūÐąÐĩÐ―Ð―ÐūŅŅŅŅ ÐŋÐļŅÐ°Ð―ÐļŅ Ðļ ŅŅÐūÐēÐ―Ðĩ ŅÐļзÐļŅÐĩŅКÐūÐđ аКŅÐļÐēÐ―ÐūŅŅÐļ. ÐŅаŅ ŅŅÐūŅÐ―ÐļŅ, ÐąŅÐŧÐļ ÐŧÐļ ÐŋÐĩŅÐĩÐŧÐūОŅ, Ð―Ð°ŅКÐūÐŧŅКÐū ŅаŅŅÐū ÐēŅ ÐŋаÐīаÐĩŅÐĩ, Ðļ ÐĩŅŅŅ ÐŧÐļ Ņ ÐēаŅ ŅŅŅаŅ ÐŋаÐīÐĩÐ―ÐļŅ, КÐūŅÐūŅŅÐđ ÐūÐģŅÐ°Ð―ÐļŅÐļÐēаÐĩŅ аКŅÐļÐēÐ―ÐūŅŅŅ. ÐŅÐū ÐēŅŅ ÐēÐŧÐļŅÐĩŅ Ð―Ð° ÐļŅÐūÐģÐūÐēŅŅ ÐūŅÐĩÐ―ÐšŅ ŅÐļŅКа.
ÐĄÐ°ÐžÐūŅŅÐūŅŅÐĩÐŧŅÐ―Ðū Ð―Ð°Ð·Ð―Ð°ŅаŅŅ ŅÐĩÐąÐĩ ŅÐļŅÐūКÐļÐđ ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―ŅÐđ âÐŋаКÐĩŅâ ÐūÐąŅŅÐ―Ðū Ð―Ðĩ ÐŧŅŅŅÐļÐđ ÐŋŅŅŅ: ÐūÐ― ОÐūÐķÐĩŅ ÐąŅŅŅ ÐīÐūŅÐūÐģÐļО Ðļ Ð―Ðĩ ÐīаŅŅ ÐūŅÐēÐĩŅа ÐąÐĩз КÐŧÐļÐ―ÐļŅÐĩŅКÐūÐģÐū КÐūÐ―ŅÐĩКŅŅа. ÐÐūŅазÐīÐū ŅŅŅÐĩКŅÐļÐēÐ―ÐĩÐĩ â ÐąÐ°Ð·ÐūÐēŅÐđ Ð―Ð°ÐąÐūŅ + ŅаŅŅÐļŅÐĩÐ―ÐļÐĩ ÐŋÐū ÐŋÐūÐšÐ°Ð·Ð°Ð―ÐļŅО, ŅŅÐūÐąŅ ÐŋÐūÐŋаŅŅŅ ŅÐūŅÐ―Ðū Ðē ÐēаŅŅ ŅÐļŅŅаŅÐļŅ. ÐŅÐļ ŅŅÐūО ÐīаÐķÐĩ ÐļÐīÐĩаÐŧŅÐ―ŅÐĩ ÐģÐūŅОÐūÐ―Ņ Ð―Ðĩ ÐūŅОÐĩÐ―ŅŅŅ Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐūŅŅŅ ŅÐ°ÐąÐūŅаŅŅ Ņ ОŅŅŅаОÐļ, ÐēÐļŅаОÐļÐ―ÐūО D, ÐŋÐļŅÐ°Ð―ÐļÐĩО Ðļ ÐąÐĩзÐūÐŋаŅÐ―ÐūŅŅŅŅ ÐīÐūОа. ÐŅŅÐĩÐūÐŋÐūŅÐūз ÐŋÐūŅŅÐļ ÐēŅÐĩÐģÐīа ÐžÐ―ÐūÐģÐūÐŋŅÐļŅÐļÐ―ÐĩÐ―, Ðļ ÐŋÐūŅŅÐūОŅ ÐŋÐŧÐ°Ð― ÐŋŅÐūŅÐļÐŧаКŅÐļКÐļ ŅÐūÐķÐĩ КÐūОÐŋÐŧÐĩКŅÐ―ŅÐđ. ÐĄÐŧÐĩÐīŅŅŅÐļÐđ ÐąÐŧÐūК â Ðū ŅÐūО, КаК ÐŋŅÐūŅÐļÐŧаКŅÐļКа ÐŋÐĩŅÐĩÐŧÐūОÐūÐē ÐēŅÐģÐŧŅÐīÐļŅ Ðē ÐŋÐūÐēŅÐĩÐīÐ―ÐĩÐēÐ―ÐūÐđ ÐķÐļÐ·Ð―Ðļ.
ÐŅÐūŅÐļÐŧаКŅÐļКа ÐŋÐĩŅÐĩÐŧÐūОÐūÐē: ÐŋÐļŅÐ°Ð―ÐļÐĩ, ÐēÐļŅаОÐļÐ― D Ðļ ŅÐū, ŅŅÐū ŅÐĩаÐŧŅÐ―Ðū ŅÐ°ÐąÐūŅаÐĩŅ
ÐŅÐūŅÐļÐŧаКŅÐļКа Ð―Ð°ŅÐļÐ―Ð°ÐĩŅŅŅ Ņ ÐŋŅÐūŅŅŅŅ ÐēÐĩŅÐĩÐđ, КÐūŅÐūŅŅÐĩ ÐīаŅŅ ÐļзОÐĩŅÐļОŅÐđ ÐēКÐŧаÐī: ÐīÐūŅŅаŅÐūŅÐ―ÐūÐĩ ÐŋÐūŅŅÐĩÐąÐŧÐĩÐ―ÐļÐĩ ÐąÐĩÐŧКа, КаÐŧŅŅÐļŅ Ðļ ÐēÐļŅаОÐļÐ―Ð° D, а ŅаКÐķÐĩ ŅÐĩÐģŅÐŧŅŅÐ―Ð°Ņ Ð―Ð°ÐģŅŅзКа Ð―Ð° ОŅŅŅŅ Ðļ КÐūŅŅÐļ. ÐÐūŅŅŅ âÐŧŅÐąÐļŅâ ŅазŅÐžÐ―ŅŅ ОÐĩŅ Ð°Ð―ÐļŅÐĩŅКŅŅ Ð―Ð°ÐģŅŅзКŅ, а ОŅŅŅŅ â ÐģÐŧаÐēÐ―ŅÐđ заŅÐļŅÐ―ÐļК ÐūŅ ÐŋаÐīÐĩÐ―ÐļÐđ. ÐŅÐŧÐļ ÐŋÐļŅÐ°Ð―ÐļÐĩ Ð―ÐĩŅŅÐ°ÐąÐļÐŧŅÐ―ÐūÐĩ, ÐžÐ―ÐūÐģÐū ÐūÐģŅÐ°Ð―ÐļŅÐĩÐ―ÐļÐđ ÐļÐŧÐļ ОаÐŧÐū ŅÐūÐŧÐ―ÐĩŅÐ―ÐūÐģÐū ŅÐēÐĩŅа, ÐīÐĩŅÐļŅÐļŅŅ ÐēŅŅŅÐĩŅаŅŅŅŅ ŅаŅÐĩ, ŅÐĩО КаÐķÐĩŅŅŅ. ÐŅÐļ ŅŅÐūО ÐīÐūÐąÐ°ÐēКÐļ â Ð―Ðĩ ŅÐ―ÐļÐēÐĩŅŅаÐŧŅÐ―ŅÐđ ÐūŅÐēÐĩŅ: ÐēаÐķÐ―Ðū ÐŋÐūÐīÐūÐąŅаŅŅ ÐīÐūзŅ Ðļ ŅÐąÐĩÐīÐļŅŅŅŅ, ŅŅÐū ÐūÐ―Ðļ ÐēаО ÐīÐĩÐđŅŅÐēÐļŅÐĩÐŧŅÐ―Ðū Ð―ŅÐķÐ―Ņ. ÐŅŅŅÐĩ, КÐūÐģÐīа ÐŋŅÐūŅÐļÐŧаКŅÐļКа ŅŅŅÐūÐļŅŅŅ Ð―Ð° Ð°Ð―Ð°ÐŧÐļзаŅ , ŅÐĩаÐŧŅÐ―ÐūО ŅаŅÐļÐūÐ―Ðĩ Ðļ ÐēаŅÐĩО ÐūÐąŅазÐĩ ÐķÐļÐ·Ð―Ðļ.
ÐÐū ÐŋÐļŅÐ°Ð―ÐļŅ ÐēаÐķÐ―Ðū Ð―Ðĩ ŅÐūÐŧŅКÐū âÐīÐūÐąÐ°ÐēÐļŅŅ КаÐŧŅŅÐļÐđâ, Ð―Ðū Ðļ ÐūÐąÐĩŅÐŋÐĩŅÐļŅŅ ÐūÐąŅŅŅ ÐŋÐūÐŧÐ―ÐūŅÐĩÐ―Ð―ÐūŅŅŅ. ÐÐūŅŅŅ ŅÐūŅОÐļŅŅÐĩŅŅŅ Ðļз ОÐļÐ―ÐĩŅаÐŧÐūÐē, Ð―Ðū âКаŅКаŅâ заÐēÐļŅÐļŅ ÐūŅ ÐąÐĩÐŧКа, а ÐąÐ°ÐŧÐ°Ð―Ņ ÐūÐąÐžÐĩÐ―Ð° â ÐūŅ ÐēÐļŅаОÐļÐ―ÐūÐē Ðļ ОÐļКŅÐūŅÐŧÐĩОÐĩÐ―ŅÐūÐē. ÐĒаКÐķÐĩ ÐēÐŧÐļŅÐĩŅ ОаŅŅа ŅÐĩÐŧа: ŅÐŧÐļŅКÐūО Ð―ÐļзКÐļÐđ ÐēÐĩŅ ŅÐēŅÐ·Ð°Ð― Ņ ÐąÐūÐŧÐĩÐĩ ÐēŅŅÐūКÐļО ŅÐļŅКÐūО ÐŋÐĩŅÐĩÐŧÐūОÐūÐē. ÐĢÐŋÐūŅŅÐĩÐąÐŧÐĩÐ―ÐļÐĩ аÐŧКÐūÐģÐūÐŧŅ Ðļ КŅŅÐĩÐ―ÐļÐĩ ŅŅ ŅÐīŅаŅŅ КаŅÐĩŅŅÐēÐū КÐūŅŅÐ―ÐūÐđ ŅÐšÐ°Ð―Ðļ Ðļ ŅÐēÐĩÐŧÐļŅÐļÐēаŅŅ ÐēÐĩŅÐūŅŅÐ―ÐūŅŅŅ ÐŋаÐīÐĩÐ―ÐļÐđ. ÐÐūŅŅÐūОŅ ÐŋŅÐūŅÐļÐŧаКŅÐļКа ÐŋÐūŅŅÐļ ÐēŅÐĩÐģÐīа ÐēКÐŧŅŅаÐĩŅ КÐūŅŅÐĩКŅÐļŅÐūÐēКŅ ÐŋŅÐļÐēŅŅÐĩК, а Ð―Ðĩ ŅÐūÐŧŅКÐū âŅÐ°ÐąÐŧÐĩŅКŅâ.
ÐŅÐŧÐļ ÐēŅ Ņ ÐūŅÐļŅÐĩ ÐūŅÐļÐĩÐ―ŅÐļŅ Ðē ÐŋŅаКŅÐļŅÐĩŅКÐļŅ ŅаÐģаŅ , ŅаŅÐĩ ÐēŅÐĩÐģÐū ÐūÐąŅŅÐķÐīаŅŅ ŅаКÐļÐĩ ÐŋŅÐ―ÐšŅŅ:
- ÐаÐŧаÐīÐļŅŅ ŅÐĩÐģŅÐŧŅŅÐ―ÐūÐĩ ÐŋÐūŅŅŅÐŋÐŧÐĩÐ―ÐļÐĩ КаÐŧŅŅÐļŅ Ņ ÐŋÐļŅÐĩÐđ Ðļ ŅаŅŅОÐūŅŅÐĩŅŅ ÐīÐūÐąÐ°ÐēКÐļ, ÐĩŅÐŧÐļ Ņ ŅаŅÐļÐūÐ―ÐūО Ð―Ðĩ ÐŋÐūÐŧŅŅаÐĩŅŅŅ.
- ÐŅÐūÐēÐĩŅÐļŅŅ 25(OH) ÐēÐļŅаОÐļÐ― D Ðļ ŅКÐūŅŅÐĩКŅÐļŅÐūÐēаŅŅ ÐīÐĩŅÐļŅÐļŅ ÐŋÐū Ð―Ð°Ð·Ð―Ð°ŅÐĩÐ―ÐļŅ ÐēŅаŅа.
- ÐÐūÐīÐīÐĩŅÐķÐļÐēаŅŅ ÐīÐūŅŅаŅÐūŅÐ―ÐūÐĩ ÐŋÐūŅŅÐĩÐąÐŧÐĩÐ―ÐļÐĩ ÐąÐĩÐŧКа, ÐūŅÐūÐąÐĩÐ―Ð―Ðū Ðē ŅŅаŅŅÐĩО ÐēÐūзŅаŅŅÐĩ Ðļ ÐŋŅÐļ ŅÐ―ÐļÐķÐĩÐ―ÐļÐļ ОŅŅÐĩŅÐ―ÐūÐđ ОаŅŅŅ.
- ÐÐģŅÐ°Ð―ÐļŅÐļŅŅ КŅŅÐĩÐ―ÐļÐĩ Ðļ аÐŧКÐūÐģÐūÐŧŅ, ÐŋÐūŅÐūОŅ ŅŅÐū ÐūÐ―Ðļ ÐŋÐūÐēŅŅаŅŅ ŅÐļŅК ÐŋÐĩŅÐĩÐŧÐūОÐūÐē Ðļ ÐŋаÐīÐĩÐ―ÐļÐđ.
- ÐĄÐŧÐĩÐīÐļŅŅ за ÐąÐĩзÐūÐŋаŅÐ―ÐūŅŅŅŅ ÐīÐēÐļÐķÐĩÐ―ÐļÐđ Ðļ ÐūÐąŅÐēÐļ, ÐūŅÐūÐąÐĩÐ―Ð―Ðū зÐļОÐūÐđ ÐļÐŧÐļ Ð―Ð° ŅКÐūÐŧŅзКÐļŅ ÐŋÐūÐēÐĩŅŅ Ð―ÐūŅŅŅŅ .
ÐĄÐžŅŅÐŧ ÐŋŅÐūŅÐļÐŧаКŅÐļКÐļ â ŅÐ―ÐļзÐļŅŅ ÐēÐĩŅÐūŅŅÐ―ÐūŅŅŅ ÐŋÐĩŅÐĩÐŧÐūОа Ðē ŅÐĩаÐŧŅÐ―ÐūÐđ ÐķÐļÐ·Ð―Ðļ, а Ð―Ðĩ âŅÐŧŅŅŅÐļŅŅ Ð°Ð―Ð°ÐŧÐļзŅâ. ÐÐūŅŅÐūОŅ ÐŋÐļŅÐ°Ð―ÐļÐĩ Ðļ ÐīÐūÐąÐ°ÐēКÐļ ÐēŅÐĩÐģÐīа ÐļÐīŅŅ ÐēОÐĩŅŅÐĩ Ņ ŅÐļзÐļŅÐĩŅКÐūÐđ аКŅÐļÐēÐ―ÐūŅŅŅŅ Ðļ ÐŋŅÐūŅÐļÐŧаКŅÐļКÐūÐđ ÐŋаÐīÐĩÐ―ÐļÐđ. ÐŅÐŧÐļ Ņ ÐēаŅ ÐĩŅŅŅ ŅÐ―ÐīÐūКŅÐļÐ―Ð―Ð°Ņ ÐŋŅÐļŅÐļÐ―Ð°, КÐŧŅŅÐĩÐēÐūÐđ ŅÐŧÐĩОÐĩÐ―Ņ â ÐŧÐĩŅÐĩÐ―ÐļÐĩ Ðļ КÐūÐ―ŅŅÐūÐŧŅ ÐūŅÐ―ÐūÐēÐ―ÐūÐģÐū Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅ. ÐŅÐļ ÐēŅŅÐūКÐūО ŅÐļŅКÐĩ ÐŋÐĩŅÐĩÐŧÐūОÐūÐē ÐēŅаŅ ОÐūÐķÐĩŅ ÐŋŅÐĩÐīÐŧÐūÐķÐļŅŅ ÐŧÐĩКаŅŅŅÐēа, КÐūŅÐūŅŅÐĩ ŅÐ―ÐļÐķаŅŅ ŅÐļŅК ÐŋÐĩŅÐĩÐŧÐūОÐūÐē, Ðļ ŅŅÐū ÐūÐąŅŅÐķÐīаÐĩŅŅŅ ÐļÐ―ÐīÐļÐēÐļÐīŅаÐŧŅÐ―Ðū. Ð ŅÐŧÐĩÐīŅŅŅÐĩО ÐąÐŧÐūКÐĩ â КаКÐļÐĩ ŅÐŋŅаÐķÐ―ÐĩÐ―ÐļŅ Ðļ ŅÐĩÐķÐļО аКŅÐļÐēÐ―ÐūŅŅÐļ ÐŧŅŅŅÐĩ ÐēŅÐĩÐģÐū ÐŋÐūÐīÐīÐĩŅÐķÐļÐēаŅŅ КÐūŅŅÐļ Ðļ ОŅŅŅŅ.
ÐÐēÐļÐķÐĩÐ―ÐļÐĩ КаК ÐŧÐĩКаŅŅŅÐēÐū: Ð―Ð°ÐģŅŅзКÐļ ÐīÐŧŅ КÐūŅŅÐĩÐđ Ðļ ŅаÐēÐ―ÐūÐēÐĩŅÐļŅ
ÐÐūŅŅŅ ŅÐĩаÐģÐļŅŅÐĩŅ Ð―Ð° Ð―Ð°ÐģŅŅзКŅ, а ОŅŅŅŅ заŅÐļŅаŅŅ ÐūŅ ÐŋаÐīÐĩÐ―ÐļÐđ, ÐŋÐūŅŅÐūОŅ ŅÐļзÐļŅÐĩŅКаŅ аКŅÐļÐēÐ―ÐūŅŅŅ â ÐūÐīÐļÐ― Ðļз ŅаОŅŅ ŅŅŅÐĩКŅÐļÐēÐ―ŅŅ ÐļÐ―ŅŅŅŅОÐĩÐ―ŅÐūÐē ÐŋŅÐūŅÐļÐŧаКŅÐļКÐļ ÐŋÐĩŅÐĩÐŧÐūОÐūÐē. ÐÐūÐŧÐĩÐ·Ð―Ņ Ð―Ð°ÐģŅŅзКÐļ Ņ ÐūÐŋÐūŅÐūÐđ Ð―Ð° Ð―ÐūÐģÐļ (Ņ ÐūÐīŅÐąÐ°, ÐŋÐūÐīŅŅО ÐŋÐū ÐŧÐĩŅŅÐ―ÐļŅÐĩ, ŅÐ°Ð―ŅŅ) Ðļ ŅÐļÐŧÐūÐēŅÐĩ ŅÐŋŅаÐķÐ―ÐĩÐ―ÐļŅ, КÐūŅÐūŅŅÐĩ ŅКŅÐĩÐŋÐŧŅŅŅ ОŅŅŅŅ Ðļ ŅÐŧŅŅŅаŅŅ КÐūÐūŅÐīÐļÐ―Ð°ŅÐļŅ. ÐŅÐīÐĩÐŧŅÐ―ÐūÐĩ Ð·Ð―Ð°ŅÐĩÐ―ÐļÐĩ ÐļОÐĩŅŅ ŅŅÐĩÐ―ÐļŅÐūÐēКÐļ ÐąÐ°ÐŧÐ°Ð―Ņа: ÐūÐ―Ðļ ŅОÐĩÐ―ŅŅаŅŅ ŅÐļŅК ÐŋаÐīÐĩÐ―ÐļÐđ ÐīаÐķÐĩ ÐŋŅÐļ ŅОÐĩŅÐĩÐ―Ð―ÐūÐđ ÐŋÐŧÐūŅÐ―ÐūŅŅÐļ КÐūŅŅÐĩÐđ. ÐŅÐļ ŅŅÐūО ÐēаÐķÐ―Ðū ÐŋÐūÐīÐūÐąŅаŅŅ ÐŋŅÐūÐģŅаООŅ ÐŋÐū ÐēаŅÐĩОŅ ŅŅÐūÐēÐ―Ņ ÐŋÐūÐīÐģÐūŅÐūÐēКÐļ Ðļ ŅÐūŅŅÐūŅÐ―ÐļŅ ŅŅŅŅаÐēÐūÐē Ðļ ÐŋÐūзÐēÐūÐ―ÐūŅÐ―ÐļКа. ÐŅÐŧÐļ ÐĩŅŅŅ ÐŋÐĩŅÐĩÐŧÐūОŅ ÐŋÐūзÐēÐūÐ―ÐšÐūÐē ÐļÐŧÐļ ÐēŅŅаÐķÐĩÐ―Ð―Ð°Ņ ÐąÐūÐŧŅ, Ð―Ð°ŅÐļÐ―Ð°ŅŅ ÐŧŅŅŅÐĩ Ņ ÐŧÐĩŅÐĩÐąÐ―ÐūÐđ ŅÐļзКŅÐŧŅŅŅŅŅ ÐŋÐūÐī КÐūÐ―ŅŅÐūÐŧÐĩО ŅÐŋÐĩŅÐļаÐŧÐļŅŅа.
ЧаŅŅаŅ ÐūŅÐļÐąÐšÐ° â ÐūÐģŅÐ°Ð―ÐļŅÐļÐēаŅŅ ÐīÐēÐļÐķÐĩÐ―ÐļÐĩ Ðļз ŅŅŅаŅ а âŅŅÐū-ŅÐū ŅÐŧÐūОаŅŅâ. Ðа ÐīÐĩÐŧÐĩ ÐŋÐūÐŧÐ―ŅÐđ ÐŋÐūКÐūÐđ ŅŅКÐūŅŅÐĩŅ ÐŋÐūŅÐĩŅŅ ОŅŅÐĩŅÐ―ÐūÐđ ОаŅŅŅ, ŅŅ ŅÐīŅаÐĩŅ ŅаÐēÐ―ÐūÐēÐĩŅÐļÐĩ Ðļ ÐŋÐūÐēŅŅаÐĩŅ ŅÐļŅК ÐŋаÐīÐĩÐ―ÐļÐđ. ÐÐĩзÐūÐŋаŅÐ―Ð°Ņ аКŅÐļÐēÐ―ÐūŅŅŅ ÐūÐąŅŅÐ―Ðū ÐēÐūзОÐūÐķÐ―Ð° ÐŋÐūŅŅÐļ ÐēŅÐĩÐģÐīа, ÐŋŅÐūŅŅÐū ÐĩŅ Ð―ŅÐķÐ―Ðū аÐīаÐŋŅÐļŅÐūÐēаŅŅ. ÐŅаŅ ÐļÐŧÐļ ŅÐŋÐĩŅÐļаÐŧÐļŅŅ ÐŋÐū ŅÐĩÐ°ÐąÐļÐŧÐļŅаŅÐļÐļ ÐŋÐūÐīŅКаÐķÐĩŅ, КаКÐļÐĩ ŅÐŋŅаÐķÐ―ÐĩÐ―ÐļŅ ÐŧŅŅŅÐĩ ÐļÐ·ÐąÐĩÐģаŅŅ ÐŋŅÐļ КÐūОÐŋŅÐĩŅŅÐļÐūÐ―Ð―ŅŅ ÐŋÐĩŅÐĩÐŧÐūОаŅ Ðļ ŅŅÐū ОÐūÐķÐ―Ðū ÐīÐĩÐŧаŅŅ ÐēОÐĩŅŅÐū Ð―ÐļŅ . ÐĶÐĩÐŧŅ â Ð―Ðĩ ŅÐŋÐūŅŅÐļÐēÐ―ŅÐĩ ŅÐĩКÐūŅÐīŅ, а ŅŅŅÐūÐđŅÐļÐēÐūŅŅŅ, ŅÐļÐŧа Ðļ ŅÐēÐĩŅÐĩÐ―Ð―Ð°Ņ ÐŋÐūŅ ÐūÐīКа.
ÐĒŅÐĩÐ―ÐļŅÐūÐēÐūŅÐ―ŅÐđ ÐŋÐŧÐ°Ð― Ð―Ðĩ ÐūÐąŅÐ·Ð°Ð― ÐąŅŅŅ ŅÐŧÐūÐķÐ―ŅО: ÐēаÐķÐ―ÐĩÐĩ ŅÐĩÐģŅÐŧŅŅÐ―ÐūŅŅŅ Ðļ ÐŋÐūŅŅÐĩÐŋÐĩÐ―Ð―ÐūÐĩ ŅÐēÐĩÐŧÐļŅÐĩÐ―ÐļÐĩ Ð―Ð°ÐģŅŅзКÐļ. ÐÐŧŅ КÐūŅŅÐĩÐđ Ðļ ОŅŅŅ ÐŧŅŅŅÐĩ 3â5 Ņаз Ðē Ð―ÐĩÐīÐĩÐŧŅ ÐŋÐū 20â40 ОÐļÐ―ŅŅ, ŅÐĩО ŅÐĩÐīКÐļÐĩ âÐŋÐūÐīÐēÐļÐģÐļâ Ņаз Ðē ОÐĩŅŅŅ. ÐŅÐŧÐļ Ņ ÐēаŅ ŅÐļÐīŅŅаŅ ŅÐ°ÐąÐūŅа, ÐŋÐūÐŧÐĩÐ·Ð―Ņ КÐūŅÐūŅКÐļÐĩ аКŅÐļÐēÐ―ŅÐĩ ÐŋаŅзŅ, ŅŅÐūÐąŅ ŅОÐĩÐ―ŅŅÐļŅŅ ОŅŅÐĩŅÐ―ŅŅ ŅÐŧÐ°ÐąÐūŅŅŅ Ðļ ŅКÐūÐēÐ°Ð―Ð―ÐūŅŅŅ. ÐÐŧŅŅ ŅŅÐūÐļŅ ÐūÐąŅаŅÐļŅŅ ÐēÐ―ÐļÐžÐ°Ð―ÐļÐĩ Ð―Ð° зŅÐĩÐ―ÐļÐĩ, ŅÐŧŅŅ Ðļ Ð―ÐĩÐēŅÐūÐŧÐūÐģÐļŅÐĩŅКÐļÐĩ ŅÐļОÐŋŅÐūОŅ, ÐŋÐūŅÐūОŅ ŅŅÐū ÐūÐ―Ðļ ŅÐūÐķÐĩ ÐēÐŧÐļŅŅŅ Ð―Ð° ŅÐļŅК ÐŋаÐīÐĩÐ―ÐļÐđ. Ð ŅŅÐūО ÐēÐūÐŋŅÐūŅÐĩ ÐŋŅÐūŅÐļÐŧаКŅÐļКа ÐŋÐĩŅÐĩÐŧÐūОÐūÐē ŅаŅŅÐū Ð―Ð°ŅÐļÐ―Ð°ÐĩŅŅŅ Ð―Ðĩ Ðē ŅÐŋÐūŅŅзаÐŧÐĩ, а Ņ ÐąÐ°Ð·ÐūÐēÐūÐđ Ð·Ð°ÐąÐūŅŅ Ðū ÐąÐĩзÐūÐŋаŅÐ―ÐūŅŅÐļ.
ÐŅÐŧÐļ ÐēŅ Ð―Ðĩ Ð·Ð―Ð°ÐĩŅÐĩ, Ņ ŅÐĩÐģÐū Ð―Ð°ŅаŅŅ, Ð―Ð°ŅÐ―ÐļŅÐĩ Ņ Ņ ÐūÐīŅÐąŅ Ðē ŅÐīÐūÐąÐ―ÐūÐđ ÐūÐąŅÐēÐļ Ðļ ÐīÐēŅŅ ÐŋŅÐūŅŅŅŅ ŅÐļÐŧÐūÐēŅŅ ŅÐŋŅаÐķÐ―ÐĩÐ―ÐļÐđ, КÐūŅÐūŅŅÐĩ ÐēŅ ОÐūÐķÐĩŅÐĩ ÐīÐĩÐŧаŅŅ ÐīÐūОа, а заŅÐĩО ÐŋÐūŅŅÐĩÐŋÐĩÐ―Ð―Ðū ŅаŅŅÐļŅŅÐđŅÐĩ ÐŋŅÐūÐģŅаООŅ. ÐаÐķÐ―Ðū ŅÐļКŅÐļŅÐūÐēаŅŅ ÐŋŅÐūÐģŅÐĩŅŅ: ŅŅаÐŧÐū ÐŧÐĩÐģŅÐĩ ÐŋÐūÐīÐ―ÐļОаŅŅŅŅ ÐŋÐū ÐŧÐĩŅŅÐ―ÐļŅÐĩ, ŅÐŧŅŅŅÐļÐŧаŅŅ ŅŅŅÐūÐđŅÐļÐēÐūŅŅŅ, ОÐĩÐ―ŅŅÐĩ âÐŋÐūÐīКаŅÐļÐēаŅŅŅŅâ Ð―ÐūÐģÐļ â ŅŅÐū ŅÐĩаÐŧŅÐ―ŅÐĩ ОаŅКÐĩŅŅ ŅŅŅÐĩКŅÐļÐēÐ―ÐūŅŅÐļ. Ð Ð―Ðĩ Ð·Ð°ÐąŅÐēаÐđŅÐĩ ÐŋŅÐū ÐēÐūŅŅŅÐ°Ð―ÐūÐēÐŧÐĩÐ―ÐļÐĩ: ŅÐūÐ― Ðļ ÐŋÐļŅÐ°Ð―ÐļÐĩ ÐēÐŧÐļŅŅŅ Ð―Ð° ОŅŅŅŅ Ðļ КÐūŅŅŅ Ð―Ðĩ ОÐĩÐ―ŅŅÐĩ, ŅÐĩО ŅŅÐĩÐ―ÐļŅÐūÐēКÐļ. ÐĄÐŧÐĩÐīŅŅŅÐļÐđ ÐąÐŧÐūК â КаК ŅÐ―ÐļзÐļŅŅ ŅÐļŅК ÐŋаÐīÐĩÐ―ÐļÐđ ÐīÐūОа Ðļ Ðē ÐąŅŅŅ, ÐūŅÐūÐąÐĩÐ―Ð―Ðū ÐĩŅÐŧÐļ ŅÐķÐĩ ÐąŅÐŧÐļ ÐŋаÐīÐĩÐ―ÐļŅ ÐļÐŧÐļ ÐģÐūÐŧÐūÐēÐūКŅŅÐķÐĩÐ―ÐļÐĩ.

ÐŅÐūŅÐļÐŧаКŅÐļКа ÐŋаÐīÐĩÐ―ÐļÐđ: ÐīÐūО, зŅÐĩÐ―ÐļÐĩ, ÐŧÐĩКаŅŅŅÐēа Ðļ ÐŋŅÐļÐēŅŅКÐļ
ÐÐūÐŧŅŅаŅ ŅаŅŅŅ ÐŋÐĩŅÐĩÐŧÐūОÐūÐē ÐŋŅÐūÐļŅŅ ÐūÐīÐļŅ Ð―Ðĩ Ðļз-за âŅÐŧÐ°ÐąÐūÐđ КÐūŅŅÐļâ, а Ðļз-за ÐŋаÐīÐĩÐ―ÐļŅ, КÐūŅÐūŅÐūÐĩ ОÐūÐķÐ―Ðū ÐąŅÐŧÐū ÐąŅ ÐŋŅÐĩÐīÐūŅÐēŅаŅÐļŅŅ. ÐÐūŅŅÐūОŅ ÐūŅÐĩÐ―ÐšÐ° ŅÐļŅКа ÐŋаÐīÐĩÐ―ÐļÐđ â ÐūÐąŅзаŅÐĩÐŧŅÐ―Ð°Ņ ŅаŅŅŅ ÐŋŅÐūŅÐļÐŧаКŅÐļКÐļ, ÐūŅÐūÐąÐĩÐ―Ð―Ðū Ðē ŅŅаŅŅÐĩО ÐēÐūзŅаŅŅÐĩ Ðļ ÐŋŅÐļ ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―ŅŅ Ð―Ð°ŅŅŅÐĩÐ―ÐļŅŅ , КÐūŅÐūŅŅÐĩ ÐēÐŧÐļŅŅŅ Ð―Ð° ОŅŅŅŅ. ÐаÐķÐ―Ðū ŅŅÐļŅŅÐēаŅŅ ÐūŅÐēÐĩŅÐĩÐ―ÐļÐĩ, ÐūÐąŅÐēŅ, КÐūÐēŅŅ, ÐŋŅÐūÐēÐūÐīа, ÐŋÐūŅÐūÐģÐļ Ðļ ŅКÐūÐŧŅзКÐļÐĩ ÐŋÐūÐēÐĩŅŅ Ð―ÐūŅŅÐļ. ÐŅÐīÐĩÐŧŅÐ―Ðū ÐēÐŧÐļŅÐĩŅ зŅÐĩÐ―ÐļÐĩ: Ð―ÐĩÐŋŅаÐēÐļÐŧŅÐ―ŅÐĩ ÐūŅКÐļ ÐļÐŧÐļ ŅÐĩÐīКаŅ ÐŋŅÐūÐēÐĩŅКа зŅÐĩÐ―ÐļŅ ÐŋÐūÐēŅŅаŅŅ ŅÐļŅК ŅÐŋÐūŅÐšÐ―ŅŅŅŅŅ ÐļÐŧÐļ Ð―ÐĩÐēÐĩŅÐ―Ðū ÐūŅÐĩÐ―ÐļŅŅ ŅŅŅÐŋÐĩÐ―ŅКŅ. ÐĒаКÐķÐĩ ŅÐūÐŧŅ ÐļÐģŅаŅŅ ÐŧÐĩКаŅŅŅÐēа, КÐūŅÐūŅŅÐĩ ÐēŅзŅÐēаŅŅ ŅÐūÐ―ÐŧÐļÐēÐūŅŅŅ, ÐģÐūÐŧÐūÐēÐūКŅŅÐķÐĩÐ―ÐļÐĩ ÐļÐŧÐļ ŅÐ―ÐļÐķаŅŅ ÐīаÐēÐŧÐĩÐ―ÐļÐĩ.
ÐÐĩŅÐĩÐīКÐū ÐŋаŅÐļÐĩÐ―ŅŅ ŅÐīÐļÐēÐŧŅŅŅŅŅ, Ð―Ðū ÐŋŅÐūŅŅаŅ âÐļÐ―ÐēÐĩÐ―ŅаŅÐļзаŅÐļŅâ ÐīÐūОаŅÐ―ÐĩÐđ ŅŅÐĩÐīŅ ŅÐ―ÐļÐķаÐĩŅ ŅÐļŅК ÐŋаÐīÐĩÐ―ÐļÐđ заОÐĩŅÐ―ÐĩÐĩ, ŅÐĩО ÐžÐ―ÐūÐģÐļÐĩ ÐīÐūÐąÐ°ÐēКÐļ. ÐÐūÐŧÐĩÐ·Ð―Ðū ÐūŅÐĩÐ―ÐļŅŅ, ÐģÐīÐĩ ÐēŅ ŅаŅÐĩ ÐēŅÐĩÐģÐū ŅÐŋÐūŅŅКаÐĩŅÐĩŅŅ, ÐģÐīÐĩ ŅÐĩÐžÐ―Ðū, ÐģÐīÐĩ ŅКÐūÐŧŅзКÐū, Ðļ ŅŅÐū ОÐĩŅаÐĩŅ ÐŋŅÐūÐđŅÐļ. ÐÐŧŅ ÐŧŅÐīÐĩÐđ Ņ ŅÐķÐĩ ŅÐ―ÐļÐķÐĩÐ―Ð―ÐūÐđ ÐŋÐŧÐūŅÐ―ÐūŅŅŅŅ КÐūŅŅÐĩÐđ ŅаКÐļÐĩ ОÐĩŅŅ ÐūŅÐūÐąÐĩÐ―Ð―Ðū Ð·Ð―Ð°ŅÐļОŅ, ÐŋÐūŅÐūОŅ ŅŅÐū ÐŋÐūŅÐŧÐĩÐīŅŅÐēÐļŅ ÐŋаÐīÐĩÐ―ÐļŅ ŅÐĩŅŅŅÐ·Ð―ÐĩÐĩ. ÐŅÐŧÐļ ÐĩŅŅŅ ÐģÐūÐŧÐūÐēÐūКŅŅÐķÐĩÐ―ÐļÐĩ ÐļÐŧÐļ ŅаŅКÐūŅŅŅ, ÐēаÐķÐ―Ðū ÐūÐąŅŅÐīÐļŅŅ ŅŅÐū Ņ ÐēŅаŅÐūО, а Ð―Ðĩ ŅÐŋÐļŅŅÐēаŅŅ Ð―Ð° ŅŅŅаÐŧÐūŅŅŅ. ÐÐ―ÐūÐģÐīа ÐŋŅÐļŅÐļÐ―Ð° Ðē ÐīаÐēÐŧÐĩÐ―ÐļÐļ, Ð°Ð―ÐĩОÐļÐļ, ÐŋŅÐūÐąÐŧÐĩОаŅ Ņ ÐēÐĩŅŅÐļÐąŅÐŧŅŅÐ―ŅО аÐŋÐŋаŅаŅÐūО ÐļÐŧÐļ ÐŋÐūÐąÐūŅÐ―ŅŅ ŅŅŅÐĩКŅаŅ ÐŧÐĩКаŅŅŅÐē.
ÐŅаКŅÐļŅÐĩŅКÐļÐĩ ОÐĩŅŅ, КÐūŅÐūŅŅÐĩ ŅаŅÐĩ ÐēŅÐĩÐģÐū ÐīаŅŅ ŅŅŅÐĩКŅ, ÐēŅÐģÐŧŅÐīŅŅ ŅаК:
- ÐĢÐąŅаŅŅ ŅКÐūÐŧŅзКÐļÐĩ КÐūÐēŅÐļКÐļ, заКŅÐĩÐŋÐļŅŅ ÐŋŅÐūÐēÐūÐīа Ðļ ÐūŅÐēÐūÐąÐūÐīÐļŅŅ ÐŋŅÐūŅ ÐūÐīŅ, ÐūŅÐūÐąÐĩÐ―Ð―Ðū Ð―ÐūŅŅŅ Ðļ Ðē КÐūŅÐļÐīÐūŅÐĩ.
- ÐĢÐŧŅŅŅÐļŅŅ ÐūŅÐēÐĩŅÐĩÐ―ÐļÐĩ, ÐŋÐūŅŅаÐēÐļŅŅ Ð―ÐūŅÐ―ÐļК ÐļÐŧÐļ ÐīаŅŅÐļК ÐīÐēÐļÐķÐĩÐ―ÐļŅ Ð―Ð° ÐŋŅŅÐļ Ðē ÐēÐ°Ð―Ð―ŅŅ.
- ÐÐūŅÐļŅŅ ÐūÐąŅÐēŅ Ņ ŅŅŅÐūÐđŅÐļÐēÐūÐđ ÐŋÐūÐīÐūŅÐēÐūÐđ Ðļ ÐūŅКазаŅŅŅŅ ÐūŅ ŅКÐūÐŧŅзКÐļŅ ŅаÐŋÐūК.
- ÐŅÐūÐēÐĩŅÐļŅŅ зŅÐĩÐ―ÐļÐĩ Ðļ ŅÐŧŅŅ , ÐŋÐūŅÐūОŅ ŅŅÐū ÐūÐ―Ðļ Ð―Ð°ÐŋŅŅОŅŅ ÐēÐŧÐļŅŅŅ Ð―Ð° ÐūŅÐļÐĩÐ―ŅÐļŅÐūÐēÐ°Ð―ÐļÐĩ Ðļ ÐąÐ°ÐŧÐ°Ð―Ņ.
- ÐÐąŅŅÐīÐļŅŅ Ņ ÐēŅаŅÐūО ÐŧÐĩКаŅŅŅÐēа, КÐūŅÐūŅŅÐĩ ОÐūÐģŅŅ ÐīаÐēаŅŅ ŅÐūÐ―ÐŧÐļÐēÐūŅŅŅ, ÐģÐūÐŧÐūÐēÐūКŅŅÐķÐĩÐ―ÐļÐĩ ÐļÐŧÐļ ÐŋаÐīÐĩÐ―ÐļÐĩ ÐīаÐēÐŧÐĩÐ―ÐļŅ.
ÐŅÐŧÐļ ÐŋаÐīÐĩÐ―ÐļŅ ŅÐķÐĩ ÐąŅÐŧÐļ, ÐļОÐĩÐĩŅ ŅОŅŅÐŧ ÐūÐąŅŅÐīÐļŅŅ Ð―Ðĩ ŅÐūÐŧŅКÐū КÐūŅŅÐļ, Ð―Ðū Ðļ ÐŋŅÐļŅÐļÐ―Ņ ÐŋаÐīÐĩÐ―ÐļÐđ: ŅŅŅÐūÐđŅÐļÐēÐūŅŅŅ, ÐīаÐēÐŧÐĩÐ―ÐļÐĩ, Ð―ÐĩÐēŅÐūÐŧÐūÐģÐļŅÐĩŅКÐļÐĩ ŅÐļОÐŋŅÐūОŅ, ŅÐūŅŅÐūŅÐ―ÐļÐĩ ŅŅÐūÐŋ Ðļ ÐūÐąŅÐēÐļ. ЧаŅŅÐū ÐŋŅÐūŅÐļÐŧаКŅÐļКа ÐŋÐĩŅÐĩÐŧÐūОÐūÐē â ŅŅÐū ŅÐūÐēОÐĩŅŅÐ―Ð°Ņ ŅÐ°ÐąÐūŅа ŅÐĩŅаÐŋÐĩÐēŅа, ŅÐ―ÐīÐūКŅÐļÐ―ÐūÐŧÐūÐģа, ŅÐĩÐ°ÐąÐļÐŧÐļŅÐūÐŧÐūÐģа Ðļ, ÐŋŅÐļ Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐūŅŅÐļ, Ð―ÐĩÐēŅÐūÐŧÐūÐģа. ЧÐĩО ŅÐūŅÐ―ÐĩÐĩ ОŅ ÐŋÐūÐ―ÐļОаÐĩО âÐŋÐūŅÐĩОŅ ÐēŅ ŅÐŋаÐŧÐļâ, ŅÐĩО Ð―Ð°ÐīŅÐķÐ―ÐĩÐĩ ÐŋÐŧÐ°Ð― заŅÐļŅŅ. ÐĄÐŧÐĩÐīŅŅŅÐļÐđ ÐąÐŧÐūК â КаК Ðē КÐŧÐļÐ―ÐļКÐĩ ÐūÐąŅŅÐ―Ðū ŅÐūÐąÐļŅаŅŅ ÐēŅŅ Ðē ÐĩÐīÐļÐ―ŅÐđ ОаŅŅŅŅŅ: ÐūŅ ŅÐļŅКа К ÐŋÐŧÐ°Ð―Ņ ÐīÐĩÐđŅŅÐēÐļÐđ.
ÐаК ÐēŅÐģÐŧŅÐīÐļŅ ОаŅŅŅŅŅ ÐŋаŅÐļÐĩÐ―Ņа Ðē КÐŧÐļÐ―ÐļКÐĩ: ÐūŅ ÐūŅÐĩÐ―ÐšÐļ ŅÐļŅКа ÐīÐū ÐŋÐŧÐ°Ð―Ð°
ÐÐĩŅÐēŅÐđ ŅаÐģ â ŅÐąÐūŅ ŅаКŅÐūŅÐūÐē ŅÐļŅКа: ÐēÐūзŅаŅŅ, ОÐĩÐ―ÐūÐŋаŅза, ÐŋÐĩŅÐĩÐŧÐūОŅ, ŅÐĩОÐĩÐđÐ―Ð°Ņ ÐļŅŅÐūŅÐļŅ, ÐŧÐĩКаŅŅŅÐēа, Ņ ŅÐūÐ―ÐļŅÐĩŅКÐļÐĩ ÐąÐūÐŧÐĩÐ·Ð―Ðļ Ðļ ÐūÐąŅаз ÐķÐļÐ·Ð―Ðļ. ÐŅÐūŅÐūÐđ ŅаÐģ â ÐļзОÐĩŅÐĩÐ―ÐļÐĩ: ÐīÐĩÐ―ŅÐļŅÐūОÐĩŅŅÐļŅ ÐŋÐū ÐŋÐūÐšÐ°Ð·Ð°Ð―ÐļŅО Ðļ, ÐŋŅÐļ Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐūŅŅÐļ, ÐūŅÐĩÐ―ÐšÐ° ŅÐūŅŅÐūŅÐ―ÐļŅ ÐŋÐūзÐēÐūÐ―ÐūŅÐ―ÐļКа ÐŋŅÐļ ÐŋÐūÐīÐūзŅÐĩÐ―ÐļÐļ Ð―Ð° КÐūОÐŋŅÐĩŅŅÐļÐūÐ―Ð―ŅÐĩ ÐŋÐĩŅÐĩÐŧÐūОŅ. ÐĒŅÐĩŅÐļÐđ ŅаÐģ â Ð°Ð―Ð°ÐŧÐļзŅ, ŅŅÐūÐąŅ ÐļŅКÐŧŅŅÐļŅŅ ÐēŅÐūŅÐļŅÐ―ŅÐĩ ÐŋŅÐļŅÐļÐ―Ņ Ðļ ÐŋÐūÐīÐūÐąŅаŅŅ ÐąÐĩзÐūÐŋаŅÐ―ŅŅ ÐŋŅÐūŅÐļÐŧаКŅÐļКŅ. ЧÐĩŅÐēŅŅŅŅÐđ ŅаÐģ â ÐļÐ―ÐīÐļÐēÐļÐīŅаÐŧŅÐ―ŅÐđ ÐŋÐŧÐ°Ð―, КÐūŅÐūŅŅÐđ ÐēКÐŧŅŅаÐĩŅ ÐŋÐļŅÐ°Ð―ÐļÐĩ, ÐēÐļŅаОÐļÐ― D, ŅÐļзÐļŅÐĩŅКŅŅ аКŅÐļÐēÐ―ÐūŅŅŅ, ÐŋŅÐūŅÐļÐŧаКŅÐļКŅ ÐŋаÐīÐĩÐ―ÐļÐđ Ðļ, ÐŋŅÐļ ÐŋÐūÐšÐ°Ð·Ð°Ð―ÐļŅŅ , ОÐĩÐīÐļКаОÐĩÐ―ŅÐūÐ·Ð―ÐūÐĩ ÐŧÐĩŅÐĩÐ―ÐļÐĩ. ÐĒаКÐūÐđ ÐŋÐūÐīŅ ÐūÐī ŅÐ―ÐļÐķаÐĩŅ ŅÐļŅК ÐŋÐĩŅÐĩÐŧÐūОÐūÐē Ð―Ðĩ âÐē ŅÐĩÐūŅÐļÐļâ, а Ðē ÐŋÐūÐēŅÐĩÐīÐ―ÐĩÐēÐ―ÐūÐđ ÐķÐļÐ·Ð―Ðļ.
ÐÐ―ÐūÐģÐļО ÐēаÐķÐ―Ðū ÐŋÐūÐ―ÐļОаŅŅ ŅŅÐūКÐļ: ŅŅÐū ÐīÐĩÐŧаŅŅ ŅÐĩÐđŅаŅ, а ŅŅÐū ОÐūÐķÐ―Ðū ÐūŅÐŧÐūÐķÐļŅŅ. ÐŅÐŧÐļ ŅÐļŅК ÐēŅŅÐūКÐļÐđ â Ð―Ð°ÐŋŅÐļОÐĩŅ, ÐąŅÐŧ ОаÐŧÐūŅŅаÐēОаŅÐļŅÐ―ŅÐđ ÐŋÐĩŅÐĩÐŧÐūО, ÐļÐīŅŅ ÐīÐŧÐļŅÐĩÐŧŅÐ―Ð°Ņ ŅÐĩŅаÐŋÐļŅ ŅŅÐĩŅÐūÐļÐīаОÐļ ÐļÐŧÐļ ÐĩŅŅŅ ÐēŅŅаÐķÐĩÐ―Ð―ŅÐĩ ŅÐ―ÐīÐūКŅÐļÐ―Ð―ŅÐĩ Ð―Ð°ŅŅŅÐĩÐ―ÐļŅ â ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļÐĩ Ðļ ÐēОÐĩŅаŅÐĩÐŧŅŅŅÐēа Ð―Ðĩ ŅŅÐūÐļŅ заŅŅÐģÐļÐēаŅŅ. ÐŅÐŧÐļ ŅÐļŅК ŅОÐĩŅÐĩÐ―Ð―ŅÐđ, ОÐūÐķÐ―Ðū ÐēŅŅŅŅÐūÐļŅŅ ÐŋÐŧÐ°Ð― ÐŋŅÐūŅÐļÐŧаКŅÐļКÐļ Ðļ КÐūÐ―ŅŅÐūÐŧŅÐ―ŅÐĩ ŅÐūŅКÐļ, Ð―Ð°ÐŋŅÐļОÐĩŅ ÐŋÐūÐēŅÐūŅÐ―ŅÐđ КÐūÐ―ŅŅÐūÐŧŅ ÐŋÐūКазаŅÐĩÐŧÐĩÐđ Ðļ ÐūÐąŅŅÐķÐīÐĩÐ―ÐļÐĩ ÐīÐļÐ―Ð°ÐžÐļКÐļ. Ð ÐŧŅÐąÐūО ŅÐŧŅŅаÐĩ ÐŋÐūÐŧÐĩÐ·Ð―Ðū заŅÐļКŅÐļŅÐūÐēаŅŅ ÐļŅŅ ÐūÐīÐ―ŅÐđ ŅŅÐūÐēÐĩÐ―Ņ: ŅŅÐū ÐŋÐūОÐūÐģаÐĩŅ ÐūŅÐĩÐ―ÐļÐēаŅŅ ŅŅŅÐĩКŅÐļÐēÐ―ÐūŅŅŅ ОÐĩŅ. ÐŅаŅ ÐūÐąŅŅŅÐ―ÐļŅ, КаКÐļÐĩ ŅÐĩÐŧÐļ ŅÐĩаÐŧŅÐ―Ņ Ðē ÐēаŅÐĩО ŅÐŧŅŅаÐĩ Ðļ КаКÐļÐĩ ÐŋŅÐļÐ·Ð―Ð°ÐšÐļ ÐīÐūÐŧÐķÐ―Ņ ŅŅаŅŅ ÐŋÐūÐēÐūÐīÐūО ÐūÐąŅаŅÐļŅŅŅŅ ŅÐ°Ð―ŅŅÐĩ.
ÐаÐķÐ―Ðū, ŅŅÐū ÐŋŅÐūŅÐļÐŧаКŅÐļКа ÐŋÐĩŅÐĩÐŧÐūОÐūÐē â ŅŅÐū Ð―Ðĩ ŅазÐūÐēŅÐđ ÐēÐļзÐļŅ. ÐŅÐū ÐŋŅÐūŅÐĩŅŅ, ÐģÐīÐĩ ОŅ ÐŋÐĩŅÐļÐūÐīÐļŅÐĩŅКÐļ ŅŅÐūŅÐ―ŅÐĩО ŅаКŅÐūŅŅ ŅÐļŅКа, КÐūŅŅÐĩКŅÐļŅŅÐĩО ÐīÐĩŅÐļŅÐļŅŅ Ðļ аÐīаÐŋŅÐļŅŅÐĩО Ð―Ð°ÐģŅŅзКÐļ. ÐŅÐļ ŅŅÐūО ŅÐĩÐŧÐļ ÐūÐąŅŅÐ―Ðū ÐūŅÐĩÐ―Ņ ÐŋŅаКŅÐļŅÐ―ŅÐĩ: ŅÐēÐĩŅÐĩÐ―Ð―Ð°Ņ Ņ ÐūÐīŅÐąÐ°, ŅÐūŅ ŅÐ°Ð―ÐĩÐ―ÐļÐĩ ŅÐūŅŅа, ÐūŅŅŅŅŅŅÐēÐļÐĩ Ð―ÐūÐēŅŅ ÐŋÐĩŅÐĩÐŧÐūОÐūÐē, ŅÐūŅ ŅÐ°Ð―ÐĩÐ―ÐļÐĩ ŅаОÐūŅŅÐūŅŅÐĩÐŧŅÐ―ÐūŅŅÐļ Ðļ аКŅÐļÐēÐ―ÐūŅŅÐļ. ÐŅÐŧÐļ Ð―Ð°Ð·Ð―Ð°ŅаÐĩŅŅŅ ÐŧÐĩŅÐĩÐ―ÐļÐĩ, ÐēŅаŅ ÐūÐąŅŅÐķÐīаÐĩŅ ÐīÐŧÐļŅÐĩÐŧŅÐ―ÐūŅŅŅ, КÐūÐ―ŅŅÐūÐŧŅ Ðļ ÐēÐūзОÐūÐķÐ―ŅÐĩ ÐŋÐūÐąÐūŅÐ―ŅÐĩ ŅŅŅÐĩКŅŅ. ЧÐĩО ÐŋÐūÐ―ŅŅÐ―ÐĩÐĩ ÐŋÐŧÐ°Ð―, ŅÐĩО ÐēŅŅÐĩ ŅÐ°Ð―Ņ, ŅŅÐū ÐūÐ― ÐąŅÐīÐĩŅ ŅÐūÐąÐŧŅÐīаŅŅŅŅ.
ÐĨÐūŅÐūŅаŅ ŅŅŅаŅÐĩÐģÐļŅ â ÐŋŅÐļÐđŅÐļ Ð―Ð° КÐūÐ―ŅŅÐŧŅŅаŅÐļŅ Ņ ÐŋÐūÐīÐģÐūŅÐūÐēÐŧÐĩÐ―Ð―ÐūÐđ ÐļÐ―ŅÐūŅОаŅÐļÐĩÐđ: ŅÐŋÐļŅÐūК ÐŧÐĩКаŅŅŅÐē, ŅÐēÐĩÐīÐĩÐ―ÐļŅ Ðū ÐŋÐĩŅÐĩÐŧÐūОаŅ , ŅÐĩзŅÐŧŅŅаŅŅ Ð°Ð―Ð°ÐŧÐļзÐūÐē Ðļ ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļÐđ, ÐĩŅÐŧÐļ ÐūÐ―Ðļ ŅÐķÐĩ ÐąŅÐŧÐļ. ÐŅÐŧÐļ ÐēŅ Ð―Ðĩ ŅÐēÐĩŅÐĩÐ―Ņ, Ð―ŅÐķÐ―Ðū ÐŧÐļ ÐēаО ÐīÐĩÐŧаŅŅ ÐīÐĩÐ―ŅÐļŅÐūОÐĩŅŅÐļŅ, ÐēŅаŅ ÐūŅÐĩÐ―ÐļŅ ŅÐļŅК ÐŋÐū ÐēаŅÐļО ÐīÐ°Ð―Ð―ŅО Ðļ ÐūÐąŅŅŅÐ―ÐļŅ ÐŧÐūÐģÐļКŅ ŅÐĩŅÐĩÐ―ÐļŅ. ÐŅÐū ŅÐ―ÐļÐķаÐĩŅ ŅŅÐĩÐēÐūÐķÐ―ÐūŅŅŅ Ðļ ÐŋÐūОÐūÐģаÐĩŅ Ð―Ðĩ ÐīÐĩÐŧаŅŅ ÐŧÐļŅÐ―ÐļŅ ŅÐĩŅŅÐūÐē. Ð ŅÐŧÐĩÐīŅŅŅÐĩО ÐąÐŧÐūКÐĩ ŅÐūÐąÐĩŅŅО КÐŧŅŅÐĩÐēŅÐĩ ÐūŅÐļÐĩÐ―ŅÐļŅŅ, ŅŅÐūÐąŅ ÐēŅ ОÐūÐģÐŧÐļ ÐąŅŅŅŅÐū ÐŋÐūÐ―ŅŅŅ, Ņ ŅÐĩÐģÐū Ð―Ð°ŅаŅŅ.

ЧŅÐū ОÐūÐķÐ―Ðū ŅÐīÐĩÐŧаŅŅ ŅÐķÐĩ ŅÐĩÐģÐūÐīÐ―Ņ: КŅаŅКÐļÐĩ ÐūŅÐļÐĩÐ―ŅÐļŅŅ ÐŋÐĩŅÐĩÐī ÐēÐļзÐļŅÐūО
ÐŅÐŧÐļ ÐēŅ ÐŋÐūÐīÐūзŅÐĩÐēаÐĩŅÐĩ, ŅŅÐū ÐēŅ ÐūÐīÐļŅÐĩ Ðē ÐģŅŅÐŋÐŋŅ ŅÐļŅКа, Ð―Ð°ŅÐ―ÐļŅÐĩ Ņ ÐŋŅÐūŅŅÐūÐģÐū: ÐēŅÐŋÐļŅÐļŅÐĩ ŅÐēÐūÐļ ŅаКŅÐūŅŅ ŅÐļŅКа Ðļ ÐŧÐĩКаŅŅŅÐēа, ÐūŅÐūÐąÐĩÐ―Ð―Ðū ÐģÐŧŅКÐūКÐūŅŅÐļКÐūÐļÐīŅ Ðļ ÐŋŅÐĩÐŋаŅаŅŅ ÐīÐŧŅ ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ. ÐŅÐŋÐūÐžÐ―ÐļŅÐĩ, ÐąŅÐŧÐļ ÐŧÐļ ÐŋÐĩŅÐĩÐŧÐūОŅ ÐŋÐūŅÐŧÐĩ 50 ÐŧÐĩŅ, Ðļ ŅŅÐūŅÐ―ÐļŅÐĩ ŅÐĩОÐĩÐđÐ―ŅŅ ÐļŅŅÐūŅÐļŅ ÐŋÐĩŅÐĩÐŧÐūОÐūÐē ŅÐĩÐđКÐļ ÐąÐĩÐīŅа. ÐŅÐĩÐ―ÐļŅÐĩ ÐŋÐļŅÐ°Ð―ÐļÐĩ: Ņ ÐēаŅаÐĩŅ ÐŧÐļ ÐąÐĩÐŧКа, ОÐūÐŧÐūŅÐ―ŅŅ ÐŋŅÐūÐīŅКŅÐūÐē ÐļÐŧÐļ ÐīŅŅÐģÐļŅ ÐļŅŅÐūŅÐ―ÐļКÐūÐē КаÐŧŅŅÐļŅ, ÐĩŅŅŅ ÐŧÐļ ÐūÐģŅÐ°Ð―ÐļŅÐĩÐ―ÐļŅ. ÐÐūŅОÐūŅŅÐļŅÐĩ Ð―Ð° ŅÐēÐūŅ аКŅÐļÐēÐ―ÐūŅŅŅ: ÐĩŅŅŅ ÐŧÐļ ŅÐļÐŧÐūÐēаŅ Ð―Ð°ÐģŅŅзКа Ðļ ŅŅÐĩÐ―ÐļŅÐūÐēКа ÐąÐ°ÐŧÐ°Ð―Ņа Ņ ÐūŅŅ ÐąŅ Ð―ÐĩŅКÐūÐŧŅКÐū Ņаз Ðē Ð―ÐĩÐīÐĩÐŧŅ. Ð ÐūŅОÐĩŅŅŅÐĩ, ÐąŅÐŧÐļ ÐŧÐļ ÐŋаÐīÐĩÐ―ÐļŅ за ÐŋÐūŅÐŧÐĩÐīÐ―ÐļÐđ ÐģÐūÐī, ÐīаÐķÐĩ ÐĩŅÐŧÐļ âÐūÐąÐūŅÐŧÐūŅŅâ.
ÐŅÐŧÐļ ÐēŅ Ð―Ð° ŅÐĩŅаÐŋÐļÐļ ÐŋÐū ÐŋÐūÐēÐūÐīŅ ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ ÐļÐŧÐļ ÐŋÐūÐŧŅŅаÐĩŅÐĩ ŅŅÐĩŅÐūÐļÐīŅ, Ð―Ðĩ ОÐĩÐ―ŅÐđŅÐĩ ÐŧÐĩКаŅŅŅÐēа ŅаОÐūŅŅÐūŅŅÐĩÐŧŅÐ―Ðū âŅаÐīÐļ КÐūŅŅÐĩÐđâ. ÐŅŅŅÐĩ ÐūÐąŅŅÐīÐļŅŅ Ņ ÐēŅаŅÐūО КÐūÐ―ŅŅÐūÐŧŅ ÐīÐūзÐļŅÐūÐēÐūК Ðļ ŅÐļŅКÐūÐē, ÐŋÐūŅÐūОŅ ŅŅÐū ÐēаÐķÐ―Ðū ŅÐūŅ ŅÐ°Ð―ÐļŅŅ ÐąÐ°ÐŧÐ°Ð―Ņ ÐŧÐĩŅÐĩÐ―ÐļŅ ÐūŅÐ―ÐūÐēÐ―ÐūÐģÐū Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅ Ðļ ÐŋŅÐūŅÐļÐŧаКŅÐļКÐļ ÐūŅÐŧÐūÐķÐ―ÐĩÐ―ÐļÐđ. ÐŅÐŧÐļ ÐēŅ Ðē ОÐĩÐ―ÐūÐŋаŅзÐĩ ÐļÐŧÐļ Ņ ÐēаŅ ŅÐļОÐŋŅÐūОŅ ÐīÐĩŅÐļŅÐļŅа ÐŋÐūÐŧÐūÐēŅŅ ÐģÐūŅОÐūÐ―ÐūÐē, ŅŅÐū ŅÐūÐķÐĩ ŅŅÐūÐļŅ ÐūзÐēŅŅÐļŅŅ â ÐļÐ―ÐūÐģÐīа ÐļОÐĩÐ―Ð―Ðū ŅŅÐū ÐūÐąŅŅŅÐ―ŅÐĩŅ ŅŅКÐūŅÐĩÐ―Ð―ŅŅ ÐŋÐūŅÐĩŅŅ КÐūŅŅÐļ. ÐŅÐļ ÐŋÐūÐīÐģÐūŅÐūÐēКÐĩ К ÐīÐĩÐ―ŅÐļŅÐūОÐĩŅŅÐļÐļ Ð―Ðĩ Ð―ŅÐķÐ―Ðū ÐūŅÐūÐąŅŅ ÐīÐĩÐđŅŅÐēÐļÐđ, Ð―Ðū ÐŋÐūÐŧÐĩÐ·Ð―Ðū ÐēзŅŅŅ Ņ ŅÐūÐąÐūÐđ ŅÐēÐĩÐīÐĩÐ―ÐļŅ Ðū ŅÐūŅŅÐĩ Ðē ŅÐ°Ð·Ð―ŅÐĩ ÐģÐūÐīŅ Ðļ Ðū ÐŋÐĩŅÐĩÐŧÐūОаŅ . ЧÐĩО ŅÐūŅÐ―ÐĩÐĩ ÐļŅŅ ÐūÐīÐ―ŅÐĩ ÐīÐ°Ð―Ð―ŅÐĩ, ŅÐĩО ŅÐūŅÐ―ÐĩÐĩ ÐēŅÐēÐūÐīŅ.
ÐÐĩŅÐĩÐī ÐēÐļзÐļŅÐūО ОÐūÐķÐ―Ðū заŅÐ°Ð―ÐĩÐĩ ŅÐīаŅŅ ÐąÐ°Ð·ÐūÐēŅÐĩ Ð°Ð―Ð°ÐŧÐļзŅ, ÐĩŅÐŧÐļ ÐēаО ŅаК ŅÐīÐūÐąÐ―ÐĩÐĩ, Ð―Ðū ÐŧŅŅŅÐĩ ŅÐūÐģÐŧаŅÐūÐēаŅŅ ŅÐŋÐļŅÐūК Ņ КÐŧÐļÐ―ÐļКÐūÐđ, ŅŅÐūÐąŅ Ð―Ðĩ ÐŋÐĩŅÐĩÐŋÐŧаŅÐļÐēаŅŅ за ÐŧÐļŅÐ―ÐĩÐĩ. ЧаŅŅÐū Ðē ÐąÐ°Ð·Ņ ÐēŅ ÐūÐīŅŅ КаÐŧŅŅÐļÐđ, ŅÐūŅŅÐūŅ, КŅÐĩаŅÐļÐ―ÐļÐ―, ŅÐĩÐŧÐūŅÐ―Ð°Ņ ŅÐūŅŅаŅаза, 25(OH) ÐēÐļŅаОÐļÐ― D, ÐūÐąŅÐļÐđ Ð°Ð―Ð°ÐŧÐļз КŅÐūÐēÐļ Ðļ ÐĒÐĒÐ, а ÐīаÐŧŅÐ―ÐĩÐđŅÐĩÐĩ ŅаŅŅÐļŅÐĩÐ―ÐļÐĩ заÐēÐļŅÐļŅ ÐūŅ ŅÐĩзŅÐŧŅŅаŅа Ðļ ŅÐļОÐŋŅÐūОÐūÐē. ÐŅÐŧÐļ ÐēŅ ОŅÐķŅÐļÐ―Ð° Ðļ ÐĩŅŅŅ ÐŋÐūÐīÐūзŅÐĩÐ―ÐļÐĩ Ð―Ð° ÐīÐĩŅÐļŅÐļŅ ŅÐĩŅŅÐūŅŅÐĩŅÐūÐ―Ð°, Ð°Ð―Ð°ÐŧÐļз ÐūÐąŅŅÐ―Ðū ŅÐīаŅŅ ŅŅŅÐūО. ÐĒаКÐķÐĩ ŅŅÐūÐļŅ ÐŋÐūÐīŅОаŅŅ Ðū ÐŋŅÐūŅÐļÐŧаКŅÐļКÐĩ ÐŋаÐīÐĩÐ―ÐļÐđ: ÐūŅÐēÐĩŅÐĩÐ―ÐļÐĩ ÐīÐūОа, ÐūÐąŅÐēŅ, КÐūÐēŅÐļКÐļ, ÐŋÐūŅŅŅÐ―Ðļ Ðē ÐēÐ°Ð―Ð―ÐūÐđ. ÐŅÐū ÐąŅŅŅŅŅÐĩ ОÐĩŅŅ, КÐūŅÐūŅŅÐĩ ÐīаŅŅ ŅÐĩаÐŧŅÐ―ŅÐđ ÐēКÐŧаÐī Ðē ÐąÐĩзÐūÐŋаŅÐ―ÐūŅŅŅ.
ÐĄÐ°ÐžÐūÐĩ ÐēаÐķÐ―ÐūÐĩ â ÐēÐūŅÐŋŅÐļÐ―ÐļОаŅŅ ÐŋŅÐūŅÐļÐŧаКŅÐļКŅ КаК ÐļÐ―ÐēÐĩŅŅÐļŅÐļŅ Ðē аКŅÐļÐēÐ―ÐūŅŅŅ Ðļ ŅаОÐūŅŅÐūŅŅÐĩÐŧŅÐ―ÐūŅŅŅ, а Ð―Ðĩ КаК âÐŋÐūÐļŅК ÐąÐūÐŧÐĩÐ·Ð―Ðļâ. ÐŅŅÐĩÐūÐŋÐūŅÐūз Ðļ ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―ŅÐĩ Ð―Ð°ŅŅŅÐĩÐ―ÐļŅ Ņ ÐūŅÐūŅÐū ÐŋÐūÐīÐīаŅŅŅŅ КÐūÐ―ŅŅÐūÐŧŅ, ÐĩŅÐŧÐļ ÐļŅ ÐēŅŅÐēÐļŅŅ ÐēÐūÐēŅÐĩОŅ Ðļ ÐīÐĩÐđŅŅÐēÐūÐēаŅŅ ŅÐļŅŅÐĩÐžÐ―Ðū. ÐÐĩÐ―ŅÐļŅÐūОÐĩŅŅÐļŅ Ðļ Ð°Ð―Ð°ÐŧÐļзŅ â ŅŅÐū ÐļÐ―ŅŅŅŅОÐĩÐ―ŅŅ, а ŅÐĩзŅÐŧŅŅаŅÐūО ÐīÐūÐŧÐķÐĩÐ― ŅŅаŅŅ ÐŋÐūÐ―ŅŅÐ―ŅÐđ ÐŋÐŧÐ°Ð―: ŅŅÐū ÐīÐĩÐŧаŅŅ, КаК ŅаŅŅÐū КÐūÐ―ŅŅÐūÐŧÐļŅÐūÐēаŅŅ, КаКÐļÐĩ ÐŋŅÐļÐēŅŅКÐļ ÐļзОÐĩÐ―ÐļŅŅ. ÐŅÐŧÐļ ÐēŅ Ņ ÐūŅÐļŅÐĩ, ОŅ ÐŋÐūОÐūÐķÐĩО ŅÐūÐąŅаŅŅ ОаŅŅŅŅŅ ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļŅ Ðļ ÐŋÐūÐīÐūÐąŅаŅŅ ÐŋŅÐūŅÐļÐŧаКŅÐļКŅ Ņ ŅŅŅŅÐūО ÐēаŅÐĩÐģÐū ÐēÐūзŅаŅŅа, ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―ÐūÐģÐū ŅÐūÐ―Ð° Ðļ ÐūÐąŅаза ÐķÐļÐ·Ð―Ðļ.
ÐÐūŅÐĩОŅ ÐēŅÐąÐļŅаŅŅ Ð―Ð°Ņ?

ÐÐĩŅŅÐūÐ―Ð°ÐŧŅÐ―ŅÐĩ ÐŋŅÐĩÐīÐŧÐūÐķÐĩÐ―ÐļŅ ÐīÐŧŅ ÐēаŅ
ÐĢŅÐŧŅÐģÐļ Ð―Ð°ŅÐĩÐđ КÐŧÐļÐ―ÐļКÐļ
ÐĄŅаŅŅŅ ÐŋŅÐūÐēÐĩŅÐĩÐ―Ð° ÐēŅаŅаОÐļ ÐĄÐĩОÐĩÐđÐ―ÐūÐđ КÐŧÐļÐ―ÐļКÐļ ÂŦÐÐļÐ·Ð―Ņ-ÐÐŋÐūŅаÂŧ
ÐÐīŅÐĩŅ КÐŧÐļÐ―ÐļКÐļ
ÐĄÐą â ÐŅ Ņ 9:00 ÐīÐū 19:00
ÐĄÐą â ÐŅ Ņ 9:00 ÐīÐū 19:00
- ÐÐūООÐĩÐ―ŅаŅÐļÐļ








 Ðģ. ÐКаŅÐĩŅÐļÐ―ÐąŅŅÐģ ŅÐŧ. ÐŪÐŧÐļŅŅа ÐĪŅŅÐļКа, 11
Ðģ. ÐКаŅÐĩŅÐļÐ―ÐąŅŅÐģ ŅÐŧ. ÐŪÐŧÐļŅŅа ÐĪŅŅÐļКа, 11