–Ý–∞–∑–±–µ—Ä—ë–º —Å–∞–º—ã–µ —á–∞—Å—Ç—ã–µ –≤–∏–¥—ã –Ω–∞—Ä—É—à–µ–Ω–∏–π —Ä–∏—Ç–º–∞ –ø–æ –æ—Ç–¥–µ–ª—å–Ω–æ—Å—Ç–∏: –∫–∞–∫ –æ—Ç–ª–∏—á–∏—Ç—å —Ç–∞—Ö–∏–∫–∞—Ä–¥–∏—é –æ—Ç —Ñ–∏–±—Ä–∏–ª–ª—è—Ü–∏–∏ –ø—Ä–µ–¥—Å–µ—Ä–¥–∏–π –∏ —ç–∫—Å—Ç—Ä–∞—Å–∏—Å—Ç–æ–ª, –∫–∞–∫–∏–µ —Å–∏–º–ø—Ç–æ–º—ã —Å—á–∏—Ç–∞—é—Ç—Å—è —Ç—Ä–µ–≤–æ–∂–Ω—ã–º–∏, –∫–∞–∫–∏–µ –æ–±—Å–ª–µ–¥–æ–≤–∞–Ω–∏—è –Ω—É–∂–Ω—ã –≤ –∫–∞–∂–¥–æ–º —Å–ª—É—á–∞–µ –∏ –∫–∞–∫ –æ–±—ã—á–Ω–æ –≤—ã–±–∏—Ä–∞—é—Ç –ª–µ—á–µ–Ω–∏–µ.
–ß—Ç–æ —Ç–∞–∫–æ–µ –∞—Ä–∏—Ç–º–∏—è
Аритмия — это нарушение нормального сердечного ритма, когда сердце бьётся слишком быстро, слишком медленно или с перебоями. В норме сокращения идут в чёткой последовательности: сначала предсердия, затем желудочки. Такая координация нужна, чтобы кровь правильно перемещалась по камерам сердца и дальше по сосудам. При аритмии порядок, частота или регулярность импульсов могут меняться. В результате человек может ничего не чувствовать или, наоборот, сталкиваться с выраженным дискомфортом и рисками для здоровья.
Важно понимать, что «аритмия» — не одна болезнь, а целая группа состояний. У одних людей это эпизодические перебои на фоне стресса или усталости, у других — проявление сердечных заболеваний. Аритмии различаются по месту возникновения, механизму и потенциальной опасности. Некоторые варианты требуют только наблюдения и коррекции образа жизни. Другие нуждаются в медикаментах или аппаратном лечении. Поэтому ключевая задача — определить тип аритмии и её причину.
–ù–∞—Ä—É—à–µ–Ω–∏—è —Ä–∏—Ç–º–∞ –º–æ–≥—É—Ç –≤–æ–∑–Ω–∏–∫–∞—Ç—å –≤ –ª—é–±–æ–º –≤–æ–∑—Ä–∞—Å—Ç–µ. –ú–æ–ª–æ–¥—ã–µ –ø–∞—Ü–∏–µ–Ω—Ç—ã —á–∞—â–µ –æ–±—Ä–∞—â–∞—é—Ç—Å—è –∏–∑-–∑–∞ —É—á–∞—â—ë–Ω–Ω–æ–≥–æ —Å–µ—Ä–¥—Ü–µ–±–∏–µ–Ω–∏—è, —Ç—Ä–µ–≤–æ–≥–∏, —É–ø–æ—Ç—Ä–µ–±–ª–µ–Ω–∏—è –∫–æ—Ñ–µ–∏–Ω–∞ –∏–ª–∏ —ç–Ω–µ—Ä–≥–µ—Ç–∏–∫–æ–≤. –£ –ª—é–¥–µ–π —Å—Ç–∞—Ä—à–µ–≥–æ –≤–æ–∑—Ä–∞—Å—Ç–∞ –∞—Ä–∏—Ç–º–∏–∏ —á–∞—â–µ —Å–≤—è–∑–∞–Ω—ã —Å –≥–∏–ø–µ—Ä—Ç–æ–Ω–∏–µ–π, –∏—à–µ–º–∏—á–µ—Å–∫–æ–π –±–æ–ª–µ–∑–Ω—å—é —Å–µ—Ä–¥—Ü–∞ –∏ –≤–æ–∑—Ä–∞—Å—Ç–Ω—ã–º–∏ –∏–∑–º–µ–Ω–µ–Ω–∏—è–º–∏ –ø—Ä–æ–≤–æ–¥—è—â–µ–π —Å–∏—Å—Ç–µ–º—ã. –ò–Ω–æ–≥–¥–∞ –∞—Ä–∏—Ç–º–∏—è –ø–æ—è–≤–ª—è–µ—Ç—Å—è –ø–æ—Å–ª–µ –∏–Ω—Ñ–µ–∫—Ü–∏–π, –ø—Ä–∏ –Ω–∞—Ä—É—à–µ–Ω–∏—è—Ö —â–∏—Ç–æ–≤–∏–¥–Ω–æ–π –∂–µ–ª–µ–∑—ã –∏–ª–∏ —ç–ª–µ–∫—Ç—Ä–æ–ª–∏—Ç–Ω–æ–≥–æ –±–∞–ª–∞–Ω—Å–∞. –ë—ã–≤–∞–µ—Ç –∏ —Ç–∞–∫, —á—Ç–æ –∞—Ä–∏—Ç–º–∏—è –≤—ã—è–≤–ª—è–µ—Ç—Å—è —Å–ª—É—á–∞–π–Ω–æ –Ω–∞ –≠–ö–ì.
–ù–µ—Å–º–æ—Ç—Ä—è –Ω–∞ —Ä–∞—Å–ø—Ä–æ—Å—Ç—Ä–∞–Ω—ë–Ω–Ω–æ—Å—Ç—å, –∫ –∞—Ä–∏—Ç–º–∏–∏ –≤–∞–∂–Ω–æ –æ—Ç–Ω–æ—Å–∏—Ç—å—Å—è —Å–µ—Ä—å—ë–∑–Ω–æ. –ß–∞—Å—Ç—ã–µ –∏–ª–∏ –¥–ª–∏—Ç–µ–ª—å–Ω—ã–µ —ç–ø–∏–∑–æ–¥—ã –º–æ–≥—É—Ç —Å–Ω–∏–∂–∞—Ç—å –∫–∞—á–µ—Å—Ç–≤–æ –∂–∏–∑–Ω–∏ –∏ —É—Ö—É–¥—à–∞—Ç—å –ø–µ—Ä–µ–Ω–æ—Å–∏–º–æ—Å—Ç—å –Ω–∞–≥—Ä—É–∑–æ–∫. –ù–µ–∫–æ—Ç–æ—Ä—ã–µ –≤–∏–¥—ã —É–≤–µ–ª–∏—á–∏–≤–∞—é—Ç —Ä–∏—Å–∫ —Ç—Ä–æ–º–±–æ–æ–±—Ä–∞–∑–æ–≤–∞–Ω–∏—è –∏ –∏–Ω—Å—É–ª—å—Ç–∞. –î—Ä—É–≥–∏–µ –º–æ–≥—É—Ç –ø—Ä–∏–≤–æ–¥–∏—Ç—å –∫ –æ–±–º–æ—Ä–æ–∫–∞–º –∏ –æ–ø–∞—Å–Ω—ã–º –Ω–∞—Ä—É—à–µ–Ω–∏—è–º –∫—Ä–æ–≤–æ–æ–±—Ä–∞—â–µ–Ω–∏—è. –•–æ—Ä–æ—à–∞—è –Ω–æ–≤–æ—Å—Ç—å –≤ —Ç–æ–º, —á—Ç–æ –ø—Ä–∏ –ø—Ä–∞–≤–∏–ª—å–Ω–æ–π –¥–∏–∞–≥–Ω–æ—Å—Ç–∏–∫–µ –±–æ–ª—å—à–∏–Ω—Å—Ç–≤–æ –∞—Ä–∏—Ç–º–∏–π —É—Å–ø–µ—à–Ω–æ –∫–æ–Ω—Ç—Ä–æ–ª–∏—Ä—É–µ—Ç—Å—è.
–ü—Ä–æ–≤–æ–¥—è—â–∞—è —Å–∏—Å—Ç–µ–º–∞ —Å–µ—Ä–¥—Ü–∞: –∫–∞–∫ –∑–∞–¥–∞—ë—Ç—Å—è —Ä–∏—Ç–º
Сердце сокращается благодаря электрическим импульсам, которые возникают и распространяются по проводящей системе. Главным «водителем ритма» обычно является синоатриальный (SA) узел, расположенный в правом предсердии. Он задаёт частоту и запускает сокращение предсердий. Затем импульс поступает в атриовентрикулярный (AV) узел, где происходит небольшая физиологическая задержка. Эта задержка помогает желудочкам наполниться кровью перед сокращением.
Далее импульс проходит по пучку Гиса и его ножкам к волокнам Пуркинье. Эти структуры быстро распределяют сигнал по миокарду желудочков, обеспечивая синхронное сокращение. Если какой-то участок проводящей системы повреждён или работает нестабильно, могут появляться нарушения частоты и регулярности. В отдельных случаях «резервные» центры могут брать на себя роль водителя ритма. Тогда сердцебиение становится более редким или приобретает иной характер.
В проводящей системе важны не только анатомия, но и свойства клеток. Одни клетки обладают автоматизмом — способностью самостоятельно генерировать импульсы. Другие специализированы на быстром проведении сигнала. На эти процессы влияют гормоны, баланс электролитов, уровень кислорода, лекарства и состояние нервной системы. Поэтому аритмия нередко возникает на стыке факторов, а не из-за одной причины.
Нормальная частота пульса у взрослого в покое обычно находится в диапазоне 60–100 ударов в минуту. У тренированных людей частота может быть ниже, и это не всегда означает болезнь. При лихорадке, боли, стрессе и физической нагрузке пульс закономерно ускоряется. Аритмия отличается тем, что изменение ритма не всегда соответствует ситуации или сопровождается нарушением проведения импульса. Чтобы оценить это точно, часто требуется ЭКГ и дополнительные методы мониторинга.
–í–∏–¥—ã –∞—Ä–∏—Ç–º–∏–π: —Ç–∞—Ö–∏–∞—Ä–∏—Ç–º–∏–∏ –∏ –±—Ä–∞–¥–∏–∞—Ä–∏—Ç–º–∏–∏
–¢–∞—Ö–∏–∞—Ä–∏—Ç–º–∏—è–º–∏ –Ω–∞–∑—ã–≤–∞—é—Ç –Ω–∞—Ä—É—à–µ–Ω–∏—è —Ä–∏—Ç–º–∞, –ø—Ä–∏ –∫–æ—Ç–æ—Ä—ã—Ö —á–∞—Å—Ç–æ—Ç–∞ —Å–µ—Ä–¥–µ—á–Ω—ã—Ö —Å–æ–∫—Ä–∞—â–µ–Ω–∏–π –ø—Ä–µ–≤—ã—à–∞–µ—Ç 100 —É–¥–∞—Ä–æ–≤ –≤ –º–∏–Ω—É—Ç—É –≤ –ø–æ–∫–æ–µ. –û–Ω–∏ –º–æ–≥—É—Ç –≤–æ–∑–Ω–∏–∫–∞—Ç—å –∏–∑-–∑–∞ —É—Å–∏–ª–µ–Ω–∏—è –∞–≤—Ç–æ–º–∞—Ç–∏–∑–º–∞ SA-—É–∑–ª–∞, –ø–æ—è–≤–ª–µ–Ω–∏—è —ç–∫—Ç–æ–ø–∏—á–µ—Å–∫–∏—Ö –æ—á–∞–≥–æ–≤ –∏–ª–∏ –º–µ—Ö–∞–Ω–∏–∑–º–æ–≤ –ø–æ–≤—Ç–æ—Ä–Ω–æ–≥–æ –≤—Ö–æ–¥–∞ –∏–º–ø—É–ª—å—Å–∞. –í –æ–¥–Ω–∏—Ö —Å–ª—É—á–∞—è—Ö —Ç–∞—Ö–∏–∫–∞—Ä–¥–∏—è –æ—â—É—â–∞–µ—Ç—Å—è –∫–∞–∫ —Å–∏–ª—å–Ω–æ–µ —Å–µ—Ä–¥—Ü–µ–±–∏–µ–Ω–∏–µ, –≤ –¥—Ä—É–≥–∏—Ö –º–æ–∂–µ—Ç –ø—Ä–æ—è–≤–ª—è—Ç—å—Å—è —Å–ª–∞–±–æ—Å—Ç—å—é –∏ –Ω–µ—Ö–≤–∞—Ç–∫–æ–π –≤–æ–∑–¥—É—Ö–∞. –ß–µ–º –≤—ã—à–µ —á–∞—Å—Ç–æ—Ç–∞ –∏ —á–µ–º –¥–æ–ª—å—à–µ –¥–ª–∏—Ç—Å—è —ç–ø–∏–∑–æ–¥, —Ç–µ–º –±–æ–ª—å—à–µ –Ω–∞–≥—Ä—É–∑–∫–∞ –Ω–∞ —Å–µ—Ä–¥—Ü–µ. –û–ø–∞—Å–Ω–æ—Å—Ç—å –∑–∞–≤–∏—Å–∏—Ç –æ—Ç –∫–æ–Ω–∫—Ä–µ—Ç–Ω–æ–≥–æ –≤–∏–¥–∞ —Ç–∞—Ö–∏–∞—Ä–∏—Ç–º–∏–∏ –∏ —Å–æ—Å—Ç–æ—è–Ω–∏—è –º–∏–æ–∫–∞—Ä–¥–∞.
Брадиаритмии — это состояния, при которых частота сердечных сокращений ниже 60 ударов в минуту. Они возникают при снижении автоматизма SA-узла, при смене водителя ритма или при блокадах проведения. У некоторых людей редкий пульс не вызывает симптомов и не требует лечения. Однако при выраженной брадикардии могут появляться головокружение, слабость и обмороки. Особенно важно оценить ситуацию, если эпизоды появляются внезапно или сопровождаются падением давления.
Отдельную группу составляют нарушения регулярности — когда пульс становится «неровным». Это могут быть единичные экстрасистолы, эпизоды мерцательной аритмии или другие формы нерегулярного ритма. Внешне человек ощущает «толчки», «замирание», «перевороты» в груди. Иногда нерегулярность видна только на ЭКГ, а субъективных ощущений нет. В диагностике важны не только жалобы, но и документирование самого ритма.
–î–ª—è –ø–∞—Ü–∏–µ–Ω—Ç–∞ –ø–æ–ª–µ–∑–Ω–æ –ø–æ–Ω–∏–º–∞—Ç—å –ø—Ä–æ—Å—Ç—É—é —Å—Ö–µ–º—É –ø–µ—Ä–≤–∏—á–Ω–æ–π –æ—Ä–∏–µ–Ω—Ç–∏—Ä–æ–≤–∫–∏ –ø–æ –ø—É–ª—å—Å—É. –û–Ω–∞ –Ω–µ –∑–∞–º–µ–Ω—è–µ—Ç –æ–±—Å–ª–µ–¥–æ–≤–∞–Ω–∏–µ, –Ω–æ –ø–æ–º–æ–≥–∞–µ—Ç –≤–æ–≤—Ä–µ–º—è –æ–±—Ä–∞—Ç–∏—Ç—å—Å—è –∑–∞ –ø–æ–º–æ—â—å—é. –û–±—ã—á–Ω–æ –æ—Ü–µ–Ω–∏–≤–∞—é—Ç —á–∞—Å—Ç–æ—Ç—É –∏ —Ä–µ–≥—É–ª—è—Ä–Ω–æ—Å—Ç—å, –∞ —Ç–∞–∫–∂–µ —Å–≤—è–∑—å —Å–∏–º–ø—Ç–æ–º–æ–≤ —Å –Ω–∞–≥—Ä—É–∑–∫–æ–π, —Å—Ç—Ä–µ—Å—Å–æ–º –∏ —Å–Ω–æ–º. –ü—Ä–∏ —ç—Ç–æ–º –∏–∑–º–µ—Ä–µ–Ω–∏–µ –ø—É–ª—å—Å–∞ –¥–æ–ª–∂–Ω–æ –±—ã—Ç—å —Å–ø–æ–∫–æ–π–Ω—ã–º, –±–µ–∑ —Å–ø–µ—à–∫–∏, –ª—É—á—à–µ –≤ –ø–æ–ª–æ–∂–µ–Ω–∏–∏ —Å–∏–¥—è. –ï—Å–ª–∏ –µ—Å—Ç—å —Å–æ–º–Ω–µ–Ω–∏—è, –ø—Ä–∞–≤–∏–ª—å–Ω–µ–µ –∑–∞—Ñ–∏–∫—Å–∏—Ä–æ–≤–∞—Ç—å —ç–ø–∏–∑–æ–¥ —Å –ø–æ–º–æ—â—å—é –≠–ö–ì –∏–ª–∏ —Ö–æ–ª—Ç–µ—Ä–æ–≤—Å–∫–æ–≥–æ –º–æ–Ω–∏—Ç–æ—Ä–∏—Ä–æ–≤–∞–Ω–∏—è.

–ü—Ä–∏—á–∏–Ω—ã –∞—Ä–∏—Ç–º–∏–∏: –æ—Ç –æ–±—Ä–∞–∑–∞ –∂–∏–∑–Ω–∏ –¥–æ –±–æ–ª–µ–∑–Ω–µ–π
–ü—Ä–∏—á–∏–Ω—ã –∞—Ä–∏—Ç–º–∏–∏ —É—Å–ª–æ–≤–Ω–æ –¥–µ–ª—è—Ç –Ω–∞ —Å–µ—Ä–¥–µ—á–Ω—ã–µ –∏ –≤–Ω–µ—Å–µ—Ä–¥–µ—á–Ω—ã–µ. –ö —Å–µ—Ä–¥–µ—á–Ω—ã–º –æ—Ç–Ω–æ—Å—è—Ç—Å—è –∏—à–µ–º–∏—á–µ—Å–∫–∞—è –±–æ–ª–µ–∑–Ω—å, –ø–æ—Å–ª–µ–¥—Å—Ç–≤–∏—è –∏–Ω—Ñ–∞—Ä–∫—Ç–∞, –º–∏–æ–∫–∞—Ä–¥–∏—Ç—ã, –ø–æ—Ä–æ–∫–∏ –∫–ª–∞–ø–∞–Ω–æ–≤, –∫–∞—Ä–¥–∏–æ–º–∏–æ–ø–∞—Ç–∏–∏ –∏ –≥–∏–ø–µ—Ä—Ç–æ–Ω–∏—è. –≠—Ç–∏ —Å–æ—Å—Ç–æ—è–Ω–∏—è –º–µ–Ω—è—é—Ç —Å—Ç—Ä—É–∫—Ç—É—Ä—É –º–∏–æ–∫–∞—Ä–¥–∞ –∏ –ø—Ä–æ–≤–æ–¥—è—â–µ–π —Å–∏—Å—Ç–µ–º—ã, —Å–æ–∑–¥–∞–≤–∞—è —É—Å–ª–æ–≤–∏—è –¥–ª—è –Ω–µ–ø—Ä–∞–≤–∏–ª—å–Ω–æ–≥–æ –ø—Ä–æ–≤–µ–¥–µ–Ω–∏—è –∏–º–ø—É–ª—å—Å–∞. –í–Ω–µ—Å–µ—Ä–¥–µ—á–Ω—ã–µ –ø—Ä–∏—á–∏–Ω—ã –≤–∫–ª—é—á–∞—é—Ç –Ω–∞—Ä—É—à–µ–Ω–∏—è —Ñ—É–Ω–∫—Ü–∏–∏ —â–∏—Ç–æ–≤–∏–¥–Ω–æ–π –∂–µ–ª–µ–∑—ã, –∞–Ω–µ–º–∏—é, –¥–µ—Ñ–∏—Ü–∏—Ç –∏–ª–∏ –∏–∑–±—ã—Ç–æ–∫ —ç–ª–µ–∫—Ç—Ä–æ–ª–∏—Ç–æ–≤ –∏ —Ö—Ä–æ–Ω–∏—á–µ—Å–∫–∏–π —Å—Ç—Ä–µ—Å—Å. –ò–Ω–æ–≥–¥–∞ –∞—Ä–∏—Ç–º–∏—è —Å—Ç–∞–Ω–æ–≤–∏—Ç—Å—è –ø–µ—Ä–≤—ã–º —Å–∏–≥–Ω–∞–ª–æ–º –æ —Å–∫—Ä—ã—Ç–æ–π –ø—Ä–æ–±–ª–µ–º–µ, –∫–æ—Ç–æ—Ä—É—é —Ä–∞–Ω—å—à–µ –Ω–µ –¥–∏–∞–≥–Ω–æ—Å—Ç–∏—Ä–æ–≤–∞–ª–∏.
На ритм сильно влияет нервная система. Усиление симпатической активности может приводить к синусовой тахикардии и ощущению «сердце выскакивает». Повышенный тонус парасимпатической системы способен вызывать эпизоды брадикардии, особенно ночью или у тренированных людей. У некоторых пациентов есть выраженная чувствительность к кофеину, алкоголю или недосыпу. Бывает, что эпизоды учащения ритма возникают после переедания или на фоне гастроэзофагеального рефлюкса. Это не означает, что проблема «в желудке», но связь с триггерами стоит учитывать.
Лекарства тоже могут быть причиной или фактором риска. Некоторые препараты замедляют проводимость и снижают частоту, другие способны провоцировать тахикардии или электролитные нарушения. Опасно самостоятельно отменять или, наоборот, начинать приём лекарств «от сердца» без врача. Отдельного внимания требуют добавки и стимуляторы, особенно если в составе есть кофеиноподобные вещества. Если аритмия возникла после изменения терапии, важно сообщить об этом специалисту.
–ö —á–∞—Å—Ç—ã–º –ø—Ä–æ–≤–æ—Ü–∏—Ä—É—é—â–∏–º —Ñ–∞–∫—Ç–æ—Ä–∞–º –æ—Ç–Ω–æ—Å—è—Ç—Å—è:
• стресс, тревога, панические атаки
• недосып и переутомление
• избыток кофеина, энергетиков, алкоголя
• обезвоживание и нарушения электролитов
• неконтролируемый приём некоторых лекарств
–ù–∞—Å–∫–æ–ª—å–∫–æ –æ–ø–∞—Å–Ω–∞ –∞—Ä–∏—Ç–º–∏—è –∏ —á–µ–º –æ–Ω–∞ –≥—Ä–æ–∑–∏—Ç
–û–ø–∞—Å–Ω–æ—Å—Ç—å –∞—Ä–∏—Ç–º–∏–∏ –æ–ø—Ä–µ–¥–µ–ª—è–µ—Ç—Å—è —Ç–µ–º, –∫–∞–∫ –æ–Ω–∞ –≤–ª–∏—è–µ—Ç –Ω–∞ –∫—Ä–æ–≤–æ–æ–±—Ä–∞—â–µ–Ω–∏–µ –∏ –∫–∞–∫–∏–µ –æ—Å–ª–æ–∂–Ω–µ–Ω–∏—è –º–æ–∂–µ—Ç –≤—ã–∑–≤–∞—Ç—å. –ï—Å–ª–∏ —Å–µ—Ä–¥—Ü–µ —Å–æ–∫—Ä–∞—â–∞–µ—Ç—Å—è —Å–ª–∏—à–∫–æ–º –±—ã—Å—Ç—Ä–æ, –æ–Ω–æ –Ω–µ —É—Å–ø–µ–≤–∞–µ—Ç —ç—Ñ—Ñ–µ–∫—Ç–∏–≤–Ω–æ –Ω–∞–ø–æ–ª–Ω—è—Ç—å—Å—è –∫—Ä–æ–≤—å—é. –≠—Ç–æ —Å–Ω–∏–∂–∞–µ—Ç —É–¥–∞—Ä–Ω—ã–π –æ–±—ä—ë–º –∏ –º–æ–∂–µ—Ç –≤—ã–∑—ã–≤–∞—Ç—å —Å–ª–∞–±–æ—Å—Ç—å, –æ–¥—ã—à–∫—É, –≥–æ–ª–æ–≤–æ–∫—Ä—É–∂–µ–Ω–∏–µ. –ü—Ä–∏ —Å–ª–∏—à–∫–æ–º —Ä–µ–¥–∫–æ–º —Ä–∏—Ç–º–µ –º–æ–∑–≥ –∏ –æ—Ä–≥–∞–Ω—ã —Ç–æ–∂–µ –ø–æ–ª—É—á–∞—é—Ç –º–µ–Ω—å—à–µ –∫—Ä–æ–≤–∏, —á—Ç–æ –ø—Ä–æ—è–≤–ª—è–µ—Ç—Å—è –ø—Ä–µ–¥–æ–±–º–æ—Ä–æ—á–Ω—ã–º–∏ —Å–æ—Å—Ç–æ—è–Ω–∏—è–º–∏. –ù–µ—Ä–µ–≥—É–ª—è—Ä–Ω—ã–π —Ä–∏—Ç–º –º–æ–∂–µ—Ç –ø—Ä–∏–≤–æ–¥–∏—Ç—å –∫ –æ—â—É—â–µ–Ω–∏—é –Ω–µ—Å—Ç–∞–±–∏–ª—å–Ω–æ—Å—Ç–∏ –∏ —Å–Ω–∏–∂–µ–Ω–∏—é –ø–µ—Ä–µ–Ω–æ—Å–∏–º–æ—Å—Ç–∏ –Ω–∞–≥—Ä—É–∑–æ–∫.
–û—Ç–¥–µ–ª—å–Ω–æ –≤—ã–¥–µ–ª—è—é—Ç –∞—Ä–∏—Ç–º–∏–∏, –∫–æ—Ç–æ—Ä—ã–µ –ø–æ–≤—ã—à–∞—é—Ç —Ä–∏—Å–∫ —Ç—Ä–æ–º–±–æ–æ–±—Ä–∞–∑–æ–≤–∞–Ω–∏—è. –ù–∞–∏–±–æ–ª–µ–µ –∏–∑–≤–µ—Å—Ç–Ω—ã–π –ø—Ä–∏–º–µ—Ä ‚Äî —Ñ–∏–±—Ä–∏–ª–ª—è—Ü–∏—è –ø—Ä–µ–¥—Å–µ—Ä–¥–∏–π, –ø—Ä–∏ –∫–æ—Ç–æ—Ä–æ–π –∫—Ä–æ–≤—å –º–æ–∂–µ—Ç –∑–∞—Å—Ç–∞–∏–≤–∞—Ç—å—Å—è –≤ –ø—Ä–µ–¥—Å–µ—Ä–¥–∏—è—Ö –∏ —Ñ–æ—Ä–º–∏—Ä–æ–≤–∞—Ç—å —Ç—Ä–æ–º–±—ã. –¢–∞–∫–∏–µ —Ç—Ä–æ–º–±—ã —Å–ø–æ—Å–æ–±–Ω—ã –ø–æ–ø–∞—Å—Ç—å –≤ —Å–æ—Å—É–¥—ã –º–æ–∑–≥–∞ –∏ –≤—ã–∑–≤–∞—Ç—å –∏–Ω—Å—É–ª—å—Ç. –ü–æ—ç—Ç–æ–º—É –ø—Ä–∏ –Ω–µ–∫–æ—Ç–æ—Ä—ã—Ö –≤–∏–¥–∞—Ö –∞—Ä–∏—Ç–º–∏–∏ –≤—Ä–∞—á –æ—Ü–µ–Ω–∏–≤–∞–µ—Ç –Ω–µ–æ–±—Ö–æ–¥–∏–º–æ—Å—Ç—å –∞–Ω—Ç–∏–∫–æ–∞–≥—É–ª—è–Ω—Ç–Ω–æ–π —Ç–µ—Ä–∞–ø–∏–∏. –Ý–µ—à–µ–Ω–∏–µ –∑–∞–≤–∏—Å–∏—Ç –æ—Ç –≤–æ–∑—Ä–∞—Å—Ç–∞, —Å–æ–ø—É—Ç—Å—Ç–≤—É—é—â–∏—Ö –±–æ–ª–µ–∑–Ω–µ–π –∏ —Ñ–∞–∫—Ç–æ—Ä–æ–≤ —Ä–∏—Å–∫–∞, –∞ –Ω–µ —Ç–æ–ª—å–∫–æ –æ—Ç —Å—É–±—ä–µ–∫—Ç–∏–≤–Ω—ã—Ö –æ—â—É—â–µ–Ω–∏–π.
Есть аритмии, которые могут быть опасны из-за риска внезапной потери сознания. Это, например, выраженные блокады проведения или некоторые желудочковые тахикардии. Обморок на фоне аритмии — серьёзный симптом, требующий срочного обследования. Также тревожными признаками считаются боль в груди, резкая одышка и выраженное падение давления. При таких симптомах нельзя ждать, что «само пройдёт».
При этом важно помнить, что многие аритмии доброкачественные. Единичные экстрасистолы у здорового человека часто не несут угрозы и требуют только наблюдения и снижения триггеров. Нередко пациентам помогает нормализация сна, ограничение стимуляторов и работа со стрессом. Главная задача — не гадать, а определить конкретный тип нарушения ритма. Это позволяет понять прогноз и выбрать правильную тактику.
–°–∏–º–ø—Ç–æ–º—ã –∞—Ä–∏—Ç–º–∏–∏: –∫–∞–∫ –æ–Ω–∞ –æ—â—É—â–∞–µ—Ç—Å—è
Симптомы аритмии очень разнообразны. Кто-то чувствует перебои и «замирания» сердца, а кто-то отмечает учащённое сердцебиение без перебоев. Нередко пациенты описывают толчки в груди, «вибрацию» или ощущение, что сердце «переворачивается». У некоторых появляются слабость, потливость, дрожь, ощущение нехватки воздуха. Иногда симптомы усиливаются при физической нагрузке или, наоборот, появляются в покое и ночью.
–°–ª–æ–∂–Ω–æ—Å—Ç—å –≤ —Ç–æ–º, —á—Ç–æ –≤—ã—Ä–∞–∂–µ–Ω–Ω–æ—Å—Ç—å –æ—â—É—â–µ–Ω–∏–π –Ω–µ –≤—Å–µ–≥–¥–∞ —Å–æ–≤–ø–∞–¥–∞–µ—Ç —Å —Å–µ—Ä—å—ë–∑–Ω–æ—Å—Ç—å—é –∞—Ä–∏—Ç–º–∏–∏. –ë—ã–≤–∞–µ—Ç, —á—Ç–æ –æ–ø–∞—Å–Ω–æ–µ –Ω–∞—Ä—É—à–µ–Ω–∏–µ —Ä–∏—Ç–º–∞ –ø—Ä–æ—Ç–µ–∫–∞–µ—Ç –ø–æ—á—Ç–∏ –±–µ—Å—Å–∏–º–ø—Ç–æ–º–Ω–æ –∏ –≤—ã—è–≤–ª—è–µ—Ç—Å—è –Ω–∞ –≠–ö–ì. –ò –Ω–∞–æ–±–æ—Ä–æ—Ç, –ø—Ä–∏ —Ç—Ä–µ–≤–æ–∂–Ω—ã—Ö —Å–æ—Å—Ç–æ—è–Ω–∏—è—Ö —á–µ–ª–æ–≤–µ–∫ –º–æ–∂–µ—Ç —è—Ä–∫–æ –æ—â—É—â–∞—Ç—å –¥–∞–∂–µ –Ω–µ–±–æ–ª—å—à–∏–µ –∫–æ–ª–µ–±–∞–Ω–∏—è —á–∞—Å—Ç–æ—Ç—ã. –ü–æ—ç—Ç–æ–º—É –≤—Ä–∞—á –æ—Ä–∏–µ–Ω—Ç–∏—Ä—É–µ—Ç—Å—è –Ω–µ —Ç–æ–ª—å–∫–æ –Ω–∞ –∂–∞–ª–æ–±—ã, –Ω–æ –∏ –Ω–∞ –æ–±—ä–µ–∫—Ç–∏–≤–Ω—ã–µ –¥–∞–Ω–Ω—ã–µ –æ–±—Å–ª–µ–¥–æ–≤–∞–Ω–∏–π. –û—Å–æ–±–µ–Ω–Ω–æ –≤–∞–∂–Ω–∞ —Ñ–∏–∫—Å–∞—Ü–∏—è —ç–ø–∏–∑–æ–¥–∞ –≤ –º–æ–º–µ–Ω—Ç —Å–∏–º–ø—Ç–æ–º–æ–≤.
Часто пациентов беспокоит связь аритмии с внешними обстоятельствами. Например, эпизоды могут возникать после кофе, при недосыпе, в период эмоциональных нагрузок, на фоне простуды или повышения температуры. При этом даже «провоцируемая» аритмия может требовать лечения, если она повторяется или длится долго. Полезно вести краткие записи: время приступа, длительность, что предшествовало, какой был пульс, чем закончился эпизод. Это облегчает диагностику.
–ù–∞–∏–±–æ–ª–µ–µ —Ä–∞—Å–ø—Ä–æ—Å—Ç—Ä–∞–Ω—ë–Ω–Ω—ã–µ –∂–∞–ª–æ–±—ã –ø—Ä–∏ –∞—Ä–∏—Ç–º–∏–∏:
• перебои, пропуски, «замирание» сердца
• учащённое сердцебиение или внезапные приступы тахикардии
• слабость, снижение работоспособности
• головокружение, потемнение в глазах, обмороки
• одышка, дискомфорт или тяжесть в груди

–ö–æ–≥–¥–∞ –Ω—É–∂–Ω–æ —Å—Ä–æ—á–Ω–æ –æ–±—Ä–∞—â–∞—Ç—å—Å—è –∑–∞ –ø–æ–º–æ—â—å—é
Есть ситуации, когда при подозрении на аритмию нужна немедленная оценка врачом. Это касается симптомов, которые могут указывать на нарушение кровообращения или ишемию. Важно не пытаться «перетерпеть» выраженное ухудшение самочувствия и не заниматься самолечением. Чем быстрее будет выполнена ЭКГ и оценены показатели, тем безопаснее для пациента. Даже если в итоге причина окажется неопасной, проверка в острый момент оправдана.
–û—Å–æ–±–µ–Ω–Ω–æ –Ω–∞—Å—Ç–æ—Ä–æ–∂–∏—Ç—å –¥–æ–ª–∂–Ω—ã –ø—Ä–∏—Å—Ç—É–ø—ã, –∫–æ—Ç–æ—Ä—ã–µ —Å–æ–ø—Ä–æ–≤–æ–∂–¥–∞—é—Ç—Å—è –±–æ–ª—å—é –≤ –≥—Ä—É–¥–∏, —Å–∏–ª—å–Ω–æ–π –æ–¥—ã—à–∫–æ–π –∏–ª–∏ –æ–±–º–æ—Ä–æ–∫–æ–º. –û–ø–∞—Å–Ω—ã–º –ø—Ä–∏–∑–Ω–∞–∫–æ–º —Ç–∞–∫–∂–µ —è–≤–ª—è–µ—Ç—Å—è —Ä–µ–∑–∫–æ–µ –ø–∞–¥–µ–Ω–∏–µ –¥–∞–≤–ª–µ–Ω–∏—è, —Ö–æ–ª–æ–¥–Ω—ã–π –ø–æ—Ç, –≤—ã—Ä–∞–∂–µ–Ω–Ω–∞—è —Å–ª–∞–±–æ—Å—Ç—å, —Å–ø—É—Ç–∞–Ω–Ω–æ—Å—Ç—å —Å–æ–∑–Ω–∞–Ω–∏—è. –ï—Å–ª–∏ —Å–µ—Ä–¥—Ü–µ–±–∏–µ–Ω–∏–µ –æ—á–µ–Ω—å —á–∞—Å—Ç–æ–µ –∏ –Ω–µ –ø—Ä–æ—Ö–æ–¥–∏—Ç, —ç—Ç–æ —Ç–æ–∂–µ –ø–æ–≤–æ–¥ –¥–ª—è —Å—Ä–æ—á–Ω–æ–≥–æ –æ–±—Ä–∞—â–µ–Ω–∏—è. –£ –ª—é–¥–µ–π —Å —É–∂–µ –∏–∑–≤–µ—Å—Ç–Ω—ã–º–∏ —Å–µ—Ä–¥–µ—á–Ω—ã–º–∏ –∑–∞–±–æ–ª–µ–≤–∞–Ω–∏—è–º–∏ –ø–æ—Ä–æ–≥ –Ω–∞—Å—Ç–æ—Ä–æ–∂–µ–Ω–Ω–æ—Å—Ç–∏ –¥–æ–ª–∂–µ–Ω –±—ã—Ç—å –Ω–∏–∂–µ. –ü—Ä–∏ –±–µ—Ä–µ–º–µ–Ω–Ω–æ—Å—Ç–∏ –∏ —É –ø–æ–∂–∏–ª—ã—Ö –ø–∞—Ü–∏–µ–Ω—Ç–æ–≤ –ª—É—á—à–µ –Ω–µ –æ—Ç–∫–ª–∞–¥—ã–≤–∞—Ç—å –∫–æ–Ω—Å—É–ª—å—Ç–∞—Ü–∏—é.
–ó–∞—è–≤–∫–∞ –ø—Ä–∏–Ω—è—Ç–∞

–¢–∞–∫–∂–µ –≤–∞–∂–Ω—ã —Å–∏—Ç—É–∞—Ü–∏–∏, –∫–æ–≥–¥–∞ –∞—Ä–∏—Ç–º–∏—è –≤–æ–∑–Ω–∏–∫–∞–µ—Ç –≤–ø–µ—Ä–≤—ã–µ –∏ –∫–∞–∂–µ—Ç—Å—è –Ω–µ–æ–±—ã—á–Ω–æ–π. –ï—Å–ª–∏ —Ä–∞–Ω—å—à–µ –ø–µ—Ä–µ–±–æ–µ–≤ –Ω–µ –±—ã–ª–æ, –∞ —Ç–µ–ø–µ—Ä—å –æ–Ω–∏ —Å—Ç–∞–ª–∏ —Ä–µ–≥—É–ª—è—Ä–Ω—ã–º–∏ –∏–ª–∏ —É—Å–∏–ª–∏–≤–∞—é—Ç—Å—è, —ç—Ç–æ —Ç—Ä–µ–±—É–µ—Ç –¥–∏–∞–≥–Ω–æ—Å—Ç–∏–∫–∏. –ï—Å–ª–∏ —ç–ø–∏–∑–æ–¥—ã –ø–æ–≤—Ç–æ—Ä—è—é—Ç—Å—è –Ω–µ—Å–∫–æ–ª—å–∫–æ —Ä–∞–∑ –≤ –Ω–µ–¥–µ–ª—é –∏–ª–∏ –¥–ª—è—Ç—Å—è —á–∞—Å–∞–º–∏, –Ω—É–∂–µ–Ω –ø–ª–∞–Ω –æ–±—Å–ª–µ–¥–æ–≤–∞–Ω–∏—è. –î–∞–∂–µ –ø—Ä–∏ –æ—Ç—Å—É—Ç—Å—Ç–≤–∏–∏ –±–æ–ª–∏ –∏ –æ–±–º–æ—Ä–æ–∫–æ–≤ —á–∞—Å—Ç–∞—è –∞—Ä–∏—Ç–º–∏—è –º–æ–∂–µ—Ç –ø—Ä–∏–≤–æ–¥–∏—Ç—å –∫ —É—Ö—É–¥—à–µ–Ω–∏—é —Ñ—É–Ω–∫—Ü–∏–∏ —Å–µ—Ä–¥—Ü–∞ —Å–æ –≤—Ä–µ–º–µ–Ω–µ–º. –í—Ä–∞—á –ø–æ–º–æ–∂–µ—Ç –æ–ø—Ä–µ–¥–µ–ª–∏—Ç—å, –∫–∞–∫–∏–µ –∞–Ω–∞–ª–∏–∑—ã –∏ –∏—Å—Å–ª–µ–¥–æ–≤–∞–Ω–∏—è –Ω—É–∂–Ω—ã –≤ –≤–∞—à–µ–º —Å–ª—É—á–∞–µ.
–û–±—Ä–∞—Ç–∏—Ç—å—Å—è –∑–∞ –Ω–µ–æ—Ç–ª–æ–∂–Ω–æ–π –ø–æ–º–æ—â—å—é —Å—Ç–æ–∏—Ç, –µ—Å–ª–∏ –µ—Å—Ç—å:
• обморок или предобморочное состояние
• боль, сдавление или жжение в груди
• выраженная одышка, чувство удушья
• пульс очень частый или очень редкий с ухудшением самочувствия
• внезапная слабость, холодный пот, падение давления
–î–∏–∞–≥–Ω–æ—Å—Ç–∏–∫–∞: –∫–∞–∫ –ø–æ–¥—Ç–≤–µ—Ä–∂–¥–∞—é—Ç –∞—Ä–∏—Ç–º–∏—é
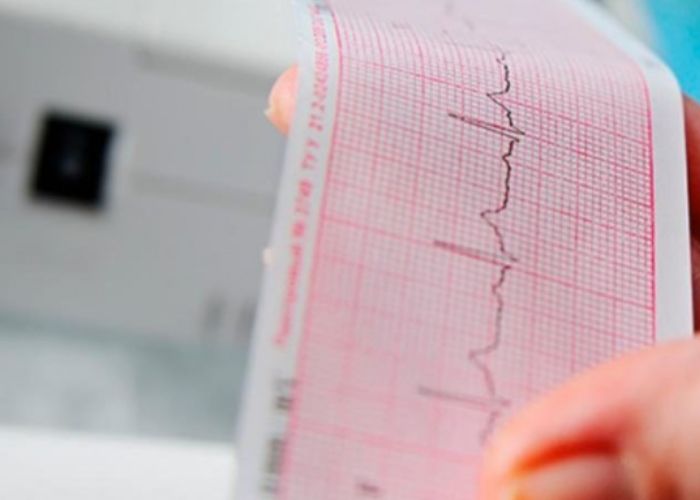
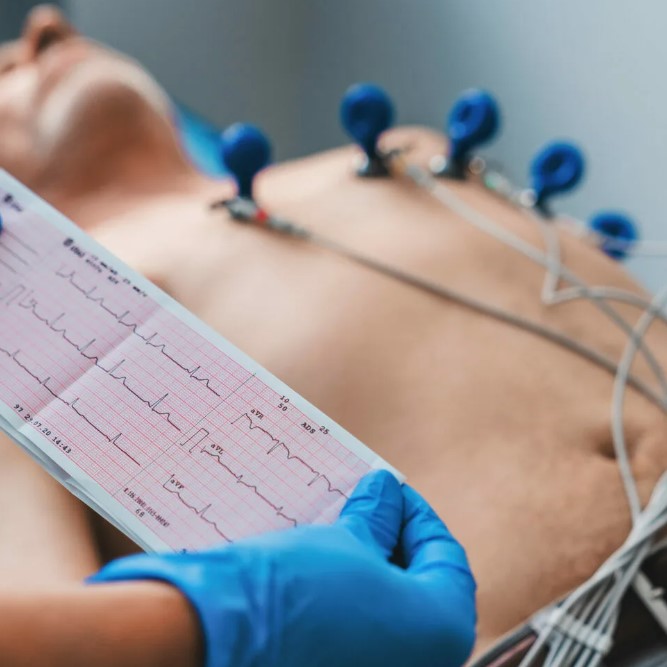
Первое и базовое исследование — электрокардиограмма. ЭКГ показывает, откуда исходят импульсы, как они проводятся и есть ли нарушения ритма на момент записи. Но если приступы редкие, стандартная ЭКГ может быть нормальной. В таких ситуациях назначают суточное или многосуточное мониторирование — холтер. Оно фиксирует ритм в обычной жизни, включая сон, нагрузку и эмоциональные события.
–í–∞–∂–Ω–æ–π —á–∞—Å—Ç—å—é –¥–∏–∞–≥–Ω–æ—Å—Ç–∏–∫–∏ —è–≤–ª—è–µ—Ç—Å—è –æ—Ü–µ–Ω–∫–∞ —Å—Ç—Ä—É–∫—Ç—É—Ä—ã —Å–µ—Ä–¥—Ü–∞. –î–ª—è —ç—Ç–æ–≥–æ –ø—Ä–∏–º–µ–Ω—è—é—Ç —ç—Ö–æ–∫–∞—Ä–¥–∏–æ–≥—Ä–∞—Ñ–∏—é (–£–ó–ò —Å–µ—Ä–¥—Ü–∞), –∫–æ—Ç–æ—Ä–∞—è –ø–æ–º–æ–≥–∞–µ—Ç –≤—ã—è–≤–∏—Ç—å –ø–æ—Ä–æ–∫–∏ –∫–ª–∞–ø–∞–Ω–æ–≤, –∏–∑–º–µ–Ω–µ–Ω–∏—è –∫–∞–º–µ—Ä, –ø—Ä–∏–∑–Ω–∞–∫–∏ –ø–µ—Ä–µ–≥—Ä—É–∑–∫–∏ –∏ —Å–Ω–∏–∂–µ–Ω–∏–µ —Å–æ–∫—Ä–∞—Ç–∏–º–æ—Å—Ç–∏. –ß–∞—Å—Ç–æ –¥–æ–ø–æ–ª–Ω–∏—Ç–µ–ª—å–Ω–æ –Ω–∞–∑–Ω–∞—á–∞—é—Ç –∞–Ω–∞–ª–∏–∑—ã –∫—Ä–æ–≤–∏, —á—Ç–æ–±—ã –∏—Å–∫–ª—é—á–∏—Ç—å –∞–Ω–µ–º–∏—é, –≤–æ—Å–ø–∞–ª–µ–Ω–∏–µ, –Ω–∞—Ä—É—à–µ–Ω–∏—è —ç–ª–µ–∫—Ç—Ä–æ–ª–∏—Ç–æ–≤ –∏ –ø—Ä–æ–±–ª–µ–º—ã —â–∏—Ç–æ–≤–∏–¥–Ω–æ–π –∂–µ–ª–µ–∑—ã. –ü—Ä–∏ –ø–æ–¥–æ–∑—Ä–µ–Ω–∏–∏ –Ω–∞ –∏—à–µ–º–∏—á–µ—Å–∫—É—é –±–æ–ª–µ–∑–Ω—å –º–æ–∂–µ—Ç –ø–æ—Ç—Ä–µ–±–æ–≤–∞—Ç—å—Å—è –Ω–∞–≥—Ä—É–∑–æ—á–Ω–æ–µ —Ç–µ—Å—Ç–∏—Ä–æ–≤–∞–Ω–∏–µ –∏–ª–∏ –¥—Ä—É–≥–∏–µ –º–µ—Ç–æ–¥—ã –æ—Ü–µ–Ω–∫–∏ –∫—Ä–æ–≤–æ—Å–Ω–∞–±–∂–µ–Ω–∏—è –º–∏–æ–∫–∞—Ä–¥–∞. –î–∏–∞–≥–Ω–æ—Å—Ç–∏–∫–∞ –ø–æ–¥–±–∏—Ä–∞–µ—Ç—Å—è –∏–Ω–¥–∏–≤–∏–¥—É–∞–ª—å–Ω–æ, –∏—Å—Ö–æ–¥—è –∏–∑ —Å–∏–º–ø—Ç–æ–º–æ–≤ –∏ —Ñ–∞–∫—Ç–æ—Ä–æ–≤ —Ä–∏—Å–∫–∞.
–í –∏–Ω—Ç–µ—Ä–ø—Ä–µ—Ç–∞—Ü–∏–∏ –≠–ö–ì –æ–±—Ä–∞—â–∞—é—Ç –≤–Ω–∏–º–∞–Ω–∏–µ –Ω–∞ –∑—É–±—Ü—ã P, –∫–æ–º–ø–ª–µ–∫—Å—ã QRS –∏ –∏–Ω—Ç–µ—Ä–≤–∞–ª—ã. –ù–∞–ª–∏—á–∏–µ –∏ —Ñ–æ—Ä–º–∞ –∑—É–±—Ü–∞ P –ø–æ–º–æ–≥–∞—é—Ç –ø–æ–Ω—è—Ç—å, —Å–≤—è–∑–∞–Ω –ª–∏ —Ä–∏—Ç–º —Å –Ω–æ—Ä–º–∞–ª—å–Ω—ã–º –≤–æ–¥–∏—Ç–µ–ª–µ–º –∏–ª–∏ –µ—Å—Ç—å —ç–∫—Ç–æ–ø–∏—á–µ—Å–∫–∏–π –∏—Å—Ç–æ—á–Ω–∏–∫. –®–∏—Ä–∏–Ω–∞ –∫–æ–º–ø–ª–µ–∫—Å–∞ QRS –¥–∞—ë—Ç –∏–Ω—Ñ–æ—Ä–º–∞—Ü–∏—é –æ —Ç–æ–º, –∫–∞–∫ –∏–º–ø—É–ª—å—Å –ø—Ä–æ—Ö–æ–¥–∏—Ç –ø–æ –∂–µ–ª—É–¥–æ—á–∫–∞–º. –ò–Ω—Ç–µ—Ä–≤–∞–ª—ã –∏ —Ä–µ–≥—É–ª—è—Ä–Ω–æ—Å—Ç—å –ø–æ–º–æ–≥–∞—é—Ç –∑–∞–ø–æ–¥–æ–∑—Ä–∏—Ç—å –±–ª–æ–∫–∞–¥—ã –∏–ª–∏ –Ω–∞—Ä—É—à–µ–Ω–∏—è –ø—Ä–æ–≤–µ–¥–µ–Ω–∏—è. –î–ª—è –ø–∞—Ü–∏–µ–Ω—Ç–∞ –≤–∞–∂–Ω–æ –æ–¥–Ω–æ: —Å–∞–º–æ—Å—Ç–æ—è—Ç–µ–ª—å–Ω–∞—è —Ä–∞—Å—à–∏—Ñ—Ä–æ–≤–∫–∞ —á–∞—Å—Ç–æ –ø—Ä–∏–≤–æ–¥–∏—Ç –∫ –æ—à–∏–±–∫–∞–º, –ø–æ—ç—Ç–æ–º—É –ª—É—á—à–µ –æ–±—Å—É–∂–¥–∞—Ç—å —Ä–µ–∑—É–ª—å—Ç–∞—Ç—ã —Å –≤—Ä–∞—á–æ–º.
–ò–Ω–æ–≥–¥–∞ –¥–ª—è —É—Ç–æ—á–Ω–µ–Ω–∏—è –¥–∏–∞–≥–Ω–æ–∑–∞ –Ω—É–∂–Ω—ã:
• холтеровское мониторирование на 24–72 часа или дольше
• эхокардиография (УЗИ сердца)
• анализы на электролиты, гормоны щитовидной железы, маркеры анемии
• нагрузочные тесты по показаниям
• консультации смежных специалистов при сопутствующих состояниях
–õ–µ—á–µ–Ω–∏–µ: –æ–±—â–∏–µ –ø—Ä–∏–Ω—Ü–∏–ø—ã –∏ —Ü–µ–ª–∏
Лечение аритмии начинается с определения её типа и причины. Устранение провоцирующих факторов иногда уже заметно уменьшает симптомы. Врач оценивает, нужно ли лечить сам ритм, защищать пациента от осложнений или делать и то и другое. Например, при некоторых тахиаритмиях важно контролировать частоту, а при фибрилляции предсердий — дополнительно оценить риск тромбообразования. При блокадах и выраженной брадикардии может обсуждаться аппаратное лечение.
–ú–µ–¥–∏–∫–∞–º–µ–Ω—Ç–æ–∑–Ω–∞—è —Ç–µ—Ä–∞–ø–∏—è –ø–æ–¥–±–∏—Ä–∞–µ—Ç—Å—è –∏–Ω–¥–∏–≤–∏–¥—É–∞–ª—å–Ω–æ. –≠—Ç–æ –º–æ–≥—É—Ç –±—ã—Ç—å –ø—Ä–µ–ø–∞—Ä–∞—Ç—ã, –∑–∞–º–µ–¥–ª—è—é—â–∏–µ —á–∞—Å—Ç–æ—Ç—É, —Å—Ä–µ–¥—Å—Ç–≤–∞ –¥–ª—è –≤–æ—Å—Å—Ç–∞–Ω–æ–≤–ª–µ–Ω–∏—è –∏ –ø–æ–¥–¥–µ—Ä–∂–∞–Ω–∏—è —Ä–∏—Ç–º–∞, –ª–µ–∫–∞—Ä—Å—Ç–≤–∞, –≤–ª–∏—è—é—â–∏–µ –Ω–∞ –ø—Ä–æ–≤–æ–¥–∏–º–æ—Å—Ç—å. –ò–Ω–æ–≥–¥–∞ —Ç—Ä–µ–±—É–µ—Ç—Å—è –∫–æ—Ä—Ä–µ–∫—Ü–∏—è –¥–∞–≤–ª–µ–Ω–∏—è, –ª–µ—á–µ–Ω–∏–µ –∏—à–µ–º–∏—á–µ—Å–∫–æ–π –±–æ–ª–µ–∑–Ω–∏ –∏–ª–∏ –≤–æ—Å–ø–∞–ª–∏—Ç–µ–ª—å–Ω—ã—Ö –ø—Ä–æ—Ü–µ—Å—Å–æ–≤. –í —Ä—è–¥–µ —Å–ª—É—á–∞–µ–≤ –Ω–∞–∑–Ω–∞—á–∞—é—Ç –∞–Ω—Ç–∏–∫–æ–∞–≥—É–ª—è–Ω—Ç—ã –¥–ª—è –ø—Ä–æ—Ñ–∏–ª–∞–∫—Ç–∏–∫–∏ –∏–Ω—Å—É–ª—å—Ç–∞. –°–∞–º–æ—Å—Ç–æ—è—Ç–µ–ª—å–Ω—ã–π –ø–æ–¥–±–æ—Ä –∞–Ω—Ç–∏–∞—Ä–∏—Ç–º–∏—á–µ—Å–∫–∏—Ö –ø—Ä–µ–ø–∞—Ä–∞—Ç–æ–≤ –æ–ø–∞—Å–µ–Ω, –ø–æ—Ç–æ–º—É —á—Ç–æ –æ–Ω–∏ –∏–º–µ—é—Ç –ø—Ä–æ—Ç–∏–≤–æ–ø–æ–∫–∞–∑–∞–Ω–∏—è –∏ –º–æ–≥—É—Ç –≤–ª–∏—è—Ç—å –Ω–∞ –¥—Ä—É–≥–∏–µ –≤–∏–¥—ã —Ä–∏—Ç–º–∞.
Если лекарства недостаточно эффективны или аритмия имеет определённый механизм, рассматривают инвазивные методы. Одним из наиболее распространённых является катетерная аблация — воздействие на участок ткани, который запускает неправильные импульсы или поддерживает круговое проведение. При выраженных нарушениях проводимости и симптомной брадикардии может потребоваться установка кардиостимулятора. В отдельных ситуациях применяют имплантируемые устройства для профилактики опасных желудочковых аритмий.
–¶–µ–ª—å –ª–µ—á–µ–Ω–∏—è ‚Äî –Ω–µ —Ç–æ–ª—å–∫–æ —É–±—Ä–∞—Ç—å –Ω–µ–ø—Ä–∏—è—Ç–Ω—ã–µ –æ—â—É—â–µ–Ω–∏—è, –Ω–æ –∏ —Å–Ω–∏–∑–∏—Ç—å —Ä–∏—Å–∫–∏. –î–ª—è –æ–¥–Ω–∏—Ö –ø–∞—Ü–∏–µ–Ω—Ç–æ–≤ –≤–∞–∂–Ω–æ –ø—Ä–µ–¥–æ—Ç–≤—Ä–∞—Ç–∏—Ç—å –∏–Ω—Å—É–ª—å—Ç, –¥–ª—è –¥—Ä—É–≥–∏—Ö ‚Äî –∏–∑–±–µ–∂–∞—Ç—å –æ–±–º–æ—Ä–æ–∫–æ–≤ –∏ —Ç—Ä–∞–≤–º, –¥–ª—è —Ç—Ä–µ—Ç—å–∏—Ö ‚Äî —É–ª—É—á—à–∏—Ç—å –ø–µ—Ä–µ–Ω–æ—Å–∏–º–æ—Å—Ç—å –Ω–∞–≥—Ä—É–∑–æ–∫. –Ý–µ—à–µ–Ω–∏–µ –≤—Å–µ–≥–¥–∞ –ø—Ä–∏–Ω–∏–º–∞–µ—Ç—Å—è —Å —É—á—ë—Ç–æ–º –≤–æ–∑—Ä–∞—Å—Ç–∞, —Å–æ–ø—É—Ç—Å—Ç–≤—É—é—â–∏—Ö –∑–∞–±–æ–ª–µ–≤–∞–Ω–∏–π, —á–∞—Å—Ç–æ—Ç—ã —ç–ø–∏–∑–æ–¥–æ–≤ –∏ –¥–∞–Ω–Ω—ã—Ö –æ–±—Å–ª–µ–¥–æ–≤–∞–Ω–∏–π. –•–æ—Ä–æ—à–æ, –∫–æ–≥–¥–∞ –ª–µ—á–µ–Ω–∏–µ —Å–æ–ø—Ä–æ–≤–æ–∂–¥–∞–µ—Ç—Å—è –ø–æ–Ω—è—Ç–Ω—ã–º –ø–ª–∞–Ω–æ–º: —á—Ç–æ –¥–µ–ª–∞—Ç—å –ø—Ä–∏ –ø—Ä–∏—Å—Ç—É–ø–µ, –∫–∞–∫ –∫–æ–Ω—Ç—Ä–æ–ª–∏—Ä–æ–≤–∞—Ç—å —Å–æ—Å—Ç–æ—è–Ω–∏–µ –∏ –∫–æ–≥–¥–∞ –ø—Ä–∏—Ö–æ–¥–∏—Ç—å –Ω–∞ –ø–æ–≤—Ç–æ—Ä–Ω—É—é –æ—Ü–µ–Ω–∫—É.
–û–±—Ä–∞–∑ –∂–∏–∑–Ω–∏ –∏ –ø—Ä–æ—Ñ–∏–ª–∞–∫—Ç–∏–∫–∞: —á—Ç–æ –ø–æ–º–æ–≥–∞–µ—Ç —Ä–∏—Ç–º—É
–ö–æ—Ä—Ä–µ–∫—Ü–∏—è –æ–±—Ä–∞–∑–∞ –∂–∏–∑–Ω–∏ ‚Äî –≤–∞–∂–Ω–∞—è —á–∞—Å—Ç—å –∫–æ–Ω—Ç—Ä–æ–ª—è –∞—Ä–∏—Ç–º–∏–π, –¥–∞–∂–µ –µ—Å–ª–∏ —Ç—Ä–µ–±—É–µ—Ç—Å—è –º–µ–¥–∏–∫–∞–º–µ–Ω—Ç–æ–∑–Ω–æ–µ –ª–µ—á–µ–Ω–∏–µ. –°–æ–Ω, —Å—Ç—Ä–µ—Å—Å, —Å—Ç–∏–º—É–ª—è—Ç–æ—Ä—ã –∏ —É—Ä–æ–≤–µ–Ω—å —Ñ–∏–∑–∏—á–µ—Å–∫–æ–π –∞–∫—Ç–∏–≤–Ω–æ—Å—Ç–∏ —Å—É—â–µ—Å—Ç–≤–µ–Ω–Ω–æ –≤–ª–∏—è—é—Ç –Ω–∞ —Å–µ—Ä–¥–µ—á–Ω—ã–π —Ä–∏—Ç–º. –ü–æ–ª–µ–∑–Ω–æ –≤—ã—Å—Ç—Ä–æ–∏—Ç—å —Å—Ç–∞–±–∏–ª—å–Ω—ã–π —Ä–µ–∂–∏–º —Å–Ω–∞ –∏ –±–æ–¥—Ä—Å—Ç–≤–æ–≤–∞–Ω–∏—è, –æ—Å–æ–±–µ–Ω–Ω–æ –µ—Å–ª–∏ –ø—Ä–∏—Å—Ç—É–ø—ã –≤–æ–∑–Ω–∏–∫–∞—é—Ç –Ω–æ—á—å—é –∏–ª–∏ –ø–æ—Å–ª–µ –ø–µ—Ä–µ–≥—Ä—É–∑–æ–∫. –Ý–µ–≥—É–ª—è—Ä–Ω–∞—è —É–º–µ—Ä–µ–Ω–Ω–∞—è —Ñ–∏–∑–∏—á–µ—Å–∫–∞—è –∞–∫—Ç–∏–≤–Ω–æ—Å—Ç—å —á–∞—Å—Ç–æ —É–ª—É—á—à–∞–µ—Ç —Ä–∞–±–æ—Ç—É —Å–µ—Ä–¥–µ—á–Ω–æ-—Å–æ—Å—É–¥–∏—Å—Ç–æ–π —Å–∏—Å—Ç–µ–º—ã –∏ —Å–Ω–∏–∂–∞–µ—Ç —á–∞—Å—Ç–æ—Ç—É —ç–ø–∏–∑–æ–¥–æ–≤, –Ω–æ –µ—ë –æ–±—ä—ë–º –¥–æ–ª–∂–µ–Ω –±—ã—Ç—å —Å–æ–≥–ª–∞—Å–æ–≤–∞–Ω —Å –≤—Ä–∞—á–æ–º –ø—Ä–∏ –Ω–∞–ª–∏—á–∏–∏ —Å–µ—Ä–¥–µ—á–Ω—ã—Ö –∑–∞–±–æ–ª–µ–≤–∞–Ω–∏–π.
–ü–∏—Ç–∞–Ω–∏–µ –≤–ª–∏—è–µ—Ç –Ω–∞ –±–∞–ª–∞–Ω—Å —ç–ª–µ–∫—Ç—Ä–æ–ª–∏—Ç–æ–≤ –∏ –Ω–∞–≥—Ä—É–∑–∫—É –Ω–∞ —Å–µ—Ä–¥–µ—á–Ω–æ-—Å–æ—Å—É–¥–∏—Å—Ç—É—é —Å–∏—Å—Ç–µ–º—É. –ò–∑–±—ã—Ç–æ–∫ —Å–æ–ª–∏ –º–æ–∂–µ—Ç —É—Ö—É–¥—à–∞—Ç—å –∫–æ–Ω—Ç—Ä–æ–ª—å –¥–∞–≤–ª–µ–Ω–∏—è, –∞ –æ–±–µ–∑–≤–æ–∂–∏–≤–∞–Ω–∏–µ –ø—Ä–æ–≤–æ—Ü–∏—Ä—É–µ—Ç –Ω–∞—Ä—É—à–µ–Ω–∏—è —Ä–∏—Ç–º–∞. –ê–ª–∫–æ–≥–æ–ª—å –∏ —ç–Ω–µ—Ä–≥–µ—Ç–∏–∫–∏ —É —á–∞—Å—Ç–∏ –ª—é–¥–µ–π –≤—ã—Å—Ç—É–ø–∞—é—Ç –ø—Ä—è–º—ã–º–∏ —Ç—Ä–∏–≥–≥–µ—Ä–∞–º–∏. –ï—Å–ª–∏ –≤—ã –∑–∞–º–µ—á–∞–µ—Ç–µ —Å–≤—è–∑—å –ø—Ä–∏—Å—Ç—É–ø–æ–≤ —Å –∫–æ–Ω–∫—Ä–µ—Ç–Ω—ã–º–∏ –ø—Ä–æ–¥—É–∫—Ç–∞–º–∏ –∏–ª–∏ –Ω–∞–ø–∏—Ç–∫–∞–º–∏, –∏–º–µ–µ—Ç —Å–º—ã—Å–ª –æ–≥—Ä–∞–Ω–∏—á–∏—Ç—å –∏—Ö –∏ –æ–±—Å—É–¥–∏—Ç—å –Ω–∞–±–ª—é–¥–µ–Ω–∏—è —Å –≤—Ä–∞—á–æ–º. –≠—Ç–æ –Ω–µ –∑–∞–º–µ–Ω—è–µ—Ç –¥–∏–∞–≥–Ω–æ—Å—Ç–∏–∫—É, –Ω–æ –ø–æ–º–æ–≥–∞–µ—Ç —Å–Ω–∏–∂–∞—Ç—å —á–∞—Å—Ç–æ—Ç—É —Å–∏–º–ø—Ç–æ–º–æ–≤.
Стресс — частая причина обращения из-за сердцебиения. При хроническом напряжении усиливается симпатическая активация, что может провоцировать синусовую тахикардию и ощущение перебоев. Здесь работают простые, но регулярные меры: дыхательные практики, снижение перегрузок, психотерапия при тревожных расстройствах. Иногда полезно научиться различать «сердечное» и «тревожное» сердцебиение вместе со специалистом. Это снижает страх и помогает лучше контролировать приступы.
–ü—Ä–∞–∫—Ç–∏—á–µ—Å–∫–∏–µ –ø—Ä–∏–≤—ã—á–∫–∏, –∫–æ—Ç–æ—Ä—ã–µ —á–∞—Å—Ç–æ –ø–æ–º–æ–≥–∞—é—Ç:
• стабильный сон 7–9 часов и одинаковое время подъёма
• ограничение кофеина, энергетиков и алкоголя при чувствительности
• достаточное питьё, особенно в жару и при нагрузках
• умеренная регулярная активность без перегрузок
• контроль давления, веса и хронических заболеваний
–ñ–∏–∑–Ω—å —Å –∞—Ä–∏—Ç–º–∏–µ–π: –Ω–∞–±–ª—é–¥–µ–Ω–∏–µ –∏ –∫–æ–Ω—Ç—Ä–æ–ª—å
–ï—Å–ª–∏ –∞—Ä–∏—Ç–º–∏—è —É–∂–µ –¥–∏–∞–≥–Ω–æ—Å—Ç–∏—Ä–æ–≤–∞–Ω–∞, –≤–∞–∂–Ω–æ –≤—ã—Å—Ç—Ä–æ–∏—Ç—å –ø–æ–Ω—è—Ç–Ω—É—é —Å–∏—Å—Ç–µ–º—É –Ω–∞–±–ª—é–¥–µ–Ω–∏—è. –í—Ä–∞—á –æ–±—ã—á–Ω–æ –æ–ø—Ä–µ–¥–µ–ª—è–µ—Ç, –∫–∞–∫ —á–∞—Å—Ç–æ –Ω—É–∂–Ω—ã –∫–æ–Ω—Ç—Ä–æ–ª—å–Ω—ã–µ –≤–∏–∑–∏—Ç—ã, –≠–ö–ì –∏ –∞–Ω–∞–ª–∏–∑—ã. –ü—Ä–∏ –Ω–µ–∫–æ—Ç–æ—Ä—ã—Ö —Å–æ—Å—Ç–æ—è–Ω–∏—è—Ö —Ç—Ä–µ–±—É–µ—Ç—Å—è —Ä–µ–≥—É–ª—è—Ä–Ω–∞—è –æ—Ü–µ–Ω–∫–∞ —ç—Ñ—Ñ–µ–∫—Ç–∏–≤–Ω–æ—Å—Ç–∏ —Ç–µ—Ä–∞–ø–∏–∏ –∏ –±–µ–∑–æ–ø–∞—Å–Ω–æ—Å—Ç–∏ –ø—Ä–µ–ø–∞—Ä–∞—Ç–æ–≤. –ü–æ–ª–µ–∑–Ω–æ –∑–Ω–∞—Ç—å —Å–≤–æ–∏ —Ü–µ–ª–µ–≤—ã–µ –ø–æ–∫–∞–∑–∞—Ç–µ–ª–∏: –¥–æ–ø—É—Å—Ç–∏–º—É—é —á–∞—Å—Ç–æ—Ç—É –ø—É–ª—å—Å–∞ –≤ –ø–æ–∫–æ–µ –∏ –ø—Ä–∏ –Ω–∞–≥—Ä—É–∑–∫–µ, –∑–Ω–∞—á–µ–Ω–∏—è –¥–∞–≤–ª–µ–Ω–∏—è, –ø—Ä–∏–∑–Ω–∞–∫–∏, –ø—Ä–∏ –∫–æ—Ç–æ—Ä—ã—Ö –Ω—É–∂–Ω–æ –æ–±—Ä–∞—â–∞—Ç—å—Å—è —Ä–∞–Ω—å—à–µ. –¢–∞–∫–æ–π –ø–æ–¥—Ö–æ–¥ —Å–Ω–∏–∂–∞–µ—Ç —Ç—Ä–µ–≤–æ–≥—É –∏ –ø–æ–º–æ–≥–∞–µ—Ç –≤–æ–≤—Ä–µ–º—è –∫–æ—Ä—Ä–µ–∫—Ç–∏—Ä–æ–≤–∞—Ç—å –ª–µ—á–µ–Ω–∏–µ.
–ü–∞—Ü–∏–µ–Ω—Ç–∞–º —á–∞—Å—Ç–æ –ø–æ–º–æ–≥–∞–µ—Ç –¥–æ–º–∞—à–Ω–∏–π –∫–æ–Ω—Ç—Ä–æ–ª—å –ø—É–ª—å—Å–∞ –∏ –¥–∞–≤–ª–µ–Ω–∏—è. –≠—Ç–æ –æ—Å–æ–±–µ–Ω–Ω–æ –∞–∫—Ç—É–∞–ª—å–Ω–æ –ø—Ä–∏ –ø—Ä–∏—ë–º–µ –ª–µ–∫–∞—Ä—Å—Ç–≤, –≤–ª–∏—è—é—â–∏—Ö –Ω–∞ —á–∞—Å—Ç–æ—Ç—É –∏ –ø—Ä–æ–≤–æ–¥–∏–º–æ—Å—Ç—å. –°–æ–≤—Ä–µ–º–µ–Ω–Ω—ã–µ —É—Å—Ç—Ä–æ–π—Å—Ç–≤–∞ –∏ –ø—Ä–∏–ª–æ–∂–µ–Ω–∏—è –º–æ–≥—É—Ç —Ñ–∏–∫—Å–∏—Ä–æ–≤–∞—Ç—å —ç–ø–∏–∑–æ–¥—ã –Ω–µ—Ä–µ–≥—É–ª—è—Ä–Ω–æ–≥–æ —Ä–∏—Ç–º–∞, –Ω–æ –∏—Ö –¥–∞–Ω–Ω—ã–µ –Ω–µ –∑–∞–º–µ–Ω—è—é—Ç –º–µ–¥–∏—Ü–∏–Ω—Å–∫—É—é –¥–∏–∞–≥–Ω–æ—Å—Ç–∏–∫—É. –ü—Ä–∏ –ø–æ—è–≤–ª–µ–Ω–∏–∏ —Å–∏–º–ø—Ç–æ–º–æ–≤ –ª—É—á—à–µ –∑–∞–ø–∏—Å–∞—Ç—å –≤—Ä–µ–º—è, –¥–ª–∏—Ç–µ–ª—å–Ω–æ—Å—Ç—å, –ø—É–ª—å—Å –∏ –æ–±—Å—Ç–æ—è—Ç–µ–ª—å—Å—Ç–≤–∞. –ï—Å–ª–∏ –µ—Å—Ç—å –≤–æ–∑–º–æ–∂–Ω–æ—Å—Ç—å, —Å—Ç–æ–∏—Ç —Å–¥–µ–ª–∞—Ç—å –≠–ö–ì –≤ –ø–µ—Ä–∏–æ–¥ –ø—Ä–∏—Å—Ç—É–ø–∞ –∏–ª–∏ –æ–±—Å—É–¥–∏—Ç—å –¥–ª–∏—Ç–µ–ª—å–Ω–æ–µ –º–æ–Ω–∏—Ç–æ—Ä–∏—Ä–æ–≤–∞–Ω–∏–µ.
Важный аспект — безопасность при приступах. Если появляется сильное головокружение, лучше сесть или лечь, обеспечить доступ воздуха и не пытаться продолжать нагрузку. Не стоит самостоятельно принимать «чужие» препараты или увеличивать дозы без назначения. Если симптомы выраженные или необычные, правильнее обратиться за медицинской помощью и зафиксировать ритм. В дальнейшем врач может объяснить индивидуальный алгоритм действий при приступе.
Людям с установленными устройствами — кардиостимулятором или другим имплантом — требуется особый режим наблюдения. Обычно это плановые проверки работы устройства и оценка параметров. Также важно сообщать врачу о любых новых лекарствах и процедурах. При правильном контроле большинство пациентов ведут активную жизнь, работают и занимаются умеренным спортом. Ключевое условие — системность и отсутствие самовольных изменений в терапии.

–ß–∞—Å—Ç—ã–µ –≤–æ–ø—Ä–æ—Å—ã –ø–∞—Ü–∏–µ–Ω—Ç–æ–≤
Многие спрашивают, может ли аритмия пройти сама. Некоторые эпизоды действительно бывают разовыми, например, на фоне стресса, лихорадки или обезвоживания. Но повторяющиеся приступы требуют оценки, чтобы не пропустить заболевания сердца или обменные нарушения. Даже если симптомы исчезли, врач может рекомендовать обследование, особенно при наличии факторов риска. Само по себе «стало лучше» не всегда означает, что проблема решена.
–ï—â—ë –æ–¥–∏–Ω —á–∞—Å—Ç—ã–π –≤–æ–ø—Ä–æ—Å ‚Äî –≤—Å–µ–≥–¥–∞ –ª–∏ –Ω—É–∂–Ω–æ –ø–∏—Ç—å –ª–µ–∫–∞—Ä—Å—Ç–≤–∞. –û—Ç–≤–µ—Ç –∑–∞–≤–∏—Å–∏—Ç –æ—Ç —Ç–∏–ø–∞ –∞—Ä–∏—Ç–º–∏–∏, —á–∞—Å—Ç–æ—Ç—ã —ç–ø–∏–∑–æ–¥–æ–≤ –∏ —Ä–∏—Å–∫–æ–≤ –æ—Å–ª–æ–∂–Ω–µ–Ω–∏–π. –í –Ω–µ–∫–æ—Ç–æ—Ä—ã—Ö —Å–ª—É—á–∞—è—Ö –¥–æ—Å—Ç–∞—Ç–æ—á–Ω–æ –Ω–∞–±–ª—é–¥–µ–Ω–∏—è –∏ –∏–∑–º–µ–Ω–µ–Ω–∏—è –æ–±—Ä–∞–∑–∞ –∂–∏–∑–Ω–∏, –≤ –¥—Ä—É–≥–∏—Ö ‚Äî –º–µ–¥–∏–∫–∞–º–µ–Ω—Ç—ã –Ω–µ–æ–±—Ö–æ–¥–∏–º—ã –¥–ª—è –∫–æ–Ω—Ç—Ä–æ–ª—è —á–∞—Å—Ç–æ—Ç—ã, —Ä–∏—Ç–º–∞ –∏–ª–∏ –ø—Ä–æ—Ñ–∏–ª–∞–∫—Ç–∏–∫–∏ –∏–Ω—Å—É–ª—å—Ç–∞. –¢–∞–∫–∂–µ –±—ã–≤–∞–µ—Ç, —á—Ç–æ –ª–µ–∫–∞—Ä—Å—Ç–≤–æ —Ç—Ä–µ–±—É–µ—Ç—Å—è –≤—Ä–µ–º–µ–Ω–Ω–æ, –Ω–∞–ø—Ä–∏–º–µ—Ä, –Ω–∞ –ø–µ—Ä–∏–æ–¥ –ª–µ—á–µ–Ω–∏—è –æ—Å–Ω–æ–≤–Ω–æ–≥–æ –∑–∞–±–æ–ª–µ–≤–∞–Ω–∏—è. –Ý–µ—à–µ–Ω–∏–µ –ø—Ä–∏–Ω–∏–º–∞–µ—Ç—Å—è –∏–Ω–¥–∏–≤–∏–¥—É–∞–ª—å–Ω–æ –∏ –ø–µ—Ä–µ—Å–º–∞—Ç—Ä–∏–≤–∞–µ—Ç—Å—è –ø–æ –º–µ—Ä–µ –∏–∑–º–µ–Ω–µ–Ω–∏—è —Å–æ—Å—Ç–æ—è–Ω–∏—è.
Пациентов волнует, можно ли заниматься спортом. При многих доброкачественных аритмиях умеренная активность полезна и даже рекомендована. Но при опасных или симптомных нарушениях ритма программу нагрузок подбирают после обследования. Иногда нужны ограничения до стабилизации состояния, а затем постепенное расширение активности. Важно не ориентироваться на советы «в целом», а получить персональные рекомендации.
Также часто спрашивают, можно ли «поймать» аритмию на ЭКГ, если приступы редкие. Для этого существуют холтер и другие варианты мониторинга, которые увеличивают шанс зафиксировать эпизод. Иногда используют длительные регистраторы, если симптомы возникают раз в несколько недель. Чем точнее зафиксирован ритм во время жалоб, тем проще подобрать лечение. Поэтому при повторяющихся симптомах лучше заранее обсудить с врачом стратегию фиксации приступов.
–ü–æ—á–µ–º—É –≤—ã–±–∏—Ä–∞—é—Ç –Ω–∞—Å?

–ü–µ—Ä—Å–æ–Ω–∞–ª—å–Ω—ã–µ –ø—Ä–µ–¥–ª–æ–∂–µ–Ω–∏—è –¥–ª—è –≤–∞—Å
–£—Å–ª—É–≥–∏ –Ω–∞—à–µ–π –∫–ª–∏–Ω–∏–∫–∏

Статья проверена врачами Семейной клиники «Жизнь-Опора»
–ê–¥—Ä–µ—Å –∫–ª–∏–Ω–∏–∫–∏
Сб – Вс с 9:00 до 19:00
Сб – Вс с 9:00 до 19:00
- –ö–æ–º–º–µ–Ω—Ç–∞—Ä–∏–∏








 –≥. –ï–∫–∞—Ç–µ—Ä–∏–Ω–±—É—Ä–≥ —É–ª. –Æ–ª–∏—É—Å–∞ –§—É—á–∏–∫–∞, 11
–≥. –ï–∫–∞—Ç–µ—Ä–∏–Ω–±—É—Ä–≥ —É–ª. –Æ–ª–∏—É—Å–∞ –§—É—á–∏–∫–∞, 11