ą©ąĄą╣ąĮą░čÅ ą╝ąĄąČą┐ąŠąĘą▓ąŠąĮą║ąŠą▓ą░čÅ ą│čĆčŗąČą░ ą╝ąŠąČąĄčé ą┐čĆąŠčÅą▓ą╗čÅčéčīčüčÅ ą▒ąŠą╗čīčÄ, čüą║ąŠą▓ą░ąĮąĮąŠčüčéčīčÄ ąĖ ąŠčéą┤ą░č湥ą╣ ą▓ čĆčāą║čā, ąĮąŠ ą▓ ą▒ąŠą╗čīčłąĖąĮčüčéą▓ąĄ čüą╗čāčćą░ąĄą▓ ą┐ąŠą┤ą┤ą░čæčéčüčÅ ą║ąŠąĮčüąĄčĆą▓ą░čéąĖą▓ąĮąŠą╝čā ą╗ąĄč湥ąĮąĖčÄ.
ą¤ąŠč湥ą╝čā ąŠ čłąĄą╣ąĮąŠą╣ ą│čĆčŗąČąĄ ą▓ą░ąČąĮąŠ ąĘąĮą░čéčī
ą©ąĄą╣ąĮą░čÅ ą╝ąĄąČą┐ąŠąĘą▓ąŠąĮą║ąŠą▓ą░čÅ ą│čĆčŗąČą░ ŌĆö čŹč鹊 čüąŠčüč鹊čÅąĮąĖąĄ, ą┐čĆąĖ ą║ąŠč鹊čĆąŠą╝ čéą║ą░ąĮčī ą┤ąĖčüą║ą░ ą▓čŗčģąŠą┤ąĖčé ąĘą░ ą┐čĆąĄą┤ąĄą╗čŗ čüą▓ąŠąĄą│ąŠ ąĮąŠčĆą╝ą░ą╗čīąĮąŠą│ąŠ ą┐ąŠą╗ąŠąČąĄąĮąĖčÅ ąĖ ąĮą░čćąĖąĮą░ąĄčé čĆą░ąĘą┤čĆą░ąČą░čéčī ąŠą║čĆčāąČą░čÄčēąĖąĄ čüčéčĆčāą║čéčāčĆčŗ. ą¦ą░čēąĄ ą▓čüąĄą│ąŠ ąŠąĮą░ ą┐čĆąŠčÅą▓ą╗čÅąĄčéčüčÅ ą▒ąŠą╗čīčÄ ą▓ čłąĄąĄ, ąŠą│čĆą░ąĮąĖč湥ąĮąĖąĄą╝ ą┤ą▓ąĖąČąĄąĮąĖą╣ ąĖ ąĮąĄą┐čĆąĖčÅčéąĮčŗą╝ąĖ ąŠčēčāčēąĄąĮąĖčÅą╝ąĖ ą▓ ą┐ą╗ąĄčćą░čģ ąĖą╗ąĖ čĆčāą║ą░čģ. ąśąĮąŠą│ą┤ą░ čüąĖą╝ą┐č鹊ą╝čŗ čĆą░ąĘą▓ąĖą▓ą░čÄčéčüčÅ ą┐ąŠčüč鹥ą┐ąĄąĮąĮąŠ ąĖ ą┤ąŠą╗ą│ąŠ ą▓ąŠčüą┐čĆąĖąĮąĖą╝ą░čÄčéčüčÅ ą║ą░ą║ ┬½ąŠą▒čŗčćąĮą░čÅ čāčüčéą░ą╗ąŠčüčéčī┬╗ ąĖą╗ąĖ ┬½ąĘą░č鹥ą║ą╗ą░ čłąĄčÅ┬╗. ąÆą░ąČąĮąŠ ą┐ąŠąĮąĖą╝ą░čéčī, čćč鹊 čłąĄą╣ąĮčŗą╣ ąŠčéą┤ąĄą╗ čüą▓čÅąĘą░ąĮ ąĮąĄ č鹊ą╗čīą║ąŠ čü ą╝čŗčłčåą░ą╝ąĖ, ąĮąŠ ąĖ čü ąĮąĄčĆą▓ą░ą╝ąĖ, ą║ąŠč鹊čĆčŗąĄ ąĖą┤čāčé ą║ čĆčāą║ą░ą╝ ąĖ ą│ąŠą╗ąŠą▓ąĄ. ą¤ąŠčŹč鹊ą╝čā ąĖą│ąĮąŠčĆąĖčĆąŠą▓ą░ąĮąĖąĄ ą┐čĆąĖąĘąĮą░ą║ąŠą▓ ą╝ąŠąČąĄčé ą┐čĆąĖą▓ąŠą┤ąĖčéčī ą║ čāčüąĖą╗ąĄąĮąĖčÄ ąČą░ą╗ąŠą▒ ąĖ čüąĮąĖąČąĄąĮąĖčÄ ą║ą░č湥čüčéą▓ą░ ąČąĖąĘąĮąĖ.
ą©ąĄą╣ąĮčŗą╣ ąŠčéą┤ąĄą╗ ą┐ąŠąĘą▓ąŠąĮąŠčćąĮąĖą║ą░ ą┐ąŠą┤ą▓ąĖąČąĮčŗą╣ ąĖ ąĄąČąĄą┤ąĮąĄą▓ąĮąŠ ąĖčüą┐čŗčéčŗą▓ą░ąĄčé ąĮą░ą│čĆčāąĘą║čā ąĖąĘ-ąĘą░ ąĮą░ą║ą╗ąŠąĮąŠą▓ ą│ąŠą╗ąŠą▓čŗ, čĆą░ą▒ąŠčéčŗ ąĘą░ ą║ąŠą╝ą┐čīčÄč鹥čĆąŠą╝ ąĖ ą┤ą╗ąĖč鹥ą╗čīąĮčŗčģ čüčéą░čéąĖčćąĮčŗčģ ą┐ąŠąĘ. ąöą░ąČąĄ ą┐čĆąĖ ąŠčéčüčāčéčüčéą▓ąĖąĖ čéčÅąČčæą╗ąŠą│ąŠ čäąĖąĘąĖč湥čüą║ąŠą│ąŠ čéčĆčāą┤ą░ ąĘą┤ąĄčüčī ą╝ąŠąČąĄčé č乊čĆą╝ąĖčĆąŠą▓ą░čéčīčüčÅ ą┐ąĄčĆąĄąĮą░ą┐čĆčÅąČąĄąĮąĖąĄ ą╝čŗčłčå ąĖ čāčģčāą┤čłąĄąĮąĖąĄ ą┐ąĖčéą░ąĮąĖčÅ čéą║ą░ąĮąĄą╣. ąØą░ čŹč鹊ą╝ č乊ąĮąĄ ą┤ąĖčüą║ąĖ čüčéą░ąĮąŠą▓čÅčéčüčÅ ą▒ąŠą╗ąĄąĄ čāčÅąĘą▓ąĖą╝čŗą╝ąĖ ą║ ą╝ąĖą║čĆąŠą┐ąŠą▓čĆąĄąČą┤ąĄąĮąĖčÅą╝ ąĖ ą┤ąĄą│ąĄąĮąĄčĆą░čéąĖą▓ąĮčŗą╝ ąĖąĘą╝ąĄąĮąĄąĮąĖčÅą╝. ąÆ ąĮąĄą║ąŠč鹊čĆčŗčģ čüą╗čāčćą░čÅčģ ą┤ąŠčüčéą░č鹊čćąĮąŠ ąĮąĄą╗ąŠą▓ą║ąŠą│ąŠ ą┤ą▓ąĖąČąĄąĮąĖčÅ ąĖą╗ąĖ čĆąĄąĘą║ąŠą╣ ąĮą░ą│čĆčāąĘą║ąĖ, čćč鹊ą▒čŗ čüąĖą╝ą┐č鹊ą╝čŗ čĆąĄąĘą║ąŠ ą┐čĆąŠčÅą▓ąĖą╗ąĖčüčī. ą¤čĆąĖ čŹč鹊ą╝ čüą░ą╝ą░ ą┐ąŠ čüąĄą▒ąĄ ┬½ą│čĆčŗąČą░┬╗ ŌĆö ąĮąĄ ą┐čĆąĖą│ąŠą▓ąŠčĆ, ąĮąŠ čüąĖą│ąĮą░ą╗, čćč鹊 ąŠčĆą│ą░ąĮąĖąĘą╝čā ąĮčāąČąĮą░ ą│čĆą░ą╝ąŠčéąĮą░čÅ ą┐ąŠą╝ąŠčēčī ąĖ ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖąĄ.
ąŻ ą╝ąĮąŠą│ąĖčģ ą╗čÄą┤ąĄą╣ čüą╗ąŠą▓ąŠ ┬½ą│čĆčŗąČą░┬╗ čüčĆą░ąĘčā ą░čüčüąŠčåąĖąĖčĆčāąĄčéčüčÅ čü ąŠą┐ąĄčĆą░čåąĖąĄą╣. ąØą░ ą┐čĆą░ą║čéąĖą║ąĄ čĆąĄčłąĄąĮąĖąĄ ąĘą░ą▓ąĖčüąĖčé ąŠčé ą▓čŗčĆą░ąČąĄąĮąĮąŠčüčéąĖ čüąĖą╝ą┐č鹊ą╝ąŠą▓, ąĮąĄą▓čĆąŠą╗ąŠą│ąĖč湥čüą║ąĖčģ ąĮą░čĆčāčłąĄąĮąĖą╣ ąĖ čĆąĄąĘčāą╗čīčéą░č鹊ą▓ ąŠą▒čüą╗ąĄą┤ąŠą▓ą░ąĮąĖčÅ. ąÆ ą▒ąŠą╗čīčłąĖąĮčüčéą▓ąĄ čüą╗čāčćą░ąĄą▓ ąĮą░čćąĖąĮą░čÄčé čü ą║ąŠąĮčüąĄčĆą▓ą░čéąĖą▓ąĮčŗčģ ą╝ąĄč鹊ą┤ąŠą▓, ąĮą░ą┐čĆą░ą▓ą╗ąĄąĮąĮčŗčģ ąĮą░ čāą╝ąĄąĮčīčłąĄąĮąĖąĄ ą▒ąŠą╗ąĖ, čüąĮčÅčéąĖąĄ ą╝čŗčłąĄčćąĮąŠą│ąŠ čüą┐ą░ąĘą╝ą░ ąĖ ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖąĄ čäčāąĮą║čåąĖąĖ. ąŚą░ą┤ą░čćą░ ą╗ąĄč湥ąĮąĖčÅ ŌĆö ąĮąĄ č鹊ą╗čīą║ąŠ ąŠą▒ą╗ąĄą│čćąĖčéčī čüąŠčüč鹊čÅąĮąĖąĄ ┬½čüąĄą╣čćą░čü┬╗, ąĮąŠ ąĖ čüąĮąĖąĘąĖčéčī ą▓ąĄčĆąŠčÅčéąĮąŠčüčéčī ą┐ąŠą▓č鹊čĆąĮčŗčģ ąŠą▒ąŠčüčéčĆąĄąĮąĖą╣. ąöą╗čÅ čŹč鹊ą│ąŠ ą▓ą░ąČąĮąŠ ą┐ąŠąĮąĖą╝ą░čéčī ą╝ąĄčģą░ąĮąĖąĘą╝ ą┐čĆąŠą▒ą╗ąĄą╝čŗ ąĖ ąĮąĄ ąŠą│čĆą░ąĮąĖčćąĖą▓ą░čéčīčüčÅ ąŠą┤ąĮąĖą╝ąĖ ąŠą▒ąĄąĘą▒ąŠą╗ąĖą▓ą░čÄčēąĖą╝ąĖ.
ąŁčéą░ čüčéą░čéčīčÅ ą┐čĆąĄą┤ąĮą░ąĘąĮą░č湥ąĮą░ ą┤ą╗čÅ čćąĖčéą░č鹥ą╗ąĄą╣ ą▒ąĄąĘ ą╝ąĄą┤ąĖčåąĖąĮčüą║ąŠą╣ ą┐ąŠą┤ą│ąŠč鹊ą▓ą║ąĖ ąĖ ąŠą▒čŖčÅčüąĮčÅąĄčé č鹥ą╝čā ą┐čĆąŠčüčéčŗą╝ čÅąĘčŗą║ąŠą╝. ą£čŗ čĆą░ąĘą▒ąĄčĆčæą╝, ą║ą░ą║ č乊čĆą╝ąĖčĆčāąĄčéčüčÅ ą│čĆčŗąČą░, ą║ą░ą║ąĖąĄ ą┐čĆąĖąĘąĮą░ą║ąĖ ą▓čüčéčĆąĄčćą░čÄčéčüčÅ čćą░čēąĄ, ą║ą░ą║ ąŠą▒čŗčćąĮąŠ ą┐čĆąŠą▓ąŠą┤čÅčé ą┤ąĖą░ą│ąĮąŠčüčéąĖą║čā ąĖ ą║ą░ą║ąĖąĄ ą┐ąŠą┤čģąŠą┤čŗ ą┐čĆąĖą╝ąĄąĮčÅčÄčéčüčÅ ą▓ ą╗ąĄč湥ąĮąĖąĖ. ąóą░ą║ąČąĄ ą▓čŗ čāąĘąĮą░ąĄč鹥, č湥ą╝ ąŠą┐ą░čüąĮąŠ čüą░ą╝ąŠą╗ąĄč湥ąĮąĖąĄ ąĖ ą║ąŠą│ą┤ą░ čüč鹊ąĖčé ąŠą▒čĆą░čéąĖčéčīčüčÅ ą║ ą▓čĆą░čćčā ą▒ąĄąĘ ą┐čĆąŠą╝ąĄą┤ą╗ąĄąĮąĖčÅ. ąśąĮč乊čĆą╝ą░čåąĖčÅ ąĮąŠčüąĖčé ąŠą▒čēąĖą╣ čģą░čĆą░ą║č鹥čĆ ąĖ ąĮąĄ ąĘą░ą╝ąĄąĮčÅąĄčé ąŠčćąĮąŠą╣ ą║ąŠąĮčüčāą╗čīčéą░čåąĖąĖ. ąĢčüą╗ąĖ čüąĖą╝ą┐č鹊ą╝čŗ ą▓čŗčĆą░ąČąĄąĮąĮčŗąĄ ąĖą╗ąĖ ąĮą░čĆą░čüčéą░čÄčé, ą╗čāčćčłąĄ ą┤ąĄą╣čüčéą▓ąŠą▓ą░čéčī ąĮąĄ ą┐ąŠ čüąŠą▓ąĄčéą░ą╝ ąĖąĘ ąĖąĮč鹥čĆąĮąĄčéą░, ą░ ą┐ąŠ ą┐ą╗ą░ąĮčā ą▓čĆą░čćą░.
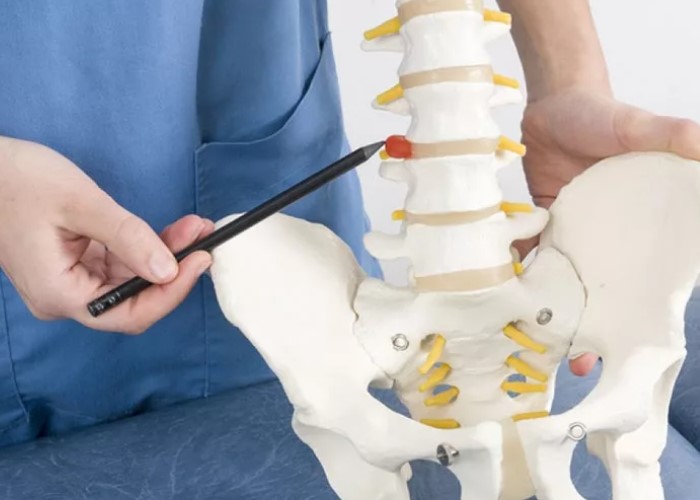
ąÜą░ą║ čāčüčéčĆąŠąĄąĮ čłąĄą╣ąĮčŗą╣ ąŠčéą┤ąĄą╗ ąĖ ą╝ąĄąČą┐ąŠąĘą▓ąŠąĮą║ąŠą▓čŗą╣ ą┤ąĖčüą║
ą©ąĄą╣ąĮčŗą╣ ąŠčéą┤ąĄą╗ čüąŠčüč鹊ąĖčé ąĖąĘ čüąĄą╝ąĖ ą┐ąŠąĘą▓ąŠąĮą║ąŠą▓, ą║ąŠč鹊čĆčŗąĄ ą┐ąŠą┤ą┤ąĄčƹȹĖą▓ą░čÄčé ą│ąŠą╗ąŠą▓čā ąĖ ąŠą▒ąĄčüą┐ąĄčćąĖą▓ą░čÄčé ąĄčæ ą┤ą▓ąĖąČąĄąĮąĖčÅ. ą£ąĄąČą┤čā ą┐ąŠąĘą▓ąŠąĮą║ą░ą╝ąĖ čĆą░čüą┐ąŠą╗ą░ą│ą░čÄčéčüčÅ ą╝ąĄąČą┐ąŠąĘą▓ąŠąĮą║ąŠą▓čŗąĄ ą┤ąĖčüą║ąĖ ŌĆö čüą▓ąŠąĄąŠą▒čĆą░ąĘąĮčŗąĄ ┬½ą┐čĆąŠą║ą╗ą░ą┤ą║ąĖ┬╗, čüą╝čÅą│čćą░čÄčēąĖąĄ ąĮą░ą│čĆčāąĘą║čā. ąöąĖčüą║ ą┐ąŠą╝ąŠą│ą░ąĄčé čĆą░ą▓ąĮąŠą╝ąĄčĆąĮąŠ čĆą░čüą┐čĆąĄą┤ąĄą╗čÅčéčī ą┤ą░ą▓ą╗ąĄąĮąĖąĄ ą┐čĆąĖ ą┐ąŠą▓ąŠčĆąŠčéą░čģ, ąĮą░ą║ą╗ąŠąĮą░čģ ąĖ čāą┤ąĄčƹȹ░ąĮąĖąĖ ą┐ąŠąĘčŗ. ąÆąĮčāčéčĆąĖ ą┤ąĖčüą║ą░ ąĮą░čģąŠą┤ąĖčéčüčÅ ą▒ąŠą╗ąĄąĄ ą╝čÅą│ą║ąŠąĄ čÅą┤čĆąŠ, ą░ čüąĮą░čĆčāąČąĖ ŌĆö ą┐ą╗ąŠčéąĮąŠąĄ čäąĖą▒čĆąŠąĘąĮąŠąĄ ą║ąŠą╗čīčåąŠ. ąóą░ą║ą░čÅ ą║ąŠąĮčüčéčĆčāą║čåąĖčÅ ą┐ąŠąĘą▓ąŠą╗čÅąĄčé čüąŠč湥čéą░čéčī čāą┐čĆčāą│ąŠčüčéčī ąĖ ą┐čĆąŠčćąĮąŠčüčéčī.
ąöąĖčüą║ąĖ ąĮąĄ ąĖą╝ąĄčÄčé čüąŠą▒čüčéą▓ąĄąĮąĮąŠą│ąŠ ą░ą║čéąĖą▓ąĮąŠą│ąŠ ą║čĆąŠą▓ąŠčüąĮą░ą▒ąČąĄąĮąĖčÅ, ą║ą░ą║, ąĮą░ą┐čĆąĖą╝ąĄčĆ, ą╝čŗčłčåčŗ. ąśčģ ą┐ąĖčéą░ąĮąĖąĄ ą▓ąŠ ą╝ąĮąŠą│ąŠą╝ ąĘą░ą▓ąĖčüąĖčé ąŠčé ą┤ąĖčäčäčāąĘąĖąĖ ŌĆö ąŠą▒ą╝ąĄąĮą░ ą▓ąĄčēąĄčüčéą▓ čü ąŠą║čĆčāąČą░čÄčēąĖą╝ąĖ čéą║ą░ąĮčÅą╝ąĖ, ą║ąŠč鹊čĆčŗą╣ čāą╗čāčćčłą░ąĄčéčüčÅ ą┐čĆąĖ ą┤ą▓ąĖąČąĄąĮąĖąĖ. ą¤čĆąĖ ą┤ą╗ąĖč鹥ą╗čīąĮąŠą╣ ąĮąĄą┐ąŠą┤ą▓ąĖąČąĮąŠčüčéąĖ, čüčéą░čéąĖčćąĮąŠą╣ ą┐ąŠąĘąĄ ąĖ čģčĆąŠąĮąĖč湥čüą║ąŠą╝ ą╝čŗčłąĄčćąĮąŠą╝ čüą┐ą░ąĘą╝ąĄ ą┐ąĖčéą░ąĮąĖąĄ ą┤ąĖčüą║ą░ čāčģčāą┤čłą░ąĄčéčüčÅ. ąĪąŠ ą▓čĆąĄą╝ąĄąĮąĄą╝ ąŠąĮ ą╝ąŠąČąĄčé č鹥čĆčÅčéčī ą▓ą╗ą░ą│čā ąĖ 菹╗ą░čüčéąĖčćąĮąŠčüčéčī, čüčéą░ąĮąŠą▓ąĖčéčīčüčÅ ą╝ąĄąĮąĄąĄ čāčüč鹊ą╣čćąĖą▓čŗą╝ ą║ ąĮą░ą│čĆčāąĘą║ąĄ. ąŁč鹊 ąĮąĄ ą┐čĆąŠąĖčüčģąŠą┤ąĖčé ąĘą░ ąŠą┤ąĖąĮ ą┤ąĄąĮčī, čćą░čēąĄ čŹč鹊 ąĮą░ą║ąŠą┐ąĖč鹥ą╗čīąĮčŗą╣ ą┐čĆąŠčåąĄčüčü. ąØą░ čŹč鹊ą╝ č乊ąĮąĄ ą┐ąŠą▓čŗčłą░ąĄčéčüčÅ čĆąĖčüą║ ą┐ąŠą▓čĆąĄąČą┤ąĄąĮąĖčÅ čäąĖą▒čĆąŠąĘąĮąŠą│ąŠ ą║ąŠą╗čīčåą░.
ąØąĄčĆą▓ąĮčŗąĄ ą║ąŠčĆąĄčłą║ąĖ ą▓čŗčģąŠą┤čÅčé ąĖąĘ ą┐ąŠąĘą▓ąŠąĮąŠčćąĮąŠą│ąŠ ą║ą░ąĮą░ą╗ą░ ąĮą░ čāčĆąŠą▓ąĮąĄ ą║ą░ąČą┤ąŠą│ąŠ čüąĄą│ą╝ąĄąĮčéą░ ąĖ ąĖą┤čāčé ą║ čĆčāą║ą░ą╝, ą┐ą╗ąĄč湥ą▓ąŠą╝čā ą┐ąŠčÅčüčā ąĖ čćą░čüčéąĖčćąĮąŠ ą║ ąŠą▒ą╗ą░čüčéąĖ ą╗ąŠą┐ą░č鹊ą║. ąĢčüą╗ąĖ ą┤ąĖčüą║ ą▓čŗą┐čÅčćąĖą▓ą░ąĄčéčüčÅ, ąŠąĮ ą╝ąŠąČąĄčé čĆą░ąĘą┤čĆą░ąČą░čéčī ąĖą╗ąĖ čüą┤ą░ą▓ą╗ąĖą▓ą░čéčī čŹčéąĖ čüčéčĆčāą║čéčāčĆčŗ, ą▓čŗąĘčŗą▓ą░čÅ ą▒ąŠą╗čī, ą┐ąŠą║ą░ą╗čŗą▓ą░ąĮąĖąĄ, ąŠąĮąĄą╝ąĄąĮąĖąĄ ąĖą╗ąĖ čüą╗ą░ą▒ąŠčüčéčī. ąÜčĆąŠą╝ąĄ č鹊ą│ąŠ, čĆčÅą┤ąŠą╝ ą┐čĆąŠčģąŠą┤čÅčé čüąŠčüčāą┤čŗ, ąĖ ąĮą░ą┐čĆčÅąČąĄąĮąĖąĄ ą╝čŗčłčå čłąĄąĖ čüą┐ąŠčüąŠą▒ąĮąŠ ą▓ą╗ąĖčÅčéčī ąĮą░ čüą░ą╝ąŠčćčāą▓čüčéą▓ąĖąĄ, ą▓čŗąĘčŗą▓ą░čÅ ą│ąŠą╗ąŠą▓ąŠą║čĆčāąČąĄąĮąĖąĄ ąĖą╗ąĖ ąŠčēčāčēąĄąĮąĖąĄ ┬½čéčÅąČčæą╗ąŠą╣ ą│ąŠą╗ąŠą▓čŗ┬╗. ąĪąĖą╝ą┐č鹊ą╝čŗ ąĘą░ą▓ąĖčüčÅčé ąŠčé čāčĆąŠą▓ąĮčÅ ą┐ąŠčĆą░ąČąĄąĮąĖčÅ ąĖ čüč鹥ą┐ąĄąĮąĖ ą▓ą╗ąĖčÅąĮąĖčÅ ąĮą░ ąĮąĄčĆą▓ąĮčŗąĄ čüčéčĆčāą║čéčāčĆčŗ. ą¤ąŠčŹč鹊ą╝čā ą┐čĆąĖ ąŠą┤ąĖąĮą░ą║ąŠą▓ąŠą╝ ą┤ąĖą░ą│ąĮąŠąĘąĄ ą╗čÄą┤ąĖ ą╝ąŠą│čāčé ąŠčēčāčēą░čéčī čĆą░ąĘąĮčŗąĄ ą┐čĆąŠčÅą▓ą╗ąĄąĮąĖčÅ.
ąÆą░ąČąĮąŠ ąŠčéą╗ąĖčćą░čéčī ą▓ąŠąĘčĆą░čüčéąĮčŗąĄ ąĖąĘą╝ąĄąĮąĄąĮąĖčÅ ą┤ąĖčüą║ą░ ąŠčé ą║ą╗ąĖąĮąĖč湥čüą║ąĖ ąĘąĮą░čćąĖą╝ąŠą╣ ą│čĆčŗąČąĖ. ąŻ čćą░čüčéąĖ ą╗čÄą┤ąĄą╣ ą▓čŗą┐čÅčćąĖą▓ą░ąĮąĖčÅ ą┤ąĖčüą║ąŠą▓ ą▓ąĖą┤ąĮčŗ ąĮą░ čüąĮąĖą╝ą║ą░čģ, ąĮąŠ ąĮąĄ ą▓čŗąĘčŗą▓ą░čÄčé ąČą░ą╗ąŠą▒. ąŻ ą┤čĆčāą│ąĖčģ, ąĮą░ąŠą▒ąŠčĆąŠčé, ąĮąĄą▒ąŠą╗čīčłąŠąĄ ą▓čŗą┐čÅčćąĖą▓ą░ąĮąĖąĄ ą╝ąŠąČąĄčé ą┤ą░ą▓ą░čéčī ą▓čŗčĆą░ąČąĄąĮąĮčŗąĄ čüąĖą╝ą┐č鹊ą╝čŗ ąĖąĘ-ąĘą░ čĆąĄą░ą║čåąĖąĖ ąĮąĄčĆą▓ąĮąŠą╣ čéą║ą░ąĮąĖ ąĖ ą╝čŗčłąĄčćąĮąŠą│ąŠ čüą┐ą░ąĘą╝ą░. ą¤ąŠčŹč鹊ą╝čā ąŠčåąĄąĮą║ą░ čüąŠčüč鹊čÅąĮąĖčÅ ą▓čüąĄą│ą┤ą░ ą┤ąŠą╗ąČąĮą░ čāčćąĖčéčŗą▓ą░čéčī ąĖ ąČą░ą╗ąŠą▒čŗ, ąĖ ąĮąĄą▓čĆąŠą╗ąŠą│ąĖč湥čüą║ąĖą╣ ąŠčüą╝ąŠčéčĆ, ąĖ čĆąĄąĘčāą╗čīčéą░čéčŗ ąŠą▒čüą╗ąĄą┤ąŠą▓ą░ąĮąĖą╣. ąĪą░ą╝ čüąĮąĖą╝ąŠą║ ą▒ąĄąĘ ą║ąŠąĮč鹥ą║čüčéą░ ąĮąĄ ąŠčéą▓ąĄčćą░ąĄčé ąĮą░ ą▓ąŠą┐čĆąŠčü ┬½ąĮą░čüą║ąŠą╗čīą║ąŠ ą▓čüčæ čüąĄčĆčīčæąĘąĮąŠ┬╗. ąōčĆą░ą╝ąŠčéąĮčŗą╣ ą┐ąŠą┤čģąŠą┤ ŌĆö čüąŠą┐ąŠčüčéą░ą▓ą╗čÅčéčī ą┤ą░ąĮąĮčŗąĄ ąĖ ą▓čŗą▒ąĖčĆą░čéčī ą┐ą╗ą░ąĮ ą╗ąĄč湥ąĮąĖčÅ ą┐ąŠą┤ ą║ąŠąĮą║čĆąĄčéąĮčāčÄ čüąĖčéčāą░čåąĖčÄ.
ąÜą░ą║ č乊čĆą╝ąĖčĆčāąĄčéčüčÅ ą│čĆčŗąČą░: ąŠčé ą┐ąĄčĆąĄą│čĆčāąĘą║ąĖ ą║ ą┐ąŠą▓čĆąĄąČą┤ąĄąĮąĖčÄ ą┤ąĖčüą║ą░
ą¦ą░čüčéčŗą╣ č乊ąĮ ą┤ą╗čÅ č乊čĆą╝ąĖčĆąŠą▓ą░ąĮąĖčÅ ą│čĆčŗąČąĖ ŌĆö ą┤ą╗ąĖč鹥ą╗čīąĮą░čÅ ąĮąĄą┐čĆą░ą▓ąĖą╗čīąĮą░čÅ ąĮą░ą│čĆčāąĘą║ą░ ąĮą░ čłąĄčÄ. ąŁč鹊 ą╝ąŠąČąĄčé ą▒čŗčéčī ą┐čĆąĖą▓čŗčćą║ą░ ą▓čŗą┤ą▓ąĖą│ą░čéčī ą│ąŠą╗ąŠą▓čā ą▓ą┐ąĄčĆčæą┤, čüčāčéčāą╗ąĖčéčīčüčÅ, ą┤ąĄčƹȹ░čéčī č鹥ą╗ąĄč乊ąĮ ą┐ą╗ąĄč湊ą╝ ąĖą╗ąĖ čĆą░ą▒ąŠčéą░čéčī ąĘą░ ąĮąŠčāčéą▒čāą║ąŠą╝ ą▒ąĄąĘ ąŠą┐ąŠčĆčŗ. ąÆ čéą░ą║ąŠą╣ ą┐ąŠąĘąĖčåąĖąĖ ą╝čŗčłčåčŗ čłąĄąĖ ą┐ąĄčĆąĄąĮą░ą┐čĆčÅą│ą░čÄčéčüčÅ, ą░ čćą░čüčéčī čüąĄą│ą╝ąĄąĮč鹊ą▓ ą┐ąŠą╗čāčćą░ąĄčé ą┐ąŠčüč鹊čÅąĮąĮąŠąĄ ąĖąĘą▒čŗč鹊čćąĮąŠąĄ ą┤ą░ą▓ą╗ąĄąĮąĖąĄ. ą¤ąŠčüč鹥ą┐ąĄąĮąĮąŠ čāčģčāą┤čłą░ąĄčéčüčÅ ą┐ąĖčéą░ąĮąĖąĄ ą┤ąĖčüą║ą░ ąĖ čüąĮąĖąČą░ąĄčéčüčÅ ąĄą│ąŠ čüą┐ąŠčüąŠą▒ąĮąŠčüčéčī ┬½ą┤ąĄčƹȹ░čéčī č乊čĆą╝čā┬╗. ą¦ąĄą╗ąŠą▓ąĄą║ ą╝ąŠąČąĄčé ąŠčēčāčēą░čéčī ą╗ąĖčłčī ą┐ąĄčĆąĖąŠą┤ąĖč湥čüą║čāčÄ čüą║ąŠą▓ą░ąĮąĮąŠčüčéčī, ąĮąĄ čüą▓čÅąĘčŗą▓ą░čÅ ąĄčæ čü ą┐ąŠąĘą▓ąŠąĮąŠčćąĮąĖą║ąŠą╝.
ąÜąŠą│ą┤ą░ ą┤ąĖčüą║ č鹥čĆčÅąĄčé 菹╗ą░čüčéąĖčćąĮąŠčüčéčī, čäąĖą▒čĆąŠąĘąĮąŠąĄ ą║ąŠą╗čīčåąŠ čüčéą░ąĮąŠą▓ąĖčéčüčÅ ą▒ąŠą╗ąĄąĄ čāčÅąĘą▓ąĖą╝čŗą╝ ą║ ą╝ąĖą║čĆąŠčéčĆąĄčēąĖąĮą░ą╝. ą¤čĆąĖ čĆąĄąĘą║ąŠą╝ ą┤ą▓ąĖąČąĄąĮąĖąĖ, ą┐ąŠą┤ąĮčÅčéąĖąĖ čéčÅąČąĄčüčéąĖ ąĖą╗ąĖ čüąĖą╗čīąĮąŠą╝ ąĮą░ą║ą╗ąŠąĮąĄ čÅą┤čĆąŠ ą┤ąĖčüą║ą░ ą╝ąŠąČąĄčé čüą╝ąĄčēą░čéčīčüčÅ ą║ ąŠčüą╗ą░ą▒ą╗ąĄąĮąĮąŠą╣ ąĘąŠąĮąĄ. ąĪąĮą░čćą░ą╗ą░ čŹč鹊 ą▓čŗą│ą╗čÅą┤ąĖčé ą║ą░ą║ ąĮąĄą▒ąŠą╗čīčłąŠąĄ ą▓čŗą┐čÅčćąĖą▓ą░ąĮąĖąĄ ą▒ąĄąĘ čĆą░ąĘčĆčŗą▓ą░ ąŠą▒ąŠą╗ąŠčćą║ąĖ. ąĢčüą╗ąĖ ąĮą░ą│čĆčāąĘą║ą░ ą┐čĆąŠą┤ąŠą╗ąČą░ąĄčéčüčÅ, ą▓čŗą┐čÅčćąĖą▓ą░ąĮąĖąĄ ą╝ąŠąČąĄčé čāą▓ąĄą╗ąĖčćąĖą▓ą░čéčīčüčÅ ąĖ čüąĖą╗čīąĮąĄąĄ čĆą░ąĘą┤čĆą░ąČą░čéčī ąŠą║čĆčāąČą░čÄčēąĖąĄ čéą║ą░ąĮąĖ. ąØąĄčĆąĄą┤ą║ąŠ ą▓ čŹč鹊čé ą╝ąŠą╝ąĄąĮčé ą┐ąŠčÅą▓ą╗čÅąĄčéčüčÅ ┬½čüčéčĆąĄą╗čÅčÄčēą░čÅ┬╗ ą▒ąŠą╗čī ą▓ čłąĄąĄ ąĖą╗ąĖ ąŠčéą┤ą░čćą░ ą▓ čĆčāą║čā. ąśąĮąŠą│ą┤ą░ č湥ą╗ąŠą▓ąĄą║ čüą▓čÅąĘčŗą▓ą░ąĄčé ą┐čĆąĖčüčéčāą┐ čü ┬½ą┐čĆąŠą┤čāą╗ąŠ┬╗, čģąŠčéčÅ ą┐ąĄčĆą▓ąŠą┐čĆąĖčćąĖąĮą░ ą╗ąĄąČąĖčé ą│ą╗čāą▒ąČąĄ.
ąØąĄą╝ą░ą╗čāčÄ čĆąŠą╗čī ąĖą│čĆą░ąĄčé ą╝čŗčłąĄčćąĮčŗą╣ čüą┐ą░ąĘą╝ ą║ą░ą║ čĆąĄą░ą║čåąĖčÅ ąĘą░čēąĖčéčŗ. ą£čŗčłčåčŗ ą┐čŗčéą░čÄčéčüčÅ čüčéą░ą▒ąĖą╗ąĖąĘąĖčĆąŠą▓ą░čéčī čüąĄą│ą╝ąĄąĮčé, ąĮąŠ ąĖąĘ-ąĘą░ čŹč鹊ą│ąŠ ą┐ąŠą▓čŗčłą░ąĄčéčüčÅ ą┤ą░ą▓ą╗ąĄąĮąĖąĄ ąĮą░ čüčāčüčéą░ą▓čŗ ąĖ ą┤ąĖčüą║ąĖ, ąĮą░čĆčāčłą░ąĄčéčüčÅ ą┐ąŠą┤ą▓ąĖąČąĮąŠčüčéčī. ąŚą░ą╝čŗą║ą░ąĄčéčüčÅ ą║čĆčāą│: ą▒ąŠą╗čī čāčüąĖą╗ąĖą▓ą░ąĄčé čüą┐ą░ąĘą╝, čüą┐ą░ąĘą╝ čāčüąĖą╗ąĖą▓ą░ąĄčé ą▒ąŠą╗čī ąĖ čāčģčāą┤čłą░ąĄčé ą┐ąĖčéą░ąĮąĖąĄ čéą║ą░ąĮąĄą╣. ąÆ čéą░ą║ąŠą╣ čüąĖčéčāą░čåąĖąĖ ą┐ąŠą┐čŗčéą║ąĖ ┬½čĆą░ąĘą╝čÅčéčī čłąĄčÄ čüąĖą╗ąŠą╣┬╗ ą╝ąŠą│čāčé čāčģčāą┤čłąĖčéčī čüąŠčüč鹊čÅąĮąĖąĄ. ąæąĄąĘąŠą┐ą░čüąĮąĄąĄ ą┤ąĄą╣čüčéą▓ąŠą▓ą░čéčī ą┐ąŠ ą┐ą╗ą░ąĮčā, ą║ąŠč鹊čĆčŗą╣ čāą╝ąĄąĮčīčłą░ąĄčé čĆą░ąĘą┤čĆą░ąČąĄąĮąĖąĄ ąĮąĄčĆą▓ąĮčŗčģ čüčéčĆčāą║čéčāčĆ ąĖ ą▓ąŠąĘą▓čĆą░čēą░ąĄčé ąĮąŠčĆą╝ą░ą╗čīąĮčāčÄ čäčāąĮą║čåąĖčÄ ą┐ąŠčüč鹥ą┐ąĄąĮąĮąŠ. ąØąĄčĆąĄą┤ą║ąŠ ąĖą╝ąĄąĮąĮąŠ ą┐čĆą░ą▓ąĖą╗čīąĮą░čÅ ą┐ąŠčüą╗ąĄą┤ąŠą▓ą░č鹥ą╗čīąĮąŠčüčéčī čłą░ą│ąŠą▓ ąŠą┐čĆąĄą┤ąĄą╗čÅąĄčé čüą║ąŠčĆąŠčüčéčī ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖčÅ.
ąÆą░ąČąĮąŠ ą┐ąŠąĮąĖą╝ą░čéčī, čćč鹊 ą│čĆčŗąČą░ ŌĆö čŹč鹊 ąĮąĄ ┬½ą▓čŗą╗ąĄč鹥ą▓čłąĖą╣ ą┐ąŠąĘą▓ąŠąĮąŠą║┬╗ ąĖ ąĮąĄ č鹊, čćč鹊 ą╝ąŠąČąĮąŠ ┬½ą▓ą┐čĆą░ą▓ąĖčéčī┬╗ ąŠą┤ąĮąŠą╝ąŠą╝ąĄąĮčéąĮąŠ. ąĀąĄčćčī ąĖą┤čæčé ąŠą▒ ąĖąĘą╝ąĄąĮąĄąĮąĖąĖ čüčéčĆčāą║čéčāčĆčŗ ą┤ąĖčüą║ą░, ąĖ čåąĄą╗čī ą╗ąĄč湥ąĮąĖčÅ ŌĆö čüąŠąĘą┤ą░čéčī čāčüą╗ąŠą▓ąĖčÅ, ą┐čĆąĖ ą║ąŠč鹊čĆčŗčģ ą▓ąŠčüą┐ą░ą╗ąĖč鹥ą╗čīąĮą░čÅ čĆąĄą░ą║čåąĖčÅ čüčéąĖčģą░ąĄčé, ą╝čŗčłčåčŗ čĆą░čüčüą╗ą░ą▒ą╗čÅčÄčéčüčÅ, ą░ ą┤ą▓ąĖąČąĄąĮąĖąĄ čüčéą░ąĮąŠą▓ąĖčéčüčÅ ą▒ąĄąĘąŠą┐ą░čüąĮčŗą╝. ąÆ čćą░čüčéąĖ čüą╗čāčćą░ąĄą▓ ąŠčĆą│ą░ąĮąĖąĘą╝ čüą┐ąŠčüąŠą▒ąĄąĮ čāą╝ąĄąĮčīčłą░čéčī ą┐čĆąŠčÅą▓ą╗ąĄąĮąĖčÅ čüąŠ ą▓čĆąĄą╝ąĄąĮąĄą╝, ąŠčüąŠą▒ąĄąĮąĮąŠ ą┐čĆąĖ ą║ąŠčĆčĆąĄą║čéąĮąŠą╣ čĆąĄą░ą▒ąĖą╗ąĖčéą░čåąĖąĖ. ąØąŠ ąŠąČąĖą┤ą░ąĮąĖąĄ ┬½čüą░ą╝ąŠ ą┐čĆąŠą╣ą┤čæčé┬╗ ą▒ąĄąĘ ąĖąĘą╝ąĄąĮąĄąĮąĖą╣ ą▓ ąĮą░ą│čĆčāąĘą║ą░čģ čćą░čüč鹊 ą┐čĆąĖą▓ąŠą┤ąĖčé ą║ ą┐ąŠą▓č鹊čĆąĮčŗą╝ ąŠą▒ąŠčüčéčĆąĄąĮąĖčÅą╝. ą¤ąŠčŹč鹊ą╝čā ą│čĆą░ą╝ąŠčéąĮą░čÅ čüčéčĆą░č鹥ą│ąĖčÅ ą▓ą║ą╗čÄčćą░ąĄčé ąĮąĄ č鹊ą╗čīą║ąŠ čüąĮčÅčéąĖąĄ ą▒ąŠą╗ąĖ, ąĮąŠ ąĖ ą║ąŠčĆčĆąĄą║čåąĖčÄ čäą░ą║č鹊čĆąŠą▓ čĆąĖčüą║ą░.

ąĪčéą░ą┤ąĖąĖ čĆą░ąĘą▓ąĖčéąĖčÅ: čćč鹊 ąŠąĘąĮą░čćą░čÄčé č鹥čĆą╝ąĖąĮčŗ ąĮą░ ąĘą░ą║ą╗čÄč湥ąĮąĖąĖ
ąÆ ą╝ąĄą┤ąĖčåąĖąĮčüą║ąĖčģ ąĘą░ą║ą╗čÄč湥ąĮąĖčÅčģ čćą░čüč鹊 ą▓čüčéčĆąĄčćą░čÄčéčüčÅ čüą╗ąŠą▓ą░, ą║ąŠč鹊čĆčŗąĄ ąĘą▓čāčćą░čé ą┐čāą│ą░čÄčēąĄ, ąĮąŠ ąĖčģ čüą╝čŗčüą╗ ą╝ąŠąČąĮąŠ ąŠą▒čŖčÅčüąĮąĖčéčī ą┐čĆąŠčüč鹊. ąØą░ čĆą░ąĮąĮąĖčģ čŹčéą░ą┐ą░čģ ą┤ąĖčüą║ ą╝ąŠąČąĄčé čüą╝ąĄčēą░čéčīčüčÅ ą▒ąĄąĘ ą▓čŗčĆą░ąČąĄąĮąĮąŠą│ąŠ ą┐ąŠą▓čĆąĄąČą┤ąĄąĮąĖčÅ ąŠą▒ąŠą╗ąŠčćą║ąĖ, ąĖ čŹč鹊 ąŠą▒čŗčćąĮąŠ ąĮą░ąĘčŗą▓ą░čÄčé ą┐čĆąŠą╗ą░ą┐čüąŠą╝ ąĖą╗ąĖ ąĮą░čćą░ą╗čīąĮčŗą╝ ą▓čŗą┐čÅčćąĖą▓ą░ąĮąĖąĄą╝. ąöą░ą╗ąĄąĄ ą╝ąŠąČąĄčé č乊čĆą╝ąĖčĆąŠą▓ą░čéčīčüčÅ ą┐čĆąŠčéčĆčāąĘąĖčÅ ŌĆö ą▒ąŠą╗ąĄąĄ ąĘą░ą╝ąĄčéąĮąŠąĄ ą▓čŗą┐čÅčćąĖą▓ą░ąĮąĖąĄ, ą┐čĆąĖ ą║ąŠč鹊čĆąŠą╝ čäąĖą▒čĆąŠąĘąĮąŠąĄ ą║ąŠą╗čīčåąŠ ąĄčēčæ čüąŠčģčĆą░ąĮčÅąĄčé čåąĄą╗ąŠčüčéąĮąŠčüčéčī. ąØą░ čŹč鹊ą╣ čüčéą░ą┤ąĖąĖ čüąĖą╝ą┐č鹊ą╝čŗ ąĘą░ą▓ąĖčüčÅčé ąŠčé č鹊ą│ąŠ, ąĘą░čéčĆą░ą│ąĖą▓ą░čÄčéčüčÅ ą╗ąĖ ąĮąĄčĆą▓ąĮčŗąĄ čüčéčĆčāą║čéčāčĆčŗ ąĖ ąĮą░čüą║ąŠą╗čīą║ąŠ ą▓čŗčĆą░ąČąĄąĮ ą╝čŗčłąĄčćąĮčŗą╣ čüą┐ą░ąĘą╝. ąśąĮąŠą│ą┤ą░ ą┐čĆąŠčéčĆčāąĘąĖąĖ ąŠą▒ąĮą░čĆčāąČąĖą▓ą░čÄčéčüčÅ čüą╗čāčćą░ą╣ąĮąŠ ą┐čĆąĖ ąŠą▒čüą╗ąĄą┤ąŠą▓ą░ąĮąĖąĖ ą┐ąŠ ą┤čĆčāą│ąŠą╝čā ą┐ąŠą▓ąŠą┤čā.
ąĪą╗ąĄą┤čāčÄčēą░čÅ čüčéą░ą┤ąĖčÅ čćą░čüč鹊 ąŠą┐ąĖčüčŗą▓ą░ąĄčéčüčÅ ą║ą░ą║ 菹║čüčéčĆčāąĘąĖčÅ. ąŁč鹊 čüąŠčüč鹊čÅąĮąĖąĄ, ą┐čĆąĖ ą║ąŠč鹊čĆąŠą╝ ąŠą▒ąŠą╗ąŠčćą║ą░ ą┤ąĖčüą║ą░ ą┐ąŠą▓čĆąĄąČą┤ą░ąĄčéčüčÅ čüąĖą╗čīąĮąĄąĄ, ąĖ čćą░čüčéčī čÅą┤čĆą░ ą╝ąŠąČąĄčé ą▓čŗčģąŠą┤ąĖčéčī ąĘą░ ąĄčæ ą┐čĆąĄą┤ąĄą╗čŗ. ą¤čĆąĖ 菹║čüčéčĆčāąĘąĖąĖ ą▓ąĄčĆąŠčÅčéąĮąŠčüčéčī čĆą░ąĘą┤čĆą░ąČąĄąĮąĖčÅ ąĮąĄčĆą▓ąĮčŗčģ čüčéčĆčāą║čéčāčĆ ą▓čŗčłąĄ, ą┐ąŠčŹč鹊ą╝čā čüąĖą╝ą┐č鹊ą╝čŗ ąĮąĄčĆąĄą┤ą║ąŠ ą▓čŗčĆą░ąČąĄąĮąĮąĄąĄ. ą×ą┤ąĮą░ą║ąŠ ą┤ą░ąČąĄ ąĘą┤ąĄčüčī ą▓ąŠąĘą╝ąŠąČąĮčŗ čĆą░ąĘąĮčŗąĄ čüčåąĄąĮą░čĆąĖąĖ: čā ąŠą┤ąĮąŠą│ąŠ č湥ą╗ąŠą▓ąĄą║ą░ ą▒ąŠą╗ąĖ čüąĖą╗čīąĮčŗąĄ, čā ą┤čĆčāą│ąŠą│ąŠ ŌĆö čāą╝ąĄčĆąĄąĮąĮčŗąĄ. ąØą░ čéą░ą║čéąĖą║čā ą▓ą╗ąĖčÅąĄčé ąĮąĄ č鹊ą╗čīą║ąŠ čĆą░ąĘą╝ąĄčĆ, ąĮąŠ ąĖ ąĮą░ą┐čĆą░ą▓ą╗ąĄąĮąĖąĄ ą▓čŗą┐čÅčćąĖą▓ą░ąĮąĖčÅ ąĖ čĆąĄą░ą║čåąĖčÅ čéą║ą░ąĮąĄą╣. ą¤ąŠčŹč鹊ą╝čā ┬½ą▒ąŠą╗čīčłą░čÅ čåąĖčäčĆą░ ą▓ ą╝ąĖą╗ą╗ąĖą╝ąĄčéčĆą░čģ┬╗ ąĮąĄ ą▓čüąĄą│ą┤ą░ ąŠąĘąĮą░čćą░ąĄčé čģčāą┤čłąĖą╣ ą┐čĆąŠą│ąĮąŠąĘ.
ąśąĮąŠą│ą┤ą░ ą▓čüčéčĆąĄčćą░ąĄčéčüčÅ č鹥čĆą╝ąĖąĮ čüąĄą║ą▓ąĄčüčéčĆą░čåąĖčÅ, ą║ąŠą│ą┤ą░ čäčĆą░ą│ą╝ąĄąĮčé ą┤ąĖčüą║ą░ ąŠčéą┤ąĄą╗čÅąĄčéčüčÅ. ąŁč鹊 ąĘą▓čāčćąĖčé čéčĆąĄą▓ąŠąČąĮąŠ, ąĖ ą┤ąĄą╣čüčéą▓ąĖč鹥ą╗čīąĮąŠ čéčĆąĄą▒čāąĄčé ą▓ąĮąĖą╝ą░č鹥ą╗čīąĮąŠą│ąŠ ąŠčéąĮąŠčłąĄąĮąĖčÅ, ąŠčüąŠą▒ąĄąĮąĮąŠ ą┐čĆąĖ ą▓čŗčĆą░ąČąĄąĮąĮčŗčģ ąĮąĄą▓čĆąŠą╗ąŠą│ąĖč湥čüą║ąĖčģ ąĮą░čĆčāčłąĄąĮąĖčÅčģ. ąØąŠ ą┤ą░ąČąĄ ą┐čĆąĖ čüąĄą║ą▓ąĄčüčéčĆą░čåąĖąĖ čĆąĄčłąĄąĮąĖąĄ ąŠą▒ ąŠą┐ąĄčĆą░čåąĖąĖ ą┐čĆąĖąĮąĖą╝ą░čÄčé ąĮąĄ ą░ą▓č鹊ą╝ą░čéąĖč湥čüą║ąĖ, ą░ ą┐ąŠ čüąŠą▓ąŠą║čāą┐ąĮąŠčüčéąĖ ą┐čĆąĖąĘąĮą░ą║ąŠą▓ ąĖ ą┤ąĖąĮą░ą╝ąĖą║ąĄ čüąŠčüč鹊čÅąĮąĖčÅ. ąÆą░ąČąĮčŗ čüąĖą╝ą┐č鹊ą╝čŗ, čüąĖą╗ą░ ą▓ čĆčāą║ą░čģ, čćčāą▓čüčéą▓ąĖč鹥ą╗čīąĮąŠčüčéčī, čĆąĄčäą╗ąĄą║čüčŗ ąĖ č鹊, ą║ą░ą║ č湥ą╗ąŠą▓ąĄą║ čĆąĄą░ą│ąĖčĆčāąĄčé ąĮą░ ą║ąŠąĮčüąĄčĆą▓ą░čéąĖą▓ąĮąŠąĄ ą╗ąĄč湥ąĮąĖąĄ. ąōą╗ą░ą▓ąĮčŗą╣ ąŠčĆąĖąĄąĮčéąĖčĆ ŌĆö ą▒ąĄąĘąŠą┐ą░čüąĮąŠčüčéčī ąĮąĄčĆą▓ąĮąŠą╣ čéą║ą░ąĮąĖ ąĖ ą║ą░č湥čüčéą▓ąŠ ąČąĖąĘąĮąĖ. ą¤čĆąĖ ąŠą┐ą░čüąĮčŗčģ ą┐čĆąĖąĘąĮą░ą║ą░čģ čéčÅąĮčāčéčī ąĮąĄą╗čīąĘčÅ.
ą¦č鹊ą▒čŗ ą╗ąĄą│č湥 ąŠčĆąĖąĄąĮčéąĖčĆąŠą▓ą░čéčīčüčÅ ą▓ č鹥čĆą╝ąĖąĮą░čģ, ą┐ąŠą╗ąĄąĘąĮąŠ ą┐ąŠą╝ąĮąĖčéčī, čćč鹊 ąŠąĮąĖ ąŠą┐ąĖčüčŗą▓ą░čÄčé čüč鹥ą┐ąĄąĮčī ąĖ čģą░čĆą░ą║č鹥čĆ ąĖąĘą╝ąĄąĮąĄąĮąĖčÅ ą┤ąĖčüą║ą░, ą░ ąĮąĄ ┬½ą┐čĆąĖą│ąŠą▓ąŠčĆ┬╗. ą¦ą░čüč鹊 ą▓čĆą░čćąĖ ąŠčåąĄąĮąĖą▓ą░čÄčé čüčéą░ą┤ąĖčÄ ą▓ą╝ąĄčüč鹥 čü ą║ą╗ąĖąĮąĖč湥čüą║ąŠą╣ ą║ą░čĆčéąĖąĮąŠą╣ ąĖ ą▓čŗą▒ąĖčĆą░čÄčé čüą░ą╝čŗą╣ ą▒ąĄąĘąŠą┐ą░čüąĮčŗą╣ ą┐čāčéčī. ąĪą░ą╝ąŠčüč鹊čÅč鹥ą╗čīąĮą░čÅ ąĖąĮč鹥čĆą┐čĆąĄčéą░čåąĖčÅ ąĘą░ą║ą╗čÄč湥ąĮąĖčÅ ą£ąĀąó ą▒ąĄąĘ ąŠčüą╝ąŠčéčĆą░ ą╝ąŠąČąĄčé ą┐čĆąĖą▓ąĄčüčéąĖ ą║ ąĮąĄąĮčāąČąĮąŠą╣ čéčĆąĄą▓ąŠą│ąĄ ąĖą╗ąĖ, ąĮą░ąŠą▒ąŠčĆąŠčé, ą║ ąĮąĄą┤ąŠąŠčåąĄąĮą║ąĄ čĆąĖčüą║ąŠą▓. ąĢčüą╗ąĖ č乊čĆą╝čāą╗ąĖčĆąŠą▓ą║ąĖ ąĮąĄą┐ąŠąĮčÅčéąĮčŗ, ą╗čāčćčłąĄ ą┐ąŠą┐čĆąŠčüąĖčéčī ą▓čĆą░čćą░ ąŠą▒čŖčÅčüąĮąĖčéčī ąĖčģ ąĮą░ ą┐čĆąĖą╝ąĄčĆąĄ ąĖ čüą▓čÅąĘą░čéčī čü ą▓ą░čłąĖą╝ąĖ čüąĖą╝ą┐č鹊ą╝ą░ą╝ąĖ. ąŁč鹊 ą┐ąŠą╝ąŠą│ą░ąĄčé ą┐ąŠąĮčÅčéčī, čćč鹊 ą┤ąĄą╣čüčéą▓ąĖč鹥ą╗čīąĮąŠ ą▓ą░ąČąĮąŠ, ą░ čćč鹊 ą▓č鹊čĆąĖčćąĮąŠ.
ąĪąĖą╝ą┐č鹊ą╝čŗ čłąĄą╣ąĮąŠą╣ ą╝ąĄąČą┐ąŠąĘą▓ąŠąĮą║ąŠą▓ąŠą╣ ą│čĆčŗąČąĖ
ą¤čĆąŠčÅą▓ą╗ąĄąĮąĖčÅ ą│čĆčŗąČąĖ ą▓ čłąĄą╣ąĮąŠą╝ ąŠčéą┤ąĄą╗ąĄ čćą░čüč鹊 ąĮą░čćąĖąĮą░čÄčéčüčÅ čü ą┤ąĖčüą║ąŠą╝č乊čĆčéą░ ą▓ čłąĄąĄ ąĖ ąĮą░ą┐čĆčÅąČąĄąĮąĖčÅ ą▓ ą┐ą╗ąĄč湥ą▓ąŠą╝ ą┐ąŠčÅčüąĄ. ą¦ąĄą╗ąŠą▓ąĄą║ ą╝ąŠąČąĄčé ąĘą░ą╝ąĄčćą░čéčī, čćč鹊 ą┐ąŠą▓ąŠčĆąŠčéčŗ ą│ąŠą╗ąŠą▓čŗ čüčéą░ą╗ąĖ ąŠą│čĆą░ąĮąĖč湥ąĮąĮčŗą╝ąĖ, ą░ ą┐ąŠčüą╗ąĄ čĆą░ą▒ąŠčéčŗ ąĘą░ ą║ąŠą╝ą┐čīčÄč鹥čĆąŠą╝ čłąĄčÅ ┬½ą║ą░ą╝ąĄąĮąĄąĄčé┬╗. ąØąĄčĆąĄą┤ą║ąŠ ą┐ąŠčÅą▓ą╗čÅąĄčéčüčÅ ą▒ąŠą╗čī, ąŠčéą┤ą░čÄčēą░čÅ ą▓ ą╗ąŠą┐ą░čéą║čā, ą┐ą╗ąĄč湊 ąĖą╗ąĖ čĆčāą║čā, ąĖąĮąŠą│ą┤ą░ čü ąŠčēčāčēąĄąĮąĖąĄą╝ ą┐čĆąŠčüčéčĆąĄą╗ą░. ą£ąŠąČąĄčé ą▓ąŠąĘąĮąĖą║ą░čéčī ą┐ąŠą║ą░ą╗čŗą▓ą░ąĮąĖąĄ, ąŠąĮąĄą╝ąĄąĮąĖąĄ ą┐ą░ą╗čīčåąĄą▓ ąĖą╗ąĖ čćčāą▓čüčéą▓ąŠ čüą╗ą░ą▒ąŠčüčéąĖ ą▓ ą║ąĖčüčéąĖ. ąĪąĖą╝ą┐č鹊ą╝čŗ ą╝ąŠą│čāčé čāčüąĖą╗ąĖą▓ą░čéčīčüčÅ ą┐čĆąĖ ąĮą░ą║ą╗ąŠąĮąĄ ą│ąŠą╗ąŠą▓čŗ, ą║ą░čłą╗ąĄ, čüčéčĆąĄčüčüąĄ ąĖ ąĮąĄą┤ąŠčüčŗą┐ą░ąĮąĖąĖ.
ą¦ą░čüčéčī ąČą░ą╗ąŠą▒ čüą▓čÅąĘą░ąĮą░ čü ą▓ąŠą▓ą╗ąĄč湥ąĮąĖąĄą╝ ąĮąĄčĆą▓ąĮčŗčģ ą║ąŠčĆąĄčłą║ąŠą▓ ąĖ ą╝čŗčłčå. ąśąĮąŠą│ą┤ą░ č湥ą╗ąŠą▓ąĄą║ ąĘą░ą╝ąĄčćą░ąĄčé ąĖąĘą╝ąĄąĮąĄąĮąĖąĄ čćčāą▓čüčéą▓ąĖč鹥ą╗čīąĮąŠčüčéąĖ: ┬½ą║ą░ą║ ą▒čāą┤č鹊 ą║ąŠąČą░ ąĮąĄ ą╝ąŠčÅ┬╗ ąĖą╗ąĖ ┬½ą╝čāčĆą░čłą║ąĖ ą┐ąŠ čĆčāą║ąĄ┬╗. ąÆ ą┤čĆčāą│ąĖčģ čüą╗čāčćą░čÅčģ ąĮą░ ą┐ąĄčĆą▓čŗą╣ ą┐ą╗ą░ąĮ ą▓čŗčģąŠą┤čÅčé ą│ąŠą╗ąŠą▓ąĮčŗąĄ ą▒ąŠą╗ąĖ, ą│ąŠą╗ąŠą▓ąŠą║čĆčāąČąĄąĮąĖąĄ ąĖ ąŠčēčāčēąĄąĮąĖąĄ ąĮąĄčāčüč鹊ą╣čćąĖą▓ąŠčüčéąĖ, ąŠčüąŠą▒ąĄąĮąĮąŠ ą┐čĆąĖ ą┤ą╗ąĖč鹥ą╗čīąĮąŠą╝ ąĮą░ą┐čĆčÅąČąĄąĮąĖąĖ čłąĄąĖ. ąÆąŠąĘą╝ąŠąČąĮčŗ ąČą░ą╗ąŠą▒čŗ ąĮą░ čāč鹊ą╝ą╗čÅąĄą╝ąŠčüčéčī, čéčĆčāą┤ąĮąŠčüčéąĖ čü ą║ąŠąĮčåąĄąĮčéčĆą░čåąĖąĄą╣ ąĖ ąŠčēčāčēąĄąĮąĖąĄ ┬½čéčāą╝ą░ąĮą░┬╗. ąŁč鹊 ąĮąĄ ąŠąĘąĮą░čćą░ąĄčé, čćč鹊 ą┐čĆąŠą▒ą╗ąĄą╝ą░ ą▓čüąĄą│ą┤ą░ č鹊ą╗čīą║ąŠ ą▓ ą│čĆčŗąČąĄ, ąĮąŠ čłąĄą╣ąĮčŗą╣ ąŠčéą┤ąĄą╗ ą┤ąĄą╣čüčéą▓ąĖč鹥ą╗čīąĮąŠ ą╝ąŠąČąĄčé ą┤ą░ą▓ą░čéčī čéą░ą║ąĖąĄ ą┐čĆąŠčÅą▓ą╗ąĄąĮąĖčÅ. ą¤ąŠčŹč鹊ą╝čā ą▓ą░ąČąĮąŠ ąŠą▒čüą╗ąĄą┤ąŠą▓ą░čéčīčüčÅ ąĖ ąĖčüą║ą╗čÄčćąĖčéčī ą┤čĆčāą│ąĖąĄ ą┐čĆąĖčćąĖąĮčŗ.
ą¦ą░čüčéčŗąĄ čüąĖą╝ą┐č鹊ą╝čŗ, ąĮą░ ą║ąŠč鹊čĆčŗąĄ čüč鹊ąĖčé ąŠą▒čĆą░čéąĖčéčī ą▓ąĮąĖą╝ą░ąĮąĖąĄ:
-
ą▒ąŠą╗čī ą▓ čłąĄąĄ, čāčüąĖą╗ąĖą▓ą░čÄčēą░čÅčüčÅ ą┐čĆąĖ ą┤ą▓ąĖąČąĄąĮąĖąĖ ąĖą╗ąĖ čüčéą░čéąĖčćąĮąŠą╣ ą┐ąŠąĘąĄ
-
ąŠčéą┤ą░čćą░ ą▒ąŠą╗ąĖ ą▓ ą┐ą╗ąĄč湊, čĆčāą║čā, ąŠą▒ą╗ą░čüčéčī ą╗ąŠą┐ą░čéą║ąĖ
-
ąŠąĮąĄą╝ąĄąĮąĖąĄ, ą┐ąŠą║ą░ą╗čŗą▓ą░ąĮąĖąĄ, ┬½ą╝čāčĆą░čłą║ąĖ┬╗ ą▓ čĆčāą║ąĄ ąĖą╗ąĖ ą┐ą░ą╗čīčåą░čģ
-
čüą╗ą░ą▒ąŠčüčéčī ą▓ ą║ąĖčüčéąĖ, čüąĮąĖąČąĄąĮąĖąĄ čüąĖą╗čŗ čģą▓ą░čéą░, ąĮąĄą╗ąŠą▓ą║ąŠčüčéčī ą┤ą▓ąĖąČąĄąĮąĖą╣
-
ą│ąŠą╗ąŠą▓ąĮčŗąĄ ą▒ąŠą╗ąĖ, čćčāą▓čüčéą▓ąŠ čéčÅąČąĄčüčéąĖ ą▓ ąĘą░čéčŗą╗ą║ąĄ, ą│ąŠą╗ąŠą▓ąŠą║čĆčāąČąĄąĮąĖąĄ
ąśąĮąŠą│ą┤ą░ čüąĖą╝ą┐č鹊ą╝čŗ ą┐ąŠčÅą▓ą╗čÅčÄčéčüčÅ ą▓ąŠą╗ąĮąŠąŠą▒čĆą░ąĘąĮąŠ: čüąĄą│ąŠą┤ąĮčÅ ą╗ąĄą│č湥, ąĘą░ą▓čéčĆą░ čģčāąČąĄ. ą¦ąĄą╗ąŠą▓ąĄą║ ąĮą░čćąĖąĮą░ąĄčé ąĖąĘą▒ąĄą│ą░čéčī ą┤ą▓ąĖąČąĄąĮąĖą╣, čćč鹊 ą▓čĆąĄą╝ąĄąĮąĮąŠ čüąĮąĖąČą░ąĄčé ą▒ąŠą╗čī, ąĮąŠ ąĘą░č鹥ą╝ čāčüąĖą╗ąĖą▓ą░ąĄčé čüą║ąŠą▓ą░ąĮąĮąŠčüčéčī ąĖ ą╝čŗčłąĄčćąĮčŗą╣ čüą┐ą░ąĘą╝. ąóą░ą║ąČąĄ čéąĖą┐ąĖčćąĮą░ čüąĖčéčāą░čåąĖčÅ, ą║ąŠą│ą┤ą░ č湥ą╗ąŠą▓ąĄą║ ą┐ąĄčĆąĄą┐čĆąŠą▒ąŠą▓ą░ą╗ ą╝ą░ąĘąĖ ąĖ ┬½ą┐čĆąŠą│čĆąĄą▓ą░ąĮąĖčÅ┬╗, ąĮąŠ čāą╗čāčćčłąĄąĮąĖąĄ ą║čĆą░čéą║ąŠą▓čĆąĄą╝ąĄąĮąĮąŠąĄ. ąÆą░ąČąĮąŠ ą┐ąŠą╝ąĮąĖčéčī: ąĄčüą╗ąĖ ą┐ąŠčÅą▓ąĖą╗ąĖčüčī ąĮą░čĆą░čüčéą░čÄčēąĄąĄ ąŠąĮąĄą╝ąĄąĮąĖąĄ, ą▓čŗčĆą░ąČąĄąĮąĮą░čÅ čüą╗ą░ą▒ąŠčüčéčī ą▓ čĆčāą║ąĄ ąĖą╗ąĖ ąĮą░čĆčāčłąĄąĮąĖčÅ ą║ąŠąŠčĆą┤ąĖąĮą░čåąĖąĖ, ąŠčéą║ą╗ą░ą┤čŗą▓ą░čéčī ą▓ąĖąĘąĖčé ą║ ą▓čĆą░čćčā ąĮąĄ čüč鹊ąĖčé. ą¦ąĄą╝ čĆą░ąĮčīčłąĄ ąŠą┐čĆąĄą┤ąĄą╗ąĖčéčī ą┐čĆąĖčćąĖąĮčā, č鹥ą╝ ą┐čĆąŠčēąĄ ą┐ąŠą┤ąŠą▒čĆą░čéčī čŹčäč乥ą║čéąĖą▓ąĮčāčÄ čéą░ą║čéąĖą║čā.
ą¤ąŠč湥ą╝čā ą┐ąŠčÅą▓ą╗čÅąĄčéčüčÅ ą│čĆčŗąČą░: ąŠčüąĮąŠą▓ąĮčŗąĄ ą┐čĆąĖčćąĖąĮčŗ ąĖ čäą░ą║č鹊čĆčŗ čĆąĖčüą║ą░
ążąŠčĆą╝ąĖčĆąŠą▓ą░ąĮąĖąĄ ą│čĆčŗąČąĖ čĆąĄą┤ą║ąŠ ąĖą╝ąĄąĄčé ąŠą┤ąĮčā ą┐čĆąĖčćąĖąĮčā, čćą░čēąĄ čŹč鹊 čüąŠč湥čéą░ąĮąĖąĄ čäą░ą║č鹊čĆąŠą▓. ąĪčÄą┤ą░ ąŠčéąĮąŠčüčÅčéčüčÅ ąŠčüąŠą▒ąĄąĮąĮąŠčüčéąĖ ąŠčüą░ąĮą║ąĖ, ą┤ą╗ąĖč鹥ą╗čīąĮą░čÅ čĆą░ą▒ąŠčéą░ ą▓ čüčéą░čéąĖčćąĮąŠą╣ ą┐ąŠąĘąĄ, ąĮąĄą┤ąŠčüčéą░č鹊ą║ čĆąĄą│čāą╗čÅčĆąĮąŠą│ąŠ ą┤ą▓ąĖąČąĄąĮąĖčÅ ąĖ čüą╗ą░ą▒ąŠčüčéčī ą╝čŗčłčå, ą║ąŠč鹊čĆčŗąĄ ą┤ąŠą╗ąČąĮčŗ čüčéą░ą▒ąĖą╗ąĖąĘąĖčĆąŠą▓ą░čéčī čłąĄčÄ ąĖ ą┐ą╗ąĄč湥ą▓ąŠą╣ ą┐ąŠčÅčü. ąŚąĮą░č湥ąĮąĖąĄ ąĖą╝ąĄąĄčé ąĖ ą║ą░č湥čüčéą▓ąŠ čüąĮą░: ąĮąĄčāą┤ąŠą▒ąĮą░čÅ ą┐ąŠą┤čāčłą║ą░ ąĖ čüąŠąĮ ą▓ ąĮąĄą┐čĆą░ą▓ąĖą╗čīąĮąŠą╝ ą┐ąŠą╗ąŠąČąĄąĮąĖąĖ ą╝ąŠą│čāčé ą┐ąŠą┤ą┤ąĄčƹȹĖą▓ą░čéčī čģčĆąŠąĮąĖč湥čüą║ąŠąĄ ą┐ąĄčĆąĄąĮą░ą┐čĆčÅąČąĄąĮąĖąĄ ą╝čŗčłčå. ąÆą░ąČąĮčāčÄ čĆąŠą╗čī ąĖą│čĆą░ąĄčé čüčéčĆąĄčüčü, ą┐ąŠč鹊ą╝čā čćč鹊 ąŠąĮ čāčüąĖą╗ąĖą▓ą░ąĄčé ą╝čŗčłąĄčćąĮčŗąĄ ąĘą░ąČąĖą╝čŗ ąĖ ą╝ąĄąĮčÅąĄčé ą┐čĆąĖą▓čŗčćąĮčŗąĄ ą┐ą░čéč鹥čĆąĮčŗ ą┤ą▓ąĖąČąĄąĮąĖčÅ. ąĪąŠ ą▓čĆąĄą╝ąĄąĮąĄą╝ čŹč鹊 čüąŠąĘą┤ą░čæčé čāčüą╗ąŠą▓ąĖčÅ ą┤ą╗čÅ ą┐ąĄčĆąĄą│čĆčāąĘą║ąĖ ą┤ąĖčüą║ą░.
ąóą░ą║ąČąĄ ą▓ą╗ąĖčÅčÄčé čĆąĄąĘą║ąĖąĄ ąĮą░ą│čĆčāąĘą║ąĖ: ą┐ąŠą┐čŗčéą║ą░ ┬½čüčĆą░ąĘčā ąĘą░ąĮčÅčéčīčüčÅ čüą┐ąŠčĆč鹊ą╝┬╗ ą┐ąŠčüą╗ąĄ ą┤ąŠą╗ą│ąŠą│ąŠ ą┐ąĄčĆąĄčĆčŗą▓ą░, ą┐ąŠą┤ąĮčÅčéąĖąĄ čéčÅąČąĄčüč鹥ą╣, čĆčŗą▓ą║ąŠą▓čŗąĄ čāą┐čĆą░ąČąĮąĄąĮąĖčÅ. ąśąĮąŠą│ą┤ą░ čüąĖą╝ą┐č鹊ą╝čŗ ą┐ąŠčÅą▓ą╗čÅčÄčéčüčÅ ą┐ąŠčüą╗ąĄ ą░ą▓ą░čĆąĖą╣ąĮčŗčģ čüąĖčéčāą░čåąĖą╣, ą┐ą░ą┤ąĄąĮąĖą╣ ąĖą╗ąĖ čéčĆą░ą▓ą╝, ą┤ą░ąČąĄ ąĄčüą╗ąĖ ąŠąĮąĖ ą║ą░ąĘą░ą╗ąĖčüčī ąĮąĄąĘąĮą░čćąĖč鹥ą╗čīąĮčŗą╝ąĖ. ąÆąŠąĘčĆą░čüčéąĮčŗąĄ ąĖąĘą╝ąĄąĮąĄąĮąĖčÅ č鹊ąČąĄ ąĖą╝ąĄčÄčé ąĘąĮą░č湥ąĮąĖąĄ, ą┐ąŠčüą║ąŠą╗čīą║čā ą┤ąĖčüą║ąĖ čüąŠ ą▓čĆąĄą╝ąĄąĮąĄą╝ č鹥čĆčÅčÄčé ą▓ą╗ą░ą│čā ąĖ čüčéą░ąĮąŠą▓čÅčéčüčÅ ą╝ąĄąĮąĄąĄ 菹╗ą░čüčéąĖčćąĮčŗą╝ąĖ. ą¤čĆąĖ čŹč鹊ą╝ ą▓ąŠąĘčĆą░čüčé čüą░ą╝ ą┐ąŠ čüąĄą▒ąĄ ąĮąĄ ąŠą┐čĆąĄą┤ąĄą╗čÅąĄčé ąĖčüčģąŠą┤: ą╝ąĮąŠą│ąŠąĄ ąĘą░ą▓ąĖčüąĖčé ąŠčé ą┐čĆąĖą▓čŗč湥ą║, čäąĖąĘąĖč湥čüą║ąŠą╣ ą░ą║čéąĖą▓ąĮąŠčüčéąĖ ąĖ čüą▓ąŠąĄą▓čĆąĄą╝ąĄąĮąĮąŠą╣ ą║ąŠčĆčĆąĄą║čåąĖąĖ ąĮą░ą│čĆčāąĘą║ąĖ. ą¤ąŠčŹč鹊ą╝čā ą┐čĆąŠčäąĖą╗ą░ą║čéąĖą║ą░ ąĖ čĆąĄą░ą▒ąĖą╗ąĖčéą░čåąĖčÅ čĆą░ą▒ąŠčéą░čÄčé ą▓ ą╗čÄą▒ąŠą╝ ą▓ąŠąĘčĆą░čüč鹥.
ążą░ą║č鹊čĆčŗ čĆąĖčüą║ą░, ą║ąŠč鹊čĆčŗąĄ čćą░čēąĄ ą▓čüąĄą│ąŠ ą▓čüčéčĆąĄčćą░čÄčéčüčÅ ą▓ ą┐ąŠą▓čüąĄą┤ąĮąĄą▓ąĮąŠą╣ ąČąĖąĘąĮąĖ:
-
ą╝ą░ą╗ąŠą┐ąŠą┤ą▓ąĖąČąĮčŗą╣ ąŠą▒čĆą░ąĘ ąČąĖąĘąĮąĖ ąĖ čĆąĄą┤ą║ąĖąĄ ą┐ąĄčĆąĄčĆčŗą▓čŗ ą▓ čĆą░ą▒ąŠč鹥
-
ą┤ą╗ąĖč鹥ą╗čīąĮąŠąĄ ąĖčüą┐ąŠą╗čīąĘąŠą▓ą░ąĮąĖąĄ č鹥ą╗ąĄč乊ąĮą░ čü ąĮą░ą║ą╗ąŠąĮčæąĮąĮąŠą╣ ą│ąŠą╗ąŠą▓ąŠą╣
-
čĆą░ą▒ąŠčéą░ ąĘą░ ą║ąŠą╝ą┐čīčÄč鹥čĆąŠą╝ ą▒ąĄąĘ ąĮą░čüčéčĆąŠą╣ą║ąĖ ą▓čŗčüąŠčéčŗ 菹║čĆą░ąĮą░ ąĖ ąŠą┐ąŠčĆčŗ ą┤ą╗čÅ čĆčāą║
-
čüą╗ą░ą▒ąŠčüčéčī ą╝čŗčłčå ą▓ąĄčĆčģąĮąĄą╣ čćą░čüčéąĖ čüą┐ąĖąĮčŗ ąĖ ą┐ą╗ąĄč湥ą▓ąŠą│ąŠ ą┐ąŠčÅčüą░
-
čĆąĄąĘą║ąĖąĄ ąĮą░ą│čĆčāąĘą║ąĖ, čĆčŗą▓ą║ąĖ, ą┐ąŠą┤čŖčæą╝ čéčÅąČąĄčüč鹥ą╣ ┬½ąĮą░ čģąŠą╗ąŠą┤ąĮčŗąĄ ą╝čŗčłčåčŗ┬╗
-
čģčĆąŠąĮąĖč湥čüą║ąĖą╣ čüčéčĆąĄčüčü ąĖ ą┐ąŠčüč鹊čÅąĮąĮąŠąĄ ąĮą░ą┐čĆčÅąČąĄąĮąĖąĄ čłąĄąĖ
ąÆą░ąČąĮąŠ ą┐ąŠąĮąĖą╝ą░čéčī, čćč鹊 ąĮą░ą╗ąĖčćąĖąĄ čäą░ą║č鹊čĆąŠą▓ čĆąĖčüą║ą░ ąĮąĄ ąŠąĘąĮą░čćą░ąĄčé, čćč鹊 ą│čĆčŗąČą░ ąŠą▒čÅąĘą░č鹥ą╗čīąĮąŠ ą┐ąŠčÅą▓ąĖčéčüčÅ. ąØąŠ ąŠąĮąĖ ą┐ąŠą▓čŗčłą░čÄčé ą▓ąĄčĆąŠčÅčéąĮąŠčüčéčī, ąŠčüąŠą▒ąĄąĮąĮąŠ ąĄčüą╗ąĖ čüąĖą╝ą┐č鹊ą╝čŗ čāąČąĄ ą▓ąŠąĘąĮąĖą║ą░ą╗ąĖ. ąĢčüą╗ąĖ ą┐čĆąĖčüčéčāą┐čŗ ą▒ąŠą╗ąĖ ą┐ąŠą▓č鹊čĆčÅčÄčéčüčÅ, čŹč鹊 ą┐ąŠą▓ąŠą┤ ąĮąĄ č鹊ą╗čīą║ąŠ ┬½čüąĮčÅčéčī ąŠą▒ąŠčüčéčĆąĄąĮąĖąĄ┬╗, ąĮąŠ ąĖ ą┐ąĄčĆąĄčüą╝ąŠčéčĆąĄčéčī čĆąĄąČąĖą╝ ąĮą░ą│čĆčāąĘą║ąĖ ąĖ ą┐čĆąĖą▓čŗčćą║ąĖ. ąźąŠčĆąŠčłą░čÅ ąĮąŠą▓ąŠčüčéčī ą▓ č鹊ą╝, čćč鹊 ą╝ąĮąŠą│ąĖąĄ čäą░ą║č鹊čĆčŗ čĆąĖčüą║ą░ čāą┐čĆą░ą▓ą╗čÅąĄą╝čŗ. ąöą░ąČąĄ ąĮąĄą▒ąŠą╗čīčłąĖąĄ ąĖąĘą╝ąĄąĮąĄąĮąĖčÅ ą▓ čĆą░ą▒ąŠč湥ą╝ ą╝ąĄčüč鹥 ąĖ čĆąĄąČąĖą╝ąĄ ą┤ą▓ąĖąČąĄąĮąĖčÅ čüą┐ąŠčüąŠą▒ąĮčŗ ąĘą░ą╝ąĄčéąĮąŠ čüąĮąĖąĘąĖčéčī čćą░čüč鹊čéčā ąŠą▒ąŠčüčéčĆąĄąĮąĖą╣.

ąÜąŠą│ą┤ą░ ąĮčāąČąĮąŠ ąŠą▒čĆą░čéąĖčéčīčüčÅ ą║ ą▓čĆą░čćčā čüčĆąŠčćąĮąŠ, ą░ ą║ąŠą│ą┤ą░ ą┐ą╗ą░ąĮąŠą▓ąŠ
ą¤čĆąĖ ą▒ąŠą╗čÅčģ ą▓ čłąĄąĄ ą╝ąĮąŠą│ąĖąĄ čüčéą░čĆą░čÄčéčüčÅ ą┐ąĄčĆąĄč鹥čĆą┐ąĄčéčī, ąĮą░ą┤ąĄčÅčüčī, čćč鹊 ┬½ą┐čĆąŠą╣ą┤čæčé čüą░ą╝ąŠ┬╗. ąśąĮąŠą│ą┤ą░ čŹč鹊 ą┤ąĄą╣čüčéą▓ąĖč鹥ą╗čīąĮąŠ ą╝čŗčłąĄčćąĮąŠąĄ ą┐ąĄčĆąĄąĮą░ą┐čĆčÅąČąĄąĮąĖąĄ, ą║ąŠč鹊čĆąŠąĄ čāą╝ąĄąĮčīčłą░ąĄčéčüčÅ ą┐čĆąĖ ąŠčéą┤čŗčģąĄ ąĖ ą╝čÅą│ą║ąŠą╣ ą░ą║čéąĖą▓ąĮąŠčüčéąĖ. ąØąŠ ą┐čĆąĖ ą┐ąŠą┤ąŠąĘčĆąĄąĮąĖąĖ ąĮą░ ą▓ąŠą▓ą╗ąĄč湥ąĮąĖąĄ ąĮąĄčĆą▓ąĮčŗčģ čüčéčĆčāą║čéčāčĆ ą╗čāčćčłąĄ ąĮąĄ ąĘą░čéčÅą│ąĖą▓ą░čéčī, ą┐ąŠč鹊ą╝čā čćč鹊 ą┤ą╗ąĖč鹥ą╗čīąĮąŠąĄ čĆą░ąĘą┤čĆą░ąČąĄąĮąĖąĄ ą║ąŠčĆąĄčłą║ą░ čāčģčāą┤čłą░ąĄčé ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖąĄ. ą¤ą╗ą░ąĮąŠą▓ąŠ čüč鹊ąĖčé ąŠą▒čĆą░čéąĖčéčīčüčÅ, ąĄčüą╗ąĖ ą▒ąŠą╗čī ą┤ąĄčƹȹĖčéčüčÅ ą▒ąŠą╗čīčłąĄ ąĮąĄčüą║ąŠą╗čīą║ąĖčģ ą┤ąĮąĄą╣, ą╝ąĄčłą░ąĄčé čĆą░ą▒ąŠč鹥 ąĖą╗ąĖ čüąĮčā, ą┐ąŠą▓č鹊čĆčÅąĄčéčüčÅ ąĖ čāčüąĖą╗ąĖą▓ą░ąĄčéčüčÅ. ąóą░ą║ąČąĄ ą┐ąŠą▓ąŠą┤ąŠą╝ čÅą▓ą╗čÅčÄčéčüčÅ ąŠąĮąĄą╝ąĄąĮąĖąĄ, ą┐ąŠą║ą░ą╗čŗą▓ą░ąĮąĖąĄ ąĖ ąŠčéą┤ą░čćą░ ą▒ąŠą╗ąĖ ą▓ čĆčāą║čā. ą¦ąĄą╝ čÅčüąĮąĄąĄ ą║ą░čĆčéąĖąĮą░ ąĮą░ čĆą░ąĮąĮąĄą╝ čŹčéą░ą┐ąĄ, č鹥ą╝ ą╗ąĄą│č湥 ą┐ąŠą┤ąŠą▒čĆą░čéčī ą╗ąĄč湥ąĮąĖąĄ.
ąĪčĆąŠčćąĮą░čÅ ą║ąŠąĮčüčāą╗čīčéą░čåąĖčÅ ąŠčüąŠą▒ąĄąĮąĮąŠ ą▓ą░ąČąĮą░, ąĄčüą╗ąĖ ą┐ąŠčÅą▓ąĖą╗ąĖčüčī ą┐čĆąĖąĘąĮą░ą║ąĖ ąĮąĄą▓čĆąŠą╗ąŠą│ąĖč湥čüą║ąŠą│ąŠ ą┤ąĄčäąĖčåąĖčéą░. ąÜ čéą░ą║ąĖą╝ ą┐čĆąĖąĘąĮą░ą║ą░ą╝ ąŠčéąĮąŠčüčÅčé ą▓čŗčĆą░ąČąĄąĮąĮčāčÄ čüą╗ą░ą▒ąŠčüčéčī ą▓ čĆčāą║ąĄ, ąĘą░ą╝ąĄčéąĮąŠąĄ čüąĮąĖąČąĄąĮąĖąĄ čüąĖą╗čŗ čģą▓ą░čéą░, ą┐čĆąŠą│čĆąĄčüčüąĖčĆčāčÄčēąĄąĄ ąŠąĮąĄą╝ąĄąĮąĖąĄ ąĖ ąĮą░čĆčāčłąĄąĮąĖčÅ ą║ąŠąŠčĆą┤ąĖąĮą░čåąĖąĖ. ąĢčüą╗ąĖ č湥ą╗ąŠą▓ąĄą║čā čéčĆčāą┤ąĮąŠ čāą┤ąĄčƹȹĖą▓ą░čéčī ą┐čĆąĄą┤ą╝ąĄčéčŗ, ą┐ąŠčÅą▓ą╗čÅčÄčéčüčÅ ┬½ą┐čĆąŠą▓ą░ą╗čŗ┬╗ ą▓ ą┤ą▓ąĖąČąĄąĮąĖčÅčģ ąĖą╗ąĖ čĆąĄąĘą║ąŠ čāčüąĖą╗ąĖą▓ą░ąĄčéčüčÅ ą▒ąŠą╗čī, čŹč鹊 čéčĆąĄą▒čāąĄčé ą▒čŗčüčéčĆąŠą│ąŠ ąŠčüą╝ąŠčéčĆą░. ą×čéą┤ąĄą╗čīąĮąŠ ąĮą░čüč鹊čĆą░ąČąĖą▓ą░čÄčé čüąĖą╝ą┐č鹊ą╝čŗ, čüą▓čÅąĘą░ąĮąĮčŗąĄ čü ą▓ąŠąĘą╝ąŠąČąĮčŗą╝ ą┐ąŠčĆą░ąČąĄąĮąĖąĄą╝ čüą┐ąĖąĮąĮąŠą│ąŠ ą╝ąŠąĘą│ą░, ą║ąŠą│ą┤ą░ ą┐ąŠčÅą▓ą╗čÅąĄčéčüčÅ čłą░čéą║ąŠčüčéčī ą┐ąŠčģąŠą┤ą║ąĖ ąĖą╗ąĖ ąĮąĄąŠą▒čŗčćąĮą░čÅ čüą╗ą░ą▒ąŠčüčéčī ą▓ ą║ąŠąĮąĄčćąĮąŠčüčéčÅčģ. ąóą░ą║ąĖąĄ čüąĖčéčāą░čåąĖąĖ čéčĆąĄą▒čāčÄčé ąĮąĄ čüą░ą╝ąŠą╗ąĄč湥ąĮąĖčÅ, ą░ ą╝ąĄą┤ąĖčåąĖąĮčüą║ąŠą╣ ąŠčåąĄąĮą║ąĖ. ą¦ąĄą╝ ą▒čŗčüčéčĆąĄąĄ ą▓čŗčÅą▓ąĖčéčī ą┐čĆąĖčćąĖąĮčā, č鹥ą╝ ą▒ąĄąĘąŠą┐ą░čüąĮąĄąĄ ą▒čāą┤ąĄčé čĆąĄčłąĄąĮąĖąĄ.
ąÆ ą┐ąŠą▓čüąĄą┤ąĮąĄą▓ąĮąŠą╣ ą┐čĆą░ą║čéąĖą║ąĄ ą┐ąŠą╗ąĄąĘąĮąŠ ąŠčĆąĖąĄąĮčéąĖčĆąŠą▓ą░čéčīčüčÅ ąĮą░ ą┤ąĖąĮą░ą╝ąĖą║čā čüąĖą╝ą┐č鹊ą╝ąŠą▓. ąĢčüą╗ąĖ ą▒ąŠą╗čī čāą╝ąĄąĮčīčłą░ąĄčéčüčÅ ąŠčé ą┤ąĮčÅ ą║ ą┤ąĮčÄ ąĖ ąĮąĄčé ąŠąĮąĄą╝ąĄąĮąĖčÅ ąĖą╗ąĖ čüą╗ą░ą▒ąŠčüčéąĖ, čćą░čēąĄ ą┤ąŠčüčéą░č鹊čćąĮąŠ ą┐ą╗ą░ąĮąŠą▓ąŠą│ąŠ ą▓ąĖąĘąĖčéą░ ąĖ ą║ąŠčĆčĆąĄą║čéąĮąŠą╣ čĆąĄą░ą▒ąĖą╗ąĖčéą░čåąĖąĖ. ąĢčüą╗ąĖ ąČąĄ čüąĖą╝ą┐č鹊ą╝čŗ ąĮą░čĆą░čüčéą░čÄčé, ąĘąŠąĮą░ ąŠąĮąĄą╝ąĄąĮąĖčÅ čĆą░čüčłąĖčĆčÅąĄčéčüčÅ ąĖą╗ąĖ ą┤ąŠą▒ą░ą▓ą╗čÅąĄčéčüčÅ čüą╗ą░ą▒ąŠčüčéčī, ą╗čāčćčłąĄ ą┤ąĄą╣čüčéą▓ąŠą▓ą░čéčī ą▒čŗčüčéčĆąĄąĄ. ąóą░ą║ąČąĄ čüč鹊ąĖčé ąŠą▒čĆą░čéąĖčéčīčüčÅ, ąĄčüą╗ąĖ ą│ąŠą╗ąŠą▓ąŠą║čĆčāąČąĄąĮąĖąĄ ąĖą╗ąĖ ą│ąŠą╗ąŠą▓ąĮčŗąĄ ą▒ąŠą╗ąĖ čüčéą░ą╗ąĖ čĆąĄą│čāą╗čÅčĆąĮčŗą╝ąĖ ąĖ čüą▓čÅąĘą░ąĮčŗ čü ąĮą░ą┐čĆčÅąČąĄąĮąĖąĄą╝ ą▓ čłąĄąĄ. ąÆčĆą░čć ąŠčåąĄąĮąĖčé, ąĮą░čüą║ąŠą╗čīą║ąŠ čŹčéąĖ čüąĖą╝ą┐č鹊ą╝čŗ čüą▓čÅąĘą░ąĮčŗ čü ą┐ąŠąĘą▓ąŠąĮąŠčćąĮąĖą║ąŠą╝, ąĖ ąĖčüą║ą╗čÄčćąĖčé ą┤čĆčāą│ąĖąĄ ą┐čĆąĖčćąĖąĮčŗ. ąŁč鹊 ą▓ą░ąČąĮąŠ, čćč鹊ą▒čŗ ąĮąĄ ą╗ąĄčćąĖčéčī ┬½ąĮąĄ č鹊┬╗.
ąöą░ąČąĄ ą┐čĆąĖ ąĮąĄą▓čŗčĆą░ąČąĄąĮąĮčŗčģ čüąĖą╝ą┐č鹊ą╝ą░čģ ąĮąĄ čüč鹊ąĖčé ąĘą░ąĮąĖą╝ą░čéčīčüčÅ ą░ą│čĆąĄčüčüąĖą▓ąĮčŗą╝ąĖ ą╝ą░ąĮąĖą┐čāą╗čÅčåąĖčÅą╝ąĖ ąĖ ┬½ą▓ą┐čĆą░ą▓ą╗ąĄąĮąĖčÅą╝ąĖ┬╗. ąĀąĄąĘą║ąĖąĄ ą┤ą▓ąĖąČąĄąĮąĖčÅ, čüąĖą╗ąŠą▓čŗąĄ čüą║čĆčāčćąĖą▓ą░ąĮąĖčÅ ąĖ čüąŠą╝ąĮąĖč鹥ą╗čīąĮčŗąĄ ą╝ąĄč鹊ą┤ąĖą║ąĖ ą╝ąŠą│čāčé čāčüąĖą╗ąĖčéčī čĆą░ąĘą┤čĆą░ąČąĄąĮąĖąĄ ąĮąĄčĆą▓ąĮčŗčģ čüčéčĆčāą║čéčāčĆ. ą×ą┐čéąĖą╝ą░ą╗čīąĮą░čÅ čéą░ą║čéąĖą║ą░ ŌĆö ą╝čÅą│ą║ąŠąĄ čüąĮčÅčéąĖąĄ ą▒ąŠą╗ąĖ, ą┐ąŠčüč鹥ą┐ąĄąĮąĮąŠąĄ ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖąĄ ą┐ąŠą┤ą▓ąĖąČąĮąŠčüčéąĖ ąĖ čāą║čĆąĄą┐ą╗ąĄąĮąĖąĄ. ą¦ąĄą╝ čüą┐ąŠą║ąŠą╣ąĮąĄąĄ ąĖ ą┐ąŠčüą╗ąĄą┤ąŠą▓ą░č鹥ą╗čīąĮąĄąĄ ą┐ąŠą┤čģąŠą┤, č鹥ą╝ čāčüč鹊ą╣čćąĖą▓ąĄąĄ čĆąĄąĘčāą╗čīčéą░čé. ą¤ąŠčŹč鹊ą╝čā ą┐čĆąĖ ą┐ąĄčĆą▓čŗčģ ą┐čĆąĖąĘąĮą░ą║ą░čģ ą╗čāčćčłąĄ ą▓čŗą▒čĆą░čéčī ą▒ąĄąĘąŠą┐ą░čüąĮčāčÄ ą┤ąĖą░ą│ąĮąŠčüčéąĖą║čā ąĖ čĆą░ąĘčāą╝ąĮčŗą╣ ą┐ą╗ą░ąĮ.
ąöąĖą░ą│ąĮąŠčüčéąĖą║ą░: čćč鹊 ąŠą▒čŗčćąĮąŠ ąĮą░ąĘąĮą░čćą░čÄčé ąĖ ąĘą░č湥ą╝
ąöąĖą░ą│ąĮąŠčüčéąĖą║ą░ ąĮą░čćąĖąĮą░ąĄčéčüčÅ ąĮąĄ čüąŠ čüąĮąĖą╝ą║ą░, ą░ čü čĆą░ąĘą│ąŠą▓ąŠčĆą░ ąĖ ąŠčüą╝ąŠčéčĆą░. ąÆčĆą░čć čāč鹊čćąĮčÅąĄčé, ą│ą┤ąĄ ąĖą╝ąĄąĮąĮąŠ ą▒ąŠą╗ąĖčé, ą║čāą┤ą░ ąŠčéą┤ą░čæčé ą▒ąŠą╗čī, ąĄčüčéčī ą╗ąĖ ąŠąĮąĄą╝ąĄąĮąĖąĄ, čüą╗ą░ą▒ąŠčüčéčī, čćč鹊 čāčüąĖą╗ąĖą▓ą░ąĄčé ąĖ čćč鹊 ąŠą▒ą╗ąĄą│čćą░ąĄčé čüąĖą╝ą┐č鹊ą╝čŗ. ąŚą░č鹥ą╝ ą┐čĆąŠą▓ąŠą┤ąĖčéčüčÅ ąĮąĄą▓čĆąŠą╗ąŠą│ąĖč湥čüą║ąĖą╣ ąŠčüą╝ąŠčéčĆ: ą┐čĆąŠą▓ąĄčĆčÅčÄčé čćčāą▓čüčéą▓ąĖč鹥ą╗čīąĮąŠčüčéčī, čüąĖą╗čā ą╝čŗčłčå, čĆąĄčäą╗ąĄą║čüčŗ, ą┤ą▓ąĖąČąĄąĮąĖčÅ čłąĄąĖ ąĖ ą┐ą╗ąĄčć. ąŁč鹊 ą┐ąŠą╝ąŠą│ą░ąĄčé ą┐ąŠąĮčÅčéčī, ąĄčüčéčī ą╗ąĖ ą┐čĆąĖąĘąĮą░ą║ąĖ čĆą░ąĘą┤čĆą░ąČąĄąĮąĖčÅ ąĮąĄčĆą▓ąĮąŠą│ąŠ ą║ąŠčĆąĄčłą║ą░ ąĖ ąĮą░ ą║ą░ą║ąŠą╝ čāčĆąŠą▓ąĮąĄ ą▓ąŠąĘą╝ąŠąČąĮą░ ą┐čĆąŠą▒ą╗ąĄą╝ą░. ą×čüą╝ąŠčéčĆ čéą░ą║ąČąĄ ą┐ąŠąĘą▓ąŠą╗čÅąĄčé ąŠčéą╗ąĖčćąĖčéčī ą┐ą░č鹊ą╗ąŠą│ąĖčÄ ą┐ąŠąĘą▓ąŠąĮąŠčćąĮąĖą║ą░ ąŠčé ą┐čĆąŠą▒ą╗ąĄą╝ ą┐ą╗ąĄč湥ą▓ąŠą│ąŠ čüčāčüčéą░ą▓ą░ ąĖą╗ąĖ ą╝čŗčłčå. ąæąĄąĘ čŹč鹊ą│ąŠ čüąĮąĖą╝ą║ąĖ ą╝ąŠą│čāčé ą▒čŗčéčī ąĖąĮč鹥čĆą┐čĆąĄčéąĖčĆąŠą▓ą░ąĮčŗ ąĮąĄą▓ąĄčĆąĮąŠ.
ą¦ą░čüč鹊 ąĮą░ąĘąĮą░čćą░čÄčé čĆąĄąĮčéą│ąĄąĮ, čćč鹊ą▒čŗ ąŠčåąĄąĮąĖčéčī ą║ąŠčüčéąĖ, ąŠčüą░ąĮą║čā, ą┐ąŠą╗ąŠąČąĄąĮąĖąĄ ą┐ąŠąĘą▓ąŠąĮą║ąŠą▓ ąĖ ą▓ąŠąĘą╝ąŠąČąĮčŗąĄ ą┤ąĄą│ąĄąĮąĄčĆą░čéąĖą▓ąĮčŗąĄ ąĖąĘą╝ąĄąĮąĄąĮąĖčÅ. ąĀąĄąĮčéą│ąĄąĮ ąĮąĄ ą┐ąŠą║ą░ąĘčŗą▓ą░ąĄčé čüą░ą╝ ą┤ąĖčüą║ čéą░ą║, ą║ą░ą║ ą£ąĀąó, ąĮąŠ ą┐ąŠą╝ąŠą│ą░ąĄčé čāą▓ąĖą┤ąĄčéčī čüąŠą┐čāčéčüčéą▓čāčÄčēąĖąĄ ąĖąĘą╝ąĄąĮąĄąĮąĖčÅ ąĖ ąĖčüą║ą╗čÄčćąĖčéčī ąĮąĄą║ąŠč鹊čĆčŗąĄ ą┤čĆčāą│ąĖąĄ ą┐čĆąĖčćąĖąĮčŗ ą▒ąŠą╗ąĖ. ąŻą╗čīčéčĆą░ąĘą▓čāą║ąŠą▓ąŠąĄ ąĖčüčüą╗ąĄą┤ąŠą▓ą░ąĮąĖąĄ ą╝ąŠąČąĄčé ą┐čĆąĖą╝ąĄąĮčÅčéčīčüčÅ ą┤ą╗čÅ ąŠčåąĄąĮą║ąĖ ą╝čÅą│ą║ąĖčģ čéą║ą░ąĮąĄą╣ ąĖ čüąŠčüčāą┤ąĖčüčéčŗčģ ąŠčüąŠą▒ąĄąĮąĮąŠčüč鹥ą╣ ą▓ ąŠčéą┤ąĄą╗čīąĮčŗčģ čüąĖčéčāą░čåąĖčÅčģ. ą×ą┤ąĮą░ą║ąŠ ą│ą╗ą░ą▓ąĮčŗą╝ ą╝ąĄč鹊ą┤ąŠą╝ ą┤ą╗čÅ ąŠčåąĄąĮą║ąĖ ą┤ąĖčüą║ąŠą▓ ąĖ ąĮąĄčĆą▓ąĮčŗčģ čüčéčĆčāą║čéčāčĆ ąŠą▒čŗčćąĮąŠ čüčćąĖčéą░čÄčé ą£ąĀąó. ąÜąŠą╝ą┐čīčÄč鹥čĆąĮą░čÅ č鹊ą╝ąŠą│čĆą░čäąĖčÅ čćą░čēąĄ ą┐ąŠą╗ąĄąĘąĮą░ ą┤ą╗čÅ ą║ąŠčüčéąĮčŗčģ čüčéčĆčāą║čéčāčĆ ąĖ čāč鹊čćąĮčÅčÄčēąĖčģ ąĘą░ą┤ą░čć.
ą¦č鹊 ą╝ąŠą│čāčé ą▓ą║ą╗čÄčćą░čéčī ąŠą▒čüą╗ąĄą┤ąŠą▓ą░ąĮąĖčÅ ą▓ ąĘą░ą▓ąĖčüąĖą╝ąŠčüčéąĖ ąŠčé čüąĖčéčāą░čåąĖąĖ:
-
ąĮąĄą▓čĆąŠą╗ąŠą│ąĖč湥čüą║ąĖą╣ ąŠčüą╝ąŠčéčĆ čü č鹥čüčéą░ą╝ąĖ ąĮą░ čüąĖą╗čā ąĖ čćčāą▓čüčéą▓ąĖč鹥ą╗čīąĮąŠčüčéčī
-
čĆąĄąĮčéą│ąĄąĮ čłąĄą╣ąĮąŠą│ąŠ ąŠčéą┤ąĄą╗ą░ ą┤ą╗čÅ ąŠčåąĄąĮą║ąĖ ą║ąŠčüčéąĮčŗčģ ąĖąĘą╝ąĄąĮąĄąĮąĖą╣ ąĖ ąŠčüą░ąĮą║ąĖ
-
ą£ąĀąó čłąĄą╣ąĮąŠą│ąŠ ąŠčéą┤ąĄą╗ą░ ą┤ą╗čÅ ąŠčåąĄąĮą║ąĖ ą┤ąĖčüą║ąŠą▓, ą│čĆčŗąČ ąĖ ąĮąĄčĆą▓ąĮčŗčģ čüčéčĆčāą║čéčāčĆ
-
ąÜąó ą┐čĆąĖ ąĮąĄąŠą▒čģąŠą┤ąĖą╝ąŠčüčéąĖ čāč鹊čćąĮąĖčéčī čüąŠčüč鹊čÅąĮąĖąĄ ą║ąŠčüčéąĮčŗčģ 菹╗ąĄą╝ąĄąĮč鹊ą▓
-
ą┤ąŠą┐ąŠą╗ąĮąĖč鹥ą╗čīąĮčŗąĄ ąĖčüčüą╗ąĄą┤ąŠą▓ą░ąĮąĖčÅ ą┐ąŠ ą┐ąŠą║ą░ąĘą░ąĮąĖčÅą╝, ąĄčüą╗ąĖ ąĮčāąČąĮąŠ ąĖčüą║ą╗čÄčćąĖčéčī ą┤čĆčāą│ąĖąĄ ą┐čĆąĖčćąĖąĮčŗ
ąÆą░ąČąĮąŠ ą┐ąŠąĮąĖą╝ą░čéčī, čćč鹊 ┬½ąĮą░ą╣čéąĖ ą│čĆčŗąČčā ąĮą░ ą£ąĀąó┬╗ ŌĆö ąĮąĄ ąĄą┤ąĖąĮčüčéą▓ąĄąĮąĮą░čÅ čåąĄą╗čī. ąÆčĆą░čćą░ ąĖąĮč鹥čĆąĄčüčāąĄčé, čüąŠą▓ą┐ą░ą┤ą░ąĄčé ą╗ąĖ čāčĆąŠą▓ąĄąĮčī ąĖąĘą╝ąĄąĮąĄąĮąĖčÅ čü ą▓ą░čłąĖą╝ąĖ čüąĖą╝ą┐č鹊ą╝ą░ą╝ąĖ ąĖ ąĄčüčéčī ą╗ąĖ ą┐čĆąĖąĘąĮą░ą║ąĖ čāą│čĆąŠąĘčŗ ą┤ą╗čÅ ąĮąĄčĆą▓ąĮąŠą╣ čéą║ą░ąĮąĖ. ąśąĮąŠą│ą┤ą░ ą┐čĆąĖ čÅčĆą║ąŠą╣ ą▒ąŠą╗ąĖ ą£ąĀąó ą┐ąŠą║ą░ąĘčŗą▓ą░ąĄčé čāą╝ąĄčĆąĄąĮąĮčŗąĄ ąĖąĘą╝ąĄąĮąĄąĮąĖčÅ, ą┐ąŠč鹊ą╝čā čćč鹊 ą▒ąŠą╗čī ą┐ąŠą┤ą┤ąĄčƹȹĖą▓ą░ąĄčéčüčÅ čüą┐ą░ąĘą╝ąŠą╝ ąĖ ą▓ąŠčüą┐ą░ą╗ąĖč鹥ą╗čīąĮąŠą╣ čĆąĄą░ą║čåąĖąĄą╣. ąÉ ąĖąĮąŠą│ą┤ą░ ą║čĆčāą┐ąĮąŠąĄ ą▓čŗą┐čÅčćąĖą▓ą░ąĮąĖąĄ ąĮą░ čüąĮąĖą╝ą║ąĄ ą┐ąŠčćčéąĖ ąĮąĄ ą▒ąĄčüą┐ąŠą║ąŠąĖčé č湥ą╗ąŠą▓ąĄą║ą░. ą¤ąŠčŹč鹊ą╝čā ą┐čĆą░ą▓ąĖą╗čīąĮą░čÅ ą┤ąĖą░ą│ąĮąŠčüčéąĖą║ą░ ŌĆö čŹč鹊 čüąŠą┐ąŠčüčéą░ą▓ą╗ąĄąĮąĖąĄ ą║ą╗ąĖąĮąĖą║ąĖ ąĖ čüąĮąĖą╝ą║ąŠą▓. ąØą░ ąŠčüąĮąŠą▓ąĄ čŹč鹊ą│ąŠ ą▓čŗą▒ąĖčĆą░čÄčé ą╗ąĄč湥ąĮąĖąĄ, ą░ ąĮąĄ č鹊ą╗čīą║ąŠ ą┐ąŠ č乊čĆą╝čāą╗ąĖčĆąŠą▓ą║ąĄ ą▓ ąĘą░ą║ą╗čÄč湥ąĮąĖąĖ.
ąŚą░čÅą▓ą║ą░ ą┐čĆąĖąĮčÅčéą░

ąÜąŠąĮčüąĄčĆą▓ą░čéąĖą▓ąĮąŠąĄ ą╗ąĄč湥ąĮąĖąĄ: čćč鹊 ą┐ąŠą╝ąŠą│ą░ąĄčé ą▓ ą▒ąŠą╗čīčłąĖąĮčüčéą▓ąĄ čüą╗čāčćą░ąĄą▓
ąÜąŠąĮčüąĄčĆą▓ą░čéąĖą▓ąĮąŠąĄ ą╗ąĄč湥ąĮąĖąĄ ŌĆö čŹč鹊 ą║ąŠą╝ą┐ą╗ąĄą║čü ą╝ąĄčĆ ą▒ąĄąĘ ąŠą┐ąĄčĆą░čåąĖąĖ, ąĮą░ą┐čĆą░ą▓ą╗ąĄąĮąĮčŗą╣ ąĮą░ čüąĮčÅčéąĖąĄ ą▒ąŠą╗ąĖ ąĖ ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖąĄ čäčāąĮą║čåąĖąĖ. ąØą░ ą┐ąĄčĆą▓ąŠą╝ čŹčéą░ą┐ąĄ ą▓ą░ąČąĮąŠ čāą╝ąĄąĮčīčłąĖčéčī ą▓ąŠčüą┐ą░ą╗ąĖč鹥ą╗čīąĮčāčÄ čĆąĄą░ą║čåąĖčÄ ąĖ ą╝čŗčłąĄčćąĮčŗą╣ čüą┐ą░ąĘą╝, čćč鹊ą▒čŗ čüąĮąĖąĘąĖčéčī čĆą░ąĘą┤čĆą░ąČąĄąĮąĖąĄ ąĮąĄčĆą▓ąĮčŗčģ čüčéčĆčāą║čéčāčĆ. ąöą╗čÅ čŹč鹊ą│ąŠ ą╝ąŠą│čāčé ąĖčüą┐ąŠą╗čīąĘąŠą▓ą░čéčīčüčÅ ąŠą▒ąĄąĘą▒ąŠą╗ąĖą▓ą░čÄčēąĖąĄ ąĖ ą┐čĆąŠčéąĖą▓ąŠą▓ąŠčüą┐ą░ą╗ąĖč鹥ą╗čīąĮčŗąĄ ą┐čĆąĄą┐ą░čĆą░čéčŗ, ą░ čéą░ą║ąČąĄ ą╝ąĄč鹊ą┤čŗ ą╗ąŠą║ą░ą╗čīąĮąŠą│ąŠ ą▓ąŠąĘą┤ąĄą╣čüčéą▓ąĖčÅ ą┐ąŠ ąĮą░ąĘąĮą░č湥ąĮąĖčÄ ą▓čĆą░čćą░. ąÆą░ąČąĮąŠ čüąŠą▒ą╗čÄą┤ą░čéčī čĆąĄąČąĖą╝ ąĮą░ą│čĆčāąĘą║ąĖ: ąĮąĄ ą╗ąĄąČą░čéčī ąĮąĄą┤ąĄą╗čÅą╝ąĖ, ąĮąŠ ąĖ ąĮąĄ ┬½čĆą░ąĘčĆą░ą▒ą░čéčŗą▓ą░čéčī č湥čĆąĄąĘ ą▒ąŠą╗čī┬╗. ą×ą▒čŗčćąĮąŠ ą╗čāčćčłąĄ čĆą░ą▒ąŠčéą░ąĄčé čēą░ą┤čÅčēą░čÅ ą░ą║čéąĖą▓ąĮąŠčüčéčī, ą┤ąŠąĘąĖčĆąŠą▓ą░ąĮąĮčŗąĄ ą┤ą▓ąĖąČąĄąĮąĖčÅ ąĖ ą┐ąŠčüč鹥ą┐ąĄąĮąĮąŠąĄ ą▓ąŠąĘą▓čĆą░čēąĄąĮąĖąĄ ą║ ą┐čĆąĖą▓čŗčćąĮčŗą╝ ą┤ąĄą╗ą░ą╝.
ąĢčüą╗ąĖ ą▒ąŠą╗čī ą┐čĆąĖčüčéčāą┐ąŠąŠą▒čĆą░ąĘąĮą░čÅ ąĖ ą▓čŗčĆą░ąČąĄąĮąĮą░čÅ, ą▓čĆą░čć ą╝ąŠąČąĄčé čĆą░čüčüą╝ąŠčéčĆąĄčéčī ą╗ąĄč湥ą▒ąĮčŗąĄ ą▒ą╗ąŠą║ą░ą┤čŗ ą║ą░ą║ čüą┐ąŠčüąŠą▒ ą▒čŗčüčéčĆąŠ čāą╝ąĄąĮčīčłąĖčéčī ą▒ąŠą╗ąĄą▓ąŠą╣ čüąĖąĮą┤čĆąŠą╝. ąśąĮąŠą│ą┤ą░ ąĮą░ąĘąĮą░čćą░čÄčé ą▓čĆąĄą╝ąĄąĮąĮčāčÄ čäąĖą║čüą░čåąĖčÄ čłąĄąĖ ą▓ąŠčĆąŠčéąĮąĖą║ąŠą╝, čćč鹊ą▒čŗ čüąĮąĖąĘąĖčéčī ąĮą░ą│čĆčāąĘą║čā ąĖ ą┤ą░čéčī čéą║ą░ąĮčÅą╝ čāčüą┐ąŠą║ąŠąĖčéčīčüčÅ. ą×ą┤ąĮą░ą║ąŠ ą▓ąŠčĆąŠčéąĮąĖą║ ąĮąĄ ą┤ąŠą╗ąČąĄąĮ čüčéą░ąĮąŠą▓ąĖčéčīčüčÅ ┬½ą┐ąŠčüč鹊čÅąĮąĮąŠą╣ ąŠą┐ąŠčĆąŠą╣┬╗, ą┐ąŠč鹊ą╝čā čćč鹊 ą┤ą╗ąĖč鹥ą╗čīąĮąŠąĄ ąĮąŠčłąĄąĮąĖąĄ ąŠčüą╗ą░ą▒ą╗čÅąĄčé ą╝čŗčłčåčŗ. ąøąĄč湥ą▒ąĮą░čÅ čäąĖąĘą║čāą╗čīčéčāčĆą░ ąĖą│čĆą░ąĄčé ą║ą╗čÄč湥ą▓čāčÄ čĆąŠą╗čī, ąĮąŠ ąĄčæ ąĮą░čćąĖąĮą░čÄčé ą▓ ą┐ąŠą┤čģąŠą┤čÅčēąĖą╣ ą╝ąŠą╝ąĄąĮčé, ą║ąŠą│ą┤ą░ ąŠčüčéčĆą░čÅ ą▒ąŠą╗čī čāą╝ąĄąĮčīčłąĖą╗ą░čüčī. ąŻą┐čĆą░ąČąĮąĄąĮąĖčÅ ą┐ąŠą┤ą▒ąĖčĆą░čÄčé čéą░ą║, čćč鹊ą▒čŗ ąŠąĮąĖ ą▓ąŠčüčüčéą░ąĮą░ą▓ą╗ąĖą▓ą░ą╗ąĖ ą┐ąŠą┤ą▓ąĖąČąĮąŠčüčéčī ąĖ čāą║čĆąĄą┐ą╗čÅą╗ąĖ ą╝čŗčłčåčŗ ą▒ąĄąĘ ą┐čĆąŠą▓ąŠą║ą░čåąĖąĖ čüąĖą╝ą┐č鹊ą╝ąŠą▓.
ą¤ąŠą┤čģąŠą┤čŗ, ą║ąŠč鹊čĆčŗąĄ čćą░čēąĄ ą▓čüąĄą│ąŠ ą▓čģąŠą┤čÅčé ą▓ ą║ąŠąĮčüąĄčĆą▓ą░čéąĖą▓ąĮčāčÄ ą┐čĆąŠą│čĆą░ą╝ą╝čā:
-
ą╝ąĄą┤ąĖą║ą░ą╝ąĄąĮč鹊ąĘąĮąŠąĄ čüąĮčÅčéąĖąĄ ą▒ąŠą╗ąĖ ąĖ ą▓ąŠčüą┐ą░ą╗ąĄąĮąĖčÅ ą┐ąŠ ąĮą░ąĘąĮą░č湥ąĮąĖčÄ ą▓čĆą░čćą░
-
ą┤ąŠąĘąĖčĆąŠą▓ą░ąĮąĮą░čÅ ą╗ąĄč湥ą▒ąĮą░čÅ čäąĖąĘą║čāą╗čīčéčāčĆą░ ą┤ą╗čÅ čłąĄąĖ, ą┐ą╗ąĄčć ąĖ ą▓ąĄčĆčģąĮąĄą╣ čćą░čüčéąĖ čüą┐ąĖąĮčŗ
-
čĆą░ą▒ąŠčéą░ čü ą╝čŗčłąĄčćąĮčŗą╝ čüą┐ą░ąĘą╝ąŠą╝ ąĖ čéčĆąĖą│ą│ąĄčĆąĮčŗą╝ąĖ ąĘąŠąĮą░ą╝ąĖ ą╝čÅą│ą║ąĖą╝ąĖ ą╝ąĄč鹊ą┤ą░ą╝ąĖ
-
čäąĖąĘąĖąŠč鹥čĆą░ą┐ąĄą▓čéąĖč湥čüą║ąĖąĄ ą┐čĆąŠčåąĄą┤čāčĆčŗ ą┐ąŠ ą┐ąŠą║ą░ąĘą░ąĮąĖčÅą╝
-
ąŠą▒čāč湥ąĮąĖąĄ ą┐čĆą░ą▓ąĖą╗čīąĮčŗą╝ ą┤ą▓ąĖąČąĄąĮąĖčÅą╝ ąĖ ąĮą░čüčéčĆąŠą╣ą║ąĄ čĆą░ą▒ąŠč湥ą│ąŠ ą╝ąĄčüčéą░
ą¤čĆąĖ ą║ąŠąĮčüąĄčĆą▓ą░čéąĖą▓ąĮąŠą╝ ą╗ąĄč湥ąĮąĖąĖ ą▓ą░ąČąĮą░ ą┐ąŠčüą╗ąĄą┤ąŠą▓ą░č鹥ą╗čīąĮąŠčüčéčī. ą×čłąĖą▒ą║ą░ ŌĆö ą┐čŗčéą░čéčīčüčÅ ┬½čüčĆą░ąĘčā čāą║čĆąĄą┐ąĖčéčī┬╗ č湥čĆąĄąĘ čüąĖą╗ąŠą▓čŗąĄ čéčĆąĄąĮąĖčĆąŠą▓ą║ąĖ, ą║ąŠą│ą┤ą░ ąĮąĄčĆą▓ąĮą░čÅ čéą║ą░ąĮčī ąĄčēčæ čĆą░ąĘą┤čĆą░ąČąĄąĮą░. ąöčĆčāą│ą░čÅ ąŠčłąĖą▒ą║ą░ ŌĆö ą┐ąŠą╗ąĮąŠčüčéčīčÄ ąŠčéą║ą░ąĘą░čéčīčüčÅ ąŠčé ą┤ą▓ąĖąČąĄąĮąĖčÅ ąĖ ąČą┤ą░čéčī, čćč鹊 ą▓čüčæ ą┐čĆąŠą╣ą┤čæčé čüą░ą╝ąŠ. ą×ą▒čŗčćąĮąŠ ą╗čāčćčłąĖą╣ čĆąĄąĘčāą╗čīčéą░čé ą┤ą░čÄčé čĆąĄą│čāą╗čÅčĆąĮčŗąĄ, ąĮąŠ čēą░ą┤čÅčēąĖąĄ ą┤ąĄą╣čüčéą▓ąĖčÅ ąĖ ą║ąŠąĮčéčĆąŠą╗čī čüąĖą╝ą┐č鹊ą╝ąŠą▓. ąĢčüą╗ąĖ čüčģąĄą╝ą░ ą┐ąŠą┤ąŠą▒čĆą░ąĮą░ ą▓ąĄčĆąĮąŠ, č湥ą╗ąŠą▓ąĄą║ ą┐ąŠčüč鹥ą┐ąĄąĮąĮąŠ ą▓ąŠąĘą▓čĆą░čēą░ąĄčéčüčÅ ą║ ąĮąŠčĆą╝ą░ą╗čīąĮąŠą╣ ą░ą║čéąĖą▓ąĮąŠčüčéąĖ ąĖ čüąĮąĖąČą░ąĄčé čĆąĖčüą║ ą┐ąŠą▓č鹊čĆąĮčŗčģ 菹┐ąĖąĘąŠą┤ąŠą▓ ą▒ąŠą╗ąĖ. ą”ąĄą╗čī ŌĆö ąĮąĄ ą┐čĆąŠčüč鹊 čāą▒čĆą░čéčī čüąĖą╝ą┐č鹊ą╝, ą░ čüą┤ąĄą╗ą░čéčī čłąĄčÄ čāčüč鹊ą╣čćąĖą▓ąŠą╣ ą║ ąŠą▒čŗčćąĮčŗą╝ ąĮą░ą│čĆčāąĘą║ą░ą╝.

ą£ąĄč鹊ą┤čŗ ą╗ąĄč湥ąĮąĖčÅ ą┐čĆąĖ čłąĄą╣ąĮąŠą╣ ą│čĆčŗąČąĄ: ą║ą░ą║ ą╝ąŠąČąĄčé ą▓čŗą│ą╗čÅą┤ąĄčéčī ą║ąŠą╝ą┐ą╗ąĄą║čüąĮčŗą╣ ą║čāčĆčü
ąøąĄč湥ąĮąĖąĄ čćą░čüč鹊 čüčéčĆąŠąĖčéčüčÅ ą┐ąŠ ą┐čĆąĖąĮčåąĖą┐čā ┬½čüąĮčÅčéčī ąŠą▒ąŠčüčéčĆąĄąĮąĖąĄ ŌĆö ą▓ąŠčüčüčéą░ąĮąŠą▓ąĖčéčī ą┤ą▓ąĖąČąĄąĮąĖąĄ ŌĆö čāą║čĆąĄą┐ąĖčéčī ąĖ ąĘą░ą║čĆąĄą┐ąĖčéčī┬╗. ąØą░ ą┐ąĄčĆą▓ąŠą╝ čŹčéą░ą┐ąĄ ą╝ąŠą│čāčé ą┐čĆąĖą╝ąĄąĮčÅčéčīčüčÅ ą░ąĮą░ą╗čīą│ąĄčéąĖą║ąĖ ąĖ ą╝ąĄč鹊ą┤čŗ, ą║ąŠč鹊čĆčŗąĄ ą┐ąŠą╝ąŠą│ą░čÄčé ą▒čŗčüčéčĆąŠ čāą╝ąĄąĮčīčłąĖčéčī ą▒ąŠą╗ąĄą▓ąŠą╣ čüąĖąĮą┤čĆąŠą╝. ąĢčüą╗ąĖ ą▒ąŠą╗čī ą┐čĆąĖčüčéčāą┐ąŠąŠą▒čĆą░ąĘąĮą░čÅ, ą▓čĆą░čć ąĖąĮąŠą│ą┤ą░ ąĖčüą┐ąŠą╗čīąĘčāąĄčé ą▒ą╗ąŠą║ą░ą┤čŗ, čćč鹊ą▒čŗ č湥ą╗ąŠą▓ąĄą║ ą╝ąŠą│ ąĮąŠčĆą╝ą░ą╗čīąĮąŠ čüą┐ą░čéčī ąĖ ąĮą░čćą░čéčī ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖąĄ. ąöą░ą╗ąĄąĄ ą┐ąŠą┤ą║ą╗čÄčćą░čÄčé ą╗ąĄč湥ą▒ąĮčŗąĄ čāą┐čĆą░ąČąĮąĄąĮąĖčÅ ąĖ ą┐čĆąŠčåąĄą┤čāčĆčŗ, ąĮą░ą┐čĆą░ą▓ą╗ąĄąĮąĮčŗąĄ ąĮą░ čāą╗čāčćčłąĄąĮąĖąĄ ą╝čŗčłąĄčćąĮąŠą│ąŠ ą▒ą░ą╗ą░ąĮčüą░ ąĖ ą║čĆąŠą▓ąŠąŠą▒čĆą░čēąĄąĮąĖčÅ. ąÆą░ąČąĮąŠ, čćč鹊ą▒čŗ ą▓čüąĄ čŹčéą░ą┐čŗ čüąŠą│ą╗ą░čüąŠą▓čŗą▓ą░ą╗ąĖčüčī čü ą║ą╗ąĖąĮąĖč湥čüą║ąŠą╣ ą║ą░čĆčéąĖąĮąŠą╣ ąĖ ą┐ąĄčĆąĄąĮąŠčüąĖą╝ąŠčüčéčīčÄ.
ążąĖąĘąĖąŠč鹥čĆą░ą┐ąĖčÅ ą┐čĆąĖą╝ąĄąĮčÅąĄčéčüčÅ ą┤ą╗čÅ čāą╝ąĄąĮčīčłąĄąĮąĖčÅ ą▒ąŠą╗ąĖ, čāą╗čāčćčłąĄąĮąĖčÅ ą╝ąĖą║čĆąŠčåąĖčĆą║čāą╗čÅčåąĖąĖ ąĖ čüąĮąĖąČąĄąĮąĖčÅ ą╝čŗčłąĄčćąĮąŠą│ąŠ čüą┐ą░ąĘą╝ą░. ąÆ ąĮąĄą║ąŠč鹊čĆčŗčģ ą┐čĆąŠą│čĆą░ą╝ą╝ą░čģ ąĖčüą┐ąŠą╗čīąĘčāčÄčé ą▓čŗčéčÅąČąĄąĮąĖąĄ ą┐ąŠąĘą▓ąŠąĮąŠčćąĮąĖą║ą░ ą║ą░ą║ ą╝ąĄą┤ąĖčåąĖąĮčüą║čāčÄ ą┐čĆąŠčåąĄą┤čāčĆčā, ąĮą░ą┐čĆą░ą▓ą╗ąĄąĮąĮčāčÄ ąĮą░ ą╝čÅą│ą║ąŠąĄ ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖąĄ ą╝ąĄąČą┐ąŠąĘą▓ąŠąĮąŠčćąĮąŠą│ąŠ ą┐čĆąŠčüčéčĆą░ąĮčüčéą▓ą░. ąśą┤ąĄčÅ ą▓čŗčéčÅąČąĄąĮąĖčÅ ąĘą░ą║ą╗čÄčćą░ąĄčéčüčÅ ą▓ ą║ąŠą╝č乊čĆčéąĮąŠą╝ ąĖ ą║ąŠąĮčéčĆąŠą╗ąĖčĆčāąĄą╝ąŠą╝ čĆą░čüčéčÅą│ąĖą▓ą░ąĮąĖąĖ ąĮą░ čüą┐ąĄčåąĖą░ą╗čīąĮąŠą╝ ą░ą┐ą┐ą░čĆą░č鹥, ą▒ąĄąĘ čĆąĄąĘą║ąĖčģ ą┤ą▓ąĖąČąĄąĮąĖą╣. ąŁč鹊 ą╝ąŠąČąĄčé čāą╝ąĄąĮčīčłą░čéčī ą┤ą░ą▓ą╗ąĄąĮąĖąĄ ąĮą░ ą┤ąĖčüą║ąĖ ąĖ čüąĮąĖąČą░čéčī čĆą░ąĘą┤čĆą░ąČąĄąĮąĖąĄ ąĮąĄčĆą▓ąĮčŗčģ čüčéčĆčāą║čéčāčĆ, ąĄčüą╗ąĖ ą╝ąĄč鹊ą┤ ą┐ąŠą┤ąŠą▒čĆą░ąĮ ą┐ąŠ ą┐ąŠą║ą░ąĘą░ąĮąĖčÅą╝. ą¤čĆąĖ čŹč鹊ą╝ ą▓čŗčéčÅąČąĄąĮąĖąĄ ąĮąĄ čÅą▓ą╗čÅąĄčéčüčÅ ┬½ą▓ą┐čĆą░ą▓ą╗ąĄąĮąĖąĄą╝ ą│čĆčŗąČąĖ┬╗, ą░ čĆą░čüčüą╝ą░čéčĆąĖą▓ą░ąĄčéčüčÅ ą║ą░ą║ čćą░čüčéčī ą║ąŠą╝ą┐ą╗ąĄą║čüąĮąŠą│ąŠ ą┐ąŠą┤čģąŠą┤ą░.
ąÆ čĆą░ą╝ą║ą░čģ ą║ąŠą╝ą┐ą╗ąĄą║čüąĮąŠą│ąŠ ą╗ąĄč湥ąĮąĖčÅ ą╝ąŠą│čāčé ą┐čĆąĖą╝ąĄąĮčÅčéčīčüčÅ čĆą░ąĘą╗ąĖčćąĮčŗąĄ ą┐čĆąŠčåąĄą┤čāčĆčŗ:
-
菹╗ąĄą║čéčĆąŠčüčéąĖą╝čāą╗čÅčåąĖčÅ (ą▓ č鹊ą╝ čćąĖčüą╗ąĄ ą╝ąĄč鹊ą┤ąĖą║ąĖ, ąĮą░ą┐čĆą░ą▓ą╗ąĄąĮąĮčŗąĄ ąĮą░ čāą╝ąĄąĮčīčłąĄąĮąĖąĄ ą▒ąŠą╗ąĖ ąĖ čāą╗čāčćčłąĄąĮąĖąĄ ą╝ąĖą║čĆąŠčåąĖčĆą║čāą╗čÅčåąĖąĖ)
-
čāą┤ą░čĆąĮąŠ-ą▓ąŠą╗ąĮąŠą▓ą░čÅ č鹥čĆą░ą┐ąĖčÅ (ąŻąÆąó) ą┐ąŠ ą┐ąŠą║ą░ąĘą░ąĮąĖčÅą╝ ą┤ą╗čÅ ą▓ąŠąĘą┤ąĄą╣čüčéą▓ąĖčÅ ąĮą░ čéą║ą░ąĮąĖ ąĖ čüąĮąĖąČąĄąĮąĖčÅ ą▓ąŠčüą┐ą░ą╗ąĖč鹥ą╗čīąĮąŠą╣ čĆąĄą░ą║čåąĖąĖ
-
HIL-č鹥čĆą░ą┐ąĖčÅ ą║ą░ą║ ą▓ą░čĆąĖą░ąĮčé ą╗ą░ąĘąĄčĆąĮąŠą│ąŠ ą▓ąŠąĘą┤ąĄą╣čüčéą▓ąĖčÅ, čāą╝ąĄąĮčīčłą░čÄčēąĄą│ąŠ ą▒ąŠą╗čī ąĖ ąŠčéčæčćąĮąŠčüčéčī ą┐ąŠ ąĮą░ąĘąĮą░č湥ąĮąĖčÄ čüą┐ąĄčåąĖą░ą╗ąĖčüčéą░
-
ą┐ą░čĆą░ą▓ąĄčĆč鹥ą▒čĆą░ą╗čīąĮčŗąĄ ą▒ą╗ąŠą║ą░ą┤čŗ ą┐ąŠą┤ ą║ąŠąĮčéčĆąŠą╗ąĄą╝ ąŻąŚąś ą┤ą╗čÅ č鹊čćąĮąŠą│ąŠ ą▓ą▓ąĄą┤ąĄąĮąĖčÅ ą┐čĆąĄą┐ą░čĆą░č鹊ą▓ ąĖ ą║čāą┐ąĖčĆąŠą▓ą░ąĮąĖčÅ ą▒ąŠą╗ąĖ
-
ą╝ą░ą│ąĮąĖč鹊č鹥čĆą░ą┐ąĖčÅ ą║ą░ą║ čüą┐ąŠčüąŠą▒ čäąĖąĘąĖąŠč鹥čĆą░ą┐ąĄą▓čéąĖč湥čüą║ąŠą╣ ą┐ąŠą┤ą┤ąĄčƹȹ║ąĖ čü ą┐čĆąŠčéąĖą▓ąŠą▒ąŠą╗ąĄą▓čŗą╝ ąĖ ą┐čĆąŠčéąĖą▓ąŠą▓ąŠčüą┐ą░ą╗ąĖč鹥ą╗čīąĮčŗą╝ čŹčäč乥ą║č鹊ą╝
ąöąŠą┐ąŠą╗ąĮąĖč鹥ą╗čīąĮąŠ ą▓ ą┐čĆąŠą│čĆą░ą╝ą╝čā ą╝ąŠą│čāčé ą▓ą║ą╗čÄčćą░čéčī ą╝ą░ąĮčāą░ą╗čīąĮčāčÄ č鹥čĆą░ą┐ąĖčÄ, ąĮąŠ č鹊ą╗čīą║ąŠ ą┐ąŠčüą╗ąĄ ąŠčåąĄąĮą║ąĖ ą┐ąŠą║ą░ąĘą░ąĮąĖą╣ ąĖ ą┐čĆąŠčéąĖą▓ąŠą┐ąŠą║ą░ąĘą░ąĮąĖą╣. ąĪčāčéčī ą╝ą░ąĮčāą░ą╗čīąĮčŗčģ ą╝ąĄč鹊ą┤ąĖą║ ŌĆö čĆą░ą▒ąŠčéą░ čü ą╝čŗčłčåą░ą╝ąĖ, čüčāčüčéą░ą▓ą░ą╝ąĖ ąĖ čüą▓čÅąĘą║ą░ą╝ąĖ, čćč鹊ą▒čŗ ą▓ąĄčĆąĮčāčéčī ą┐ąŠą┤ą▓ąĖąČąĮąŠčüčéčī ąĖ čāą▒čĆą░čéčī čäčāąĮą║čåąĖąŠąĮą░ą╗čīąĮčŗąĄ ąŠą│čĆą░ąĮąĖč湥ąĮąĖčÅ. ąÆą░ąČąĮąŠ, čćč鹊ą▒čŗ ą▓ąŠąĘą┤ąĄą╣čüčéą▓ąĖąĄ ą▒čŗą╗ąŠ ą▒ąĄąĘąŠą┐ą░čüąĮčŗą╝ ąĖ čüąŠąŠčéą▓ąĄčéčüčéą▓ąŠą▓ą░ą╗ąŠ čŹčéą░ą┐čā ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖčÅ, ą▒ąĄąĘ ą░ą│čĆąĄčüčüąĖą▓ąĮčŗčģ č鹥čģąĮąĖą║ ą▓ ą┐ąĄčĆąĖąŠą┤ ąŠčüčéčĆąŠą╣ ą▒ąŠą╗ąĖ. ąóą░ą║ąŠą╣ ą║ąŠą╝ą┐ą╗ąĄą║čüąĮčŗą╣ ą┐ąŠą┤čģąŠą┤ ą┐čĆąĖą╝ąĄąĮčÅčÄčé, ą▓ č鹊ą╝ čćąĖčüą╗ąĄ, ą▓ ą║ą╗ąĖąĮąĖą║ąĄ ┬½ą¢ąĖąĘąĮčī-ą×ą┐ąŠčĆą░┬╗ ą┐čĆąĖ ą▓ąĄą┤ąĄąĮąĖąĖ ą┐ą░čåąĖąĄąĮč鹊ą▓ čü ą▒ąŠą╗ąĄą▓čŗą╝ąĖ čüąĖąĮą┤čĆąŠą╝ą░ą╝ąĖ čłąĄą╣ąĮąŠą│ąŠ ąŠčéą┤ąĄą╗ą░. ą¤čĆąĖ ą┐ąŠčÅą▓ą╗ąĄąĮąĖąĖ ąŠąĮąĄą╝ąĄąĮąĖčÅ, ą▒ąŠą╗ąĖ ąĖą╗ąĖ čüą╗ą░ą▒ąŠčüčéąĖ ą▓ čĆčāą║ąĄ ą▓ą░ąČąĮąŠ ą┐čĆąŠą╣čéąĖ ą┤ąĖą░ą│ąĮąŠčüčéąĖą║čā ąĖ ą┐ąŠą╗čāčćąĖčéčī ąĖąĮą┤ąĖą▓ąĖą┤čāą░ą╗čīąĮčŗą╣ ą┐ą╗ą░ąĮ, ą░ ąĮąĄ ą┐ąŠą┤ą▒ąĖčĆą░čéčī ą┐čĆąŠčåąĄą┤čāčĆčŗ čüą░ą╝ąŠčüč鹊čÅč鹥ą╗čīąĮąŠ.
ąÆąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖąĄ: čĆąŠą╗čī ąøążąÜ, ą┐čĆąĖą▓čŗč湥ą║ ąĖ čĆąĄąČąĖą╝ą░ ąĮą░ą│čĆčāąĘą║ąĖ
ą¤ąŠčüą╗ąĄ čüčéąĖčģą░ąĮąĖčÅ ąŠčüčéčĆąŠą╣ ą▒ąŠą╗ąĖ ą║ą╗čÄč湥ą▓čāčÄ čĆąŠą╗čī ąĮą░čćąĖąĮą░ąĄčé ąĖą│čĆą░čéčī ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖąĄ ą┤ą▓ąĖąČąĄąĮąĖą╣ ąĖ čāą║čĆąĄą┐ą╗ąĄąĮąĖąĄ ą╝čŗčłčå. ąøąĄč湥ą▒ąĮą░čÅ čäąĖąĘą║čāą╗čīčéčāčĆą░ ą┐ąŠą╝ąŠą│ą░ąĄčé ą▓ąĄčĆąĮčāčéčī ąĮąŠčĆą╝ą░ą╗čīąĮčāčÄ ą╝ąĄčģą░ąĮąĖą║čā čłąĄąĖ ąĖ ą┐ą╗ąĄč湥ą▓ąŠą│ąŠ ą┐ąŠčÅčüą░, čćč鹊ą▒čŗ ąĮą░ą│čĆčāąĘą║ą░ čĆą░čüą┐čĆąĄą┤ąĄą╗čÅą╗ą░čüčī čĆą░ą▓ąĮąŠą╝ąĄčĆąĮąŠ. ą¦ą░čüč鹊 čĆą░ą▒ąŠčéą░ ąĖą┤čæčé ąĮąĄ č鹊ą╗čīą║ąŠ čü čłąĄąĄą╣, ąĮąŠ ąĖ čü ą│čĆčāą┤ąĮčŗą╝ ąŠčéą┤ąĄą╗ąŠą╝, ą╗ąŠą┐ą░čéą║ą░ą╝ąĖ ąĖ ą╝čŗčłčåą░ą╝ąĖ ą▓ąĄčĆčģąĮąĄą╣ čćą░čüčéąĖ čüą┐ąĖąĮčŗ. ąŁč鹊 ą▓ą░ąČąĮąŠ, ą┐ąŠč鹊ą╝čā čćč鹊 čüčāčéčāą╗ąŠčüčéčī ąĖ čüą╗ą░ą▒čŗąĄ ą╗ąŠą┐ą░č鹊čćąĮčŗąĄ čüčéą░ą▒ąĖą╗ąĖąĘą░č鹊čĆčŗ ąĘą░čüčéą░ą▓ą╗čÅčÄčé čłąĄčÄ ą║ąŠą╝ą┐ąĄąĮčüąĖčĆąŠą▓ą░čéčī ąĖ ą┐ąĄčĆąĄąĮą░ą┐čĆčÅą│ą░čéčīčüčÅ. ąŻą┐čĆą░ąČąĮąĄąĮąĖčÅ ą┐ąŠą┤ą▒ąĖčĆą░čÄčé ą┐ąŠčüč鹥ą┐ąĄąĮąĮąŠ, ą║ąŠąĮčéčĆąŠą╗ąĖčĆčāčÅ čĆąĄą░ą║čåąĖčÄ čüąĖą╝ą┐č鹊ą╝ąŠą▓.
ąÆąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖąĄ ą▓ą║ą╗čÄčćą░ąĄčé ąĖ ąŠą▒čāč湥ąĮąĖąĄ ą▒ąĄąĘąŠą┐ą░čüąĮčŗą╝ ą┤ą▓ąĖąČąĄąĮąĖčÅą╝. ąØą░ą┐čĆąĖą╝ąĄčĆ, ą▓ą░ąČąĮąŠ ąĮą░čāčćąĖčéčīčüčÅ ą┐ąŠą┤ąĮąĖą╝ą░čéčī ą┐čĆąĄą┤ą╝ąĄčéčŗ ą▒ąĄąĘ čĆčŗą▓ą║ą░, ąĮąĄ ┬½ą┤ąĄčĆą│ą░čéčī┬╗ ą│ąŠą╗ąŠą▓ąŠą╣ ą┐čĆąĖ ą┐ąŠą▓ąŠčĆąŠčéą░čģ, ą┤ąĄą╗ą░čéčī ą╝ąĖą║čĆąŠą┐ą░čāąĘčā ą┐čĆąĖ ą┤ą╗ąĖč鹥ą╗čīąĮąŠą╣ čĆą░ą▒ąŠč鹥. ą¦ą░čüč鹊 ą┐ąŠą╗ąĄąĘąĮąŠ ą┐ąĄčĆąĄčüą╝ąŠčéčĆąĄčéčī ąŠčĆą│ą░ąĮąĖąĘą░čåąĖčÄ čĆą░ą▒ąŠč湥ą│ąŠ ą╝ąĄčüčéą░: ą▓čŗčüąŠčéčā 菹║čĆą░ąĮą░, ą┐ąŠą╗ąŠąČąĄąĮąĖąĄ ą║ą╗ą░ą▓ąĖą░čéčāčĆčŗ, ąŠą┐ąŠčĆčā ą┤ą╗čÅ ą┐čĆąĄą┤ą┐ą╗ąĄčćąĖą╣. ąĪąŠąĮ čéą░ą║ąČąĄ ą▓ą╗ąĖčÅąĄčé ąĮą░ čüąĖą╝ą┐č鹊ą╝čŗ, ą┐ąŠčŹč鹊ą╝čā ąĖąĮąŠą│ą┤ą░ čüč鹊ąĖčé ą┐ąŠą┤ąŠą▒čĆą░čéčī čāą┤ąŠą▒ąĮčāčÄ ą┐ąŠą┤čāčłą║čā ąĖ ą┐ąŠą╗ąŠąČąĄąĮąĖąĄ, čāą╝ąĄąĮčīčłą░čÄčēąĄąĄ ąĮą░ą┐čĆčÅąČąĄąĮąĖąĄ. ąÆčüąĄ čŹčéąĖ ą┤ąĄčéą░ą╗ąĖ ą║ą░ąČčāčéčüčÅ ą▒čŗč鹊ą▓čŗą╝ąĖ, ąĮąŠ ąĖą╝ąĄąĮąĮąŠ ąŠąĮąĖ ąŠą┐čĆąĄą┤ąĄą╗čÅčÄčé, ą▒čāą┤ąĄčé ą╗ąĖ čĆąĄąĘčāą╗čīčéą░čé čāčüč鹊ą╣čćąĖą▓čŗą╝. ąæąĄąĘ ąĖąĘą╝ąĄąĮąĄąĮąĖčÅ ą┐čĆąĖą▓čŗč湥ą║ ą╗čÄą▒ąŠąĄ ą╗ąĄč湥ąĮąĖąĄ čĆą░ą▒ąŠčéą░ąĄčé čģčāąČąĄ.
ą¤čüąĖčģąŠčŹą╝ąŠčåąĖąŠąĮą░ą╗čīąĮąŠąĄ čüąŠčüč鹊čÅąĮąĖąĄ č鹊ąČąĄ ą▓ą░ąČąĮąŠ, ą┐ąŠč鹊ą╝čā čćč鹊 čüčéčĆąĄčüčü čāčüąĖą╗ąĖą▓ą░ąĄčé ą╝čŗčłąĄčćąĮčŗą╣ č鹊ąĮčāčü ąĖ čüąĮąĖąČą░ąĄčé ą║ą░č湥čüčéą▓ąŠ ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖčÅ. ąĢčüą╗ąĖ č湥ą╗ąŠą▓ąĄą║ ą┐ąŠčüč鹊čÅąĮąĮąŠ ┬½ą┤ąĄčƹȹĖčé čłąĄčÄ┬╗ ą▓ ąĮą░ą┐čĆčÅąČąĄąĮąĖąĖ, ą▒ąŠą╗čī ą▓ąŠąĘą▓čĆą░čēą░ąĄčéčüčÅ ą▒čŗčüčéčĆąĄąĄ. ąÆąŠčüčüčéą░ąĮąŠą▓ąĖč鹥ą╗čīąĮą░čÅ ą┐čĆąŠą│čĆą░ą╝ą╝ą░ ą╝ąŠąČąĄčé ą▓ą║ą╗čÄčćą░čéčī ą┤čŗčģą░č鹥ą╗čīąĮčŗąĄ ą┐čĆą░ą║čéąĖą║ąĖ, ą╝čÅą│ą║ąŠąĄ čĆą░čüčüą╗ą░ą▒ą╗ąĄąĮąĖąĄ ąĖ č鹥čģąĮąĖą║ąĖ čāą┐čĆą░ą▓ą╗ąĄąĮąĖčÅ ąĮą░ą│čĆčāąĘą║ąŠą╣. ąŁč鹊 ąĮąĄ ąŠąĘąĮą░čćą░ąĄčé, čćč鹊 ą▒ąŠą╗čī ┬½ą▓ ą│ąŠą╗ąŠą▓ąĄ┬╗, čŹč鹊 ąŠąĘąĮą░čćą░ąĄčé, čćč鹊 ąĮąĄčĆą▓ąĮą░čÅ čüąĖčüč鹥ą╝ą░ čāčćą░čüčéą▓čāąĄčé ą▓ ą┐ąŠą┤ą┤ąĄčƹȹ░ąĮąĖąĖ ą╝čŗčłąĄčćąĮąŠą│ąŠ čüą┐ą░ąĘą╝ą░. ą¦ąĄą╝ čüą┐ąŠą║ąŠą╣ąĮąĄąĄ ąĖ čĆąĄą│čāą╗čÅčĆąĮąĄąĄ ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖąĄ, č鹥ą╝ ą╗čāčćčłąĄ ą┐čĆąŠą│ąĮąŠąĘ. ąØąŠčĆą╝ą░ą╗čīąĮą░čÅ čåąĄą╗čī ŌĆö ą▓ąĄčĆąĮčāčéčī čāą▓ąĄčĆąĄąĮąĮąŠčüčéčī ą▓ ą┤ą▓ąĖąČąĄąĮąĖčÅčģ ąĖ čāą▒čĆą░čéčī čüčéčĆą░čģ ą┐ąĄčĆąĄą┤ ą┐ąŠą▓ąŠčĆąŠč鹊ą╝ ą│ąŠą╗ąŠą▓čŗ.
ąĀąĄą░ą▒ąĖą╗ąĖčéą░čåąĖčÅ ąŠą▒čŗčćąĮąŠ ąĘą░ąĮąĖą╝ą░ąĄčé ą▒ąŠą╗čīčłąĄ ą▓čĆąĄą╝ąĄąĮąĖ, č湥ą╝ ą║čāą┐ąĖčĆąŠą▓ą░ąĮąĖąĄ ąŠčüčéčĆąŠą╣ ą▒ąŠą╗ąĖ. ąÆą░ąČąĮąŠ ąĮąĄ ąČą┤ą░čéčī ą╝ą│ąĮąŠą▓ąĄąĮąĮčŗčģ čćčāą┤ąĄčü, ą░ ąŠčåąĄąĮąĖą▓ą░čéčī ą┤ąĖąĮą░ą╝ąĖą║čā: čüčéą░ą╗ąŠ ą╗ąĖ ą╝ąĄąĮčīčłąĄ ą┐čĆąŠčüčéčĆąĄą╗ąŠą▓, čāą╗čāčćčłąĖą╗čüčÅ ą╗ąĖ čüąŠąĮ, čāą▓ąĄą╗ąĖčćąĖą╗ą░čüčī ą╗ąĖ ą┐ąŠą┤ą▓ąĖąČąĮąŠčüčéčī, čüąĮąĖąĘąĖą╗ąŠčüčī ą╗ąĖ ąŠąĮąĄą╝ąĄąĮąĖąĄ. ąĢčüą╗ąĖ ą┐čĆąŠą│čĆąĄčüčü ąĖą┤čæčé, ą┐čĆąŠą│čĆą░ą╝ą╝čā ą┐čĆąŠą┤ąŠą╗ąČą░čÄčé ąĖ ą┐ąŠčüč鹥ą┐ąĄąĮąĮąŠ čĆą░čüčłąĖčĆčÅčÄčé ą░ą║čéąĖą▓ąĮąŠčüčéčī. ąĢčüą╗ąĖ čāą╗čāčćčłąĄąĮąĖčÅ ąĮąĄčé ąĖą╗ąĖ čüąŠčüč鹊čÅąĮąĖąĄ čāčģčāą┤čłą░ąĄčéčüčÅ, ąĮčāąČąĮą░ ą┐ąŠą▓č鹊čĆąĮą░čÅ ąŠčåąĄąĮą║ą░ ąĖ ą║ąŠčĆčĆąĄą║čéąĖčĆąŠą▓ą║ą░ čéą░ą║čéąĖą║ąĖ. ąĪą░ą╝ąŠąĄ ą┐ąŠą╗ąĄąĘąĮąŠąĄ ŌĆö čüąŠčéčĆčāą┤ąĮąĖčćą░čéčī čü ą▓čĆą░č湊ą╝ ąĖ čüą┐ąĄčåąĖą░ą╗ąĖčüč鹊ą╝ ą┐ąŠ ąøążąÜ ąĖ čĆąĄą│čāą╗čÅčĆąĮąŠ ąŠčéčüą╗ąĄąČąĖą▓ą░čéčī ąĖąĘą╝ąĄąĮąĄąĮąĖčÅ. ąŁč鹊 ą┐ąŠą▓čŗčłą░ąĄčé čłą░ąĮčü ąĮą░ čāčüč鹊ą╣čćąĖą▓čŗą╣ čĆąĄąĘčāą╗čīčéą░čé ą▒ąĄąĘ ą┐ąŠčüč鹊čÅąĮąĮčŗčģ ąŠą▒ąŠčüčéčĆąĄąĮąĖą╣.
ą¦č鹊 ą╝ąŠąČąĮąŠ ąĖ čćč鹊 ąĮąĄą╗čīąĘčÅ ą┤ąĄą╗ą░čéčī ą┐čĆąĖ ąŠą▒ąŠčüčéčĆąĄąĮąĖąĖ
ąÆ ą┐ąĄčĆąĖąŠą┤ ąŠą▒ąŠčüčéčĆąĄąĮąĖčÅ ą╗čÄą┤ąĖ čćą░čüč鹊 ąĮą░čćąĖąĮą░čÄčé ą┐čĆąŠą▒ąŠą▓ą░čéčī ą▓čüčæ ą┐ąŠą┤čĆčÅą┤: ą╝ą░čüčüą░ąČ ┬½č湥čĆąĄąĘ ą▒ąŠą╗čī┬╗, ą┐čĆąŠą│čĆąĄą▓ą░ąĮąĖčÅ, čüą░ą╝ąŠčüč鹊čÅč鹥ą╗čīąĮčŗąĄ ą╝ą░ąĮąĖą┐čāą╗čÅčåąĖąĖ, ą░ą║čéąĖą▓ąĮčŗąĄ čĆą░čüčéčÅąČą║ąĖ. ą¤čĆąŠą▒ą╗ąĄą╝ą░ ą▓ č鹊ą╝, čćč鹊 ą┐čĆąĖ čĆą░ąĘą┤čĆą░ąČąĄąĮąĖąĖ ąĮąĄčĆą▓ąĮąŠą│ąŠ ą║ąŠčĆąĄčłą║ą░ ą░ą│čĆąĄčüčüąĖą▓ąĮčŗąĄ ą┤ąĄą╣čüčéą▓ąĖčÅ ą╝ąŠą│čāčé čāčüąĖą╗ąĖčéčī ą▓ąŠčüą┐ą░ą╗ąĖč鹥ą╗čīąĮčāčÄ čĆąĄą░ą║čåąĖčÄ ąĖ čüą┐ą░ąĘą╝. ąÆ ą┐ąĄčĆą▓čŗąĄ ą┤ąĮąĖ ą▓ą░ąČąĮąĄąĄ čüąĮąĖąĘąĖčéčī ą┐čĆąŠą▓ąŠą║ą░čåąĖčÄ čüąĖą╝ą┐č鹊ą╝ąŠą▓ ąĖ ą┤ą░čéčī čéą║ą░ąĮčÅą╝ čāčüą┐ąŠą║ąŠąĖčéčīčüčÅ. ą×ą▒čŗčćąĮąŠ čĆąĄą║ąŠą╝ąĄąĮą┤čāąĄčéčüčÅ čēą░ą┤čÅčēąĖą╣ čĆąĄąČąĖą╝, ą┐čĆąĖ ą║ąŠč鹊čĆąŠą╝ čüąŠčģčĆą░ąĮčÅąĄčéčüčÅ ą╝čÅą│ą║ą░čÅ ą░ą║čéąĖą▓ąĮąŠčüčéčī ą▒ąĄąĘ ą┤ą▓ąĖąČąĄąĮąĖą╣, čāčüąĖą╗ąĖą▓ą░čÄčēąĖčģ ą▒ąŠą╗čī. ą¤ąŠą╗ąĮčŗą╣ ą┐ąŠą║ąŠą╣ ąĮą░ ąĮąĄą┤ąĄą╗čÄ ąĖ ą▒ąŠą╗ąĄąĄ čćą░čēąĄ čāčģčāą┤čłą░ąĄčé čüąĖčéčāą░čåąĖčÄ ąĖąĘ-ąĘą░ čüą║ąŠą▓ą░ąĮąĮąŠčüčéąĖ.
ą¤ąŠą╗ąĄąĘąĮąŠ ąŠčĆąĖąĄąĮčéąĖčĆąŠą▓ą░čéčīčüčÅ ąĮą░ ą┐čĆąĖąĮčåąĖą┐ ┬½ąĮąĄ čāčüąĖą╗ąĖą▓ą░čéčī ąŠčéą┤ą░čćčā ą▓ čĆčāą║čā┬╗. ąĢčüą╗ąĖ ą┤ą▓ąĖąČąĄąĮąĖąĄ ą▓čŗąĘčŗą▓ą░ąĄčé ą┐čĆąŠčüčéčĆąĄą╗ ąĖą╗ąĖ čāčüąĖą╗ąĖą▓ą░ąĄčé ąŠąĮąĄą╝ąĄąĮąĖąĄ, ąĄą│ąŠ ą╗čāčćčłąĄ ą▓čĆąĄą╝ąĄąĮąĮąŠ ąŠą│čĆą░ąĮąĖčćąĖčéčī. ą¤čĆąĖ čŹč鹊ą╝ ą╗čæą│ą║ąĖąĄ ą┤ą▓ąĖąČąĄąĮąĖčÅ ą▓ ą║ąŠą╝č乊čĆčéąĮąŠą╝ ą┤ąĖą░ą┐ą░ąĘąŠąĮąĄ čćą░čüč鹊 ą┐ąŠą╝ąŠą│ą░čÄčé, ą┐ąŠč鹊ą╝čā čćč鹊 ą┐ąŠą┤ą┤ąĄčƹȹĖą▓ą░čÄčé ą║čĆąŠą▓ąŠąŠą▒čĆą░čēąĄąĮąĖąĄ ąĖ čāą╝ąĄąĮčīčłą░čÄčé ąĘą░čēąĖčéąĮąŠąĄ ┬½ąĘą░ąČą░čéąĖąĄ┬╗. ąóąĄą┐ą╗ąŠ ąĖ čģąŠą╗ąŠą┤ ą┐čĆąĖą╝ąĄąĮčÅčÄčéčüčÅ ą┐ąŠ-čĆą░ąĘąĮąŠą╝čā, ąĖ ą╗čāčćčłąĄ čüąŠą│ą╗ą░čüąŠą▓ą░čéčī čŹč鹊 čü ą▓čĆą░č湊ą╝, ą┐ąŠč鹊ą╝čā čćč鹊 ą┐čĆąĖ ąĮąĄą║ąŠč鹊čĆčŗčģ čüąŠčüč鹊čÅąĮąĖčÅčģ ą┐čĆąŠą│čĆąĄą▓ą░ąĮąĖąĄ ą╝ąŠąČąĄčé čāčüąĖą╗ąĖčéčī ąŠčéčæą║. ą×ą▒ąĄąĘą▒ąŠą╗ąĖą▓ą░čÄčēąĖąĄ ąĖ ą┐čĆąŠčéąĖą▓ąŠą▓ąŠčüą┐ą░ą╗ąĖč鹥ą╗čīąĮčŗąĄ čüčĆąĄą┤čüčéą▓ą░ ą┐čĆąĖąĮąĖą╝ą░čÄčé č鹊ą╗čīą║ąŠ ą┐ąŠ ąĖąĮčüčéčĆčāą║čåąĖąĖ ąĖ čü čāčćčæč鹊ą╝ ą┐čĆąŠčéąĖą▓ąŠą┐ąŠą║ą░ąĘą░ąĮąĖą╣. ą×čüąŠą▒ąĄąĮąĮąŠ ąŠčüč鹊čĆąŠąČąĮąŠ čüč鹊ąĖčé ąŠčéąĮąŠčüąĖčéčīčüčÅ ą║ čüą░ą╝ąŠą╗ąĄč湥ąĮąĖčÄ ą┐čĆąĖ ą┐čĆąŠą▒ą╗ąĄą╝ą░čģ čü ąČąĄą╗čāą┤ą║ąŠą╝, ą┤ą░ą▓ą╗ąĄąĮąĖąĄą╝ ąĖ ą┤čĆčāą│ąĖą╝ąĖ čģčĆąŠąĮąĖč湥čüą║ąĖą╝ąĖ ąĘą░ą▒ąŠą╗ąĄą▓ą░ąĮąĖčÅą╝ąĖ.
ąÆą░ąČąĮąŠ ą┐ąŠąĮąĖą╝ą░čéčī, čćč鹊 ┬½ą┐ąŠčģčĆčāčüč鹥čéčī čłąĄąĄą╣┬╗ ąĖą╗ąĖ ┬½čĆąĄąĘą║ąŠ ą▓čŗčéčÅąĮčāčéčī┬╗ ŌĆö ą┐ą╗ąŠčģą░čÅ ąĖą┤ąĄčÅ ą┐čĆąĖ ą┐ąŠą┤ąŠąĘčĆąĄąĮąĖąĖ ąĮą░ ą│čĆčŗąČčā. ąöą░ąČąĄ ąĄčüą╗ąĖ ą║ąŠčĆąŠčéą║ąŠąĄ ąŠą▒ą╗ąĄą│č湥ąĮąĖąĄ ąĮą░čüčéčāą┐ą░ąĄčé, ąĘą░č鹥ą╝ čüąĖą╝ą┐č鹊ą╝čŗ ą╝ąŠą│čāčé čāčüąĖą╗ąĖčéčīčüčÅ. ąóą░ą║ąČąĄ ąĮąĄąČąĄą╗ą░č鹥ą╗čīąĮąŠ čĆąĄąĘą║ąŠ ą▓ąŠąĘą▓čĆą░čēą░čéčīčüčÅ ą║ čéčĆąĄąĮąĖčĆąŠą▓ą║ą░ą╝, ąŠčüąŠą▒ąĄąĮąĮąŠ ą║ čāą┐čĆą░ąČąĮąĄąĮąĖčÅą╝ čü ąŠčüąĄą▓ąŠą╣ ąĮą░ą│čĆčāąĘą║ąŠą╣ ąĖ čĆčŗą▓ą║ąŠą▓čŗą╝ąĖ ą┤ą▓ąĖąČąĄąĮąĖčÅą╝ąĖ. ąøčāčćčłąĄ ą┐ąŠčüč鹥ą┐ąĄąĮąĮąŠ ą▓ąŠąĘą▓čĆą░čēą░čéčī ą░ą║čéąĖą▓ąĮąŠčüčéčī ą┐ąŠą┤ ą║ąŠąĮčéčĆąŠą╗ąĄą╝ čüą░ą╝ąŠčćčāą▓čüčéą▓ąĖčÅ ąĖ čĆąĄą║ąŠą╝ąĄąĮą┤ą░čåąĖą╣ čüą┐ąĄčåąĖą░ą╗ąĖčüčéą░. ąĢčüą╗ąĖ ą▓čĆą░čć čĆąĄą║ąŠą╝ąĄąĮą┤ąŠą▓ą░ą╗ ą▓ąŠčĆąŠčéąĮąĖą║, ąĄą│ąŠ ąĮąŠčüčÅčé ąŠą│čĆą░ąĮąĖč湥ąĮąĮąŠąĄ ą▓čĆąĄą╝čÅ ąĖ ą┐ąŠ čüčģąĄą╝ąĄ, ą░ ąĮąĄ ┬½ąĮą░ ą▓čüčÅą║ąĖą╣ čüą╗čāčćą░ą╣┬╗. ą”ąĄą╗čī ŌĆö ą┐ąŠą╝ąŠčćčī, ą░ ąĮąĄ ąĘą░ą╝ąĄąĮąĖčéčī ą╝čŗčłąĄčćąĮčāčÄ čĆą░ą▒ąŠčéčā čäąĖą║čüą░čåąĖąĄą╣.
ąĢčüą╗ąĖ čüąĖą╝ą┐č鹊ą╝čŗ ą┐ąŠą▓č鹊čĆčÅčÄčéčüčÅ, ą┐ąŠą╗ąĄąĘąĮąŠ čäąĖą║čüąĖčĆąŠą▓ą░čéčī, čćč鹊 ąĖą╝ąĄąĮąĮąŠ ą┐čĆąŠą▓ąŠčåąĖčĆčāąĄčé ąŠą▒ąŠčüčéčĆąĄąĮąĖąĄ. ąŁč鹊 ą╝ąŠąČąĄčé ą▒čŗčéčī ą┤ąŠą╗ą│ąĖą╣ č鹥ą╗ąĄč乊ąĮąĮčŗą╣ čĆą░ąĘą│ąŠą▓ąŠčĆ čü ąĮą░ą║ą╗ąŠąĮčæąĮąĮąŠą╣ ą│ąŠą╗ąŠą▓ąŠą╣, čüąŠąĮ ąĮą░ ą▓čŗčüąŠą║ąŠą╣ ą┐ąŠą┤čāčłą║ąĄ ąĖą╗ąĖ čĆą░ą▒ąŠčéą░ ą▒ąĄąĘ ą┐ąĄčĆąĄčĆčŗą▓ąŠą▓. ąØą░ą▒ą╗čÄą┤ąĄąĮąĖčÅ ą┐ąŠą╝ąŠą│ą░čÄčé ą▓čĆą░čćčā ą▒čŗčüčéčĆąĄąĄ ą┐ąŠąĮčÅčéčī ą╝ąĄčģą░ąĮąĖąĘą╝ ą┐ąĄčĆąĄą│čĆčāąĘą║ąĖ ąĖ ą┤ą░čéčī č鹊čćąĮčŗąĄ čĆąĄą║ąŠą╝ąĄąĮą┤ą░čåąĖąĖ. ąóą░ą║ąČąĄ ą▓ą░ąČąĮąŠ ą┐ąŠą╝ąĮąĖčéčī ąŠ ┬½ą║čĆą░čüąĮčŗčģ čäą╗ą░ą│ą░čģ┬╗: ąĮą░čĆą░čüčéą░čÄčēą░čÅ čüą╗ą░ą▒ąŠčüčéčī, ą▓čŗčĆą░ąČąĄąĮąĮąŠąĄ ąŠąĮąĄą╝ąĄąĮąĖąĄ, ąĮą░čĆčāčłąĄąĮąĖčÅ ą║ąŠąŠčĆą┤ąĖąĮą░čåąĖąĖ ąĖ čĆąĄąĘą║ąŠąĄ čāčģčāą┤čłąĄąĮąĖąĄ čüąŠčüč鹊čÅąĮąĖčÅ ŌĆö ą┐ąŠą▓ąŠą┤ ąŠą▒čĆą░čéąĖčéčīčüčÅ ą║ ą▓čĆą░čćčā ą▒ąĄąĘ ą┐čĆąŠą╝ąĄą┤ą╗ąĄąĮąĖčÅ. ą¦ąĄą╝ čĆą░ąĮčīčłąĄ ąŠčüčéą░ąĮąŠą▓ąĖčéčī ąĮąĄą▒ą╗ą░ą│ąŠą┐čĆąĖčÅčéąĮčāčÄ ą┤ąĖąĮą░ą╝ąĖą║čā, č鹥ą╝ ą╗ąĄą│č湥 ą▓ąŠčüčüčéą░ąĮąŠą▓ąĖčéčīčüčÅ.

ą¤čĆąŠčäąĖą╗ą░ą║čéąĖą║ą░: ą║ą░ą║ čüąĮąĖąĘąĖčéčī čĆąĖčüą║ ą┐ąŠą▓č鹊čĆąĮčŗčģ 菹┐ąĖąĘąŠą┤ąŠą▓
ą¤čĆąŠčäąĖą╗ą░ą║čéąĖą║ą░ čłąĄą╣ąĮąŠą╣ ą│čĆčŗąČąĖ ąĖ ąĄčæ ąŠą▒ąŠčüčéčĆąĄąĮąĖą╣ ąĮą░čćąĖąĮą░ąĄčéčüčÅ čü ą┐ąŠąĮąĖą╝ą░ąĮąĖčÅ ą│ą╗ą░ą▓ąĮąŠą│ąŠ ą▓čĆą░ą│ą░ ŌĆö ą┤ą╗ąĖč鹥ą╗čīąĮąŠą╣ čüčéą░čéąĖčćąĮąŠą╣ ąĮą░ą│čĆčāąĘą║ąĖ. ą©ąĄčÅ ąĮąĄ ą╗čÄą▒ąĖčé ą┤ąŠą╗ą│ąŠąĄ ┬½ąĘą░ą╝ąĖčĆą░ąĮąĖąĄ┬╗ ą▓ ąŠą┤ąĮąŠą╣ ą┐ąŠąĘąĄ, ą┤ą░ąČąĄ ąĄčüą╗ąĖ ą┐ąŠąĘą░ ą║ą░ąČąĄčéčüčÅ čāą┤ąŠą▒ąĮąŠą╣. ą¤ąŠčŹč鹊ą╝čā čĆąĄą│čāą╗čÅčĆąĮčŗąĄ ą╝ąĖą║čĆąŠą┐ąĄčĆąĄčĆčŗą▓čŗ ŌĆö ąŠą┤ąĖąĮ ąĖąĘ čüą░ą╝čŗčģ čŹčäč乥ą║čéąĖą▓ąĮčŗčģ ąĖąĮčüčéčĆčāą╝ąĄąĮč鹊ą▓. ąÆą░ąČąĮąŠ ąĮąĄ ą┐čĆąŠčüč鹊 ┬½ą┐ąŠą║čĆčāčéąĖčéčī ą│ąŠą╗ąŠą▓ąŠą╣┬╗, ą░ ą╝čÅą│ą║ąŠ čüą╝ąĄąĮąĖčéčī ą┐ąŠą╗ąŠąČąĄąĮąĖąĄ, čĆą░ąĘą╝čÅčéčī ą┐ą╗ąĄčćąĖ, ą▓čŗą┐čĆčÅą╝ąĖčéčī ą│čĆčāą┤ąĮąŠą╣ ąŠčéą┤ąĄą╗ ąĖ ą┤ą░čéčī ą╝čŗčłčåą░ą╝ čĆą░čüčüą╗ą░ą▒ąĖčéčīčüčÅ. ąŁčéąĖ ą┐čĆąŠčüčéčŗąĄ ą┤ąĄą╣čüčéą▓ąĖčÅ čāą╗čāčćčłą░čÄčé ą┐ąĖčéą░ąĮąĖąĄ čéą║ą░ąĮąĄą╣ ąĖ čāą╝ąĄąĮčīčłą░čÄčé čģčĆąŠąĮąĖč湥čüą║ąĖą╣ čüą┐ą░ąĘą╝.
ąÆč鹊čĆą░čÅ ąŠčüąĮąŠą▓ą░ ŌĆö čāą║čĆąĄą┐ą╗ąĄąĮąĖąĄ ą╝čŗčłčå, ą║ąŠč鹊čĆčŗąĄ čüčéą░ą▒ąĖą╗ąĖąĘąĖčĆčāčÄčé ą▓ąĄčĆčģąĮčÄčÄ čćą░čüčéčī čüą┐ąĖąĮčŗ ąĖ ą╗ąŠą┐ą░čéą║ąĖ. ąÜąŠą│ą┤ą░ ą╗ąŠą┐ą░čéą║ąĖ ┬½ą┤ąĄčƹȹ░čéčüčÅ┬╗, čłąĄčÅ ą╝ąĄąĮčīčłąĄ ą║ąŠą╝ą┐ąĄąĮčüąĖčĆčāąĄčé ąĖ ą╝ąĄąĮčīčłąĄ ą┐ąĄčĆąĄąĮą░ą┐čĆčÅą│ą░ąĄčéčüčÅ. ąóą░ą║ąČąĄ ą┐ąŠą╗ąĄąĘąĮčŗ čāą┐čĆą░ąČąĮąĄąĮąĖčÅ ąĮą░ ą┐ąŠą┤ą▓ąĖąČąĮąŠčüčéčī ą│čĆčāą┤ąĮąŠą│ąŠ ąŠčéą┤ąĄą╗ą░, ą┐ąŠč鹊ą╝čā čćč鹊 ąĄą│ąŠ čüą║ąŠą▓ą░ąĮąĮąŠčüčéčī čćą░čüč鹊 ąĘą░čüčéą░ą▓ą╗čÅąĄčé čłąĄčÄ čĆą░ą▒ąŠčéą░čéčī ąĘą░ ą┤ą▓ąŠąĖčģ. ąÆą░ąČąĮąŠ, čćč鹊ą▒čŗ čāą┐čĆą░ąČąĮąĄąĮąĖčÅ ą▒čŗą╗ąĖ čĆąĄą│čāą╗čÅčĆąĮčŗą╝ąĖ ąĖ ą┤ąŠąĘąĖčĆąŠą▓ą░ąĮąĮčŗą╝ąĖ, ą░ ąĮąĄ ┬½čĆą░ąĘ ą▓ ą╝ąĄčüčÅčå ą┤ąŠ čāčüčéą░ą╗ąŠčüčéąĖ┬╗. ąøčāčćčłąĄ ą╝ąĄąĮčīčłąĄ, ąĮąŠ čćą░čēąĄ, č湥ą╝ čĆąĄą┤ą║ąŠ ąĖ čĆąĄąĘą║ąŠ. ąśą╝ąĄąĮąĮąŠ čĆąĄą│čāą╗čÅčĆąĮąŠčüčéčī ą┤ą░čæčé čāčüč鹊ą╣čćąĖą▓čŗą╣ čŹčäč乥ą║čé.
ą¤čĆąĖą▓čŗčćą║ąĖ, ą║ąŠč鹊čĆčŗąĄ čćą░čēąĄ ą▓čüąĄą│ąŠ ą┐ąŠą╝ąŠą│ą░čÄčé čüąĮąĖąĘąĖčéčī čĆąĖčüą║ ąŠą▒ąŠčüčéčĆąĄąĮąĖą╣:
-
ąĮą░čüčéčĆą░ąĖą▓ą░čéčī 菹║čĆą░ąĮ ąĮą░ čāčĆąŠą▓ąĮąĄ ą│ą╗ą░ąĘ ąĖ ąĮąĄ čéčÅąĮčāčéčīčüčÅ čłąĄąĄą╣ ą▓ą┐ąĄčĆčæą┤
-
ą┤ąĄą╗ą░čéčī ą┐ąĄčĆąĄčĆčŗą▓čŗ ą║ą░ąČą┤čŗąĄ 30ŌĆō60 ą╝ąĖąĮčāčé ąĖ ą╝ąĄąĮčÅčéčī ą┐ąŠąĘčā
-
ą┐ąŠą┤ą┤ąĄčƹȹĖą▓ą░čéčī ą┐ą╗ąĄčćąĖ ąĖ ą┐čĆąĄą┤ą┐ą╗ąĄčćčīčÅ ąŠą┐ąŠčĆąŠą╣ ą┐čĆąĖ čĆą░ą▒ąŠč鹥 ąĘą░ čüč鹊ą╗ąŠą╝
-
ąĖąĘą▒ąĄą│ą░čéčī ą┤ąŠą╗ą│ąŠą│ąŠ čüą║čĆąŠą╗ą╗ą░ č鹥ą╗ąĄč乊ąĮą░ čü ąĮą░ą║ą╗ąŠąĮčæąĮąĮąŠą╣ ą│ąŠą╗ąŠą▓ąŠą╣
-
ą┐ąŠčüč鹥ą┐ąĄąĮąĮąŠ ą┐ąŠą▓čŗčłą░čéčī ąĮą░ą│čĆčāąĘą║čā ą▓ čüą┐ąŠčĆč鹥 ąĖ ąĖąĘą▒ąĄą│ą░čéčī čĆčŗą▓ą║ąŠą▓čŗčģ ą┤ą▓ąĖąČąĄąĮąĖą╣
-
čüą╗ąĄą┤ąĖčéčī ąĘą░ ą║ą░č湥čüčéą▓ąŠą╝ čüąĮą░ ąĖ ą┐ąŠą┤ą▒ąĖčĆą░čéčī čāą┤ąŠą▒ąĮčāčÄ ą┐ąŠą┤čāčłą║čā
ą¤čĆąŠčäąĖą╗ą░ą║čéąĖą║ą░ ŌĆö čŹč鹊 ąĮąĄ ┬½ąĖą┤ąĄą░ą╗čīąĮą░čÅ ąŠčüą░ąĮą║ą░ 24/7┬╗, ą░ čĆą░ąĘčāą╝ąĮą░čÅ čüąĖčüč鹥ą╝ą░ ą┐čĆąĖą▓čŗč湥ą║. ąĢčüą╗ąĖ čā č湥ą╗ąŠą▓ąĄą║ą░ čāąČąĄ ą▒čŗą╗ąĖ 菹┐ąĖąĘąŠą┤čŗ ą▒ąŠą╗ąĖ, ą╗čāčćčłąĄ ąĮąĄ ąČą┤ą░čéčī čüą╗ąĄą┤čāčÄčēąĄą│ąŠ ą┐čĆąĖčüčéčāą┐ą░, ą░ ąĘą░čĆą░ąĮąĄąĄ čāą║čĆąĄą┐ą╗čÅčéčī ąĖ čĆą░ąĘą│čĆčāąČą░čéčī ąĘąŠąĮčā čĆąĖčüą║ą░. ą¤čĆąĖ čŹč鹊ą╝ ąĮąĄ čüč鹊ąĖčé ą┐čĆąĄą▓čĆą░čēą░čéčī ą┐čĆąŠčäąĖą╗ą░ą║čéąĖą║čā ą▓ čéčĆąĄą▓ąŠąČąĮčŗą╣ ą║ąŠąĮčéčĆąŠą╗čī ą║ą░ąČą┤ąŠą│ąŠ ą┤ą▓ąĖąČąĄąĮąĖčÅ. ąöąŠčüčéą░č鹊čćąĮąŠ ą▓čŗčüčéčĆąŠąĖčéčī ą┐ąŠąĮčÅčéąĮčŗą╣ čĆąĄąČąĖą╝: ą┤ą▓ąĖąČąĄąĮąĖąĄ, ą┐ąĄčĆąĄčĆčŗą▓čŗ, čāą┐čĆą░ąČąĮąĄąĮąĖčÅ ąĖ ą│čĆą░ą╝ąŠčéąĮąŠąĄ čĆą░čüą┐čĆąĄą┤ąĄą╗ąĄąĮąĖąĄ ąĮą░ą│čĆčāąĘą║ąĖ. ąóąŠą│ą┤ą░ ą▓ąĄčĆąŠčÅčéąĮąŠčüčéčī ą┐ąŠą▓č鹊čĆąŠą▓ čüčéą░ąĮąŠą▓ąĖčéčüčÅ ąĘą░ą╝ąĄčéąĮąŠ ąĮąĖąČąĄ, ą░ ą║ą░č湥čüčéą▓ąŠ ąČąĖąĘąĮąĖ ŌĆö ą▓čŗčłąĄ.
ą¦ą░čüčéčŗąĄ ą▓ąŠą┐čĆąŠčüčŗ ąĖ čĆą░ąĘčāą╝ąĮčŗąĄ ąŠąČąĖą┤ą░ąĮąĖčÅ ąŠčé ą╗ąĄč湥ąĮąĖčÅ
ą×ą┤ąĖąĮ ąĖąĘ čüą░ą╝čŗčģ čćą░čüčéčŗčģ ą▓ąŠą┐čĆąŠčüąŠą▓ ŌĆö ą╝ąŠąČąĮąŠ ą╗ąĖ ┬½ą┐ąŠą╗ąĮąŠčüčéčīčÄ čāą▒čĆą░čéčī ą│čĆčŗąČčā┬╗. ąØą░ ą┐čĆą░ą║čéąĖą║ąĄ ą▓ą░ąČąĮąĄąĄ ąĮąĄ ą║ą░čĆčéąĖąĮą║ą░ ąĮą░ ą£ąĀąó, ą░ č鹊, ą║ą░ą║ ą▓čŗ čüąĄą▒čÅ čćčāą▓čüčéą▓čāąĄč鹥 ąĖ ąĮą░čüą║ąŠą╗čīą║ąŠ čüą▓ąŠą▒ąŠą┤ąĮąŠ ą┤ą▓ąĖą│ą░ąĄč鹥čüčī. ąŻ čćą░čüčéąĖ ą╗čÄą┤ąĄą╣ čĆą░ąĘą╝ąĄčĆ ą▓čŗą┐čÅčćąĖą▓ą░ąĮąĖčÅ ą╝ąŠąČąĄčé čüąŠ ą▓čĆąĄą╝ąĄąĮąĄą╝ čāą╝ąĄąĮčīčłą░čéčīčüčÅ, čā ą┤čĆčāą│ąĖčģ ąŠąĮ ąŠčüčéą░čæčéčüčÅ ą┐čĆąĖą╝ąĄčĆąĮąŠ č鹥ą╝ ąČąĄ, ąĮąŠ čüąĖą╝ą┐č鹊ą╝čŗ čāčģąŠą┤čÅčé ą▒ą╗ą░ą│ąŠą┤ą░čĆčÅ ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖčÄ čäčāąĮą║čåąĖąĖ ąĖ čüąĮąĖąČąĄąĮąĖčÄ čĆą░ąĘą┤čĆą░ąČąĄąĮąĖčÅ ąĮąĄčĆą▓ąĮčŗčģ čüčéčĆčāą║čéčāčĆ. ą¤ąŠčŹč鹊ą╝čā ąŠčĆąĖąĄąĮčéąĖčĆ ą╗ąĄč湥ąĮąĖčÅ ŌĆö čāčüč鹊ą╣čćąĖą▓ąŠąĄ čāą╗čāčćčłąĄąĮąĖąĄ čüą░ą╝ąŠčćčāą▓čüčéą▓ąĖčÅ ąĖ ą▓ąŠąĘą▓čĆą░čēąĄąĮąĖąĄ ą║ ąŠą▒čŗčćąĮąŠą╣ ą░ą║čéąĖą▓ąĮąŠčüčéąĖ. ąŁč鹊 ą▒ąŠą╗ąĄąĄ ą┐čĆą░ą║čéąĖčćąĮą░čÅ čåąĄą╗čī, č湥ą╝ ą┐ąŠą│ąŠąĮčÅ ąĘą░ ąĖą┤ąĄą░ą╗čīąĮčŗą╝ čüąĮąĖą╝ą║ąŠą╝.
ąĢčēčæ ąŠą┤ąĖąĮ ą▓ąŠą┐čĆąŠčü ŌĆö čüą║ąŠą╗čīą║ąŠ ą┤ą╗ąĖčéčüčÅ ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖąĄ. ąĪčĆąŠą║ąĖ ąĘą░ą▓ąĖčüčÅčé ąŠčé čüčéą░ą┤ąĖąĖ ą┐čĆąŠčåąĄčüčüą░, ą▓čŗčĆą░ąČąĄąĮąĮąŠčüčéąĖ ą▒ąŠą╗ąĖ, ąĮą░ą╗ąĖčćąĖčÅ ąŠąĮąĄą╝ąĄąĮąĖčÅ ąĖ č鹊ą│ąŠ, ąĮą░čüą║ąŠą╗čīą║ąŠ č湥ą╗ąŠą▓ąĄą║ čüąŠą▒ą╗čÄą┤ą░ąĄčé čĆąĄą║ąŠą╝ąĄąĮą┤ą░čåąĖąĖ ą┐ąŠ ąĮą░ą│čĆčāąĘą║ąĄ. ąŻ ą║ąŠą│ąŠ-č鹊 ąĘą░ą╝ąĄčéąĮąŠąĄ ąŠą▒ą╗ąĄą│č湥ąĮąĖąĄ ąĮą░čüčéčāą┐ą░ąĄčé ąĘą░ ą┤ąĮąĖ ąĖą╗ąĖ ąĮąĄą┤ąĄą╗ąĖ, čā ą║ąŠą│ąŠ-č鹊 čéčĆąĄą▒čāąĄčéčüčÅ ą▒ąŠą╗ąĄąĄ ą┤ą╗ąĖč鹥ą╗čīąĮą░čÅ čĆąĄą░ą▒ąĖą╗ąĖčéą░čåąĖčÅ. ąÆą░ąČąĮąŠ ąĮąĄ čüčĆą░ą▓ąĮąĖą▓ą░čéčī čüąĄą▒čÅ čü ą┤čĆčāą│ąĖą╝ąĖ, ą┐ąŠč鹊ą╝čā čćč鹊 čĆąĄą░ą║čåąĖąĖ čéą║ą░ąĮąĄą╣ ąĖ ą┐čĆąĖą▓čŗčćą║ąĖ ąĮą░ą│čĆčāąĘą║ąĖ čüąĖą╗čīąĮąŠ čĆą░ąĘą╗ąĖčćą░čÄčéčüčÅ. ąóą░ą║ąČąĄ čüč鹊ąĖčé ą┐ąŠą╝ąĮąĖčéčī, čćč鹊 ą▒čŗčüčéčĆčŗą╣ čŹčäč乥ą║čé ąŠčé ąŠą▒ąĄąĘą▒ąŠą╗ąĖą▓ą░ąĮąĖčÅ ŌĆö čŹč鹊 ąĮąĄ ąŠą║ąŠąĮčćą░č鹥ą╗čīąĮąŠąĄ čĆąĄčłąĄąĮąĖąĄ, ą░ ąŠą║ąĮąŠ ą▓ąŠąĘą╝ąŠąČąĮąŠčüč鹥ą╣ ą┤ą╗čÅ ą┐čĆą░ą▓ąĖą╗čīąĮąŠą│ąŠ ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖčÅ. ąĢčüą╗ąĖ ą▓ čŹč鹊čé ą┐ąĄčĆąĖąŠą┤ ąĮąĄ ą╝ąĄąĮčÅčéčī ąĮą░ą│čĆčāąĘą║čā, čüąĖą╝ą┐č鹊ą╝čŗ čćą░čüč鹊 ą▓ąŠąĘą▓čĆą░čēą░čÄčéčüčÅ.
ąøčÄą┤ąĄą╣ čéą░ą║ąČąĄ ą▓ąŠą╗ąĮčāąĄčé ą▓ąŠą┐čĆąŠčü ąŠą┐ąĄčĆą░čåąĖąĖ. ą×ą┐ąĄčĆą░čéąĖą▓ąĮąŠąĄ ą╗ąĄč湥ąĮąĖąĄ čĆą░čüčüą╝ą░čéčĆąĖą▓ą░čÄčé ą┐čĆąĖ ąŠą┐čĆąĄą┤ąĄą╗čæąĮąĮčŗčģ ą┐ąŠą║ą░ąĘą░ąĮąĖčÅčģ, ą┐čĆąĄąČą┤ąĄ ą▓čüąĄą│ąŠ ą┐čĆąĖ ąĮą░čĆą░čüčéą░čÄčēąĖčģ ąĮąĄą▓čĆąŠą╗ąŠą│ąĖč湥čüą║ąĖčģ ąĮą░čĆčāčłąĄąĮąĖčÅčģ ąĖ ąĮąĄčŹčäč乥ą║čéąĖą▓ąĮąŠčüčéąĖ ą║ąŠąĮčüąĄčĆą▓ą░čéąĖą▓ąĮąŠą╣ č鹥čĆą░ą┐ąĖąĖ. ąĀąĄčłąĄąĮąĖąĄ ą┐čĆąĖąĮąĖą╝ą░čÄčé ą┐ąŠčüą╗ąĄ ąŠčüą╝ąŠčéčĆą░, ąŠčåąĄąĮą║ąĖ čüąĮąĖą╝ą║ąŠą▓ ąĖ ą┤ąĖąĮą░ą╝ąĖą║ąĖ čüąŠčüč鹊čÅąĮąĖčÅ. ą¤čĆąĖ ąŠčéčüčāčéčüčéą▓ąĖąĖ ąŠą┐ą░čüąĮčŗčģ ą┐čĆąĖąĘąĮą░ą║ąŠą▓ čćą░čēąĄ ąĮą░čćąĖąĮą░čÄčé čü ą║ąŠąĮčüąĄčĆą▓ą░čéąĖą▓ąĮčŗčģ ą╝ąĄč鹊ą┤ąŠą▓ ąĖ čĆąĄą░ą▒ąĖą╗ąĖčéą░čåąĖąĖ. ąĪą░ą╝ąŠąĄ ą▓ą░ąČąĮąŠąĄ ŌĆö ąĮąĄ čéčÅąĮčāčéčī, ąĄčüą╗ąĖ ą┐ąŠčÅą▓ą╗čÅčÄčéčüčÅ čüą╗ą░ą▒ąŠčüčéčī, čĆą░čüčłąĖčĆčÅčÄčēąĄąĄčüčÅ ąŠąĮąĄą╝ąĄąĮąĖąĄ ąĖą╗ąĖ ąĘą░ą╝ąĄčéąĮąŠąĄ čāčģčāą┤čłąĄąĮąĖąĄ čäčāąĮą║čåąĖą╣. ąÆ čéą░ą║ąĖčģ čüą╗čāčćą░čÅčģ ąĮčāąČąĮą░ ą▒čŗčüčéčĆą░čÅ ąĖ ą┐čĆąŠč乥čüčüąĖąŠąĮą░ą╗čīąĮą░čÅ ąŠčåąĄąĮą║ą░.
ąĀą░ąĘčāą╝ąĮčŗąĄ ąŠąČąĖą┤ą░ąĮąĖčÅ ąŠčé ą╗ąĄč湥ąĮąĖčÅ ŌĆö čŹč鹊 ą┐ąŠčüč鹥ą┐ąĄąĮąĮąŠąĄ čāą╗čāčćčłąĄąĮąĖąĄ ąĖ ą▓ąŠąĘą▓čĆą░čēąĄąĮąĖąĄ ą║ąŠąĮčéčĆąŠą╗čÅ ąĮą░ą┤ č鹥ą╗ąŠą╝. ąÆ ąĖą┤ąĄą░ą╗ąĄ ą▒ąŠą╗čī čüčéą░ąĮąŠą▓ąĖčéčüčÅ čĆąĄąČąĄ ąĖ čüą╗ą░ą▒ąĄąĄ, ą┤ą▓ąĖąČąĄąĮąĖčÅ ŌĆö čüą▓ąŠą▒ąŠą┤ąĮąĄąĄ, ą░ ą┐čĆąĖą▓čŗčćąĮčŗąĄ ą┤ąĄą╗ą░ ą▓ąŠąĘą▓čĆą░čēą░čÄčéčüčÅ ą▒ąĄąĘ čüčéčĆą░čģą░. ąöą╗čÅ čāčüč鹊ą╣čćąĖą▓ąŠą│ąŠ čĆąĄąĘčāą╗čīčéą░čéą░ ąŠą▒čŗčćąĮąŠ ąĮčāąČąĮąŠ ąĮąĄ č鹊ą╗čīą║ąŠ čüąĮčÅčéčī čüąĖą╝ą┐č鹊ą╝čŗ, ąĮąŠ ąĖ čāą║čĆąĄą┐ąĖčéčī ┬½čüą╗ą░ą▒čŗąĄ ąĘą▓ąĄąĮčīčÅ┬╗ ąĖ ąĖąĘą╝ąĄąĮąĖčéčī č鹊, čćč鹊 ą┐čĆąŠą▓ąŠčåąĖčĆčāąĄčé ą┐ąĄčĆąĄą│čĆčāąĘą║čā. ąŁč鹊 ą╝ąŠąČąĄčé ą▒čŗčéčī ąĖ čĆą░ą▒ąŠč湥ąĄ ą╝ąĄčüč鹊, ąĖ čĆąĄąČąĖą╝ ą┐ąĄčĆąĄčĆčŗą▓ąŠą▓, ąĖ ą┐čĆąŠą│čĆą░ą╝ą╝ą░ čāą┐čĆą░ąČąĮąĄąĮąĖą╣. ąÆ ąĖč鹊ą│ąĄ čåąĄą╗čī ŌĆö ąČąĖčéčī ą░ą║čéąĖą▓ąĮąŠą╣ ąČąĖąĘąĮčīčÄ ą▒ąĄąĘ ą┐ąŠčüč鹊čÅąĮąĮčŗčģ ąŠą▒ąŠčüčéčĆąĄąĮąĖą╣, ą░ ąĮąĄ ┬½ą▒ąĄčĆąĄčćčī čłąĄčÄ┬╗ ą▓čüčÄ ąČąĖąĘąĮčī.

ąśč鹊ą│: čćč鹊 ą┤ąĄą╗ą░čéčī, ąĄčüą╗ąĖ ą▓čŗ ą┐ąŠą┤ąŠąĘčĆąĄą▓ą░ąĄč鹥 čłąĄą╣ąĮčāčÄ ą│čĆčŗąČčā
ą©ąĄą╣ąĮą░čÅ ą╝ąĄąČą┐ąŠąĘą▓ąŠąĮą║ąŠą▓ą░čÅ ą│čĆčŗąČą░ čćą░čēąĄ ą▓čüąĄą│ąŠ čĆą░ąĘą▓ąĖą▓ą░ąĄčéčüčÅ ąĮą░ č乊ąĮąĄ ąĮą░ą║ąŠą┐ąĖč鹥ą╗čīąĮąŠą╣ ą┐ąĄčĆąĄą│čĆčāąĘą║ąĖ ąĖ čāčģčāą┤čłąĄąĮąĖčÅ čüąŠčüč鹊čÅąĮąĖčÅ ą┤ąĖčüą║ąŠą▓. ąĢčæ čüąĖą╝ą┐č鹊ą╝čŗ ą╝ąŠą│čāčé ą▓ą║ą╗čÄčćą░čéčī ą▒ąŠą╗čī ą▓ čłąĄąĄ, ąŠčéą┤ą░čćčā ą▓ čĆčāą║čā, ąŠąĮąĄą╝ąĄąĮąĖąĄ, ą┐ąŠą║ą░ą╗čŗą▓ą░ąĮąĖąĄ ąĖ ąŠą│čĆą░ąĮąĖč湥ąĮąĖąĄ ą┤ą▓ąĖąČąĄąĮąĖą╣. ąöąĖą░ą│ąĮąŠčüčéąĖą║ą░ čüčéčĆąŠąĖčéčüčÅ ąĮą░ ąŠčüą╝ąŠčéčĆąĄ ąĖ čüąŠą┐ąŠčüčéą░ą▓ą╗ąĄąĮąĖąĖ ąČą░ą╗ąŠą▒ čü čĆąĄąĘčāą╗čīčéą░čéą░ą╝ąĖ ąŠą▒čüą╗ąĄą┤ąŠą▓ą░ąĮąĖą╣, ą░ ąĮąĄ č鹊ą╗čīą║ąŠ ąĮą░ č乊čĆą╝čāą╗ąĖčĆąŠą▓ą║ą░čģ ąĖąĘ ąĘą░ą║ą╗čÄč湥ąĮąĖčÅ. ąÆ ą▒ąŠą╗čīčłąĖąĮčüčéą▓ąĄ čüą╗čāčćą░ąĄą▓ ąĮą░čćąĖąĮą░čÄčé čü ą║ąŠąĮčüąĄčĆą▓ą░čéąĖą▓ąĮąŠą│ąŠ ą╗ąĄč湥ąĮąĖčÅ, ą║ąŠč鹊čĆąŠąĄ ą▓ą║ą╗čÄčćą░ąĄčé čüąĮčÅčéąĖąĄ ą▒ąŠą╗ąĖ, ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖąĄ ą┤ą▓ąĖąČąĄąĮąĖčÅ ąĖ čāą║čĆąĄą┐ą╗ąĄąĮąĖąĄ. ą¦ąĄą╝ čĆą░ąĮčīčłąĄ ą▓čŗą▒čĆą░ąĮ ą▒ąĄąĘąŠą┐ą░čüąĮčŗą╣ ąĖ ą┐ąŠčüą╗ąĄą┤ąŠą▓ą░č鹥ą╗čīąĮčŗą╣ ą┐ą╗ą░ąĮ, č鹥ą╝ ą▓čŗčłąĄ čłą░ąĮčü ąĮą░ čāčüč鹊ą╣čćąĖą▓ąŠąĄ čāą╗čāčćčłąĄąĮąĖąĄ.
ąĢčüą╗ąĖ čüąĖą╝ą┐č鹊ą╝čŗ ą┐ąŠą▓č鹊čĆčÅčÄčéčüčÅ, ą▓ą░ąČąĮąŠ čüą╝ąŠčéčĆąĄčéčī čłąĖčĆąĄ, č湥ą╝ ąĮą░ ąŠą┤ąĖąĮ ą┐čĆąĖčüčéčāą┐. ą¦ą░čüč鹊 ą║ą╗čÄčć ą║ čüčéą░ą▒ąĖą╗čīąĮąŠčüčéąĖ ŌĆö ą▓ ą║ąŠčĆčĆąĄą║čéąĖčĆąŠą▓ą║ąĄ ąĄąČąĄą┤ąĮąĄą▓ąĮąŠą╣ ąĮą░ą│čĆčāąĘą║ąĖ ąĖ čāą║čĆąĄą┐ą╗ąĄąĮąĖąĖ ą╝čŗčłčå, ą║ąŠč鹊čĆčŗąĄ čĆą░ąĘą│čĆčāąČą░čÄčé čłąĄčÄ. ą¤čĆąĖ čŹč鹊ą╝ ąĮąĄ čüč鹊ąĖčé ąĘą░ąĮąĖą╝ą░čéčīčüčÅ čüą░ą╝ąŠą╗ąĄč湥ąĮąĖąĄą╝, ąŠčüąŠą▒ąĄąĮąĮąŠ ąĄčüą╗ąĖ ąĄčüčéčī ąŠčéą┤ą░čćą░ ą▓ čĆčāą║čā ąĖą╗ąĖ ąŠąĮąĄą╝ąĄąĮąĖąĄ. ą×ą┐ą░čüąĮčŗąĄ ą┐čĆąĖąĘąĮą░ą║ąĖ ŌĆö ąĮą░čĆą░čüčéą░čÄčēą░čÅ čüą╗ą░ą▒ąŠčüčéčī, čĆą░čüčłąĖčĆčÅčÄčēąĄąĄčüčÅ ąŠąĮąĄą╝ąĄąĮąĖąĄ, ąĮą░čĆčāčłąĄąĮąĖčÅ ą║ąŠąŠčĆą┤ąĖąĮą░čåąĖąĖ ąĖ čĆąĄąĘą║ąŠąĄ čāčģčāą┤čłąĄąĮąĖąĄ čüąŠčüč鹊čÅąĮąĖčÅ. ąÆ čéą░ą║ąĖčģ čüą╗čāčćą░čÅčģ ą╗čāčćčłąĄ ąŠą▒čĆą░čéąĖčéčīčüčÅ ą║ ą▓čĆą░čćčā ą║ą░ą║ ą╝ąŠąČąĮąŠ ą▒čŗčüčéčĆąĄąĄ. ąŁč鹊 ą┐ąŠą╝ąŠą│ą░ąĄčé ąĖąĘą▒ąĄąČą░čéčī ąĘą░čéčÅąČąĮąŠą│ąŠ č鹥č湥ąĮąĖčÅ ąĖ čüąĮąĖąĘąĖčéčī čĆąĖčüą║ ąŠčüą╗ąŠąČąĮąĄąĮąĖą╣.
ą¤čĆąĖ ą│čĆą░ą╝ąŠčéąĮąŠą╝ ą┐ąŠą┤čģąŠą┤ąĄ ą╝ąĮąŠą│ąĖąĄ ą╗čÄą┤ąĖ ą▓ąŠąĘą▓čĆą░čēą░čÄčéčüčÅ ą║ ąŠą▒čŗčćąĮąŠą╣ ą░ą║čéąĖą▓ąĮąŠčüčéąĖ ąĖ ą┐ąĄčĆąĄčüčéą░čÄčé ąČąĖčéčī ą▓ ąŠąČąĖą┤ą░ąĮąĖąĖ čüą╗ąĄą┤čāčÄčēąĄą│ąŠ ąŠą▒ąŠčüčéčĆąĄąĮąĖčÅ. ąÆą░ąČąĮąŠ, čćč鹊ą▒čŗ ą╗ąĄč湥ąĮąĖąĄ ą▒čŗą╗ąŠ ąĮąĄ ąĮą░ą▒ąŠčĆąŠą╝ čüą╗čāčćą░ą╣ąĮčŗčģ ą┐čĆąŠčåąĄą┤čāčĆ, ą░ ą╗ąŠą│ąĖčćąĮąŠą╣ čüąĖčüč鹥ą╝ąŠą╣ čłą░ą│ąŠą▓. ąźąŠčĆąŠčłąĖą╣ ą┐ą╗ą░ąĮ čāčćąĖčéčŗą▓ą░ąĄčé čüčéą░ą┤ąĖčÄ ą┐čĆąŠčåąĄčüčüą░, ą┐ąĄčĆąĄąĮąŠčüąĖą╝ąŠčüčéčī ąĮą░ą│čĆčāąĘąŠą║ ąĖ čåąĄą╗ąĖ č湥ą╗ąŠą▓ąĄą║ą░: čĆą░ą▒ąŠčéą░, čüą┐ąŠčĆčé, ą▒čŗčé. ąóą░ą║ąČąĄ ą▓ą░ąČąĮą░ ą┐čĆąŠčäąĖą╗ą░ą║čéąĖą║ą░, ą┐ąŠč鹊ą╝čā čćč鹊 čłąĄčÅ ąĄąČąĄą┤ąĮąĄą▓ąĮąŠ čāčćą░čüčéą▓čāąĄčé ą▓ čüą░ą╝čŗčģ ą┐čĆąĖą▓čŗčćąĮčŗčģ ą┤ąĄą╣čüčéą▓ąĖčÅčģ. ąĀąĄą│čāą╗čÅčĆąĮčŗąĄ ąĮąĄą▒ąŠą╗čīčłąĖąĄ ąĖąĘą╝ąĄąĮąĄąĮąĖčÅ ąŠą▒čŗčćąĮąŠ ą┤ą░čÄčé ą▒ąŠą╗čīčłąĄ ą┐ąŠą╗čīąĘčŗ, č湥ą╝ čĆąĄą┤ą║ąĖąĄ ┬½ą│ąĄčĆąŠąĖč湥čüą║ąĖąĄ┬╗ čāčüąĖą╗ąĖčÅ.
ąĢčüą╗ąĖ ą▓čŗ ąĘą░ą╝ąĄčćą░ąĄč鹥 čüąĖą╝ą┐č鹊ą╝čŗ, ą┐ąŠčģąŠąČąĖąĄ ąĮą░ ą┐čĆąĖąĘąĮą░ą║ąĖ čłąĄą╣ąĮąŠą╣ ą│čĆčŗąČąĖ, ąĮą░čćąĮąĖč鹥 čü ą╝ąĄą┤ąĖčåąĖąĮčüą║ąŠą╣ ąŠčåąĄąĮą║ąĖ ąĖ ą┐ąŠąĮčÅčéąĮąŠą╣ ą┤ąĖą░ą│ąĮąŠčüčéąĖą║ąĖ. ąŁč鹊 ą┐ąŠą╝ąŠąČąĄčé ąŠčéą╗ąĖčćąĖčéčī ą┐čĆąŠą▒ą╗ąĄą╝čā ą┤ąĖčüą║ą░ ąŠčé ą┤čĆčāą│ąĖčģ ą┐čĆąĖčćąĖąĮ ą▒ąŠą╗ąĖ ąĖ ą▓čŗą▒čĆą░čéčī ą▒ąĄąĘąŠą┐ą░čüąĮčāčÄ čéą░ą║čéąĖą║čā. ąØąĄ ąŠčéą║ą╗ą░ą┤čŗą▓ą░ą╣č鹥 ą║ąŠąĮčüčāą╗čīčéą░čåąĖčÄ, ąĄčüą╗ąĖ čüąĖą╝ą┐č鹊ą╝čŗ ą╝ąĄčłą░čÄčé čüąĮčā, čĆą░ą▒ąŠč鹥 ąĖą╗ąĖ čüąŠą┐čĆąŠą▓ąŠąČą┤ą░čÄčéčüčÅ ąŠąĮąĄą╝ąĄąĮąĖąĄą╝ ąĖ čüą╗ą░ą▒ąŠčüčéčīčÄ. ą¦ąĄą╝ čĆą░ąĮčīčłąĄ ą▓čŗ ą┐ąŠą╗čāčćąĖč鹥 čćčæčéą║ąĖą╣ ą┐ą╗ą░ąĮ, č鹥ą╝ čüą┐ąŠą║ąŠą╣ąĮąĄąĄ ąĖ ą▒čŗčüčéčĆąĄąĄ ą┐ąŠą╣ą┤čæčé ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖąĄ. ąś čüą░ą╝ąŠąĄ ą│ą╗ą░ą▓ąĮąŠąĄ ŌĆö ą┤ąĄą╣čüčéą▓čāą╣č鹥 ą┐ąŠčüą╗ąĄą┤ąŠą▓ą░č鹥ą╗čīąĮąŠ, ą░ ąĮąĄ ą▓ čĆąĄąČąĖą╝ąĄ 菹║čüą┐ąĄčĆąĖą╝ąĄąĮč鹊ą▓ ąĮą░ą┤ čüąŠą▒ąŠą╣.
ą¤ąŠč湥ą╝čā ą▓čŗą▒ąĖčĆą░čÄčé ąĮą░čü?

ą¤ąĄčĆčüąŠąĮą░ą╗čīąĮčŗąĄ ą┐čĆąĄą┤ą╗ąŠąČąĄąĮąĖčÅ ą┤ą╗čÅ ą▓ą░čü
ąŻčüą╗čāą│ąĖ ąĮą░čłąĄą╣ ą║ą╗ąĖąĮąĖą║ąĖ


ąĪčéą░čéčīčÅ ą┐čĆąŠą▓ąĄčĆąĄąĮą░ ą▓čĆą░čćą░ą╝ąĖ ąĪąĄą╝ąĄą╣ąĮąŠą╣ ą║ą╗ąĖąĮąĖą║ąĖ ┬½ą¢ąĖąĘąĮčī-ą×ą┐ąŠčĆą░┬╗
ąÉą┤čĆąĄčü ą║ą╗ąĖąĮąĖą║ąĖ
ąĪą▒ ŌĆō ąÆčü čü 9:00 ą┤ąŠ 19:00
ąĪą▒ ŌĆō ąÆčü čü 9:00 ą┤ąŠ 19:00
- ąÜąŠą╝ą╝ąĄąĮčéą░čĆąĖąĖ








 ą│. ąĢą║ą░č鹥čĆąĖąĮą▒čāčĆą│ čāą╗. ą«ą╗ąĖčāčüą░ ążčāčćąĖą║ą░, 11
ą│. ąĢą║ą░č鹥čĆąĖąĮą▒čāčĆą│ čāą╗. ą«ą╗ąĖčāčüą░ ążčāčćąĖą║ą░, 11