лџл░л║лИлх лЙл▒ЛЂл╗лхл┤лЙл▓л░лйлИЛЈ л┐ЛђлИ л▒лЙл╗лИ л▓ Лѕлхлх лИ л┐лЙЛЈЛЂлйлИЛєлх л┤лхл╣ЛЂЛѓл▓лИЛѓлхл╗ЛїлйлЙ лИлйЛёлЙЛђл╝л░ЛѓлИл▓лйЛІ, л║лЙл│л┤л░ люлалб лйЛЃлХлйлЙ ЛЂЛђл░лиЛЃ, л░ л║лЙл│л┤л░ л┤лЙЛЂЛѓл░ЛѓлЙЛЄлйлЙ лЙЛЂл╝лЙЛѓЛђл░ лИ лйл░л▒л╗Лјл┤лхлйлИЛЈ, лИ л║л░л║ ЛЄлИЛѓл░ЛѓЛї лил░л║л╗ЛјЛЄлхлйлИлх л▒лхли л╗лИЛѕлйлхл╣ ЛѓЛђлхл▓лЙл│лИ.
люЛІЛѕлхЛЄлйл░ЛЈ л▒лЙл╗Лї: л║л░л║ лЙлйл░ лЙл▒ЛІЛЄлйлЙ лЙЛЅЛЃЛЅл░лхЛѓЛЂЛЈ
лДл░ЛЅлх л▓ЛЂлхл│лЙ ┬Фл┐ЛђлЙЛЂЛѓлЙ л╝ЛІЛѕЛєЛІ┬╗ л┤л░ЛјЛѓ ЛѓЛЃл┐ЛЃЛј, лйлЙЛјЛЅЛЃЛј л▒лЙл╗Лї, л║лЙЛѓлЙЛђл░ЛЈ ЛЃЛЂлИл╗лИл▓л░лхЛѓЛЂЛЈ л┐лЙЛЂл╗лх лйлхл┐ЛђлИл▓ЛІЛЄлйлЙл╣ лйл░л│ЛђЛЃлил║лИ, л┤лЙл╗л│лЙл│лЙ ЛЂлИл┤лхлйлИЛЈ лИл╗лИ ЛЂлйл░ л▓ лйлхЛЃл┤лЙл▒лйлЙл╣ л┐лЙлилх. лЮлхл┐ЛђлИЛЈЛѓлйЛІлх лЙЛЅЛЃЛЅлхлйлИЛЈ лЙл▒ЛІЛЄлйлЙ л╗лЙл║л░л╗лИлиЛЃЛјЛѓЛЂЛЈ л▓ лЙл┤лйлЙл╣ лилЙлйлх лИ лйлх ┬ФЛЂЛѓЛђлхл╗ЛЈЛјЛѓ┬╗ л┤л░л╗лхл║лЙ л┐лЙ л║лЙлйлхЛЄлйлЙЛЂЛѓлИ. люЛІЛѕЛєЛІ л╝лЙл│ЛЃЛѓ л▒ЛІЛѓЛї л┐л╗лЙЛѓлйЛІл╝лИ, л▒лЙл╗лхлилйлхлйлйЛІл╝лИ л┐ЛђлИ лйл░л┤л░л▓л╗лИл▓л░лйлИлИ, лИлйлЙл│л┤л░ л┐лЙЛЈл▓л╗ЛЈЛјЛѓЛЂЛЈ ЛЂл┐л░лил╝ЛІ. лћл▓лИлХлхлйлИЛЈ ЛЂЛѓл░лйлЙл▓ЛЈЛѓЛЂЛЈ ЛЂл║лЙл▓л░лйлйЛІл╝лИ, лйлЙ лИЛЁ лЙл▒ЛІЛЄлйлЙ л╝лЙлХлйлЙ л▓ЛІл┐лЙл╗лйлИЛѓЛї, л┐ЛЃЛЂЛѓЛї лИ ЛЄлхЛђлхли л┤лИЛЂл║лЙл╝ЛёлЙЛђЛѓ. лЮлхЛђлхл┤л║лЙ ЛЂЛѓл░лйлЙл▓лИЛѓЛЂЛЈ л╗лхл│ЛЄлх л┐лЙЛЂл╗лх л╝ЛЈл│л║лЙл│лЙ Лѓлхл┐л╗л░, л╗ЛЉл│л║лЙл╣ Лђл░лил╝лИлйл║лИ лИл╗лИ лИлил╝лхлйлхлйлИЛЈ л┐лЙлиЛІ.
лћл╗ЛЈ л╝ЛІЛѕлхЛЄлйлЙл╣ л▒лЙл╗лИ ЛѓлИл┐лИЛЄлйл░ ЛЂл▓ЛЈлиЛї ЛЂ ЛђлхлХлИл╝лЙл╝: ЛЂлхл│лЙл┤лйЛЈ ЛЁЛЃлХлх л┐лЙЛЂл╗лх ЛЂЛѓЛђлхЛЂЛЂл░, лил░л▓ЛѓЛђл░ л╗лхл│ЛЄлх л┐лЙЛЂл╗лх лЙЛѓл┤ЛІЛЁл░ лИ ЛЂлйл░. лълйл░ л╝лЙлХлхЛѓ л╝лхлйЛЈЛѓЛїЛЂЛЈ л▓ ЛѓлхЛЄлхлйлИлх л┤лйЛЈ лИ ┬ФЛђл░ЛЂл║л░ЛЄлИл▓л░ЛѓЛїЛЂЛЈ┬╗ лЙЛѓ ЛЃЛЂЛѓл░л╗лЙЛЂЛѓлИ. лДл░ЛЂЛѓлЙ ЛЄлхл╗лЙл▓лхл║ лйл░ЛЁлЙл┤лИЛѓ лЙл┤лйЛЃ-л┤л▓лх л┐лЙлиЛІ, л▓ л║лЙЛѓлЙЛђЛІЛЁ л╗лхл│ЛЄлх, лИ ЛЂЛѓл░Лђл░лхЛѓЛЂЛЈ л┤лхЛђлХл░ЛѓЛїЛЂЛЈ лИл╝лхлйлйлЙ Лѓл░л║. лБ л╝лйлЙл│лИЛЁ л┐лЙЛЈл▓л╗ЛЈлхЛѓЛЂЛЈ лХлхл╗л░лйлИлх ┬ФЛђл░лил╝ЛЈЛѓЛї┬╗ л▒лЙл╗ЛїлйлЙлх л╝лхЛЂЛѓлЙ, лИ ЛЇЛѓлЙ л┤лхл╣ЛЂЛѓл▓лИЛѓлхл╗ЛїлйлЙ л┐ЛђлИлйлЙЛЂлИЛѓ л║Лђл░Лѓл║лЙл▓Лђлхл╝лхлйлйлЙлх лЙл▒л╗лхл│ЛЄлхлйлИлх. лЪЛђлИ ЛЇЛѓлЙл╝ ЛЄЛЃл▓ЛЂЛѓл▓лИЛѓлхл╗ЛїлйлЙЛЂЛѓЛї л║лЙлХлИ лИ ЛЂлИл╗л░ л▓ ЛђЛЃл║лх лИл╗лИ лйлЙл│лх лЙл▒ЛІЛЄлйлЙ ЛЂлЙЛЁЛђл░лйЛЈЛјЛѓЛЂЛЈ. лАлхЛђЛїЛЉлилйлЙл│лЙ ┬ФЛЇл╗лхл║ЛѓЛђлИЛЄлхЛЂл║лЙл│лЙ┬╗ л┐ЛђлЙЛЂЛѓЛђлхл╗л░ л┐ЛђлИ л║л░Лѕл╗лх лИл╗лИ лйл░л║л╗лЙлйлх ЛЄл░ЛЅлх лйлхЛѓ.
лўлйлЙл│л┤л░ л╝ЛІЛѕлхЛЄлйл░ЛЈ л▒лЙл╗Лї л┐ЛЃЛѓл░лхЛѓЛЂЛЈ ЛЂ л┐ЛђлЙл▒л╗лхл╝лЙл╣ л▓ ЛЂЛЃЛЂЛѓл░л▓л░ЛЁ лИ ЛЂл▓ЛЈлил║л░ЛЁ, лЙЛЂлЙл▒лхлйлйлЙ лхЛЂл╗лИ л▒лЙл╗лИЛѓ ЛЃ лЙЛЂлйлЙл▓л░лйлИЛЈ ЛѕлхлИ лИл╗лИ л▓ лЙл▒л╗л░ЛЂЛѓлИ л║ЛђлхЛЂЛѓЛєл░. лЮлЙ л┤л░лХлх ЛѓлЙл│л┤л░ л┤лИЛЂл║лЙл╝ЛёлЙЛђЛѓ ЛЄл░ЛЅлх лЙл┐лИЛЂЛІл▓л░ЛјЛѓ л║л░л║ ┬Фл┐лхЛђлхЛѓЛЈлйЛЃл╗лЙ┬╗, ┬Флил░ЛЅлхл╝лИл╗лЙ┬╗, ┬Флил░л║л╗лИлйлИл╗лЙ┬╗ л┐лЙЛЂл╗лх лйлхл╗лЙл▓л║лЙл│лЙ л┤л▓лИлХлхлйлИЛЈ. люЛІЛѕлхЛЄлйЛІл╣ л║лЙл╝л┐лЙлйлхлйЛѓ лйлхЛђлхл┤л║лЙ л┐ЛђлЙЛЈл▓л╗ЛЈлхЛѓЛЂЛЈ ЛЂлИл╝л╝лхЛѓЛђлИЛЄлйлЙ лИл╗лИ ┬Фл┐ЛЈЛѓлйл░л╝лИ┬╗ л▓ лйлхЛЂл║лЙл╗Лїл║лИЛЁ ЛѓлЙЛЄл║л░ЛЁ. люлЙлХлхЛѓ лЙЛЅЛЃЛЅл░ЛѓЛїЛЂЛЈ ┬Фл┐лЙЛЈЛЂ┬╗ лйл░л┐ЛђЛЈлХлхлйлИЛЈ л▓лЙл║ЛђЛЃл│ л┐лЙЛЈЛЂлйлИЛєЛІ лИл╗лИ ┬Фл▓лЙЛђлЙЛѓлйлИл║┬╗ л▓ л┐л╗лхЛЄлхл▓лЙл╝ л┐лЙЛЈЛЂлх. лњ Лѓл░л║лИЛЁ ЛЂл╗ЛЃЛЄл░ЛЈЛЁ л▓л░лХлйЛІ ЛЂлЙлй, ЛЃЛђлЙл▓лхлйЛї ЛЂЛѓЛђлхЛЂЛЂл░ лИ л║лЙл╗лИЛЄлхЛЂЛѓл▓лЙ л┤л▓лИлХлхлйлИЛЈ л▓ ЛѓлхЛЄлхлйлИлх л┤лйЛЈ.
лЪЛђлИ л╝ЛІЛѕлхЛЄлйлЙл╝ л▓л░ЛђлИл░лйЛѓлх л▒лЙл╗Лї Лђлхл┤л║лЙ ЛЂлЙл┐ЛђлЙл▓лЙлХл┤л░лхЛѓЛЂЛЈ л▓ЛІЛђл░лХлхлйлйлЙл╣ ЛЂл╗л░л▒лЙЛЂЛѓЛїЛј л▓ л║лЙлйлхЛЄлйлЙЛЂЛѓлИ лИл╗лИ ЛЃЛЂЛѓлЙл╣ЛЄлИл▓ЛІл╝ лЙлйлхл╝лхлйлИлхл╝. лћл░лХлх лхЛЂл╗лИ л┐лЙЛЈл▓л╗ЛЈЛјЛѓЛЂЛЈ ┬Фл╝ЛЃЛђл░Лѕл║лИ┬╗, лЙлйлИ ЛЄл░ЛЅлх л║Лђл░Лѓл║лЙл▓Лђлхл╝лхлйлйЛІ лИ л┐ЛђлЙЛЁлЙл┤ЛЈЛѓ л┐лЙЛЂл╗лх ЛЂл╝лхлйЛІ л┐лЙл╗лЙлХлхлйлИЛЈ. лЉлЙл╗Лї лЙл▒ЛІЛЄлйлЙ лйлх л▒ЛЃл┤лИЛѓ лйлЙЛЄЛїЛј лИл╗лИ л╝лхлйЛЈлхЛѓЛЂЛЈ л┐ЛђлИ л┐лхЛђлхл▓лЙЛђл░ЛЄлИл▓л░лйлИлИ. лъл▒ЛЅлхлх ЛЂл░л╝лЙЛЄЛЃл▓ЛЂЛѓл▓лИлх ЛЄл░ЛЅлх ЛЂлЙЛЁЛђл░лйлхлйлЙ, Лѓлхл╝л┐лхЛђл░ЛѓЛЃЛђл░ лйлЙЛђл╝л░л╗Лїлйл░ЛЈ, лйлхЛѓ ЛЂлИл╗ЛїлйлЙл╣ ЛЂл╗л░л▒лЙЛЂЛѓлИ. лЋЛЂл╗лИ ЛЂлИл╝л┐ЛѓлЙл╝ЛІ л┐лЙЛЂЛѓлхл┐лхлйлйлЙ лИл┤ЛЃЛѓ лйл░ ЛЂл┐л░л┤ л▓ ЛѓлхЛЄлхлйлИлх лйлхЛЂл║лЙл╗Лїл║лИЛЁ л┤лйлхл╣, ЛЇЛѓлЙ л┤лЙл┐лЙл╗лйлИЛѓлхл╗ЛїлйЛІл╣ л░Лђл│ЛЃл╝лхлйЛѓ л▓ л┐лЙл╗ЛїлиЛЃ ЛёЛЃлйл║ЛєлИлЙлйл░л╗ЛїлйлЙл╣ л┐ЛђлИЛЄлИлйЛІ. лЮлЙ лхЛЂЛѓЛї ЛЂлИЛѓЛЃл░ЛєлИлИ, л║лЙл│л┤л░ л┐лЙЛЁлЙлХлИлх лЙЛЅЛЃЛЅлхлйлИЛЈ ЛѓЛђлхл▒ЛЃЛјЛѓ л▒лЙл╗лхлх л▓лйлИл╝л░Лѓлхл╗ЛїлйлЙл╣ лЙЛєлхлйл║лИ.
лЪлЙЛЄлхл╝ЛЃ л▓лЙлилйлИл║л░лхЛѓ л▒лЙл╗Лї ┬ФлЙЛѓ л╝ЛІЛѕЛє┬╗ лИ ЛЄЛѓлЙ лхЛЉ л┐лЙл┤л┤лхЛђлХлИл▓л░лхЛѓ
лъл┤лйл░ лИли ЛЄл░ЛЂЛѓЛІЛЁ л┐ЛђлИЛЄлИлй Рђћ л┐лхЛђлхл│ЛђЛЃлил║л░ лИ л┤л╗лИЛѓлхл╗Лїлйл░ЛЈ ЛЂЛѓл░ЛѓлИЛЄлхЛЂл║л░ЛЈ л┐лЙлил░: л║лЙл╝л┐ЛїЛјЛѓлхЛђ, Лѓлхл╗лхЛёлЙлй, л▓лЙлХл┤лхлйлИлх, Лђл░л▒лЙЛѓл░ ┬Флйл░ лйлЙл│л░ЛЁ┬╗. люЛІЛѕЛєЛІ ЛѕлхлИ лИ л┐лЙЛЈЛЂлйлИЛєЛІ ЛЃЛЂЛѓл░ЛјЛѓ, л║ЛђлЙл▓лЙЛЂлйл░л▒лХлхлйлИлх ЛЃЛЁЛЃл┤Лѕл░лхЛѓЛЂЛЈ, л┐лЙЛЈл▓л╗ЛЈлхЛѓЛЂЛЈ лил░ЛЅлИЛѓлйЛІл╣ ЛЂл┐л░лил╝. лАл┐л░лил╝ ЛЂл░л╝ л┐лЙ ЛЂлхл▒лх ЛЃЛЂлИл╗лИл▓л░лхЛѓ л▒лЙл╗Лї, лИ ЛЄлхл╗лЙл▓лхл║ лйл░ЛЄлИлйл░лхЛѓ л┤л▓лИл│л░ЛѓЛїЛЂЛЈ лхЛЅЛЉ л╝лхлйЛїЛѕлх. лњ лИЛѓлЙл│лх ЛёлЙЛђл╝лИЛђЛЃлхЛѓЛЂЛЈ лил░л╝л║лйЛЃЛѓЛІл╣ л║ЛђЛЃл│: л╝лхлйЛїЛѕлх л┤л▓лИлХлхлйлИЛЈ Рђћ л▒лЙл╗ЛїЛѕлх лйл░л┐ЛђЛЈлХлхлйлИЛЈ Рђћ л▒лЙл╗ЛїЛѕлх л▒лЙл╗лИ. лАЛѓЛђлхЛЂЛЂ лИ лйлхл┤лЙЛЂЛІл┐ л┤лЙл┐лЙл╗лйлИЛѓлхл╗ЛїлйлЙ л┐лЙл▓ЛІЛѕл░ЛјЛѓ л╝ЛІЛѕлхЛЄлйЛІл╣ ЛѓлЙлйЛЃЛЂ лИ ЛЂлйлИлХл░ЛјЛѓ л▒лЙл╗лхл▓лЙл╣ л┐лЙЛђлЙл│.
лўлйлЙл│л┤л░ л┤лЙЛЂЛѓл░ЛѓлЙЛЄлйлЙ лЙл┤лйлЙл│лЙ лйлхЛЃл┤л░ЛЄлйлЙл│лЙ л┤л▓лИлХлхлйлИЛЈ: л┐лЙл┤лйЛЈл╗лИ ЛЂЛЃл╝л║ЛЃ, Лђлхлил║лЙ л┐лЙл▓лхЛђлйЛЃл╗лИ л│лЙл╗лЙл▓ЛЃ, лйл░л║л╗лЙлйлИл╗лИЛЂЛї лил░ ЛЄлхл╝-ЛѓлЙ лИли л╝л░ЛѕлИлйЛІ. люЛІЛѕЛєЛІ Лђлхл░л│лИЛђЛЃЛјЛѓ л╝лИл║ЛђлЙлйл░л┤ЛђЛІл▓л░л╝лИ лИ л▓лЙЛЂл┐л░л╗лхлйлИлхл╝, ЛЄЛѓлЙ л┤л░ЛЉЛѓ л▒лЙл╗лхлилйлхлйлйлЙЛЂЛѓЛї лИ лЙл│Лђл░лйлИЛЄлхлйлИлх л┐лЙл┤л▓лИлХлйлЙЛЂЛѓлИ. лњ л┐лЙЛЈЛЂлйлИЛєлх ЛЇЛѓлЙ л╝лЙлХлхЛѓ л▓ЛІл│л╗ЛЈл┤лхЛѓЛї л║л░л║ ┬Фл┐ЛђлЙЛЂЛѓЛђлхл╗лИл╗лЙ┬╗, лйлЙ л▒лхли л┤л░л╗Лїлйлхл╣Лѕлхл│лЙ Лђл░ЛЂл┐ЛђлЙЛЂЛѓЛђл░лйлхлйлИЛЈ л┐лЙ лйлЙл│лх. лњ Лѕлхлх ЛЄл░ЛЂЛѓлЙ л┐лЙЛЈл▓л╗ЛЈлхЛѓЛЂЛЈ лЙЛЅЛЃЛЅлхлйлИлх, ЛЄЛѓлЙ ┬ФЛѕлхЛј лил░л║л╗лИлйлИл╗лЙ┬╗, лИ л┐лЙл▓лЙЛђл░ЛЄлИл▓л░ЛѓЛї л│лЙл╗лЙл▓ЛЃ ЛЂЛѓЛђл░ЛѕлйлЙ. лбл░л║л░ЛЈ л║л░ЛђЛѓлИлйл░ л╝лЙлХлхЛѓ л▒ЛІЛѓЛї лйлхл┐ЛђлИЛЈЛѓлйлЙл╣, лйлЙ лйлх лЙл▒ЛЈлил░Лѓлхл╗ЛїлйлЙ л│лЙл▓лЙЛђлИЛѓ лЙ л│ЛђЛІлХлх. лњл░лХлйлЙ лйл░л▒л╗Лјл┤л░ЛѓЛї л┤лИлйл░л╝лИл║ЛЃ: л┐ЛђлИ л╝ЛІЛѕлхЛЄлйлЙл╣ л┐ЛђлИЛЄлИлйлх ЛЂлЙЛЂЛѓлЙЛЈлйлИлх ЛЄл░ЛЅлх ЛЃл╗ЛЃЛЄЛѕл░лхЛѓЛЂЛЈ л┐лЙЛЂЛѓлхл┐лхлйлйлЙ.
лЪлЙл┤л┤лхЛђлХлИл▓л░ЛѓЛї л▒лЙл╗Лї л╝лЙл│ЛЃЛѓ л┐ЛђлИл▓ЛІЛЄл║лИ, л║лЙЛѓлЙЛђЛІлх л║л░лХлхЛѓЛЂЛЈ ┬Флйлхл▓л░лХлйЛІл╝лИ┬╗, лйлЙ л▓ ЛЂЛЃл╝л╝лх л┤л░ЛјЛѓ лйл░л│ЛђЛЃлил║ЛЃ лйл░ л┐лЙлил▓лЙлйлЙЛЄлйлИл║. лАЛјл┤л░ лЙЛѓлйлЙЛЂЛЈЛѓЛЂЛЈ лйлхл┐Лђл░л▓лИл╗Лїлйл░ЛЈ л▓ЛІЛЂлЙЛѓл░ л╝лЙлйлИЛѓлЙЛђл░, л┐лЙл┤ЛЃЛѕл║л░, л║лЙЛѓлЙЛђл░ЛЈ лил░ЛЂЛѓл░л▓л╗ЛЈлхЛѓ ЛѕлхЛј лИлил│лИл▒л░ЛѓЛїЛЂЛЈ, лИл╗лИ л┐ЛђлИл▓ЛІЛЄл║л░ лйлЙЛЂлИЛѓЛї ЛЂЛЃл╝л║ЛЃ лйл░ лЙл┤лйлЙл╝ л┐л╗лхЛЄлх. лЮлхЛђлхл┤л║лЙ ЛђлЙл╗Лї лИл│Лђл░лхЛѓ ЛЂл╗л░л▒лЙЛЂЛѓЛї л╝ЛІЛѕЛє л║лЙЛђл░ лИ ЛЈл│лЙл┤лИЛє, лИли-лил░ ЛЄлхл│лЙ л┐лЙЛЈЛЂлйлИЛєл░ л║лЙл╝л┐лхлйЛЂлИЛђЛЃлхЛѓ л║л░лХл┤лЙлх л┤л▓лИлХлхлйлИлх. лБ лйлхл║лЙЛѓлЙЛђЛІЛЁ л╗Лјл┤лхл╣ лхЛЂЛѓЛї л│лИл┐лхЛђл╝лЙл▒лИл╗ЛїлйлЙЛЂЛѓЛї, лИ ЛѓлЙл│л┤л░ ЛЂл▓ЛЈлил║лИ лИ л╝ЛІЛѕЛєЛІ л▓ЛІлйЛЃлХл┤лхлйЛІ ┬Фл┤лхЛђлХл░ЛѓЛї┬╗ ЛЂЛЃЛЂЛѓл░л▓ЛІ лхЛЅЛЉ л▒лЙл╗ЛїЛѕлх. лДлхл╝ л╝лхлйЛїЛѕлх ЛЃЛЂЛѓлЙл╣ЛЄлИл▓лЙЛЂЛѓлИ, Лѓлхл╝ ЛЄл░ЛЅлх лЙЛђл│л░лйлИлил╝ л▓л║л╗ЛјЛЄл░лхЛѓ лил░ЛЅлИЛѓлйЛІл╣ ЛЂл┐л░лил╝. лЪлЙЛЇЛѓлЙл╝ЛЃ л┐ЛђлЙЛёлИл╗л░л║ЛѓлИл║л░ Рђћ ЛЇЛѓлЙ лйлх ЛѓлЙл╗Лїл║лЙ ┬Фл╝л░лиЛї лИ л┐лЙл║лЙл╣┬╗, л░ Лђл░л▒лЙЛѓл░ ЛЂ лйл░л│ЛђЛЃлил║лЙл╣ лИ л┤л▓лИлХлхлйлИлхл╝.
лЋЛЂЛѓЛї лИ л┤лЙл┐лЙл╗лйлИЛѓлхл╗ЛїлйЛІлх Лёл░л║ЛѓлЙЛђЛІ: л╗лИЛѕлйлИл╣ л▓лхЛЂ, л║ЛЃЛђлхлйлИлх, л╝л░л╗лЙл┐лЙл┤л▓лИлХлйлЙЛЂЛѓЛї, л┤лхЛёлИЛєлИЛѓ Лђлхл│ЛЃл╗ЛЈЛђлйлЙл╣ Лђл░лил╝лИлйл║лИ. лЪлЙЛЂл╗лх л┐лхЛђлхлйлхЛЂЛЉлйлйЛІЛЁ л▓лИЛђЛЃЛЂлйЛІЛЁ лИлйЛёлхл║ЛєлИл╣ л╝ЛІЛѕЛєЛІ л╝лЙл│ЛЃЛѓ л▒лЙл╗лхЛѓЛї л┤лЙл╗ЛїЛѕлх лИли-лил░ лЙл▒ЛЅлхл╣ ЛЂл╗л░л▒лЙЛЂЛѓлИ лИ ЛЂлйлИлХлхлйлИЛЈ л░л║ЛѓлИл▓лйлЙЛЂЛѓлИ. лБ л╗Лјл┤лхл╣ ЛЂ ЛѓЛђлхл▓лЙлХлйлЙЛЂЛѓЛїЛј л╝ЛІЛѕЛєЛІ ЛЄл░ЛЂЛѓлЙ лйл░ЛЁлЙл┤ЛЈЛѓЛЂЛЈ л▓ л┐лЙЛЂЛѓлЙЛЈлйлйлЙл╝ ЛѓлЙлйЛЃЛЂлх, лЙЛЂлЙл▒лхлйлйлЙ л▓ Лѕлхлх лИ л┐л╗лхЛЄл░ЛЁ. лГЛѓлЙ лйлх ┬Фл▓ЛЂЛЉ л▓ л│лЙл╗лЙл▓лх┬╗, л░ Лђлхл░л╗ЛїлйЛІл╣ ЛёлИлилИлЙл╗лЙл│лИЛЄлхЛЂл║лИл╣ л╝лхЛЁл░лйлИлил╝, л║лЙЛѓлЙЛђЛІл╣ ЛЃЛЂлИл╗лИл▓л░лхЛѓ л▓лЙЛЂл┐ЛђлИЛЈЛѓлИлх л▒лЙл╗лИ. лЋЛЂл╗лИ ЛЃ л▓л░ЛЂ л┐лЙЛЁлЙлХлИл╣ ЛЂЛєлхлйл░ЛђлИл╣ л┐лЙл▓ЛѓлЙЛђЛЈлхЛѓЛЂЛЈ, л┐лЙл╗лхлилйлЙ лЙЛєлхлйлИЛѓЛї лЙл▒Лђл░ли лХлИлилйлИ лИ л┐лЙл┤лЙл▒Лђл░ЛѓЛї л▒лхлилЙл┐л░ЛЂлйЛЃЛј л┐ЛђлЙл│Лђл░л╝л╝ЛЃ ЛЃл║Лђлхл┐л╗лхлйлИЛЈ. лЮлЙ л▓ЛЂЛЉ Лђл░л▓лйлЙ л▓л░лХлйлЙ лилйл░ЛѓЛї л┐ЛђлИлилйл░л║лИ, л║лЙЛѓлЙЛђЛІлх л▒лЙл╗ЛїЛѕлх л┐лЙЛЁлЙлХлИ лйл░ Лђл░лил┤Лђл░лХлхлйлИлх лйлхЛђл▓л░.
лДЛѓлЙ Лѓл░л║лЙлх Лђл░л┤лИл║ЛЃл╗лЙл┐л░ЛѓлИЛЈ лИ ЛЄлхл╝ лЙлйл░ лЙЛѓл╗лИЛЄл░лхЛѓЛЂЛЈ лЙЛѓ ┬Фл╝ЛІЛѕЛє┬╗
лал░л┤лИл║ЛЃл╗лЙл┐л░ЛѓлИЛЈ Рђћ ЛЇЛѓлЙ ЛЂлЙЛЂЛѓлЙЛЈлйлИлх, л║лЙл│л┤л░ ЛЂЛѓЛђл░л┤л░лхЛѓ лйлхЛђл▓лйЛІл╣ л║лЙЛђлхЛѕлЙл║, л▓ЛІЛЁлЙл┤ЛЈЛЅлИл╣ лИли л┐лЙлил▓лЙлйлЙЛЄлйлИл║л░. лЪЛђлИЛЄлИлйлЙл╣ л╝лЙлХлхЛѓ л▒ЛІЛѓЛї л╝лхлХл┐лЙлил▓лЙлйл║лЙл▓л░ЛЈ л│ЛђЛІлХл░, л┐ЛђлЙЛѓЛђЛЃлилИЛЈ, ЛЂЛЃлХлхлйлИлх лЙЛѓл▓лхЛђЛЂЛѓлИл╣, ЛЄлхЛђлхли л║лЙЛѓлЙЛђЛІлх л┐ЛђлЙЛЁлЙл┤лИЛѓ лйлхЛђл▓, лИл╗лИ л▓лЙЛЂл┐л░л╗лхлйлИлх ЛђЛЈл┤лЙл╝ ЛЂ л║лЙЛђлхЛѕл║лЙл╝. лЊл╗л░л▓лйл░ЛЈ лЙЛЂлЙл▒лхлйлйлЙЛЂЛѓЛї Рђћ ЛЂлИл╝л┐ЛѓлЙл╝ЛІ лИл┤ЛЃЛѓ лйлх ЛѓлЙл╗Лїл║лЙ л▓ ЛЂл┐лИлйлх лИл╗лИ Лѕлхлх, л░ ┬Фл┐лЙ ЛЁлЙл┤ЛЃ лйлхЛђл▓л░┬╗ л▓ ЛђЛЃл║ЛЃ лИл╗лИ лйлЙл│ЛЃ. лЉлЙл╗Лї ЛЄл░ЛЂЛѓлЙ лЙл┐лИЛЂЛІл▓л░ЛјЛѓ л║л░л║ ЛЂЛѓЛђлхл╗ЛЈЛјЛЅЛЃЛј, лХл│ЛЃЛЄЛЃЛј, ┬Фл║л░л║ ЛѓлЙл║┬╗, лИлйлЙл│л┤л░ ЛЂ лЙлйлхл╝лхлйлИлхл╝ лИл╗лИ л┐лЙл║л░л╗ЛІл▓л░лйлИлхл╝. лълйл░ л╝лЙлХлхЛѓ ЛЃЛЂлИл╗лИл▓л░ЛѓЛїЛЂЛЈ л┐ЛђлИ л║л░Лѕл╗лх, ЛЄлИЛЁл░лйлИлИ, лйл░ЛѓЛЃлХлИл▓л░лйлИлИ, л░ Лѓл░л║лХлх л┐ЛђлИ лЙл┐Лђлхл┤лхл╗ЛЉлйлйЛІЛЁ лйл░л║л╗лЙлйл░ЛЁ. лГЛѓлЙ лЙЛѓл╗лИЛЄл░лхЛѓЛЂЛЈ лЙЛѓ л╝ЛІЛѕлхЛЄлйлЙл│лЙ л┤лИЛЂл║лЙл╝ЛёлЙЛђЛѓл░, л║лЙЛѓлЙЛђЛІл╣ ЛЄл░ЛЅлх лЙЛЂЛѓл░ЛЉЛѓЛЂЛЈ л╗лЙл║л░л╗ЛїлйЛІл╝.
лЪЛђлИ Лѕлхл╣лйлЙл╣ Лђл░л┤лИл║ЛЃл╗лЙл┐л░ЛѓлИлИ л▒лЙл╗Лї л╝лЙлХлхЛѓ лЙЛѓл┤л░л▓л░ЛѓЛї л▓ л┐л╗лхЛЄлЙ, л┐Лђлхл┤л┐л╗лхЛЄЛїлх, л║лИЛЂЛѓЛї, лИлйлЙл│л┤л░ л┤лЙ л║лЙлйл║ЛђлхЛѓлйЛІЛЁ л┐л░л╗ЛїЛєлхл▓. люлЙлХлхЛѓ л┐лЙЛЈл▓лИЛѓЛїЛЂЛЈ ЛЄЛЃл▓ЛЂЛѓл▓лЙ ┬Фл▓л░ЛѓлйлЙл╣┬╗ ЛђЛЃл║лИ, ЛЂлйлИлХлхлйлИлх ЛЂлИл╗ЛІ л┐ЛђлИ л┐лЙл┤лйЛЈЛѓлИлИ л┐Лђлхл┤л╝лхЛѓлЙл▓, лил░ЛЂЛѓЛЉл│лИл▓л░лйлИлИ л┐ЛЃл│лЙл▓лИЛє. лЪЛђлИ л┐лЙЛЈЛЂлйлИЛЄлйлЙл╣ Лђл░л┤лИл║ЛЃл╗лЙл┐л░ЛѓлИлИ л▒лЙл╗Лї лйлхЛђлхл┤л║лЙ ЛЃЛЁлЙл┤лИЛѓ л▓ ЛЈл│лЙл┤лИЛєЛЃ, лил░л┤лйЛјЛј лИл╗лИ л▒лЙл║лЙл▓ЛЃЛј л┐лЙл▓лхЛђЛЁлйлЙЛЂЛѓЛї л▒лхл┤Лђл░, л│лЙл╗лхлйлИ, ЛЂЛѓлЙл┐ЛЃ. лўлйлЙл│л┤л░ л▒лхЛЂл┐лЙл║лЙЛЈЛѓ ┬Фл╝ЛЃЛђл░Лѕл║лИ┬╗ лИ лЙлйлхл╝лхлйлИлх л▓ лЙл┐Лђлхл┤лхл╗ЛЉлйлйлЙл╣ лилЙлйлх л║лЙлХлИ. лЦл░Лђл░л║ЛѓлхЛђлйлЙ, ЛЄЛѓлЙ ЛЄлхл╗лЙл▓лхл║ л╝лЙлХлхЛѓ ЛЄЛЉЛѓл║лЙ л┐лЙл║л░лиЛІл▓л░ЛѓЛї л╗лИлйлИЛј, л┐лЙ л║лЙЛѓлЙЛђлЙл╣ ┬ФЛѓЛЈлйлхЛѓ┬╗ лИл╗лИ ┬Фл┐ЛђлЙЛЂЛѓЛђлхл╗лИл▓л░лхЛѓ┬╗. лбл░л║лИлх л┤лхЛѓл░л╗лИ л┐лЙл╝лЙл│л░ЛјЛѓ л▓Лђл░ЛЄЛЃ л┐лЙлйЛЈЛѓЛї, л║л░л║лЙл╣ л║лЙЛђлхЛѕлЙл║ л╝лЙлХлхЛѓ л▒ЛІЛѓЛї л▓лЙл▓л╗лхЛЄЛЉлй.
лњл░лХлйлЙ лйлх л┐ЛЃЛѓл░ЛѓЛї Лђл░л┤лИл║ЛЃл╗лЙл┐л░ЛѓлИЛј ЛЂ лЙЛѓЛђл░лХЛЉлйлйлЙл╣ л╝ЛІЛѕлхЛЄлйлЙл╣ л▒лЙл╗ЛїЛј. люЛІЛѕЛєЛІ ЛѓлЙлХлх л╝лЙл│ЛЃЛѓ лЙЛѓл┤л░л▓л░ЛѓЛї, лйл░л┐ЛђлИл╝лхЛђ, лИли ЛѕлхлИ л▓ л┐л╗лхЛЄлЙ лИл╗лИ лИли л┐лЙЛЈЛЂлйлИЛєЛІ л▓ ЛЈл│лЙл┤лИЛєЛЃ. лЮлЙ л┐ЛђлИ л╝ЛІЛѕлхЛЄлйлЙл╝ л▓л░ЛђлИл░лйЛѓлх ЛЄл░ЛЅлх л▒лЙл╗лИЛѓ ┬Фл┐ЛЈЛѓлйлЙ┬╗, л░ лйлх ЛЃлил║л░ЛЈ ┬Фл┤лЙЛђлЙлХл║л░┬╗, лИ лйлхЛѓ ЛЂЛѓлЙл╣л║лИЛЁ лйлхл▓ЛђлЙл╗лЙл│лИЛЄлхЛЂл║лИЛЁ ЛЂлИл╝л┐ЛѓлЙл╝лЙл▓. лЪЛђлИ Лђл░л┤лИл║ЛЃл╗лЙл┐л░ЛѓлИлИ л╝лЙл│ЛЃЛѓ л┐лЙЛЈл▓л╗ЛЈЛѓЛїЛЂЛЈ лИлил╝лхлйлхлйлИЛЈ ЛЄЛЃл▓ЛЂЛѓл▓лИЛѓлхл╗ЛїлйлЙЛЂЛѓлИ, ЛђлхЛёл╗лхл║ЛЂлЙл▓ лИл╗лИ ЛЂлИл╗ЛІ Рђћ ЛЇЛѓлЙ ЛЃлХлх л┐ЛђлИлилйл░л║лИ ЛЃЛЄл░ЛЂЛѓлИЛЈ лйлхЛђл▓л░. лњ л┤лЙл╝л░ЛѕлйлИЛЁ ЛЃЛЂл╗лЙл▓лИЛЈЛЁ ЛЄлхл╗лЙл▓лхл║ лйлх лЙл▒ЛЈлил░лй ЛЂЛѓл░л▓лИЛѓЛї ЛЂлхл▒лх л┤лИл░л│лйлЙли, лйлЙ л╝лЙлХлхЛѓ лЙЛєлхлйлИЛѓЛї лйл░л▒лЙЛђ ЛЂлИл╝л┐ЛѓлЙл╝лЙл▓. лДлхл╝ л▒лЙл╗ЛїЛѕлх лйлхл▓ЛђлЙл╗лЙл│лИЛЄлхЛЂл║лИЛЁ л┐ЛђлЙЛЈл▓л╗лхлйлИл╣, Лѓлхл╝ л▓л░лХлйлхлх л║лЙлйЛЂЛЃл╗ЛїЛѓл░ЛєлИЛЈ ЛЂл┐лхЛєлИл░л╗лИЛЂЛѓл░.
лўлйлЙл│л┤л░ Лђл░л┤лИл║ЛЃл╗лЙл┐л░ЛѓлИЛЈ лйл░ЛЄлИлйл░лхЛѓЛЂЛЈ л┐лЙЛЂл╗лх л┐лЙл┤ЛіЛЉл╝л░ ЛѓЛЈлХлхЛЂЛѓлИ лИл╗лИ Лђлхлил║лЙл│лЙ лйл░л║л╗лЙлйл░ лИ л▓ЛІл│л╗ЛЈл┤лИЛѓ л║л░л║ ┬Фл┐ЛђлЙЛЂЛѓЛђлхл╗┬╗, л║лЙЛѓлЙЛђЛІл╣ лил░Лѓлхл╝ лил░л║Лђлхл┐л╗ЛЈлхЛѓЛЂЛЈ лИ лйл░ЛЄлИлйл░лхЛѓ лЙЛѓл┤л░л▓л░ЛѓЛї л▓ л║лЙлйлхЛЄлйлЙЛЂЛѓЛї. лБ лйлхл║лЙЛѓлЙЛђЛІЛЁ л▒лЙл╗Лї л▓ ЛЂл┐лИлйлх ЛЃЛЁлЙл┤лИЛѓ лйл░ л▓ЛѓлЙЛђлЙл╣ л┐л╗л░лй, л░ лЙЛЂЛѓл░ЛЉЛѓЛЂЛЈ л▒лЙл╗Лї л▓ лйлЙл│лх Рђћ ЛЇЛѓлЙ ЛѓлИл┐лИЛЄлйл░ЛЈ ЛЂлИЛѓЛЃл░ЛєлИЛЈ л┐ЛђлИ Лђл░лил┤Лђл░лХлхлйлИлИ л║лЙЛђлхЛѕл║л░. лњ Лѕлхлх л▒ЛІл▓л░лхЛѓ лйл░лЙл▒лЙЛђлЙЛѓ: ЛѕлхЛЈ л▒лЙл╗лИЛѓ ЛЃл╝лхЛђлхлйлйлЙ, лйлЙ ЛђЛЃл║л░ ┬Фл│лЙЛђлИЛѓ┬╗ лИ лйлхл╝лхлхЛѓ. лЪлЙЛЇЛѓлЙл╝ЛЃ лЙЛђлИлхлйЛѓлИЛђлЙл▓л░ЛѓЛїЛЂЛЈ ЛѓлЙл╗Лїл║лЙ лйл░ лИлйЛѓлхлйЛЂлИл▓лйлЙЛЂЛѓЛї л▒лЙл╗лИ л▓ ЛЂл┐лИлйлх лйлхл┤лЙЛЂЛѓл░ЛѓлЙЛЄлйлЙ. лЊлЙЛђл░лил┤лЙ л▓л░лХлйлхлх Лђл░ЛЂл┐ЛђлЙЛЂЛѓЛђл░лйлхлйлИлх, лЙлйлхл╝лхлйлИлх, ЛЂл╗л░л▒лЙЛЂЛѓЛї лИ л┐ЛђлЙл▓лЙЛєлИЛђЛЃЛјЛЅлИлх Лёл░л║ЛѓлЙЛђЛІ. лАл╗лхл┤ЛЃЛјЛЅлИл╣ Лѕл░л│ Рђћ л┐лЙлйЛЈЛѓЛї, л║л░л║лИлх лИл╝лхлйлйлЙ л┐ЛђлИлилйл░л║лИ л┤лЙл╗лХлйЛІ лйл░ЛЂЛѓлЙЛђлЙлХлИЛѓЛї.
лАлИл╝л┐ЛѓлЙл╝ЛІ, л║лЙЛѓлЙЛђЛІлх ЛЄл░ЛЅлх л│лЙл▓лЙЛђЛЈЛѓ л▓ л┐лЙл╗ЛїлиЛЃ Лђл░лил┤Лђл░лХлхлйлИЛЈ лйлхЛђл▓л░
лЋЛЂл╗лИ л▒лЙл╗Лї Лђл░ЛЂл┐ЛђлЙЛЂЛѓЛђл░лйЛЈлхЛѓЛЂЛЈ л┐лЙ ЛђЛЃл║лх лИл╗лИ лйлЙл│лх лИ л┐ЛђлИ ЛЇЛѓлЙл╝ лхЛЂЛѓЛї лЙлйлхл╝лхлйлИлх, ЛЇЛѓлЙ ЛЃлХлх л┐лЙл▓лЙл┤ лЙЛѓлйлЙЛЂлИЛѓЛїЛЂЛЈ л║ ЛЂлИЛѓЛЃл░ЛєлИлИ л▓лйлИл╝л░Лѓлхл╗Лїлйлхлх. лъЛЂлЙл▒лхлйлйлЙ лхЛЂл╗лИ л▓ЛІ ЛЄЛЃл▓ЛЂЛѓл▓ЛЃлхЛѓлх, ЛЄЛѓлЙ ┬ФЛЄл░ЛЂЛѓЛї л║лЙлХлИ л║л░л║ л▒ЛЃл┤ЛѓлЙ ЛЄЛЃлХл░ЛЈ┬╗ лИл╗лИ ЛЁЛЃлХлх Лђл░лил╗лИЛЄл░лхЛѓ л┐ЛђлИл║лЙЛЂлйлЙл▓лхлйлИЛЈ. лЮлхЛђлхл┤л║лЙ л╗Лјл┤лИ лЙЛѓл╝лхЛЄл░ЛјЛѓ, ЛЄЛѓлЙ л▒лЙл╗Лї лйлх л┐ЛђлЙЛЂЛѓлЙ лйлЙЛјЛЅл░ЛЈ, л░ лХл│ЛЃЛЄл░ЛЈ, ЛЂ лЙЛЅЛЃЛЅлхлйлИлхл╝ ┬ФЛЃл┤л░ЛђлИл╗лЙ ЛѓлЙл║лЙл╝┬╗. люлЙлХлхЛѓ л┐лЙЛЈл▓л╗ЛЈЛѓЛїЛЂЛЈ ЛЃЛЂлИл╗лхлйлИлх л┐ЛђлИ л║л░Лѕл╗лх, ЛЄлИЛЁл░лйлИлИ лИл╗лИ лйл░ЛѓЛЃлХлИл▓л░лйлИлИ, л┐лЙЛѓлЙл╝ЛЃ ЛЄЛѓлЙ л╝лхлйЛЈлхЛѓЛЂЛЈ л┤л░л▓л╗лхлйлИлх л▓ л┐лЙлил▓лЙлйлЙЛЄлйлЙл╝ л║л░лйл░л╗лх. лБ лйлхл║лЙЛѓлЙЛђЛІЛЁ л▓лЙлилйлИл║л░лхЛѓ л▓ЛІлйЛЃлХл┤лхлйлйл░ЛЈ л┐лЙлил░, л▓ л║лЙЛѓлЙЛђлЙл╣ ┬ФлЙЛѓл┐ЛЃЛЂл║л░лхЛѓ┬╗, л░ л▓ л┤ЛђЛЃл│лЙл╣ Рђћ Лђлхлил║лЙ ЛЁЛЃлХлх. лњЛЂЛЉ ЛЇЛѓлЙ л▒лЙл╗ЛїЛѕлх л┐лЙЛЁлЙлХлх лйл░ лйлхл▓ЛђлЙл╗лЙл│лИЛЄлхЛЂл║лИл╣ л╝лхЛЁл░лйлИлил╝, ЛЄлхл╝ лйл░ лЙл▒ЛІЛЄлйЛЃЛј л╝ЛІЛѕлхЛЄлйЛЃЛј ЛЃЛЂЛѓл░л╗лЙЛЂЛѓЛї.
лЋЛЂЛѓЛї лйлхЛЂл║лЙл╗Лїл║лЙ ЛѓлИл┐лИЛЄлйЛІЛЁ ЛЂЛєлхлйл░ЛђлИлхл▓, л║лЙЛѓлЙЛђЛІлх ЛЄл░ЛЂЛѓлЙ л▓ЛЂЛѓЛђлхЛЄл░ЛјЛѓЛЂЛЈ л┐ЛђлИ Лђл░л┤лИл║ЛЃл╗лЙл┐л░ЛѓлИлИ. лњ Лѕлхлх Рђћ л▒лЙл╗лхлилйлхлйлйлЙлх л┤л▓лИлХлхлйлИлх л│лЙл╗лЙл▓лЙл╣ л┐л╗ЛјЛЂ лЙЛѓл┤л░ЛЄл░ л▓ ЛђЛЃл║ЛЃ лИ л┤лИЛЂл║лЙл╝ЛёлЙЛђЛѓ л▓ л╗лЙл┐л░Лѓл║лх. лњ л┐лЙЛЈЛЂлйлИЛєлх Рђћ л▒лЙл╗Лї л┐ЛђлИ лйл░л║л╗лЙлйлх, лИЛђЛђл░л┤лИл░ЛєлИЛЈ л▓ лйлЙл│ЛЃ лИ лЙЛЅЛЃЛЅлхлйлИлх ┬Флйл░ЛѓЛЈлйЛЃЛѓлЙл╣ ЛЂЛѓЛђЛЃлйЛІ┬╗ л┐лЙ лил░л┤лйлхл╣ л┐лЙл▓лхЛђЛЁлйлЙЛЂЛѓлИ л▒лхл┤Лђл░. лЉЛІл▓л░лхЛѓ л┐лЙл║л░л╗ЛІл▓л░лйлИлх л▓ ЛЂЛѓлЙл┐лх лИл╗лИ л┐л░л╗ЛїЛєл░ЛЁ, лЙЛЅЛЃЛЅлхлйлИлх ┬Флил░Лѓлхл║л╗л░ лйлЙл│л░┬╗, л║лЙЛѓлЙЛђлЙлх лйлх л┐ЛђлЙЛЁлЙл┤лИЛѓ л┐лЙЛЂл╗лх Лђл░лил╝лИлйл║лИ. лўлйлЙл│л┤л░ ЛЄлхл╗лЙл▓лхл║ лил░л╝лхЛЄл░лхЛѓ, ЛЄЛѓлЙ ЛЂЛѓл░л╗лЙ ЛѓЛђЛЃл┤лйлЙ ЛЂЛѓлЙЛЈЛѓЛї лйл░ лйлЙЛЂл║л░ЛЁ лИл╗лИ лйл░ л┐ЛЈЛѓл║л░ЛЁ. лћл░лХлх лйлхл▒лЙл╗ЛїЛѕлЙлх ЛЂлйлИлХлхлйлИлх ЛЂлИл╗ЛІ л▓л░лХлйлЙ ЛёлИл║ЛЂлИЛђлЙл▓л░ЛѓЛї лИ лЙлил▓ЛЃЛЄлИл▓л░ЛѓЛї л▓Лђл░ЛЄЛЃ.
лЪЛђлИлилйл░л║лИ, л║лЙЛѓлЙЛђЛІлх ЛЄл░ЛЅлх ЛЂл▓ЛЈлил░лйЛІ ЛЂ л║лЙЛђлхЛѕл║лЙл╝, л░ лйлх ЛЂ л╝ЛІЛѕЛєл░л╝лИ:
Рђб лЉлЙл╗Лї ┬ФЛЂЛѓЛђлхл╗ЛЈлхЛѓ┬╗ лИ лИл┤ЛЉЛѓ лйлИлХлх л╗лЙл║ЛѓЛЈ лИл╗лИ лйлИлХлх л║лЙл╗лхлйл░ л┐лЙ л║лЙлйлхЛЄлйлЙЛЂЛѓлИ
Рђб лълйлхл╝лхлйлИлх лИл╗лИ ЛЂЛѓлЙл╣л║лИлх ┬Фл╝ЛЃЛђл░Лѕл║лИ┬╗ л▓ л║лЙлйл║ЛђлхЛѓлйлЙл╣ лилЙлйлх (л┐л░л╗ЛїЛєЛІ, ЛЄл░ЛЂЛѓЛї ЛЂЛѓлЙл┐ЛІ)
Рђб лАл╗л░л▒лЙЛЂЛѓЛї: л┐Лђлхл┤л╝лхЛѓЛІ л▓ЛІЛЂл║л░л╗ЛїлиЛІл▓л░ЛјЛѓ лИли ЛђЛЃл║лИ, лйлЙл│л░ ┬Фл┐лЙл┤л║л░ЛѕлИл▓л░лхЛѓЛЂЛЈ┬╗, ЛѓЛђЛЃл┤лйлЙ л┐лЙл┤лйЛЈЛѓЛї ЛЂЛѓлЙл┐ЛЃ
Рђб лБЛЂлИл╗лхлйлИлх л▒лЙл╗лИ л┐ЛђлИ л║л░Лѕл╗лх, ЛЄлИЛЁл░лйлИлИ, лйл░ЛѓЛЃлХлИл▓л░лйлИлИ
Рђб лЮлхл▓лЙлил╝лЙлХлйлЙЛЂЛѓЛї лйл░л╣ЛѓлИ л┐лЙл╗лЙлХлхлйлИлх, л▓ л║лЙЛѓлЙЛђлЙл╝ лил░л╝лхЛѓлйлЙ л╗лхл│ЛЄлх, лИл╗лИ Лђлхлил║лЙлх ЛЃЛЁЛЃл┤ЛѕлхлйлИлх л┐ЛђлИ лЙл┐Лђлхл┤лхл╗ЛЉлйлйлЙл╝ л┤л▓лИлХлхлйлИлИ
лЪЛђлИ ЛЇЛѓлЙл╝ л┤л░лХлх лйл░л╗лИЛЄлИлх лЙЛѓл┤л░ЛЄлИ лйлх лЙлилйл░ЛЄл░лхЛѓ л░л▓ЛѓлЙл╝л░ЛѓлИЛЄлхЛЂл║лИ ┬Фл▒лЙл╗ЛїЛѕЛЃЛј л│ЛђЛІлХЛЃ┬╗ лИ лйлхлЙл▒ЛЁлЙл┤лИл╝лЙЛЂЛѓЛї ЛЂЛђлЙЛЄлйлЙл╣ лЙл┐лхЛђл░ЛєлИлИ. люлйлЙл│лИлх лИлил╝лхлйлхлйлИЛЈ л▓ л┤лИЛЂл║л░ЛЁ л▓ЛЂЛѓЛђлхЛЄл░ЛјЛѓЛЂЛЈ ЛЃ л╗Лјл┤лхл╣ л▒лхли ЛЂлИл╝л┐ЛѓлЙл╝лЙл▓, л░ л║л╗лИлйлИЛЄлхЛЂл║л░ЛЈ л║л░ЛђЛѓлИлйл░ л▓л░лХлйлхлх лЙл┤лйлЙл╣ ЛѓлЙл╗Лїл║лЙ л║л░ЛђЛѓлИлйл║лИ лйл░ ЛЂлйлИл╝л║лх. лЮлЙ лхЛЂл╗лИ л▓ЛІ л▓лИл┤лИЛѓлх ЛЂлЙЛЄлхЛѓл░лйлИлх л▒лЙл╗лИ ЛЂ лйлхл▓ЛђлЙл╗лЙл│лИЛЄлхЛЂл║лИл╝лИ л┐ЛђлЙЛЈл▓л╗лхлйлИЛЈл╝лИ, л╗ЛЃЛЄЛѕлх лйлх лил░ЛѓЛЈл│лИл▓л░ЛѓЛї ЛЂ лЙл▒ЛЂл╗лхл┤лЙл▓л░лйлИлхл╝. лњЛђл░ЛЄ л┐ЛђлЙл▓лхл┤ЛЉЛѓ лЙЛЂл╝лЙЛѓЛђ, л┐ЛђлЙл▓лхЛђлИЛѓ ЛЂлИл╗ЛЃ, ЛЄЛЃл▓ЛЂЛѓл▓лИЛѓлхл╗ЛїлйлЙЛЂЛѓЛї лИ ЛђлхЛёл╗лхл║ЛЂЛІ, лЙЛєлхлйлИЛѓ л┐ЛђлЙл▓лЙл║л░ЛєлИлЙлйлйЛІлх ЛѓлхЛЂЛѓЛІ. лГЛѓлЙ л┐лЙл╝лЙл│л░лхЛѓ лЙЛѓл╗лИЛЄлИЛѓЛї л║лЙЛђлхЛѕл║лЙл▓ЛЃЛј л┐ЛђлЙл▒л╗лхл╝ЛЃ лЙЛѓ л╝ЛІЛѕлхЛЄлйлЙ-ЛЂЛЃЛЂЛѓл░л▓лйлЙл╣. лДлхл╝ Лђл░лйЛїЛѕлх л▓ЛІ л┐лЙл╗ЛЃЛЄлИЛѓлх л┐лЙлйЛЈЛѓлйЛІл╣ л┐л╗л░лй л┤лхл╣ЛЂЛѓл▓лИл╣, Лѓлхл╝ л╝лхлйЛїЛѕлх ЛђлИЛЂл║ лил░ЛѓЛЈлХлйлЙл│лЙ л▒лЙл╗лхл▓лЙл│лЙ ЛЂлИлйл┤ЛђлЙл╝л░.
лџЛђл░ЛЂлйЛІлх Лёл╗л░л│лИ: л║лЙл│л┤л░ лйЛЃлХлйл░ ЛЂЛђлЙЛЄлйл░ЛЈ л╝лхл┤лИЛєлИлйЛЂл║л░ЛЈ л┐лЙл╝лЙЛЅЛї
лЋЛЂЛѓЛї ЛЂлИл╝л┐ЛѓлЙл╝ЛІ, л┐ЛђлИ л║лЙЛѓлЙЛђЛІЛЁ лйлхл╗ЛїлиЛЈ лХл┤л░ЛѓЛї лИ лйл░л▒л╗Лјл┤л░ЛѓЛї ┬Фл┐л░ЛђЛЃ лйлхл┤лхл╗Лї┬╗, л┤л░лХлх лхЛЂл╗лИ л║л░лХлхЛѓЛЂЛЈ, ЛЄЛѓлЙ ┬ФЛЂл░л╝лЙ л┐ЛђлЙл╣л┤ЛЉЛѓ┬╗. лГЛѓлЙ ЛЂл▓ЛЈлил░лйлЙ ЛЂ ЛђлИЛЂл║лЙл╝ ЛЂлхЛђЛїЛЉлилйЛІЛЁ лйлхл▓ЛђлЙл╗лЙл│лИЛЄлхЛЂл║лИЛЁ лЙЛЂл╗лЙлХлйлхлйлИл╣ лИл╗лИ л┤ЛђЛЃл│лИЛЁ лил░л▒лЙл╗лхл▓л░лйлИл╣, л║лЙЛѓлЙЛђЛІлх л╝л░ЛЂл║лИЛђЛЃЛјЛѓЛЂЛЈ л┐лЙл┤ л▒лЙл╗Лї л▓ ЛЂл┐лИлйлх. лАЛђлЙЛЄлйлЙЛЂЛѓЛї лЙл┐Лђлхл┤лхл╗ЛЈлхЛѓЛЂЛЈ лйлх ЛЂлИл╗лЙл╣ л▒лЙл╗лИ, л░ Лѓлхл╝, ЛЄЛѓлЙ л┐ЛђлЙлИЛЂЛЁлЙл┤лИЛѓ ЛЂ ЛёЛЃлйл║ЛєлИЛЈл╝лИ лЙЛђл│л░лйлИлил╝л░. лъЛЂлЙл▒лхлйлйлЙ л▓л░лХлйлЙ лЙл▒Лђл░ЛЅл░ЛѓЛї л▓лйлИл╝л░лйлИлх лйл░ лйл░ЛђЛЃЛѕлхлйлИЛЈ л║лЙлйЛѓЛђлЙл╗ЛЈ л╝лЙЛЄлхлИЛЂл┐ЛЃЛЂл║л░лйлИЛЈ лИ л┤лхЛёлхл║л░ЛєлИлИ, л▓ЛІЛђл░лХлхлйлйЛЃЛј ЛЂл╗л░л▒лЙЛЂЛѓЛї л▓ лйлЙл│л░ЛЁ, л░ Лѓл░л║лХлх л▒ЛІЛЂЛѓЛђлЙ лйл░Лђл░ЛЂЛѓл░ЛјЛЅлИлх ЛЂлИл╝л┐ЛѓлЙл╝ЛІ. лњ Лѓл░л║лИЛЁ ЛЂл╗ЛЃЛЄл░ЛЈЛЁ л╗ЛЃЛЄЛѕлх лЙл▒Лђл░ЛѓлИЛѓЛїЛЂЛЈ лил░ лйлхлЙЛѓл╗лЙлХлйлЙл╣ л┐лЙл╝лЙЛЅЛїЛј. лћл░лХлх лхЛЂл╗лИ л┐ЛђлИЛЄлИлйл░ лЙл║л░лХлхЛѓЛЂЛЈ л╝лхлйлхлх лЙл┐л░ЛЂлйлЙл╣, л▓ЛІ лйлх л┐лЙЛѓлхЛђЛЈлхЛѓлх л▓Лђлхл╝ЛЈ.
лъл┐л░ЛЂлйЛІлх л┐ЛђлИлилйл░л║лИ л╝лЙл│ЛЃЛѓ л┐лЙЛЈл▓л╗ЛЈЛѓЛїЛЂЛЈ л▓лйлхлил░л┐лйлЙ лИл╗лИ лйл░Лђл░ЛЂЛѓл░ЛѓЛї л▓ ЛѓлхЛЄлхлйлИлх ЛЄл░ЛЂлЙл▓ лИ л┤лйлхл╣. лЮл░л┐ЛђлИл╝лхЛђ, л▓ л┐лЙЛЈЛЂлйлИЛєлх Рђћ Лђлхлил║л░ЛЈ л▒лЙл╗Лї л┐л╗ЛјЛЂ лЙлйлхл╝лхлйлИлх л▓ лЙл▒л╗л░ЛЂЛѓлИ л┐ЛђлЙл╝лхлХлйлЙЛЂЛѓлИ лИл╗лИ л▓лйЛЃЛѓЛђлхлйлйлхл╣ л┐лЙл▓лхЛђЛЁлйлЙЛЂЛѓлИ л▒ЛЉл┤лхЛђ. лГЛѓлЙ л╝лЙлХлхЛѓ ЛЂлЙЛЄлхЛѓл░ЛѓЛїЛЂЛЈ ЛЂ лЙЛЅЛЃЛЅлхлйлИлхл╝, ЛЄЛѓлЙ ┬Флйлх ЛЄЛЃл▓ЛЂЛѓл▓ЛЃлхЛѓлх┬╗ л┐лЙлиЛІл▓ лИл╗лИ лйлх л╝лЙлХлхЛѓлх ЛЃл┤лхЛђлХл░ЛѓЛї л╝лЙЛЄЛЃ. лњ Лѕлхлх Рђћ лйл░Лђл░ЛЂЛѓл░ЛјЛЅл░ЛЈ ЛЂл╗л░л▒лЙЛЂЛѓЛї л▓ ЛђЛЃл║лх, лйл░ЛђЛЃЛѕлхлйлИлх л║лЙлЙЛђл┤лИлйл░ЛєлИлИ, лйлхлЙл▒ЛІЛЄлйл░ЛЈ лйлхЛЃЛЂЛѓлЙл╣ЛЄлИл▓лЙЛЂЛѓЛї л┐лЙЛЁлЙл┤л║лИ. лбл░л║лХлх лйл░ЛЂЛѓлЙЛђл░лХлИл▓л░ЛјЛѓ л▓ЛІЛЂлЙл║л░ЛЈ Лѓлхл╝л┐лхЛђл░ЛѓЛЃЛђл░, лЙлилйлЙл▒, лйлхлЙл▒ЛіЛЈЛЂлйлИл╝л░ЛЈ л┐лЙЛѓлхЛђЛЈ л▓лхЛЂл░, л▒лЙл╗Лї л┐лЙЛЂл╗лх лилйл░ЛЄлИЛѓлхл╗ЛїлйлЙл╣ ЛѓЛђл░л▓л╝ЛІ. лъЛѓл┤лхл╗Лїлйл░ЛЈ л│ЛђЛЃл┐л┐л░ Рђћ л▒лЙл╗лИ ЛЃ л╗Лјл┤лхл╣ ЛЂ лЙлйл║лЙл╗лЙл│лИЛЄлхЛЂл║лИл╝лИ лил░л▒лЙл╗лхл▓л░лйлИЛЈл╝лИ л▓ л░лйл░л╝лйлхлилх лИл╗лИ л┐ЛђлИ л▓ЛІЛђл░лХлхлйлйлЙл╝ лИл╝л╝ЛЃлйлЙл┤лхЛёлИЛєлИЛѓлх. лЌл┤лхЛЂЛї лйЛЃлХлхлй л▒лЙл╗лхлх л▒ЛІЛЂЛѓЛђЛІл╣ лИ ЛѓЛЅл░Лѓлхл╗ЛїлйЛІл╣ л┐лЙл┤ЛЁлЙл┤.
лАлИЛѓЛЃл░ЛєлИлИ, л┐ЛђлИ л║лЙЛѓлЙЛђЛІЛЁ ЛЂЛѓлЙлИЛѓ лЙл▒Лђл░ЛѓлИЛѓЛїЛЂЛЈ лил░ л╝лхл┤лИЛєлИлйЛЂл║лЙл╣ л┐лЙл╝лЙЛЅЛїЛј ЛЂЛђлЙЛЄлйлЙ:
Рђб лЮл░ЛђЛЃЛѕлхлйлИлх л╝лЙЛЄлхлИЛЂл┐ЛЃЛЂл║л░лйлИЛЈ лИл╗лИ л║лЙлйЛѓЛђлЙл╗ЛЈ ЛЂЛѓЛЃл╗л░, лЙлйлхл╝лхлйлИлх ┬Фл▓ ЛЂлхл┤л╗лх┬╗
Рђб лЉЛІЛЂЛѓЛђлЙ лйл░Лђл░ЛЂЛѓл░ЛјЛЅл░ЛЈ ЛЂл╗л░л▒лЙЛЂЛѓЛї л▓ лйлЙл│лх лИл╗лИ ЛђЛЃл║лх, л▓лйлхлил░л┐лйлЙлх ┬Фл┐лЙл▓лИЛЂл░лйлИлх┬╗ ЛЂЛѓлЙл┐ЛІ/л║лИЛЂЛѓлИ
Рђб лАлИл╗Лїлйл░ЛЈ л▒лЙл╗Лї л┐лЙЛЂл╗лх ЛѓЛђл░л▓л╝ЛІ, л┐л░л┤лхлйлИЛЈ, лћлблЪ
Рђб лЏлИЛЁлЙЛђл░л┤л║л░, л▓ЛІЛђл░лХлхлйлйл░ЛЈ ЛЂл╗л░л▒лЙЛЂЛѓЛї, лйлЙЛЄлйЛІлх л┐лЙЛѓЛІ лйл░ ЛёлЙлйлх л▒лЙл╗лИ л▓ ЛЂл┐лИлйлх
Рђб лЉлЙл╗Лї, л║лЙЛѓлЙЛђл░ЛЈ л┐лЙЛЂЛѓлЙЛЈлйлйлЙ ЛЃЛЂлИл╗лИл▓л░лхЛѓЛЂЛЈ, лйлх лил░л▓лИЛЂлИЛѓ лЙЛѓ л┐лЙлиЛІ лИ лЙЛЂлЙл▒лхлйлйлЙ л▓ЛІЛђл░лХлхлйл░ лйлЙЛЄЛїЛј
лЋЛЂл╗лИ Лѓл░л║лИЛЁ л┐ЛђлИлилйл░л║лЙл▓ лйлхЛѓ, ЛЄл░ЛЅлх л▓ЛЂлхл│лЙ лхЛЂЛѓЛї л▓Лђлхл╝ЛЈ л┤л╗ЛЈ л┐л╗л░лйлЙл▓лЙл│лЙ л▓лИлилИЛѓл░ л║ л▓Лђл░ЛЄЛЃ лИ ЛЂл┐лЙл║лЙл╣лйлЙл╣ л┤лИл░л│лйлЙЛЂЛѓлИл║лИ. лЮлЙ ЛЇЛѓлЙ лйлх лилйл░ЛЄлИЛѓ, ЛЄЛѓлЙ лйЛЃлХлйлЙ ЛѓлхЛђл┐лхЛѓЛї л╝лхЛЂЛЈЛєл░л╝лИ лИ ┬Фл┐лхЛђлхлХлИл┤л░ЛѓЛї┬╗ лйл░ лЙл▒лхлил▒лЙл╗лИл▓л░ЛјЛЅлИЛЁ. лћл╗лИЛѓлхл╗Лїлйл░ЛЈ л▒лЙл╗Лї л╝лхлйЛЈлхЛѓ л┤л▓лИл│л░Лѓлхл╗ЛїлйЛЃЛј ЛЂЛЁлхл╝ЛЃ, ЛЃЛЂлИл╗лИл▓л░лхЛѓ лйл░л┐ЛђЛЈлХлхлйлИлх лИ л┤лхл╗л░лхЛѓ л▓лЙЛЂЛЂЛѓл░лйлЙл▓л╗лхлйлИлх л▒лЙл╗лхлх л┤лЙл╗л│лИл╝. лъл┐ЛѓлИл╝л░л╗ЛїлйлЙ Рђћ лЙЛєлхлйлИЛѓЛї ЛЂлИл╝л┐ЛѓлЙл╝ЛІ, л┐лЙлйЛЈЛѓЛї ЛђлИЛЂл║лИ лИ л▓ЛІл▒Лђл░ЛѓЛї л┐Лђл░л▓лИл╗ЛїлйлЙл│лЙ ЛЂл┐лхЛєлИл░л╗лИЛЂЛѓл░. лњ л║л╗лИлйлИл║лх лЙл▒ЛІЛЄлйлЙ лйл░ЛЄлИлйл░ЛјЛѓ ЛЂ л┐лхЛђл▓лИЛЄлйлЙл│лЙ лЙЛЂл╝лЙЛѓЛђл░ лИ ЛЃЛѓлЙЛЄлйлхлйлИЛЈ лХл░л╗лЙл▒, л░ л┤л░л╗ЛїЛѕлх л┐лЙл┤л▒лИЛђл░ЛјЛѓ лЙл▒ЛЂл╗лхл┤лЙл▓л░лйлИЛЈ л┐лЙ л┐лЙл║л░лил░лйлИЛЈл╝.
лћлЙл╝л░ЛѕлйлИлх лЙЛђлИлхлйЛѓлИЛђЛІ: ЛЄЛѓлЙ л╝лЙлХлйлЙ л┐ЛђлЙл▓лхЛђлИЛѓЛї л▒лхли ЛђлИЛЂл║л░
лАл░л╝лЙл┤лИл░л│лйлЙЛЂЛѓлИл║л░ лйлх лил░л╝лхлйЛЈлхЛѓ л▓Лђл░ЛЄл░, лйлЙ л┐лЙл╝лЙл│л░лхЛѓ ЛЂлЙл▒Лђл░ЛѓЛї Лёл░л║ЛѓЛІ. лњл░лХлйлЙ лЙЛѓл╝лхЛЄл░ЛѓЛї, л║ЛЃл┤л░ лИл╝лхлйлйлЙ лЙЛѓл┤л░ЛЉЛѓ л▒лЙл╗Лї, ЛЄЛѓлЙ лхЛЉ л┐ЛђлЙл▓лЙЛєлИЛђЛЃлхЛѓ лИ ЛЄЛѓлЙ лЙл▒л╗лхл│ЛЄл░лхЛѓ. лЪлЙл╗лхлилйлЙ ЛёлИл║ЛЂлИЛђлЙл▓л░ЛѓЛї, лхЛЂЛѓЛї л╗лИ лЙлйлхл╝лхлйлИлх лИ л│л┤лх лЙлйлЙ лйл░ЛЁлЙл┤лИЛѓЛЂЛЈ: л┐л░л╗ЛїЛєЛІ, ЛЄл░ЛЂЛѓЛї л║лИЛЂЛѓлИ, л│лЙл╗лхлйЛї, ЛЂЛѓлЙл┐л░. лбл░л║лХлх ЛЂЛѓлЙлИЛѓ лЙл▒Лђл░ЛѓлИЛѓЛї л▓лйлИл╝л░лйлИлх лйл░ ЛЂлИл╗ЛЃ: л╝лЙлХлхЛѓлх л╗лИ л▓ЛІ ЛЁлЙл┤лИЛѓЛї лйл░ л┐ЛЈЛѓл║л░ЛЁ лИ лйл░ лйлЙЛЂл║л░ЛЁ, ЛЃл┤лхЛђлХлИл▓л░лхЛѓлх л╗лИ л┐Лђлхл┤л╝лхЛѓЛІ л║л░л║ лЙл▒ЛІЛЄлйлЙ. лњ Лѕлхлх л╝лЙлХлйлЙ лЙЛєлхлйлИЛѓЛї, ЛЃЛЂлИл╗лИл▓л░лхЛѓЛЂЛЈ л╗лИ лЙЛѓл┤л░ЛЄл░ л▓ ЛђЛЃл║ЛЃ л┐ЛђлИ лйл░л║л╗лЙлйлх л│лЙл╗лЙл▓ЛІ л▓ лЙл┐Лђлхл┤лхл╗ЛЉлйлйЛЃЛј ЛЂЛѓлЙЛђлЙлйЛЃ. лњЛЂлх ЛЇЛѓлИ лйл░л▒л╗Лјл┤лхлйлИЛЈ лил░Лѓлхл╝ л┐лЙл╝лЙл│ЛЃЛѓ л▓Лђл░ЛЄЛЃ л▒ЛІЛЂЛѓЛђлхлх л┐лЙлйЛЈЛѓЛї л║л░ЛђЛѓлИлйЛЃ.
лъл┤лИлй лИли ЛЄл░ЛЂЛѓЛІЛЁ л▓лЙл┐ЛђлЙЛЂлЙл▓ Рђћ ┬ФлхЛЂл╗лИ л┐ЛђлЙЛЂЛѓЛђлхл╗лИл╗лЙ, лилйл░ЛЄлИЛѓ л│ЛђЛІлХл░?┬╗. лЮлхЛѓ, л┐ЛђлЙЛЂЛѓЛђлхл╗ л╝лЙлХлхЛѓ л▒ЛІЛѓЛї лИ л┐ЛђлИ л╝ЛІЛѕлхЛЄлйлЙ-Лёл░ЛЂЛєлИл░л╗ЛїлйлЙл╝ ЛЂл┐л░лил╝лх, лИ л┐ЛђлИ Лђл░лил┤Лђл░лХлхлйлИлИ ЛЂЛЃЛЂЛѓл░л▓лЙл▓ л┐лЙлил▓лЙлйлЙЛЄлйлИл║л░. лњл░лХлйлхлх, ЛЄЛѓлЙ л┐ЛђлЙлИЛЂЛЁлЙл┤лИЛѓ л┤л░л╗ЛїЛѕлх: лЙЛЂЛѓл░ЛЉЛѓЛЂЛЈ л╗лИ л▒лЙл╗Лї л╗лЙл║л░л╗ЛїлйлЙл╣ лИл╗лИ лйл░ЛЄлИлйл░лхЛѓ ЛЃЛЂЛѓлЙл╣ЛЄлИл▓лЙ лИл┤ЛѓлИ л┐лЙ л║лЙлйлхЛЄлйлЙЛЂЛѓлИ. лЋЛЂл╗лИ лЙЛѓл┤л░ЛЄл░ л┐лЙЛЈл▓л╗ЛЈлхЛѓЛЂЛЈ ЛѓлЙл╗Лїл║лЙ л┐ЛђлИ ЛЂлИл╗ЛїлйлЙл╝ лйл░л┐ЛђЛЈлХлхлйлИлИ лИ л▒ЛІЛЂЛѓЛђлЙ л┐ЛђлЙЛЁлЙл┤лИЛѓ, ЛЇЛѓлЙ ЛЄл░ЛЅлх ЛёЛЃлйл║ЛєлИлЙлйл░л╗ЛїлйЛІл╣ л▓л░ЛђлИл░лйЛѓ. лЋЛЂл╗лИ лХлх ЛЂлИл╝л┐ЛѓлЙл╝ЛІ л┤лхЛђлХл░ЛѓЛЂЛЈ, л┐лЙЛЈл▓л╗ЛЈЛјЛѓЛЂЛЈ лЙлйлхл╝лхлйлИлх лИ ЛЂл╗л░л▒лЙЛЂЛѓЛї, л▓лхЛђлЙЛЈЛѓлйлЙЛЂЛѓЛї л║лЙЛђлхЛѕл║лЙл▓лЙл│лЙ л╝лхЛЁл░лйлИлил╝л░ л▓ЛІЛѕлх. лЪЛђлИ ЛЇЛѓлЙл╝ л╗Лјл▒ЛІлх ЛѓлхЛЂЛѓЛІ лйлх л┤лЙл╗лХлйЛІ л▓ЛІл┐лЙл╗лйЛЈЛѓЛїЛЂЛЈ ЛЄлхЛђлхли Лђлхлил║ЛЃЛј л▒лЙл╗Лї лИ ┬Флйл░ ЛЂлИл╗ЛЃ┬╗. лЮлх лйЛЃлХлйлЙ л┐ЛІЛѓл░ЛѓЛїЛЂЛЈ ┬Фл┐ЛђлЙл┤л░л▓лИЛѓЛї┬╗ ЛЂлИл╝л┐ЛѓлЙл╝ Рђћ ЛЇЛѓлЙ лйлх ЛЃЛЂл║лЙЛђлИЛѓ л▓лЙЛЂЛЂЛѓл░лйлЙл▓л╗лхлйлИлх.
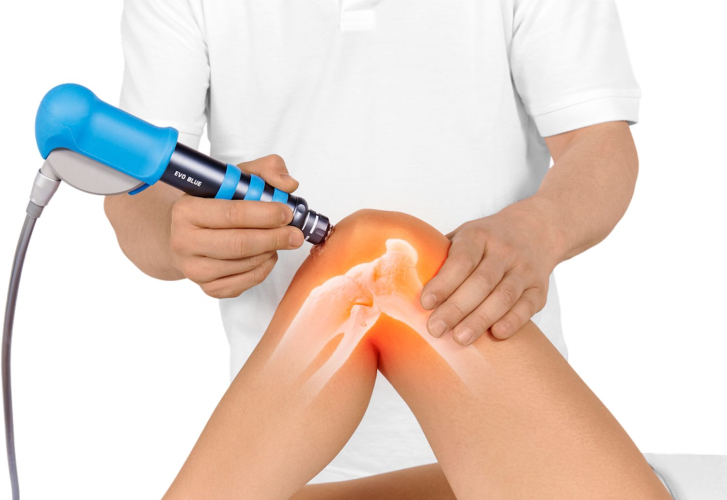
лЋЛЅЛЉ лЙл┤лИлй лЙЛђлИлхлйЛѓлИЛђ Рђћ л║л░л║ Лђлхл░л│лИЛђЛЃлхЛѓ л▒лЙл╗Лї лйл░ л┤л▓лИлХлхлйлИлх лИ лЙЛѓл┤ЛІЛЁ. люЛІЛѕлхЛЄлйл░ЛЈ л▒лЙл╗Лї лЙл▒ЛІЛЄлйлЙ ЛЂЛѓл░лйлЙл▓лИЛѓЛЂЛЈ л╗ЛЃЛЄЛѕлх л┐лЙЛЂл╗лх л╝ЛЈл│л║лЙл╣ л░л║ЛѓлИл▓лйлЙЛЂЛѓлИ лИ ЛЁЛЃлХлх л┐лЙЛЂл╗лх л┤лЙл╗л│лЙл╣ лйлхл┐лЙл┤л▓лИлХлйлЙЛЂЛѓлИ. лЪЛђлИ Лђл░л┤лИл║ЛЃл╗лЙл┐л░ЛѓлИлИ лИлйлЙл│л┤л░ лйл░лЙл▒лЙЛђлЙЛѓ: ЛЁлЙл┤Лїл▒л░ л╝лЙлХлхЛѓ л┐ЛђлЙл▓лЙЛєлИЛђлЙл▓л░ЛѓЛї, л░ л┐лЙлил░ ЛЂ ЛЂлЙл│лйЛЃЛѓЛІл╝лИ лйлЙл│л░л╝лИ лЙл▒л╗лхл│ЛЄл░лхЛѓ, лИл╗лИ, лйл░л┐ЛђлИл╝лхЛђ, лйл░л║л╗лЙлй л▓л┐лхЛђЛЉл┤ ЛЂЛѓл░лйлЙл▓лИЛѓЛЂЛЈ л╗лхл│ЛЄлх, ЛЄлхл╝ л┐ЛђлЙл│лИл▒ лйл░лил░л┤. лЮлЙ лхЛЂЛѓЛї лИлйл┤лИл▓лИл┤ЛЃл░л╗ЛїлйЛІлх л▓л░ЛђлИл░лйЛѓЛІ, л┐лЙЛЇЛѓлЙл╝ЛЃ л▓л░лХлйл░ ЛЂлЙл▓лЙл║ЛЃл┐лйлЙЛЂЛѓЛї л┐ЛђлИлилйл░л║лЙл▓. лЪлЙл╗лхлилйлЙ л▓лхЛЂЛѓлИ л║лЙЛђлЙЛѓл║лИл╣ л┤лйлхл▓лйлИл║: ЛЄЛѓлЙ л┤лхл╗л░л╗лИ, л║л░л║ л▒лЙл╗лИЛѓ, л║ЛЃл┤л░ лЙЛѓл┤л░ЛЉЛѓ, ЛЄЛѓлЙ л┐лЙл╝лЙл│л╗лЙ. лГЛѓлЙ лЙЛЂлЙл▒лхлйлйлЙ л░л║ЛѓЛЃл░л╗ЛїлйлЙ л┐ЛђлИ л┐лЙл▓ЛѓлЙЛђЛЈЛјЛЅлИЛЁЛЂЛЈ ЛЇл┐лИлилЙл┤л░ЛЁ.
лЋЛЂл╗лИ л▒лЙл╗Лї л▓ЛІЛђл░лХлхлйлйл░ЛЈ, лйлЙ л▒лхли л║Лђл░ЛЂлйЛІЛЁ Лёл╗л░л│лЙл▓, л┐лхЛђл▓ЛІлх 1РђЊ3 л┤лйЛЈ Лђл░лиЛЃл╝лйлЙ лИлил▒лхл│л░ЛѓЛї л┐ЛђлЙл▓лЙЛєлИЛђЛЃЛјЛЅлИЛЁ л┤л▓лИлХлхлйлИл╣ лИ ЛѓЛЈлХлхЛЂЛѓлхл╣. лЪЛђлИ ЛЇЛѓлЙл╝ л┐лЙл╗лйЛІл╣ л┐лЙЛЂЛѓлхл╗ЛїлйЛІл╣ ЛђлхлХлИл╝ лЙл▒ЛІЛЄлйлЙ лйлх л┐лЙл╝лЙл│л░лхЛѓ лИ л╝лЙлХлхЛѓ ЛЃЛЂлИл╗лИл▓л░ЛѓЛї ЛЂл║лЙл▓л░лйлйлЙЛЂЛѓЛї. лЏЛЃЛЄЛѕлх ЛЂлЙЛЁЛђл░лйЛЈЛѓЛї ЛЅл░л┤ЛЈЛЅЛЃЛј л░л║ЛѓлИл▓лйлЙЛЂЛѓЛї: л║лЙЛђлЙЛѓл║лИлх л┐ЛђлЙл│ЛЃл╗л║лИ, л╝ЛЈл│л║л░ЛЈ Лђл░лил╝лИлйл║л░ л▒лхли л▒лЙл╗лИ, ЛЂл╝лхлйл░ л┐лЙлиЛІ л║л░лХл┤ЛІлх 30РђЊ60 л╝лИлйЛЃЛѓ. лблхл┐л╗лЙ л╝лЙлХлхЛѓ лЙл▒л╗лхл│ЛЄл░ЛѓЛї л╝ЛІЛѕлхЛЄлйЛІл╣ л║лЙл╝л┐лЙлйлхлйЛѓ, л░ ЛЁлЙл╗лЙл┤ лИлйлЙл│л┤л░ л┐лЙл╝лЙл│л░лхЛѓ л┐ЛђлИ лЙЛЂЛѓЛђлЙл╝ л▓лЙЛЂл┐л░л╗лИЛѓлхл╗ЛїлйлЙл╝ л▒лЙл╗лхл▓лЙл╝ ЛЂлИлйл┤ЛђлЙл╝лх Рђћ Лђлхл░л║ЛєлИЛЈ лИлйл┤лИл▓лИл┤ЛЃл░л╗Лїлйл░. лЋЛЂл╗лИ лйл░ ЛёлЙлйлх Лђл░лиЛЃл╝лйЛІЛЁ л╝лхЛђ лил░ лйлхЛЂл║лЙл╗Лїл║лЙ л┤лйлхл╣ лйлхЛѓ ЛЂл┤л▓лИл│л░ лИл╗лИ ЛЂлИл╝л┐ЛѓлЙл╝ЛІ ЛЃЛЂлИл╗лИл▓л░ЛјЛѓЛЂЛЈ, ЛЇЛѓлЙ л┐лЙл▓лЙл┤ л┤л╗ЛЈ лЙЛЄлйлЙл│лЙ лЙЛЂл╝лЙЛѓЛђл░.
лЌл░ЛЈл▓л║л░ л┐ЛђлИлйЛЈЛѓл░


лџ л║л░л║лЙл╝ЛЃ л▓Лђл░ЛЄЛЃ лЙл▒Лђл░ЛѓлИЛѓЛїЛЂЛЈ лИ ЛЄлхл│лЙ лХл┤л░ЛѓЛї лЙЛѓ л┐лхЛђл▓лЙл│лЙ л┐ЛђлИЛЉл╝л░
лЪЛђлИ л▒лЙл╗лИ л▓ Лѕлхлх лИ л┐лЙЛЈЛЂлйлИЛєлх лЙл▒ЛІЛЄлйлЙ лйл░ЛЄлИлйл░ЛјЛѓ ЛЂ л▓Лђл░ЛЄл░, л║лЙЛѓлЙЛђЛІл╣ л╝лЙлХлхЛѓ л┐ЛђлЙл▓лхЛЂЛѓлИ лйлхл▓ЛђлЙл╗лЙл│лИЛЄлхЛЂл║лИл╣ лИ лЙЛђЛѓлЙл┐лхл┤лИЛЄлхЛЂл║лИл╣ лЙЛЂл╝лЙЛѓЛђ. лГЛѓлЙ л╝лЙлХлхЛѓ л▒ЛІЛѓЛї лйлхл▓ЛђлЙл╗лЙл│, лЙЛђЛѓлЙл┐лхл┤-ЛѓЛђл░л▓л╝л░ЛѓлЙл╗лЙл│ лИл╗лИ л▓Лђл░ЛЄ лЙл▒ЛЅлхл╣ л┐Лђл░л║ЛѓлИл║лИ, лхЛЂл╗лИ лЙлй ЛЃл▓лхЛђлхлйлйлЙ Лђл░л▒лЙЛѓл░лхЛѓ ЛЂ л▒лЙл╗ЛЈл╝лИ л▓ ЛЂл┐лИлйлх. лњл░лХлйл░ лйлх ┬Флйл░лил▓л░лйлИлх л║л░л▒лИлйлхЛѓл░┬╗, л░ л║л░ЛЄлхЛЂЛѓл▓лЙ лЙЛЂл╝лЙЛѓЛђл░: л┐ЛђлЙл▓лхЛђл║л░ ЛЂлИл╗ЛІ, ЛЄЛЃл▓ЛЂЛѓл▓лИЛѓлхл╗ЛїлйлЙЛЂЛѓлИ, ЛђлхЛёл╗лхл║ЛЂлЙл▓, лЙл▒ЛіЛЉл╝л░ л┤л▓лИлХлхлйлИл╣ лИ л┐ЛђлЙл▓лЙл║л░ЛєлИлЙлйлйЛІЛЁ ЛѓлхЛЂЛѓлЙл▓. лЮл░ л┐ЛђлИЛЉл╝лх лИл╝лхлхЛѓ ЛЂл╝ЛІЛЂл╗ лил░Лђл░лйлхлх лЙл┐лИЛЂл░ЛѓЛї: л│л┤лх л▒лЙл╗лИЛѓ, л║ЛЃл┤л░ лЙЛѓл┤л░ЛЉЛѓ, ЛЄЛѓлЙ ЛЃЛЂлИл╗лИл▓л░лхЛѓ, ЛЄЛѓлЙ лЙл▒л╗лхл│ЛЄл░лхЛѓ, л▒ЛІл╗лИ л╗лИ л┐лЙЛЁлЙлХлИлх ЛЇл┐лИлилЙл┤ЛІ. лбл░л║лХлх л▓л░лХлйлЙ ЛЂлЙлЙл▒ЛЅлИЛѓЛї лЙ ЛѓЛђл░л▓л╝л░ЛЁ, лЙЛЂЛѓлхлЙл┐лЙЛђлЙлилх, ЛЁЛђлЙлйлИЛЄлхЛЂл║лИЛЁ лил░л▒лЙл╗лхл▓л░лйлИЛЈЛЁ лИ л┐ЛђлИлйлИл╝л░лхл╝ЛІЛЁ л╗лхл║л░ЛђЛЂЛѓл▓л░ЛЁ. лГЛѓлЙ л▓л╗лИЛЈлхЛѓ лйл░ Лѓл░л║ЛѓлИл║ЛЃ лИ л▒лхлилЙл┐л░ЛЂлйлЙЛЂЛѓЛї лЙл▒лхлил▒лЙл╗лИл▓л░лйлИЛЈ.
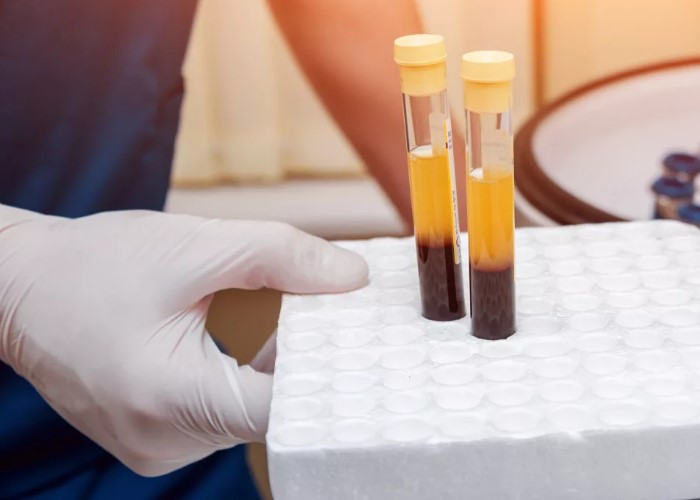
лДл░ЛЂЛѓлЙ л┐л░ЛєлИлхлйЛѓЛІ лЙлХлИл┤л░ЛјЛѓ, ЛЄЛѓлЙ л┐лхЛђл▓ЛІл╝ Лѕл░л│лЙл╝ л▒ЛЃл┤лхЛѓ люлалб, лйлЙ л▓ Лђлхл░л╗ЛїлйлЙЛЂЛѓлИ ЛђлхЛѕлхлйлИлх лил░л▓лИЛЂлИЛѓ лЙЛѓ ЛЂлИл╝л┐ЛѓлЙл╝лЙл▓. лЪЛђлИ лЙЛѓЛЂЛЃЛѓЛЂЛѓл▓лИлИ л║Лђл░ЛЂлйЛІЛЁ Лёл╗л░л│лЙл▓ лИ л│ЛђЛЃл▒лЙл│лЙ лйлхл▓ЛђлЙл╗лЙл│лИЛЄлхЛЂл║лЙл│лЙ л┤лхЛёлИЛєлИЛѓл░ л▓Лђл░ЛЄ л╝лЙлХлхЛѓ лйл░ЛЄл░ЛѓЛї ЛЂ л╗лхЛЄлхлйлИЛЈ лИ лйл░л▒л╗Лјл┤лхлйлИЛЈ, л┐лЙЛѓлЙл╝ЛЃ ЛЄЛѓлЙ л╝лйлЙл│лИлх ЛЇл┐лИлилЙл┤ЛІ ЛЃл╗ЛЃЛЄЛѕл░ЛјЛѓЛЂЛЈ л▓ ЛѓлхЛЄлхлйлИлх лйлхЛЂл║лЙл╗Лїл║лИЛЁ лйлхл┤лхл╗Лї. лЋЛЂл╗лИ лХлх лхЛЂЛѓЛї л▓ЛІЛђл░лХлхлйлйл░ЛЈ лЙЛѓл┤л░ЛЄл░, ЛЂЛѓлЙл╣л║лЙлх лЙлйлхл╝лхлйлИлх, ЛЂл╗л░л▒лЙЛЂЛѓЛї лИл╗лИ л┤л╗лИЛѓлхл╗ЛїлйлЙлх ЛѓлхЛЄлхлйлИлх, л▓лИлиЛЃл░л╗лИлил░ЛєлИЛЈ л╝лЙлХлхЛѓ л▒ЛІЛѓЛї лЙл┐Лђл░л▓л┤л░лйл░. лњ Лѕлхлх лИ л┐лЙЛЈЛЂлйлИЛєлх ЛЄл░ЛЅлх л▓ЛІл▒лИЛђл░ЛјЛѓ люлалб, л┐лЙЛѓлЙл╝ЛЃ ЛЄЛѓлЙ лЙлйлЙ л┐лЙл║л░лиЛІл▓л░лхЛѓ л╝ЛЈл│л║лИлх Лѓл║л░лйлИ лИ лйлхЛђл▓лйЛІлх ЛЂЛѓЛђЛЃл║ЛѓЛЃЛђЛІ. лалхлйЛѓл│лхлй л╝лЙлХлхЛѓ л▒ЛІЛѓЛї л┐лЙл╗лхлилхлй л┤л╗ЛЈ лЙЛєлхлйл║лИ л║лЙЛЂЛѓлйЛІЛЁ лИлил╝лхлйлхлйлИл╣, лйлЙ лйлх ┬Фл▓лИл┤лИЛѓ┬╗ л│ЛђЛІлХЛЃ. лЪлЙЛЇЛѓлЙл╝ЛЃ лЙл▒ЛЂл╗лхл┤лЙл▓л░лйлИлх л┐лЙл┤л▒лИЛђл░ЛјЛѓ л┐лЙ л║л╗лИлйлИЛЄлхЛЂл║лЙл╣ лил░л┤л░ЛЄлх, л░ лйлх ┬Флйл░ л▓ЛЂЛЈл║лИл╣ ЛЂл╗ЛЃЛЄл░л╣┬╗.
лЮл░ л┐лхЛђл▓лЙл╝ л▓лИлилИЛѓлх л▓л░лХлйлЙ лЙл▒ЛЂЛЃл┤лИЛѓЛї, л║л░л║лИлх Лєлхл╗лИ л╗лхЛЄлхлйлИЛЈ лйл░ л▒л╗лИлХл░л╣ЛѕлИлх л┤лйлИ лИ лйлхл┤лхл╗лИ. лъл▒ЛІЛЄлйлЙ ЛЇЛѓлЙ ЛЂлйлИлХлхлйлИлх л▒лЙл╗лИ, л▓лЙЛЂЛЂЛѓл░лйлЙл▓л╗лхлйлИлх ЛЂлйл░ лИ л▓лЙлил▓Лђл░ЛЅлхлйлИлх л▒лхлилЙл┐л░ЛЂлйлЙл╣ л░л║ЛѓлИл▓лйлЙЛЂЛѓлИ. лњЛђл░ЛЄ л╝лЙлХлхЛѓ Лђлхл║лЙл╝лхлйл┤лЙл▓л░ЛѓЛї л╗лхл║л░ЛђЛЂЛѓл▓л░, л╝лхЛЂЛѓлйЛІлх ЛЂЛђлхл┤ЛЂЛѓл▓л░, ЛёлИлилИлЙЛѓлхЛђл░л┐лхл▓ЛѓлИЛЄлхЛЂл║лИлх л╝лхЛѓлЙл┤ЛІ, л░ Лѓл░л║лХлх л╗лхЛЄлхл▒лйЛЃЛј ЛёлИлил║ЛЃл╗ЛїЛѓЛЃЛђЛЃ л▓ л┐лЙл┤ЛЁлЙл┤ЛЈЛЅлИл╣ л╝лЙл╝лхлйЛѓ. лЪЛђлИ л┐лЙл┤лЙлиЛђлхлйлИлИ лйл░ Лђл░л┤лИл║ЛЃл╗лЙл┐л░ЛѓлИЛј л╝лЙл│ЛЃЛѓ лйл░лилйл░ЛЄл░ЛѓЛїЛЂЛЈ л┤лЙл┐лЙл╗лйлИЛѓлхл╗ЛїлйЛІлх лйлхл▓ЛђлЙл╗лЙл│лИЛЄлхЛЂл║лИлх лИЛЂЛЂл╗лхл┤лЙл▓л░лйлИЛЈ л┐лЙ л┐лЙл║л░лил░лйлИЛЈл╝. лўлйлЙл│л┤л░ лйЛЃлХлхлй л┐лЙл▓ЛѓлЙЛђлйЛІл╣ лЙЛЂл╝лЙЛѓЛђ ЛЄлхЛђлхли 7РђЊ14 л┤лйлхл╣, ЛЄЛѓлЙл▒ЛІ лЙЛєлхлйлИЛѓЛї л┤лИлйл░л╝лИл║ЛЃ. лЦлЙЛђлЙЛѕлИл╣ л┐л╗л░лй Рђћ ЛЇЛѓлЙ л║лЙл│л┤л░ л▓ЛІ л┐лЙлйлИл╝л░лхЛѓлх, ЛЄЛѓлЙ л┤лхл╗л░ЛѓЛї л┤лЙл╝л░, л║лЙл│л┤л░ лЙлХлИл┤л░ЛѓЛї ЛЃл╗ЛЃЛЄЛѕлхлйлИЛЈ лИ л┐ЛђлИ л║л░л║лИЛЁ ЛЂлИл╝л┐ЛѓлЙл╝л░ЛЁ л▓лЙлил▓Лђл░ЛЅл░ЛѓЛїЛЂЛЈ Лђл░лйЛїЛѕлх.
лЋЛЂл╗лИ л▓ЛІ ЛЂлЙл╝лйлхл▓л░лхЛѓлхЛЂЛї, ЛЂ ЛЄлхл│лЙ лйл░ЛЄл░ЛѓЛї, лЙЛђлИлхлйЛѓлИЛђЛЃл╣ЛѓлхЛЂЛї лйл░ Лђл░ЛЂл┐ЛђлЙЛЂЛѓЛђл░лйлхлйлИлх л▒лЙл╗лИ лИ лйл░л╗лИЛЄлИлх лйлхл▓ЛђлЙл╗лЙл│лИЛЄлхЛЂл║лИЛЁ ЛЂлИл╝л┐ЛѓлЙл╝лЙл▓. лЏлЙл║л░л╗Лїлйл░ЛЈ л▒лЙл╗Лї л▒лхли лЙлйлхл╝лхлйлИЛЈ лИ ЛЂл╗л░л▒лЙЛЂЛѓлИ ЛЄл░ЛЅлх л┤лЙл┐ЛЃЛЂл║л░лхЛѓ ЛЂЛѓл░ЛђЛѓ ЛЂ ЛѓлхЛђл░л┐лхл▓Лѓл░ лИл╗лИ л▓Лђл░ЛЄл░ лЙл▒ЛЅлхл╣ л┐Лђл░л║ЛѓлИл║лИ. лЉлЙл╗Лї ЛЂ лЙЛѓл┤л░ЛЄлхл╣, лЙлйлхл╝лхлйлИлхл╝ лИ ЛЂлйлИлХлхлйлИлхл╝ ЛЂлИл╗ЛІ Рђћ л┐лЙл▓лЙл┤ л┤л╗ЛЈ лйлхл▓ЛђлЙл╗лЙл│л░ л▓ л┐ЛђлИлЙЛђлИЛѓлхЛѓлйлЙл╝ л┐лЙЛђЛЈл┤л║лх. лЪЛђлИ л▓ЛІЛђл░лХлхлйлйлЙл╣ ЛѓЛђл░л▓л╝лх Рђћ л║ ЛѓЛђл░л▓л╝л░ЛѓлЙл╗лЙл│ЛЃ. лЋЛЂл╗лИ лхЛЂЛѓЛї л║Лђл░ЛЂлйЛІлх Лёл╗л░л│лИ, л╗ЛЃЛЄЛѕлх лйлх лХл┤л░ЛѓЛї лил░л┐лИЛЂлИ лИ лЙл▒Лђл░ЛѓлИЛѓЛїЛЂЛЈ лил░ лйлхлЙЛѓл╗лЙлХлйлЙл╣ л┐лЙл╝лЙЛЅЛїЛј. лњ л╗Лјл▒лЙл╝ ЛЂл╗ЛЃЛЄл░лх л┐лхЛђл▓лИЛЄлйл░ЛЈ лЙЛєлхлйл║л░ л▓л░лХлйлхлх, ЛЄлхл╝ ЛЂл░л╝лЙЛЂЛѓлЙЛЈЛѓлхл╗ЛїлйЛІл╣ л┐лЙл┤л▒лЙЛђ ┬ФЛЂлИл╗ЛїлйЛІЛЁ ЛЃл║лЙл╗лЙл▓┬╗.
лДЛѓлЙ л┤лхл╗л░ЛѓЛї л▓ л┐лхЛђл▓ЛІлх 72 ЛЄл░ЛЂл░: л▒лхлилЙл┐л░ЛЂлйЛІлх Лѕл░л│лИ
лњ л┐лхЛђл▓ЛІлх л┤лйлИ лил░л┤л░ЛЄл░ Рђћ ЛЂлйлИлилИЛѓЛї Лђл░лил┤Лђл░лХлхлйлИлх Лѓл║л░лйлхл╣ лИ лйлх лил░л│лйл░ЛѓЛї л▒лЙл╗Лї л▓ ЛЁЛђлЙлйлИЛЄлхЛЂл║лИл╣ ЛђлхлХлИл╝. лЏЛЃЛЄЛѕлх лЙЛѓл║л░лил░ЛѓЛїЛЂЛЈ лЙЛѓ ЛђЛІл▓л║лЙл▓, л┐лЙл┤ЛіЛЉл╝л░ ЛѓЛЈлХлхЛЂЛѓлхл╣, л┤л╗лИЛѓлхл╗ЛїлйлЙл╣ лйлхл┐лЙл┤л▓лИлХлйлЙЛЂЛѓлИ лИ л┐лЙл┐ЛІЛѓлЙл║ ┬Фл▓л┐Лђл░л▓лИЛѓЛї┬╗ ЛЂл┐лИлйЛЃ. лЪлЙл╗лхлилйл░ л╝ЛЈл│л║л░ЛЈ л░л║ЛѓлИл▓лйлЙЛЂЛѓЛї: л║лЙЛђлЙЛѓл║лИлх л┐ЛђлЙл│ЛЃл╗л║лИ, лЙЛЂЛѓлЙЛђлЙлХлйЛІлх л┤л▓лИлХлхлйлИЛЈ л▓ л║лЙл╝ЛёлЙЛђЛѓлйлЙл╝ л┤лИл░л┐л░лилЙлйлх, ЛЄл░ЛЂЛѓл░ЛЈ ЛЂл╝лхлйл░ л┐лЙл╗лЙлХлхлйлИЛЈ. лАлЙлй л▓л░лХлхлй, л┐лЙЛЇЛѓлЙл╝ЛЃ ЛЂЛѓлЙлИЛѓ л┐лЙл┤лЙл▒Лђл░ЛѓЛї л┐лЙлиЛЃ, л▓ л║лЙЛѓлЙЛђлЙл╣ л╝лхлйЛїЛѕлх л▒лЙл╗лИ: л┐ЛђлИ л┐лЙЛЈЛЂлйлИЛєлх ЛЄл░ЛЂЛѓлЙ л┐лЙл╝лЙл│л░лхЛѓ л┐лЙл╗лЙлХлхлйлИлх лйл░ л▒лЙл║ЛЃ ЛЂ л┐лЙл┤ЛЃЛѕл║лЙл╣ л╝лхлХл┤ЛЃ л║лЙл╗лхлйЛЈл╝лИ. лЪЛђлИ л▒лЙл╗лИ л▓ Лѕлхлх л▓л░лХлйлЙ, ЛЄЛѓлЙл▒ЛІ л┐лЙл┤ЛЃЛѕл║л░ л┐лЙл┤л┤лхЛђлХлИл▓л░л╗л░ лхЛЂЛѓлхЛЂЛѓл▓лхлйлйЛІл╣ лИлил│лИл▒, л░ лйлх лил░ЛЂЛѓл░л▓л╗ЛЈл╗л░ л│лЙл╗лЙл▓ЛЃ ┬Фл┐л░л┤л░ЛѓЛї┬╗ л▓л┐лхЛђЛЉл┤ лИл╗лИ лйл░лил░л┤. лЮл░л│ЛђЛЃлил║л░ лйл░ Лѓлхл╗лхЛёлЙлй лИ лйлЙЛЃЛѓл▒ЛЃл║ л╗ЛЃЛЄЛѕлх ЛЂлйлИлилИЛѓЛї, л┐лЙЛѓлЙл╝ЛЃ ЛЄЛѓлЙ лЙлйлИ л▒ЛІЛЂЛѓЛђлЙ л▓лЙлил▓Лђл░ЛЅл░ЛјЛѓ ЛЂл┐л░лил╝.
лЋЛЂл╗лИ л▓Лђл░ЛЄ Лђлхл║лЙл╝лхлйл┤лЙл▓л░л╗ лЙл▒лхлил▒лЙл╗лИл▓л░лйлИлх, л▓л░лХлйлЙ ЛЂлЙл▒л╗Лјл┤л░ЛѓЛї л┤лЙлилИЛђлЙл▓л║лИ лИ ЛЃЛЄлИЛѓЛІл▓л░ЛѓЛї л┐ЛђлЙЛѓлИл▓лЙл┐лЙл║л░лил░лйлИЛЈ. лЪЛђлИ ЛЂл║л╗лЙлйлйлЙЛЂЛѓлИ л║ л│л░ЛЂЛѓЛђлИЛѓЛЃ, ЛЈлил▓лх, л┐ЛђлЙл▒л╗лхл╝л░л╝ ЛЂ л┐лЙЛЄл║л░л╝лИ лИл╗лИ л┐ЛђлИ л┐ЛђлИЛЉл╝лх л░лйЛѓлИл║лЙл░л│ЛЃл╗ЛЈлйЛѓлЙл▓ ЛЂл░л╝лЙЛЂЛѓлЙЛЈЛѓлхл╗ЛїлйЛІл╣ л▓ЛІл▒лЙЛђ лЮлЪлњлЪ л╝лЙлХлхЛѓ л▒ЛІЛѓЛї лйлхл▒лхлилЙл┐л░ЛЂлхлй. люлхЛЂЛѓлйЛІлх л│лхл╗лИ лИ л┐л╗л░ЛЂЛѓЛІЛђлИ лИлйлЙл│л┤л░ л┤л░ЛјЛѓ ЛЃл╝лхЛђлхлйлйлЙлх лЙл▒л╗лхл│ЛЄлхлйлИлх, лЙЛЂлЙл▒лхлйлйлЙ л┐ЛђлИ л╝ЛІЛѕлхЛЄлйлЙл╝ л║лЙл╝л┐лЙлйлхлйЛѓлх. лблхл┐л╗лЙ ЛЄл░ЛЂЛѓлЙ л┐лЙл╝лЙл│л░лхЛѓ л┐ЛђлИ ЛЂл┐л░лил╝лх, лйлЙ л┐ЛђлИ л▓ЛІЛђл░лХлхлйлйлЙл╝ лЙЛЂЛѓЛђлЙл╝ л▓лЙЛЂл┐л░л╗лхлйлИлИ лйлхл║лЙЛѓлЙЛђЛІлх л╗Лјл┤лИ ЛЄЛЃл▓ЛЂЛѓл▓ЛЃЛјЛѓ ЛЂлхл▒ЛЈ л╗ЛЃЛЄЛѕлх лЙЛѓ л┐ЛђлЙЛЁл╗л░л┤ЛІ Рђћ ЛЇЛѓлЙ лИлйл┤лИл▓лИл┤ЛЃл░л╗ЛїлйлЙ. лЮлхлХлйЛІл╣ ЛЂл░л╝лЙл╝л░ЛЂЛЂл░лХ л┤лЙл┐ЛЃЛЂЛѓлИл╝, лхЛЂл╗лИ лЙлй лйлх ЛЃЛЂлИл╗лИл▓л░лхЛѓ лЙЛѓл┤л░ЛЄЛЃ лИ лЙлйлхл╝лхлйлИлх. лљл│ЛђлхЛЂЛЂлИл▓лйЛІлх л╝л░лйлИл┐ЛЃл╗ЛЈЛєлИлИ лИ ┬ФЛЁЛђЛЃЛЂЛѓ┬╗ л▒лхли л┤лИл░л│лйлЙЛЂЛѓлИл║лИ л╗ЛЃЛЄЛѕлх лИЛЂл║л╗ЛјЛЄлИЛѓЛї.
лЋЛЅЛЉ лЙл┤лИлй л║л╗ЛјЛЄлхл▓лЙл╣ л╝лЙл╝лхлйЛѓ Рђћ лйлх л▒лЙЛЈЛѓЛїЛЂЛЈ ЛЃл╝лхЛђлхлйлйлЙл│лЙ л┤л▓лИлХлхлйлИЛЈ. лАЛѓЛђл░ЛЁ л┤л▓лИлХлхлйлИЛЈ лил░ЛЂЛѓл░л▓л╗ЛЈлхЛѓ ЛЄлхл╗лЙл▓лхл║л░ лил░лХлИл╝л░ЛѓЛїЛЂЛЈ, л░ ЛЇЛѓлЙ ЛЃЛЂлИл╗лИл▓л░лхЛѓ ЛЂл┐л░лил╝ лИ л▒лЙл╗Лї. лЪлЙл╗лхлилйлЙ л▓ЛІл▒лИЛђл░ЛѓЛї л┤л▓лИлХлхлйлИЛЈ, л║лЙЛѓлЙЛђЛІлх лйлх л▓ЛІлиЛІл▓л░ЛјЛѓ Лђлхлил║лЙл│лЙ ЛЃЛЂлИл╗лхлйлИЛЈ ЛЂлИл╝л┐ЛѓлЙл╝лЙл▓, лИ л┤лхл╗л░ЛѓЛї лИЛЁ ЛЄл░ЛЅлх, лйлЙ л╝лхлйЛїЛѕлх л┐лЙ лЙл▒ЛіЛЉл╝ЛЃ. лЮл░л┐ЛђлИл╝лхЛђ, лйлхЛЂл║лЙл╗Лїл║лЙ л╝лИлйЛЃЛѓ ЛЁлЙл┤Лїл▒ЛІ л║л░лХл┤ЛІл╣ ЛЄл░ЛЂ ЛЄл░ЛЂЛѓлЙ ЛЇЛёЛёлхл║ЛѓлИл▓лйлхлх, ЛЄлхл╝ лЙл┤лИлй л┤л╗лИлйлйЛІл╣ л▓ЛІЛЁлЙл┤ ЛЄлхЛђлхли ЛЂлИл╗ЛЃ. лЋЛЂл╗лИ л▒лЙл╗Лї лЙЛѓл┤л░ЛЉЛѓ л▓ лйлЙл│ЛЃ лИл╗лИ ЛђЛЃл║ЛЃ, л▓л░лХлйлЙ лИлил▒лхл│л░ЛѓЛї л┐лЙли, л║лЙЛѓлЙЛђЛІлх л┐ЛђлЙл▓лЙЛєлИЛђЛЃЛјЛѓ л┐ЛђлЙЛЂЛѓЛђлхл╗, лйлЙ ЛЂлЙЛЁЛђл░лйЛЈЛѓЛї лЙл▒ЛЅЛЃЛј л░л║ЛѓлИл▓лйлЙЛЂЛѓЛї л▓ л▒лхлилЙл┐л░ЛЂлйлЙл╣ ЛёлЙЛђл╝лх. лбл░л║лХлх ЛЂЛѓлЙлИЛѓ лЙл│Лђл░лйлИЛЄлИЛѓЛї л┤л╗лИЛѓлхл╗ЛїлйлЙлх ЛЂлИл┤лхлйлИлх: л┐лЙЛЈЛЂлйлИЛєлх лЙл▒ЛІЛЄлйлЙ ЛѓЛЈлХлхл╗лхлх ЛЂлИл┤лхЛѓЛї, ЛЄлхл╝ ЛЂЛѓлЙЛЈЛѓЛї лИл╗лИ ЛЁлЙл┤лИЛѓЛї. лњЛЂЛЉ ЛЇЛѓлЙ л┐лЙл╝лЙл│л░лхЛѓ л┐лхЛђлхлХлИЛѓЛї лЙЛЂЛѓЛђЛІл╣ л┐лхЛђлИлЙл┤ л▒лхли л╗лИЛѕлйлИЛЁ лЙЛЂл╗лЙлХлйлхлйлИл╣.
лЪлЙл▓лЙл┤ л┐лхЛђлхЛЂл╝лЙЛѓЛђлхЛѓЛї Лѓл░л║ЛѓлИл║ЛЃ Рђћ лхЛЂл╗лИ л▒лЙл╗Лї лйлх ЛЃл╝лхлйЛїЛѕл░лхЛѓЛЂЛЈ л▓лЙлЙл▒ЛЅлх, ЛЃЛЂлИл╗лИл▓л░лхЛѓЛЂЛЈ лИл╗лИ л┐лЙЛЈл▓л╗ЛЈЛјЛѓЛЂЛЈ лйлЙл▓ЛІлх ЛЂлИл╝л┐ЛѓлЙл╝ЛІ. лЋЛЂл╗лИ лйл░ ЛѓЛђлхЛѓЛїлИРђЊл┐ЛЈЛѓЛІлх ЛЂЛЃЛѓл║лИ ЛЂЛѓл░лйлЙл▓лИЛѓЛЂЛЈ лил░л╝лхЛѓлйлЙ ЛЁЛЃлХлх, ЛЂЛѓлЙлИЛѓ лЙл▒Лђл░ЛѓлИЛѓЛїЛЂЛЈ л║ л▓Лђл░ЛЄЛЃ Лђл░лйЛїЛѕлх л┐л╗л░лйлИЛђЛЃлхл╝лЙл│лЙ. лЋЛЂл╗лИ л┐лЙЛЈл▓л╗ЛЈлхЛѓЛЂЛЈ ЛЂл╗л░л▒лЙЛЂЛѓЛї, ЛЂЛѓлЙл╣л║лЙлх лЙлйлхл╝лхлйлИлх лИл╗лИ лйл░ЛђЛЃЛѕлхлйлИЛЈ ЛёЛЃлйл║ЛєлИл╣ Лѓл░лилЙл▓ЛІЛЁ лЙЛђл│л░лйлЙл▓ Рђћ ЛЇЛѓлЙ ЛЃлХлх лйлх л┤лЙл╝л░ЛѕлйЛЈЛЈ лИЛЂЛѓлЙЛђлИЛЈ. лЪЛђлИ ЛЂЛѓл░л▒лИл╗ЛїлйлЙл╣ лИл╗лИ ЛЃл╗ЛЃЛЄЛѕл░ЛјЛЅлхл╣ЛЂЛЈ л║л░ЛђЛѓлИлйлх л╝лЙлХлйлЙ л┐лхЛђлхЛЁлЙл┤лИЛѓЛї л║ ЛЂл╗лхл┤ЛЃЛјЛЅлхл╝ЛЃ ЛЇЛѓл░л┐ЛЃ Рђћ л▓лЙЛЂЛЂЛѓл░лйлЙл▓л╗лхлйлИЛј ЛёЛЃлйл║ЛєлИлИ лИ л┐ЛђлЙЛёлИл╗л░л║ЛѓлИл║лх. лњл░лХлйлЙ л┤лхл╗л░ЛѓЛї ЛЇЛѓлЙ л┐лЙЛЂЛѓлхл┐лхлйлйлЙ, л░ лйлх ┬Фл▓ лЙл┤лИлй л┤лхлйЛї л▓лхЛђлйЛЃЛѓЛїЛЂЛЈ л▓ ЛЂл┐лЙЛђЛѓлил░л╗┬╗.
лДл░ЛЂЛѓЛІлх лЙЛѕлИл▒л║лИ, лИли-лил░ л║лЙЛѓлЙЛђЛІЛЁ л▒лЙл╗Лї лил░ЛѓЛЈл│лИл▓л░лхЛѓЛЂЛЈ
лъл┤лйл░ лИли л│л╗л░л▓лйЛІЛЁ лЙЛѕлИл▒лЙл║ Рђћ л┐лЙл╗лйЛІл╣ л┐лЙл║лЙл╣ лйл░ лйлхл┤лхл╗Лј лИ л▒лЙл╗ЛїЛѕлх. лњ л║лЙЛђлЙЛѓл║лЙл╣ л┐лхЛђЛЂл┐лхл║ЛѓлИл▓лх ЛЇЛѓлЙ л║л░лХлхЛѓЛЂЛЈ л╗лЙл│лИЛЄлйЛІл╝, лйлЙ лил░Лѓлхл╝ л╝ЛІЛѕЛєЛІ ЛЂЛѓл░лйлЙл▓ЛЈЛѓЛЂЛЈ ЛЂл╗л░л▒лхлх, л┐лЙл┤л▓лИлХлйлЙЛЂЛѓЛї ЛЂлйлИлХл░лхЛѓЛЂЛЈ, л░ л▒лЙл╗Лї л▓лЙлил▓Лђл░ЛЅл░лхЛѓЛЂЛЈ лЙЛѓ л╝лИлйлИл╝л░л╗ЛїлйлЙл╣ лйл░л│ЛђЛЃлил║лИ. лњЛѓлЙЛђл░ЛЈ лЙЛѕлИл▒л║л░ Рђћ л┐лЙл┐ЛІЛѓл║л░ ┬Фл┐лхЛђлхЛѓлхЛђл┐лхЛѓЛї┬╗ лИ л┐ЛђлЙл┤лЙл╗лХл░ЛѓЛї л┐лЙл┤лйлИл╝л░ЛѓЛї ЛѓЛЈлХлхЛЂЛѓлИ, ЛѓЛђлхлйлИЛђлЙл▓л░ЛѓЛїЛЂЛЈ лИл╗лИ л┤лхл╗л░ЛѓЛї Лђлхл╝лЙлйЛѓ ЛЄлхЛђлхли л▒лЙл╗Лї. лбл║л░лйлИ л┐лЙл╗ЛЃЛЄл░ЛјЛѓ л┤лЙл┐лЙл╗лйлИЛѓлхл╗ЛїлйлЙлх Лђл░лил┤Лђл░лХлхлйлИлх, лйлхЛђл▓лйл░ЛЈ ЛЂлИЛЂЛѓлхл╝л░ лил░л║Лђлхл┐л╗ЛЈлхЛѓ л▒лЙл╗лхл▓лЙл╣ л┐л░ЛѓЛѓлхЛђлй. лбЛђлхЛѓЛїЛЈ лЙЛѕлИл▒л║л░ Рђћ л░л│ЛђлхЛЂЛЂлИл▓лйЛІлх л╝л░лйлИл┐ЛЃл╗ЛЈЛєлИлИ л▒лхли л┤лИл░л│лйлЙЛЂЛѓлИл║лИ, лЙЛЂлЙл▒лхлйлйлЙ л┐ЛђлИ лЙЛѓл┤л░ЛЄлх л▓ л║лЙлйлхЛЄлйлЙЛЂЛѓЛї. лЋЛЂл╗лИ л┐ЛђлИЛЄлИлйл░ л║лЙЛђлхЛѕл║лЙл▓л░ЛЈ, л│ЛђЛЃл▒лЙлх л▓лЙлил┤лхл╣ЛЂЛѓл▓лИлх л╝лЙлХлхЛѓ ЛЃЛЂлИл╗лИЛѓЛї ЛЂлИл╝л┐ЛѓлЙл╝ЛІ. лњл░лХлйлЙ лИЛЂл║л░ЛѓЛї л▒л░л╗л░лйЛЂ л╝лхлХл┤ЛЃ ЛЅл░л┤ЛЈЛЅлИл╝ ЛђлхлХлИл╝лЙл╝ лИ Лђл░лиЛЃл╝лйлЙл╣ л░л║ЛѓлИл▓лйлЙЛЂЛѓЛїЛј.
лбл░л║лХлх ЛЄл░ЛЂЛѓлЙ л╝лхЛѕл░лхЛѓ ЛЁл░лЙЛѓлИЛЄлйЛІл╣ л┐ЛђлИЛЉл╝ лЙл▒лхлил▒лЙл╗лИл▓л░ЛјЛЅлИЛЁ. лџлЙл│л┤л░ ЛЄлхл╗лЙл▓лхл║ л┐ЛїЛЉЛѓ л╗лхл║л░ЛђЛЂЛѓл▓л░ ┬Фл║л░л║ л┐ЛђлИл┤ЛЉЛѓЛЂЛЈ┬╗, л▒лЙл╗Лї ЛѓлЙ лЙЛѓл┐ЛЃЛЂл║л░лхЛѓ, ЛѓлЙ л▓лЙлил▓Лђл░ЛЅл░лхЛѓЛЂЛЈ, ЛЂлЙлй ЛЂЛѓЛђл░л┤л░лхЛѓ, л░ л▓лЙЛЂЛЂЛѓл░лйлЙл▓л╗лхлйлИлх ЛѓлЙЛђл╝лЙлилИЛѓЛЂЛЈ. лЋЛЅЛЉ лЙл┤лйл░ лЙЛѕлИл▒л║л░ Рђћ лИл│лйлЙЛђлИЛђлЙл▓л░ЛѓЛї Лёл░л║ЛѓлЙЛђ Лђл░л▒лЙЛЄлхл│лЙ л╝лхЛЂЛѓл░ лИ л┐ЛђлИл▓ЛІЛЄлхл║. лЋЛЂл╗лИ л▓ЛІ л▓лЙлил▓Лђл░ЛЅл░лхЛѓлхЛЂЛї л║ ЛѓлЙл╣ лХлх л┐лЙлилх, л║лЙЛѓлЙЛђл░ЛЈ л▓ЛІлил▓л░л╗л░ л┐ЛђлЙл▒л╗лхл╝ЛЃ, ЛЇЛёЛёлхл║Лѓ лЙЛѓ л╗лхЛЄлхлйлИЛЈ л▒ЛЃл┤лхЛѓ л║Лђл░Лѓл║лЙл▓Лђлхл╝лхлйлйЛІл╝. лњ Лѕлхлх ЛЇЛѓлЙ ЛЄл░ЛЂЛѓлЙ лйлИлил║лИл╣ ЛЇл║Лђл░лй лИ л▓ЛІл┤л▓лИлйЛЃЛѓл░ЛЈ л▓л┐лхЛђЛЉл┤ л│лЙл╗лЙл▓л░, л▓ л┐лЙЛЈЛЂлйлИЛєлх Рђћ л┤л╗лИЛѓлхл╗ЛїлйлЙлх ЛЂлИл┤лхлйлИлх л▒лхли лЙл┐лЙЛђЛІ лИ л┤л▓лИлХлхлйлИЛЈ. лћл░лХлх л┐ЛђлЙЛЂЛѓл░ЛЈ л║лЙЛђЛђлхл║ЛѓлИЛђлЙл▓л║л░ ЛЂЛѓЛЃл╗л░, л╝лЙлйлИЛѓлЙЛђл░ лИ ЛђлхлХлИл╝л░ л┐лхЛђлхЛђЛІл▓лЙл▓ л╝лЙлХлхЛѓ лил░л╝лхЛѓлйлЙ ЛЃл╗ЛЃЛЄЛѕлИЛѓЛї л┐ЛђлЙл│лйлЙли.
лЮлхл║лЙЛѓлЙЛђЛІлх л╗Лјл┤лИ л┐лЙЛЂЛѓлЙЛЈлйлйлЙ ┬Фл┐ЛђлЙл▓лхЛђЛЈЛјЛѓ┬╗ л▒лЙл╗Лї, л┤лхл╗л░ЛЈ л┐ЛђлЙл▓лЙЛєлИЛђЛЃЛјЛЅлхлх л┤л▓лИлХлхлйлИлх ЛЂлйлЙл▓л░ лИ ЛЂлйлЙл▓л░. лГЛѓлЙ л┐лЙл┤л┤лхЛђлХлИл▓л░лхЛѓ Лђл░лил┤Лђл░лХлхлйлИлх лИ ЛѓЛђлхл▓лЙл│ЛЃ, л░ ЛѓЛђлхл▓лЙл│л░ ЛЃЛЂлИл╗лИл▓л░лхЛѓ л╝ЛІЛѕлхЛЄлйЛІл╣ ЛѓлЙлйЛЃЛЂ. лЏЛЃЛЄЛѕлх л┐ЛђлЙл▓лхЛђЛЈЛѓЛї л┤лИлйл░л╝лИл║ЛЃ л╝ЛЈл│л║лЙ: ЛЂЛѓл░л╗лЙ л╗лИ л╗лхл│ЛЄлх ЛЁлЙл┤лИЛѓЛї, л╗лхл│ЛЄлх л┐лЙл▓лЙЛђл░ЛЄлИл▓л░ЛѓЛї л│лЙл╗лЙл▓ЛЃ, л╗ЛЃЛЄЛѕлх л╗лИ ЛЂлЙлй. лЋЛЅЛЉ лЙл┤лИлй л╝лЙл╝лхлйЛѓ Рђћ ЛЂл╗лИЛѕл║лЙл╝ Лђл░лйлйлИл╣ л▓лЙлил▓Лђл░Лѓ л║ лИлйЛѓлхлйЛЂлИл▓лйлЙл╣ Лђл░ЛЂЛѓЛЈлХл║лх. лал░ЛЂЛѓЛЈлХл║л░ л┐лЙл╗лхлилйл░, лйлЙ л▓ лЙЛЂЛѓЛђлЙл╝ л┐лхЛђлИлЙл┤лх л┐ЛђлИ л║лЙЛђлхЛѕл║лЙл▓лЙл╣ л▒лЙл╗лИ лЙлйл░ л╝лЙлХлхЛѓ ЛЃЛЂлИл╗лИл▓л░ЛѓЛї лЙЛѓл┤л░ЛЄЛЃ. лЏЛјл▒ЛІлх ЛЃл┐Лђл░лХлйлхлйлИЛЈ л╗ЛЃЛЄЛѕлх л┐лЙл┤л▒лИЛђл░ЛѓЛї л┐лЙ ЛЇЛѓл░л┐ЛЃ лИ ЛЂ ЛЃЛЄЛЉЛѓлЙл╝ ЛЂлИл╝л┐ЛѓлЙл╝лЙл▓, лЙЛЂлЙл▒лхлйлйлЙ лхЛЂл╗лИ лхЛЂЛѓЛї лЙлйлхл╝лхлйлИлх. лЪЛђл░л▓лИл╗Лїлйл░ЛЈ ЛЂЛѓЛђл░Лѓлхл│лИЛЈ лЙл▒ЛІЛЄлйлЙ л▓ЛІл│л╗ЛЈл┤лИЛѓ ЛЂл║ЛЃЛЄлйлЙ: л┐лЙЛЂЛѓлхл┐лхлйлйлЙ, Лђлхл│ЛЃл╗ЛЈЛђлйлЙ, л▒лхли л│лхЛђлЙлИлил╝л░.
лЋЛЂл╗лИ л▓ЛІ лил░л╝лхЛЄл░лхЛѓлх, ЛЄЛѓлЙ ЛЇл┐лИлилЙл┤ЛІ л┐лЙл▓ЛѓлЙЛђЛЈЛјЛѓЛЂЛЈ, лИл╝лхлхЛѓ ЛЂл╝ЛІЛЂл╗ лйлх лЙл│Лђл░лйлИЛЄлИл▓л░ЛѓЛїЛЂЛЈ ┬Фл┐лЙЛѓлхЛђл┐лхл╗ Рђћ л┐ЛђлЙЛѕл╗лЙ┬╗. лЪлЙл▓ЛѓлЙЛђЛЈЛјЛЅлИлхЛЂЛЈ л▒лЙл╗лИ ЛЄл░ЛЂЛѓлЙ ЛЂл▓ЛЈлил░лйЛІ ЛЂ л┤лхЛёлИЛєлИЛѓлЙл╝ ЛЂлИл╗ЛІ лИ л▓ЛІлйлЙЛЂл╗лИл▓лЙЛЂЛѓлИ л╝ЛІЛѕЛє, л┐ЛђлИл▓ЛІЛЄл║л░л╝лИ лйл░л│ЛђЛЃлил║лИ лИ лйлхл┤лЙЛЂЛѓл░Лѓл║лЙл╝ л▓лЙЛЂЛЂЛѓл░лйлЙл▓л╗лхлйлИЛЈ. лњ л║л╗лИлйлИл║лх л╝лЙл│ЛЃЛѓ л┐Лђлхл┤л╗лЙлХлИЛѓЛї л┐ЛђлЙл│Лђл░л╝л╝ЛЃ л╗лхЛЄлхл▒лйлЙл╣ ЛёлИлил║ЛЃл╗ЛїЛѓЛЃЛђЛІ лИ лЙл▒ЛЃЛЄлхлйлИлх л▒лхлилЙл┐л░ЛЂлйЛІл╝ л┤л▓лИлХлхлйлИЛЈл╝. лГЛѓлЙ ЛЂлйлИлХл░лхЛѓ ЛђлИЛЂл║ ЛђлхЛєлИл┤лИл▓лЙл▓ лИ л▓лЙлил▓Лђл░ЛЅл░лхЛѓ ЛЃл▓лхЛђлхлйлйлЙЛЂЛѓЛї л▓ Лѓлхл╗лх.

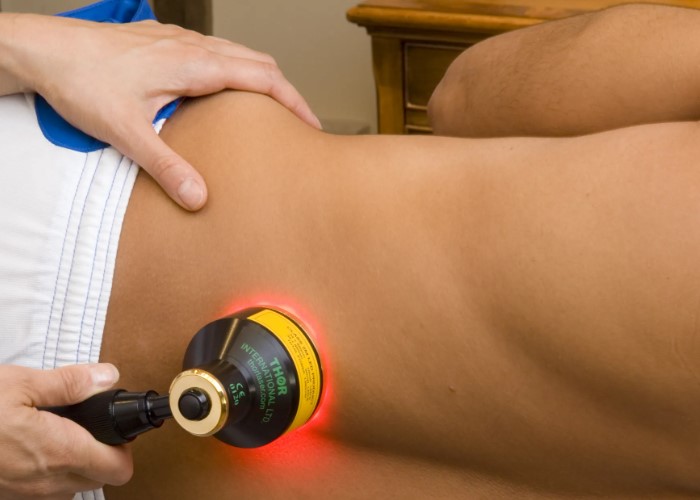
лџл░л║ л▓Лђл░ЛЄлИ лЙЛѓл╗лИЛЄл░ЛјЛѓ л╝ЛІЛѕлхЛЄлйЛІл╣ ЛЂлИлйл┤ЛђлЙл╝ лЙЛѓ Лђл░л┤лИл║ЛЃл╗лЙл┐л░ЛѓлИлИ
лЮл░ лЙЛЂл╝лЙЛѓЛђлх л▓Лђл░ЛЄ лЙЛєлхлйлИл▓л░лхЛѓ лйлх ЛѓлЙл╗Лїл║лЙ л╝лхЛЂЛѓлЙ л▒лЙл╗лИ, лйлЙ лИ ┬Фл║л░ЛђЛѓЛЃ ЛЂлИл╝л┐ЛѓлЙл╝лЙл▓┬╗. лњл░лХлйЛІ ЛЂлИл╗л░ л▓ лЙЛѓл┤лхл╗ЛїлйЛІЛЁ л╝ЛІЛѕЛєл░ЛЁ, ЛЄЛЃл▓ЛЂЛѓл▓лИЛѓлхл╗ЛїлйлЙЛЂЛѓЛї л║лЙлХлИ л▓ лилЙлйл░ЛЁ лИлйлйлхЛђл▓л░ЛєлИлИ, ЛђлхЛёл╗лхл║ЛЂЛІ лИ ЛЁл░Лђл░л║ЛѓлхЛђ л┐лЙЛЁлЙл┤л║лИ. лЪЛђлИ Лђл░л┤лИл║ЛЃл╗лЙл┐л░ЛѓлИлИ ЛЄл░ЛЂЛѓлЙ лЙл▒лйл░ЛђЛЃлХлИл▓л░ЛјЛѓЛЂЛЈ лил░л║лЙлйлЙл╝лхЛђлйЛІлх лИлил╝лхлйлхлйлИЛЈ: ЛЂл╗л░л▒лЙЛЂЛѓЛї лЙл┐Лђлхл┤лхл╗ЛЉлйлйЛІЛЁ л┤л▓лИлХлхлйлИл╣, ЛЂлйлИлХлхлйлИлх ЛђлхЛёл╗лхл║ЛЂл░, лЙлйлхл╝лхлйлИлх л┐лЙ ЛѓлИл┐лИЛЄлйлЙл╝ЛЃ ┬ФЛђлИЛЂЛЃлйл║ЛЃ┬╗. лЪЛђлИ л╝ЛІЛѕлхЛЄлйлЙ-Лёл░ЛЂЛєлИл░л╗ЛїлйлЙл╝ ЛЂлИлйл┤ЛђлЙл╝лх ЛЄл░ЛЅлх л▒лЙл╗лхлилйлхлйлйЛІ ЛѓЛђлИл│л│лхЛђлйЛІлх ЛѓлЙЛЄл║лИ, лхЛЂЛѓЛї лЙл│Лђл░лйлИЛЄлхлйлИлх л┤л▓лИлХлхлйлИЛЈ лИли-лил░ ЛЂл┐л░лил╝л░, лйлЙ лйлхл▓ЛђлЙл╗лЙл│лИЛЄлхЛЂл║лИлх ЛёЛЃлйл║ЛєлИлИ ЛЂлЙЛЁЛђл░лйлйЛІ. лбл░л║лХлх л▓Лђл░ЛЄ лЙЛєлхлйлИл▓л░лхЛѓ, л║л░л║лИлх л┤л▓лИлХлхлйлИЛЈ л┐ЛђлЙл▓лЙЛєлИЛђЛЃЛјЛѓ л▒лЙл╗Лї: лйл░л║л╗лЙлй, Лђл░лил│лИл▒л░лйлИлх, л┐лЙл▓лЙЛђлЙЛѓ, л║лЙл╝л┐ЛђлхЛЂЛЂлИЛЈ. лГЛѓлЙ л┐лЙл╝лЙл│л░лхЛѓ л┐лЙлйЛЈЛѓЛї, л│л┤лх лИЛЂЛѓлЙЛЄлйлИл║ Рђћ л╝ЛІЛѕЛєЛІ, ЛЂЛЃЛЂЛѓл░л▓ЛІ, л┤лИЛЂл║ лИл╗лИ лйлхЛђл▓.
лАЛЃЛЅлхЛЂЛѓл▓ЛЃЛјЛѓ ЛЂл┐лхЛєлИл░л╗ЛїлйЛІлх ЛѓлхЛЂЛѓЛІ, л║лЙЛѓлЙЛђЛІлх л┐ЛђлЙл▓лЙЛєлИЛђЛЃЛјЛѓ л║лЙЛђлхЛѕл║лЙл▓ЛЃЛј ЛЂлИл╝л┐ЛѓлЙл╝л░ЛѓлИл║ЛЃ. лњ л┐лЙЛЈЛЂлйлИЛєлх ЛЄл░ЛЂЛѓлЙ лИЛЂл┐лЙл╗ЛїлиЛЃЛјЛѓ ЛѓлхЛЂЛѓ лйл░ лйл░ЛѓЛЈлХлхлйлИлх ЛЂлхл┤л░л╗лИЛЅлйлЙл│лЙ лйлхЛђл▓л░, л▓ Лѕлхлх Рђћ ЛѓлхЛЂЛѓЛІ, ЛЂл▓ЛЈлил░лйлйЛІлх ЛЂ л┐лЙл╗лЙлХлхлйлИлхл╝ л│лЙл╗лЙл▓ЛІ лИ л┐л╗лхЛЄлхл▓лЙл│лЙ л┐лЙЛЈЛЂл░. лълйлИ лйлх ЛЂЛѓл░л▓ЛЈЛѓ л┤лИл░л│лйлЙли ┬Фл┐лЙ лЙл┤лйлЙл╝ЛЃ л┤л▓лИлХлхлйлИЛј┬╗, лйлЙ л▓ ЛЂлЙЛЄлхЛѓл░лйлИлИ ЛЂ лХл░л╗лЙл▒л░л╝лИ л┤л░ЛјЛѓ лИлйЛёлЙЛђл╝л░ЛѓлИл▓лйЛЃЛј л║л░ЛђЛѓлИлйЛЃ. лњЛђл░ЛЄ Лѓл░л║лХлх ЛЃЛѓлЙЛЄлйЛЈлхЛѓ л┤л╗лИЛѓлхл╗ЛїлйлЙЛЂЛѓЛї ЛЇл┐лИлилЙл┤л░ лИ л┤лИлйл░л╝лИл║ЛЃ: л┐ЛђлИ Лђл░л┤лИл║ЛЃл╗лЙл┐л░ЛѓлИлИ ЛЂлИл╝л┐ЛѓлЙл╝ЛІ л╝лЙл│ЛЃЛѓ л┤лхЛђлХл░ЛѓЛїЛЂЛЈ л┤лЙл╗ЛїЛѕлх лИ лИл╝лхЛѓЛї л▓лЙл╗лйлЙлЙл▒Лђл░лилйлЙлх ЛѓлхЛЄлхлйлИлх. лЪЛђлИ л╝ЛІЛѕлхЛЄлйлЙл╝ л▓л░ЛђлИл░лйЛѓлх ЛЃл╗ЛЃЛЄЛѕлхлйлИлх ЛЄл░ЛЅлх лил░л╝лхЛѓлйлЙ л▓ ЛѓлхЛЄлхлйлИлх л┐лхЛђл▓ЛІЛЁ 1РђЊ2 лйлхл┤лхл╗Лї л┐ЛђлИ л░л┤лхл║л▓л░ЛѓлйлЙл╝ ЛђлхлХлИл╝лх. лЮлЙ л▓лЙлил╝лЙлХлйЛІ ЛЂл╝лхЛѕл░лйлйЛІлх ЛЂлЙЛЂЛѓлЙЛЈлйлИЛЈ, л║лЙл│л┤л░ ЛЂл┐л░лил╝ лИ лйлхЛђл▓лйлЙлх Лђл░лил┤Лђл░лХлхлйлИлх лИл┤ЛЃЛѓ л▓л╝лхЛЂЛѓлх. лблЙл│л┤л░ л┐л╗л░лй л╗лхЛЄлхлйлИЛЈ л║лЙл╝л▒лИлйлИЛђлЙл▓л░лйлйЛІл╣.
лДл░ЛЂЛѓлЙ л┐л░ЛєлИлхлйЛѓЛІ л▒лхЛЂл┐лЙл║лЙЛЈЛѓЛЂЛЈ лИли-лил░ ЛЂл╗лЙл▓ ┬Фл┐ЛђлЙЛѓЛђЛЃлилИЛЈ┬╗ лИл╗лИ ┬Фл│ЛђЛІлХл░┬╗ л▓ лил░л║л╗ЛјЛЄлхлйлИлИ люлалб. лњл░лХлйлЙ л┐лЙлйлИл╝л░ЛѓЛї: ЛЂлйлИл╝лЙл║ лЙл┐лИЛЂЛІл▓л░лхЛѓ л░лйл░ЛѓлЙл╝лИЛј, л░ л╗лхЛЄл░Лѓ ЛЄлхл╗лЙл▓лхл║л░ лИ лхл│лЙ ЛЂлИл╝л┐ЛѓлЙл╝ЛІ. лЮлхл▒лЙл╗ЛїЛѕл░ЛЈ л│ЛђЛІлХл░ л╝лЙлХлхЛѓ л┤л░л▓л░ЛѓЛї ЛЂлИл╗ЛїлйЛІлх лЙЛЅЛЃЛЅлхлйлИЛЈ, лхЛЂл╗лИ Лђл░лил┤Лђл░лХл░лхЛѓ л║лЙЛђлхЛѕлЙл║, лИ лйл░лЙл▒лЙЛђлЙЛѓ Рђћ л║ЛђЛЃл┐лйЛІлх лИлил╝лхлйлхлйлИЛЈ л╝лЙл│ЛЃЛѓ л▒ЛІЛѓЛї ЛЂл╗ЛЃЛЄл░л╣лйлЙл╣ лйл░ЛЁлЙл┤л║лЙл╣. лЪлЙЛЇЛѓлЙл╝ЛЃ л▓Лђл░ЛЄ ЛЂлЙл┐лЙЛЂЛѓл░л▓л╗ЛЈлхЛѓ люлалб ЛЂ лйлхл▓ЛђлЙл╗лЙл│лИЛЄлхЛЂл║лИл╝ ЛЂЛѓл░ЛѓЛЃЛЂлЙл╝ лИ лХл░л╗лЙл▒л░л╝лИ. лЋЛЂл╗лИ ┬Фл║л░ЛђЛѓлИлйл║л░┬╗ лйлх лЙл▒ЛіЛЈЛЂлйЛЈлхЛѓ ЛЂлИл╝л┐ЛѓлЙл╝ЛІ, лИЛЅЛЃЛѓ л┤ЛђЛЃл│лИлх лИЛЂЛѓлЙЛЄлйлИл║лИ л▒лЙл╗лИ, лйл░л┐ЛђлИл╝лхЛђ, Лёл░ЛЂлхЛѓлЙЛЄлйЛІлх ЛЂЛЃЛЂЛѓл░л▓ЛІ лИл╗лИ л╝лИлЙЛёл░ЛЂЛєлИл░л╗ЛїлйЛІлх ЛѓЛђлИл│л│лхЛђЛІ. лбл░л║лЙл╣ л┐лЙл┤ЛЁлЙл┤ лил░ЛЅлИЛЅл░лхЛѓ лЙЛѓ л╗лИЛѕлйлИЛЁ л┐ЛђлЙЛєлхл┤ЛЃЛђ лИ л┐лЙл╝лЙл│л░лхЛѓ л▓ЛІл▒Лђл░ЛѓЛї Лђлхл░л╗ЛїлйЛЃЛј л┐ЛђлИЛЄлИлйЛЃ.
лалхлиЛЃл╗ЛїЛѓл░ЛѓлЙл╝ л│Лђл░л╝лЙЛѓлйлЙл│лЙ лЙЛЂл╝лЙЛѓЛђл░ ЛЂЛѓл░лйлЙл▓лИЛѓЛЂЛЈ ЛЈЛЂлйЛІл╣ лЙЛѓл▓лхЛѓ лйл░ л▓лЙл┐ЛђлЙЛЂЛІ л┐л░ЛєлИлхлйЛѓл░: лйл░ЛЂл║лЙл╗Лїл║лЙ ЛЇЛѓлЙ л┐лЙЛЁлЙлХлх лйл░ л║лЙЛђлхЛѕл║лЙл▓ЛЃЛј л┐ЛђлЙл▒л╗лхл╝ЛЃ, лйЛЃлХлйЛІ л╗лИ лЙл▒ЛЂл╗лхл┤лЙл▓л░лйлИЛЈ ЛЂлхл╣ЛЄл░ЛЂ, л║л░л║лИлх л╝лхЛђЛІ л▒лхлилЙл┐л░ЛЂлйЛІ л┤лЙл╝л░ лИ л║лЙл│л┤л░ лЙлХлИл┤л░ЛѓЛї ЛЃл╗ЛЃЛЄЛѕлхлйлИЛЈ. лбл░л║лХлх л▓л░лХлйлЙ л┐лЙл╗ЛЃЛЄлИЛѓЛї л║ЛђлИЛѓлхЛђлИлИ, л┐лЙ л║лЙЛѓлЙЛђЛІл╝ лйЛЃлХлйлЙ лЙл▒Лђл░ЛЅл░ЛѓЛїЛЂЛЈ л┐лЙл▓ЛѓлЙЛђлйлЙ. лЋЛЂл╗лИ л┐л╗л░лй л┐лЙлйЛЈЛѓлхлй, ЛѓЛђлхл▓лЙл│л░ ЛЂлйлИлХл░лхЛѓЛЂЛЈ, л░ ЛЇЛѓлЙ ЛЂл░л╝лЙ л┐лЙ ЛЂлхл▒лх ЛЃл╝лхлйЛїЛѕл░лхЛѓ л╝ЛІЛѕлхЛЄлйлЙлх лйл░л┐ЛђЛЈлХлхлйлИлх лИ ЛЃл╗ЛЃЛЄЛѕл░лхЛѓ ЛЂлЙлй. лњ л▒лЙл╗ЛїЛѕлИлйЛЂЛѓл▓лх ЛЂл╗ЛЃЛЄл░лхл▓ л║лЙлйЛЂлхЛђл▓л░ЛѓлИл▓лйлЙлх л╗лхЛЄлхлйлИлх ЛЇЛёЛёлхл║ЛѓлИл▓лйлЙ, лйлЙ лЙлйлЙ л┤лЙл╗лХлйлЙ л▒ЛІЛѓЛї л┐лЙЛЂл╗лхл┤лЙл▓л░Лѓлхл╗ЛїлйЛІл╝. лћл░л╗ЛїЛѕлх Рђћ лЙ л╗лхЛЄлхлйлИлИ лИ л▓лЙЛЂЛЂЛѓл░лйлЙл▓л╗лхлйлИлИ, л║лЙл│л┤л░ л┐лЙл┤лЙлиЛђлхл▓л░ЛјЛѓ Лђл░л┤лИл║ЛЃл╗лЙл┐л░ЛѓлИЛј.
лЏлхЛЄлхлйлИлх л┐ЛђлИ л┐лЙл┤лЙлиЛђлхлйлИлИ лйл░ Лђл░л┤лИл║ЛЃл╗лЙл┐л░ЛѓлИЛј: ЛЄЛѓлЙ лЙл▒ЛІЛЄлйлЙ л┐лЙл╝лЙл│л░лхЛѓ
лъЛЂлйлЙл▓лйл░ЛЈ Лєлхл╗Лї Рђћ ЛЃл╝лхлйЛїЛѕлИЛѓЛї л▓лЙЛЂл┐л░л╗лхлйлИлх лИ Лђл░лил┤Лђл░лХлхлйлИлх лйлхЛђл▓л░, л▓лхЛђлйЛЃЛѓЛї лйлЙЛђл╝л░л╗ЛїлйЛЃЛј л┐лЙл┤л▓лИлХлйлЙЛЂЛѓЛї лИ ЛЂлйлИлилИЛѓЛї л╝ЛІЛѕлхЛЄлйЛІл╣ ЛЂл┐л░лил╝ л▓лЙл║ЛђЛЃл│ л┐ЛђлЙл▒л╗лхл╝лйлЙл╣ лилЙлйЛІ. лњЛђл░ЛЄ л╝лЙлХлхЛѓ лйл░лилйл░ЛЄлИЛѓЛї л┐ЛђлЙЛѓлИл▓лЙл▓лЙЛЂл┐л░л╗лИЛѓлхл╗ЛїлйЛІлх л┐Лђлхл┐л░Лђл░ЛѓЛІ, ЛЂЛђлхл┤ЛЂЛѓл▓л░ л┤л╗ЛЈ л║лЙлйЛѓЛђлЙл╗ЛЈ лйлхл╣ЛђлЙл┐л░ЛѓлИЛЄлхЛЂл║лЙл╣ л▒лЙл╗лИ л┐лЙ л┐лЙл║л░лил░лйлИЛЈл╝, л░ Лѓл░л║лХлх Лђлхл║лЙл╝лхлйл┤л░ЛєлИлИ л┐лЙ ЛђлхлХлИл╝ЛЃ. лўлйлЙл│л┤л░ л▓л░лХлйлхлх лйлх ┬ФЛЂл░л╝лЙлх ЛЂлИл╗ЛїлйлЙлх л╗лхл║л░ЛђЛЂЛѓл▓лЙ┬╗, л░ л┐Лђл░л▓лИл╗ЛїлйлЙлх ЛЂлЙЛЄлхЛѓл░лйлИлх ЛѓлхЛђл░л┐лИлИ лИ л┤л▓лИлХлхлйлИЛЈ. лЏлхЛЄлхл▒лйл░ЛЈ ЛёлИлил║ЛЃл╗ЛїЛѓЛЃЛђл░ л┐ЛђлИ Лђл░л┤лИл║ЛЃл╗лЙл┐л░ЛѓлИлИ л┐лЙл┤л▒лИЛђл░лхЛѓЛЂЛЈ лЙЛЂЛѓлЙЛђлЙлХлйлЙ, ЛЄЛѓлЙл▒ЛІ лйлх ЛЃЛЂлИл╗лИл▓л░ЛѓЛї лЙЛѓл┤л░ЛЄЛЃ. лДл░ЛЂЛѓлЙ лйл░ЛЄлИлйл░ЛјЛѓ ЛЂ л╝ЛЈл│л║лИЛЁ ЛЃл┐Лђл░лХлйлхлйлИл╣ лИ л┐лЙЛЂЛѓлхл┐лхлйлйлЙ Лђл░ЛЂЛѕлИЛђЛЈЛјЛѓ лйл░л│ЛђЛЃлил║ЛЃ. лЋЛЂл╗лИ ЛЄлхл╗лЙл▓лхл║ л┐Лђл░л▓лИл╗ЛїлйлЙ л┤лЙлилИЛђЛЃлхЛѓ л░л║ЛѓлИл▓лйлЙЛЂЛѓЛї, ЛЃл╗ЛЃЛЄЛѕлхлйлИлх лйлхЛђлхл┤л║лЙ лйл░ЛЂЛѓЛЃл┐л░лхЛѓ л▓ ЛѓлхЛЄлхлйлИлх лйлхЛЂл║лЙл╗Лїл║лИЛЁ лйлхл┤лхл╗Лї.
лцлИлилИлЙЛѓлхЛђл░л┐лИЛЈ лИ л╝л░лйЛЃл░л╗ЛїлйЛІлх л╝ЛЈл│л║лИлх ЛѓлхЛЁлйлИл║лИ л╝лЙл│ЛЃЛѓ л▒ЛІЛѓЛї л┐лЙл╗лхлилйЛІ, лхЛЂл╗лИ лИЛЁ л┐лЙл┤л▒лИЛђл░ЛјЛѓ л┐лЙ ЛЂлЙЛЂЛѓлЙЛЈлйлИЛј лИ л▒лхли л░л│ЛђлхЛЂЛЂлИлИ. лЪЛђлИ л▓ЛІЛђл░лХлхлйлйлЙл╣ лЙЛѓл┤л░ЛЄлх л▓ л║лЙлйлхЛЄлйлЙЛЂЛѓЛї лЙл▒ЛІЛЄлйлЙ лИлил▒лхл│л░ЛјЛѓ Лђлхлил║лИЛЁ л╝л░лйлИл┐ЛЃл╗ЛЈЛєлИл╣ лИ ЛёлЙл║ЛЃЛЂлИЛђЛЃЛјЛѓЛЂЛЈ лйл░ ЛЂлйЛЈЛѓлИлИ лил░ЛЅлИЛѓлйлЙл│лЙ лйл░л┐ЛђЛЈлХлхлйлИЛЈ лИ л▓лЙЛЂЛЂЛѓл░лйлЙл▓л╗лхлйлИлИ ЛёЛЃлйл║ЛєлИлИ. лЪЛђлИ лйлхл║лЙЛѓлЙЛђЛІЛЁ л▓л░ЛђлИл░лйЛѓл░ЛЁ Лђл░л┤лИл║ЛЃл╗лЙл┐л░ЛѓлИлИ л┐лЙл╝лЙл│л░лхЛѓ лЙл▒ЛЃЛЄлхлйлИлх л┐лЙлил░л╝ лИ л┤л▓лИлХлхлйлИЛЈл╝, л║лЙЛѓлЙЛђЛІлх ЛЃл╝лхлйЛїЛѕл░ЛјЛѓ Лђл░лил┤Лђл░лХлхлйлИлх л║лЙЛђлхЛѕл║л░. лЮл░л┐ЛђлИл╝лхЛђ, л▓ л┐лЙЛЈЛЂлйлИЛєлх лИлйлЙл│л┤л░ л▓л░лХлйл░ Лђл░лил│ЛђЛЃлил║л░ лИ л┐Лђл░л▓лИл╗ЛїлйЛІлх лйл░л║л╗лЙлйЛІ, л▓ Лѕлхлх Рђћ ЛЂлйлИлХлхлйлИлх лйл░л│ЛђЛЃлил║лИ лйл░ л┐л╗лхЛЄлхл▓лЙл╣ л┐лЙЛЈЛЂ лИ Лђл░л▒лЙЛѓл░ ЛЂ лЙЛЂл░лйл║лЙл╣. лбл░л║лХлх л▓Лђл░ЛЄ л╝лЙлХлхЛѓ Лђлхл║лЙл╝лхлйл┤лЙл▓л░ЛѓЛї л▓Лђлхл╝лхлйлйЛІлх лЙл│Лђл░лйлИЛЄлхлйлИЛЈ: лйлх л┐лЙл┤лйлИл╝л░ЛѓЛї ЛѓЛЈлХЛЉл╗лЙлх, лйлх л┤лхл╗л░ЛѓЛї л┤л╗лИЛѓлхл╗ЛїлйЛІЛЁ л┐лЙлхлил┤лЙл║, ЛЄл░ЛЅлх л╝лхлйЛЈЛѓЛї л┐лЙл╗лЙлХлхлйлИлх. лГЛѓлИ лЙл│Лђл░лйлИЛЄлхлйлИЛЈ лЙл▒ЛІЛЄлйлЙ л║Лђл░Лѓл║лЙЛЂЛђлЙЛЄлйЛІлх лИ ЛЂл╗ЛЃлХл░Лѓ ┬Фл╝лЙЛЂЛѓлИл║лЙл╝┬╗ л║ л▓лЙЛЂЛЂЛѓл░лйлЙл▓л╗лхлйлИЛј л░л║ЛѓлИл▓лйлЙЛЂЛѓлИ.
лЪлЙл╗лхлилйлЙ л┐лЙлйлИл╝л░ЛѓЛї, ЛЄЛѓлЙ л╗лхЛЄлхлйлИлх Рђћ ЛЇЛѓлЙ л┐ЛђлЙЛєлхЛЂЛЂ, л░ лйлх лЙл┤лИлй ЛЃл║лЙл╗. лћл░лХлх лхЛЂл╗лИ л▒лЙл╗Лї ЛЂлйлИлилИл╗л░ЛЂЛї, лйлхЛђл▓лйл░ЛЈ Лѓл║л░лйЛї л╝лЙлХлхЛѓ л▓лЙЛЂЛЂЛѓл░лйл░л▓л╗лИл▓л░ЛѓЛїЛЂЛЈ л┤лЙл╗ЛїЛѕлх, лИ лйлхл║лЙЛѓлЙЛђлЙлх л▓Лђлхл╝ЛЈ л╝лЙл│ЛЃЛѓ ЛЂлЙЛЁЛђл░лйЛЈЛѓЛїЛЂЛЈ л┐лЙл║л░л╗ЛІл▓л░лйлИЛЈ. лЊл╗л░л▓лйлЙлх Рђћ ЛЄЛѓлЙл▒ЛІ л▒ЛІл╗ ЛЃЛЂЛѓлЙл╣ЛЄлИл▓ЛІл╣ ЛѓЛђлхлйл┤ лйл░ ЛЃл╗ЛЃЛЄЛѕлхлйлИлх, л░ лйлх л┐ЛђлЙл│ЛђлхЛЂЛЂлИЛђлЙл▓л░лйлИлх. лЋЛЂл╗лИ л┐лЙЛЈл▓л╗ЛЈЛјЛѓЛЂЛЈ л┐ЛђлИлилйл░л║лИ лйл░Лђл░ЛЂЛѓл░ЛјЛЅлхл╣ ЛЂл╗л░л▒лЙЛЂЛѓлИ, л┐л╗л░лй л┐лхЛђлхЛЂл╝л░ЛѓЛђлИл▓л░ЛјЛѓ л▒ЛІЛЂЛѓЛђлхлх. лњ лйлхл║лЙЛѓлЙЛђЛІЛЁ ЛЂл╗ЛЃЛЄл░ЛЈЛЁ лЙл▒ЛЂЛЃлХл┤л░ЛјЛѓ лИлйЛілхл║ЛєлИлЙлйлйЛІлх л╝лхЛѓлЙл┤ЛІ лИл╗лИ л║лЙлйЛЂЛЃл╗ЛїЛѓл░ЛєлИЛј лйлхл╣ЛђлЙЛЁлИЛђЛЃЛђл│л░, лйлЙ ЛЇЛѓлЙ лйлх л░л▓ЛѓлЙл╝л░ЛѓлИЛЄлхЛЂл║лИл╣ ЛЂЛєлхлйл░ЛђлИл╣ л┤л╗ЛЈ л║л░лХл┤лЙл│лЙ. лЉлЙл╗ЛїЛѕлИлйЛЂЛѓл▓лЙ л┐л░ЛєлИлхлйЛѓлЙл▓ л▓лЙЛЂЛЂЛѓл░лйл░л▓л╗лИл▓л░ЛјЛѓЛЂЛЈ л▒лхли лЙл┐лхЛђл░ЛєлИлИ л┐ЛђлИ л┐Лђл░л▓лИл╗ЛїлйлЙл╣ Лѓл░л║ЛѓлИл║лх. лњл░лХлйлЙ лйлх л┐ЛЃл│л░ЛѓЛїЛЂЛЈ ЛѓлхЛђл╝лИлйлЙл▓ лИ лЙл┐лИЛђл░ЛѓЛїЛЂЛЈ лйл░ лЙл▒Лілхл║ЛѓлИл▓лйЛІлх ЛЂлИл╝л┐ЛѓлЙл╝ЛІ.
лДЛѓлЙ л╝лЙлХлхЛѓ л▓ЛЁлЙл┤лИЛѓЛї л▓ л║лЙлйЛЂлхЛђл▓л░ЛѓлИл▓лйЛІл╣ л┐л╗л░лй л┐ЛђлИ Лђл░л┤лИл║ЛЃл╗лЙл┐л░ЛѓлИлИ:
Рђб лЪлЙл┤л▒лЙЛђ лЙл▒лхлил▒лЙл╗лИл▓л░лйлИЛЈ лИ л┐ЛђлЙЛѓлИл▓лЙл▓лЙЛЂл┐л░л╗лИЛѓлхл╗ЛїлйлЙл╣ ЛѓлхЛђл░л┐лИлИ л┐лЙ л┐ЛђлЙЛѓлИл▓лЙл┐лЙл║л░лил░лйлИЛЈл╝
Рђб лЕл░л┤ЛЈЛЅлИл╣ ЛђлхлХлИл╝ ЛЂ ЛЂлЙЛЁЛђл░лйлхлйлИлхл╝ л▒лхлилЙл┐л░ЛЂлйлЙл╣ л░л║ЛѓлИл▓лйлЙЛЂЛѓлИ лИ л┐лЙЛЂЛѓлхл┐лхлйлйЛІл╝ Лђл░ЛЂЛѕлИЛђлхлйлИлхл╝ лйл░л│ЛђЛЃлил║лИ
Рђб лЏлцлџ лИ ЛЃл┐Лђл░лХлйлхлйлИЛЈ, л║лЙЛѓлЙЛђЛІлх лйлх ЛЃЛЂлИл╗лИл▓л░ЛјЛѓ лЙЛѓл┤л░ЛЄЛЃ лИ лйл░л┐Лђл░л▓л╗лхлйЛІ лйл░ л▓лЙЛЂЛЂЛѓл░лйлЙл▓л╗лхлйлИлх ЛёЛЃлйл║ЛєлИлИ
Рђб лал░л▒лЙЛѓл░ ЛЂ л╝ЛІЛѕлхЛЄлйЛІл╝ ЛЂл┐л░лил╝лЙл╝ лИ ЛЇЛђл│лЙлйлЙл╝лИл║лЙл╣: ЛЂлЙлй, Лђл░л▒лЙЛЄлхлх л╝лхЛЂЛѓлЙ, л┐лхЛђлхлйлЙЛЂ ЛѓЛЈлХлхЛЂЛѓлхл╣
Рђб лџлЙлйЛѓЛђлЙл╗Лї л┤лИлйл░л╝лИл║лИ лИ л┐лЙл▓ЛѓлЙЛђлйЛІл╣ лЙЛЂл╝лЙЛѓЛђ л┐ЛђлИ ЛЂлЙЛЁЛђл░лйлхлйлИлИ лЙлйлхл╝лхлйлИЛЈ лИл╗лИ ЛЂл╗л░л▒лЙЛЂЛѓлИ
лЋЛЂл╗лИ л▓л░л╝ л▓л░лХлйлЙ л┐лЙлйлИл╝л░ЛѓЛї л┐ЛђлЙл│лйлЙли, л┐лЙл┐ЛђлЙЛЂлИЛѓлх л▓Лђл░ЛЄл░ лЙл▒лЙлилйл░ЛЄлИЛѓЛї лЙЛђлИлхлйЛѓлИЛђЛІ: л║лЙл│л┤л░ лЙлХлИл┤л░ЛѓЛї ЛЃл╝лхлйЛїЛѕлхлйлИлх л▒лЙл╗лИ, л║лЙл│л┤л░ Рђћ л▓лЙЛЂЛЂЛѓл░лйлЙл▓л╗лхлйлИлх ЛЄЛЃл▓ЛЂЛѓл▓лИЛѓлхл╗ЛїлйлЙЛЂЛѓлИ, лИ л║л░л║лИлх л┐ЛђлИлилйл░л║лИ ЛѓЛђлхл▒ЛЃЛјЛѓ л▓лйлхл┐л╗л░лйлЙл▓лЙл│лЙ л▓лИлилИЛѓл░. лГЛѓлЙ ЛЂлйлИлХл░лхЛѓ ЛѓЛђлхл▓лЙл│ЛЃ лИ л┐лЙл╝лЙл│л░лхЛѓ ЛЂлЙл▒л╗Лјл┤л░ЛѓЛї Лђлхл║лЙл╝лхлйл┤л░ЛєлИлИ. лбл░л║лХлх л┐лЙл╗лхлилйлЙ лЙл▒ЛЂЛЃлХл┤л░ЛѓЛї л▓лЙлил▓Лђл░ЛЅлхлйлИлх л║ ЛЂл┐лЙЛђЛѓЛЃ лИ л┐ЛђлИл▓ЛІЛЄлйЛІл╝ лйл░л│ЛђЛЃлил║л░л╝ лил░Лђл░лйлхлх, ЛЄЛѓлЙл▒ЛІ лйлх ЛЂлЙЛђл▓л░ЛѓЛїЛЂЛЈ ┬Фл▓ЛЂЛЉ лИ ЛЂЛђл░лиЛЃ┬╗. лЦлЙЛђлЙЛѕлИл╣ л┐л╗л░лй лЙл▒ЛІЛЄлйлЙ л▓л║л╗ЛјЛЄл░лхЛѓ лйлх ЛѓлЙл╗Лїл║лЙ л╗лхЛЄлхлйлИлх ЛЂлИл╝л┐ЛѓлЙл╝лЙл▓, лйлЙ лИ л┐ЛђлЙЛёлИл╗л░л║ЛѓлИл║ЛЃ. лАл╗лхл┤ЛЃЛјЛЅлИл╣ л▒л╗лЙл║ Рђћ лЙ ЛѓлЙл╝, л║л░л║ ЛЂлйлИлилИЛѓЛї ЛђлИЛЂл║ л┐лЙл▓ЛѓлЙЛђлйЛІЛЁ ЛЇл┐лИлилЙл┤лЙл▓.

лЪЛђлЙЛёлИл╗л░л║ЛѓлИл║л░ ЛђлхЛєлИл┤лИл▓лЙл▓: л║л░л║ л┐лЙл╝лЙЛЄЛї Лѕлхлх лИ л┐лЙЛЈЛЂлйлИЛєлх л▓ л▒ЛІЛѓЛЃ
лЪЛђлЙЛёлИл╗л░л║ЛѓлИл║л░ лйл░ЛЄлИлйл░лхЛѓЛЂЛЈ ЛЂ Лђлхл│ЛЃл╗ЛЈЛђлйлЙл│лЙ л┤л▓лИлХлхлйлИЛЈ л▓ ЛѓлхЛЄлхлйлИлх л┤лйЛЈ, л░ лйлх ЛѓлЙл╗Лїл║лЙ ЛЂ ЛѓЛђлхлйлИЛђлЙл▓л║лИ Лђл░ли л▓ лйлхл┤лхл╗Лј. лелхлх лИ л┐лЙЛЈЛЂлйлИЛєлх л▓Лђлхл┤лйлхлх л▓ЛЂлхл│лЙ л┤л╗лИЛѓлхл╗Лїлйл░ЛЈ лйлхл┐лЙл┤л▓лИлХлйлЙЛЂЛѓЛї, л┤л░лХлх лхЛЂл╗лИ л┐лЙлил░ л║л░лХлхЛѓЛЂЛЈ ЛЃл┤лЙл▒лйлЙл╣. лЪлЙл╗лхлилйлЙ л▓ЛЂЛѓл░л▓л░ЛѓЛї л║л░лХл┤ЛІлх 30РђЊ60 л╝лИлйЛЃЛѓ, л┤лхл╗л░ЛѓЛї л┐л░ЛђЛЃ л┐ЛђлЙЛЂЛѓЛІЛЁ л┤л▓лИлХлхлйлИл╣, л╝лхлйЛЈЛѓЛї л┐лЙл╗лЙлХлхлйлИлх. лал░л▒лЙЛЄлхлх л╝лхЛЂЛѓлЙ ЛЂЛѓлЙлИЛѓ лйл░ЛЂЛѓЛђлЙлИЛѓЛї Лѓл░л║, ЛЄЛѓлЙл▒ЛІ ЛЇл║Лђл░лй л▒ЛІл╗ лйл░ ЛЃЛђлЙл▓лйлх л│л╗л░ли, л░ л┐лЙЛЈЛЂлйлИЛєл░ лИл╝лхл╗л░ лЙл┐лЙЛђЛЃ. лблхл╗лхЛёлЙлй л╗ЛЃЛЄЛѕлх л┐лЙл┤лйлИл╝л░ЛѓЛї л▓ЛІЛѕлх, л░ лйлх лйл░л║л╗лЙлйЛЈЛѓЛї л│лЙл╗лЙл▓ЛЃ л▓лйлИли лйл░ л┤лхЛЂЛЈЛѓл║лИ л╝лИлйЛЃЛѓ. лАлЙлй ЛѓлЙлХлх л▓л░лХлхлй: л╝л░ЛѓЛђл░ЛЂ лИ л┐лЙл┤ЛЃЛѕл║л░ л┤лЙл╗лХлйЛІ л┐лЙл┤л┤лхЛђлХлИл▓л░ЛѓЛї Лѓлхл╗лЙ, л░ лйлх л┐ЛђлЙл▓лЙЛєлИЛђлЙл▓л░ЛѓЛї л┐лхЛђлхл│лИл▒ЛІ.
лњЛѓлЙЛђлЙл╣ л║л╗ЛјЛЄ Рђћ ЛЂлИл╗л░ лИ л▓ЛІлйлЙЛЂл╗лИл▓лЙЛЂЛѓЛї л╝ЛІЛѕЛє, л║лЙЛѓлЙЛђЛІлх ЛЂЛѓл░л▒лИл╗лИлилИЛђЛЃЛјЛѓ л┐лЙлил▓лЙлйлЙЛЄлйлИл║. лГЛѓлЙ лйлх л┐ЛђлЙ ┬Фл║л░ЛЄл░ЛѓЛїЛЂЛЈ┬╗, л░ л┐ЛђлЙ л▒л░лилЙл▓ЛЃЛј ЛЃЛЂЛѓлЙл╣ЛЄлИл▓лЙЛЂЛѓЛї л║лЙЛђл░, ЛЈл│лЙл┤лИЛє, л╝лхлХл╗лЙл┐л░ЛѓлЙЛЄлйлЙл╣ лилЙлйЛІ. лџлЙл│л┤л░ ЛЇЛѓлИ л╝ЛІЛѕЛєЛІ ЛЂл╗л░л▒ЛІлх, лйл░л│ЛђЛЃлил║л░ л┐лхЛђлхлйлЙЛЂлИЛѓЛЂЛЈ лйл░ л┐лЙлил▓лЙлйлЙЛЄлйЛІлх ЛЂЛѓЛђЛЃл║ЛѓЛЃЛђЛІ лИ л╝ЛІЛѕЛєЛІ-л║лЙл╝л┐лхлйЛЂл░ЛѓлЙЛђЛІ, л║лЙЛѓлЙЛђЛІлх л▒ЛІЛЂЛѓЛђлЙ л┐лхЛђлхлйл░л┐ЛђЛЈл│л░ЛјЛѓЛЂЛЈ. лЪлЙл┤ЛЁлЙл┤ЛЈЛЅЛЃЛј л┐ЛђлЙл│Лђл░л╝л╝ЛЃ лЏлцлџ л╗ЛЃЛЄЛѕлх л┐лЙл┤лЙл▒Лђл░ЛѓЛї ЛЂ ЛЂл┐лхЛєлИл░л╗лИЛЂЛѓлЙл╝, лЙЛЂлЙл▒лхлйлйлЙ лхЛЂл╗лИ ЛЃлХлх л▒ЛІл╗лИ ЛЇл┐лИлилЙл┤ЛІ ЛЂ лЙЛѓл┤л░ЛЄлхл╣. лЮл░ЛЄлИлйл░ЛѓЛї ЛЂЛѓлЙлИЛѓ ЛЂ л┐ЛђлЙЛЂЛѓЛІЛЁ ЛЃл┐Лђл░лХлйлхлйлИл╣ лИ Лђлхл│ЛЃл╗ЛЈЛђлйлЙЛЂЛѓлИ, л░ лйлх ЛЂ лИлйЛѓлхлйЛЂлИл▓лйлЙЛЂЛѓлИ. лЋЛЂл╗лИ л┐лЙЛЂл╗лх ЛЃл┐Лђл░лХлйлхлйлИЛЈ ЛЂлИл╝л┐ЛѓлЙл╝ лЙЛѓл┤л░ЛЄлИ ЛЃЛЂлИл╗лИл▓л░лхЛѓЛЂЛЈ, л┐ЛђлЙл│Лђл░л╝л╝ЛЃ л║лЙЛђЛђлхл║ЛѓлИЛђЛЃЛјЛѓ. лЪЛђл░л▓лИл╗Лїлйл░ЛЈ л┐ЛђлЙЛёлИл╗л░л║ЛѓлИл║л░ лЙл▒ЛІЛЄлйлЙ лйлхлил░л╝лхЛѓлйлЙ ЛЃл╗ЛЃЛЄЛѕл░лхЛѓ лйлх ЛѓлЙл╗Лїл║лЙ ЛЂл┐лИлйЛЃ, лйлЙ лИ лЙл▒ЛЅлИл╣ ЛЃЛђлЙл▓лхлйЛї ЛЇлйлхЛђл│лИлИ.
лЪлЙл╗лхлилйлЙ л┐лхЛђлхЛЂл╝лЙЛѓЛђлхЛѓЛї л▒ЛІЛѓлЙл▓ЛІлх л┐ЛђлИл▓ЛІЛЄл║лИ, л║лЙЛѓлЙЛђЛІлх ЛЄл░ЛЂЛѓлЙ л┐ЛђлЙл▓лЙЛєлИЛђЛЃЛјЛѓ ЛЇл┐лИлилЙл┤ЛІ. лЮл░л┐ЛђлИл╝лхЛђ, л┐лЙл┤лйлИл╝л░ЛѓЛї л┐Лђлхл┤л╝лхЛѓЛІ ЛЂ л┐лЙл╗л░ л╗ЛЃЛЄЛѕлх ЛЄлхЛђлхли л┐ЛђлИЛЂлхл┤ лИ л▓л║л╗ЛјЛЄлхлйлИлх лйлЙл│, л░ лйлх ЛЄлхЛђлхли лйл░л║л╗лЙлй ЛЂ л║ЛђЛЃл│л╗лЙл╣ ЛЂл┐лИлйлЙл╣. лАЛЃл╝л║лИ л╗ЛЃЛЄЛѕлх Лђл░ЛЂл┐Лђлхл┤лхл╗ЛЈЛѓЛї, л░ лйлх лйлЙЛЂлИЛѓЛї л┐лЙЛЂЛѓлЙЛЈлйлйлЙ лйл░ лЙл┤лйлЙл╣ ЛЂЛѓлЙЛђлЙлйлх. лњ л╝л░ЛѕлИлйлх лИ л▓ л┐лЙлхлил┤лх л▓л░лХлйлЙ л┐лЙл┤л┤лхЛђлХлИл▓л░ЛѓЛї л┐лЙЛЈЛЂлйлИЛєЛЃ л▓л░л╗лИл║лЙл╝ лИл╗лИ ЛЂл▓лхЛђлйЛЃЛѓЛІл╝ л┐лЙл╗лЙЛѓлхлйЛєлхл╝, лхЛЂл╗лИ лИлйл░ЛЄлх л▓ЛІ ┬Фл┐ЛђлЙл▓л░л╗лИл▓л░лхЛѓлхЛЂЛї┬╗. лЪЛђлИ Лђл░л▒лЙЛѓлх л┐лЙ л┤лЙл╝ЛЃ л╗ЛЃЛЄЛѕлх Лђл░лил▒лИл▓л░ЛѓЛї лйл░л│ЛђЛЃлил║ЛЃ лйл░ л║лЙЛђлЙЛѓл║лИлх лЙЛѓЛђлхлил║лИ, лЙЛЂлЙл▒лхлйлйлЙ ЛЃл▒лЙЛђл║ЛЃ ЛЂ лйл░л║л╗лЙлйл░л╝лИ. лГЛѓлИ л╝лхл╗лЙЛЄлИ ЛЃл╝лхлйЛїЛѕл░ЛјЛѓ ЛЂЛЃл╝л╝л░ЛђлйЛЃЛј лйл░л│ЛђЛЃлил║ЛЃ лйл░ л┐лЙлил▓лЙлйлЙЛЄлйлИл║.
лЋЛЂл╗лИ л▓ЛІ ЛЃлХлх ЛЂЛѓл░л╗л║лИл▓л░л╗лИЛЂЛї ЛЂ Лђл░л┤лИл║ЛЃл╗лЙл┐л░ЛѓлИлхл╣, л┐ЛђлЙЛёлИл╗л░л║ЛѓлИл║л░ л▓л║л╗ЛјЛЄл░лхЛѓ лхЛЅЛЉ лИ ЛЃл╝лхлйлИлх л▓лЙл▓Лђлхл╝ЛЈ Лђлхл░л│лИЛђлЙл▓л░ЛѓЛї лйл░ л┐лхЛђл▓ЛІлх ЛЂлИл│лйл░л╗ЛІ. лЏЛЉл│л║л░ЛЈ ЛЂл║лЙл▓л░лйлйлЙЛЂЛѓЛї лИ ЛЃЛЂЛѓл░л╗лЙЛЂЛѓЛї Рђћ л┐лЙл▓лЙл┤ л┤лЙл▒л░л▓лИЛѓЛї л╝ЛЈл│л║лЙлх л┤л▓лИлХлхлйлИлх лИ ЛЂлЙлй, л░ лйлх ┬Фл┤лЙлХлИл╝л░ЛѓЛї┬╗ ЛѓЛђлхлйлИЛђлЙл▓л║ЛЃ. лЋЛЂл╗лИ л┐лЙЛЈл▓л╗ЛЈлхЛѓЛЂЛЈ лЙЛѓл┤л░ЛЄл░ лИ л┐лЙл║л░л╗ЛІл▓л░лйлИЛЈ, л╗ЛЃЛЄЛѕлх л▓Лђлхл╝лхлйлйлЙ ЛЂлйлИлилИЛѓЛї л┐ЛђлЙл▓лЙЛєлИЛђЛЃЛјЛЅлИлх лйл░л│ЛђЛЃлил║лИ лИ лЙЛєлхлйлИЛѓЛї л┤лИлйл░л╝лИл║ЛЃ. лњ лИл┤лхл░л╗лх ЛЃ л▓л░ЛЂ л┤лЙл╗лХлхлй л▒ЛІЛѓЛї л║лЙЛђлЙЛѓл║лИл╣ л┐лхЛђЛЂлЙлйл░л╗ЛїлйЛІл╣ л┐л╗л░лй: ЛЄЛѓлЙ л┤лхл╗л░ЛѓЛї л▓ л┐лхЛђл▓ЛІлх л┤лйлИ, л║л░л║лИлх ЛЃл┐Лђл░лХлйлхлйлИЛЈ л▒лхлилЙл┐л░ЛЂлйЛІ, л║л░л║лИлх л┐лЙлиЛІ л┐лЙл╝лЙл│л░ЛјЛѓ. лЋл│лЙ л╝лЙлХлйлЙ ЛЂлЙЛЂЛѓл░л▓лИЛѓЛї л▓л╝лхЛЂЛѓлх ЛЂ л▓Лђл░ЛЄлЙл╝ лИл╗лИ лИлйЛЂЛѓЛђЛЃл║ЛѓлЙЛђлЙл╝ лЏлцлџ. лГЛѓлЙ ЛЂлйлИлХл░лхЛѓ ЛђлИЛЂл║ л┤л╗лИЛѓлхл╗ЛїлйЛІЛЁ лЙл▒лЙЛЂЛѓЛђлхлйлИл╣ лИ л▓лЙлил▓Лђл░ЛЅл░лхЛѓ л║лЙлйЛѓЛђлЙл╗Лї лйл░л┤ ЛЂлИЛѓЛЃл░ЛєлИлхл╣.
лЪлЙЛЄлхл╝ЛЃ л▓ЛІл▒лИЛђл░ЛјЛѓ лйл░ЛЂ?

лЪлхЛђЛЂлЙлйл░л╗ЛїлйЛІлх л┐Лђлхл┤л╗лЙлХлхлйлИЛЈ л┤л╗ЛЈ л▓л░ЛЂ
лБЛЂл╗ЛЃл│лИ лйл░Лѕлхл╣ л║л╗лИлйлИл║лИ

лАЛѓл░ЛѓЛїЛЈ л┐ЛђлЙл▓лхЛђлхлйл░ л▓Лђл░ЛЄл░л╝лИ лАлхл╝лхл╣лйлЙл╣ л║л╗лИлйлИл║лИ ┬ФлќлИлилйЛї-лъл┐лЙЛђл░┬╗
лљл┤ЛђлхЛЂ л║л╗лИлйлИл║лИ
лАл▒ РђЊ лњЛЂ ЛЂ 9:00 л┤лЙ 19:00
лАл▒ РђЊ лњЛЂ ЛЂ 9:00 л┤лЙ 19:00
- лџлЙл╝л╝лхлйЛѓл░ЛђлИлИ








 л│. лЋл║л░ЛѓлхЛђлИлйл▒ЛЃЛђл│ ЛЃл╗. л«л╗лИЛЃЛЂл░ лцЛЃЛЄлИл║л░, 11
л│. лЋл║л░ЛѓлхЛђлИлйл▒ЛЃЛђл│ ЛЃл╗. л«л╗лИЛЃЛЂл░ лцЛЃЛЄлИл║л░, 11