ąĢčüą╗ąĖ ą▓ą░čü ą▒ąĄčüą┐ąŠą║ąŠčÅčé čüąĄčĆą┤čåąĄą▒ąĖąĄąĮąĖąĄ, ą║ąŠą╗ąĄą▒ą░ąĮąĖčÅ ą┤ą░ą▓ą╗ąĄąĮąĖčÅ, ą│ąŠą╗ąŠą▓ąŠą║čĆčāąČąĄąĮąĖąĄ, ąŠčēčāčēąĄąĮąĖąĄ ąĮąĄčģą▓ą░čéą║ąĖ ą▓ąŠąĘą┤čāčģą░ ąĖą╗ąĖ ą┐čĆąĖčüčéčāą┐čŗ čüąĖą╗čīąĮąŠą╣ čéčĆąĄą▓ąŠą│ąĖ, ą▓ą░ąČąĮąŠ ąĮąĄ ąŠčüčéą░ą▓ą░čéčīčüčÅ čü čŹčéąĖą╝ ą▓ ąŠą┤ąĖąĮąŠčćą║čā.
ą¦č鹊 ąĮą░ąĘčŗą▓ą░čÄčé ąÆąĪąö ąĖ ą┐ąŠč湥ą╝čā ą▓ąŠą║čĆčāą│ č鹥čĆą╝ąĖąĮą░ ą╝ąĮąŠą│ąŠ ą┐čāčéą░ąĮąĖčåčŗ
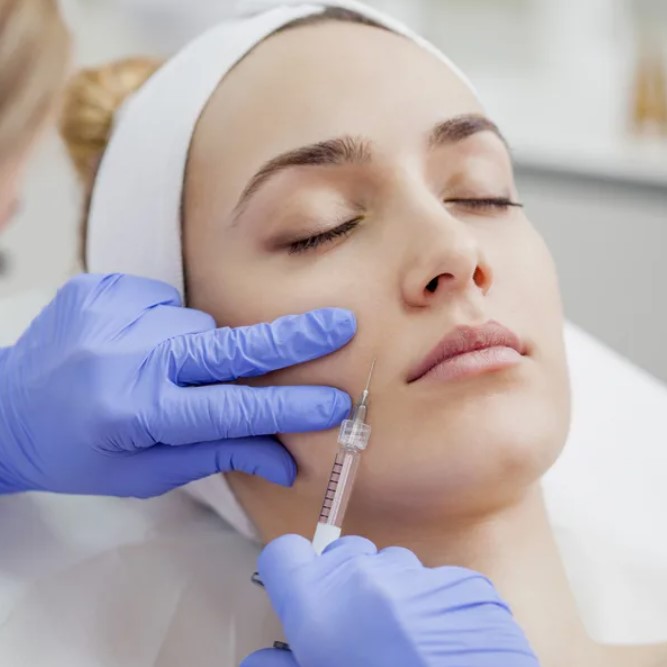
ąÆąĄą│ąĄč鹊-čüąŠčüčāą┤ąĖčüčéą░čÅ ą┤ąĖčüč鹊ąĮąĖčÅ (ąÆąĪąö) ŌĆö ą┐ąŠą┐čāą╗čÅčĆąĮąŠąĄ ą▒čŗč鹊ą▓ąŠąĄ ąĮą░ąĘą▓ą░ąĮąĖąĄ ąĮą░ą▒ąŠčĆą░ ąČą░ą╗ąŠą▒, ą║ąŠč鹊čĆčŗąĄ čüą▓čÅąĘčŗą▓ą░čÄčé čü ąĮą░čĆčāčłąĄąĮąĖąĄą╝ čĆą░ą▒ąŠčéčŗ ą▓ąĄą│ąĄčéą░čéąĖą▓ąĮąŠą╣ ąĮąĄčĆą▓ąĮąŠą╣ čüąĖčüč鹥ą╝čŗ. ą¤ąŠą┤ čŹčéąĖą╝ č鹥čĆą╝ąĖąĮąŠą╝ ąŠą▒čŗčćąĮąŠ ąĖą╝ąĄčÄčé ą▓ ą▓ąĖą┤čā čüąŠčüč鹊čÅąĮąĖąĄ, ą║ąŠą│ą┤ą░ č湥ą╗ąŠą▓ąĄą║čā ą┐ą╗ąŠčģąŠ, ą░ ą┐čĆąĖ ąŠą▒čüą╗ąĄą┤ąŠą▓ą░ąĮąĖąĖ ąĮąĄ ąĮą░čģąŠą┤čÅčé ┬½ą┐ąŠą╗ąŠą╝ą║ąĖ┬╗ ą║ąŠąĮą║čĆąĄčéąĮąŠą│ąŠ ąŠčĆą│ą░ąĮą░. ąÆą░ąČąĮąŠ ą┐ąŠąĮąĖą╝ą░čéčī, čćč鹊 ┬½ąÆąĪąö┬╗ ąĮąĄ čÅą▓ą╗čÅąĄčéčüčÅ ąĄą┤ąĖąĮčŗą╝ ąĘą░ą▒ąŠą╗ąĄą▓ą░ąĮąĖąĄą╝ čü ąŠą┤ąĮąŠą╣ ą┐čĆąĖčćąĖąĮąŠą╣ ąĖ ąŠą┤ąĮąĖą╝ ą╝ąĄčģą░ąĮąĖąĘą╝ąŠą╝. ą¤ąŠčŹč鹊ą╝čā čĆą░ąĘąĮčŗąĄ ą▓čĆą░čćąĖ ą╝ąŠą│čāčé ą▓ą║ą╗ą░ą┤čŗą▓ą░čéčī ą▓ čŹč鹊čé ą┤ąĖą░ą│ąĮąŠąĘ čĆą░ąĘąĮčŗąĄ čüą╝čŗčüą╗čŗ ąĖ ą┐ąŠ-čĆą░ąĘąĮąŠą╝čā ąŠą▒čŖčÅčüąĮčÅčéčī čüąĖą╝ą┐č鹊ą╝čŗ. ąÆ ą╝ąĄąČą┤čāąĮą░čĆąŠą┤ąĮąŠą╣ ą┐čĆą░ą║čéąĖą║ąĄ č鹥čĆą╝ąĖąĮ ┬½ąÆąĪąö┬╗ ąĖčüą┐ąŠą╗čīąĘčāčÄčé čĆąĄą┤ą║ąŠ, ą░ čüąĖą╝ą┐č鹊ą╝čŗ čćą░čēąĄ ąŠą┐ąĖčüčŗą▓ą░čÄčé ą║ą░ą║ ą▓ą░čĆąĖą░ąĮčéčŗ ą▓ąĄą│ąĄčéą░čéąĖą▓ąĮąŠą╣ ą┤ąĖčüčäčāąĮą║čåąĖąĖ ąĖą╗ąĖ čäčāąĮą║čåąĖąŠąĮą░ą╗čīąĮčŗčģ čĆą░čüčüčéčĆąŠą╣čüčéą▓.
ą¦ą░čüč鹊 ą┐ą░čåąĖąĄąĮčéčŗ ą┐čĆąĖčģąŠą┤čÅčé čü ąČą░ą╗ąŠą▒ą░ą╝ąĖ ąĮą░ čüąĄčĆą┤čåąĄ, ą┤ą░ą▓ą╗ąĄąĮąĖąĄ, ą┤čŗčģą░ąĮąĖąĄ ąĖą╗ąĖ ą│ąŠą╗ąŠą▓ąŠą║čĆčāąČąĄąĮąĖąĄ, ąĮąŠ čüčéą░ąĮą┤ą░čĆčéąĮčŗąĄ ą░ąĮą░ą╗ąĖąĘčŗ ąŠą║ą░ąĘčŗą▓ą░čÄčéčüčÅ ą▓ ąĮąŠčĆą╝ąĄ. ąŁč鹊 ąĮąĄ ąŠąĘąĮą░čćą░ąĄčé, čćč鹊 ┬½ą▓ą░ą╝ ą┐ąŠą║ą░ąĘą░ą╗ąŠčüčī┬╗ ąĖą╗ąĖ čćč鹊 čüąĖą╝ą┐č鹊ą╝ąŠą▓ ąĮąĄčé ŌĆö ąŠčēčāčēąĄąĮąĖčÅ ą┤ąĄą╣čüčéą▓ąĖč鹥ą╗čīąĮąŠ ą╝ąŠą│čāčé ą▒čŗčéčī čüąĖą╗čīąĮčŗą╝ąĖ ąĖ ą┐čāą│ą░čÄčēąĖą╝ąĖ. ą¤čĆąŠčüč鹊 ąĖčüč鹊čćąĮąĖą║ čüąĖą╝ą┐č鹊ą╝ąŠą▓ ąĮąĄčĆąĄą┤ą║ąŠ ą╗ąĄąČąĖčé ą▓ čĆąĄą│čāą╗čÅčåąĖąĖ: ą║ą░ą║ ąŠčĆą│ą░ąĮąĖąĘą╝ čāą┐čĆą░ą▓ą╗čÅąĄčé ą┐čāą╗čīčüąŠą╝, č鹊ąĮčāčüąŠą╝ čüąŠčüčāą┤ąŠą▓, ą┤čŗčģą░ąĮąĖąĄą╝, ą┐ąŠč鹊ąŠčéą┤ąĄą╗ąĄąĮąĖąĄą╝ ąĖ čĆąĄą░ą║čåąĖąĄą╣ ąĮą░ čüčéčĆąĄčüčü. ąÆ čéą░ą║ąŠą╣ čüąĖčéčāą░čåąĖąĖ ąĘą░ą┤ą░čćą░ ą▓čĆą░čćą░ ŌĆö ą┐čĆąŠą▓ąĄčĆąĖčéčī, ąĮąĄčé ą╗ąĖ ąŠčĆą│ą░ąĮąĖč湥čüą║ąŠą╣ ą┐čĆąĖčćąĖąĮčŗ, ąĖ č鹊ą╗čīą║ąŠ ą┐ąŠč鹊ą╝ ąŠą▒čüčāąČą┤ą░čéčī ą▓ąĄą│ąĄčéą░čéąĖą▓ąĮčāčÄ ą┤ąĖčüčäčāąĮą║čåąĖčÄ. ąØą░ čŹč鹊ą╝ čŹčéą░ą┐ąĄ ąŠčüąŠą▒ąĄąĮąĮąŠ ą▓ą░ąČąĮčŗ čüą┐ąŠą║ąŠą╣ąĮąŠąĄ ąŠą▒čŖčÅčüąĮąĄąĮąĖąĄ ąĖ ą┐ąŠąĮčÅčéąĮčŗą╣ ą┐ą╗ą░ąĮ ą┤ąĄą╣čüčéą▓ąĖą╣. ą¦ąĄą╝ ą▒ąŠą╗čīčłąĄ čÅčüąĮąŠčüčéąĖ, č鹥ą╝ ą╝ąĄąĮčīčłąĄ čéčĆąĄą▓ąŠą│ąĖ ąĖ č鹥ą╝ ą╗ąĄą│č湥 ą║ąŠąĮčéčĆąŠą╗ąĖčĆąŠą▓ą░čéčī čüąŠčüč鹊čÅąĮąĖąĄ.
ąÆąĪąö ą▓čüčéčĆąĄčćą░ąĄčéčüčÅ čā ą╗čÄą┤ąĄą╣ ą╗čÄą▒ąŠą│ąŠ ą▓ąŠąĘčĆą░čüčéą░, ąĮąŠ čćą░čēąĄ ąŠą▒čüčāąČą┤ą░ąĄčéčüčÅ čā ą╝ąŠą╗ąŠą┤čŗčģ ąĖ ą╗čÄą┤ąĄą╣ ą▓ ą┐ąĄčĆąĖąŠą┤ čģčĆąŠąĮąĖč湥čüą║ąŠą│ąŠ čüčéčĆąĄčüčüą░. ąśąĮąŠą│ą┤ą░ čüąĖą╝ą┐č鹊ą╝čŗ čāčüąĖą╗ąĖą▓ą░čÄčéčüčÅ ąĮą░ č乊ąĮąĄ ąĮąĄą┤ąŠčüčŗą┐ą░, ą┐ąĄčĆąĄčāč鹊ą╝ą╗ąĄąĮąĖčÅ, čéčĆąĄą▓ąŠąČąĮąŠčüčéąĖ, ą│ąŠčĆą╝ąŠąĮą░ą╗čīąĮčŗčģ ąĖąĘą╝ąĄąĮąĄąĮąĖą╣, ą┐ąŠčüą╗ąĄ ąĖąĮč乥ą║čåąĖą╣ ąĖą╗ąĖ ą┐čĆąĖ ąŠą▒ąŠčüčéčĆąĄąĮąĖąĖ čģčĆąŠąĮąĖč湥čüą║ąĖčģ ąĘą░ą▒ąŠą╗ąĄą▓ą░ąĮąĖą╣. ąØąĄčĆąĄą┤ą║ąŠ č湥ą╗ąŠą▓ąĄą║ ąĘą░ą╝ąĄčćą░ąĄčé čüą▓čÅąĘčī čü ą║ąŠč乥ąĖąĮąŠą╝, ą░ą╗ą║ąŠą│ąŠą╗ąĄą╝, ą║čāčĆąĄąĮąĖąĄą╝, čĆąĄąĘą║ąĖą╝ąĖ čüą╝ąĄąĮą░ą╝ąĖ ą┐ąŠą│ąŠą┤čŗ ąĖą╗ąĖ ą┤ą╗ąĖč鹥ą╗čīąĮčŗą╝ čüąĖą┤ąĄąĮąĖąĄą╝ ą▒ąĄąĘ ą┤ą▓ąĖąČąĄąĮąĖčÅ. ąŻ čćą░čüčéąĖ ą┐ą░čåąĖąĄąĮč鹊ą▓ ą┤ąĄą╣čüčéą▓ąĖč鹥ą╗čīąĮąŠ ąĄčüčéčī čüąĄą╝ąĄą╣ąĮą░čÅ ą┐čĆąĄą┤čĆą░čüą┐ąŠą╗ąŠąČąĄąĮąĮąŠčüčéčī ą║ ą┐ąŠą▓čŗčłąĄąĮąĮąŠą╣ ┬½čĆąĄą░ą║čéąĖą▓ąĮąŠčüčéąĖ┬╗ ąĮąĄčĆą▓ąĮąŠą╣ čüąĖčüč鹥ą╝čŗ, ąĮąŠ čŹč鹊 ąĮąĄ ąĄą┤ąĖąĮčüčéą▓ąĄąĮąĮčŗą╣ čäą░ą║č鹊čĆ. ąōąŠą▓ąŠčĆąĖčéčī ąŠ ą┐čĆąĖčćąĖąĮąĄ ąŠą▒čŗčćąĮąŠ ą║ąŠčĆčĆąĄą║čéąĮąĄąĄ ą┐ąŠčüą╗ąĄ ąŠą▒čüą╗ąĄą┤ąŠą▓ą░ąĮąĖčÅ ąĖ ą░ąĮą░ą╗ąĖąĘą░ ąŠą▒čĆą░ąĘą░ ąČąĖąĘąĮąĖ.
ąöą╗čÅ ą┐ą░čåąĖąĄąĮčéą░ ą│ą╗ą░ą▓ąĮąŠąĄ ŌĆö ąĮąĄ ą┐čŗčéą░čéčīčüčÅ ą┐ąŠčüčéą░ą▓ąĖčéčī čüąĄą▒ąĄ ą┤ąĖą░ą│ąĮąŠąĘ ą┐ąŠ ąĖąĮč鹥čĆąĮąĄčéčā, ą░ čĆą░ąĘąŠą▒čĆą░čéčīčüčÅ ą▓ ą╝ąĄčģą░ąĮąĖąĘą╝ąĄ ąĖą╝ąĄąĮąĮąŠ čüą▓ąŠąĖčģ čüąĖą╝ą┐č鹊ą╝ąŠą▓. ą×ą┤ąĮąĖ ąĖ č鹥 ąČąĄ ąŠčēčāčēąĄąĮąĖčÅ ą╝ąŠą│čāčé ąĖą╝ąĄčéčī čĆą░ąĘąĮčŗąĄ ąĖčüč鹊čćąĮąĖą║ąĖ: ąŠčé ą┤ąĄčäąĖčåąĖčéą░ ąČąĄą╗ąĄąĘą░ ąĖ ą┐čĆąŠą▒ą╗ąĄą╝ čüąŠ čēąĖč鹊ą▓ąĖą┤ąĮąŠą╣ ąČąĄą╗ąĄąĘąŠą╣ ą┤ąŠ čéčĆąĄą▓ąŠąČąĮąŠą│ąŠ čĆą░čüčüčéčĆąŠą╣čüčéą▓ą░ ąĖą╗ąĖ ąĖčüčéąĖąĮąĮčŗčģ ąĮą░čĆčāčłąĄąĮąĖą╣ ą░ą▓č鹊ąĮąŠą╝ąĮąŠą╣ čĆąĄą│čāą╗čÅčåąĖąĖ. ą¤ąŠčŹč鹊ą╝čā ą│čĆą░ą╝ąŠčéąĮą░čÅ čüčéčĆą░č鹥ą│ąĖčÅ ąĮą░čćąĖąĮą░ąĄčéčüčÅ ąĮąĄ čü ┬½čéą░ą▒ą╗ąĄčéą║ąĖ ąŠčé ąÆąĪąö┬╗, ą░ čü ą┤ąĖą░ą│ąĮąŠčüčéąĖą║ąĖ ąĖ ą┐ąŠčüčéčĆąŠąĄąĮąĖčÅ ąĖąĮą┤ąĖą▓ąĖą┤čāą░ą╗čīąĮąŠą│ąŠ ą┐ą╗ą░ąĮą░. ąÆ ą║ą╗ąĖąĮąĖč湥čüą║ąŠą╣ ą┐čĆą░ą║čéąĖą║ąĄ ą▓ą░ąČąĮąŠ ąŠčéą┤ąĄą╗ąĖčéčī čäčāąĮą║čåąĖąŠąĮą░ą╗čīąĮčŗąĄ ąĮą░čĆčāčłąĄąĮąĖčÅ ąŠčé čüąŠčüč鹊čÅąĮąĖą╣, čéčĆąĄą▒čāčÄčēąĖčģ čüčĆąŠčćąĮąŠą│ąŠ ą╗ąĄč湥ąĮąĖčÅ. ąś č鹊ą╗čīą║ąŠ ąĘą░č鹥ą╝ ą┐ąĄčĆąĄčģąŠą┤ąĖčéčī ą║ ą║ąŠčĆčĆąĄą║čåąĖąĖ čĆąĄąČąĖą╝ą░, č鹥čĆą░ą┐ąĖąĖ čéčĆąĄą▓ąŠą│ąĖ ąĖ ą┐ąŠą┤ą┤ąĄčƹȹ║ąĄ ąĮąĄčĆą▓ąĮąŠą╣ čüąĖčüč鹥ą╝čŗ.
ąÜą░ą║ čĆą░ą▒ąŠčéą░ąĄčé ą▓ąĄą│ąĄčéą░čéąĖą▓ąĮą░čÅ ąĮąĄčĆą▓ąĮą░čÅ čüąĖčüč鹥ą╝ą░
ąÆąĄą│ąĄčéą░čéąĖą▓ąĮą░čÅ ąĮąĄčĆą▓ąĮą░čÅ čüąĖčüč鹥ą╝ą░ (ąÆąØąĪ) čāą┐čĆą░ą▓ą╗čÅąĄčé ą┐čĆąŠčåąĄčüčüą░ą╝ąĖ, ą║ąŠč鹊čĆčŗąĄ ą┐čĆąŠąĖčüčģąŠą┤čÅčé ┬½ąĮą░ ą░ą▓č鹊ą╝ą░č鹥┬╗. ą×ąĮą░ čĆąĄą│čāą╗ąĖčĆčāąĄčé čćą░čüč鹊čéčā čüąĄčĆą┤ąĄčćąĮčŗčģ čüąŠą║čĆą░čēąĄąĮąĖą╣, č鹊ąĮčāčü čüąŠčüčāą┤ąŠą▓, ą┐ąŠč鹊ąŠčéą┤ąĄą╗ąĄąĮąĖąĄ, čĆą░ą▒ąŠčéčā ąČąĄą╗čāą┤ąŠčćąĮąŠ-ą║ąĖčłąĄčćąĮąŠą│ąŠ čéčĆą░ą║čéą░, č鹥čĆą╝ąŠčĆąĄą│čāą╗čÅčåąĖčÄ ąĖ ą╝ąĮąŠą│ąĖąĄ ą┤čĆčāą│ąĖąĄ čäčāąĮą║čåąĖąĖ. ąÆąØąĪ ą┐ąŠą╝ąŠą│ą░ąĄčé ąŠčĆą│ą░ąĮąĖąĘą╝čā ą░ą┤ą░ą┐čéąĖčĆąŠą▓ą░čéčīčüčÅ ą║ ąĮą░ą│čĆčāąĘą║ąĄ, čüčéčĆąĄčüčüčā, ąĖąĘą╝ąĄąĮąĄąĮąĖčÅą╝ č鹥ą╝ą┐ąĄčĆą░čéčāčĆčŗ, ą┐ąŠą╗ąŠąČąĄąĮąĖčÄ č鹥ą╗ą░ ąĖ čĆąĄąČąĖą╝čā ą┤ąĮčÅ. ąŻčüą╗ąŠą▓ąĮąŠ ą▓čŗą┤ąĄą╗čÅčÄčé čüąĖą╝ą┐ą░čéąĖč湥čüą║čāčÄ čćą░čüčéčī (ą╝ąŠą▒ąĖą╗ąĖąĘą░čåąĖčÅ) ąĖ ą┐ą░čĆą░čüąĖą╝ą┐ą░čéąĖč湥čüą║čāčÄ (ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖąĄ), ą║ąŠč鹊čĆčŗąĄ ą┤ąŠą╗ąČąĮčŗ ą▒čŗčéčī ą▓ ą▒ą░ą╗ą░ąĮčüąĄ. ąÜąŠą│ą┤ą░ ą▒ą░ą╗ą░ąĮčü ąĮą░čĆčāčłą░ąĄčéčüčÅ, ą┐ąŠčÅą▓ą╗čÅčÄčéčüčÅ ąŠčēčāčēąĄąĮąĖčÅ, ą┐ąŠčģąŠąČąĖąĄ ąĮą░ čüąĖą╝ą┐č鹊ą╝čŗ ą▒ąŠą╗ąĄąĘąĮąĖ ąŠčĆą│ą░ąĮąŠą▓, čģąŠčéčÅ čüą░ą╝ąĖ ąŠčĆą│ą░ąĮčŗ ą╝ąŠą│čāčé ą▒čŗčéčī ąĘą┤ąŠčĆąŠą▓čŗ.
ąĪąĖą╝ą┐ą░čéąĖč湥čüą║ą░čÅ čüąĖčüč鹥ą╝ą░ ą░ą║čéąĖą▓ąĖčĆčāąĄčéčüčÅ ą┐čĆąĖ čāą│čĆąŠąĘąĄ, čéčĆąĄą▓ąŠą│ąĄ, ą▒ąŠą╗ąĖ, ąĮąĄą┤ąŠčüčŗą┐ąĄ ąĖ ą┐ąĄčĆąĄčāč鹊ą╝ą╗ąĄąĮąĖąĖ. ąÆ čŹč鹊čé ą╝ąŠą╝ąĄąĮčé čāčüą║ąŠčĆčÅąĄčéčüčÅ ą┐čāą╗čīčü, ą┐ąŠą▓čŗčłą░ąĄčéčüčÅ ą┐ąŠč鹊ąŠčéą┤ąĄą╗ąĄąĮąĖąĄ, ą╝ąŠąČąĄčé ą╝ąĄąĮčÅčéčīčüčÅ ą┤ą░ą▓ą╗ąĄąĮąĖąĄ, ą┤čŗčģą░ąĮąĖąĄ čüčéą░ąĮąŠą▓ąĖčéčüčÅ ą▒ąŠą╗ąĄąĄ čćą░čüčéčŗą╝. ą¤ą░čĆą░čüąĖą╝ą┐ą░čéąĖč湥čüą║ą░čÅ čüąĖčüč鹥ą╝ą░, ąĮą░ąŠą▒ąŠčĆąŠčé, ą┐ąŠą╝ąŠą│ą░ąĄčé čĆą░čüčüą╗ą░ą▒ąĖčéčīčüčÅ, čāą╗čāčćčłą░ąĄčé ą┐ąĖčēąĄą▓ą░čĆąĄąĮąĖąĄ ąĖ čüą┐ąŠčüąŠą▒čüčéą▓čāąĄčé ąĮąŠčĆą╝ą░ą╗čīąĮąŠą╝čā čüąĮčā. ąĢčüą╗ąĖ ąŠčĆą│ą░ąĮąĖąĘą╝ ą┐ąŠčüč鹊čÅąĮąĮąŠ ąČąĖą▓ąĄčé ┬½ąĮą░ ą┐ąŠą▓čŗčłąĄąĮąĮąŠą╣ ą│ąŠč鹊ą▓ąĮąŠčüčéąĖ┬╗, ą▓ąŠčüčüčéą░ąĮąŠą▓ąĖč鹥ą╗čīąĮą░čÅ čćą░čüčéčī ąĮąĄ čāčüą┐ąĄą▓ą░ąĄčé ą▓ą║ą╗čÄčćą░čéčīčüčÅ. ąóąŠą│ą┤ą░ ą┤ą░ąČąĄ ąĮąĄą▒ąŠą╗čīčłąĖąĄ ą┐ąŠą▓ąŠą┤čŗ ą╝ąŠą│čāčé ą┐čĆąŠą▓ąŠčåąĖčĆąŠą▓ą░čéčī ą▓čŗčĆą░ąČąĄąĮąĮčŗąĄ čĆąĄą░ą║čåąĖąĖ: čüąĄčĆą┤čåąĄą▒ąĖąĄąĮąĖąĄ, ą┤čĆąŠąČčī, čćčāą▓čüčéą▓ąŠ ąĮąĄčģą▓ą░čéą║ąĖ ą▓ąŠąĘą┤čāčģą░. ąŁč鹊 ą▓ąŠčüą┐čĆąĖąĮąĖą╝ą░ąĄčéčüčÅ ą║ą░ą║ ąŠą┐ą░čüąĮąŠčüčéčī, ąĖ čéčĆąĄą▓ąŠą│ą░ ą┤ąŠą┐ąŠą╗ąĮąĖč鹥ą╗čīąĮąŠ čāčüąĖą╗ąĖą▓ą░ąĄčé čüąĖą╝ą┐č鹊ą╝čŗ.
ąÆą░ąČąĮąŠ ą┐ąŠą╝ąĮąĖčéčī, čćč鹊 ąÆąØąĪ č鹥čüąĮąŠ čüą▓čÅąĘą░ąĮą░ čü 菹╝ąŠčåąĖčÅą╝ąĖ ąĖ ą│ąŠčĆą╝ąŠąĮą░ą╗čīąĮąŠą╣ čüąĖčüč鹥ą╝ąŠą╣. ą¤ąŠčŹč鹊ą╝čā čüčéčĆąĄčüčüąŠą▓čŗąĄ čüąŠą▒čŗčéąĖčÅ, ąĮą░ą┐čĆčÅąČąĄąĮąĮą░čÅ čĆą░ą▒ąŠčéą░, ą║ąŠąĮčäą╗ąĖą║čéčŗ, ą┐ąŠą▓čŗčłąĄąĮąĮą░čÅ ąŠčéą▓ąĄčéčüčéą▓ąĄąĮąĮąŠčüčéčī ąĖą╗ąĖ ą┤ą╗ąĖč鹥ą╗čīąĮą░čÅ ąĮąĄąŠą┐čĆąĄą┤ąĄą╗ąĄąĮąĮąŠčüčéčī ą╝ąŠą│čāčé ą▒čāą║ą▓ą░ą╗čīąĮąŠ ┬½ąĘą░ą┐čāčüą║ą░čéčī┬╗ č鹥ą╗ąĄčüąĮčŗąĄ čĆąĄą░ą║čåąĖąĖ. ąóąŠ ąČąĄ ą┐čĆąŠąĖčüčģąŠą┤ąĖčé ą┐čĆąĖ ą│ąŠčĆą╝ąŠąĮą░ą╗čīąĮčŗčģ ą║ąŠą╗ąĄą▒ą░ąĮąĖčÅčģ, ąĮą░ą┐čĆąĖą╝ąĄčĆ, ą▓ ą┐ąŠą┤čĆąŠčüčéą║ąŠą▓ąŠą╝ ą▓ąŠąĘčĆą░čüč鹥, ą┐ąŠčüą╗ąĄ čĆąŠą┤ąŠą▓ ąĖą╗ąĖ ą┐čĆąĖ ąĘą░ą▒ąŠą╗ąĄą▓ą░ąĮąĖčÅčģ čēąĖč鹊ą▓ąĖą┤ąĮąŠą╣ ąČąĄą╗ąĄąĘčŗ. ąśąĮąŠą│ą┤ą░ č鹊ą╗čćą║ąŠą╝ čüčéą░ąĮąŠą▓ąĖčéčüčÅ ą┐ąĄčĆąĄąĮąĄčüąĄąĮąĮą░čÅ ąĖąĮč乥ą║čåąĖčÅ, ąŠčüąŠą▒ąĄąĮąĮąŠ ąĄčüą╗ąĖ ą┐ąŠčüą╗ąĄ ąĮąĄąĄ ąŠčüčéą░čÄčéčüčÅ čüą╗ą░ą▒ąŠčüčéčī ąĖ ą┐ąŠą▓čŗčłąĄąĮąĮą░čÅ čāč鹊ą╝ą╗čÅąĄą╝ąŠčüčéčī. ąæčŗą▓ą░ąĄčé ąĖ ąŠą▒čĆą░čéąĮą░čÅ čüąĖčéčāą░čåąĖčÅ: čäąĖąĘąĖč湥čüą║ąĖą╣ ą┤ąĖčüą║ąŠą╝č乊čĆčé ą▓čŗąĘčŗą▓ą░ąĄčé čéčĆąĄą▓ąŠą│čā, ąĖ č乊čĆą╝ąĖčĆčāąĄčéčüčÅ ąĘą░ą╝ą║ąĮčāčéčŗą╣ ą║čĆčāą│. ąĀą░ąĘąŠčĆą▓ą░čéčī ąĄą│ąŠ ą╝ąŠąČąĮąŠ, ąĄčüą╗ąĖ ąŠą▒čŖčÅčüąĮąĖčéčī ą╝ąĄčģą░ąĮąĖąĘą╝ ąĖ ą┐ąŠą┤ąŠą▒čĆą░čéčī ą┐čĆą░ą▓ąĖą╗čīąĮčāčÄ ą┐ąŠą┤ą┤ąĄčƹȹ║čā.
ą¦ąĄą╗ąŠą▓ąĄą║ čćą░čüč鹊 ąĮą░čćąĖąĮą░ąĄčé ą▓ąĮąĖą╝ą░č鹥ą╗čīąĮąĄąĄ ą┐čĆąĖčüą╗čāčłąĖą▓ą░čéčīčüčÅ ą║ č鹥ą╗čā ąĖ ┬½čüą║ą░ąĮąĖčĆąŠą▓ą░čéčī┬╗ ą┐čāą╗čīčü, ą┤čŗčģą░ąĮąĖąĄ, ą┤ą░ą▓ą╗ąĄąĮąĖąĄ. ąŁč鹊 ąĄčüč鹥čüčéą▓ąĄąĮąĮąŠ, ą║ąŠą│ą┤ą░ čüąĖą╝ą┐č鹊ą╝čŗ ą┐čāą│ą░čÄčé, ąĮąŠ ą┐ąŠčüč鹊čÅąĮąĮčŗą╣ ą║ąŠąĮčéčĆąŠą╗čī ą╝ąŠąČąĄčé čāčüąĖą╗ąĖą▓ą░čéčī čéčĆąĄą▓ąŠą│čā ąĖ ą┐ąŠą▓čŗčłą░čéčī čćčāą▓čüčéą▓ąĖč鹥ą╗čīąĮąŠčüčéčī ą║ ąŠčēčāčēąĄąĮąĖčÅą╝. ąÆ ąĖč鹊ą│ąĄ čĆąĄą░ą║čåąĖąĖ ąÆąØąĪ čüčéą░ąĮąŠą▓čÅčéčüčÅ ą▒ąŠą╗ąĄąĄ čćą░čüčéčŗą╝ąĖ ąĖ čÅčĆą║ąĖą╝ąĖ, čģąŠčéčÅ ąŠą┐ą░čüąĮąŠčüčéąĖ ąĮąĄčé. ąÆ čéą░ą║ąĖčģ čüą╗čāčćą░čÅčģ ąŠčüąŠą▒ąĄąĮąĮąŠ čŹčäč乥ą║čéąĖą▓ąĮčŗ ąĮą░ą▓čŗą║ąĖ čüą░ą╝ąŠčĆąĄą│čāą╗čÅčåąĖąĖ ąĖ ą┐ąŠčüč鹥ą┐ąĄąĮąĮąŠąĄ ą▓ąŠąĘą▓čĆą░čēąĄąĮąĖąĄ ą║ ąĮąŠčĆą╝ą░ą╗čīąĮčŗą╝ ąĮą░ą│čĆčāąĘą║ą░ą╝. ą¤čĆąĖ ą┐čĆą░ą▓ąĖą╗čīąĮąŠą╝ ą┐ąŠą┤čģąŠą┤ąĄ čüąĖą╝ą┐č鹊ą╝čŗ ąŠą▒čŗčćąĮąŠ čüčéą░ąĮąŠą▓čÅčéčüčÅ čĆąĄąČąĄ ąĖ čüą╗ą░ą▒ąĄąĄ, ą░ ą║ą░č湥čüčéą▓ąŠ ąČąĖąĘąĮąĖ ąĘą░ą╝ąĄčéąĮąŠ čāą╗čāčćčłą░ąĄčéčüčÅ.
ą¤ąŠč湥ą╝čā ą▓ąŠąĘąĮąĖą║ą░čÄčé čüąĖą╝ą┐č鹊ą╝čŗ ą▒ąĄąĘ ┬½ą┐ąŠą╗ąŠą╝ą║ąĖ┬╗ ąŠčĆą│ą░ąĮą░
ą¤čĆąĖ čäčāąĮą║čåąĖąŠąĮą░ą╗čīąĮčŗčģ ąĮą░čĆčāčłąĄąĮąĖčÅčģ čüčéčĆą░ą┤ą░ąĄčé ąĮąĄ čüčéčĆčāą║čéčāčĆą░ ąŠčĆą│ą░ąĮą░, ą░ ąĄą│ąŠ ąĮą░čüčéčĆąŠą╣ą║ą░ ąĖ čĆąĄą░ą║čéąĖą▓ąĮąŠčüčéčī. ąĪąĄčĆą┤čåąĄ ą╝ąŠąČąĄčé ą▒čŗčéčī ą░ąĮą░č鹊ą╝ąĖč湥čüą║ąĖ ąĘą┤ąŠčĆąŠą▓čŗą╝, ąĮąŠ čĆąĄą░ą│ąĖčĆąŠą▓ą░čéčī čāčćą░čēąĄąĮąĖąĄą╝ ą┐čāą╗čīčüą░ ąĮą░ čüčéčĆąĄčüčü ąĖą╗ąĖ čĆąĄąĘą║ąŠąĄ ą▓čüčéą░ą▓ą░ąĮąĖąĄ. ąĪąŠčüčāą┤čŗ ą╝ąŠą│čāčé ą▒čŗčéčī ą▒ąĄąĘ ą░č鹥čĆąŠčüą║ą╗ąĄčĆąŠąĘą░, ąĮąŠ ą▒čŗčüčéčĆąŠ ą╝ąĄąĮčÅčéčī č鹊ąĮčāčü, ą▓čŗąĘčŗą▓ą░čÅ ą│ąŠą╗ąŠą▓ąŠą║čĆčāąČąĄąĮąĖąĄ ąĖą╗ąĖ ą┐čĆąĖą╗ąĖą▓čŗ ąČą░čĆą░. ąöčŗčģą░ąĮąĖąĄ ą╝ąŠąČąĄčé ą▒čŗčéčī ą▒ąĄąĘ ą┐ą░č鹊ą╗ąŠą│ąĖąĖ ą╗ąĄą│ą║ąĖčģ, ąĮąŠ čüčéą░ąĮąŠą▓ąĖčéčīčüčÅ ą┐ąŠą▓ąĄčĆčģąĮąŠčüčéąĮčŗą╝ ąĮą░ č乊ąĮąĄ čéčĆąĄą▓ąŠą│ąĖ. ą¢ąĄą╗čāą┤ąŠą║ ąĖ ą║ąĖčłąĄčćąĮąĖą║ ą╝ąŠą│čāčé ą▒čŗčéčī ą▒ąĄąĘ čÅąĘą▓ ąĖ ą▓ąŠčüą┐ą░ą╗ąĄąĮąĖą╣, ąĮąŠ čĆąĄą░ą│ąĖčĆąŠą▓ą░čéčī čüą┐ą░ąĘą╝ą░ą╝ąĖ ąĮą░ ąĮą░ą┐čĆčÅąČąĄąĮąĖąĄ. ąÆ čĆąĄąĘčāą╗čīčéą░č鹥 č湥ą╗ąŠą▓ąĄą║ ąĖčüą┐čŗčéčŗą▓ą░ąĄčé čĆąĄą░ą╗čīąĮčŗąĄ čüąĖą╝ą┐č鹊ą╝čŗ ą┐čĆąĖ ą╝ąĖąĮąĖą╝ą░ą╗čīąĮčŗčģ ąĖąĘą╝ąĄąĮąĄąĮąĖčÅčģ ą▓ąĮąĄčłąĮąĖčģ čāčüą╗ąŠą▓ąĖą╣.
ą¦ą░čüč鹊 čüąĖą╝ą┐č鹊ą╝čŗ čāčüąĖą╗ąĖą▓ą░čÄčéčüčÅ, ą║ąŠą│ą┤ą░ ąŠčĆą│ą░ąĮąĖąĘą╝ ąĖčüč鹊čēąĄąĮ: ą╝ą░ą╗ąŠ čüąĮą░, ąĮąĄčĆąĄą│čāą╗čÅčĆąĮąŠąĄ ą┐ąĖčéą░ąĮąĖąĄ, ąĮąĄą┤ąŠčüčéą░č鹊ą║ ą┤ą▓ąĖąČąĄąĮąĖčÅ, ą┐ąĄčĆąĄąĖąĘą▒čŗč鹊ą║ ą║ąŠč乥ąĖąĮą░. ąØą░ č乊ąĮąĄ čéą░ą║ąŠą│ąŠ čĆąĄąČąĖą╝ą░ ąĮąĄčĆą▓ąĮą░čÅ čüąĖčüč鹥ą╝ą░ čüčéą░ąĮąŠą▓ąĖčéčüčÅ ┬½čĆą░ąĘą┤čĆą░ąČąĖą╝ąŠą╣┬╗, ąĖ ą┐ąŠčĆąŠą│ čĆąĄą░ą║čåąĖąĖ čüąĮąĖąČą░ąĄčéčüčÅ. ąöąŠą┐ąŠą╗ąĮąĖč鹥ą╗čīąĮąŠ ą▓ą╗ąĖčÅčÄčé ą┤ąĄčäąĖčåąĖčéčŗ ą▓ąĖčéą░ą╝ąĖąĮąŠą▓ ąĖ ą╝ąĖąĮąĄčĆą░ą╗ąŠą▓, ą░ąĮąĄą╝ąĖčÅ, ąĮą░čĆčāčłąĄąĮąĖčÅ čäčāąĮą║čåąĖąĖ čēąĖč鹊ą▓ąĖą┤ąĮąŠą╣ ąČąĄą╗ąĄąĘčŗ, čģčĆąŠąĮąĖč湥čüą║ą░čÅ ą▒ąŠą╗čī. ąŻ ąĮąĄą║ąŠč鹊čĆčŗčģ ą╗čÄą┤ąĄą╣ ąĄčüčéčī čüą║ą╗ąŠąĮąĮąŠčüčéčī ą║ ą┐ąŠą▓čŗčłąĄąĮąĮąŠą╣ čéčĆąĄą▓ąŠąČąĮąŠčüčéąĖ, ąĖ č鹥ą╗ąĄčüąĮčŗąĄ ąŠčēčāčēąĄąĮąĖčÅ ąĖąĮč鹥čĆą┐čĆąĄčéąĖčĆčāčÄčéčüčÅ ą║ą░ą║ ą┐čĆąĖąĘąĮą░ą║ ąŠą┐ą░čüąĮąŠą╣ ą▒ąŠą╗ąĄąĘąĮąĖ. ąóąŠą│ą┤ą░ čéčĆąĄą▓ąŠą│ą░ čüčéą░ąĮąŠą▓ąĖčéčüčÅ č鹊ą┐ą╗ąĖą▓ąŠą╝ ą┤ą╗čÅ čüąĖą╝ą┐č鹊ą╝ąŠą▓, čāčüąĖą╗ąĖą▓ą░čÅ čüą┐ą░ąĘą╝ ą╝čŗčłčå, ą┤čŗčģą░č鹥ą╗čīąĮčŗąĄ ąĮą░čĆčāčłąĄąĮąĖčÅ ąĖ čüąĄčĆą┤čåąĄą▒ąĖąĄąĮąĖąĄ. ąśą╝ąĄąĮąĮąŠ ą┐ąŠčŹč鹊ą╝čā ą│čĆą░ą╝ąŠčéąĮą░čÅ ą┤ąĖą░ą│ąĮąŠčüčéąĖą║ą░ ą┐ąŠčćčéąĖ ą▓čüąĄą│ą┤ą░ ą▓ą║ą╗čÄčćą░ąĄčé ąŠčåąĄąĮą║čā ąĮąĄ č鹊ą╗čīą║ąŠ ąŠčĆą│ą░ąĮąŠą▓, ąĮąŠ ąĖ ąŠą▒čēąĄą│ąŠ čüąŠčüč鹊čÅąĮąĖčÅ ąĖ čāčĆąŠą▓ąĮčÅ čüčéčĆąĄčüčüą░.
ą¦ą░čüčéčŗąĄ čäą░ą║č鹊čĆčŗ, ą║ąŠč鹊čĆčŗąĄ ą╝ąŠą│čāčé čāčüąĖą╗ąĖą▓ą░čéčī ą▓ąĄą│ąĄčéą░čéąĖą▓ąĮčŗąĄ čĆąĄą░ą║čåąĖąĖ, ą▓ą║ą╗čÄčćą░čÄčé:
ŌĆó čģčĆąŠąĮąĖč湥čüą║ąĖą╣ čüčéčĆąĄčüčü ąĖ 菹╝ąŠčåąĖąŠąĮą░ą╗čīąĮąŠąĄ ą┐ąĄčĆąĄąĮą░ą┐čĆčÅąČąĄąĮąĖąĄ
ŌĆó ąĮąĄą┤ąŠčüčŗą┐ ąĖ ąĮąĄčĆąĄą│čāą╗čÅčĆąĮčŗą╣ čĆąĄąČąĖą╝ ą┤ąĮčÅ
ŌĆó ąĖąĘą▒čŗč鹊ą║ ą║ąŠč乥ąĖąĮą░, ąĮąĖą║ąŠčéąĖąĮ, ą░ą╗ą║ąŠą│ąŠą╗čī
ŌĆó ąĮąĖąĘą║ą░čÅ čäąĖąĘąĖč湥čüą║ą░čÅ ą░ą║čéąĖą▓ąĮąŠčüčéčī ąĖ ą┤ą╗ąĖč鹥ą╗čīąĮąŠąĄ čüąĖą┤ąĄąĮąĖąĄ
ŌĆó ą│ąŠčĆą╝ąŠąĮą░ą╗čīąĮčŗąĄ ą║ąŠą╗ąĄą▒ą░ąĮąĖčÅ ąĖ 菹Įą┤ąŠą║čĆąĖąĮąĮčŗąĄ ąĮą░čĆčāčłąĄąĮąĖčÅ
ŌĆó ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖąĄ ą┐ąŠčüą╗ąĄ ąĖąĮč乥ą║čåąĖą╣ ąĖ ą┐ąĄčĆąĄčāč鹊ą╝ą╗ąĄąĮąĖčÅ
ąÆą░ąČąĮąŠ, čćč鹊 ąĮą░ą╗ąĖčćąĖąĄ čéą░ą║ąĖčģ čäą░ą║č鹊čĆąŠą▓ ąĮąĄ ┬½ą┤ąŠą║ą░ąĘčŗą▓ą░ąĄčé┬╗ ąÆąĪąö, ąĮąŠ ą┐ąŠą╝ąŠą│ą░ąĄčé ą┐ąŠąĮčÅčéčī, ą┐ąŠč湥ą╝čā čüąĖą╝ą┐č鹊ą╝čŗ čüčéą░ą╗ąĖ čÅčĆč湥. ąÆčĆą░čć ąŠą▒čŗčćąĮąŠ ąŠčåąĄąĮąĖą▓ą░ąĄčé ą║ąŠąĮč鹥ą║čüčé: ą║ąŠą│ą┤ą░ ąĮą░čćą░ą╗ąŠčüčī čāčģčāą┤čłąĄąĮąĖąĄ, čćč鹊 ąĄą╝čā ą┐čĆąĄą┤čłąĄčüčéą▓ąŠą▓ą░ą╗ąŠ, čćč鹊 ąŠą▒ą╗ąĄą│čćą░ąĄčé čüąŠčüč鹊čÅąĮąĖąĄ, ą░ čćč鹊 čāčüąĖą╗ąĖą▓ą░ąĄčé. ą¤ąŠą╗ąĄąĘąĮąŠ čäąĖą║čüąĖčĆąŠą▓ą░čéčī ąĮą░ą▒ą╗čÄą┤ąĄąĮąĖčÅ: ą▓čĆąĄą╝čÅ čüčāč鹊ą║, čüą▓čÅąĘčī čü ąĄą┤ąŠą╣, ąĮą░ą│čĆčāąĘą║ąŠą╣, čüčéčĆąĄčüčüąŠą╝, ą┐ąŠąĘąŠą╣ č鹥ą╗ą░. ąŁč鹊 čāą┐čĆąŠčēą░ąĄčé ą┐ąŠą┤ą▒ąŠčĆ č鹥čĆą░ą┐ąĖąĖ ąĖ ą┐ąŠą╝ąŠą│ą░ąĄčé ą┐ą░čåąĖąĄąĮčéčā ą▓ąĄčĆąĮčāčéčī ąŠčēčāčēąĄąĮąĖąĄ ą║ąŠąĮčéčĆąŠą╗čÅ. ąÜąŠą│ą┤ą░ ą┐ąŠčÅą▓ą╗čÅčÄčéčüčÅ ą┐ąŠąĮčÅčéąĮčŗąĄ ą┐čĆąĖčćąĖąĮčŗ ąĖ ą┐ąŠąĮčÅčéąĮčŗąĄ čłą░ą│ąĖ, čüąĖą╝ą┐č鹊ą╝čŗ ą┐ąĄčĆąĄčüčéą░čÄčé ą▓ąŠčüą┐čĆąĖąĮąĖą╝ą░čéčīčüčÅ ą║ą░ą║ ąĘą░ą│ą░ą┤ąŠčćąĮą░čÅ čāą│čĆąŠąĘą░.
ąĪą░ą╝ą░čÅ čćą░čüčéą░čÅ ąŠčłąĖą▒ą║ą░ ŌĆö ą┐čŗčéą░čéčīčüčÅ ą╗ąĄčćąĖčéčī č鹊ą╗čīą║ąŠ čüąĖą╝ą┐č鹊ą╝, ąĖą│ąĮąŠčĆąĖčĆčāčÅ ą╝ąĄčģą░ąĮąĖąĘą╝. ąØą░ą┐čĆąĖą╝ąĄčĆ, ą▒ąĄčüą║ąŠąĮąĄčćąĮąŠ ąĖąĘą╝ąĄčĆčÅčéčī ą┤ą░ą▓ą╗ąĄąĮąĖąĄ, ąĮąŠ ąĮąĄ ą▓čŗčüčéčĆą░ąĖą▓ą░čéčī čüąŠąĮ ąĖ ąĮą░ą│čĆčāąĘą║čā, ąĖą╗ąĖ ą┐čĆąĖąĮąĖą╝ą░čéčī čāčüą┐ąŠą║ąŠąĖč鹥ą╗čīąĮčŗąĄ ą▒ąĄąĘ čĆą░ą▒ąŠčéčŗ čüąŠ čüčéčĆąĄčüčüąŠą╝ ąĖ ą┤čŗčģą░ąĮąĖąĄą╝. ąÆč鹊čĆąŠą╣ ą┐ąĄčĆąĄą║ąŠčü ŌĆö ą┐ąŠą╗ąĮąŠčüčéčīčÄ čüą┐ąĖčüčŗą▓ą░čéčī ą▓čüąĄ ąĮą░ ┬½ąĮąĄčĆą▓čŗ┬╗ ą▒ąĄąĘ ąŠą▒čüą╗ąĄą┤ąŠą▓ą░ąĮąĖčÅ, ąŠčüąŠą▒ąĄąĮąĮąŠ ąĄčüą╗ąĖ čüąĖą╝ą┐č鹊ą╝ ą┐ąŠčÅą▓ąĖą╗čüčÅ ą▓ą┐ąĄčĆą▓čŗąĄ ąĖą╗ąĖ ąĖąĘą╝ąĄąĮąĖą╗čüčÅ. ą×ą┐čéąĖą╝ą░ą╗čīąĮčŗą╣ ą┐čāčéčī ŌĆö ąĖčüą║ą╗čÄčćąĖčéčī ąŠą┐ą░čüąĮčŗąĄ ą┐čĆąĖčćąĖąĮčŗ ąĖ ąĘą░č鹥ą╝ ąĘą░ąĮąĖą╝ą░čéčīčüčÅ ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖąĄą╝ čĆąĄą│čāą╗čÅčåąĖąĖ: čĆąĄąČąĖą╝ąŠą╝, ą┤ą▓ąĖąČąĄąĮąĖąĄą╝, ą┐čüąĖčģąŠč鹥čĆą░ą┐ąĖąĄą╣, čäąĖąĘąĖąŠč鹥čĆą░ą┐ąĖąĄą╣ ąĖ, ą┐čĆąĖ ąĮąĄąŠą▒čģąŠą┤ąĖą╝ąŠčüčéąĖ, ą╝ąĄą┤ąĖą║ą░ą╝ąĄąĮčéą░ą╝ąĖ. ąóą░ą║ąŠą╣ ą┐ąŠą┤čģąŠą┤ ąŠą▒čŗčćąĮąŠ ą┤ą░ąĄčé čāčüč鹊ą╣čćąĖą▓čŗą╣ čĆąĄąĘčāą╗čīčéą░čé.

ąóąĖą┐čŗ ą┐ąŠ ą░čĆč鹥čĆąĖą░ą╗čīąĮąŠą╝čā ą┤ą░ą▓ą╗ąĄąĮąĖčÄ ąĖ ąĖčģ ąŠčüąŠą▒ąĄąĮąĮąŠčüčéąĖ
ąÆ ą┐čĆą░ą║čéąĖą║ąĄ čćą░čüč鹊 ą▓čŗą┤ąĄą╗čÅčÄčé ą▓ą░čĆąĖą░ąĮčéčŗ č鹥č湥ąĮąĖčÅ ą┐ąŠ ą┐čĆąĄąŠą▒ą╗ą░ą┤ą░čÄčēąĖą╝ ąĖąĘą╝ąĄąĮąĄąĮąĖčÅą╝ ą░čĆč鹥čĆąĖą░ą╗čīąĮąŠą│ąŠ ą┤ą░ą▓ą╗ąĄąĮąĖčÅ. ąŁč鹊 ąĮąĄ čüčéčĆąŠą│ą░čÅ ą╝ąĄąČą┤čāąĮą░čĆąŠą┤ąĮą░čÅ ą║ą╗ą░čüčüąĖčäąĖą║ą░čåąĖčÅ, ą░ čāą┤ąŠą▒ąĮčŗą╣ čüą┐ąŠčüąŠą▒ ąŠą┐ąĖčüą░čéčī čéąĖą┐ąĖčćąĮčŗąĄ ąČą░ą╗ąŠą▒čŗ. ąŻ ąŠą┤ąĮąĖčģ ą╗čÄą┤ąĄą╣ ąĮą░ ą┐ąĄčĆą▓čŗą╣ ą┐ą╗ą░ąĮ ą▓čŗčģąŠą┤čÅčé 菹┐ąĖąĘąŠą┤čŗ ą┐ąŠą▓čŗčłąĄąĮąĖčÅ ą┤ą░ą▓ą╗ąĄąĮąĖčÅ ąĖ čāčćą░čēąĄąĮąĮąŠą│ąŠ ą┐čāą╗čīčüą░, čā ą┤čĆčāą│ąĖčģ ŌĆö čüą║ą╗ąŠąĮąĮąŠčüčéčī ą║ čüąĮąĖąČąĄąĮąĖčÄ ą┤ą░ą▓ą╗ąĄąĮąĖčÅ ąĖ čüą╗ą░ą▒ąŠčüčéąĖ. ąŻ čéčĆąĄčéčīąĄą╣ ą│čĆčāą┐ą┐čŗ ą┤ą░ą▓ą╗ąĄąĮąĖąĄ ą║ąŠą╗ąĄą▒ą╗ąĄčéčüčÅ ą▓ ąŠą▒ąĄ čüč鹊čĆąŠąĮčŗ, ą░ čüąĖą╝ą┐č鹊ą╝čŗ ą╝ąĄąĮčÅčÄčéčüčÅ ą▓ ąĘą░ą▓ąĖčüąĖą╝ąŠčüčéąĖ ąŠčé čüąĖčéčāą░čåąĖąĖ. ąóą░ą║ąŠą╣ ą┐ąŠą┤čģąŠą┤ ą┐ąŠą╝ąŠą│ą░ąĄčé ą▓čĆą░čćčā ąŠčĆąĖąĄąĮčéąĖčĆąŠą▓ą░čéčīčüčÅ ą▓ ąČą░ą╗ąŠą▒ą░čģ ąĖ ą┐ąŠą┤ą▒ąĖčĆą░čéčī ąŠą▒čüą╗ąĄą┤ąŠą▓ą░ąĮąĖąĄ. ą×ą┤ąĮą░ą║ąŠ ąŠą║ąŠąĮčćą░č鹥ą╗čīąĮčŗąĄ ą▓čŗą▓ąŠą┤čŗ ą┤ąĄą╗ą░čÄčé č鹊ą╗čīą║ąŠ ą┐ąŠčüą╗ąĄ ąĖąĘą╝ąĄčĆąĄąĮąĖą╣ ąĖ ąĖčüą║ą╗čÄč湥ąĮąĖčÅ ąĘą░ą▒ąŠą╗ąĄą▓ą░ąĮąĖą╣ čüąĄčĆą┤čåą░, čüąŠčüčāą┤ąŠą▓ ąĖ 菹Įą┤ąŠą║čĆąĖąĮąĮąŠą╣ čüąĖčüč鹥ą╝čŗ.
ą¤čĆąĖ ┬½ą│ąĖą┐ąĄčĆč鹊ąĮąĖč湥čüą║ąŠą╝┬╗ ą▓ą░čĆąĖą░ąĮč鹥 č湥ą╗ąŠą▓ąĄą║ ą╝ąŠąČąĄčé ąŠčēčāčēą░čéčī ą┐čĆąĖą╗ąĖą▓ ąČą░čĆą░, čāčüąĖą╗ąĄąĮąĮąŠąĄ čüąĄčĆą┤čåąĄą▒ąĖąĄąĮąĖąĄ, ą▓ąĮčāčéčĆąĄąĮąĮčÄčÄ ą┤čĆąŠąČčī ąĖ ą▒ąĄčüą┐ąŠą║ąŠą╣čüčéą▓ąŠ. ąöą░ą▓ą╗ąĄąĮąĖąĄ ą┐čĆąĖ čŹč鹊ą╝ ą╝ąŠąČąĄčé ą┐ąŠą▓čŗčłą░čéčīčüčÅ čüą║ą░čćą║ą░ą╝ąĖ, ąŠčüąŠą▒ąĄąĮąĮąŠ ąĮą░ č乊ąĮąĄ čüčéčĆąĄčüčüą░, ąĮąĄą┤ąŠčüčŗą┐ą░ ąĖą╗ąĖ ą║ąŠč乥ąĖąĮą░. ąØąĄčĆąĄą┤ą║ąŠ ą┐čĆąĖčüąŠąĄą┤ąĖąĮčÅąĄčéčüčÅ ą┐ąŠčéą╗ąĖą▓ąŠčüčéčī, ąŠčēčāčēąĄąĮąĖąĄ ąĮą░ą┐čĆčÅąČąĄąĮąĖčÅ ą▓ ą│čĆčāą┤ąĖ, čüą╗ąŠąČąĮąŠčüčéąĖ čü ąĘą░čüčŗą┐ą░ąĮąĖąĄą╝. ąŁčéąĖ čüąĖą╝ą┐č鹊ą╝čŗ ą┐ąŠčģąŠąČąĖ ąĮą░ čüąĄčĆą┤ąĄčćąĮčāčÄ ą┐čĆąŠą▒ą╗ąĄą╝čā, ą┐ąŠčŹč鹊ą╝čā ą▓ą░ąČąĮąŠ ą▓čŗą┐ąŠą╗ąĮąĖčéčī ą▒ą░ąĘąŠą▓čāčÄ ą║ą░čĆą┤ąĖąŠą╗ąŠą│ąĖč湥čüą║čāčÄ ą┐čĆąŠą▓ąĄčĆą║čā. ą¤ąŠčüą╗ąĄ ąĖčüą║ą╗čÄč湥ąĮąĖčÅ ąŠčĆą│ą░ąĮąĖč湥čüą║ąŠą╣ ą┐ą░č鹊ą╗ąŠą│ąĖąĖ čāą┐ąŠčĆ ą┤ąĄą╗ą░čÄčé ąĮą░ ą║ąŠąĮčéčĆąŠą╗čī čéčĆąĖą│ą│ąĄčĆąŠą▓ ąĖ ąŠą▒čāč湥ąĮąĖąĄ čüą░ą╝ąŠčĆąĄą│čāą╗čÅčåąĖąĖ.
ą¤čĆąĖ ┬½ą│ąĖą┐ąŠč鹊ąĮąĖč湥čüą║ąŠą╝┬╗ ą▓ą░čĆąĖą░ąĮč鹥 čćą░čēąĄ ą▓čüčéčĆąĄčćą░čÄčéčüčÅ čüą╗ą░ą▒ąŠčüčéčī, čüąŠąĮą╗ąĖą▓ąŠčüčéčī, ą│ąŠą╗ąŠą▓ąŠą║čĆčāąČąĄąĮąĖąĄ, ą┐ąŠčģąŠą╗ąŠą┤ą░ąĮąĖąĄ ą║ąŠąĮąĄčćąĮąŠčüč鹥ą╣. ą£ąŠąČąĄčé ą▒čŗčéčī ąŠčēčāčēąĄąĮąĖąĄ ┬½ą▓ą░čéąĮčŗčģ ąĮąŠą│┬╗, ą┐ąŠč鹥ą╝ąĮąĄąĮąĖąĄ ą▓ ą│ą╗ą░ąĘą░čģ ą┐čĆąĖ ą▓čüčéą░ą▓ą░ąĮąĖąĖ, čüąĮąĖąČąĄąĮąĖąĄ čĆą░ą▒ąŠč鹊čüą┐ąŠčüąŠą▒ąĮąŠčüčéąĖ. ąśąĮąŠą│ą┤ą░ ą┐čĆąĖčüąŠąĄą┤ąĖąĮčÅčÄčéčüčÅ č鹊賹ĮąŠčéą░ ąĖ ąĮąĄą┐čĆąĖčÅčéąĮčŗąĄ ąŠčēčāčēąĄąĮąĖčÅ ą▓ ąČąĖą▓ąŠč鹥, ąŠčüąŠą▒ąĄąĮąĮąŠ ą┐čĆąĖ ąĮąĄčĆąĄą│čāą╗čÅčĆąĮąŠą╝ ą┐ąĖčéą░ąĮąĖąĖ. ąÆą░ąČąĮąŠ ąŠčåąĄąĮąĖčéčī čāčĆąŠą▓ąĄąĮčī ą│ąĄą╝ąŠą│ą╗ąŠą▒ąĖąĮą░, č乥čĆčĆąĖčéąĖąĮą░, ą┤ą░ą▓ą╗ąĄąĮąĖąĄ ą▓ ą┤ąĖąĮą░ą╝ąĖą║ąĄ ąĖ čĆąĄąČąĖą╝ ą▓ąŠą┤čŗ ąĖ čüąŠą╗ąĖ. ąØąĄčĆąĄą┤ą║ąŠ čüąŠčüč鹊čÅąĮąĖąĄ čāą╗čāčćčłą░ąĄčéčüčÅ ą┐čĆąĖ ą┐ąŠčüč鹥ą┐ąĄąĮąĮąŠą╝ čāą▓ąĄą╗ąĖč湥ąĮąĖąĖ čäąĖąĘąĖč湥čüą║ąŠą╣ ą░ą║čéąĖą▓ąĮąŠčüčéąĖ ąĖ ąĮąŠčĆą╝ą░ą╗ąĖąĘą░čåąĖąĖ čüąĮą░.
ąĪą╝ąĄčłą░ąĮąĮčŗą╣ ą▓ą░čĆąĖą░ąĮčé ą┐čĆąŠčÅą▓ą╗čÅąĄčéčüčÅ č湥čĆąĄą┤ąŠą▓ą░ąĮąĖąĄą╝ čüąĖą╝ą┐č鹊ą╝ąŠą▓: č鹊 čüąĄčĆą┤čåąĄą▒ąĖąĄąĮąĖąĄ ąĖ ąĮą░ą┐čĆčÅąČąĄąĮąĖąĄ, č鹊 čüą╗ą░ą▒ąŠčüčéčī ąĖ ą│ąŠą╗ąŠą▓ąŠą║čĆčāąČąĄąĮąĖąĄ. ąöą░ą▓ą╗ąĄąĮąĖąĄ ą╝ąŠąČąĄčé ą║ąŠą╗ąĄą▒ą░čéčīčüčÅ ą▓ č鹥č湥ąĮąĖąĄ ą┤ąĮčÅ, ą░ čüą░ą╝ąŠčćčāą▓čüčéą▓ąĖąĄ ąĘą░ą▓ąĖčüąĄčéčī ąŠčé čüčéčĆąĄčüčüą░, ą┐ąŠą│ąŠą┤čŗ, ą┐čĆąĖąĄą╝ą░ ą┐ąĖčēąĖ ąĖ ąĮą░ą│čĆčāąĘą║ąĖ. ąśąĘ-ąĘą░ čŹč鹊ą│ąŠ č湥ą╗ąŠą▓ąĄą║čā čüą╗ąŠąČąĮąŠ ą┐ąŠąĮčÅčéčī, čćč鹊 ┬½čü ąĮąĖą╝ ą┐čĆąŠąĖčüčģąŠą┤ąĖčé┬╗, ąĖ čéčĆąĄą▓ąŠą│ą░ ą╝ąŠąČąĄčé čāčüąĖą╗ąĖą▓ą░čéčīčüčÅ. ąÆ čéą░ą║ąĖčģ čüą╗čāčćą░čÅčģ ąŠčüąŠą▒ąĄąĮąĮąŠ ą┐ąŠą╗ąĄąĘąĮčŗ ą┤ąĮąĄą▓ąĮąĖą║ čüąĖą╝ą┐č鹊ą╝ąŠą▓ ąĖ ąŠą▒čüą╗ąĄą┤ąŠą▓ą░ąĮąĖąĄ, ą║ąŠč鹊čĆąŠąĄ ąĖčüą║ą╗čÄčćą░ąĄčé ąĮą░čĆčāčłąĄąĮąĖčÅ čĆąĖčéą╝ą░, 菹Įą┤ąŠą║čĆąĖąĮąĮčŗąĄ ą┐čĆąĖčćąĖąĮčŗ ąĖ ą░ąĮąĄą╝ąĖčÄ. ą¤ąŠčüą╗ąĄ čŹč鹊ą│ąŠ ą▓čĆą░čć ąŠą▒čüčāąČą┤ą░ąĄčé ą║ąŠą╝ą┐ą╗ąĄą║čüąĮčāčÄ ą║ąŠčĆčĆąĄą║čåąĖčÄ: ąŠčé čĆąĄąČąĖą╝ą░ ąĖ ą┤čŗčģą░ąĮąĖčÅ ą┤ąŠ č鹥čĆą░ą┐ąĖąĖ čéčĆąĄą▓ąŠą│ąĖ. ą¦ąĄą╝ ą┐ąŠčüą╗ąĄą┤ąŠą▓ą░č鹥ą╗čīąĮąĄąĄ ą┐ą╗ą░ąĮ, č鹥ą╝ ą╝ąĄąĮčīčłąĄ čģą░ąŠčüą░ ą▓ ąŠčēčāčēąĄąĮąĖčÅčģ.
ąÜą░ą║ąĖąĄ čüąĖą╝ą┐č鹊ą╝čŗ ą▓čüčéčĆąĄčćą░čÄčéčüčÅ čćą░čēąĄ ą▓čüąĄą│ąŠ
ą¤čĆąŠčÅą▓ą╗ąĄąĮąĖčÅ, ą║ąŠč鹊čĆčŗąĄ čüą▓čÅąĘčŗą▓ą░čÄčé čü ąÆąĪąö, ąŠč湥ąĮčī čĆą░ąĘąĮąŠąŠą▒čĆą░ąĘąĮčŗ, ą┐ąŠč鹊ą╝čā čćč鹊 ąÆąØąĪ ą▓ą╗ąĖčÅąĄčé ą┐ąŠčćčéąĖ ąĮą░ ą▓čüąĄ čüąĖčüč鹥ą╝čŗ. ąŻ ą║ąŠą│ąŠ-č鹊 ą┐čĆąĄąŠą▒ą╗ą░ą┤ą░čÄčé čüąĄčĆą┤ąĄčćąĮąŠ-čüąŠčüčāą┤ąĖčüčéčŗąĄ ąŠčēčāčēąĄąĮąĖčÅ, čā ą║ąŠą│ąŠ-č鹊 ŌĆö ą┤čŗčģą░č鹥ą╗čīąĮčŗąĄ ąĖą╗ąĖ ąČąĄą╗čāą┤ąŠčćąĮąŠ-ą║ąĖčłąĄčćąĮčŗąĄ. ą£ąĮąŠą│ąĖąĄ ąČą░ą╗ąŠą▒čŗ čāčüąĖą╗ąĖą▓ą░čÄčéčüčÅ ą▓ čéčĆą░ąĮčüą┐ąŠčĆč鹥, ą▓ ąČą░čĆąĄ, ą┐čĆąĖ ąĮąĄą┤ąŠčüčŗą┐ąĄ, ą┐ąŠčüą╗ąĄ ą║ąŠąĮčäą╗ąĖą║č鹊ą▓ ąĖą╗ąĖ ą┐čĆąĖ ą┐ąĄčĆąĄą│čĆčāąĘą║ąĄ ąĮą░ čĆą░ą▒ąŠč鹥. ąĪąĖą╝ą┐č鹊ą╝čŗ ą╝ąŠą│čāčé ą▒čŗčéčī ą▓ąŠą╗ąĮąŠąŠą▒čĆą░ąĘąĮčŗą╝ąĖ: čüąĄą│ąŠą┤ąĮčÅ čÅčĆą║ąŠ, ąĘą░ą▓čéčĆą░ ą┐ąŠčćčéąĖ ąĮąĄčé, ą░ ąĘą░č鹥ą╝ ą▓ąŠąĘą▓čĆą░čēą░čÄčéčüčÅ. ąóą░ą║ą░čÅ ąĖąĘą╝ąĄąĮčćąĖą▓ąŠčüčéčī čüą░ą╝ą░ ą┐ąŠ čüąĄą▒ąĄ čéąĖą┐ąĖčćąĮą░ ą┤ą╗čÅ čäčāąĮą║čåąĖąŠąĮą░ą╗čīąĮčŗčģ ąĮą░čĆčāčłąĄąĮąĖą╣, ąĮąŠ ąŠąĮą░ ąČąĄ ą╝ąĄčłą░ąĄčé č湥ą╗ąŠą▓ąĄą║čā čāčüą┐ąŠą║ąŠąĖčéčīčüčÅ. ą¤ąŠčŹč鹊ą╝čā ą▓ą░ąČąĮąŠ ąĮąĄ č鹊ą╗čīą║ąŠ ą┐ąĄčĆąĄčćąĖčüą╗ąĖčéčī čüąĖą╝ą┐č鹊ą╝čŗ, ąĮąŠ ąĖ ą┐ąŠąĮčÅčéčī ąĖčģ ąĘą░ą║ąŠąĮąŠą╝ąĄčĆąĮąŠčüčéąĖ.
ą¦ą░čēąĄ ą▓čüąĄą│ąŠ ą┐ą░čåąĖąĄąĮčéčŗ ąŠą┐ąĖčüčŗą▓ą░čÄčé čāčćą░čēąĄąĮąĮąŠąĄ čüąĄčĆą┤čåąĄą▒ąĖąĄąĮąĖąĄ, ą┐ąĄčĆąĄą▒ąŠąĖ, ą║ąŠą╗ąĄą▒ą░ąĮąĖčÅ ą┤ą░ą▓ą╗ąĄąĮąĖčÅ, ą│ąŠą╗ąŠą▓ąŠą║čĆčāąČąĄąĮąĖąĄ ąĖ čćčāą▓čüčéą▓ąŠ ąĮąĄčģą▓ą░čéą║ąĖ ą▓ąŠąĘą┤čāčģą░. ąóą░ą║ąČąĄ ą▓čüčéčĆąĄčćą░čÄčéčüčÅ ą┤čĆąŠąČčī, ą┐ąŠčéą╗ąĖą▓ąŠčüčéčī, ąŠčēčāčēąĄąĮąĖąĄ ą║ąŠą╝ą░ ą▓ ą│ąŠčĆą╗ąĄ, čüą┐ą░ąĘą╝čŗ ą▓ ąČąĖą▓ąŠč鹥, ąĮąĄčüčéą░ą▒ąĖą╗čīąĮčŗą╣ čüčéčāą╗. ąØąĄčĆąĄą┤ą║ąŠ ą┐ąŠčÅą▓ą╗čÅčÄčéčüčÅ ą│ąŠą╗ąŠą▓ąĮčŗąĄ ą▒ąŠą╗ąĖ, čćčāą▓čüčéą▓ąŠ ┬½čéčāą╝ą░ąĮą░ ą▓ ą│ąŠą╗ąŠą▓ąĄ┬╗, čāč鹊ą╝ą╗čÅąĄą╝ąŠčüčéčī ąĖ čüąĮąĖąČąĄąĮąĖąĄ ą║ąŠąĮčåąĄąĮčéčĆą░čåąĖąĖ. ą£ąĮąŠą│ąĖąĄ ąŠčéą╝ąĄčćą░čÄčé ąĮą░čĆčāčłąĄąĮąĖčÅ čüąĮą░ ąĖ ą┐ąŠą▓čŗčłąĄąĮąĮčāčÄ čćčāą▓čüčéą▓ąĖč鹥ą╗čīąĮąŠčüčéčī ą║ ą┐ąŠą│ąŠą┤ąĄ. ą×čéą┤ąĄą╗čīąĮą░čÅ ą│čĆčāą┐ą┐ą░ čüąĖą╝ą┐č鹊ą╝ąŠą▓ čüą▓čÅąĘą░ąĮą░ čü ą╝čŗčłąĄčćąĮčŗą╝ ąĮą░ą┐čĆčÅąČąĄąĮąĖąĄą╝: ą▒ąŠą╗ąĖ ą▓ čłąĄąĄ, čüą┐ąĖąĮąĄ, č湥ą╗čÄčüčéąĖ, ą│čĆčāą┤ąĮąŠą╣ ą║ą╗ąĄčéą║ąĄ. ąÆą░ąČąĮąŠ ą┐ąŠą╝ąĮąĖčéčī, čćč鹊 ą┐ąŠčģąŠąČąĖąĄ ąŠčēčāčēąĄąĮąĖčÅ ą▓ąŠąĘą╝ąŠąČąĮčŗ ąĖ ą┐čĆąĖ ą┤čĆčāą│ąĖčģ čüąŠčüč鹊čÅąĮąĖčÅčģ, ą┐ąŠčŹč鹊ą╝čā čüą░ą╝ąŠą┤ąĖą░ą│ąĮąŠčüčéąĖą║ą░ ąĘą┤ąĄčüčī ąĮąĄ ą┐ąŠą╝ąŠą│ą░ąĄčé.
ąĪąĖą╝ą┐č鹊ą╝čŗ, čü ą║ąŠč鹊čĆčŗą╝ąĖ čćą░čēąĄ ą▓čüąĄą│ąŠ ąŠą▒čĆą░čēą░čÄčéčüčÅ, ą╝ąŠąČąĮąŠ čāčüą╗ąŠą▓ąĮąŠ čüą│čĆčāą┐ą┐ąĖčĆąŠą▓ą░čéčī čéą░ą║:
ŌĆó čüąĄčĆą┤čåąĄ ąĖ čüąŠčüčāą┤čŗ: čéą░čģąĖą║ą░čĆą┤ąĖčÅ, ą┐ąĄčĆąĄą▒ąŠąĖ, ą┐čĆąĖą╗ąĖą▓čŗ, ą║ąŠą╗ąĄą▒ą░ąĮąĖčÅ ą┤ą░ą▓ą╗ąĄąĮąĖčÅ
ŌĆó ą┤čŗčģą░ąĮąĖąĄ: ąŠčēčāčēąĄąĮąĖąĄ ąĮąĄčģą▓ą░čéą║ąĖ ą▓ąŠąĘą┤čāčģą░, čćą░čüč鹊ąĄ ą┤čŗčģą░ąĮąĖąĄ, ┬½ą║ąŠą╝┬╗ ą▓ ą│ąŠčĆą╗ąĄ
ŌĆó ąĮąĄčĆą▓ąĮąŠ-ą╝čŗčłąĄčćąĮčŗąĄ čĆąĄą░ą║čåąĖąĖ: ą┤čĆąŠąČčī, ąĮą░ą┐čĆčÅąČąĄąĮąĖąĄ, ą┐ąŠą║ą░ą╗čŗą▓ą░ąĮąĖčÅ, ą│ąŠą╗ąŠą▓ąŠą║čĆčāąČąĄąĮąĖąĄ
ŌĆó ą¢ąÜąó: čüą┐ą░ąĘą╝čŗ, č鹊賹ĮąŠčéą░, ą▓ąĘą┤čāčéąĖąĄ, ąĮąĄčüčéą░ą▒ąĖą╗čīąĮčŗą╣ čüčéčāą╗
ŌĆó č鹥čĆą╝ąŠčĆąĄą│čāą╗čÅčåąĖčÅ: ą┐ąŠčéą╗ąĖą▓ąŠčüčéčī, ąŠąĘąĮąŠą▒, čćčāą▓čüčéą▓ąĖč鹥ą╗čīąĮąŠčüčéčī ą║ ąČą░čĆąĄ ąĖ ą┤čāčģąŠč鹥
ąÜąŠą│ą┤ą░ č湥ą╗ąŠą▓ąĄą║ ą▓ąĖą┤ąĖčé, čćč鹊 čüąĖą╝ą┐č鹊ą╝čŗ čāą║ą╗ą░ą┤čŗą▓ą░čÄčéčüčÅ ą▓ ą┐ąŠąĮčÅčéąĮčŗąĄ ą│čĆčāą┐ą┐čŗ, čüčéą░ąĮąŠą▓ąĖčéčüčÅ ą╗ąĄą│č湥 ąŠą▒čüčāąČą┤ą░čéčī ąĖčģ čü ą▓čĆą░č湊ą╝. ąŁč鹊 čéą░ą║ąČąĄ ą┐ąŠą╝ąŠą│ą░ąĄčé ą┐čĆą░ą▓ąĖą╗čīąĮąŠ ą▓čŗą▒čĆą░čéčī ąŠą▒čüą╗ąĄą┤ąŠą▓ą░ąĮąĖčÅ ąĖ ąĮąĄ ą┐čĆąŠčģąŠą┤ąĖčéčī ą╗ąĖčłąĮąĖąĄ ą┐čĆąŠčåąĄą┤čāčĆčŗ ┬½ąĮą░ ą▓čüčÅą║ąĖą╣ čüą╗čāčćą░ą╣┬╗. ą¤ąŠą╗ąĄąĘąĮąŠ ąĘą░čĆą░ąĮąĄąĄ ąŠčéą╝ąĄčéąĖčéčī, ą║ą░ą║ čćą░čüč鹊 ą▓ąŠąĘąĮąĖą║ą░čÄčé 菹┐ąĖąĘąŠą┤čŗ, čüą║ąŠą╗čīą║ąŠ ą┤ą╗čÅčéčüčÅ, čćč鹊 ąĖčģ ąĘą░ą┐čāčüą║ą░ąĄčé ąĖ čćč鹊 ą┐ąŠą╝ąŠą│ą░ąĄčé. ąóą░ą║ąŠą╣ čüą▒ąŠčĆ ąĖąĮč乊čĆą╝ą░čåąĖąĖ 菹║ąŠąĮąŠą╝ąĖčé ą▓čĆąĄą╝čÅ ąĮą░ ą┐čĆąĖąĄą╝ąĄ ąĖ ą┤ąĄą╗ą░ąĄčé ą╗ąĄč湥ąĮąĖąĄ č鹊čćąĮąĄąĄ. ą¤čĆąĖ ą┐ąŠą▓č鹊čĆčÅčÄčēąĖčģčüčÅ čüąĖą╝ą┐č鹊ą╝ą░čģ ą▓ą░ąČąĮąŠ ąŠčåąĄąĮąĖčéčī ą▓ą╗ąĖčÅąĮąĖąĄ čüčéčĆąĄčüčüą░ ąĖ čāčüčéą░ą╗ąŠčüčéąĖ, ą┐ąŠč鹊ą╝čā čćč鹊 čŹč鹊 čćą░čüčéčŗąĄ čāčüąĖą╗ąĖč鹥ą╗ąĖ ą┐čĆąŠčÅą▓ą╗ąĄąĮąĖą╣.
ą¤čĆąĖ čŹč鹊ą╝ ą┤ą░ąČąĄ čéąĖą┐ąĖčćąĮčŗąĄ ą┤ą╗čÅ ą▓ąĄą│ąĄčéą░čéąĖą▓ąĮąŠą╣ ą┤ąĖčüčäčāąĮą║čåąĖąĖ ąČą░ą╗ąŠą▒čŗ čéčĆąĄą▒čāčÄčé ą▓ąĮąĖą╝ą░č鹥ą╗čīąĮąŠą│ąŠ ąŠčéąĮąŠčłąĄąĮąĖčÅ, ąĄčüą╗ąĖ ąŠąĮąĖ ą▓ąŠąĘąĮąĖą║ą╗ąĖ ą▓ą┐ąĄčĆą▓čŗąĄ ąĖą╗ąĖ čĆąĄąĘą║ąŠ čāčüąĖą╗ąĖą╗ąĖčüčī. ąØąŠą▓ą░čÅ čüąĖą╗čīąĮą░čÅ ą▒ąŠą╗čī ą▓ ą│čĆčāą┤ąĖ, ąŠą▒ą╝ąŠčĆąŠą║, ą▓čŗčĆą░ąČąĄąĮąĮą░čÅ ąŠą┤čŗčłą║ą░ ąĖą╗ąĖ ąĮąĄą▓čĆąŠą╗ąŠą│ąĖč湥čüą║ąĖąĄ čüąĖą╝ą┐č鹊ą╝čŗ čéčĆąĄą▒čāčÄčé čüčĆąŠčćąĮąŠą╣ ąŠčåąĄąĮą║ąĖ. ąÆ ą║ą╗ąĖąĮąĖą║ąĄ ąŠą▒čŗčćąĮąŠ ąŠą▒čŖčÅčüąĮčÅčÄčé, ą║ą░ą║ąĖąĄ ą┐čĆąĖąĘąĮą░ą║ąĖ ąŠčéąĮąŠčüčÅčéčüčÅ ą║ ┬½ą║čĆą░čüąĮčŗą╝ čäą╗ą░ą│ą░ą╝┬╗, ą░ ą║ą░ą║ąĖąĄ ŌĆö ą║ čäčāąĮą║čåąĖąŠąĮą░ą╗čīąĮčŗą╝ čĆąĄą░ą║čåąĖčÅą╝. ąŁč鹊 čüąĮąĖąČą░ąĄčé čéčĆąĄą▓ąŠą│čā ąĖ ą┐ąŠą╝ąŠą│ą░ąĄčé ąĮąĄ ą┐čĆąŠą┐čāčüčéąĖčéčī ąŠą┐ą░čüąĮčŗąĄ čüąŠčüč鹊čÅąĮąĖčÅ. ąĪą░ą╝ą░čÅ ą┐ąŠą╗ąĄąĘąĮą░čÅ čåąĄą╗čī ŌĆö ąĮąĄ ┬½ąĮą░ą╣čéąĖ čüą╗ąŠą▓ąŠ┬╗, ą░ ą┤ąŠą▒ąĖčéčīčüčÅ čüčéą░ą▒ąĖą╗čīąĮąŠą│ąŠ čüą░ą╝ąŠčćčāą▓čüčéą▓ąĖčÅ ąĖ ą┐čĆąĄą┤čüą║ą░ąĘčāąĄą╝ąŠčüčéąĖ čĆąĄą░ą║čåąĖą╣.
ą¤ą░ąĮąĖč湥čüą║ąĖąĄ ą░čéą░ą║ąĖ ąĖ čéčĆąĄą▓ąŠą│ą░: ą║ą░ą║ ąŠčéą╗ąĖčćąĖčéčī ąĖ čćč鹊 ą┤ąĄą╗ą░čéčī
ąŻ čćą░čüčéąĖ ą┐ą░čåąĖąĄąĮč鹊ą▓ ą▓ čüčéčĆčāą║čéčāčĆąĄ ąČą░ą╗ąŠą▒ ą┐čĆąĖčüčāčéčüčéą▓čāčÄčé ą┐ą░ąĮąĖč湥čüą║ąĖąĄ ą░čéą░ą║ąĖ ąĖą╗ąĖ ą▓čŗčĆą░ąČąĄąĮąĮčŗąĄ čéčĆąĄą▓ąŠąČąĮčŗąĄ 菹┐ąĖąĘąŠą┤čŗ. ą¤ą░ąĮąĖč湥čüą║ą░čÅ ą░čéą░ą║ą░ ŌĆö čŹč鹊 ą▓ąĮąĄąĘą░ą┐ąĮą░čÅ ą▓ąŠą╗ąĮą░ čüąĖą╗čīąĮąŠą│ąŠ čüčéčĆą░čģą░ ąĖą╗ąĖ ą▓ąĮčāčéčĆąĄąĮąĮąĄą│ąŠ ąĮą░ą┐čĆčÅąČąĄąĮąĖčÅ čü čÅčĆą║ąĖą╝ąĖ č鹥ą╗ąĄčüąĮčŗą╝ąĖ čüąĖą╝ą┐č鹊ą╝ą░ą╝ąĖ. ą×ą▒čŗčćąĮąŠ ą░ą║čéąĖą▓ąĖčĆčāąĄčéčüčÅ čüąĖą╝ą┐ą░čéąĖč湥čüą║ą░čÅ čüąĖčüč鹥ą╝ą░, ąĖ ąŠčĆą│ą░ąĮąĖąĘą╝ čĆąĄą░ą│ąĖčĆčāąĄčé čéą░ą║, ą▒čāą┤č鹊 ąĄčüčéčī čĆąĄą░ą╗čīąĮą░čÅ čāą│čĆąŠąĘą░. ą¤ąŠčÅą▓ą╗čÅčÄčéčüčÅ čüąĄčĆą┤čåąĄą▒ąĖąĄąĮąĖąĄ, ą┤čĆąŠąČčī, ą┐ąŠčéą╗ąĖą▓ąŠčüčéčī, ąŠąĘąĮąŠą▒, ąŠčēčāčēąĄąĮąĖąĄ ąĮąĄčģą▓ą░čéą║ąĖ ą▓ąŠąĘą┤čāčģą░, ą│ąŠą╗ąŠą▓ąŠą║čĆčāąČąĄąĮąĖąĄ. ą£ąĮąŠą│ąĖąĄ ą┐čāą│ą░čÄčéčüčÅ, čćč鹊 čŹč鹊 ąĖąĮčäą░čĆą║čé ąĖą╗ąĖ ąŠčüčéą░ąĮąŠą▓ą║ą░ čüąĄčĆą┤čåą░, čģąŠčéčÅ ąŠą▒čüą╗ąĄą┤ąŠą▓ą░ąĮąĖąĄ čćą░čüč鹊 ąĮąĄ ą┐ąŠą┤čéą▓ąĄčƹȹ┤ą░ąĄčé ąŠą┐ą░čüąĮąŠą╣ ą┐ą░č鹊ą╗ąŠą│ąĖąĖ.
ąÜą╗čÄč湥ą▓ąŠą╣ ą╝ąŠą╝ąĄąĮčé ŌĆö ą┐ą░ąĮąĖč湥čüą║ą░čÅ ą░čéą░ą║ą░ čüą░ą╝ą░ ą┐ąŠ čüąĄą▒ąĄ ąĮąĄą┐čĆąĖčÅčéąĮą░, ąĮąŠ ą┐čĆąĖ ą┐čĆą░ą▓ąĖą╗čīąĮąŠą╣ ąŠčåąĄąĮą║ąĄ ąĖ č鹥čĆą░ą┐ąĖąĖ čģąŠčĆąŠčłąŠ ą┐ąŠą┤ą┤ą░ąĄčéčüčÅ ą║ąŠčĆčĆąĄą║čåąĖąĖ. ą×ąĮą░ čćą░čüč鹊 ąĮą░čćąĖąĮą░ąĄčéčüčÅ ą▓ąĮąĄąĘą░ą┐ąĮąŠ ąĖ ą╝ąŠąČąĄčé čéą░ą║ ąČąĄ ą▓ąĮąĄąĘą░ą┐ąĮąŠ ąĘą░ą▓ąĄčĆčłąĖčéčīčüčÅ, ąŠčüčéą░ą▓ą╗čÅčÅ ąŠčēčāčēąĄąĮąĖąĄ čüą╗ą░ą▒ąŠčüčéąĖ. ąĪčéčĆą░čģ ą┐ąŠą▓č鹊čĆąĄąĮąĖčÅ ą╝ąŠąČąĄčé ą▒čŗčéčī čüąĖą╗čīąĮąĄąĄ čüą░ą╝ąŠą│ąŠ 菹┐ąĖąĘąŠą┤ą░ ąĖ ąĘą░čüčéą░ą▓ą╗čÅąĄčé ąĖąĘą▒ąĄą│ą░čéčī čéčĆą░ąĮčüą┐ąŠčĆčéą░, ą╝ą░ą│ą░ąĘąĖąĮąŠą▓, ąŠč湥čĆąĄą┤ąĄą╣ ąĖą╗ąĖ čüą┐ąŠčĆčéą░. ą¦ąĄą╝ ą▒ąŠą╗čīčłąĄ ąĖąĘą▒ąĄą│ą░ąĮąĖąĄ, č鹥ą╝ čüąĖą╗čīąĮąĄąĄ ąĘą░ą║čĆąĄą┐ą╗čÅąĄčéčüčÅ čĆąĄą░ą║čåąĖčÅ. ą¤ąŠčŹč鹊ą╝čā ą▓ą░ąČąĮą░ čĆą░ą▒ąŠčéą░ ąĮąĄ č鹊ą╗čīą║ąŠ čü čüąĖą╝ą┐č鹊ą╝ą░ą╝ąĖ, ąĮąŠ ąĖ čü ąĖąĮč鹥čĆą┐čĆąĄčéą░čåąĖčÅą╝ąĖ: čćč鹊 ąĖą╝ąĄąĮąĮąŠ č湥ą╗ąŠą▓ąĄą║ ą┤čāą╝ą░ąĄčé ą▓ ą╝ąŠą╝ąĄąĮčé čāčģčāą┤čłąĄąĮąĖčÅ. ąÆčĆą░čć ą╝ąŠąČąĄčé ą┐čĆąĄą┤ą╗ąŠąČąĖčéčī ąĖąĮčüčéčĆčāą╝ąĄąĮčéčŗ čüą░ą╝ąŠą┐ąŠą╝ąŠčēąĖ ąĖ, ą┐čĆąĖ ąĮąĄąŠą▒čģąŠą┤ąĖą╝ąŠčüčéąĖ, ą┐ąŠą┤ą║ą╗čÄčćąĖčéčī ą┐čüąĖčģąŠč鹥čĆą░ą┐ąĖčÄ.
ąóčĆąĄą▓ąŠą│ą░ ąĖ ą┐ą░ąĮąĖč湥čüą║ąĖąĄ ą░čéą░ą║ąĖ ąĮąĄčĆąĄą┤ą║ąŠ čüąŠčüčāčēąĄčüčéą▓čāčÄčé čü čäčāąĮą║čåąĖąŠąĮą░ą╗čīąĮčŗą╝ąĖ č鹥ą╗ąĄčüąĮčŗą╝ąĖ čüąĖą╝ą┐č鹊ą╝ą░ą╝ąĖ, ąĮąŠ čŹč鹊 ąĮąĄ ąŠąĘąĮą░čćą░ąĄčé, čćč鹊 ┬½ą▓čüčæ čā ą▓ą░čü ą▓ ą│ąŠą╗ąŠą▓ąĄ┬╗. ąŁč鹊 ąŠąĘąĮą░čćą░ąĄčé, čćč鹊 čĆąĄą│čāą╗čÅčåąĖčÅ ąŠčĆą│ą░ąĮąĖąĘą╝ą░ ą┐ąĄčĆąĄą│čĆčāąČąĄąĮą░, ąĖ ą╝ąŠąĘą│ ą▓ąŠčüą┐čĆąĖąĮąĖą╝ą░ąĄčé č鹥ą╗ąĄčüąĮčŗąĄ čüąĖą│ąĮą░ą╗čŗ ą║ą░ą║ ąŠą┐ą░čüąĮąŠčüčéčī. ąÆą░ąČąĮąŠ ąĖčüą║ą╗čÄčćąĖčéčī ąĘą░ą▒ąŠą╗ąĄą▓ą░ąĮąĖčÅ čüąĄčĆą┤čåą░ ąĖ 菹Įą┤ąŠą║čĆąĖąĮąĮąŠą╣ čüąĖčüč鹥ą╝čŗ, ą░ ąĘą░č鹥ą╝ čåąĄą╗ąĄąĮą░ą┐čĆą░ą▓ą╗ąĄąĮąĮąŠ čüąĮąĖąČą░čéčī čāčĆąŠą▓ąĄąĮčī čéčĆąĄą▓ąŠą│ąĖ ąĖ ą▓ąŠčüčüčéą░ąĮą░ą▓ą╗ąĖą▓ą░čéčī čüąŠąĮ. ąöčŗčģą░č鹥ą╗čīąĮčŗąĄ č鹥čģąĮąĖą║ąĖ, ą┐ąŠčüč鹥ą┐ąĄąĮąĮąŠąĄ ą▓ąŠąĘą▓čĆą░čēąĄąĮąĖąĄ ą║ ąĮą░ą│čĆčāąĘą║ą░ą╝ ąĖ ą║ąŠą│ąĮąĖčéąĖą▓ąĮąŠ-ą┐ąŠą▓ąĄą┤ąĄąĮč湥čüą║ą░čÅ č鹥čĆą░ą┐ąĖčÅ čćą░čüč鹊 ą┤ą░čÄčé ąŠčēčāčéąĖą╝čŗą╣ čŹčäč乥ą║čé. ąśąĮąŠą│ą┤ą░ čéčĆąĄą▒čāąĄčéčüčÅ ą╝ąĄą┤ąĖą║ą░ą╝ąĄąĮč鹊ąĘąĮą░čÅ ą┐ąŠą┤ą┤ąĄčƹȹ║ą░, ąŠčüąŠą▒ąĄąĮąĮąŠ ą┐čĆąĖ čüč鹊ą╣ą║ąŠą╣ čéčĆąĄą▓ąŠąČąĮąŠčüčéąĖ ąĖą╗ąĖ ą┤ąĄą┐čĆąĄčüčüąĖą▓ąĮčŗčģ čüąĖą╝ą┐č鹊ą╝ą░čģ.
ąĢčüą╗ąĖ ą▓čŗ ą┐ąŠą┤ąŠąĘčĆąĄą▓ą░ąĄč鹥 ą┐ą░ąĮąĖč湥čüą║ąĖąĄ ą░čéą░ą║ąĖ, ą┐ąŠą╗ąĄąĘąĮąŠ ąĮą░ą▒ą╗čÄą┤ą░čéčī ąĘą░ ą┐ąŠą▓č鹊čĆčÅčÄčēąĖą╝ąĖčüčÅ ą┐čĆąĖąĘąĮą░ą║ą░ą╝ąĖ: čćč鹊 ąĘą░ą┐čāčüą║ą░ąĄčé 菹┐ąĖąĘąŠą┤, ą║ą░ą║ąĖąĄ ą╝čŗčüą╗ąĖ ą▓ąŠąĘąĮąĖą║ą░čÄčé, čüą║ąŠą╗čīą║ąŠ ą┤ą╗ąĖčéčüčÅ ą┐ąĖą║, čćč鹊 ą┐ąŠą╝ąŠą│ą░ąĄčé. ąØą░ ą┐čĆąĖąĄą╝ąĄ ą▓čĆą░čć ą╝ąŠąČąĄčé ąŠą▒čŖčÅčüąĮąĖčéčī ą▒ąĄąĘąŠą┐ą░čüąĮčŗąĄ čüą┐ąŠčüąŠą▒čŗ ą┐ąĄčĆąĄąČąĖčéčī ą┐čĆąĖčüčéčāą┐ ąĖ ąĮąĄ čāčüąĖą╗ąĖą▓ą░čéčī ąĄą│ąŠ čüčéčĆą░čģąŠą╝. ąÆą░ąČąĮąŠ ąĮą░čāčćąĖčéčīčüčÅ ąŠčéą╗ąĖčćą░čéčī ┬½ą▓ąĄą│ąĄčéą░čéąĖą▓ąĮčŗą╣ čłč鹊čĆą╝┬╗ ąŠčé čüąĖčéčāą░čåąĖą╣, ą│ą┤ąĄ ąĮčāąČąĮą░ čüą║ąŠčĆą░čÅ ą┐ąŠą╝ąŠčēčī, ąĖ ąĖą╝ąĄčéčī č湥čéą║ąĖą╣ ą┐ą╗ą░ąĮ ą┤ąĄą╣čüčéą▓ąĖą╣. ąĪą░ą╝ąŠąĄ ąŠą▒ą╗ąĄą│č湥ąĮąĖąĄ ąŠą▒čŗčćąĮąŠ ą┐čĆąĖčģąŠą┤ąĖčé č鹊ą│ą┤ą░, ą║ąŠą│ą┤ą░ čā č湥ą╗ąŠą▓ąĄą║ą░ ąĄčüčéčī ąŠą▒čŖčÅčüąĮąĄąĮąĖąĄ, ąŠą▒čüą╗ąĄą┤ąŠą▓ą░ąĮąĖąĄ ą┐ąŠ ą┐ąŠą║ą░ąĘą░ąĮąĖčÅą╝ ąĖ ą║ąŠąĮą║čĆąĄčéąĮčŗąĄ čłą░ą│ąĖ ąĮą░ ą║ą░ąČą┤čŗą╣ čüčåąĄąĮą░čĆąĖą╣. ąŁč鹊 ą▓ąŠąĘą▓čĆą░čēą░ąĄčé ąŠčēčāčēąĄąĮąĖąĄ ąŠą┐ąŠčĆčŗ ąĖ čüąĮąĖąČą░ąĄčé čćą░čüč鹊čéčā 菹┐ąĖąĘąŠą┤ąŠą▓.

ąöąĖą░ą│ąĮąŠčüčéąĖą║ą░: ą┐ąŠč湥ą╝čā ąŠąĮą░ ą▒čŗą▓ą░ąĄčé čüą╗ąŠąČąĮąŠą╣
ąöąĖą░ą│ąĮąŠčüčéąĖą║ą░ ┬½ąÆąĪąö┬╗ ą┤ąĄą╣čüčéą▓ąĖč鹥ą╗čīąĮąŠ ą╝ąŠąČąĄčé ąĘą░ąĮąĖą╝ą░čéčī ą▓čĆąĄą╝čÅ, ą┐ąŠč鹊ą╝čā čćč鹊 čüąĖą╝ą┐č鹊ą╝čŗ ąĮąĄčüą┐ąĄčåąĖčäąĖčćąĮčŗ. ą¤ąŠą┤ąŠą▒ąĮčŗąĄ ąČą░ą╗ąŠą▒čŗ ą▓ąŠąĘą╝ąŠąČąĮčŗ ą┐čĆąĖ ą░ąĮąĄą╝ąĖąĖ, ąĘą░ą▒ąŠą╗ąĄą▓ą░ąĮąĖčÅčģ čēąĖč鹊ą▓ąĖą┤ąĮąŠą╣ ąČąĄą╗ąĄąĘčŗ, ąĮą░čĆčāčłąĄąĮąĖčÅčģ čĆąĖčéą╝ą░, čģčĆąŠąĮąĖč湥čüą║ąĖčģ ą▓ąŠčüą┐ą░ą╗ąĖč鹥ą╗čīąĮčŗčģ ą┐čĆąŠčåąĄčüčüą░čģ ąĖ ą╝ąĮąŠą│ąĖčģ ą┤čĆčāą│ąĖčģ čüąŠčüč鹊čÅąĮąĖčÅčģ. ąśąĮąŠą│ą┤ą░ čüąĖą╝ą┐č鹊ą╝čŗ ą╝ą░čüą║ąĖčĆčāčÄčé čĆąĄą░ą╗čīąĮčŗąĄ ą▒ąŠą╗ąĄąĘąĮąĖ, ą░ ąĖąĮąŠą│ą┤ą░, ąĮą░ąŠą▒ąŠčĆąŠčé, čéčĆąĄą▓ąŠą│ą░ čāčüąĖą╗ąĖą▓ą░ąĄčé ąĮąŠčĆą╝ą░ą╗čīąĮčŗąĄ č鹥ą╗ąĄčüąĮčŗąĄ ąŠčēčāčēąĄąĮąĖčÅ. ą¤ąŠčŹč鹊ą╝čā ą▓čĆą░čć ąŠą▒čŗčćąĮąŠ ą┤ąĄą╣čüčéą▓čāąĄčé ą┐ąŠ ą┐čĆąĖąĮčåąĖą┐čā čĆą░ąĘčāą╝ąĮąŠą╣ ą┤ąŠčüčéą░č鹊čćąĮąŠčüčéąĖ: ąĮą░ąĘąĮą░čćą░ąĄčé ąŠą▒čüą╗ąĄą┤ąŠą▓ą░ąĮąĖčÅ, ą║ąŠč鹊čĆčŗąĄ čüąŠąŠčéą▓ąĄčéčüčéą▓čāčÄčé ąČą░ą╗ąŠą▒ą░ą╝ ąĖ čĆąĖčüą║ą░ą╝. ą”ąĄą╗čī ŌĆö ąĮąĄ čüąŠą▒čĆą░čéčī ┬½ą▓čüąĄ ą░ąĮą░ą╗ąĖąĘčŗ ą╝ąĖčĆą░┬╗, ą░ ąĖčüą║ą╗čÄčćąĖčéčī ąĘąĮą░čćąĖą╝čŗąĄ ąŠčĆą│ą░ąĮąĖč湥čüą║ąĖąĄ ą┐čĆąĖčćąĖąĮčŗ. ą¤ąŠčüą╗ąĄ čŹč鹊ą│ąŠ ą╝ąŠąČąĮąŠ ą│ąŠą▓ąŠčĆąĖčéčī ąŠ čäčāąĮą║čåąĖąŠąĮą░ą╗čīąĮąŠą╣ ą┐čĆąĖčĆąŠą┤ąĄ čüąĖą╝ą┐č鹊ą╝ąŠą▓ ąĖ čüčéčĆąŠąĖčéčī ą╗ąĄč湥ąĮąĖąĄ.
ą×ą▒čŗčćąĮąŠ ąĮą░čćąĖąĮą░čÄčé čü ą┐ąŠą┤čĆąŠą▒ąĮąŠą│ąŠ ąŠą┐čĆąŠčüą░: ą║ąŠą│ą┤ą░ ąĮą░čćą░ą╗ąŠčüčī, ą║ą░ą║ čĆą░ąĘą▓ąĖą▓ą░ąĄčéčüčÅ, čćč鹊 čāčģčāą┤čłą░ąĄčé ąĖ čāą╗čāčćčłą░ąĄčé čüąŠčüč鹊čÅąĮąĖąĄ. ąÆą░ąČąĮčŗ ą┤ą░ąĮąĮčŗąĄ ąŠ čüąĮąĄ, ą┐ąĖčéą░ąĮąĖąĖ, ą║ąŠč乥ąĖąĮąĄ, ą░ą╗ą║ąŠą│ąŠą╗ąĄ, čäąĖąĘąĖč湥čüą║ąŠą╣ ą░ą║čéąĖą▓ąĮąŠčüčéąĖ, čāčĆąŠą▓ąĮąĄ čüčéčĆąĄčüčüą░ ąĖ ą┐ąĄčĆąĄąĮąĄčüąĄąĮąĮčŗčģ ąĖąĮč乥ą║čåąĖčÅčģ. ąŚą░č鹥ą╝ ą┐čĆąŠą▓ąŠą┤ąĖčéčüčÅ ąŠčüą╝ąŠčéčĆ, ąĖąĘą╝ąĄčĆąĄąĮąĖąĄ ą┤ą░ą▓ą╗ąĄąĮąĖčÅ, ąŠčåąĄąĮą║ą░ ą┐čāą╗čīčüą░, ąĖąĮąŠą│ą┤ą░ ŌĆö ąŠčĆč鹊čüčéą░čéąĖč湥čüą║ą░čÅ ą┐čĆąŠą▒ą░. ą¤ąŠ ą┐ąŠą║ą░ąĘą░ąĮąĖčÅą╝ ąĮą░ąĘąĮą░čćą░čÄčé ąŁąÜąō, ą╝ąŠąĮąĖč鹊čĆąĖčĆąŠą▓ą░ąĮąĖąĄ ą┐čāą╗čīčüą░ ąĖ ą┤ą░ą▓ą╗ąĄąĮąĖčÅ, ą░ąĮą░ą╗ąĖąĘčŗ ą║čĆąŠą▓ąĖ, ąŠčåąĄąĮą║čā ą│ąŠčĆą╝ąŠąĮąŠą▓ čēąĖč鹊ą▓ąĖą┤ąĮąŠą╣ ąČąĄą╗ąĄąĘčŗ. ąĢčüą╗ąĖ ąĄčüčéčī ąČą░ą╗ąŠą▒čŗ čüąŠ čüč鹊čĆąŠąĮčŗ ąĮąĄčĆą▓ąĮąŠą╣ čüąĖčüč鹥ą╝čŗ, ą▓čĆą░čć ą╝ąŠąČąĄčé čĆąĄą║ąŠą╝ąĄąĮą┤ąŠą▓ą░čéčī ą║ąŠąĮčüčāą╗čīčéą░čåąĖčÄ ąĮąĄą▓čĆąŠą╗ąŠą│ą░ ąĖ ą┤ąŠą┐ąŠą╗ąĮąĖč鹥ą╗čīąĮčŗąĄ ąĖčüčüą╗ąĄą┤ąŠą▓ą░ąĮąĖčÅ.
ą¤ąŠą║ą░ąĘą░ąĮąĖčÅ ą║ ą┤ąĖą░ą│ąĮąŠčüčéąĖą║ąĄ ą▓čüąĄą│ą┤ą░ ąĖąĮą┤ąĖą▓ąĖą┤čāą░ą╗čīąĮčŗ, ąĮąŠ čćą░čēąĄ ą▓čüąĄą│ąŠ ąĖčüą┐ąŠą╗čīąĘčāčÄčéčüčÅ čüčéą░ąĮą┤ą░čĆčéąĮčŗąĄ ą╝ąĄč鹊ą┤čŗ, ą║ąŠč鹊čĆčŗąĄ ą┐ąŠą╝ąŠą│ą░čÄčé ąĖčüą║ą╗čÄčćąĖčéčī ąŠčĆą│ą░ąĮąĖč湥čüą║čāčÄ ą┐ą░č鹊ą╗ąŠą│ąĖčÄ. ąŁč鹊 ąŠčüąŠą▒ąĄąĮąĮąŠ ą▓ą░ąČąĮąŠ, ąĄčüą╗ąĖ čüąĖą╝ą┐č鹊ą╝čŗ ą┐ąŠčÅą▓ąĖą╗ąĖčüčī ą▓ą┐ąĄčĆą▓čŗąĄ, čüčéą░ą╗ąĖ čüąĖą╗čīąĮąĄąĄ, ąĖąĘą╝ąĄąĮąĖą╗ąĖ čģą░čĆą░ą║č鹥čĆ ąĖą╗ąĖ čüąŠą┐čĆąŠą▓ąŠąČą┤ą░čÄčéčüčÅ ą┐ąŠč鹥čĆąĄą╣ čüąŠąĘąĮą░ąĮąĖčÅ. ą¤ą░čåąĖąĄąĮčéčā ą▓ą░ąČąĮąŠ ą┐ąŠąĮąĖą╝ą░čéčī, čćč鹊 ąŠą▒čüą╗ąĄą┤ąŠą▓ą░ąĮąĖąĄ ŌĆö ąĮąĄ ┬½ąĮąĄą┤ąŠą▓ąĄčĆąĖąĄ┬╗, ą░ ąĮąŠčĆą╝ą░ą╗čīąĮą░čÅ čćą░čüčéčī ą▒ąĄąĘąŠą┐ą░čüąĮąŠą╣ čéą░ą║čéąĖą║ąĖ. ąÜąŠą│ą┤ą░ ąŠą┐ą░čüąĮčŗąĄ ą┐čĆąĖčćąĖąĮčŗ ąĖčüą║ą╗čÄč湥ąĮčŗ, č湥ą╗ąŠą▓ąĄą║ ą╗ąĄą│č湥 ą┐čĆąĖąĮąĖą╝ą░ąĄčé čäčāąĮą║čåąĖąŠąĮą░ą╗čīąĮčāčÄ ą┐čĆąĖčĆąŠą┤čā čüąĖą╝ą┐č鹊ą╝ąŠą▓ ąĖ ą▒čŗčüčéčĆąĄąĄ ą▓ą║ą╗čÄčćą░ąĄčéčüčÅ ą▓ č鹥čĆą░ą┐ąĖčÄ. ąÜčĆąŠą╝ąĄ č鹊ą│ąŠ, čĆąĄąĘčāą╗čīčéą░čéčŗ ąĖčüčüą╗ąĄą┤ąŠą▓ą░ąĮąĖą╣ ą┐ąŠą╝ąŠą│ą░čÄčé ą▓čŗą▒čĆą░čéčī č鹊čćąĮčŗąĄ čĆąĄą║ąŠą╝ąĄąĮą┤ą░čåąĖąĖ ą┐ąŠ ąĮą░ą│čĆčāąĘą║ąĄ ąĖ ą╝ąĄą┤ąĖą║ą░ą╝ąĄąĮčéą░ą╝. ąś čŹč鹊 čüąĮąĖąČą░ąĄčé čĆąĖčüą║ ą╗ąĖčłąĮąĄą│ąŠ ą╗ąĄč湥ąĮąĖčÅ ąĖ ą┐ąŠą▒ąŠčćąĮčŗčģ čŹčäč乥ą║č鹊ą▓.
ą¤ąŠčüą╗ąĄ ąĖčüą║ą╗čÄč湥ąĮąĖčÅ ąŠčĆą│ą░ąĮąĖč湥čüą║ąĖčģ ąĘą░ą▒ąŠą╗ąĄą▓ą░ąĮąĖą╣ ą▓čĆą░čć čüąŠą┐ąŠčüčéą░ą▓ą╗čÅąĄčé čüąĖą╝ą┐č鹊ą╝čŗ, ą┤ą░ąĮąĮčŗąĄ ąŠą▒čüą╗ąĄą┤ąŠą▓ą░ąĮąĖą╣ ąĖ ą║ąŠąĮč鹥ą║čüčé ąČąĖąĘąĮąĖ ą┐ą░čåąĖąĄąĮčéą░. ąÆ ą║ą╗ąĖąĮąĖč湥čüą║ąŠą╣ ą┐čĆą░ą║čéąĖą║ąĄ čŹč鹊 ą╝ąŠąČąĄčé č乊čĆą╝čāą╗ąĖčĆąŠą▓ą░čéčīčüčÅ ą║ą░ą║ ┬½ą▓ąĄą│ąĄčéą░čéąĖą▓ąĮą░čÅ ą┤ąĖčüčäčāąĮą║čåąĖčÅ┬╗, ┬½čüąŠą╝ą░č鹊č乊čĆą╝ąĮą░čÅ ą▓ąĄą│ąĄčéą░čéąĖą▓ąĮą░čÅ ą┤ąĖčüčäčāąĮą║čåąĖčÅ┬╗ ąĖą╗ąĖ ┬½ą░ą▓č鹊ąĮąŠą╝ąĮą░čÅ ą┤ąĖčüčĆąĄą│čāą╗čÅčåąĖčÅ┬╗, ą▓ ąĘą░ą▓ąĖčüąĖą╝ąŠčüčéąĖ ąŠčé čüąĖčéčāą░čåąĖąĖ. ąÆą░ąČąĮąŠ ąĮąĄ ąĮą░ąĘą▓ą░ąĮąĖąĄ, ą░ ą╗ąŠą│ąĖą║ą░: ą┐ąŠč湥ą╝čā ą▓ąŠąĘąĮąĖą║ą░ąĄčé čüąĖą╝ą┐č鹊ą╝ ąĖ čćč鹊 čü ąĮąĖą╝ ą┤ąĄą╗ą░čéčī. ąźąŠčĆąŠčłą░čÅ ą┤ąĖą░ą│ąĮąŠčüčéąĖą║ą░ ąĘą░ą║ą░ąĮčćąĖą▓ą░ąĄčéčüčÅ ąĮąĄ čüą╗ąŠą▓ą░ą╝ąĖ, ą░ ą┐ą╗ą░ąĮąŠą╝: ą║ą░ą║ąĖąĄ ą┐čĆąĖą▓čŗčćą║ąĖ ą╝ąĄąĮčÅčéčī, ą║ą░ą║ąĖąĄ ą╝ąĄč鹊ą┤čŗ ą╗ąĄč湥ąĮąĖčÅ ą┐ąŠą┤ą║ą╗čÄčćą░čéčī, ą║ą░ą║ ąŠčéčüą╗ąĄąČąĖą▓ą░čéčī ą┐čĆąŠą│čĆąĄčüčü. ąŁč鹊 ąĖ ąĄčüčéčī č鹊, čćč鹊 ą▒ąŠą╗čīčłąĄ ą▓čüąĄą│ąŠ ą┐ąŠą╝ąŠą│ą░ąĄčé ą┐ą░čåąĖąĄąĮčéčā.
ąÜąŠą│ą┤ą░ ąĮčāąČąĮąŠ čüčĆąŠčćąĮąŠ ąĖčüą║ą╗čÄčćą░čéčī ąŠą┐ą░čüąĮčŗąĄ čüąŠčüč鹊čÅąĮąĖčÅ
ąØąĄčüą╝ąŠčéčĆčÅ ąĮą░ č鹊, čćč鹊 čäčāąĮą║čåąĖąŠąĮą░ą╗čīąĮčŗąĄ ą▓ąĄą│ąĄčéą░čéąĖą▓ąĮčŗąĄ čĆąĄą░ą║čåąĖąĖ čćą░čüč鹊 ąĮąĄ ąĮąĄčüčāčé ą┐čĆčÅą╝ąŠą╣ čāą│čĆąŠąĘčŗ, ą┐ąŠčģąŠąČąĖąĄ čüąĖą╝ą┐č鹊ą╝čŗ ą╝ąŠą│čāčé ą▓čüčéčĆąĄčćą░čéčīčüčÅ ą┐čĆąĖ čüąĄčĆčīąĄąĘąĮčŗčģ ąĘą░ą▒ąŠą╗ąĄą▓ą░ąĮąĖčÅčģ. ą¤ąŠčŹč鹊ą╝čā čüčāčēąĄčüčéą▓čāąĄčé čüą┐ąĖčüąŠą║ čüąĖčéčāą░čåąĖą╣, ą║ąŠą│ą┤ą░ ą▓ą░ąČąĮąŠ ąĮąĄ ąČą┤ą░čéčī ąĖ ąĮąĄ čüą┐ąĖčüčŗą▓ą░čéčī ą▓čüąĄ ąĮą░ ┬½ąÆąĪąö┬╗. ąŁč鹊 ąŠčüąŠą▒ąĄąĮąĮąŠ ą░ą║čéčāą░ą╗čīąĮąŠ ą┐čĆąĖ ą▓ą┐ąĄčĆą▓čŗąĄ ą▓ąŠąĘąĮąĖą║čłąĖčģ čüąĖą╝ą┐č鹊ą╝ą░čģ, ą┐čĆąĖ ąĮą░ą╗ąĖčćąĖąĖ čäą░ą║č鹊čĆąŠą▓ čĆąĖčüą║ą░ ąĖ ą┐čĆąĖ čĆąĄąĘą║ąŠą╝ čāčģčāą┤čłąĄąĮąĖąĖ. ąÆ čéą░ą║ąĖčģ čüą╗čāčćą░čÅčģ ą▒ąĄąĘąŠą┐ą░čüąĮąĄąĄ ąŠą▒čĆą░čéąĖčéčīčüčÅ ąĘą░ ąĮąĄąŠčéą╗ąŠąČąĮąŠą╣ ą┐ąŠą╝ąŠčēčīčÄ ąĖą╗ąĖ čüčĆąŠčćąĮąŠą╣ ą║ąŠąĮčüčāą╗čīčéą░čåąĖąĄą╣ ą▓čĆą░čćą░. ąæčŗčüčéčĆą░čÅ ąŠčåąĄąĮą║ą░ ą┐ąŠą╝ąŠą│ą░ąĄčé ąĖčüą║ą╗čÄčćąĖčéčī ąŠą┐ą░čüąĮčŗąĄ ą┐čĆąĖčćąĖąĮčŗ ąĖ, ąĄčüą╗ąĖ ąŠąĮąĖ ąĮąĄ ą┐ąŠą┤čéą▓ąĄčƹȹ┤ą░čÄčéčüčÅ, čāčüą┐ąŠą║ąŠąĖčéčīčüčÅ ąĮą░ ąŠčüąĮąŠą▓ą░ąĮąĖąĖ čäą░ą║č鹊ą▓. ąŁč鹊 čüąĮąĖąČą░ąĄčé čāčĆąŠą▓ąĄąĮčī čéčĆąĄą▓ąŠą│ąĖ ąĖ ą┐čĆąĄą┤ąŠčéą▓čĆą░čēą░ąĄčé ą┐ąŠą▓č鹊čĆąĮčŗąĄ ą┐ą░ąĮąĖč湥čüą║ąĖąĄ 菹┐ąĖąĘąŠą┤čŗ.
ąŚą░čÅą▓ą║ą░ ą┐čĆąĖąĮčÅčéą░

ąÜ ┬½ą║čĆą░čüąĮčŗą╝ čäą╗ą░ą│ą░ą╝┬╗ ąŠčéąĮąŠčüčÅčéčüčÅ ą▓čŗčĆą░ąČąĄąĮąĮą░čÅ ą▒ąŠą╗čī ąĖą╗ąĖ čüą┤ą░ą▓ą╗ąĄąĮąĖąĄ ą▓ ą│čĆčāą┤ąĖ, ąŠčüąŠą▒ąĄąĮąĮąŠ čü ąŠčéą┤ą░č湥ą╣ ą▓ čĆčāą║čā ąĖą╗ąĖ č湥ą╗čÄčüčéčī, ąĖ ą▓ąĮąĄąĘą░ą┐ąĮą░čÅ čüąĖą╗čīąĮą░čÅ ąŠą┤čŗčłą║ą░. ąØą░čüč鹊čĆą░ąČąĖą▓ą░ąĄčé ą┐ąŠč鹥čĆčÅ čüąŠąĘąĮą░ąĮąĖčÅ, čüčāą┤ąŠčĆąŠą│ąĖ, ą▓čŗčĆą░ąČąĄąĮąĮą░čÅ čüą╗ą░ą▒ąŠčüčéčī ą▓ ą║ąŠąĮąĄčćąĮąŠčüčéčÅčģ ąĖą╗ąĖ ąĮą░čĆčāčłąĄąĮąĖąĄ čĆąĄčćąĖ. ą×ą┐ą░čüąĮčŗ čüąĖą╝ą┐č鹊ą╝čŗ, ą║ąŠč鹊čĆčŗąĄ ą▒čŗčüčéčĆąŠ ąĮą░čĆą░čüčéą░čÄčé, čüąŠą┐čĆąŠą▓ąŠąČą┤ą░čÄčéčüčÅ ą▓čŗčüąŠą║ąŠą╣ č鹥ą╝ą┐ąĄčĆą░čéčāčĆąŠą╣, čĆą▓ąŠč鹊ą╣ čü ąŠą▒ąĄąĘą▓ąŠąČąĖą▓ą░ąĮąĖąĄą╝ ąĖą╗ąĖ ą▓čŗčĆą░ąČąĄąĮąĮčŗą╝ąĖ čüą║ą░čćą║ą░ą╝ąĖ ą┤ą░ą▓ą╗ąĄąĮąĖčÅ. ąóą░ą║ąČąĄ ą┐ąŠą▓ąŠą┤ąŠą╝ ą┤ą╗čÅ čüčĆąŠčćąĮąŠą│ąŠ ąŠą▒čĆą░čēąĄąĮąĖčÅ ą╝ąŠąČąĄčé ą▒čŗčéčī čāčüč鹊ą╣čćąĖą▓čŗą╣ ą▓čŗčüąŠą║ąĖą╣ ą┐čāą╗čīčü ą▓ ą┐ąŠą║ąŠąĄ, ą║ąŠč鹊čĆčŗą╣ ąĮąĄ čüąĮąĖąČą░ąĄčéčüčÅ, ąĖą╗ąĖ ąĮąĄčĆąĄą│čāą╗čÅčĆąĮčŗą╣ čĆąĖčéą╝ čü čāčģčāą┤čłąĄąĮąĖąĄą╝ čüą░ą╝ąŠčćčāą▓čüčéą▓ąĖčÅ. ą¤čĆąĖ čéą░ą║ąĖčģ ą┐čĆąĖąĘąĮą░ą║ą░čģ ą▓ą░ąČąĮąĄąĄ ą▒ąĄąĘąŠą┐ą░čüąĮąŠčüčéčī, č湥ą╝ ą┐ąŠą┐čŗčéą║ą░ ┬½ą┐ąĄčĆąĄč鹥čĆą┐ąĄčéčī┬╗.
ąĪąĖą│ąĮą░ą╗čŗ, ą┐čĆąĖ ą║ąŠč鹊čĆčŗčģ ą╗čāčćčłąĄ ąŠą▒čĆą░čéąĖčéčīčüčÅ ą║ ą▓čĆą░čćčā ąĮąĄąĘą░ą╝ąĄą┤ą╗ąĖč鹥ą╗čīąĮąŠ, ą▓ą║ą╗čÄčćą░čÄčé:
ŌĆó ą▓ąĮąĄąĘą░ą┐ąĮą░čÅ čüąĖą╗čīąĮą░čÅ ą▒ąŠą╗čī ą▓ ą│čĆčāą┤ąĖ ąĖą╗ąĖ čĆąĄąĘą║ą░čÅ ąŠą┤čŗčłą║ą░
ŌĆó ąŠą▒ą╝ąŠčĆąŠą║, ą▓čŗčĆą░ąČąĄąĮąĮąŠąĄ ą│ąŠą╗ąŠą▓ąŠą║čĆčāąČąĄąĮąĖąĄ čü ą┐ą░ą┤ąĄąĮąĖąĄą╝, čüčāą┤ąŠčĆąŠą│ąĖ
ŌĆó ąŠąĮąĄą╝ąĄąĮąĖąĄ ą╗ąĖčåą░ ąĖą╗ąĖ ą║ąŠąĮąĄčćąĮąŠčüčéąĖ, čüą╗ą░ą▒ąŠčüčéčī ą▓ čĆčāą║ąĄ/ąĮąŠą│ąĄ, ąĮą░čĆčāčłąĄąĮąĖąĄ čĆąĄčćąĖ
ŌĆó čüč鹊ą╣ą║ąŠąĄ ą┐ąŠą▓čŗčłąĄąĮąĖąĄ ą┤ą░ą▓ą╗ąĄąĮąĖčÅ čü ą┐ą╗ąŠčģąĖą╝ čüą░ą╝ąŠčćčāą▓čüčéą▓ąĖąĄą╝ ąĖ ą│ąŠą╗ąŠą▓ąĮąŠą╣ ą▒ąŠą╗čīčÄ
ŌĆó čĆąĄąĘą║ąŠąĄ čāčģčāą┤čłąĄąĮąĖąĄ ąĮą░ č乊ąĮąĄ ąĖąĘą▓ąĄčüčéąĮčŗčģ ą▒ąŠą╗ąĄąĘąĮąĄą╣ čüąĄčĆą┤čåą░, ą┤ąĖą░ą▒ąĄčéą░ ąĖą╗ąĖ ą▒ąĄčĆąĄą╝ąĄąĮąĮąŠčüčéąĖ
ąĢčüą╗ąĖ ąŠą┐ą░čüąĮčŗąĄ čüąŠčüč鹊čÅąĮąĖčÅ ąĖčüą║ą╗čÄč湥ąĮčŗ, čŹč鹊 ąĮąĄ ąŠą▒ąĄčüčåąĄąĮąĖą▓ą░ąĄčé ą▓ą░čłąĖ ąŠčēčāčēąĄąĮąĖčÅ, ą░ ą┤ą░ąĄčé ąŠą┐ąŠčĆčā ą┤ą╗čÅ ą╗ąĄč湥ąĮąĖčÅ. ą¤ą░čåąĖąĄąĮčéčā ą▓ą░ąČąĮąŠ čāčüą╗čŗčłą░čéčī: ┬½ą£čŗ ą┐čĆąŠą▓ąĄčĆąĖą╗ąĖ č鹊, čćč鹊 ąĮčāąČąĮąŠ ą┐čĆąŠą▓ąĄčĆąĖčéčī, č鹥ą┐ąĄčĆčī čĆą░ą▒ąŠčéą░ąĄą╝ čü čĆąĄą│čāą╗čÅčåąĖąĄą╣ ąĖ ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖąĄą╝┬╗. ąŁč鹊 ą╝ąĄąĮčÅąĄčé č乊ą║čāčü čü ą┐ąŠąĖčüą║ą░ čüčéčĆą░čłąĮąŠą│ąŠ ą┤ąĖą░ą│ąĮąŠąĘą░ ąĮą░ čāą┐čĆą░ą▓ą╗ąĄąĮąĖąĄ čäą░ą║č鹊čĆą░ą╝ąĖ, ą║ąŠč鹊čĆčŗąĄ ą┤ąĄą╣čüčéą▓ąĖč鹥ą╗čīąĮąŠ ą▓ą╗ąĖčÅčÄčé ąĮą░ čüąŠčüč鹊čÅąĮąĖąĄ. ąöą░ą╗čīčłąĄ ąŠą▒čŗčćąĮąŠ ą▓ą║ą╗čÄčćą░ąĄčéčüčÅ ą┐ą╗ą░ąĮ: čüąŠąĮ, ąĮą░ą│čĆčāąĘą║ą░, ą┐ąĖčéą░ąĮąĖąĄ, čĆą░ą▒ąŠčéą░ čü čéčĆąĄą▓ąŠą│ąŠą╣ ąĖ, ą┐čĆąĖ ąĮąĄąŠą▒čģąŠą┤ąĖą╝ąŠčüčéąĖ, ą╝ąĄą┤ąĖą║ą░ą╝ąĄąĮčéčŗ. ąóą░ą║ąŠą╣ ą┐ąŠą┤čģąŠą┤ čüąĮąĖąČą░ąĄčé čćą░čüč鹊čéčā ąŠą▒čĆą░čēąĄąĮąĖą╣ ą▓ čüą║ąŠčĆčāčÄ ąĖ ą▓ąŠąĘą▓čĆą░čēą░ąĄčé čćčāą▓čüčéą▓ąŠ ą▒ąĄąĘąŠą┐ą░čüąĮąŠčüčéąĖ.
ąÜčĆąŠą╝ąĄ č鹊ą│ąŠ, ąĖąĮąŠą│ą┤ą░ ┬½ą▓ąĄą│ąĄčéą░čéąĖą▓ąĮčŗąĄ┬╗ čüąĖą╝ą┐č鹊ą╝čŗ ąŠą║ą░ąĘčŗą▓ą░čÄčéčüčÅ čćą░čüčéčīčÄ ą║ąŠąĮą║čĆąĄčéąĮąŠą│ąŠ ą░ą▓č鹊ąĮąŠą╝ąĮąŠą│ąŠ čĆą░čüčüčéčĆąŠą╣čüčéą▓ą░, ąĮą░ą┐čĆąĖą╝ąĄčĆ, ą▓ą░čĆąĖą░ąĮč鹊ą▓ ą┤ąĖčüą░ą▓č鹊ąĮąŠą╝ąĖąĖ, ąĖ č鹊ą│ą┤ą░ ąĮčāąČąĄąĮ ą▒ąŠą╗ąĄąĄ čüą┐ąĄčåąĖą░ą╗ąĖąĘąĖčĆąŠą▓ą░ąĮąĮčŗą╣ ą┐ąŠą┤čģąŠą┤. ąöąĖčüą░ą▓č鹊ąĮąŠą╝ąĖčÅ ŌĆö ąŠą▒čēąĖą╣ č鹥čĆą╝ąĖąĮ ą┤ą╗čÅ ąĮą░čĆčāčłąĄąĮąĖą╣ čĆą░ą▒ąŠčéčŗ ą░ą▓č鹊ąĮąŠą╝ąĮąŠą╣ ąĮąĄčĆą▓ąĮąŠą╣ čüąĖčüč鹥ą╝čŗ ąĖ ą╝ąŠąČąĄčé čüąŠą┐čĆąŠą▓ąŠąČą┤ą░čéčīčüčÅ ą┐čĆąŠą▒ą╗ąĄą╝ą░ą╝ąĖ čü ą┤ą░ą▓ą╗ąĄąĮąĖąĄą╝, ą┐čāą╗čīčüąŠą╝ ąĖ ą┐ąĄčĆąĄąĮąŠčüąĖą╝ąŠčüčéčīčÄ ąĮą░ą│čĆčāąĘą║ąĖ. ą¤ąŠčŹč鹊ą╝čā, ąĄčüą╗ąĖ čüąĖą╝ą┐č鹊ą╝čŗ čüč鹊ą╣ą║ąĖąĄ, ą▓čŗčĆą░ąČąĄąĮąĮčŗąĄ ąĖ ą╝ąĄčłą░čÄčé ą┐ąŠą▓čüąĄą┤ąĮąĄą▓ąĮąŠą╣ ąČąĖąĘąĮąĖ, čüč鹊ąĖčé ąŠą▒čüčāąČą┤ą░čéčī čü ą▓čĆą░č湊ą╝ čāą│ą╗čāą▒ą╗ąĄąĮąĮčāčÄ ą┤ąĖą░ą│ąĮąŠčüčéąĖą║čā ąĖ ą┐čĆąŠčäąĖą╗čīąĮčŗąĄ čĆąĄą║ąŠą╝ąĄąĮą┤ą░čåąĖąĖ. ąĪą░ą╝ąŠąĄ ą▓ą░ąČąĮąŠąĄ ŌĆö ąĮąĄ ąŠčüčéą░ą▓ą░čéčīčüčÅ ąŠą┤ąĖąĮ ąĮą░ ąŠą┤ąĖąĮ čü ą┐čāą│ą░čÄčēąĖą╝ąĖ ąŠčēčāčēąĄąĮąĖčÅą╝ąĖ ąĖ ąĮąĄ ąŠą│čĆą░ąĮąĖčćąĖą▓ą░čéčī ąČąĖąĘąĮčī ąĖąĘ-ąĘą░ čüčéčĆą░čģą░.
ąÜą░ą║ ą┐čĆąŠčģąŠą┤ąĖčé ą┤ąĖą░ą│ąĮąŠčüčéąĖą║ą░ ą▓ ą║ą╗ąĖąĮąĖą║ąĄ
ąöąĖą░ą│ąĮąŠčüčéąĖą║ą░ ąĮą░čćąĖąĮą░ąĄčéčüčÅ čü ą┐čĆąĖąĄą╝ą░ č鹥čĆą░ą┐ąĄą▓čéą░ ąĖą╗ąĖ ąĮąĄą▓čĆąŠą╗ąŠą│ą░, ą│ą┤ąĄ čāč鹊čćąĮčÅčÄčéčüčÅ ąČą░ą╗ąŠą▒čŗ ąĖ čüąŠą▒ąĖčĆą░ąĄčéčüčÅ ą░ąĮą░ą╝ąĮąĄąĘ. ąÆčĆą░čć čāč鹊čćąĮčÅąĄčé, ą║ą░ą║ ą┤ą░ą▓ąĮąŠ čüąĖą╝ą┐č鹊ą╝čŗ, ą║ą░ą║ ąŠąĮąĖ ą╝ąĄąĮčÅčÄčéčüčÅ, ąĄčüčéčī ą╗ąĖ čüą▓čÅąĘčī čü ąĮą░ą│čĆčāąĘą║ąŠą╣, čüčéčĆąĄčüčüąŠą╝, ą┐ąŠą╗ąŠąČąĄąĮąĖąĄą╝ č鹥ą╗ą░, ąĄą┤ąŠą╣ ąĖ čüąĮąŠą╝. ą×ą▒čÅąĘą░č鹥ą╗čīąĮąŠ ąŠčåąĄąĮąĖą▓ą░čÄčéčüčÅ čģčĆąŠąĮąĖč湥čüą║ąĖąĄ ąĘą░ą▒ąŠą╗ąĄą▓ą░ąĮąĖčÅ, ą╗ąĄą║ą░čĆčüčéą▓ą░, ą▓čĆąĄą┤ąĮčŗąĄ ą┐čĆąĖą▓čŗčćą║ąĖ ąĖ čüąĄą╝ąĄą╣ąĮčŗąĄ čäą░ą║č鹊čĆčŗ čĆąĖčüą║ą░. ąŚą░č鹥ą╝ ą┐čĆąŠą▓ąŠą┤ąĖčéčüčÅ ą▒ą░ąĘąŠą▓čŗą╣ ąŠčüą╝ąŠčéčĆ: ą┤ą░ą▓ą╗ąĄąĮąĖąĄ, ą┐čāą╗čīčü, čüąĄčĆą┤ąĄčćąĮčŗąĄ č鹊ąĮčŗ, ąĮąĄą▓čĆąŠą╗ąŠą│ąĖč湥čüą║ąĖą╣ čüčéą░čéčāčü. ąŻąČąĄ ąĮą░ čŹč鹊ą╝ čŹčéą░ą┐ąĄ ąĮąĄčĆąĄą┤ą║ąŠ čüčéą░ąĮąŠą▓čÅčéčüčÅ ą┐ąŠąĮčÅčéąĮčŗ ąĮą░ąĖą▒ąŠą╗ąĄąĄ ą▓ąĄčĆąŠčÅčéąĮčŗąĄ ąĮą░ą┐čĆą░ą▓ą╗ąĄąĮąĖčÅ ąŠą▒čüą╗ąĄą┤ąŠą▓ą░ąĮąĖčÅ. ą¤ą░čåąĖąĄąĮčéčā ąŠą▒čŗčćąĮąŠ ąŠą▒čŖčÅčüąĮčÅčÄčé, ą║ą░ą║ąĖąĄ ą┤ąĖą░ą│ąĮąŠąĘčŗ ąĮčāąČąĮąŠ ąĖčüą║ą╗čÄčćąĖčéčī ą▓ ą┐ąĄčĆą▓čāčÄ ąŠč湥čĆąĄą┤čī.
ąöą░ą╗ąĄąĄ ą┐ąŠą┤ą▒ąĖčĆą░čÄčéčüčÅ ąĖčüčüą╗ąĄą┤ąŠą▓ą░ąĮąĖčÅ ą┐ąŠ čüąĖą╝ą┐č鹊ą╝ą░ą╝, ą░ ąĮąĄ ┬½ą┐ą░ą║ąĄč鹊ą╝ ąĮą░ ą▓čüčÅą║ąĖą╣ čüą╗čāčćą░ą╣┬╗. ą¤čĆąĖ čüąĄčĆą┤ąĄčćąĮčŗčģ ąČą░ą╗ąŠą▒ą░čģ čćą░čüč鹊 ą┤ąŠčüčéą░č鹊čćąĮąŠ ąŁąÜąō, ąĖąĮąŠą│ą┤ą░ ŌĆö ąźąŠą╗č鹥čĆ-ą╝ąŠąĮąĖč鹊čĆąĖčĆąŠą▓ą░ąĮąĖčÅ ąĖ ąŻąŚąś čüąĄčĆą┤čåą░. ą¤čĆąĖ ą│ąŠą╗ąŠą▓ąŠą║čĆčāąČąĄąĮąĖčÅčģ ą╝ąŠąČąĄčé ą┐ąŠąĮą░ą┤ąŠą▒ąĖčéčīčüčÅ ąŠčåąĄąĮą║ą░ čłąĄą╣ąĮąŠą│ąŠ ąŠčéą┤ąĄą╗ą░, čüąŠčüčāą┤ąŠą▓ ą┐ąŠ ą┐ąŠą║ą░ąĘą░ąĮąĖčÅą╝ ąĖ ą║ąŠąĮčüčāą╗čīčéą░čåąĖčÅ ąĮąĄą▓čĆąŠą╗ąŠą│ą░. ą¤čĆąĖ ą▓čŗčĆą░ąČąĄąĮąĮąŠą╣ čüą╗ą░ą▒ąŠčüčéąĖ ąĖ čéą░čģąĖą║ą░čĆą┤ąĖąĖ ą▓ą░ąČąĮčŗ ą░ąĮą░ą╗ąĖąĘčŗ ą║čĆąŠą▓ąĖ, ą▓ą║ą╗čÄčćą░čÅ ą┐ąŠą║ą░ąĘą░č鹥ą╗ąĖ ąČąĄą╗ąĄąĘą░ ąĖ čäčāąĮą║čåąĖčÄ čēąĖč鹊ą▓ąĖą┤ąĮąŠą╣ ąČąĄą╗ąĄąĘčŗ. ąĢčüą╗ąĖ ąĄčüčéčī ąĮą░čĆčāčłąĄąĮąĖčÅ čüąĮą░ ąĖ čéčĆąĄą▓ąŠą│ą░, ą▓čĆą░čć ą╝ąŠąČąĄčé čĆąĄą║ąŠą╝ąĄąĮą┤ąŠą▓ą░čéčī ą║ąŠąĮčüčāą╗čīčéą░čåąĖčÄ ą┐čüąĖčģąŠč鹥čĆą░ą┐ąĄą▓čéą░ ąĖą╗ąĖ ą┐čüąĖčģąĖą░čéčĆą░, čćč鹊ą▒čŗ ąŠčåąĄąĮąĖčéčī ą▓ą║ą╗ą░ą┤ čéčĆąĄą▓ąŠąČąĮčŗčģ čĆą░čüčüčéčĆąŠą╣čüčéą▓. ąóą░ą║ąŠą╣ ą╝čāą╗čīčéąĖą┤ąĖčüčåąĖą┐ą╗ąĖąĮą░čĆąĮčŗą╣ ą┐ąŠą┤čģąŠą┤ ą┐ąŠą╝ąŠą│ą░ąĄčé ąĮąĄ čāą┐čāčüčéąĖčéčī ą┐čĆąĖčćąĖąĮčŗ ąĖ ą▒čŗčüčéčĆąĄąĄ ą┐čĆąĖą╣čéąĖ ą║ čāą╗čāčćčłąĄąĮąĖčÄ.
ą¤ąŠčüą╗ąĄ ą┐ąŠą╗čāč湥ąĮąĖčÅ čĆąĄąĘčāą╗čīčéą░č鹊ą▓ ą▓čĆą░čć ąŠą▒čüčāąČą┤ą░ąĄčé čü ą┐ą░čåąĖąĄąĮč鹊ą╝ ą║ą░čĆčéąĖąĮčā čåąĄą╗ąĖą║ąŠą╝ ąĖ ą┤ą░ąĄčé ą┐ąŠąĮčÅčéąĮčŗą╣ ą▓čŗą▓ąŠą┤. ąĢčüą╗ąĖ ą▓čŗčÅą▓ą╗ąĄąĮą░ ąŠčĆą│ą░ąĮąĖč湥čüą║ą░čÅ ą┐čĆąĖčćąĖąĮą░, ą╗ąĄč湥ąĮąĖąĄ čüčéčĆąŠąĖčéčüčÅ ą┐ąŠ ą┐čĆąŠčäąĖą╗čÄ ąĘą░ą▒ąŠą╗ąĄą▓ą░ąĮąĖčÅ, ąĖ č鹥čĆą╝ąĖąĮ ┬½ąÆąĪąö┬╗ čćą░čēąĄ ąĮąĄ ąĮčāąČąĄąĮ. ąĢčüą╗ąĖ ąŠą┐ą░čüąĮčŗąĄ ą┐čĆąĖčćąĖąĮčŗ ąĖčüą║ą╗čÄč湥ąĮčŗ, ą▓čĆą░čć ąŠą▒čŖčÅčüąĮčÅąĄčé ą╝ąĄčģą░ąĮąĖąĘą╝ čäčāąĮą║čåąĖąŠąĮą░ą╗čīąĮčŗčģ čĆąĄą░ą║čåąĖą╣ ąĖ ą┐čĆąĄą┤ą╗ą░ą│ą░ąĄčé ą┐ąŠčłą░ą│ąŠą▓čāčÄ ą┐čĆąŠą│čĆą░ą╝ą╝čā ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖčÅ. ąÆą░ąČąĮą░čÅ čćą░čüčéčī ŌĆö č乊čĆą╝ąĖčĆąŠą▓ą░ąĮąĖąĄ čĆąĄą░ą╗ąĖčüčéąĖčćąĮčŗčģ ąŠąČąĖą┤ą░ąĮąĖą╣: čüąĖą╝ą┐č鹊ą╝čŗ čĆąĄą┤ą║ąŠ ąĖčüč湥ąĘą░čÄčé ┬½ąĘą░ ąŠą┤ąĖąĮ ą┤ąĄąĮčī┬╗, ąĮąŠ ąŠą▒čŗčćąĮąŠ čģąŠčĆąŠčłąŠ čāą╝ąĄąĮčīčłą░čÄčéčüčÅ ą┐čĆąĖ čüąĖčüč鹥ą╝ąĮąŠą╣ čĆą░ą▒ąŠč鹥. ą¤ą░čåąĖąĄąĮčéčā ąŠą▒čŖčÅčüąĮčÅčÄčé, ą║ą░ą║ąĖąĄ ąĖąĘą╝ąĄąĮąĄąĮąĖčÅ ą┤ą░ą┤čāčé ą▒čŗčüčéčĆčŗą╣ čŹčäč乥ą║čé (čüąŠąĮ, ą║ąŠč乥ąĖąĮ, ą┤čŗčģą░ąĮąĖąĄ), ą░ ą║ą░ą║ąĖąĄ čéčĆąĄą▒čāčÄčé ą▓čĆąĄą╝ąĄąĮąĖ (čéčĆąĄąĮąĖčĆąŠą▓ą║ą░ ą▓čŗąĮąŠčüą╗ąĖą▓ąŠčüčéąĖ, ą┐čüąĖčģąŠč鹥čĆą░ą┐ąĖčÅ). ąŁč鹊 čüąĮąĖąČą░ąĄčé čĆą░ąĘąŠčćą░čĆąŠą▓ą░ąĮąĖąĄ ąĖ ą┐ąŠą╝ąŠą│ą░ąĄčé čāą┤ąĄčƹȹĖą▓ą░čéčī ą┐ą╗ą░ąĮ.
ąóą░ą║ąČąĄ ą┐ą░čåąĖąĄąĮčéčā ą┤ą░čÄčé čĆąĄą║ąŠą╝ąĄąĮą┤ą░čåąĖąĖ ą┐ąŠ čüą░ą╝ąŠą║ąŠąĮčéčĆąŠą╗čÄ ą▒ąĄąĘ ąĖąĘą▒čŗč鹊čćąĮąŠą╣ čäąĖą║čüą░čåąĖąĖ ąĮą░ čåąĖčäčĆą░čģ. ąØą░ą┐čĆąĖą╝ąĄčĆ, ąĖąĘą╝ąĄčĆčÅčéčī ą┤ą░ą▓ą╗ąĄąĮąĖąĄ ąĖ ą┐čāą╗čīčü ą┐ąŠ čüčģąĄą╝ąĄ, ą░ ąĮąĄ ┬½ą║ą░ąČą┤čŗąĄ ą┐čÅčéčī ą╝ąĖąĮčāčé┬╗, čćč鹊ą▒čŗ ąĮąĄ ą┐ąŠą┤ą┐ąĖčéčŗą▓ą░čéčī čéčĆąĄą▓ąŠą│čā. ąśąĮąŠą│ą┤ą░ ą┐ąŠą╗ąĄąĘąĮčŗ ą┤ąĮąĄą▓ąĮąĖą║ąĖ čüąĮą░, čüą░ą╝ąŠčćčāą▓čüčéą▓ąĖčÅ ąĖ čéčĆąĖą│ą│ąĄčĆąŠą▓, ą┐ąŠč鹊ą╝čā čćč鹊 ąŠąĮąĖ ą┐ąŠą║ą░ąĘčŗą▓ą░čÄčé ą┤ąĖąĮą░ą╝ąĖą║čā ąĖ ą┐ąŠą╝ąŠą│ą░čÄčé ą▓čĆą░čćčā ą║ąŠčĆčĆąĄą║čéąĖčĆąŠą▓ą░čéčī ą┐ą╗ą░ąĮ. ąźąŠčĆąŠčłą░čÅ ą┤ąĖą░ą│ąĮąŠčüčéąĖą║ą░ ąĘą░ą║ą░ąĮčćąĖą▓ą░ąĄčéčüčÅ č鹥ą╝, čćč鹊 ą┐ą░čåąĖąĄąĮčé čāčģąŠą┤ąĖčé čü ą┐ąŠąĮčÅčéąĮąŠą╣ ą┤ąŠčĆąŠąČąĮąŠą╣ ą║ą░čĆč鹊ą╣. ą×ąĮą░ ą▓ą║ą╗čÄčćą░ąĄčé ąŠą▒čüą╗ąĄą┤ąŠą▓ą░ąĮąĖčÅ, ą║ąŠąĮčüčāą╗čīčéą░čåąĖąĖ, čĆąĄą║ąŠą╝ąĄąĮą┤ą░čåąĖąĖ ą┐ąŠ čĆąĄąČąĖą╝čā ąĖ ą║čĆąĖč鹥čĆąĖąĖ, ą║ąŠą│ą┤ą░ ąŠą▒čĆą░čēą░čéčīčüčÅ ą┐ąŠą▓č鹊čĆąĮąŠ. ąóą░ą║ąŠą╣ č乊čĆą╝ą░čé ą┐ąŠą▓čŗčłą░ąĄčé ą▒ąĄąĘąŠą┐ą░čüąĮąŠčüčéčī ąĖ čŹčäč乥ą║čéąĖą▓ąĮąŠčüčéčī ą╗ąĄč湥ąĮąĖčÅ.
ą¦č鹊 ą┐ąŠą╝ąŠą│ą░ąĄčé: ąŠą▒čĆą░ąĘ ąČąĖąĘąĮąĖ ąĖ ą┐čĆąĖą▓čŗčćą║ąĖ
ąÆ ą▒ąŠą╗čīčłąĖąĮčüčéą▓ąĄ čüą╗čāčćą░ąĄą▓ ąŠčüąĮąŠą▓ą░ čāą╗čāčćčłąĄąĮąĖčÅ ŌĆö čŹč鹊 ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖąĄ čĆąĄčüčāčĆčüąŠą▓ ąŠčĆą│ą░ąĮąĖąĘą╝ą░ ąĖ čüąĮąĖąČąĄąĮąĖąĄ ą┐ąĄčĆąĄą│čĆčāąĘą║ąĖ ąÆąØąĪ. ąØą░čćąĖąĮą░čÄčé čü ąĮąŠčĆą╝ą░ą╗ąĖąĘą░čåąĖąĖ čüąĮą░: čüčéą░ą▒ąĖą╗čīąĮąŠąĄ ą▓čĆąĄą╝čÅ ą┐ąŠą┤čŖąĄą╝ą░, ą┤ąŠčüčéą░č鹊čćąĮą░čÅ ą┤ą╗ąĖč鹥ą╗čīąĮąŠčüčéčī, ąŠą│čĆą░ąĮąĖč湥ąĮąĖąĄ 菹║čĆą░ąĮąŠą▓ ą┐ąĄčĆąĄą┤ čüąĮąŠą╝. ąĪą╗ąĄą┤čāčÄčēąĖą╣ čłą░ą│ ŌĆö ą┐ąĖčéą░ąĮąĖąĄ ąĖ ą▓ąŠą┤ą░: čĆąĄą│čāą╗čÅčĆąĮčŗąĄ ą┐čĆąĖąĄą╝čŗ ą┐ąĖčēąĖ, ą┤ąŠčüčéą░č鹊čćąĮąŠąĄ ą║ąŠą╗ąĖč湥čüčéą▓ąŠ ąČąĖą┤ą║ąŠčüčéąĖ, ąŠčüč鹊čĆąŠąČąĮąŠčüčéčī čü ą║ąŠč乥ąĖąĮąŠą╝ ąĖ ą░ą╗ą║ąŠą│ąŠą╗ąĄą╝. ąŚą░č鹥ą╝ ŌĆö ą┐ąŠčüč鹥ą┐ąĄąĮąĮą░čÅ čäąĖąĘąĖč湥čüą║ą░čÅ ą░ą║čéąĖą▓ąĮąŠčüčéčī, ą║ąŠč鹊čĆą░čÅ čéčĆąĄąĮąĖčĆčāąĄčé čüąŠčüčāą┤ąĖčüčéčāčÄ čĆąĄą│čāą╗čÅčåąĖčÄ ąĖ ą┐ąŠą▓čŗčłą░ąĄčé čāčüč鹊ą╣čćąĖą▓ąŠčüčéčī ą║ ąĮą░ą│čĆčāąĘą║ąĄ. ą¤čĆąĖ čäčāąĮą║čåąĖąŠąĮą░ą╗čīąĮčŗčģ čüąĖą╝ą┐č鹊ą╝ą░čģ ą┤ą▓ąĖąČąĄąĮąĖąĄ čćą░čüč鹊 ą┤ąĄą╣čüčéą▓čāąĄčé ą╗čāčćčłąĄ, č湥ą╝ ą┐ąŠčüč鹊čÅąĮąĮčŗą╣ ą┐ąŠą║ąŠą╣. ąØąŠ ąĮą░ą│čĆčāąĘą║čā ą▓ą░ąČąĮąŠ ą┐ąŠą┤ą▒ąĖčĆą░čéčī ą┐ąŠčüč鹥ą┐ąĄąĮąĮąŠ, ą▒ąĄąĘ čĆąĄąĘą║ąĖčģ čüčéą░čĆč鹊ą▓.
ą¤ąŠą╗ąĄąĘąĮąŠ ą┐ąĄčĆąĄčüą╝ąŠčéčĆąĄčéčī čĆąĄąČąĖą╝ ą┤ąĮčÅ ąĖ čüąĮąĖąĘąĖčéčī ą║ąŠą╗ąĖč湥čüčéą▓ąŠ ┬½čéčĆąĖą│ą│ąĄčĆąŠą▓┬╗, ą║ąŠč鹊čĆčŗąĄ ą┐čĆąŠą▓ąŠčåąĖčĆčāčÄčé čüąĖą╝ą┐č鹊ą╝čŗ. ąöą╗čÅ ą║ąŠą│ąŠ-č鹊 čéą░ą║ąĖą╝ čéčĆąĖą│ą│ąĄčĆąŠą╝ čÅą▓ą╗čÅąĄčéčüčÅ ą║ąŠč乥, ą┤ą╗čÅ ą║ąŠą│ąŠ-č鹊 ŌĆö ąĮąĄčĆąĄą│čāą╗čÅčĆąĮą░čÅ ąĄą┤ą░, ą┤ą╗čÅ čéčĆąĄčéčīąĖčģ ŌĆö čģčĆąŠąĮąĖč湥čüą║ąĖą╣ ąĮąĄą┤ąŠčüčŗą┐. ąĢčüą╗ąĖ ąĄčüčéčī čüą║ą╗ąŠąĮąĮąŠčüčéčī ą║ ą│ąĖą┐ąŠč鹊ąĮąĖąĖ, ą▓čĆą░čć ą╝ąŠąČąĄčé ąŠą▒čüčāą┤ąĖčéčī čĆąĄąČąĖą╝ čüąŠą╗ąĖ ąĖ ą▓ąŠą┤čŗ, ą║ąŠąĮčéčĆą░čüčéąĮčŗą╣ ą┤čāčł ąĖ ą║ąŠą╝ą┐čĆąĄčüčüąĖąŠąĮąĮčŗą╣ čéčĆąĖą║ąŠčéą░ąČ ą┐čĆąĖ ąŠčĆč鹊čüčéą░čéąĖč湥čüą║ąĖčģ ąČą░ą╗ąŠą▒ą░čģ. ąĢčüą╗ąĖ ą┐čĆąĄąŠą▒ą╗ą░ą┤ą░čÄčé čéą░čģąĖą║ą░čĆą┤ąĖčÅ ąĖ čéčĆąĄą▓ąŠą│ą░, ą░ą║čåąĄąĮčé ą┤ąĄą╗ą░čÄčé ąĮą░ ą┤čŗčģą░č鹥ą╗čīąĮčŗčģ ą┐čĆą░ą║čéąĖą║ą░čģ ąĖ čüąĮąĖąČąĄąĮąĖąĖ čüčéąĖą╝čāą╗čÅč鹊čĆąŠą▓. ąĪą╝čŗčüą╗ ąĮąĄ ą▓ ąĘą░ą┐čĆąĄčéą░čģ, ą░ ą▓ čāą┐čĆą░ą▓ą╗ąĄąĮąĖąĖ čĆąĄą░ą║čéąĖą▓ąĮąŠčüčéčīčÄ ąĖ ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖąĖ ą▒ą░ą╗ą░ąĮčüą░. ą¦ąĄą╝ čüčéą░ą▒ąĖą╗čīąĮąĄąĄ ą▒ą░ąĘąŠą▓čŗąĄ ą┐čĆąĖą▓čŗčćą║ąĖ, č鹥ą╝ čĆąĄąČąĄ ąĖ čüą╗ą░ą▒ąĄąĄ čüčéą░ąĮąŠą▓čÅčéčüčÅ ą┐čĆąĖčüčéčāą┐čŗ.
ą¤čĆą░ą║čéąĖč湥čüą║ąĖąĄ čłą░ą│ąĖ, čü ą║ąŠč鹊čĆčŗčģ čćą░čüč鹊 ąĮą░čćąĖąĮą░čÄčé ą┐čĆąŠą│čĆą░ą╝ą╝čā ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖčÅ:
ŌĆó čüąŠąĮ ą┐ąŠ čĆą░čüą┐ąĖčüą░ąĮąĖčÄ ąĖ čüąĮąĖąČąĄąĮąĖąĄ ąĮąŠčćąĮąŠą╣ čüčéąĖą╝čāą╗čÅčåąĖąĖ
ŌĆó čāą╝ąĄčĆąĄąĮąĮą░čÅ ą░čŹčĆąŠą▒ąĮą░čÅ ąĮą░ą│čĆčāąĘą║ą░ 3ŌĆō5 čĆą░ąĘ ą▓ ąĮąĄą┤ąĄą╗čÄ čü ą┐ąŠčüč鹥ą┐ąĄąĮąĮčŗą╝ čĆąŠčüč鹊ą╝
ŌĆó čĆąĄą│čāą╗čÅčĆąĮąŠąĄ ą┐ąĖčéą░ąĮąĖąĄ ąĖ ą┤ąŠčüčéą░č鹊čćąĮąŠąĄ ą┐ąĖčéčīčæ ą▓ č鹥č湥ąĮąĖąĄ ą┤ąĮčÅ
ŌĆó čāą╝ąĄąĮčīčłąĄąĮąĖąĄ ą║ąŠč乥ąĖąĮą░, ąĮąĖą║ąŠčéąĖąĮą░ ąĖ ą░ą╗ą║ąŠą│ąŠą╗čÅ, ąŠčüąŠą▒ąĄąĮąĮąŠ ą┐čĆąĖ čéą░čģąĖą║ą░čĆą┤ąĖąĖ
ŌĆó ąŠą▒čāč湥ąĮąĖąĄ ą┤čŗčģą░ąĮąĖčÄ ąĖ čĆą░čüčüą╗ą░ą▒ą╗ąĄąĮąĖčÄ ą╝čŗčłčå, ąŠčüąŠą▒ąĄąĮąĮąŠ ą▓ ą╝ąŠą╝ąĄąĮčé čāčģčāą┤čłąĄąĮąĖčÅ
ąÆą░ąČąĮąŠ ąŠąČąĖą┤ą░čéčī ą┐ąŠčüč鹥ą┐ąĄąĮąĮčŗčģ ąĖąĘą╝ąĄąĮąĄąĮąĖą╣ ąĖ ąŠčéčüą╗ąĄąČąĖą▓ą░čéčī ą┤ąĖąĮą░ą╝ąĖą║čā ąĮąĄ ą┐ąŠ ąŠą┤ąĮąŠą╝čā ą┤ąĮčÄ, ą░ ą┐ąŠ ąĮąĄą┤ąĄą╗čÅą╝. ą£ąĮąŠą│ąĖąĄ ą┐ą░čåąĖąĄąĮčéčŗ ąĘą░ą╝ąĄčćą░čÄčé, čćč鹊 č湥čĆąĄąĘ 2ŌĆō4 ąĮąĄą┤ąĄą╗ąĖ čüčéą░ą▒ąĖą╗ąĖąĘą░čåąĖąĖ čüąĮą░ ąĖ ąĮą░ą│čĆčāąĘą║ąĖ 菹┐ąĖąĘąŠą┤čŗ čüčéą░ąĮąŠą▓čÅčéčüčÅ ą║ąŠčĆąŠč湥 ąĖ ą╝ąĄąĮąĄąĄ ą┐čāą│ą░čÄčēąĖą╝ąĖ. ąĢčüą╗ąĖ č湥ą╗ąŠą▓ąĄą║ čĆą░ąĮąĄąĄ ąĖąĘą▒ąĄą│ą░ą╗ ą░ą║čéąĖą▓ąĮąŠčüčéąĖ ąĖąĘ-ąĘą░ čüčéčĆą░čģą░ čüąĖą╝ą┐č鹊ą╝ąŠą▓, ą▓ąŠąĘą▓čĆą░čēąĄąĮąĖąĄ ą║ ąĮą░ą│čĆčāąĘą║ąĄ ą╗čāčćčłąĄ ą┐čĆąŠą▓ąŠą┤ąĖčéčī ą┐ąŠ ą┐ą╗ą░ąĮčā, ąĖąĮąŠą│ą┤ą░ čü ą┐ąŠą┤ą┤ąĄčƹȹ║ąŠą╣ ą▓čĆą░čćą░ ąøążąÜ. ą¤ą░čĆą░ą╗ą╗ąĄą╗čīąĮąŠ ą┐ąŠą╗ąĄąĘąĮąŠ čĆą░ą▒ąŠčéą░čéčī čü čéčĆąĄą▓ąŠąČąĮčŗą╝ąĖ ąĖąĮč鹥čĆą┐čĆąĄčéą░čåąĖčÅą╝ąĖ čüąĖą╝ą┐č鹊ą╝ąŠą▓, čćč鹊ą▒čŗ ąĮąĄ čĆą░čüą║čĆčāčćąĖą▓ą░čéčī čĆąĄą░ą║čåąĖčÄ ąÆąØąĪ. ąÜąŠą│ą┤ą░ č鹥ą╗ąŠ ąĖ ą┐čüąĖčģąĖą║ą░ ┬½ą┤ąŠą│ąŠą▓ą░čĆąĖą▓ą░čÄčéčüčÅ┬╗, čĆąĄąĘčāą╗čīčéą░čé čüčéą░ąĮąŠą▓ąĖčéčüčÅ čāčüč鹊ą╣čćąĖą▓čŗą╝.
ą×ą▒čĆą░ąĘ ąČąĖąĘąĮąĖ ąĮąĄ ąŠčéą╝ąĄąĮčÅąĄčé ą╝ąĄą┤ąĖčåąĖąĮčüą║čāčÄ ą┐ąŠą┤ą┤ąĄčƹȹ║čā, ąĄčüą╗ąĖ ąŠąĮą░ ąĮčāąČąĮą░, ąĮąŠ ą┤ąĄą╗ą░ąĄčé ąĄąĄ čŹčäč乥ą║čéąĖą▓ąĮąĄąĄ. ąśąĮąŠą│ą┤ą░ ą╝ąĄą┤ąĖą║ą░ą╝ąĄąĮčéčŗ ą┤ą░čÄčé ą▒čŗčüčéčĆčŗą╣ ┬½ąĘą░ąĘąŠčĆ┬╗, čćč鹊ą▒čŗ č湥ą╗ąŠą▓ąĄą║ čüą╝ąŠą│ ą▓ąŠčüčüčéą░ąĮąŠą▓ąĖčéčī čüąŠąĮ ąĖ ą▓ąĄčĆąĮčāčéčīčüčÅ ą║ ą░ą║čéąĖą▓ąĮąŠčüčéąĖ. ąÆ ą┤čĆčāą│ąĖčģ čüą╗čāčćą░čÅčģ ą┤ąŠčüčéą░č鹊čćąĮąŠ ąĮąĄą╝ąĄą┤ąĖą║ą░ą╝ąĄąĮč鹊ąĘąĮčŗčģ ą╝ąĄč鹊ą┤ąŠą▓ ąĖ čĆąĄą│čāą╗čÅčĆąĮąŠą│ąŠ ąĮą░ą▒ą╗čÄą┤ąĄąĮąĖčÅ. ąŚą░ą┤ą░čćą░ ą║ą╗ąĖąĮąĖą║ąĖ ŌĆö ą┐ąŠą┤ąŠą▒čĆą░čéčī ą║ąŠą╝ą▒ąĖąĮą░čåąĖčÄ ą┐ąŠą┤čģąŠą┤ąŠą▓ ą┐ąŠą┤ ą║ąŠąĮą║čĆąĄčéąĮąŠą│ąŠ ą┐ą░čåąĖąĄąĮčéą░, ą░ ąĮąĄ ąĮą░ąĘąĮą░čćąĖčéčī čāąĮąĖą▓ąĄčĆčüą░ą╗čīąĮčŗą╣ ąĮą░ą▒ąŠčĆ. ąØą░ąĖą╗čāčćčłąĖąĄ čĆąĄąĘčāą╗čīčéą░čéčŗ ąŠą▒čŗčćąĮąŠ ą┤ąŠčüčéąĖą│ą░čÄčéčüčÅ, ą║ąŠą│ą┤ą░ ą┐ą░čåąĖąĄąĮčé ą┐ąŠąĮąĖą╝ą░ąĄčé ą╝ąĄčģą░ąĮąĖąĘą╝ ąĖ čāčćą░čüčéą▓čāąĄčé ą▓ ą╗ąĄč湥ąĮąĖąĖ. ąóąŠą│ą┤ą░ čüąĖą╝ą┐č鹊ą╝čŗ ą┐ąĄčĆąĄčüčéą░čÄčé čāą┐čĆą░ą▓ą╗čÅčéčī ąČąĖąĘąĮčīčÄ, ą░ čüčéą░ąĮąŠą▓čÅčéčüčÅ čāą┐čĆą░ą▓ą╗čÅąĄą╝ąŠą╣ čćą░čüčéčīčÄ ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖčÅ.
ą£ąĄą┤ąĖą║ą░ą╝ąĄąĮčéčŗ ąĖ ą┐čĆąŠčåąĄą┤čāčĆčŗ: čćč鹊 ą╝ąŠąČąĄčé ąĮą░ąĘąĮą░čćąĖčéčī ą▓čĆą░čć
ą£ąĄą┤ąĖą║ą░ą╝ąĄąĮč鹊ąĘąĮąŠąĄ ą╗ąĄč湥ąĮąĖąĄ ą┐ąŠą┤ą▒ąĖčĆą░čÄčé ąĮąĄ ┬½ąŠčé ąÆąĪąö┬╗, ą░ ą┐ąŠą┤ ą║ąŠąĮą║čĆąĄčéąĮčŗąĄ čüąĖą╝ą┐č鹊ą╝čŗ ąĖ ąĖčģ ą┐čĆąĖčćąĖąĮčŗ. ąĢčüą╗ąĖ ą▓čŗčÅą▓ą╗ąĄąĮčŗ ą┤ąĄčäąĖčåąĖčéčŗ, ąĮą░ąĘąĮą░čćą░čÄčé ą║ąŠčĆčĆąĄą║čåąĖčÄ ąČąĄą╗ąĄąĘą░, ą▓ąĖčéą░ą╝ąĖąĮąŠą▓ ąĖą╗ąĖ ą┤čĆčāą│ąĖčģ ą┐ąŠą║ą░ąĘą░č鹥ą╗ąĄą╣ ą┐ąŠ ą░ąĮą░ą╗ąĖąĘą░ą╝. ąĢčüą╗ąĖ ą┐čĆąĄąŠą▒ą╗ą░ą┤ą░čÄčé čéą░čģąĖą║ą░čĆą┤ąĖčÅ ąĖ ą▓čŗčĆą░ąČąĄąĮąĮčŗąĄ čüąŠčüčāą┤ąĖčüčéčŗąĄ čĆąĄą░ą║čåąĖąĖ, ą▓čĆą░čć ą╝ąŠąČąĄčé čĆą░čüčüą╝ąŠčéčĆąĄčéčī ą┐čĆąĄą┐ą░čĆą░čéčŗ, ą▓ą╗ąĖčÅčÄčēąĖąĄ ąĮą░ čćą░čüč鹊čéčā ą┐čāą╗čīčüą░ ąĖ čĆąĄą░ą║čéąĖą▓ąĮąŠčüčéčī. ą¤čĆąĖ čāčüč鹊ą╣čćąĖą▓ąŠą╣ čéčĆąĄą▓ąŠąČąĮąŠčüčéąĖ ą╝ąŠą│čāčé ąĖčüą┐ąŠą╗čīąĘąŠą▓ą░čéčīčüčÅ čüąĄą┤ą░čéąĖą▓ąĮčŗąĄ čüčĆąĄą┤čüčéą▓ą░ ą║ąŠčĆąŠčéą║ąĖą╝ąĖ ą║čāčĆčüą░ą╝ąĖ ąĖą╗ąĖ ą┐čĆąĄą┐ą░čĆą░čéčŗ ą┤ą╗čÅ ą╗ąĄč湥ąĮąĖčÅ čéčĆąĄą▓ąŠąČąĮčŗčģ čĆą░čüčüčéčĆąŠą╣čüčéą▓, ąĄčüą╗ąĖ ąĄčüčéčī ą┐ąŠą║ą░ąĘą░ąĮąĖčÅ. ąÆą░ąČąĮąŠ, čćč鹊ą▒čŗ ą╗čÄą▒čŗąĄ ą╗ąĄą║ą░čĆčüčéą▓ą░ ąĮą░ąĘąĮą░čćą░ą╗ąĖčüčī ą▓čĆą░č湊ą╝ čü čāč湥č鹊ą╝ ą┐čĆąŠčéąĖą▓ąŠą┐ąŠą║ą░ąĘą░ąĮąĖą╣ ąĖ čüąŠą┐čāčéčüčéą▓čāčÄčēąĖčģ ąĘą░ą▒ąŠą╗ąĄą▓ą░ąĮąĖą╣. ąĪą░ą╝ąŠčüč鹊čÅč鹥ą╗čīąĮčŗą╣ ą┐ąŠą┤ą▒ąŠčĆ ą┐čĆąĄą┐ą░čĆą░č鹊ą▓ ąĮąĄčĆąĄą┤ą║ąŠ ą┐čĆąĖą▓ąŠą┤ąĖčé ą║ ą┐ąŠą▒ąŠčćąĮčŗą╝ čŹčäč乥ą║čéą░ą╝ ąĖ čāčüąĖą╗ąĄąĮąĖčÄ čéčĆąĄą▓ąŠą│ąĖ.
ąØąĄą╝ąĄą┤ąĖą║ą░ą╝ąĄąĮč鹊ąĘąĮčŗąĄ ą╝ąĄč鹊ą┤čŗ čćą░čüč鹊 čüčéą░ąĮąŠą▓čÅčéčüčÅ ą▓ą░ąČąĮąŠą╣ čćą░čüčéčīčÄ ą┐čĆąŠą│čĆą░ą╝ą╝čŗ. ąøąĄč湥ą▒ąĮą░čÅ čäąĖąĘą║čāą╗čīčéčāčĆą░ čāą╗čāčćčłą░ąĄčé ą┐ąĄčĆąĄąĮąŠčüąĖą╝ąŠčüčéčī ąĮą░ą│čĆčāąĘą║ąĖ ąĖ čéčĆąĄąĮąĖčĆčāąĄčé čüąŠčüčāą┤ąĖčüčéčāčÄ čĆąĄą│čāą╗čÅčåąĖčÄ. ążąĖąĘąĖąŠč鹥čĆą░ą┐ąĖčÅ ąĖ ą╝ą░čüčüą░ąČ ą╝ąŠą│čāčé čüąĮąĖąČą░čéčī ą╝čŗčłąĄčćąĮąŠąĄ ąĮą░ą┐čĆčÅąČąĄąĮąĖąĄ, čāą╗čāčćčłą░čéčī čüąŠąĮ ąĖ čāą╝ąĄąĮčīčłą░čéčī ą│ąŠą╗ąŠą▓ąĮčŗąĄ ą▒ąŠą╗ąĖ ąĮą░ą┐čĆčÅąČąĄąĮąĖčÅ. ą¤čĆąĖ ąČą░ą╗ąŠą▒ą░čģ ąĮą░ ą┤čŗčģą░ąĮąĖąĄ ą┐ąŠą╗ąĄąĘąĮčŗ ą┤čŗčģą░č鹥ą╗čīąĮčŗąĄ čéčĆąĄąĮąĖčĆąŠą▓ą║ąĖ ąĖ čĆą░ą▒ąŠčéą░ čü ą┐ą░čéč鹥čĆąĮąŠą╝ ą┤čŗčģą░ąĮąĖčÅ. ąÆ ąĮąĄą║ąŠč鹊čĆčŗčģ čüą╗čāčćą░čÅčģ ą┐ąŠą╝ąŠą│ą░ąĄčé ą┐čüąĖčģąŠč鹥čĆą░ą┐ąĖčÅ, ąŠčüąŠą▒ąĄąĮąĮąŠ ą║ąŠą│ąĮąĖčéąĖą▓ąĮąŠ-ą┐ąŠą▓ąĄą┤ąĄąĮč湥čüą║ąĖą╣ ą┐ąŠą┤čģąŠą┤, ą║ąŠč鹊čĆčŗą╣ čāčćąĖčé ą┐ąŠ-ą┤čĆčāą│ąŠą╝čā čĆąĄą░ą│ąĖčĆąŠą▓ą░čéčī ąĮą░ č鹥ą╗ąĄčüąĮčŗąĄ ąŠčēčāčēąĄąĮąĖčÅ. ąÆ ą║ą╗ąĖąĮąĖą║ąĄ ąŠą▒čŗčćąĮąŠ ą┐ąŠą┤ą▒ąĖčĆą░čÄčé ą╝ąĄč鹊ą┤čŗ čéą░ą║, čćč鹊ą▒čŗ ąŠąĮąĖ ą┤ąŠą┐ąŠą╗ąĮčÅą╗ąĖ ą┤čĆčāą│ ą┤čĆčāą│ą░, ą░ ąĮąĄ ą┐ąĄčĆąĄą│čĆčāąČą░ą╗ąĖ ą┐ą░čåąĖąĄąĮčéą░.
ąōčĆčāą┐ą┐čŗ ą▓ą╝ąĄčłą░č鹥ą╗čīčüčéą▓, ą║ąŠč鹊čĆčŗąĄ ą▓čĆą░čć ą╝ąŠąČąĄčé ą▓ą║ą╗čÄčćąĖčéčī ą▓ ą┐ą╗ą░ąĮ ą┐čĆąĖ čĆą░ąĘąĮčŗčģ ą▓ą░čĆąĖą░ąĮčéą░čģ čüąĖą╝ą┐č鹊ą╝ąŠą▓:
ŌĆó ąøążąÜ ąĖ ą┐ąŠčüč鹥ą┐ąĄąĮąĮą░čÅ ą║ą░čĆą┤ąĖąŠąĮą░ą│čĆčāąĘą║ą░ ą┤ą╗čÅ čéčĆąĄąĮąĖčĆąŠą▓ą║ąĖ čüąŠčüčāą┤ąĖčüč鹊ą╣ čüąĖčüč鹥ą╝čŗ
ŌĆó ą╝ą░čüčüą░ąČ ąĖ čĆą░ą▒ąŠčéą░ čü ą╝čŗčłąĄčćąĮčŗą╝ ąĮą░ą┐čĆčÅąČąĄąĮąĖąĄą╝ čłąĄąĖ ąĖ ą│čĆčāą┤ąĮąŠą╣ ą║ą╗ąĄčéą║ąĖ
ŌĆó čäąĖąĘąĖąŠą┐čĆąŠčåąĄą┤čāčĆčŗ ą┐ąŠ ą┐ąŠą║ą░ąĘą░ąĮąĖčÅą╝ ą┤ą╗čÅ ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖčÅ ąĖ čāą╗čāčćčłąĄąĮąĖčÅ čüąĮą░
ŌĆó ą┐čüąĖčģąŠč鹥čĆą░ą┐ąĖčÅ ą┐čĆąĖ čéčĆąĄą▓ąŠą│ąĄ, ą┐ą░ąĮąĖč湥čüą║ąĖčģ ą░čéą░ą║ą░čģ ąĖ ąĖąĘą▒ąĄą│ą░ąĮąĖąĖ ąĮą░ą│čĆčāąĘąŠą║
ŌĆó ą╝ąĄą┤ąĖą║ą░ą╝ąĄąĮčéčŗ ą┐ąŠ čüąĖą╝ą┐č鹊ą╝ą░ą╝ ąĖ čĆąĄąĘčāą╗čīčéą░čéą░ą╝ ąŠą▒čüą╗ąĄą┤ąŠą▓ą░ąĮąĖčÅ, čü ą║ąŠąĮčéčĆąŠą╗ąĄą╝ čŹčäč乥ą║čéąĖą▓ąĮąŠčüčéąĖ
ą×č湥ąĮčī ą▓ą░ąČąĮąŠ ąŠčåąĄąĮąĖą▓ą░čéčī čŹčäč乥ą║čé č鹥čĆą░ą┐ąĖąĖ ą┐ąŠ ą┐ąŠąĮčÅčéąĮčŗą╝ ą║čĆąĖč鹥čĆąĖčÅą╝: ą║ą░ą║ čćą░čüč鹊 菹┐ąĖąĘąŠą┤čŗ, ąĮą░čüą║ąŠą╗čīą║ąŠ ąŠąĮąĖ ą╝ąĄčłą░čÄčé, ą║ą░ą║ ą▒čŗčüčéčĆąŠ č湥ą╗ąŠą▓ąĄą║ ą▓ąŠčüčüčéą░ąĮą░ą▓ą╗ąĖą▓ą░ąĄčéčüčÅ. ąÆčĆą░čć ą╝ąŠąČąĄčé ą┐čĆąĄą┤ą╗ąŠąČąĖčéčī ą║ąŠąĮčéčĆąŠą╗čīąĮčŗąĄ ą▓ąĖąĘąĖčéčŗ, čćč鹊ą▒čŗ ą║ąŠčĆčĆąĄą║čéąĖčĆąŠą▓ą░čéčī ą┐ą╗ą░ąĮ ąĖ ąĮąĄ ąŠčüčéą░ą▓ą╗čÅčéčī ą┐ą░čåąĖąĄąĮčéą░ ą▓ ąĮąĄąŠą┐čĆąĄą┤ąĄą╗ąĄąĮąĮąŠčüčéąĖ. ąóą░ą║ąČąĄ ąŠą▒čüčāąČą┤ą░ąĄčéčüčÅ ą▒ąĄąĘąŠą┐ą░čüąĮąŠčüčéčī: ą║ą░ą║ąĖąĄ ąŠčēčāčēąĄąĮąĖčÅ ą┤ąŠą┐čāčüčéąĖą╝čŗ ą┐čĆąĖ ą▓ąŠąĘą▓čĆą░čēąĄąĮąĖąĖ ą║ ą░ą║čéąĖą▓ąĮąŠčüčéąĖ, ą░ ą║ą░ą║ąĖąĄ čéčĆąĄą▒čāčÄčé ą┐ąŠą▓č鹊čĆąĮąŠą╣ ąŠčåąĄąĮą║ąĖ. ąóą░ą║ąŠą╣ ą┐ąŠą┤čģąŠą┤ čüąĮąĖąČą░ąĄčé čĆąĖčüą║ ┬½čüą║ą░čćą║ąŠą▓┬╗ ą╝ąĄąČą┤čā čĆą░ąĘąĮčŗą╝ąĖ čüčģąĄą╝ą░ą╝ąĖ ą╗ąĄč湥ąĮąĖčÅ ąĖ ą┐ąŠčüč鹊čÅąĮąĮčŗčģ čüą╝ąĄąĮ ą┐čĆąĄą┐ą░čĆą░č鹊ą▓. ąÜąŠą│ą┤ą░ ą╗ąĄč湥ąĮąĖąĄ ą┐ąŠčüą╗ąĄą┤ąŠą▓ą░č鹥ą╗čīąĮąŠąĄ, ąŠčĆą│ą░ąĮąĖąĘą╝ ą┐ąŠčüč鹥ą┐ąĄąĮąĮąŠ ą┐ąĄčĆąĄčüčéą░ąĄčé čĆąĄą░ą│ąĖčĆąŠą▓ą░čéčī čüą╗ąĖčłą║ąŠą╝ ą▒čāčĆąĮąŠ.
ą”ąĄą╗čī č鹥čĆą░ą┐ąĖąĖ ŌĆö ąĮąĄ ą┐čĆąŠčüč鹊 čāą▒čĆą░čéčī čüąĖą╝ą┐č鹊ą╝ ąĮą░ ą╝ąĖąĮčāčéčā, ą░ ą▓ąŠčüčüčéą░ąĮąŠą▓ąĖčéčī ą║ą░č湥čüčéą▓ąŠ ąČąĖąĘąĮąĖ ąĖ čāą▓ąĄčĆąĄąĮąĮąŠčüčéčī č湥ą╗ąŠą▓ąĄą║ą░ ą▓ čüą▓ąŠąĄą╝ č鹥ą╗ąĄ. ąŻ ą╝ąĮąŠą│ąĖčģ ą┐ą░čåąĖąĄąĮč鹊ą▓ čāą╗čāčćčłąĄąĮąĖąĄ ąĖą┤ąĄčé čüčéčāą┐ąĄąĮčćą░č鹊: čüąĮą░čćą░ą╗ą░ čüąĮąĖąČą░ąĄčéčüčÅ čéčĆąĄą▓ąŠą│ą░ ąĖ ąĮąŠčĆą╝ą░ą╗ąĖąĘčāąĄčéčüčÅ čüąŠąĮ, ąĘą░č鹥ą╝ čāą╝ąĄąĮčīčłą░ąĄčéčüčÅ čćą░čüč鹊čéą░ ą┐čĆąĖčüčéčāą┐ąŠą▓, ąĘą░č鹥ą╝ ą▓ąŠąĘą▓čĆą░čēą░ąĄčéčüčÅ ą▓čŗąĮąŠčüą╗ąĖą▓ąŠčüčéčī. ąÆą░ąČąĮąŠ ą┐ąŠą┤ą┤ąĄčƹȹĖą▓ą░čéčī čĆąĄą│čāą╗čÅčĆąĮąŠčüčéčī ąĖ ąĮąĄ ąČą┤ą░čéčī ą╝ą│ąĮąŠą▓ąĄąĮąĮąŠą╣ ąĖą┤ąĄą░ą╗čīąĮąŠą╣ čüčéą░ą▒ąĖą╗čīąĮąŠčüčéąĖ. ąĢčüą╗ąĖ ąĄčüčéčī čüąŠą┐čāčéčüčéą▓čāčÄčēąĖąĄ čüąŠčüč鹊čÅąĮąĖčÅ, ąĮą░ą┐čĆąĖą╝ąĄčĆ, ą╝ąĖą│čĆąĄąĮčī, čüąĖąĮą┤čĆąŠą╝ čĆą░ąĘą┤čĆą░ąČąĄąĮąĮąŠą│ąŠ ą║ąĖčłąĄčćąĮąĖą║ą░ ąĖą╗ąĖ čģčĆąŠąĮąĖč湥čüą║ą░čÅ ą▒ąŠą╗čī, ąĖčģ ą╗ąĄč湥ąĮąĖąĄ č鹊ąČąĄ ą▓ą╗ąĖčÅąĄčé ąĮą░ ą▓čŗčĆą░ąČąĄąĮąĮąŠčüčéčī ą▓ąĄą│ąĄčéą░čéąĖą▓ąĮčŗčģ čĆąĄą░ą║čåąĖą╣. ą¤ąŠčŹč鹊ą╝čā čĆą░ą▒ąŠčéą░ čćą░čüč鹊 ąĖą┤ąĄčé ą║ąŠą╝ą┐ą╗ąĄą║čüąĮąŠ ąĖ čü čāčćą░čüčéąĖąĄą╝ ąĮąĄčüą║ąŠą╗čīą║ąĖčģ čüą┐ąĄčåąĖą░ą╗ąĖčüč鹊ą▓.
ąöąŠą╗ą│ąŠčüčĆąŠčćąĮą░čÅ čüčéčĆą░č鹥ą│ąĖčÅ: ą┐čĆąŠčäąĖą╗ą░ą║čéąĖą║ą░ čĆąĄčåąĖą┤ąĖą▓ąŠą▓ ąĖ čüą░ą╝ąŠą║ąŠąĮčéčĆąŠą╗čī
ą¤ąŠčüą╗ąĄ čāą╗čāčćčłąĄąĮąĖčÅ ą▓ą░ąČąĮąŠ čāą┤ąĄčƹȹ░čéčī čĆąĄąĘčāą╗čīčéą░čé ąĖ ąĮąĄ ą▓ąĄčĆąĮčāčéčīčüčÅ ą▓ ą┐čĆąĄąČąĮąĖą╣ čĆąĄąČąĖą╝ ą┐ąĄčĆąĄą│čĆčāąĘą║ąĖ. ąĀąĄčåąĖą┤ąĖą▓čŗ čćą░čēąĄ ą┐čĆąŠąĖčüčģąŠą┤čÅčé ą▓ ą┐ąĄčĆąĖąŠą┤čŗ čüčéčĆąĄčüčüą░, ąĮąĄą┤ąŠčüčŗą┐ą░, ą┐ą╗ąŠčéąĮąŠą│ąŠ ą│čĆą░čäąĖą║ą░ ąĖ 菹╝ąŠčåąĖąŠąĮą░ą╗čīąĮčŗčģ ą┐ąŠčéčĆčÅčüąĄąĮąĖą╣. ą¤ąŠą╗ąĄąĘąĮąŠ ąĘą░čĆą░ąĮąĄąĄ ąĖą╝ąĄčéčī ą┐ą╗ą░ąĮ ┬½ąĮą░ čüą╗ąŠąČąĮčŗąĄ ąĮąĄą┤ąĄą╗ąĖ┬╗: čćč鹊 ą▓čŗ ą┤ąĄą╗ą░ąĄč鹥 ą▓ ą┐ąĄčĆą▓čāčÄ ąŠč湥čĆąĄą┤čī, čćč鹊ą▒čŗ ąĮąĄ čüąŠčĆą▓ą░čéčīčüčÅ. ąŁč鹊 ąŠą▒čŗčćąĮąŠ čüąŠąĮ, ą┐ąĖčéą░ąĮąĖąĄ, ą╝ąĖąĮąĖą╝ą░ą╗čīąĮą░čÅ čäąĖąĘąĖč湥čüą║ą░čÅ ą░ą║čéąĖą▓ąĮąŠčüčéčī ąĖ ąŠą│čĆą░ąĮąĖč湥ąĮąĖąĄ čüčéąĖą╝čāą╗čÅč鹊čĆąŠą▓. ąóą░ą║ąČąĄ ą┐ąŠą╝ąŠą│ą░ąĄčé ą┐ąŠąĮąĖą╝ą░čéčī, čćč鹊 ą║čĆą░čéą║ąŠą▓čĆąĄą╝ąĄąĮąĮąŠąĄ čāčüąĖą╗ąĄąĮąĖąĄ čüąĖą╝ą┐č鹊ą╝ąŠą▓ ąĮąĄ čĆą░ą▓ąĮąŠ ą║ą░čéą░čüčéčĆąŠč乥 ąĖ ąĮąĄ ąŠąĘąĮą░čćą░ąĄčé, čćč鹊 ą╗ąĄč湥ąĮąĖąĄ ąĮąĄ čĆą░ą▒ąŠčéą░ąĄčé. ą¦ąĄą╝ čüą┐ąŠą║ąŠą╣ąĮąĄąĄ ąĖąĮč鹥čĆą┐čĆąĄčéą░čåąĖčÅ, č鹥ą╝ ą▒čŗčüčéčĆąĄąĄ ąŠčĆą│ą░ąĮąĖąĘą╝ ą▓ąŠąĘą▓čĆą░čēą░ąĄčéčüčÅ ą▓ čĆą░ą▓ąĮąŠą▓ąĄčüąĖąĄ.
ąźąŠčĆąŠčłąĖą╣ čüą░ą╝ąŠą║ąŠąĮčéčĆąŠą╗čī ŌĆö čŹč鹊 ąĮą░ą▒ą╗čÄą┤ąĄąĮąĖąĄ ą▒ąĄąĘ ą│ąĖą┐ąĄčĆą║ąŠąĮčéčĆąŠą╗čÅ. ąØą░ą┐čĆąĖą╝ąĄčĆ, ąĖąĘą╝ąĄčĆčÅčéčī ą┤ą░ą▓ą╗ąĄąĮąĖąĄ ąĖ ą┐čāą╗čīčü ą┐ąŠ čüąŠą│ą╗ą░čüąŠą▓ą░ąĮąĮąŠą╣ čüčģąĄą╝ąĄ, ą░ ąĮąĄ ą┐ąŠ čéčĆąĄą▓ąŠą│ąĄ. ą¤ąŠą╗ąĄąĘąĮąŠ ąŠčéčüą╗ąĄąČąĖą▓ą░čéčī ┬½ą▒ą░ąĘąŠą▓čŗąĄ ą┐ąŠą║ą░ąĘą░č鹥ą╗ąĖ┬╗: čüąŠąĮ, čāčĆąŠą▓ąĄąĮčī čüčéčĆąĄčüčüą░, ą║ąŠą╗ąĖč湥čüčéą▓ąŠ čłą░ą│ąŠą▓ ąĖą╗ąĖ čéčĆąĄąĮąĖčĆąŠą▓ąŠą║, čĆąĄąČąĖą╝ ą▓ąŠą┤čŗ. ąŁčéąĖ ą┐ą░čĆą░ą╝ąĄčéčĆčŗ čćą░čēąĄ ąŠą▒čŖčÅčüąĮčÅčÄčé čāčģčāą┤čłąĄąĮąĖąĄ, č湥ą╝ čĆąĄą┤ą║ą░čÅ ┬½ą┐ą╗ąŠčģą░čÅ čåąĖčäčĆą░┬╗ ąĮą░ č鹊ąĮąŠą╝ąĄčéčĆąĄ. ąĢčüą╗ąĖ čā č湥ą╗ąŠą▓ąĄą║ą░ ąĄčüčéčī čüą║ą╗ąŠąĮąĮąŠčüčéčī ą║ ą┐ą░ąĮąĖč湥čüą║ąĖą╝ ą░čéą░ą║ą░ą╝, ą║ą╗čÄč湥ą▓čŗą╝ ąĮą░ą▓čŗą║ąŠą╝ čüčéą░ąĮąŠą▓ąĖčéčüčÅ čĆą░ąĮąĮąĄąĄ čĆą░čüą┐ąŠąĘąĮą░ą▓ą░ąĮąĖąĄ ąĖ ą┐čĆąĖą╝ąĄąĮąĄąĮąĖąĄ č鹥čģąĮąĖą║ąĖ ąŠčüčéą░ąĮąŠą▓ą║ąĖ ┬½čĆą░čüą║čĆčāčéą║ąĖ┬╗. ąĪąŠ ą▓čĆąĄą╝ąĄąĮąĄą╝ čŹč鹊 čüąĮąĖąČą░ąĄčé čćą░čüč鹊čéčā ąĖ ąĖąĮč鹥ąĮčüąĖą▓ąĮąŠčüčéčī 菹┐ąĖąĘąŠą┤ąŠą▓.
ąÆą░ąČąĮąŠ ą┐ąŠčüč鹥ą┐ąĄąĮąĮąŠ čĆą░čüčłąĖčĆčÅčéčī ą░ą║čéąĖą▓ąĮąŠčüčéąĖ, ą║ąŠč鹊čĆčŗąĄ ą▓čŗ čĆą░ąĮčīčłąĄ ąĖąĘą▒ąĄą│ą░ą╗ąĖ ąĖąĘ-ąĘą░ čüąĖą╝ą┐č鹊ą╝ąŠą▓. ąŁč鹊 ą╝ąŠąČąĄčé ą▒čŗčéčī ą╝ąĄčéčĆąŠ, čüą┐ąŠčĆčéąĘą░ą╗, ą┐ąŠąĄąĘą┤ą║ąĖ, ą▓čŗčüčéčāą┐ą╗ąĄąĮąĖčÅ ąĖą╗ąĖ ą▒ąŠą╗čīčłąĖąĄ ą╝ą░ą│ą░ąĘąĖąĮčŗ. ą¤ąŠą┤čģąŠą┤ ąŠą▒čŗčćąĮąŠ čüčéčāą┐ąĄąĮčćą░čéčŗą╣: ą╝ą░ą╗ąĄąĮčīą║ąĖąĄ 菹║čüą┐ąŠąĘąĖčåąĖąĖ, ąĘą░ą║čĆąĄą┐ą╗ąĄąĮąĖąĄ čāčüą┐ąĄčģą░, ąĘą░č鹥ą╝ čüą╗ąĄą┤čāčÄčēąĖą╣ čłą░ą│. ąÆčĆą░čć ąĖą╗ąĖ ą┐čüąĖčģąŠč鹥čĆą░ą┐ąĄą▓čé ą┐ąŠą╝ąŠą│ą░ąĄčé čüą┤ąĄą╗ą░čéčī ą┐ą╗ą░ąĮ ą▒ąĄąĘąŠą┐ą░čüąĮčŗą╝ ąĖ čĆąĄą░ą╗ąĖčüčéąĖčćąĮčŗą╝, čćč鹊ą▒čŗ ąŠą┐čŗčé ą▒čŗą╗ ą┐ąŠą┤ą┤ąĄčƹȹĖą▓ą░čÄčēąĖą╝, ą░ ąĮąĄ čéčĆą░ą▓ą╝ąĖčĆčāčÄčēąĖą╝. ąÜąŠą│ą┤ą░ č湥ą╗ąŠą▓ąĄą║ ą▓ąĖą┤ąĖčé, čćč鹊 čüą┐čĆą░ą▓ą╗čÅąĄčéčüčÅ, ąĮąĄčĆą▓ąĮą░čÅ čüąĖčüč鹥ą╝ą░ ą┐ąĄčĆąĄčüčéą░ąĄčé ą▓ąŠčüą┐čĆąĖąĮąĖą╝ą░čéčī čüąĖčéčāą░čåąĖčÄ ą║ą░ą║ ąŠą┐ą░čüąĮąŠčüčéčī. ąŁč鹊 ąĮą░ą┐čĆčÅą╝čāčÄ čüąĮąĖąČą░ąĄčé ą▓ąĄą│ąĄčéą░čéąĖą▓ąĮčŗąĄ čĆąĄą░ą║čåąĖąĖ.
ąĢčüą╗ąĖ čüąĖą╝ą┐č鹊ą╝čŗ ą▓ąŠąĘą▓čĆą░čēą░čÄčéčüčÅ čćą░čēąĄ, č湥ą╝ ąŠą▒čŗčćąĮąŠ, čüč鹊ąĖčé ąŠčåąĄąĮąĖčéčī, ąĮąĄ ą┐ąŠčÅą▓ąĖą╗čüčÅ ą╗ąĖ ąĮąŠą▓čŗą╣ ą╝ąĄą┤ąĖčåąĖąĮčüą║ąĖą╣ čäą░ą║č鹊čĆ. ąśąĮąŠą│ą┤ą░ čāčģčāą┤čłąĄąĮąĖąĄ čüą▓čÅąĘą░ąĮąŠ čü ą░ąĮąĄą╝ąĖąĄą╣, ą│ąŠčĆą╝ąŠąĮą░ą╗čīąĮčŗą╝ąĖ ąĖąĘą╝ąĄąĮąĄąĮąĖčÅą╝ąĖ, ąĮąŠą▓ąŠą╣ ąĖąĮč乥ą║čåąĖąĄą╣ ąĖą╗ąĖ ąĖąĘą╝ąĄąĮąĄąĮąĖąĄą╝ ą╗ąĄą║ą░čĆčüčéą▓. ąÆ čéą░ą║ąĖčģ čüą╗čāčćą░čÅčģ ą┐čĆą░ą▓ąĖą╗čīąĮąĄąĄ ąĮąĄ ┬½č鹥čĆą┐ąĄčéčī┬╗, ą░ ąŠą▒čĆą░čéąĖčéčīčüčÅ ą║ ą▓čĆą░čćčā ąĖ čāč鹊čćąĮąĖčéčī, ąĮčāąČąĮąŠ ą╗ąĖ ą┐ąŠą▓č鹊čĆąĖčéčī čćą░čüčéčī ąŠą▒čüą╗ąĄą┤ąŠą▓ą░ąĮąĖą╣. ąóą░ą║ąČąĄ čüč鹊ąĖčé ąŠą▒čüčāą┤ąĖčéčī 菹╝ąŠčåąĖąŠąĮą░ą╗čīąĮčŗąĄ čüąŠą▒čŗčéąĖčÅ ąĖ čģčĆąŠąĮąĖč湥čüą║ąĖą╣ čüčéčĆąĄčüčü, ą┐ąŠč鹊ą╝čā čćč鹊 ąŠąĮąĖ čćą░čüč鹊 ą╗ąĄąČą░čé ą▓ ąŠčüąĮąŠą▓ąĄ ąŠą▒ąŠčüčéčĆąĄąĮąĖą╣. ąöąŠą╗ą│ąŠčüčĆąŠčćąĮą░čÅ čüčéčĆą░č鹥ą│ąĖčÅ ŌĆö čŹč鹊 čüąŠč湥čéą░ąĮąĖąĄ ą╝ąĄą┤ąĖčåąĖąĮčüą║ąŠą╣ ą▒ąĄąĘąŠą┐ą░čüąĮąŠčüčéąĖ ąĖ ąĮą░ą▓čŗą║ąŠą▓ čüą░ą╝ąŠčĆąĄą│čāą╗čÅčåąĖąĖ. ąśą╝ąĄąĮąĮąŠ ąŠąĮąŠ ą┤ą░ąĄčé čāčüč鹊ą╣čćąĖą▓ąŠčüčéčī ąĖ ąŠčēčāčēąĄąĮąĖąĄ, čćč鹊 ą▓čŗ čāą┐čĆą░ą▓ą╗čÅąĄč鹥 čüąŠčüč鹊čÅąĮąĖąĄą╝.
ąÜą░ą║ ą┐ąŠą┤ą│ąŠč鹊ą▓ąĖčéčīčüčÅ ą║ ą▓ąĖąĘąĖčéčā ąĖ č湥ą│ąŠ ąŠąČąĖą┤ą░čéčī ąŠčé ą╗ąĄč湥ąĮąĖčÅ
ą¦č鹊ą▒čŗ ą┐čĆąĖąĄą╝ ą┐čĆąŠčłąĄą╗ ą╝ą░ą║čüąĖą╝ą░ą╗čīąĮąŠ ą┐ąŠą╗ąĄąĘąĮąŠ, čüč鹊ąĖčé ąĘą░čĆą░ąĮąĄąĄ čüąŠą▒čĆą░čéčī ąĖąĮč乊čĆą╝ą░čåąĖčÄ ąŠ čüąĖą╝ą┐č鹊ą╝ą░čģ. ąŚą░ą┐ąĖčłąĖč鹥, ą║ąŠą│ą┤ą░ ąŠąĮąĖ ą┐ąŠčÅą▓ą╗čÅčÄčéčüčÅ, čüą║ąŠą╗čīą║ąŠ ą┤ą╗čÅčéčüčÅ, čćč鹊 ąĖčģ ąĘą░ą┐čāčüą║ą░ąĄčé ąĖ čćč鹊 ąŠą▒ą╗ąĄą│čćą░ąĄčé. ą×čéą╝ąĄčéčīč鹥 ą╗ąĄą║ą░čĆčüčéą▓ą░ ąĖ ą┤ąŠą▒ą░ą▓ą║ąĖ, ą║ąŠč鹊čĆčŗąĄ ą▓čŗ ą┐čĆąĖąĮąĖą╝ą░ąĄč鹥, ą░ čéą░ą║ąČąĄ ą▓ą░ąČąĮčŗąĄ čüąŠą▒čŗčéąĖčÅ ą┐ąŠčüą╗ąĄą┤ąĮąĄą│ąŠ ą▓čĆąĄą╝ąĄąĮąĖ: čüčéčĆąĄčüčü, ąĖąĮč乥ą║čåąĖąĖ, čüą╝ąĄąĮą░ čĆąĄąČąĖą╝ą░. ąĢčüą╗ąĖ ą▓čŗ ąĖąĘą╝ąĄčĆčÅą╗ąĖ ą┤ą░ą▓ą╗ąĄąĮąĖąĄ ąĖą╗ąĖ ą┐čāą╗čīčü, ą▓ąŠąĘčīą╝ąĖč鹥 ąĘą░ą┐ąĖčüąĖ, ąĮąŠ ąĮąĄ čüčéą░čĆą░ą╣č鹥čüčī čüąŠą▒ąĖčĆą░čéčī ą┤ąĄčüčÅčéą║ąĖ ąĖąĘą╝ąĄčĆąĄąĮąĖą╣ ą▓ ą┤ąĄąĮčī. ą¤ąŠą┤ą│ąŠč鹊ą▓čīč鹥 čüą┐ąĖčüąŠą║ ą▓ąŠą┐čĆąŠčüąŠą▓ ą▓čĆą░čćčā, čćč鹊ą▒čŗ ąĮą░ ą┐čĆąĖąĄą╝ąĄ ąĮąĄ ąĘą░ą▒čŗčéčī ą▓ą░ąČąĮąŠąĄ. ąóą░ą║ąŠą╣ ą┐ąŠą┤čģąŠą┤ ą┤ąĄą╗ą░ąĄčé ą║ąŠąĮčüčāą╗čīčéą░čåąĖčÄ ą▒ąŠą╗ąĄąĄ č鹊čćąĮąŠą╣ ąĖ čüąŠą║čĆą░čēą░ąĄčé ą┐čāčéčī ą║ ąŠą▒ą╗ąĄą│č湥ąĮąĖčÄ.
ąØą░ ą┐ąĄčĆą▓ąĖčćąĮąŠą╝ ą┐čĆąĖąĄą╝ąĄ ą▓čĆą░čć ąŠą▒čŗčćąĮąŠ ąŠą▒čŖčÅčüąĮčÅąĄčé, ą║ą░ą║ąĖąĄ čüąŠčüč鹊čÅąĮąĖčÅ ąĮčāąČąĮąŠ ąĖčüą║ą╗čÄčćąĖčéčī ąĖ ą┐ąŠč湥ą╝čā. ąŁč鹊 ą╝ąŠąČąĄčé ą▓ą║ą╗čÄčćą░čéčī ąŁąÜąō, ą░ąĮą░ą╗ąĖąĘčŗ ą║čĆąŠą▓ąĖ, ąĖąĮąŠą│ą┤ą░ ŌĆö ąŻąŚąś čüąĄčĆą┤čåą░ ąĖą╗ąĖ ą╝ąŠąĮąĖč鹊čĆąĖčĆąŠą▓ą░ąĮąĖąĄ, ąĄčüą╗ąĖ ąĄčüčéčī ą┐ąŠą║ą░ąĘą░ąĮąĖčÅ. ą¤ą░čĆą░ą╗ą╗ąĄą╗čīąĮąŠ ąŠą▒čüčāąČą┤ą░čÄčéčüčÅ ąŠą▒čĆą░ąĘ ąČąĖąĘąĮąĖ, čüąŠąĮ, ą┐ąĖčéą░ąĮąĖąĄ ąĖ čāčĆąŠą▓ąĄąĮčī čéčĆąĄą▓ąŠą│ąĖ, ą┐ąŠč鹊ą╝čā čćč鹊 ąŠąĮąĖ ąĮą░ą┐čĆčÅą╝čāčÄ ą▓ą╗ąĖčÅčÄčé ąĮą░ ą▓ąĄą│ąĄčéą░čéąĖą▓ąĮčŗąĄ čĆąĄą░ą║čåąĖąĖ. ąĢčüą╗ąĖ čüąĖą╝ą┐č鹊ą╝čŗ čüąŠą┐čĆąŠą▓ąŠąČą┤ą░čÄčéčüčÅ ą┐ą░ąĮąĖč湥čüą║ąĖą╝ąĖ ą░čéą░ą║ą░ą╝ąĖ, ą▓čĆą░čć ą╝ąŠąČąĄčé ą┐čĆąĄą┤ą╗ąŠąČąĖčéčī ą║ąŠąĮčüčāą╗čīčéą░čåąĖčÄ čüą┐ąĄčåąĖą░ą╗ąĖčüčéą░ ą┐ąŠ ą┐čüąĖčģąĖč湥čüą║ąŠą╝čā ąĘą┤ąŠčĆąŠą▓čīčÄ, čćč鹊 čÅą▓ą╗čÅąĄčéčüčÅ ąĮąŠčĆą╝ą░ą╗čīąĮąŠą╣ čćą░čüčéčīčÄ ą╝ąĄą┤ąĖčåąĖąĮčüą║ąŠą│ąŠ ą┐ąŠą┤čģąŠą┤ą░. ą¤ą░čåąĖąĄąĮčéčā ą▓ą░ąČąĮąŠ ą┐ąŠąĮąĖą╝ą░čéčī: čŹč鹊 ąĮąĄ ┬½ą┐čüąĖčģąĖą░čéčĆąĖčÅ ą▓ą╝ąĄčüč鹊 ą╝ąĄą┤ąĖčåąĖąĮčŗ┬╗, ą░ ą┐ąŠą╝ąŠčēčī ą▓ ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖąĖ čĆąĄą│čāą╗čÅčåąĖąĖ. ą¦ąĄą╝ č湥čüčéąĮąĄąĄ ąĖ ą┐ąŠą┤čĆąŠą▒ąĮąĄąĄ ą▓čŗ ąŠą┐ąĖčüčŗą▓ą░ąĄč鹥 čüąĖą╝ą┐č鹊ą╝čŗ, č鹥ą╝ ą┐čĆąŠčēąĄ ą┐ąŠą┤ąŠą▒čĆą░čéčī čĆą░ą▒ąŠčéą░čÄčēąĖą╣ ą┐ą╗ą░ąĮ.
ą×ąČąĖą┤ą░ąĮąĖčÅ ąŠčé ą╗ąĄč湥ąĮąĖčÅ ą┤ąŠą╗ąČąĮčŗ ą▒čŗčéčī čĆąĄą░ą╗ąĖčüčéąĖčćąĮčŗą╝ąĖ ąĖ ąĖąĘą╝ąĄčĆąĖą╝čŗą╝ąĖ. ą¦ą░čēąĄ ą▓čüąĄą│ąŠ čåąĄą╗čī ŌĆö čāą╝ąĄąĮčīčłąĖčéčī čćą░čüč鹊čéčā ą┐čĆąĖčüčéčāą┐ąŠą▓, čüąĮąĖąĘąĖčéčī ąĖčģ ąĖąĮč鹥ąĮčüąĖą▓ąĮąŠčüčéčī ąĖ ą▓ąĄčĆąĮčāčéčī ą║ąŠąĮčéčĆąŠą╗čī ąĮą░ą┤ ą┐ąŠą▓čüąĄą┤ąĮąĄą▓ąĮąŠą╣ ą░ą║čéąĖą▓ąĮąŠčüčéčīčÄ. ąŻą╗čāčćčłąĄąĮąĖąĄ ąŠą▒čŗčćąĮąŠ ąĖą┤ąĄčé ą┐ąŠčüč鹥ą┐ąĄąĮąĮąŠ, ąŠčüąŠą▒ąĄąĮąĮąŠ ąĄčüą╗ąĖ čüąĖą╝ą┐č鹊ą╝ą░ą╝ ą┐čĆąĄą┤čłąĄčüčéą▓ąŠą▓ą░ą╗ąĖ ą╝ąĄčüčÅčåčŗ čģčĆąŠąĮąĖč湥čüą║ąŠą│ąŠ čüčéčĆąĄčüčüą░ ąĖą╗ąĖ ąĮąĄą┤ąŠčüčŗą┐ą░. ąÆčĆą░čć ą╝ąŠąČąĄčé ą┐čĆąĄą┤ą╗ąŠąČąĖčéčī čŹčéą░ą┐ąĮąŠčüčéčī: čüąĮą░čćą░ą╗ą░ ą▒ąĄąĘąŠą┐ą░čüąĮąŠčüčéčī ąĖ čüąŠąĮ, ąĘą░č鹥ą╝ ąĮą░ą│čĆčāąĘą║ą░ ąĖ ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖąĄ, ąĘą░č鹥ą╝ ąĘą░ą║čĆąĄą┐ą╗ąĄąĮąĖąĄ. ąÆą░ąČąĮąŠ ą┐ąŠąĮąĖą╝ą░čéčī, čćč鹊 ą╗ąĄč湥ąĮąĖąĄ čĆąĄą┤ą║ąŠ čüą▓ąŠą┤ąĖčéčüčÅ ą║ ąŠą┤ąĮąŠą╣ ą┐čĆąŠčåąĄą┤čāčĆąĄ ąĖą╗ąĖ ąŠą┤ąĮąŠą╝čā ą┐čĆąĄą┐ą░čĆą░čéčā. ąØą░ąĖą╗čāčćčłąĖą╣ čĆąĄąĘčāą╗čīčéą░čé ą┤ą░ąĄčé čüąŠč湥čéą░ąĮąĖąĄ ąĮąĄčüą║ąŠą╗čīą║ąĖčģ ą╝ąĄč鹊ą┤ąŠą▓, ą┐ąŠą┤ąŠą▒čĆą░ąĮąĮčŗčģ ą┐ąŠą┤ ą▓ą░čłčā ą║ą░čĆčéąĖąĮčā.
ąÆ ą║ą╗ąĖąĮąĖą║ąĄ ą┐ą░čåąĖąĄąĮčéčā ąŠą▒čŗčćąĮąŠ ą┐čĆąĄą┤ą╗ą░ą│ą░čÄčé ą┐ąŠąĮčÅčéąĮčāčÄ čüčģąĄą╝čā ąĮą░ą▒ą╗čÄą┤ąĄąĮąĖčÅ: ą║ąŠą│ą┤ą░ ą┐čĆąĖą╣čéąĖ ą┐ąŠą▓č鹊čĆąĮąŠ, ą║ą░ą║ąĖąĄ ą┐ąŠą║ą░ąĘą░č鹥ą╗ąĖ ąŠčéčüą╗ąĄąČąĖą▓ą░čéčī ąĖ ą║ą░ą║ąĖąĄ čüąĖą╝ą┐č鹊ą╝čŗ čüčćąĖčéą░čéčī ą┐ąŠą▓ąŠą┤ąŠą╝ ą┤ą╗čÅ ą▓ąĮąĄą┐ą╗ą░ąĮąŠą▓ąŠą│ąŠ ąŠą▒čĆą░čēąĄąĮąĖčÅ. ąŁč鹊 čüąĮąĖąČą░ąĄčé čéčĆąĄą▓ąŠą│čā ąĖ čāą▒ąĖčĆą░ąĄčé ąŠčēčāčēąĄąĮąĖąĄ ┬½čÅ ąŠą┤ąĖąĮ ąĮą░ ąŠą┤ąĖąĮ čü čŹčéąĖą╝┬╗. ąĢčüą╗ąĖ ą┐ąŠ čĆąĄąĘčāą╗čīčéą░čéą░ą╝ ąŠą▒čüą╗ąĄą┤ąŠą▓ą░ąĮąĖą╣ ą▓čŗčÅą▓ą╗čÅčÄčéčüčÅ ą║ąŠąĮą║čĆąĄčéąĮčŗąĄ ą┐čĆąĖčćąĖąĮčŗ, ą╗ąĄč湥ąĮąĖąĄ čüčéą░ąĮąŠą▓ąĖčéčüčÅ ą▒ąŠą╗ąĄąĄ ą░ą┤čĆąĄčüąĮčŗą╝ ąĖ ą▒čŗčüčéčĆčŗą╝. ąĢčüą╗ąĖ ąŠčĆą│ą░ąĮąĖč湥čüą║ąĖąĄ ą┐čĆąĖčćąĖąĮčŗ ąĖčüą║ą╗čÄč湥ąĮčŗ, č乊ą║čāčü čüą╝ąĄčēą░ąĄčéčüčÅ ąĮą░ ą▓ąŠčüčüčéą░ąĮąŠą▓ą╗ąĄąĮąĖąĄ čĆąĄą│čāą╗čÅčåąĖąĖ ąĖ čüąĮąĖąČąĄąĮąĖąĄ čüčéčĆąĄčüčüą░, čćč鹊 č鹊ąČąĄ čÅą▓ą╗čÅąĄčéčüčÅ ą╝ąĄą┤ąĖčåąĖąĮčüą║ąŠą╣ ąĘą░ą┤ą░č湥ą╣. ąōą╗ą░ą▓ąĮąŠąĄ, čćč鹊 ą▓čŗ ą┤ąŠą╗ąČąĮčŗ ą┐ąŠą╗čāčćąĖčéčī ąĮą░ ą▓čŗčģąŠą┤ąĄ, ŌĆö čÅčüąĮąŠčüčéčī, ą▒ąĄąĘąŠą┐ą░čüąĮąŠčüčéčī ąĖ čĆą░ą▒ąŠčćąĖą╣ ą┐ą╗ą░ąĮ, ą║ąŠč鹊čĆčŗą╣ ą╝ąŠąČąĮąŠ ą▓čŗą┐ąŠą╗ąĮčÅčéčī ą▓ čĆąĄą░ą╗čīąĮąŠą╣ ąČąĖąĘąĮąĖ.
ą¤ąŠč湥ą╝čā ą▓čŗą▒ąĖčĆą░čÄčé ąĮą░čü?

ą¤ąĄčĆčüąŠąĮą░ą╗čīąĮčŗąĄ ą┐čĆąĄą┤ą╗ąŠąČąĄąĮąĖčÅ ą┤ą╗čÅ ą▓ą░čü
ąŻčüą╗čāą│ąĖ ąĮą░čłąĄą╣ ą║ą╗ąĖąĮąĖą║ąĖ

ąĪčéą░čéčīčÅ ą┐čĆąŠą▓ąĄčĆąĄąĮą░ ą▓čĆą░čćą░ą╝ąĖ ąĪąĄą╝ąĄą╣ąĮąŠą╣ ą║ą╗ąĖąĮąĖą║ąĖ ┬½ą¢ąĖąĘąĮčī-ą×ą┐ąŠčĆą░┬╗
ąÉą┤čĆąĄčü ą║ą╗ąĖąĮąĖą║ąĖ
ąĪą▒ ŌĆō ąÆčü čü 9:00 ą┤ąŠ 19:00
ąĪą▒ ŌĆō ąÆčü čü 9:00 ą┤ąŠ 19:00
- ąÜąŠą╝ą╝ąĄąĮčéą░čĆąĖąĖ








 ą│. ąĢą║ą░č鹥čĆąĖąĮą▒čāčĆą│ čāą╗. ą«ą╗ąĖčāčüą░ ążčāčćąĖą║ą░, 11
ą│. ąĢą║ą░č鹥čĆąĖąĮą▒čāčĆą│ čāą╗. ą«ą╗ąĖčāčüą░ ążčāčćąĖą║ą░, 11