ÅîŃîîîÅÇů ÅýŃ ÅýîÅçÅ¥î Å°îîÅÇŧŃŰŃ ÅýîŤůîťţšÅýůŧšî ŧÅç ŃÅñŧůîůÅçî, îîŃ ŧîÅÑŧŃ Å¢îÅçŤîůîůîî ŤŃîťţÅçŧšÅç šţš îÅçîÅ¢Åçîî ÅÝÅçÅñ Å£ÅçîÅçŧšî.
ÅŃŧšťůÅçÅ¥, îîŃ Å¢îŃšîî ŃÅÇÅ¡î Å¢îÅ¡ Å¢îŃîîîÅÇÅç î ŤŃîÅ¥îîÅçÅ¿ ťůťî
ÅîŃîîîÅÇů ÅýŃ ÅýîÅçÅ¥î Å°îîÅÇŧŃŰŃ ÅýîŤůîťţšÅýůŧšî îůîîŃ ÅýîÅñîÅýůÅçî îîÅçÅýŃŰî, ŢŃîŃťî îîŃ ŧů îîŤůî ťůţîî Å¡ ŧÅçÅ£îÅñî ô¨Å£ÅçîÅ¡îîîî ŤůŤ ŃÅÝîîŧŃô£. ÅŧŃŰšÅç ťůťî Å¢ÅçîÅçÅÑÅ¡Åýůîî, îîŃ Å¡Åñ-Åñů îÅçťŢÅçîůîîîî Å¡ÅñÅ¥Åçŧšîîî ťŃţŃŤŃ šţš ŃŧŃ Å¢îŃŢůÅÇîî. Åîî ŃÅÇšŧ îůîîîÅ¿ îîîůî ã îîŃ îÅçÅÝîŧŃŤ ŃÅÝîÅñůîÅçÅ£îŧŃ ÅñůîůÅñÅ¡îîî, Åçîţš ťůťů îÅÑÅç îÅ¡î ůÅçî Å¡ ŤůîÅ£îÅçî. Åů Å¢îůŤîšŤÅç ÅÝŃţîîšŧîîÅýŃ ÅÅ ÅÅ î ÅýÅñîŃîÅ£îî Å¢îŃî ŃÅÇîî ÅÝÅçÅñ îîÅÑîÅ£îî ŢŃîÅ£ÅçÅÇîîÅýÅ¡Å¿ Å¢îÅ¡ Å°îůťŃîŧŃť îî ŃÅÇÅç Å¡ ÅÝÅçÅñŃŢůîŧŃſ îÅçîůŢšš. ÅůÅÑŧŃ ÅÇÅçÅ¿îîÅýŃÅýůîî îŢŃŤŃſŧŃ Å¡ ŢŃîÅ£ÅçÅÇŃÅýůîÅçÅ£îŧŃ, ů ŧÅç ŃîÅ¥Åçŧîîî ŤŃîťţÅçŧšÅç Åý Å¢ÅçîÅýîÅ¿ ÅÑÅç ÅÇÅçŧî ÅÝŃţÅçÅñŧš.
ÅÅ ÅÅ î ŤŃîÅ¥îîÅ¡î ťůť, ŤůŤ Å¡ î Ńîîůţîŧîî ÅýÅñîŃîÅ£îî , îůîÅç ÅýîÅçŰŃ ÅýîÅñîÅýůîî ÅýÅ¡îîîî, ŢŃîůÅÑůîîÅ¡Åç îţšÅñÅ¡îîîÅç ŧŃîů Å¡ ŰŃîţů. ŠŢÅçîÅýîÅç ÅÇŧš ŃîŰůŧšÅñÅ¥ ŃîÅýÅçîůÅçî îţůÅÝŃîîîî, ţŃťŃîŃſ, ÅñůţŃÅÑÅçŧŧŃîîîî ŧŃîů Å¡ ÅÝŃţÅçÅñŧÅçŧŧŃîîîî Åý ŰŃîÅ£Åç. ÅŧŃŰÅÇů ŢŃÅÇŧšťůÅçîîî îÅçťŢÅçîůîîîů, ŢŃîÅýÅ£îîîîî ŤůîÅçÅ£î Å¡ îÅ¡î ůŧšÅç, îŧšÅÑůÅçîîî ůŢŢÅçîÅ¡î. ÅÀůťů ţůŤîůîÅ¡î ŧÅç ô¨ÅƒîţůÅÝÅ£îÅçîô£ šťťîŧšîÅçî, ŧŃ ŢŃîÅ£Åç îŃÅÇŃÅý ŃîŰůŧšÅñÅ¥ ťŃÅÑÅçî ÅýŃîîîůŧůÅýţšÅýůîîîî, ŢŃîîŃťî îšťŢîŃťî Ńîîîůîîîî îîîÅç. ÅîÅ¡ îîŃť Å°îîÅÇŧŃÅç ÅýîŤůîťţšÅýůŧšÅç Ńîîůîîîî îÅ¡ÅñšŃţŃŰšîŧîÅ¥ Å¢îŃîÅçîîŃť, ŤŃîŃîîÅ¿ ťŃÅÑŧŃ Å¢îŃÅÇŃţÅÑůîî Å¢îÅ¡ ŧÅçŃîţŃÅÑŧîŧŧŃſ Å¢îŃîîîÅÇÅç.
ÅŧŤîÅÝůîšŃŧŧîÅ¿ Å¢ÅçîšŃÅÇ ÅƒÅÝîîŧŃ ÅñůŧšťůÅçî Ńî ŃÅÇŧŃŰŃ ÅÇŃ îîîî ÅÇŧÅçÅ¿, Å¡ ťůťů ťŃÅÑÅçî ÅÝîîî ÅñůîůÅñŧŃſ Åçîî ÅÇŃ ŢŃîÅýÅ£Åçŧšî îÅýŧîî Å¢îÅ¡ÅñŧůŤŃÅý. ÅÙîŃ ŃÅñŧůîůÅçî, îîŃ îÅçÅÝîŧŃŤ ŧÅçîÅçÅÇŤŃ îÅÑÅç ŤŃŧîůŤîÅ¡îŃÅýůţ î ÅýÅ¡îîîŃť Åý îÅçÅ¥îÅç ÅÇŃ îŃŰŃ, ŤůŤ Åýî ŢŃŧîţš, îîŃ ÅñůÅÝŃţÅçţš. ŠŃîÅýÅçî ŧů šŧîÅçŤîÅ¡î ŃîŰůŧšÅñÅ¥ ťůťî ÅýîîůÅÝůîîÅýůÅçî ůŧîÅ¡îÅçţů, Å¡ îůîîî ÅñůîÅ¡îŧîî îůŤîŃîŃÅý ŢŃîîîŢůÅçî Åý Å°îîÅÇŧŃÅç ťŃţŃŤŃ. ÅŃîîŃťî Å¢îÅçŤîůîÅçŧšÅç ŤŃîťţÅçŧšî ŧÅç ÅñůîÅ¡îůÅçî ťůţîîů, ů šŧŃŰÅÇů, ŧůŃÅÝŃîŃî, ţšîůÅçî ÅçŰŃ ÅÇŃŢŃţŧšîÅçÅ£îŧŃſ šťťîŧŧŃſ ŢŃÅÇÅÇÅçîÅÑŤš. ÅÅ£îîÅçÅýůî ÅñůÅÇůîů ã îŧšÅñÅ¡îî îÅ¡îŤ Å¢ÅçîÅçÅÇůîÅ¡ ÅýÅ¡îîîů îÅçîÅçÅñ ŤůŢţš Å¡ ŃÅÝÅçîÅ¢ÅçîÅ¡îî ťůťÅç îîţŃÅýÅ¡î ÅÇÅ£î ÅýîÅñÅÇŃîŃÅýÅ£Åçŧšî.
ÅÀšťŢîŃťî Å¢îŃîîîÅÇî, ŤŃîŃîîÅç îîÅçÅÝîîî Åýŧšťůŧšî
ÅůîťŃîŤ Å¡ ÅñůţŃÅÑÅçŧŧŃîîî ŧŃîů î ŤŃîÅ¥îîÅçÅ¿ ťůťî ťŃŰîî ÅÝîîîîŃ Å¢îÅ¡ÅýŃÅÇÅ¡îî Ť îîîůţŃîîÅ¡, ŢŃîŃťî îîŃ îîůŧŃÅýÅ¡îîî îţŃÅÑŧÅçÅç îŢůîî Å¡ ŃîÅÇîî ůîî. ÅŃţî Åý ŰŃîÅ£Åç îůîîŃ îîšţšÅýůÅçîîî Å¢îÅ¡ ŰţŃîůŧšš Å¡ îůÅñŰŃÅýŃîÅç, ů îîî Ńſ ŤůîÅçÅ£î îůÅñÅÇîůÅÑůÅçî îţšÅñÅ¡îîîî Å¡ Å¥ÅçîůÅçî ÅýŃîîîůŧŃÅýÅ£Åçŧšî. ÅŃÅýîîÅçŧšÅç îÅçťŢÅçîůîîîî ã ŧŃîťůţîŧůî îÅçůŤîÅ¡î ŧů ÅýÅ¡îîî, ŧŃ ŃŧŃ ÅýîÅçÅ°ÅÇů ÅýîÅñîÅýůÅçî ÅÝŃţîîÅç ÅýîÅçŰŃ ÅýŃŢîŃîŃÅý. ÅŧŃŰÅÇů îšťŢîŃťî ŤůÅÑîîîî ô¨ÅƒÅÝîîŧîťšô£, ŧŃ îŃîîŃîŧšÅç îî îÅÇîůÅçîîî Å¡Åñ-Åñů ŧÅçÅÇŃîîŢů Å¡ ŧÅçŃÅÝî ŃÅÇšťŃîîÅ¡ îî ůÅÑÅ¡Åýůîî Åñů îÅçÅÝîŧŤŃť. ÅůÅÑŧŃ ŃîÅçŧšÅýůîî ŧÅç îŃţîŤŃ ŃîÅÇÅçÅ£îŧîÅç Å¢îÅ¡ÅñŧůŤš, ŧŃ Å¡ ŃÅÝîîî ÅÇšŧůťšŤî îůťŃîîÅýîîÅýÅ¡î.
Å îšŢšîŧîÅ¥ Å¢îŃîÅýÅ£ÅçŧšîÅ¥ ÅÅ ÅŠŃîŧŃîîîîî ŧÅçîŤŃţîŤŃ Å°îîŢŢ îšťŢîŃťŃÅý, Å¡ Ńŧš ťŃŰîî ŢŃîÅýÅ£îîîîî ŧÅç ŃÅÇŧŃÅýîÅçÅ¥ÅçŧŧŃ. ÅÈ ÅƒÅÇŧšî ťůť ŧů Å¢ÅçîÅýîÅ¿ Ţţůŧ Åýîî ŃÅÇÅ¡î ŰŃîţŃ, î ÅÇîîÅ°Å¡î ã ŧŃî, ů ŤůîÅçÅ£î Å¢îÅ¡îŃÅçÅÇšŧîÅçîîî ŢŃÅñÅÑÅç. ÅŃţÅçÅñŧŃ ŃîÅ¡ÅçŧîÅ¡îŃÅýůîîîî ŧů îŃ, ŤůŤ ÅÝîîîîŃ îůÅñÅýÅ¡ÅýůÅçîîî îţůÅÝŃîîî, ŧůîŤŃţîŤŃ ÅýîîůÅÑÅçŧů šŧîэůîÅ¡î Å¡ îŃî îůŧîÅçîîî ţš îŢŃîŃÅÝŧŃîîî Ţšîî Å¡ Åçîîî. ŠŤţšŧšîÅçîŤŃſ Å¢îůŤîšŤÅç îÅÇŃÅÝŧÅçÅç îůÅñÅÇÅçÅ£îîî Å¢îÅ¡ÅñŧůŤš ŧů ô¨îůîîîÅçô£ Å¡ ô¨îîÅçÅýŃÅÑŧîÅçô£, îîŃÅÝî ÅýŃÅýîÅçÅ¥î ŃÅÝîůîÅ¡îîîî Åñů ŢŃťŃîîî. Å îůîîîÅ¥ ŃîŧŃîîîîî:
-
îţůÅÝŃîîî Å¡ îîŃťţîÅçťŃîîî, ŃîîîÅçŧšÅç ô¨îůÅñÅÝÅ¡îŃîîÅ¡ô£
-
ŧůîťŃîŤ, ÅñůţŃÅÑÅçŧŧŃîîî ŧŃîů, îÅ¡î ůŧšÅç
-
Å¢ÅçîîÅçŧšÅç Å¡ ÅÝŃţî Åý ŰŃîÅ£Åç
-
ŤůîÅçÅ£î, îůîÅç îîî Ńſ Åý ŧůîůţÅç
-
ŢŃÅýîîÅçŧšÅç îÅçťŢÅçîůîîîî, ŃÅñŧŃÅÝ
ÅîÅ¡ ţůŤîůîÅ¡Å¡ ÅýůÅÑŧŃ ŢŃťŧšîî, îîŃ ŧÅçŤŃîŃîîÅç îšťŢîŃťî ťŃŰîî ŤůÅñůîîîî îÅ¡Å£îŧÅçÅç Å¡Åñ-Åñů ŃÅÝÅçÅñÅýŃÅÑÅ¡Åýůŧšî Å¡ ŧÅçî Åýů ŃîÅÇîî ů. Åîţš ťůťů ťůţŃ Å¢îîî, îţšÅñÅ¡îîîÅç îîůŧŃÅýîîîî îîîÅç, ŤůîÅçÅ£î ťŃÅÑÅçî îîšţšÅýůîîîî, ů ŰŃţŃÅýŧůî ÅÝŃţî ã ŧůîůîîůîî. Åîţš îÅçťŢÅçîůîîîů ÅýîîŃŤůî Å¡ ÅÇÅçîÅÑÅ¡îîî, ŢŃÅýîîůÅçîîî ŢŃîîÅçÅÝŧŃîîî Åý ÅÑÅ¡ÅÇŤŃîîÅ¡ Å¡ îŢŃŤŃſŧŃť îÅçÅÑÅ¡Å¥Åç. ÅîÅ¡ îîŃť îůť îůŤî ŤŃîťţÅçŧšî ŧÅç îÅýÅ£îÅçîîî Å¢îÅ¡îšŧŃſ îî îÅÇîÅçŧšî îÅçîÅçŧšî ÅÅ ÅÅ. ÅÅÝîîŧŃ Å¢îÅ¡ Å¢îůÅýÅ¡Å£îŧŃť îî ŃÅÇÅç îîůŧŃÅýÅ¡îîî Å£ÅçÅ°îÅç Åý îÅçîÅçŧšÅç ŧÅçîŤŃţî ÅÇŧÅçÅ¿, ů ŢŃţŧŃÅç ÅýŃîîîůŧŃÅýÅ£ÅçŧšÅç ÅñůŧšťůÅçî ŃŤŃţŃ ŧÅçÅÇÅçţš.
Åîţš Åýî îŃťŧÅçÅýůÅçîÅçîî, îîŃ îîŃ ô¨ÅƒÅÝîîŧůî Å¢îŃîîîÅÇůô£, ŃîÅ¡ÅçŧîÅ¡îîÅ¿îÅçîî ŧů Å¡ÅñÅ¥ÅçŧÅçŧšî ÅÇÅçŧî ŃîŃ ÅÇŧî. Å ÅçÅñŤŃÅç îî îÅÇîÅçŧšÅç îŃîîŃîŧšî, ÅýîîůÅÑÅçŧŧůî ŃÅÇîîŤů šţš ÅÝŃţî Åý Å°îîÅÇÅ¡ ŧÅç ŃîŧŃîîîîî Ť îîůŧÅÇůîîŧŃťî îÅçîÅçŧšî ÅÅ ÅÅ. ÅÂůŤÅÑÅç ŧůîîŃîůÅÑÅ¡Åýůîî îÅ¡Å£îŧůî ÅÝŃţî Åý ŰŃîÅ£Åç î ŧÅçÅýŃÅñťŃÅÑŧŃîîîî ŰţŃîůîî Å¡ îŃî îůŧîîîůîîî ţšî ŃîůÅÇŤů. ÅîÅÝîÅç ŧÅçŃÅÝîîŧîÅç îšťŢîŃťî Å£îîîÅç ŃÅÝîîÅÇÅ¡îî î ÅýîůîŃť, ŃîŃÅÝÅçŧŧŃ Åçîţš ÅÇŃťů ŧŃÅýŃîŃÅÑÅÇîŧŧîÅ¿. ÅÂůŤŃſ ŢŃÅÇî ŃÅÇ Å¢ÅƒÅ¥ÅƒÅ°Å¯Åçî îŧšÅñÅ¡îî îÅ¡îŤ ŃîţŃÅÑŧÅçŧšſ Å¡ ŢŃţîîÅ¡îî ÅÝÅçÅñŃŢůîŧîÅç îÅçŤŃťÅçŧÅÇůîÅ¡Å¡ ŢŃ Å£ÅçîÅçŧšî.
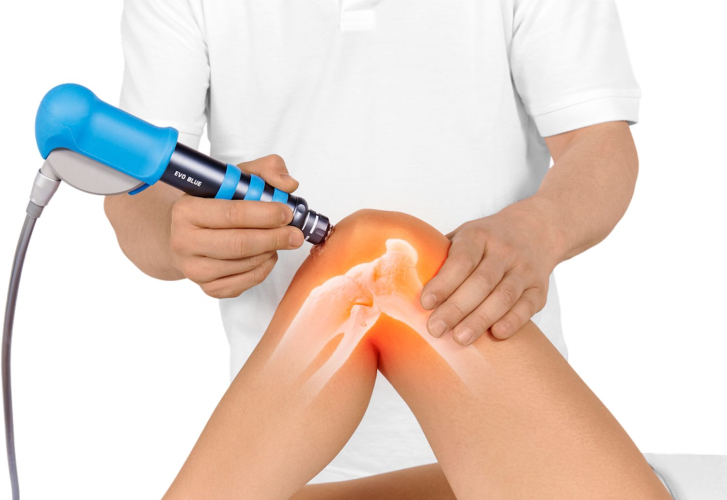
ÅŃÅÑŧŃ ţš Å¢îŃÅÇŃţÅÑůîî Å°îîÅÇŧŃÅç ÅýîŤůîťţšÅýůŧšÅç Å¢îÅ¡ ÅÅ ÅÅ
ÅţůÅýŧůî Å¥îîÅ£î, ŤŃîŃîîî ÅýůÅÑŧŃ îîÅ£îîůîî ťůťÅç: Å¢îÅ¡ ŧÅçŃîţŃÅÑŧîŧŧŃſ Å¢îŃîîîÅÇÅç Å°îîÅÇŧŃÅç ÅýîŤůîťţšÅýůŧšÅç îůîÅç ÅýîÅçŰŃ ťŃÅÑŧŃ Å¡ ŧîÅÑŧŃ Å¢îŃÅÇŃţÅÑůîî. ŠťŃťÅçŧîî ŢŃîÅýÅ£Åçŧšî îšťŢîŃťŃÅý îÅçÅÝîŧŃŤ îÅÑÅç ŤŃŧîůŤîÅ¡îŃÅýůţ î ÅýÅ¡îîîŃť, ů ťŃţŃŤŃ îîůŧŃÅýÅ¡îîî Å¡îîŃîŧšŤŃť ÅñůîÅ¡îŧîî îůŤîŃîŃÅý. ÅÏůîîŃÅç Å¢îšŤţůÅÇîÅýůŧšÅç ŢŃťŃŰůÅçî ŢŃÅÇÅÇÅçîÅÑÅ¡Åýůîî ţůŤîůîÅ¡î, îîŃ ŃîŃÅÝÅçŧŧŃ ÅýůÅÑŧŃ Åý Å¢ÅçîšŃÅÇ ÅÝŃţÅçÅñŧš Å¡ îŧšÅÑÅçŧšî ůŢŢÅçîÅ¡îů. ÅîÅ¥Åçŧů ŤŃîťţÅçŧšî ŧÅçîÅçÅÇŤŃ îŃÅñÅÇůîî ÅÝŃţîîÅç Å¢îŃÅÝÅ£ÅçÅ¥: Å¢ÅçîÅçŢŃţŧÅçŧšÅç Å°îîÅÇÅ¡, îÅ¡îŤ ţůŤîŃîîůÅñů, îîîÅçîî î ťůţîîů Å¡ î ťůťî. ÅŃîîŃťî îÅçîÅçŧšÅç ô¨Å¢îÅçŤîůîÅ¡îî ÅÅ Å¡Åñ-Åñů Å¢îŃîîîÅÇîô£ ŃÅÝîîŧŃ ŧÅç Å¢îšŧŃîÅ¡î ŢŃţîÅñî.
ÅŧŃŰÅÇů ťůťů ÅñůťÅçîůÅçî, îîŃ îÅçÅÝîŧŃŤ ŤůŢîÅ¡ÅñŧšîůÅçî î Å°îîÅÇÅ¡ šţš ÅÝÅçîîî Åçî î îÅÑÅç. ÅÙîŃ ťŃÅÑÅçî ÅÝîîî îÅýîÅñůŧŃ ŧÅç î ô¨Å¢Å£Åƒî Å¡Å¥ ťŃţŃŤŃťô£, ů î Å¡ÅñÅ¥ÅçŧÅçŧšÅçÅ¥ ÅñůŢůî ů ŤŃÅÑÅ¡ Å¢îÅ¡ ŢŃÅýîîÅçŧŧŃſ îÅçťŢÅçîůîîîÅç, ÅÝÅçîŢŃŤŃſîîÅýŃť ťůţîîů šţš ÅñůţŃÅÑÅçŧŧŃîîîî ŧŃîů î îÅçÅÝîŧŤů. ÅîÅ¡ ţšî ŃîůÅÇŤÅç îÅçťŢÅçîůîîîů ťŃţŃŤů ťŃÅÑÅçî îÅ£ÅçŰŤů Å¡ÅñÅ¥Åçŧîîîîî, ŧŃ ŃŧŃ Ńîîůîîîî ÅÝÅçÅñŃŢůîŧîÅ¥ Å¡ Å¢îšŰŃÅÇŧîÅ¥ ÅÇÅ£î ŤŃîťţÅçŧšî. Åîţš ťůţîîî îţŃÅÑŧŃ îŃîůîî Å¡Åñ-Åñů ŧůîťŃîŤů, ŢŃťŃŰůîî ŤŃîŃÅç îůîîîÅç ŤŃîťţÅçŧšî Å¡ ŃîÅ¡îÅçŧšÅç ŧŃîů Å¢ÅçîÅçÅÇ Å¢îšŤţůÅÇîÅýůŧšÅçÅ¥. ÅîÅ¡ ŧÅçŃÅÝî ŃÅÇšťŃîîÅ¡ ÅÇŃŢîîîšťŃ ÅýîÅçÅ¥ÅçŧŧŃ îîÅçÅÑÅ¡Åýůîî ťŃţŃŤŃ, ŧŃ îîŃ ŃÅÝîîŧŃ îÅçÅñÅçîÅýŧîÅ¿ Åýůîšůŧî.
Åîîî îÅ¡îîůîÅ¡Å¡, ŤŃŰÅÇů Å°îîÅÇŧŃÅç ÅýîŤůîťţšÅýůŧšÅç îîÅçÅÝîÅçî ŃîŃÅÝŃŰŃ ŢŃÅÇî ŃÅÇů, ŧŃ Å¡î ŧÅçťŧŃŰŃ. ÅÏůîÅç ÅýîÅçŰŃ ŃŰîůŧšîÅçŧšî îÅýîÅñůŧî ŧÅç î îůťŃſ Å¢îŃîîîÅÇŃſ, ů î îîÅÑîÅ£îÅ¥ îŃîîŃîŧšÅçÅ¥ ťůťî šţš ŧůÅñŧůîÅçŧšÅçÅ¥ Å£ÅçŤůîîîÅý, ŧÅçîŃÅýÅ¥ÅçîîÅ¡Å¥îî î ŤŃîťţÅçŧšÅçÅ¥. ÅÂŃŰÅÇů Åýîůî ŢŃťŃŰůÅçî ŢŃÅÇŃÅÝîůîî ůţîîÅçîŧůîÅ¡Åýî šţš ÅýîÅçÅ¥Åçŧŧîî îî ÅçÅ¥î ŤŃîťţÅçŧšî î ŢŃÅÇÅÇÅçîÅÑůŧšÅçÅ¥ ţůŤîůîÅ¡Å¡. ŠŢŃÅýîÅçÅÇŧÅçÅýŧŃſ Å¢îůŤîšŤÅç îÅÇŃÅÝŧů Å¢îŃîîůî ŢůťîîŤů, ŤŃŰÅÇů ŤŃîťţÅçŧšÅç Å¢îŃÅÇŃţÅÑůîî, ŧŃ îîšţšÅýůîî Å¥Åçîî Å¢îŃîšţůŤîšŤš Å¢ÅçîÅçÅÇůîÅ¡ šŧîÅçŤîÅ¡Å¡. ÅÅÝîîŧŃ ÅÇŃîîůîŃîŧŃ îÅ£ÅçÅÇîîîÅ¡î îůŰŃÅý:
-
ŧŃîÅ¡îî ťůîŤî Å¢îÅ¡ ÅÝţšÅñŤŃť ŤŃŧîůŤîÅç Å¡ Å¥Åçŧîîî Åçî ŤůÅÑÅÇîÅç 2ã3 îůîů
-
îůîÅç Å¥îîî î, ŃîŃÅÝÅçŧŧŃ Å¢ÅçîÅçÅÇ Å¤ÅƒîťţÅçŧšÅçÅ¥ Å¡ îî ŃÅÇŃť Åñů ťůţîîŃť
-
Å¢îŃÅýÅçîîÅ¡Åýůîî ŤŃťŧůîî Å¡ ŢŃÅÇÅÇÅçîÅÑÅ¡Åýůîî ŤŃťîŃîîŧîî ÅýţůÅÑŧŃîîî
-
îîůîůîîîî ŤůîÅ£îîî Å¡ îÅ¡î ůîî Åý îůţîÅçîŤî šţš ţŃŤîÅçÅýŃſ îÅ°Å¡ÅÝ
-
ÅýîÅÇÅçţšîî ťůťÅç ŃîÅÇÅçÅ£îŧîî ŤîîÅÑŤî Å¡ ŢŃţŃîÅçŧîÅç, îîŃÅÝî îŧšÅñÅ¡îî ŤŃŧîůŤîŧîÅç Å¢ÅçîÅçÅÇůîÅ¡
ÅůÅÑŧŃ ŧÅç ŤšŢîîÅ¡îî Å°îîÅÇŧŃÅç ťŃţŃŤŃ ô¨ÅÇÅ£î ŃÅÝÅçÅñÅñůîůÅÑÅ¡Åýůŧšîô£, Åçîţš Åý îîŃť ŧÅçî ŃîŃÅÝîî Å¥ÅçÅÇÅ¡îšŧî ŢŃŤůÅñůŧšſ. ÅÅ¡Å¢îîÅçŧšÅç îŧšÅÑůÅçî îůîîî ŢŃţÅçÅñŧîî îÅýŃſîîÅý ťŃţŃŤů Å¡ ŧÅç îÅçîůÅçî Å¢îŃÅÝÅ£ÅçÅ¥î ÅýŃÅñÅÇîîŧŃ-ŤůŢÅçÅ£îŧŃſ Å¢ÅçîÅçÅÇůîÅ¡ ÅýÅ¡îîîŃÅý Åý îÅçÅ¥îÅç. ÅŃîůÅñÅÇŃ îîîÅçŤîÅ¡ÅýŧÅçÅç îÅçÅ°îÅ£îîŧŃÅç Å¢îŃÅýÅçîîÅ¡ÅýůŧšÅç Å¡ îůÅñîťŧůî ÅÇÅ¡îîůŧîÅ¡î î ťůţîîŃť ÅýŧÅç ŤŃîťţÅçŧšſ, Åçîţš îŃîîŃîŧšÅç ŢŃÅñÅýŃţîÅçî. ÅîÅ¡ îîŃť îÅçÅÝîŧŃŤ Åýîî îůÅýŧŃ ŧîÅÑÅÇůÅçîîî Åý ŃÅÝîîŧŃť îÅçÅÑÅ¡Å¥Åç îŧů Å¡ Ţšîůŧšî, ů ťůťů ã Åý ŢŃÅÇÅÇÅçîÅÑŤÅç Å¡ ŃîÅÇîî Åç. ÅÂůŤŃſ ÅÝůţůŧî ŢŃťŃŰůÅçî Å¢ÅçîÅçŧÅçîîÅ¡ Å¢îŃîîîÅÇî îŢŃŤŃſŧÅçÅç Å¡ ÅÝîîîîÅçÅç ÅýÅçîŧîîîîî Ť Å¢îÅ¡ÅýîîŧŃťî îÅ¡îÅ¥î.

ÅŃŰÅÇů îîŃšî ŃÅÝîůîůîîîî Ť Åýîůîî ÅÝÅçÅñ ŃÅÑÅ¡ÅÇůŧšſ
ÅŃţîîšŧîîÅýŃ Å¢îŃîîîÅÇ Å¢îŃî ŃÅÇîî îůťŃîîŃîîÅçÅ£îŧŃ, ŧŃ î ŤŃîÅ¥îîÅçÅ¿ ťůťî ŢŃîŃŰ ŃÅÝîůîÅçŧšî Åñů Å¥ÅçÅÇÅ¡îšŧîŤŃſ ŢŃťŃîîî ÅÇŃţÅÑÅçŧ ÅÝîîî ŧšÅÑÅç. ÅÙîŃ îÅýîÅñůŧŃ î îÅçÅ¥, îîŃ ŧů îŃŧÅç îîîůţŃîîÅ¡ Å¡ ŢŃîÅ£ÅçîŃÅÇŃÅýŃŰŃ ÅýŃîîîůŧŃÅýÅ£Åçŧšî ŃîţŃÅÑŧÅçŧšî ťŃŰîî îůÅñÅýÅ¡Åýůîîîî ÅÝîîîîÅçÅç. ÅîŃťÅç îŃŰŃ, Åý îÅçÅ¥îÅç Åçîîî ťţůÅÇÅçŧÅçî, Å¡ ÅýůÅÑŧŃ ŃîÅçŧšÅýůîî îÅ¡îŤš ÅÇÅ£î ŃÅÝŃšî . ÅÀůťŃţÅçîÅçŧšÅç ô¨Å§Å¯ Åýîſ îÅ£îîůſô£ îůŤÅÑÅç ŧÅçÅÑÅçţůîÅçÅ£îŧŃ, ŢŃîŃťî îîŃ ŧÅç ÅýîÅç Å¢îÅçŢůîůîî îŃÅýÅ¥ÅçîîÅ¡Å¥î î ţůŤîůîÅ¡ÅçÅ¿. Åîţš îŃťŧÅçÅýůÅçîÅçîî, ÅÝÅçÅñŃŢůîŧÅçÅç ŃÅÝîîÅÇÅ¡îî îšťŢîŃťî î ÅýîůîŃť.
ÅŃÅýŃÅÇŃť ÅÇÅ£î ŤŃŧîîÅ£îîůîÅ¡Å¡ îîůŧŃÅýîîîî Å¢îÅ¡ÅñŧůŤš, ŤŃîŃîîÅç îŤůÅñîÅýůîî ŧů ÅýŃÅñťŃÅÑŧŃÅç ŃîţŃÅÑŧÅçŧšÅç šţš ŧÅçŃÅÝî ŃÅÇšťŃîîî îÅ¥Åçŧšîî îůŤîšŤî Å£ÅçîÅçŧšî. ÅůÅÑŧŃ îîÅ¡îîÅýůîî ÅÇţšîÅçÅ£îŧŃîîî ţšî ŃîůÅÇŤš, ÅýîîůÅÑÅçŧŧŃîîî ÅÝŃţš Å¡ ŃÅÝîÅçÅç îůťŃîîÅýîîÅýÅ¡Åç. Åîţš îÅçťŢÅçîůîîîů ÅÇÅçîÅÑÅ¡îîî ŧÅçîŤŃţîŤŃ ÅÇŧÅçÅ¿ Å¡ ŢţŃî Ń îŧšÅÑůÅçîîî, îîŃ ŧÅç ÅýîÅçÅ°ÅÇů ŧŃîťů ÅÇÅ£î ÅÅ ÅÅ. Åîţš ŤůîÅçÅ£î îîůŧŃÅýÅ¡îîî Å¥îîÅ¡îÅçÅ£îŧîÅ¥, ŢŃîÅýÅ£îÅçîîî ŃÅÇîîŤů šţš îÅýÅ¡îîîîÅçÅç ÅÇîî ůŧšÅç, ŧîÅÑŧů Ńîŧůî ŃîÅçŧŤů. ŠŤţšŧšŤÅç Åýîůî îťŃÅÑÅçî ŃŢîÅçÅÇÅçţšîî, ŧÅç Å¢îÅ¡îŃÅçÅÇšŧšţůîî ţš ÅÝůŤîÅçîšůţîŧůî šŧîÅçŤîÅ¡î Å¡ îîÅçÅÝîÅçîîî ţš ÅÇŃŢŃţŧšîÅçÅ£îŧŃÅç ŃÅÝîÅ£ÅçÅÇŃÅýůŧšÅç.
ÅÀîîÅçîîÅýîîî îšťŢîŃťî, Å¢îÅ¡ ŤŃîŃîîî Å£îîîÅç ŧÅç ÅÑÅÇůîî ô¨Åçîî Ţůîî ÅÇŧÅçÅ¿ô£, ů ŃÅÝîůîÅ¡îîîî Åñů ŢŃťŃîîî ÅÝîîîîÅçÅç. Åŧš ŧÅç ŃÅÝîÅñůîÅçÅ£îŧŃ ŃÅñŧůîůîî îÅçîîîÅñŧŃÅç ÅñůÅÝŃţÅçÅýůŧšÅç, ŧŃ îîÅçÅÝîîî Å¡îŤţîîÅ¡îî ŃŢůîŧîÅç îŃîîŃîŧšî. ÅîŃÅÝÅçŧŧŃ ÅýůÅÑŧŃ ŧÅç šŰŧŃîÅ¡îŃÅýůîî îÅçÅñŤîî ÅÝŃţî Åý Å°îîÅÇÅ¡, ŤîŃÅýî Åý ťŃŤîŃîÅç, ÅýîîůÅÑÅçŧŧîî îţůÅÝŃîîî î ŧÅçÅýŃÅñťŃÅÑŧŃîîîî Åýîîůîî, îÅ¡Å£îŧŃÅç ŃÅÝÅçÅñÅýŃÅÑÅ¡ÅýůŧšÅç. ÅÂůŤÅÑÅç îîŃšî ÅÝîîî ÅýŧšťůîÅçÅ£îŧŃſ Ť îŃîîŃîŧšî Å°îîÅÇÅ¡, ŢŃîŃťî îîŃ ŧů îŃŧÅç ÅÝŃţÅçÅñŧš šŧŃŰÅÇů ÅýŃÅñŧšŤůÅçî ţůŤîŃîîůÅñ. Å îîÅçÅýŃÅÑŧîÅ¥ Å¢îÅ¡ÅñŧůŤůť ŃîŧŃîîîîî:
-
îÅçťŢÅçîůîîîů ÅýîîÅç 38ã38,5 ô¯C, îŃî îůŧîîîůîîî ÅÝŃţÅçÅç 3 îîîŃŤ
-
ÅñůîîîÅÇŧîŧŧŃÅç ÅÇîî ůŧšÅç, ŃîîîÅçŧšÅç ŧÅçî Åýů ÅýŃÅñÅÇîî ů, ÅÝŃţî Åý Å°îîÅÇÅ¡
-
îÅ¡Å£îŧůî ŃÅÇŧŃîîŃîŃŧŧîî ÅÝŃţî Åý ŰŃîÅ£Åç, ŧůţîîî, îÅýÅçţšîÅçŧšÅç ţšťîŃîÅñţŃÅý î ÅýîîůÅÑÅçŧŧŃſ ÅÝŃţÅçÅñŧÅçŧŧŃîîîî
-
ŧůîůîîůîîÅ¡Å¿ ŤůîÅçÅ£î î ŰŧŃſŧŃſ ťŃŤîŃîŃſ šţš îÅýÅ¡îîîîÅ¡Å¥ ÅÇîî ůŧšÅçÅ¥
-
ÅýîîůÅÑÅçŧŧŃÅç ŢŃŤîůîŧÅçŧšÅç, îŢţŃîŧÅçŧšÅç Å¡ ÅÝŃţî Åý Å°îîÅÇÅ¡, ŃÅñŧŃÅÝ
Åîţš Åýîůî ŧůÅñŧůîůÅçî Å£ÅçîÅçŧšÅç, ŃÅÝîÅñůîÅçÅ£îŧŃ îîŃîŧîÅ¿îÅç îŃÅýÅ¥ÅçîîšťŃîîî Å¢îÅçŢůîůîŃÅý î Å°îîÅÇŧîÅ¥ ÅýîŤůîťţšÅýůŧšÅçÅ¥. Å ÅÝŃţîîšŧîîÅýÅç îÅ£îîůÅçÅý ťŃÅÑŧŃ ŢŃÅÇŃÅÝîůîî ÅÝÅçÅñŃŢůîŧîÅç Åýůîšůŧîî šţš Å¥ÅçîîŧîÅç îîÅçÅÇîîÅýů î ťšŧšťůţîŧîÅ¥ îÅ¡îîÅçťŧîÅ¥ ÅÇÅçÅ¿îîÅýÅ¡ÅçÅ¥. Åîţš Åýîî ÅÑÅç îîÅçÅÝîÅçîîî Å¢îÅçŢůîůî î ŃŰîůŧšîÅçŧšîťš, Åýîůî ŢŃÅÇîŤůÅÑÅçî, ŤůŤ îŃî îůŧšîî ţůŤîůîÅ¡î, îîŃÅÝî ŢŃîÅ£Åç ÅýîÅñÅÇŃîŃÅýÅ£Åçŧšî ÅýÅçîŧîîîîî Ť ŤŃîťţÅçŧšî. ÅůÅÑŧů ŧÅç îŃţîŤŃ ÅÝÅçÅñŃŢůîŧŃîîî îÅçÅÝîŧŤů, ŧŃ Å¡ ŤŃťîŃîî ťůťî, ŢŃîŃťî îîŃ ÅñůîîÅÑŧůî ÅÝŃţÅçÅñŧî îŧšÅÑůÅçî îÅçîîîîî îÅçÅ¥îÅ¡. ÅÏÅçÅ¥ îůŧîîÅç Åýî ŢŃţîîÅ¡îÅç ŢŃŧîîŧîÅ¿ Ţţůŧ ÅÇÅçÅ¿îîÅýÅ¡Å¿, îÅçÅ¥ îŢŃŤŃſŧÅçÅç Å¢îŃî ŃÅÇÅ¡î ÅýŃîîîůŧŃÅýÅ£ÅçŧšÅç.
ÅÅÝîÅ¡Åç Å¢îšŧîÅ¡Å¢î Å£ÅçîÅçŧšî: îÅçÅÑÅ¡Å¥, Ţšîîî, ÅýŃÅñÅÇîî
ÅîÅ¡ ÅÅ ÅÅ î ŤŃîÅ¥îîÅçÅ¿ ťůťî ŃîŧŃÅýů Å£ÅçîÅçŧšî îůîîŃ ŧÅç Åý îůÅÝÅ£ÅçîŤůî , ů Åý Å¢îůÅýÅ¡Å£îŧŃť îÅçÅÑÅ¡Å¥Åç. ÅîŰůŧšÅñÅ¥î ŧîÅÑŧŃ ÅýîÅçÅ¥î, îîŃÅÝî îÅ¢îůÅýÅ¡îîîî î ÅýÅ¡îîîŃť, Å¡ ÅçŰŃ ŧÅçÅ£îÅñî ÅñůťÅçŧšîî ô¨îÅ¡Å£îŧîťš îîÅçÅÇîîÅýůťšô£. ÅÅçÅÇŃîîÅ¢ Å¡ ŢŃîîŃîŧŧůî ŧůŰîîÅñŤů ÅñůťÅçÅÇÅ£îîî ÅýîÅñÅÇŃîŃÅýÅ£ÅçŧšÅç Å¡ îîšţšÅýůîî ŃîîîÅçŧšÅç îîÅÑÅçîîÅ¡ ÅÝŃţÅçÅñŧš. ÅŃîîŃťî ÅýůÅÑŧŃ ŢŃ ÅýŃÅñťŃÅÑŧŃîîÅ¡ ÅÇÅçÅ£ÅçÅ°Å¡îŃÅýůîî ÅÝîî Å¡ îî ŃÅÇ Åñů îÅçÅÝîŧŤŃť ÅÝţšÅñŤšť, î Ńîî ÅÝî ŧů 1ã2 ÅÇŧî. ÅůÅÑÅç ŤŃîŃÅç Å¢ÅçîšŃÅÇî ŃîÅÇîî ů ÅñůťÅçîŧŃ îÅ£îîîůîî Å¢ÅçîÅçŧŃîšťŃîîî îšťŢîŃťŃÅý.
ÅÂîŢţŃÅç Ţšîîî ŢŃťŃŰůÅçî îÅ¥ÅçŧîîÅ¡îî šŧîэůîÅ¡î, ŢŃÅÇÅÇÅçîÅÑÅ¡Åýůîî îţšÅñÅ¡îîîÅç Å¡ Å£ÅçÅ°îÅç Å¢ÅçîÅçŧŃîÅ¡îî îÅçťŢÅçîůîîîî. ÅŃÅÇŃſÅÇîî ÅýŃÅÇů, îîŢţîÅ¿ îůſ, ŤŃťŢŃîî, ťŃîîî ÅÝÅçÅñ Å¡ÅñÅÝîîŤů îůî ůîů, ÅÝîÅ£îŃŧî, Åçîţš Ńŧš Åýůť Å¢îÅ¡îîŧî. ÅÀţšîŤŃť ŰŃîîîÅ¡Åç ŧůޚ ŧÅç ŧîÅÑŧî, ŢŃîŃťî îîŃ Ńŧš ťŃŰîî îůÅñÅÇîůÅÑůîî ŰŃîţŃ. Åîţš ůŢŢÅçîÅ¡îů ŧÅçî, ŧÅçÅÝŃţîîÅ¡Åç ŢŃîîÅ¡Å¡ ŢšîÅ¡ ÅÇŃŢîîîÅ¡Å¥î, ŧŃ ŢšîîÅçÅýŃſ îÅçÅÑÅ¡Å¥ Å£îîîÅç îŃî îůŧîîî. ÅîÅ¡ ţůŤîůîÅ¡Å¡ ŢŃîîÅçÅÝŧŃîîî Åý ÅÑÅ¡ÅÇŤŃîîÅ¡ ÅýîîÅç, ŢŃîîŃťî ŃîÅ¡ÅçŧîÅ¡îîÅ¿îÅçîî ŧů ÅÑůÅÑÅÇî Å¡ îÅýÅçî ťŃîÅ¡, Å¡ÅñÅÝÅçŰůî ŃÅÝÅçÅñÅýŃÅÑÅ¡Åýůŧšî.
ÅůîÅçîîÅýŃ ÅýŃÅñÅÇîî ů Åý ŤŃťŧůîÅç ÅýţšîÅçî ŧů ŧůîťŃîŤ Å¡ ŤůîÅçÅ£î ŧÅç Å¥ÅçŧîîÅç, îÅçÅ¥ Å£ÅçŤůîîîÅýů. ÅÀîî Ńſ îîŢţîÅ¿ ÅýŃÅñÅÇîî îîšţšÅýůÅçî ÅñůţŃÅÑÅçŧŧŃîîî ŧŃîů Å¡ Å¢ÅçîîÅçŧšÅç, ů îůŤÅÑÅç Å¥ÅçîůÅçî ŧŃîťůţîŧŃťî Ńîî ŃÅÑÅÇÅçŧšî îţšÅñÅ¡. Å ÅçÅ°îÅ£îîŧŃÅç Å¢îŃÅýÅçîîÅ¡ÅýůŧšÅç Å¡ îÅ¥ÅçîÅçŧŧůî ÅýţůÅÑŧŃîîî ÅÇÅçţůîî ÅÇîî ůŧšÅç îÅýŃÅÝŃÅÇŧÅçÅç Å¡ îÅ¥Åçŧîîůîî îůÅñÅÇîůÅÑÅçŧšÅç ŰŃîţů. ÅŃÅÇÅÇÅçîÅÑÅ¡ÅýůſîÅç ŤŃťîŃîîŧîî îÅçťŢÅçîůîîîî Å¡ ŧÅç îŤîîîÅýůſîÅçîî îţšîŤŃť îÅ¡Å£îŧŃ Å¢îÅ¡ ţšî ŃîůÅÇŤÅç, îîŃÅÝî ŧÅç Å¢ÅçîÅçÅ°îÅçÅýůîîîî. ÅÂůŤšÅç Å¥Åçîî ÅÝÅçÅñŃŢůîŧî Å¡ ŢŃÅÇî ŃÅÇîî ÅÇůÅÑÅç Åý Å¢ÅçîÅýîÅç ÅÇŧš ÅÝŃţÅçÅñŧš.
ÅůÅÑŧŃ Å¡ÅñÅÝÅçŰůîî ô¨îŤîîîÅçťůţîŧîî ô£ Å¥ÅçîŃÅÇŃÅý, ŤŃîŃîîÅç ŃÅÝÅçîůîî ÅÝîîîîŃÅç ÅýîÅñÅÇŃîŃÅýÅ£ÅçŧšÅç. ÅŃîîîÅ¡Åç Åýůŧŧî, šŧîÅçŧîÅ¡ÅýŧîÅç Å¢îŃŰîÅçÅýůŧšî Å¡ ůţŤŃŰŃţîŧîÅç îůîîÅ¡îůŧšî ťŃŰîî îî îÅÇîÅ¡îî îůťŃîîÅýîîÅýÅ¡Åç, îîšţšîî ŃÅÝÅçÅñÅýŃÅÑÅ¡ÅýůŧšÅç Å¡ ÅýîÅñÅýůîî îŤů îÅçťŢÅçîůîîîî. Åîţš Åýî Å¡îŢŃţîÅñîÅçîÅç ÅÇŃťůîŧšÅç Å¥ÅçîŃÅÇî, ŃîÅçŧšÅýůſîÅç Å¡î ŢŃ ÅÇÅýîÅ¥ ŤîÅ¡îÅçîÅ¡îÅ¥: ÅÝÅçÅñŃŢůîŧŃîîî ÅÇÅ£î Åýůî Å¡ ŃîîîîîîÅýÅ¡Åç Åýţšîŧšî ŧů îÅçÅÝîŧŤů îÅçîÅçÅñ ŤŃŧîůŤî Å¡ ÅñůŢůî Å¡. ÅîÅ¡ îŃťŧÅçŧšîî ÅýîÅÝÅ¡îůſîÅç ŧÅçÅ¿îîůţîŧîÅç Å¥Åçîî ã Ţšîîî, ŃîÅÇîî , Å¢îŃÅýÅçîîÅ¡ÅýůŧšÅç Å¡ Å¥ÅçîîŧîÅç îîÅçÅÇîîÅýů. ÅÂůŤŃſ ÅÝůÅñŃÅýîÅ¿ îî ŃÅÇ îůîîŃ îîůŧŃÅýÅ¡îîî îůťîÅ¥ îîîÅçŤîÅ¡ÅýŧîÅ¥ ŧů Å¢îůŤîšŤÅç.
ÅÂÅçťŢÅçîůîîîů Å¢îÅ¡ Å°îîÅÇŧŃť ÅýîŤůîťţšÅýůŧšš: îîŃ ÅÇÅçţůîî
ÅŃÅýîîÅçŧŧůî îÅçťŢÅçîůîîîů Å¢îŰůÅçî, ŧŃ îůîÅç ÅýîÅçŰŃ Ńŧů ŢŃťŃŰůÅçî ŃîŰůŧšÅñÅ¥î ÅÝŃîŃîîîî î ÅýÅ¡îîîŃť. ÅÅç ÅýîÅçÅ°ÅÇů ŧîÅÑŧŃ îŧšÅÑůîî Åçî îîůÅñî, ŃîŃÅÝÅçŧŧŃ Åçîţš Åýî Å¢ÅçîÅçŧŃîÅ¡îÅç Åçî ŃîŧŃîÅ¡îÅçÅ£îŧŃ ŧŃîťůţîŧŃ. ÅîÅ¡ÅçŧîÅ¡îîÅ¿îÅçîî ŧů îÅ¡îîî ŧů îÅçîťŃťÅçîîÅç Å¡ ŧů îÅýŃî îŃîîŃîŧšÅç, ů ŧÅç îŃţîŤŃ ŧů îůť îůŤî ţšî ŃîůÅÇŤš. ÅÅ£î ŤŃîÅ¥îîÅçÅ¿ ťůťî ÅýůÅÑŧŃ ŧÅç ÅÇŃŢîîŤůîî ŃÅÝÅçÅñÅýŃÅÑÅ¡Åýůŧšî Å¡ îÅ¡Å£îŧŃŰŃ Å¡îîŃîÅçŧšî. Åîţš Åýî îîÅýîîÅýîÅçîÅç îÅ¡Å£îŧîî îţůÅÝŃîîî, ŃÅñŧŃÅÝ Å¡Å£Å¡ ŰŃţŃÅýŧîî ÅÝŃţî, ÅÑůîŃŢŃŧšÅÑůîîÅçÅç ťŃÅÑÅçî ÅÝîîî ŃŢîůÅýÅÇůŧŃ ÅÇůÅÑÅç Å¢îÅ¡ îÅ¥ÅçîÅçŧŧŃſ îÅçťŢÅçîůîîîÅç.
Å ÅÇŃťůîŧšî îîţŃÅýÅ¡îî ŢŃţÅçÅñŧî Å¢îŃîîîÅç Å¥Åçîî: îîŢţŃÅç Ţšîîî, Å£îŰŤůî ŃÅÇÅçÅÑÅÇů, Å¢îŃî ţůÅÇŧîÅ¿ îÅýÅçÅÑÅ¡Å¿ ÅýŃÅñÅÇîî . ÅÅÝîÅ¡îůŧšî ťŃÅÑŧŃ Å¢îŃÅýŃÅÇÅ¡îî ÅýŃÅÇŃſ ŤŃťîŃîîŧŃſ îÅçťŢÅçîůîîîî, ÅÝÅçÅñ îŢšîîů Å¡ îŤîîîů. ÅÂůŤšÅç Å¥ÅçîŃÅÇî ŢŃťŃŰůîî îŧšÅñÅ¡îî ÅÇÅ¡îŤŃťîŃîî Å¡ îÅ¥ÅçŧîîÅ¡îî Å¢ÅçîÅçÅ°îÅçÅý ÅÝÅçÅñ îÅ¡îŤů ÅÇÅ£î ŤŃÅÑÅ¡ Å¡ ÅÇîî ůŧšî. ÅîÅ¡ îîŃť ŧÅç îîŃšî Å¢îîůîîîî ô¨îÅÝÅ¡îîô£ îÅçťŢÅçîůîîîî ÅÇŃ ŧŃîÅ¥î Å£îÅÝŃſ îÅçŧŃſ, ŢŃîŃťî îîŃ ÅýůÅÑŧÅçÅç ŃÅÝîÅçÅç îůťŃîîÅýîîÅýÅ¡Åç. Åîţš Åçîîî î îŃŧšîÅçÅç ÅñůÅÝŃţÅçÅýůŧšî šţš îůŧÅçÅç ÅÝîţš îîÅÇŃîŃŰš ŧů ţšî ŃîůÅÇŤî, ŃÅÝîîÅÇÅ¡îÅç îůŤîšŤî î ÅýîůîŃť.
ÅÅñ Å£ÅçŤůîîîÅý Åý Å¢ÅçîšŃÅÇ Å£Å¯Å¤îůîÅ¡Å¡ îůîÅç ÅýîÅçŰŃ îůîîťůîîÅ¡Åýůîî ÅÑůîŃŢŃŧšÅÑůîîÅ¡Åç î ŢŃŧîîŧîÅ¥ Å¢îŃîÅ¡Å£ÅçÅ¥ ÅÝÅçÅñŃŢůîŧŃîîÅ¡. ÅîÅ¡ ÅýîÅÝŃîÅç ÅýůÅÑŧŃ îîÅ¡îîÅýůîî ÅÇŃÅñÅ¡îŃÅýŤî, šŧîÅçîÅýůţî Å¡ ŃîîîîîîÅýÅ¡Åç ŤŃťÅÝšŧůîÅ¡Å¿ î ţšîŧšťš ŤŃťŢŃŧÅçŧîůťš. ÅÅ¢îšťůţîŧŃ Å¡îŢŃţîÅñŃÅýůîî ŃÅÇšŧ Å¢îÅçŢůîůî ŢŃ ŧÅçŃÅÝî ŃÅÇšťŃîîÅ¡, ů ŧÅç îÅçîÅçÅÇŃÅýůîî ŧÅçîŤŃţîŤŃ ÅÝÅçÅñ Å¢îÅ¡îšŧî. ÅÂůŤÅÑÅç îîŃšî ŢŃťŧšîî, îîŃ Å£ÅçŤůîîîÅýů ÅÇŃîîšŰůîî ťůŤîšťůţîŧŃſ ŤŃŧîÅçŧîîůîÅ¡Å¡ Åý ŤîŃÅýÅ¡ îÅ¢îîîî ŧÅçŤŃîŃîŃÅç ÅýîÅçÅ¥î ŢŃîÅ£Åç Å¢îÅ¡îťů, Å¡ îîŃ ťŃÅÑŧŃ îîÅ¡îîÅýůîî Å¢îÅ¡ ŢţůŧšîŃÅýůŧšš ŤŃîťţÅçŧšſ. ÅÅÝîůî ţŃŰšŤů ÅýîÅÝŃîů ÅýîÅ°Å£îÅÇÅ¡î îůŤ:
-
Å¡îŢŃţîÅñŃÅýůîî Å¢îÅçŢůîůîî î ŃÅÇŧšť ÅÇÅçÅ¿îîÅýîîîÅ¡Å¥ ÅýÅçîÅçîîÅýŃť, ÅÝÅçÅñ ô¨Å¤ÅƒÅ¥ÅÝšŧšîŃÅýůŧŧîî ŢŃîŃîŤŃÅýô£
-
îŃÅÝÅ£îÅÇůîî ťšŧšťůţîŧŃ îîîÅçŤîÅ¡Åýŧîî ÅÇŃÅñî Å¡ îÅçŤŃťÅçŧÅÇŃÅýůŧŧîÅç šŧîÅçîÅýůţî
-
Å¡ÅñÅÝÅçŰůîî îîÅçÅÇîîÅý î ůîŢšîšŧŃť Å¡ îŃťŧšîÅçÅ£îŧîî ô¨Å¢îŃîÅ¡ÅýŃŢîŃîîîÅÇŧîî ŧůÅÝŃîŃÅýô£
-
Å¢îÅ¡ ÅýîîŃŤŃſ îÅçťŢÅçîůîîîÅç îŃîÅçîůîî Å£ÅçŤůîîîÅýŃ î ŢšîîîÅ¥ Å¡ Ńî ţůÅÑÅÇÅçŧšÅçÅ¥ ÅýŃÅñÅÇîî ů
-
îÅ¡îŃÅýůîî ÅÇšŧůťšŤî îÅçťŢÅçîůîîîî, îîŃÅÝî ŢŃŧšťůîî, îîůŧŃÅýÅ¡îîî ţš Å£îîîÅç
Åîţš îÅçťŢÅçîůîîîů îŃî îůŧîÅçîîî ÅÇŃţîîÅç ŧÅçîŤŃţî îîîŃŤ šţš ÅýŃÅñÅýîůîůÅçîîî ŢŃîÅ£Åç îÅ£îîîÅçŧšî, îîŃšî ŃÅÝîůîÅ¡îîîî Ť Åýîůîî. ÅŧŃŰÅÇů ŢŃÅÇ Å¥Å¯îŤŃſ Å¢îŃîîîÅÇî ťŃÅÑÅçî îŤîîÅýůîîîî ŃîţŃÅÑŧÅçŧšÅç, îîÅçÅÝîîîÅçÅç ÅÇîîŰŃſ îůŤîšŤš. ÅÂůŤÅÑÅç Åýîůîî ÅýůÅÑŧŃ îŃŃÅÝîÅ¡îî Ń Å£îÅÝîî ůţţÅçîÅ°Å¡îî Å¡ Ń îŃť, îîŃ Åýî ŤŃîťšîÅç Å°îîÅÇîî, îîŃÅÝî ŧůÅñŧůîÅçŧšÅç ÅÝîţŃ ŤŃîîÅçŤîŧîÅ¥. ÅÀůťŃîîŃîîÅçÅ£îŧŃÅç îÅýÅçţšîÅçŧšÅç ÅÇŃÅñî ÅÑůîŃŢŃŧšÅÑůîîÅ¡î ŧÅç îîŤŃîîÅçî ÅýîÅñÅÇŃîŃÅýÅ£ÅçŧšÅç Å¡ ťŃÅÑÅçî ŧůÅýîÅçÅÇÅ¡îî. ÅÅçîÅçÅÑŧîÅ¿ ŢŃÅÇî ŃÅÇ Å¡ ŤŃŧîîŃţî îŃîîŃîŧšî ã Å£îîîÅ¡Å¿ îŢŃîŃÅÝ Å¢îŃſîÅ¡ îîŃî Å¢ÅçîšŃÅÇ ÅÝÅçÅñŃŢůîŧŃ.

ÅůîÅýŤů Å¢îšŧîîů

ÅŃţî Åý ŰŃîÅ£Åç: ÅÝÅçÅñŃŢůîŧîÅç Åýůîšůŧîî ŢŃťŃîÅ¡
ÅŃţî Åý ŰŃîÅ£Åç Å¢îÅ¡ ÅÅ ÅÅ îÅýîÅñůŧů î ÅýŃîŢůţÅçŧšÅçÅ¥ îţšÅñÅ¡îîŃſ Å¡ îůîîŃ îîšţšÅýůÅçîîî Å¡Åñ-Åñů îîî ŃŰŃ ÅýŃÅñÅÇîî ů Å¡ ŧÅçÅÇŃîîůîŤů Ţšîîî. Åů îůŧŧšî îîůŢůî ŢŃťŃŰůÅçî îîŢţŃÅç Ţšîîî ŧÅçÅÝŃţîîšťš ŰţŃîŤůťš, îîŃÅÝî îÅýţůÅÑŧîîî ŰŃîţŃ. ÅŃţŃîŃÅýîî ŧůŰîîÅñŤî Å£îîîÅç îÅ¥ÅçŧîîÅ¡îî, ŢŃîŃťî îîŃ ÅÇţšîÅçÅ£îŧîÅç îůÅñŰŃÅýŃîî îůÅñÅÇîůÅÑůîî îÅýîÅñŤš. Åîţš ÅÝŃţî Å¥ÅçîůÅçî Åçîîî Å¡ Ţšîî, ťŃÅÑŧŃ ŢŃÅÇŤţîîůîî Å¥ÅçîîŧîÅç îîÅçÅÇîîÅýů, ŤŃîŃîîÅç ÅÇÅçÅ¿îîÅýîîî Åý ŢŃţŃîîÅ¡ îîů Å¡ ŰţŃîŤÅç. ÅîÅ¡ ţůŤîůîÅ¡Å¡ ŃÅÝîîŧŃ Å¢îÅçÅÇŢŃîÅ¡îůîî Å¡Å¥ÅçŧŧŃ Å¥ÅçîîŧŃÅç Å£ÅçîÅçŧšÅç, ŢŃîŃťî îîŃ ŃŧŃ ÅÇůîî Å¥ÅçŧîîÅç îÅ¡îîÅçťŧŃŰŃ îîîÅçŤîů.
ÅŃţŃîŤůŧšî Å¡ ŃîŃîÅçŧšî ťŃŰîî îÅ¥ÅçŧîîÅ¡îî Å¢ÅçîîÅçŧšÅç Å¡ îÅÇÅçţůîî ŰţŃîůŧšÅç ÅÝŃţÅçÅç ŤŃťîŃîîŧîÅ¥. ÅŃÅÇî ŃÅÇîî îîŢţîÅç îůîîÅýŃîî îŃţš, ůŢîÅçîŧîÅç îůîîÅýŃîî ÅÇÅ£î ŢŃţŃîŤůŧšî, ů îůŤÅÑÅç ŢůîîšţŤš Å¡ îÅ¢îÅçÅ¡ î Å¥ÅçîîŧîÅ¥ ůŧîÅ¡îÅçÅ¢îÅ¡îÅçť šţš ŃÅÝÅçÅñÅÝŃţšÅýůîîÅ¡Å¥ ÅÇÅçÅ¿îîÅýÅ¡ÅçÅ¥, Åçîţš Ńŧš îůÅñîÅçîÅçŧî ŤŃîÅ¥îîÅ¡Å¥. ÅůÅÑŧŃ ŧÅç Å¢îÅçÅýîîůîî ŤîůîŧŃîîî Å¢îÅ¡Å¥ÅçŧÅçŧšî Å¡ ŧÅç Å¡îŢŃţîÅñŃÅýůîî îîůÅñî ťŧŃŰŃ îîÅçÅÇîîÅý, îîŃÅÝî ŧÅç Å¢ÅçîÅçîîîÅ¡îî îţšÅñÅ¡îîîî. Åîţš î Åýůî îŤţŃŧŧŃîîî Ť ůţţÅçîÅ°Å¡Å¡, ÅýîÅÝÅ¡îůſîÅç ŧÅçÅ¿îîůţîŧîÅç îŃîîůÅýî ÅÝÅçÅñ ÅÝŃţîîŃŰŃ ŤŃţšîÅçîîÅýů ůîŃťůîÅ¡ÅñůîŃîŃÅý. ÅîÅ¡ îÅ¡Å£îŧŃſ ÅÝŃţš Å¡ ÅýîîŃŤŃſ îÅçťŢÅçîůîîîÅç Åýîůî ťŃÅÑÅçî ŃîÅçŧšîî, ŧÅçî ţš ÅÝůŤîÅçîšůţîŧŃŰŃ ÅýŃîŢůţÅçŧšî.
ÅÅ£î ťŧŃŰšî ťůť îÅÇŃÅÝŧů ŤŃťÅÝšŧůîÅ¡î Å¡Åñ Ţšîîî, îÅýţůÅÑŧÅçŧšî ÅýŃÅñÅÇîî ů Å¡ Å¥Åçîîŧîî îîÅçÅÇîîÅý ŢŃ ŧÅçŃÅÝî ŃÅÇšťŃîîÅ¡. ÅÂůŤÅÑÅç î ŃîŃîŃ îůÅÝŃîůÅçî îůÅÇîîÅçÅç ŢšîůŧšÅç ã Å¥îŰŤůî îîŢţůî Ţšîů, ŤŃîŃîůî ŧÅç îîůÅýťšîîÅçî ŰŃîţŃ. ÅÀţšîŤŃť ŤšîÅ£îÅç îŃŤš, ŃîîîîÅç ÅÝÅ£îÅÇů Å¡ îîî ůîÅ¡ Å£îîîÅç ÅýîÅçÅ¥ÅçŧŧŃ Å¡îŤţîîÅ¡îî, ŢŃîŃťî îîŃ Ńŧš îîšţšÅýůîî îůÅñÅÇîůÅÑÅçŧšÅç. Åîţš Åýî Å¡îŢŃţîÅñîÅçîÅç ŢůîîšţŤš, ÅýŧšťůîÅçÅ£îŧŃ îťŃîîÅ¡îÅç îŃîîůÅý Å¡ ÅýŃÅñîůîîŧîÅç ŃŰîůŧšîÅçŧšî, îîŃÅÝî î îůŧšîî Å¡î ÅýŧÅç ÅÇŃîîîŢů ÅÇÅçîÅçÅ¿. ÅîÅ¡ îÅ¡îîÅçťŧîî ÅÝŃţîî Å£îîîÅç ŃÅÝîîÅÇÅ¡îî ŃÅÝÅçÅñÅÝŃţšÅýůîîÅçÅç î ÅýîůîŃť, îîÅ¡îîÅýůî Å°îîÅÇŧŃÅç ÅýîŤůîťţšÅýůŧšÅç.
Åîţš ŰŃîţŃ ÅÝŃţšî î ŃÅÇŧŃſ îîŃîŃŧî, ŢŃîÅýÅ£îîîîî ÅýîîůÅÑÅçŧŧîÅç ŧůţîîî, îÅýÅçţšîÅ¡Åýůîîîî ţšťîŃîÅñÅ£î Å¡ ÅÇÅçîÅÑÅ¡îîî ÅýîîŃŤůî îÅçťŢÅçîůîîîů, ŧîÅÑŧů Ńîŧůî ŃîÅçŧŤů. ÅÂůŤšÅç Å¢îÅ¡ÅñŧůŤš ŧÅç ÅýîÅçÅ°ÅÇů îÅýîÅñůŧî î ŃÅÝîîŧŃſ ÅýÅ¡îîîŧŃſ šŧîÅçŤîÅ¡ÅçÅ¿ Å¡ ťŃŰîî îîÅçÅÝŃÅýůîî ŃÅÝîÅ£ÅçÅÇŃÅýůŧšî. ÅÅç îîŃšî ŧůîšŧůîî ůŧîÅ¡ÅÝšŃš îůťŃîîŃîîÅçÅ£îŧŃ, ŢŃîŃťî îîŃ ÅýîÅÝŃî Å¢îÅçŢůîůîů Å¡ ŧÅçŃÅÝî ŃÅÇšťŃîîî Å£ÅçîÅçŧšî ŃŢîÅçÅÇÅçÅ£îîîîî ŤţšŧšîÅç. ÅÏÅçÅ¥ îŃîŧÅçÅç ÅÇšůŰŧŃÅñ, îÅçÅ¥ Å¥ÅçŧîîÅç ţšîŧšî Å£ÅçŤůîîîÅý Å¡ îÅçÅ¥ îŢŃŤŃſŧÅçÅç ťůťů Åý Å¢ÅçîšŃÅÇ Å¤ÅƒîťţÅçŧšî. ŠŤţšŧšŤÅç ťŃÅÑŧŃ ÅÝîîîîŃ ŃîÅçŧšîî îŃîîŃîŧšÅç Å¡ ŢŃţîîÅ¡îî ŢŃŧîîŧîÅç îÅçŤŃťÅçŧÅÇůîÅ¡Å¡, îŃÅýÅ¥ÅçîîÅ¡Å¥îÅç î ţůŤîůîÅ¡ÅçÅ¿.
ÅůîťŃîŤ Å¡ ÅñůţŃÅÑÅçŧŧŃîîî ŧŃîů: ŃÅÝÅ£ÅçÅ°îÅçŧšÅç ÅÝÅçÅñ îÅ¡îŤů
ÅůîťŃîŤ Å¢îÅ¡ Å¢îŃîîîÅÇÅç ÅÇŃîîůÅýÅ£îÅçî ťŧŃŰŃ ŧÅçîÅÇŃÅÝîîÅý, ŢŃîŃťî îîŃ Å¥ÅçîůÅçî îŢůîî, ŧŃîťůţîŧŃ Åçîîî Å¡ ÅýŃîîîůŧůÅýţšÅýůîîîî. ÅîÅ¡ ţůŤîůîÅ¡Å¡ ÅýůÅÑŧŃ ÅýîÅÝÅ¡îůîî îîÅçÅÇîîÅýů, ŤŃîŃîîÅç ŧÅç îŧšÅÑůîî ÅýîîůÅÝŃîŤî ťŃţŃŤů Å¡ ŧÅç îî îÅÇîůîî îůťŃîîÅýîîÅýÅ¡Åç. ÅÏůîîŃ ÅÇŃîîůîŃîŧŃ îÅçÅ°îÅ£îîŧŃŰŃ Å¢îŃťîÅýůŧšî ŧŃîů îŃţÅçÅýîťš îůîîÅýŃîůťš Å¡ îÅýţůÅÑŧÅçŧšî ÅýŃÅñÅÇîî ů. ÅÂůŤšÅç Å¥Åçîî ŢŃťŃŰůîî îůÅñÅÑÅ¡ÅÑůîî îţšÅñî Å¡ ŃÅÝÅ£ÅçÅ°îůîî ÅÇîî ůŧšÅç ÅÝÅçÅñ îÅ¡îîÅçťŧŃŰŃ ÅýŃÅñÅÇÅçÅ¿îîÅýÅ¡î ŧů ŃîŰůŧšÅñÅ¥. Åîţš ÅñůţŃÅÑÅçŧŧŃîîî îÅ¡Å£îŧůî, Å£îîîÅç ŃÅÝîîÅÇÅ¡îî ÅýîÅÝŃî Å¢îÅçŢůîůîŃÅý î ÅýîůîŃť, ŃîŃÅÝÅçŧŧŃ Å¢îÅ¡ îŤţŃŧŧŃîîÅ¡ Ť ŢŃÅýîîÅçŧŧŃťî ÅÇůÅýÅ£Åçŧšî.
ÅîŃťîÅýůŧšî îŃţÅçÅýîťš îůîîÅýŃîůťš ťŃÅÑŧŃ ÅÇÅçţůîî ŧÅçîŤŃţîŤŃ îůÅñ Åý ÅÇÅçŧî, ŃîÅ¡ÅçŧîÅ¡îîîîî ŧů ŃîîîÅçŧšÅç ÅñůţŃÅÑÅçŧŧŃîîÅ¡. ÅÙîŃ ŃîŃÅÝÅçŧŧŃ ŢŃţÅçÅñŧŃ Å¢ÅçîÅçÅÇ îŧŃť Å¡ Å¢ÅçîÅçÅÇ Å¤ÅƒîťţÅçŧšÅçÅ¥, îîŃÅÝî ťůťů ťŃŰţů îŢŃŤŃſŧŃ ÅÇîîůîî Å¡ îůîîţůÅÝÅ¡îîîî. Åîţš Åçîîî ŤŃîŃ Å¡ îîî Ńîîî, Å¥îŰŤšÅç Å¡ÅñŃîŃŧšîÅçÅç îůîîÅýŃîî ŢŃÅÇî ŃÅÇîî Å£îîîÅç ůŰîÅçîîÅ¡Åýŧîî îîÅçÅÇîîÅý. ÅůÅÑŧŃ Å¡îŢŃţîÅñŃÅýůîî šŧÅÇÅ¡ÅýÅ¡ÅÇîůţîŧîÅç ŧůîůÅÇŤš Å¡ ŧÅç ÅÇÅçţšîîîî îţůŤŃŧůťš î ÅÇîîŰšťš îÅ£Åçŧůťš îÅçÅ¥îÅ¡. Åîţš ŧŃî ô¨Å§Åç ÅÇîîÅ¡îô£ îŃÅýîÅçÅ¥, šŧŃŰÅÇů Å¢îÅ¡Å¥Åçŧîîî îŃîîÅÇŃîîÅÑÅ¡ÅýůîîÅ¡Åç ŤůŢţš, ŧŃ îŃţîŤŃ ŤŃîŃť ŤîîîŃť Å¡ î îîîîŃť ţůŤîůîÅ¡Å¡.
ÅŃţÅçÅñŧŃ ŢŃťŧšîî, îîŃ ŧÅç ÅýîÅç ŢŃŢîÅ£îîŧîÅç îîÅçÅÇîîÅýů ô¨Åƒî ŧůîťŃîŤůô£ ŃÅÇšŧůŤŃÅýî. ÅŃťÅÝšŧšîŃÅýůŧŧîÅç Å¢îÅçŢůîůîî ťŃŰîî îŃÅÇÅçîÅÑůîî ŤŃťŢŃŧÅçŧîî, ŤŃîŃîîÅç ŧÅçÅÑÅçţůîÅçÅ£îŧî Å¢îÅ¡ Å°îîÅÇŧŃť ÅýîŤůîťţšÅýůŧšš šţš ÅýîÅñîÅýůîî ŢŃÅÝŃîŧîÅç îîîÅçŤîî î ťůťî. ÅŃîîŃťî Å£îîîÅç ŃîÅ¡ÅçŧîÅ¡îŃÅýůîîîî ŧů ÅÝÅçÅñŃŢůîŧîÅç ÅÝůÅñŃÅýîÅç Åýůîšůŧîî Å¡ ŃŰîůŧšîÅ¡Åýůîî îÅ¡Å£îŧîÅç Å£ÅçŤůîîîÅýů ŢŃ ÅýîÅçÅ¥Åçŧš. Å ÅÝîîî ŢŃťŃŰůÅçî ŢŃÅÇŧîîî Å¡ÅñŰŃţŃÅýîÅç, îůîÅç Å¢îŃÅýÅçîîÅ¡Åýůîî ŤŃťŧůîî Å¡ Ţšîî ÅÇŃîîůîŃîŧŃ ÅÑÅ¡ÅÇŤŃîîÅ¡. ÅÂůŤŃſ ŢŃÅÇî ŃÅÇ îÅ¥ÅçŧîîůÅçî ŃîîŤ îţšÅñÅ¡îîŃſ Å¡ ŃÅÝÅ£ÅçÅ°îůÅçî ÅÇîî ůŧšÅç.
Åîţš ŧůîťŃîŤ ÅÇţšîîî ÅÝŃţÅçÅç 10ã14 ÅÇŧÅçÅ¿, ŢŃîÅýÅ£îÅçîîî ÅÝŃţî Åý ŃÅÝţůîîÅ¡ ţšîů, ŰŧŃſŧîÅç ÅýîÅÇÅçÅ£Åçŧšî šţš ÅýîîůÅÑÅçŧŧŃÅç îî îÅÇîÅçŧšÅç ŢŃîÅ£Åç îÅ£îîîÅçŧšî, îîŃšî ŃÅÝîůîÅ¡îîîî Ť Åýîůîî. ÅŧŃŰÅÇů ŢŃîÅ£Åç ÅýÅ¡îîîŧŃſ šŧîÅçŤîÅ¡Å¡ îůÅñÅýÅ¡ÅýůÅçîîî îšŧîîÅ¡î šţš ÅÇîîŰŃſ ÅýŃîŢůţšîÅçÅ£îŧîÅ¿ Å¢îŃîÅçîî, Å¡ îŃŰÅÇů ŧîÅÑŧî šŧîÅç Å¥Åçîî. ÅÂůŤÅÑÅç ŤŃŧîîÅ£îîůîÅ¡î ŢŃţÅçÅñŧů, Åçîţš î ťůťî Åçîîî ůîîťů, ůţţÅçîÅ°Å¡îÅçſ îšŧšî šţš î îŃŧšîÅçÅç ÅñůÅÝŃţÅçÅýůŧšî ÅÅÅ -ŃîŰůŧŃÅý. ÅÀůťŃîîŃîîÅçÅ£îŧŃÅç ÅÇţšîÅçÅ£îŧŃÅç Å¡îŢŃţîÅñŃÅýůŧšÅç îŃîîÅÇŃîîÅÑÅ¡ÅýůîîÅ¡î ŤůŢÅçÅ£î ťŃÅÑÅçî ÅýîÅñÅýůîî Å¢îÅ¡ÅýîŤůŧšÅç Å¡ îîîÅ°îÅÝÅ¡îî Å¢îŃÅÝÅ£ÅçÅ¥î. ÅîîîÅç ÅýŃÅýîÅçÅ¥î Å¢ÅçîÅçÅ¿îÅ¡ Ť ÅÝÅçÅñŃŢůîŧŃſ Å¡ îîîÅçŤîÅ¡ÅýŧŃſ îî ÅçÅ¥Åç Å£ÅçîÅçŧšî.
ÅůîÅçÅ£î Å¢îÅ¡ ţůŤîůîÅ¡Å¡: ŤůŤ ÅýîÅÝîůîî îůŤîšŤî
ÅůîÅçÅ£î Å¢îÅ¡ ÅÅ ÅÅ ÅÝîÅýůÅçî îîî Å¡Å¥ Åý ŧůîůţÅç Å¡ ÅýţůÅÑŧîÅ¥ ŢŃÅñÅÑÅç, ŤŃŰÅÇů îţšÅñî ŧůîšŧůÅçî Ńîî ŃÅÇÅ¡îî. ÅîŧŃÅýŧůî ÅñůÅÇůîů ã ŧÅç ô¨Å¢ÅƒÅÇůÅýÅ¡îîô£ ŤůîÅçÅ£î Å£îÅÝŃſ îÅçŧŃſ, ů îÅÇÅçţůîî ÅçŰŃ Å¢îŃÅÇîŤîÅ¡ÅýŧîÅ¥ Å¡ Å¥ÅçŧÅçÅç Å¥îîÅ¡îÅçÅ£îŧîÅ¥. Åů ŤůîÅçÅ£î îÅ¡Å£îŧŃ ÅýţšîÅçî îîî Ńſ ÅýŃÅñÅÇîî , ŢŃîîŃťî îÅýţůÅÑŧÅçŧšÅç Å¡ Å¢îŃÅýÅçîîÅ¡ÅýůŧšÅç îůîîŃ ÅÇůîî ÅñůťÅçîŧŃÅç ŃÅÝÅ£ÅçÅ°îÅçŧšÅç. ÅÂîŢţŃÅç Ţšîîî ŢŃťŃŰůÅçî îůÅñÅÑÅ¡ÅÑůîî ťŃŤîŃîî Å¡ îÅ¥Åçŧîîůîî îůÅñÅÇîůÅÑÅçŧšÅç Åý ŰŃîÅ£Åç. ÅîÅ¡ îîŃť ÅýůÅÑŧŃ îůÅñţšîůîî ŤůîÅçÅ£î Å¢îÅ¡ Å¢îŃîîîÅÇÅç Å¡ îšťŢîŃťî, ŤŃîŃîîÅç îîÅçÅÝîîî Å¡îŤţîîÅ¡îî ÅÝîŃŧî Å¡î, ŢŧÅçÅýťŃŧšî šţš ŃÅÝŃîîîÅçŧšÅç ůîîÅ¥î.
ÅÅçŤůîîîÅýÅçŧŧîÅç îîÅçÅÇîîÅýů Ńî ŤůîÅ£î Å¢îÅ¡ Å°îîÅÇŧŃť ÅýîŤůîťţšÅýůŧšš ŢŃÅÇÅÝÅ¡îůîî ŃîîŃîŃÅÑŧŃ, îîÅ¡îîÅýůî ÅÇÅçÅ¿îîÅýîîîÅçÅç ÅýÅçîÅçîîÅýŃ. ÅÅÝîîŧŃ Å¢îÅçÅÇŢŃîîÅçŧšÅç ŃîÅÇůîî Å¢îÅçŢůîůîůť î îůîîÅ¡îÅçÅ£îŧîťš ŤŃťŢŃŧÅçŧîůťš šţš îîÅçÅÇîîÅýůť, îůÅñîÅçîîŧŧîÅ¥ Å¢îÅ¡ ţůŤîůîÅ¡Å¡, Åçîţš Åçîîî ŧÅçŃÅÝî ŃÅÇšťŃîîî. ÅÅç îîŃšî ŃÅÇŧŃÅýîÅçÅ¥ÅçŧŧŃ Å¢îšŧšťůîî Å¥îŤŃţšîšŤš, Ńîî ůÅýůîîÅ¡Åç Å¡ Å¢îŃîÅ¡ÅýŃŤůîÅ£ÅçÅýîÅç ÅÝÅçÅñ ŧůÅñŧůîÅçŧšî, ŢŃîŃťî îîŃ Ńŧš ťŃŰîî ÅÇÅçÅ¿îîÅýŃÅýůîî Åý îůÅñŧîÅç îîŃîŃŧî. ÅÂůŤÅÑÅç ÅýůÅÑŧŃ îîÅ¡îîÅýůîî, îîŃ ŤůîÅçÅ£î šŧŃŰÅÇů îîšţšÅýůÅçîîî ŧŃîîî Å¡Åñ-Åñů îîÅçŤůŧšî îţšÅñÅ¡ ŢŃ ÅñůÅÇŧÅçÅ¿ îîÅçŧŤÅç ŰţŃ, Å¡ îŃŰÅÇů ůŤîÅçŧî îîŃšî îÅÇÅçţůîî ŧů Å£ÅçîÅçŧšš ŧůîťŃîŤů. Åîţš ŤůîÅçÅ£î îŃŢîŃÅýŃÅÑÅÇůÅçîîî ÅÝŃţîî Åý Å°îîÅÇÅ¡, ŃÅÇîîŤŃſ šţš ÅýîîŃŤŃſ îÅçťŢÅçîůîîîŃſ, ŧîÅÑŧů Ńîŧůî ŤŃŧîîÅ£îîůîÅ¡î.
ŠŢŃÅýîÅçÅÇŧÅçÅýŧŃſ Å¢îůŤîšŤÅç ŢŃťŃŰůîî Å¢îŃîîîÅç Å¥Åçîî, ŤŃîŃîîÅç îÅ¥Åçŧîîůîî šŧîÅçŧîÅ¡ÅýŧŃîîî ŤůîÅ£î ÅÝÅçÅñ ŧůŰîîÅñŤš ŧů ŃîŰůŧšÅñÅ¥. Åî ťŃÅÑŧŃ Å¡îŢŃţîÅñŃÅýůîî ŤůŤ ŃîŧŃÅýî, ů Å£ÅçŤůîîîÅýů ÅÇŃÅÝůÅýÅ£îîî Å¢îÅ¡ ŧÅçŃÅÝî ŃÅÇšťŃîîÅ¡. ÅÈÅÇŃÅÝŧŃ ŃîÅ¡ÅçŧîÅ¡îŃÅýůîîîî ŧů îŃ, îîŃ ŢŃťŃŰůÅçî îţšÅñÅ¡îîîÅ¥ ŃîîůÅýůîîîî ÅýţůÅÑŧîťš Å¡ îÅ¥ÅçŧîîůÅçî îůÅñÅÇîůÅÑÅçŧšÅç ÅÇîî ůîÅçÅ£îŧîî Å¢îîÅçÅ¿. ÅÅ£î ÅÇŃťůîŧÅçŰŃ îÅçÅÑšťů ŃÅÝîîŧŃ ŢŃÅÇî ŃÅÇîî îÅ£ÅçÅÇîîîÅ¡Åç îůŰš:
-
îÅçÅ°îÅ£îîŧŃÅç îîŢţŃÅç Ţšîîî ŧÅçÅÝŃţîîšťš ŢŃîîÅ¡îťš Åý îÅçîÅçŧšÅç ÅÇŧî
-
îÅýţůÅÑŧÅçŧšÅç ÅýŃÅñÅÇîî ů Å¡ Å¢îŃÅýÅçîîÅ¡ÅýůŧšÅç ŤŃťŧůîî Å¢ÅçîÅçÅÇ îŧŃť
-
îîŢţîÅ¿ ÅÇîî ŤůŤ îŢŃîŃÅÝ Å¥îŰŤŃ îÅýţůÅÑŧšîî ÅÇîî ůîÅçÅ£îŧîÅç Å¢îîÅ¡, Åçîţš ŧÅçî ÅýîîŃŤŃſ îÅçťŢÅçîůîîîî
-
îŃŧ î Å¢îšŢŃÅÇŧîîîÅ¥ Å¡ÅñŰŃţŃÅýîÅçÅ¥, îîŃÅÝî îÅ¥ÅçŧîîÅ¡îî îîÅçŤůŧšÅç îţšÅñÅ¡
-
ŃîŤůÅñ Ńî îÅçÅñŤšî ÅñůŢůî ŃÅý Å¡ îůÅñÅÇîůÅÑÅ¡îÅçÅ£ÅçÅ¿, ÅýŤţîîůî ůŤîÅ¡ÅýŧîÅç îîÅ¡îŧîÅç ťůîţů
ÅůîÅçÅ£î îůîÅç ÅýîÅçŰŃ îÅ¥ÅçŧîîůÅçîîî ŢŃ Å¥ÅçîÅç ÅýŃîîîůŧŃÅýÅ£Åçŧšî îţšÅñÅ¡îîîî , Å¡ ŧů îîŃ îîÅçÅÝîÅçîîî ŧÅçîŤŃţîŤŃ ÅÇŧÅçÅ¿. ÅÅç îîŃšî ŃÅÑÅ¡ÅÇůîî, îîŃ Å£îÅÝŃſ îÅ¡îŃŢ ô¨îÅÝÅçîîîô£ îšťŢîŃť Åñů îî, ŃîŃÅÝÅçŧŧŃ Åçîţš ťůťů ťůţŃ ŃîÅÇîî ůÅçî. Åîţš ŤůîÅçÅ£î ŧÅç îÅ¥ÅçŧîîůÅçîîî ÅÝŃţÅçÅç ÅÇÅýîî ŧÅçÅÇÅçÅ£î, îîůŧŃÅýÅ¡îîî Å¢îÅ¡îîîŢŃŃÅÝîůÅñŧîÅ¥ šţš îŃŢîŃÅýŃÅÑÅÇůÅçîîî îÅýÅ¡îîîîÅ¡Å¥ ÅÇîî ůŧšÅçÅ¥, Å£îîîÅç Å¢îŃſîÅ¡ ŃîťŃîî. Åîůî ŃîÅçŧšî Å£îŰŤšÅç Å¡ Å¢îÅ¡ ŧÅçŃÅÝî ŃÅÇšťŃîîÅ¡ ŧůÅñŧůîÅ¡î ŃÅÝîÅ£ÅçÅÇŃÅýůŧšÅç, îîŃÅÝî ŧÅç Å¢îŃŢîîîÅ¡îî ŃîţŃÅÑŧÅçŧšÅç. ÅÅçÅñŃŢůîŧŃîîî Å£ÅçîÅçŧšî Å¢îÅ¡ ţůŤîůîÅ¡Å¡ ÅÇŃîîšŰůÅçîîî îŃîÅçîůŧšÅçÅ¥ îůÅñîťŧŃŰŃ îî ŃÅÇů Å¡ Å°îůťŃîŧŃŰŃ ÅýîÅÝŃîů Å¢îÅçŢůîůîŃÅý.

ÅÅçŤůîîîÅýů Å¡ ţůŤîůîÅ¡î: ŤůŤ îŧšÅñÅ¡îî îÅ¡îŤš
ÅÀůťîÅ¿ îůîîîÅ¿ ÅýŃŢîŃî î ŤŃîÅ¥îîÅçÅ¿ ťůťî ã ŤůŤšÅç Å£ÅçŤůîîîÅýů ťŃÅÑŧŃ, ů ŤůŤšÅç ŧÅçÅ£îÅñî. ÅÈŧšÅýÅçîîůţîŧŃŰŃ îŢšîŤů ô¨Å§Å¯ ÅýîÅç îÅ£îîůšô£ ŧÅç îîîÅçîîÅýîÅçî, ŢŃîŃťî îîŃ ÅýůÅÑŧî ÅÇšůŰŧŃÅñ, ÅÇŃÅñÅ¡îŃÅýŤš Å¡ îŃîîŃîŧšÅç ťůťî Å¡ îÅçÅÝîŧŤů. ÅÅÇŧůŤŃ Åçîîî ŃÅÝîÅ¡Å¿ Å¢îšŧîÅ¡Å¢: Å¢îÅçÅÇŢŃîîÅçŧšÅç Å¥ÅçîîŧîÅ¥ îîÅçÅÇîîÅýůť Å¡ Å¢îÅçŢůîůîůť î Å¡ÅñîîÅçŧŧŃſ ÅÝÅçÅñŃŢůîŧŃîîîî, ů îůŤÅÑÅç ťšŧšťůţîŧŃſ îîîÅçŤîÅ¡ÅýŧŃſ ÅÇŃÅñÅç. ÅŃťÅÝšŧšîŃÅýůŧŧîÅç ô¨Å¢ÅƒîŃ Ńî Å¢îŃîîîÅÇîô£ îůîîŃ îŃÅÇÅçîÅÑůî ŧÅçîŤŃţîŤŃ ŤŃťŢŃŧÅçŧîŃÅý, Å¡ îîÅçÅÇÅ¡ ŧšî ťŃŰîî ÅÝîîî ŧÅçÅÑÅçţůîÅçÅ£îŧîÅç Å¢îÅ¡ Å°îîÅÇŧŃť ÅýîŤůîťţšÅýůŧšš. ÅŃîîŃťî Å£îîîÅç ŧÅç ŃîÅ¡ÅçŧîÅ¡îŃÅýůîîîî ŧů îÅçŤţůťî Å¡ Å¢îÅ¡Åýî ô¨ÅÇŃ ÅÝÅçîÅçÅ¥ÅçŧŧŃîîÅ¡ô£.
ÅţůŧšîŃÅýůŧšÅç Å¢îÅ¡îťů Å£ÅçŤůîîîÅý ťŃÅÑŧŃ îŃŰţůîŃÅýůîî î ŤŃîťţÅçŧšîťš, îîŃÅÝî îŧšÅñÅ¡îî ŢŃîÅçŧîšůţîŧŃÅç ŢŃîîîŢţÅçŧšÅç ÅÇÅçÅ¿îîÅýîîîÅçŰŃ ÅýÅçîÅçîîÅýů Åý ťŃţŃŤŃ. ÅÅÝîîŧŃ ťůŤîšťůţîŧůî ŤŃŧîÅçŧîîůîÅ¡î Åý ŤîŃÅýÅ¡ ÅÇŃîîšŰůÅçîîî îÅçîÅçÅñ ŧÅçŤŃîŃîŃÅç ÅýîÅçÅ¥î ŢŃîÅ£Åç Å¢îÅ¡îťů, ŢŃîîŃťî šŧŃŰÅÇů îÅÇŃÅÝŧŃ Å¢îšŧšťůîî Å¢îÅçŢůîůî îîůÅñî ŢŃîÅ£Åç ŤŃîťţÅçŧšî. ÅÙîŃ ŧÅç ŃîÅ¥ÅçŧîÅçî Å¢îšŧîšŢŃÅý ÅÝÅçÅñŃŢůîŧŃîîÅ¡, ŧŃ ŢŃťŃŰůÅçî îůîšŃŧůţîŧÅçÅç ŃîŰůŧšÅñŃÅýůîî ÅÇÅçŧî. ÅîÅ¡ îîŃť ÅýůÅÑŧŃ ŢŃťŧšîî, îîŃ ťŧŃŰšÅç Å£ÅçŤůîîîÅýů ŢŃŢůÅÇůîî Åý ťŃţŃŤŃ Åý ŃîÅçŧî ťůţîî ŤŃţšîÅçîîÅýůî , Å¡ îÅ¡îŤ îůîîŃ ÅñůÅýÅ¡îÅ¡î Ńî ŤŃŧŤîÅçîŧŃŰŃ ÅýÅçîÅçîîÅýů. Åîţš îÅçÅÝîŧŃŤ ŧÅçÅÇŃŧŃîÅçŧŧîÅ¿ šţš Å¡Å¥ÅçÅçî î îŃŧšîÅçÅç ÅñůÅÝŃţÅçÅýůŧšî, ŧÅçŃÅÝî ŃÅÇšťŃîîî ŤŃŧîîÅ£îîůîÅ¡Å¡ ÅýŃÅñîůîîůÅçî.
ŠŤţšŧšîÅçîŤŃſ Å¢îůŤîšŤÅç ÅÇÅ£î ŤŃîÅ¥îîÅ¡î ťůť ŃîŃÅÝÅçŧŧŃ ŃîîŃîŃÅÑŧŃ ŃîŧŃîîîîî Ť ŧÅçŤŃîŃîîÅ¥ Å°îîŢŢůť îîÅçÅÇîîÅý. ÅůŢîÅ¡Å¥Åçî, ŧÅçÅÑÅçţůîÅçÅ£îŧî Å¢îÅçŢůîůîî î ůîŢšîšŧŃť Å¡ ŧÅçŤŃîŃîîÅç îÅ¡Å£îŧîÅç îîÅçÅÇîîÅýů, ÅýţšîîîÅ¡Åç ŧů ŧÅçîÅýŧîî îÅ¡îîÅçÅ¥î îÅçÅÝîŧŤů. ÅŧîÅ¡ÅÝšŃš ŧůÅñŧůîůîî îŃţîŤŃ ŢŃ ŢŃŤůÅñůŧšîÅ¥ Å¡ î îîîîŃť îŃÅýÅ¥ÅçîîšťŃîîÅ¡ î Å°îîÅÇŧîÅ¥ ÅýîŤůîťţšÅýůŧšÅçÅ¥, ŢŃîŃťî îîŃ Ńŧš ŧîÅÑŧî ŧÅç Å¢îÅ¡ ÅýÅ¡îîîŧŃſ Å¢îŃîîîÅÇÅç, ů Å¢îÅ¡ ÅÝůŤîÅçîšůţîŧîî ŃîţŃÅÑŧÅçŧšîî . Åîţš îîÅçÅÝîÅçîîî ůŧîÅ¡Å°Å¡îîůťšŧŧîÅ¿ Å¢îÅçŢůîůî, ÅçŰŃ îŃÅÑÅç ÅýîÅÝÅ¡îůîî šŧÅÇÅ¡ÅýÅ¡ÅÇîůţîŧŃ, ŃîÅçŧšÅýůî îŃŧţšÅýŃîîî Å¡ ÅýŃÅñťŃÅÑŧŃÅç ÅýţšîŧšÅç ŧů îÅçÅÝîŧŤů. ÅîÅ¡ Å£îÅÝŃť ŧůÅñŧůîÅçŧšš Å£îîîÅç îŃŃÅÝîÅ¡îî Åýîůîî, îîŃ Åýî ŤŃîťšîÅç Å°îîÅÇîî, Å¡ îŤůÅñůîî ÅýŃÅñîůîî ťůţîîů.
Åîţš Åýî îŃťŧÅçÅýůÅçîÅçîî, ŧÅç ŃîÅ¥ÅçŧîÅ¿îÅç ÅÅ îůťŃîîŃîîÅçÅ£îŧŃ Å¡ ŧÅç Å¢îšŧšťůſîÅç Å£ÅçŤůîîîÅýŃ ô¨Å§Å¯ Åýîſ îÅ£îîůſô£. Å ÅÝŃţîîšŧîîÅýÅç îÅ¡îîůîÅ¡Å¿ Åýîůî ťŃÅÑÅçî Å¢îÅçÅÇţŃÅÑÅ¡îî ÅÝÅçÅñŃŢůîŧîî ůţîîÅçîŧůîÅ¡Åýî šţš îîŃîŧšîî, îîŃ Å¢îÅçŢůîůî ÅÇŃŢîîîÅ¡Å¥ Åý ÅýůîÅçÅ¥ îÅ£îîůÅç. ÅůÅÑŧŃ îůŤÅÑÅç îÅ£ÅçÅÇÅ¡îî Åñů îÅçůŤîÅ¡ÅçÅ¿ îÅçÅÝîŧŤů: šŧŃŰÅÇů ŧů îŃŧÅç ÅÝŃţÅçÅñŧš Å¡ Å¡ÅñÅ¥ÅçŧÅçŧšſ îÅçÅÑšťů ťůţîî ťŃÅÑÅçî ÅÝîîî ÅÝÅçîŢŃŤŃſŧÅçÅç, Å¡ îîŃ ŧÅç ÅýîÅçÅ°ÅÇů îÅýîÅñůŧŃ î Å£ÅçŤůîîîÅýůťš. ÅÀŢŃŤŃſŧůî ŃîÅçŧŤů îÅ¡îîůîÅ¡Å¡ Å¡ ŤŃŧîîÅ£îîůîÅ¡î ŢŃťŃŰůîî Å¡ÅñÅÝÅçÅÑůîî ţšîŧšî ŃŰîůŧšîÅçŧšſ Å¡ ÅÝîîîîÅçÅç ÅýŃîîîůŧŃÅýÅ¡îîîî. ÅÅçÅñŃŢůîŧůî îÅçîůŢšî Å¢îÅ¡ ţůŤîůîÅ¡Å¡ ŢŃîîÅ¡ ÅýîÅçÅ°ÅÇů ÅýŃÅñťŃÅÑŧů, Åçîţš ÅÇÅçÅ¿îîÅýŃÅýůîî ŃîŃÅñŧůŧŧŃ.
ÅůîŃÅÇŧîÅç Å¥ÅçîŃÅÇî: îîŃ ÅÇŃŢîîîšťŃ, ů îîŃ Å£îîîÅç ŧÅç ÅÇÅçţůîî
ÅŃťůîŧšÅç îŢŃîŃÅÝî Å£ÅçîÅçŧšî Å¢îÅ¡ÅýÅ£ÅçŤůîî îÅçÅ¥, îîŃ ŤůÅÑîîîî ô¨ÅçîîÅçîîÅýÅçŧŧîťšô£ Å¡ ÅÇŃîîîŢŧîťš. ÅÅÇŧůŤŃ ô¨Å§Å¯îîîůţîŧŃÅçô£ ŧÅç ÅýîÅçÅ°ÅÇů ŃÅñŧůîůÅçî ÅÝÅçÅñŃŢůîŧŃÅç, ŃîŃÅÝÅçŧŧŃ ŤŃŰÅÇů îîÅÇŃť ťţůÅÇÅçŧÅçî. ÅÅçŤŃîŃîîÅç Å¥ÅçîŃÅÇî ťŃŰîî îî îÅÇîÅ¡îî îůťŃîîÅýîîÅýÅ¡Åç ťůťî, ÅýîÅñÅýůîî ůţţÅçîÅ°Å¡î šţš îůÅñÅÇîůÅÑÅçŧšÅç ÅÇîî ůîÅçÅ£îŧîî Å¢îîÅçÅ¿ î îÅçÅÝîŧŤů Å¡Åñ-Åñů îÅ¡Å£îŧîî ÅñůŢůî ŃÅý. ÅŃîîŃťî ŧůîŃÅÇŧîÅç îîÅçÅÇîîÅýů îîŃšî ÅýŃîÅ¢îšŧšťůîî ŤůŤ ÅÇŃŢŃţŧÅçŧšÅç Ť ÅÝůÅñŃÅýŃťî îî ŃÅÇî, ů ŧÅç ŤůŤ ÅñůťÅçŧî Å£ÅçîÅçŧšî. ÅţůÅýŧŃÅç Å¢îůÅýšţŃ ã Å¥îŰŤŃîîî, îÅ¥ÅçîÅçŧŧŃîîî Å¡ ŃîîîîîîÅýÅ¡Åç îŤîîîÅçťůţîŧîî îÅçťŢÅçîůîîîŧîî ÅýŃÅñÅÇÅçÅ¿îîÅýÅ¡Å¿.
ÅÂîŢţîÅç ŧůޚ, Å£îŰŤšÅç ŢŃţŃîŤůŧšî Å¡ šŧŰůţîîÅ¡Å¡ ŢůîŃť ŤŃťŧůîŧŃſ ŤŃťîŃîîŧŃîîÅ¡ ŧÅçîÅçÅÇŤŃ ŢŃťŃŰůîî îÅ¥ÅçŧîîÅ¡îî ŧÅçÅ¢îÅ¡îîŧîÅç ŃîîîÅçŧšî. ÅîÅ¡ îîŃť ÅýůÅÑŧŃ Å¡ÅñÅÝÅçŰůîî ŃÅÑŃŰŃÅý Å¡ îţšîŤŃť ŰŃîîîÅ¡î Å¢îŃîÅçÅÇîî, ŃîŃÅÝÅçŧŧŃ Åçîţš ťůťů ŃÅÇŧů î ťůţîîŃť. ÅîÅÇ Å¡ îîůÅýîŧîÅç îÅÝŃîî îÅ£ÅçÅÇîÅçî Å¡îŢŃţîÅñŃÅýůîî ŃîîŃîŃÅÑŧŃ, ŢŃîŃťî îîŃ Ńŧš ťŃŰîî ÅÝîîî ůţţÅçîÅ°Åçŧŧîťš, ů î ŧÅçŤŃîŃîîî Å£îÅÇÅçÅ¿ ÅýîÅñîÅýůîî îůÅñÅÇîůÅÑÅçŧšÅç ÅÑÅçÅ£îÅÇŤů. ÅÏÅçîŧŃŤ Å¡ Å£îŤ Åý ÅÝŃţîîÅ¡î ŤŃţšîÅçîîÅýůî îŃÅÑÅç ŧÅç ÅýîÅçÅ°ÅÇů ŢŃţÅçÅñŧî, îůŤ ŤůŤ ťŃŰîî Å¥Åçŧîîî ÅñůŢůî ŤŃÅÑÅ¡ Å¡ ťŃţŃŤů Å¡ Å¢îŃÅýŃîÅ¡îŃÅýůîî ÅÇÅ¡îŤŃťîŃîî î ťůťî. Åîţš î ŃîÅçîîî Å¢îÅ¡Å¥Åçŧšîî ÅÇŃťůîŧšſ îÅçîÅçÅ¢î, ÅýîÅÝÅ¡îůſîÅç îůťîÅ¿ îůÅÇîîÅ¡Å¿ Å¡ ŧůÅÝÅ£îÅÇůſîÅç Åñů îÅçůŤîÅ¡ÅçÅ¿.
Åîîî ŧÅçîŤŃţîŤŃ ŃîŧŃîÅ¡îÅçÅ£îŧŃ ÅÝÅçÅñŃŢůîŧîî ÅÇŃťůîŧšî ŢŃÅÇî ŃÅÇŃÅý, ŤŃîŃîîÅç îůîÅç ÅýîÅçŰŃ î ŃîŃîŃ Å¢ÅçîÅçŧŃîîîîî Å¡ ŧÅç Å¥Åçîůîî Å°îîÅÇŧŃťî ÅýîŤůîťţšÅýůŧšî. Åŧš îůÅÝŃîůîî ŧÅç ŤůŤ ô¨ÅýŃţîÅçÅÝŧŃÅç Å£ÅçŤůîîîÅýŃô£, ů ŤůŤ ŢŃÅÇÅÇÅçîÅÑŤů ŃîŰůŧšÅñÅ¥î Åý Å¢ÅçîšŃÅÇ ÅýŃîîîůŧŃÅýÅ£Åçŧšî. ÅůÅÑŧŃ îŃÅÝÅ£îÅÇůîî îÅ¡îîŃîî Å¡ ÅñÅÇîůÅýîÅ¿ îÅ¥îîÅ£, ŃîŃÅÝÅçŧŧŃ Å¢îÅ¡ šŧŰůţîîÅ¡îî Å¡ ŤŃťŢîÅçîîůî . ÅÅÝîîŧŃ ÅÇŃŢîîŤůîîîî îůŤšÅç Åýůîšůŧîî:
-
îîŢţîÅ¿ îůſ šţš ťŃîî, Åçîţš ŧÅçî ůţţÅçîÅ°Å¡Å¡ Å¡ Å¡ÅñÅÑŃŰš
-
ŢŃţŃîŤůŧšÅç îîŢţîÅ¥ îŃţÅçÅýîÅ¥ îůîîÅýŃîŃť Å¢îÅ¡ Å¢ÅçîîÅçŧšš
-
Å¢îŃťîÅýůŧšÅç ŧŃîů îŃţÅçÅýîťš îůîîÅýŃîůťš
-
ŤŃîŃÅç îîŢţîÅç šŧŰůţîîÅ¡Å¡ î îÅ¡ÅñîůîîÅýŃîŃť îÅçîÅçÅñ ŧÅçÅÝîţůſÅñÅçî Å¢îÅ¡ îÅçŤŃťÅçŧÅÇůîÅ¡Å¡ Åýîůîů
-
îîŢţŃÅç ťŃţŃŤŃ ŤůŤ ŧůŢšîŃŤ, Åçîţš ŃŧŃ î ŃîŃîŃ Å¢ÅçîÅçŧŃîÅ¡îîî
Åî ŧÅçŤŃîŃîîî Å¥ÅçîŃÅÇŃÅý Å£îîîÅç ŃîŤůÅñůîîîî, ÅÇůÅÑÅç Åçîţš Ńŧš ô¨Å¢ÅƒÅ¥ÅƒÅ°Å¯Å£Å¡ îůŧîîÅçô£. ÅŃîîÅ¡îŧšŤš, ÅÝůŧŤš, ůŰîÅçîîÅ¡ÅýŧîÅç îůîîÅ¡îůŧšî Å¡ îŢšîîŃÅýîÅç ŤŃťŢîÅçîîî ťŃŰîî îůÅñÅÇîůÅÑůîî ŤŃÅÑî Å¡ îîšţšÅýůîî Å¢ÅçîÅçÅ°îÅçÅý Å¢îÅ¡ îÅçťŢÅçîůîîîÅç. ÅÂůŤÅÑÅç ŧÅçÅÑÅçţůîÅçÅ£îŧŃ ŤůŢůîî Åý ŧŃî ŤŃŧîÅçŧîîÅ¡îŃÅýůŧŧîÅç îŃŤš îůîîÅçŧšſ šţš îÅçîŧŃîŧîÅç îÅ¥ÅçîÅ¡, ŢŃîŃťî îîŃ îîŃ ťŃÅÑÅçî ÅýîÅñÅýůîî ŃÅÑŃŰ îţšÅñÅ¡îîŃſ. Åîţš Åýůť ŤůÅÑÅçîîî, îîŃ ÅÇŃťůîŧšÅç îîÅçÅÇîîÅýů ŧÅç ŢŃťŃŰůîî, îîŃ ŧŃîťůţîŧŃ, Å¡ ŧÅç îîŃšî îîšţšÅýůîî ÅýŃÅñÅÇÅçÅ¿îîÅýÅ¡Åç. ÅŃîůÅñÅÇŃ Å¢îŃÅÇîŤîÅ¡ÅýŧÅçÅç ÅýÅçîŧîîîîî Ť ÅÝůÅñŃÅýîÅ¥ Å¥Åçîůť Å¡ Å¢îÅ¡ ŧÅçŃÅÝî ŃÅÇšťŃîîÅ¡ ŃÅÝîůîÅ¡îîîî Ť Åýîůîî Åñů ÅÝÅçÅñŃŢůîŧîťš Å¢îÅçŢůîůîůťš.
ÅîŃîšţůŤîšŤů ÅñůîůÅÑÅçŧšî îÅçÅÝîŧŤů Å¡ îÅçÅ¥îÅ¡
ÅŃŰÅÇů Åý ÅÇŃťÅç ťţůÅÇÅçŧÅçî, Å£îÅÝůî Å¢îŃîîîÅÇů ÅýîÅñîÅýůÅçî ÅÑÅçţůŧšÅç ô¨ÅñůîÅ¡îÅ¡îî ÅçŰŃ Å£îÅÝŃſ îÅçŧŃſô£. ÅŃţŧŃîîîî Å¡îŤţîîÅ¡îî ŤŃŧîůŤî î ÅýÅ¡îîîŃť ŃÅÝîîŧŃ ŧÅçÅýŃÅñťŃÅÑŧŃ, ŢŃîŃťî îîŃ ťůťů Å¡ îÅçÅÝîŧŃŤ ÅÝţšÅñŤš Åý ÅÝîîî Å¡ ÅýŃ ÅýîÅçÅ¥î ŤŃîťţÅçŧšî. ÅŃ ťŃÅÑŧŃ îîîÅçîîÅýÅçŧŧŃ îŧšÅñÅ¡îî ÅýÅ¡îîîŧîî ŧůŰîîÅñŤî Å¡ îÅ¥ÅçŧîîÅ¡îî îÅ¡îŤ Å¢ÅçîÅçÅÇůîÅ¡ šŧîÅçŤîÅ¡Å¡. ÅÅ£î îîŃŰŃ ÅÇŃîîůîŃîŧŃ Å¢îŃîîîî , ŧŃ îÅçÅ°îÅ£îîŧîî ÅÇÅçÅ¿îîÅýÅ¡Å¿, ŤŃîŃîîÅç ŧÅç îîÅçÅÝîîî îţŃÅÑŧŃſ ŢŃÅÇŰŃîŃÅýŤš. ÅÀůťŃÅç ÅýůÅÑŧŃÅç ã ťůîŤů Å¢îÅ¡ îÅçîŧŃť ŤŃŧîůŤîÅç, Å°Å¡Å°Å¡Åçŧů îîŤ Å¡ îÅ¡îîîÅ¿ ÅýŃÅñÅÇîî .
ÅÀîůîůſîÅçîî ŃîŰůŧšÅñŃÅýůîî Å¢îŃîîîůŧîîÅýŃ îůŤ, îîŃÅÝî ťůťů ťŃŰţů ŃîÅÇîî ůîî, ů îÅçÅÝîŧŃŤ îŃî îůŧîÅ£ Å¢îÅ¡ÅýîîŧîÅ¿ îÅçÅÑÅ¡Å¥. Åîţš Åçîîî ÅýŃÅñťŃÅÑŧŃîîî, ŢŃŢîŃîÅ¡îÅç ÅÝţšÅñŤšî ÅýÅñîîî ŧů îÅçÅÝî ŰŃîŃÅýŤî Å¡ îÅÝŃîŤî, îîŃÅÝî î ťůťî ÅÝîţŃ ÅÝŃţîîÅç ÅýîÅçÅ¥Åçŧš ŧů îŃŧ Å¡ ÅýŃîîîůŧŃÅýÅ£ÅçŧšÅç. ÅÂůŤÅÑÅç ŢŃţÅçÅñŧŃ ŃŰîůŧšîÅ¡îî ÅýÅ¡ÅñÅ¡îî Å¡ ŤŃŧîůŤîî î ÅÇîîŰšťš Å£îÅÇîťš ÅÇŃ îÅ£îîîÅçŧšî îŃîîŃîŧšî. ÅÅÝîůîÅ¡îÅç ÅýŧšťůŧšÅç ŧů ÅýţůÅÑŧŃîîî Å¡ îÅçťŢÅçîůîîîî: Å¢ÅçîÅçÅ°îÅçîîÅç ŤŃťŧůîî îî îÅÇîůîî îŃîîŃîŧšÅç îţšÅñÅ¡îîîî î ÅýîÅçî îÅ£ÅçŧŃÅý îÅçÅ¥îÅ¡. ÅîŃîîůî ŃîŰůŧšÅñůîÅ¡î ÅÝîîů îŧšÅÑůÅçî îîîÅçîî Å¡ ŢŃťŃŰůÅçî Å¢ÅçîÅçÅÑÅ¡îî ÅÝŃţÅçÅñŧî îŢŃŤŃſŧÅçÅç.
ŠŢîŃîšţůŤîšŤÅç ÅýůÅÑŧî ŤŃŧŤîÅçîŧîÅç ÅçÅÑÅçÅÇŧÅçÅýŧîÅç ÅÇÅçÅ¿îîÅýÅ¡î, ů ŧÅç îůÅñŃÅýîÅç ô¨îÅ¡Å£îŧîÅç Å¥Åçîîô£. Åîţš Åýî Å¡îŢŃţîÅñîÅçîÅç ťůîŤî, Å¥ÅçŧîÅ¿îÅç Åçî îÅçÅ°îÅ£îîŧŃ, ŢŃîŃťî îîŃ ÅýţůÅÑŧůî ťůîŤů Å¢ÅçîÅçîîůîî ÅýîŢŃţŧîîî îîŧŤîÅ¡î. Å îŤš îîŃšî Å¥îîî ŧÅç îŃţîŤŃ ŢŃîÅ£Åç îţšîî, ŧŃ Å¡ ŢŃîÅ£Åç ŤůîÅ£î, îťŃîŤůŧšî, îÅ¥Åçŧî îůţîÅçîŃŤ. ÅÅ°îî Å¡ ŢŃÅýÅçîî ŧŃîîÅ¡ ÅÇŃîîůîŃîŧŃ Å¢îŃîÅ¡îůîî Å¥îŰŤšťš îîÅçÅÇîîÅýůťš, ŧÅç Å¢îÅçÅýîůîůî ÅÇŃť Åý ô¨îîÅçîÅ¡Å£îŧîî ÅñŃŧîô£. ŠůÅÝŃîÅ¡Å¿ îŢšîŃŤ Å¢îŃîšţůŤîšŤš ŃÅÝîîŧŃ îůŤŃſ:
-
Å¢îŃÅýÅçîîÅ¡Åýůîî ŤŃťŧůîî ŧÅçîŤŃţîŤŃ îůÅñ Åý ÅÇÅçŧî ŢŃ 10ã15 ťšŧîî
-
ŢŃÅÇÅÇÅçîÅÑÅ¡Åýůîî îÅ¥ÅçîÅçŧŧîî ÅýţůÅÑŧŃîîî ÅýŃÅñÅÇîî ů, ŃîŃÅÝÅçŧŧŃ Åý ŃîŃŢšîÅçÅ£îŧîÅ¿ îÅçÅñŃŧ
-
Å¡îŢŃţîÅñŃÅýůîî ŃÅÇŧŃîůÅñŃÅýîÅç îůţîÅç Å¡ îîůÅñî Å¡î îîšţšÅñÅ¡îŃÅýůîî
-
Å¥îîî î Å¢ÅçîÅçÅÇ Å¤ÅƒîťţÅçŧšÅçÅ¥ Å¡ îî ŃÅÇŃť Åñů îÅçÅÝîŧŤŃť
-
ŢŃ ÅýŃÅñťŃÅÑŧŃîîÅ¡ îŢůîî Å¡ ŃîÅÇîî ůîî ŃîÅÇÅçÅ£îŧŃ Ńî Ńîîůţîŧîî îÅ£ÅçŧŃÅý îÅçÅ¥îÅ¡ ÅýŧÅç ŤŃîťţÅçŧšſ
Åîţš îÅçÅÝîŧŃŤ Åýîî ÅÑÅç ŧůîšŧůÅçî îŃŢÅçîî šţš îîůŧŃÅýÅ¡îîî ÅÝÅçîŢŃŤŃſŧÅçÅç, îîŃ ŧÅç ÅýîÅçÅ°ÅÇů ŃÅñŧůîůÅçî îîÅÑîÅ£îî ÅÝŃţÅçÅñŧî. ÅÈ Å¥Å¯Å£îîÅçÅ¿ îšťŢîŃťî ťŃŰîî ÅÝîîî Å¥îŰŤšťš Å¡ ŤîůîŤŃÅýîÅçÅ¥Åçŧŧîťš, ŃîŃÅÝÅçŧŧŃ Åçîţš ťůťů Å¢îŃÅÇŃţÅÑůÅçî ŤŃîťšîî Å°îîÅÇîî. ÅîÅ¡ Å£îÅÝŃť îî îÅÇîÅçŧšš îŃîîŃîŧšî îÅçÅÝîŧŤů Å£îîîÅç îÅýîÅñůîîîî î Å¢ÅçÅÇšůîîŃť, îîŃÅÝî ŢŃţîîÅ¡îî îÅçŤŃťÅçŧÅÇůîÅ¡Å¡ ŢŃ ÅýŃÅñîůîîî. ÅÀůťŃîîŃîîÅçÅ£îŧŃ ÅÇůÅýůîî îÅçÅÝîŧŤî Å£ÅçŤůîîîÅýů ô¨ÅÇÅ£î Å¢îŃîšţůŤîšŤšô£ ŧÅç îîŃšî. ÅÀŢŃŤŃſŧŃÅç ŧůÅÝÅ£îÅÇÅçŧšÅç Å¡ îÅýŃÅçÅýîÅçÅ¥Åçŧŧůî ŤŃŧîîÅ£îîůîÅ¡î ŃÅÝîîŧŃ ŢŃťŃŰůîî Å¡ÅñÅÝÅçÅÑůîî ţšîŧÅçÅ¿ îîÅçÅýŃŰš.

ÅîŃÅÝîÅç îÅ¡îîůîÅ¡Å¡: ÅÝŃţî Å¡ îŢţŃîŧÅçŧšÅç Åý Å°îîÅÇÅ¡ ŧů îŃŧÅç Å¢îŃîîîÅÇî
ÅŧŃŰÅÇů ÅýŃ ÅýîÅçÅ¥î ÅÅ ÅŠťůťů ÅñůťÅçîůÅçî, îîŃ Å°îîÅÇî îîůţů ÅÝŃţÅçÅñŧÅçŧŧŃſ, ŢŃîÅýšţšîî îŢţŃîŧÅçŧšî šţš îîÅýîîÅýŃ îůîŢšîůŧšî. ÅÙîŃ ťŃÅÑÅçî ÅÝîîî îÅýîÅñůŧŃ î Å¡ÅñÅ¥ÅçŧÅçŧšÅçÅ¥ îÅçÅÑšťů ŤŃîťţÅçŧšſ, ŤŃŰÅÇů ťůťů Å¥ÅçŧîîÅç Å¢îšŤţůÅÇîÅýůÅçî îÅçÅÝîŧŤů Å¡Åñ-Åñů îţůÅÝŃîîÅ¡ šţš Å¢îîůÅçîîî ô¨Å¢ÅƒÅÑůţÅçîî îÅçÅÝîô£. Å îÅçÅñîÅ£îîůîÅç ťŃţŃŤŃ ťŃÅÑÅçî ÅñůîîůšÅýůîîîî, Å¡ ÅýŃÅñŧšŤůÅçî ţůŤîŃîîůÅñ, ŤŃîŃîîÅ¿ îîÅçÅÝîÅçî Åýŧšťůŧšî. Åů îŃŧÅç îÅçťŢÅçîůîîîî Å¡Åñ-Åñů Å¢îŃîîîÅÇî ťůťÅç ÅÝîÅýůÅçî îţŃÅÑŧŃ ŢŃŧîîî, îîŃ Å¡Å¥ÅçŧŧŃ îîůţŃ Å¢îÅ¡îšŧŃſ ţšî ŃîůÅÇŤš. ÅŃîîŃťî ÅýůÅÑŧŃ ŃîîÅ£ÅçÅÑÅ¡Åýůîî îŃîîŃîŧšÅç Å°îîÅÇÅ¡ ŃîÅÇÅçÅ£îŧŃ Ńî ŃÅÝîÅ¡î îšťŢîŃťŃÅý ÅÅ ÅÅ.
ÅîÅ¡ ţůŤîŃîîůÅñÅç ŢŃťŃŰůÅçî ÅÝŃţÅçÅç îůîîŃÅç Å¢îšŤţůÅÇîÅýůŧšÅç, Å¥îŰŤŃÅç îîÅçÅÑÅ¡ÅýůŧšÅç ÅÇŃ ŃÅÝÅ£ÅçÅ°îÅçŧšî Å¡ îÅÇŃÅÝŧŃÅç ŢŃţŃÅÑÅçŧšÅç îÅçÅÝîŧŤů î Å°îîÅÇÅ¡. ÅůÅÑŧŃ Å¡ÅñÅÝÅçŰůîî Å°îîÅÝŃŰŃ ťůîîůÅÑů Å¡ šŧîÅçŧîÅ¡ÅýŧŃŰŃ ô¨îůÅñťšŧůŧšîô£, îîŃÅÝî ŧÅç îîůÅýťšîŃÅýůîî îŤůŧš. ÅÂîŢţîÅ¿ ÅÇîî Å¢ÅçîÅçÅÇ Å¤ÅƒîťţÅçŧšÅçÅ¥ Å¡ Å¢îŃî ţůÅÇŧîÅ¿ ŤŃťŢîÅçîî ŢŃîÅ£Åç ťŃŰîî îÅ¥ÅçŧîîÅ¡îî ÅÇÅ¡îŤŃťîŃîî, Åçîţš Å¡î Å¡îŢŃţîÅñŃÅýůîî ůŤŤîîůîŧŃ. Åîţš ŢŃîÅýÅ£îÅçîîî ŢŃŤîůîŧÅçŧšÅç ŤŃÅÑÅ¡, ÅÝŃţî îîšţšÅýůÅçîîî Å¡ ŢŃÅÇŧšťůÅçîîî ÅýîîŃŤůî îÅçťŢÅçîůîîîů î ŃÅñŧŃÅÝŃť, ŧîÅÑŧŃ Å¡îŤţîîÅ¡îî ťůîîÅ¡î. Å îůŤšî îÅ¡îîůîÅ¡îî ŤŃŧîîÅ£îîůîÅ¡î Åýîůîů ŃîŃÅÝÅçŧŧŃ ÅýůÅÑŧů, ŢŃîŃťî îîŃ îůŤîšŤů Å£ÅçîÅçŧšî ťŃÅÑÅçî Ńîţšîůîîîî.
ÅŧŃŰšÅç ťůťî ŃŢůîůîîîî, îîŃ Å¢îÅ¡ Å¢îŃÅÝÅ£Åçťůî î Å°îîÅÇîî ŧîÅÑŧŃ îîŃîŧŃ Å¢îÅçŤîůîůîî ŤŃîťţÅçŧšÅç, ŧŃ îůîÅç îîŃ ŧÅç îůŤ. ÅůŃÅÝŃîŃî, îÅçÅ°îÅ£îîŧŃÅç ŃŢŃîŃÅÑŧÅçŧšÅç Å°îîÅÇÅ¡ ã Ťţîî Ť îÅ£îîîÅçŧšî îŃîîŃîŧšî. Åîţš Åýîůî ŧůÅñŧůîůÅçî Å£ÅçîÅçŧšÅç, Ńŧ îîÅ¡îîÅýůÅçî ţůŤîůîÅ¡î Å¡ ŢŃÅÇÅÝÅ¡îůÅçî îŃÅýÅ¥ÅçîîÅ¡Å¥îÅç Åýůîšůŧîî. ÅÀůťŃîîŃîîÅçÅ£îŧŃÅç ŧůÅñŧůîÅçŧšÅç ůŧîÅ¡ÅÝšŃŃÅý šţš îÅ¡Å£îŧîî ťůÅñÅçÅ¿ ŧÅç îÅçŤŃťÅçŧÅÇîÅçîîî, ŢŃîŃťî îîŃ îîŃ ťŃÅÑÅçî îî îÅÇîÅ¡îî îÅ¡îîůîÅ¡î Å¡ Åñůîîŧîîî ÅýîÅñÅÇŃîŃÅýÅ£ÅçŧšÅç. ÅÂůŤÅÑÅç ŧÅç îîŃšî îÅçÅñŤŃ ŃŰîůŧšîÅ¡Åýůîî Ţšîîî ô¨îîŃÅÝî Å¥ÅçŧîîÅç ÅÝîţŃ ťŃţŃŤůô£, îîŃ ŧÅç îÅçîůÅçî Å¢îŃÅÝÅ£ÅçÅ¥î Å¡ ťŃÅÑÅçî ŧůÅýîÅçÅÇÅ¡îî.
Åîţš ÅÝŃţî Åý Å°îîÅÇÅ¡ îŃî îůŧîÅçîîî, îŢţŃîŧÅçŧšÅç ŧÅç îÅ¥ÅçŧîîůÅçîîî, šţš îŃîîŃîŧšÅç îî îÅÇîůÅçîîî, Å£îîîÅç ŃÅÝîůîÅ¡îîîî Åý ŤţšŧšŤî. Åîůî ŃîÅçŧšî Å¢îÅ¡ÅñŧůŤš ÅýŃîŢůţÅçŧšî, Å¡îŤţîîÅ¡î ŃîţŃÅÑŧÅçŧšî Å¡ ŢŃÅÇîŤůÅÑÅçî ÅÝÅçÅñŃŢůîŧîî îî ÅçÅ¥î ÅÇÅçÅ¿îîÅýÅ¡Å¿. ÅÂůŤůî ŢŃťŃîî ŃîŃÅÝÅçŧŧŃ îÅçŧŧů, Åçîţš ÅÇŃťů ŧŃÅýŃîŃÅÑÅÇîŧŧîÅ¿ Å¡ ŧÅçî ÅýŃÅñťŃÅÑŧŃîîÅ¡ ÅÇŃţŰŃ îŤîÅ¢ÅçîÅ¡Å¥ÅçŧîÅ¡îŃÅýůîî î ÅÇŃťůîŧšťš Å¥ÅçîŃÅÇůťš. ÅÅçîÅçÅÑŧîÅ¿ ŢŃÅÇî ŃÅÇ Å¢ÅƒÅñÅýŃţîÅçî îŃî îůŧšîî Å°îîÅÇŧŃÅç ÅýîŤůîťţšÅýůŧšÅç Å¡ ÅÝîîîîÅçÅç ÅýÅçîŧîîîîî Ť ŤŃťîŃîîŧŃťî îŃîîŃîŧšî. ÅÏÅçÅ¥ îůŧîîÅç ŧůîůîů Å¢îůÅýÅ¡Å£îŧůî îůŤîšŤů, îÅçÅ¥ Å¥ÅçŧîîÅç îÅ¡îŤ ÅñůîîÅÑŧŃŰŃ îÅçîÅçŧšî.
ÅŃîîîůŧŃÅýÅ£ÅçŧšÅç ŢŃîÅ£Åç Å¢îŃîîîÅÇî Å¡ ÅýŃÅñÅýîůîÅçŧšÅç Ť Å¢îÅ¡ÅýîîŧŃťî îÅçÅÑÅ¡Å¥î
ÅůÅÑÅç ŤŃŰÅÇů ŃîîîîÅç îšťŢîŃťî îÅ¥Åçŧîîůîîîî, î ťůťî ťŃÅÑÅçî îŃî îůŧîîîîî îţůÅÝŃîîî Å¡ ŢŃÅýîîÅçŧŧůî îîŃťţîÅçťŃîîî. ÅÙîŃ ŧŃîťůţîŧŃ, ŢŃîŃťî îîŃ ŃîŰůŧšÅñÅ¥ ÅýŃîîîůŧůÅýţšÅýůÅçîîî ŢŃîÅ£Åç šŧîÅçŤîÅ¡Å¡, ů ŧůŰîîÅñŤů ÅÇŃťů Ńîîůîîîî ÅýîîŃŤŃſ. Å îîŃî Å¢ÅçîšŃÅÇ ÅýůÅÑŧŃ ŧÅç Å¢îîůîîîî ô¨ÅÇŃŰŧůîî Åýîî îîůÅñîô£ Å¡ ŧÅç ÅýŃÅñÅýîůîůîî Å¢îÅçÅÑŧšſ îÅçťŢ Åñů ŃÅÇšŧ ÅÇÅçŧî. ÅîîîÅç ŢŃîîÅçÅ¢ÅçŧŧŃ îÅýÅçţšîÅ¡Åýůîî ůŤîÅ¡ÅýŧŃîîî Å¡ îŃî îůŧîîî îÅçÅÑÅ¡Å¥ îŧů Å¢îÅ¡ Å£îÅÝŃſ ÅýŃÅñťŃÅÑŧŃîîÅ¡. ÅŃîťţÅçŧšÅç Å°îîÅÇîî Åý îîŃî Å¢ÅçîšŃÅÇ ÅƒÅÝîîŧŃ îîůÅÝšţšÅñÅ¡îîÅçî îťŃîšŃŧůţîŧŃÅç îŃîîŃîŧšÅç Å¡ ŢŃťŃŰůÅçî ťůţîîî îŃî îůŧîîî Å¢îÅ¡ÅýîîŧîÅ¿ îÅ¡îÅ¥.
ÅÅ¡îůŧšÅç ŢŃîÅ£Åç ÅÝŃţÅçÅñŧš ŧÅç ŃÅÝîÅñůŧŃ ÅÝîîî Å¡ÅÇÅçůţîŧîÅ¥, ŧŃ ŃŧŃ ÅÇŃţÅÑŧŃ ÅÝîîî îÅçÅ°îÅ£îîŧîÅ¥ Å¡ ÅÇŃîîůîŃîŧŃ ŤůţŃîšſŧîÅ¥. Åîţš ůŢŢÅçîÅ¡î îŧšÅÑÅçŧ, ÅýîÅÝÅ¡îůſîÅç Å¢îŃîîîÅç ÅÝÅ£îÅÇů, ŤŃîŃîîÅç Å£ÅçŰŤŃ ŰŃîŃÅýÅ¡îî Å¡ Åçîîî, Å¡ ÅÇÅçţůſîÅç ŧÅçÅÝŃţîîÅ¡Åç Å¢ÅçîÅçŤîîî. ÅÅÝîîÅÇÅ¡îÅç î ÅýîůîŃť ÅýÅ¡îůťšŧî Å¡ ÅÇŃÅÝůÅýŤš, Åçîţš Åýî Å¡î ŢţůŧšîîÅçîÅç, ŢŃîŃťî îîŃ ô¨Å§Å¯ Åýîſ îÅ£îîůſô£ Å¢îšŧšťůîî Åýîî ŢŃÅÇîîÅÇ Å§Åç ŧîÅÑŧŃ. Åů Å¢îůŤîšŤÅç Å£îîîÅç ÅýîÅçŰŃ îůÅÝŃîůîî ŃÅýŃîÅ¡, îîîŤîî ŢŃ Å¢ÅçîÅçŧŃîšťŃîîÅ¡, ÅÝÅçţŤŃÅýîÅç Å¢îŃÅÇîŤîî Å¡ ÅÇŃîîůîŃîŧŃÅç ŤŃţšîÅçîîÅýŃ ÅÑÅ¡ÅÇŤŃîîÅ¡. Åîţš îŃî îůŧîÅçîîî ŤůîÅçÅ£î, Å¢îŃÅÇŃţÅÑůſîÅç îÅýţůÅÑŧîîî ÅýŃÅñÅÇîî Å¡ îÅ£ÅçÅÇÅ¡îî Åñů ŢšîîÅçÅýîÅ¥ îÅçÅÑšťŃť.
ÅŃîÅ£Åç Å¢îŃîîîÅÇî ŢŃţÅçÅñŧŃ ŃîÅçŧšîî, îîŃ ŢŃťŃŰţŃ Åýůť îÅ¢îůÅýÅ¡îîîî, Å¡ ŢŃÅÇŰŃîŃÅýÅ¡îî ô¨Å¥îŰŤšſ Ţţůŧô£ ŧů ÅÝîÅÇîîÅçÅç. ÅŧŃŰÅÇů ÅÇŃîîůîŃîŧŃ ÅñůîůŧÅçÅç îŃÅÝîůîî ÅÇŃťůîŧîî ůŢîÅçîŤî î îůÅñîÅçîîŧŧîťš Å¢îÅ¡ ţůŤîůîÅ¡Å¡ îîÅçÅÇîîÅýůťš Å¡ îîÅçÅÇîîÅýůťš ÅÇÅ£î Å¢îŃťîÅýůŧšî ŧŃîů. ÅÂůŤÅÑÅç ťŃÅÑŧŃ Å¢îŃÅÇîťůîî, ŤîŃ Å¡Åñ ÅÝţšÅñŤšî îťŃÅÑÅçî ŢŃťŃîî, Åçîţš ťůťů ÅñůÅÝŃţÅçÅçî îŧŃÅýů. ÅÂůŤŃſ ŢŃÅÇî ŃÅÇ îŧšÅÑůÅçî îîÅçÅýŃŰî Å¡ ŢŃÅñÅýŃţîÅçî ÅÇÅçÅ¿îîÅýŃÅýůîî ÅÝÅçÅñ ŢůŧšŤš. ÅÏÅçÅ¥ îŢŃŤŃſŧÅçÅç ťůťů, îÅçÅ¥ Å£ÅçÅ°îÅç Å¢ÅçîÅçŧŃîÅ¡î ÅÝŃţÅçÅñŧî Å¡ îÅçÅ¥ Å¢îŃîÅç ŃîŰůŧšÅñŃÅýůîî îî ŃÅÇ Åñů îÅçÅÝîŧŤŃť.
Åîţš îÅçîÅçÅñ 3ã4 ÅÇŧî Ńî ŧůîůţů ÅÝŃţÅçÅñŧš ŧÅçî ÅñůťÅçîŧŃŰŃ îÅ£îîîÅçŧšî šţš îšťŢîŃťî ÅýŃÅñÅýîůîůîîîî ŢŃîÅ£Åç Å¢ÅçîšŃÅÇů ŃÅÝÅ£ÅçÅ°îÅçŧšî, îîŃšî ŃÅÝîůîÅ¡îîîî Ť Åýîůîî. ÅŧŃŰÅÇů îîÅçÅÝîÅçîîî îîŃîŧšîî ÅÇšůŰŧŃÅñ, Å¡îŤţîîÅ¡îî ÅÝůŤîÅçîšůţîŧîÅç ŃîţŃÅÑŧÅçŧšî šţš ŢŃÅÇŃÅÝîůîî ÅÇîîŰŃÅç Å£ÅçîÅçŧšÅç. ÅÅç îîŃšî ÅÑÅÇůîî, ŢŃŤů îŃîîŃîŧšÅç îîůŧÅçî îîÅÑîÅ£îÅ¥, ŢŃîŃťî îîŃ îůŧŧîî ŤŃŧîîÅ£îîůîÅ¡î îůîîŃ îŃŤîůîůÅçî ÅÇţšîÅçÅ£îŧŃîîî ÅÝŃţÅçÅñŧš. ŠŤţšŧšŤÅç ťŃÅÑŧŃ ŢŃţîîÅ¡îî îÅçŤŃťÅçŧÅÇůîÅ¡Å¡, îŃÅýÅ¥ÅçîîÅ¡Å¥îÅç î Å°îîÅÇŧîÅ¥ ÅýîŤůîťţšÅýůŧšÅçÅ¥, Å¡ îÅÝÅçÅÇÅ¡îîîî, îîŃ Åýîî Å¡ÅÇîî Åý Å¢îůÅýÅ¡Å£îŧŃť ŧůŢîůÅýÅ£Åçŧšš. ÅůÅÝŃîů Ń îÅçÅÝÅç Åý îîŃî Å¢ÅçîšŃÅÇ ã îîŃ îůîîî ÅñůÅÝŃîî Ń îÅçÅÝîŧŤÅç.
ÅŃîÅçÅ¥î ÅýîÅÝÅ¡îůîî ŧůî?

ÅÅçîîŃŧůţîŧîÅç Å¢îÅçÅÇţŃÅÑÅçŧšî ÅÇÅ£î Åýůî
ÅÈîÅ£îÅ°Å¡ ŧůîÅçÅ¿ ŤţšŧšŤš

ÅÀîůîîî Å¢îŃÅýÅçîÅçŧů Åýîůîůťš ÅÀÅçÅ¥ÅçſŧŃſ ŤţšŧšŤš ô¨ÅÅ¡Åñŧî-ÅŢŃîůô£
ÅÅÇîÅçî ŤţšŧšŤš
ÅÀÅÝ ã Åî î 9:00 ÅÇŃ 19:00
ÅÀÅÝ ã Åî î 9:00 ÅÇŃ 19:00
- ÅŃťťÅçŧîůîÅ¡Å¡








 Å°. ÅŤůîÅçîšŧÅÝîîÅ° îÅ£. ÅÛţšîîů ÅÊîů, 11
Å°. ÅŤůîÅçîšŧÅÝîîÅ° îÅ£. ÅÛţšîîů ÅÊîů, 11