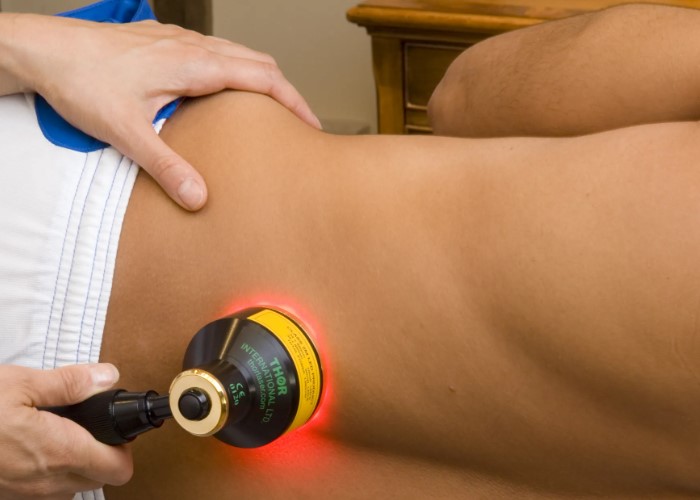
ذذ½ذµذ¼ذµذ½ذ¸ذµ ذ؛ذ¾ذ½ذµر‡ذ½ذ¾رپر‚ذµذ¹ ذ¸ ذ؟ذ¾ذ؛ذ°ذ»ر‹ذ²ذ°ذ½ذ¸ذµ ر€رڈذ´ذ¾ذ¼ رپ رپرƒرپر‚ذ°ذ²ذ°ذ¼ذ¸ ذ¼ذ¾ذ³رƒر‚ ذ±ر‹ر‚رŒ ذ؛ذ°ذ؛ ذ؛ر€ذ°ر‚ذ؛ذ¾ذ²ر€ذµذ¼ذµذ½ذ½ذ¾ذ¹ ر€ذµذ°ذ؛ر†ذ¸ذµذ¹ ذ½ذ° ذ؟ذ¾ذ·رƒ, ر‚ذ°ذ؛ ذ¸ رپذ¸ذ³ذ½ذ°ذ»ذ¾ذ¼ ذ؟ر€ذ¾ذ±ذ»ذµذ¼ رپ ذ½ذµر€ذ²ذ°ذ¼ذ¸, رپذ¾رپرƒذ´ذ°ذ¼ذ¸ ذ¸ذ»ذ¸ ذ²ذ¾رپذ؟ذ°ذ»ذµذ½ذ¸ذµذ¼.
ذڑذ°ذ؛ ذ؟ر€ذ¾رڈذ²ذ»رڈذµر‚رپرڈ ذ¾ذ½ذµذ¼ذµذ½ذ¸ذµ ذ¸ ذ؟ذ¾ر‡ذµذ¼رƒ ذ¾ذ½ذ¾ ذ؟رƒذ³ذ°ذµر‚
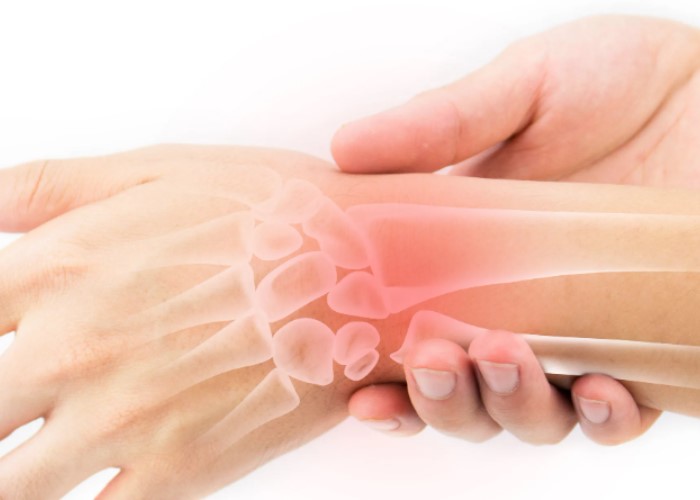
ذذ½ذµذ¼ذµذ½ذ¸ذµ ذ؛ذ¾ذ½ذµر‡ذ½ذ¾رپر‚ذµذ¹ ر‡ذ°رپر‚ذ¾ ذ¾ذ؟ذ¸رپر‹ذ²ذ°رژر‚ ذ؛ذ°ذ؛ آ«ذ²ذ°ر‚ذ½ذ¾رپر‚رŒآ», رپذ½ذ¸ذ¶ذµذ½ذ¸ذµ ر‡رƒذ²رپر‚ذ²ذ¸ر‚ذµذ»رŒذ½ذ¾رپر‚ذ¸ ذ¸ذ»ذ¸ ذ¾ر‰رƒر‰ذµذ½ذ¸ذµ, ذ±رƒذ´ر‚ذ¾ ذ؛ذ¾ذ¶ذ° آ«ذ½ذµ رپذ²ذ¾رڈآ». ذںذ¾ذ؛ذ°ذ»ر‹ذ²ذ°ذ½ذ¸ذµ ر€رڈذ´ذ¾ذ¼ رپ رپرƒرپر‚ذ°ذ²ذ°ذ¼ذ¸ ذ¼ذ¾ذ¶ذµر‚ ذ½ذ°ذ؟ذ¾ذ¼ذ¸ذ½ذ°ر‚رŒ ذ¼ذµذ»ذ؛ذ¸ذµ رƒذ؛ذ¾ذ»ر‹, ذ؟ذ¾ذ»ذ·ذ°ذ½ذ¸ذµ ذ¼رƒر€ذ°رˆذµذ؛ ذ¸ذ»ذ¸ ذ»ر‘ذ³ذ؛ذ¾ذµ ذ¶ذ¶ذµذ½ذ¸ذµ. ذکذ½ذ¾ذ³ذ´ذ° رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ ذ؟ذ¾رڈذ²ذ»رڈذµر‚رپرڈ ذ؟ذ¾رپذ»ذµ ذ½ذµرƒذ´ذ¾ذ±ذ½ذ¾ذ¹ ذ؟ذ¾ذ·ر‹ ذ¸ ذ±ر‹رپر‚ر€ذ¾ ذ؟ر€ذ¾ر…ذ¾ذ´ذ¸ر‚, ذ° ذ¸ذ½ذ¾ذ³ذ´ذ° ذ²ذ¾ذ·ذ²ر€ذ°ر‰ذ°ذµر‚رپرڈ رپذ½ذ¾ذ²ذ° ذ¸ رپذ½ذ¾ذ²ذ°. ذ’ذ°ذ¶ذ½ذ¾ ذ؟ذ¾ذ½ذ¸ذ¼ذ°ر‚رŒ, ر‡ر‚ذ¾ رچر‚ذ¸ ذ¾ر‰رƒر‰ذµذ½ذ¸رڈ رپذ²رڈذ·ذ°ذ½ر‹ ذ½ذµ ر‚ذ¾ذ»رŒذ؛ذ¾ رپ رپرƒرپر‚ذ°ذ²ذ°ذ¼ذ¸, ذ½ذ¾ ذ¸ رپ ذ½ذµر€ذ²ذ°ذ¼ذ¸, رپذ¾رپرƒذ´ذ°ذ¼ذ¸ ذ¸ ذ¼ر‹رˆر†ذ°ذ¼ذ¸ ذ²ذ¾ذ؛ر€رƒذ³ ذ½ذ¸ر…. ذ ذ°ذ·ذ¾ذ±ر€ذ°ر‚رŒرپرڈ ذ² ذ؟ر€ذ¸ر‡ذ¸ذ½ذ°ر… ذ؟ذ¾ذ¼ذ¾ذ³ذ°ذµر‚ ذ؟ر€ذ¾رپر‚ذ°رڈ ذ»ذ¾ذ³ذ¸ذ؛ذ°: ذ³ذ´ذµ-ر‚ذ¾ ذ½ذ°ر€رƒرˆذ°ذµر‚رپرڈ ذ؟ذµر€ذµذ´ذ°ر‡ذ° رپذ¸ذ³ذ½ذ°ذ»ذ¾ذ² ذ¸ذ»ذ¸ ذ؛ر€ذ¾ذ²ذ¾رپذ½ذ°ذ±ذ¶ذµذ½ذ¸ذµ ر‚ذ؛ذ°ذ½ذµذ¹.
ذںذ¾ذ؛ذ°ذ»ر‹ذ²ذ°ذ½ذ¸ذµ ذ¼ذ¾ذ¶ذµر‚ ذ±ر‹ر‚رŒ ذ؛ر€ذ°ر‚ذ؛ذ¾ذ²ر€ذµذ¼ذµذ½ذ½ذ¾ذ¹ ر€ذµذ°ذ؛ر†ذ¸ذµذ¹ ذ½ذ° ذ؟ذµر€ذµذ³ر€رƒذ·ذ؛رƒ, ر…ذ¾ذ»ذ¾ذ´ ذ¸ذ»ذ¸ رپذ´ذ°ذ²ذ»ذµذ½ذ¸ذµ ذ½ذµر€ذ²ذ°. ذذ¾ ذ¾ذ½ذ¾ ر‚ذ°ذ؛ذ¶ذµ ذ²رپر‚ر€ذµر‡ذ°ذµر‚رپرڈ ذ؟ر€ذ¸ ذ·ذ°ذ±ذ¾ذ»ذµذ²ذ°ذ½ذ¸رڈر… ذ؟ذ¾ذ·ذ²ذ¾ذ½ذ¾ر‡ذ½ذ¸ذ؛ذ°, ذ؟ذµر€ذ¸ر„ذµر€ذ¸ر‡ذµرپذ؛ذ¸ر… ذ½ذµر€ذ²ذ¾ذ² ذ¸ ذ¾ذ±ذ¼ذµذ½ذ½ر‹ر… ذ½ذ°ر€رƒرˆذµذ½ذ¸رڈر…. ذ•رپذ»ذ¸ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ ذ؟ذ¾ذ²ر‚ذ¾ر€رڈذµر‚رپرڈ, رپر‚ذ°ذ½ذ¾ذ²ذ¸ر‚رپرڈ رپذ¸ذ»رŒذ½ذµذµ ذ¸ذ»ذ¸ رپذ¾ذ؟ر€ذ¾ذ²ذ¾ذ¶ذ´ذ°ذµر‚رپرڈ ذ±ذ¾ذ»رŒرژ, رچر‚ذ¾ رƒذ¶ذµ ذ½ذµ آ«ذ¼ذµذ»ذ¾ر‡رŒآ». ذ”ذ»رڈ ذ²ر€ذ°ر‡ذ° ذ²ذ°ذ¶ذ½ذ¾, ذ³ذ´ذµ ذ¸ذ¼ذµذ½ذ½ذ¾ ذ²ذ¾ذ·ذ½ذ¸ذ؛ذ°ذµر‚ ذ¾ذ½ذµذ¼ذµذ½ذ¸ذµ, ذ؛ذ°ذ؛ ذ´ذ¾ذ»ذ³ذ¾ ذ´ذ»ذ¸ر‚رپرڈ ذ¸ ر‡ر‚ذ¾ ذµذ³ذ¾ ذ؟ر€ذ¾ذ²ذ¾ر†ذ¸ر€رƒذµر‚. ذ’ ذ؛ذ»ذ¸ذ½ذ¸ر‡ذµرپذ؛ذ¾ذ¹ ذ؟ر€ذ°ذ؛ر‚ذ¸ذ؛ذµ ر‚ذ°ذ؛ذ¸ذµ ذ´ذµر‚ذ°ذ»ذ¸ ذ½ذµر€ذµذ´ذ؛ذ¾ ذ±ر‹رپر‚ر€ذµذµ ذ؟ر€ذ¸ذ²ذ¾ذ´رڈر‚ ذ؛ ذ´ذ¸ذ°ذ³ذ½ذ¾ذ·رƒ, ر‡ذµذ¼ ذ؟ذ¾ذ؟ر‹ر‚ذ؛ذ° آ«رƒذ³ذ°ذ´ذ°ر‚رŒآ» ذ±ذ¾ذ»ذµذ·ذ½رŒ ذ؟ذ¾ ذ¾ذ´ذ½ذ¾ذ¼رƒ ذ؟ر€ذ¸ذ·ذ½ذ°ذ؛رƒ.
ذœذ½ذ¾ذ³ذ¸ذµ ذ»رژذ´ذ¸ رپذ²رڈذ·ر‹ذ²ذ°رژر‚ ذ؟ذ¾ذ؛ذ°ذ»ر‹ذ²ذ°ذ½ذ¸ذµ ر‚ذ¾ذ»رŒذ؛ذ¾ رپ آ«ذ؟ذ»ذ¾ر…ذ¸ذ¼ذ¸ رپرƒرپر‚ذ°ذ²ذ°ذ¼ذ¸آ», ذ؟ذ¾ر‚ذ¾ذ¼رƒ ر‡ر‚ذ¾ ذ¾ر‰رƒر‰ذµذ½ذ¸ذµ ذ»ذ¾ذ؛ذ°ذ»ذ¸ذ·رƒذµر‚رپرڈ ر€رڈذ´ذ¾ذ¼ رپ ذ؛ذ¾ذ»ذµذ½ذ¾ذ¼, ذ»ذ¾ذ؛ر‚ذµذ¼ ذ¸ذ»ذ¸ ذ·ذ°ذ؟رڈرپر‚رŒذµذ¼. ذذ° ذ´ذµذ»ذµ رپرƒرپر‚ذ°ذ² رپذ°ذ¼ ذ؟ذ¾ رپذµذ±ذµ ر€ذµذ´ذ؛ذ¾ آ«ذ´ذ°ر‘ر‚آ» ذ¾ذ½ذµذ¼ذµذ½ذ¸ذµ, ذ؟ذ¾ر‚ذ¾ذ¼رƒ ر‡ر‚ذ¾ ذ·ذ° ر‡رƒذ²رپر‚ذ²ذ¸ر‚ذµذ»رŒذ½ذ¾رپر‚رŒ ذ¾ر‚ذ²ذµر‡ذ°رژر‚ ذ½ذµر€ذ²ذ½ر‹ذµ ذ²ذ¾ذ»ذ¾ذ؛ذ½ذ°. ذ§ذ°ر‰ذµ رپر‚ر€ذ°ذ´ذ°رژر‚ ر‚ذ؛ذ°ذ½ذ¸ ر€رڈذ´ذ¾ذ¼: رپذ²رڈذ·ذ؛ذ¸, رپرƒر…ذ¾ذ¶ذ¸ذ»ذ¸رڈ, ذ¼ر‹رˆر†ر‹ ذ¸ ذ½ذµر€ذ²ذ½ر‹ذµ ذ؛ذ°ذ½ذ°ذ»ر‹, ذ؟ر€ذ¾ر…ذ¾ذ´رڈر‰ذ¸ذµ ذ¾ذ؛ذ¾ذ»ذ¾ رپرƒرپر‚ذ°ذ²ذ½ذ¾ذ¹ ذ؛ذ°ذ؟رپرƒذ»ر‹. ذںر€ذ¸ ذ²ذ¾رپذ؟ذ°ذ»ذµذ½ذ¸ذ¸ ذ¸ذ»ذ¸ ذ¾ر‚ر‘ذ؛ذµ ذ² رچر‚ذ¾ذ¹ ذ·ذ¾ذ½ذµ ذ½ذµر€ذ² ذ¼ذ¾ذ¶ذµر‚ ر€ذ°ذ·ذ´ر€ذ°ذ¶ذ°ر‚رŒرپرڈ ذ¸ذ»ذ¸ رپذ´ذ°ذ²ذ»ذ¸ذ²ذ°ر‚رŒرپرڈ. ذںذ¾رچر‚ذ¾ذ¼رƒ ذ¼ذµرپر‚ذ¾ ذ¾ر‰رƒر‰ذµذ½ذ¸رڈ ذ¸ آ«ذ¸رپر‚ذ¾ر‡ذ½ذ¸ذ؛ ذ؟ر€ذ¾ذ±ذ»ذµذ¼ر‹آ» ذ½ذµ ذ²رپذµذ³ذ´ذ° رپذ¾ذ²ذ؟ذ°ذ´ذ°رژر‚.
ذ’ رچر‚ذ¾ذ¹ رپر‚ذ°ر‚رŒذµ ر€ذ°ذ·ذ±ذµر€ر‘ذ¼, ر‡ر‚ذ¾ ر‚ذ°ذ؛ذ¾ذµ رپرƒرپر‚ذ°ذ², ذ؟ذ¾ر‡ذµذ¼رƒ ذ؟ذ¾رڈذ²ذ»رڈرژر‚رپرڈ ذ؟ذ¾ذ؛ذ°ذ»ر‹ذ²ذ°ذ½ذ¸ذµ ذ¸ ذ¾ذ½ذµذ¼ذµذ½ذ¸ذµ, ذ¸ ذ؛ذ°ذ؛ذ¸ذµ رپذ¸ر‚رƒذ°ر†ذ¸ذ¸ ر‚ر€ذµذ±رƒرژر‚ ذ؛ذ¾ذ½رپرƒذ»رŒر‚ذ°ر†ذ¸ذ¸. ذœر‹ ر‚ذ°ذ؛ذ¶ذµ ذ؟ذ¾ذ³ذ¾ذ²ذ¾ر€ذ¸ذ¼ ذ¾ ذ·ذ°ذ±ذ¾ذ»ذµذ²ذ°ذ½ذ¸رڈر…, ذ؛ذ¾ر‚ذ¾ر€ر‹ذµ ذ¼ذ¾ذ³رƒر‚ ذ؟ر€ذ¾رڈذ²ذ»رڈر‚رŒرپرڈ ذ؟ذ¾ذ´ذ¾ذ±ذ½ر‹ذ¼ذ¸ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ذ°ذ¼ذ¸. ذر‚ذ´ذµذ»رŒذ½ذ¾ ذ¾ذ±رپرƒذ´ذ¸ذ¼ ذ¾ذ±رپذ»ذµذ´ذ¾ذ²ذ°ذ½ذ¸رڈ ذ¸ ذ±ذ°ذ·ذ¾ذ²ر‹ذµ ذ¼ذµر€ر‹ ذ؟ر€ذ¾ر„ذ¸ذ»ذ°ذ؛ر‚ذ¸ذ؛ذ¸, ذ؛ذ¾ر‚ذ¾ر€ر‹ذµ ذ؟ذ¾ذ´ر…ذ¾ذ´رڈر‚ ذ±ذ¾ذ»رŒرˆذ¸ذ½رپر‚ذ²رƒ ذ»رژذ´ذµذ¹. ذ¢ذµذ؛رپر‚ ر€ذ°رپرپر‡ذ¸ر‚ذ°ذ½ ذ½ذ° ذ¾ذ±ر‹ر‡ذ½ر‹ر… ر‡ذ¸ر‚ذ°ر‚ذµذ»ذµذ¹ ذ¸ ذ؟ذ¾ذ¼ذ¾ذ³ذ°ذµر‚ ذ»رƒر‡رˆذµ ذ؟ذ¾ذ´ذ³ذ¾ر‚ذ¾ذ²ذ¸ر‚رŒرپرڈ ذ؛ ذ²ذ¸ذ·ذ¸ر‚رƒ ذ؛ رپذ؟ذµر†ذ¸ذ°ذ»ذ¸رپر‚رƒ. ذ•رپذ»ذ¸ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ر‹ ذ²ر‹ر€ذ°ذ¶ذµذ½ذ½ر‹ذµ ذ¸ذ»ذ¸ ذ²ذ½ذµذ·ذ°ذ؟ذ½ر‹ذµ, ذ½ذµ ذ¾ر‚ذ؛ذ»ذ°ذ´ر‹ذ²ذ°ذ¹ر‚ذµ ذ¾ذ±ر€ذ°ر‰ذµذ½ذ¸ذµ ذ·ذ° ذ¼ذµذ´ذ¸ر†ذ¸ذ½رپذ؛ذ¾ذ¹ ذ؟ذ¾ذ¼ذ¾ر‰رŒرژ.
ذ§ر‚ذ¾ ر‚ذ°ذ؛ذ¾ذµ رپرƒرپر‚ذ°ذ² ذ؟ر€ذ¾رپر‚ر‹ذ¼ذ¸ رپذ»ذ¾ذ²ذ°ذ¼ذ¸
ذ،رƒرپر‚ذ°ذ² — رچر‚ذ¾ ذ¼ذµرپر‚ذ¾, ذ³ذ´ذµ ذ²رپر‚ر€ذµر‡ذ°رژر‚رپرڈ ذ؛ذ¾ذ½ر†ر‹ ذ؛ذ¾رپر‚ذµذ¹ ذ¸ ذ¾ذ±ذµرپذ؟ذµر‡ذ¸ذ²ذ°ذµر‚رپرڈ ذ´ذ²ذ¸ذ¶ذµذ½ذ¸ذµ. ذںذ¾ذ²ذµر€ر…ذ½ذ¾رپر‚ذ¸ ذ؛ذ¾رپر‚ذµذ¹ ذ؟ذ¾ذ؛ر€ر‹ر‚ر‹ ر…ر€رڈر‰ذ¾ذ¼, ذ؛ذ¾ر‚ذ¾ر€ر‹ذ¹ رƒذ¼ذµذ½رŒرˆذ°ذµر‚ ر‚ر€ذµذ½ذ¸ذµ ذ¸ ذ؟ذ¾ذ¼ذ¾ذ³ذ°ذµر‚ ر€ذ°رپذ؟ر€ذµذ´ذµذ»رڈر‚رŒ ذ½ذ°ذ³ر€رƒذ·ذ؛رƒ. ذ‘ذ»ذ°ذ³ذ¾ذ´ذ°ر€رڈ رپرƒرپر‚ذ°ذ²ذ°ذ¼ ذ¼ر‹ ذ¼ذ¾ذ¶ذµذ¼ رپذ³ذ¸ذ±ذ°ر‚رŒ ذ؛ذ¾ذ»ذµذ½ذ¸, ذ؟ذ¾ذ²ذ¾ر€ذ°ر‡ذ¸ذ²ذ°ر‚رŒ ذ؛ذ¸رپر‚ذ¸, ذ؟ذ¾ذ´ذ½ذ¸ذ¼ذ°ر‚رŒ ر€رƒذ؛ذ¸ ذ¸ ذ½ذ°ذ؛ذ»ذ¾ذ½رڈر‚رŒرپرڈ. ذ’ذ½رƒر‚ر€ذ¸ رپرƒرپر‚ذ°ذ²ذ° ذµرپر‚رŒ ذ؟ر€ذ¾رپر‚ر€ذ°ذ½رپر‚ذ²ذ¾ رپ رپرƒرپر‚ذ°ذ²ذ½ذ¾ذ¹ ذ¶ذ¸ذ´ذ؛ذ¾رپر‚رŒرژ, ذ؛ذ¾ر‚ذ¾ر€ذ°رڈ ذ´ذ¾ذ؟ذ¾ذ»ذ½ذ¸ر‚ذµذ»رŒذ½ذ¾ آ«رپذ¼ذ°ذ·ر‹ذ²ذ°ذµر‚آ» ذ؟ذ¾ذ²ذµر€ر…ذ½ذ¾رپر‚ذ¸. ذذ° ذ¸ذ»ذ»رژرپر‚ر€ذ°ر†ذ¸ذ¸ ذ¼ذ¾ذ¶ذ½ذ¾ ذ؟ذ¾ذ؛ذ°ذ·ذ°ر‚رŒ ذ±ذ°ذ·ذ¾ذ²رƒرژ رپر…ذµذ¼رƒ رپرƒرپر‚ذ°ذ²ذ°: onem#2.jpg.
ذ،رƒرپر‚ذ°ذ² ذ¼ذ¾ذ¶ذ½ذ¾ ذ؟ر€ذµذ´رپر‚ذ°ذ²ذ¸ر‚رŒ ذ؛ذ°ذ؛ آ«رƒذ·ذµذ» ذ´ذ²ذ¸ذ¶ذµذ½ذ¸رڈآ», ذ³ذ´ذµ ذ؛ذ°ذ¶ذ´ذ°رڈ ذ´ذµر‚ذ°ذ»رŒ ذ²ر‹ذ؟ذ¾ذ»ذ½رڈذµر‚ رپذ²ذ¾رژ ر„رƒذ½ذ؛ر†ذ¸رژ.
-
ذ¥ر€رڈر‰ رپذ½ذ¸ذ¶ذ°ذµر‚ ر‚ر€ذµذ½ذ¸ذµ ذ¸ ذ·ذ°ر‰ذ¸ر‰ذ°ذµر‚ ذ؛ذ¾رپر‚رŒ ذ¾ر‚ ذ¸ذ·ذ½ذ¾رپذ°.
-
ذ،رƒرپر‚ذ°ذ²ذ½ذ°رڈ ذ¶ذ¸ذ´ذ؛ذ¾رپر‚رŒ ذ؟ذ¸ر‚ذ°ذµر‚ ر…ر€رڈر‰ ذ¸ ذ¾ذ±ذ»ذµذ³ر‡ذ°ذµر‚ رپذ؛ذ¾ذ»رŒذ¶ذµذ½ذ¸ذµ.
-
ذڑذ°ذ؟رپرƒذ»ذ° ذ¸ رپذ²رڈذ·ذ؛ذ¸ رƒذ´ذµر€ذ¶ذ¸ذ²ذ°رژر‚ رپرƒرپر‚ذ°ذ² ذ² ذ؟ر€ذ°ذ²ذ¸ذ»رŒذ½ذ¾ذ¼ ذ؟ذ¾ذ»ذ¾ذ¶ذµذ½ذ¸ذ¸.
ذ،ذ½ذ°ر€رƒذ¶ذ¸ رپرƒرپر‚ذ°ذ² ذ¾ذ؛ر€رƒذ¶ر‘ذ½ ذ؛ذ°ذ؟رپرƒذ»ذ¾ذ¹ — ذ؟ر€ذ¾ر‡ذ½ذ¾ذ¹ رپذ¾ذµذ´ذ¸ذ½ذ¸ر‚ذµذ»رŒذ½ذ¾ر‚ذ؛ذ°ذ½ذ½ذ¾ذ¹ ذ¾ذ±ذ¾ذ»ذ¾ر‡ذ؛ذ¾ذ¹. ذڑذ°ذ؟رپرƒذ»ذ° ذ؟ذ¾ذ¼ذ¾ذ³ذ°ذµر‚ رپر‚ذ°ذ±ذ¸ذ»ذ¸ذ·ذ¸ر€ذ¾ذ²ذ°ر‚رŒ رپرƒرپر‚ذ°ذ² ذ¸ ذ·ذ°ر‰ذ¸ر‰ذ°ذµر‚ ذµذ³ذ¾ ذ¾ر‚ ذ¸ذ·ذ±ر‹ر‚ذ¾ر‡ذ½ر‹ر… رپذ¼ذµر‰ذµذ½ذ¸ذ¹. ذ’ذ¾ذ؛ر€رƒذ³ ر€ذ°رپذ؟ذ¾ذ»ذ°ذ³ذ°رژر‚رپرڈ رپذ²رڈذ·ذ؛ذ¸, رپرƒر…ذ¾ذ¶ذ¸ذ»ذ¸رڈ ذ¸ ذ¼ر‹رˆر†ر‹, ذ؛ذ¾ر‚ذ¾ر€ر‹ذµ ذ½ذ°ذ؟ر€ذ°ذ²ذ»رڈرژر‚ ذ´ذ²ذ¸ذ¶ذµذ½ذ¸ذµ ذ¸ رƒذ´ذµر€ذ¶ذ¸ذ²ذ°رژر‚ رپرƒرپر‚ذ°ذ²ذ½ر‹ذµ ذ؟ذ¾ذ²ذµر€ر…ذ½ذ¾رپر‚ذ¸. ذ رڈذ´ذ¾ذ¼ ذ؟ر€ذ¾ر…ذ¾ذ´رڈر‚ ذ؛ر€ذ¾ذ²ذµذ½ذ¾رپذ½ر‹ذµ رپذ¾رپرƒذ´ر‹ ذ¸ ذ½ذµر€ذ²ر‹, ذ¾ذ±ذµرپذ؟ذµر‡ذ¸ذ²ذ°رژر‰ذ¸ذµ ذ؟ذ¸ر‚ذ°ذ½ذ¸ذµ ذ¸ ر‡رƒذ²رپر‚ذ²ذ¸ر‚ذµذ»رŒذ½ذ¾رپر‚رŒ ر‚ذ؛ذ°ذ½ذµذ¹. ذںذ¾رچر‚ذ¾ذ¼رƒ ذ½ذµذ؟ر€ذ¸رڈر‚ذ½ر‹ذµ ذ¾ر‰رƒر‰ذµذ½ذ¸رڈ ذ²ذ¾ذ·ذ»ذµ رپرƒرپر‚ذ°ذ²ذ° ذ¼ذ¾ذ³رƒر‚ ذ±ر‹ر‚رŒ رپذ²رڈذ·ذ°ذ½ر‹ ذ½ذµ ر‚ذ¾ذ»رŒذ؛ذ¾ رپ آ«ذ؛ذ¾رپر‚ذ½ذ¾ذ¹ ر‡ذ°رپر‚رŒرژآ», ذ½ذ¾ ذ¸ رپ ذ¾ذ؛ر€رƒذ¶ذ°رژر‰ذ¸ذ¼ذ¸ رپر‚ر€رƒذ؛ر‚رƒر€ذ°ذ¼ذ¸.
ذ’ذ°ذ¶ذ½ذ¾ ر€ذ°ذ·ذ»ذ¸ر‡ذ°ر‚رŒ ذ±ذ¾ذ»رŒ ذ¸ ذ¾ذ½ذµذ¼ذµذ½ذ¸ذµ, ر…ذ¾ر‚رڈ ذ¾ذ½ذ¸ ذ¼ذ¾ذ³رƒر‚ رپذ¾ر‡ذµر‚ذ°ر‚رŒرپرڈ. ذ‘ذ¾ذ»رŒ ر‡ذ°ر‰ذµ ذ²ذ¾ذ·ذ½ذ¸ذ؛ذ°ذµر‚ ذ؟ر€ذ¸ ذ²ذ¾رپذ؟ذ°ذ»ذµذ½ذ¸ذ¸, ر‚ر€ذ°ذ²ذ¼ذµ ذ¸ذ»ذ¸ ذ؟ذµر€ذµذ³ر€رƒذ·ذ؛ذµ ر‚ذ؛ذ°ذ½ذµذ¹. ذذ½ذµذ¼ذµذ½ذ¸ذµ ذ¸ ذ؟ذ¾ذ؛ذ°ذ»ر‹ذ²ذ°ذ½ذ¸ذµ ر‡ذ°ر‰ذµ ذ³ذ¾ذ²ذ¾ر€رڈر‚ ذ¾ ر‚ذ¾ذ¼, ر‡ر‚ذ¾ ذ½ذµر€ذ²ذ½ر‹ذµ ذ¾ذ؛ذ¾ذ½ر‡ذ°ذ½ذ¸رڈ ر€ذ°ذ·ذ´ر€ذ°ذ¶ذµذ½ر‹ ذ¸ذ»ذ¸ رپذ¸ذ³ذ½ذ°ذ» ذ؟ذ¾ ذ½ذµر€ذ²رƒ ذ؟ر€ذ¾ر…ذ¾ذ´ذ¸ر‚ ر…رƒذ¶ذµ. ذکذ½ذ¾ذ³ذ´ذ° ذ؟ر€ذ¸ر‡ذ¸ذ½ذ¾ذ¹ رپر‚ذ°ذ½ذ¾ذ²ذ¸ر‚رپرڈ ذ¾ر‚ر‘ذ؛ ذ² ذ¾ذ±ذ»ذ°رپر‚ذ¸ رپرƒرپر‚ذ°ذ²ذ°, ذ؛ذ¾ر‚ذ¾ر€ر‹ذ¹ رپذ´ذ°ذ²ذ»ذ¸ذ²ذ°ذµر‚ ذ½ذµر€ذ² ذ² رƒذ·ذ؛ذ¾ذ¼ ذ؛ذ°ذ½ذ°ذ»ذµ. ذ’ ذ´ر€رƒذ³ذ¸ر… رپذ»رƒر‡ذ°رڈر… ذ؟ر€ذ¾ذ±ذ»ذµذ¼ذ° ر€ذ°رپذ؟ذ¾ذ»ذ¾ذ¶ذµذ½ذ° ذ²ر‹رˆذµ, ذ½ذ°ذ؟ر€ذ¸ذ¼ذµر€ ذ² ذ¾ذ±ذ»ذ°رپر‚ذ¸ ذ؟ذ¾ذ·ذ²ذ¾ذ½ذ¾ر‡ذ½ذ¸ذ؛ذ°, ذ° ذ¾ر‰رƒر‰ذµذ½ذ¸ذµ آ«ذ¾ر‚ذ´ذ°ر‘ر‚آ» ذ² ر€رƒذ؛رƒ ذ¸ذ»ذ¸ ذ½ذ¾ذ³رƒ.
ذںذ¾ر‡ذµذ¼رƒ ذ؟ذ¾ذ؛ذ°ذ»ر‹ذ²ذ°ذ½ذ¸ذµ ذ¾ر‰رƒر‰ذ°ذµر‚رپرڈ ذ¸ذ¼ذµذ½ذ½ذ¾ ر€رڈذ´ذ¾ذ¼ رپ رپرƒرپر‚ذ°ذ²ذ¾ذ¼
ذذµر€ذ²ر‹ ذ¸ رپذ¾رپرƒذ´ر‹ ذ؟ر€ذ¾ر…ذ¾ذ´رڈر‚ ذ²ذ±ذ»ذ¸ذ·ذ¸ ذ؛ر€رƒذ؟ذ½ر‹ر… رپرƒرپر‚ذ°ذ²ذ¾ذ², ذ؟ذ¾ر‚ذ¾ذ¼رƒ ر‡ر‚ذ¾ ر‚ذ°ذ¼ ذ¼ذ½ذ¾ذ³ذ¾ ذ¼ر‹رˆر† ذ¸ رپذ²رڈذ·ذ¾ذ؛, ذ½رƒذ¶ذ´ذ°رژر‰ذ¸ر…رپرڈ ذ² ذ؛ذ¾ذ½ر‚ر€ذ¾ذ»ذµ ذ¸ ذ؟ذ¸ر‚ذ°ذ½ذ¸ذ¸. ذ’ ذ¾ذ±ذ»ذ°رپر‚ذ¸ ذ·ذ°ذ؟رڈرپر‚رŒرڈ, ذ»ذ¾ذ؛ر‚رڈ, ذ؛ذ¾ذ»ذµذ½ذ° ذ¸ ذ³ذ¾ذ»ذµذ½ذ¾رپر‚ذ¾ذ؟ذ° ذµرپر‚رŒ رƒذ·ذ؛ذ¸ذµ ذ°ذ½ذ°ر‚ذ¾ذ¼ذ¸ر‡ذµرپذ؛ذ¸ذµ ذ؟ر€ذ¾رپر‚ر€ذ°ذ½رپر‚ذ²ذ°, ذ³ذ´ذµ ذ½ذµر€ذ² ذ¼ذ¾ذ¶ذµر‚ ذ»ذµذ³ذ؛ذ¾ ر€ذ°ذ·ذ´ر€ذ°ذ¶ذ°ر‚رŒرپرڈ. ذ”ذ°ذ¶ذµ ذ½ذµذ±ذ¾ذ»رŒرˆذ°رڈ ذ؟ر€ذ¸ذ؟رƒر…ذ»ذ¾رپر‚رŒ ذ¸ذ»ذ¸ ذ½ذ°ذ؟ر€رڈذ¶ذµذ½ذ¸ذµ ذ¼ر‹رˆر† رپذ؟ذ¾رپذ¾ذ±ذ½ر‹ ذ¸ذ·ذ¼ذµذ½ذ¸ر‚رŒ ذ´ذ°ذ²ذ»ذµذ½ذ¸ذµ ذ² رچر‚ذ¸ر… ذ·ذ¾ذ½ذ°ر…. ذ¢ذ¾ذ³ذ´ذ° ذ؟ذ¾رڈذ²ذ»رڈذµر‚رپرڈ ر‡رƒذ²رپر‚ذ²ذ¾ ذ؟ذ¾ذ؛ذ°ذ»ر‹ذ²ذ°ذ½ذ¸رڈ, آ«رچذ»ذµذ؛ر‚ر€ذ¸ر‡ذµرپذ؛ذ¸ر… ر€ذ°ذ·ر€رڈذ´ذ¾ذ²آ» ذ¸ذ»ذ¸ ذ²ر€ذµذ¼ذµذ½ذ½ذ¾ذ¹ ذ؟ذ¾ر‚ذµر€ذ¸ ر‡رƒذ²رپر‚ذ²ذ¸ر‚ذµذ»رŒذ½ذ¾رپر‚ذ¸. ذںر€ذ¸ ذ؟ذ¾ذ²ر‚ذ¾ر€رڈرژر‰ذ¸ر…رپرڈ رچذ؟ذ¸ذ·ذ¾ذ´ذ°ر… ذ½ذµر€ذ² رپر‚ذ°ذ½ذ¾ذ²ذ¸ر‚رپرڈ ذ±ذ¾ذ»ذµذµ ر‡رƒذ²رپر‚ذ²ذ¸ر‚ذµذ»رŒذ½ر‹ذ¼, ذ¸ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ ذ¼ذ¾ذ¶ذµر‚ ذ²ذ¾ذ·ذ½ذ¸ذ؛ذ°ر‚رŒ ذ±ر‹رپر‚ر€ذµذµ.
ذذ½ذµذ¼ذµذ½ذ¸ذµ ر‡ذ°رپر‚ذ¾ رپذ²رڈذ·ذ°ذ½ذ¾ رپ رپذ´ذ°ذ²ذ»ذµذ½ذ¸ذµذ¼ ذ½ذµر€ذ²ذ°, ذ½ذ°ر€رƒرˆذµذ½ذ¸ذµذ¼ ذ¼ذ¸ذ؛ر€ذ¾ر†ذ¸ر€ذ؛رƒذ»رڈر†ذ¸ذ¸ ذ¸ذ»ذ¸ رپذ¾ر‡ذµر‚ذ°ذ½ذ¸ذµذ¼ ذ¾ذ±ذ¾ذ¸ر… ر„ذ°ذ؛ر‚ذ¾ر€ذ¾ذ². ذ•رپذ»ذ¸ ذ²ر‹ ذ´ذ¾ذ»ذ³ذ¾ ذ¾ذ؟ذ¸ر€ذ°ذµر‚ذµرپرŒ ذ½ذ° ذ»ذ¾ذ؛ذ¾ر‚رŒ, ذ»ذ¾ذ؛ر‚ذµذ²ذ¾ذ¹ ذ½ذµر€ذ² ذ¼ذ¾ذ¶ذµر‚ ر€ذµذ°ذ³ذ¸ر€ذ¾ذ²ذ°ر‚رŒ ذ؟ذ¾ذ؛ذ°ذ»ر‹ذ²ذ°ذ½ذ¸ذµذ¼ ذ² ذ¼ذ¸ذ·ذ¸ذ½ر†ذµ ذ¸ ذ±ذµذ·ر‹ذ¼رڈذ½ذ½ذ¾ذ¼ ذ؟ذ°ذ»رŒر†ذµ. ذںر€ذ¸ ذ´ذ»ذ¸ر‚ذµذ»رŒذ½ذ¾ذ¼ رپذ¸ذ´ذµذ½ذ¸ذ¸ ذ½ذ¾ذ³ذ° ذ¼ذ¾ذ¶ذµر‚ آ«ذ·ذ°ر‚ذµذ؛ذ°ر‚رŒآ» ذ¸ذ·-ذ·ذ° ذ´ذ°ذ²ذ»ذµذ½ذ¸رڈ ذ½ذ° رپذ¾رپرƒذ´ر‹ ذ¸ ذ½ذµر€ذ²ر‹ ذ² ذ¾ذ±ذ»ذ°رپر‚ذ¸ ر‚ذ°ذ·ذ° ذ¸ذ»ذ¸ ذ±ذµذ´ر€ذ°. ذ¥ذ¾ذ»ذ¾ذ´ ذ²ر‹ذ·ر‹ذ²ذ°ذµر‚ رپذ؟ذ°ذ·ذ¼ رپذ¾رپرƒذ´ذ¾ذ², ذ¸ ر‡رƒذ²رپر‚ذ²ذ¸ر‚ذµذ»رŒذ½ذ¾رپر‚رŒ ذ²ر€ذµذ¼ذµذ½ذ½ذ¾ رپذ½ذ¸ذ¶ذ°ذµر‚رپرڈ, ذ¾رپذ¾ذ±ذµذ½ذ½ذ¾ ذ² ذ؟ذ°ذ»رŒر†ذ°ر…. ذںذ¾رپذ»ذµ ذ²ذ¾رپرپر‚ذ°ذ½ذ¾ذ²ذ»ذµذ½ذ¸رڈ ذ؛ر€ذ¾ذ²ذ¾ر‚ذ¾ذ؛ذ° ذ¾ر‰رƒر‰ذµذ½ذ¸ذµ ذ¸ذ½ذ¾ذ³ذ´ذ° ذ²ذ¾ذ·ذ²ر€ذ°ر‰ذ°ذµر‚رپرڈ آ«ذ²ذ¾ذ»ذ½ذ¾ذ¹ ذ¼رƒر€ذ°رˆذµذ؛آ». ذذ±ر‹ر‡ذ½ذ¾ ر‚ذ°ذ؛ذ¸ذµ رچذ؟ذ¸ذ·ذ¾ذ´ر‹ ذ؛ر€ذ°ر‚ذ؛ذ¾ذ²ر€ذµذ¼ذµذ½ذ½ر‹ ذ¸ ر…ذ¾ر€ذ¾رˆذ¾ ذ¾ذ±رٹرڈرپذ½رڈرژر‚رپرڈ رپذ¸ر‚رƒذ°ر†ذ¸ذµذ¹.
ذکذ½ذ¾ذ³ذ´ذ° ذ؟ذ¾ذ؛ذ°ذ»ر‹ذ²ذ°ذ½ذ¸ذµ ذ²ذ¾ذ·ذ½ذ¸ذ؛ذ°ذµر‚ ذ½ذµ ذ¸ذ·-ذ·ذ° ذ¼ذµر…ذ°ذ½ذ¸ر‡ذµرپذ؛ذ¾ذ³ذ¾ ذ´ذ°ذ²ذ»ذµذ½ذ¸رڈ, ذ° ذ¸ذ·-ذ·ذ° ذ²ذ¾رپذ؟ذ°ذ»ذ¸ر‚ذµذ»رŒذ½ذ¾ذ¹ ر€ذµذ°ذ؛ر†ذ¸ذ¸. ذ’ذ¾رپذ؟ذ°ذ»ذµذ½ذ¸ذµ رƒذ²ذµذ»ذ¸ر‡ذ¸ذ²ذ°ذµر‚ ذ؛ذ¾ذ»ذ¸ر‡ذµرپر‚ذ²ذ¾ ذ¶ذ¸ذ´ذ؛ذ¾رپر‚ذ¸ ذ² ر‚ذ؛ذ°ذ½رڈر… ذ¸ رƒرپذ¸ذ»ذ¸ذ²ذ°ذµر‚ ذ¾ر‚ر‘ذ؛. ذذµر€ذ²ذ½ر‹ذµ ذ²ذ¾ذ»ذ¾ذ؛ذ½ذ° ذ² ذ²ذ¾رپذ؟ذ°ذ»ر‘ذ½ذ½ذ¾ذ¹ ذ·ذ¾ذ½ذµ رپر‚ذ°ذ½ذ¾ذ²رڈر‚رپرڈ ذ±ذ¾ذ»ذµذµ آ«ر€ذ°ذ·ذ´ر€ذ°ذ¶ذ¸ذ¼ر‹ذ¼ذ¸آ» ذ¸ ذ½ذ°ر‡ذ¸ذ½ذ°رژر‚ ذ؟ذµر€ذµذ´ذ°ذ²ذ°ر‚رŒ رپذ¸ذ³ذ½ذ°ذ» ذ±ذ¾ذ»ذ¸ ذ¸ذ»ذ¸ ذ؟ذ¾ذ؛ذ°ذ»ر‹ذ²ذ°ذ½ذ¸رڈ ذ´ذ°ذ¶ذµ ذ؟ر€ذ¸ ذ»ر‘ذ³ذ؛ذ¾ذ¼ ذ²ذ¾ذ·ذ´ذµذ¹رپر‚ذ²ذ¸ذ¸. ذ•رپذ»ذ¸ ذ²ذ¾رپذ؟ذ°ذ»ذµذ½ذ¸ذµ ذ´ذ»ذ¸ر‚رپرڈ ذ´ذ¾ذ»ذ³ذ¾, ذ¼ذ¾ذ¶ذµر‚ ذ¼ذµذ½رڈر‚رŒرپرڈ ر‡رƒذ²رپر‚ذ²ذ¸ر‚ذµذ»رŒذ½ذ¾رپر‚رŒ ذ؛ذ¾ذ¶ذ¸ ذ¸ ذ؟ذ¾رڈذ²ذ»رڈر‚رŒرپرڈ ذ¾ر‰رƒر‰ذµذ½ذ¸ذµ آ«ذ؟ذ¾ذ»ذ·رƒر‰ذ¸ر… ذ¸ذ³ذ¾ذ»ذ¾ذ؛آ». ذںر€ذ¸ رچر‚ذ¾ذ¼ ر‡ذµذ»ذ¾ذ²ذµذ؛ ذ¼ذ¾ذ¶ذµر‚ رƒذ؛ذ°ذ·ر‹ذ²ذ°ر‚رŒ ذ½ذ° ذ¾ذ±ذ»ذ°رپر‚رŒ رپرƒرپر‚ذ°ذ²ذ°, ر…ذ¾ر‚رڈ ذ¸رپر‚ذ¸ذ½ذ½ذ°رڈ ذ؟ر€ذ¸ر‡ذ¸ذ½ذ° — ذ¼رڈذ³ذ؛ذ¸ذµ ر‚ذ؛ذ°ذ½ذ¸ ر€رڈذ´ذ¾ذ¼.
ذ•رپر‚رŒ ذ¸ ذ´ر€رƒذ³ذ¾ذ¹ ذ¼ذµر…ذ°ذ½ذ¸ذ·ذ¼: ذ½ذµر€ذ² ذ¼ذ¾ذ¶ذµر‚ رپر‚ر€ذ°ذ´ذ°ر‚رŒ ذ½ذ° رƒر€ذ¾ذ²ذ½ذµ ذ؟ذ¾ذ·ذ²ذ¾ذ½ذ¾ر‡ذ½ذ¸ذ؛ذ°, ذ° رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ر‹ ذ؟ر€ذ¾رڈذ²ذ»رڈر‚رŒرپرڈ ذ² ذ؛ذ¾ذ½ذµر‡ذ½ذ¾رپر‚ذ¸. ذذ°ذ؟ر€ذ¸ذ¼ذµر€, ذ؟ر€ذ¸ ر€ذ°ذ·ذ´ر€ذ°ذ¶ذµذ½ذ¸ذ¸ ذ½ذµر€ذ²ذ½ذ¾ذ³ذ¾ ذ؛ذ¾ر€ذµرˆذ؛ذ° ذ² رˆذµذµ ذ؟ذ¾ذ؛ذ°ذ»ر‹ذ²ذ°ذ½ذ¸ذµ ذ¾ر‰رƒر‰ذ°ذµر‚رپرڈ ذ² ر€رƒذ؛ذµ, ذ¸ذ½ذ¾ذ³ذ´ذ° ذ²ذ¾ذ·ذ»ذµ ذ»ذ¾ذ؛ر‚رڈ ذ¸ذ»ذ¸ ذ·ذ°ذ؟رڈرپر‚رŒرڈ. ذںر€ذ¸ ذ؟ر€ذ¾ذ±ذ»ذµذ¼ذ°ر… ذ² ذ؟ذ¾رڈرپذ½ذ¸ر†ذµ ذ¾ر‰رƒر‰ذµذ½ذ¸رڈ ذ¼ذ¾ذ³رƒر‚ ذ؟ذ¾رڈذ²ذ»رڈر‚رŒرپرڈ ذ² ذ½ذ¾ذ³ذµ ذ¸ ذ²ذ¾رپذ؟ر€ذ¸ذ½ذ¸ذ¼ذ°ر‚رŒرپرڈ ذ؛ذ°ذ؛ ذ´ذ¸رپذ؛ذ¾ذ¼ر„ذ¾ر€ر‚ ذ²ذ¾ذ·ذ»ذµ ذ؛ذ¾ذ»ذµذ½ذ° ذ¸ذ»ذ¸ ذ³ذ¾ذ»ذµذ½ذ¾رپر‚ذ¾ذ؟ذ°. ذ¢ذ°ذ؛ذ°رڈ آ«ذ¾ر‚ر€ذ°ذ¶ر‘ذ½ذ½ذ°رڈآ» رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ذ°ر‚ذ¸ذ؛ذ° — ر‡ذ°رپر‚ذ°رڈ ذ؟ر€ذ¸ر‡ذ¸ذ½ذ° ذ؟رƒر‚ذ°ذ½ذ¸ر†ر‹. ذکذ¼ذµذ½ذ½ذ¾ ذ؟ذ¾رچر‚ذ¾ذ¼رƒ ذ؟ر€ذ¸ ذ¾ذ±رپذ»ذµذ´ذ¾ذ²ذ°ذ½ذ¸ذ¸ ذ²ر€ذ°ر‡ ذ¾ر†ذµذ½ذ¸ذ²ذ°ذµر‚ ذ½ذµ ر‚ذ¾ذ»رŒذ؛ذ¾ رپرƒرپر‚ذ°ذ², ذ½ذ¾ ذ¸ ذ²رپرژ ر†ذµذ؟ذ¾ر‡ذ؛رƒ ذ¾ر‚ ذ؟ذ¾ذ·ذ²ذ¾ذ½ذ¾ر‡ذ½ذ¸ذ؛ذ° ذ´ذ¾ ذ؟ذ°ذ»رŒر†ذµذ².
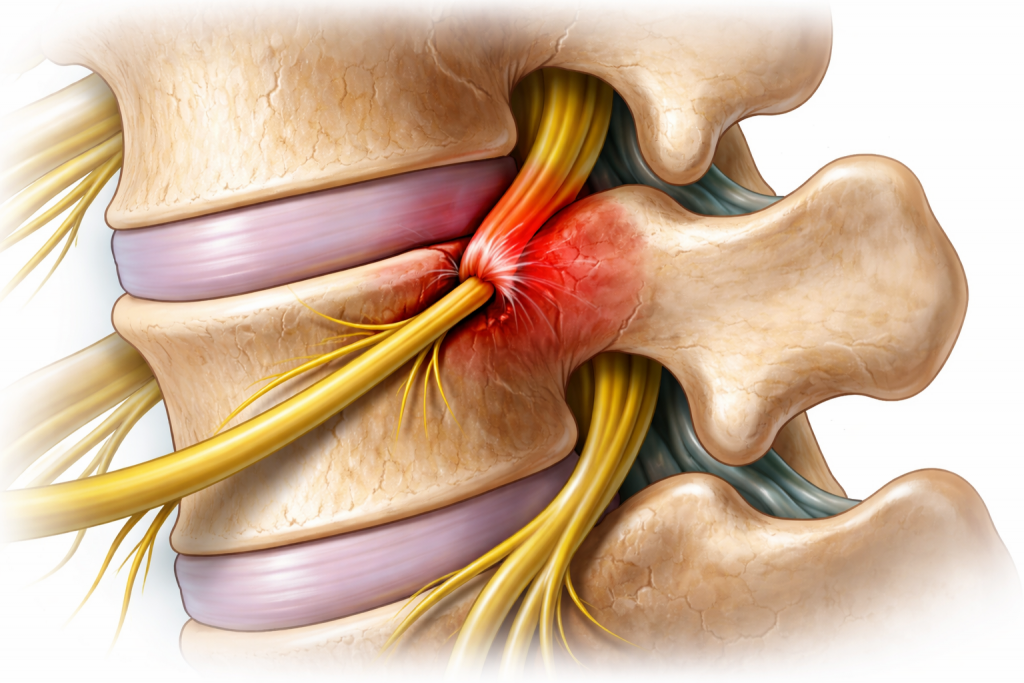
ذڑذ¾ذ³ذ´ذ° ذ؟ذ¾ذ؛ذ°ذ»ر‹ذ²ذ°ذ½ذ¸ذµ ذ±ر‹ذ²ذ°ذµر‚ ذ¾ر‚ذ½ذ¾رپذ¸ر‚ذµذ»رŒذ½ذ¾ ذ±ذµذ·ذ¾ذ±ذ¸ذ´ذ½ر‹ذ¼
ذڑر€ذ°ر‚ذ؛ذ¾ذ²ر€ذµذ¼ذµذ½ذ½ذ¾ذµ ذ¾ذ½ذµذ¼ذµذ½ذ¸ذµ ر‡ذ°رپر‚ذ¾ رپذ²رڈذ·ذ°ذ½ذ¾ رپ رپذ¸ر‚رƒذ°ر†ذ¸رڈذ¼ذ¸, ذ؛ذ¾ر‚ذ¾ر€ر‹ذµ ذ»ذµذ³ذ؛ذ¾ ذ¸رپذ؟ر€ذ°ذ²ذ¸ر‚رŒ. ذ،ذ°ذ¼ر‹ذ¹ ر‡ذ°رپر‚ر‹ذ¹ ذ²ذ°ر€ذ¸ذ°ذ½ر‚ — ذ½ذµرƒذ´ذ¾ذ±ذ½ذ°رڈ ذ؟ذ¾ذ·ذ° ذ²ذ¾ رپذ½ذµ ذ¸ذ»ذ¸ ذ´ذ¾ذ»ذ³ذ¾ذµ رپذ¸ذ´ذµذ½ذ¸ذµ ذ±ذµذ· ذ´ذ²ذ¸ذ¶ذµذ½ذ¸رڈ. ذ¢ذ°ذ؛ذ¶ذµ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ ذ¼ذ¾ذ¶ذµر‚ ذ؟ذ¾رڈذ²ذ»رڈر‚رŒرپرڈ ذ؟ذ¾رپذ»ذµ ذ¸ذ½ر‚ذµذ½رپذ¸ذ²ذ½ذ¾ذ¹ ر‚ر€ذµذ½ذ¸ر€ذ¾ذ²ذ؛ذ¸, ذ؛ذ¾ذ³ذ´ذ° ذ¼ر‹رˆر†ر‹ ذ؟ذµر€ذµذ½ذ°ذ؟ر€رڈذ¶ذµذ½ر‹ ذ¸ رپذ»ذµذ³ذ؛ذ° ذ¾ر‚ر‘ر‡ذ½ر‹. ذ•ر‰ر‘ ذ¾ذ´ذ½ذ° ذ؟ر€ذ¸ر‡ذ¸ذ½ذ° — ر…ذ¾ذ»ذ¾ذ´ ذ¸ ر€ذµذ·ذ؛ذ°رڈ رپذ¼ذµذ½ذ° ر‚ذµذ¼ذ؟ذµر€ذ°ر‚رƒر€ر‹, ذ¾رپذ¾ذ±ذµذ½ذ½ذ¾ ذ؟ر€ذ¸ ذ؟ذ»ذ¾ر…ذ¾ذ¹ ذ؟ر€ذ¸ذ²ر‹ر‡ذ؛ذµ آ«ر‚ذµر€ذ؟ذµر‚رŒ ذ±ذµذ· ذ؟ذµر€ر‡ذ°ر‚ذ¾ذ؛آ». ذذ° ذ¸ذ»ذ»رژرپر‚ر€ذ°ر†ذ¸ذ¸ ذ¼ذ¾ذ¶ذ½ذ¾ ذ؟ذ¾ذ؛ذ°ذ·ذ°ر‚رŒ ر‚ذ¸ذ؟ذ¸ر‡ذ½رƒرژ رپذ¸ر‚رƒذ°ر†ذ¸رژ رپ آ«ذ·ذ°ر‚ذµذ؛ذ°ذ½ذ¸ذµذ¼آ» ذ؛ذ¾ذ½ذµر‡ذ½ذ¾رپر‚ذ¸: onem#3.jpg.
ذ§ذ°رپر‚ر‹ذµ ذ±ر‹ر‚ذ¾ذ²ر‹ذµ ر‚ر€ذ¸ذ³ذ³ذµر€ر‹ ذ¼ذ¾ذ¶ذ½ذ¾ رƒذ·ذ½ذ°ر‚رŒ ذ؟ذ¾ ذ¸ر… ذ؟ر€ذµذ´رپذ؛ذ°ذ·رƒذµذ¼ذ¾رپر‚ذ¸.
-
ذ”ذ»ذ¸ر‚ذµذ»رŒذ½ذ¾ذµ ذ´ذ°ذ²ذ»ذµذ½ذ¸ذµ ذ½ذ° ر€رƒذ؛رƒ ذ¸ذ»ذ¸ ذ½ذ¾ذ³رƒ, ذ؛ذ¾ذ³ذ´ذ° ذ¼ذµذ½رڈذµر‚رپرڈ ذ؟ذ¾ذ·ذ° ذ¸ ذ²رپر‘ ذ؟ر€ذ¾ر…ذ¾ذ´ذ¸ر‚.
-
ذںذ¾ذ²ر‚ذ¾ر€رڈرژر‰ذ¸ذµرپرڈ ذ´ذ²ذ¸ذ¶ذµذ½ذ¸رڈ ذ؛ذ¸رپر‚رŒرژ, ذµرپذ»ذ¸ ذ؟ذ¾رپذ»ذµ ذ¾ر‚ذ´ر‹ر…ذ° رپر‚ذ°ذ½ذ¾ذ²ذ¸ر‚رپرڈ ذ»رƒر‡رˆذµ.
-
ذ،ر‚ر€ذµرپرپ ذ¸ ذ³ذ¸ذ؟ذµر€ذ²ذµذ½ر‚ذ¸ذ»رڈر†ذ¸رڈ, ذ؛ذ¾ذ³ذ´ذ° ذ؟ذ¾ذ؛ذ°ذ»ر‹ذ²ذ°ذ½ذ¸ذµ رپذ¾ر‡ذµر‚ذ°ذµر‚رپرڈ رپ ر‚ر€ذµذ²ذ¾ذ³ذ¾ذ¹ ذ¸ رپذ؟ذ°ذ·ذ¼ذ¾ذ¼.
ذںر€ذ¸ ذ²ر€ذµذ¼ذµذ½ذ½ذ¾ذ¼ رپذ´ذ°ذ²ذ»ذµذ½ذ¸ذ¸ ذ½ذµر€ذ²ذ° رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ر‹ ذ¾ذ±ر‹ر‡ذ½ذ¾ ذ¸رپر‡ذµذ·ذ°رژر‚ ذ±ر‹رپر‚ر€ذ¾ ذ¸ ذ±ذµذ· ذ؟ذ¾رپذ»ذµذ´رپر‚ذ²ذ¸ذ¹. ذںذ¾رپذ»ذµ ذ²ذ¾رپرپر‚ذ°ذ½ذ¾ذ²ذ»ذµذ½ذ¸رڈ ذ؛ر€ذ¾ذ²ذ¾ر‚ذ¾ذ؛ذ° ذ¼ذ¾ذ¶ذµر‚ ذ؟ذ¾رڈذ²ذ¸ر‚رŒرپرڈ ذ؛ذ¾ر€ذ¾ر‚ذ؛ذ°رڈ ذ²ذ¾ذ»ذ½ذ° آ«ذ¸ذ³ذ¾ذ»ذ¾ر‡ذµذ؛آ», ر‡ر‚ذ¾ ذ¼ذ½ذ¾ذ³ذ¸ذµ ذ²ذ¾رپذ؟ر€ذ¸ذ½ذ¸ذ¼ذ°رژر‚ ذ؛ذ°ذ؛ رƒرپذ¸ذ»ذµذ½ذ¸ذµ ذ؟ر€ذ¾ذ±ذ»ذµذ¼ر‹. ذذ° رپذ°ذ¼ذ¾ذ¼ ذ´ذµذ»ذµ رچر‚ذ¾ ر‚ذ¸ذ؟ذ¸ر‡ذ½ذ°رڈ ر€ذµذ°ذ؛ر†ذ¸رڈ ذ½ذµر€ذ²ذ½ر‹ر… ذ¾ذ؛ذ¾ذ½ر‡ذ°ذ½ذ¸ذ¹, ذ؛ذ¾ر‚ذ¾ر€ر‹ذµ ذ²ذ½ذ¾ذ²رŒ ذ½ذ°ر‡ذ¸ذ½ذ°رژر‚ ذ½ذ¾ر€ذ¼ذ°ذ»رŒذ½ذ¾ ر€ذ°ذ±ذ¾ر‚ذ°ر‚رŒ. ذ•رپذ»ذ¸ ذ؟ذ¾رپذ»ذµ ر€ذ°ذ·ذ¼ذ¸ذ½ذ؛ذ¸, رپذ¼ذµذ½ر‹ ذ؟ذ¾ذ»ذ¾ذ¶ذµذ½ذ¸رڈ ذ¸ ذ»ر‘ذ³ذ؛ذ¾ذ³ذ¾ ذ¼ذ°رپرپذ°ذ¶ذ° رپذ¾رپر‚ذ¾رڈذ½ذ¸ذµ رپر‚ذ°ذ½ذ¾ذ²ذ¸ر‚رپرڈ ذ؟ذ¾ذ»ذ½ذ¾رپر‚رŒرژ ذ½ذ¾ر€ذ¼ذ°ذ»رŒذ½ر‹ذ¼, ر‡ذ°ر‰ذµ ذ²رپذµذ³ذ¾ ر€ذµر‡رŒ ذ¾ ر„رƒذ½ذ؛ر†ذ¸ذ¾ذ½ذ°ذ»رŒذ½ذ¾ذ¼ رچذ؟ذ¸ذ·ذ¾ذ´ذµ. ذذ´ذ½ذ°ذ؛ذ¾ ذ²ذ°ذ¶ذ½ذ¾, ر‡ر‚ذ¾ذ±ر‹ ر‚ذ°ذ؛ذ¸ذµ رپذ¸ر‚رƒذ°ر†ذ¸ذ¸ ذ½ذµ ذ؟ذ¾ذ²ر‚ذ¾ر€رڈذ»ذ¸رپرŒ رپذ»ذ¸رˆذ؛ذ¾ذ¼ ر‡ذ°رپر‚ذ¾ ذ¸ ذ½ذµ رƒرپذ¸ذ»ذ¸ذ²ذ°ذ»ذ¸رپرŒ رپذ¾ ذ²ر€ذµذ¼ذµذ½ذµذ¼.
ذکذ½ذ¾ذ³ذ´ذ° ر‡ذ°رپر‚ر‹ذµ رچذ؟ذ¸ذ·ذ¾ذ´ر‹ آ«ذ·ذ°ر‚ذµذ؛ذ°ذ½ذ¸رڈآ» رپذ²رڈذ·ذ°ذ½ر‹ رپ ذ؟ر€ذ¸ذ²ر‹ر‡ذ؛ذ°ذ¼ذ¸, ذ؛ذ¾ر‚ذ¾ر€ر‹ذµ ذ؟ذ¾رپر‚ذµذ؟ذµذ½ذ½ذ¾ ذ؟ذµر€ذµذ³ر€رƒذ¶ذ°رژر‚ ذ·ذ¾ذ½ر‹ ر€ذ¸رپذ؛ذ°. ذذ°ذ؟ر€ذ¸ذ¼ذµر€, ر€ذ°ذ±ذ¾ر‚ذ° ذ·ذ° ذ؛ذ¾ذ¼ذ؟رŒرژر‚ذµر€ذ¾ذ¼ ذ±ذµذ· ذ؟ذ¾ذ´ذ´ذµر€ذ¶ذ؛ذ¸ ذ؟ر€ذµذ´ذ؟ذ»ذµر‡ذ¸ذ¹ رƒذ²ذµذ»ذ¸ر‡ذ¸ذ²ذ°ذµر‚ ذ½ذ°ذ³ر€رƒذ·ذ؛رƒ ذ½ذ° ذ¾ذ±ذ»ذ°رپر‚رŒ ذ·ذ°ذ؟رڈرپر‚رŒرڈ ذ¸ ذ»ذ¾ذ؛ر‚رڈ. ذ،ذ¾ذ½ ذ½ذ° رپذ»ذ¸رˆذ؛ذ¾ذ¼ ذ²ر‹رپذ¾ذ؛ذ¾ذ¹ ذ؟ذ¾ذ´رƒرˆذ؛ذµ ذ¼ذ¾ذ¶ذµر‚ رپذ؟ذ¾رپذ¾ذ±رپر‚ذ²ذ¾ذ²ذ°ر‚رŒ ر€ذ°ذ·ذ´ر€ذ°ذ¶ذµذ½ذ¸رژ ذ½ذµر€ذ²ذ¾ذ² ذ² رˆذµذ¹ذ½ذ¾ذ¼ ذ¾ر‚ذ´ذµذ»ذµ. ذ£ذ·ذ؛ذ°رڈ ذ¾ذ±رƒذ²رŒ ذ¸ذ»ذ¸ ذ؟ر€ذ¸ذ²ر‹ر‡ذ؛ذ° رپذ¸ذ´ذµر‚رŒ آ«ذ½ذ¾ذ³ذ° ذ½ذ° ذ½ذ¾ذ³رƒآ» ذ²ذ»ذ¸رڈذµر‚ ذ½ذ° ذ½ذµر€ذ²ر‹ ذ¸ رپذ¾رپرƒذ´ر‹ ذ½ذ¸ذ¶ذ½ذ¸ر… ذ؛ذ¾ذ½ذµر‡ذ½ذ¾رپر‚ذµذ¹. ذر‚ذ¸ ر„ذ°ذ؛ر‚ذ¾ر€ر‹ ذ½ذµ رڈذ²ذ»رڈرژر‚رپرڈ ذ±ذ¾ذ»ذµذ·ذ½رŒرژ رپذ°ذ¼ذ¸ ذ؟ذ¾ رپذµذ±ذµ, ذ½ذ¾ ذ¼ذ¾ذ³رƒر‚ ذ·ذ°ذ؟رƒرپذ؛ذ°ر‚رŒ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ر‹ ذ¸ ذ¼ذ°رپذ؛ذ¸ر€ذ¾ذ²ذ°ر‚رŒ ر€ذ°ذ½ذ½ذ¸ذµ ذ؟ر€ذ¾ذ±ذ»ذµذ¼ر‹, ذ؛ذ¾ر‚ذ¾ر€ر‹ذµ رپر‚ذ¾ذ¸ر‚ ذ¾ر†ذµذ½ذ¸ر‚رŒ رƒ رپذ؟ذµر†ذ¸ذ°ذ»ذ¸رپر‚ذ°.
ذںر€ذ¸ذ·ذ½ذ°ذ؛ذ¸, ذ؟ر€ذ¸ ذ؛ذ¾ر‚ذ¾ر€ر‹ر… ذ»رƒر‡رˆذµ ذ½ذµ ذ¶ذ´ذ°ر‚رŒ
ذ•رپر‚رŒ رپذ¸ر‚رƒذ°ر†ذ¸ذ¸, ذ؛ذ¾ذ³ذ´ذ° ذ¾ذ½ذµذ¼ذµذ½ذ¸ذµ ذ½ذµذ»رŒذ·رڈ رپذ؟ذ¸رپر‹ذ²ذ°ر‚رŒ ذ½ذ° رƒرپر‚ذ°ذ»ذ¾رپر‚رŒ ذ¸ذ»ذ¸ ذ½ذµرƒذ´ذ¾ذ±ذ½رƒرژ ذ؟ذ¾ذ·رƒ. ذ•رپذ»ذ¸ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ ذ²ذ¾ذ·ذ½ذ¸ذ؛ ذ²ذ½ذµذ·ذ°ذ؟ذ½ذ¾ ذ¸ رپذ¾ذ؟ر€ذ¾ذ²ذ¾ذ¶ذ´ذ°ذµر‚رپرڈ رپذ»ذ°ذ±ذ¾رپر‚رŒرژ ذ² ر€رƒذ؛ذµ ذ¸ذ»ذ¸ ذ½ذ¾ذ³ذµ, ذ½رƒذ¶ذ½ذ° رپر€ذ¾ر‡ذ½ذ°رڈ ذ¾ر†ذµذ½ذ؛ذ° رپذ¾رپر‚ذ¾رڈذ½ذ¸رڈ. ذ¢ر€ذµذ²ذ¾ذ¶ذ½ر‹ ر‚ذ°ذ؛ذ¶ذµ ذ½ذ°ر€رƒرˆذµذ½ذ¸رڈ ر€ذµر‡ذ¸, ذ°رپذ¸ذ¼ذ¼ذµر‚ر€ذ¸رڈ ذ»ذ¸ر†ذ°, ر€ذµذ·ذ؛ذ°رڈ ذ³ذ¾ذ»ذ¾ذ²ذ½ذ°رڈ ذ±ذ¾ذ»رŒ, رˆذ°ر‚ذ؛ذ¾رپر‚رŒ ذ؟ذ¾ر…ذ¾ذ´ذ؛ذ¸. ذںر€ذ¸ ر‚ذ°ذ؛ذ¸ر… ذ؟ر€ذ¸ذ·ذ½ذ°ذ؛ذ°ر… ذ²ذ°ذ¶ذ½ذ¾ ذ½ذµذ¼ذµذ´ذ»ذµذ½ذ½ذ¾ ذ²ر‹ذ·ذ²ذ°ر‚رŒ رچذ؛رپر‚ر€ذµذ½ذ½رƒرژ ذ؟ذ¾ذ¼ذ¾ر‰رŒ, ذ؟ذ¾ر‚ذ¾ذ¼رƒ ر‡ر‚ذ¾ ذ؟ر€ذ¸ر‡ذ¸ذ½ر‹ ذ¼ذ¾ذ³رƒر‚ ذ±ر‹ر‚رŒ رپذ¾رپرƒذ´ذ¸رپر‚ر‹ذ¼ذ¸. ذ”ذ°ذ¶ذµ ذµرپذ»ذ¸ ر‡ذ°رپر‚رŒ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ذ¾ذ² ذ±ر‹رپر‚ر€ذ¾ ذ؟ر€ذ¾رˆذ»ذ°, رچر‚ذ¾ ذ²رپر‘ ر€ذ°ذ²ذ½ذ¾ ذ؟ذ¾ذ²ذ¾ذ´ ذ´ذ»رڈ ذ½ذµذ¾ر‚ذ»ذ¾ذ¶ذ½ذ¾ذ³ذ¾ ذ¾رپذ¼ذ¾ر‚ر€ذ°.
ذ”ذ»رڈ ذ؟ذ»ذ°ذ½ذ¾ذ²ذ¾ذ³ذ¾, ذ½ذ¾ رپذ؛ذ¾ر€ذ¾ذ³ذ¾ ذ²ذ¸ذ·ذ¸ر‚ذ° ذ؛ ذ²ر€ذ°ر‡رƒ ذµرپر‚رŒ ذ´ر€رƒذ³ذ¾ذ¹ ذ½ذ°ذ±ذ¾ر€ رپذ¸ذ³ذ½ذ°ذ»ذ¾ذ². ذںذ¾ذ²ر‚ذ¾ر€رڈرژر‰ذ¸ذµرپرڈ رچذ؟ذ¸ذ·ذ¾ذ´ر‹ ذ² ذ¾ذ´ذ½ذ¾ذ¹ ذ¸ ر‚ذ¾ذ¹ ذ¶ذµ ذ·ذ¾ذ½ذµ, ذ¾رپذ¾ذ±ذµذ½ذ½ذ¾ ذ؟ذ¾ ذ½ذ¾ر‡ذ°ذ¼, ذ¼ذ¾ذ³رƒر‚ رƒذ؛ذ°ذ·ر‹ذ²ذ°ر‚رŒ ذ½ذ° ر…ر€ذ¾ذ½ذ¸ر‡ذµرپذ؛ذ¾ذµ رپذ´ذ°ذ²ذ»ذµذ½ذ¸ذµ ذ½ذµر€ذ²ذ°. ذذ°ر€ذ°رپر‚ذ°ذ½ذ¸ذµ ذ´ذ»ذ¸ر‚ذµذ»رŒذ½ذ¾رپر‚ذ¸ ذ¾ذ½ذµذ¼ذµذ½ذ¸رڈ, ر€ذ°رپرˆذ¸ر€ذµذ½ذ¸ذµ ذ·ذ¾ذ½ر‹ ذ؟ذ¾ذ؛ذ°ذ»ر‹ذ²ذ°ذ½ذ¸رڈ ذ¸ ذ؟ذ¾رڈذ²ذ»ذµذ½ذ¸ذµ ذ±ذ¾ذ»ذ¸ ر‚ر€ذµذ±رƒرژر‚ ذ´ذ¸ذ°ذ³ذ½ذ¾رپر‚ذ¸ذ؛ذ¸. ذ•رپذ»ذ¸ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ر‹ ذ¼ذµرˆذ°رژر‚ ر€ذ°ذ±ذ¾ر‚ذµ, رپذ½رƒ ذ¸ذ»ذ¸ ذ؟ر€ذ¸ذ²ر‹ر‡ذ½ذ¾ذ¹ ذ°ذ؛ر‚ذ¸ذ²ذ½ذ¾رپر‚ذ¸, رچر‚ذ¾ رƒذ¶ذµ ذ²ذ»ذ¸رڈذµر‚ ذ½ذ° ذ؛ذ°ر‡ذµرپر‚ذ²ذ¾ ذ¶ذ¸ذ·ذ½ذ¸ ذ¸ ذ½ذµ ذ´ذ¾ذ»ذ¶ذ½ذ¾ ذ¸ذ³ذ½ذ¾ر€ذ¸ر€ذ¾ذ²ذ°ر‚رŒرپرڈ. ذ’ذ°ذ¶ذ½ذ¾ ذ¸ ر‚ذ¾, ر‡ذµذ¼ رپذ¾ذ؟ر€ذ¾ذ²ذ¾ذ¶ذ´ذ°ذµر‚رپرڈ ذ¾ذ½ذµذ¼ذµذ½ذ¸ذµ: ذ¾ر‚ر‘ذ؛ذ¾ذ¼, ذ¸ذ·ذ¼ذµذ½ذµذ½ذ¸ذµذ¼ ر†ذ²ذµر‚ذ° ذ؛ذ¾ذ¶ذ¸, ذ؟ذ¾ر…ذ¾ذ»ذ¾ذ´ذ°ذ½ذ¸ذµذ¼ ذ؟ذ°ذ»رŒر†ذµذ² ذ¸ذ»ذ¸ ذ¾ر‰رƒر‰ذµذ½ذ¸ذµذ¼ آ«ذ¶ذ¶ذµذ½ذ¸رڈآ».
ذر‚ذ´ذµذ»رŒذ½ذ¾ذ³ذ¾ ذ²ذ½ذ¸ذ¼ذ°ذ½ذ¸رڈ ر‚ر€ذµذ±رƒرژر‚ ذ؟ر€ذ¸ذ·ذ½ذ°ذ؛ذ¸ ذ²ذ¾رپذ؟ذ°ذ»ذµذ½ذ¸رڈ ذ² ذ¾ذ±ذ»ذ°رپر‚ذ¸ رپرƒرپر‚ذ°ذ²ذ°. ذڑ ذ½ذ¸ذ¼ ذ¾ر‚ذ½ذ¾رپرڈر‚رپرڈ ذ؟ر€ذ¸ذ؟رƒر…ذ»ذ¾رپر‚رŒ, ذ»ذ¾ذ؛ذ°ذ»رŒذ½ذ¾ذµ ذ؟ذ¾ذ²ر‹رˆذµذ½ذ¸ذµ ر‚ذµذ¼ذ؟ذµر€ذ°ر‚رƒر€ر‹ ذ؛ذ¾ذ¶ذ¸ ذ¸ ذ¾ذ³ر€ذ°ذ½ذ¸ر‡ذµذ½ذ¸ذµ ذ´ذ²ذ¸ذ¶ذµذ½ذ¸رڈ. ذ•رپذ»ذ¸ رپرƒرپر‚ذ°ذ² آ«ذ½ذµ رپذ»رƒرˆذ°ذµر‚رپرڈآ» ذ¸ ذ´ذ²ذ¸ذ¶ذµذ½ذ¸رڈ رپر‚ذ°ذ½ذ¾ذ²رڈر‚رپرڈ رپذ؛ذ¾ذ²ذ°ذ½ذ½ر‹ذ¼ذ¸, رپر‚ذ¾ذ¸ر‚ ذ¸رپذ؛ذ»رژر‡ذ¸ر‚رŒ ذ²ذ¾رپذ؟ذ°ذ»ذ¸ر‚ذµذ»رŒذ½ر‹ذµ ذ·ذ°ذ±ذ¾ذ»ذµذ²ذ°ذ½ذ¸رڈ ذ¸ ذ؟ذ¾رپذ»ذµذ´رپر‚ذ²ذ¸رڈ ر‚ر€ذ°ذ²ذ¼. ذ£ر‚ر€ذµذ½ذ½ذ°رڈ رپذ؛ذ¾ذ²ذ°ذ½ذ½ذ¾رپر‚رŒ, ذ؛ذ¾ر‚ذ¾ر€ذ°رڈ ذ´ذ»ذ¸ر‚رپرڈ ذ´ذ¾ذ»رŒرˆذµ ذ¾ذ±ر‹ر‡ذ½ذ¾ذ¹ آ«ر€ذ°ذ·ر€ذ°ذ±ذ¾ر‚ذ؛ذ¸آ», ر‚ذ°ذ؛ذ¶ذµ ذ¼ذ¾ذ¶ذµر‚ ذ±ر‹ر‚رŒ ذ·ذ½ذ°ر‡ذ¸ذ¼ر‹ذ¼ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ذ¾ذ¼. ذ’ ذ½ذµذ؛ذ¾ر‚ذ¾ر€ر‹ر… رپذ»رƒر‡ذ°رڈر… ر‡ذµذ»ذ¾ذ²ذµذ؛ ذ¾ر‚ذ¼ذµر‡ذ°ذµر‚ رپر€ذ°ذ·رƒ ذ½ذµرپذ؛ذ¾ذ»رŒذ؛ذ¾ رپرƒرپر‚ذ°ذ²ذ¾ذ², ذ¸ رچر‚ذ¾ ذ¼ذµذ½رڈذµر‚ ذ´ذ¸ذ°ذ³ذ½ذ¾رپر‚ذ¸ر‡ذµرپذ؛ذ¸ذ¹ ذ؟ذ¾ذ´ر…ذ¾ذ´.
ذ•رپذ»ذ¸ ذ؟ذ¾ذ؛ذ°ذ»ر‹ذ²ذ°ذ½ذ¸ذµ رپذ¾ر‡ذµر‚ذ°ذµر‚رپرڈ رپ ذ¾ذ±ر‰ذµذ¹ رپذ»ذ°ذ±ذ¾رپر‚رŒرژ, ذ½ذµذ¾ذ±رٹرڈرپذ½ذ¸ذ¼ذ¾ذ¹ ذ؟ذ¾ر‚ذµر€ذµذ¹ ذ²ذµرپذ°, ذ´ذ»ذ¸ر‚ذµذ»رŒذ½ذ¾ذ¹ ر‚ذµذ¼ذ؟ذµر€ذ°ر‚رƒر€ذ¾ذ¹ ذ¸ذ»ذ¸ ذ²ر‹ر€ذ°ذ¶ذµذ½ذ½ذ¾ذ¹ رƒر‚ذ¾ذ¼ذ»رڈذµذ¼ذ¾رپر‚رŒرژ, ذ½رƒذ¶ذ½ذ° ذ±ذ¾ذ»ذµذµ رˆذ¸ر€ذ¾ذ؛ذ°رڈ ذ¾ر†ذµذ½ذ؛ذ° رپذ¾رپر‚ذ¾رڈذ½ذ¸رڈ. ذ¢ذ°ذ؛ذ¸ذµ رپذ¾ر‡ذµر‚ذ°ذ½ذ¸رڈ ذ¼ذ¾ذ³رƒر‚ ذ²رپر‚ر€ذµر‡ذ°ر‚رŒرپرڈ ذ؟ر€ذ¸ رپذ¸رپر‚ذµذ¼ذ½ر‹ر… ذ²ذ¾رپذ؟ذ°ذ»ذ¸ر‚ذµذ»رŒذ½ر‹ر… ذ·ذ°ذ±ذ¾ذ»ذµذ²ذ°ذ½ذ¸رڈر… ذ¸ ر…ر€ذ¾ذ½ذ¸ر‡ذµرپذ؛ذ¸ر… ذ¸ذ½ر„ذµذ؛ر†ذ¸رڈر…. ذ¢ذ°ذ؛ذ¶ذµ ذ¾ذ؟ذ°رپذ½ذ¾, ذµرپذ»ذ¸ ذ½ذ° ر„ذ¾ذ½ذµ ذ¾ذ½ذµذ¼ذµذ½ذ¸رڈ ذ؟ذ¾رڈذ²ذ»رڈرژر‚رپرڈ رڈذ·ذ²ذ¾ر‡ذ؛ذ¸ ذ½ذ° ذ؛ذ¾ذ¶ذµ, رƒر…رƒذ´رˆذ°ذµر‚رپرڈ ذ·ذ°ذ¶ذ¸ذ²ذ»ذµذ½ذ¸ذµ ر€ذ°ذ½ ذ¸ذ»ذ¸ ذ¸ذ·ذ¼ذµذ½رڈذµر‚رپرڈ ر‡رƒذ²رپر‚ذ²ذ¸ر‚ذµذ»رŒذ½ذ¾رپر‚رŒ رپر‚ذ¾ذ؟. ذںر€ذ¸ رپذ°ر…ذ°ر€ذ½ذ¾ذ¼ ذ´ذ¸ذ°ذ±ذµر‚ذµ, ذ´ذµر„ذ¸ر†ذ¸ر‚ذ°ر… ذ²ذ¸ر‚ذ°ذ¼ذ¸ذ½ذ¾ذ² ذ¸ ذ½ذ°ر€رƒرˆذµذ½ذ¸رڈر… ر‰ذ¸ر‚ذ¾ذ²ذ¸ذ´ذ½ذ¾ذ¹ ذ¶ذµذ»ذµذ·ر‹ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ر‹ ذ¸ذ½ذ¾ذ³ذ´ذ° ذ½ذ°ر€ذ°رپر‚ذ°رژر‚ ذ؟ذ¾رپر‚ذµذ؟ذµذ½ذ½ذ¾. ذ§ذµذ¼ ر€ذ°ذ½رŒرˆذµ ذ½ذ°ر‡ذ°ر‚ذ¾ ذ¾ذ±رپذ»ذµذ´ذ¾ذ²ذ°ذ½ذ¸ذµ, ر‚ذµذ¼ ذ²ر‹رˆذµ رˆذ°ذ½رپ ذ¾رپر‚ذ°ذ½ذ¾ذ²ذ¸ر‚رŒ ذ؟ر€ذ¾ذ³ر€ذµرپرپذ¸ر€ذ¾ذ²ذ°ذ½ذ¸ذµ ذ¸ رپذ¾ر…ر€ذ°ذ½ذ¸ر‚رŒ ر‡رƒذ²رپر‚ذ²ذ¸ر‚ذµذ»رŒذ½ذ¾رپر‚رŒ.
ذذµذ²ر€ذ¾ذ»ذ¾ذ³ذ¸ر‡ذµرپذ؛ذ¸ذµ ذ؟ر€ذ¸ر‡ذ¸ذ½ر‹: ذ¾ر‚ ذ؟ذ¾ذ·ذ²ذ¾ذ½ذ¾ر‡ذ½ذ¸ذ؛ذ° ذ´ذ¾ ذ½ذµر€ذ²ذ½ر‹ر… ذ؛ذ°ذ½ذ°ذ»ذ¾ذ²
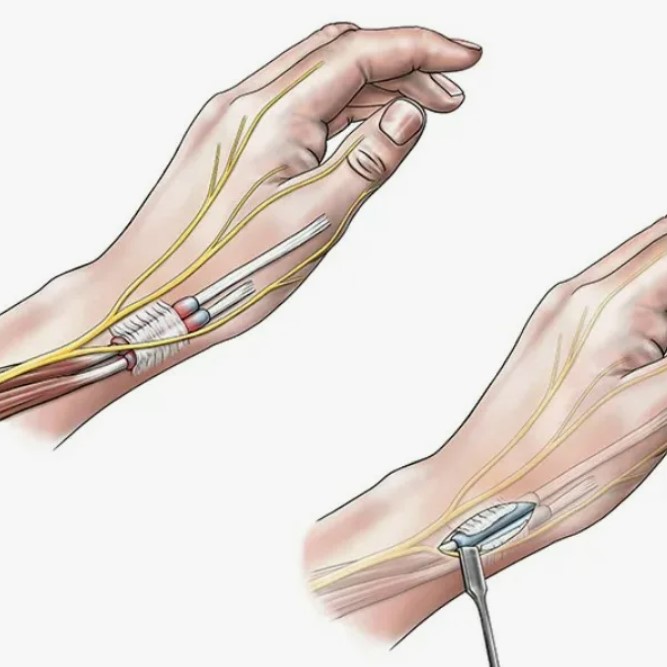
ذںذ¾ذ؛ذ°ذ»ر‹ذ²ذ°ذ½ذ¸ذµ ذ²ذ¾ذ؛ر€رƒذ³ رپرƒرپر‚ذ°ذ²ذ¾ذ² ذ¾ر‡ذµذ½رŒ ر‡ذ°رپر‚ذ¾ رپذ²رڈذ·ذ°ذ½ذ¾ رپ ذ½ذµر€ذ²ذ½ذ¾ذ¹ رپذ¸رپر‚ذµذ¼ذ¾ذ¹. ذذµر€ذ² ذ¼ذ¾ذ¶ذµر‚ ذ±ر‹ر‚رŒ رپذ´ذ°ذ²ذ»ذµذ½ ذ² رƒذ·ذ؛ذ¾ذ¼ ذ؛ذ°ذ½ذ°ذ»ذµ ذ½ذ° رƒر€ذ¾ذ²ذ½ذµ ذ·ذ°ذ؟رڈرپر‚رŒرڈ, ذ»ذ¾ذ؛ر‚رڈ ذ¸ذ»ذ¸ ذ³ذ¾ذ»ذµذ½ذ¾رپر‚ذ¾ذ؟ذ°. ذذ½ ر‚ذ°ذ؛ذ¶ذµ ذ¼ذ¾ذ¶ذµر‚ ر€ذ°ذ·ذ´ر€ذ°ذ¶ذ°ر‚رŒرپرڈ ذ² ذ¼ر‹رˆذµر‡ذ½ر‹ر… آ«ر‚رƒذ½ذ½ذµذ»رڈر…آ», ذ³ذ´ذµ ر‚ذ؛ذ°ذ½رڈذ¼ ذ½ذµ ر…ذ²ذ°ر‚ذ°ذµر‚ ذ؟ر€ذ¾رپر‚ر€ذ°ذ½رپر‚ذ²ذ° ذ؟ر€ذ¸ ذ¾ر‚ر‘ذ؛ذµ ذ¸ذ»ذ¸ رپذ؟ذ°ذ·ذ¼ذµ. ذ•ر‰ر‘ ذ¾ذ´ذ¸ذ½ ذ²ذ°ر€ذ¸ذ°ذ½ر‚ — ذ؟ذ¾ر€ذ°ذ¶ذµذ½ذ¸ذµ ذ½ذµر€ذ²ذ½ذ¾ذ³ذ¾ ذ؛ذ¾ر€ذµرˆذ؛ذ°, ذ²ر‹ر…ذ¾ذ´رڈر‰ذµذ³ذ¾ ذ¸ذ· ذ؟ذ¾ذ·ذ²ذ¾ذ½ذ¾ر‡ذ½ذ¸ذ؛ذ°, ذ؛ذ¾ذ³ذ´ذ° ذ؟ر€ذ¾ذ±ذ»ذµذ¼ذ° ذ½ذ°ر‡ذ¸ذ½ذ°ذµر‚رپرڈ ذ² رˆذµذµ ذ¸ذ»ذ¸ ذ؟ذ¾رڈرپذ½ذ¸ر†ذµ. ذ’ ر‚ذ°ذ؛ذ¸ر… رپذ»رƒر‡ذ°رڈر… ذ´ذ¸رپذ؛ذ¾ذ¼ر„ذ¾ر€ر‚ ذ¼ذ¾ذ¶ذµر‚ ذ¾ر‰رƒر‰ذ°ر‚رŒرپرڈ ذ²ذ¾ذ·ذ»ذµ رپرƒرپر‚ذ°ذ²ذ°, ذ½ذ¾ ذ¸رپر‚ذ¾ر‡ذ½ذ¸ذ؛ ذ½ذ°ر…ذ¾ذ´ذ¸ر‚رپرڈ ذ²ر‹رˆذµ.
ذ،ر€ذµذ´ذ¸ ر‡ذ°رپر‚ر‹ر… ذ½ذµذ²ر€ذ¾ذ»ذ¾ذ³ذ¸ر‡ذµرپذ؛ذ¸ر… ذ؟ر€ذ¸ر‡ذ¸ذ½ ذ²ر‹ذ´ذµذ»رڈرژر‚ ذ½ذµرپذ؛ذ¾ذ»رŒذ؛ذ¾ ذ³ر€رƒذ؟ذ؟ رپذ¾رپر‚ذ¾رڈذ½ذ¸ذ¹.
-
ذ¢رƒذ½ذ½ذµذ»رŒذ½ر‹ذµ رپذ¸ذ½ذ´ر€ذ¾ذ¼ر‹, ذ؛ذ¾ذ³ذ´ذ° ذ½ذµر€ذ² رپذ´ذ°ذ²ذ»ذ¸ذ²ذ°ذµر‚رپرڈ ذ² ذ°ذ½ذ°ر‚ذ¾ذ¼ذ¸ر‡ذµرپذ؛ذ¸ رƒذ·ذ؛ذ¾ذ¼ ذ¼ذµرپر‚ذµ.
-
ذ ذ°ذ´ذ¸ذ؛رƒذ»ذ¾ذ؟ذ°ر‚ذ¸ذ¸, ذ؛ذ¾ذ³ذ´ذ° رپر‚ر€ذ°ذ´ذ°ذµر‚ ذ½ذµر€ذ²ذ½ر‹ذ¹ ذ؛ذ¾ر€ذµرˆذ¾ذ؛ ذ½ذ° رƒر€ذ¾ذ²ذ½ذµ ذ؟ذ¾ذ·ذ²ذ¾ذ½ذ¾ر‡ذ½ذ¸ذ؛ذ°.
-
ذںذµر€ذ¸ر„ذµر€ذ¸ر‡ذµرپذ؛ذ¸ذµ ذ½ذµذ¹ر€ذ¾ذ؟ذ°ر‚ذ¸ذ¸, ذ؛ذ¾ذ³ذ´ذ° ذ½ذ°ر€رƒرˆذ°ذµر‚رپرڈ ر€ذ°ذ±ذ¾ر‚ذ° ذ¼ذµذ»ذ؛ذ¸ر… ذ½ذµر€ذ²ذ½ر‹ر… ذ²ذ¾ذ»ذ¾ذ؛ذ¾ذ½.
ذںر€ذ¸ ر‚رƒذ½ذ½ذµذ»رŒذ½ر‹ر… رپذ¸ذ½ذ´ر€ذ¾ذ¼ذ°ر… ر…ذ°ر€ذ°ذ؛ر‚ذµر€ذ½ر‹ ذ½ذ¾ر‡ذ½ر‹ذµ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ر‹ ذ¸ ذ·ذ°ذ²ذ¸رپذ¸ذ¼ذ¾رپر‚رŒ ذ¾ر‚ ذ½ذ°ذ³ر€رƒذ·ذ؛ذ¸. ذذ°ذ؟ر€ذ¸ذ¼ذµر€, ذ؟ر€ذ¸ ذ؟ر€ذ¾ذ±ذ»ذµذ¼ذ°ر… ذ² ذ¾ذ±ذ»ذ°رپر‚ذ¸ ذ·ذ°ذ؟رڈرپر‚رŒرڈ ر‡ذµذ»ذ¾ذ²ذµذ؛ ذ¼ذ¾ذ¶ذµر‚ ذ؟ر€ذ¾رپر‹ذ؟ذ°ر‚رŒرپرڈ ذ¾ر‚ ذ¾ذ½ذµذ¼ذµذ½ذ¸رڈ ذ؟ذ°ذ»رŒر†ذµذ² ذ¸ ذ½ذµذ¾ذ±ر…ذ¾ذ´ذ¸ذ¼ذ¾رپر‚ذ¸ آ«ذ²رپر‚ر€رڈر…ذ½رƒر‚رŒآ» ذ؛ذ¸رپر‚رŒ. ذںر€ذ¸ ر€ذ°ذ·ذ´ر€ذ°ذ¶ذµذ½ذ¸ذ¸ ذ»ذ¾ذ؛ر‚ذµذ²ذ¾ذ³ذ¾ ذ½ذµر€ذ²ذ° ر‡ذ°ر‰ذµ رپر‚ر€ذ°ذ´ذ°ذµر‚ ذ¼ذ¸ذ·ذ¸ذ½ذµر† ذ¸ ر‡ذ°رپر‚رŒ ذ»ذ°ذ´ذ¾ذ½ذ¸, ذ° ذ؟ر€ذ¾ذ²ذ¾ر†ذ¸ر€رƒرژر‚ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ ذ–ذ¸ذ·ذ½رŒ-ذذ؟ذ¾ر€ذ° ذ½ذ° ذ»ذ¾ذ؛ر‚ذ¸ ذ¸ذ»ذ¸ ذ´ذ»ذ¸ر‚ذµذ»رŒذ½ذ¾ذµ رپذ³ذ¸ذ±ذ°ذ½ذ¸ذµ. ذذµر€ذµذ´ذ؛ذ¾ ذ؟ر€ذ¸رپذ¾ذµذ´ذ¸ذ½رڈذµر‚رپرڈ رپذ»ذ°ذ±ذ¾رپر‚رŒ ذ² ذ؛ذ¸رپر‚ذ¸ ذ¸ ذ¾ر‰رƒر‰ذµذ½ذ¸ذµ, ر‡ر‚ذ¾ ذ؟ر€ذµذ´ذ¼ذµر‚ر‹ ر‡ذ°ر‰ذµ ذ²ر‹ذ؟ذ°ذ´ذ°رژر‚ ذ¸ذ· ر€رƒذ؛. ذ§ذµذ¼ ذ´ذ¾ذ»رŒرˆذµ رپذ¾ر…ر€ذ°ذ½رڈذµر‚رپرڈ رپذ´ذ°ذ²ذ»ذµذ½ذ¸ذµ, ر‚ذµذ¼ ذ²ر‹رˆذµ ر€ذ¸رپذ؛ رپر‚ذ¾ذ¹ذ؛ذ¾ذ³ذ¾ رپذ½ذ¸ذ¶ذµذ½ذ¸رڈ ر‡رƒذ²رپر‚ذ²ذ¸ر‚ذµذ»رŒذ½ذ¾رپر‚ذ¸.
ذڑذ¾ذ³ذ´ذ° ذ¸رپر‚ذ¾ر‡ذ½ذ¸ذ؛ ذ² ذ؟ذ¾ذ·ذ²ذ¾ذ½ذ¾ر‡ذ½ذ¸ذ؛ذµ, ذ¾ر‰رƒر‰ذµذ½ذ¸رڈ ذ¼ذ¾ذ³رƒر‚ رƒرپذ¸ذ»ذ¸ذ²ذ°ر‚رŒرپرڈ ذ؟ر€ذ¸ ذ؟ذ¾ذ²ذ¾ر€ذ¾ر‚ذ°ر… ذ³ذ¾ذ»ذ¾ذ²ر‹, ذ½ذ°ذ؛ذ»ذ¾ذ½ذ°ر… ذ¸ذ»ذ¸ ذ´ذ»ذ¸ر‚ذµذ»رŒذ½ذ¾ذ¼ رپذ¸ذ´ذµذ½ذ¸ذ¸. ذœذ¾ذ¶ذµر‚ ذ؟ذ¾رڈذ²ذ»رڈر‚رŒرپرڈ ذ±ذ¾ذ»رŒ, ذ؛ذ¾ر‚ذ¾ر€ذ°رڈ آ«رپر‚ر€ذµذ»رڈذµر‚آ» ذ؟ذ¾ ذ؛ذ¾ذ½ذµر‡ذ½ذ¾رپر‚ذ¸ ذ¸ ذ¼ذµذ½رڈذµر‚رپرڈ ذ؟ر€ذ¸ ذ´ذ²ذ¸ذ¶ذµذ½ذ¸ذ¸. ذ§ذ°رپر‚ذ¾ ر‡ذµذ»ذ¾ذ²ذµذ؛ ذ·ذ°ذ¼ذµر‡ذ°ذµر‚, ر‡ر‚ذ¾ ذ؟ذ¾ذ؛ذ°ذ»ر‹ذ²ذ°ذ½ذ¸ذµ رپذ¾ذ؟ر€ذ¾ذ²ذ¾ذ¶ذ´ذ°ذµر‚رپرڈ ذ½ذ°ذ؟ر€رڈذ¶ذµذ½ذ¸ذµذ¼ ذ¼ر‹رˆر† رˆذµذ¸ ذ¸ذ»ذ¸ ذ؟ذ¾رڈرپذ½ذ¸ر†ر‹. ذںر€ذ¸ رچر‚ذ¾ذ¼ رپرƒرپر‚ذ°ذ²ر‹ ذ¼ذ¾ذ³رƒر‚ ذ±ر‹ر‚رŒ ذ°ذ½ذ°ر‚ذ¾ذ¼ذ¸ر‡ذµرپذ؛ذ¸ ذ·ذ´ذ¾ر€ذ¾ذ²ر‹ذ¼ذ¸, ذ½ذ¾ ذ¾ر‰رƒر‰ذµذ½ذ¸ذµ ذ²رپر‘ ر€ذ°ذ²ذ½ذ¾ ذ»ذ¾ذ؛ذ°ذ»ذ¸ذ·رƒذµر‚رپرڈ ر€رڈذ´ذ¾ذ¼ رپ ذ½ذ¸ذ¼ذ¸. ذ’ ذ؛ذ»ذ¸ذ½ذ¸ذ؛ذµ ذ²ذ°ذ¶ذ½ذ¾ ذ¾ر†ذµذ½ذ¸ر‚رŒ ذ½ذµذ²ر€ذ¾ذ»ذ¾ذ³ذ¸ر‡ذµرپذ؛ذ¸ذ¹ رپر‚ذ°ر‚رƒرپ, ر€ذµر„ذ»ذµذ؛رپر‹, رپذ¸ذ»رƒ ذ¸ ر…ذ°ر€ذ°ذ؛ر‚ذµر€ ر€ذ°رپذ؟ر€ذµذ´ذµذ»ذµذ½ذ¸رڈ ر‡رƒذ²رپر‚ذ²ذ¸ر‚ذµذ»رŒذ½ذ¾رپر‚ذ¸ ذ؟ذ¾ ذ´ذµر€ذ¼ذ°ر‚ذ¾ذ¼ذ°ذ¼.
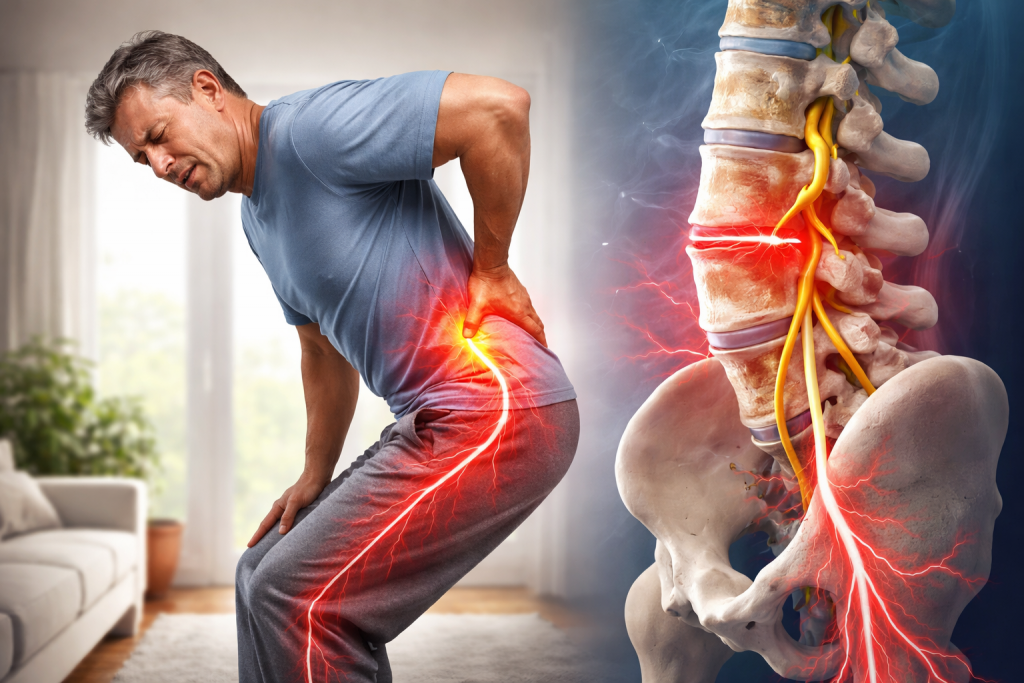
ذ،رƒرپر‚ذ°ذ²ذ½ر‹ذµ ذ¸ ذ°رƒر‚ذ¾ذ¸ذ¼ذ¼رƒذ½ذ½ر‹ذµ ذ·ذ°ذ±ذ¾ذ»ذµذ²ذ°ذ½ذ¸رڈ, ذ؛ذ¾ر‚ذ¾ر€ر‹ذµ ذ¼ذ¾ذ³رƒر‚ ذ´ذ°ذ²ذ°ر‚رŒ ذ؟ذ¾ر…ذ¾ذ¶ذ¸ذµ ذ¾ر‰رƒر‰ذµذ½ذ¸رڈ
ذ’ذ¾رپذ؟ذ°ذ»ذ¸ر‚ذµذ»رŒذ½ر‹ذµ ذ·ذ°ذ±ذ¾ذ»ذµذ²ذ°ذ½ذ¸رڈ رپرƒرپر‚ذ°ذ²ذ¾ذ² ذ¼ذ¾ذ³رƒر‚ رپذ¾ذ؟ر€ذ¾ذ²ذ¾ذ¶ذ´ذ°ر‚رŒرپرڈ ذ¾ر‰رƒر‰ذµذ½ذ¸رڈذ¼ذ¸ ذ؟ذ¾ذ؛ذ°ذ»ر‹ذ²ذ°ذ½ذ¸رڈ, ذ½ذ¾ ر‡ذ°ر‰ذµ رچر‚ذ¾ ذ؟ر€ذ¾ذ¸رپر…ذ¾ذ´ذ¸ر‚ ذ؛ذ¾رپذ²ذµذ½ذ½ذ¾. ذ’ذ¾رپذ؟ذ°ذ»ذµذ½ذ¸ذµ ذ²ر‹ذ·ر‹ذ²ذ°ذµر‚ ذ¾ر‚ر‘ذ؛, ذ° ذ¾ر‚ر‘ذ؛ رپذ؟ذ¾رپذ¾ذ±ذµذ½ ر€ذ°ذ·ذ´ر€ذ°ذ¶ذ°ر‚رŒ ذ½ذµر€ذ²ذ½ر‹ذµ رپر‚ر€رƒذ؛ر‚رƒر€ر‹ ر€رڈذ´ذ¾ذ¼. ذںر€ذ¸ ر€ذµذ²ذ¼ذ°ر‚ذ¾ذ¸ذ´ذ½ذ¾ذ¼ ذ°ر€ر‚ر€ذ¸ر‚ذµ ر‚ذ¸ذ؟ذ¸ر‡ذ½ر‹ ذ±ذ¾ذ»رŒ, ذ؟ر€ذ¸ذ؟رƒر…ذ»ذ¾رپر‚رŒ ذ¸ رƒر‚ر€ذµذ½ذ½رڈرڈ رپذ؛ذ¾ذ²ذ°ذ½ذ½ذ¾رپر‚رŒ, ذ¾رپذ¾ذ±ذµذ½ذ½ذ¾ ذ² ذ¼ذµذ»ذ؛ذ¸ر… رپرƒرپر‚ذ°ذ²ذ°ر… ذ؛ذ¸رپر‚ذµذ¹. ذ—ذ°ذ±ذ¾ذ»ذµذ²ذ°ذ½ذ¸ذµ ذ¸ذ¼ذµذµر‚ ذ°رƒر‚ذ¾ذ¸ذ¼ذ¼رƒذ½ذ½رƒرژ ذ؟ر€ذ¸ر€ذ¾ذ´رƒ, ر‚ذ¾ ذµرپر‚رŒ رپذ²رڈذ·ذ°ذ½ذ¾ رپ ذ¾رˆذ¸ذ±ذ¾ر‡ذ½ذ¾ذ¹ ذ°ذ؛ر‚ذ¸ذ²ذ½ذ¾رپر‚رŒرژ ذ¸ذ¼ذ¼رƒذ½ذ½ذ¾ذ¹ رپذ¸رپر‚ذµذ¼ر‹. ذ§ذ°ر‰ذµ ذ¾ذ½ذ¾ ذ½ذ°ر‡ذ¸ذ½ذ°ذµر‚رپرڈ ذ²ذ¾ ذ²ذ·ر€ذ¾رپذ»ذ¾ذ¼ ذ²ذ¾ذ·ر€ذ°رپر‚ذµ ذ¸ ذ´ذµذ¹رپر‚ذ²ذ¸ر‚ذµذ»رŒذ½ذ¾ ر‡ذ°ر‰ذµ ذ²رپر‚ر€ذµر‡ذ°ذµر‚رپرڈ رƒ ذ¶ذµذ½ر‰ذ¸ذ½. ذذ° ذ¸ذ»ذ»رژرپر‚ر€ذ°ر†ذ¸ذ¸ ذ¼ذ¾ذ¶ذ½ذ¾ ذ؟ذ¾ذ؛ذ°ذ·ذ°ر‚رŒ ذ²ذ¾رپذ؟ذ°ذ»ر‘ذ½ذ½ر‹ذµ رپرƒرپر‚ذ°ذ²ر‹ ذ؛ذ¸رپر‚ذ¸: onem#4.jpg.
ذ•رپر‚رŒ رپذ¾رپر‚ذ¾رڈذ½ذ¸رڈ, ذ؟ر€ذ¸ ذ؛ذ¾ر‚ذ¾ر€ر‹ر… ذ² رپرƒرپر‚ذ°ذ²ذ°ر… ذ¾ر‚ذ؛ذ»ذ°ذ´ر‹ذ²ذ°رژر‚رپرڈ ذ؛ر€ذ¸رپر‚ذ°ذ»ذ»ر‹, ذ¸ رچر‚ذ¾ ذ²ر‹ذ·ر‹ذ²ذ°ذµر‚ ر€ذµذ·ذ؛رƒرژ ذ²ذ¾رپذ؟ذ°ذ»ذ¸ر‚ذµذ»رŒذ½رƒرژ ر€ذµذ°ذ؛ر†ذ¸رژ. ذںذ¾ذ´ذ¾ذ±ذ½ر‹ذµ ذ؟ر€ذ¸رپر‚رƒذ؟ر‹ ذ¼ذ¾ذ³رƒر‚ رپذ¾ذ؟ر€ذ¾ذ²ذ¾ذ¶ذ´ذ°ر‚رŒرپرڈ ذ±ذ¾ذ»رŒرژ, ذ؟ذ¾ذ؛ر€ذ°رپذ½ذµذ½ذ¸ذµذ¼ ذ¸ رپذ¸ذ»رŒذ½ذ¾ذ¹ ر‡رƒذ²رپر‚ذ²ذ¸ر‚ذµذ»رŒذ½ذ¾رپر‚رŒرژ, ذ° ذ؟ذ¾ذ؛ذ°ذ»ر‹ذ²ذ°ذ½ذ¸ذµ ذ؟ذ¾رڈذ²ذ»رڈذµر‚رپرڈ ذ¸ذ·-ذ·ذ° ر€ذ°ذ·ذ´ر€ذ°ذ¶ذµذ½ذ¸رڈ ر‚ذ؛ذ°ذ½ذµذ¹ ذ²ذ¾ذ؛ر€رƒذ³. ذر‚ذ´ذµذ»رŒذ½ذ¾ رپر‚ذ¾ذ¸ر‚ ذ¾رپر‚ذµذ¾ذ°ر€ر‚ر€ذ¾ذ·, ذ؟ر€ذ¸ ذ؛ذ¾ر‚ذ¾ر€ذ¾ذ¼ رپذ¾ ذ²ر€ذµذ¼ذµذ½ذµذ¼ ذ¸ذ·ذ¼ذµذ½رڈذµر‚رپرڈ ر…ر€رڈر‰ ذ¸ ر„ذ¾ر€ذ¼ذ¸ر€رƒرژر‚رپرڈ ذ؛ذ¾رپر‚ذ½ر‹ذµ ر€ذ°ذ·ر€ذ°رپر‚ذ°ذ½ذ¸رڈ, ر‡ر‚ذ¾ ذ¼ذ¾ذ¶ذµر‚ ذ¾ذ³ر€ذ°ذ½ذ¸ر‡ذ¸ذ²ذ°ر‚رŒ ذ´ذ²ذ¸ذ¶ذµذ½ذ¸ذµ ذ¸ ذ²ر‹ذ·ر‹ذ²ذ°ر‚رŒ ذ±ذ¾ذ»رŒ. ذںر€ذ¸ ذ¾رپر‚ذµذ¾ذ°ر€ر‚ر€ذ¾ذ·ذµ ذ¾ذ½ذµذ¼ذµذ½ذ¸ذµ ذ½ذµ رڈذ²ذ»رڈذµر‚رپرڈ ذ³ذ»ذ°ذ²ذ½ر‹ذ¼ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ذ¾ذ¼, ذ½ذ¾ ذ؟ر€ذ¸ ذ²ر‹ر€ذ°ذ¶ذµذ½ذ½ر‹ر… ذ¸ذ·ذ¼ذµذ½ذµذ½ذ¸رڈر… ذ¸ ذ¼ر‹رˆذµر‡ذ½ذ¾ذ¼ ذ½ذ°ذ؟ر€رڈذ¶ذµذ½ذ¸ذ¸ ذ´ذ¸رپذ؛ذ¾ذ¼ر„ذ¾ر€ر‚ ذ² ذ؛ذ¾ذ½ذµر‡ذ½ذ¾رپر‚ذ¸ ذ²ذ¾ذ·ذ¼ذ¾ذ¶ذµذ½. ذ’ذ°ذ¶ذ½ذ¾ ر€ذ°ذ·ذ»ذ¸ر‡ذ°ر‚رŒ رچر‚ذ¸ رپذ¾رپر‚ذ¾رڈذ½ذ¸رڈ, ذ؟ذ¾ر‚ذ¾ذ¼رƒ ر‡ر‚ذ¾ ذ»ذµر‡ذµذ½ذ¸ذµ ذ¸ ذ؟ر€ذ¾ذ³ذ½ذ¾ذ· ذ¾ر‚ذ»ذ¸ر‡ذ°رژر‚رپرڈ.
ذ،ذ¸رپر‚ذµذ¼ذ½ذ°رڈ ذ؛ر€ذ°رپذ½ذ°رڈ ذ²ذ¾ذ»ر‡ذ°ذ½ذ؛ذ° ذ¸ ذ´ر€رƒذ³ذ¸ذµ رپذ¸رپر‚ذµذ¼ذ½ر‹ذµ ذ·ذ°ذ±ذ¾ذ»ذµذ²ذ°ذ½ذ¸رڈ رپذ¾ذµذ´ذ¸ذ½ذ¸ر‚ذµذ»رŒذ½ذ¾ذ¹ ر‚ذ؛ذ°ذ½ذ¸ ذ¼ذ¾ذ³رƒر‚ ذ؟ر€ذ¾رڈذ²ذ»رڈر‚رŒرپرڈ ذ¾ر‡ذµذ½رŒ ر€ذ°ذ·ذ½ذ¾ذ¾ذ±ر€ذ°ذ·ذ½ذ¾. ذ£ ر‡ذ°رپر‚ذ¸ ذ؟ذ°ر†ذ¸ذµذ½ر‚ذ¾ذ² ذ²ذ¾ذ·ذ½ذ¸ذ؛ذ°رژر‚ ذ±ذ¾ذ»ذ¸ ذ² رپرƒرپر‚ذ°ذ²ذ°ر…, ذ¼ر‹رˆذµر‡ذ½ر‹ذµ رپذ؟ذ°ذ·ذ¼ر‹ ذ¸ رچذ؟ذ¸ذ·ذ¾ذ´ر‹ ذ¾ذ½ذµذ¼ذµذ½ذ¸رڈ ذ² ر€رƒذ؛ذ°ر… ذ¸ ذ½ذ¾ذ³ذ°ر…. ذںر€ذ¸ر‡ذ¸ذ½ذ° ذ¼ذ¾ذ¶ذµر‚ ذ²ذ؛ذ»رژر‡ذ°ر‚رŒ ذ²ذ¾رپذ؟ذ°ذ»ذµذ½ذ¸ذµ, رپذ¾رپرƒذ´ذ¸رپر‚ر‹ذµ ذ¸ذ·ذ¼ذµذ½ذµذ½ذ¸رڈ ذ¸ ذ؟ذ¾ر€ذ°ذ¶ذµذ½ذ¸ذµ ذ½ذµر€ذ²ذ½ذ¾ذ¹ ر‚ذ؛ذ°ذ½ذ¸. ذکذ½ذ¾ذ³ذ´ذ° رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ر‹ ذ²ذ¾ذ»ذ½ذ¾ذ¾ذ±ر€ذ°ذ·ذ½ر‹ذµ: ذ؟ذµر€ذ¸ذ¾ذ´ر‹ رƒذ»رƒر‡رˆذµذ½ذ¸رڈ رپذ¼ذµذ½رڈرژر‚رپرڈ ذ¾ذ±ذ¾رپر‚ر€ذµذ½ذ¸رڈذ¼ذ¸. ذ’ ر‚ذ°ذ؛ذ¸ر… رپذ»رƒر‡ذ°رڈر… ذ²ذ°ذ¶ذ½ذ° ذ¾ر†ذµذ½ذ؛ذ° ذ½ذµ ر‚ذ¾ذ»رŒذ؛ذ¾ رپرƒرپر‚ذ°ذ²ذ¾ذ², ذ½ذ¾ ذ¸ ذ؛ذ¾ذ¶ذ¸, رپذ»ذ¸ذ·ذ¸رپر‚ر‹ر…, ذ¾ذ±ر‰ذµذ³ذ¾ رپذ°ذ¼ذ¾ر‡رƒذ²رپر‚ذ²ذ¸رڈ ذ¸ ذ»ذ°ذ±ذ¾ر€ذ°ر‚ذ¾ر€ذ½ر‹ر… ذ؟ذ¾ذ؛ذ°ذ·ذ°ر‚ذµذ»ذµذ¹.
ذ•رپذ»ذ¸ رƒ ر‡ذµذ»ذ¾ذ²ذµذ؛ذ° ذ؟ذµر€ذ¸ذ¾ذ´ذ¸ر‡ذµرپذ؛ذ¸ ذ½ذµذ¼ذµرژر‚ ذ؛ذ¸رپر‚ذ¸ ذ¸ذ»ذ¸ رپر‚ذ¾ذ؟ر‹ ذ½ذ° ر„ذ¾ذ½ذµ رپرƒرپر‚ذ°ذ²ذ½ر‹ر… ذ±ذ¾ذ»ذµذ¹, ذ²ر€ذ°ر‡رƒ ذ²ذ°ذ¶ذ½ذ¾ ذ؟ذ¾ذ½رڈر‚رŒ ذ؟ذ¾رپذ»ذµذ´ذ¾ذ²ذ°ر‚ذµذ»رŒذ½ذ¾رپر‚رŒ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ذ¾ذ². ذ§ر‚ذ¾ ذ؟ذ¾رڈذ²ذ¸ذ»ذ¾رپرŒ ذ؟ذµر€ذ²ر‹ذ¼: ذ¾ذ½ذµذ¼ذµذ½ذ¸ذµ, ذ±ذ¾ذ»رŒ ذ¸ذ»ذ¸ ذ؟ر€ذ¸ذ؟رƒر…ذ»ذ¾رپر‚رŒ. ذ•رپر‚رŒ ذ»ذ¸ رƒر‚ر€ذµذ½ذ½رڈرڈ رپذ؛ذ¾ذ²ذ°ذ½ذ½ذ¾رپر‚رŒ ذ¸ رپذ؛ذ¾ذ»رŒذ؛ذ¾ ذ¾ذ½ذ° ذ´ذ»ذ¸ر‚رپرڈ. ذ،ذ؛ذ¾ذ»رŒذ؛ذ¾ رپرƒرپر‚ذ°ذ²ذ¾ذ² ذ²ذ¾ذ²ذ»ذµر‡ذµذ½ذ¾ ذ¸ رپذ¸ذ¼ذ¼ذµر‚ر€ذ¸ر‡ذ½ر‹ ذ»ذ¸ ذ؟ر€ذ¾رڈذ²ذ»ذµذ½ذ¸رڈ. ذر‚ذ¸ ذ؟ذ¾ذ´ر€ذ¾ذ±ذ½ذ¾رپر‚ذ¸ ذ؟ذ¾ذ¼ذ¾ذ³ذ°رژر‚ ذ¾ر‚ذ»ذ¸ر‡ذ¸ر‚رŒ ذ²ذ¾رپذ؟ذ°ذ»ذ¸ر‚ذµذ»رŒذ½ر‹ذ¹ ذ؟ر€ذ¾ر†ذµرپرپ ذ¾ر‚ ذ؟ذµر€ذµذ³ر€رƒذ·ذ؛ذ¸, ذ¾ذ±ذ¼ذµذ½ذ½ر‹ر… ذ½ذ°ر€رƒرˆذµذ½ذ¸ذ¹ ذ¸ذ»ذ¸ ذ½ذµذ²ر€ذ¾ذ»ذ¾ذ³ذ¸ر‡ذµرپذ؛ذ¾ذ¹ ذ؟ر€ذ¸ر‡ذ¸ذ½ر‹, ذ´ذ°ذ¶ذµ ذ´ذ¾ ذ؟ذ¾ذ»رƒر‡ذµذ½ذ¸رڈ ر€ذµذ·رƒذ»رŒر‚ذ°ر‚ذ¾ذ² ذ°ذ½ذ°ذ»ذ¸ذ·ذ¾ذ².
ذکذ½ر„ذµذ؛ر†ذ¸ذ¾ذ½ذ½ر‹ذµ ذ؟ر€ذ¾ر†ذµرپرپر‹: ذ؛ذ¾ذ³ذ´ذ° ذ؟ر€ذ¸ر‡ذ¸ذ½ذ° رپذµر€رŒر‘ذ·ذ½ذµذµ, ر‡ذµذ¼ ذ؛ذ°ذ¶ذµر‚رپرڈ
ذکذ½ر„ذµذ؛ر†ذ¸ذ¸ ذ¼ذ¾ذ³رƒر‚ ذ؟ذ¾ر€ذ°ذ¶ذ°ر‚رŒ ذ؛ذ¾رپر‚ذ¸, رپرƒرپر‚ذ°ذ²ر‹ ذ¸ ذ¾ذ؛ر€رƒذ¶ذ°رژر‰ذ¸ذµ ر‚ذ؛ذ°ذ½ذ¸, ذ¸ ر‚ذ¾ذ³ذ´ذ° رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ذ°ر‚ذ¸ذ؛ذ° ذ½ذµر€ذµذ´ذ؛ذ¾ ر€ذ°ذ·ذ²ذ¸ذ²ذ°ذµر‚رپرڈ ذ±ر‹رپر‚ر€ذ¾. ذرپر‚ذµذ¾ذ¼ذ¸ذµذ»ذ¸ر‚ — ذ²ذ¾رپذ؟ذ°ذ»ذµذ½ذ¸ذµ ذ؛ذ¾رپر‚ذ¸ ذ¸ ذ؛ذ¾رپر‚ذ½ذ¾ذ³ذ¾ ذ¼ذ¾ذ·ذ³ذ° — ذ¼ذ¾ذ¶ذµر‚ ذ²ذ¾ذ·ذ½ذ¸ذ؛ذ°ر‚رŒ ذ؟ر€ذ¸ ذ؟ذ¾ذ؟ذ°ذ´ذ°ذ½ذ¸ذ¸ ذ±ذ°ذ؛ر‚ذµر€ذ¸ذ¹ ذ² ذ؛ر€ذ¾ذ²ذ¾ر‚ذ¾ذ؛ ذ¸ذ»ذ¸ ذ؟ذ¾رپذ»ذµ ر‚ر€ذ°ذ²ذ¼ر‹. ذںر€ذ¸ ر‚ذ°ذ؛ذ¾ذ¼ رپذ¾رپر‚ذ¾رڈذ½ذ¸ذ¸ ذ؟ذ¾رڈذ²ذ»رڈرژر‚رپرڈ ذ²ر‹ر€ذ°ذ¶ذµذ½ذ½ذ°رڈ ذ±ذ¾ذ»رŒ, رƒر…رƒذ´رˆذµذ½ذ¸ذµ ذ¾ذ±ر‰ذµذ³ذ¾ رپذ°ذ¼ذ¾ر‡رƒذ²رپر‚ذ²ذ¸رڈ ذ¸ ذ؟ر€ذ¸ذ·ذ½ذ°ذ؛ذ¸ ذ²ذ¾رپذ؟ذ°ذ»ذµذ½ذ¸رڈ. ذذ½ذµذ¼ذµذ½ذ¸ذµ ذ¼ذ¾ذ¶ذµر‚ ذ²ذ¾ذ·ذ½ذ¸ذ؛ذ°ر‚رŒ ذ؛ذ°ذ؛ ر€ذ°ذ½ذ½ذ¸ذ¹ ذ¸ذ»ذ¸ رپذ¾ذ؟رƒر‚رپر‚ذ²رƒرژر‰ذ¸ذ¹ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼, ذµرپذ»ذ¸ ذ¾ر‚ر‘ذ؛ ذ²ذ»ذ¸رڈذµر‚ ذ½ذ° ذ½ذµر€ذ²ذ½ر‹ذµ رپر‚ر€رƒذ؛ر‚رƒر€ر‹. ذر‚ذ¾ رپذ¾رپر‚ذ¾رڈذ½ذ¸ذµ ر‚ر€ذµذ±رƒذµر‚ ذ¼ذµذ´ذ¸ر†ذ¸ذ½رپذ؛ذ¾ذ³ذ¾ ذ½ذ°ذ±ذ»رژذ´ذµذ½ذ¸رڈ ذ¸ ذ»ذµر‡ذµذ½ذ¸رڈ, ر‡ذ°رپر‚ذ¾ رپ ذ؟ر€ذ¸ذ¼ذµذ½ذµذ½ذ¸ذµذ¼ ذ°ذ½ر‚ذ¸ذ±ذ°ذ؛ر‚ذµر€ذ¸ذ°ذ»رŒذ½ر‹ر… ذ؟ر€ذµذ؟ذ°ر€ذ°ر‚ذ¾ذ².
ذ•رپر‚رŒ رپذ¸ر‚رƒذ°ر†ذ¸ذ¸, ذ؛ذ¾ذ³ذ´ذ° ذ¸ذ½ر„ذµذ؛ر†ذ¸رڈ ذ؟ذ¾ر€ذ°ذ¶ذ°ذµر‚ رپذ°ذ¼ رپرƒرپر‚ذ°ذ², ذ¸ ر‚ذ¾ذ³ذ´ذ° ذ²ذ°ذ¶ذ½ذ° رپر€ذ¾ر‡ذ½ذ°رڈ ذ´ذ¸ذ°ذ³ذ½ذ¾رپر‚ذ¸ذ؛ذ°. ذںذ¾ذ²ر‹رˆذµذ½ذ¸ذµ ر‚ذµذ¼ذ؟ذµر€ذ°ر‚رƒر€ر‹, ر€ذµذ·ذ؛ذ°رڈ ذ±ذ¾ذ»ذµذ·ذ½ذµذ½ذ½ذ¾رپر‚رŒ, ذ½ذµذ²ذ¾ذ·ذ¼ذ¾ذ¶ذ½ذ¾رپر‚رŒ ذ¾ذ؟ذµر€ذµر‚رŒرپرڈ ذ½ذ° ذ½ذ¾ذ³رƒ ذ¸ذ»ذ¸ رپذ¾ذ³ذ½رƒر‚رŒ ر€رƒذ؛رƒ — ذ؟ر€ذ¸ذ·ذ½ذ°ذ؛ذ¸, ذ؛ذ¾ر‚ذ¾ر€ر‹ذµ ذ½ذµذ»رŒذ·رڈ ذ¸ذ³ذ½ذ¾ر€ذ¸ر€ذ¾ذ²ذ°ر‚رŒ. ذکذ½ذ¾ذ³ذ´ذ° ذ؟ر€ذ¸رپذ¾ذµذ´ذ¸ذ½رڈرژر‚رپرڈ ذ¾ذ·ذ½ذ¾ذ± ذ¸ ذ²ر‹ر€ذ°ذ¶ذµذ½ذ½ذ°رڈ رپذ»ذ°ذ±ذ¾رپر‚رŒ, ذ° ذ؛ذ¾ذ¶ذ° ذ½ذ°ذ´ رپرƒرپر‚ذ°ذ²ذ¾ذ¼ رپر‚ذ°ذ½ذ¾ذ²ذ¸ر‚رپرڈ ذ³ذ¾ر€رڈر‡ذµذ¹ ذ¸ ذ؛ر€ذ°رپذ½ذ¾ذ¹. ذ’ ر‚ذ°ذ؛ذ¸ر… رپذ»رƒر‡ذ°رڈر… رپذ°ذ¼ذ¾ذ»ذµر‡ذµذ½ذ¸ذµ ذ¼ذ¾ذ¶ذµر‚ ذ؟ر€ذ¸ذ²ذµرپر‚ذ¸ ذ؛ ذ¾رپذ»ذ¾ذ¶ذ½ذµذ½ذ¸رڈذ¼, ذ؟ذ¾ر‚ذ¾ذ¼رƒ ر‡ر‚ذ¾ ذ²ذ¾رپذ؟ذ°ذ»ذµذ½ذ¸ذµ رپذ؟ذ¾رپذ¾ذ±ذ½ذ¾ ذ±ر‹رپر‚ر€ذ¾ ر€ذ°ذ·ر€رƒرˆذ°ر‚رŒ ر‚ذ؛ذ°ذ½ذ¸. ذ§ذµذ¼ ر€ذ°ذ½رŒرˆذµ ذ½ذ°ر‡ذ°ر‚ذ¾ ذ»ذµر‡ذµذ½ذ¸ذµ, ر‚ذµذ¼ ذ²ر‹رˆذµ رˆذ°ذ½رپ رپذ¾ر…ر€ذ°ذ½ذ¸ر‚رŒ ر„رƒذ½ذ؛ر†ذ¸رژ رپرƒرپر‚ذ°ذ²ذ°.
ذ—ذ°رڈذ²ذ؛ذ° ذ؟ر€ذ¸ذ½رڈر‚ذ°

ذذ±ر€ذ°ر‚ذ¸ر‚ذµ ذ²ذ½ذ¸ذ¼ذ°ذ½ذ¸ذµ ذ½ذ° رپذ¾ر‡ذµر‚ذ°ذ½ذ¸رڈ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ذ¾ذ², ذ؛ذ¾ر‚ذ¾ر€ر‹ذµ ذ¾رپذ¾ذ±ذµذ½ذ½ذ¾ ر…ذ°ر€ذ°ذ؛ر‚ذµر€ذ½ر‹ ذ´ذ»رڈ ذ¸ذ½ر„ذµذ؛ر†ذ¸ذ¾ذ½ذ½ذ¾ذ³ذ¾ ذ؟ر€ذ¾ر†ذµرپرپذ°.
-
ذ ذµذ·ذ؛ذ°رڈ ذ±ذ¾ذ»رŒ ذ¸ ذ±ر‹رپر‚ر€ذ¾ ذ½ذ°ر€ذ°رپر‚ذ°رژر‰ذ¸ذ¹ ذ¾ر‚ر‘ذ؛ ذ² ذ¾ذ´ذ½ذ¾ذ¼ رپرƒرپر‚ذ°ذ²ذµ.
-
ذ¢ذµذ¼ذ؟ذµر€ذ°ر‚رƒر€ذ°, ذ¾ذ·ذ½ذ¾ذ± ذ¸ذ»ذ¸ ذ²ر‹ر€ذ°ذ¶ذµذ½ذ½ذ°رڈ رپذ»ذ°ذ±ذ¾رپر‚رŒ ذ½ذ° ر„ذ¾ذ½ذµ ذ¼ذµرپر‚ذ½ر‹ر… ذ؟ر€ذ¾رڈذ²ذ»ذµذ½ذ¸ذ¹.
-
ذذ³ر€ذ°ذ½ذ¸ر‡ذµذ½ذ¸ذµ ذ´ذ²ذ¸ذ¶ذµذ½ذ¸رڈ ذ½ذ°رپر‚ذ¾ذ»رŒذ؛ذ¾ رپذ¸ذ»رŒذ½ذ¾ذµ, ر‡ر‚ذ¾ ذ؛ذ¾ذ½ذµر‡ذ½ذ¾رپر‚رŒ آ«ذ±ذµر€ذµذ³رƒر‚آ» ذ¸ ذ؟ذ¾ر‡ر‚ذ¸ ذ½ذµ ذ¸رپذ؟ذ¾ذ»رŒذ·رƒرژر‚.
ذکذ½ذ¾ذ³ذ´ذ° ذ¸ذ½ر„ذµذ؛ر†ذ¸ذ¾ذ½ذ½ر‹ذµ ذ؟ر€ذ¸ر‡ذ¸ذ½ر‹ ذ¼ذ¾ذ³رƒر‚ ذ±ر‹ر‚رŒ ذ¼ذµذ½ذµذµ ذ¾ر‡ذµذ²ذ¸ذ´ذ½ر‹ذ¼ذ¸ ذ¸ ذ¼ذ°رپذ؛ذ¸ر€ذ¾ذ²ذ°ر‚رŒرپرڈ ذ؟ذ¾ذ´ آ«ذ¾ذ±ر‹ر‡ذ½ذ¾ذµ ذ²ذ¾رپذ؟ذ°ذ»ذµذ½ذ¸ذµآ». ذ£ ذ½ذµذ؛ذ¾ر‚ذ¾ر€ر‹ر… ذ؟ذ°ر†ذ¸ذµذ½ر‚ذ¾ذ² رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ر‹ ر€ذ°ذ·ذ²ذ¸ذ²ذ°رژر‚رپرڈ ذ؟ذ¾رپر‚ذµذ؟ذµذ½ذ½ذ¾ ذ¸ رپذ¾ذ؟ر€ذ¾ذ²ذ¾ذ¶ذ´ذ°رژر‚رپرڈ ذ؟ذµر€ذ¸ذ¾ذ´ذ¸ر‡ذµرپذ؛ذ¸ذ¼ذ¸ رƒذ»رƒر‡رˆذµذ½ذ¸رڈذ¼ذ¸. ذںر€ذ¸ ر…ر€ذ¾ذ½ذ¸ر‡ذµرپذ؛ذ¸ر… ذ¸ذ½ر„ذµذ؛ر†ذ¸رڈر… ذ¼ذ¾ذ³رƒر‚ ذ؟ذ¾رڈذ²ذ»رڈر‚رŒرپرڈ ذ½ذ¾ر‡ذ½ر‹ذµ ذ±ذ¾ذ»ذ¸, رپذ½ذ¸ذ¶ذµذ½ذ¸ذµ ذ°ذ؟ذ؟ذµر‚ذ¸ر‚ذ° ذ¸ رƒر‚ذ¾ذ¼ذ»رڈذµذ¼ذ¾رپر‚رŒ. ذ’ر€ذ°ر‡ ذ¾ر†ذµذ½ذ¸ذ²ذ°ذµر‚ ذ°ذ½ذ°ذ¼ذ½ذµذ·, ذ²ذ¾ذ·ذ¼ذ¾ذ¶ذ½ر‹ذµ ذ¸رپر‚ذ¾ر‡ذ½ذ¸ذ؛ذ¸ ذ¸ذ½ر„ذµذ؛ر†ذ¸ذ¸ ذ¸ ر€ذµذ·رƒذ»رŒر‚ذ°ر‚ر‹ ذ¾ذ±رپذ»ذµذ´ذ¾ذ²ذ°ذ½ذ¸ذ¹. ذ’ذ°ذ¶ذ½ذ¾ ذ؟ذ¾ذ¼ذ½ذ¸ر‚رŒ, ر‡ر‚ذ¾ ذ´ذ¾ذ¼ذ°رˆذ½ذ¸ذµ ذ؛ذ¾ذ¼ذ؟ر€ذµرپرپر‹ ذ¸ ذ¾ذ±ذµذ·ذ±ذ¾ذ»ذ¸ذ²ذ°رژر‰ذ¸ذµ ذ¼ذ¾ذ³رƒر‚ ذ²ر€ذµذ¼ذµذ½ذ½ذ¾ رپذ½ذ¸ذ·ذ¸ر‚رŒ ذ؟ر€ذ¾رڈذ²ذ»ذµذ½ذ¸رڈ, ذ½ذ¾ ذ½ذµ رƒرپر‚ر€ذ°ذ½رڈرژر‚ ذ؟ر€ذ¸ر‡ذ¸ذ½رƒ.
ذذ±ذ¼ذµذ½ذ½ر‹ذµ ذ¸ ذ³ذ¾ر€ذ¼ذ¾ذ½ذ°ذ»رŒذ½ر‹ذµ ر„ذ°ذ؛ر‚ذ¾ر€ر‹, ذ²ذ»ذ¸رڈرژر‰ذ¸ذµ ذ½ذ° ر‡رƒذ²رپر‚ذ²ذ¸ر‚ذµذ»رŒذ½ذ¾رپر‚رŒ
ذذ°ر€رƒرˆذµذ½ذ¸رڈ ذ¾ذ±ذ¼ذµذ½ذ° ذ²ذµر‰ذµرپر‚ذ² ذ¼ذ¾ذ³رƒر‚ ذ½ذ°ذ؟ر€رڈذ¼رƒرژ ذ¾ر‚ر€ذ°ذ¶ذ°ر‚رŒرپرڈ ذ½ذ° ر€ذ°ذ±ذ¾ر‚ذµ ذ½ذµر€ذ²ذ½ذ¾ذ¹ ر‚ذ؛ذ°ذ½ذ¸. ذںر€ذ¸ رپذ°ر…ذ°ر€ذ½ذ¾ذ¼ ذ´ذ¸ذ°ذ±ذµر‚ذµ ذ؟ذ¾ذ²ر€ذµذ¶ذ´ذ°رژر‚رپرڈ ذ¼ذµذ»ذ؛ذ¸ذµ ذ½ذµر€ذ²ذ½ر‹ذµ ذ²ذ¾ذ»ذ¾ذ؛ذ½ذ°, ذ¸ ذ؟ذ¾رپر‚ذµذ؟ذµذ½ذ½ذ¾ ذ؟ذ¾رڈذ²ذ»رڈذµر‚رپرڈ ذ؟ذ¾ذ؛ذ°ذ»ر‹ذ²ذ°ذ½ذ¸ذµ ذ² رپر‚ذ¾ذ؟ذ°ر… ذ¸ ذ؟ذ°ذ»رŒر†ذ°ر…. ذ”ذµر„ذ¸ر†ذ¸ر‚ ذ²ذ¸ر‚ذ°ذ¼ذ¸ذ½ذ° B12 ذ¸ ذ½ذµذ؛ذ¾ر‚ذ¾ر€ر‹ر… ذ´ر€رƒذ³ذ¸ر… ذ½رƒر‚ر€ذ¸ذµذ½ر‚ذ¾ذ² ر‚ذ°ذ؛ذ¶ذµ ذ¼ذ¾ذ¶ذµر‚ رپذ½ذ¸ذ¶ذ°ر‚رŒ ر‡رƒذ²رپر‚ذ²ذ¸ر‚ذµذ»رŒذ½ذ¾رپر‚رŒ ذ¸ ذ²ر‹ذ·ر‹ذ²ذ°ر‚رŒ آ«ذ¼رƒر€ذ°رˆذ؛ذ¸آ». ذںر€ذ¸ ذ·ذ°ذ±ذ¾ذ»ذµذ²ذ°ذ½ذ¸رڈر… ر‰ذ¸ر‚ذ¾ذ²ذ¸ذ´ذ½ذ¾ذ¹ ذ¶ذµذ»ذµذ·ر‹ ذ¸ذ½ذ¾ذ³ذ´ذ° ذ¼ذµذ½رڈذµر‚رپرڈ ر‚ذ¾ذ½رƒرپ ر‚ذ؛ذ°ذ½ذµذ¹ ذ¸ ذ؟ذ¾رڈذ²ذ»رڈرژر‚رپرڈ ذ¾ر‰رƒر‰ذµذ½ذ¸رڈ ذ¾ذ½ذµذ¼ذµذ½ذ¸رڈ, ذ¾رپذ¾ذ±ذµذ½ذ½ذ¾ ذ² ر€رƒذ؛ذ°ر…. ذر‚ذ¸ ذ؟ر€ذ¸ر‡ذ¸ذ½ر‹ ر‡ذ°رپر‚ذ¾ ر€ذ°ذ·ذ²ذ¸ذ²ذ°رژر‚رپرڈ ذ؟ذ¾رپر‚ذµذ؟ذµذ½ذ½ذ¾, ذ؟ذ¾رچر‚ذ¾ذ¼رƒ ر‡ذµذ»ذ¾ذ²ذµذ؛ ذ´ذ¾ذ»ذ³ذ¾ رپذ؟ذ¸رپر‹ذ²ذ°ذµر‚ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ر‹ ذ½ذ° رƒرپر‚ذ°ذ»ذ¾رپر‚رŒ ذ¸ذ»ذ¸ ذ½ذ°ذ³ر€رƒذ·ذ؛رƒ.
ذ“ذ¾ر€ذ¼ذ¾ذ½ذ°ذ»رŒذ½ر‹ذµ ذ¸ذ·ذ¼ذµذ½ذµذ½ذ¸رڈ ذ¼ذ¾ذ³رƒر‚ ذ²ذ»ذ¸رڈر‚رŒ ذ½ذ° ذ²ذ¾ذ´ذ½ر‹ذ¹ ذ±ذ°ذ»ذ°ذ½رپ, رپذ¾رپرƒذ´ذ¸رپر‚ر‹ذ¹ ر‚ذ¾ذ½رƒرپ ذ¸ رپذ¾رپر‚ذ¾رڈذ½ذ¸ذµ رپذ¾ذµذ´ذ¸ذ½ذ¸ر‚ذµذ»رŒذ½ذ¾ذ¹ ر‚ذ؛ذ°ذ½ذ¸. ذ£ ر‡ذ°رپر‚ذ¸ ذ»رژذ´ذµذ¹ رچذ؟ذ¸ذ·ذ¾ذ´ر‹ ذ؟ذ¾ذ؛ذ°ذ»ر‹ذ²ذ°ذ½ذ¸رڈ ذ²ذ¾ذ·ذ½ذ¸ذ؛ذ°رژر‚ ذ؟ر€ذ¸ ذ±ذµر€ذµذ¼ذµذ½ذ½ذ¾رپر‚ذ¸, ذ؟ر€ذ¸ر‘ذ¼e ذ³ذ¾ر€ذ¼ذ¾ذ½ذ°ذ»رŒذ½ر‹ر… ذ؟ر€ذµذ؟ذ°ر€ذ°ر‚ذ¾ذ² ذ¸ذ»ذ¸ ذ² ذ؟ذµر€ذ¸ذ¾ذ´ ذ²ر‹ر€ذ°ذ¶ذµذ½ذ½ر‹ر… ذ؛ذ¾ذ»ذµذ±ذ°ذ½ذ¸ذ¹ ذ³ذ¾ر€ذ¼ذ¾ذ½ذ°ذ»رŒذ½ذ¾ذ³ذ¾ ر„ذ¾ذ½ذ°. ذںر€ذ¸ ذ·ذ°ذ´ذµر€ذ¶ذ؛ذµ ذ¶ذ¸ذ´ذ؛ذ¾رپر‚ذ¸ رƒذ²ذµذ»ذ¸ر‡ذ¸ذ²ذ°ذµر‚رپرڈ ذ¾ر‚ر‘ذ؛ ذ² ذ¼رڈذ³ذ؛ذ¸ر… ر‚ذ؛ذ°ذ½رڈر…, ذ¸ ذ½ذµر€ذ²ذ°ذ¼ رپر‚ذ°ذ½ذ¾ذ²ذ¸ر‚رپرڈ ر‚ذµرپذ½ذµذµ ذ² ذ°ذ½ذ°ر‚ذ¾ذ¼ذ¸ر‡ذµرپذ؛ذ¸ر… ذ؛ذ°ذ½ذ°ذ»ذ°ر…. ذ¢ذ¾ذ³ذ´ذ° رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ر‹ ر‡ذ°ر‰ذµ ذ؟ذ¾رڈذ²ذ»رڈرژر‚رپرڈ ذ½ذ¾ر‡رŒرژ ذ¸ذ»ذ¸ ذ؛ ذ؛ذ¾ذ½ر†رƒ ذ´ذ½رڈ, ذ¾رپذ¾ذ±ذµذ½ذ½ذ¾ ذ؟ر€ذ¸ ر€ذ°ذ±ذ¾ر‚ذµ ر€رƒذ؛ذ°ذ¼ذ¸. ذ’ذ°ذ¶ذ½ذ¾, ر‡ر‚ذ¾ ذ² ر‚ذ°ذ؛ذ¸ر… رپذ¸ر‚رƒذ°ر†ذ¸رڈر… ذ²ر€ذ°ر‡رƒ ذ½رƒذ¶ذ½ذ¾ ذ¾ر†ذµذ½ذ¸ر‚رŒ ر€ذ¸رپذ؛ذ¸ ذ¸ ذ¸رپذ؛ذ»رژر‡ذ¸ر‚رŒ ذ´ر€رƒذ³ذ¸ذµ ذ؟ر€ذ¸ر‡ذ¸ذ½ر‹, ذ° ذ½ذµ ذ¾ذ³ر€ذ°ذ½ذ¸ر‡ذ¸ذ²ذ°ر‚رŒرپرڈ ذ¾ذ±رٹرڈرپذ½ذµذ½ذ¸ذµذ¼ آ«رچر‚ذ¾ ذ³ذ¾ر€ذ¼ذ¾ذ½ر‹آ».
ذذµذ؛ذ¾ر‚ذ¾ر€ر‹ذµ ذ»ذµذ؛ذ°ر€رپر‚ذ²ذ° ذ¸ ذ؟ر€ذ¸ذ²ر‹ر‡ذ؛ذ¸ ر‚ذ¾ذ¶ذµ ذ¼ذ¾ذ³رƒر‚ ذ²ذ»ذ¸رڈر‚رŒ ذ½ذ° ذ½ذµر€ذ²ذ½رƒرژ رپذ¸رپر‚ذµذ¼رƒ ذ¸ ذ؛ر€ذ¾ذ²ذ¾ذ¾ذ±ر€ذ°ر‰ذµذ½ذ¸ذµ. ذ”ذ»ذ¸ر‚ذµذ»رŒذ½ذ¾ذµ ذ·ذ»ذ¾رƒذ؟ذ¾ر‚ر€ذµذ±ذ»ذµذ½ذ¸ذµ ذ°ذ»ذ؛ذ¾ذ³ذ¾ذ»ذµذ¼ ذ؟ذ¾ذ²ر‹رˆذ°ذµر‚ ر€ذ¸رپذ؛ ذ½ذµذ¹ر€ذ¾ذ؟ذ°ر‚ذ¸ذ¸, ذ° ذ؛رƒر€ذµذ½ذ¸ذµ رƒر…رƒذ´رˆذ°ذµر‚ ذ¼ذ¸ذ؛ر€ذ¾ر†ذ¸ر€ذ؛رƒذ»رڈر†ذ¸رژ. ذذµذ´ذ¾رپر‚ذ°ر‚ذ¾ذ؛ رپذ½ذ° ذ¸ ر…ر€ذ¾ذ½ذ¸ر‡ذµرپذ؛ذ¸ذ¹ رپر‚ر€ذµرپرپ رƒرپذ¸ذ»ذ¸ذ²ذ°رژر‚ ذ¼ر‹رˆذµر‡ذ½ر‹ذ¹ رپذ؟ذ°ذ·ذ¼ ذ¸ ذ؟ذ¾ذ²ر‹رˆذ°رژر‚ ر‡رƒذ²رپر‚ذ²ذ¸ر‚ذµذ»رŒذ½ذ¾رپر‚رŒ ذ؛ ذ±ذ¾ذ»ذ¸. ذ£ ذ½ذµذ؛ذ¾ر‚ذ¾ر€ر‹ر… ذ»رژذ´ذµذ¹ ذ؟ذ¾ذ؛ذ°ذ»ر‹ذ²ذ°ذ½ذ¸ذµ رƒرپذ¸ذ»ذ¸ذ²ذ°ذµر‚رپرڈ ذ؟ر€ذ¸ ذ´ذµر„ذ¸ر†ذ¸ر‚ذµ ذ¶ذµذ»ذµذ·ذ° ذ¸ذ»ذ¸ ذ؟ر€ذ¸ ذ½ذµرپذ±ذ°ذ»ذ°ذ½رپذ¸ر€ذ¾ذ²ذ°ذ½ذ½ذ¾ذ¼ ذ؟ذ¸ر‚ذ°ذ½ذ¸ذ¸. ذںذ¾رچر‚ذ¾ذ¼رƒ ذ½ذ° ذ؟ر€ذ¸ر‘ذ¼ذµ ذ²ر€ذ°ر‡ ذ¾ذ±ر‹ر‡ذ½ذ¾ رƒر‚ذ¾ر‡ذ½رڈذµر‚ ذ¾ذ±ر€ذ°ذ· ذ¶ذ¸ذ·ذ½ذ¸ ذ¸ رپذ؟ذ¸رپذ¾ذ؛ ذ؟ر€ذµذ؟ذ°ر€ذ°ر‚ذ¾ذ², ذ° ذ½ذµ ر€ذ°رپرپذ¼ذ°ر‚ر€ذ¸ذ²ذ°ذµر‚ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ ذ² ذ¾ر‚ر€ر‹ذ²ذµ ذ¾ر‚ ذ؛ذ¾ذ½ر‚ذµذ؛رپر‚ذ°.
ذ•رپذ»ذ¸ ذ؟ذ¾ذ؛ذ°ذ»ر‹ذ²ذ°ذ½ذ¸ذµ ذ² ذ¾ذ±ذ»ذ°رپر‚ذ¸ رپرƒرپر‚ذ°ذ²ذ¾ذ² رپذ¾ر‡ذµر‚ذ°ذµر‚رپرڈ رپ رپرƒر…ذ¾رپر‚رŒرژ ذ؛ذ¾ذ¶ذ¸, ذ²ر‹ذ؟ذ°ذ´ذµذ½ذ¸ذµذ¼ ذ²ذ¾ذ»ذ¾رپ, ر€ذµذ·ذ؛ذ¸ذ¼ذ¸ ذ¸ذ·ذ¼ذµذ½ذµذ½ذ¸رڈذ¼ذ¸ ذ²ذµرپذ° ذ¸ذ»ذ¸ ذ½ذµذ؟ذµر€ذµذ½ذ¾رپذ¸ذ¼ذ¾رپر‚رŒرژ ر…ذ¾ذ»ذ¾ذ´ذ°, رپر‚ذ¾ذ¸ر‚ ذ¾ر†ذµذ½ذ¸ر‚رŒ رچذ½ذ´ذ¾ذ؛ر€ذ¸ذ½ذ½ر‹ذµ ذ؟ر€ذ¸ر‡ذ¸ذ½ر‹. ذ•رپذ»ذ¸ ذ؟ر€ذ¸رپذ¾ذµذ´ذ¸ذ½رڈرژر‚رپرڈ ذ¶ذ°ذ¶ذ´ذ°, ر‡ذ°رپر‚ذ¾ذµ ذ¼ذ¾ر‡ذµذ¸رپذ؟رƒرپذ؛ذ°ذ½ذ¸ذµ ذ¸ رƒر…رƒذ´رˆذµذ½ذ¸ذµ ذ·ذ°ذ¶ذ¸ذ²ذ»ذµذ½ذ¸رڈ ر€ذ°ذ½, ذ²ذ°ذ¶ذ½ذ¾ ذ¸رپذ؛ذ»رژر‡ذ¸ر‚رŒ ذ½ذ°ر€رƒرˆذµذ½ذ¸ذµ رƒذ³ذ»ذµذ²ذ¾ذ´ذ½ذ¾ذ³ذ¾ ذ¾ذ±ذ¼ذµذ½ذ°. ذںر€ذ¸ ذ²ر‹ر€ذ°ذ¶ذµذ½ذ½ذ¾ذ¹ رƒر‚ذ¾ذ¼ذ»رڈذµذ¼ذ¾رپر‚ذ¸ ذ¸ ذ±ذ»ذµذ´ذ½ذ¾رپر‚ذ¸ ذ¸ذ½ذ¾ذ³ذ´ذ° ر‚ر€ذµذ±رƒذµر‚رپرڈ ذ¾ر†ذµذ½ذ؛ذ° ذ´ذµر„ذ¸ر†ذ¸ر‚ذ½ر‹ر… رپذ¾رپر‚ذ¾رڈذ½ذ¸ذ¹. ذ¢ذ°ذ؛ذ¸ذµ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ر‹ ذ½ذµ ذ¾ذ·ذ½ذ°ر‡ذ°رژر‚ ذ´ذ¸ذ°ذ³ذ½ذ¾ذ· ذ°ذ²ر‚ذ¾ذ¼ذ°ر‚ذ¸ر‡ذµرپذ؛ذ¸, ذ½ذ¾ ذ؟ذ¾ذ¼ذ¾ذ³ذ°رژر‚ ذ²ر€ذ°ر‡رƒ ذ²ر‹ذ±ر€ذ°ر‚رŒ ذ؟ر€ذ°ذ²ذ¸ذ»رŒذ½ر‹ذ¹ ذ½ذ°ذ±ذ¾ر€ ذ°ذ½ذ°ذ»ذ¸ذ·ذ¾ذ². ذ§ذµذ¼ ر‚ذ¾ر‡ذ½ذµذµ رپذ¾ذ±ر€ذ°ذ½ر‹ ذ¶ذ°ذ»ذ¾ذ±ر‹, ر‚ذµذ¼ ذ¼ذµذ½رŒرˆذµ ذ»ذ¸رˆذ½ذ¸ر… ذ¾ذ±رپذ»ذµذ´ذ¾ذ²ذ°ذ½ذ¸ذ¹ ذ¸ ر‚ذµذ¼ ذ±ر‹رپر‚ر€ذµذµ ذ؟ذ¾رڈذ²ذ»رڈذµر‚رپرڈ رڈرپذ½ذ¾رپر‚رŒ.

ذڑذ°ذ؛ ذ²ر€ذ°ر‡ ذ¸ر‰ذµر‚ ذ؟ر€ذ¸ر‡ذ¸ذ½رƒ: ر‡ر‚ذ¾ ذ²ذ°ذ¶ذ½ذ¾ ر€ذ°رپرپذ؛ذ°ذ·ذ°ر‚رŒ ذ½ذ° ذ؟ر€ذ¸ر‘ذ¼ذµ
ذ”ذ¸ذ°ذ³ذ½ذ¾رپر‚ذ¸ذ؛ذ° ذ½ذ°ر‡ذ¸ذ½ذ°ذµر‚رپرڈ رپ ر€ذ°ذ·ذ³ذ¾ذ²ذ¾ر€ذ° ذ¸ ذ¾رپذ¼ذ¾ر‚ر€ذ°, ذ؟ذ¾ر‚ذ¾ذ¼رƒ ر‡ر‚ذ¾ ر…ذ°ر€ذ°ذ؛ر‚ذµر€ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ذ° ذ¼ذ½ذ¾ذ³ذ¾ذµ ذ؟ذ¾ذ´رپذ؛ذ°ذ·ر‹ذ²ذ°ذµر‚. ذ’ر€ذ°ر‡ رƒر‚ذ¾ر‡ذ½رڈذµر‚, ذ³ذ´ذµ ذ¸ذ¼ذµذ½ذ½ذ¾ ذ½ذµذ¼ذµذµر‚, ذ؛ذ°ذ؛ذ¸ذµ ذ؟ذ°ذ»رŒر†ر‹ ذ¸ذ»ذ¸ رƒر‡ذ°رپر‚ذ؛ذ¸ ذ؛ذ¾ذ¶ذ¸ ذ²ذ¾ذ²ذ»ذµر‡ذµذ½ر‹, ذ¸ ذ؛ذ°ذ؛ ر€ذ°رپذ؟ر€ذ¾رپر‚ر€ذ°ذ½رڈذµر‚رپرڈ ذ¾ر‰رƒر‰ذµذ½ذ¸ذµ. ذ¢ذ°ذ؛ذ¶ذµ ذ²ذ°ذ¶ذ½ر‹ ذ´ذ»ذ¸ر‚ذµذ»رŒذ½ذ¾رپر‚رŒ رچذ؟ذ¸ذ·ذ¾ذ´ذ¾ذ², رپذ²رڈذ·رŒ رپ ذ؟ذ¾ذ·ذ¾ذ¹, ذ²ر€ذµذ¼ذµذ½ذµذ¼ رپرƒر‚ذ¾ذ؛, ذ½ذ°ذ³ر€رƒذ·ذ؛ذ¾ذ¹ ذ¸ ر‚ذµذ¼ذ؟ذµر€ذ°ر‚رƒر€ذ¾ذ¹. ذ،ذ؟ذµر†ذ¸ذ°ذ»ذ¸رپر‚ ذ¾ر†ذµذ½ذ¸ر‚ رپذ¸ذ»رƒ ذ¼ر‹رˆر†, ر€ذµر„ذ»ذµذ؛رپر‹, ر‡رƒذ²رپر‚ذ²ذ¸ر‚ذµذ»رŒذ½ذ¾رپر‚رŒ ذ¸ ذ¾ذ±رٹر‘ذ¼ ذ´ذ²ذ¸ذ¶ذµذ½ذ¸رڈ ذ² رپرƒرپر‚ذ°ذ²ذ°ر…. ذ§ذ°رپر‚ذ¾ رƒذ¶ذµ ذ½ذ° رچر‚ذ¾ذ¼ رچر‚ذ°ذ؟ذµ ذ¼ذ¾ذ¶ذ½ذ¾ ذ؟ر€ذµذ´ذ؟ذ¾ذ»ذ¾ذ¶ذ¸ر‚رŒ, ذ¸ذ´ر‘ر‚ ذ»ذ¸ ر€ذµر‡رŒ ذ¾ ذ½ذµر€ذ²ذ½ذ¾ذ¼ رپذ´ذ°ذ²ذ»ذµذ½ذ¸ذ¸, رپذ¾رپرƒذ´ذ¸رپر‚ذ¾ذ¹ ذ؟ر€ذ¾ذ±ذ»ذµذ¼ذµ ذ¸ذ»ذ¸ ذ²ذ¾رپذ؟ذ°ذ»ذµذ½ذ¸ذ¸.
ذذ° ذ؟ر€ذ¸ر‘ذ¼ذµ ذ؟ذ¾ذ»ذµذ·ذ½ذ¾ ذ·ذ°ر€ذ°ذ½ذµذµ رپر„ذ¾ر€ذ¼رƒذ»ذ¸ر€ذ¾ذ²ذ°ر‚رŒ ذ؛ذ»رژر‡ذµذ²ر‹ذµ ذ´ذµر‚ذ°ذ»ذ¸, ر‡ر‚ذ¾ذ±ر‹ ذ½ذ¸ر‡ذµذ³ذ¾ ذ½ذµ ذ·ذ°ذ±ر‹ر‚رŒ.
-
ذڑذ¾ذ³ذ´ذ° رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ ذ؟ذ¾رڈذ²ذ¸ذ»رپرڈ ذ²ذ؟ذµر€ذ²ر‹ذµ ذ¸ ذ؛ذ°ذ؛ ر‡ذ°رپر‚ذ¾ ذ؟ذ¾ذ²ر‚ذ¾ر€رڈذµر‚رپرڈ رپذµذ¹ر‡ذ°رپ.
-
ذ§ر‚ذ¾ رƒرپذ¸ذ»ذ¸ذ²ذ°ذµر‚ ذ¸ ر‡ر‚ذ¾ ذ¾ذ±ذ»ذµذ³ر‡ذ°ذµر‚, ذ²ذ؛ذ»رژر‡ذ°رڈ ذ؟ذ¾ذ·رƒ, ذ½ذ°ذ³ر€رƒذ·ذ؛رƒ ذ¸ رپذ¾ذ½.
-
ذ•رپر‚رŒ ذ»ذ¸ رپذ¾ذ؟رƒر‚رپر‚ذ²رƒرژر‰ذ¸ذµ ذ؟ر€ذ¸ذ·ذ½ذ°ذ؛ذ¸: ذ±ذ¾ذ»رŒ, ذ¾ر‚ر‘ذ؛, رپذ»ذ°ذ±ذ¾رپر‚رŒ, ذ¸ذ·ذ¼ذµذ½ذµذ½ذ¸ذµ ر†ذ²ذµر‚ذ° ذ؛ذ¾ذ¶ذ¸.
ذ•رپذ»ذ¸ ذµرپر‚رŒ ذ؟ذ¾ذ´ذ¾ذ·ر€ذµذ½ذ¸ذµ ذ½ذ° ذ»ذ¾ذ؛ذ°ذ»رŒذ½ذ¾ذµ رپذ´ذ°ذ²ذ»ذµذ½ذ¸ذµ ذ½ذµر€ذ²ذ°, ذ²ر€ذ°ر‡ ذ¼ذ¾ذ¶ذµر‚ ذ؟ر€ذ¾ذ²ذµرپر‚ذ¸ ذ؟ر€ذ¾رپر‚ر‹ذµ ذ؟ر€ذ¾ذ²ذ¾ذ؛ذ°ر†ذ¸ذ¾ذ½ذ½ر‹ذµ ر‚ذµرپر‚ر‹. ذںر€ذ¸ ذ½ذµذ¾ذ±ر…ذ¾ذ´ذ¸ذ¼ذ¾رپر‚ذ¸ ذ½ذ°ذ·ذ½ذ°ر‡ذ°رژر‚رپرڈ ذ¸رپرپذ»ذµذ´ذ¾ذ²ذ°ذ½ذ¸رڈ, ذ؛ذ¾ر‚ذ¾ر€ر‹ذµ ذ¾ر†ذµذ½ذ¸ذ²ذ°رژر‚ ذ؟ر€ذ¾ذ²ذ¾ذ´ذ¸ذ¼ذ¾رپر‚رŒ ذ½ذµر€ذ²ذ¾ذ² ذ¸ رپذ¾رپر‚ذ¾رڈذ½ذ¸ذµ ذ¼ر‹رˆر†. ذ•رپذ»ذ¸ ذ؟ر€ذµذ´ذ؟ذ¾ذ»ذ°ذ³ذ°ذµر‚رپرڈ ذ²ذ¾رپذ؟ذ°ذ»ذ¸ر‚ذµذ»رŒذ½ر‹ذ¹ ذ؟ر€ذ¾ر†ذµرپرپ, ذ²ذ°ذ¶ذ½ر‹ ذ»ذ°ذ±ذ¾ر€ذ°ر‚ذ¾ر€ذ½ر‹ذµ ذ؟ذ¾ذ؛ذ°ذ·ذ°ر‚ذµذ»ذ¸ ذ¸ ذ²ذ¸ذ·رƒذ°ذ»ذ¸ذ·ذ°ر†ذ¸رڈ رپرƒرپر‚ذ°ذ²ذ¾ذ². ذںر€ذ¸ ذ¶ذ°ذ»ذ¾ذ±ذ°ر… ذ½ذ° ذ؟ذ¾ذ·ذ²ذ¾ذ½ذ¾ر‡ذ½ذ¸ذ؛ ذ²ر€ذ°ر‡ ذ¾ر†ذµذ½ذ¸ذ²ذ°ذµر‚ ذ¾رپذ°ذ½ذ؛رƒ, ذ؟ذ¾ذ´ذ²ذ¸ذ¶ذ½ذ¾رپر‚رŒ ذ¸ ذ²ذ¾ذ·ذ¼ذ¾ذ¶ذ½ر‹ذµ ذ½ذµذ²ر€ذ¾ذ»ذ¾ذ³ذ¸ر‡ذµرپذ؛ذ¸ذµ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ر‹ آ«ذ؟ذ¾ ر…ذ¾ذ´رƒآ» ذ½ذµر€ذ²ذ°. ذکذ½ذ¾ذ³ذ´ذ° ر‚ر€ذµذ±رƒذµر‚رپرڈ ذ؛ذ¾ذ½رپرƒذ»رŒر‚ذ°ر†ذ¸رڈ ذ½ذµرپذ؛ذ¾ذ»رŒذ؛ذ¸ر… رپذ؟ذµر†ذ¸ذ°ذ»ذ¸رپر‚ذ¾ذ², ذ½ذ°ذ؟ر€ذ¸ذ¼ذµر€ ذ½ذµذ²ر€ذ¾ذ»ذ¾ذ³ذ° ذ¸ ر€ذµذ²ذ¼ذ°ر‚ذ¾ذ»ذ¾ذ³ذ°, ر‡ر‚ذ¾ذ±ر‹ ذ½ذµ رƒذ؟رƒرپر‚ذ¸ر‚رŒ رپذ¾ر‡ذµر‚ذ°ذ½ذ½رƒرژ ذ؟ر€ذ¸ر‡ذ¸ذ½رƒ.
ذذµ ذ²رپذµذ³ذ´ذ° ذ؟ر€ذ¸ر‡ذ¸ذ½ذ° ذ½ذ°ر…ذ¾ذ´ذ¸ر‚رپرڈ آ«ذ² ذ¾ذ´ذ½ذ¾ذ¼ ذ¼ذµرپر‚ذµآ», ذ¸ رچر‚ذ¾ ذ½ذ¾ر€ذ¼ذ°ذ»رŒذ½ذ¾ ذ´ذ»رڈ ذ¼ذµذ´ذ¸ر†ذ¸ذ½رپذ؛ذ¾ذ¹ ذ؟ر€ذ°ذ؛ر‚ذ¸ذ؛ذ¸. ذ£ ر‡ذµذ»ذ¾ذ²ذµذ؛ذ° ذ¼ذ¾ذ¶ذµر‚ ذ±ر‹ر‚رŒ ذ¸ ذ؟ذµر€ذµذ³ر€رƒذ·ذ؛ذ° ذ·ذ°ذ؟رڈرپر‚ذ¸ذ¹ ذ¸ذ·-ذ·ذ° ر€ذ°ذ±ذ¾ر‚ر‹, ذ¸ ذ´ذµر„ذ¸ر†ذ¸ر‚ ذ²ذ¸ر‚ذ°ذ¼ذ¸ذ½ذ¾ذ² ذ¸ذ·-ذ·ذ° ذ؟ذ¸ر‚ذ°ذ½ذ¸رڈ, ذ¸ ذ¼ر‹رˆذµر‡ذ½ر‹ذ¹ رپذ؟ذ°ذ·ذ¼ ذ½ذ° ر„ذ¾ذ½ذµ رپر‚ر€ذµرپرپذ°. ذ¢ذ¾ذ³ذ´ذ° ذ»ذµر‡ذµذ½ذ¸ذµ رپر‚ر€ذ¾ذ¸ر‚رپرڈ ذ؟ذ¾ ذ؟ر€ذ¸ذ½ر†ذ¸ذ؟رƒ ذ؟ر€ذ¸ذ¾ر€ذ¸ر‚ذµر‚ذ¾ذ²: رپذ½ذ°ر‡ذ°ذ»ذ° ذ¸رپذ؛ذ»رژر‡ذ°رژر‚رپرڈ ذ¾ذ؟ذ°رپذ½ر‹ذµ رپذ¾رپر‚ذ¾رڈذ½ذ¸رڈ, ذ·ذ°ر‚ذµذ¼ ذ؛ذ¾ر€ر€ذµذ؛ر‚ذ¸ر€رƒرژر‚رپرڈ ذ½ذ°ذ¸ذ±ذ¾ذ»ذµذµ ذ²ذµر€ذ¾رڈر‚ذ½ر‹ذµ ر„ذ°ذ؛ر‚ذ¾ر€ر‹. ذ’ذ°ذ¶ذ½ذ¾, ر‡ر‚ذ¾ ذ´ذ¸ذ°ذ³ذ½ذ¾رپر‚ذ¸ذ؛ذ° ذ½ذµ ذ´ذ¾ذ»ذ¶ذ½ذ° ذ؟ر€ذµذ²ر€ذ°ر‰ذ°ر‚رŒرپرڈ ذ² ذ±ذµرپذ؛ذ¾ذ½ذµر‡ذ½ر‹ذ¹ رپذ؟ذ¸رپذ¾ذ؛ ذ°ذ½ذ°ذ»ذ¸ذ·ذ¾ذ² ذ±ذµذ· ر†ذµذ»ذ¸. ذ¥ذ¾ر€ذ¾رˆذ¸ذ¹ ذ؟ذ»ذ°ذ½ ذ¾ذ±رپذ»ذµذ´ذ¾ذ²ذ°ذ½ذ¸رڈ ذ²رپذµذ³ذ´ذ° ذ¾ر‚ذ²ذµر‡ذ°ذµر‚ ذ½ذ° ذ؛ذ¾ذ½ذ؛ر€ذµر‚ذ½ر‹ذµ ذ²ذ¾ذ؟ر€ذ¾رپر‹, ذ؛ذ¾ر‚ذ¾ر€ر‹ذµ ذ²ذ¾ذ·ذ½ذ¸ذ؛ذ°رژر‚ ذ؟ذ¾رپذ»ذµ ذ¾رپذ¼ذ¾ر‚ر€ذ°.
ذڑذ°ذ؛ذ¸ذµ ذ¾ذ±رپذ»ذµذ´ذ¾ذ²ذ°ذ½ذ¸رڈ ذ¼ذ¾ذ³رƒر‚ ذ؟ذ¾ذ½ذ°ذ´ذ¾ذ±ذ¸ر‚رŒرپرڈ
ذ’ر‹ذ±ذ¾ر€ ذ¾ذ±رپذ»ذµذ´ذ¾ذ²ذ°ذ½ذ¸ذ¹ ذ·ذ°ذ²ذ¸رپذ¸ر‚ ذ¾ر‚ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ذ¾ذ², ذ¾رپذ¼ذ¾ر‚ر€ذ° ذ¸ ذ؟ر€ذµذ´ذ؟ذ¾ذ»ذ°ذ³ذ°ذµذ¼ذ¾ذ¹ ذ؟ر€ذ¸ر‡ذ¸ذ½ر‹. ذںر€ذ¸ ذ؟ذ¾ذ´ذ¾ذ·ر€ذµذ½ذ¸ذ¸ ذ½ذ° رپرƒرپر‚ذ°ذ²ذ½ذ¾ذµ ذ²ذ¾رپذ؟ذ°ذ»ذµذ½ذ¸ذµ ر‡ذ°رپر‚ذ¾ ذ½ذ°ر‡ذ¸ذ½ذ°رژر‚ رپ ذ±ذ°ذ·ذ¾ذ²ر‹ر… ذ°ذ½ذ°ذ»ذ¸ذ·ذ¾ذ² ذ؛ر€ذ¾ذ²ذ¸ ذ¸ ذ¾ر†ذµذ½ذ؛ذ¸ ذ²ذ¾رپذ؟ذ°ذ»ذ¸ر‚ذµذ»رŒذ½ر‹ر… ذ¼ذ°ر€ذ؛ذµر€ذ¾ذ². ذ”ذ»رڈ ذ¾ر†ذµذ½ذ؛ذ¸ رپر‚ر€رƒذ؛ر‚رƒر€ر‹ رپرƒرپر‚ذ°ذ²ذ° ذ¼ذ¾ذ³رƒر‚ ذ½ذ°ذ·ذ½ذ°ر‡ذ¸ر‚رŒ رƒذ»رŒر‚ر€ذ°ذ·ذ²رƒذ؛ذ¾ذ²ذ¾ذµ ذ¸رپرپذ»ذµذ´ذ¾ذ²ذ°ذ½ذ¸ذµ ذ¸ذ»ذ¸ ر€ذµذ½ر‚ذ³ذµذ½, ذ° ذ؟ر€ذ¸ ذ½ذµذ¾ذ±ر…ذ¾ذ´ذ¸ذ¼ذ¾رپر‚ذ¸ ذ±ذ¾ذ»ذµذµ ذ´ذµر‚ذ°ذ»رŒذ½ذ¾ — ذœذ ذ¢. ذںر€ذ¸ ذ½ذµذ²ر€ذ¾ذ»ذ¾ذ³ذ¸ر‡ذµرپذ؛ذ¸ر… ذ¶ذ°ذ»ذ¾ذ±ذ°ر… ذ¸ذ½ر„ذ¾ر€ذ¼ذ°ر‚ذ¸ذ²ذ½ر‹ ذ¸رپرپذ»ذµذ´ذ¾ذ²ذ°ذ½ذ¸رڈ ذ؟ر€ذ¾ذ²ذ¾ذ´ذ¸ذ¼ذ¾رپر‚ذ¸ ذ½ذµر€ذ²ذ¾ذ², ذ؛ذ¾ر‚ذ¾ر€ر‹ذµ ذ؟ذ¾ذ¼ذ¾ذ³ذ°رژر‚ رƒذ²ذ¸ذ´ذµر‚رŒ, ذ³ذ´ذµ ذ¸ذ¼ذµذ½ذ½ذ¾ ذ½ذ°ر€رƒرˆذ°ذµر‚رپرڈ ذ؟ذµر€ذµذ´ذ°ر‡ذ° ذ¸ذ¼ذ؟رƒذ»رŒرپذ°. ذ•رپذ»ذ¸ ذµرپر‚رŒ ذ؟ذ¾ذ´ذ¾ذ·ر€ذµذ½ذ¸ذµ ذ½ذ° ذ¾ذ±ذ¼ذµذ½ذ½ر‹ذµ ذ؟ر€ذ¸ر‡ذ¸ذ½ر‹, ذ²ر€ذ°ر‡ ذ¾ر†ذµذ½ذ¸ذ²ذ°ذµر‚ رƒر€ذ¾ذ²ذµذ½رŒ ذ³ذ»رژذ؛ذ¾ذ·ر‹, ذ²ذ¸ر‚ذ°ذ¼ذ¸ذ½ر‹ ذ¸ ر„رƒذ½ذ؛ر†ذ¸رژ ر‰ذ¸ر‚ذ¾ذ²ذ¸ذ´ذ½ذ¾ذ¹ ذ¶ذµذ»ذµذ·ر‹.
ذ§ذ°ر‰ذµ ذ²رپذµذ³ذ¾ ذ؟ذ°ر†ذ¸ذµذ½ر‚رƒ ذ؟ر€ذµذ´ذ»ذ°ذ³ذ°رژر‚ ذ½ذµ آ«ذ²رپر‘ رپر€ذ°ذ·رƒآ», ذ° ر€ذ°ذ·رƒذ¼ذ½ر‹ذ¹ ذ½ذ°ذ±ذ¾ر€ ذ؟ذ¾ ذ؟ذ¾ذ؛ذ°ذ·ذ°ذ½ذ¸رڈذ¼.
-
ذگذ½ذ°ذ»ذ¸ذ·ر‹ ذ؛ر€ذ¾ذ²ذ¸ ذ½ذ° ذ²ذ¾رپذ؟ذ°ذ»ذµذ½ذ¸ذµ ذ¸ ذ¾ذ±ذ¼ذµذ½ذ½ر‹ذµ ذ؟ذ¾ذ؛ذ°ذ·ذ°ر‚ذµذ»ذ¸ ذ؟ذ¾ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ذ°ذ¼.
-
ذ£ذ—ذک ذ¸ذ»ذ¸ ر€ذµذ½ر‚ذ³ذµذ½ رپرƒرپر‚ذ°ذ²ذ°, ذµرپذ»ذ¸ ذµرپر‚رŒ ذ±ذ¾ذ»رŒ, ذ¾ر‚ر‘ذ؛ ذ¸ ذ¾ذ³ر€ذ°ذ½ذ¸ر‡ذµذ½ذ¸ذµ ذ´ذ²ذ¸ذ¶ذµذ½ذ¸رڈ.
-
ذکرپرپذ»ذµذ´ذ¾ذ²ذ°ذ½ذ¸رڈ ذ½ذµر€ذ²ذ½ذ¾ذ¹ ذ؟ر€ذ¾ذ²ذ¾ذ´ذ¸ذ¼ذ¾رپر‚ذ¸, ذµرپذ»ذ¸ ذ؟ر€ذµذ¾ذ±ذ»ذ°ذ´ذ°ذµر‚ ذ¾ذ½ذµذ¼ذµذ½ذ¸ذµ ذ¸ رپذ»ذ°ذ±ذ¾رپر‚رŒ.
ذکذ½ذ¾ذ³ذ´ذ° ذ¾ذ±رپذ»ذµذ´ذ¾ذ²ذ°ذ½ذ¸ذµ ذ²ذ؛ذ»رژر‡ذ°ذµر‚ ذ¾ر†ذµذ½ذ؛رƒ رپذ¾رپرƒذ´ذ¾ذ², ذ¾رپذ¾ذ±ذµذ½ذ½ذ¾ ذµرپذ»ذ¸ ذ؛ذ¾ذ½ذµر‡ذ½ذ¾رپر‚رŒ ر…ذ¾ذ»ذ¾ذ´ذµذµر‚ ذ¸ذ»ذ¸ ذ¼ذµذ½رڈذµر‚ ر†ذ²ذµر‚. ذ’ ر‚ذ°ذ؛ذ¸ر… رپذ»رƒر‡ذ°رڈر… ذ¼ذ¾ذ³رƒر‚ ذ؟ذ¾ر‚ر€ذµذ±ذ¾ذ²ذ°ر‚رŒرپرڈ ذ¸رپرپذ»ذµذ´ذ¾ذ²ذ°ذ½ذ¸رڈ ذ؛ر€ذ¾ذ²ذ¾ر‚ذ¾ذ؛ذ° ذ¸ ذ؛ذ¾ذ½رپرƒذ»رŒر‚ذ°ر†ذ¸رڈ رپذ¾رپرƒذ´ذ¸رپر‚ذ¾ذ³ذ¾ رپذ؟ذµر†ذ¸ذ°ذ»ذ¸رپر‚ذ°. ذںر€ذ¸ ذ؟ذ¾ذ´ذ¾ذ·ر€ذµذ½ذ¸ذ¸ ذ½ذ° رپذ¸رپر‚ذµذ¼ذ½ذ¾ذµ ذ·ذ°ذ±ذ¾ذ»ذµذ²ذ°ذ½ذ¸ذµ ذ²ر€ذ°ر‡ ذ´ذ¾ذ±ذ°ذ²ذ»رڈذµر‚ رپذ؟ذµر†ذ¸ر„ذ¸ر‡ذµرپذ؛ذ¸ذµ ذ¸ذ¼ذ¼رƒذ½ذ¾ذ»ذ¾ذ³ذ¸ر‡ذµرپذ؛ذ¸ذµ ذ°ذ½ذ°ذ»ذ¸ذ·ر‹, ذ½ذ¾ ذ¾ذ±ر‹ر‡ذ½ذ¾ ذ½ذµ ذ½ذ°ذ·ذ½ذ°ر‡ذ°ذµر‚ ذ¸ر… آ«ذ½ذ° ذ²رپرڈذ؛ذ¸ذ¹ رپذ»رƒر‡ذ°ذ¹آ». ذںر€ذ¸ ذ¸ذ½ر„ذµذ؛ر†ذ¸ذ¾ذ½ذ½ر‹ر… ذ؟ر€ذ¸ذ·ذ½ذ°ذ؛ذ°ر… ذ²ذ°ذ¶ذ½ر‹ ذ´ذ¾ذ؟ذ¾ذ»ذ½ذ¸ر‚ذµذ»رŒذ½ر‹ذµ ر‚ذµرپر‚ر‹ ذ¸, ذ¸ذ½ذ¾ذ³ذ´ذ°, ذ³ذ¾رپذ؟ذ¸ر‚ذ°ذ»ذ¸ذ·ذ°ر†ذ¸رڈ ذ´ذ»رڈ ذ½ذ°ذ±ذ»رژذ´ذµذ½ذ¸رڈ. ذ’ذ°ذ¶ذ½ذ¾ ذ؟ذ¾ذ½ذ¸ذ¼ذ°ر‚رŒ, ر‡ر‚ذ¾ ر†ذµذ»رŒ ذ¾ذ±رپذ»ذµذ´ذ¾ذ²ذ°ذ½ذ¸ذ¹ — ذ½ذµ ذ½ذ°ذ¹ر‚ذ¸ آ«ذ»رژذ±ذ¾ذµ ذ¾ر‚ذ؛ذ»ذ¾ذ½ذµذ½ذ¸ذµآ», ذ° ذ¾ذ±رٹرڈرپذ½ذ¸ر‚رŒ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ر‹ ذ¸ ذ²ر‹ذ±ر€ذ°ر‚رŒ ر‚ذ°ذ؛ر‚ذ¸ذ؛رƒ.
ذ¥ذ¾ر€ذ¾رˆذ¸ذ¹ ذ´ذ¸ذ°ذ³ذ½ذ¾رپر‚ذ¸ر‡ذµرپذ؛ذ¸ذ¹ ذ؟ذ»ذ°ذ½ ذ²رپذµذ³ذ´ذ° رƒر‡ذ¸ر‚ر‹ذ²ذ°ذµر‚ ذ±ذµذ·ذ¾ذ؟ذ°رپذ½ذ¾رپر‚رŒ ذ؟ذ°ر†ذ¸ذµذ½ر‚ذ°. ذ•رپذ»ذ¸ ذµرپر‚رŒ ر€ذ¸رپذ؛ ذ¾رپر‚ر€ذ¾ذ³ذ¾ رپذ¾رپرƒذ´ذ¸رپر‚ذ¾ذ³ذ¾ رپذ¾ذ±ر‹ر‚ذ¸رڈ ذ¸ذ»ذ¸ رپذµر€رŒر‘ذ·ذ½ذ¾ذ¹ ذ¸ذ½ر„ذµذ؛ر†ذ¸ذ¸, ذ¾ذ±رپذ»ذµذ´ذ¾ذ²ذ°ذ½ذ¸رڈ ذ؟ر€ذ¾ذ²ذ¾ذ´رڈر‚رپرڈ ذ±ر‹رپر‚ر€ذ¾ ذ¸ ذ؟ر€ذ¸ذ¾ر€ذ¸ر‚ذµر‚ذ½ذ¾. ذ•رپذ»ذ¸ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ر‹ ر…ر€ذ¾ذ½ذ¸ر‡ذµرپذ؛ذ¸ذµ, ذ½ذ¾ رپر‚ذ°ذ±ذ¸ذ»رŒذ½ر‹ذµ, ذ²ر€ذ°ر‡ ذ¼ذ¾ذ¶ذµر‚ ذ½ذ°ر‡ذ°ر‚رŒ رپ ذ±ذ¾ذ»ذµذµ ذ؟ر€ذ¾رپر‚ر‹ر… ذ¸ ذ´ذ¾رپر‚رƒذ؟ذ½ر‹ر… ذ¼ذµر‚ذ¾ذ´ذ¾ذ². ذںر€ذ¸ ذ؟ذ¾ذ²ر‚ذ¾ر€ذ½ر‹ر… ذ²ذ¸ذ·ذ¸ر‚ذ°ر… ذ¾ر†ذµذ½ذ¸ذ²ذ°رژر‚ ذ´ذ¸ذ½ذ°ذ¼ذ¸ذ؛رƒ: رپر‚ذ°ذ»ذ¾ ذ»رƒر‡رˆذµ, ر…رƒذ¶ذµ ذ¸ذ»ذ¸ ذ±ذµذ· ذ¸ذ·ذ¼ذµذ½ذµذ½ذ¸ذ¹. ذکذ¼ذµذ½ذ½ذ¾ ذ´ذ¸ذ½ذ°ذ¼ذ¸ذ؛ذ° ر‡ذ°رپر‚ذ¾ ذ؟ذ¾ذ¼ذ¾ذ³ذ°ذµر‚ ذ؟ذ¾ذ´ر‚ذ²ذµر€ذ´ذ¸ر‚رŒ ذ´ذ¸ذ°ذ³ذ½ذ¾ذ· ذ¸ رپذ؛ذ¾ر€ر€ذµذ؛ر‚ذ¸ر€ذ¾ذ²ذ°ر‚رŒ ذ»ذµر‡ذµذ½ذ¸ذµ ذ±ذµذ· ذ»ذ¸رˆذ½ذ¸ر… ذ²ذ¼ذµرˆذ°ر‚ذµذ»رŒرپر‚ذ².
ذںر€ذ¾ر„ذ¸ذ»ذ°ذ؛ر‚ذ¸ذ؛ذ°: ذ؛ذ°ذ؛ رپذ½ذ¸ذ·ذ¸ر‚رŒ ر€ذ¸رپذ؛ ذ¾ذ½ذµذ¼ذµذ½ذ¸رڈ ذ¸ ذ؟ذ¾ذ´ذ´ذµر€ذ¶ذ°ر‚رŒ رپرƒرپر‚ذ°ذ²ر‹
ذںر€ذ¾ر„ذ¸ذ»ذ°ذ؛ر‚ذ¸ذ؛ذ° ذ·ذ°ذ²ذ¸رپذ¸ر‚ ذ¾ر‚ ذ؟ر€ذ¸ر‡ذ¸ذ½ر‹, ذ½ذ¾ ذµرپر‚رŒ رƒذ½ذ¸ذ²ذµر€رپذ°ذ»رŒذ½ر‹ذµ ذ؟ر€ذ¸ذ½ر†ذ¸ذ؟ر‹, ذ؛ذ¾ر‚ذ¾ر€ر‹ذµ ذ؟ذ¾ذ´ر…ذ¾ذ´رڈر‚ ذ±ذ¾ذ»رŒرˆذ¸ذ½رپر‚ذ²رƒ ذ»رژذ´ذµذ¹. ذ ذµذ³رƒذ»رڈر€ذ½ذ¾ذµ ذ´ذ²ذ¸ذ¶ذµذ½ذ¸ذµ رƒذ»رƒر‡رˆذ°ذµر‚ ذ؛ر€ذ¾ذ²ذ¾ذ¾ذ±ر€ذ°ر‰ذµذ½ذ¸ذµ ذ¸ رپذ½ذ¸ذ¶ذ°ذµر‚ ر€ذ¸رپذ؛ ذ·ذ°رپر‚ذ¾رڈ, ذ¾رپذ¾ذ±ذµذ½ذ½ذ¾ ذ؟ر€ذ¸ رپذ¸ذ´رڈر‡ذµذ¹ ر€ذ°ذ±ذ¾ر‚ذµ. ذ£ذ¼ذµر€ذµذ½ذ½ذ°رڈ رپذ¸ذ»ذ¾ذ²ذ°رڈ ذ½ذ°ذ³ر€رƒذ·ذ؛ذ° رƒذ؛ر€ذµذ؟ذ»رڈذµر‚ ذ¼ر‹رˆر†ر‹, ذ؛ذ¾ر‚ذ¾ر€ر‹ذµ رپر‚ذ°ذ±ذ¸ذ»ذ¸ذ·ذ¸ر€رƒرژر‚ رپرƒرپر‚ذ°ذ²ر‹ ذ¸ رƒذ¼ذµذ½رŒرˆذ°رژر‚ ذ؟ذµر€ذµذ³ر€رƒذ·ذ؛رƒ رپذ²رڈذ·ذ¾ذ؛. ذںذµر€ذµر€ر‹ذ²ر‹ ذ² ر€ذ°ذ±ذ¾ر‚ذµ ر€رƒذ؛ذ°ذ¼ذ¸ ذ¸ ذ؛ذ¾ر€ر€ذµذ؛ر‚ذ½ذ°رڈ رچر€ذ³ذ¾ذ½ذ¾ذ¼ذ¸ذ؛ذ° رپذ½ذ¸ذ¶ذ°رژر‚ ذ²ذµر€ذ¾رڈر‚ذ½ذ¾رپر‚رŒ ر‚رƒذ½ذ½ذµذ»رŒذ½ر‹ر… رپذ¸ذ½ذ´ر€ذ¾ذ¼ذ¾ذ². ذذ° ذ¸ذ»ذ»رژرپر‚ر€ذ°ر†ذ¸ذ¸ ذ¼ذ¾ذ¶ذ½ذ¾ ذ؟ذ¾ذ؛ذ°ذ·ذ°ر‚رŒ ذ؟ر€ذ¾رپر‚ر‹ذµ ذ؟ر€ذ¸ذ²ر‹ر‡ذ؛ذ¸ ذ´ذ»رڈ ذ·ذ´ذ¾ر€ذ¾ذ²رŒرڈ رپرƒرپر‚ذ°ذ²ذ¾ذ² ذ¸ ذ½ذµر€ذ²ذ¾ذ²: onem#5.jpg.
ذ’ ذ؟ذ¾ذ²رپذµذ´ذ½ذµذ²ذ½ذ¾ذ¹ ذ¶ذ¸ذ·ذ½ذ¸ ر…ذ¾ر€ذ¾رˆذ¾ ر€ذ°ذ±ذ¾ر‚ذ°رژر‚ ذ؟ر€ذ¾رپر‚ر‹ذµ ذ؟ر€ذ°ذ²ذ¸ذ»ذ°, ذ؛ذ¾ر‚ذ¾ر€ر‹ذµ ذ½ذµ ر‚ر€ذµذ±رƒرژر‚ رپذ»ذ¾ذ¶ذ½ر‹ر… ذ؟ر€ذ¾ذ³ر€ذ°ذ¼ذ¼.
-
ذ”ذµذ»ذ°ذ¹ر‚ذµ ذ؛ذ¾ر€ذ¾ر‚ذ؛ذ¸ذµ ر€ذ°ذ·ذ¼ذ¸ذ½ذ؛ذ¸ ذ؛ذ°ذ¶ذ´ر‹ذµ 45–60 ذ¼ذ¸ذ½رƒر‚, ذµرپذ»ذ¸ ذ²ر‹ ذ¼ذ½ذ¾ذ³ذ¾ رپذ¸ذ´ذ¸ر‚ذµ ذ¸ذ»ذ¸ ر€ذ°ذ±ذ¾ر‚ذ°ذµر‚ذµ ر€رƒذ؛ذ°ذ¼ذ¸.
-
ذ،ذ»ذµذ´ذ¸ر‚ذµ ذ·ذ° ذ؟ذ¾ذ»ذ¾ذ¶ذµذ½ذ¸ذµذ¼ ذ؛ذ¸رپر‚ذµذ¹ ذ¸ ذ؟ر€ذµذ´ذ؟ذ»ذµر‡ذ¸ذ¹, ر‡ر‚ذ¾ذ±ر‹ ذ½ذµ رƒذ؟ذ¸ر€ذ°ر‚رŒرپرڈ ذ² ذ»ذ¾ذ؛ر‚ذ¸ ذ¸ ذ½ذµ ذ؟ذµر€ذµذ³ذ¸ذ±ذ°ر‚رŒ ذ·ذ°ذ؟رڈرپر‚رŒرڈ.
-
ذ’ر‹ذ±ذ¸ر€ذ°ذ¹ر‚ذµ ذ¾ذ±رƒذ²رŒ ذ؟ذ¾ ر€ذ°ذ·ذ¼ذµر€رƒ ذ¸ ذ¸ذ·ذ±ذµذ³ذ°ذ¹ر‚ذµ ذ´ذ»ذ¸ر‚ذµذ»رŒذ½ذ¾ذ³ذ¾ ذ´ذ°ذ²ذ»ذµذ½ذ¸رڈ ذ½ذ° رپر‚ذ¾ذ؟ر‹ ذ¸ ذ؟ذ°ذ»رŒر†ر‹.
ذںذ¸ر‚ذ°ذ½ذ¸ذµ ر‚ذ°ذ؛ذ¶ذµ ذ²ذ»ذ¸رڈذµر‚ ذ½ذ° ذ·ذ´ذ¾ر€ذ¾ذ²رŒذµ رپرƒرپر‚ذ°ذ²ذ¾ذ² ذ¸ ذ½ذµر€ذ²ذ½ذ¾ذ¹ ر‚ذ؛ذ°ذ½ذ¸, ر…ذ¾ر‚رڈ ذ½ذµ رڈذ²ذ»رڈذµر‚رپرڈ آ«ذ²ذ¾ذ»رˆذµذ±ذ½ذ¾ذ¹ ذ·ذ°ر‰ذ¸ر‚ذ¾ذ¹آ». ذ”ذ»رڈ ذ؟ذ¾ذ´ذ´ذµر€ذ¶ذ؛ذ¸ ذ¾ذ±ذ¼ذµذ½ذ° ذ²ذµر‰ذµرپر‚ذ² ذ²ذ°ذ¶ذ½ر‹ ذ´ذ¾رپر‚ذ°ر‚ذ¾ر‡ذ½ذ¾ذµ ذ؛ذ¾ذ»ذ¸ر‡ذµرپر‚ذ²ذ¾ ذ±ذµذ»ذ؛ذ°, ذ²ذ¸ر‚ذ°ذ¼ذ¸ذ½ذ¾ذ² ذ³ر€رƒذ؟ذ؟ر‹ B ذ¸ ذ¼ذ¸ذ؛ر€ذ¾رچذ»ذµذ¼ذµذ½ر‚ذ¾ذ². ذذ¼ذµذ³ذ°-3 ذ¶ذ¸ر€ذ½ر‹ذµ ذ؛ذ¸رپذ»ذ¾ر‚ر‹ ذ¼ذ¾ذ³رƒر‚ ذ±ر‹ر‚رŒ ذ؟ذ¾ذ»ذµذ·ذ½ر‹ ذ؛ذ°ذ؛ ر‡ذ°رپر‚رŒ ر€ذ°ر†ذ¸ذ¾ذ½ذ°, ذ¾رپذ¾ذ±ذµذ½ذ½ذ¾ ذµرپذ»ذ¸ ذ² ذ؟ذ¸ر‚ذ°ذ½ذ¸ذ¸ ذ¼ذ°ذ»ذ¾ ر€ر‹ذ±ر‹. ذ ذ°رپر‚ذ¸ر‚ذµذ»رŒذ½ذ°رڈ ذ؟ذ¸ر‰ذ° رپ ذ°ذ½ر‚ذ¸ذ¾ذ؛رپذ¸ذ´ذ°ذ½ر‚ذ°ذ¼ذ¸ ذ؟ذ¾ذ¼ذ¾ذ³ذ°ذµر‚ ذ¾ذ±ر‰ذµذ¼رƒ رپذ¾رپر‚ذ¾رڈذ½ذ¸رژ ر‚ذ؛ذ°ذ½ذµذ¹ ذ¸ رپذ½ذ¸ذ¶ذ°ذµر‚ ذ²ذ¾رپذ؟ذ°ذ»ذ¸ر‚ذµذ»رŒذ½ر‹ذ¹ ر„ذ¾ذ½ رƒ ر‡ذ°رپر‚ذ¸ ذ»رژذ´ذµذ¹. ذںر€ذ¸ رچر‚ذ¾ذ¼ ذ»رژذ±ر‹ذµ ذ´ذ¾ذ±ذ°ذ²ذ؛ذ¸ ذ»رƒر‡رˆذµ ذ؟ذ¾ذ´ذ±ذ¸ر€ذ°ر‚رŒ ذ؟ذ¾رپذ»ذµ ذ¾ر†ذµذ½ذ؛ذ¸ ذ´ذµر„ذ¸ر†ذ¸ر‚ذ¾ذ², ذ° ذ½ذµ ذ؟ذ¾ ذ؟ر€ذ¸ذ½ر†ذ¸ذ؟رƒ آ«ذ½ذ° ذ²رپرڈذ؛ذ¸ذ¹ رپذ»رƒر‡ذ°ذ¹آ».
ذ•رپذ»ذ¸ ذ¾ذ½ذµذ¼ذµذ½ذ¸ذµ رƒذ¶ذµ ذ؟ذ¾رڈذ²ذ»رڈذ»ذ¾رپرŒ, ذ²ذ°ذ¶ذ½ذ¾ ذ½ذµ ر‚ذ¾ذ»رŒذ؛ذ¾ آ«ذ؟ذµر€ذµر‚ذµر€ذ؟ذµر‚رŒآ», ذ½ذ¾ ذ¸ ذ؟ذ¾ذ½رڈر‚رŒ, ر‡ر‚ذ¾ ذµذ³ذ¾ ذ·ذ°ذ؟رƒرپذ؛ذ°ذµر‚. ذکذ½ذ¾ذ³ذ´ذ° ذ´ذ¾رپر‚ذ°ر‚ذ¾ر‡ذ½ذ¾ ذ¸ذ·ذ¼ذµذ½ذ¸ر‚رŒ ذ²ر‹رپذ¾ر‚رƒ ذ؟ذ¾ذ´رƒرˆذ؛ذ¸, ذ½ذ°رپر‚ر€ذ¾ذ¸ر‚رŒ ر€ذ°ذ±ذ¾ر‡ذµذµ ذ¼ذµرپر‚ذ¾ ذ¸ ذ´ذ¾ذ±ذ°ذ²ذ¸ر‚رŒ ر€ذµذ³رƒذ»رڈر€ذ½ر‹ذµ ذ؟ذµر€ذµر€ر‹ذ²ر‹. ذ•رپذ»ذ¸ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ر‹ ذ؟ذ¾ذ²ر‚ذ¾ر€رڈرژر‚رپرڈ ذ½ذ¾ر‡رŒرژ, ذ²ر€ذ°ر‡ ذ¼ذ¾ذ¶ذµر‚ ر€ذµذ؛ذ¾ذ¼ذµذ½ذ´ذ¾ذ²ذ°ر‚رŒ ذ¾ر€ر‚ذµذ·ر‹ ذ¸ذ»ذ¸ ذ²ر€ذµذ¼ذµذ½ذ½رƒرژ ر„ذ¸ذ؛رپذ°ر†ذ¸رژ ذ² ذ½ذµذ¹ر‚ر€ذ°ذ»رŒذ½ذ¾ذ¼ ذ؟ذ¾ذ»ذ¾ذ¶ذµذ½ذ¸ذ¸, ر‡ر‚ذ¾ذ±ر‹ رپذ½ذ¸ذ·ذ¸ر‚رŒ رپذ´ذ°ذ²ذ»ذµذ½ذ¸ذµ ذ½ذµر€ذ²ذ°. ذںر€ذ¸ ذ²ر‹ر€ذ°ذ¶ذµذ½ذ½ذ¾ذ¹ ذ±ذ¾ذ»ذ¸ ذ¸ذ»ذ¸ ذ²ذ¾رپذ؟ذ°ذ»ذµذ½ذ¸ذ¸ ر‚ر€ذµذ±رƒرژر‚رپرڈ رƒذ¶ذµ ذ¼ذµذ´ذ¸ر†ذ¸ذ½رپذ؛ذ¸ذµ ذ¼ذµر‚ذ¾ذ´ر‹ ذ»ذµر‡ذµذ½ذ¸رڈ, ذ؛ذ¾ر‚ذ¾ر€ر‹ذµ ذ؟ذ¾ذ´ذ±ذ¸ر€ذ°رژر‚رپرڈ ذ¸ذ½ذ´ذ¸ذ²ذ¸ذ´رƒذ°ذ»رŒذ½ذ¾. ذ،ذ°ذ¼ذ¾ذµ ذ؟ذ¾ذ»ذµذ·ذ½ذ¾ذµ ذ² ذ؟ر€ذ¾ر„ذ¸ذ»ذ°ذ؛ر‚ذ¸ذ؛ذµ — ر€ذµذ³رƒذ»رڈر€ذ½ذ¾رپر‚رŒ ذ¸ ذ³ذ¾ر‚ذ¾ذ²ذ½ذ¾رپر‚رŒ ذ؛ذ¾ر€ر€ذµذ؛ر‚ذ¸ر€ذ¾ذ²ذ°ر‚رŒ ذ؟ر€ذ¸ذ²ر‹ر‡ذ؛ذ¸ ذ´ذ¾ ر‚ذ¾ذ³ذ¾, ذ؛ذ°ذ؛ ذ؟ر€ذ¾ذ±ذ»ذµذ¼ذ° رپر‚ذ°ذ½ذµر‚ ر…ر€ذ¾ذ½ذ¸ر‡ذµرپذ؛ذ¾ذ¹.

ذ§ر‚ذ¾ ذ´ذµذ»ذ°ر‚رŒ ذ؟ر€ذ¸ رچذ؟ذ¸ذ·ذ¾ذ´ذµ ذ؟ذ¾ذ؛ذ°ذ»ر‹ذ²ذ°ذ½ذ¸رڈ ذ´ذ¾ذ¼ذ° ذ¸ ذ؛ذ°ذ؛ ذ؟ذ¾ذ´ذ³ذ¾ر‚ذ¾ذ²ذ¸ر‚رŒرپرڈ ذ؛ ذ؛ذ¾ذ½رپرƒذ»رŒر‚ذ°ر†ذ¸ذ¸
ذ•رپذ»ذ¸ ذ؟ذ¾ذ؛ذ°ذ»ر‹ذ²ذ°ذ½ذ¸ذµ ذ²ذ¾ذ·ذ½ذ¸ذ؛ذ»ذ¾ ذ²ذ½ذµذ·ذ°ذ؟ذ½ذ¾ ذ؟ذ¾رپذ»ذµ ذ؟ذ¾ذ·ر‹ ذ¸ذ»ذ¸ ذ½ذ°ذ³ر€رƒذ·ذ؛ذ¸, رپذ½ذ°ر‡ذ°ذ»ذ° رƒذ±ذµر€ذ¸ر‚ذµ ذ؟ر€ذ¾ذ²ذ¾ر†ذ¸ر€رƒرژر‰ذ¸ذ¹ ر„ذ°ذ؛ر‚ذ¾ر€. ذگذ؛ذ؛رƒر€ذ°ر‚ذ½ذ¾ رپذ¼ذµذ½ذ¸ر‚ذµ ذ؟ذ¾ذ»ذ¾ذ¶ذµذ½ذ¸ذµ, ر€ذ°ذ·ذ¾ذ¼ذ½ذ¸ر‚ذµ ذ؛ذ¾ذ½ذµر‡ذ½ذ¾رپر‚رŒ ذ¸ ذ´ذ°ذ¹ر‚ذµ ر‚ذ؛ذ°ذ½رڈذ¼ آ«ر€ذ°ذ·ذ¾ذ¹ر‚ذ¸رپرŒآ» ذ±ذµذ· ر€ذµذ·ذ؛ذ¸ر… ذ´ذ²ذ¸ذ¶ذµذ½ذ¸ذ¹. ذر†ذµذ½ذ¸ر‚ذµ, ذµرپر‚رŒ ذ»ذ¸ ذ±ذ¾ذ»رŒ, رپذ»ذ°ذ±ذ¾رپر‚رŒ, ذ¾ر‚ر‘ذ؛ ذ¸ذ»ذ¸ ذ·ذ°ذ¼ذµر‚ذ½ذ¾ذµ ذ¸ذ·ذ¼ذµذ½ذµذ½ذ¸ذµ ر†ذ²ذµر‚ذ° ذ؛ذ¾ذ¶ذ¸. ذ•رپذ»ذ¸ ذ²رپر‘ ذ±ر‹رپر‚ر€ذ¾ ذ½ذ¾ر€ذ¼ذ°ذ»ذ¸ذ·ذ¾ذ²ذ°ذ»ذ¾رپرŒ ذ¸ ذ²ر‹ ذ؟ذ¾ذ½ذ¸ذ¼ذ°ذµر‚ذµ ذ؟ر€ذ¸ر‡ذ¸ذ½رƒ, ذ¾ذ±ر‹ر‡ذ½ذ¾ ذ´ذ¾رپر‚ذ°ر‚ذ¾ر‡ذ½ذ¾ ذ½ذ°ذ±ذ»رژذ´ذµذ½ذ¸رڈ. ذ•رپذ»ذ¸ ذ¶ذµ رچذ؟ذ¸ذ·ذ¾ذ´ر‹ ذ؟ذ¾ذ²ر‚ذ¾ر€رڈرژر‚رپرڈ, ذ»رƒر‡رˆذµ ذ·ذ°ذ؟ذ¸رپذ°ر‚رŒرپرڈ ذ½ذ° ذ؛ذ¾ذ½رپرƒذ»رŒر‚ذ°ر†ذ¸رژ ذ¸ ذ½ذµ ذ¶ذ´ذ°ر‚رŒ رƒر…رƒذ´رˆذµذ½ذ¸رڈ.
ذ”ذ¾ذ¼ذ° ذ؟ذ¾ذ»ذµذ·ذ½ذ¾ ذ²ذµرپر‚ذ¸ ذ؛ذ¾ر€ذ¾ر‚ذ؛ذ¸ذµ ذ·ذ°ذ¼ذµر‚ذ؛ذ¸, ر‡ر‚ذ¾ذ±ر‹ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ ذ½ذµ آ«ر€ذ°رپر‚ذ²ذ¾ر€ذ¸ذ»رپرڈآ» ذ² ذ؟ذ°ذ¼رڈر‚ذ¸. ذ—ذ°ذ؟ذ¸رپر‹ذ²ذ°ذ¹ر‚ذµ ذ´ذ°ر‚رƒ, ذ´ذ»ذ¸ر‚ذµذ»رŒذ½ذ¾رپر‚رŒ ذ¸ ر‚ذ¾ر‡ذ½ذ¾ذµ ذ¼ذµرپر‚ذ¾ ذ¾ذ½ذµذ¼ذµذ½ذ¸رڈ, ذ° ر‚ذ°ذ؛ذ¶ذµ ذ¾ذ±رپر‚ذ¾رڈر‚ذµذ»رŒرپر‚ذ²ذ° ذ؟ذ¾رڈذ²ذ»ذµذ½ذ¸رڈ. ذر‚ذ¼ذµر‡ذ°ذ¹ر‚ذµ, ذ؟ذ¾ذ¼ذ¾ذ³ذ°ذµر‚ ذ»ذ¸ ذ¾ر‚ذ´ر‹ر…, ر‚ذµذ؟ذ»ذ¾, رپذ¼ذµذ½ذ° ذ؟ذ¾ذ·ر‹ ذ¸ذ»ذ¸, ذ½ذ°ذ¾ذ±ذ¾ر€ذ¾ر‚, رپر‚ذ°ذ½ذ¾ذ²ذ¸ر‚رپرڈ ر…رƒذ¶ذµ. ذ•رپذ»ذ¸ ذ²ر‹ ذ؟ر€ذ¸ذ½ذ¸ذ¼ذ°ذµر‚ذµ ذ»ذµذ؛ذ°ر€رپر‚ذ²ذ°, ر„ذ¸ذ؛رپذ¸ر€رƒذ¹ر‚ذµ, ذ½ذµ رپذ¾ذ²ذ؟ذ°ذ´ذ°ذµر‚ ذ»ذ¸ ذ½ذ°ر‡ذ°ذ»ذ¾ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ذ¾ذ² رپ ذ½ذ¾ذ²ر‹ذ¼ ذ؟ر€ذµذ؟ذ°ر€ذ°ر‚ذ¾ذ¼ ذ¸ذ»ذ¸ ذ¸ذ·ذ¼ذµذ½ذµذ½ذ¸ذµذ¼ ذ´ذ¾ذ·ر‹. ذر‚ذ¸ ذ½ذ°ذ±ذ»رژذ´ذµذ½ذ¸رڈ ذ؟ذ¾ذ¼ذ¾ذ³ذ°رژر‚ ذ²ر€ذ°ر‡رƒ رƒذ²ذ¸ذ´ذµر‚رŒ ذ·ذ°ذ؛ذ¾ذ½ذ¾ذ¼ذµر€ذ½ذ¾رپر‚رŒ ذ¸ ذ±ر‹رپر‚ر€ذµذµ ذ¸رپذ؛ذ»رژر‡ذ¸ر‚رŒ ذ»ذ¸رˆذ½ذ¸ذµ ذ²ذ°ر€ذ¸ذ°ذ½ر‚ر‹.
ذںر€ذ¸ ذ²ر‹ر€ذ°ذ¶ذµذ½ذ½ر‹ر… رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼ذ°ر… ذ½ذµ رپر‚ذ¾ذ¸ر‚ ذ°ذ؛ر‚ذ¸ذ²ذ½ذ¾ آ«ر€ذ°ذ·ر€ذ°ذ±ذ°ر‚ر‹ذ²ذ°ر‚رŒآ» ذ±ذ¾ذ»رŒذ½ذ¾ذ¹ رƒر‡ذ°رپر‚ذ¾ذ؛ ر‡ذµر€ذµذ· رپذ¸ذ»رƒ. ذ،ذ¸ذ»رŒذ½ر‹ذ¹ ذ¼ذ°رپرپذ°ذ¶, ذ؟ر€ذ¾ذ³ر€ذµذ²ذ°ذ½ذ¸ذµ ذ؟ر€ذ¸ ذ؟ذ¾ذ´ذ¾ذ·ر€ذµذ½ذ¸ذ¸ ذ½ذ° ذ²ذ¾رپذ؟ذ°ذ»ذµذ½ذ¸ذµ ذ¸ ذ±ذµرپذ؛ذ¾ذ½ر‚ر€ذ¾ذ»رŒذ½ر‹ذ¹ ذ؟ر€ذ¸ر‘ذ¼ ذ¾ذ±ذµذ·ذ±ذ¾ذ»ذ¸ذ²ذ°رژر‰ذ¸ر… ذ¼ذ¾ذ³رƒر‚ رپذ¼ذ°ذ·ذ°ر‚رŒ ذ؛ذ°ر€ر‚ذ¸ذ½رƒ ذ¸ ذ¾ر‚رپر€ذ¾ر‡ذ¸ر‚رŒ ذ؟ر€ذ°ذ²ذ¸ذ»رŒذ½ذ¾ذµ ذ»ذµر‡ذµذ½ذ¸ذµ. ذ•رپذ»ذ¸ ذµرپر‚رŒ ر‚ر€ذ°ذ²ذ¼ذ°, ذ±ر‹رپر‚ر€ذ¾ ر€ذ°رپر‚رƒر‰ذ¸ذ¹ ذ¾ر‚ر‘ذ؛, ر€ذµذ·ذ؛ذ°رڈ ذ±ذ¾ذ»رŒ ذ¸ذ»ذ¸ ذ½ذ°ر€رƒرˆذµذ½ذ¸ذµ ذ¾ذ؟ذ¾ر€ر‹, ذ»رƒر‡رˆذµ ذ¾ذ±ر€ذ°ر‚ذ¸ر‚رŒرپرڈ ذ·ذ° ذ¼ذµذ´ذ¸ر†ذ¸ذ½رپذ؛ذ¾ذ¹ ذ؟ذ¾ذ¼ذ¾ر‰رŒرژ ذ² ر‚ذ¾ر‚ ذ¶ذµ ذ´ذµذ½رŒ. ذ•رپذ»ذ¸ ذ؟ذ¾ذ؛ذ°ذ»ر‹ذ²ذ°ذ½ذ¸ذµ رپذ¾ر‡ذµر‚ذ°ذµر‚رپرڈ رپ ذ²ذ½ذµذ·ذ°ذ؟ذ½ذ¾ذ¹ رپذ»ذ°ذ±ذ¾رپر‚رŒرژ, ذ½ذ°ر€رƒرˆذµذ½ذ¸ذµذ¼ ر€ذµر‡ذ¸ ذ¸ذ»ذ¸ ذ°رپذ¸ذ¼ذ¼ذµر‚ر€ذ¸ذµذ¹ ذ»ذ¸ر†ذ°, ذ½رƒذ¶ذ½ذ° رچذ؛رپر‚ر€ذµذ½ذ½ذ°رڈ ذ؟ذ¾ذ¼ذ¾ر‰رŒ. ذ‘ذµذ·ذ¾ذ؟ذ°رپذ½ذ¾رپر‚رŒ ذ²رپذµذ³ذ´ذ° ذ²ذ°ذ¶ذ½ذµذµ ذ؟ذ¾ذ؟ر‹ر‚ذ¾ذ؛ آ«ذ؟ذµر€ذµر‚ذµر€ذ؟ذµر‚رŒآ» ذ¸ آ«ذ؟ذ¾ذ´ذ¾ذ¶ذ´ذ°ر‚رŒ, ذ؟ذ¾ذ؛ذ° رپذ°ذ¼ذ¾ ذ؟ر€ذ¾ذ¹ذ´ر‘ر‚آ».
ذ’ ذ؛ذ»ذ¸ذ½ذ¸ذ؛ذµ ذ¾ذ±ر‹ر‡ذ½ذ¾ ذ¼ذ¾ذ¶ذ½ذ¾ ذ؟ر€ذ¾ذ²ذµرپر‚ذ¸ ذ¾ر†ذµذ½ذ؛رƒ رپرƒرپر‚ذ°ذ²ذ¾ذ², ذ½ذµر€ذ²ذ½ذ¾ذ¹ رپذ¸رپر‚ذµذ¼ر‹ ذ¸ ذ¾ذ±ذ¼ذµذ½ذ½ر‹ر… ر„ذ°ذ؛ر‚ذ¾ر€ذ¾ذ² ذ² ر€ذ°ذ¼ذ؛ذ°ر… ذ¾ذ´ذ½ذ¾ذ³ذ¾ ذ¼ذ°ر€رˆر€رƒر‚ذ°. ذ’ر€ذ°ر‡ ذ¾ذ؟ر€ذµذ´ذµذ»ذ¸ر‚, ذ؛ ذ؛ذ°ذ؛ذ¾ذ¼رƒ رپذ؟ذµر†ذ¸ذ°ذ»ذ¸رپر‚رƒ ذ½ذ°ذ؟ر€ذ°ذ²ذ¸ر‚رŒ ذ´ذ°ذ»رŒرˆذµ ذ¸ ذ؛ذ°ذ؛ذ¸ذµ ذ¾ذ±رپذ»ذµذ´ذ¾ذ²ذ°ذ½ذ¸رڈ ذ´ذµذ¹رپر‚ذ²ذ¸ر‚ذµذ»رŒذ½ذ¾ ذ½رƒذ¶ذ½ر‹. ذذ° ذ¾رپذ½ذ¾ذ²ذµ ر€ذµذ·رƒذ»رŒر‚ذ°ر‚ذ¾ذ² رپذ¾رپر‚ذ°ذ²ذ»رڈذµر‚رپرڈ ذ؟ذ»ذ°ذ½ ذ»ذµر‡ذµذ½ذ¸رڈ, ذ؛ذ¾ر‚ذ¾ر€ر‹ذ¹ ذ¼ذ¾ذ¶ذµر‚ ذ²ذ؛ذ»رژر‡ذ°ر‚رŒ ذ؛ذ¾ر€ر€ذµذ؛ر†ذ¸رژ ذ½ذ°ذ³ر€رƒذ·ذ؛ذ¸, ذ¼ذµذ´ذ¸ذ؛ذ°ذ¼ذµذ½ر‚ذ¾ذ·ذ½رƒرژ ر‚ذµر€ذ°ذ؟ذ¸رژ ذ¸ ر€ذµذ°ذ±ذ¸ذ»ذ¸ر‚ذ°ر†ذ¸رژ. ذ¦ذµذ»رŒ ذ»ذµر‡ذµذ½ذ¸رڈ — ذ½ذµ ر‚ذ¾ذ»رŒذ؛ذ¾ رپذ½رڈر‚رŒ رپذ¸ذ¼ذ؟ر‚ذ¾ذ¼, ذ½ذ¾ ذ¸ رƒرپر‚ر€ذ°ذ½ذ¸ر‚رŒ ذ؟ر€ذ¸ر‡ذ¸ذ½رƒ, ر‡ر‚ذ¾ذ±ر‹ ذ¾ذ½ذµذ¼ذµذ½ذ¸ذµ ذ½ذµ ذ²ذ¾ذ·ذ²ر€ذ°ر‰ذ°ذ»ذ¾رپرŒ. ذ§ذµذ¼ ر€ذ°ذ½رŒرˆذµ ذ²ر‹ ذ¾ذ±ر€ذ°ر‰ذ°ذµر‚ذµرپرŒ, ر‚ذµذ¼ ذ±ذ¾ذ»رŒرˆذµ رˆذ°ذ½رپذ¾ذ² ر€ذµرˆذ¸ر‚رŒ ذ؟ر€ذ¾ذ±ذ»ذµذ¼رƒ ذ±ذµذ· ذ´ذ»ذ¸ر‚ذµذ»رŒذ½ر‹ر… ذ¾ذ³ر€ذ°ذ½ذ¸ر‡ذµذ½ذ¸ذ¹ ذ¸ ذ¾رپذ»ذ¾ذ¶ذ½ذµذ½ذ¸ذ¹.
ذںذ¾ر‡ذµذ¼رƒ ذ²ر‹ذ±ذ¸ر€ذ°رژر‚ ذ½ذ°رپ?

ذںذµر€رپذ¾ذ½ذ°ذ»رŒذ½ر‹ذµ ذ؟ر€ذµذ´ذ»ذ¾ذ¶ذµذ½ذ¸رڈ ذ´ذ»رڈ ذ²ذ°رپ
ذ£رپذ»رƒذ³ذ¸ ذ½ذ°رˆذµذ¹ ذ؛ذ»ذ¸ذ½ذ¸ذ؛ذ¸
ذ،ر‚ذ°ر‚رŒرڈ ذ؟ر€ذ¾ذ²ذµر€ذµذ½ذ° ذ²ر€ذ°ر‡ذ°ذ¼ذ¸ ذ،ذµذ¼ذµذ¹ذ½ذ¾ذ¹ ذ؛ذ»ذ¸ذ½ذ¸ذ؛ذ¸ آ«ذ–ذ¸ذ·ذ½رŒ-ذذ؟ذ¾ر€ذ°آ»
ذگذ´ر€ذµرپ ذ؛ذ»ذ¸ذ½ذ¸ذ؛ذ¸
ذ،ذ± – ذ’رپ رپ 9:00 ذ´ذ¾ 19:00
ذ،ذ± – ذ’رپ رپ 9:00 ذ´ذ¾ 19:00
- ذڑذ¾ذ¼ذ¼ذµذ½ر‚ذ°ر€ذ¸ذ¸








 ذ³. ذ•ذ؛ذ°ر‚ذµر€ذ¸ذ½ذ±رƒر€ذ³ رƒذ». ذ®ذ»ذ¸رƒرپذ° ذ¤رƒر‡ذ¸ذ؛ذ°, 11
ذ³. ذ•ذ؛ذ°ر‚ذµر€ذ¸ذ½ذ±رƒر€ذ³ رƒذ». ذ®ذ»ذ¸رƒرپذ° ذ¤رƒر‡ذ¸ذ؛ذ°, 11