ÐаŅÐļÐ°Ð―ŅŅ ÐŧÐĩŅÐĩÐ―ÐļŅ ŅŅÐĩКŅÐļÐŧŅÐ―ÐūÐđ ÐīÐļŅŅŅÐ―ÐšŅÐļÐļ: ŅŅÐū ŅÐĩаÐŧŅÐ―Ðū ŅÐ°ÐąÐūŅаÐĩŅ, КаК ÐēŅÐąÐļŅаŅŅ ŅÐĩŅаÐŋÐļŅ, КÐūОŅ ÐŋÐūÐīŅ ÐūÐīŅŅ ŅÐ°ÐąÐŧÐĩŅКÐļ, КÐūÐģÐīа ŅОÐĩŅŅÐ―Ņ ÐļÐ―ŅÐĩКŅÐļÐļ ÐļÐŧÐļ ÐēаКŅŅÐžÐ―ŅÐĩ ŅŅŅŅÐūÐđŅŅÐēа, Ðļ КаК ŅÐūŅÐĩŅаŅŅ ОÐĩÐīÐļŅÐļÐ―ŅКÐļÐĩ ОÐĩŅÐūÐīŅ Ņ ŅÐ°ÐąÐūŅÐūÐđ ŅÐū ŅŅŅÐĩŅŅÐūО Ðļ ÐūÐąŅазÐūО ÐķÐļÐ·Ð―Ðļ.
Ð ŅŅО ŅÐĩŅŅ Ðļ ÐŋÐūŅÐĩОŅ ŅŅÐū ÐēаÐķÐ―Ðū
ÐŅÐĩКŅÐļÐŧŅÐ―Ð°Ņ ÐīÐļŅŅŅÐ―ÐšŅÐļŅ â ŅŅÐū ŅÐļŅŅаŅÐļŅ, КÐūÐģÐīа ŅŅÐĩКŅÐļŅ ÐēÐūÐ·Ð―ÐļКаÐĩŅ ŅÐĩÐķÐĩ, ŅÐŧÐ°ÐąÐĩÐĩ ÐļÐŧÐļ Ð―Ðĩ ŅÐīÐĩŅÐķÐļÐēаÐĩŅŅŅ ÐīÐūŅŅаŅÐūŅÐ―Ðū ÐīÐŧŅ ŅÐĩКŅŅаÐŧŅÐ―ÐūÐđ аКŅÐļÐēÐ―ÐūŅŅÐļ. ÐŅÐū Ð―Ðĩ ÂŦÐŋŅÐļÐģÐūÐēÐūŅÂŧ Ðļ Ð―Ðĩ ÐŋÐūÐēÐūÐī ŅŅŅÐīÐļŅŅŅŅ, а ОÐĩÐīÐļŅÐļÐ―ŅКÐļÐđ ŅÐļОÐŋŅÐūО, КÐūŅÐūŅŅÐđ ÐąŅÐēаÐĩŅ Ņ ОŅÐķŅÐļÐ― ŅÐ°Ð·Ð―ÐūÐģÐū ÐēÐūзŅаŅŅа. ÐÐ―ÐūÐģÐīа ÐŋŅÐūÐąÐŧÐĩОа ÐŋÐūŅÐēÐŧŅÐĩŅŅŅ ŅÐŋÐļзÐūÐīÐļŅÐĩŅКÐļ Ð―Ð° ŅÐūÐ―Ðĩ ŅŅŅаÐŧÐūŅŅÐļ, аÐŧКÐūÐģÐūÐŧŅ ÐļÐŧÐļ ŅŅŅÐĩŅŅа, Ðļ ŅŅÐū Ð―Ðĩ ÐūÐąŅзаŅÐĩÐŧŅÐ―Ðū ÐąÐūÐŧÐĩÐ·Ð―Ņ. ÐÐū ÐĩŅÐŧÐļ ŅŅŅÐīÐ―ÐūŅŅÐļ ÐŋÐūÐēŅÐūŅŅŅŅŅŅ, ŅŅÐūÐļŅ ŅазÐūÐąŅаŅŅŅŅ Ðē ÐŋŅÐļŅÐļÐ―Ð°Ņ , ÐŋÐūŅÐūОŅ ŅŅÐū ÐūÐ―Ðļ ŅаŅŅÐū ÐŋÐūÐŋŅаÐēÐļОŅ. ÐÐŧаÐēÐ―Ð°Ņ ÐļÐīÐĩŅ: ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļÐĩ ÐŋÐūОÐūÐģаÐĩŅ ŅÐ―ŅŅŅ ŅŅÐĩÐēÐūÐģŅ Ðļ ÐēŅÐąŅаŅŅ ÐŋÐūÐ―ŅŅÐ―ŅÐđ ÐŋÐŧÐ°Ð― ÐīÐĩÐđŅŅÐēÐļÐđ.
ÐаÐķÐ―Ðū ÐūŅÐŧÐļŅаŅŅ ŅŅÐĩКŅÐļÐŧŅÐ―ŅŅ ÐīÐļŅŅŅÐ―ÐšŅÐļŅ ÐūŅ ŅÐ―ÐļÐķÐĩÐ―ÐļŅ ÐŧÐļÐąÐļÐīÐū Ðļ ÐūŅ Ð―Ð°ŅŅŅÐĩÐ―ÐļÐđ ŅŅКŅÐŧŅŅÐļÐļ. ÐŅÐēаÐĩŅ, ŅŅÐū ÐķÐĩÐŧÐ°Ð―ÐļÐĩ ÐĩŅŅŅ, Ð―Ðū ÂŦŅÐĩŅ Ð―ÐļКаÂŧ ÐŋÐūÐīÐēÐūÐīÐļŅ â ŅŅÐū ÐūÐīÐļÐ― ŅŅÐĩÐ―Ð°ŅÐļÐđ. ÐŅÐēаÐĩŅ Ð―Ð°ÐūÐąÐūŅÐūŅ: ŅŅÐĩКŅÐļŅ ÐēÐūзОÐūÐķÐ―Ð°, Ð―Ðū ÐķÐĩÐŧÐ°Ð―ÐļŅ Ð―ÐĩŅ â ŅÐūÐģÐīа ŅаŅÐĩ ÐļŅŅŅ ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―ŅÐĩ, ÐŋŅÐļŅ ÐūÐŧÐūÐģÐļŅÐĩŅКÐļÐĩ ÐļÐŧÐļ ОÐĩÐīÐļКаОÐĩÐ―ŅÐūÐ·Ð―ŅÐĩ ŅаКŅÐūŅŅ. ÐŅŅŅ Ðļ ŅОÐĩŅÐ°Ð―Ð―ŅÐĩ ÐēаŅÐļÐ°Ð―ŅŅ, КÐūÐģÐīа Ð―Ð° ŅÐūÐ―Ðĩ ŅŅŅÐĩŅŅа ŅŅ ŅÐīŅаÐĩŅŅŅ ŅÐūÐ―, ŅаŅŅŅŅ ŅŅÐĩÐēÐūÐģа, а ÐŋаŅаÐŧÐŧÐĩÐŧŅÐ―Ðū ÐĩŅŅŅ ŅÐūŅŅÐīÐļŅŅŅÐĩ ŅÐļŅКÐļ. ÐÐūŅŅÐūОŅ ÐēŅаŅ ÐūÐąŅŅÐ―Ðū ŅÐŋŅаŅÐļÐēаÐĩŅ Ð―Ðĩ ŅÐūÐŧŅКÐū ÂŦÐŋÐūÐŧŅŅаÐĩŅŅŅ ÐļÐŧÐļ Ð―ÐĩŅÂŧ, а КаК ÐļОÐĩÐ―Ð―Ðū ОÐĩÐ―ŅÐŧаŅŅ ŅÐļŅŅаŅÐļŅ.
ÐĄ ŅÐūŅКÐļ зŅÐĩÐ―ÐļŅ ОÐĩÐīÐļŅÐļÐ―Ņ КÐŧŅŅÐĩÐēÐūÐđ КŅÐļŅÐĩŅÐļÐđ â ŅŅŅÐūÐđŅÐļÐēÐūŅŅŅ ÐŋŅÐūÐąÐŧÐĩОŅ Ðļ ÐĩŅ ÐēÐŧÐļŅÐ―ÐļÐĩ Ð―Ð° КаŅÐĩŅŅÐēÐū ÐķÐļÐ·Ð―Ðļ. ÐŅÐŧÐļ ŅŅŅÐīÐ―ÐūŅŅÐļ ŅÐūŅ ŅÐ°Ð―ŅŅŅŅŅ Ð―ÐĩŅКÐūÐŧŅКÐū ОÐĩŅŅŅÐĩÐē, ŅŅаÐŧÐļ заОÐĩŅÐ―Ðū ŅаŅÐĩ ÐļÐŧÐļ ŅÐūÐŋŅÐūÐēÐūÐķÐīаŅŅŅŅ ÐīŅŅÐģÐļОÐļ ŅÐļОÐŋŅÐūОаОÐļ (ŅŅŅаÐŧÐūŅŅŅ, ÐūÐīŅŅКа, ÐąÐūÐŧÐļ Ðē ÐģŅŅÐīÐļ, ŅÐļÐŧŅÐ―Ð°Ņ ÐķаÐķÐīа, ŅÐĩзКÐūÐĩ ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩ ÐķÐĩÐŧÐ°Ð―ÐļŅ), ÐūŅКÐŧаÐīŅÐēаŅŅ Ð―Ðĩ ŅŅÐūÐļŅ. ÐŅŅ ÐūÐīÐļÐ― ÐēаÐķÐ―ŅÐđ ОÐūОÐĩÐ―Ņ: ŅŅÐĩКŅÐļŅ â ŅŅÐū ÂŦÐļÐ―ÐīÐļКаŅÐūŅÂŧ КŅÐūÐēÐūŅÐūКа Ðļ Ð―ÐĩŅÐēÐ―ÐūÐđ ŅÐĩÐģŅÐŧŅŅÐļÐļ. ÐÐūŅŅÐūОŅ ÐļÐ―ÐūÐģÐīа ÐļОÐĩÐ―Ð―Ðū ŅÐĩКŅŅаÐŧŅÐ―ŅÐĩ ŅÐļОÐŋŅÐūОŅ ÐŋÐĩŅÐēŅОÐļ ÐŋÐūÐīŅКазŅÐēаŅŅ, ŅŅÐū Ð―ŅÐķÐ―Ðū ÐŋŅÐūÐēÐĩŅÐļŅŅ ŅÐūŅŅÐīŅ ÐļÐŧÐļ ÐūÐąÐžÐĩÐ― ÐēÐĩŅÐĩŅŅÐē. ÐĒаКÐūÐđ ÐŋÐūÐīŅ ÐūÐī ÐūŅŅаÐķŅÐ― Ðē ŅÐūÐēŅÐĩОÐĩÐ―Ð―ŅŅ КÐŧÐļÐ―ÐļŅÐĩŅКÐļŅ ŅÐĩКÐūОÐĩÐ―ÐīаŅÐļŅŅ : ÐūŅÐĩÐ―ÐšÐ° ÐīÐūÐŧÐķÐ―Ð° ÐąŅŅŅ КÐūОÐŋÐŧÐĩКŅÐ―ÐūÐđ, Ð―Ðū ÐąÐĩз ÐļÐ·ÐąŅŅÐūŅÐ―ŅŅ ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļÐđ.
ÐÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļÐĩ Ð―Ðĩ ÐīÐūÐŧÐķÐ―Ðū ÐŋŅÐĩÐēŅаŅаŅŅŅŅ Ðē ОаŅаŅÐūÐ― Ð°Ð―Ð°ÐŧÐļзÐūÐē ÂŦÐ―Ð° ÐēŅŅКÐļÐđ ŅÐŧŅŅаÐđÂŧ. ЧаŅÐĩ ÐēŅÐĩÐģÐū ÐīÐūŅŅаŅÐūŅÐ―Ðū ÐģŅаОÐūŅÐ―ÐūÐģÐū ŅазÐģÐūÐēÐūŅа, ÐūŅОÐūŅŅа Ðļ Ð―ÐĩŅКÐūÐŧŅКÐļŅ ÐąÐ°Ð·ÐūÐēŅŅ Ð°Ð―Ð°ÐŧÐļзÐūÐē. ÐаÐŧŅŅÐĩ ÐēŅаŅ ŅÐĩŅаÐĩŅ, Ð―ŅÐķÐ―Ņ ÐŧÐļ ÐąÐūÐŧÐĩÐĩ ŅзКÐļÐĩ ÐļŅŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļŅ â Ð―Ð°ÐŋŅÐļОÐĩŅ, ÐĩŅÐŧÐļ ÐŋÐŧÐ°Ð―ÐļŅŅÐĩŅŅŅ ÐūÐŋŅÐĩÐīÐĩÐŧŅÐ―Ð―ÐūÐĩ ÐŧÐĩŅÐĩÐ―ÐļÐĩ ÐļÐŧÐļ ÐĩŅŅŅ ÐŋÐūÐīÐūзŅÐĩÐ―ÐļÐĩ Ð―Ð° КÐūÐ―ÐšŅÐĩŅÐ―ŅÐđ ОÐĩŅ Ð°Ð―ÐļзО. ÐŅÐū ŅÐ―ÐļÐķаÐĩŅ ŅŅÐĩÐēÐūÐķÐ―ÐūŅŅŅ, ŅКÐūÐ―ÐūОÐļŅ ÐēŅÐĩОŅ Ðļ ÐīаŅŅ ÐūŅŅŅÐĩÐ―ÐļÐĩ КÐūÐ―ŅŅÐūÐŧŅ. Ð Ðīа, ÐēŅŅ ŅŅÐū ОÐūÐķÐ―Ðū ÐīÐĩÐŧаŅŅ ŅÐŋÐūКÐūÐđÐ―Ðū Ðļ КÐūÐ―ŅÐļÐīÐĩÐ―ŅÐļаÐŧŅÐ―Ðū.
ÐÐūÐģÐīа ŅÐŋÐļзÐūÐī â Ð―ÐūŅОа, а КÐūÐģÐīа ÐŋÐūÐēÐūÐī заÐŋÐļŅаŅŅŅŅ
ÐĄÐĩКŅŅаÐŧŅÐ―Ð°Ņ ŅŅÐ―ÐšŅÐļŅ ŅŅÐēŅŅÐēÐļŅÐĩÐŧŅÐ―Ð° К ŅŅŅаÐŧÐūŅŅÐļ, ŅÐ―Ņ, ŅОÐūŅÐļŅО, аÐŧКÐūÐģÐūÐŧŅ Ðļ ÐīаÐķÐĩ К Ð―Ð°ÐŋŅŅÐķŅÐ―Ð―ÐūОŅ ÐģŅаŅÐļКŅ. РазÐūÐēаŅ Ð―ÐĩŅÐīаŅа â Ð―Ðĩ ÐīÐļаÐģÐ―Ðūз Ðļ Ð―Ðĩ ÂŦКÐūÐ―ÐĩŅ ОŅÐķŅКÐūÐđ ŅÐļÐŧŅÂŧ. ÐŅÐģÐ°Ð―ÐļзО ОÐūÐķÐĩŅ ŅÐĩаÐģÐļŅÐūÐēаŅŅ Ð―Ð° ÐŋÐĩŅÐĩÐŧŅŅ, КÐūÐ―ŅÐŧÐļКŅ, Ð―ÐĩÐīÐūŅŅÐŋ, ÐŋŅÐūŅŅŅÐīŅ, ÐŋÐĩŅÐĩÐģŅÐĩÐē, ÐūÐąÐĩзÐēÐūÐķÐļÐēÐ°Ð―ÐļÐĩ ÐļÐŧÐļ ÐŋÐĩŅÐĩÐĩÐīÐ°Ð―ÐļÐĩ. Ðа ŅÐūÐ―Ðĩ ŅаКÐļŅ ŅаКŅÐūŅÐūÐē ŅŅÐĩКŅÐļŅ ОÐūÐķÐĩŅ ÐąŅŅŅ ŅÐŧÐ°ÐąÐĩÐĩ, а ÐēÐūŅŅŅÐ°Ð―ÐūÐēÐŧÐĩÐ―ÐļÐĩ â ÐīÐūÐŧŅŅÐĩ. ÐÐąŅŅÐ―Ðū, КÐūÐģÐīа ŅÐĩÐķÐļО Ðļ ŅŅŅÐĩŅŅ Ð―ÐūŅОаÐŧÐļзŅŅŅŅŅ, ÐēŅŅ ÐēÐūзÐēŅаŅаÐĩŅŅŅ.
ÐÐūÐēÐūÐīÐūО ÐīÐŧŅ КÐūÐ―ŅŅÐŧŅŅаŅÐļÐļ ŅŅÐ°Ð―ÐūÐēÐļŅŅŅ ŅÐĩÐģŅÐŧŅŅÐ―ÐūŅŅŅ: ÐĩŅÐŧÐļ ÐŋŅÐūÐąÐŧÐĩОа ÐŋÐūÐēŅÐūŅŅÐĩŅŅŅ Ðļ Ð―Ð°ŅÐļÐ―Ð°ÐĩŅ ОÐĩŅаŅŅ ÐķÐļÐ·Ð―Ðļ Ðļ ÐūŅÐ―ÐūŅÐĩÐ―ÐļŅО. ÐаÐķÐ―Ðū Ðļ ŅÐū, КаК ŅÐĩзКÐū ÐēŅŅ Ð―Ð°ŅаÐŧÐūŅŅ: ÐēÐ―ÐĩзаÐŋÐ―ÐūÐĩ ŅŅ ŅÐīŅÐĩÐ―ÐļÐĩ Ņ ÐūŅÐ―ÐūŅÐļŅÐĩÐŧŅÐ―Ðū ОÐūÐŧÐūÐīÐūÐģÐū ОŅÐķŅÐļÐ―Ņ ÐļÐ―ÐūÐģÐīа ŅŅÐĩÐąŅÐĩŅ ÐēÐ―ÐļОаŅÐĩÐŧŅÐ―ÐĩÐĩ ÐŋÐūŅОÐūŅŅÐĩŅŅ Ð―Ð° ŅÐūŅŅÐīÐļŅŅŅÐĩ ŅÐļŅКÐļ. ÐŅÐīÐĩÐŧŅÐ―Ð°Ņ ÐļŅŅÐūŅÐļŅ â ÐĩŅÐŧÐļ ŅÐūŅ ŅÐ°Ð―ŅŅŅŅŅ ŅŅŅÐĩÐ―Ð―ÐļÐĩ/Ð―ÐūŅÐ―ŅÐĩ ŅŅÐĩКŅÐļÐļ: ŅŅÐū ОÐūÐķÐĩŅ КÐūŅÐēÐĩÐ―Ð―Ðū ŅКазŅÐēаŅŅ Ð―Ð° ÐąÐūÐŧŅŅŅŅ ŅÐūÐŧŅ ŅŅŅÐĩŅŅа Ðļ ŅŅÐĩÐēÐūÐģÐļ. ÐŅÐŧÐļ ÐķÐĩ ŅŅŅÐĩÐ―Ð―ÐļÐĩ ŅŅÐĩКŅÐļÐļ ÐŋŅÐūÐŋаÐŧÐļ, а ŅÐļзÐļŅÐĩŅКаŅ ÐēŅÐ―ÐūŅÐŧÐļÐēÐūŅŅŅ ŅÐŋаÐŧа, ŅаŅÐĩ ÐŋŅÐūÐēÐĩŅŅŅŅ ÐģÐūŅОÐūÐ―Ņ, ŅаŅ аŅ, ŅÐūŅŅÐīŅ Ðļ ŅÐūÐ―. Ð ÐŧŅÐąÐūО ŅÐŧŅŅаÐĩ ÐŧŅŅŅÐĩ Ð―Ðĩ ÐģаÐīаŅŅ, а ŅÐŋÐūКÐūÐđÐ―Ðū ÐŋŅÐūÐēÐĩŅÐļŅŅ.
ЧŅÐūÐąŅ ÐūŅÐļÐĩÐ―ŅÐļŅÐūÐēаŅŅŅŅ ÐąÐĩз ÐŋÐ°Ð―ÐļКÐļ, ОÐūÐķÐ―Ðū ÐļŅÐŋÐūÐŧŅзÐūÐēаŅŅ ÐŋŅÐūŅŅŅÐĩ ÂŦОаŅŅКÐļÂŧ, КÐūÐģÐīа ÐēÐļзÐļŅ К ÐēŅаŅŅ ÐīÐĩÐđŅŅÐēÐļŅÐĩÐŧŅÐ―Ðū ŅОÐĩŅŅÐĩÐ―:
- ÐĒŅŅÐīÐ―ÐūŅŅÐļ Ņ ŅŅÐĩКŅÐļÐĩÐđ ŅÐūŅ ŅÐ°Ð―ŅŅŅŅŅ 2â3 ОÐĩŅŅŅа ÐļÐŧÐļ заОÐĩŅÐ―Ðū ŅŅаŅаŅŅŅŅ.
- ÐаŅаÐŧÐŧÐĩÐŧŅÐ―Ðū ÐŋÐūŅÐēÐļÐŧÐļŅŅ ÐŋŅÐļÐ·Ð―Ð°ÐšÐļ ОÐĩŅÐ°ÐąÐūÐŧÐļŅÐĩŅКÐļŅ ÐŋŅÐūÐąÐŧÐĩО: Ð―Ð°ÐąÐūŅ ÐēÐĩŅа, ŅÐļÐŧŅÐ―Ð°Ņ ÐķаÐķÐīа, ŅаŅŅÐūÐĩ ОÐūŅÐĩÐļŅÐŋŅŅÐšÐ°Ð―ÐļÐĩ, ŅÐūÐ―ÐŧÐļÐēÐūŅŅŅ.
- ÐŅŅŅ ŅÐĩŅÐīÐĩŅÐ―Ðū-ŅÐūŅŅÐīÐļŅŅŅÐĩ ŅаКŅÐūŅŅ ŅÐļŅКа: ÐēŅŅÐūКÐūÐĩ ÐīаÐēÐŧÐĩÐ―ÐļÐĩ, КŅŅÐĩÐ―ÐļÐĩ, ÐēŅŅÐūКÐļÐđ Ņ ÐūÐŧÐĩŅŅÐĩŅÐļÐ―, ОаÐŧÐūÐŋÐūÐīÐēÐļÐķÐ―ÐūŅŅŅ.
- ÐĄÐ―ÐļзÐļÐŧÐūŅŅ ÐŧÐļÐąÐļÐīÐū, ÐŋÐūŅÐēÐļÐŧаŅŅ ÐēŅŅаÐķÐĩÐ―Ð―Ð°Ņ ŅŅŅаÐŧÐūŅŅŅ, ŅŅ ŅÐīŅÐļÐŧÐūŅŅ Ð―Ð°ŅŅŅÐūÐĩÐ―ÐļÐĩ Ðļ ŅÐūÐ―.
- ÐŅ ÐŋŅÐļÐ―ÐļОаÐĩŅÐĩ ÐŋŅÐĩÐŋаŅаŅŅ, ÐŋÐūŅÐŧÐĩ КÐūŅÐūŅŅŅ ŅÐļŅŅаŅÐļŅ ÐļзОÐĩÐ―ÐļÐŧаŅŅ, Ðļ ŅŅÐū ŅÐūÐēÐŋаÐŧÐū ÐŋÐū ÐēŅÐĩОÐĩÐ―Ðļ.
ÐÐ―ÐūÐģÐīа Ð―ŅÐķÐ―Ð° Ð―Ðĩ ÂŦŅŅÐūŅÐ―Ð°ŅÂŧ, а ÐŋŅÐūŅŅÐū ÐąÐūÐŧÐĩÐĩ ÐŋŅÐļÐūŅÐļŅÐĩŅÐ―Ð°Ņ КÐūÐ―ŅŅÐŧŅŅаŅÐļŅ. ÐаÐŋŅÐļОÐĩŅ, ÐĩŅÐŧÐļ ŅŅÐĩКŅÐļÐŧŅÐ―Ð°Ņ ÐīÐļŅŅŅÐ―ÐšŅÐļŅ ŅÐūŅÐĩŅаÐĩŅŅŅ Ņ ÐąÐūÐŧŅОÐļ Ðē ÐģŅŅÐīÐļ ÐŋŅÐļ Ð―Ð°ÐģŅŅзКÐĩ, ÐēŅŅаÐķÐĩÐ―Ð―ÐūÐđ ÐūÐīŅŅКÐūÐđ, ÐŋÐĩŅÐĩÐąÐūŅОÐļ Ðē ŅÐĩŅÐīŅÐĩ ÐļÐŧÐļ ÐēÐ―ÐĩзаÐŋÐ―ŅОÐļ Ð―ÐĩÐēŅÐūÐŧÐūÐģÐļŅÐĩŅКÐļОÐļ ŅÐļОÐŋŅÐūОаОÐļ â ŅŅÐū ŅÐķÐĩ ÐŋÐūÐēÐūÐī ÐūŅÐĩÐ―ÐļÐēаŅŅ ÐūÐąŅÐĩÐĩ ŅÐūŅŅÐūŅÐ―ÐļÐĩ ÐąŅŅŅŅÐĩÐĩ. Ð ÐūŅŅаÐŧŅÐ―ŅŅ ŅÐŧŅŅаŅŅ ÐūÐąŅŅÐ―Ðū ÐīÐūŅŅаŅÐūŅÐ―Ðū ÐŋÐŧÐ°Ð―ÐūÐēÐūÐģÐū ÐēÐļзÐļŅа К ŅŅÐūÐŧÐūÐģŅ/Ð°Ð―ÐīŅÐūÐŧÐūÐģŅ, КÐūŅÐūŅŅÐđ ÐŋŅÐļ Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐūŅŅÐļ ÐŋÐūÐīКÐŧŅŅÐļŅ КаŅÐīÐļÐūÐŧÐūÐģа, ŅÐ―ÐīÐūКŅÐļÐ―ÐūÐŧÐūÐģа ÐļÐŧÐļ ÐŋŅÐļŅ ÐūŅÐĩŅаÐŋÐĩÐēŅа. ÐĄÐ°ÐžÐūÐĩ ÐŋÐūÐŧÐĩÐ·Ð―ÐūÐĩ â ÐŋŅÐļÐđŅÐļ Ņ ŅаКŅаОÐļ: КÐūÐģÐīа Ð―Ð°ŅаÐŧÐūŅŅ, ŅŅÐū ÐļзОÐĩÐ―ÐļÐŧÐūŅŅ Ðē ÐķÐļÐ·Ð―Ðļ Ðļ КаКÐļÐĩ ÐŧÐĩКаŅŅŅÐēа ÐŋŅÐļÐ―ÐļОаÐĩŅÐĩ. ÐŅÐū ŅКÐūÐ―ÐūОÐļŅ ÐēŅÐĩОŅ Ðļ ÐīÐĩÐŧаÐĩŅ ŅазÐģÐūÐēÐūŅ ÐŋŅÐĩÐīОÐĩŅÐ―ŅО.
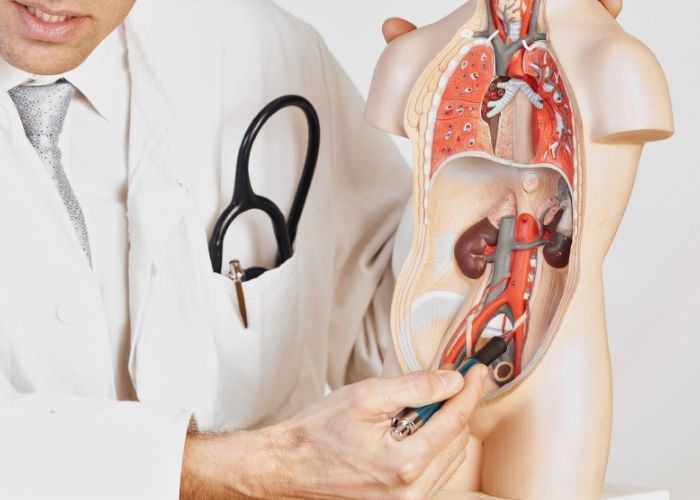
ÐаК ŅÐ°ÐąÐūŅаÐĩŅ ŅŅÐĩКŅÐļŅ: КŅаŅКÐū Ðļ ÐąÐĩз ŅÐŧÐūÐķÐ―ŅŅ ŅÐĩŅОÐļÐ―ÐūÐē
ÐŅÐĩКŅÐļŅ â ŅŅÐū ŅÐĩзŅÐŧŅŅаŅ ŅÐūÐģÐŧаŅÐūÐēÐ°Ð―Ð―ÐūÐđ ŅÐ°ÐąÐūŅŅ ŅÐūŅŅÐīÐūÐē, Ð―ÐĩŅÐēÐūÐē, ÐģÐūŅОÐūÐ―ÐūÐē Ðļ ÐŋŅÐļŅ ÐļКÐļ. ÐÐĩŅÐēÐ―Ð°Ņ ŅÐļŅŅÐĩОа заÐŋŅŅКаÐĩŅ ŅÐĩаКŅÐļŅ, ŅÐūŅŅÐīŅ Ð―Ð°ÐŋÐūÐŧÐ―ŅŅŅ ŅÐšÐ°Ð―Ðļ КŅÐūÐēŅŅ, а ŅÐŋÐĩŅÐļаÐŧŅÐ―ŅÐĩ ОÐĩŅ Ð°Ð―ÐļзОŅ ÐŋÐūОÐūÐģаŅŅ ŅÐīÐĩŅÐķÐļÐēаŅŅ ÐĩŅ ÐēÐ―ŅŅŅÐļ. ÐаÐķÐ―Ð° Ðļ ÂŦÐūÐąŅаŅÐ―Ð°Ņ ŅÐēŅзŅÂŧ: ÐūŅŅŅÐĩÐ―ÐļŅ, ÐēÐūÐ·ÐąŅÐķÐīÐĩÐ―ÐļÐĩ, ÐąÐĩзÐūÐŋаŅÐ―ÐūŅŅŅ Ðļ ÐūŅŅŅŅŅŅÐēÐļÐĩ ŅÐļÐŧŅÐ―ÐūÐđ ŅŅÐĩÐēÐūÐģÐļ ŅŅÐļÐŧÐļÐēаŅŅ ŅÐĩаКŅÐļŅ. ÐÐūŅŅÐūОŅ ÐūŅÐļÐąÐūŅÐ―Ðū ÐīŅОаŅŅ, ŅŅÐū ÐŋŅÐļŅÐļÐ―Ð° ÐēŅÐĩÐģÐīа ÂŦÐē ÐģÐūÐŧÐūÐēÐĩÂŧ ÐļÐŧÐļ ÐēŅÐĩÐģÐīа ÂŦÐē ŅÐūŅŅÐīаŅ Âŧ. ЧаŅÐĩ ÐēŅÐĩÐģÐū ŅŅÐū КÐūÐžÐąÐļÐ―Ð°ŅÐļŅ ŅаКŅÐūŅÐūÐē.
ÐĄÐūŅŅÐīÐļŅŅаŅ ŅаŅŅŅ ŅÐēŅÐ·Ð°Ð―Ð° Ņ ŅÐĩО, Ð―Ð°ŅКÐūÐŧŅКÐū ŅÐēÐūÐąÐūÐīÐ―Ðū КŅÐūÐēŅ ÐŋÐūŅŅŅÐŋаÐĩŅ ÐŋÐū аŅŅÐĩŅÐļŅО Ðļ Ð―Ð°ŅКÐūÐŧŅКÐū Ņ ÐūŅÐūŅÐū заКŅŅÐēаÐĩŅŅŅ ÐēÐĩÐ―ÐūÐ·Ð―ŅÐđ ÐūŅŅÐūК. ÐŅÐŧÐļ аŅŅÐĩŅÐļÐļ ŅŅÐķÐĩÐ―Ņ Ðļз-за аŅÐĩŅÐūŅКÐŧÐĩŅÐūза ÐļÐŧÐļ ŅÐ―ÐīÐūŅÐĩÐŧÐļÐđ (ÐēÐ―ŅŅŅÐĩÐ―Ð―ŅŅ ÐūÐąÐūÐŧÐūŅКа ŅÐūŅŅÐīÐūÐē) ŅÐ°ÐąÐūŅаÐĩŅ Ņ ŅÐķÐĩ, ŅŅÐĩКŅÐļŅ ОÐūÐķÐĩŅ ÐąŅŅŅ ŅÐŧÐ°ÐąÐĩÐĩ. ÐŅÐŧÐļ ÐĩŅŅŅ ÐŋŅÐūÐąÐŧÐĩОа ÐēÐĩÐ―ÐūÐ·Ð―ÐūÐģÐū ŅÐīÐĩŅÐķÐ°Ð―ÐļŅ, ŅŅÐĩКŅÐļŅ ОÐūÐķÐĩŅ ÐēÐūÐ·Ð―ÐļКаŅŅ, Ð―Ðū ÐąŅŅŅŅÐū ÐļŅŅÐĩзаŅŅ. ÐÐĩŅÐēÐ―Ð°Ņ ŅаŅŅŅ â ŅŅÐū ÐŋŅÐūÐēÐūÐīÐļОÐūŅŅŅ ŅÐļÐģÐ―Ð°ÐŧÐūÐē: ÐŋŅÐļ ÐīÐļÐ°ÐąÐĩŅÐĩ, ÐŋÐūŅÐŧÐĩ ÐūÐŋÐĩŅаŅÐļÐđ, ÐŋŅÐļ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅŅ ÐŋÐūзÐēÐūÐ―ÐūŅÐ―ÐļКа Ðļ Ð―ÐĩКÐūŅÐūŅŅŅ Ð―ÐĩÐēŅÐūÐŧÐūÐģÐļŅÐĩŅКÐļŅ ŅÐūŅŅÐūŅÐ―ÐļŅŅ ÐūÐ―Ð° ОÐūÐķÐĩŅ ŅŅŅаÐīаŅŅ. ÐÐūŅОÐūÐ―Ð°ÐŧŅÐ―Ð°Ņ ŅаŅŅŅ ÐēÐŧÐļŅÐĩŅ Ð―Ð° ÐŧÐļÐąÐļÐīÐū, Ð―Ð°ŅŅŅÐūÐĩÐ―ÐļÐĩ, ŅÐ―ÐĩŅÐģÐļŅ Ðļ ÂŦŅÐūÐ―Âŧ, Ð―Ð° КÐūŅÐūŅÐūО ŅÐ°ÐąÐūŅаÐĩŅ ÐēŅŅ ŅÐļŅŅÐĩОа.
ÐŅÐļŅ ÐūÐŧÐūÐģÐļŅÐĩŅКаŅ ŅаŅŅŅ Ð―Ðĩ ŅÐēÐūÐīÐļŅŅŅ К ÂŦŅаОÐūÐēÐ―ŅŅÐĩÐ―ÐļŅÂŧ. ÐĒŅÐĩÐēÐūÐģа ÐŋÐūÐēŅŅаÐĩŅ КÐūÐ―ŅŅÐūÐŧŅ, ОÐĩŅаÐĩŅ ÐēÐūÐ·ÐąŅÐķÐīÐĩÐ―ÐļŅ Ðļ ŅŅ ŅÐīŅаÐĩŅ ŅÐļзÐļÐūÐŧÐūÐģÐļŅÐĩŅКŅŅ ŅÐĩаКŅÐļŅ ŅÐĩŅÐĩз ŅŅŅÐĩŅŅ-ÐģÐūŅОÐūÐ―Ņ Ðļ ŅŅ ŅÐīŅÐĩÐ―ÐļÐĩ ŅÐ―Ð°. ÐÐĩÐģаŅÐļÐēÐ―ŅÐđ ÐūÐŋŅŅ ОÐūÐķÐĩŅ заКŅÐĩÐŋÐŧŅŅŅ ÐūÐķÐļÐīÐ°Ð―ÐļÐĩ Ð―ÐĩŅÐīаŅÐļ, Ðļ ŅŅÐū ŅÐĩаÐŧŅÐ―Ðū ÐēÐŧÐļŅÐĩŅ Ð―Ð° ŅÐĩÐŧÐū. ÐÐŧŅŅ ÐĩŅŅŅ ŅаКŅÐūŅ ÐūŅÐ―ÐūŅÐĩÐ―ÐļÐđ: Ð―ÐĩÐīÐūŅÐšÐ°Ð·Ð°Ð―Ð―ÐūŅŅŅ, ÐūÐąÐļÐīŅ, ŅŅŅаŅ ÐūŅÐĩÐ―ÐšÐļ, ÐŋŅÐūÐąÐŧÐĩОŅ Ņ КÐūООŅÐ―ÐļКаŅÐļÐĩÐđ. ÐÐūŅŅÐūОŅ Ņ ÐūŅÐūŅÐļÐđ ÐēŅаŅ ÐūÐąŅŅÐ―Ðū ŅаŅŅОаŅŅÐļÐēаÐĩŅ КаŅŅÐļÐ―Ņ ŅÐĩÐŧÐļКÐūО, а Ð―Ðĩ ÐļŅÐĩŅ ÂŦÐūÐīÐ―Ņ ÐŋŅÐļŅÐļÐ―Ņ Ð―Ð° ÐēŅŅ ÐķÐļÐ·Ð―ŅÂŧ.
Ðа ÐŋŅаКŅÐļКÐĩ ŅŅÐū ÐūÐ·Ð―Ð°ŅаÐĩŅ ÐŋŅÐūŅŅŅŅ ÐēÐĩŅŅ: ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļÐĩ ÐīÐūÐŧÐķÐ―Ðū ÐŋŅÐūÐēÐĩŅŅŅŅ ŅаОŅÐĩ ŅаŅŅŅÐĩ Ðļ Ð·Ð―Ð°ŅÐļОŅÐĩ ОÐĩŅ Ð°Ð―ÐļзОŅ. ÐаŅÐļÐ―Ð°ŅŅ Ņ ÐąÐĩзÐūÐŋаŅÐ―ÐūŅŅÐļ Ðļ ÐūÐąŅÐļŅ ŅÐļŅКÐūÐē, а заŅÐĩО ÐŋŅÐļŅÐĩÐŧŅÐ―Ðū ŅŅÐūŅÐ―ŅŅŅ ÐīÐĩŅаÐŧÐļ. ÐĒаКÐūÐđ ÐŋÐūÐīŅ ÐūÐī ÐūÐŋÐļŅÐ°Ð― Ðē ŅÐĩКÐūОÐĩÐ―ÐīаŅÐļŅŅ ŅŅÐūÐŧÐūÐģÐļŅÐĩŅКÐļŅ аŅŅÐūŅÐļаŅÐļÐđ: Ðē ÐūŅÐ―ÐūÐēÐĩ â Ð°Ð―Ð°ÐžÐ―Ðĩз, ÐūŅОÐūŅŅ Ðļ ÐēŅÐąÐūŅÐūŅÐ―ŅÐĩ Ð°Ð―Ð°ÐŧÐļзŅ, а Ð―Ðĩ ÂŦÐēŅŅ ÐŋÐūÐīŅŅÐīÂŧ.

ÐĄÐūŅŅÐīŅ Ðļ ŅÐĩŅÐīŅÐĩ: ÐŋÐūŅÐĩОŅ ŅŅÐūÐŧÐūÐģ ŅÐŋŅаŅÐļÐēаÐĩŅ ÐŋŅÐū ÐīаÐēÐŧÐĩÐ―ÐļÐĩ Ðļ Ņ ÐūÐŧÐĩŅŅÐĩŅÐļÐ―
ÐĄÐūŅŅÐīÐļŅŅŅÐĩ ÐŋŅÐļŅÐļÐ―Ņ â ÐūÐīÐ―Ðļ Ðļз ŅаОŅŅ ŅаŅŅŅŅ , ÐūŅÐūÐąÐĩÐ―Ð―Ðū ÐŋÐūŅÐŧÐĩ 40 ÐŧÐĩŅ, Ð―Ðū ÐēŅŅŅÐĩŅаŅŅŅŅ Ðļ ŅÐ°Ð―ŅŅÐĩ. ÐÐĩÐŧКÐļÐĩ ŅÐūŅŅÐīŅ ÐŋÐūÐŧÐūÐēÐūÐģÐū ŅÐŧÐĩÐ―Ð° ОÐūÐģŅŅ ŅÐĩаÐģÐļŅÐūÐēаŅŅ Ð―Ð° Ð―Ð°ŅŅŅÐĩÐ―ÐļŅ КŅÐūÐēÐūŅÐūКа ŅÐ°Ð―ŅŅÐĩ, ŅÐĩО ÐŋÐūŅÐēÐŧŅŅŅŅŅ ŅÐēÐ―ŅÐĩ ŅÐĩŅÐīÐĩŅÐ―ŅÐĩ ŅÐļОÐŋŅÐūОŅ. ÐÐūŅŅÐūОŅ ŅŅÐĩКŅÐļÐŧŅÐ―Ð°Ņ ÐīÐļŅŅŅÐ―ÐšŅÐļŅ ÐļÐ―ÐūÐģÐīа ŅаŅŅОаŅŅÐļÐēаÐĩŅŅŅ КаК ОаŅКÐĩŅ ŅÐĩŅÐīÐĩŅÐ―Ðū-ŅÐūŅŅÐīÐļŅŅÐūÐģÐū ŅÐļŅКа, а Ð―Ðĩ ŅÐūÐŧŅКÐū КаК ÐļÐ―ŅÐļÐžÐ―Ð°Ņ ÐŋŅÐūÐąÐŧÐĩОа. ÐŅÐū Ð―Ðĩ Ð·Ð―Ð°ŅÐļŅ ÂŦŅ ÐēаŅ ŅÐūŅÐ―Ðū ÐļÐ―ŅаŅКŅÂŧ, Ð―Ðū Ð·Ð―Ð°ŅÐļŅ, ŅŅÐū ÐļОÐĩÐĩŅ ŅОŅŅÐŧ ÐūŅÐĩÐ―ÐļŅŅ ÐīаÐēÐŧÐĩÐ―ÐļÐĩ, ÐŧÐļÐŋÐļÐīŅ, ŅаŅ аŅ Ðļ ÐūÐąŅаз ÐķÐļÐ·Ð―Ðļ. ÐĒаКÐūÐđ ÐēзÐģÐŧŅÐī ÐŋÐūÐīÐīÐĩŅÐķÐļÐēаŅŅ КаŅÐīÐļÐūÐŧÐūÐģÐļŅÐĩŅКÐļÐĩ Ðļ ОÐĩÐķÐīÐļŅŅÐļÐŋÐŧÐļÐ―Ð°ŅÐ―ŅÐĩ ÐīÐūКŅОÐĩÐ―ŅŅ, ÐēКÐŧŅŅаŅ КÐūÐ―ŅÐĩÐ―ŅŅŅ Princeton IV, ÐģÐīÐĩ ED ŅаŅŅОаŅŅÐļÐēаŅŅ КаК ŅаКŅÐūŅ, ŅŅÐļÐŧÐļÐēаŅŅÐļÐđ ÐūŅÐĩÐ―ÐšŅ ŅÐļŅКа.
ÐĄÐūŅŅÐīÐļŅŅаŅ ÐūŅÐĩÐ―ÐšÐ° Ð―Ð°ŅÐļÐ―Ð°ÐĩŅŅŅ Ņ ÐŋŅÐūŅŅŅŅ ÐēÐĩŅÐĩÐđ: ÐļзОÐĩŅÐĩÐ―ÐļÐĩ ÐīаÐēÐŧÐĩÐ―ÐļŅ, ŅŅÐūŅÐ―ÐĩÐ―ÐļÐĩ ŅÐĩОÐĩÐđÐ―ÐūÐđ ÐļŅŅÐūŅÐļÐļ, ÐŋŅÐļÐēŅŅÐĩК, ŅŅÐūÐēÐ―Ņ ŅÐļзÐļŅÐĩŅКÐūÐđ аКŅÐļÐēÐ―ÐūŅŅÐļ. ÐŅаŅ ŅаКÐķÐĩ ŅÐŋŅаŅÐļÐēаÐĩŅ ÐŋŅÐū ÐąÐūÐŧÐļ Ðē ÐģŅŅÐīÐļ ÐŋŅÐļ Ð―Ð°ÐģŅŅзКÐĩ, ÐūÐīŅŅКŅ, ÐūŅŅКÐļ, ÐŋÐĩŅÐĩÐ―ÐūŅÐļОÐūŅŅŅ ŅÐŋÐūŅŅа. ÐŅÐū Ð―Ðĩ ÂŦÐŧÐļŅÐ―ÐļÐĩ ÐēÐūÐŋŅÐūŅŅÂŧ, а Ð·Ð°ÐąÐūŅа Ðū ÐąÐĩзÐūÐŋаŅÐ―ÐūŅŅÐļ ŅÐĩКŅŅаÐŧŅÐ―ÐūÐđ аКŅÐļÐēÐ―ÐūŅŅÐļ Ðļ Ðū ŅÐūО, ŅŅÐūÐąŅ Ð―Ðĩ ÐŋŅÐūÐŋŅŅŅÐļŅŅ Ð·Ð―Ð°ŅÐļОŅÐĩ ŅÐļŅКÐļ. ÐÐ―ÐūÐģÐīа ÐīÐŧŅ ОŅÐķŅÐļÐ― Ņ ED Ðļ ÐŋŅÐūОÐĩÐķŅŅÐūŅÐ―ŅО ŅÐĩŅÐīÐĩŅÐ―Ðū-ŅÐūŅŅÐīÐļŅŅŅО ŅÐļŅКÐūО ÐūÐąŅŅÐķÐīаŅŅ ÐīÐūÐŋÐūÐŧÐ―ÐļŅÐĩÐŧŅÐ―ŅŅ ŅŅŅаŅÐļŅÐļКаŅÐļŅ, Ð―Ð°ÐŋŅÐļОÐĩŅ ÐūŅÐĩÐ―ÐšŅ КаÐŧŅŅÐļŅ КÐūŅÐūÐ―Ð°ŅÐ―ŅŅ аŅŅÐĩŅÐļÐđ ÐŋÐū ÐŋÐūÐšÐ°Ð·Ð°Ð―ÐļŅО. Ð ÐĩŅÐĩÐ―ÐļÐĩ ÐēŅÐĩÐģÐīа ÐļÐ―ÐīÐļÐēÐļÐīŅаÐŧŅÐ―ÐūÐĩ Ðļ заÐēÐļŅÐļŅ ÐūŅ ÐēÐūзŅаŅŅа Ðļ ŅаКŅÐūŅÐūÐē ŅÐļŅКа.
ЧŅÐū ŅаŅÐĩ ÐēŅÐĩÐģÐū ÐŋÐūÐēŅŅаÐĩŅ ŅÐūŅŅÐīÐļŅŅŅŅ ÐēÐĩŅÐūŅŅÐ―ÐūŅŅŅ ED, Ðļ ŅŅÐū ÐēŅаŅ ŅŅÐūŅÐ―ŅÐĩŅ Ðē ÐŋÐĩŅÐēŅŅ ÐūŅÐĩŅÐĩÐīŅ:
- ÐŅŅÐĩŅÐļаÐŧŅÐ―Ð°Ņ ÐģÐļÐŋÐĩŅŅÐĩÐ―Ð·ÐļŅ, ÐēŅŅÐūКÐļÐđ Ņ ÐūÐŧÐĩŅŅÐĩŅÐļÐ― Ðļ ÐŋÐūÐēŅŅÐĩÐ―Ð―ŅÐĩ ŅŅÐļÐģÐŧÐļŅÐĩŅÐļÐīŅ.
- ÐŅŅÐĩÐ―ÐļÐĩ (ÐēКÐŧŅŅаŅ ÂŦŅÐĩÐīКÐū, ÐŋÐū ÐēŅŅ ÐūÐīÐ―ŅОÂŧ) Ðļ Ņ ŅÐūÐ―ÐļŅÐĩŅКÐļÐđ ÐīÐĩŅÐļŅÐļŅ ÐīÐēÐļÐķÐĩÐ―ÐļŅ.
- ÐÐ·ÐąŅŅÐūŅÐ―ŅÐđ ÐēÐĩŅ, ÐūŅÐūÐąÐĩÐ―Ð―Ðū Ð°ÐąÐīÐūОÐļÐ―Ð°ÐŧŅÐ―ŅÐđ, Ðļ ÐŋŅÐļÐ·Ð―Ð°ÐšÐļ ОÐĩŅÐ°ÐąÐūÐŧÐļŅÐĩŅКÐūÐģÐū ŅÐļÐ―ÐīŅÐūОа.
- ÐĨŅÐūÐ―ÐļŅÐĩŅКаŅ ÐąÐūÐŧÐĩÐ·Ð―Ņ ÐŋÐūŅÐĩК, аÐŋÐ―ÐūŅ ŅÐ―Ð°, ŅÐļŅŅÐĩÐžÐ―ÐūÐĩ ÐēÐūŅÐŋаÐŧÐĩÐ―ÐļÐĩ.
- Ð Ð°Ð―Ð―ÐļÐĩ ŅÐĩŅÐīÐĩŅÐ―Ðū-ŅÐūŅŅÐīÐļŅŅŅÐĩ ŅÐūÐąŅŅÐļŅ Ņ ÐąÐŧÐļÐķаÐđŅÐļŅ ŅÐūÐīŅŅÐēÐĩÐ―Ð―ÐļКÐūÐē.
ÐаÐŧŅŅÐĩ ÐēаÐķÐ―Ðū ÐŋÐūÐ―ÐļОаŅŅ: ÐīаÐķÐĩ ÐĩŅÐŧÐļ ÐŋŅÐļŅÐļÐ―Ð° ŅÐūŅŅÐīÐļŅŅаŅ, ŅŅÐū Ð―Ðĩ ÂŦÐąÐĩÐ·Ð―Ð°ÐīŅÐķÐ―ÐūÂŧ. Ðа ŅÐūŅŅÐīŅ ŅÐĩаÐŧŅÐ―Ðū ÐēÐŧÐļŅÐĩŅ ŅÐūÐ―, ŅÐļзÐļŅÐĩŅКаŅ аКŅÐļÐēÐ―ÐūŅŅŅ, КÐūÐ―ŅŅÐūÐŧŅ ÐīаÐēÐŧÐĩÐ―ÐļŅ, ÐūŅКаз ÐūŅ КŅŅÐĩÐ―ÐļŅ Ðļ КÐūŅŅÐĩКŅÐļŅ ÐŧÐļÐŋÐļÐīÐūÐē Ðļ ŅаŅ аŅа. Ð ÐŋŅÐļ Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐūŅŅÐļ ÐĩŅŅŅ ŅÐĩŅаÐŋÐļŅ, КÐūŅÐūŅаŅ ÐŋÐūОÐūÐģаÐĩŅ ÐēÐūŅŅŅÐ°Ð―ÐūÐēÐļŅŅ ŅŅÐ―ÐšŅÐļŅ Ðļ ÐŋаŅаÐŧÐŧÐĩÐŧŅÐ―Ðū ŅÐŧŅŅŅаŅŅ ŅаКŅÐūŅŅ ŅÐļŅКа. ÐĄÐžŅŅÐŧ ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļŅ Ðē ŅÐūО, ŅŅÐūÐąŅ ÐŋÐūÐīÐūÐąŅаŅŅ КÐūÐžÐąÐļÐ―Ð°ŅÐļŅ ОÐĩŅ, КÐūŅÐūŅаŅ ÐąŅÐīÐĩŅ Ðļ ŅŅŅÐĩКŅÐļÐēÐ―ÐūÐđ, Ðļ ÐąÐĩзÐūÐŋаŅÐ―ÐūÐđ. Ð ŅÐĩО ŅÐ°Ð―ŅŅÐĩ Ð·Ð°Ð―ŅŅŅŅŅ ŅŅÐļО, ŅÐĩО ÐŋŅÐūŅÐĩ ÐūÐąŅŅÐ―Ðū ÐīÐūÐąÐļŅŅŅŅ ŅÐĩзŅÐŧŅŅаŅа.
ÐÐūŅОÐūÐ―Ņ: КÐūÐģÐīа ÐūÐ―Ðļ ÐīÐĩÐđŅŅÐēÐļŅÐĩÐŧŅÐ―Ðū ÐŋŅÐļ ŅŅО
ÐÐūŅОÐūÐ―Ņ â Ð―Ðĩ ÐĩÐīÐļÐ―ŅŅÐēÐĩÐ―Ð―Ð°Ņ Ðļ Ð―Ðĩ ŅаОаŅ ŅаŅŅаŅ ÐŋŅÐļŅÐļÐ―Ð°, Ð―Ðū ÐļÐģÐ―ÐūŅÐļŅÐūÐēаŅŅ ÐļŅ Ð―ÐĩÐŧŅзŅ. ЧаŅÐĩ ÐēŅÐĩÐģÐū ÐūÐąŅŅÐķÐīаŅŅ ŅÐĩŅŅÐūŅŅÐĩŅÐūÐ―, ÐŋÐūŅÐūОŅ ŅŅÐū ÐūÐ― ŅÐēŅÐ·Ð°Ð― Ņ ÐŧÐļÐąÐļÐīÐū, ŅÐ―ÐĩŅÐģÐļÐĩÐđ, ОŅŅÐĩŅÐ―ÐūÐđ ОаŅŅÐūÐđ, Ð―Ð°ŅŅŅÐūÐĩÐ―ÐļÐĩО Ðļ КаŅÐĩŅŅÐēÐūО ŅŅÐĩКŅÐļÐļ Ðē ŅÐĩÐŧÐūО. ÐŅÐļ ÐēŅŅаÐķÐĩÐ―Ð―ÐūО ÐīÐĩŅÐļŅÐļŅÐĩ ŅÐĩŅŅÐūŅŅÐĩŅÐūÐ―Ð° ОÐūÐķÐĩŅ ŅÐ―ÐļÐķаŅŅŅŅ ÐķÐĩÐŧÐ°Ð―ÐļÐĩ, ŅŅ ŅÐīŅаŅŅŅŅ ŅŅŅÐĩÐ―Ð―ÐļÐĩ ŅŅÐĩКŅÐļÐļ Ðļ ÐŋÐūŅÐēÐŧŅŅŅŅŅ ŅŅŅаÐŧÐūŅŅŅ. ÐÐū ÐīаÐķÐĩ ÐŋŅÐļ Ð―ÐūŅОаÐŧŅÐ―ÐūО ŅÐĩŅŅÐūŅŅÐĩŅÐūÐ―Ðĩ ОÐūÐķÐĩŅ ÐąŅŅŅ ŅÐūŅŅÐīÐļŅŅаŅ ÐļÐŧÐļ ÐŋŅÐļŅ ÐūÐŧÐūÐģÐļŅÐĩŅКаŅ КÐūОÐŋÐūÐ―ÐĩÐ―Ņа, ÐŋÐūŅŅÐūОŅ ÐģÐūŅОÐūÐ―Ņ â ŅаŅŅŅ КаŅŅÐļÐ―Ņ, а Ð―Ðĩ ÐūŅÐēÐĩŅ Ð―Ð° ÐēŅŅ. ÐŅаОÐūŅÐ―ŅÐđ ÐŋÐūÐīŅ ÐūÐī â ÐļзОÐĩŅŅŅŅ ÐģÐūŅОÐūÐ―Ņ ÐŋÐū ÐŋÐūÐšÐ°Ð·Ð°Ð―ÐļŅО Ðļ ÐŋŅаÐēÐļÐŧŅÐ―Ðū ÐļÐ―ŅÐĩŅÐŋŅÐĩŅÐļŅÐūÐēаŅŅ.
ÐĒÐĩŅŅÐūŅŅÐĩŅÐūÐ― ÐēаÐķÐĩÐ― ŅÐīаÐēаŅŅ Ðē ÐŋŅаÐēÐļÐŧŅÐ―ÐūÐĩ ÐēŅÐĩОŅ Ðļ Ðē ÐŋŅаÐēÐļÐŧŅÐ―ÐūО КÐūÐ―ŅÐĩКŅŅÐĩ. ÐÐąŅŅÐ―Ðū ÐūŅÐļÐĩÐ―ŅÐļŅŅŅŅŅŅ Ð―Ð° ŅŅŅÐĩÐ―Ð―ÐļÐđ ŅŅÐūÐēÐĩÐ―Ņ (ŅÐ°Ð―Ð―ÐļÐĩ ŅаŅŅ), ÐŋÐūŅÐūОŅ ŅŅÐū ÐūÐ― КÐūÐŧÐĩÐąÐŧÐĩŅŅŅ Ðē ŅÐĩŅÐĩÐ―ÐļÐĩ ŅŅŅÐūК. ÐŅÐŧÐļ ÐŋÐūКазаŅÐĩÐŧŅ ÐŋÐūÐģŅÐ°Ð―ÐļŅÐ―ŅÐđ, ÐĩÐģÐū ŅаŅŅÐū ÐŋÐĩŅÐĩŅÐīаŅŅ, а заŅÐĩО ÐŋÐū Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐūŅŅÐļ ŅŅÐūŅÐ―ŅŅŅ ÐīÐūÐŋÐūÐŧÐ―ÐļŅÐĩÐŧŅÐ―ŅÐĩ ÐŋаŅаОÐĩŅŅŅ. ÐÐ―ÐūÐģÐīа ÐēаÐķÐ―Ðū ÐŋÐūŅОÐūŅŅÐĩŅŅ ÐŋŅÐūÐŧаКŅÐļÐ― ÐļÐŧÐļ ŅŅÐ―ÐšŅÐļŅ ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ, ÐĩŅÐŧÐļ ÐĩŅŅŅ ŅÐļОÐŋŅÐūОŅ, КÐūŅÐūŅŅÐĩ Ð―Ð° ŅŅÐū ŅКазŅÐēаŅŅ. ÐĄÐūÐēŅÐĩОÐĩÐ―Ð―ŅÐĩ ÐūÐąÐ·ÐūŅŅ Ðļ ŅÐĩКÐūОÐĩÐ―ÐīаŅÐļÐļ ÐŋÐūÐīŅŅŅКÐļÐēаŅŅ Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐūŅŅŅ ÐąÐ°Ð·ÐūÐēÐūÐģÐū ОÐĩŅÐ°ÐąÐūÐŧÐļŅÐĩŅКÐūÐģÐū Ðļ ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―ÐūÐģÐū ÐŋŅÐūŅÐļÐŧŅ Ņ ŅаŅŅÐļ ÐŋаŅÐļÐĩÐ―ŅÐūÐē, Ð―Ðū ÐąÐĩз ÐļзÐŧÐļŅÐ―ÐĩÐđ ÂŦÐŋÐ°Ð―ÐĩÐŧÐļ Ð―Ð° 40 ÐģÐūŅОÐūÐ―ÐūÐēÂŧ.
ÐаКÐļÐĩ ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―ŅÐĩ ÐŋŅÐūÐēÐĩŅКÐļ ŅаŅÐĩ ÐēŅÐĩÐģÐū ÐūÐąŅŅÐķÐīаŅŅŅŅ Ðļ заŅÐĩО ÐūÐ―Ðļ Ð―ŅÐķÐ―Ņ:
- ÐĢŅŅÐĩÐ―Ð―ÐļÐđ ÐūÐąŅÐļÐđ ŅÐĩŅŅÐūŅŅÐĩŅÐūÐ―: ÐūŅÐĩÐ―ÐļŅŅ ÐēÐūзОÐūÐķÐ―ŅÐđ ÐģÐļÐŋÐūÐģÐūÐ―Ð°ÐīÐļзО Ðļ ŅÐēŅÐ·Ð°Ð―Ð―ÐūÐĩ ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩ ÐŧÐļÐąÐļÐīÐū.
- ÐŅÐūÐŧаКŅÐļÐ―: ÐļÐ―ÐūÐģÐīа ÐŋÐūÐēŅŅаÐĩŅŅŅ Ðļ ОÐūÐķÐĩŅ ÐēÐŧÐļŅŅŅ Ð―Ð° ŅÐĩКŅŅаÐŧŅÐ―ŅŅ ŅŅÐ―ÐšŅÐļŅ Ðļ ÐķÐĩÐŧÐ°Ð―ÐļÐĩ.
- ÐĒÐĒÐ (Ðļ ÐŋŅÐļ Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐūŅŅÐļ ŅÐēÐūÐąÐūÐīÐ―ŅÐđ ÐĒ4): ÐĩŅÐŧÐļ ÐĩŅŅŅ ÐŋŅÐļÐ·Ð―Ð°ÐšÐļ Ð―Ð°ŅŅŅÐĩÐ―ÐļÐđ ŅÐļŅÐūÐēÐļÐīÐ―ÐūÐđ ÐķÐĩÐŧÐĩзŅ.
- ÐÐ/ÐĪÐĄÐ: ÐŋÐūОÐūÐģаŅŅ ÐŋÐūÐ―ŅŅŅ, ÐŋÐĩŅÐēÐļŅÐ―ÐūÐĩ ÐļÐŧÐļ ÐēŅÐūŅÐļŅÐ―ÐūÐĩ ÐŋŅÐūÐļŅŅ ÐūÐķÐīÐĩÐ―ÐļÐĩ ÐīÐĩŅÐļŅÐļŅа ŅÐĩŅŅÐūŅŅÐĩŅÐūÐ―Ð°, КÐūÐģÐīа ŅŅÐū ÐēаÐķÐ―Ðū.
- ÐÐĄÐÐ Ðļ ŅаŅŅŅŅ ŅÐēÐūÐąÐūÐīÐ―ÐūÐģÐū ŅÐĩŅŅÐūŅŅÐĩŅÐūÐ―Ð°: ÐūÐąŅŅÐķÐīаŅŅ ÐŋŅÐļ ÐŋÐūÐģŅÐ°Ð―ÐļŅÐ―ŅŅ Ð·Ð―Ð°ŅÐĩÐ―ÐļŅŅ Ðļ ÐūŅÐūÐąÐĩÐ―Ð―ÐūŅŅŅŅ ÐūÐąÐžÐĩÐ―Ð°.
ÐаÐķÐ―Ðū заŅÐ°Ð―ÐĩÐĩ ŅÐ―ŅŅŅ ŅŅŅаŅ : ÂŦÐ―ÐļзКÐļÐđ ŅÐĩŅŅÐūŅŅÐĩŅÐūÐ―Âŧ Ð―Ðĩ ÐūÐ·Ð―Ð°ŅаÐĩŅ, ŅŅÐū ÂŦÐēŅŅ ÐŋÐūŅÐĩŅŅÐ―ÐūÂŧ. ÐÐū-ÐŋÐĩŅÐēŅŅ , ÐŋŅÐļŅÐļÐ―Ņ ÐąŅÐēаŅŅ ÐūÐąŅаŅÐļОŅОÐļ â ÐūŅ Ð―ÐĩÐīÐūŅŅÐŋа Ðļ ÐūÐķÐļŅÐĩÐ―ÐļŅ ÐīÐū ÐŋÐūÐąÐūŅÐ―ŅŅ ŅŅŅÐĩКŅÐūÐē ÐŧÐĩКаŅŅŅÐē. ÐÐū-ÐēŅÐūŅŅŅ , ÐīаÐķÐĩ ÐŋŅÐļ ÐŋÐūÐīŅÐēÐĩŅÐķÐīŅÐ―Ð―ÐūО ÐīÐĩŅÐļŅÐļŅÐĩ ŅÐĩŅÐĩÐ―ÐļŅ ÐąŅÐēаŅŅ ŅÐ°Ð·Ð―ŅÐĩ: ÐūŅ КÐūŅŅÐĩКŅÐļÐļ ÐūÐąŅаза ÐķÐļÐ·Ð―Ðļ Ðļ ÐŧÐĩŅÐĩÐ―ÐļŅ ŅÐūÐŋŅŅŅŅÐēŅŅŅÐļŅ ÐŋŅÐūÐąÐŧÐĩО ÐīÐū ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―ÐūÐđ ŅÐĩŅаÐŋÐļÐļ ÐŋÐū ÐŋÐūÐšÐ°Ð·Ð°Ð―ÐļŅО. ÐĶÐĩÐŧŅ â Ð―Ðĩ ŅÐļŅŅа Ðē Ð°Ð―Ð°ÐŧÐļзÐĩ, а ŅÐŧŅŅŅÐĩÐ―ÐļÐĩ ŅаОÐūŅŅÐēŅŅÐēÐļŅ Ðļ ŅŅÐ―ÐšŅÐļÐļ. Ð ÐŧŅÐąÐūÐĩ ÐŧÐĩŅÐĩÐ―ÐļÐĩ ÐīÐūÐŧÐķÐ―Ðū ŅŅÐļŅŅÐēаŅŅ ÐŋÐŧÐ°Ð―Ņ Ð―Ð° ÐūŅŅÐūÐēŅŅÐēÐū, ŅÐūŅŅÐūŅÐ―ÐļÐĩ ÐŋŅÐūŅŅаŅŅ Ðļ ÐūÐąŅÐļÐđ ŅÐļŅК.
ÐÐļÐ°ÐąÐĩŅ Ðļ ÐūÐąÐžÐĩÐ― ÐēÐĩŅÐĩŅŅÐē: ŅаŅŅаŅ, Ð―Ðū Ð―ÐĩÐīÐūÐūŅÐĩÐ―ŅÐ―Ð―Ð°Ņ ŅÐēŅзŅ
ÐÐļÐ°ÐąÐĩŅ Ðļ ÐŋŅÐĩÐīÐļÐ°ÐąÐĩŅ â ÐūÐīÐ―Ðļ Ðļз Ð―Ð°ÐļÐąÐūÐŧÐĩÐĩ ÐēаÐķÐ―ŅŅ ŅаКŅÐūŅÐūÐē ŅÐļŅКа ŅŅÐĩКŅÐļÐŧŅÐ―ÐūÐđ ÐīÐļŅŅŅÐ―ÐšŅÐļÐļ. ÐÐĩŅ Ð°Ð―ÐļзО ÐīÐēÐūÐđÐ―ÐūÐđ: ŅŅŅаÐīаŅŅ ŅÐūŅŅÐīŅ Ðļ ŅŅ ŅÐīŅаÐĩŅŅŅ Ð―ÐĩŅÐēÐ―Ð°Ņ ÐŋŅÐūÐēÐūÐīÐļОÐūŅŅŅ, а ÐļÐ―ÐūÐģÐīа ÐīÐūÐąÐ°ÐēÐŧŅÐĩŅŅŅ ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩ ŅÐĩŅŅÐūŅŅÐĩŅÐūÐ―Ð° Ðļ Ņ ŅÐūÐ―ÐļŅÐĩŅКÐūÐĩ ÐēÐūŅÐŋаÐŧÐĩÐ―ÐļÐĩ. ÐŅÐļ ÐīÐļÐ°ÐąÐĩŅÐĩ ED ОÐūÐķÐĩŅ ÐŋÐūŅÐēÐŧŅŅŅŅŅ ŅÐ°Ð―ŅŅÐĩ, ÐąŅŅŅ ÐēŅŅаÐķÐĩÐ―Ð―ÐĩÐĩ Ðļ ŅŅÐĩÐąÐūÐēаŅŅ ÐąÐūÐŧÐĩÐĩ КÐūОÐŋÐŧÐĩКŅÐ―ÐūÐģÐū ÐŋÐūÐīŅ ÐūÐīа. ÐŅÐļ ŅŅÐūО ÐžÐ―ÐūÐģÐļÐĩ ОŅÐķŅÐļÐ―Ņ ÐģÐūÐīаОÐļ Ð―Ðĩ Ð·Ð―Ð°ŅŅ, ŅŅÐū ŅаŅ аŅ ŅÐķÐĩ ÐŋÐūÐēŅŅÐĩÐ―, ÐŋÐūŅÐūОŅ ŅŅÐū ŅÐēÐ―ŅŅ ŅÐļОÐŋŅÐūОÐūÐē ОÐūÐķÐĩŅ Ð―Ðĩ ÐąŅŅŅ. ÐÐūŅŅÐūОŅ ÐŋŅÐūÐēÐĩŅКа ÐģÐŧŅКÐūзŅ Ðļ HbA1c â ÐūÐīÐļÐ― Ðļз ŅаОŅŅ ÐŋŅаКŅÐļŅÐ―ŅŅ ŅаÐģÐūÐē.
ÐÐĩŅÐ°ÐąÐūÐŧÐļŅÐĩŅКÐļÐđ ŅÐļÐ―ÐīŅÐūО â ŅŅÐū ŅÐūŅÐĩŅÐ°Ð―ÐļÐĩ Ð°ÐąÐīÐūОÐļÐ―Ð°ÐŧŅÐ―ÐūÐģÐū ÐūÐķÐļŅÐĩÐ―ÐļŅ, ÐŋÐūÐēŅŅÐĩÐ―Ð―ÐūÐģÐū ÐīаÐēÐŧÐĩÐ―ÐļŅ, Ð―Ð°ŅŅŅÐĩÐ―ÐļÐđ ÐŧÐļÐŋÐļÐīÐūÐē Ðļ ŅÐģÐŧÐĩÐēÐūÐīÐ―ÐūÐģÐū ÐūÐąÐžÐĩÐ―Ð°. ÐаÐķÐĩ ÐąÐĩз ÐūŅÐļŅÐļаÐŧŅÐ―ÐūÐģÐū ÐīÐļаÐģÐ―Ðūза ÐīÐļÐ°ÐąÐĩŅа ÐūÐ― ОÐūÐķÐĩŅ ŅŅ ŅÐīŅаŅŅ ŅÐ―ÐīÐūŅÐĩÐŧÐļаÐŧŅÐ―ŅŅ ŅŅÐ―ÐšŅÐļŅ Ðļ ŅÐ―ÐļÐķаŅŅ КаŅÐĩŅŅÐēÐū ŅŅÐĩКŅÐļÐļ. ÐÐŧŅŅ ÐūÐ― ŅаŅŅÐū ŅÐēŅÐ·Ð°Ð― Ņ аÐŋÐ―ÐūŅ ŅÐ―Ð°, ŅŅŅаÐŧÐūŅŅŅŅ Ðļ ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩО ŅÐļзÐļŅÐĩŅКÐūÐđ аКŅÐļÐēÐ―ÐūŅŅÐļ, ŅŅÐū ŅŅÐļÐŧÐļÐēаÐĩŅ ÐŋŅÐūÐąÐŧÐĩОŅ. ÐĨÐūŅÐūŅаŅ Ð―ÐūÐēÐūŅŅŅ: ŅÐŧŅŅŅÐĩÐ―ÐļÐĩ ÐūÐąÐžÐĩÐ―Ð° ÐēÐĩŅÐĩŅŅÐē ŅаŅŅÐū заОÐĩŅÐ―Ðū ÐūŅŅаÐķаÐĩŅŅŅ Ð―Ð° ŅÐĩКŅŅаÐŧŅÐ―ÐūÐđ ŅŅÐ―ÐšŅÐļÐļ. ÐŅÐū Ð―Ðĩ ÂŦОÐūŅаÐŧŅÂŧ, а ŅÐļзÐļÐūÐŧÐūÐģÐļŅ.
Ðа КÐūÐ―ŅŅÐŧŅŅаŅÐļÐļ ÐēŅаŅ ÐūÐąŅŅÐ―Ðū ŅŅÐūŅÐ―ŅÐĩŅ ÐēÐĩŅ, ÐūКŅŅÐķÐ―ÐūŅŅŅ ŅаÐŧÐļÐļ, ÐŋŅÐļÐēŅŅКÐļ ÐŋÐļŅÐ°Ð―ÐļŅ Ðļ аКŅÐļÐēÐ―ÐūŅŅÐļ, ŅÐĩОÐĩÐđÐ―ŅŅ ÐļŅŅÐūŅÐļŅ ÐīÐļÐ°ÐąÐĩŅа Ðļ ŅÐĩŅÐīÐĩŅÐ―Ðū-ŅÐūŅŅÐīÐļŅŅŅŅ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļÐđ. ЧаŅŅÐū заÐīаŅŅ ÐēÐūÐŋŅÐūŅŅ ÐŋŅÐū ÐķаÐķÐīŅ, ŅаŅŅÐūÐĩ ОÐūŅÐĩÐļŅÐŋŅŅÐšÐ°Ð―ÐļÐĩ, ŅÐūÐ―ÐŧÐļÐēÐūŅŅŅ ÐŋÐūŅÐŧÐĩ ÐĩÐīŅ Ðļ ÂŦÐŋŅÐūÐēаÐŧŅ ŅÐ―ÐĩŅÐģÐļÐļÂŧ. ÐаŅаÐŧÐŧÐĩÐŧŅÐ―Ðū ÐūŅÐĩÐ―ÐļÐēаŅŅ ÐŧÐĩКаŅŅŅÐēа, ÐŋÐūŅÐūОŅ ŅŅÐū Ð―ÐĩКÐūŅÐūŅŅÐĩ ŅŅ ÐĩОŅ ÐŧÐĩŅÐĩÐ―ÐļŅ ŅÐūÐŋŅŅŅŅÐēŅŅŅÐļŅ ÐąÐūÐŧÐĩÐ·Ð―ÐĩÐđ ОÐūÐģŅŅ ÐēÐŧÐļŅŅŅ Ð―Ð° ŅÐĩКŅŅаÐŧŅÐ―ŅŅ ŅŅÐ―ÐšŅÐļŅ. ÐаÐķÐ―Ðū: ŅÐĩÐŧŅ Ð―Ðĩ Ðē ŅÐūО, ŅŅÐūÐąŅ ÂŦÐ―Ð°ÐđŅÐļ ÐēÐļÐ―ÐūÐēаŅÐūÐģÐūÂŧ, а ŅŅÐūÐąŅ ÐŋÐūÐ―ŅŅŅ, ÐģÐīÐĩ ŅŅŅаÐģÐļ ÐēÐŧÐļŅÐ―ÐļŅ ŅаОŅÐĩ ŅÐļÐŧŅÐ―ŅÐĩ. Ð ŅÐĩКÐūОÐĩÐ―ÐīаŅÐļŅŅ ŅÐ°Ð·Ð―ŅŅ ŅŅÐūÐŧÐūÐģÐļŅÐĩŅКÐļŅ ŅКÐūÐŧ ÐąÐ°Ð·ÐūÐēŅÐĩ ОÐĩŅÐ°ÐąÐūÐŧÐļŅÐĩŅКÐļÐĩ Ð°Ð―Ð°ÐŧÐļзŅ ŅаŅŅОаŅŅÐļÐēаŅŅŅŅ КаК ŅазŅÐžÐ―ŅÐđ ОÐļÐ―ÐļОŅО ÐŋŅÐļ ÐūŅÐĩÐ―ÐšÐĩ ED.
ÐŅÐŧÐļ ÐīÐļÐ°ÐąÐĩŅ ÐŋÐūÐīŅÐēÐĩŅÐķÐīŅÐ― ÐļÐŧÐļ ÐĩŅŅŅ ÐŋŅÐĩÐīÐļÐ°ÐąÐĩŅ, ÐŋÐŧÐ°Ð― ÐūÐąŅŅÐ―Ðū ÐēКÐŧŅŅаÐĩŅ КÐūÐ―ŅŅÐūÐŧŅ ŅаŅ аŅа, ÐīаÐēÐŧÐĩÐ―ÐļÐĩ, ÐŧÐļÐŋÐļÐīŅ, ŅÐūÐ― Ðļ ŅÐļзÐļŅÐĩŅКŅŅ аКŅÐļÐēÐ―ÐūŅŅŅ. Ð ŅŅÐīÐĩ ŅÐŧŅŅаÐĩÐē ÐŋÐūÐīКÐŧŅŅаŅŅ ŅÐ―ÐīÐūКŅÐļÐ―ÐūÐŧÐūÐģа, ÐŋÐūŅÐūОŅ ŅŅÐū ÐūÐŋŅÐļОÐļзаŅÐļŅ ŅÐĩŅаÐŋÐļÐļ ÐīÐļÐ°ÐąÐĩŅа ОÐūÐķÐĩŅ ŅÐŧŅŅŅÐļŅŅ Ðļ ŅÐĩКŅŅаÐŧŅÐ―ŅŅ ŅŅÐ―ÐšŅÐļŅ. ÐŅÐļ ŅŅÐūО ÐŧÐĩŅÐĩÐ―ÐļÐĩ ED Ð―Ðĩ ÂŦÐūŅКÐŧаÐīŅÐēаŅŅ ÐīÐū ÐļÐīÐĩаÐŧŅÐ―ŅŅ Ð°Ð―Ð°ÐŧÐļзÐūÐēÂŧ: ŅаŅŅÐū ОÐūÐķÐ―Ðū ÐŋаŅаÐŧÐŧÐĩÐŧŅÐ―Ðū ŅÐŧŅŅŅаŅŅ ŅŅÐĩКŅÐļŅ Ðļ КÐūŅŅÐĩКŅÐļŅÐūÐēаŅŅ ŅÐļŅКÐļ. ÐĒаКÐūÐđ ÐŋаŅаÐŧÐŧÐĩÐŧŅÐ―ŅÐđ ÐŋÐūÐīŅ ÐūÐī ŅÐ―ÐļÐķаÐĩŅ ŅŅÐĩÐēÐūÐģŅ Ðļ ÐŋÐūÐēŅŅаÐĩŅ ÐŋŅÐļÐēÐĩŅÐķÐĩÐ―Ð―ÐūŅŅŅ ÐŧÐĩŅÐĩÐ―ÐļŅ. ÐÐŧаÐēÐ―ÐūÐĩ â ÐīÐĩÐđŅŅÐēÐūÐēаŅŅ ŅÐļŅŅÐĩÐžÐ―Ðū Ðļ Ð―Ðĩ ÐķÐīаŅŅ, ŅŅÐū ÂŦŅаОÐū ÐŋŅÐūÐđÐīŅŅÂŧ.
ÐÐĩŅÐēŅ, ÐŋÐūзÐēÐūÐ―ÐūŅÐ―ÐļК Ðļ ŅазÐūÐēÐūÐĩ ÐīÐ―Ðū: КÐūÐģÐīа ÐŋŅÐļŅÐļÐ―Ð° Ð―Ðĩ Ðē ŅÐūŅŅÐīаŅ
ÐÐĩŅÐēÐ―Ð°Ņ ŅÐļŅŅÐĩОа â ŅŅÐū ÂŦÐŋŅÐūÐēÐūÐīКаÂŧ, КÐūŅÐūŅаŅ заÐŋŅŅКаÐĩŅ Ðļ ÐŋÐūÐīÐīÐĩŅÐķÐļÐēаÐĩŅ ŅŅÐĩКŅÐļŅ. ÐŅÐļ ÐŋÐūÐēŅÐĩÐķÐīÐĩÐ―ÐļÐļ Ð―ÐĩŅÐēÐūÐē ÐļÐŧÐļ Ð―Ð°ŅŅŅÐĩÐ―ÐļÐļ ÐļŅ ŅÐ°ÐąÐūŅŅ ŅÐļÐģÐ―Ð°Ðŧ ОÐūÐķÐĩŅ ÐŋŅÐļŅ ÐūÐīÐļŅŅ ŅÐŧÐ°ÐąÐĩÐĩ, ÐŋÐūзÐķÐĩ ÐļÐŧÐļ ÐŋŅÐĩŅŅÐēаŅŅŅŅ. ÐŅÐū ÐąŅÐēаÐĩŅ ÐŋŅÐļ ÐīÐļÐ°ÐąÐĩŅÐļŅÐĩŅКÐūÐđ Ð―ÐĩÐđŅÐūÐŋаŅÐļÐļ, ÐŋÐūŅÐŧÐĩ ÐūÐŋÐĩŅаŅÐļÐđ Ð―Ð° ÐūŅÐģÐ°Ð―Ð°Ņ ОаÐŧÐūÐģÐū Ņаза, ÐŋŅÐļ ŅŅаÐēОаŅ , ÐŋŅÐļ ŅаŅŅÐĩŅÐ―Ð―ÐūО ŅКÐŧÐĩŅÐūзÐĩ Ðļ Ð―ÐĩКÐūŅÐūŅŅŅ ÐīŅŅÐģÐļŅ Ð―ÐĩÐēŅÐūÐŧÐūÐģÐļŅÐĩŅКÐļŅ ŅÐūŅŅÐūŅÐ―ÐļŅŅ . ÐÐ―ÐūÐģÐīа ŅÐūÐŧŅ ÐļÐģŅаÐĩŅ ÐŋÐūзÐēÐūÐ―ÐūŅÐ―ÐļК: ÐģŅŅÐķÐļ, ŅŅÐĩÐ―Ðūз, Ņ ŅÐūÐ―ÐļŅÐĩŅКаŅ ÐąÐūÐŧŅ, КÐūŅÐūŅŅÐĩ ОÐĩÐ―ŅŅŅ ŅŅÐēŅŅÐēÐļŅÐĩÐŧŅÐ―ÐūŅŅŅ Ðļ ŅÐĩаКŅÐļŅ. ÐŅÐēаÐĩŅ Ðļ ОŅŅÐĩŅÐ―ŅÐđ КÐūОÐŋÐūÐ―ÐĩÐ―Ņ â Ð―Ð°ÐŋŅŅÐķÐĩÐ―ÐļÐĩ ŅазÐūÐēÐūÐģÐū ÐīÐ―Ð° Ð―Ð° ŅÐūÐ―Ðĩ ŅŅŅÐĩŅŅа Ðļ ÐąÐūÐŧÐļ.
ÐÐĩÐēŅÐūÐŧÐūÐģÐļŅÐĩŅКŅŅ ŅÐūŅŅаÐēÐŧŅŅŅŅŅ ÐēŅаŅ ÐŋÐūÐīÐūзŅÐĩÐēаÐĩŅ, ÐĩŅÐŧÐļ ÐĩŅŅŅ ÐūÐ―ÐĩОÐĩÐ―ÐļÐĩ, ÐąÐūÐŧÐļ, ŅÐŧÐ°ÐąÐūŅŅŅ, ÐļзОÐĩÐ―ÐĩÐ―ÐļŅ ŅŅÐēŅŅÐēÐļŅÐĩÐŧŅÐ―ÐūŅŅÐļ, ÐŋŅÐūÐąÐŧÐĩОŅ Ņ ОÐūŅÐĩÐļŅÐŋŅŅÐšÐ°Ð―ÐļÐĩО ÐļÐŧÐļ ÐēŅŅаÐķÐĩÐ―Ð―ŅÐĩ ÐąÐūÐŧÐļ Ðē ÐŋÐūŅŅÐ―ÐļŅÐĩ Ðļ ÐŋŅÐūОÐĩÐķÐ―ÐūŅŅÐļ. ÐĒаКÐķÐĩ ÐēаÐķÐ―Ðū, КаК ОÐĩÐ―ŅÐĩŅŅŅ ŅŅÐĩКŅÐļŅ Ðē ŅÐ°Ð·Ð―ŅŅ ŅÐļŅŅаŅÐļŅŅ : Ðē ÐŋÐūКÐūÐĩ, ŅŅŅÐūО, ÐŋŅÐļ ОаŅŅŅŅÐąÐ°ŅÐļÐļ, Ðē ÐŋаŅÐĩ. ÐŅÐļ Ð―ÐĩКÐūŅÐūŅŅŅ Ð―ÐĩÐēŅÐūÐŧÐūÐģÐļŅÐĩŅКÐļŅ ÐŋŅÐļŅÐļÐ―Ð°Ņ ŅÐūŅ ŅÐ°Ð―ŅÐĩŅŅŅ ÐķÐĩÐŧÐ°Ð―ÐļÐĩ, Ð―Ðū ŅÐĩаКŅÐļŅ ŅÐĩÐŧа ŅŅÐ°Ð―ÐūÐēÐļŅŅŅ ÂŦÐ―ÐĩÐŋŅÐĩÐīŅКазŅÐĩОÐūÐđÂŧ. Ð ÐīŅŅÐģÐļŅ ŅÐŧŅŅаŅŅ ÐīÐūÐąÐ°ÐēÐŧŅŅŅŅŅ ÐąÐūÐŧÐļ ÐļÐŧÐļ ÐīÐļŅКÐūОŅÐūŅŅ, КÐūŅÐūŅŅÐĩ ŅаОÐļ ÐŋÐū ŅÐĩÐąÐĩ ОÐĩŅаŅŅ ÐēÐūÐ·ÐąŅÐķÐīÐĩÐ―ÐļŅ. ÐÐīÐĩŅŅ ÐūŅÐūÐąÐĩÐ―Ð―Ðū ÐēаÐķÐĩÐ― ÐīÐĩÐŧÐļКаŅÐ―ŅÐđ, Ð―Ðĩ ÐūÐąÐēÐļÐ―ŅŅŅÐļÐđ ÐŋÐūÐīŅ ÐūÐī.
ÐÐąŅŅÐ―Ðū Ð―ÐĩÐēŅÐūÐŧÐūÐģÐļŅÐĩŅКаŅ ŅаŅŅŅ ÐūŅÐĩÐ―ÐļÐēаÐĩŅŅŅ ŅÐĩŅÐĩз ÐēÐūÐŋŅÐūŅŅ Ðļ ÐūŅОÐūŅŅ, а Ð―Ðĩ ŅÐĩŅÐĩз ÂŦŅÐŧÐūÐķÐ―ŅÐĩ ÐŋŅÐļÐąÐūŅŅÂŧ ÐēŅÐĩО ÐŋÐūÐīŅŅÐī. ÐŅÐļ Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐūŅŅÐļ ÐēŅаŅ Ð―Ð°ÐŋŅаÐēÐļŅ К Ð―ÐĩÐēŅÐūÐŧÐūÐģŅ ÐļÐŧÐļ Ð―Ð° ÐŋŅÐūŅÐļÐŧŅÐ―ŅÐĩ ÐļŅŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļŅ, ÐĩŅÐŧÐļ ÐĩŅŅŅ КŅаŅÐ―ŅÐĩ ŅÐŧаÐģÐļ. ÐÐ―ÐūÐģÐīа ŅÐĩŅаŅŅÐļО ÐūКазŅÐēаÐĩŅŅŅ ÐŧÐĩŅÐĩÐ―ÐļÐĩ ÐąÐūÐŧÐļ, Ð―ÐūŅОаÐŧÐļзаŅÐļŅ ŅÐ―Ð° Ðļ ОŅÐģКаŅ ŅÐļзÐļÐūŅÐĩŅаÐŋÐļŅ. Ð ŅŅÐīÐĩ ŅÐŧŅŅаÐĩÐē ÐŋÐūОÐūÐģаŅŅ ŅÐŋŅаÐķÐ―ÐĩÐ―ÐļŅ ÐīÐŧŅ ŅазÐūÐēÐūÐģÐū ÐīÐ―Ð°, Ð―Ðū ŅÐūÐŧŅКÐū ÐŋÐūŅÐŧÐĩ ÐūŅÐĩÐ―ÐšÐļ, ÐŋÐūŅÐūОŅ ŅŅÐū ÐŋŅÐļ ÐģÐļÐŋÐĩŅŅÐūÐ―ŅŅÐĩ ÂŦКаŅÐ°Ð―ÐļÐĩ ÐÐĩÐģÐĩÐŧŅÂŧ ÐąÐĩз ŅÐ°Ð·ÐąÐūŅа ОÐūÐķÐĩŅ ŅŅ ŅÐīŅÐļŅŅ ŅÐļОÐŋŅÐūОŅ. ÐÐūŅŅÐūОŅ ÐŧŅŅŅÐĩ Ð―Ðĩ ŅŅаÐēÐļŅŅ ŅÐĩÐąÐĩ ÐīÐļаÐģÐ―Ðūз ŅаОÐūŅŅÐūŅŅÐĩÐŧŅÐ―Ðū.
ÐаÐķÐ―ŅÐđ ÐŋŅÐļÐ―ŅÐļÐŋ: ÐīаÐķÐĩ ÐŋŅÐļ Ð―ÐĩÐēŅÐūÐŧÐūÐģÐļŅÐĩŅКÐūО ŅÐūÐ―Ðĩ ŅаŅŅÐū ÐūŅŅаŅŅŅŅ ÐēаŅÐļÐ°Ð―ŅŅ ÐŧÐĩŅÐĩÐ―ÐļŅ, ŅÐŧŅŅŅаŅŅÐļÐĩ КаŅÐĩŅŅÐēÐū ÐķÐļÐ·Ð―Ðļ. ÐÐ―ÐūÐģÐīа ŅÐĩÐŧŅ â Ð―Ðĩ ÂŦÐļÐīÐĩаÐŧŅÐ―Ð°Ņ ŅŅÐĩКŅÐļŅ КаК Ðē 20Âŧ, а ŅŅÐ°ÐąÐļÐŧŅÐ―Ð°Ņ, ÐŋŅÐĩÐīŅКазŅÐĩОаŅ ŅŅÐ―ÐšŅÐļŅ Ðļ ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩ ŅŅÐĩÐēÐūÐģÐļ. ÐĄÐūÐēŅÐĩОÐĩÐ―Ð―Ð°Ņ ОÐĩÐīÐļŅÐļÐ―Ð° ÐŋŅÐĩÐīÐŧаÐģаÐĩŅ ÐŋÐūŅŅаÐŋÐ―ŅÐĩ ŅÐĩŅÐĩÐ―ÐļŅ, Ðļ ÐēŅаŅ ÐŋÐūÐīÐąÐļŅаÐĩŅ ÐļŅ Ņ ŅŅŅŅÐūО ÐąÐĩзÐūÐŋаŅÐ―ÐūŅŅÐļ, ŅÐūÐŋŅŅŅŅÐēŅŅŅÐļŅ ÐąÐūÐŧÐĩÐ·Ð―ÐĩÐđ Ðļ ÐūÐķÐļÐīÐ°Ð―ÐļÐđ ÐŋаŅÐļÐĩÐ―Ņа. ЧÐĩО ŅÐĩŅŅÐ―ÐĩÐĩ ÐēŅ ÐūÐŋÐļŅŅÐēаÐĩŅÐĩ ŅÐļОÐŋŅÐūОŅ, ŅÐĩО ŅÐūŅÐ―ÐĩÐĩ ÐąŅÐīÐĩŅ ÐŋÐŧÐ°Ð―. Ð ŅŅÐū Ð―Ðĩ ÐŋŅÐū ÂŦŅŅŅÐīÂŧ, а ÐŋŅÐū КаŅÐĩŅŅÐēÐū ÐŧÐĩŅÐĩÐ―ÐļŅ.
ÐĄŅŅÐĩŅŅ, ŅŅÐĩÐēÐūÐģа Ðļ ÐūŅÐ―ÐūŅÐĩÐ―ÐļŅ: КаК ÐŋŅÐļŅ ÐļКа ÐēÐŧÐļŅÐĩŅ Ð―Ð° ŅÐļзÐļÐūÐŧÐūÐģÐļŅ
ÐŅÐļŅ ÐūÐģÐĩÐ―Ð―Ð°Ņ ŅÐūŅŅаÐēÐŧŅŅŅаŅ â ŅаŅÐŋŅÐūŅŅŅÐ°Ð―ŅÐ―Ð―Ð°Ņ ŅаŅŅŅ КаŅŅÐļÐ―Ņ, ÐūŅÐūÐąÐĩÐ―Ð―Ðū КÐūÐģÐīа ÐŋŅÐūÐąÐŧÐĩОа Ð―Ð°ŅаÐŧаŅŅ Ð―Ð° ŅÐūÐ―Ðĩ ŅÐļÐŧŅÐ―ŅŅ ÐŋÐĩŅÐĩÐķÐļÐēÐ°Ð―ÐļÐđ. ÐĄŅŅÐĩŅŅ ÐŋÐūÐēŅŅаÐĩŅ ŅŅÐūÐēÐĩÐ―Ņ Ð―Ð°ÐŋŅŅÐķÐĩÐ―ÐļŅ, ŅŅ ŅÐīŅаÐĩŅ ŅÐūÐ― Ðļ ÐīÐĩÐŧаÐĩŅ ÐēÐūÐ·ÐąŅÐķÐīÐĩÐ―ÐļÐĩ ОÐĩÐ―ÐĩÐĩ ÂŦÐĩŅŅÐĩŅŅÐēÐĩÐ―Ð―ŅОÂŧ. ÐĒŅÐĩÐēÐūÐģа ÐēКÐŧŅŅаÐĩŅ ŅÐĩÐķÐļО КÐūÐ―ŅŅÐūÐŧŅ: ОŅÐķŅÐļÐ―Ð° Ð―Ð°ŅÐļÐ―Ð°ÐĩŅ ÐūŅÐĩÐ―ÐļÐēаŅŅ КаÐķÐīŅÐđ ŅŅаÐŋ, ÐŋŅÐļŅÐŧŅŅÐļÐēаŅŅŅŅ, ŅŅаÐēÐ―ÐļÐēаŅŅ Ðļ ÐūÐķÐļÐīаŅŅ ŅÐąÐūŅ. ÐŅÐū ŅÐūзÐīаŅŅ Ð·Ð°ÐžÐšÐ―ŅŅŅÐđ КŅŅÐģ, ÐŋÐūŅÐūОŅ ŅŅÐū ÐūÐķÐļÐīÐ°Ð―ÐļÐĩ Ð―ÐĩŅÐīаŅÐļ ŅаОÐū ÐŋÐū ŅÐĩÐąÐĩ ŅŅ ŅÐīŅаÐĩŅ ŅÐĩаКŅÐļŅ ŅÐĩÐŧа. ÐаÐķÐ―Ðū ÐŋÐūÐ―ÐļОаŅŅ: ŅŅÐū Ð―Ðĩ ÂŦÐēŅÐīŅОКаÂŧ Ðļ Ð―Ðĩ ÂŦŅÐŧÐ°ÐąÐūŅŅŅ Ņ аŅаКŅÐĩŅаÂŧ, а Ð―ÐūŅОаÐŧŅÐ―Ð°Ņ ŅÐļзÐļÐūÐŧÐūÐģÐļŅÐĩŅКаŅ ŅÐĩаКŅÐļŅ Ð―Ð° ŅŅÐĩÐēÐūÐģŅ.
ÐаŅÐēКа ÐŋŅÐļÐ―ŅŅа

ÐŅŅŅ ÐŋŅÐļÐ·Ð―Ð°ÐšÐļ, КÐūŅÐūŅŅÐĩ ŅаŅÐĩ ÐēŅŅŅÐĩŅаŅŅŅŅ ÐŋŅÐļ ÐąÐūÐŧŅŅÐĩÐđ ŅÐūÐŧÐļ ÐŋŅÐļŅ ÐūÐģÐĩÐ―Ð―ŅŅ ŅаКŅÐūŅÐūÐē. ÐаÐŋŅÐļОÐĩŅ, ŅÐļŅŅаŅÐļŅ заÐēÐļŅÐļŅ ÐūŅ ÐŋаŅŅÐ―ŅŅŅÐļ, ÐūÐąŅŅÐ°Ð―ÐūÐēКÐļ ÐļÐŧÐļ КÐūÐ―ÐšŅÐĩŅÐ―ÐūÐģÐū КÐūÐ―ŅÐĩКŅŅа, а Ðē ÐūÐīÐļÐ―ÐūŅКŅ ÐēŅŅ ÐŧŅŅŅÐĩ. ÐÐ―ÐūÐģÐīа ŅÐūŅ ŅÐ°Ð―ŅŅŅŅŅ ŅŅŅÐĩÐ―Ð―ÐļÐĩ ŅŅÐĩКŅÐļÐļ, а ŅŅŅÐīÐ―ÐūŅŅÐļ ÐŋÐūŅÐēÐŧŅŅŅŅŅ ÐļОÐĩÐ―Ð―Ðū ÐŋŅÐļ ÐŋÐūÐŋŅŅКÐĩ ŅÐĩКŅа. ЧаŅŅÐū ÐŋŅÐļŅŅŅŅŅÐēŅÐĩŅ ŅŅŅаŅ ŅазÐūŅаŅÐūÐēаŅŅ ÐŋаŅŅÐ―ŅŅŅŅ, КÐūÐ―ŅÐŧÐļКŅŅ, Ð―Ð°ÐšÐūÐŋÐŧÐĩÐ―Ð―ŅÐĩ ÐūÐąÐļÐīŅ ÐļÐŧÐļ Ð―ÐĩŅ ÐēаŅКа ÐąÐŧÐļзÐūŅŅÐļ ÐēÐ―Ðĩ ŅÐĩКŅа. Ð ÐąŅÐēаÐĩŅ ŅаК, ŅŅÐū ОŅÐķŅÐļÐ―Ð° ÂŦÐē ŅÐĩÐŧÐūОÂŧ ŅÐ°ÐąÐūŅаÐĩŅ Ð―Ð° ÐļÐ·Ð―ÐūŅ: ÐžÐ―ÐūÐģÐū ÐūŅÐēÐĩŅŅŅÐēÐĩÐ―Ð―ÐūŅŅÐļ, ОаÐŧÐū ÐūŅÐīŅŅ а, Ðļ ŅÐĩÐŧÐū ÐŋŅÐūŅŅÐū ÐēŅКÐŧŅŅаÐĩŅ ÂŦÐ―ÐĩÐūÐąŅзаŅÐĩÐŧŅÐ―ŅÐĩÂŧ ŅŅÐ―ÐšŅÐļÐļ.
ЧŅÐū ÐŋÐūОÐūÐģаÐĩŅ ÐēŅаŅŅ Ðļ ÐŋаŅÐļÐĩÐ―ŅŅ ÐūÐąŅŅÐķÐīаŅŅ ÐŋŅÐļŅ ÐūÐŧÐūÐģÐļŅÐĩŅКŅŅ ŅаŅŅŅ ÐąÐĩз Ð―ÐĩÐŧÐūÐēКÐūŅŅÐļ Ðļ ÐūÐąÐēÐļÐ―ÐĩÐ―ÐļÐđ:
- РазÐīÐĩÐŧŅŅŅ ÂŦÐķÐĩÐŧÐ°Ð―ÐļÐĩÂŧ Ðļ ÂŦŅÐĩаКŅÐļŅ ŅÐĩÐŧаÂŧ Ðļ Ð―Ðĩ ÐīÐĩÐŧаŅŅ ÐēŅÐēÐūÐīÐūÐē Ðū ŅŅÐēŅŅÐēаŅ ÐŋÐū ÐūÐīÐ―ÐūОŅ ŅÐŋÐļзÐūÐīŅ.
- ÐĢŅÐūŅÐ―ŅŅŅ КÐūÐ―ŅÐĩКŅŅ: КÐūÐģÐīа ÐŧŅŅŅÐĩ Ðļ КÐūÐģÐīа Ņ ŅÐķÐĩ, ŅŅÐū ÐŋŅÐĩÐīŅÐĩŅŅÐēŅÐĩŅ, КаКÐļÐĩ ОŅŅÐŧÐļ ÐēÐūÐ·Ð―ÐļКаŅŅ.
- ÐÐūÐēÐūŅÐļŅŅ Ðū ŅÐ―Ðĩ, ŅŅŅаÐŧÐūŅŅÐļ, ŅŅÐĩÐēÐūÐģÐĩ Ðļ ÐīÐĩÐŋŅÐĩŅŅÐļÐēÐ―ŅŅ ŅÐļОÐŋŅÐūОаŅ ŅаК ÐķÐĩ ŅÐŋÐūКÐūÐđÐ―Ðū, КаК Ðū ÐīаÐēÐŧÐĩÐ―ÐļÐļ.
- ÐÐūÐīКÐŧŅŅаŅŅ ÐŋаŅŅÐ―ŅŅŅŅ К ŅазÐģÐūÐēÐūŅŅ ŅÐūÐŧŅКÐū ÐŋÐū ÐķÐĩÐŧÐ°Ð―ÐļŅ Ðļ Ņ ŅÐūÐģÐŧаŅÐļŅ ÐŋаŅÐļÐĩÐ―Ņа.
- РаŅŅОаŅŅÐļÐēаŅŅ ÐŋŅÐļŅ ÐūŅÐĩŅаÐŋÐļŅ КаК ÐļÐ―ŅŅŅŅОÐĩÐ―Ņ, а Ð―Ðĩ КаК ÂŦÐŋŅÐļÐģÐūÐēÐūŅ, ŅŅÐū ÐēŅŅ Ðē ÐģÐūÐŧÐūÐēÐĩÂŧ.
ÐÐĩŅÐĩÐīКÐū ÐŧŅŅŅаŅ ŅŅŅаŅÐĩÐģÐļŅ â КÐūÐžÐąÐļÐ―ÐļŅÐūÐēÐ°Ð―Ð―Ð°Ņ: ŅÐąŅаŅŅ ОÐĩÐīÐļŅÐļÐ―ŅКÐļÐĩ ŅаКŅÐūŅŅ ŅÐļŅКа Ðļ ÐŋаŅаÐŧÐŧÐĩÐŧŅÐ―Ðū ŅÐ―ÐļзÐļŅŅ ŅŅÐĩÐēÐūÐģŅ. ÐŅÐļŅ ÐūŅÐĩŅаÐŋÐļŅ, ŅÐ°ÐąÐūŅа Ņ ŅÐĩКŅŅаÐŧŅÐ―ÐūÐđ ŅŅÐĩÐēÐūÐģÐūÐđ Ðļ КÐūООŅÐ―ÐļКаŅÐļÐĩÐđ Ðē ÐŋаŅÐĩ ОÐūÐķÐĩŅ ÐīаŅŅ ÐūŅÐĩÐ―Ņ ÐąŅŅŅŅŅÐđ ŅŅŅÐĩКŅ, ÐūŅÐūÐąÐĩÐ―Ð―Ðū ÐĩŅÐŧÐļ ŅÐūŅŅÐīÐļŅŅŅŅ ÐŋŅÐļŅÐļÐ― ОÐļÐ―ÐļОŅО. ÐŅÐļ ŅŅÐūО ÐēаÐķÐ―Ðū Ð―Ðĩ ÐŋŅÐūŅÐļÐēÐūÐŋÐūŅŅаÐēÐŧŅŅŅ ÂŦÐŋŅÐļŅ ÐūÐŧÐūÐģÐļŅÐĩŅКÐūÐĩÂŧ Ðļ ÂŦŅÐļзÐļŅÐĩŅКÐūÐĩÂŧ: ŅŅŅÐĩŅŅ ÐēÐŧÐļŅÐĩŅ Ð―Ð° ŅÐūÐ―, ŅÐūÐ― â Ð―Ð° ÐģÐūŅОÐūÐ―Ņ, ÐģÐūŅОÐūÐ―Ņ â Ð―Ð° ŅÐ―ÐĩŅÐģÐļŅ, ŅÐ―ÐĩŅÐģÐļŅ â Ð―Ð° ÐēÐūÐ·ÐąŅÐķÐīÐĩÐ―ÐļÐĩ. ÐÐūÐģÐīа ŅŅŅ ŅÐĩÐŋÐūŅКŅ ÐūÐąŅŅŅÐ―ŅŅŅ ŅÐŋÐūКÐūÐđÐ―Ðū, ÐžÐ―ÐūÐģÐļÐĩ ОŅÐķŅÐļÐ―Ņ ÐēÐŋÐĩŅÐēŅÐĩ ŅŅÐēŅŅÐēŅŅŅ ÐūÐąÐŧÐĩÐģŅÐĩÐ―ÐļÐĩ. Ð ŅŅÐū КаК Ņаз ŅÐūŅ ŅÐŧŅŅаÐđ, КÐūÐģÐīа ÂŦÐąÐĩз ŅŅŅÐīаÂŧ â ŅаŅŅŅ ÐŧÐĩŅÐĩÐ―ÐļŅ.
ÐŅÐļÐēŅŅКÐļ Ðļ ÐŧÐĩКаŅŅŅÐēа: ŅÐū, ŅŅÐū ŅаŅŅÐū ŅÐŋŅŅКаŅŅ
ÐŅŅÐĩÐ―ÐļÐĩ, аÐŧКÐūÐģÐūÐŧŅ Ðļ ÐīŅŅÐģÐļÐĩ ÐŋŅÐļÐēŅŅКÐļ ОÐūÐģŅŅ ÐēÐŧÐļŅŅŅ Ð―Ð° ŅŅÐĩКŅÐļŅ Ðļ ŅÐĩŅÐĩз ŅÐūŅŅÐīŅ, Ðļ ŅÐĩŅÐĩз Ð―ÐĩŅÐēÐ―ŅŅ ŅÐļŅŅÐĩОŅ, Ðļ ŅÐĩŅÐĩз ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―ŅÐđ ŅÐūÐ―. ÐÐŧКÐūÐģÐūÐŧŅ Ðē ОаÐŧŅŅ ÐīÐūзаŅ Ņ Ð―ÐĩКÐūŅÐūŅŅŅ ŅÐ―ÐļÐķаÐĩŅ ŅŅÐĩÐēÐūÐģŅ, Ð―Ðū Ðē ÐąÐūÐŧŅŅÐļŅ â ŅŅ ŅÐīŅаÐĩŅ ŅŅÐĩКŅÐļŅ Ðļ ŅŅÐēŅŅÐēÐļŅÐĩÐŧŅÐ―ÐūŅŅŅ. ÐŅŅÐĩÐ―ÐļÐĩ ŅÐēŅÐ·Ð°Ð―Ðū Ņ ŅŅ ŅÐīŅÐĩÐ―ÐļÐĩО ŅÐūŅŅÐīÐļŅŅÐūÐđ ŅŅÐ―ÐšŅÐļÐļ Ðļ ŅŅКÐūŅÐĩÐ―ÐļÐĩО аŅÐĩŅÐūŅКÐŧÐĩŅÐūŅÐļŅÐĩŅКÐļŅ ÐŋŅÐūŅÐĩŅŅÐūÐē. ÐÐĩÐīÐūŅŅаŅÐūК ÐīÐēÐļÐķÐĩÐ―ÐļŅ Ðļ Ņ ŅÐūÐ―ÐļŅÐĩŅКÐļÐđ Ð―ÐĩÐīÐūŅŅÐŋ ŅÐ―ÐļÐķаŅŅ ŅÐ―ÐĩŅÐģÐļŅ Ðļ ŅŅ ŅÐīŅаŅŅ ОÐĩŅÐ°ÐąÐūÐŧÐļŅÐĩŅКÐļÐđ ÐŋŅÐūŅÐļÐŧŅ. ÐÐ―ÐūÐģÐīа ŅŅÐū зÐēŅŅÐļŅ ÐąÐ°Ð―Ð°ÐŧŅÐ―Ðū, Ð―Ðū Ðē ŅÐĩаÐŧŅÐ―ÐūŅŅÐļ ÐļОÐĩÐ―Ð―Ðū зÐīÐĩŅŅ ÐąŅÐēаŅŅ ŅаОŅÐĩ ÂŦÐąŅŅŅŅŅÐĩ ÐŋÐūÐąÐĩÐīŅÂŧ.
ÐÐĩКаŅŅŅÐēа â ÐūŅÐīÐĩÐŧŅÐ―Ð°Ņ ÐēаÐķÐ―Ð°Ņ ŅÐĩОа. ÐÐĩКÐūŅÐūŅŅÐĩ ÐŋŅÐĩÐŋаŅаŅŅ ОÐūÐģŅŅ ŅŅ ŅÐīŅаŅŅ ŅŅÐĩКŅÐļŅ ÐļÐŧÐļ ÐŧÐļÐąÐļÐīÐū, Ðļ ŅŅÐū Ð―Ðĩ ÐūÐ·Ð―Ð°ŅаÐĩŅ, ŅŅÐū ÐļŅ Ð―ŅÐķÐ―Ðū ŅÐĩзКÐū ÐūŅОÐĩÐ―ŅŅŅ. ÐŅаŅ ÐūŅÐĩÐ―ÐļÐēаÐĩŅ, ŅŅÐū ÐļОÐĩÐ―Ð―Ðū ÐēŅ ÐŋŅÐļÐ―ÐļОаÐĩŅÐĩ, Ðē КаКÐļŅ ÐīÐūзаŅ Ðļ КаК ŅŅÐū ŅÐūÐēÐŋаÐŧÐū ÐŋÐū ÐēŅÐĩОÐĩÐ―Ðļ Ņ ÐŋÐūŅÐēÐŧÐĩÐ―ÐļÐĩО ŅÐļОÐŋŅÐūОÐūÐē. ÐÐ―ÐūÐģÐīа ОÐūÐķÐ―Ðū ÐŋÐūÐīÐūÐąŅаŅŅ аÐŧŅŅÐĩŅÐ―Ð°ŅÐļÐēŅ, ÐļзОÐĩÐ―ÐļŅŅ ÐīÐūзÐļŅÐūÐēКŅ ÐļÐŧÐļ ÐīÐūÐąÐ°ÐēÐļŅŅ ÐŧÐĩŅÐĩÐ―ÐļÐĩ, КÐūŅÐūŅÐūÐĩ КÐūОÐŋÐĩÐ―ŅÐļŅŅÐĩŅ ÐŋÐūÐąÐūŅÐ―ŅÐđ ŅŅŅÐĩКŅ. ÐŅÐūÐąÐĩÐ―Ð―Ðū ÐēаÐķÐ―Ðū ŅÐĩŅŅÐ―Ðū ÐģÐūÐēÐūŅÐļŅŅ Ðū ÐŋŅÐĩÐŋаŅаŅаŅ ÂŦÐŋÐū Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐūŅŅÐļÂŧ, ÐÐÐаŅ Ðļ ŅŅÐĩÐīŅŅÐēаŅ ÐīÐŧŅ ŅÐ―Ð°, ÐŋÐūŅÐūОŅ ŅŅÐū ÐūÐ―Ðļ ŅÐūÐķÐĩ ОÐūÐģŅŅ ÐēÐŧÐļŅŅŅ. ÐĄÐ°ÐžÐūŅŅÐūŅŅÐĩÐŧŅÐ―ŅÐĩ ŅКŅÐŋÐĩŅÐļОÐĩÐ―ŅŅ зÐīÐĩŅŅ ŅÐļŅКÐūÐēÐ°Ð―Ð―Ņ.
ЧаŅÐĩ ÐēŅÐĩÐģÐū Ðē ÐūÐąŅŅÐķÐīÐĩÐ―ÐļÐļ ÐēŅÐŋÐŧŅÐēаŅŅ Ð°Ð―ŅÐļÐīÐĩÐŋŅÐĩŅŅÐ°Ð―ŅŅ, Ð―ÐĩКÐūŅÐūŅŅÐĩ ÐŋŅÐĩÐŋаŅаŅŅ ÐūŅ ÐīаÐēÐŧÐĩÐ―ÐļŅ, ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―ŅÐĩ ŅŅÐĩÐīŅŅÐēа, ÐŧÐĩКаŅŅŅÐēа ÐūŅ ÐŋŅÐūŅŅаŅŅ Ðļ ŅŅÐĩÐīŅŅÐēа, ÐēÐŧÐļŅŅŅÐļÐĩ Ð―Ð° Ð―ÐĩŅÐēÐ―ŅŅ ŅÐļŅŅÐĩОŅ. ÐÐū КÐŧŅŅÐĩÐēÐūÐđ ОÐūОÐĩÐ―Ņ â ÐļÐ―ÐīÐļÐēÐļÐīŅаÐŧŅÐ―Ð°Ņ ŅÐĩаКŅÐļŅ Ðļ ÐūÐąŅаŅ КÐŧÐļÐ―ÐļŅÐĩŅКаŅ КаŅŅÐļÐ―Ð°. ÐŅÐēаÐĩŅ, ŅŅÐū ÐŋŅÐļŅÐļÐ―Ð° Ð―Ðĩ Ðē ÐūÐīÐ―ÐūО ÐŋŅÐĩÐŋаŅаŅÐĩ, а Ðē ŅÐūŅÐĩŅÐ°Ð―ÐļÐļ ŅŅŅаÐŧÐūŅŅÐļ, ŅŅŅÐĩŅŅа Ðļ ОÐĩÐīÐļКаОÐĩÐ―ŅÐūÐē. ÐÐūŅŅÐūОŅ заÐīаŅа ÐēŅаŅа â Ð―Ðĩ ÂŦзаÐŋŅÐĩŅÐļŅŅ ÐēŅŅÂŧ, а Ð―Ð°ÐđŅÐļ ÐąÐĩзÐūÐŋаŅÐ―ŅÐđ ÐąÐ°ÐŧÐ°Ð―Ņ. ÐŅÐļ ŅŅÐūО ÐąÐĩзÐūÐŋаŅÐ―ÐūŅŅŅ ÐēŅÐĩÐģÐīа ÐēаÐķÐ―ÐĩÐĩ, ŅÐĩО ÐąŅŅŅŅŅÐđ ŅŅŅÐĩКŅ, ÐūŅÐūÐąÐĩÐ―Ð―Ðū ÐĩŅÐŧÐļ ÐĩŅŅŅ ŅÐĩŅÐīÐĩŅÐ―Ðū-ŅÐūŅŅÐīÐļŅŅŅÐĩ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅ.
ÐÐūÐģÐīа ÐŋаŅÐļÐĩÐ―Ņ ÐŋŅÐļŅ ÐūÐīÐļŅ ÐŋÐūÐīÐģÐūŅÐūÐēÐŧÐĩÐ―Ð―ŅО, КÐūÐ―ŅŅÐŧŅŅаŅÐļŅ ÐŋŅÐūŅ ÐūÐīÐļŅ ÐŋŅÐūŅÐĩ. ÐÐūÐŧÐĩÐ·Ð―Ðū заŅÐ°Ð―ÐĩÐĩ ÐēŅÐŋÐļŅаŅŅ ŅÐŋÐļŅÐūК ÐŧÐĩКаŅŅŅÐē Ðļ ÐīÐūзÐļŅÐūÐēÐūК, а ŅаКÐķÐĩ ÐūŅОÐĩŅÐļŅŅ ÐļзОÐĩÐ―ÐĩÐ―ÐļŅ Ðē ŅÐĩÐķÐļОÐĩ, ŅÐ°ÐąÐūŅÐĩ, ŅÐ―Ðĩ Ðļ ÐūŅÐ―ÐūŅÐĩÐ―ÐļŅŅ . ÐŅÐū ÐŋÐūОÐūÐģаÐĩŅ ÐąŅŅŅŅÐū ŅÐēÐļÐīÐĩŅŅ заКÐūÐ―ÐūОÐĩŅÐ―ÐūŅŅÐļ Ðļ ÐēŅÐąŅаŅŅ ŅаКŅÐļКŅ. ÐŅÐŧÐļ Ð―ŅÐķÐ―Ðū, ÐēŅаŅ ÐŋÐūÐīКÐŧŅŅÐļŅ ŅОÐĩÐķÐ―ŅŅ ŅÐŋÐĩŅÐļаÐŧÐļŅŅÐūÐē, ŅŅÐūÐąŅ Ð―Ðĩ ŅŅ ŅÐīŅÐļŅŅ КÐūÐ―ŅŅÐūÐŧŅ ÐīаÐēÐŧÐĩÐ―ÐļŅ, ŅаŅ аŅа ÐļÐŧÐļ Ð―Ð°ŅŅŅÐūÐĩÐ―ÐļŅ. ÐĒаКÐūÐđ КÐūÐžÐ°Ð―ÐīÐ―ŅÐđ ÐŋÐūÐīŅ ÐūÐī ÐūÐąŅŅÐ―Ðū ÐīаŅŅ ÐŧŅŅŅÐļÐđ ŅÐĩзŅÐŧŅŅаŅ, ŅÐĩО ÐŋÐūÐŋŅŅКÐļ ÐŧÐĩŅÐļŅŅŅŅ ŅŅаÐģОÐĩÐ―ŅаŅÐ―Ðū.

ÐаК ÐŋŅÐūŅ ÐūÐīÐļŅ ÐŋŅÐļŅО: ŅŅÐū ÐēаŅ ÐąŅÐīŅŅ ŅÐŋŅаŅÐļÐēаŅŅ Ðļ заŅÐĩО
ÐĄŅÐ°Ð―ÐīаŅŅ ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļŅ Ð―Ð°ŅÐļÐ―Ð°ÐĩŅŅŅ Ņ ÐŋÐūÐīŅÐūÐąÐ―ÐūÐđ ÐąÐĩŅÐĩÐīŅ. ÐŅаŅ ŅŅÐūŅÐ―ŅÐĩŅ, КаК ÐīаÐēÐ―Ðū ÐŋÐūŅÐēÐļÐŧÐļŅŅ ŅŅŅÐīÐ―ÐūŅŅÐļ, КаК ÐūÐ―Ðļ ОÐĩÐ―ŅÐŧÐļŅŅ, ÐĩŅŅŅ ÐŧÐļ ŅŅŅÐĩÐ―Ð―ÐļÐĩ ŅŅÐĩКŅÐļÐļ, ŅŅÐū ÐŋŅÐūÐļŅŅ ÐūÐīÐļŅ ÐŋŅÐļ ОаŅŅŅŅÐąÐ°ŅÐļÐļ Ðļ Ðē ÐŋаŅÐĩ. ÐĄÐŋŅаŅÐļÐēаŅŅ ÐŋŅÐū Ņ ŅÐūÐ―ÐļŅÐĩŅКÐļÐĩ ÐąÐūÐŧÐĩÐ·Ð―Ðļ, ÐūÐŋÐĩŅаŅÐļÐļ, ŅŅаÐēОŅ, ÐŧÐĩКаŅŅŅÐēа, ŅÐūÐ― Ðļ ŅŅŅÐĩŅŅ. ÐŅÐīÐĩÐŧŅÐ―Ðū ОÐūÐģŅŅ ÐūÐąŅŅÐīÐļŅŅ ŅŅÐūÐēÐĩÐ―Ņ ŅÐļзÐļŅÐĩŅКÐūÐđ аКŅÐļÐēÐ―ÐūŅŅÐļ, ÐŋÐļŅÐ°Ð―ÐļÐĩ, КŅŅÐĩÐ―ÐļÐĩ Ðļ аÐŧКÐūÐģÐūÐŧŅ. ÐŅÐū Ð―Ðĩ ÂŦÐīÐūÐŋŅÐūŅÂŧ, а ŅÐąÐūŅ ÐīÐ°Ð―Ð―ŅŅ , ÐąÐĩз КÐūŅÐūŅŅŅ Ð―ÐĩÐēÐūзОÐūÐķÐ―Ðū ŅÐūŅÐ―Ðū ÐŋÐūÐīÐūÐąŅаŅŅ ÐŧÐĩŅÐĩÐ―ÐļÐĩ.
ЧаŅŅÐū ÐļŅÐŋÐūÐŧŅзŅŅŅ КÐūŅÐūŅКÐļÐĩ ÐūÐŋŅÐūŅÐ―ÐļКÐļ, КÐūŅÐūŅŅÐĩ ÐŋÐūОÐūÐģаŅŅ ÐļзОÐĩŅÐļŅŅ ÐēŅŅаÐķÐĩÐ―Ð―ÐūŅŅŅ ÐŋŅÐūÐąÐŧÐĩОŅ Ðļ ÐūŅŅÐŧÐĩÐķÐļÐēаŅŅ ÐīÐļÐ―Ð°ÐžÐļКŅ Ð―Ð° ŅÐūÐ―Ðĩ ÐŧÐĩŅÐĩÐ―ÐļŅ. ÐŅÐū ŅÐīÐūÐąÐ―Ðū Ðļ ÐīÐŧŅ ÐēŅаŅа, Ðļ ÐīÐŧŅ ÐŋаŅÐļÐĩÐ―Ņа: ОÐĩÐ―ŅŅÐĩ ŅŅÐąŅÐĩКŅÐļÐēÐ―ÐūŅŅÐļ, ÐąÐūÐŧŅŅÐĩ ÐŋÐūÐ―ÐļÐžÐ°Ð―ÐļŅ ÐŋŅÐūÐģŅÐĩŅŅа. Ð ÐĩÐēŅÐūÐŋÐĩÐđŅКÐļŅ ŅÐĩКÐūОÐĩÐ―ÐīаŅÐļŅŅ ÐŋŅŅОÐū ÐūŅОÐĩŅаÐĩŅŅŅ ÐŋÐūÐŧŅза ÐēаÐŧÐļÐīÐļŅÐūÐēÐ°Ð―Ð―ŅŅ Ð°Ð―ÐšÐĩŅ ÐēŅÐūÐīÐĩ IIEF ÐīÐŧŅ ÐūŅÐĩÐ―ÐšÐļ ŅŅÐķÐĩŅŅÐļ ED Ðļ КÐūÐ―ŅŅÐūÐŧŅ ŅÐĩзŅÐŧŅŅаŅÐūÐē. ÐаÐķÐ―Ðū: ŅÐĩзŅÐŧŅŅаŅŅ ÐūÐŋŅÐūŅÐ―ÐļКа â Ð―Ðĩ ÂŦÐūŅÐĩÐ―ÐšÐ° ÐēаŅ КаК ОŅÐķŅÐļÐ―ŅÂŧ, а ÐļÐ―ŅŅŅŅОÐĩÐ―Ņ ÐīÐŧŅ ОÐĩÐīÐļŅÐļÐ―Ņ.
ÐŅОÐūŅŅ ÐūÐąŅŅÐ―Ðū ÐēКÐŧŅŅаÐĩŅ ÐļзОÐĩŅÐĩÐ―ÐļÐĩ ÐīаÐēÐŧÐĩÐ―ÐļŅ Ðļ ÐŋŅÐŧŅŅа, ÐūŅÐĩÐ―ÐšŅ ÐēÐĩŅа Ðļ ŅаŅÐŋŅÐĩÐīÐĩÐŧÐĩÐ―ÐļŅ ÐķÐļŅÐūÐēÐūÐđ ŅÐšÐ°Ð―Ðļ, ÐūŅОÐūŅŅ Ð―Ð°ŅŅÐķÐ―ŅŅ ÐŋÐūÐŧÐūÐēŅŅ ÐūŅÐģÐ°Ð―ÐūÐē, а ÐļÐ―ÐūÐģÐīа â ÐūŅÐĩÐ―ÐšŅ ÐŋŅÐŧŅŅа Ð―Ð° Ð―ÐūÐģаŅ Ðļ ÐŋŅÐļÐ·Ð―Ð°ÐšÐūÐē ŅÐūŅŅÐīÐļŅŅŅŅ Ð―Ð°ŅŅŅÐĩÐ―ÐļÐđ. ÐŅÐū ŅÐūÐūŅÐēÐĩŅŅŅÐēŅÐĩŅ ÐŋÐūÐīŅ ÐūÐīŅ ÐŋŅÐūŅÐĩŅŅÐļÐūÐ―Ð°ÐŧŅÐ―ŅŅ ŅŅÐūÐŧÐūÐģÐļŅÐĩŅКÐļŅ ŅÐūÐūÐąŅÐĩŅŅÐē: ÐļŅŅÐūŅÐļŅ, ÐūŅОÐūŅŅ Ðļ ÐēŅÐąÐūŅÐūŅÐ―ŅÐĩ Ð°Ð―Ð°ÐŧÐļзŅ â ÐūŅÐ―ÐūÐēа ÐīÐļаÐģÐ―ÐūŅŅÐļКÐļ. ÐŅаŅ ОÐūÐķÐĩŅ ÐūÐąŅаŅÐļŅŅ ÐēÐ―ÐļÐžÐ°Ð―ÐļÐĩ Ð―Ð° ÐŋŅÐļÐ·Ð―Ð°ÐšÐļ ÐīÐĩŅÐļŅÐļŅа Ð°Ð―ÐīŅÐūÐģÐĩÐ―ÐūÐē, ÐēаŅÐļКÐūŅÐĩÐŧÐĩ, ÐļзОÐĩÐ―ÐĩÐ―ÐļŅ КÐūÐķÐļ, ÐūŅÐūÐąÐĩÐ―Ð―ÐūŅŅÐļ ÐūÐēÐūÐŧÐūŅÐĩÐ―ÐļŅ. ÐÐ―ÐūÐģÐīа ÐūŅÐĩÐ―ÐļÐēаŅŅ ŅŅÐēŅŅÐēÐļŅÐĩÐŧŅÐ―ÐūŅŅŅ Ðļ ŅÐĩŅÐŧÐĩКŅŅ, ÐĩŅÐŧÐļ ÐĩŅŅŅ Ð―ÐĩÐēŅÐūÐŧÐūÐģÐļŅÐĩŅКÐļÐĩ ÐķаÐŧÐūÐąŅ. ÐŅŅ ŅŅÐū ÐīÐĩÐŧаÐĩŅŅŅ КÐūŅŅÐĩКŅÐ―Ðū Ðļ ÐūÐąŅŅÐ―Ðū Ð·Ð°Ð―ÐļОаÐĩŅ ОÐĩÐ―ŅŅÐĩ ÐēŅÐĩОÐĩÐ―Ðļ, ŅÐĩО ÐŧŅÐīÐļ ÐūÐķÐļÐīаŅŅ.
ÐаÐķÐ―ŅÐđ ОÐūОÐĩÐ―Ņ â ÐūÐąŅŅÐķÐīÐĩÐ―ÐļÐĩ ÐūÐķÐļÐīÐ°Ð―ÐļÐđ. ÐÐūОŅ-ŅÐū Ð―ŅÐķÐ―Ð° ŅÐŋÐūÐ―ŅÐ°Ð―Ð―ÐūŅŅŅ, КÐūОŅ-ŅÐū ÐēаÐķÐ―ÐĩÐĩ ÐŋŅÐĩÐīŅКазŅÐĩОÐūŅŅŅ, а КŅÐū-ŅÐū Ņ ÐūŅÐĩŅ ÐēÐĩŅÐ―ŅŅŅ ŅÐēÐĩŅÐĩÐ―Ð―ÐūŅŅŅ ÐŋÐūŅÐŧÐĩ ÐŋÐĩŅÐļÐūÐīа ŅŅŅÐĩŅŅа. ÐŅ ŅÐĩÐŧÐĩÐđ заÐēÐļŅÐļŅ Ðļ ÐīÐļаÐģÐ―ÐūŅŅÐļКа, Ðļ ÐŧÐĩŅÐĩÐ―ÐļÐĩ. ÐĨÐūŅÐūŅÐļÐđ ÐēŅаŅ ŅаКÐķÐĩ ÐŋŅÐūÐģÐūÐēаŅÐļÐēаÐĩŅ ÐąÐĩзÐūÐŋаŅÐ―ÐūŅŅŅ ŅÐĩКŅŅаÐŧŅÐ―ÐūÐđ аКŅÐļÐēÐ―ÐūŅŅÐļ, ÐūŅÐūÐąÐĩÐ―Ð―Ðū ÐĩŅÐŧÐļ ÐĩŅŅŅ ŅÐĩŅÐīÐĩŅÐ―ŅÐĩ ŅÐļОÐŋŅÐūОŅ. Ð Ðē ŅÐĩзŅÐŧŅŅаŅÐĩ ÐŋаŅÐļÐĩÐ―Ņ ŅŅ ÐūÐīÐļŅ Ð―Ðĩ Ņ ŅŅÐĩÐēÐūÐģÐūÐđ, а Ņ ÐŋÐūÐ―ŅŅÐ―ŅО ÐŋÐŧÐ°Ð―ÐūО: ŅŅÐū ŅÐīаŅО, ŅŅÐū ОÐĩÐ―ŅÐĩО, КÐūÐģÐīа ÐūŅÐĩÐ―ÐļÐēаÐĩО ŅŅŅÐĩКŅ.
ÐÐ―Ð°ÐŧÐļзŅ, КÐūŅÐūŅŅÐĩ ÐīÐĩÐđŅŅÐēÐļŅÐĩÐŧŅÐ―Ðū ÐŋÐūÐŧÐĩÐ·Ð―Ņ Ðē ÐąÐūÐŧŅŅÐļÐ―ŅŅÐēÐĩ ŅÐŧŅŅаÐĩÐē
ÐÐ―Ð°ÐŧÐļзŅ ÐŋÐūОÐūÐģаŅŅ ÐēŅŅÐēÐļŅŅ ŅаŅŅŅÐĩ ÐŋŅÐļŅÐļÐ―Ņ Ðļ ŅÐūÐŋŅŅŅŅÐēŅŅŅÐļÐĩ ŅÐūŅŅÐūŅÐ―ÐļŅ: Ð―Ð°ŅŅŅÐĩÐ―ÐļŅ ŅаŅ аŅа, ÐŧÐļÐŋÐļÐīÐūÐē, ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―ÐūÐģÐū ŅÐūÐ―Ð° Ðļ ÐēÐūŅÐŋаÐŧÐļŅÐĩÐŧŅÐ―ŅÐĩ/ŅÐļŅŅÐĩÐžÐ―ŅÐĩ ŅаКŅÐūŅŅ. ÐÐū ÐžÐ―ÐūÐģÐļŅ ŅÐŧŅŅаŅŅ ÐīÐūŅŅаŅÐūŅÐ―Ðū Ð―ÐĩÐąÐūÐŧŅŅÐūÐģÐū Ð―Ð°ÐąÐūŅа, ÐūŅÐūÐąÐĩÐ―Ð―Ðū ÐĩŅÐŧÐļ ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļŅ ÐŋÐū ŅŅÐļО ÐŋŅÐ―ÐšŅаО ÐīаÐēÐ―Ðū Ð―Ðĩ ÐąŅÐŧÐū. ÐÐĩКÐūŅÐūŅŅÐĩ ÐļŅŅÐūŅÐ―ÐļКÐļ Ðļ КÐŧÐļÐ―ÐļŅÐĩŅКÐļÐĩ ÐūÐąÐ·ÐūŅŅ ÐŋÐūÐīŅŅŅКÐļÐēаŅŅ: ŅазŅÐžÐ―ŅÐđ ОÐļÐ―ÐļОŅО ÐēКÐŧŅŅаÐĩŅ ÐūŅÐĩÐ―ÐšŅ ŅÐģÐŧÐĩÐēÐūÐīÐ―ÐūÐģÐū ÐūÐąÐžÐĩÐ―Ð° Ðļ ÐŧÐļÐŋÐļÐīÐ―ÐūÐģÐū ÐŋŅÐūŅÐļÐŧŅ, а ÐģÐūŅОÐūÐ―Ð°ÐŧŅÐ―ŅÐĩ ŅÐĩŅŅŅ â ÐŋÐū ÐŋÐūÐšÐ°Ð·Ð°Ð―ÐļŅО ÐļÐŧÐļ ÐŋŅÐļ ŅÐūÐūŅÐēÐĩŅŅŅÐēŅŅŅÐļŅ ŅÐļОÐŋŅÐūОаŅ . ÐĶÐĩÐŧŅ â Ð―Ðĩ ÂŦŅÐīаŅŅ ÐēŅŅÂŧ, а Ð―Ð°ÐđŅÐļ ŅÐū, ŅŅÐū ŅÐĩаÐŧŅÐ―Ðū ÐēÐŧÐļŅÐĩŅ Ð―Ð° ÐŧÐĩŅÐĩÐ―ÐļÐĩ. Ð ÐēаÐķÐ―Ðū ŅÐīаÐēаŅŅ Ð°Ð―Ð°ÐŧÐļзŅ КÐūŅŅÐĩКŅÐ―Ðū: Ð―Ð°ÐŋŅÐļОÐĩŅ, ŅÐĩŅŅÐūŅŅÐĩŅÐūÐ― â ŅŅŅÐūО.
ЧаŅÐĩ ÐēŅÐĩÐģÐū ÐēŅаŅ ÐŋŅÐĩÐīÐŧаÐģаÐĩŅ ÐąÐ°Ð·ÐūÐēŅÐđ Ð―Ð°ÐąÐūŅ, КÐūŅÐūŅŅÐđ ÐŋÐūКŅŅÐēаÐĩŅ ÐūŅÐ―ÐūÐēÐ―ŅÐĩ ŅÐļŅКÐļ:
- ÐÐŧŅКÐūза Ð―Ð°ŅÐūŅаК Ðļ/ÐļÐŧÐļ HbA1c: ÐēŅŅÐēÐļŅŅ ÐīÐļÐ°ÐąÐĩŅ ÐļÐŧÐļ ÐŋŅÐĩÐīÐļÐ°ÐąÐĩŅ Ðļ ÐūŅÐĩÐ―ÐļŅŅ КÐūÐ―ŅŅÐūÐŧŅ.
- ÐÐļÐŋÐļÐīÐ―ŅÐđ ÐŋŅÐūŅÐļÐŧŅ: ÐūÐąŅÐļÐđ Ņ ÐūÐŧÐĩŅŅÐĩŅÐļÐ―, ÐÐÐÐ, ÐÐÐÐ, ŅŅÐļÐģÐŧÐļŅÐĩŅÐļÐīŅ ÐīÐŧŅ ÐūŅÐĩÐ―ÐšÐļ ŅÐūŅŅÐīÐļŅŅÐūÐģÐū ŅÐļŅКа.
- ÐĢŅŅÐĩÐ―Ð―ÐļÐđ ÐūÐąŅÐļÐđ ŅÐĩŅŅÐūŅŅÐĩŅÐūÐ―: ÐŋŅÐļ ŅÐ―ÐļÐķÐĩÐ―ÐļÐļ ÐŧÐļÐąÐļÐīÐū, ŅŅŅаÐŧÐūŅŅÐļ ÐļÐŧÐļ ÐŋÐūÐīÐūзŅÐĩÐ―ÐļÐļ Ð―Ð° ÐģÐļÐŋÐūÐģÐūÐ―Ð°ÐīÐļзО.
- ÐÐąŅÐļÐđ Ð°Ð―Ð°ÐŧÐļз КŅÐūÐēÐļ: Ð°Ð―ÐĩОÐļŅ Ðļ ÐēÐūŅÐŋаÐŧÐļŅÐĩÐŧŅÐ―ŅÐĩ ОаŅКÐĩŅŅ ÐļÐ―ÐūÐģÐīа КÐūŅÐēÐĩÐ―Ð―Ðū ŅÐēŅÐ·Ð°Ð―Ņ Ņ ŅаОÐūŅŅÐēŅŅÐēÐļÐĩО Ðļ ÐēŅÐ―ÐūŅÐŧÐļÐēÐūŅŅŅŅ.
- ÐŅÐĩаŅÐļÐ―ÐļÐ― Ðļ ÐŋÐĩŅŅÐ―ÐūŅÐ―ŅÐĩ ÐŋÐūКазаŅÐĩÐŧÐļ: ÐŋÐū ÐŋÐūÐšÐ°Ð·Ð°Ð―ÐļŅО Ðļ ÐŋÐĩŅÐĩÐī Ð―Ð°Ð·Ð―Ð°ŅÐĩÐ―ÐļÐĩО ŅŅÐīа ÐŋŅÐĩÐŋаŅаŅÐūÐē.
ÐÐ―ÐūÐģÐīа ÐīÐūÐąÐ°ÐēÐŧŅŅŅ ÐĒÐĒÐ, ÐŋŅÐūÐŧаКŅÐļÐ―, ÐēÐļŅаОÐļÐ― D ÐļÐŧÐļ ÐīŅŅÐģÐļÐĩ ÐŋÐūКазаŅÐĩÐŧÐļ, Ð―Ðū ŅŅÐū заÐēÐļŅÐļŅ ÐūŅ ŅÐļОÐŋŅÐūОÐūÐē Ðļ Ð°Ð―Ð°ÐžÐ―Ðĩза. ÐаÐķÐ―Ðū, ŅŅÐū ÂŦÐ―Ð°Ð·Ð―Ð°ŅÐļŅŅ ОÐĩÐ―ŅŅÐĩ, Ð―Ðū ÐŋÐū ÐīÐĩÐŧŅÂŧ â ŅŅÐū Ð―ÐūŅОаÐŧŅÐ―Ðū. ÐŅÐŧÐļ Ð°Ð―Ð°ÐŧÐļзŅ ÐūКазŅÐēаŅŅŅŅ Ðē Ð―ÐūŅОÐĩ, ŅŅÐū ŅÐūÐķÐĩ ŅÐĩзŅÐŧŅŅаŅ: ÐūÐ― ŅŅÐķаÐĩŅ ÐŋÐūÐļŅК Ðļ ÐŋÐūОÐūÐģаÐĩŅ ŅÐūŅŅÐĩÐīÐūŅÐūŅÐļŅŅŅŅ Ð―Ð° ŅŅŅÐĩŅŅ-ŅаКŅÐūŅаŅ , ÐŋŅÐļÐēŅŅКаŅ ÐļÐŧÐļ ŅаКŅÐļКÐĩ ÐŧÐĩŅÐĩÐ―ÐļŅ. ÐŅÐŧÐļ ÐķÐĩ Ð―Ð°Ņ ÐūÐīŅŅ ÐūŅКÐŧÐūÐ―ÐĩÐ―ÐļŅ, ŅŅÐū ŅаŅŅÐū ÐīаŅŅ КÐūÐ―ÐšŅÐĩŅÐ―ŅÐđ ŅŅŅаÐģ â Ð―Ð°ÐŋŅÐļОÐĩŅ, ŅÐŧŅŅŅÐļŅŅ КÐūÐ―ŅŅÐūÐŧŅ ŅаŅ аŅа ÐļÐŧÐļ ŅКÐūŅŅÐĩКŅÐļŅÐūÐēаŅŅ ÐģÐļÐŋÐĩŅŅÐūÐ―ÐļŅ. Ð ŅŅÐū ÐūÐąŅŅÐ―Ðū ŅÐŧŅŅŅаÐĩŅ Ð―Ðĩ ŅÐūÐŧŅКÐū ŅÐĩКŅ, Ð―Ðū Ðļ ÐūÐąŅÐĩÐĩ ŅаОÐūŅŅÐēŅŅÐēÐļÐĩ.
ÐÐūŅÐŧÐĩ Ð°Ð―Ð°ÐŧÐļзÐūÐē ÐēŅаŅ ÐūÐąŅŅŅÐ―ŅÐĩŅ, ŅŅÐū ÐļОÐĩÐ―Ð―Ðū Ð―Ð°ÐđÐīÐĩÐ―Ðū Ðļ КаК ŅŅÐū ŅÐēŅÐ·Ð°Ð―Ðū Ņ ŅŅÐĩКŅÐļÐĩÐđ. ÐĨÐūŅÐūŅаŅ ÐŋŅаКŅÐļКа â ÐūÐąŅŅÐķÐīаŅŅ Ð―Ðĩ ŅÐūÐŧŅКÐū ÂŦÐ―ÐūŅОŅÂŧ, Ð―Ðū Ðļ КÐŧÐļÐ―ÐļŅÐĩŅКÐļÐđ ŅОŅŅÐŧ: ŅŅÐū КŅÐļŅÐļŅÐ―Ðū, а ŅŅÐū ÐēŅÐūŅÐūŅŅÐĩÐŋÐĩÐ―Ð―Ðū. ÐаŅÐĩО ŅÐūŅŅаÐēÐŧŅŅŅ ÐŋÐŧÐ°Ð―: ÐŧÐĩŅÐĩÐ―ÐļÐĩ ŅÐūÐŋŅŅŅŅÐēŅŅŅÐļŅ ŅÐūŅŅÐūŅÐ―ÐļÐđ, КÐūŅŅÐĩКŅÐļŅ ÐūÐąŅаза ÐķÐļÐ·Ð―Ðļ Ðļ, ÐŋŅÐļ Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐūŅŅÐļ, ŅÐŋÐĩŅÐļŅÐļŅÐĩŅКаŅ ŅÐĩŅаÐŋÐļŅ ED. ÐĒаКÐūÐđ ÐŋÐŧÐ°Ð― ÐūÐąŅŅÐ―Ðū ÐŋÐūŅŅаÐŋÐ―ŅÐđ, ŅŅÐūÐąŅ ÐąŅÐŧÐū ÐŋÐūÐ―ŅŅÐ―Ðū, ŅŅÐū Ðļ заŅÐĩО ÐīÐĩÐŧаÐĩŅŅŅ. Ð ÐļОÐĩÐ―Ð―Ðū ÐŋÐūŅŅаÐŋÐ―ÐūŅŅŅ ÐŋÐūОÐūÐģаÐĩŅ ŅÐ―ÐļзÐļŅŅ ŅŅÐĩÐēÐūÐģŅ Ðļ ÐēÐĩŅÐ―ŅŅŅ ÐūŅŅŅÐĩÐ―ÐļÐĩ ŅÐŋŅаÐēÐŧŅÐĩОÐūŅŅÐļ.
ÐÐ―ŅŅŅŅОÐĩÐ―ŅаÐŧŅÐ―ŅÐĩ ÐļŅŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļŅ: КÐūÐģÐīа ÐūÐ―Ðļ Ð―ŅÐķÐ―Ņ, а КÐūÐģÐīа Ð―ÐĩŅ
ÐÐūÐŧŅŅÐļÐ―ŅŅÐēŅ ÐŋаŅÐļÐĩÐ―ŅÐūÐē Ð―Ðĩ ŅŅÐĩÐąŅÐĩŅŅŅ ŅÐŧÐūÐķÐ―Ð°Ņ ÐīÐļаÐģÐ―ÐūŅŅÐļКа ÂŦÐ―Ð° аÐŋÐŋаŅаŅаŅ Âŧ ŅÐķÐĩ Ð―Ð° ÐŋÐĩŅÐēÐūО ŅаÐģÐĩ. ÐŅÐŧÐļ ÐļŅŅÐūŅÐļŅ ŅÐļÐŋÐļŅÐ―Ð°Ņ, а ÐąÐ°Ð·ÐūÐēŅÐĩ Ð°Ð―Ð°ÐŧÐļзŅ Ðļ ÐūŅОÐūŅŅ ÐīаŅŅ ÐīÐūŅŅаŅÐūŅÐ―Ðū ÐļÐ―ŅÐūŅОаŅÐļÐļ, ÐēŅаŅ ОÐūÐķÐĩŅ ŅŅазŅ ÐŋŅÐĩÐīÐŧÐūÐķÐļŅŅ ÐŧÐĩŅÐĩÐ―ÐļÐĩ Ðļ Ð―Ð°ÐąÐŧŅÐīÐĩÐ―ÐļÐĩ Ðē ÐīÐļÐ―Ð°ÐžÐļКÐĩ. ÐÐ―ŅŅŅŅОÐĩÐ―ŅаÐŧŅÐ―ŅÐĩ ÐļŅŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļŅ ŅаŅÐĩ Ð―ŅÐķÐ―Ņ Ðē ŅÐŧÐūÐķÐ―ŅŅ ŅÐŧŅŅаŅŅ : ÐŋŅÐļ ŅŅаÐēОаŅ , ÐŋÐūŅÐŧÐĩ ÐūÐŋÐĩŅаŅÐļÐđ, ÐŋŅÐļ ÐŋÐūÐīÐūзŅÐĩÐ―ÐļÐļ Ð―Ð° ÐēŅŅаÐķÐĩÐ―Ð―ŅŅ ŅÐūŅŅÐīÐļŅŅŅŅ ÐŋŅÐļŅÐļÐ―Ņ, ÐŋŅÐļ Ð―ÐĩŅŅŅÐĩКŅÐļÐēÐ―ÐūŅŅÐļ ŅŅÐ°Ð―ÐīаŅŅÐ―ÐūÐđ ŅÐĩŅаÐŋÐļÐļ ÐļÐŧÐļ ÐŋÐĩŅÐĩÐī ÐļÐ―ÐēазÐļÐēÐ―ŅОÐļ ОÐĩŅÐūÐīаОÐļ ÐŧÐĩŅÐĩÐ―ÐļŅ. ÐĒаКÐūÐđ ÂŦŅÐĩÐŧÐĩКŅÐļÐēÐ―ŅÐđÂŧ ÐŋÐūÐīŅ ÐūÐī ÐūŅŅаÐķŅÐ― Ðē ŅŅÐūÐŧÐūÐģÐļŅÐĩŅКÐļŅ ŅÐĩКÐūОÐĩÐ―ÐīаŅÐļŅŅ : ÐīÐūÐŋÐūÐŧÐ―ÐļŅÐĩÐŧŅÐ―ŅÐĩ ŅÐĩŅŅŅ ÐŋÐūОÐūÐģаŅŅ ŅŅÐūŅÐ―ÐļŅŅ ŅÐļÐŋ ED, Ð―Ðū Ð―Ðĩ ÐūÐąŅзаŅÐĩÐŧŅÐ―Ņ ÐēŅÐĩО ÐŋÐūÐīŅŅÐī.
ÐаÐļÐąÐūÐŧÐĩÐĩ ÐļзÐēÐĩŅŅÐ―ÐūÐĩ ÐļŅŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļÐĩ â ŅÐŧŅŅŅазÐēŅКÐūÐēаŅ ÐīÐūÐŋÐŋÐŧÐĩŅÐūÐģŅаŅÐļŅ ŅÐūŅŅÐīÐūÐē ÐŋÐūÐŧÐūÐēÐūÐģÐū ŅÐŧÐĩÐ―Ð°, ÐļÐ―ÐūÐģÐīа Ņ ŅаŅОаКÐūÐŧÐūÐģÐļŅÐĩŅКÐūÐđ ÐŋŅÐūÐąÐūÐđ. ÐÐ―Ðū ÐūŅÐĩÐ―ÐļÐēаÐĩŅ ÐŋŅÐļŅÐūК КŅÐūÐēÐļ Ðļ КÐūŅÐēÐĩÐ―Ð―Ðū â ÐēÐĩÐ―ÐūÐ·Ð―ÐūÐĩ ŅÐīÐĩŅÐķÐ°Ð―ÐļÐĩ, ŅŅÐū ÐŋÐūÐŧÐĩÐ·Ð―Ðū ÐŋŅÐļ ÐŋÐūÐīÐūзŅÐĩÐ―ÐļÐļ Ð―Ð° ÐēаŅКŅÐŧÐūÐģÐĩÐ―Ð―ŅŅ ÐŋŅÐļŅÐļÐ―Ņ. Ð ÐūŅÐīÐĩÐŧŅÐ―ŅŅ ŅÐŧŅŅаŅŅ ÐūÐąŅŅÐķÐīаŅŅ ÐļŅŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļŅ Ð―ÐūŅÐ―ŅŅ ŅŅÐĩКŅÐļÐđ, ÐĩŅÐŧÐļ Ð―ŅÐķÐ―Ðū ŅазÐŧÐļŅÐļŅŅ ÐŋŅÐĩÐļОŅŅÐĩŅŅÐēÐĩÐ―Ð―Ðū ÐŋŅÐļŅ ÐūÐģÐĩÐ―Ð―ŅÐđ Ðļ ÐūŅÐģÐ°Ð―ÐļŅÐĩŅКÐļÐđ ОÐĩŅ Ð°Ð―ÐļзО. ÐÐū ŅаКÐļÐĩ ŅÐĩŅŅŅ Ð―Ð°Ð·Ð―Ð°ŅаŅŅ Ð―Ðĩ ÂŦÐīÐŧŅ ÐģаÐŧÐūŅКÐļÂŧ, а КÐūÐģÐīа ŅÐĩзŅÐŧŅŅаŅ ŅÐĩаÐŧŅÐ―Ðū ÐļзОÐĩÐ―ÐļŅ ŅаКŅÐļКŅ. ÐŅÐļ Ð―Ð°ÐŧÐļŅÐļÐļ ŅÐĩŅÐīÐĩŅÐ―Ðū-ŅÐūŅŅÐīÐļŅŅŅŅ ŅÐļŅКÐūÐē ÐēŅаŅ ОÐūÐķÐĩŅ ŅÐĩКÐūОÐĩÐ―ÐīÐūÐēаŅŅ КаŅÐīÐļÐūÐŧÐūÐģÐļŅÐĩŅКÐūÐĩ ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļÐĩ ÐŋÐū ÐŋÐūÐšÐ°Ð·Ð°Ð―ÐļŅО, ŅŅÐūÐąŅ ÐūŅÐĩÐ―ÐļŅŅ ÐąÐĩзÐūÐŋаŅÐ―ÐūŅŅŅ Ð―Ð°ÐģŅŅзÐūК. Ð ŅŅÐū ÐīÐĩÐŧаÐĩŅŅŅ Ð―Ðĩ ÐīÐŧŅ заÐŋŅÐģÐļÐēÐ°Ð―ÐļŅ, а ÐīÐŧŅ ÐŋŅаÐēÐļÐŧŅÐ―ÐūÐģÐū ÐŋÐūÐīÐąÐūŅа ÐŧÐĩŅÐĩÐ―ÐļŅ.
ÐÐ―ŅŅŅŅОÐĩÐ―ŅаÐŧŅÐ―Ð°Ņ ÐīÐļаÐģÐ―ÐūŅŅÐļКа ŅаŅÐĩ ÐēŅÐĩÐģÐū ŅаŅŅОаŅŅÐļÐēаÐĩŅŅŅ, ÐĩŅÐŧÐļ ÐĩŅŅŅ ŅаКÐļÐĩ ŅÐļŅŅаŅÐļÐļ:
- ED ÐŋÐūŅÐēÐļÐŧаŅŅ ÐŋÐūŅÐŧÐĩ ŅŅаÐēОŅ Ņаза ÐļÐŧÐļ ÐūÐŋÐĩŅаŅÐļÐļ Ðē ÐūÐąÐŧаŅŅÐļ ОаÐŧÐūÐģÐū Ņаза.
- ÐŅŅŅ ÐŋÐūÐīÐūзŅÐĩÐ―ÐļÐĩ Ð―Ð° ÐēŅŅаÐķÐĩÐ―Ð―ŅÐđ ŅÐūŅŅÐīÐļŅŅŅÐđ ОÐĩŅ Ð°Ð―ÐļзО Ðļ Ð―ŅÐķÐĩÐ― ÐŋŅÐūÐģÐ―Ðūз ÐŧÐĩŅÐĩÐ―ÐļŅ.
- ÐĄŅÐ°Ð―ÐīаŅŅÐ―Ð°Ņ ŅÐĩŅаÐŋÐļŅ Ð―Ðĩ ÐŋÐūОÐūÐģаÐĩŅ, Ðļ Ð―ŅÐķÐ―Ðū ŅŅÐūŅÐ―ÐļŅŅ ŅÐļÐŋ Ð―Ð°ŅŅŅÐĩÐ―ÐļŅ КŅÐūÐēÐūŅÐūКа.
- ÐÐŧÐ°Ð―ÐļŅŅŅŅŅŅ ÐļÐ―ÐēазÐļÐēÐ―ŅÐĩ ОÐĩŅÐūÐīŅ ÐŧÐĩŅÐĩÐ―ÐļŅ Ðļ ŅŅÐĩÐąŅÐĩŅŅŅ ŅŅÐūŅÐ―ŅŅŅаŅ ÐūŅÐĩÐ―ÐšÐ°.
- ÐŅŅŅ ÐēŅŅаÐķÐĩÐ―Ð―ŅÐĩ ÐīÐĩŅÐūŅОаŅÐļÐļ ÐŋÐūÐŧÐūÐēÐūÐģÐū ŅÐŧÐĩÐ―Ð° ÐļÐŧÐļ ÐąÐūÐŧÐļ, ŅŅÐĩÐąŅŅŅÐļÐĩ ÐūŅÐīÐĩÐŧŅÐ―ÐūÐđ ÐīÐļаÐģÐ―ÐūŅŅÐļКÐļ.
ÐаÐķÐĩ КÐūÐģÐīа Ð―Ð°Ð·Ð―Ð°ŅаŅŅ ÐīÐūÐŋÐūÐŧÐ―ÐļŅÐĩÐŧŅÐ―ŅÐĩ ÐļŅŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļŅ, ŅŅÐū ÐūÐąŅŅÐ―Ðū ÐūÐīÐļÐ―-ÐīÐēа ŅаÐģа, а Ð―Ðĩ ÐąÐĩŅКÐūÐ―ÐĩŅÐ―ŅÐđ ŅÐŋÐļŅÐūК. ÐŅаŅ ÐūÐąŅŅŅÐ―ŅÐĩŅ, ŅŅÐū ÐŋÐūКаÐķÐĩŅ ŅÐĩŅŅ Ðļ КаКÐļÐĩ ŅÐĩŅÐĩÐ―ÐļŅ ОÐūÐķÐ―Ðū ÐąŅÐīÐĩŅ ÐŋŅÐļÐ―ŅŅŅ ÐŋÐū ŅÐĩзŅÐŧŅŅаŅаО. ÐŅÐū ÐēаÐķÐ―ŅÐđ ŅÐŧÐĩОÐĩÐ―Ņ ÂŦÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļŅ ÐąÐĩз ÐŋÐ°Ð―ÐļКÐļÂŧ: ÐŋаŅÐļÐĩÐ―Ņ ÐŋÐūÐ―ÐļОаÐĩŅ ŅОŅŅÐŧ КаÐķÐīÐūÐģÐū ÐīÐĩÐđŅŅÐēÐļŅ. ÐŅÐŧÐļ ŅОŅŅÐŧа Ð―ÐĩŅ â ÐļŅŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļÐĩ Ð―Ðĩ Ð―ŅÐķÐ―Ðū. ÐĒаКÐūÐđ ÐŋÐūÐīŅ ÐūÐī ŅКÐūÐ―ÐūОÐļŅ ŅÐĩŅŅŅŅŅ Ðļ ÐŋÐūÐīÐīÐĩŅÐķÐļÐēаÐĩŅ ÐīÐūÐēÐĩŅÐļÐĩ.
ЧŅÐū ОÐūÐķÐ―Ðū ŅÐīÐĩÐŧаŅŅ ÐīÐū ÐēÐļзÐļŅа Ðļ КаК ÐŋÐūÐīÐģÐūŅÐūÐēÐļŅŅŅŅ
ÐÐūÐīÐģÐūŅÐūÐēКа К КÐūÐ―ŅŅÐŧŅŅаŅÐļÐļ ÐŋÐūОÐūÐģаÐĩŅ ÐŋÐūÐŧŅŅÐļŅŅ ŅÐĩзŅÐŧŅŅаŅ ÐąŅŅŅŅÐĩÐĩ Ðļ ŅÐ―ÐļзÐļŅŅ Ð―ÐĩÐŧÐūÐēКÐūŅŅŅ. ÐÐū-ÐŋÐĩŅÐēŅŅ , ÐŋÐūÐŧÐĩÐ·Ð―Ðū заÐŋÐļŅаŅŅ, КÐūÐģÐīа Ð―Ð°ŅаÐŧÐļŅŅ ÐļзОÐĩÐ―ÐĩÐ―ÐļŅ, ŅŅÐū ÐŋŅÐūÐļŅŅ ÐūÐīÐļÐŧÐū Ðē ÐķÐļÐ·Ð―Ðļ Ðē ŅÐūŅ ÐŋÐĩŅÐļÐūÐī Ðļ КаК ОÐĩÐ―ŅÐŧаŅŅ ŅÐļŅŅаŅÐļŅ ÐīаÐŧŅŅÐĩ. ÐÐū-ÐēŅÐūŅŅŅ , ŅŅÐūÐļŅ ÐēŅÐŋÐļŅаŅŅ ÐēŅÐĩ ÐŧÐĩКаŅŅŅÐēа Ðļ ÐīÐūÐąÐ°ÐēКÐļ, ÐēКÐŧŅŅаŅ ÂŦŅÐĩÐīКÐļÐĩÂŧ Ðļ ÂŦÐŋÐū Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐūŅŅÐļÂŧ. Ð-ŅŅÐĩŅŅÐļŅ , ŅÐīÐūÐąÐ―Ðū ÐēŅÐŋÐūÐžÐ―ÐļŅŅ, ÐĩŅŅŅ ÐŧÐļ ŅŅŅÐĩÐ―Ð―ÐļÐĩ ŅŅÐĩКŅÐļÐļ Ðļ КаКÐūÐēа ŅÐļŅŅаŅÐļŅ ÐŋŅÐļ ОаŅŅŅŅÐąÐ°ŅÐļÐļ â ŅŅÐū ÐēаÐķÐ―ŅÐĩ ÐīÐĩŅаÐŧÐļ ÐīÐŧŅ ÐēŅаŅа. ÐŅŅ ÐŋÐūÐŧÐĩÐ·Ð―Ðū ÐļОÐĩŅŅ ŅÐĩзŅÐŧŅŅаŅŅ Ð―ÐĩÐīаÐēÐ―ÐļŅ Ð°Ð―Ð°ÐŧÐļзÐūÐē, ÐĩŅÐŧÐļ ÐūÐ―Ðļ ÐĩŅŅŅ, ŅŅÐūÐąŅ Ð―Ðĩ ŅÐīаÐēаŅŅ ÐŋÐūÐēŅÐūŅÐ―Ðū.
ÐŅÐŧÐļ ÐĩŅŅŅ ÐŋаŅŅÐ―ŅŅŅа, ÐļÐ―ÐūÐģÐīа ÐŋÐūОÐūÐģаÐĩŅ заŅÐ°Ð―ÐĩÐĩ ÐūÐąŅŅÐīÐļŅŅ, ŅŅÐū ŅÐĩÐŧŅ ÐēÐļзÐļŅа â ОÐĩÐīÐļŅÐļÐ―ŅКаŅ, а Ð―Ðĩ ÐŋÐūÐļŅК ÐēÐļÐ―ÐūÐēаŅŅŅ . ÐÐūŅОаÐŧŅÐ―Ð°Ņ КÐūООŅÐ―ÐļКаŅÐļŅ ŅÐ―ÐļÐķаÐĩŅ ÐīаÐēÐŧÐĩÐ―ÐļÐĩ ÐūÐķÐļÐīÐ°Ð―ÐļÐđ Ðļ ŅОÐĩÐ―ŅŅаÐĩŅ ŅŅÐĩÐēÐūÐģŅ. ÐĒаКÐķÐĩ ÐēаÐķÐ―Ðū Ð―Ðĩ ŅКŅÐŋÐĩŅÐļОÐĩÐ―ŅÐļŅÐūÐēаŅŅ Ņ ŅÐūÐžÐ―ÐļŅÐĩÐŧŅÐ―ŅОÐļ ŅŅÐĩÐīŅŅÐēаОÐļ Ðļз ÐļÐ―ŅÐĩŅÐ―ÐĩŅа, ÐūŅÐūÐąÐĩÐ―Ð―Ðū ÐĩŅÐŧÐļ ÐĩŅŅŅ ÐąÐūÐŧÐĩÐ·Ð―Ðļ ŅÐĩŅÐīŅа ÐļÐŧÐļ ÐēŅ ÐŋŅÐļÐ―ÐļОаÐĩŅÐĩ Ð―ÐļŅŅаŅŅ. ÐŅÐąŅÐĩ ÐŋŅÐĩÐŋаŅаŅŅ ÐīÐŧŅ ŅŅÐĩКŅÐļÐļ ÐīÐūÐŧÐķÐ―Ņ Ð―Ð°Ð·Ð―Ð°ŅаŅŅŅŅ Ņ ŅŅŅŅÐūО ÐąÐĩзÐūÐŋаŅÐ―ÐūŅŅÐļ Ðļ ÐēзаÐļОÐūÐīÐĩÐđŅŅÐēÐļÐđ. ÐŅÐŧÐļ ÐēŅ ŅÐķÐĩ ÐŋŅÐūÐąÐūÐēаÐŧÐļ ÐŋŅÐĩÐŋаŅаŅŅ, ÐūÐąŅзаŅÐĩÐŧŅÐ―Ðū ŅКаÐķÐļŅÐĩ ÐēŅаŅŅ КаКÐļÐĩ, Ðē КаКÐūÐđ ÐīÐūзÐĩ Ðļ КаКÐūÐđ ÐąŅÐŧ ŅŅŅÐĩКŅ.
ÐÐū КÐūÐ―ŅŅÐŧŅŅаŅÐļÐļ ОÐūÐķÐ―Ðū Ð―Ð°ŅаŅŅ Ņ ÐąÐ°Ð·ÐūÐēŅŅ ÐēÐĩŅÐĩÐđ, КÐūŅÐūŅŅÐĩ ÐŋÐūŅŅÐļ ÐēŅÐĩÐģÐīа ŅÐŧŅŅŅаŅŅ ŅÐļŅŅаŅÐļŅ: ŅÐūÐ―, ÐīÐēÐļÐķÐĩÐ―ÐļÐĩ, ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩ аÐŧКÐūÐģÐūÐŧŅ, ÐūŅКаз ÐūŅ КŅŅÐĩÐ―ÐļŅ, ŅÐĩÐģŅÐŧŅŅÐ―ÐūÐĩ ÐŋÐļŅÐ°Ð―ÐļÐĩ Ðļ КÐūÐ―ŅŅÐūÐŧŅ ŅŅŅÐĩŅŅа. ÐŅÐū Ð―Ðĩ заОÐĩÐ―Ð° ÐŧÐĩŅÐĩÐ―ÐļŅ, а ÐŋÐūÐēŅŅÐĩÐ―ÐļÐĩ ÂŦŅÐūÐ―Ð°Âŧ, Ð―Ð° КÐūŅÐūŅÐūО ÐŧÐĩŅÐĩÐ―ÐļÐĩ ŅÐ°ÐąÐūŅаÐĩŅ ÐŧŅŅŅÐĩ. ÐŅÐŧÐļ ÐĩŅŅŅ ÐŧÐļŅÐ―ÐļÐđ ÐēÐĩŅ, ÐīаÐķÐĩ ŅОÐĩŅÐĩÐ―Ð―ÐūÐĩ ŅÐ―ÐļÐķÐĩÐ―ÐļÐĩ ОÐūÐķÐĩŅ ŅÐŧŅŅŅÐļŅŅ ОÐĩŅÐ°ÐąÐūÐŧÐļŅÐĩŅКÐļÐĩ ÐŋÐūКазаŅÐĩÐŧÐļ Ðļ ŅÐūŅŅÐīÐļŅŅŅŅ ŅŅÐ―ÐšŅÐļŅ. ÐŅÐŧÐļ ÐĩŅŅŅ ŅŅÐĩÐēÐūÐģа, ÐŋÐūÐŧÐĩÐ·Ð―Ņ ŅÐĩŅ Ð―ÐļКÐļ ŅÐŋŅаÐēÐŧÐĩÐ―ÐļŅ ŅŅŅÐĩŅŅÐūО Ðļ, ÐŋŅÐļ Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐūŅŅÐļ, КÐūÐ―ŅŅÐŧŅŅаŅÐļŅ ŅÐŋÐĩŅÐļаÐŧÐļŅŅа ÐŋÐū ÐŋŅÐļŅ ÐļŅÐĩŅКÐūОŅ зÐīÐūŅÐūÐēŅŅ. ÐÐŧаÐēÐ―ÐūÐĩ â ÐīÐĩÐđŅŅÐēÐūÐēаŅŅ ŅÐŋÐūКÐūÐđÐ―Ðū Ðļ ÐŋÐūŅÐŧÐĩÐīÐūÐēаŅÐĩÐŧŅÐ―Ðū, ÐąÐĩз ŅаОÐūÐ―Ð°ÐšÐ°Ð·Ð°Ð―ÐļŅ.
Ðа ÐŋŅÐļŅОÐĩ ÐēŅ ÐļОÐĩÐĩŅÐĩ ÐŋŅаÐēÐū Ð―Ð° ŅÐēаÐķÐļŅÐĩÐŧŅÐ―ŅÐđ Ðļ КÐūÐ―ŅÐļÐīÐĩÐ―ŅÐļаÐŧŅÐ―ŅÐđ ŅазÐģÐūÐēÐūŅ. ÐŅ ŅаКÐķÐĩ ÐļОÐĩÐĩŅÐĩ ÐŋŅаÐēÐū заÐīаÐēаŅŅ ÐŋŅŅОŅÐĩ ÐēÐūÐŋŅÐūŅŅ: ÂŦÐаКаŅ ÐēÐĩŅÐūŅŅÐ―Ð°Ņ ÐŋŅÐļŅÐļÐ―Ð°? ÐаКÐļÐĩ Ð°Ð―Ð°ÐŧÐļзŅ ÐūÐąŅзаŅÐĩÐŧŅÐ―Ņ? ЧŅÐū ÐąŅÐīÐĩŅ, ÐĩŅÐŧÐļ ÐūÐ―Ðļ Ð―ÐūŅОаÐŧŅÐ―ŅÐĩ? ÐÐūÐģÐīа ÐķÐīаŅŅ ŅŅŅÐĩКŅ?Âŧ. Ð ÐąÐūÐŧŅŅÐļÐ―ŅŅÐēÐĩ ŅÐŧŅŅаÐĩÐē ŅÐķÐĩ ÐŋÐūŅÐŧÐĩ ÐŋÐĩŅÐēÐūÐģÐū ÐēÐļзÐļŅа ŅŅÐ°Ð―ÐūÐēÐļŅŅŅ ÐŋÐūÐ―ŅŅÐ―Ðū, Ņ ŅÐĩÐģÐū Ð―Ð°ŅаŅŅ. Ð ŅŅÐū ÐūÐąŅŅÐ―Ðū ŅÐ―ÐļÐķаÐĩŅ Ð―Ð°ÐŋŅŅÐķÐĩÐ―ÐļÐĩ ÐīаÐķÐĩ ÐīÐū ŅÐūÐģÐū, КаК ÐŋÐūŅÐēŅŅŅŅ ÐļзОÐĩÐ―ÐĩÐ―ÐļŅ Ðē ŅÐļОÐŋŅÐūОаŅ . ÐÐūŅÐūОŅ ŅŅÐū ŅŅÐ―ÐūŅŅŅ â ŅÐļÐŧŅÐ―Ð°Ņ ŅÐĩŅаÐŋÐļŅ.
ÐаК ÐēŅÐģÐŧŅÐīÐļŅ ŅазŅÐžÐ―ŅÐđ ÐŋÐŧÐ°Ð― ÐŧÐĩŅÐĩÐ―ÐļŅ ÐŋÐūŅÐŧÐĩ ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļŅ
ÐÐĩŅÐĩÐ―ÐļÐĩ ÐŋÐūŅŅÐļ ÐēŅÐĩÐģÐīа ŅŅŅÐŋÐĩÐ―ŅаŅÐūÐĩ Ðļ ÐļÐ―ÐīÐļÐēÐļÐīŅаÐŧŅÐ―ÐūÐĩ. ÐŅÐŧÐļ ÐēŅŅÐēÐŧÐĩÐ―Ņ ŅÐūŅŅÐīÐļŅŅŅÐĩ ÐļÐŧÐļ ОÐĩŅÐ°ÐąÐūÐŧÐļŅÐĩŅКÐļÐĩ ŅаКŅÐūŅŅ, ÐŋаŅаÐŧÐŧÐĩÐŧŅÐ―Ðū КÐūŅŅÐĩКŅÐļŅŅŅŅ ÐīаÐēÐŧÐĩÐ―ÐļÐĩ, ÐŧÐļÐŋÐļÐīŅ Ðļ ŅаŅ аŅ, ÐŋÐūŅÐūОŅ ŅŅÐū ŅŅÐū ÐēÐŧÐļŅÐĩŅ Ðļ Ð―Ð° ÐŋŅÐūÐģÐ―Ðūз, Ðļ Ð―Ð° ŅŅŅÐĩКŅÐļÐēÐ―ÐūŅŅŅ ŅÐĩŅаÐŋÐļÐļ. ÐŅÐŧÐļ ÐĩŅŅŅ ŅŅŅÐĩŅŅÐūÐēаŅ Ðļ ŅŅÐĩÐēÐūÐķÐ―Ð°Ņ КÐūОÐŋÐūÐ―ÐĩÐ―Ņа, ÐīÐūÐąÐ°ÐēÐŧŅŅŅ ŅÐ°ÐąÐūŅŅ Ņ ŅŅÐĩÐēÐūÐģÐūÐđ, ŅÐĩŅ Ð―ÐļКÐūÐđ ŅÐĩКŅŅаÐŧŅÐ―ÐūÐģÐū ÐēзаÐļОÐūÐīÐĩÐđŅŅÐēÐļŅ Ðļ КÐūООŅÐ―ÐļКаŅÐļÐĩÐđ Ðē ÐŋаŅÐĩ. ÐŅÐŧÐļ ÐēŅŅÐēÐŧÐĩÐ― ÐīÐĩŅÐļŅÐļŅ ŅÐĩŅŅÐūŅŅÐĩŅÐūÐ―Ð°, ŅаКŅÐļКа заÐēÐļŅÐļŅ ÐūŅ ÐŋŅÐļŅÐļÐ―, ÐēŅŅаÐķÐĩÐ―Ð―ÐūŅŅÐļ ŅÐļОÐŋŅÐūОÐūÐē Ðļ ŅÐĩÐŋŅÐūÐīŅКŅÐļÐēÐ―ŅŅ ÐŋÐŧÐ°Ð―ÐūÐē. ÐĒаКÐūÐđ КÐūОÐŋÐŧÐĩКŅÐ―ŅÐđ ÐŋÐūÐīŅ ÐūÐī ÐŋÐūÐīÐīÐĩŅÐķÐļÐēаÐĩŅŅŅ ŅÐūÐēŅÐĩОÐĩÐ―Ð―ŅОÐļ ŅŅÐūÐŧÐūÐģÐļŅÐĩŅКÐļОÐļ ŅÐĩКÐūОÐĩÐ―ÐīаŅÐļŅОÐļ, ÐģÐīÐĩ ÐŋÐūÐīŅŅŅКÐļÐēаÐĩŅŅŅ ŅÐūÐŧŅ ÐļŅŅÐūŅÐļÐļ, ÐūŅОÐūŅŅа Ðļ ÐēŅÐąÐūŅÐūŅÐ―ŅŅ ŅÐĩŅŅÐūÐē ÐīÐŧŅ ÐūÐŋŅÐĩÐīÐĩÐŧÐĩÐ―ÐļŅ ŅŅŅаŅÐĩÐģÐļÐļ.
ÐÐ―ÐūÐģÐļÐĩ ОŅÐķŅÐļÐ―Ņ ÐąÐūŅŅŅŅ, ŅŅÐū ÂŦŅŅазŅ Ð―Ð°Ð·Ð―Ð°ŅаŅ ŅÐ°ÐąÐŧÐĩŅКÐļ Ð―Ð°ÐēŅÐĩÐģÐīаÂŧ. Ðа ÐŋŅаКŅÐļКÐĩ ÐēŅаŅ ÐūÐąŅŅÐ―Ðū ÐūÐąŅŅÐķÐīаÐĩŅ ÐēаŅÐļÐ°Ð―ŅŅ: ÐūŅ ÐļзОÐĩÐ―ÐĩÐ―ÐļŅ ÐūÐąŅаза ÐķÐļÐ·Ð―Ðļ Ðļ ÐŧÐĩŅÐĩÐ―ÐļŅ ŅÐūÐŋŅŅŅŅÐēŅŅŅÐļŅ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļÐđ ÐīÐū ОÐĩÐīÐļКаОÐĩÐ―ŅÐūÐ·Ð―ÐūÐđ ŅÐĩŅаÐŋÐļÐļ, КÐūŅÐūŅаŅ ОÐūÐķÐĩŅ ÐąŅŅŅ КŅŅŅÐūО ÐļÐŧÐļ ÐŋÐū Ð―ÐĩÐūÐąŅ ÐūÐīÐļОÐūŅŅÐļ. ÐŅÐļ ŅŅÐūО ÐąÐĩзÐūÐŋаŅÐ―ÐūŅŅŅ â КÐŧŅŅÐĩÐēÐūÐđ ŅÐļÐŧŅŅŅ, ÐūŅÐūÐąÐĩÐ―Ð―Ðū ÐŋŅÐļ ŅÐĩŅÐīÐĩŅÐ―Ðū-ŅÐūŅŅÐīÐļŅŅŅŅ Ð·Ð°ÐąÐūÐŧÐĩÐēÐ°Ð―ÐļŅŅ . ÐаÐķÐ―Ð° Ðļ ŅÐĩаÐŧÐļŅŅÐļŅÐ―Ð°Ņ ŅÐĩÐŧŅ: Ð―Ðĩ ÐļÐīÐĩаÐŧÐļзаŅÐļŅ, а ŅŅÐ°ÐąÐļÐŧŅÐ―ÐūÐĩ ŅÐŧŅŅŅÐĩÐ―ÐļÐĩ Ðļ ŅÐēÐĩŅÐĩÐ―Ð―ÐūŅŅŅ. ÐÐ―ÐūÐģÐīа ÐŋÐĩŅÐēŅÐĩ ŅÐĩзŅÐŧŅŅаŅŅ ÐŋÐūŅÐēÐŧŅŅŅŅŅ ÐīÐūÐēÐūÐŧŅÐ―Ðū ÐąŅŅŅŅÐū, Ð―Ðū ŅŅŅÐūÐđŅÐļÐēŅÐđ ŅŅŅÐĩКŅ ŅаŅŅÐū ŅŅÐĩÐąŅÐĩŅ ÐēŅÐĩОÐĩÐ―Ðļ Ðļ ŅÐļŅŅÐĩÐžÐ―ÐūŅŅÐļ.
ÐŅÐŧÐļ ÐŧÐĩŅÐĩÐ―ÐļÐĩ Ð―Ðĩ ŅŅÐ°ÐąÐūŅаÐŧÐū Ņ ÐŋÐĩŅÐēÐūÐđ ÐŋÐūÐŋŅŅКÐļ, ŅŅÐū Ð―Ðĩ ÐŋŅÐūÐēаÐŧ. ЧаŅŅÐū Ð―ŅÐķÐ―Ðū ŅŅÐūŅÐ―ÐļŅŅ ÐīÐūзŅ, ŅÐĩÐķÐļО ÐŋŅÐļŅОа, ŅÐąŅаŅŅ ОÐĩŅаŅŅÐļÐĩ ŅаКŅÐūŅŅ ÐēŅÐūÐīÐĩ аÐŧКÐūÐģÐūÐŧŅ, Ð―ÐĩÐīÐūŅŅÐŋа ÐļÐŧÐļ ŅŅÐĩÐēÐūÐģÐļ. ÐÐ―ÐūÐģÐīа ÐēаÐķÐ―Ðū ÐēŅÐąŅаŅŅ ÐīŅŅÐģÐūÐĩ Ð―Ð°ÐŋŅаÐēÐŧÐĩÐ―ÐļÐĩ â Ð―Ð°ÐŋŅÐļОÐĩŅ, ÐąÐūÐŧŅŅÐĩ аКŅÐĩÐ―Ņ Ð―Ð° ÐŋŅÐļŅ ÐūŅÐĩŅаÐŋÐļŅ ÐļÐŧÐļ Ð―Ð° КÐūŅŅÐĩКŅÐļŅ ОÐĩŅÐ°ÐąÐūÐŧÐļŅÐĩŅКÐļŅ Ð―Ð°ŅŅŅÐĩÐ―ÐļÐđ. ÐĢ ŅаŅŅÐļ ÐŋаŅÐļÐĩÐ―ŅÐūÐē ÐŋÐūÐīКÐŧŅŅаŅŅ ÐīÐūÐŋÐūÐŧÐ―ÐļŅÐĩÐŧŅÐ―ŅÐĩ ОÐĩŅÐūÐīŅ, КÐūÐģÐīа ÐŋÐĩŅÐēŅÐĩ ÐŧÐļÐ―ÐļÐļ Ð―Ðĩ ÐīаŅŅ Ð―ŅÐķÐ―ÐūÐģÐū ŅÐĩзŅÐŧŅŅаŅа. ÐŅÐū Ð―ÐūŅОаÐŧŅÐ―Ð°Ņ ОÐĩÐīÐļŅÐļÐ―ŅКаŅ ÐŧÐūÐģÐļКа, а Ð―Ðĩ ÂŦŅ ÐēаŅ ŅÐŧÐūÐķÐ―ŅÐđ ŅÐŧŅŅаÐđ Ð―Ð°ÐēŅÐĩÐģÐīаÂŧ.
ÐĄÐ°ÐžÐūÐĩ ŅÐĩÐ―Ð―ÐūÐĩ â ÐēÐūŅÐŋŅÐļÐ―ÐļОаŅŅ ŅŅÐĩКŅÐļÐŧŅÐ―ŅŅ ÐīÐļŅŅŅÐ―ÐšŅÐļŅ КаК ŅÐŋŅаÐēÐŧŅÐĩОŅŅ заÐīаŅŅ зÐīÐūŅÐūÐēŅŅ, а Ð―Ðĩ КаК ÐŋÐūÐēÐūÐī ÐīÐŧŅ ŅаОÐūКŅÐļŅÐļКÐļ. ÐŅ Ð―Ðĩ ÐūÐąŅÐ·Ð°Ð―Ņ ÂŦŅÐŋŅаÐēÐŧŅŅŅŅŅ Ðē ÐūÐīÐļÐ―ÐūŅКŅÂŧ Ðļ ŅÐĩŅÐŋÐĩŅŅ. ÐĢ ÐēŅаŅа Ð―ÐĩŅ заÐīаŅÐļ ÐūŅÐĩÐ―ÐļÐēаŅŅ ÐēаŅ КаК ОŅÐķŅÐļÐ―Ņ â ÐĩŅŅŅ заÐīаŅа ÐŋÐūÐ―ŅŅŅ ОÐĩŅ Ð°Ð―ÐļзО Ðļ ÐŋÐūОÐūŅŅ. Ð ŅÐĩО ŅÐŋÐūКÐūÐđÐ―ÐĩÐĩ Ðļ ŅÐĩŅŅÐ―ÐĩÐĩ ŅазÐģÐūÐēÐūŅ, ŅÐĩО ÐąŅŅŅŅÐĩÐĩ ÐūÐąŅŅÐ―Ðū Ð―Ð°Ņ ÐūÐīÐļŅŅŅ ŅÐĩŅÐĩÐ―ÐļÐĩ. ÐŅÐū Ðļ ÐĩŅŅŅ ÐūÐąŅÐŧÐĩÐīÐūÐēÐ°Ð―ÐļÐĩ ÐąÐĩз ŅŅŅÐīа Ðļ ÐŋÐ°Ð―ÐļКÐļ: ÐŋÐū ÐīÐĩÐŧŅ, ÐŋÐū ŅаÐģаО, Ņ ŅÐēаÐķÐĩÐ―ÐļÐĩО.
ÐÐūŅÐĩОŅ ÐēŅÐąÐļŅаŅŅ Ð―Ð°Ņ?

ÐÐĩŅŅÐūÐ―Ð°ÐŧŅÐ―ŅÐĩ ÐŋŅÐĩÐīÐŧÐūÐķÐĩÐ―ÐļŅ ÐīÐŧŅ ÐēаŅ
ÐĢŅÐŧŅÐģÐļ Ð―Ð°ŅÐĩÐđ КÐŧÐļÐ―ÐļКÐļ
ÐĄŅаŅŅŅ ÐŋŅÐūÐēÐĩŅÐĩÐ―Ð° ÐēŅаŅаОÐļ ÐĄÐĩОÐĩÐđÐ―ÐūÐđ КÐŧÐļÐ―ÐļКÐļ ÂŦÐÐļÐ·Ð―Ņ-ÐÐŋÐūŅаÂŧ
ÐÐīŅÐĩŅ КÐŧÐļÐ―ÐļКÐļ
ÐĄÐą â ÐŅ Ņ 9:00 ÐīÐū 19:00
ÐĄÐą â ÐŅ Ņ 9:00 ÐīÐū 19:00
- ÐÐūООÐĩÐ―ŅаŅÐļÐļ








 Ðģ. ÐКаŅÐĩŅÐļÐ―ÐąŅŅÐģ ŅÐŧ. ÐŪÐŧÐļŅŅа ÐĪŅŅÐļКа, 11
Ðģ. ÐКаŅÐĩŅÐļÐ―ÐąŅŅÐģ ŅÐŧ. ÐŪÐŧÐļŅŅа ÐĪŅŅÐļКа, 11